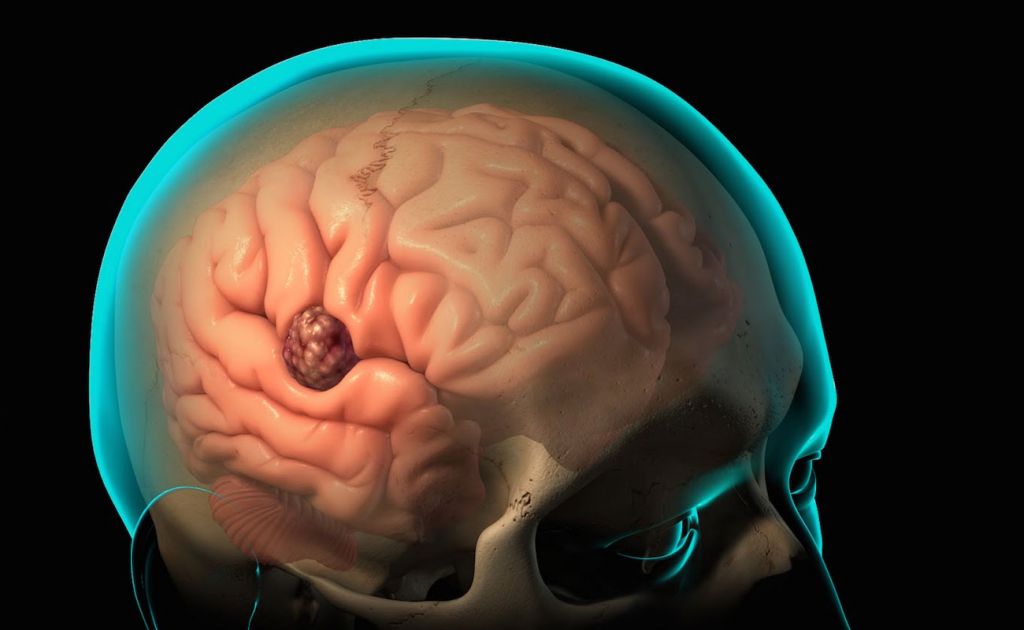
Абсцесс головного мозга (АГМ) – это очаговое поражение высшего отдела ЦНС со скоплением гноя в мозговом веществе, ограниченным капсулой. Гнойный компонент образуется в результате попадания в структуры головного мозга бактерий, грибковой инфекции, простейших микроорганизмов.
Распространенными возбудителями абсцесса являются такие формы патогенных агентов, как стафилококки, стрептококки, менингококки, протеи, эшерихия коли и др. Зачастую диагностируется одновременно две и более бактерии, а также комбинация анаэробных и аэробных инфекций. При этом абсцесс может быть одиночным и множественным. Проникновение в мозговые ткани гноеродного источника происходит контактным, травматическим, гематогенным путем.
Гнойное поражение мозга – явление достаточно редкое, но опасное. На 100 тыс. человек, госпитализированных в неврологический стационар, приходится 1 случай с данной патологией. Опасность прогрессирующего абсцесса состоит в развитии тяжелых осложнений: угнетение функций ЦНС, судорожные припадки, гидроцефалия (водянка головного мозга), воспаление костных вместилищ мозга и пр. Определяются очень высокие риски инвалидности и смертности.
Несмотря на факт широкого внедрения бактерицидных препаратов мощного действия, успехи микробиологической и тепловизионной диагностики, медико-статистический показатель уровня заболеваемости остается относительно константным.
- Патология может развиться на любом этапе жизни, но согласно статистике, средний возраст пациентов составляет от 35 до 45 лет.
- Распространенность случаев абсцесса головного мозга среди мужского и женского населения идет в соотношении 2:1. То есть, мужчины в 2 раза чаще подвержены заболеванию, чем женщины.
- Из 100% больных около 25% составляют дети и подростки, не достигшие 15 лет. Заболеваемость у малышей до двух лет на практике встречается крайне редко, преимущественно на фоне перенесенного менингита с грамположительной флорой.
- На почве перенесенного отита среднего уха болезнь достигает пика развития у детей и взрослых старше 40 лет.
- Последствия различных форм синуситов в виде АГМ в основном наблюдаются у людей 10-30 лет.
- Абсцессы головного мозга – преобладающий вид внутричерепных инфекционных процессов у ВИЧ-инфицированных больных. При ВИЧ чаще всего его возбудителем является токсоплазма (до 30% случаев).
К сожалению, вероятность летального исхода не исключена: смерть по причине АГМ наступает у 10% пациентов. Патология может угрожать и инвалидизацией, которая возникает у 50% больных, даже после лечения. У 1/3 оставшихся в живых пациентов, последствием АГМ становится эпилептический синдром.
Благоприятную почву для внедрения инфекции в мозг создает снижение иммунитета в сочетании с наличием патогенного источника в организме. На фоне угнетенной иммунной системы получить осложнение в виде внутричерепного абсцесса возможно даже от ангины, гайморита или отита. Акцентируем, острые воспаления среднего или внутреннего уха и придаточных пазух носа в 45% случаев являются виновниками абсцессов ГМ. Кроме того, часто источниками заражения выступают:
- хронические инфекции легких – бронхоэктатическая болезнь, пиоторакс, абсцедирующая пневмония;
- остеомиелит костей;
- холецистит;
- инфекционные патологии ЖКТ;
- инфекции органов малого таза.
Несколько реже причинными факторами являются осложнения следующих патологий:
- бактериальный эндокардит;
- наследственный геморрагический ангиоматоз;
- ВПС – врожденные пороки сердца;
- бактериальный менингит (традиционно осложняется абсцессом у детей, у взрослых в основном нет).
Также абсцессы головного мозга могут образоваться из-за развившегося гнойного осложнения после плановой нейрохирургической операции или тяжелой ЧМТ. Как правило, их обуславливает ауреус стафилококк. Постоперационные последствия составляют примерно 0,5%-1,5% в общей структуре абсцессов головного мозга. При пенетрирующих черепно-мозговых травмах, то есть при открытых ранениях черепа с нарушением целостности твердой мозговой оболочки, риск инфицирования с развитием гнойно-септического патогенеза крайне высокий.
Заражение мозга гноеродными бациллами может осуществляться по одному из механизмов:
- контактным путем – прямой перенос инфицированного материала через область, примыкающую к остеиту/остеомиелиту, или ретроградный через вены-эмиссарии (н-р, при ЛОР-инфекциях остеомиелитах челюсти и др.);
- гематогенным (метастатическим) путем – диссеминация возбудителя происходит через кровеносное русло из отдаленной (первичной) зоны локализации инфекции (как вариант, при эндокардитах, легочных поражениях, урогенитальных, кишечных инфекциях и т. д.);
- травматическим способом – заражение нервной ткани при непосредственном взаимодействии раневой поверхности с внешней средой (это – местное посттравматическое и послехирургическое инфицирование).
Особенно стоит подчеркнуть, что в значительной мере подвержены такой болезни ослабленные люди, имеющие сложные диагнозы: сахарный диабет, рак, наркомания, СПИД.
Патогистология заболевания складывается из отдельных 4 этапов, или стадий. Итак, что же происходит в тканях головного мозга, когда в них вселяется и активизируется коварный патоген?
- Первый этап – ранняя инфильтрация. В течение первых 3 суток после попадания болезнетворного агента формируется слабо отграниченный диффузный очаг воспаления с деструкцией мозговой ткани и отечностью вокруг.
- Второй этап – поздний церебрит. Центр очагового воспаления на 4-9 день претерпевает нагноение и некротизацию, что сопровождается образованием полости. Полость заполняет полужидкий гнойный экссудат. По внешней части скапливаются фибропласты.
- Третья стадия – зарождение глиозной капсулы. С 10-13 суток начинается закладываться защитная капсула абсцесса. Так, отмечается интенсификация роста слоя фибропластов, окаймленного ободком неоваскуляризации. Вместе с этим отмечается реактивный астрорцитоз.
- Последний этап (4 ст.) – окончательное формирование капсулы. Капсулярная составляющая вокруг заполненной гнойной полости полноценно уплотняется (в этом принимает участие реактивный коллаген). Некротический фокус приобретает четкие очертания.
Дальнейшие процессы на последнем этапе зависят от вирулентности болезнетворной флоры, пути распространения, иммунного статуса пациента, уровня гипоксии пораженных мозговых структур. Правильность диагностических и лечебных мероприятий не в меньшей мере повлияет на степень прогрессии АГМ. Регрессировать болезнь самостоятельно, как правило, не может. Без адекватной терапии в подавляющем большинстве внутренний объем абсцесса увеличивается, не исключается и появление новых по периферии капсулы инфицированных участков.
Клинические признаки абсцесса головного мозга могут быть выражены по-разному – от жуткой головной боли до целого симптомокомплекса церебральных расстройств. Поле концентрации болевого синдрома в голове напрямую связано с локализацией гнойника. Но, заметим, локальные признаки могут быть не столь выраженными, а то и вообще отсутствовать. Подобное стечение ситуации препятствует своевременной диагностике, быстрому принятию специализированных мер терапии, от скорости которых зависит прогноз исхода. Симптоматика, которая должна послужить стимулом для немедленного обращения к врачу:
- интенсивные головные боли, они преимущественно бывают распирающего, давящего, пульсирующего характера в определенном месте (часто обостряются по утрам);
- лихорадочные явления с интоксикацией – озноб, гипертермия тела, тошнота, рвота, головокружения, упадок сил;
- гиперестезии различного вида – неприятные ощущения при прикосновении к коже, ползание мурашек и покалывание, непереносимость яркого света и шума;
- расстройство остроты зрения, проптоз глаза, отечность века, отек лица;
- нарушения со стороны органов слуха в виде ощущения звуков в ушах, снижения или обострения звукового восприятия;
- симптом Кернинга – невозможность разгибания нижней конечности из согнутого положения под углом 90 градусов в ТБС и коленном суставе;
- симптом Брудзинского – при пассивном сгибании одной ноги противоположная нога рефлекторно сгибается или при пассивном приведении головы вперед конечности невольно сгибаются;
- резкие болевые феномены по ходу тройничного и затылочного нерва, при надавливании на наружную стенку слухового прохода или на область скуловой кости;
- ригидность шейных мышц, затрудняющих опускание головы к груди и ее запрокидывание кзади;
- необъяснимые мышечные боли в конечностях, судороги, эпилептические припадки;
- нарушение сердечного и дыхательного ритма (брадикардия, рефлекс Кушинга), повышение систолического (верхнего) давления;
- нарастающее угнетение сознания с возможным падением в обморок, проблемы с координацией, заторможенность мозговой деятельности.
Каждый должен понимать, что подобные симптомы – не норма для организма, тем более, если они имеют тенденцию к повторению. Поэтому, чем недоволноваться и получить инвалидизирующие осложнения или подвергнуть себя смертельному риску, лучше лишний раз поволноваться и пройти дифференциальную диагностику. Если болезнь подтвердится, неотложно требуется квалифицированная медицинская помощь.
Подозревая заболевание, больного подвергают тщательным обследованиям для опровержения или установления факта его наличия на аргументированных основаниях. Необходимо учесть, что в позднем периоде клиническая картина сходна с клиникой опухолей головного мозга. Огромную роль в диагностике играет принцип дифференцирования. Он базируется на данных анамнеза об инфекционно-воспалительных заболеваниях пациента и применении методов визуализационного исследования.
Компьютерная томография с контрастом – основополагающий метод, позволяющий отличить гнойный патогенез в мозговых тканях от внутричерепных новообразований, установить точное место локализации, размер, вид и множественность очага, перифокальные признаки. В качестве вспомогательных приемов диагностики для уточнения диагноза применяются:
- магниторезонансное исследование;
- эхоэнцефалография;
- церебральная ангиография;
- абсцессография.
Пациенту выписывают направления на общие лабораторные анализы, которые являются обязательной частью любой программы диагностики. Но, как обозначают специалисты, лабораторные тесты, в отличие от нейровизуализационных способов, ключевой роли не играют в постановке диагноза. Например, СОЭ, высокие значения С-реактивного белка, повышенное содержание лейкоцитов характеризуют множество состояний организма, связанных с воспалениями и инфекциями. То есть, это не конкретизированные, а общеинфекционные показатели. Более того, посевы на бактериемию в доминирующем количестве (почти у 90% пациентов) в итоге оказываются стерильными.
Данная патология относится к проблеме нейрохирургического профиля, почти всегда ее лечат хирургическим путем. Обязательно оперативное вмешательство должно сочетаться с антибиотикотерапией. Нейрохирурги в зависимости от тяжести медицинской проблемы, показаний и противопоказаний применяют 3 способа хирургического устранения мозгового абсцесса.
- Простое приточно-отточное дренирование гнойной полости. Хирургическое вмешательство подразумевает выведение гноя через установленное в капсулу катетерное устройство. Процедура проводится под местной анестезией. После откачивания патологической жидкости, промывания полости физраствором выполняется введение бактерицидных лекарств. Лечение может продолжаться несколько суток, поэтому дренажные элементы не убираются до завершения терапии.
- Стереотаксическая биопсия внутримозговых абсцессов. Оперативное вмешательство осуществляется по аналогии с малоинвазивной процедурой дренирования. Но в данном случае используется пункционный метод. Полость очага пунктируют, промывают раствором антисептика и/или антибиотиком в жидкой форме определенной концентрации. Процедура подходит людям с глубоко расположенным патогенезом или пациентам в критичном состоянии, нуждающимся в экстренной лечебной помощи. Пункционная аспирация может также выступать частью подготовки к открытой операции.
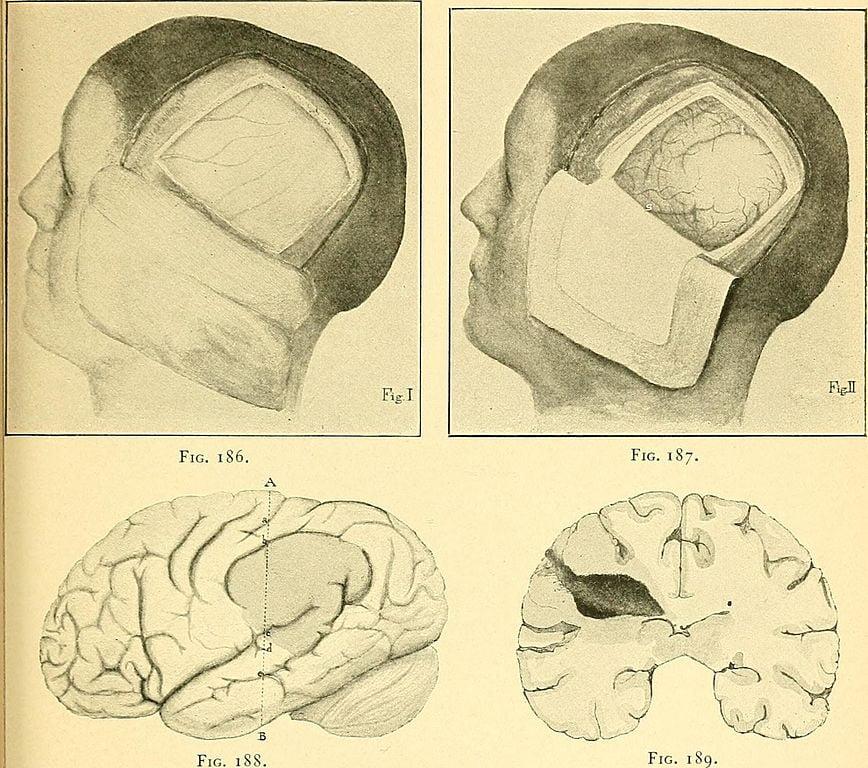
- Классическая открытая операция удаления гнойного образования. Это – радикальная операция под контролем интраоперационного микроскопа, включающая «выпиливание» костного лоскута в проекции области нагноения, рассечение твердой мозговой оболочки. Сеанс проходит под общим наркозом. Через созданный доступ гнойную каверну частично опорожняют от патологической субстанции. Далее выполняется щадящая энцефалотомия с последующим выделением и резекцией капсулы. После капсулотомии и проведенного гемостаза операционное поле промывают антисептиком и дренируют. Твердую мозговую оболочку ушивают, черепной дефект закрывают костным лоскутом, последний фиксируется. Рассеченные кожные покровы сопоставляются и послойно ушиваются.
Консервативная инъекционная, пероральная антибиотикотерапия в усиленном и продолжительном режиме уместна сугубо в начале развития инфекционного процесса, когда прошло не более 14 суток. При этом размеры очага не должны превышать 2 см в диаметре, максимум 3 см, а проблемный участок не должен иметь признаков формирования капсулы.
На практике, все же специалисты чаще имеют дело уже с запущенной болезнью, имеющей отграничительную капсулу. Безоперационный подход здесь нецелесообразен, с проблемой борются исключительно при помощи выше озвученных оперативных вмешательств.
Нейрохирургию мозга – технически сложнейшее вмешательство на самом уязвимом органе ЦНС – следует доверять проверенным специалистам высокого уровня. Россия имеет незавидные позиции в данном направлении. Увы. Предпочтительнее оперироваться за границей, в клиниках, безупречно оснащенных передовыми кадрами (нейрохирургами, анестезиологами, реабилитологами и пр.), высокотехнологичным оборудованием для диагностики и хирургии. Это позволит вам рассчитывать на минимизацию вероятности развития интра- и послеоперационных последствий: остеомиелита черепных костей, эпилепсии, гидроцефалии, мозговой гематомы, парализации тела и т. д.
Центральный Военный Госпиталь г.Прага.
Отличная нейрохирургическая база, что подтверждают мировые эксперты и отзывы пациентов, находится в Чехии. Чешские медучреждения признаны передовыми по оказанию оперативной помощи больным с разными поражениями нервной системы, включая операции по поводу абсцессов головного мозга любой локализации и тяжести.
В Чехии все услуги хирургии – это продуманные инновационные тактики, которые предполагают безопасный доступ, комфортное и безболезненное перенесение манипуляций, быструю реабилитацию и восстановление качества жизни до уровня здорового человека. Стоят здесь процедуры на мозге головы в 2 раза меньше, чем в Германии или Израиле, и это при не менее качественном исполнении лечебного процесса.
https://www.ncbi.nlm.nih.gov/books/NBK441841/
https://www.medicalnewstoday.com/articles/185619.php
https://cyberleninka.ru/article/v/abstsessy-golovnogo-mozga
https://cyberleninka.ru/article/v/abstsessy-golovnogo-mozga-epidemiologiya-etiologiya-patogenez-gistopatologiya-obzor-literatury
источник

Эта патология имеет различные причины и признаки. Для выявления абсцесса головного мозга применяют методы инструментальной диагностики и лабораторные исследования. Лечение осуществляется либо консервативным, либо оперативным способом.
Для данной патологии характерно скопление гноя в полости черепа на фоне проникновения инфекционных агентов в ткани мозга. Причинами такого явления служат различные факторы. В основном это травмы и длительно протекающие воспаления.
При этом скопления гноя в голове могут располагаться как над твердой мозговой оболочкой, так и под ней. Абсцесс ГМ диагностируется как у детей, так и у взрослых. Но чаще всего он выявляется у людей, перенесших черепно-мозговые травмы.

- риногенный – является осложнением ринита и синусита;
- гематогенный – в оболочку головного мозга патогенные агенты проникают по кровяному руслу;
- отогенный – возникает на фоне развития гнойного отита и воспалительных процессов, затрагивающих барабанную полость и сосцевидный отросток слухового аппарата;
- травматический – является осложнением ЧМТ;
- ятрогенный – возникает после проведенных операций;
- одонтогенный – инфекционные агенты проникают в головной мозг из ротовой полости;
- метастатический – является следствием патологических процессов во внутренних органах.

- внутримозговой – гной находится непосредственно в мозговом веществе;
- субдуральный – гнойные скопления локализуются под твердой оболочкой ГМ;
- эпидуральный – гной скапливается над твердой оболочкой мозга.

- интерстициальный – данная форма заболевания имеет легко поддается лечению, так как скопление гноя отделяется от здоровых тканей оболочкой (капсулой);
- паренхиматозный – является опасной разновидностью болезни, прогноз при ее развитии неблагоприятный, так как очаг инфекции не отделяется оболочкой и формируется на фоне резкого снижения иммунитета. Проведение хирургического вмешательства в этом случае невозможно.

Как показывает практика, наиболее распространенными причинами возникновения абсцесса являются:
- неудачно проведенные нейрохирургические вмешательства;
- воспаления среднего уха;
- гнойные процессы в пазушных полостях и лабиринтах носа;
- травмы головы;
- патологии костей и суставов, сопровождающиеся воспалительными процессами;
- воспалительные заболевания легких;
- эндокардит бактериальной природы;
- инфекции желудочно-кишечного тракта;
- сепсис и т. д.
Инфекционные агенты могут проникать в полость головного мозга двумя путями – гематогенным и контактным. Гематогенный механизм развития болезни наблюдается чаще всего при гнойно-воспалительных процессах в органах дыхательной системы, эндокарде или пищеварительном тракте, а также хронической пневмонии и абсцессе легкого.
Контактная форма заболевания, в зависимости от места локализации первичной инфекции, бывает:
- одонтогенной (возбудители проникают из ротовой полости);
- отогенной (из органов слуха);
- риногенной (из носоглотки).

- стрептококки;
- стафилококки;
- пневмококки;
- микст-инфекция;
- грибки;
- менингококки;
- токсоплазмоз;
- эшерихиозная инфекция.
Процесс формирования абсцесса длительный и состоит из нескольких стадий, сменяющих друг друга. При этом клинические проявления болезни могут носить разный характер, что обуславливается различными этиологическими факторами.

Для заболевания характерны проявления выраженной интоксикации и общемозговые симптомы. Симптомами абсцесса головного мозга являются:
- сильные головные боли, которые полностью не устраняются даже после принятия обезболивающих препаратов;
- тошнота, часто перерастающая в рвоту, после которой больной не испытывает облегчения;
- слезотечение;
- светобоязнь;
- резкие перепады настроения;
- головокружения;
- общая слабость и апатия.

- озноб;
- гипергидроз;
- снижение аппетита;
- постоянное ощущение сухости во рту;
- бледность кожных покровов.
При проведении лабораторных анализов, в крови больного отмечается резкое увеличение лейкоцитов и СОЭ, что свидетельствует о развитии гнойно-воспалительных процессов.

Как уже говорилось выше, данная патология имеет несколько стадий, каждая из которых характеризуется своей клиникой:
- Первая стадия (ранний церебрит). Характеризуется воспалением структур мозга, которое легко устраняется при помощи антибактериальной терапии. Длится на протяжении 3 суток. Капсула еще не сформирована, поэтому инфицированные ткани не отделяются от здоровых. На этой стадии наблюдается поражение нейронов токсинами.
- Вторая стадия. Переход в эту фазу болезни происходит на фоне снижения защитных сил организма или неправильного лечения. Характеризуется данная стадия формированием полости в тканях мозга, в которой начинает скапливаться гной. Проявляется такое явление симптомами выраженной интоксикации (слабость, быстрая утомляемость, головные боли, тошнота и т. д.).
- Третья стадия (ранняя инкапсуляция). Происходит уплотнение стенок капсулы, которая ограничивает распространение инфекции. В этот период у человека исчезают практически все симптомы абсцесса. Лишь в некоторых случаях у пациентов возникают признаки астении.
- Четвертая стадия, последняя. Характеризуется окончанием формирования и уплотнения капсулы. Появляется своего рода гнойник, который сдавливает ткани головного мозга, вызывая их отек и внутричерепную гипертензию. Клиническая картина приобретает выраженный характер. Головные боли становятся нестерпимыми. У пациента держится высокая температура. Возможны менингеальные симптомы, парез, судороги. Исход данного процесса может быть разным. Под влиянием некоторых факторов абсцесс может уменьшиться в размерах или вовсе исчезнуть, а может произойти увеличение патологического очага и распространение воспалительных процессов.

- прорыву гнойника и вторичному инфицированию;
- остеомиелиту костей черепа;
- эпилепсии;
- потере зрения;
- нарушениям работы ЦНС;
- параличу.
Для выявления болезни применяют следующие методы диагностики:
- МРТ и КТ головного мозга;
- эхоэнцефалоскопия;
- краниография;
- абсцессография;
- биохимический анализ крови.
Чтобы назначить правильное лечение при абсцессе головного мозга, необходимо определить причину его возникновения, вернее, вид инфекционного агента. Выделение возбудителя происходит путем проведения стереотаксической биопсии.

Лечение осуществляется в стационарных условиях. Для этого применяется либо медикаментозная терапия, либо хирургическое лечение. Все зависит от места расположения абсцесса и его размеров.

Для этого назначают антибиотики, обладающие широким спектром действия. Подбирают их строго в индивидуальном порядке, после получения результатов обследования, в ходе которого был установлен возбудитель болезни.
Если антибактериальная терапия дала положительный результат, дополнительно назначают глюкокортикоиды. Их использование обеспечивает купирование воспалительного процесса и уменьшение размеров гнойного образования.
Чтобы нормализовать микроциркуляцию пораженного участка головного мозга, используют ноотропные препараты, а для устранения судорог – противосудорожные. Чтобы предотвратить развитие отека ГМ, назначают мочегонные и противоотечные средства.
В случае если у пациента наблюдается высокая температура, для ее снижения применяют лекарства с жаропонижающим действием. Обязательным является прием витаминов. Это обеспечивает укрепление иммунитета и профилактику развития осложнений.

Чтобы предотвратить повторное развитие инфекции, после удаления гнойного экссудата полость капсулы обрабатывают специальным раствором, обладающим асептическим и антибактериальным действием. После операции пациент пребывает некоторое время в реанимации, затем его переводят в отделение неврологии, где он проходит реабилитацию.
Операция является самым эффективным способом лечения абсцесса ГМ. Однако она имеет некоторые противопоказания. Ее проведение становится невозможным:
- при близком расположении капсулы к жизненно важным центрам;
- если больной в коматозном состоянии;
- при многочисленных гнойных поражениях головного мозга.

Однако у них все равно остаются признаки неврологического поражения (в основном судорожные припадки), а у некоторых наблюдаются различные расстройства функций ЖКТ, органов зрения, слуха и т. д.
После такого заболевания практически 50% больных остаются инвалидами. В 30% случаях абсцесс ГМ приводит к летальному исходу. И только 20% удается полностью победить болезнь и избежать негативных последствий.
источник
Абсцесс головного мозга — это неврологическое заболевание, для которого характерно скопление гноя в головном мозге. Проявления этой патологии обусловлены ее локализацией в мозге. Однако признаки болезни не являются специфическими, поскольку характерны для самых разных неврологических патологий.
Обнаруживают болезнь с помощью таких диагностических методик, как магнитно-резонансная томография и компьютерная томография головного мозга. Если во время диагностики у больного обнаружено минимальное скопление гноя в головном мозге, врач назначает консервативное лечение. Большие абсцессы, которые провоцируют резкие скачки внутричерепного давления, нуждаются в хирургическом лечении.
Важное место в лечении абсцесса головного мозга занимает его своевременная диагностика, которая предусматривает определение вида заболевания. В неврологии используется обширная классификация заболевания. Зависимо от места скопления гноя в головном мозге выделяют абсцесс мозжечка, височной области, лобной области, затылочной доли и теменной доли. В зависимости от гнойного скопления относительно к оболочкам мозга выделяют такие виды абсцесса, как внутримозговый, субдуральный, эпидуральный и перивентрикулярный.
Зависимо от развития заболевания выделяют четыре его стадии: начальную, скрытую, явную и терминальную. По этиологии заболевания выделяют следующие его формы:
- абсцессы, которые спровоцированы черепно-мозговыми травмами;
- риногенные абсцессы, которые возникли из-за гнойного синусита, фарингита, ринита;
- метастатические абсцессы, вызванные осложнениями различных заболеваний;
- отогенные абсцессы в следствие гнойного отита, мастодонтита;
- абсцессы вследствие нарушения стерильности при введении внутривенно лекарственных препаратов.
Причиной абсцесса головного мозга чаще всего является воспалительный процесс вследствие активности стрептококков. При отогенной природе заболевания его возбудителями являются энтеробактерии. В случае открытой травмы головного мозга спровоцировать скопление гноя могут стафилококки. Более чем в 30% случаев заболевания установить его точную причину невозможно, поскольку лабораторные исследования гноя показывают его стерильность.
Наиболее распространенной причиной заболевания считается воспалительный процесс, который активизируется в органах и тканях. Например, в легких могут возникнуть такие воспаления, как эмпиема плевры, хроническая и острая пневмония. Инфицирование головного мозга происходит из-за попадания в него инфицированного тромба по кровеносным сосудам.
Нередко причиной заболевания становятся открытые или закрытые травмы головного мозга. Инфицирование при этом происходит из-за попадания стафилококков в рану. В редких случаях абсцесс может возникнуть у пациента после перенесенной им тяжелой нейрохирургической операции. В группе риска также находятся больные гнойными формами гайморита, синусита, фронтита, отита. Возбудитель инфекции может в таких случаях проникать в мозг двумя путями: по венам мозга или через твердую его оболочку.
Патогенез абсцесса головного мозга предусматривает четыре стадии его развития:
- Раннее воспаление мозга (1-3 сутки). У пациента наблюдается развитие энцефалита — ограниченного воспаления тканей мозга. Важно то, что на этой стадии обратить заболевание еще вполне реально. Воспалительный процесс может закончиться спонтанно или по окончанию антибактериальной терапии.
- Поздняя стадия (4-9 сутки). Эта стадия наступает в случае ослабленных защитных функций организма больного либо из-за неправильно выбранной тактики лечения. Поэтому воспаление начинает прогрессировать — полость, заполненная гноем, начинает увеличиваться в размерах.
- Ранняя инкапсуляция (10-13 сутки). Для этой стадии воспаления характерен некроз центральной части мозга, а также формирование капсулы, ограничивающей дальнейшее распространение гноя.
- Поздняя инкапсуляция (начиная с 14 дня). Начиная со второй недели после активизации воспалительного процесса у больного диагностируется четкая коллагеновая капсула, заполненная гноем и окруженная зоной глиоза. Дальнейшее развитие воспаления зависит от реактивности организма больного, вирулентности флоры, правильного лечения. Зачастую на этой стадии наблюдается увеличение в объемах гнойного содержания и образование новых очагов воспаления.
Выделяют следующие признаки абсцесса головного мозга: общеинфекционные, общемозговые и очаговые.
К общим проявлениям заболевания относятся повышение температуры, увеличение СОЭ, озноб, лейкоцитоз, а также признаки инфекционного процесса вроде похудения, бледности или слабости.
Общемозговые симптомы возникают из-за резких скачков внутричерепного давления. Самым частым симптомом патологии считается головная боль, сопровождающаяся рвотой. У пациента могут возникнуть проблемы со зрением: нередко на фоне абсцесса развивается неврит зрительного нерва, а на глазном дне появляются застойные диски. В клинической картине болезни также присутствуют психические расстройства, заторможенность мыслительных процессов, вялость, слабость, апатичность. В случае внутричерепной гипертонии могут возникать эпилептические припадки. У большинства пациентов наблюдается также постоянная сонливость, а в наиболее тяжелых случаях может возникнуть кома.
Очаговые признаки заболевания зависят во многом от локализации абсцесса. Например, если гной скапливается в глубине полушарий мозга вне двигательной зоны, болезнь может протекать без специфических симптомов. Если у пациента скопление гноя расположено слишком близко к оболочкам мозга или находится в мозжечке, проявляются менингеальные симптомы.
Что касается течения заболевания, то оно зачастую имеет очень бурное и острое начало, для которого характерны очаговые и гипертензионные проявления. Воспалительный процесс практически всегда развивается на фоне повышенной температуры. В редких случаях начало заболевания может быть менее выраженным и напоминать собой клиническую картину менингита. Однако с минимальными симптомами и нормальной температурой первая стадия заболевания протекает крайне редко.
Через 5-30 дней заболевание переходит в следующую, латентную, стадию, для которой характерно или полное отсутствие каких-либо симптомов, или же минимально выраженные признаки заболевания. Больной может жаловаться на сильную и регулярную головную боль, психическую заторможенность и рвоту. Продолжительность этой стадии вариативная: у одних больных она длится пару дней, тогда как у других — несколько лет. Затем из-за влияния какого-либо фактора (например, инфекции) данная стадия заканчивается и у больного начинают активно прогрессировать симптомы заболевания. Наиболее тяжелым и опасным для жизни последствием абсцесса головного мозга считается его прорыв, который обычно приводит к смерти.
Своевременная комплексная диагностика абсцесса головного мозга имеет важное значение в его дальнейшем лечении. Для постановки диагноза врач-невролог использует данные анамнеза и результаты осмотра пациента, а также сведения, полученные во время инструментальных и лабораторных исследований. Для диагностирования заболевания применяются следующие методики:
- Общий анализ крови. О заболевании обычно свидетельствуют такие результаты анализа, как увеличение СОЭ и выраженный лейкоцитоз. На стадии формирования капсулы вокруг абсцесса в крови пациента наблюдается нормальное или немного повышенное количество лейкоцитов.
- Компьютерная томография. Точность обнаружения абсцесса с помощью этой методики зависит от стадии патологии. На ранних стадиях абсцесс обнаружить весьма сложно. На стадии энцефалита КТ может выявить зону сниженной плотности, имеющую неравномерную форму. На этой стадии контрастное вещество накапливается неравномерно — зачастую только в периферических отделах. Гораздо точнее можно диагностировать болезнь на позднем этапе развития энцефалита.
- Магнитно-резонансная томография. Это более точный и эффективный метод диагностирования абсцесса, который позволяет выявить его на ранней стадии. Поскольку методика считается наиболее информативной, по ее результатам могут назначить лечение даже без бактериологических анализов.
- Эхоэнцефалоскопия. Этот диагностический метод обычно назначают, если по каким-то причинам МРТ и КТ выполнить невозможно. С помощью данного исследования можно обнаружить смещение структур мозга, что свидетельствует о сдавливании абсцессом его тканей.
- Бактериологическое исследование. Данная методика предусматривает взятие пункции гноя из абсцесса для его исследования. Детальное исследование гноя помогает установить возбудителя воспаления, что затем позволяет подобрать наиболее подходящую тактику медикаментозной терапии.
- Рентгенография черепа. Эту методику используют для того, чтобы обнаружить очаг инфекции, который спровоцировал абсцесс.
- Краниография. Назначается для обнаружения симптомов внутричерепной гипертензии.
Поскольку симптомы абсцесса головного мозга в своем большинстве не являются специфическими, дифференциальная диагностика играет большую роль. Если у врача появляются сомнения во время постановки диагноза, он может назначить МР- спектроскопию. Данная методика проводится для того, чтобы дифференцировать абсцесс головного мозга от опухолей полушарий мозга. Основана она на разном содержании лактата и аминокислот в опухолях и гнойном скоплении.
Что касается других методик диагностики, то они считаются менее информативными. Например, такие признаки, как увеличение С-реактивного белка в крови, озноб, увеличение СОЭ, лейкоцитоз могут свидетельствовать о самых разных воспалительных процессах. Посевы крови при абсцессе зачастую оказываются стерильными.
Лечение абсцесса головного мозга обычно предусматривает как медикаментозную терапию, так и оперативное вмешательство. Выбор наиболее оптимальной тактики лечения врачи производят на основании результатов диагностики болезни, а также общего состояния здоровья больного. Учитывают также стадию заболевания. Например, на ранних стадиях образования абсцесса можно обойтись консервативным лечением. Если же абсцесс уже сформировался, а вокруг него образовалась плотная капсула, без нейрохирургического вмешательства не обойтись.
Медикаментозное лечение абсцесса головного мозга предусматривает назначение антибиотиков, противоотечных и противосудорожных препаратов. Поскольку воспалительный процесс провоцируют бактерии, терапия заболевания обязательно предусматривает их уничтожение. Наиболее стандартной и часто используемой схемой лечения абсцесса головного мозга в течение десятилетий считалось сочетание пенициллина и хлорамфеникола.
Пенициллин назначали для лечения заболевания, поскольку он способен уничтожать стрептококки и большинство других бактерий, которые могут спровоцировать абсцесс головного мозга. Хлорамфеникол применяли из-за его способности легко растворяться в жировой ткани и уничтожать анаэробные бактерии.
Сегодня данную схему врачи немного корректируют. Например, вместо пенициллина назначают цефотаксим, а вместо хлорамфеникола — метронидазол. Обычно антибактериальную терапию врач назначает за несколько недель до проведения операции. Длительность приема антибиотиков может составлять около 6-8 недель.
Пациентам, у которых абсцесс головного мозга возникает на фоне иммунодефицита, назначают также амфоретицин. Если абсцесс исчез, пациент должен будет пройти курс флуконазола в течение десяти недель. В схеме лечения пациентов с ВИЧ обычно присутствуют такие препараты, как сульфадиазин и пириметамин.
Большое значение в лечении заболевания имеет корректное определение возбудителя инфекции с помощью антибиотикограммы. Однако бывают случаи, когда посев оказывается совершенно стерильным. Поэтому в таких ситуациях назначается эмпирическая антибактериальная терапия.
Помимо антибиотиков назначаются также препараты, которые помогают уменьшить отек. Например, с этой целью применяются глюкокортикоиды. Однако назначение этих препаратов показано только в случае положительного результата от антибактериальной терапии. Они могут уменьшить выраженность абсцесса головного мозга и обратить развитие вокруг него капсулы. Однако возможен и обратный эффект, когда глюкокортикоиды активизируют распространение воспаления за границы очага. Для устранения судорожных проявлений назначают обычно фенитоин.
Если абсцесс головного мозга диагностирован на поздних стадиях, а вокруг него уже успела сформироваться плотная капсула, обойтись без операции невозможно. Для лечения заболевания чаще всего применяют пункционную аспирацию и удаление абсцесса.
Что касается пункционной аспирации, то ее целесообразно назначать на ранних стадиях патологии. При этом одновременно должна проводиться антибактериальная терапия. Показаниями для этой процедуры могут стать также множественные абсцессы, глубокое расположение абсцесса, стадия церебрита и стабильное неврологическое состояние пациента. Для того, чтобы процедура была выполнена максимально точно, врач прибегает к стереотаксической биопсии и интраоперационному УЗИ.
У пункционной аспирации есть один важный недостаток — в большинстве случаев после ее проведения может потребоваться повторная процедура. В сложных случаях назначается полное удаление абсцесса. Эту методику также назначают, если хотят избежать возможного рецидива заболевания. Удалять абсцесс целесообразно при следующих показаниях: если антибактериальная терапия или пункционная аспирации не оказались эффективными, при поверхностном абсцессе и хорошо сформированной вокруг него капсуле.
Если у больного во время диагностики были обнаружены множественные абсцессы, в таком случае для начала нужно дренировать очаг воспаления, чтобы исключить прорыв гноя в желудочковую систему мозга. В случае нарастания неврологических расстройств или отсутствии положительной динамики при МРТ и КТ, может быть назначена повторная операция.
Исход заболевания зависит от того, удалось ли врачу выявить возбудитель абсцесса из посева. Сделать это крайне важно, поскольку тогда можно будет определить чувствительность бактерий к антибиотикам и подобрать наиболее подходящую схему терапии. Прогноз для здоровья больного при абсцессе головного мозга зависит также и от количества гнойных скоплений, состояния здоровья пациента, правильно подобранной тактики лечения.
Риск различных осложнений при абсцессе головного мозга очень высокий. А именно, около 10% всех случаев заболевания заканчиваются смертью, а 50% — инвалидностью. К тому же, у большинства пациентов после окончания лечения может появиться эпилептический синдром — состояние, для которого характерно возникновение эпилептических приступов.
Менее благоприятные прогнозы врачи дают пациентам, у которых была обнаружена субдуральная эмпиема. В этом случае у больного отсутствует четкая граница гнойного очага из-за высокой активности возбудителя инфекции или недостаточной сопротивляемости ему организма. Летальные случаи при субдуральных эмпиемах достигают 50%.
Наиболее опасной формой абсцесса головного мозга считается грибковая эмпиема, которая сопровождается иммунодефицитом. Такое заболевание практически не лечится, а количество смертельных исходов при нем составляет около 95%. В свою очередь эпидуральные эмпиемы имеют более благоприятный прогноз и практически никогда не сопровождаются осложнениями.
Каких-либо действенных методов предотвращения абсцесса головного мозга не существует. Тем не менее, с помощью нескольких профилактических мероприятий можно в разы снизить риск заболевания. В частности, в случае черепно-мозговой травмы больной должен получить адекватную хирургическую помощь.
Предотвратить заболевание поможет также своевременное устранение очагов инфекции (пневмонии, фурункулов), лечение гнойных процессов во внутреннем и среднем ухе, а также придаточных пазухах носа. Большое значение в профилактике абсцесса головного мозга играет также полноценное питание.
источник
Абсцесс головного мозга — состояние, при котором в полости черепа на ограниченном участке скапливается гной. Эта патология чаще развивается на фоне уже имеющихся инфекционно-воспалительных заболеваний. Ранняя диагностика и адекватное лечение помогут предотвратить или снизить риск развития осложнений, опасных для жизни.
Абсцесс мозга представляет собой ограниченное воспаление мозгового вещества и скопление в полости черепа гнойного экссудата. Это заболевание нуждается в немедленном лечении, поскольку представляет угрозу для жизни пациента. Симптоматика зависит от размера и локализации гнойника.
По месту расположения гнойного очага внутри черепа различают 3 вида абсцесса:
- Внутримозговой. Очаг воспаления развивается непосредственно в веществе мозга.
- Эпидуральный. Абсцесс располагается между твердой оболочкой мозга и черепом.
- Субдуральный. Гнойник сформировался между твердой оболочкой и мозгом.
По структурным особенностям абсцесс подразделяется на интерстициальный и паренхиматозный. В первом случае гнойное содержимое ограничивается капсулой, которая препятствует распространению инфекционного процесса. При паренхиматозной форме такой ограничитель отсутствует, что делает течение болезни неблагоприятным. Это связано с тем, что гной находится в свободном состоянии и взаимодействует со здоровой тканью мозга, заражая ее.
Формирование абсцесса обусловлено двумя условиями: проникновением патогенного микроба и снижением сопротивляемости организма человека.
Этот процесс происходит поэтапно и включает в себя следующие стадии:
- Ранний церебрит. Воспаление мозговой ткани носит ограниченный характер и может быть обратимым под влиянием антибактериального лечения. Отсутствуют границы между здоровой и пораженной тканью. Длительность — 3 суток.
- Прогрессирование заболевания в результате снижения защитных сил организма или неадекватного лечения. Образуется полость, заполненная гноем, постоянно увеличивающаяся в размере. Формирование гнойника проявляется выраженной интоксикацией. Длительность этого этапа — с 4 по 9 день от начала болезни.
- Ранняя инкапсуляция. Образование капсулы, которая ограничивает гнойное образование и препятствует ее дальнейшему распространению. Эта стадия имеет скрытое течение, клинические симптомы практически отсутствуют. Временные рамки — 10-13 сутки болезни.
- Заключительная стадия, 3 неделя течения болезни. Капсула гнойника окончательно уплотняется, развивается отек мозга и внутричерепная гипертензия.
Так как абсцесс имеет инфекционную природу происхождения, для него характерна триада признаков:
- озноб;
- повышенная потливость;
- высокая температура тела.
Кроме того, в неврологии принято выделять общую и локальную симптоматику абсцесса мозга.
Первая обусловлена нарушением функционирования пораженного органа. К таким проявлениям относятся:
- головная боль, разлитая или в каком-либо участке;
- тошнота и рвота, не связанные с дисфункцией ЖКТ, возникают на пике головной боли;
- вялость и слабость;
- светобоязнь и боль в глазах при свете;
- спазм мышц затылка;
- нарушение сознания.
Локальные проявления зависят от того, в какой части черепа располагается абсцесс и какого он размера. Так, при поражении лобной доли наблюдаются: снижение умственных способностей, появление несвойственных для человека особенностей поведения, нарушение речи, нестабильная походка.
Когда абсцесс располагается в области мозжечка, отмечаются следующие проявления:
- нечеткость движений и нарушение координации;
- шаткость походки;
- маятниковые глаза;
- гипотония мышц.
Абсцесс височной доли сопровождается нарушением речи, изменением полей зрения, судорогами. Если гнойник располагается в основании мозга, отмечается косоглазие, нарушение зрения, невозможность двигать глазами, паралич.
Чаще причиной образования абсцесса в мозге являются воспалительно-инфекционные заболевания других органов. Сюда относятся: пневмония, гнойное воспаление плевры, абсцессы, локализованные в тканях других органов, чаще легких. Инфекция попадает гематогенным путем, через ток крови. Инфицированный тромб по кровеносным сосудам проникает в мозг.
Существует и прямой путь инфицирования — при открытой травме головы патогенные бактерии проникают в рану, а оттуда — в ткани мозга.
Инфекционно-воспалительные лор-заболевания тоже становятся толчком к развитию абсцесса. К таковым относятся: гнойный отит, синусит, фронтит, гайморит. В этом случае болезнетворные бактерии проникают в ткани мозга ретроградным путем: по синусам оболочек и мозговым венам. А также при этих заболеваниях не исключается прямое проникновение. Патогенные микроорганизмы преодолевают твердую оболочку головного мозга и образуют там абсцесс.
В редких случаях рассматриваемая патология является результатом нейрохирургических операций. Подобные осложнения возникают у больных с ослабленным организмом и тяжелым течением основого заболевания.
В большинстве возбудителями абсцесса считаются стрептококки. Если инфекция перешла в мозг через воспалительные процессы в ушах, то болезнь спровоцирована энтеробактериями. Стафилококк, как причина образования абсцесса, обнаруживается при черепно-мозговой травме открытого типа.
Если абсцесс произошел по причине грибкового поражения головного мозга, то течение заболевания бывает крайне тяжелым и имеет неблагоприятный прогноз.
Диагностика абсцесса мозга основывается на тщательном сборе анамнеза и инструментальных методах обследования. Нужно выяснить, имелись ли у больного очаги гнойной инфекции либо заболевания, отличающиеся острым началом. Воспалительный процесс, сопровождающийся появлением неврологических симптомов, требует дополнительного нейровизуализационного исследования.
Для точного выявления гнойного воспаления проводится компьютерная или магнитно-резонансная томография головного мозга. Ранние стадии заболевания сложно диагностировать с помощью КТ. Визуализация гнойного очага определяется на поздних стадиях энцефалита. Магнитно-резонансная томография считается более точным методом определения рассматриваемой патологии.
При отсутствии возможности проведения томографии пациенту назначается эхоэнцефалоскопия. С помощью нее заболевание выявляется по наличию смещения срединных структур мозга. Кроме того, с помощью этого метода обнаруживаются признаки внутричерепной гипертонии. Чтобы установить форму, размеры и место локализации гнойного очага, проводится контрастная абсцессография.
Важно осуществить дифференциальную диагностику с объемными внутричерепными новообразованиями. Если присутствуют сомнения, то дополнительно проводится спектроскопия. Этот метод позволяет выявить происходящие в тканях головного мозга биохимические изменения.
В качестве осложнений абсцесса головного мозга могут быть:
- нарушения функции ЦНС;
- частичный или полный паралич;
- снижение слуха;
- воспаление костей черепа — остеомиелит;
- утрата зрения;
- снижение интеллектуальных способностей.
Не исключается вероятность летального исхода. Течение и итог заболевания зависят от того, на каком этапе было начато лечение. Значение имеет возраст пациента и состояние его здоровья. Если обращение за медицинской помощью было своевременным, то прогноз заболевания в 90% благоприятен.
Предотвратить образование абсцесса можно, соблюдая ряд правил. В частности, рекомендуется обеззараживать раны при черепно-мозговой травме, чтобы патогенные бактерии не проникли внутрь головы. Важно своевременно лечить очаги хронических инфекций. Сбалансированное питание и прием витаминов помогут стимулировать иммунитет, что способствует повышению сопротивляемости организма различным инфекциям.
Лечение проводится консервативными и хирургическими методами, в зависимости от стадии заболевания, размера гнойного очага и его расположения. Оно направлено на устранение болезнетворных микроорганизмов и признаков воспаления, а также на укрепление организма. Успешность лечения определяется качеством и скоростью оказания первой помощи.
Если абсцесс в диаметре меньше 2 см, то проводится медикаментозное лечение посредством антибактериальной терапии. Применяются противомикробные препараты широкого спектра действия. Предпочтение отдается макролидам, пенициллином, цефалоспоринам, фторхинолонам.
В случае отсутствия положительного эффекта назначаются глюкокортикостероиды. Они способствуют уменьшению выраженности воспалительного процесса и приводят к обратному развитию капсулы абсцесса.
Хирургическое лечение предполагает дренирование абсцесса посредством пункционной аспирации или полное его удаление.
Первый метод применяется на начальных этапах заболевания и совмещается с антибактериальной терапией. Удаление гноя через пункцию осуществляется с помощью специальной тонкой иглы. Затем полость, содержащая гной, промывается антибактериальным раствором.
Полное удаление проводится открытым способом. Черепная коробка вскрывается, и ликвидируется очаг воспаления вместе с капсулой. Реабилитационный процесс после подобного вмешательства длительный.
источник
Абсцесс мозга — локальное инфекционно-воспалительное поражение мозговой ткани с ее последующим расплавлением и образованием полости, заполненной гнойным содержимым. Специфических признаков данное заболевание не имеет. Оно проявляется интоксикационным синдромом, общемозговыми симптомами и очаговым поражением мозгового вещества.
Абсцесс головного мозга представляет собой вторичную патологию, осложняющую течение основного заболевания. Первичный очаг инфекции обычно располагается за пределами ЦНС. Патогенные микроорганизмы проникают в головной мозг различными путями: контактным, гематогенным, прямым. Заболевание нередко становится результатом травматического или органического поражения мозга.
Абсцесс мозга – серьезная болезнь, которая в настоящее время регистрируется довольно редко. Обычно болеют дети из бедных семей, ВИЧ-инфицированные лица, а также больные, длительно получающие лучевую или химиотерапию. Абсцесс головного мозга встречается преимущественно у мужчин в возрасте 30-45 лет.

- Риногенный — осложнение гнойного ринита или синусита,
- Отогенный — осложнение гнойного воспаления среднего и внутреннего уха, барабанной трубы, сосцевидного отростка,
- Одонтогенный — осложнение парадонтита, стоматита, гингивита,
- Травматический – следствие открытой или закрытой ЧМТ,
- Ятрогенный — результат оперативного вмешательства,
- Гематогенный — проникновение микробов в мозг с током крови,
- Метастатический — осложнение гнойного воспаления внутренних органов, например, легких, эндокарда.
Абсцесс мозга бывает субдуральным, эпидуральным и внутримозговым. Эта классификация основана на расположении абсцесса в черепной коробке относительно твердой мозговой оболочки.
По структуре выделяют 2 типа абсцесса:
- Интерстициальный – отличается наличием капсулы, отделяющей гнойное воспаление от здоровой ткани мозга. Эти абсцессы формируются у лиц с высокой резистентностью, хорошо поддаются терапии и имеют благоприятный прогноз.
- Паренхиматозные – не имеют капсулы, являются неблагоприятными в отношении прогноза, формируются при резком снижении иммунной защиты. Такие абсцессы считаются особо опасными для жизни больных. Это обусловлено свободным нахождением гнойного содержимого в веществе мозга и его взаимодействием со здоровыми тканями. При паренхиматозных абсцессах невозможно провести эффективное хирургическое вмешательство.
Основной причиной абсцесса мозга является бактериальная инфекция:
- Стрептококковая,
- Стафилококковая,
- Эшерихиозная,
- Протейная,
- Пневмококковая,
- Менингококковая,
- Грибковая,
- Токсоплазмозная,
- Микст-инфекция.
Поскольку абсцесс мозга являются вторичным заболеванием, проникновение инфекции из первичного очага осуществляется различными механизмами и путями.
- Метастатический механизм реализуется гематогенным путем. Он имеет место при наличии у больного гнойно-воспалительных процессов в легких, эндокарде, органах пищеварительной системы. При хронической пневмонии или абсцессе легкого в системный кровоток проникает бактериальный эмбол. Он с кровью попадает в мозговые сосуды и провоцирует развитие заболевания.
- Контактный механизм реализуется отогенным, риногенным и одонтогенным путями. Отогенный путь приводит к формированию абсцессов у больных с гнойным воспалением среднего или внутреннего уха, а также сосцевидного отростка. Риногенным путем происходит инфицирование вещества мозга у лиц, страдающих хроническим ринитом или синуситом. При этом сначала развивается ограниченный менингит, а затем гнойный энцефалит. Одонтогенный путь характерен для лиц, имеющих воспалительные изменения во рту: кариес, пульпит, гингивит, стоматит.
- Прямой путь проникновения инфекции в мозг происходит при открытой ЧМТ. Этот путь инфицирования наиболее актуален в военное время: после взрывных и огнестрельных ранений.
- Аутоинфицирование происходит в случае закрытой ЧМТ. Возбудителем заболевания при этом становится собственная микрофлора организма человека, приобретающая патогенные свойства.
Для того, чтобы сформировался абсцесс, необходимо соблюдение двух условий: наличие патогенного микроба и снижение общей резистентности организма человека.
Формирование абсцесса – длительный процесс, состоящий из последовательных стадий, сменяющих друг друга.
Стадии развития заболевания:
стадии развития заболевания
Ранний церебрит – инфекционное воспаление мозговой ткани, которое разрешается спонтанно или под влиянием антибиотиков. Эта стадия длится трое суток и характеризуется отсутствием границы между здоровыми тканями мозга и пораженными, наличием периваскулярных инфильтратов и токсического поражения нейронов.
Заболевание начинается остро и проявляется признаками интоксикационного синдрома, очаговых и общемозговых симптомов.
У больных повышается температура тела, возникает головная боль, озноб, гипергидроз, бледность кожи, слабость, отсутствие аппетита, сухость во рту, в крови – лейкоцитоз, увеличение СОЭ. Это признаки выраженной интоксикации.
К общемозговым относятся следующие симптомы:
- нестерпимая головная боль,
- тошнота и рвота, не приносящая облегчения,
- брадикардия,
- слезотечение и светобоязнь,
- напряжение и спазм затылочных мышц,
- психозы,
- вялость и апатия,
- сонливость,
- головокружение,
- потеря сознания,
- беспричинные перепады настроения,
- эпиприпадки,
- кома.
Очаговая неврологическая симптоматика позволяет диагностировать патологию, основываясь на ее клинических признаках.
Клиника абсцесса мозга определяется местом его расположения:
- Локализация очага в правом полушарии проявляется парезом и параличом левой половины туловища.
- Симптомами абсцесса височной доли мозга являются зрительные дисфункции, дисфония или афония, судороги всего тела и конечностей. У больных возникает сенсорная афазия, речь становится бессмысленной, он не может читать и писать, не понимает, что говорят окружающие. Психические расстройства проявляются эйфорией или депрессией, снижением критики.
- Абсцесс лобной доли – дурашливое и приподнятое настроение, эйфория, неразборчивость речи, повышенная болтливость, снижение интеллекта, бред, перепады настроения от веселья к грусти.
- Поражение мозжечка проявляется нистагмом, дискоординацией движений, атаксией, гипертензионным синдромом, мышечной гипотонией. Движения больных становятся размашистыми и нечеткими, походка шаткой с падениями, их глаза «бегают» из стороны в сторону.
- Абсцесс основания мозга – дисфункция глазодвигательного аппарата, развитие косоглазия, потеря зрения, судороги, паралич конечностей.
Возможно появление клинических признаков, связанных с инсультом и отеком мозга. Близкое расположение абсцесса к мозговым оболочкам проявляется менингеальными симптомами и знаками — ригидностью затылочных мышц, позой легавой собаки, повышенной чувствительностью к прикосновениям.
Осложнениями абсцесса головного мозга являются: вклинение гнойника, его прорыв в желудочки мозга, рецидивы, вторичное инфицирование послеоперационной раны, воспаление костей черепа — остеомиелит, возникновение повторяющихся эпилептических припадков. Клинически эти процессы проявляются параличами и парезами, потерей зрения и слуха, нарушением памяти, снижением интеллекта и прочими дисфункциями центральной нервной системы.
Диагностика абсцесса мозга начинается с осмотра и выслушивания жалоб больного. На основании данных анамнеза и определенных симптомов заболевания специалисты могут поставить предварительный диагноз. Важное значение имеют очаговые неврологические и общемозговые признаки, острое начало патологии, развитие внутричерепной гипертензии, наличие в организме очагов хронической инфекции.
Дополнительные диагностические методы, подтверждающие или опровергающие предполагаемый диагноз:
КТ головного мозга — доступный и высокочувствительный метод. Без контрастирования он определяет лишь зону пониженной плотности. Структура патологического очага становится четкой только под воздействием рентгеноконтрастного вещества.
Лечение абсцесса мозга направлено на уничтожение инфекционных агентов и признаков воспаления, на улучшение микроциркуляции в зоне поражения, на устранение основных клинических признаков и укрепление организма в целом. Лечение проводится в нейрохирургическом стационаре.
В зависимости от стадии болезни, места локализации гнойника и его размера проводят консервативную или хирургическую терапию.
Консервативную терапию проводят на начальной стадии патологии, а также когда размер гнойника не превышает трех сантиметров в диаметре.
-
Антибактериальная терапия — использование антибиотиков широкого спектра действия из группы цефалоспоринов, макролидов, фторхинолонов, защищенных пенициллинов, противогрибковых препаратов. Больным назначают «Цефтриаксон», «Метронидазол», «Ванкомицин», «Левомицетин», «Амфотерицин», «Флуконазол». После получения результатов анализа на чувствительность выделенного микроба к антибиотикам лечение необходимо подкорректировать.
- Глюкокортикоиды назначают в тех случаях, когда лечение антибиотиками не дает положительных результатов. Глюкокортикостероиды уменьшают выраженность воспаления и подвергают обратному развитию капсулу абсцесса. Обычно назначают «Преднизолон», «Дексаметазон».
- Препараты, улучшающие мозговое кровообращение – «Винпоцетин», «Церебролизин», «Пирацетам», «Актовегин».
- Лекарства, предупреждающие судороги – «Дифенин», «Алепсин», «Содантон».
- Мочегонные и противоотечные средства – «Маннитол», «Фуросемид», «Лизикс».
- Противовоспалительные и жаропонижающие средства – «Парацетамол», «Ибупрофен».
- Общеукрепляющая терапия — витамины группы В, адаптогены, антигипоксанты.
После стабилизации общего состояния больного гнойник вскрывают и дренируют. Гнойную полость орошают антибактериальным раствором. После операции больной некоторое время находится в реанимационном отделении, а затем его переводят в палату на неврологическую койку. После подобного оперативного вмешательства требуется длительный реабилитационный период.
Показания к операции:
- Локализация гнойника в вентрикулярной зоне мозга,
- Абсцесс, ставший причиной гипертензионного синдрома,
- Абсцесс, возникший в результате травматического повреждения головного мозга,
- Абсцесс грибкового происхождения.
- Начальная стадия патологии — энцефалит,
- Расположение абсцесса в непосредственной близости жизненно важных центров,
- Множественные неоперабельные гнойниковые поражения мозга,
- Коматозное состояние больных.
Прогноз заболевания очень серьезный, но в большинстве случаев всё же благоприятный. Летальность при абсцессе мозга составляет до 30%, а инвалидизация – до 50%. Даже после выздоровления практически у половины больных остаются неврологические симптомы – судорожные припадки. У некоторых выпадают различные функции организма.
Мероприятия, позволяющие предотвратить формирование абсцесса в головном мозге:
- Обеззараживание раны при ЧМТ,
- Своевременное выявление и санация очагов хронической инфекции,
- Стимуляция иммунитета и повышение сопротивляемости организма к инфекциям,
- Сбалансированное и правильное питание,
- Прием поливитаминов и минеральных комплексов.
Абсцесс головного мозга – серьезная патология, возникающая на фоне имеющихся в организме заболеваний. Чтобы своевременно обнаружить недуг и незамедлительно начать лечение, необходимо знать первые клинические симптомы и уметь применять дополнительные методы исследования. Ранняя и адекватная терапия способна снизить риск развития опасных для жизни осложнений и сделать отрицательные последствия для организма минимальными.
источник

 Антибактериальная терапия — использование антибиотиков широкого спектра действия из группы цефалоспоринов, макролидов, фторхинолонов, защищенных пенициллинов, противогрибковых препаратов. Больным назначают «Цефтриаксон», «Метронидазол», «Ванкомицин», «Левомицетин», «Амфотерицин», «Флуконазол». После получения результатов анализа на чувствительность выделенного микроба к антибиотикам лечение необходимо подкорректировать.
Антибактериальная терапия — использование антибиотиков широкого спектра действия из группы цефалоспоринов, макролидов, фторхинолонов, защищенных пенициллинов, противогрибковых препаратов. Больным назначают «Цефтриаксон», «Метронидазол», «Ванкомицин», «Левомицетин», «Амфотерицин», «Флуконазол». После получения результатов анализа на чувствительность выделенного микроба к антибиотикам лечение необходимо подкорректировать.