Диагноз «абсцесс челюсти» отнюдь не из приятных. И если вам его поставил врач, то, скорее всего, лечение уже проведено и меры предосторожности соблюдены. Если же вы только подозреваете у себя данный вид заболевания ротовой полости, рекомендуем вам прочитать эту статью. Из нее вы узнаете не только о том, что такое челюстной абсцесс, но и о том, чем отличается абсцесс верхней челюсти от нижней, как его лечат в условиях стоматологической клиники, а также о том, как не стоит его лечить в домашних условиях и какие меры предпринять во избежание возникновения подобной проблемы в будущем.
Большинство пациентов обращаются к стоматологу по причине зубной боли или любых других проблем, связанных с зубами, однако объектами лечения в стоматологии могут выступать не только они. Дело в том, что челюстно-лицевая область способна преподнести немало неприятных сюрпризов, связанных с заболеваниями шеи, слизистой и мягких тканей ротовой полости. Вы можете столкнуться с воспалительным процессом, который будет трудно привязать к зубам, однако именно они могут являться вероятной причиной болезни. Таким образом, заранее зная признаки воспалительных процессов, вы сможете вовремя среагировать на ситуацию и не довести заболевание до хронической формы, обратившись к специалисту за лечением.
Наиболее вероятная причина возникновения абсцесса челюсти — механическое повреждение, травма или пародонтальные карманы (щели между зубом и десной, в которые может попасть инфекция). Абсцесс способна вызвать любая инфекция, попавшая в поврежденную область как извне, так и по кровотоку организма. При наличии у пациента хронического тонзиллита, причиной образования воспаления могут быть стрептококки и стафилококки, постоянно размножающиеся в гипертрофированных небных миндалинах. В таком случае больному рекомендуется не только лечение самого абсцесса и поврежденных мягких тканей ротовой полости, но и удаление миндалин, если их лечение не представляется возможным. В противном случае инфицирование может повторяться неоднократно.
Чтобы определить наличие воспалительного процесса, достаточно знать ряд общих признаков, присущих этому заболеванию:
- постоянные сильные головные боли, общее недомогание, озноб;
- в некоторых случаях повышение температуры тела, в частности гиперемия воспаленного участка;
- лейкоцитоз;
- наличие флюктуации (скопления гноя) под слизистой в виде небольшой покрасневшей припухлости.
При наличии вышеуказанных признаков пациенту рекомендуется незамедлительно обратиться к врачу с целью скорейшего лечения, в противном случае воспаление может усилиться, разрастись на соседние области, перерасти в более серьезные заболевания или дать осложнения на органы дыхания.
Исходя из наличия у человека верхней и нижней частей челюсти, можно разделить данные воспалительные процессы на два вида: абсцесс нижней челюсти (к этому же виду можно отнести и абсцесс подчелюстной, поскольку источники происхождения у них одинаковы) и верхней челюсти.
Наиболее частый источник распространения инфекции — верхние зубы мудрости. Вызывает затруднение при открывании рта и глотании.
Чаще всего инфекция распространяется от нижних больших коренных зубов (моляров и премоляров). Жалобы пациента по большей части связаны с болью при жевании и глотании.
Абсцесс подчелюстной области характеризуется визуально заметным и болезненным отеком в подчелюстном треугольнике, при этом может быть искажена форма лица.
Лечение абсцесса челюсти состоит во вскрытии гнойника и дренировании жидкости, после которого поврежденный участок дезинфицируется. В случае высокой температуры пациенту назначаются антибиотики, при общем ослаблении иммунного статуса — иммуномодулирующие препараты, рекомендации по приему анальгетиков также дает врач. В редких случаях для лучшего заживления послеоперационного разреза, назначаются физиотерапевтические процедуры, УФО.
Для профилактики воспалений такого рода желательно раз в шесть месяцев посещать стоматолога, вовремя залечивать пародонтальные карманы, придерживаться щадящей диеты, обогащенной витаминами, а также использовать соответствующие лечебные зубные пасты.
Некоторые адепты нетрадиционной медицины считают, что вышеуказанные воспаления челюстно-лицевой области с легкостью можно вылечить, не прибегая к оперативному вмешательству. Конечно, есть вероятность, что гнойник вскроется самостоятельно, однако если его не вычистить и не удалить из раны остатки отмерших частиц и болезнетворных бактерий, возникнет высокая вероятность перехода острого состояния в хроническое или во флегмону, а также интоксикации организма продуктами распада, оставшимися в необработанном гнойнике.
источник
Абсцесс околочелюстной — образование воспалительного гнойного очага в тканях челюстно-лицевой зоны лица. Проявляется локальной припухлостью, покраснением и флюктуацией (зыблением) кожи над очагом воспаления, асимметрией лица, затруднением и болезненностью глотания, явлениями интоксикации. Может развиться в разлитое воспаление – флегмону, с вовлечением в процесс окологлоточной и подглазничной области, шеи. Лечение всегда хирургическое – вскрытие и дренирование полости абсцесса.
Абсцесс околочелюстной – это ограниченный очаг гнойного воспаления тканей челюстно-лицевой зоны. При отсутствии лечения абсцессов начинается гнойный распад и гнойное расплавление соседних тканей.
Абсцесс вызывает стрептококковая и стафилококковая микрофлора, наиболее частой причиной являются заболевания зубов и воспалительные процессы в челюстно-лицевой зоне. Фурункулез, ангина, тонзиллит при хроническом течении осложняются околочелюстными абсцессами. Повреждения кожи и слизистой в области рта, занос инфекции во время стоматологических процедур могут спровоцировать абсцесс околочелюстной зоны.
Общие инфекционные заболевания, протекающие по типу сепсиса, в результате распространения микроорганизмов кровью и лимфой, вызывают множественные абсцессы в различных органах и тканях, в том числе и абсцессы околочелюстной зоны. Абсцесс околочелюстной зоны может возникнуть из-за травм лица. Во время военных действий и стихийных бедствий из-за отсутствия первой помощи, вывихи и переломы челюстей часто осложняются абсцессами. Околоверхушечные и перикоронарные очаги воспаления и пародонтальные карманы при обострениях могут спровоцировать абсцесс челюсти из-за резорбции костной ткани.

При отсутствии терапии ухудшается общее состояние пациента: повышается температура тела, наблюдается отказ от пищи. После самопроизвольного вскрытия абсцесса боль стихает, контуры лица принимают нормальные очертания, общее самочувствие стабилизируется. Но из-за благоприятных условий для микроорганизмов в полости рта, процесс хронизируется, поэтому его самопроизвольное вскрытие не говорит об излечении. При краткосрочных ослаблениях иммунной системы околочелюстные абсцессы обостряются. Возможно хроническое гноетечение из свищевых ходов, оно сопровождается неприятным запахом изо рта и заглатыванием гнойных масс. Происходит сенсибилизация организма продуктами распада, обостряются аллергические заболевания.
Для абсцессов дна полости рта характерна гиперемия в подъязычной зоне с быстрым образованием инфильтрата. Разговор и прием пищи становятся резко болезненными, отмечается гиперсаливация. Снижается подвижность языка, он слегка приподнимается кверху, чтобы не соприкасаться с формирующимся абсцессом. По мере увеличения припухлости, ухудшается общее состояние. При самопроизвольном вскрытии гной распространяется в окологлоточную область и шею, что ведет к возникновению вторичных гнойных очагов.
Абсцесс неба чаще возникает как осложнение периодонтита верхнего второго резца, клыка и второго премоляра. Во время формирования абсцесса наблюдается гиперемия и болезненность твердого нёба, после выбухания боль становится интенсивнее, прием пищи затрудняется. При самопроизвольном вскрытии гнойное содержимое распространяется на всю площадь твердого неба с развитием остеомиелита небной пластины.
Если возникает абсцесс щеки, то в зависимости от локализации и глубины, припухлость и покраснение могут быть более выражены с наружной стороны или со стороны слизистой полости рта. Болезненность очага умеренная, при работе мимических мышц боль усиливается. Общее состояние практически не страдает, но абсцесс щеки опасен распространением на соседние отделы лица еще до вскрытия гнойника.
Абсцесс языка начинается с болезненностью в толще языка, язык увеличивается в объеме, становится малоподвижным. Речь, жевание и глотание пищи резко затруднены и болезненны. Иногда при абсцессе может возникнуть чувство удушения.
Диагноз ставят на основании визуального осмотра стоматолога и жалоб пациента. Иногда в ходе опроса выясняется, что имели место быть фурункулы лицевой зоны, имеются хронические инфекционные заболевания. До визита к врачу рекомендуется принимать анальгетики, полоскать полость рта антисептическими растворами, самостоятельный прием антибиотиков недопустим. Конечной целью лечения является полная ликвидация инфекционного процесса и восстановление нарушенных функций в максимально короткий срок.
Схема лечения зависит от стадии заболевания, от вирулентности микроорганизма и от особенностей ответной реакции со стороны макроорганизма. Локализация абсцессов околочелюстной зоны, возраст пациента и наличие сопутствующих заболеваний существенно влияют на принципы лечения. Чем больше осложняющих факторов, тем интенсивнее должна быть терапия.
В период лечения абсцессов околочелюстной зоны рекомендуется соблюдать диету с преобладанием протертых супов и пюре. Если наблюдается стойкий отказ от пищи прибегают к внутривенному введению белковых растворов. При наличии сформировавшегося абсцесса показано его вскрытие с последующим дренированием полости. В остальных случаях прибегают к антибиотикотерапии, и только при ее нецелесообразности ставится вопрос о хирургическом лечении.
Антибиотики назначают в виде инъекций или в таблетированных формах, дополнительно проводят курс витаминотерапии. Показаны иммуностимуляторы и дезинтоксикационная терапия. Полоскание полости рта теплыми растворами фурацилина и соды снимает отечность и предотвращает распространение инфекции. При наличии ярко-выраженного болевого синдрома применяют анальгетики. При вовремя начатой комплексной терапии прогноз обычно благоприятный, выздоровление наступает в течение 6-14 дней.
источник

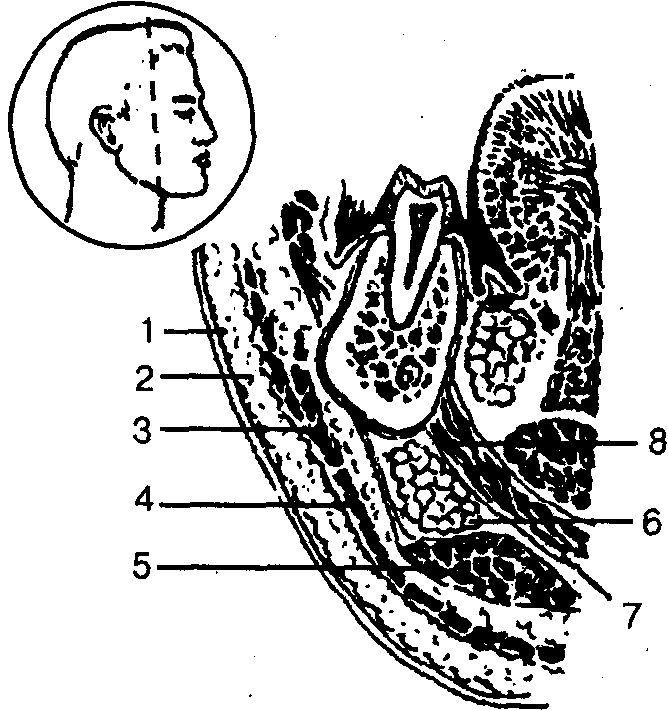
Рис. 76. Послойная структура поднижнечелюстной области (схема фронтального сечения), 1 — кожа, 2 — подкожно-жировая клетчатка, 3 — fascia colli superficialis, 4 — m. platysma, 5 — lamina superficialis fasciae colli propriae, 6 — glandule submandibularis, 7 — lamina profunda fasciae colli propriae, 8 — m. Mylohyoideus
Глубже располагается подкожная мышца шеи (m. platysmа), покрытая снаружи и изнутри листками поверхностной фасции шеи (fascia colli superficialis). Между ней и поверхностным листком собственной фасции шеи (lamina superficialis fasciae colli propriae) имеется тонкий слой клетчатки, в котором располагаются сосуды: лицевая вена (v. facialis), наружная яремная вена (v. jugularis externa), а в верхнем отделе на уровне переднего края жевательной мышцы (m. masseter) — лицевая артерия (a. facialis). Еще глубже располагается собственно поднижнечелюстное клетчаточное пространство (spatium submandibularis). Оно ограничено сверху глубоким листком собственной фасции шеи (lamina profunda fasciae colli propriae), покрывающим челюстно-подъязычную (m. mylohyoideus) и подъязычно-язычную (m. hyoglossus) мышцы. Снизу пространство замыкается поверхностным листком собственной фасции шеи (lamina superficialis fasciae colli propriae). Между названными листками фасции образуется замкнутая капсула (saccus hyomandibularis), в которой располагается поднижнечелюстная слюнная железа (gl. submandibularis).
Проток железы уходит в щель между челюстно-подъязычной и подъязычноязычной мышцами. Эта щель является одним из путей соединения поднижнечелюстного пространства с соседними клетчаточными пространствами дна полости рта. Вокруг железы, внутри ее фасциальной капсулы, располагаются многочисленные подчелюстные лимфатические узлы (nodi lymphatici submandibulares). По задневерхней поверхности железы проходит лицевая артерия (a. facialis), перегибающаяся через край нижней челюсти, приблизительно на середине расстояния между подбородком и углом челюсти. Лицевая вена располагается на нижней поверхности поднижнечелюстной слюнной железы.

Рис. 77. Варианты локализации гнойно-воспалительного процесса в поднижнечелюстной области: А — в подкожно-жировой клетчатке, Б — под подкожной мышцей шеи (m. platysта), В — в собственно поднижнечелюстном клетчаточном пространстве, Г — одновременно в собственно поднижнечелюстном и подмышечном клетчаточных пространствах
Таким образом, в поднижнечелюстной области возможна различная локализация гнойно-воспалительного процесса (рис. 77).
Основные источники и пути проникновения инфекции
Очаги одонтогенной инфекции в области нижних премоляров и моляров, инфицированные раны поднижнечелюстной области. Вторичное поражение в результате распространения инфекции по протяжению из подъязычной, подподбородочной, околоушно-жевательной областей, из крыловидно-челюстного пространства; а также лимфогенным путем, так как в поднижнечелюстной области расположены лимфатические узлы, являющиеся коллекторами для лимфы, оттекающей от тканей всей челюстно-лицевой зоны.
Характерные местные признаки абсцесса, флегмоны поднижнечелюстного пространства
Жалобы на боль в поднижнечелюстной области, усиливающуюся при глотании, жевании.
Объективно. Асимметрия лица за счет припухлости, инфильтрации тканей поднижнечелюстной области, выраженность которых зависит от локализации инфекционно-воспалительного процесса. При локализации гнойно-воспалительного очага в подкожной клетчатке инфильтрат имеет значительные размеры, кожа над ним гиперемирована, может определяться флюктуация. При локализации гнойно-воспалительного очага под поверхностной фасцией шеи припухлость тканей поднижнечелюстной области и гиперемия кожных покровов выражены в меньшей мере, а при глубокой локализации (под собственной фасцией шеи, в клетчатке, расположенной между поднижнечелюстной слюнной железой и челюстно-подъязычной, подъязычно-язычной мышцами) практически могут отсутствовать. В подобных случаях необходимо проводить бимануальную пальпацию, которая позволяет уточнить локализацию воспалительного инфильтрата, исключить распространение гнойно-воспалительного процесса на подъязычную область.
Пути дальнейшего распространения инфекции
В подъязычную, подподбородочную области, в окологлоточное пространство (откуда возможно дальнейшее распространение в заднее средостение!), в позадичелюстную ямку, в фасциальное влагалище сосудисто-нервного пучка шеи (откуда возможно дальнейшее распространение в переднее средостение!), а также на все перечисленные клетчаточные пространства надподъязычного отдела шеи и глубокой зоны бокового отдела лица противоположной стороны (рис. 78).
Рис. 78. Возможные пути распространения гнойно-воспалительного процесса из поднижнечелюстной области: А — схема фронтального сечения на уровне V-VI зубов, Б — схема фронтального сечения на уровне ветви челюсти
Методика операции вскрытия абсцесса, флегмоны поднижнечелюстной области
1. Обезболивание — наркоз (внутривенный, ингаляционный) или местная инфильтрационная анестезия в сочетании с проводниковой анестезией по Берше-Дубову, В.М.Уварову, А.В.Вишневскому на фоне премедикации.
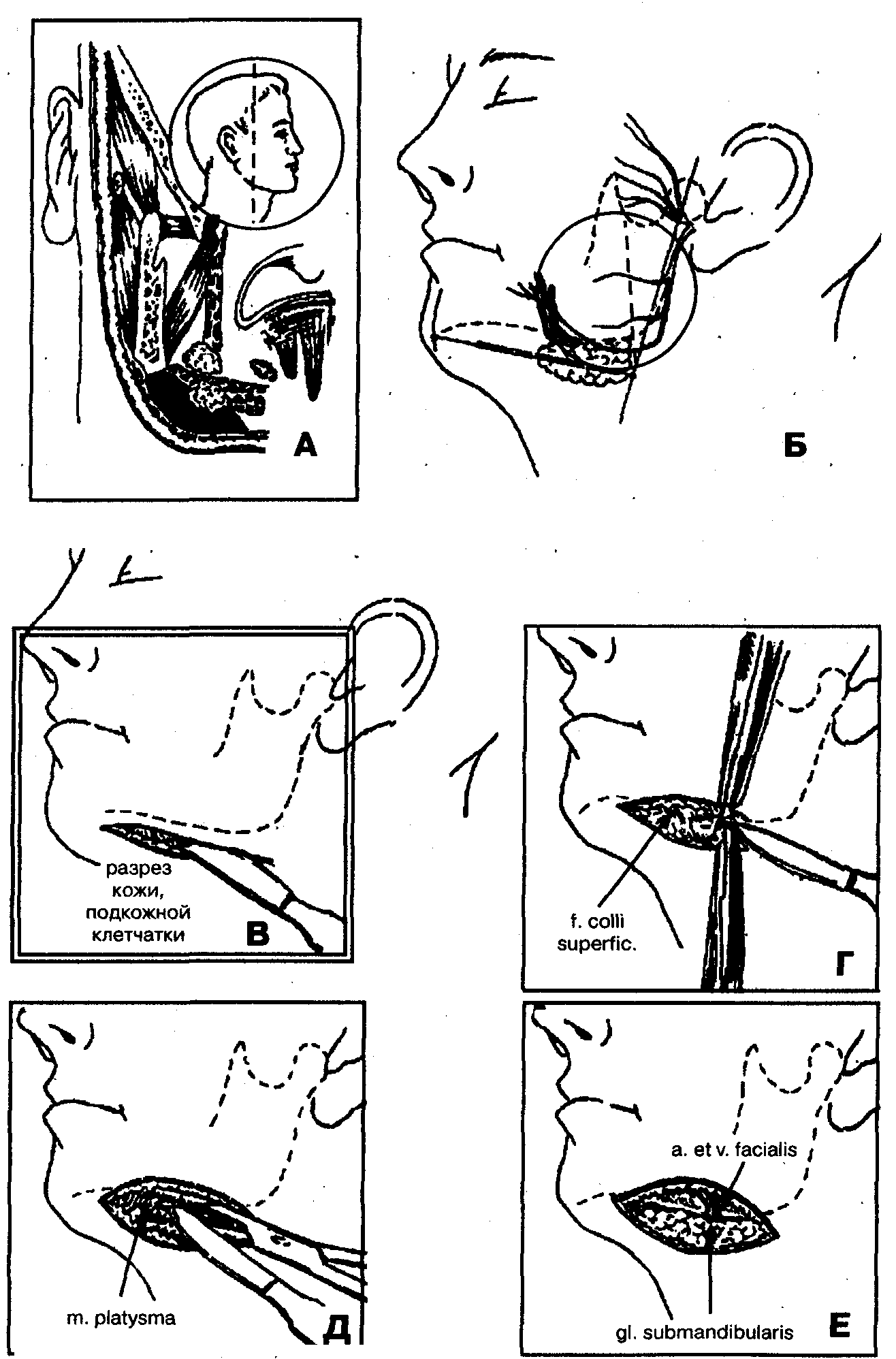
3. Отслойка верхнего края раны (кожи вместе с подкожно-жировой клетчаткой) от поверхностной фасции шеи (fascia colli superficialis), покрывающей подкожную мышцу шеи (m. platysma), с помощью куперовских ножниц, кровоостанавливающего зажима, марлевого тампона до появления в ране края нижней челюсти. При этом вместе с подкожно-жировой клетчаткой отодвигается вверх краевая ветвь лицевого нерва.
4. Рассечение подкожной мышцы шеи (m. platysma) с покрывающей ее поверхностной фасцией шеи на протяжении 8-10 мм (рис. 79, Г).
5. Отслойка подкожной мышцы от подлежащего поверхностного листка собственной фасции шеи (lamina superficialis fasciae colli propriae) с помощью кровоостанавливающего зажима, введенного через разрез в этой мышце. При локализации инфекционно-воспалительного процесса между поверхностной и собственной фасциями шеи этим достигается вскрытие гнойного очага.

7. При абсцессе собственно поднижнечелюстного клетчаточного пространства — рассечение поверхностного листка собственной фасции шеи (lamina superficialis fasciae colli propriae) на протяжении 1,5-2 см, расслойка с помощью кровоостанавливающего зажима клетчатки, окружающей поднижнечелюстную слюнную железу, вскрытие гнойно-воспалительного очага, эвакуация гноя (рис. 79, И, К). Гемостаз. При флегмоне поднижнечелюстного клетчаточного пространства, особенно гнилостно-некротической, поверхностный листок собственной фасции шеи рассекают на всем протяжении кожной раны, выделяют, перевязывают и пересекают лицевую артерию и лицевую вену в промежутке между поднижнечелюстной слюнной железой и краем нижней челюсти (рис. 79, Е, Ж, 3).
8. Отводят крючком поднижнечелюстную слюнную железу книзу и осуществляют ревизию поднижнечелюстного клетчаточного пространства, расслаивая с помощью кровоостанавливающего зажима клетчатку, окружающую слюнную железу. Вскрывают гнойно-воспалительный очаг, эвакуируют гной (рис. 79, И, К).
10. Введение в зону вскрытого гнойно-воспалительного очага через операционную рану ленточных дренажей из перчаточной резины, полиэтиленовой пленки (рис.79,Л).
11. Наложение асептической ватно-марлевой повязки с гипертоничеесим раствором, антисептиками.
источник
Флегмоны и абсцессы челюстно-лицевой области – это один из самых частых диагнозов в хирургической стоматологии. В последнее десятилетие отмечается рост заболеваемости именно этими недугами, которые протекают в тяжелой форме и иногда заканчиваются опасными для жизни состояниями (сепсис, медиастенит и тромбоз сосудов головы).
Абсцессы и флегмоны челюстно-лицевой области представляют собой ограниченный или разлитой гнойный процесс. Они, преимущественно, локализируются в одной или в нескольких анатомических областях.
При этом для флегмоны более характерно бурное течение. По статистике абсцесс встречается в четыре раза чаще, чем разлитое воспалительно-гнойное поражение.
Абсцесс и флегмона челюстно-лицевой области делятся на несколько категорий в зависимости от расположения патологического процесса, клинической картины и источника инфекции.
Хирурги-стоматологи выделяют следующие формы флегмон и абсцессов:
- одонтогенные – этиология заболевания заключается в распространении патологических микроорганизмов из больного корня зуба;
- интраоссальные как последствия нагноения кист, гайморита, периостита и остеомиелита;
- гингивальные – гнойный процесс берет начало в воспаленных деснах и мягких околозубных тканях;
- муко-стоматологенные в виде трансформации стоматитов и воспалений языка;
- саливаторные, гнойно-воспалительное повреждение слюнных желез;
В клинической практике врачи-стоматологи часто используют деление на одонтогенные и неодонтогенные патологии.
По принципу локализации отека специалисты идентифицируют следующие заболевания:
- гнойное поражение в области верхней челюсти (глазная, скуловая, височная часть лица и зона твердого и мягкого неба);
- нижнечелюстные гнойники (подбородочный, жевательный, щечной, околоушной и крылонебный участок лица);
- абсцессы и флегмоны дна полости рта;
По тяжести клинического течения гнойные поражения бывают:
- легкой степени, гнойник располагается в одной анатомической зоне;
- средней степени, флегмона захватывает несколько частей лица;
- тяжелая степень, заболевание проявляется значительным отеком мягких тканей шеи, дна полости рта или половины лицевых тканей.
Большинство гнойных поражений челюстно-лицевой области носят одонтогенный характер. Это означает, что заболевание формируется из-за распространения инфекции из воспаленного корня или пародонта. В таких случаях стрептококки и стафилококки из первичного очага через лимфатические сосуды проникают в глубокие слои мягких тканей лица.
Огромное значение в развитии гнойного процесса имеет состояние иммунитета. Снижение защитных способностей организма является мощным предрасполагающим фактором нагноения тканей.
На начальных стадиях абсцессы, флегмоны, прилежащие к нижней челюсти, проявляются уплотнением и прогрессирующим отеком мягких тканей лица. Кожные покровы над гнойным очагом часто гиперемированы. Ключевым симптомом нагноения служит флюктуация – ощущение наличия жидкости в замкнутом пространстве.
Течение флегмон сопровождаются общей интоксикацией, при которой пациент предъявляет следующие жалобы:
- недомогание и чувство хронической усталости;
- увеличение температуры тела;
- быструю утомляемость и боль в суставах.
Абсцессы, как правило, не вызывают подобной симптоматики вследствие ограниченности патологического процесса.
Абсцесс, флегмона челюстно-лицевой области у детей характеризируется острым и тяжелым течением заболевания. Разлитое гнойное поражение мягких тканей формируется в результате несовершенства детской иммунной системы.
Установление диагноза при острых одонтогенных инфекциях включает проведение следующих мероприятий:
- Сбор анамнеза болезни. Врач выясняет жалобы пациента и общее состояние больного.
- Внешний осмотр челюстно-лицевой области и пальпация региональных лимфатических узлов. Большинство воспалительно-гнойных процессов вызывают увеличение и болезненность лимфоузлов.
- Инструментальный осмотр ротовой полости, во время которого врач обнаруживает хронические очаги одонтогенной инфекции.
- Рентгенография в прямой и боковой проекции.
- Лабораторный анализ крови, в котором наблюдается увеличение показателей СОЕ, лейкоцитов и уменьшение концентрации эритроцитов и гемоглобина.
Каждый врач, приступая к лечению одонтогенного процесса в челюстно-лицевой области, руководствуется в своих действиях следующими принципами:
- Зуб, ставший причиной развития флегмоны, удаляется.
- Своевременная диагностика очень важна из-за особенностей данной области, откуда инфекция может распространиться, вызывая тяжелейшие последствия (в частности, медиастинит)
- Необходимо ликвидировать распространение инфекции, то есть своевременно провести вскрытие очага и ликвидировать воспалительный экссудат, снять напряжение тканей.
- От качества эвакуации всех продуктов распада из раны зависит скорость стихания воспаления, то есть необходима тщательная послеоперационная обработка раны.
- Комплексное лечение патологии с использованием всех средств и методов, доступных в данном лечебном учреждении.
- Содружественное ведение пациента с коллегами из других областей, вовремя назначение консультаций всех специалистов при сочетанных поражениях.
- Часто происходят видимые внешние изменения, не всегда приятные пациенту, что особенно болезненно переносится именно в зоне лица. Поэтому есть острая необходимость организации работы с пациентами медицинского психолога уже на ранних этапах после операции, особенно если есть значимый видимый дефект.
- Правильное этапное лечение, организация медицинской реабилитации, направление в соответствующее отделение с полной информацией о пациенте.
- Полное информирование родственников и пациента о нарушении значимых функций ЧЛО, если таковые имеются.
- По выходу из стационара пациент должен иметь четкие дальнейшие рекомендации, особенно при необходимости продолжить лечение амбулаторно.
Хирургическое лечение при флегмоне ЧЛО проводится в специализированном стационаре, где имеется все необходимое оборудование, инструментарий, квалифицированные врачи и другой медицинский персонал, операционные, палата интенсивной терапии. В стационаре можно качественно провести саму операцию и организовать грамотное ведение пациента после операции, его комплексное лечение.
Операцию проводят под местной или общей анестезией. Выбор вида анестезии определяется:
- степенью самого воспаления;
- распространенностью процесса;
- общим состоянием больного;
- плановая ли операция или экстренная;
- наличием противопоказаний к общему наркозу.
Все оперативные вмешательства при этой патологии условно можно разделить на две большие группы: при флегмоне нижней челюсти или при флегмоне верхней челюсти, однако более удобно описывать флегмону соответствующей зоны, на которые принято делить данную область. В зависимости от особенностей расположения очага, наличия подкожной клетчатки, иннервации и кровоснабжения даже разрезы в ходе операций по поводу вскрытия будут своеобразны, везде по определенной линии.
Протяженность разрезов кожи и слизистой оболочки при вскрытии воспалительного очага определяется его размерами. Слизистую, кожу и подлежащие ткани, вплоть до фасции, разрезают скальпелем или электроскальпелем, далее ткани расслаивают, обращаясь с ними максимально щадяще. При гнилостно-некротических поражениях приходится проводить иссечение погибших тканей, то есть некрэктомию.
Затем организуется дренирование раны одним из возможных для этого способов:
- введение в рану различных приспособлений для дренирования (специальные трубочки из полиэтилена, резиновые полоски и др.);
- промывание раны или диализ, который уменьшает интоксикацию, нормализует показатели крови, ускоряет образование грануляций;
- катетеризация раны — с помощью введенного через дополнительный разрез-прокол катетера, к которому возможно подсоединение вакуума.
Если нет необходимости в пребывании в палате интенсивной терапии, после операции пациента переводят в обычную палату. В дальнейшем больному делают перевязки, минимум один раз в сутки или по мере необходимости, строго руководствуясь инструкциями врача. Очищение раны после операции происходит одновременно с процессом ее грануляции.
По мере стихания в связи с этим острых явлений пациенты начинают кушать, спать. Облегчаются боли, температура снижается до субфебрильной, прекращается отделяемое из раны. Как раз в этот период больному для ускорения и улучшения заживления раны накладывают первично-отсроченные и вторичные швы.
Пациента выписывают из стационара после нормализации температуры тела, показателей крови, возможно более полного восстановления основных функций ЧЛ области. Даются все необходимые рекомендации на последующие этапы лечения, назначают комплекс ЛФК на дом.
Для лечения пациентов с флегмонами ЧЛО используются следующие основные средства:
- Противовоспалительные средства (НПВП)
- Антибиотики (широкого спектра действия, а также влияющие преимущественно на гноеродную флору).
- Гипосенсибилизирующие препараты (супрастин, тавегил, фенкарол, цетрин).
- Средства для дезинтоксикационной терапии (физиологический раствор, реополиглюкин, гемодез).
- Витамины (витамины группы В, витамин С, никотиновая кислота).
- Адаптогены, общеукрепляющие средства (родиола розовая, женьшень, элеутерококк, аралия, золототысячник, лимонник, облепиха, имбирь и др.).
- Стрептококковый анатоксин.
- Средства для нормализации иммунитета (Т-активин, тимолин, интерфероны).
В условиях современности ограничением к использованию того или иного препарата зачастую является в том числе и его цена, поэтому так важно обратиться за специализированной помощью, а не выбирать себе лекарства в аптеке по собственному разумению.
Врач в стационаре подберет необходимые лекарства чтобы вылечить, а не временно приостановить болезнь. Самолечение в случае гнойного воспаления может иметь самые плачевные последствия, вплоть до развития септического заражения крови.
Особо хочется отметить такой метод, как введение стафилококкового анатоксина, который является достаточно эффективным и имеет многие преимущества. Так как основное число больных с флегмонами — экстренное, им вводят анатоксин как средство экспресс-иммунизации троекратно: в день поступления, на 3-й день, а также на 6-7-й день в возрастающей дозе — 0,3 мл, затем 0,8 мл и 1 мл соответственно.
Физиотерапевтическое лечение назначается пациенту на нескольких этапах лечения, а именно:
- в ранний период после операции — для ускорения эвакуации экссудата и грануляции раны, для снижения симптомов интоксикации (УВЧ-терапия, ультразвук, СМВ-терапия, лазерное облучение местное, внутривенное лазерное облучение крови, УФО);
- в более поздние сроки — для ускорения заживления раны, для общего укрепления организма (лазерное облучение местное, внутривенное лазерное облучение крови, УФО, КВЧ-терапия);
- на этапе восстановительного лечения — для полного выздоровления пациента (ультразвук, лазерное облучение, водо- и теплолечение, гипербарическая оксигенация, аэроионотерапия, магнитотерапия).
Гнойные поражения челюстно-лицевой области могут осложняться такими патологиями:
- Сепсис – это тяжелое состояние организма, которое вызвано проникновением бактериальной инфекции в кровеносную систему. Лечение такого осложнения сложное из-за развития устойчивости организма к антибиотикотерапии. Сепсис часто выступает причиной летальных исходов.
- Медиастенит в виде гнойного воспаление клетчатки средостения, где находятся сердце, легкие и бронхи.
- Менингит. Воспалительное поражение мозговых оболочек развивается в результате распространения гнойной инфекции по лимфатическим и кровеносным сосудам головы.
Прогноз одонтогенных абсцессов и флегмон, как правило, благоприятный. Позитивный результат лечения наблюдается при своевременном указании полноценной хирургической помощи. В таких случаях пациент подлежит госпитализации в специализированный медицинский стационар.
Летальные исходы при гнойном поражении мягких тканей челюстно-лицевой области связаны с поздней обращаемостью больного и системным угнетением его иммунитета.
Профилактика заболевания достигается такими способами:
- санация ротовой полости, во время которой врач-стоматолог осуществляет лечение всех кариозных, пульпитных и периодонтитных зубов;
- строгое соблюдение пациентов правил личной гигиены и регулярная чистка зубов;
- прохождение регулярных профилактических осмотров у стоматолога, с периодичностью не менее двух раз в год;
- своевременное обращение к врачу при обнаружении симптомов стоматологических заболеваний.
Каждый человек должен помнить, что цена профилактики намного ниже стоимости лечения. А в некоторых случаях санация ротовой полости может предупредить развитие тяжелых осложнений, которые сопровождаются высокой смертностью пациентов.
источник
Что такое флегмоны и абсцессы челюстно-лицевой области: причины возникновения на верхней и нижней челюсти, виды, лечение
Как правило, в лечебные учреждения за помощью обращаются пациенты, испытывающие зубную боль или имеющие другие стоматологические проблемы. Далеко не все знают, что объектом лечения в стоматологии выступает челюстно-лицевая область. У больного может возникнуть воспаление, которое сложно связать с удалением зуба, однако именно в этом кроется вся проблема.

Любая область тела не застрахована от появления одонтогенных флегмон. Флегмона челюстно-лицевой области может развиться из-за удаления «восьмерки», воспаления пульпы, окружающих корень зуба мягких тканей, миндалин, аденоидов и пр.
Чаще всего заболевание возникает вследствие:
- глосситов, способствующих развитию разлитого гнойного воспаления в языкоглоточном пространстве;
- воспаления нижней челюсти, захватывающего область подбородка;
- сиалоаденитов, глосситов, периоститов, растекающихся по дну полости рта.
Разлитые гнойные воспаления имеют инфекционную природу. Продукты жизнедеятельности патогенных микроорганизмов, разложившиеся ткани моляров и анаэробная микрофлора пломбированного зуба являются основными источниками развития болезни и интоксикации организма.
Этиология неодонтогенных флегмон:
При ослабленном иммунитете, склонности к аллергии и наличии хронических заболеваний флегмона челюсти протекает тяжело и длительно. Такое заболевание имеет инфекционную этиологию, но не передается контактным путем.
Эта статья рассказывает о типовых способах решения Ваших вопросов, но каждый случай уникален! Если Вы хотите узнать, как решить именно Вашу проблему — задайте свой вопрос. Это быстро и бесплатно !
Врач сможет правильно поставить диагноз, зная историю болезни, выявив беспокоящие симптомы и получив данные лабораторных анализов. Клинические исследования определят степень поражения организма и эффективность выбранного курса лечения.
При глубоком распространении флегмоны челюстно-лицевой области для уточнения диагноза делается прокол тканей и исследуется состав извлеченного выпота, определяется чувствительность патогенной микрофлоры к лечебным препаратам. От этого зависит длительность и эффективность лечения.
Если у пациента развивается глубокая флегмона, тогда общие симптомы будут преобладать над местными. У больного резко повышается температура, вплоть до 42 градусов. Интоксикация приводит к нарушениям сердечного ритма, снижению артериального давления, появляется одышка. Страдает выделительная система, человек может перестать мочиться.
Заболевание всегда развивается по-разному сценарию. Выделяют две основные формы протекания воспалительного гнойного процесса ЧЛО:
- Острая стадия сопровождается резким повышением температуры тела. Кожные покровы краснеют, возникает отек мягких тканей. Проявляются признаки некроза в пораженной области. Если помощь больному не будет вовремя оказана, возникает вероятность развития свища.
- Хроническая стадия протекает с болями. В месте воспаления при пальпации можно обнаружить уплотнение. Пораженные ткани могут приобретать синюшный цвет.
Если воспалительный процесс находится на поздней стадии, тогда необходимо провести хирургическое лечение. Хирург иссечет пораженные ткани и проведет лечение открытой раны.
Обращение больного на начальной стадии заболевания в специализированные медицинские учреждения позволит избежать операции. На начальной стадии флегмону челюстно-лицевой области можно вылечить с использованием антибактериальных препаратов. К пораженной области прикладывают сухое тепло, обрабатывают раствором хлорида кальция.
Врач назначает полоскания дна полости рта антисептическими растворами и курс физиотерапии. Медикаментозная терапия способна помочь лишь в том случае, если очаг инфекции перед этим был устранен (проведена санация, удален больной зуб, осуществлено лечение травмы и пр.).

К помощи светотерапии прибегают в случае наличия уплотненного инфильтрата в пораженной области. При обработке ран ультразвуком сроки лечения могут сократиться до 3-5 дней. При тяжелом течение болезни проводят 3-4 процедуры гипербаротерапии.
Все флегмоны, в том числе дна полости рта, лечат, прибегая к хирургическому методу только в условиях стационара. Опытные высококвалифицированные хирурги проводят операцию, следят за пациентом в послеоперационном периоде и оказывают комплексное лечение.
Во время операции больной может находиться под общим наркозом или под местным обезболиванием. В зависимости от размеров области поражения, врач делает разрез кожи и слизистых оболочек (как показано на фото) скальпелем, вскрывая пораженный очаг. Если наблюдаются гнилостно-некротические изменения, тогда погибшие ткани иссекаются. Впоследствии раны дренируются.
Оперативные вмешательства для воссоздания измененной формы ЧЛО проводятся по следующим показаниям:
-
расположенные в лицевой области и области шеи ограниченные изменения оперативно ликвидируются;
- изъяны мягких тканей большой площади и изменение формы очага поражения убираются оперативным местным лоскутным методом;
- дефекты мягких тканей с поражением костной структуры удаляются с помощью микрохирургов.
Абсцессы и флегмоны челюстно-лицевой области можно лечить, прибегая к помощи народной медицины. Травяная гвоздика, базилик мятный, зверобой, прополис, голубой эвкалипт, березовые почки и листья – это малый перечень трав, который рекомендован к использованию в терапии воспалительных процессов.
Для лечения флегмоны нижней челюсти можно использовать отвар. 60 гр травяной гвоздики залить одним литром горячей воды, выстаивать до остывания и пить небольшими глотками по 250 мл в течение суток. Также можно взять 40 г зверобоя, 25 г прополиса и 150 мл спиртосодержащей жидкости, измельчить, соединенные компоненты настаивать 10 дней. Процеженный настой применяется для полосканий в пропорции — чайная ложка на 250 мл минеральной воды с газом.

Тромбоз пещеристого синуса — распространенное осложнение одонтогенной флегмоны. Больной испытывает сильные головные боли, его знобит.
Сепсис характеризуется повышенной температурой тела, изменением качественного и количественного состава лейкоцитов. Прогноз неблагоприятный, возможен летальный исход.
Абсцесс челюстно-лицевой области – это инфекционное образование на слизистых оболочках полости рта, содержащее внутри себя патологическую жидкость (гной). Заболевание может возникать и на верхней, и на нижней челюсти, как правило, воспалительный процесс начинается с причинного зуба. При пальпации пораженного участка пациент испытывает болевые ощущения, кожа в месте воспаления истончена.
Основными возбудителями являются стрептококки и стафилококки. Инфекция может попасть в организм извне или с током крови. Нередки случаи возникновения подчелюстного абсцесса на месте попадания под кожу химических веществ.
Заболевание определяется по ряду признаков:
- непрекращающиеся головные боли, упадок сил, озноб;
- возможно повышение температуры тела, наблюдается гиперемия очага воспаления;
- изменения в качественном и количественном составе лейкоцитов;
- пальпаторно выявляется флюктуация.
Если больной испытывает на себе все вышеперечисленные признаки, ему необходимо обратиться за специализированной помощью. Одонтогенные абсцессы могут поражать соседние области и давать осложнения на дыхательную систему.
У человека имеется верхняя и нижняя челюсть, исходя из этого одонтогенные абсцессы в зависимости от их локализации принято подразделять на верхнечелюстные и нижнечелюстные (сюда же относят подчелюстные). Врачи различают следующие виды заболевания: абсцесс языка, дна полости рта, неба, десны, щеки, языка (рекомендуем прочитать: абсцесс щеки: причины и способы лечения).

Причиной развития одонтогенных абсцессов в подчелюстной области могут стать невылеченные коренные зубы. Пациенту больно прожевывать пищу и глотать. Отличительно особенностью воспалений, локализующихся в нижней челюсти, является болезненный отек, который визуально заметен. Он затрагивает подчелюстной треугольник, иногда приводя к искажению форм лица.
Чтобы избавиться от воспаления, одонтогенные абсцессы вскрывают, устанавливают дренаж и обрабатывают пораженные участки дезинфицирующими средствами. При повышенной температуре тела пациенту назначаются антибиотики.
При ослабленном иммунитете показаны иммуномодулирующие лекарственные средства. Для того, чтобы сократить процесс заживления ран, прибегают к помощи физиотерапевтических процедур и проводят ультрафиолетовое облучение.
Профилактика одонтогенных флегмон и абсцессов заключается в соблюдении правил личной гигиены, своевременном лечении зубов, использовании в пищу продуктов, богатых витаминами и минералами. Также рекомендуется посещать стоматолога не реже чем один раз в полгода. При нарушении кожных покровов и слизистых оболочек полости рта после удаления моляров во избежание развития флегмоны и абсцессов необходимо своевременно производить качественную обработку антисептическими средствами.
Подподбородочное клетчаточное пространство расположено под диафрагмой рта (челюстно-подъязычной мышцей) и ограничено сверху собственной, снизу поверхностной фасциями шеи, спереди нижней челюстью, сзади подъязычной костью, с боков передними брюшками двубрюшной мышцы. В клетчатке расположены подподбородочные лимфатические узлы.
Воспалительный процесс в основном начинается с лимфаденита. Источником инфицирования служат нижние резцы и клыки, реже воспаление распространяется по протяжению из подъязычного и поднижнечелюстного пространств. Соответственно в эти области возможно распространение инфекции из подподбородочного пространства.
Боль локализована в подподбородочной области, усиливается при жевании, глотании. Общие признаки воспаления: повышение температуры тела, проявления интоксикации выражены нерезко. При осмотре определяют некоторую припухлость в подподбородочной области, сглаженность кожных складок, иногда гиперемию кожи.
При пальпации выявляют болезненный инфильтрат между подъязычной костью и нижней челюстью. Кожа над инфильтратом (если в воспалительный процесс не вовлечена подкожная клетчатка) не изменена и легко смещается. Подобные проявления могут быть и при остром подподбородочном лимфадените.
Ограниченность инфильтрата более свойственна лимфадениту, а отсутствие отрицательной динамики процесса или обратное развитие под влиянием антибиотикотерапии говорит в пользу острого лимфаденита. Абсцедирование лимфаденита, формирование аденофлегмоны позволяет определить УЗИ. Оно показывает жидкостное образование, деструкцию лимфатического узла. В сомнительных случаях выполняют пункцию, получение гноя указывает на абсцесс, флегмону.
Для вскрытия подподбородочной флегмоны разрез длиной 3-4 см производят по средней линии, отступя на 1—1,5 см от края нижней челюсти. По ходу разреза рассекают поверхностный листок фасции и тупым путем с помощью кровоостанавливающего зажима, направляя его к центру воспалительного инфильтрата, вскрывают гнойник. Гной удаляют, в образовавшуюся полость вводят ленточный дренаж из перчаточной резины.
Чаще всего это аденофлегмона, источником поражения лимфатических узлов служат заболевания зубов. Возможно распространение воспаления на субмандибулярную клетчатку при периостите, остеомиелите нижней челюсти. Не исключается распространение гнойного процесса по протяжению из подъязычной, подподбородочной областей, из крыловидно-челюстного пространства. Аденофлегмона становится следствием острого подчелюстного лимфаденита.
Болезнь проявляется болями в подчелюстной области на фоне лихорадки и интоксикации, ей часто предшествуют заболевания задненижних коренных зубов, пародонтит, периостит. Боль усиливается при движении челюсти, попытке открыть и закрыть рот. При осмотре определяют инфильтрат под горизонтальной ветвью нижней челюсти ближе кзади, припухлость мягких тканей, иногда гиперемию кожи. Инфильтрат располагается под челюстью и кнутри от ее нижнего края, ближе к углу.
При флегмоне в подкожной клетчатке инфильтрат большой, кожа над ним гиперемирована. При воспалительном процессе под собственной фасцией (ложе подчелюстной слюнной железы), т.е. при аденофлегмоне, припухлость может отсутствовать, глубокая пальпация болезненна. Инфильтрат может быть нечетким. Бимануальная пальпация позволяет определить размеры и локализацию инфильтрата, исключить вовлечение в воспалительный процесс подъязычного пространства.
При локализации абсцесса под собственной фасцией шеи воспалительный процесс может распространиться в подъязычную, подподбородочную области, в окологлоточное клетчаточное пространство и далее в заднее средостение. Распространение инфекции возможно через позадичелюстную ямку в фасциальное влагалище сосудисто-нервного пучка шеи и далее в переднее средостение.
Поднижнечелюстную флегмону вскрывают из разреза длиной 5— 6 см, производимого на 2 см кнутри и параллельно нижней челюсти. Кожу вместе с клетчаткой и поверхностной фасцией отслаивают кверху до края нижней челюсти. По зонду рассекают подкожную мышцу. При этом можно вскрыть поверхностный гнойник, расположенный под поверхностной фасцией. Собственную фасцию рассекают и далее проникают сомкнутым кровоостанавливающим зажимом в собственно поднижнечелюстное клетчаточное пространство. Гнойник вскрывают, гной удаляют, полость дренируют.
При гнойно-некротической флегмоне после рассечения собственной фасции выделяют и перевязывают лицевую артерию и вену, подчелюстную слюнную железу отводят книзу, удаляют некротизированную клетчатку, выполняют ревизию поднижнечелюстного пространства на предмет возможных затеков.
Абсцесс субмандибулярного пространства можно вскрывать из разреза у угла нижней челюсти.
Рассекают кожу и подкожную клетчатку у угла челюсти и зажимом Бильрота с сомкнутыми браншами, продвигая его по заднему краю т. mylohyoideus к абсцессу, тупо проникают в его полость. Разводя бранши, вскрывают гнойник, удаляют гной, полость промывают раствором антисептика и дренируют.
При распространении флегмоны в подподбородочную область выполняют контрапертуру под подбородком и проводят сквозной дренаж.
источник
Околочелюстной абсцесс – это гнойный воспалительный процесс, представленный ограниченным очагом, находящимся в челюстно-лицевой области. По словам специалистов, не начатое вовремя лечение может спровоцировать развитие опасных осложнений, например, гнойные поражения близлежащих тканей, гнойный распад. Опаснее всего игнорировать околочелюстной абсцесс в острой форме, ведь это не только наносит вред здоровью, но и может привести к смерти.
Общие инфекционные болезни (по типу сепсиса) могут привести к множественным абсцессам различных тканей и органов (в том числе к нижней или верхней челюсти) за счет быстрого распространения патогенных микроорганизмов через лимфо- и кровоток.
ВАЖНО: Абсцесс околочелюстной области может развиваться при травмах лица. К примеру, во время стихийных бедствий или военных действий отсутствует возможность быстрой и своевременной первой помощи, поэтому всевозможные переломы и вывихи могут осложняться абсцессами.
К другим причинам специалисты относят пародонтальные карманы, перикоронарные и околоверхушечные воспалительные очаги. В случае обострения подобные причины могут привести к челюстному абсцессу по причине резорбции (разрушения) ткани кости.
По словам специалистов, перед формированием абсцесса пациент ощущает зубную боль (похожую на болезненные ощущения при периодонтите). Надкусывание вызывает усиление боли в области поражения. Вскоре отмечается присоединение плотного отека и формирование уплотнения, приносящего боль и дискомфорт. При развитии заболевания под слизистыми оболочками отмечается покраснение тканей, выраженный очаг поражения, асимметрия лица.
В случае отсутствия лечения происходит ухудшение общего состояния пациента, повышение температуры тела, возможен отказ от пищи. При самопроизвольном вскрытии очага воспаления снижается болезненность, лицо приобретает правильные очертания, стабилизируется самочувствие пациента. Помните: самопроизвольное вскрытие не означает излечение. Наоборот, патологический процесс переходит в хроническую стадию (в ротовой полости имеются идеальные условия для развития патогенной микрофлоры).
При кратковременном ослаблении иммунитета происходит обострение околочелюстных абсцессов. При этом отмечается хроническое течение гноя из свищевых ходов и появление неприятного запаха изо рта, повышается риск заглатывания пациентом гнойного отделяемого. Продукты распада провоцируют повышенную сенсибилизацию (чувствительность) организма к раздражающему воздействию веществ и обострение заболеваний аллергического характера.
Абсцессы дна полости рта проявляются гиперемией (покраснением) в области под языком и ускоренным образованием инфильтрата. Пациент испытывает дискомфорт и боль в процессе говорения и потребления пищи, специалисты выявляют гиперсаливацию (чрезмерное слюнотечение). Подвижность языка уменьшается, происходит его приподнимание вверх (во избежание соприкосновения с развивающимся нагноением). Чем больше увеличивается припухлость в области поражения, тем хуже состояние пациента. В случае самопроизвольного вскрытия гнойные массы могут достигать шеи и области около глотки, что может спровоцировать появление вторичных очагов гнойного воспаления.
Небные абсцессы в большинстве случаев возникают в качестве осложнения при периодонтите второго премоляра, клыка и второго резца. В ходе формирования очага абсцесса специалисты отмечают болезненность и покраснение области твердого неба. После выбухания боль нарастает, что затрудняет общение и потребление пищи пациентом. Самопроизвольное вскрытие абсцесса приводит к распространению гноя на твердое небо, развивается остеомиелит небной пластины.
При возникновении щечного абсцесса гиперемия и припухлость могут отмечаться со стороны слизистой оболочки ротовой полости или с наружной стороны рта (зависит от глубины и локализации поражения). Болезненность умеренна, но усиливается в момент функционирования мимических мышц. Общее состояние пациента остается близким к норме, но патологический процесс щеки может распространяться на близлежащие отделы лица еще до момента вскрытия гнойника.
Абсцесс языка на начальной стадии появляется болью в толще данного органа. Происходит увеличение языка в объеме, он быстро становится малоподвижным. Глотательные, речевые и жевательные функции затруднены и вызывают у пациента дискомфорт и боль. В отдельных случаях при наличии абсцесса языка пациент может испытывать удушающее чувство.
источник
МЕТОДЫ ВСКРЫТИЯ ФЛЕГМОН И АБСЦЕССОВ В ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ И НА ШЕЕ
Хирургическое вмешательство при абсцессах и флегмонах, исходящих от зубов верхней челюсти (при субпериостальных абсцессах, абсцессах клыковой ямки, абсцессах и флегмонах подглазничной области, челюстного бугра), ограничивается в большинстве случаев внутри-ротовым разрезом по переходной складке до кости в пределах 3—4—5 зубов. Если гной при достаточно широком разрезе до кости не обнаруживается, следует тупым путем проникнуть выше — к дну клыковой (собачьей) ямки или в пространство между пучками квадратной мышцы. Если такое вмешательство при прогрессировании процесса оказывается недостаточным, приходится применять экстраоральный разрез. При этом, руководствуясь пальпацией, вскрывают гнойники обычно горизонтальным кожным разрезом на лице в месте наибольшего скопления гноя, конечно, с учетом расположения сосудов и нервов в этой области, g последующим дренированием раны (рис. 20).
Флегмоны скуловой области вскрываются чаще всего горизонтальным кожным разрезом у нижнего края скуловой кости или дуги в месте наиболее выраженной флюктуации.
Что же касается вопроса о вскрытии абсцессов и флегмон щечной области, то внутриротовые разрезы при этом достигают своей цели (эвакуации гноя) лишь тогда, когда гнойный очаг расположен между слизистой оболочкой щеки и щечной мышцей. В противном случае приходится оперировать через кожные покровы в месте флюктуации или в области наиболее выраженного участка болезненного инфильтрата, однако помня, что при всяких операциях на лице следует учесть анатомические особенности этой области. При расположении флегмоны в нижнем отделе щечной области вскрытие ее можно делать через разрез в подчелюстной области.
При оперативных вмешательствах по поводу флегмон височной области всегда следует ориентироваться по данным топографической анатомии этой области и определить, где локализуется процесс — поверхностно (между кожей и апоневрозом) или между апоневрозом и мышцей, или же между мышцей и костью. При разлитых флегмонах в процесс вовлекаются все участки этой области. Во многих случаях при флегмонах высочной области хорошие результаты дает разрез позади края processus frontosp-henoidalis в области переднего края височной мышцы, под которой расположен верхний конец жирового комка Биша. В некоторых случаях эффективен разрез по linea temporalis на границе прикрепления височной мышцы и ее апоневроза. Бывают случаи, когда приходится в этой области делать несколько разрезов (рис. 21).
При тех или иных линиях разреза всегда следует щадить ветви височной артерии. При глубоких же гнойниках лучше вскрывать очаг вертикально или же разрезом, соответствующим веерообразному ходу волокон височной мышцы, а затем тупым путем проникать до чешуи этой кости с дальнейшим дренированием раны.
Периорбитальные и орбитальные флегмоны удобнее вскрывать слегка дугообразным разрезом длиной до 2—2,5 см в области нижненаружного края глазницы или же в том месте, где больше всего выражен инфильтрат. Отступя книзу от края на 1—1,5 см, чтобы операционный рубец впоследствии не вывернул веки и не ограничивал смыкания их, рассекают кожу, подкожную основу, фасцию; тупым путем проникают в орбитальную клетчатку за нижнебоковую поверхность глазного яблока, после чего рану промывают и дренируют.
При ретробульбарных флегмонах, если другие методы операции безуспешны, приходится создать условия хорошего оттока гноя через перфорационное отверстие в области дна глазницы. Для этой цели вскрывают верхнечелюстную полость и через нее удаляют участок тонкой костной пластинки в области заднего края дна глазницы, рассекают надкостницу, после чего гной вытекает из глазницы в верх нечелюстную полость. Последнюю тампонируют йодоформной марлей.
Надо сказать, что этот метод имеет недостатки. Дело в том, что у некоторых больных, оперированных по такому методу, в последующем оставались свищи, требовавшие пластических операций. Нам кажется, что удобнее и лучше в таких случаях создавать во время операции соустье с носовой полостью в нижнем носовом ходе и выводить тампон через нос.
Оперативные вмешательства при флегмонах подвисочной и крылонёбной ямок сводятся к тому, что производятся разрезы до кости по переходной складке в области двух последних моляров верхней челюсти, а у детей — в области первого большого коренного зуба, ориентируясь на скуло-альвеолярный гребень. Затем тупо проникают глубоко вдоль челюстного бугра, направляясь кзади, кверху и внутрь к подвисочной ямке. Во многих случаях при этом создаются условия для оттока гноя В противном случае приходится оперировать экстраорально; так, при ограниченной локализации флегмоны в подвисочной области разрез делают вдоль нижнего края скуловой дуги, а при распространении его из подвисочной и крылонёбной ямок в соседние области — крыловидно-челюстную, щечную, массетериальную — необходимо производить вскрытие такой разлитой флегмоны через подчелюстной и поза-дичелюстной разрезы, не забыв при этом использовать и подскуловой разрез.
Оперативные вмешательства по поводу флегмон поднижнечелюстного треугольника производятся значительно чаще, чем по поводу других околочелюстных флегмон. Кожный разрез при этих флегмонах производят параллельно нижнему краю нижней челюсти, отступя от последнего книзу на 1,5—2 см. Такой разрез удобен, так как, сливаясь топографически с шейной складкой, он после заживления раны оставляет еле заметный, нежный рубец. Кроме того, при таком разрезе сравнительно редко повреждается маргинальная веточка лицевого нерва. Он имеет также преимущество и в том отношении, что по мере надобности его можно продлить в ту или иную сторону, хорошо обследовать рану и, если флегмона распространяется на дно полости рта, то путем пересечения в глубине раны по шву челюстно-подъязычной мышцы можно создать доступ к дну полости рта. Длина разреза при вскрытии флегмон поднижнечелюстного треугольника в среднем 4— 7 см После послойного рассечения кожи, подкожной основы, под кожной мышцы и фасции следует тупо пальцем (лучше работать в перчатках) или специальным инструментом (рис. 22) тщательно ревизовать рану спереди и сзади области подчелюстной слюнной железы.
Следует отметить, что при тяжелых флегмонах в результате наличия инфильтрата, захватывающего значительный участок тканей, резко изменяется конфигурация этой области. При этом нижний край нижней челюсти пальпировать не удается, кожа спаяна с подлежащими тканями, а ткани в глубине раны (клетчатка, фасция, мышцы, сосуды и нервы) спаиваются в сплошную массу и их трудно различить.
При больших инфильтратах ориентиром для выбора направления разреза обычно является линия, соединяющая точку на границе средней и верхней трети длины грудино-ключично-сосцевидной мышцы с верхним краем щитовидного хряща.
Какова должна быть длина разреза при таких больших флегмонах? Об этом справедливо писали в свое время некоторые авторы, имея в виду, конечно, разрезы инфицированных очагов вообще: «Разрез должен быть таким большим, сколько необходимо, и таким малым, насколько возможно». При вскрытии флегмон поднижнечелюстного треугольника никогда не следует забывать о возможности ранения сосудов — наружной челюстной артерии и передней лицевой вены, находящихся на пути этого разреза, если воспалительный инфильтрат помешал прощупать нижний край нижней челюсти (в области места перегиба лицевой артерии) и не удалось правильно наметить линию разреза. Остановить возникшее кровотечение при их ранении в инфильтрированных тканях не всегда легко.
Если при флегмонах подчелюстного треугольника процесс распространяется в сторону подподбородочной области, разрез, произведенный для вскрытия флегмоны поднижнечелюстного треугольника, удлиняют кпереди, захватывая и соответствующую половину подподбородочной области, либо делают типичный здесь разрез в качестве контрапертуры.
При флегмонах же, заполняющих только подподбородочную область, разрез удобно произвести вертикальный, по средней линии этой области; при этом рассекается кожа, подкожная основа, поверхностная фасция. Тупо ревизуется клетчатка в пределах между передними брюшками двубрюшных мышц. После этого рана дренируется. При таком разрезе обычно нет большого кровотечения, так как в этой области нет крупных сосудов.
При вскрытии абсцессов и флегмон околоушно-жевательной области и области жевательной мышцы производят дугообразный разрез, окаймляющий угол нижней челюсти, начиная позади края ветви на 1,5—2 см выше угла и, опускаясь вниз вокруг угла, продолжают его параллельно нижнему краю и ниже его. Длина разреза .5—6 см. Послойно рассекая кожу, подкожную основу и фасцию, отсекают затем жевательную мышцу в месте ее прикрепления и, придерживаясь наружной поверхности ветви, отслаивают мышцу от кости тупым путем до обнаружения гнойника. Иногда приходится прибегать к вертикальному расслоению мышечных волокон через этот разрез до обнаружения гнойника. Как и другие авторы, мы не можем согласиться с рекомендацией В. Ф. Войно-Ясенецкого вскрывать такие флегмоны наружным разрезом с «полной поперечной перерезкой этой мышцы на уровне угла рта». Такой разрез может приводить к стойким рубцовым изменениям в жевательной мышце и контрактуре нижней челюсти, кроме того, он неприемлем по косметическим соображениям.
Подобным разрезом, как при вскрытии флегмон жевательной области, мы пользуемся и при вскрытии флегмон крылочелюстного пространства, с той только разницей, что после рассечения мягких тканей позади угла нижней челюсти мы направляемся к месту прикрепления внутренней крыловидной мышцы.
Если в этой области нет еще расплавления тканей, мышечные волокна следует расслоить, а затем тупо (можно просто пальцем) проникнуть в крылочелюстное пространство, произведя попутно ревизию и в соседней, прилегающей к разрезу, позадичелюстной ямке. Этим разрезом можно пользоваться и для проникновения в верхний отдел крыловидно-челюстного пространства. При этом введенный в рану палец ощупывает внутреннюю пластинку ветви нижней челюсти и обычно легко проникает вверх, направляясь к fossa pterygoidea. В верхний отдел крыловидно-челюстного пространства можно также проникнуть через разрез на щеке в промежутке между бугром верхней челюсти и венечным отростком нижней челюсти, несколько смещая жировой комок.
Внутриротовой путь вскрытия флегмон крылочелюстного пространства (при котором разрез делают по plica pterigomandibularis, и после рассечения слизистой оболочки и подслизистого слоя тупо продвигаются между ветвью нижней челюсти и срединной крыловидной мышцей до вскрытия крылочелюстного пространства) не всегда приводит к цели, не всегда обеспечивает надежный отток экссудата.
Ретромандибулярное и парафарингеальное пространства должны быть предметом особого внимания хирурга. Техника вскрытия флегмон этих областей такова: дугообразным разрезом в кожной складке по заднему краю ветви нижней челюсти с загибом вокруг угла ее (рис. 26) рассекается кожа, подкожная основа, околоушно-жевательная фасция и обнажается задняя головка двубрюшной мышцы и прикрепление шилоподъязычной мышцы.
Находящийся здесь апонев-ротический листок, соединяющий обе эти мышцы, разъединяется тупо и осторожно введенным в рану пальцем, чтобы не повредить околоушную слюнную железу; проникают, придерживаясь срединной крыловидной мышцы, к клетчатке парафарингеального пространства. При этом больной обычно ощущает введенный палец в области глотки. Рану, как обычно, дренируют. В. Ф. Войно-Ясенецкий описывает вскрытие парафарингеальных флегмон следующим образом: «Вблизи угла челюсти делаем слегка дугообразный разрез кожи с таким расчетом, чтобы он занял весь промежуток от угла до места перегиба наружной челюстной артерии через край челюсти, быстро рассекаем поверхностную фасцию шеи и, таким образом, вскрываем фасциальное ложе поднижнечелюстной слюнной железы в его задней части, т. е. там, где позади края челюстно-подъязычной мышцы имеется сообщение между ложем поднижнечелюстной слюнной железы и нижней частью парафарингеального пространства (дном полости рта). Поэтому пути без всякой помехи вводим палец далеко вверх, в парафарингеальное пространство, опорожняем скопившийся там гной и вводим дренажную трубку».
Следует признать, что это действительно простой путь доступа к парафарингеальному пространству. При таком доступе можно не повредить сосудов, так как они находятся глубоко в ране, где мы манипулируем тупо пальцем.
Для вскрытия флегмон дна полости рта показаны как внутриротовые, так и внеротовые разрезы. Внутриротовые разрезы производят лишь в тех случаях, когда гной локализуется непосредственно под слизистой оболочкой подъязычного пространства. Во всех других случаях такую флегмону следует вскрывать экстраорально, через подподбородочную область, чтобы обеспечить хороший отток гноя. Как и при флегмонах подподбородочной области или же если флегмона подподбородочной области сочетается с флегмоной дна полости рта, производят послойно вертикальный разрез мягких тканей по средней линии подбородочной области от нижнего края нижней челюсти до области подъязычной кости. При подподбородочных флегмонах доступ к гнойному очагу на этом заканчивается. При этом после раздвигания тупым путем передних брюшек двубрюшных мышц в обе стороны рану промывают и дренируют. При флегмонах же дна полости рта, после раздвигания двубрюшных мышц, рассекают в центре раны по шву челюстно-подъязычную мышцу и тупо проникают в область между подбородочно-подъязычными мышцами, идущими к корню языка, создавая условия для оттока экссудата. При разлитых межмышечных флегмонах дна полости рта в сочетании с флегмонами смежных областей показан так называемый воротникообразный разрез, то есть разрез от одного до другого угла нижней челюсти.
При необходимости экстренно оперировать больного, страдающего геморрагическим диатезом, мы предпочитаем производить три горизонтальных разреза: по одному в каждой подчелюстной области и в области подподбородка.
Такие разрезы необходимы, чтобы широко раскрывать инфицированный очаг.
Мы хотели бы еще остановиться на некоторых оперативных вмешательствах в области языка. Так, например, при абсцессах языка после того как определено место его локализации, следует сделать в месте наибольшего выпячивания пробный прокол шприцем с толстой иглой, а еще лучше — узким обоюдоострым скальпелем. Обычно в этом месте в толще языка находят гнойник. Его вскрывают сравнительно широким разрезом. Надо отметить, что в некоторых случаях при этом можно повредить язычную артерию, проходящую сбоку языка между подбородочно-язычной и подъязычно-язычной мышцами Такое кровотечение обычно останавливают тампонадой.
При флегмонах корня языка операция производится экстраорально по следующей методике: срединный разрез от подбородка до области подъязычной кости либо горизонтальный вдоль края челюсти (рис. 29); тупо отводятся в обе стороны передние брюшки двубрюшных мышц.
По центру рассекается челюстно-подъязычная мышца, после чего разрез углубляется в сторону языка и по направлению к его корню вводится тупой инструмент для раздвигания тканей языка. Операция заканчивается дренированием раны.
Заканчивая очерк о хирургическом лечении флегмон и абсцессов челюстно-лицевой области, нам хотелось бы отметить, что большой интерес вызывает предложение некоторых авторов лечить флегмоны и абсцессы путем отсасывания гнойного экссудата из очага и введения затем в него антибиотиков. Так, В. А. Катилене сообщает, что у 72,3 % больных, лечившихся по этому методу, удалось обойтись без оперативного вмешательства. Надо отметить, что этот метод особенно был бы полезен в хирургии лица, где так важен косметический фактор.
Интересен также метод, предложенный В. А. Лавровым, при котором флегмона вскрывается небольшим разрезом, после чего тут же производится отсасывание гноя из раны вакуум-насосом. Автор указывает, что при этом методе резко уменьшается экссудация, улучшается движение тканевой жидкости из глубины раны к ее поверхности, чем создаются неблагоприятные условия для развития и жизнедеятельности в ране патогенной микрофлоры Оба эти метода, возможно, перспективны, однако требуют дальнейшего изучения. В частности, следует учесть, что после публикации вышеупомянутых работ произошли существенные изменения как в характере одонтогенной инфекции, так и в особенностях реактивности современных пациентов.
Поэтому дальнейшая разработка заманчивых «безразрезных» и «бесперевязочных» методов лечения флегмон и абсцессов, как и методов с нанесением разрезов небольших размеров, должна базироваться на применении еще более совершенных устройств для эвакуации гноя из околочелюстных тканей. Возможно, что создание двух небольших контрапертур и обеспечение через них действенного круглосуточного промывания (диализа) гнойных полостей на фоне мощной (интенсивной) общей дезинтоксикационной и антимикробной терапии — один из путей дальнейшего совершенствования хирургического лечения околочелюстных флегмон. Более подробно о дренировании ран будет сказано ниже.
источник




