Каждый человек индивидуально реагирует на развитие вируса гепатита С и на лечение, которое назначает лечащий врач. У одних пациентов симптоматика выражена ярко, а другая половина совершенно случайно узнает, что является носителем этого вируса.
Как выглядят явные внешние признаки гепатита С и рассмотрим в данной статье, ведь при такой тяжелой болезни видоизменяется не только цвет, кожи, но и состояние печени, цвет белков глаз и общий внешний вид болеющего.
В основном при гепатите и любом другом заболевании печени Признаки болезни отражаются на цвете кожных покровов. Они приобретают желтый оттенок, который может быть как насыщенным, так и еле заметным. В некоторых случаях желтушность приобретает оранжево-красный цвет, что напоминает загар. Изменениям подвергается даже кожа на ладонях. Могут появляться расчесы на кожных покровах, если возникнет зуд.
Это фото гепатита С, а именно ладоней больных людей, носителей данного вируса.
Специальный препарат, основанный, на натуральных веществах
Первые результаты чувствуются уже через неделю приема
Всего 1 раз в день, по 3 капли
Представленные картинки гепатита, наглядно показывают насколько отличается цвет кожи больного человека и здорового.
На веках активно появляются «жировики», которые являются признаками скопления холестерина. На фото видно больной глаз в окружении жировых бляшек.
Так выглядят глаза при гепатите С. Фото может не отражать истинный цвет белков, он также варьируется от легкого желтоватого оттенка, до насыщенного желтого.
В этом случае желтизна еле заметна, но она также свидетельствует о наличии вируса в организме.
Болеющих людей можно легко определить по симптомам, представленным на фото. Эти признаки основа визуальной диагностики.
На фото видно проявления варикозного расширения вен, которое проявляется на животе в виде такого специфического рисунка.
Так выглядит печень человека на фото при развитии гепатита и осложнениях.
Фото печени при гепатите С у ребенка, который не проходил лечение.
Слизистая оболочка полости рта тоже реагирует на болезнь. При хроническом гепатите отмечается патологическая сухость во рту и отечность. В разгар развития болезни отмечается десквамации эпителия спинки языка, которая сопровождается атрофией нитевидных сосочков на поверхности языка. Из-за этого больной постоянно чувствует легкое жжение во рту, а поверхность органа становится яркого красного цвета с глянцевым блеском.
Независимо от наличия видимых признаков, только врач может адекватно оценить общее состояние пациента и поставить соответствующий диагноз. Лечащий врач помимо внешних признаков оценивает характер изменений печени, если они есть сопоставляет их с результатами анализов на обнаружение вируса гепатита.
Более подробные симптомы о гепатите С можно узнать из отдельных материалов:
Это важно осознать, потому что внешние признаки гепатита С могут говорить о совсем других заболеваний печени, с похожими симптомами. При надобности врач настоит на проведении ультразвуковой диагностики печени, а возможно потребуется и биопсия. Свести все полученные результаты воедино, поставить диагноз и выбрать оптимальную схему лечения может только врач, занимающийся лечением гепатита.
источник
Толькин, привет..
Сёдня был в тайге. Шишки много. Урожай хороший. Наколотил немного на пробу. Шишка ещё молодая, орех молочный.
Сварил в траве несколько шишек-просто сказка. К концу августа шишка поспеет-пойду шишкарить. Посылку тебе оформлю.
Более менее, прошу прощения, что сразу не ответил.
Как ваши дела? Добрэ Утрэчко (в 14:36)
как Дима слегка намекнул, про пожелания с добрым утром, в посте)))
Ладноооо)
Всем приветы)
Спасибо и Вам всего хорошего! 🙂
Всем доброго,тёплого и счастливого дня
Надо тебе подарить сертификат, на доставку пива на дом
«Друга» моего подвези .
мне бы недельку и я в горы))
скорей бы две недели прошло
Дима..все мои фразы разом сказал) о чем теперь говорить?)))
Доброе утро!
Сегодня четверг, завтра пятница, послезавтра суббота, послепослезавтра воскресенье, ну и наконец послепослепослез автра всеми любимый понедельник!
среда Женечка
Ну вот и четверг))) чет время летит )
Всяко разно
Вечер в хату,господа крейзачане и крейзачанки.
Гепатит Б (часто пишут гепатит В, т.е. используют латинскую букву вместо кириллической) — инфекционное поражение печение, вызванное вирусом гепатита Б. В некоторых случаях инфекция становится хронической, что может приводит к развитию цирроза печени, рака печени и печеночной недостаточности.
В большинстве случаев гепатит Б не переходит в хроническую форму.
Риск хронизации выше у детей.
Гепатит Б — потенциально излечимое заболевание.
Кроме того, против гепатита Б разработана эффективная вакцина, которая предотвращает заражения.
Носителям гепатита Б нужно предпринимать определенные гигиенические меры, чтобы не заразить других.
Симптомы гепатита Б обычно (но не всегда!) проявляются спустя 2-3 месяца после заражения:
боль в животе
темная моча
боли в суставах
потеря аппетита
тошнота и рвота
слабость
пожелтение кожи и глаз
Как передается гепатит Б
Вирус гепатита Б содержится в крови, сперме, слюне и других биологических жидкостях. Пути передачи гепатита Б следующие:
половой контакт.
через зараженную иглу
от матери к ребенку во время родов
Острый и хронический гепатит Б
Гепатит Б считается острым, если заболевание длится менее 6 месяцев. Большая часть взрослых больных переносит гепатит Б в острой форме и хронизации болезни не происходит, т.е. пациенты полностью излечиваются.
Гепатит Б считается хроническим, если заболевание продолжается более 6 месяцев. Хронизация болезни возникает при неспособности иммунной системы организма справится с инфекцией. Хронический гепатит Б может привести к развитию цирроза печени и к раку печени. Гепатит Б часто хронизируется у детей до 5 лет. Хронический гепатит Б может десятилетиями не вызывать симптомов и манифестировать (проявляться) развитием цирроза.
Заражение гепатитом Б — факторы риска
незащищенный секс с более чем одним постоянным партнером
секс с ВИЧ-позитивным партнером
заражение одним из заболеваний передающимся половым путем (гонорея, хламидиоз)
гомосексуализм
наркомания (с внутривенным введением наркотиков)
больной гепатитом Б в семье
профессиональные риски (работа с биологическими жидкостями)
гемодиализ
татуировки
Осложнения гепатита Б
Цирроз печени. Гепатит Б вызывает воспаление печени, которое может привести к циррозу — к замещению нормальных печеночных клеток фиброзными, т.е. — грубо говоря — к замещению печеночной ткани рубцовой тканью. Такое замещение, в свою очередь, приводит к тому, что печень становится неспособной выполнять свои функции — наступает печеночная недостаточность и другие осложнения.
Рак печени. Хронический гепатит Б — фактор риска возникновения рака печени.
Печеночная недостаточность. Печень играет очень важнейшую роль в организме — синтезирует белки (в т.ч. факторы свертывания крови), гормоны, желчь, обезвреживает токсины и тд. При печеночной недостаточности печень перестает выполнять свои функции, больным с печеночной недостаточностью для продления жизни требуется пересадка печени.
Гепатит Д. Вирус гепатита Д может существовать только при уже имеющейся в организме инфекции вируса гепатита Б, т.е. гепатит Д без гепатита Б человека заразить не в состоянии. Сочетанная инфекция Б+Д утяжеляет течение заболевания.
Воспаление кровеносных сосудов (васкулит). Довольно редкое осложнение.
Диагностика гепатита Б
Анализ на гепатит Б должнен входить в программу всех диспансеризаций. Это нужно потому, что гепатит Б может долгое время протекать бессимптомно и проявляться только на поздней стадии. С другой стороны вовремя выявленный гепатит Б можно успешно лечить современными препаратами.
На носительство гепатита Б обязательно проверяются медработники и лица, имеющие контакт с кровью и другими биологическими жидкостями, а также лица, входящие в группы риска.
Кроме того, анализ на гепатит Б рекомендуется сдавать при:
повышении печеночных ферментов в биохимическом анализе крови
ВИЧ положительным лицам
беременным
Анализы крови на гепатит Б
Поверхностный антиген гепатита Б, он же австралийский антиген, он же HBsAg — поверхностный белок, определяющийся при активном инфекционном процессе. Анализ на HBsAg используют для скриннинга (поиска) гепатита Б. Наличие HBsAg говорит об активной инфекции, больные с положительным анализом на HBsAg являются заразными, т.е. могут передать инфекцию другим. Отсуствие HBsAg антигена почти всегда говорит об отсуствии инфекции, кроме некоторых особых случаев, о которых ниже.
Антитела к поверхностному антигену гепатита Б — антитела к HBsAg, они обозначаются как анти-HBs или anti-HBs. Обнаружение этих антитл в крови говорит о наличии иммунитета к вирусу гепатита Б. Иммунитет развивается после перенесенной инфекции или после вакцинации от гепатита Б. Наличие анти-HBs говорит об отсуствии инфекции и о невозможности ею заразиться, т.к. организм к вирусу геатита Б уже иммунен
Антитела к кор-антигену обнаруживаются в двух случаях: при хроническом носительстве гепатита Б и при выздоровлении от острой инфекции (в последнем случае они через некоторое время исчезают).
HBe антиген — этот антиген появляется при активном размножении вируса гепатита Б. Кровь пациентов с положительным HBe антигеном высокоинфекционна. Отсуствие HBe антигена в крови не означает отсуствие вируса, а говорит только об отсуствии активной вирусной репликации (размножения).
ДНК вируса в крови. С помощью полимеразной цепной реакции (ПЦР) можно обнаружить ДНК вируса гепатита Б в крови (т.е. понять есть инфекция или нет). По количеству ДНК копий судят о вирусной нагрузке. Чем меньше вирусная нагрузка, тем лучше. С помощью анализа на вирусную нагрузку оценивают эффективность противовирусного лечения.
Биопсия печени. При биопсии печени с помощью специальной иглы из печени забирают кусочек ткани. Выполняется биопсия печени через кожу, обычно под местной анестезией. Забранную ткань исследуют под микроскопом, чтобы оценить выраженность повреждения печени.
Вакцина против гепатита Б
Вакцинация против гепатита Б весьма эффективна. Вакцина вводится трехкратно, вторая доза через месяц после первой, а третья — через пять месяцев после второй (спустя полгода после первой дозы).
Вакцинировать против гепатита Б рекомендуют следующие группы населения:
всех детей сразу после рождения
всех детей и подростков, которых не вакцинировали после рождения
всех лиц, получающих лечения от венерического заболевания
ВИЧ-положительных пациентов
лиц, имеющих более одного сексуального партнера
наркоманов
членов семьи больного гепатитом Б
больных, получающих препараты крови
больных на диализе
Возможно ли вылечиться от хронического гепатита B?
Полное излечение от хронического гепатита B возможно при условии правильного лечения и поведения больного (соблюдение диеты, показаний врачей и мер профилактики гепатита). Иногда после лечения все симптомы гепатита исчезают, анализы крови приходят в норму, но антиген вируса гепатита B (австралийский антиген) продолжает циркулировать в крови десятки лет. Такое состояние называется носительством гепатита B.
источник
Презентация была опубликована 5 лет назад пользователемГригорий Девятаев
Презентация на тему: » ГЕПАТИТ Презентацию подготовили: Серяк Ольга и Герман Александра, МОУ СОШ6.» — Транскрипт:
1 ГЕПАТИТ Презентацию подготовили: Серяк Ольга и Герман Александра, МОУ СОШ6
2 Гепатит – это вирусное инфекционное воспалительное заболевание печени. Вероятность выздоровления пациента зависит от формы и вида заболевания. Гепатит – это вирусное инфекционное воспалительное заболевание печени. Вероятность выздоровления пациента зависит от формы и вида заболевания.
3 Признаки и симптомы слабость и утомляемость потеря аппетита тошнота тяжесть или дискомфорт в животе (справа, где расположена печень) потемнение мочи изменение цвета кала (становится светлым) желтуха
4 Формы гепатита ГепатитГепатит А Гепатит Гепатит В Гепатит Гепатит С Гепатит Гепатит D Гепатит Гепатит Е Гепатит Гепатит G Гепатит
5 Вирус гепатита А передается фекально- орально — водным и пищевым путем. Вирус попадает в организм человека с загрязненными продуктами питания, водой, предметами обихода. Вирус гепатита А передается фекально- орально — водным и пищевым путем. Вирус попадает в организм человека с загрязненными продуктами питания, водой, предметами обихода.
6 Гепатит В провоцирует как острые, так и хронические формы гепатита. Гепатит В провоцирует как острые, так и хронические формы гепатита. Источниками инфекции служат больные с острыми и хроническими формами гепатита, а так же вирусоносители. Передача вируса осуществляется через кровь, естественными и искусственными путями. Источниками инфекции служат больные с острыми и хроническими формами гепатита, а так же вирусоносители. Передача вируса осуществляется через кровь, естественными и искусственными путями.
7 Гепатит С передается при контакте с кровью. Гепатит С может приводить к развитию хронического гепатита, завершающегося циррозом печени и раком печени. Гепатит С передается при контакте с кровью. Гепатит С может приводить к развитию хронического гепатита, завершающегося циррозом печени и раком печени.
8 Источником вируса D служит больной человек или вирусоноситель. Заражение вирусом D происходит при попадании вируса непосредственно в кровь. Пути передачи схожи с таковыми при гепатитах В или С. Источником вируса D служит больной человек или вирусоноситель. Заражение вирусом D происходит при попадании вируса непосредственно в кровь. Пути передачи схожи с таковыми при гепатитах В или С.
9 Гепатит Е провоцирует симптомы схожие с симптомами гепатита А, хотя иногда может принимать фульминантное развитие, в особенности у беременных женщин. Пути передачи те что и при гепатите А (то есть с загрязнёнными продуктами питания и водой). Гепатит Е провоцирует симптомы схожие с симптомами гепатита А, хотя иногда может принимать фульминантное развитие, в особенности у беременных женщин. Пути передачи те что и при гепатите А (то есть с загрязнёнными продуктами питания и водой).
10 Гепатит G был идентифицирован недавно. Возможны пути передачи с кровью и через половой контакт. Его первичное размножение в печени на данный момент не доказано. Гепатит G был идентифицирован недавно. Возможны пути передачи с кровью и через половой контакт. Его первичное размножение в печени на данный момент не доказано.
11 Пути заражения Переливание донорской крови. Использование одной иглы разными людьми во много раз увеличивает риск заражения гепатитами В, С, D, G. Вирусы B, С, D, G могут передаваться при половом контакте. От матери к ребенку Вирусы гепатитов В, С D, G передаются при нанесении татуировки, иглоукалывании, прокалывании ушей нестерильными иглами.
12 Подвеём итог: Перечислите основные симптомы гепатита? Какой инкубационный период имеет гепатит? Как можно заразиться гепатитом? Какие меры профилактики вы знаете?
13 Муниципальный конкурс «Безопасность глазами школьников» Номинация: презентация Автор: Герман Александра,17 лет, Серяк Ольга 17 лет 11 класс, МОУ СОШ 6 Городского округа г.Шарья Руководитель: учитель ОБЖ Смирнова Елена Валерьевна.
источник
.Государственное образовательное учреждениеСреднего профессионального образования города Москвы«Медицинский колледж №8 департамента здравоохранения города Москвы» Внеаудиторная самостоятельная работаДисциплина: сестринский процесс при инфекционным болезням с курсом ВИЧ инфекции и эпидемиологии.На тему: Гепатит АСделала студентка 35 группы Дмитриева Дарья. Преподаватель: Петрова Венера Георгиевна
Гепатит А Гепатит А – это инфекционное заболевание печени, вызываемое вирусом. Инфекция, обусловленная вирусом гепатита А, может развиться у любого человека. Возможны эпидемические вспышки заболевания. Гепатит А раньше называли болезнь Боткина, инфекционным эпидемические. В РФ на его долю приходится около 40% больных вирусами гепатитами.
Этиология Вирус гепатита А имеет кислотоустойчивую оболочку. Это помогает вирусам, попавшим с загрязненными продуктами и водой, пройти кислый защитный барьер желудка. Вирус гепатита А устойчив в водной среде, поэтому эпидемии гепатита A часто имеют водный путь передачи. Вирус гепатита А отличается высокой иммуногенностью, после перенесенного заболевания формируется стойкий пожизненный иммунитет. Вирус гепатита А относится к семейству пикорнавирусов, род гепатновирусы. Этот вирус состоит из белковой капсулы, или капсида, диаметром 27 нм, внутри которой расположена одноцепочечная молекула РНК. Вирус гепатита А исключительно устойчив к действию неблагоприятных факторов окружающей среды. Лиофилизированные образцы могут храниться при 25°С по крайней мере 30 дней. Нагревание до 60°С в течение 10-12 часов приводит только к частичной инактивации вируса. Кипячение полностью разрушает вирус гепатита А. Вирус гепатита А нерастворим в жирах, устойчив к действию растворителей и, подобно другим энтеровирусам, может длительное время сохраняться в кислых условиях.
Гепатит А Гепатит A (HAV) вызывается пикорнавирусом (гепатовирус) размером 27 нм с односпиральным РНК-геномом.
Патогенез гепатита А. Вирус внедряется в организм через слизистую оболочку ЖКТ.Он размножается в эндотелии тонкой кишки, мезентериальных лимфоузлах.Затем, вирус проникает в печень.Там он проникает в клетки ретикулогистиоцитарной системы (клетки Купфера), гепатоциты и повреждает их.В гепатоцитах происходит репликация вируса, что приводит к нарушению метаболических процессов в клетке и в мембранах.Формируются участки некроза, но они обычно небольшого размера (фокальный, пятнистый, реже — зональный некроз).Потом вирус поступает с желчью в кишечник и выделяется с испражнениями больного.Элиминации вируса из организма способствует разрушение инфицированных гепатоцитов натуральными киллерами и антителами анти-HAV. Чем сильнее иммунная реакция организма, тем больше клеток разрушается, и тем сильнее желтуха.
Классификация гепатита А. Инкубационный период — от 7 до 50 дней (чаще 15 — 30 дней). Начальный (преджелтушный) период гепатита А.Продолжительность 4 — 7 дней.Гриппоподобный вариант: резкое повышение температуры до 38 — 39oC, которая держится на этом уровне 2 — 3 дня, головная боль ломота в мышцах и суставах, иногда небольшой насморк, боль в горле.Диспепсический вариант: снижение аппетита, боли и тяжесть в правом подреберье, тошнота и рвота, учащение стула до 2 — 5 раз/сутки.
Астеновегетативный вариант: слабость, раздражительность, сонливость, головная боль и головокружение.Смешанный вариант. за два дня до появления желтушности склер и кожных покровов моча приобретает темный цвет, а испражнения становятся ипохоличными.Чем тяжелее протекает начальный период, тем тяжелее будет течение гепатита.
Классификация По степени выраженности клинических проявлений: субклиническая; стертая; безжелтушная; желтушная. По длительности течения: острая; затяжная. По степени тяжести: легкая; среднетяжелая; тяжелая
Эпидемиология Источник инфекции: больные с безжелтушной, субклинической инфекцией или больные в инкубационном, продромальном периодах и начальной фазе периода разгара болезни, в фекалиях которых обнаруживаются вирус гепатита А или антигены вируса гепатита А. Наибольшее эпидемиологическое значение имеют пациенты со стертыми и безжелтушными формами гепатита А. Механизм передачи: фекально-оральный, заражение происходит при употреблении инфицированной воды и пищи, иногда контактно-бытовым путем.Пути передачи: алиментарный ,водный, контактно бытовой
КлиникаЖелтушный период гепатита А Клиническая картина желтушность склер и слизистых ротоглотки, кожи (при легкой степени тяжести исчезает через 2 — 3 нед., при средней — через 3 — 4 нед, при тяжелой — более 4 нед), цвет мочи — темный, цвет кала — бесцветный, температура тела обычно нормальная, увеличение, уплотнение, повышение чувствительности края печени, положительный симптом Ортнера, у 15 — 30% больных пальпируется край селезенки, первый тон на верхушке ослаблен, пульс урежен.
Изменение в анализе крови повышено содержание общего билирубина, особенно, связанного — не более 100 мкмоль/л при легкой форме, от 100 до 200 мкмоль/л — при среднетяжелой, более 200 мкмоль/л — при тяжелой, повышено содержание аминотрансфераз, особенно АЛТ (при легкой степени тяжести нормализуется в течение 1 мес., при средней — через 1,5 мес., при тяжелой — уровень АЛТ повышен более 1,5 мес.), увеличена тимоловая проба, снижен протромбиновый индекс до 60% при легкой форме, от 50 до 60% — при среднетяжелой, менее 50% — при тяжелой, лейкопения, нейтропения, относительный лимфо- и моноцитоз, нормальная или замедленная СОЭ, при серологическом исследовании — антитела анти-HAV IgM.
Факторы, наличие которых увеличивает риск развития печеночной недостаточности: соматическая патология — язвенная болезнь, сахарный диабет, заболевания крови, инфекция — одонтогенная, тонзилогенная, туберкулез, алкоголизм, наркомания и токсикомания, лекарственные токсические гепатиты, иммунодефицитные состояния, алиментарная дистрофия, несбалансированное питание.
Фульминантное (молниеносное) течение гепатита А: быстрое развитие печеночной энцефалопатии, на 3 — 4 день желтухи может развиться кома, геморрагии в местах инъекций, носовые кровотечения, рвота «кофейной гущей», отеки голеней.Может быть летальный исход.Циклическое течение гепатита А: чередование улучшения и ухудшения самочувствия и лабораторных показателей.Легкие формы гепатита А у взрослых — в 70 — 80% случаев, среднетяжелые — в 20 — 30% случаев, тяжелые — в 2 — 3% случаев, летальные исходы — редко.
Безжелтушные формы гепатита А. Симптомы выражены слабо, желтухи нет. Субклинические формы гепатита А. Умеренное повышение АЛТ при отсутствии клиники гепатита.
Диагностика гепатита А. Диагноз ставят на основании жалоб пациента; эпид.анамнез; обьективное обследование больного (клиника); заключительная диагностика; подтверждение лабораторных иследованний.грипп (ОРЗ), острые кишечные инфекции (гастрит, гастроэнтерит, гастроэнтероколит), полиартрит ревматической или другой природы, инфекции, при которых поражается печень (лептоспироз, псевдотуберкулез, инфекционный мононуклеоз, цитомегаловирусная и герпетическая инфекция, малярия), токсический и лекарственный гепатит, гемолитическая и механическая желтуха.
Лечение Большинство случаев ГА завершается спонтанным выздоровлением, и основная часть больных не нуждается в активных лечебных мероприятиях. Больным необходимо создать условия для осуществления функциональной деятельности печени и самоизлечения. Это достигается комплексом мероприятий, включающих щадящий режим, рациональную диету и витаминотерапию.Постельный режим назначают больным на период разгара заболевания. Физическая нагрузка под контролем за клинико-биохимическими показателями разрешается реконвалесцентам спустя 3-6 мес после выписки из стационара. Пища должна быть достаточно калорийной соответствует стол № 5 влении и более).
Диетические ограничения рекомендуют реконвалесцентам в течение 6 мес. после выписки из стационара. Для стимулирующего воздействия на метаболические процессы назначают сбалансированную витаминотерапию, включающую витамины группы В, С, жирорастворимые. С этой же целью в период ранней реконвалесцен-ции применяют метилурацил, гепатопротекторы (легален, или карсил, силибор). По показаниям используют желчегонные препараты и спазмолитические средства. Реконвалесценты ГА подлежат диспансерному клинико-лабораторному наблюдению в течение 3 мес. (при наличии остаточных явлении и более).
Сан.-эпид. режим гепатита А. 1)Использование защитной одежды: халат, шапочка, перчатки(по необходимости).2)Двукратное мытье рук в теплой воде с мылом после проведения любой манипуляции3)Проведение полной или частичной санитарной обработки больного.4)Проведение текущей дезинфекции 2 раза в день 3% раствором хлорамина, заключительный 5% раствором.5)Маркировка уборного инвентаря отдельно для каждого вида помещений.6) Использование только стерильного инструмента, одноразовых шприцов и систем с последующими дезинфекции.7)Дезинфекция инвентаря, предметов обихода, белья.8)Для специфической профилактики мед.персона приводят вакцинации инактивированной вакциной.9)Контроль за передачами условиями их хранения.
Мероприятие в очаге Во всех случаях заболевания обязательно регистрация вирусного гепатита и эпидемиологических обследования с заполнением карты эпидемиологического обследования (форма 357/у)Выяснить наличие случаев вирусного гепатита или заболеваний, подозрительных на гепатит (ОРЗ, грипп)в окружении больного(семья, квартира, детское учреждение, школы ,место)Проводить текущую и заключительного дезинфекцию. Лица, контактировавшие с больным, подлежат медицинскому осмотру 1 раз в неделю в течение 35 дней посте разобщения с больным и проведение дезинфекции в очаге. Дети посещающие детские коллективы имевшие контакт с больным, прием новых детей в эти коллективы, а также прием контактных детей в здоровые коллективы допускается по разрешению эпидемиолога после своевременного введение иммуноглобулина.В течении 2-х месяцев со дня изоляции последнего больного не должны проводится; плановые прививки, диагностические реакции, стоматологические обследования. В очаге проводится санитарно-просветительная работа о мерах профилактики инфекции.
Профилактика специфическая вакцины представляют собой убитые вирусы гепатита А и обладают высокой иммуногенностью. Вакцина вводится двукратно с интервалом 6-12 месяцев. Неспецифическая нужно соблюдать ряда гигиениеских правил:соблюдению правил личной гигиены, к сохранению чистоты, аккуратности. Если в семье дети с малых лет приучены мыть руки с мылом перед едой и после каждого посещения уборной, не употреблять немытых овощей и фруктов, не пить сырого молока и т. д., Надо систематически вести борьбу с мухами.
источник
Второе название гепатита А – болезнь Боткина, его он получил по имени профессора, тайного советника МВД и лейб-медика И. П. Боткина, который создал сообщество, борющееся с распространением эпидемических болезней. Заражение этой вирусной инфекцией, передаваемой через микробы на руках, грязную воду, необработанные продукты питания, а также предметы домашнего обихода, несложно предотвратить, всего лишь уделяя должное внимание гигиене.
Что это такое – болезнь Боткина, и как она передается? Вирусный гепатит А (болезнь Боткина) — это инфекционное заболевание, протекающее с общей интоксикацией и поражением печени.
Для вирусного гепатита А характерен «пиковый» сезон — это весна и лето, когда создаются самые благоприятные условия для заражение вирусом гепатита А через воду, особенно в местах массового отдыха, а также при отказе фильтруюших и обеззараживающих систем водоснабжения в городах и сельских населенных пунктах.
Как передается гепатит А и как происходит развитие заболевания? Обычно инфекционным гепатитом А (болезнью Боткина) заражаются от больного человека, или вирусоносителя, через грязные руки, воду, пищу и предметы обихода.
Для данного заболевания характерно наличие приобретенного иммунитета. То есть человек, один раз переболевший гепатитом А, приобретает к этому заболеванию стойкий иммунитет.
Вирус гепатита А попадает в кишечник, там всасывается в кровь и ее током доставляется в печень. Здесь он и начинает активно размножаться, повреждая мембраны печеночных клеток, разрушая их. В печени развивается воспаление, отток желчи затрудняется, печень увеличивается. Развивается желтуха слизистых и кожи.
Гепатит А — это острая инфекционная болезнь, начинается внезапно. Инкубационный период составляет 30-36 дней (в среднем 32). У больного вирус гепатита А находится сначала в крови, затем размножается в печени в течение 2-3 недель, после чего выделяется с испражнений.
Наиболее высокая концентрация вируса определяется в преджелтушный период и первые дни желтухи. При этом в желтушный период, заболевший человек уже не опасен в плане заражения.
В целом в клинике болезни Боткина выделяют три периода:
- Начальный период гепатита А продолжается до появления желтухи (при этом он проявляется симптомами острой общей интоксикации и диспепсическими нарушениями). Этот период длится около недели.
- Желтушный период характеризуется некоторым улучшением общего состояния больного (нормализуется температура тела, повышается работоспособность), но, вместе с тем, проявляются специфические симптомы: моча становится цвета пива, появляется иктеричность (пожелтение) склер и слизистой неба, а стул становится серого цвета. Кроме этого, появляется болезненность в правом подреберье, где пальпируется увеличенная печень, возможен зуд кожи. Длится желтушный период до двух недель.
- Период выздоровления длится до трех месяцев. За это время постепенно восстанавливаются все печеночные функции (проходит желтушность слизистых и кожи, нормализуется цвет мочи и кала, исчезает зуд), нормализуется общее состояние больного.
Диагностика вирусного гепатита А может быть затруднительна в первом периоде по той причине, что симптоматика его характерна для довольно многих заболеваний, например, для большинства разновидностей ОРВИ (острая респираторная вирусная инфекция). Но в дальнейшем диагностике помогают лабораторные методы исследования. При остром гепатите типа А увеличивается активность ферментов, повышается уровень железа в крови, снижается содержание альбумина, факторов свертывания крови. Кроме того, существенно повышается уровень общего и прямого билирубина в сыворотке крови одновременно с уровнем уробилиногена в моче.
В крови определяются антигены вируса гепатита типа А и антитела к этим антигенам. Вирус присутствует в организме непродолжительное время, поэтому на более поздних стадиях болезни определяются только антитела, указывающие на образование активного иммунитета к заболеванию.
Для гепатита А характерны симптомы острого гепатита, а у маленьких детей (до семилетнего возраста) встречается субклиническое, иными словами, стертое или «смазанное» клиническое течение болезни Боткина, когда отсутствуют внешние проявления заболевания, и диагноз ставится только с учетом эпидемиологического анамнеза и анализа крови.
В отличие от других вирусных гепатитов, гепатит А не переходит в хроническую форму, а в связи с тем, что протекает в легкой и среднетяжелой форме, осложнения встречаются крайне редко, но, разумеется, это справедливо лишь в случаях своевременно начатого и правильного лечения.

Специфического лечения при вирусном гепатите А не существует. Самое главное — это соблюдение постельного режима и диеты.
В период лечения и выздоровления нужно пить как можно больше жидкости (чай, соки, настой шиповника, минеральная вода) — не менее трех литров в сутки.
На сегодняшний день существует надежная профилактика гепатита А и других вирусных гепатитов. Весь угрожаемый по вирусному гепатиту контингент получает профилактические прививки.
При появлении больного в очаге проводится целый ряд неотложных мероприятий: за лицами, контактировавшими с больным, устанавливается медицинское наблюдение на период 35 дней, проводится их регулярный медицинский осмотр; в детских учреждениях устанавливается карантин также с обязательным наблюдением за детьми; лицам, тесно общавшимся с больным, и членам его семьи вводится иммуноглобулин.
Основные же меры профилактики заболевания гепатитом А должны предприниматься вами самими. Прежде всего, это соблюдение элементарных правил гигиены:
- Мойте руки после туалета, перед едой, после работы.
- Никогда не употребляйте в пищу немытые овощи и фрукты.
- Никогда не пейте сырую воду.
источник
Воспаление печени любой этиологии называется гепатитом. Оно может быть вызвано вирусами, лекарственными средствами или алкоголем, хотя наиболее частой причиной являются вирусы – вирусный гепатит.
Существует несколько типов вирусных гепатитов, наиболее распространенными из которых являются гепатиты А, В и С.
Очень часто начало гепатита – острая фаза – не связано с какими-либо симптомами или признаками, но если они появляются, то обычно носят общий характер и включают усталость, тошноту, снижение аппетита, незначительное повышение температуры или умеренную боль в животе.
Позже могут появиться более специфичные признаки для заболеваний печени, в частности – пожелтение кожи и глаз (желтуха) и потемнение мочи.
Если инфекция становится хронической, как при гепатите В и С, длящихся больше месяца, могут появиться симптомы и признаки хронического заболевания печени. С этого момента печень часто сильно повреждена.
Гепатит А – очень заразное вирусное заболевание. Он обычно распространяется от человека к человеку фекально-оральным путем, то есть через фекальное загрязнение продуктов питания.
Это, как правило, не тяжелый гепатит, и многие люди не знают, что они инфицированы. Вирус устраняется из организма очень быстро и не вызывает хронического повреждения.
Гепатит А распространяется от человека к человеку через фекальное загрязнение, поскольку вирус присутствует в стуле. Он распространяется через зараженные продукты или воду от инфицированного человека, который имеет небольшие количества стула на своих руках, не моет их и переносит вирусы на пищу, употребляемую другими.
Примером этого являются вспышки гепатита А в детских садах, когда сотрудники не моют свои руки после смены подгузников, а затем передают вирус другим детям, которых они кормят.
Кроме того, фекальное загрязнение воды, в которой живут моллюски, может заразить их, а они, в свою очередь, могут передать вирус людям, употребляющим их в сыром виде.
В первую очередь рискуют заразится гепатитом А путешествующие в страны с высоким уровнем инфицирования и жители этих стран.
Существуют списки стран со вспышками гепатита А.
Употребление сырых или неприготовленных продуктов питания повышает риск заражения.
У большинства взрослых, которые заболели гепатитов В, симптомы отсутствуют или носят умеренный характер, а затем болезнь проходит самостоятельно. Однако примерно 5% людей не способны устранить вирус гепатита В, и у них развивается хроническое инфекционное заболевание.
Если хронически инфицированная мать рожает ребенка, в 90% случаев ее младенец будет заражен и у него разовьется хронический гепатит В, как правило, на всю жизнь. Это может привести к развитию серьезных осложнений заболевания печени в более позднем возрасте, такие как повреждение печени, печеночная недостаточность и злокачественные новообразования.
Люди, инфицированные гепатитом В, могут передать вирус другим через кровь или другие биологические жидкости. Наиболее распространенными путями заражения являются незащищенный секс и обмен иглами с инфицированными людьми.
Реже передача вируса происходит при помощи зараженных бритв и зубных щеток. Как упоминалось выше, гепатит В передается от инфицированной матери к ребенку в более чем 90% случаев.
Поскольку незащищенный секс – один из наиболее распространенных путей инфицирования гепатитом В, повышенный риск развития заболевания имеют люди с несколькими сексуальными партнерами.
- Многоразовое применение игл для инъекций наркоманами – также важный путь заражения гепатитом В.
- Другие факторы риска – медицинская профессия, но инфицирование обычно связано со случайными уколами иглами.
- Также существует риск заражения при проживании с человеком, у которого есть хронический гепатит В, из-за передачи половым путем.
При остром гепатите С вирус устраняется у 25% людей. Остальные люди становятся хронически инфицированными, позже у них могут развиваться серьезные осложнения, такие как печеночная недостаточность и злокачественные новообразования.
Тем не менее, существует лечение гепатита С, которое, как правило, может предотвратить развитие осложнений.
Гепатит С передается главным образом через инфицированную кровь, например, при многоразовом использовании игл при инъекциях наркотиков.
Гораздо реже инфицирование происходит при проведении татуировок или пирсинга при помощи зараженного инструмента.
Матери передают вирус своим детям при рождении, и ребенок становится хронически инфицирован. Риск передачи гепатита С при незащищенном сексе невелик, но наличие нескольких сексуальных партнеров, ВИЧ или грубый половой акт повышают этот риск.
Нужен всего лишь один контакт с вирсом гепатита С, чтобы стать хронически инфицированным, поэтому люди, которые вводили наркотики даже один раз или много лет назад, могут иметь хронический гепатит С и не знать об этом, поскольку заболевание часто не имеет симптомов.
Люди, которым переливание крови проводили до 1992 года (тогда начали проверять кровь для переливания на гепатит С) также могут быть хронически инфицированными.
Хронический гепатит медленно атакует печень в течение многих лет, не вызывая при этом симптомов. Если инфекцию не диагностировать и не лечить, у многих пациентов будет развиваться повреждение печени.
При подозрении на вирусный гепатит любого типа, его наличие можно легко выявить при помощи анализов крови.
Важно тестировать людей с симптомами или контактом с вирусом гепатита, а также людей с факторами риска наличия заболевания – наркоманов и людей с несколькими половыми партнерами.
Большая распространенность хронических гепатитов наблюдается у азиатского населения, поэтому их также нужно тестировать. Считается, что 10% всех азиатов, имеют хронический гепатит, который, скорее всего, передается им при рождении.
Если тестирование выявило, что у Вас вирусный гепатит, есть несколько шагов, которые предотвратят передачу вируса родственникам и друзьям. .
Мытье рук помогает предотвратить передачу гепатита А
Избегайте совместного использования игл, бритв, маникюрных ножниц или зубных щеток – это также уменьшит передачу вирусного гепатита. Все должны быть привиты от гепатита В.
При гепатите А не требуется никакого лечения, поскольку инфекция почти всегда проходит самостоятельно. Часто встречается тошнота, но она проходит, поэтому важно избежать обезвоживания.
Рекомендуется избегать интенсивных физических нагрузок до тех пор, пока не пройдет острая стадия заболевания.
Лечение хронического гепатита В
При гепатите В лечение направлено на борьбу с вирусом и предотвращение повреждения печени.
Противовирусные лекарственные средства полезны большинству пациентов, но эти препараты нужно тщательно подбирать, а за лечебным процессом нужно наблюдать, чтобы удостовериться в его успешности и предотвратить или оказать помощь при развитии побочных эффектов медикаментов. У некоторых людей риски лечения могут быть не оправданными.
Интерферон, рибавирин и боцепревир – наиболее часто используемые препараты для лечения гепатита С. Интерферон вводится в виде инъекций, тогда как другие средства доступны в виде таблеток.
Исследования показали, что комбинация этих медикаментов, особенно всех трех, может излечить почти всех (за исключением небольшой части) пациентов. Однако могут развиться тяжелые побочные эффекты лечения. Варианты терапии необходимо обсудить с квалифицированным врачом.
Мониторинг прогрессирования заболевания печени и его лечение – самая важная часть ведения гепатита В и С. Врачи регулярно проводят анализы крови, чтобы определить, насколько хорошо функционирует печень.
Ультразвуковое обследование и компьютерная томография могут определить наличие осложнений, таких как цирроз или рак печени, которые можно более эффективно лечить, если раньше обнаружить. Некоторым людям лечение не нужно.
Цирроз печени – наиболее распространенное осложнение хронического гепатита. Цирроз можно обнаружить при помощи простых обследований, но биопсия печени – лучший метод его диагностирования. Цирроз развивается, когда печень разрушается, он связан с печеночной недостаточностью – опасным для жизни состоянием.
Признаки цирроза включают задержку жидкости в организме (отеки нижних конечностей или асцит), усталость, тошноту и снижение веса. Позже – из-за накопления химических веществ, обычно обезвреживаемых здоровой печенью – возникают нарушение сознания и желтуха.
Основной причиной рака печени является гепатит В и С. Он может развиваться скрыто. Выявить рак могут анализы крови, ультразвуковое обследование, компьютерная и магнитно-резонансная томография (зеленый цвет на рисунке).
Для установления окончательного диагноза рака необходимо проведение биопсии печени. Если онкологическое заболевание обнаружено на ранней стадии, небольшая часть пациентов может быть излечена.
Печень выполняет множество функций, включая производство и удаление химических веществ, которые позволяют клеткам нормально функционировать, переваривание пищи, устранение токсических веществ, выработка многих белков, необходимых организму.
Поэтому, если большая часть печени повреждена, орган не может выполнять эти критически важные функции; без печени жить невозможно. Если печень не справляется – единственной надеждой может быть ее трансплантация, но не так легко найти здоровый орган для пересадки.
Вакцины могут защитить от гепатита А и В. Центры по контролю заболеваний рекомендуют вакцинацию от гепатита А детям в возрасте 12-23 месяцев и взрослым, которые путешествуют или работают в местах с высокой распространенностью инфекции.
Вакцинация от гепатита А также нужна пациентам с гепатитами В и С. Если у матери есть хронический гепатит В, младенец должен получить вакцину и иммуноглобулин от гепатита В, чтобы предотвратить развитие хронического заболевания. Для гепатита С вакцины не существует.
Если у Вас есть хронический гепатит, Вы должны предотвратить дальнейшее повреждение своей печени – например, не употреблять спиртные напитки. Поскольку некоторые препараты и пищевые добавки могут повредить печень, Вы должны обсудить их прием с Вашим врачом.
Также важны регулярные посещения лечебных учреждений для наблюдения. Ранее прогрессирование заболевания или развитие осложнений могут изменить лечение.
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Профилактика гепатита С очень важна, особенно при частом контакте с больными. Это, прежде всего, касается врачей и родственников больных. Существует несколько видов профилактических мер, одним из которых является экстренная профилактика. Ее методы направлены на защиту от заражения в максимально короткие сроки при большой вероятности инфицирования. Как защититься от болезни?
Поскольку вакцины от гепатита С не существует, и защитить себя на 100% человек не может, остается лишь беречься от возможного заражения. Но существуют случаи, когда экстренные профилактические методы просто необходимы, например, при непосредственном контакте с кровью больного. Что делать?
- В течение месяца человек должен пройти курс лечения препаратом «Рибаверин Медуна» и альфа интерфероном. Схему применения назначает врач в зависимости от веса человека.
- Если избежать заражения не удалось и в анализе крови обнаружились маркеры вируса гепатита С, то нужно предпринять шаги по защите печени от дополнительного негативного воздействия, чтобы не усугубить состояние здоровья.
- отказаться от алкоголя;
- немедленно пройти полное обследование и записать к врачу для назначения лечения;
- пройти вакцинацию от гепатита А и В.
Заниматься самолечением ни в коем случае нельзя.
К сожалению, размножение вируса нельзя остановить введением иммуноглобулина.
После заражения предотвратить развитие инфекции невозможно, именно поэтому так важно придерживаться мер профилактики.
Для профилактики заражения отсутствуют какие-либо специальные методы, нужно придерживаться простых мер предосторожности и личной гигиены.
В качестве медицинских методов профилактики можно выделить противовирусную терапию, а также укрепление иммунитета.
Профилактика гепатита С в следующем:
- Всегда использовать презервативы при половом акте, особенно если в половую связь приходится вступать с инфицированным человеком.
- Нельзя пользоваться чужими средствами личной гигиены, такими как бритва и зубная щетка, ведь на них может остаться зараженная кровь.
- Наркозависимым людям нельзя пробовать инъекционные наркотики. Вероятность заражения очень высока. Если человек не может избавиться от зависимости, лучше перейти на другой способ введения наркотиков.
- Пройти вакцинацию от гепатита А и В.
- Находясь в больнице, например, для сдачи крови или лечения зубов, всегда нужно следить за стерильностью медицинских инструментов. Лучше отказаться от услуг, когда используют многоразовые шприцы, чем заразиться.
- Пользоваться услугами только проверенных тату салонов и салонов красоты. Ведь даже процедура маникюра может нести угрозу заражения. Мастер должен мыть руки после каждого клиента и работать в перчатках.
- Медицинские работники, особенно те, кто контактирует с кровью людей, всегда должны принимать меры безопасности, а именно одевать стерильные перчатки и пройти вакцинацию от гепатита.
Профилактических мер нужно придерживаться всем, независимо от того, входит человек в группу риска или нет. Лечение больных гепатитом С довольно длительное и дорогостоящее. Обычно используют препараты рибавирина и альфа интерферона. Курс лечения, схему и дозы назначает врач. Но лечение болезни не всегда результативно, и часто у больных возникают различного рода осложнения.
При попадании вируса в организм весь удар на себя берет иммунная система. Ее клетки пытаются побороть вирус, но это удается очень редко. В результате страдает и печень, которую атакуют с двух сторон.
С одной стороны – вирус, с другой – иммунные клетки. При таком воздействии развивается цирроз печени, печеночная недостаточность и даже рак печени.
- В результате нарушения работы печени страдает весь организм в целом.
- Печень не справляется с выведением и уничтожением вредных веществ, и не поддерживает нормальный обмен веществ в организме.
- Со временем скапливаются токсины, а это приводит к нарушению нервной системы и ухудшению здоровья человека.
Скорость развития осложнений зависит от иммунитета человека, чем он крепче на момент заражения, тем меньше вероятность развития последствий. А может ли болезнь сама пройти?
Острая форма гепатита С в некоторых случаях не нуждается в лечении. Болезнь может пройти самостоятельно, но более чем в 80% случаев она переходит в хроническую форму, и без лечения уже не обойтись. Какие же последствия хронической формы болезни?
- От 5 до 20% больных в течение 20 лет заболевают циррозом.
- До 5% больных умирают от тяжелых осложнений хронической формы гепатита, а именно рака и цирроза печени.
Такие последствия у больных возникают при отсутствии лечения, ведь чаще всего болезнь переходит именно в хроническую форму. Если у больного отсутствуют симптомы или они протекают со слабой силой, то лечение проводить необязательно. Если же болезнь проявляет себя сильным изменением показателей печеночных проб, то противовирусная терапия обязательна, ведь развитие цирроза печени произойдет очень скоро.
Особенно страшны последствия гепатита С для алкоголиков, цирроз у них появляется в течение 5 лет после заражения. Чаще всего такие люди умирают, поскольку не могут избавиться от зависимости. Также тяжело переносят болезнь пожилые люди и дети, кроме этого им редко разрешено противовирусное лечение.
Хронический гепатит практически не поддается лечению. Люди, которые находятся в группе риска, должны придерживаться всех мер предосторожности. Последствия несоблюдения мер профилактики довольно плачевные, ведь в течение 10 лет болезни умирает половина больных.
Какие виды гепатита существуют, каковы их причины и последствия? Подобное заболевание приводит к нарушению функций печени, а это крайне отрицательно сказывается на здоровье. Некоторые формы являются смертельными. Лечение полностью зависит от того, какая именно форма диагностирована. Поэтому при малейших подозрениях следует сразу же обращаться к специалисту для проведения обследования и последующего лечения. Гепатит — заболевание, запускать которое нельзя категорически, так как это опасно для жизни.
Какую роль выполняет печень?
Печень является одним из важных органов нашего организма. Она отвечает за выполнение следующих функций:
- Происходит обработка белков, жиров, витаминов, которые так необходимы для любого организма.
- Синтез белков, в том числе альбумина, происходит именно при участии печени.
- Желчь, которая необходима для переваривания жиров, вырабатывается данным органом, хотя хранится она в желчном пузыре.
- Все токсические вещества, яды, наркотики, никотин, алкоголь выводятся через печень. Она принимает основной удар на себя, защищая организм от их негативного влияния.
Разновидности вирусного гепатита разнообразны, все они вызываются вирусами. Те, в свою очередь, поражают печень, начинают активно развиваться, разрушая орган. Сегодня типы гепатита обозначаются латинскими буквами от А до D. Самыми распространенными являются 3 формы: А, В, С. Они отличаются по сложности течения болезни, пути инфицирования различны. Формы D и Е являются более редкими. Первый вид обычно хронический, он развивается на фоне гепатита В, во время диагностики специалист может сразу обнаружить оба этих типа. Гепатит Е — это острая форма течения болезни, обычно инфицирование происходит при использовании загрязненной воды и пищи.
Происхождение вирусов, которые и вызывают поражения печени, на данный момент точно не выяснено. Ученые до конца не определились с механизмом развития заболевания. Часть исследователей полагает, что после проникновения вируса в ткани происходит воспаление, повреждение отдельных участков. Другие ученые полагают, что вирус размножается в тканях печени, к клеткам крепится подобно ферментам и белкам. Размножение и инфицирование проводится различными путями, чаще всего с кровью, другими жидкостями организма.
Классификация гепатитов включает большую группу невирусных заболеваний:
- Аутоиммунная — это редкая хроническая форма, причина возникновения которой до сих пор точно не выяснена. Развивается на фоне других аутоиммунных болезней либо сама по себе, наблюдается нарушение работы общей иммунной системы организма.
- Алкогольная форма сегодня встречается довольно часто. Примерно у 20% алкоголиков и пьющих диагностируется именно это заболевание. Возраст пациентов — 40-60 лет, наблюдаются сильные поражения печени, цирроз, нарушение работы организма.
- Жировая неалкогольная форма диагностируется примерно у 10-24% населения. Условия возникновения различные, по признакам болезнь похожа на алкогольный гепатит, но возникает по другим причинам. Чаще всего группа риска охватывает пациентов с сильным ожирением, заболевание прогрессирует медленно, но при отсутствии лечения приводит к циррозу, образованию опухолей.
- Лекарственный гепатит представляет собой форму, которая развивается на фоне принятия различных лекарственных препаратов, т.е. является осложнением. Сегодня многие препараты, которые назначаются для лечения, могут стать причиной появления этой болезни, особенно на фоне приема алкоголя.
- Токсический гепатит является следствием повреждений растительных, химических токсинов, продуктов промышленности, ядовитых грибов.
Формы гепатита разнообразны. Гепатит А считается самым простым, он поддается лечению не так сложно, как остальные. Вирус выделяется с калом, пути передачи — это загрязненная вода и еда. Между людьми такая форма может передаваться только в том случае, если пища готовится немытыми руками. В целях профилактики следует регулярно мыть руки, не есть грязные овощи и фрукты, не пить воду в незнакомых местах.
Пути заражения гепатитом А:
- незащищенные орально-анальные половые контакты;
- вода, пища, зараженная вирусом;
- грязные руки.
Какие бывают симптомы при наличии этой формы? Обычно признаки проявляются слабо, у детей их обнаружить сложно, необходимо обращаться к врачу. Проявляются они примерно на 2-6 неделе от начала заражения. У взрослых наблюдаются усталость, тошнота, сильный зуд, пожелтение кожных покровов, белка глаза, лихорадка. Такие признаки могут наблюдаться в течение 2 месяцев.
Моча обычно становится слишком темной, а стул — меловым, светло-серым.
При подобных признаках необходимо сразу обратиться для обследования, после которого врач назначит соответствующее лечение. Затягивать лечение нельзя, так как это пагубно может отразиться на общем состоянии здоровья.
Вирус передается посредством крови инфицированного, спермы, выделений из влагалища. Способы заражения могут быть следующими:
- при сексуальном контакте с зараженным;
- при обмене иглами с инфицированным (касается обычно принимающих наркотические средства);
- при использовании личных гигиенических средств с инфицированным человеком;
- при прямом контакте (через рану, царапину, медицинские инструменты) с кровью зараженного гепатитом;
- ребенку от матери при родах.
Сам гепатит В классифицируется на острый и хронический. Симптомы острой формы мало выражены, большая часть заболевших даже не подозревает, какое именно заболевание наблюдается. Чаще всего явные признаки обнаруживаются на сроке в 6 недель либо 6 месяцев, они сильно напоминают грипп.
Пациент может не уделить им должного внимания, так как повышение температуры, потеря аппетита, усталость, тошнота, боли в суставах, мышцах являются признаками многих других, не таких опасных болезней. К врачу обычно обращаются в том случае, когда кожа приобретает характерный желтоватый оттенок, а моча становится темной. Хроническая форма по симптоматике напоминает острую, у многих больных она длится не одно десятилетие, при этом никаких симптомов нет. Но повреждения печени имеются, что отрицательно сказывается на жизнедеятельности, на прогнозах лечения.
Виды, симптомы и пути заражения могут быть разнообразными. Гепатит С считается одним из опасных. Это вирусная форма, которая передается вместе с кровью от зараженного человека. Большая часть заболевших инфицируется через предметы гигиены (лезвия бритв, зубные щетки), иглы шприцев. Малыши могут заразиться через молоко матери, которая уже инфицирована этой формой заболевания.
В зоне риска находятся такие категории пациентов:
- Потребители наркотических средств и те, кто раньше употреблял подобные вещества. Рекомендуется регулярно проходить обследование, чтобы исключить наличие такого заболевания на данный момент.
- Пациенты, которым делалось переливание крови, либо перенесшие пересадку органов в период до 1992 года.
- Люди, которые родились в период 1945-1964 гг. Именно пациенты среднего возраста оказываются наиболее подвержены этому заболеванию, поэтому специалисты рекомендуют пройти единоразово тестирование на предмет инфицирования. Многие не обращаются вовремя для диагностики, не обращают внимания на начинающиеся симптомы, считая их признаком простого недомогания.
- Пациенты, которые до 1987 года получали специальные препараты для увеличения свертываемости крови.
- Все пациенты, имеющие различные заболевания печени, принимающие препараты, негативно влияющие на ее общее состояние. Побочные эффекты могут наблюдаться у многих лекарственных средств, к этому следует относиться внимательно.
- Медицинские работники часто оказываются повержены такой форме гепатита. Им рекомендован ежегодный осмотр, который проводится не только для выявления признаков такой патологии, но и для предупреждения остальных заболеваний.
- Инфицированные ВИЧ.
- Дети, матери которых инфицированы гепатитом С.
- Люди, которые делали пирсинг, татуировки инструментальным методом.
Гепатит может принимать различный вид, но при обнаружении малейших признаков такого заболевания следует сразу же обращаться к врачу. Заболевания могут быть вирусные и невирусные, пути заражения различаются. Пациентам, относящимся к указанным группам риска, рекомендуется регулярно проходить обследование, чтобы начать лечение вовремя.
Ни для кого не секрет, что в 2014 году Гепатит С получил статус полностью излечимого инфекционного заболевания. Этот сенсационный вердикт вынесли гепатологи-инфекционисты со всего мира, собравшиеся на ежегодном Европейском конгрессе по заболеваниям печени (EASL).
Новые протоколы лечения демонстрируют 99% успех, что равнозначно полной победе над вирусом, а так же является следствием медицинского прогресса. Редакция нашего сайта подготовила статью о современных методах лечения, которая расскажет о преимуществах приема новых препаратов и способах их приобретения.
Этиология гепатита С основана на наличии вируса и восприимчивого организма при соблюдении условий механизма инфицирования. Нужно сказать, что это одна из самых стойких инфекций, она сохраняется до 4 суток на инструментах и поверхностях, с которыми соприкасалась заражённая кровь.
При какой температуре погибает вирус гепатита С? Кипячение уничтожает его в течение 2 минут, а при 60 градусах по Цельсию требуется около получаса.
Несмотря на то, что вирус открыт более тридцати лет назад, споры вокруг него не утихают до сих пор. Есть приверженцы теории, гласящей, что гепатита С не существует. Однако доказательным основанием является выделение РНК вируса и антител к нему в ходе специфических исследований.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Классификация гепатита С разделяет болезнь на две формы: острую и хроническую. В остром варианте симптомов может не быть либо они схожи с любым другим инфекционным гепатитом. Хроническое течение имеет такие фазы, как латентная (скрытая) и ярких клинических проявлений.
Что такое гепатит С? По сути, это инфекция, которая целенаправленно выбирает печень в качестве своеобразной «мишени». Возбудитель, имеющий шесть генотипов, прекрасно чувствует себя внутри гепатоцитов (клеток печени), а иммунная система бессильна уничтожить его, не разрушая в то же самое время и паренхиму (ткань) печени.
Тип 1 гепатита С распространён по всему земному шару. Это обусловлено тем, что последующие варианты, скорее всего, являются результатом мутации – средства приспособления вируса к способам борьбы против него. Среди страдающих наркотической зависимостью преобладает 3 тип гепатита С.
Чем опасен гепатит С? Прежде всего, развитием цирроза печени – хронического необратимого процесса замещения функционирующей паренхимы плотными фиброзными узлами.
Вирус гепатита С располагает несколькими путями проникновения в организм. Среди них:
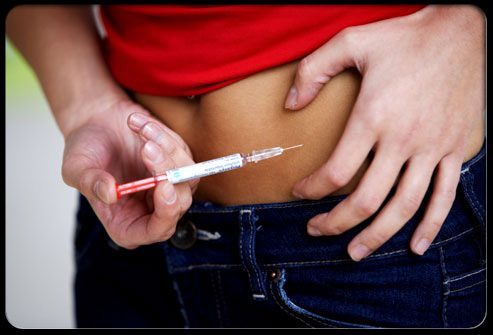
- Парентеральный. Означает заражение при контакте с кровью. Количество её в этом случае значения не имеет: всего лишь крохотная капля, не различимая глазом, может стать причиной болезни.
Гепатит С передаётся во время гемотрансфузий – это процедура переливания крови, и гемодиализа – очищение организма от продуктов метаболизма при заболеваниях почек. Остатки крови могут встречаться на инструментах для медицинских и немедицинских манипуляций – хирургических и эндоскопических исследований, маникюра, нанесения татуировок, прокалывания ушных раковин и других видов пирсинга.
Риск есть даже при пользовании чужой зубной щёткой или бритвенными принадлежностями, поцелуе, если у инфицированного человека и его партнёра есть ранки в полости рта. Безусловно, пересадка органов предполагает те же возможности для передачи гепатита С, при этом трансплантация подразумевает иммунодефицит, благодаря чему инфекционный процесс протекает тяжелее и быстрее.
Один из самых распространённых механизмов – попадание возбудителя гепатита С в организм с одной и той же иглой шприца у лиц, употребляющих инъекционные наркотики. - Половой. Опасность представляют выделения (секрет) желёз половых органов, ссадины и микротравмы вследствие повреждений слизистой оболочки при незащищённом половом акте. Вирус гепатита С, как правило, содержится в секрете в значимых количествах только при активном процессе в организме; в латентный период гепатит С половым путём передаётся редко.
- Вертикальный. Это заражение ребёнка в утробе матери трансплацентарно (через сосуды маточно-плацентарного кровотока) либо в процессе родов, когда малыш вынужденно соприкасается с материнской слизистой и может получить небольшие повреждения, открывающие «входные ворота» инфекции.
Пожалуй, этот механизм даёт исчерпывающий ответ на вопрос: можно ли иметь детей при гепатите С? На репродуктивную функцию, т. е. возможность зачатия, болезнь не влияет. Важна степень вирусной нагрузки как основополагающий фактор вероятности передачи возбудителя.
Источником заражения может стать не только больной, но и носитель гепатита С.
Что это такое? Под носительством подразумевают состояние, когда вирус находится в крови, однако вреда не причиняет; нет никаких симптомов поражения печени. При этом он может быть передан другому человеку, в организме которого заболевание активизируется в полную силу.
Может ли гепатит С быть опасен для членов семьи, которые пользуются теми же предметами обихода, что и больной? Контактно-бытовой путь передачи этой инфекции не свойственен, однако при травмах слизистой полости рта кровь может оставаться на посуде, полотенцах, зубной щётке, потому нежелательно передавать их кому-либо.
Что делать, если обнаружили гепатит С? Нужно следовать указаниям лечащего врача, который при необходимости назначит дополнительные диагностические тесты и подберёт оптимальную схему противовирусной терапии.
Инкубационный период при гепатите С длится от двух недель до шести месяцев; РНК вируса связывается с рецепторами клеточной поверхности и проникает внутрь гепатоцита. Оказавшись под надёжной защитой непроницаемой для иммунитета мембраны, возбудитель запускает процесс репликации (копирования) и размножается.
При наличии иммунодефицита или сопутствующих заболеваний печени он сокращается.
Клиника гепатита С характеризуется такими симптомами:
- постоянная слабость, усталость, апатия, угнетённое настроение;
- снижение либо отсутствие аппетита, тошнота, рвота;
- боль в животе преимущественно в правом подреберье;
- увеличение печени (гепатомегалия), реже – селезёнки (спленомегалия);
- потемнение мочи, серый цвет кала;
- пожелтение кожи, слизистых и склер глаз;
- боли в суставах.
Указанные признаки наблюдаются в острый период. Достаточно часто встречаются при гепатите С депрессивные расстройства, однако они не являются специфическим обязательным симптомом.
Постоянно ли болит печень? Хроническая форма сопровождается формированием цирроза и портальной гипертензии – синдрома, который развивается в результате увеличения давления в воротной вене.
Тогда при осмотре пациента можно заметить расширенные подкожные вены на передней брюшной стенке, печень при этом часто увеличена и человек испытывает дискомфорт, боль в правом подреберье при физической нагрузке или погрешностях в питании. В животе накапливается серозная жидкость – это явление носит название асцита.
При фиброгастродуоденоскопии (исследовании желудочно-кишечного тракта оптической трубкой) обнаруживаются расширенные венозные сосуды пищевода и желудка. На поздних стадиях характерны нарушения в системе коагуляции, поскольку одна из функций печени – синтез витамина К и свёртывающих факторов крови.
Они проявляются как носовые, желудочно-кишечные кровотечения разной степени выраженности.
Такие осложнения гепатита С свидетельствуют о необратимом поражении печёночной паренхимы.
Дают ли при гепатите С инвалидность и какой группы? В действительности, вирусный гепатит с нарушением функции печени является основанием для этого. Учитываются клинико-лабораторные показатели и способность к самообслуживанию и трудовой деятельности.
Можно ли работать с гепатитом С? Поскольку вирус не передаётся при бытовых контактах, нет необходимости ограничивать активность больного в обществе, что включает и профессиональные аспекты.
На сегодняшний день медицина располагает широкими возможностями для подтверждения гепатита С.
Методы диагностики делятся на неспецифические (отражают общую картину поражения печени и организма в целом) и специфические (направлены на обнаружение вируса либо реакции иммунитета на его присутствие):
- Общий анализ крови (показывает, прежде всего, анемию – снижение уровня эритроцитов, гемоглобина, цветного показателя).
- Анализ кала на скрытую кровь (при небольшом желудочном кровотечении может не быть яркой клиники, но в кале находится гемоглобин).
- Биохимический анализ крови (повышение активности ферментов печени: АЛТ, АСТ, щелочной фосфатазы, увеличение показателей билирубина, холестерина и снижение количества общего белка).
- Обнаружение антител при помощи ИФА (иммуноферментный анализ) и РНК вируса гепатита С при помощи ПЦР (полимеразная цепная реакция). Положительный анализ значит, что инфицирование произошло и есть либо болезнь, либо бессимптомное носительство гепатита С.
- Ультразвуковая диагностика или компьютерная томография органов брюшной полости (определяются размеры, структура и схема кровотока в печени).
- Гистологическое исследование биоптата печени при подозрении на цирроз («золотой стандарт» диагностики цирротического процесса, поскольку обнаруживаются регенераторные соединительнотканные узлы и некротизированные гепатоциты).
Иногда складывается такая ситуация: антитела к гепатиту С есть, но вируса нет. Это возможно в том случае, если произошло самоизлечение – иммунитету удалось побороть инфекцию. Антитела свидетельствуют о том, что иммунная система реагировала на проникновение возбудителя.
Ложноположительный результат при диагностике гепатита С – очень редкое, но возможное явление. Причинами может стать нарушение правил подготовки и исследования материала, банальная путаница с пробирками или намеренная сдача пациентом не своей крови, что возможно при удалённом заборе (взятии крови вне стен лаборатории).
Бытует мнение, что гепатит С неизлечим. Так ли это и насколько эффективны тогда предлагаемые фармацевтические препараты? К сожалению, после инфицирования вирус действительно невозможно полностью уничтожить, но современные методы терапии способны подавить его репликацию настолько, что в крови он обнаруживаться не будет.
Положительный гепатит С необходимо лечить, не с целью полностью элиминировать (удалить) вирус из организма, но для профилактики осложнений. Цирроз при отсутствии надлежащей медицинской помощи – угроза печёночной недостаточности, последствия которой при гепатите С весьма тяжелы.
Чем лечат гепатит С? Существует несколько основных групп медикаментов, использующихся для борьбы с вирусом:
- Интерфероны (виферон, альфаферон).
- Ингибиторы РНК-полимеразы (рибавирин, софосбувир).
- Ингибиторы протеаз (симепревир, боцепревир, телапревир).
Длительность приёма лекарств составляет от 16 до 72 недель, при этом указанные препараты комбинируются для более эффективного воздействия на вирус.
Для поддержания печени назначаются также гепатопротекторы – вещества, которые стимулируют восстановительные способности и помогают органу противостоять разрушительному воздействию гепатита С.
Алкоголь и его суррогаты несовместимы с лечением, диета подразумевает отказ от жирных и жареных блюд, острых приправ, синтетических вкусовых добавок.
Пациенты жалуются на постоянную усталость, поэтому нужно рационализировать режим труда и отдыха, заниматься укрепляющими физическими упражнениями, но избегать чрезмерного переутомления.
Лучше проконсультироваться с врачом и заменить или отменить полностью гепатотоксичные лекарства – ослабленной печени тяжело справиться с повышенной нагрузкой, и риск побочных эффектов возрастает в десятки раз.
Для женщин также существует риск после наступления менопаузы.
Важен тип инфекции – генотип 1 гораздо чаще рецидивирует в отличие от остальных вариантов болезни, за этим стоит его высокая устойчивость к лечению, что может привести к недостаточному влиянию на гепатит С. Это должно учитываться при планировании длительности схемы приёма препаратов.
Серьёзно утяжеляет и ускоряет наступление последствий гепатита С злоупотребление алкоголем, поскольку даже у неинфицированных людей приводит к развитию цирроза.
Невозможно отрицать, что гепатит С – тяжёлое заболевание, но тем не менее это не приговор. Основными препятствиями на пути к качественному лечению являются его высокая стоимость и поздняя диагностика, когда возбудитель обнаруживается уже на этапе цирроза печени. Течение гепатита С, выявленного своевременно, можно замедлить и даже оборвать.
Что делать, чтобы не заразиться гепатитом С? Необходимы строго индивидуальное пользование медицинским и косметологическим инструментарием либо тщательная стерилизация с надлежащим контролем качества.
Медицинские работники при выполнении процедур, связанных с риском попадания крови или другой биологической жидкости пациента на кожу и слизистые, надевают перчатки, маски и очки.
Рекомендуется обязательное использование презерватива при половом контакте. Это относится и к постоянному партнёру при наличии у него носительства или подтверждённой инфекции гепатита С. Беременные и женщины, планирующие зачатие, проходят скрининговую диагностику гепатита С.
Всё про риск для ребёнка можно узнать, проконсультировавшись с акушером-гинекологом.
источник