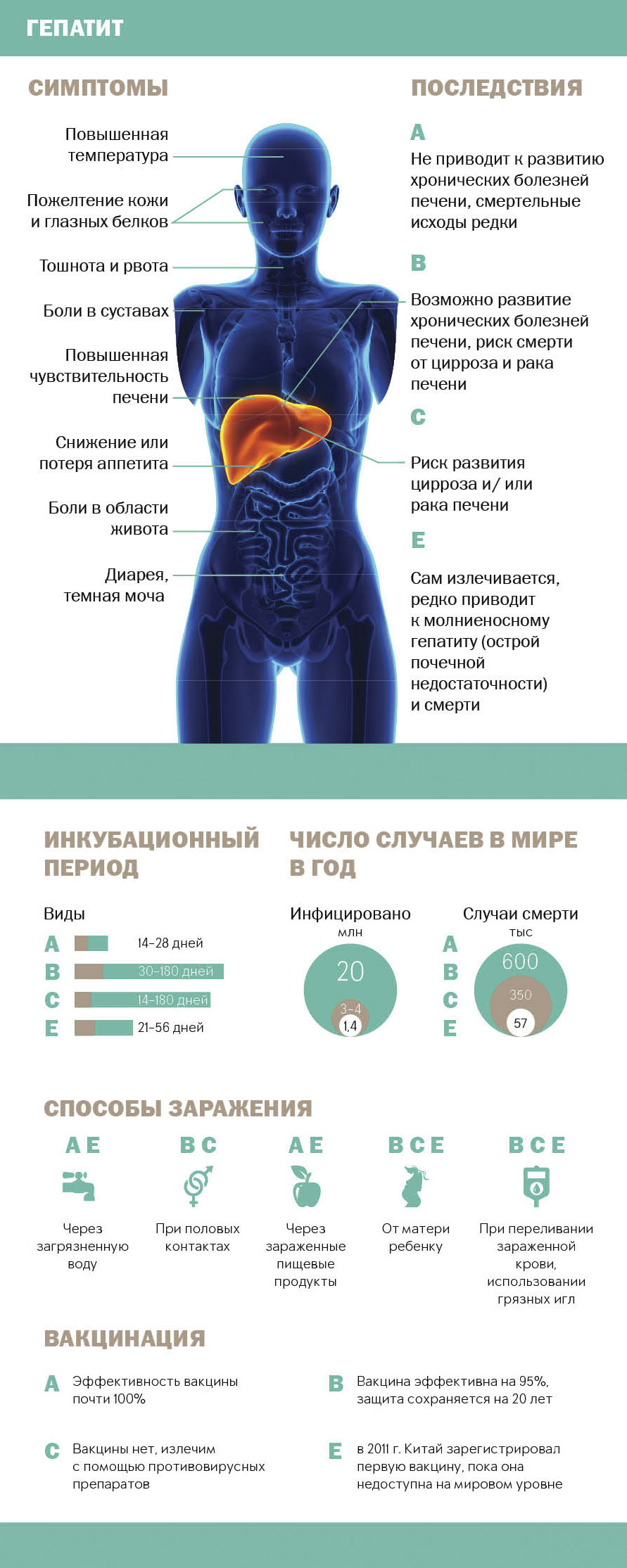
Структура и механизм повреждающего действия HCV описаны в главе 3.
Эпидемиология. Распространенность хронической HCV-инфекции варьирует от 0.5% до 2% во всем мире. Существуют области с ее высоким распространением: более 6% в Заире и Саудовской Аравии, выше 16% в изолированных поселениях Японии. В России заболеваемость гепатитом С впервые официально регистрировалась в 1994 г. и составила 3.2 на 100 тыс. населения. В 1999 г. эта цифра выросла до 19.3 на 100 тыс. населения.
В настоящее время чаще всего инфицируются HCV молодые люди, преимущественно мужчины, в возрасте около 20 лет. 38% — 40% из них заражаются при внутривенном введении наркотиков. Приблизительно у половины больных путь инфицирования HCV определенно выяснить не удается.
Пути передачи HCV. Основной путь передачи HCV – парентеральный: трансфузии, трансплантация органов от инфицированных доноров, внутривенная наркомания. Возможно инфицирование половым путем, от матери к ребенку и при бытовых контактах (см. ниже).
В прошлом HCV был основной причиной развития посттрансфузионного гепатита (минимум – 85% случаев). В пользу этой точки зрения свидетельствует тот факт, что 37% — 58% больных с ХГС старше 50 лет имеют в анамнезе переливания крови до 1990 года. В настоящее время гемотрансфузии ответственны менее, чем за 4% острых случаев гепатита С.
В течение последних 10 лет ведущим фактором риска инфицирования HCV стала внутривенная наркомания. Заражение происходит очень быстро после начала применения наркотиков: 50% — 80% наркоманов становятся anti-HCV позитивными в течение 12 месяцев от первой инъекции. Кроме того, выявлена ассоциация HCV-инфекции с интраназальным введением кокаина (например, совместное использование одной трубочки для вдыхания порошка). Риск инфицирования HCV существует при выполнении татуировок, пирсинга, маникюра и прочих подобных манипуляций.
Работники здравоохранения представляют собой группу риска инфицирования HCV . По данным американских авторов риск заражения HCV у стоматологов составляет 1.75% по сравнению с 0.14% у их пациентов. Для хирургов-стоматологов эта цифра возрастает до 9.3%.
Нозокомиальное распространение инфекции происходит при несоблюдении мер безопасности, неправильной дезинфекции и обработке медицинского оборудования.
Риск инфицирования HCV половым путем намного ниже в сравнении с HBV, ВИЧ и другими передающимися половым путем инфекциями. Моногамные пары могут не использовать методов барьерной контрацепции. Половой путь инфицирования HCV более актуален для лиц, ведущих беспорядочную половую жизнь и гомосексуалистов, его частота по данным авторов составляет 0.8% — 22%.
Перинатальное инфицирование также не имеет ведущего значения. В среднем, только 5% детей от anti-HCV позитивных матерей имеют маркеры HCV-инфекции.
Спорадические случаи (путь инфицирования выявить не удается) острого гепатита С составляют 30 – 40%.
Течение HCV-инфекции. В нескольких проспективных исследованиях показано, что у 60% — 70% от всех инфицированных HCV лиц развивается хронический гепатит с повышением сывороточных трансаминаз и виремией. Однако, реальная цифра выше, т.к. нормализация АЛТ после острой инфекции не всегда сопряжена с ее разрешением: персистенция HCV RNA наблюдается приблизительно у половины больных. Если она сохраняется более 3 или 6 месяцев, то ее спонтанное разрешение представляется мало вероятным.
Клиническая картина. У большинства пациентов с ХГС на фоне высоких сывороточных трансаминаз заболевание протекает бессимптомно. Только 6% больных ощущают слабость. Достаточно частый симптом — тупая непостоянная или связанная с положением тела боль в верхнем правом квадранте живота. Реже встречаются тошнота, потеря аппетита, кожный зуд, артралгии и миалгии. Клинические признаки поражения печени или внепеченочные знаки отсутствуют. Физикальный осмотр пациента помогает в диагнозе только на стадии ЦП.
Уровень АЛТ обычно изменяется незначительно и только у четверти больных превышает верхний лимит нормы в 2 раза. Однако колебания этого показателя могут быть очень широкими, но периоды его повышения не сопровождаются клиренсом HCV. В целом, сывороточные трансаминазы у пациентов с ХГС имеют ограниченное клиническое значение за исключением периода противовирусного лечения. Несмотря на то, что общепринято традиционное мнение о корреляции между уровнем печеночных ферментов с тяжестью гистологических изменений в ткани печени, АЛТ не является основным ориентиром для оценки воспалительной активности у конкретного больного. Только при ее десятикратном и более повышении можно достоверно предполагать существование мостовидных некрозов. Подобно этому, уровень вирусной нагрузки HCV также плохо коррелирует с гистологическими изменениями.
Проспективные и ретроспективные исследования показали, что пациенты с ХГС представляют собой группу риска развития ЦП и ГЦК. Достаточно часто прогрессирование заболевания протекает бессимптомно, и пациент обращается к врачу уже на конечной стадии патологического процесса. Однако, относительно течения ХГС мнения ученых расходятся. Одни считают, что это заболевание неизбежно прогрессирует в свою конечную стадию и потенциально летально, другие не разделяют эту точку зрения. По данным проведенных исследований частота ЦП в результате ХГС колеблется от 2.4% до 24%. В среднем, процесс формирования ЦП занимает около 20 лет, иногда удлиняясь до 50. Скорость развития цирроза в основном зависит от воспалительной активности и фиброза (гистологические признаки), и в меньшей степени от других факторов (табл. 4.8).
Таблица 4.8. Вероятность развития цирроза печени в зависимости от степени гистологических изменений.
| Диагноз при выявлении ХГС в зависимости от степени воспалительной активности | Риск развития цирроза печени (%) через | ||
| 5 лет | 10 лет | 20 лет | |
| ХГС с минимальной или слабо выраженной активностью | 7 | 7 | 30 |
| ХГС с умеренной активностью | 25 | 44 | 95 |
| Тяжелый ХГС | 68 | 100 | 100 |
| Выраженный фиброз | 58 | 100 | 100 |
ГЦК является достоверным осложнением HCV-инфекции, хотя очень редко встречается в отсутствие цирроза печени. В США и большинстве стран Европы для больных с ЦП ежегодный риск развития ГЦК составляет 1.4% . В Италии и Японии он выше и колеблется от 2.6% до 6.9%. Средняя продолжительность развития ГЦК для больных с HCV-инфекцией составляет 28 – 29 лет.
Другие факторы, способствующие прогрессированию HCV-инфекции.
Алкоголь. Ассоциация между алкогольным повреждением печени и HCV-инфекцией впервые была отмечена в эпидемиологических исследованиях по изучению выживаемости носителей anti-HCV. В настоящее время четко определено, что регулярный прием алкоголя увеличивает повреждение печени у лиц с HCV-инфекцией. Механизм этого процесса остается не вполне ясным: усиливает алкоголь репликацию HCV, или является дополнительным фактором повреждения печени. Однако, прием алкоголя лицами, инфицированными HCV, запрещается.
Роль таких факторов окружающей среды, как токсины, курение и т.д. четко не доказана в прогрессировании HCV.
Возраст может играть роль в прогрессировании заболевания, если инфицирование произошло до 50-55 лет.
Предварительные данные свидетельствуют о том, что фенотип HLA DRB1 может отвечать за восприимчивость к инфекции, а другие фенотипы играют роль в регуляции репликации HCV.
Такие факторы, как этническая принадлежность требуют дальнейших исследований, так как прогрессирование заболевания и развитие ГЦК чаще всего встречается в Японии и Италии.
Есть предположения, что женщины реже болеют тяжелыми формами HCV-инфекции, но этот факт требует дальнейших исследований.
Роль генотипа вируса в прогрессии заболевания обсуждается.
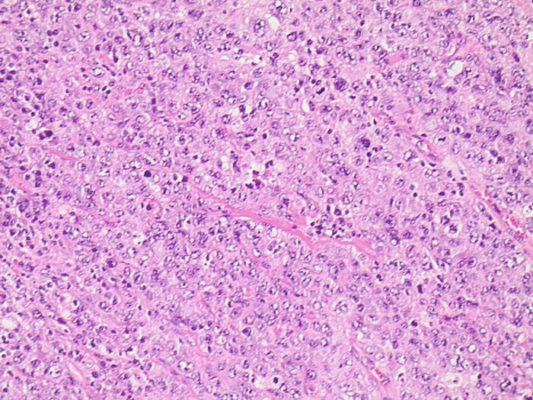
Морфологические признаки ХГС. Для этой формы довольно характерны участки крупнокапельной жировой дистрофии гепатоцитов (рис. 4.9), плотное расположение, агрегация лимфоидных клеток в портальных трактах с образованием в части случаев лимфоидных узелков ( с или без центров размножения) (рис. 4.10), негнойный холангит с лимфоидной и плазмоклеточной инфильтрацией стенок протоков. Клеточная инфильтрация перипортальной зоны наблюдается часто (рис. 4.11), но ступенчатые некрозы выражены обычно довольно слабо. Мостовидные некрозы наблюдаются нечасто. Несмотря на относительно слабую выраженность некротических и воспалительных изменений, отмечается тенденция к прогрессированию фиброза, нередко приводящая к циррозу (рис. 4.12, 4.13). Этому, возможно, способствуют быстро протекающие очаговые некротически-воспалительные изменения в дольках. Для идентификации антигенов вируса гепатита С используют полимеразную цепную реакцию.
Рис. 4.9. Хронический вирусный гепатит B (биоптат печени, окраска г/э, х200). Расширение, деформация, фибриоз портального тракта, выраженная лимфоидная инфильтрация с распространением инфильтрата на периферию дольки. Рядом — небольшой участок крупнокапельной жировой дистрофии гепатоцитов
Рис. 4.10. Хронический вирусный гепатит C (биоптат печени, окраска по Ван Гизону, х200). Фиброзные септы окружают формирующуюся ложную дольку. В одной из септ виден лимфоидный узелок
Рис. 4.11. Хронический вирусный гепатит C (биоптат печени, окраска г/э, х200). Портальный тракт со слабой лимфо-гистиоцитарной инфильтрацией, без фиброзных изменений. Минимальная активность гепатита
Рис. 4.12. Хронический вирусный гепатит C (биоптат печени,). Фиброзная порто-портальная септа. В портальном тракте — выраженная лимфо-гистиоцитарная инфильтрация с аггрегацией лимфоидных элементов
Рис. 4.13. Хронический вирусный гепатит C (биоптат печени, окраска по Ван Гизону, х200). Фиброзные изменения и выраженная клеточная инфильтрация портального тракта и периферии дольки с развитием ступенчатого некроза. Ложная долька слева. Гидропическая дистрофия гепатоцитов.
Внепеченочные проявления HCV. Внепеченочные проявления HCV-инфекции перечислены в табл. 4.9, истинный патогенез их развития не известен. Предполагается, что большинство из них иммуноопосредованы и проявляют себя через следующие события: индукция моноклональных или поликлональных лимфоцитов, отложение в тканях иммунных комплексов, образование аутоантител или активация специфических лимфоцитов, эффекты вирусиндуцированых цитокинов или высвобождение медиаторов воспаления и.д.
Таблица 4.9. Внепеченочные проявления HCV-инфекции.
| Механизм развития | Клинические проявления |
|---|---|
| Продукция или отложение иммуноглобулинов |
|
| Аутоиммунный |
|
| Неизвестный механизм |
|
У пациентов с ХГС часто обнаруживают различные аутоантитела. Антиядерный фактор (ANF), антитела к гладкой мускулатуре (SMA), антитела к щитовидной железе встречаются в 40-65% случаев. Однако, их присутствие не влияет ни на клинические проявления, ни на течение заболевания и ответ на противовирусную терапию. Антитела к печеночно-почечным микросомам-1(anti-LKM-1) заслуживают особого внимания, т.к. считаются маркером аутоиммунного гепатита 2 типа. Однако, при исследовании европейских пациентов с anti-LKM-1 в 48% — 88% случаев у них были обнаружены anti-HCV. Более того, выявлено несколько очень важных различий между пациентами позитивными к anti-LKM-1 и anti-HCV и позитивными только к anti-LKM-1 (аутоиммунный гепатит тип 2). У пациентов с аутоиммунным гепатитом 2 типа anti-LKM-1 реагируют с сегментом 33АА цитохрома Р450 IID6, в то время как у anti-HCV-позитивных пациентов anti-LKM-1 связываются с клеточным протеином GOR 47-1.Iia. Это предполагает молекулярную мимкрию между Р450 IID6 и HCV, хотя гомологичных эпитопов не обнаружено. В заключение необходимо отметить, что иногда у пациентов с аутоиммунным гепатитом 1 типа и высоким уровнем гаммаглобулинов встречается ложно позитивный тест на анти-HCV.
Смешанная криоглобулинемия относится к лимфопролиферативным расстройствам. В ее основе лежит отложение иммунных комплексов в сосудах мелкого и среднего калибра. Наиболее часто она проявляется триадой симптомов: пальпируемой пурпурой, артралгиями и слабостью. Однако, в патологической процесс могут быть вовлечены различные органы и нервная система. В последние годы отмечена четкая связь смешанной криоглобулинемии с HCV-инфекцией. Anti-HCV и HCV RNA выявляют в 42-54% и 84% соответственно у больных со смешанной криоглобулинемией II типа. Криоглобулины обнаруживают у 19 – 54% больных с гепатитом С, особенно, на стадии цирроза. Однако, клиническая симптоматика имеется только в 25% случаев. Более часто криоглобулины встречаются у пациентов с высокой вирусной нагрузкой, генотип не имеет клинического значения. Лечение ИФ приводит к уменьшению или исчезновению криоглобулинов, кожных и других симптомов. Клиническое улучшение не всегда сочетается с вирусологическим ответом и наоборот. Однако, положительный вирусологический ответ и нормализация АЛТ сочетаются с исчезновением криоглобулинов, и, в свою очередь рецидив виремии часто сочетается с рецидивом криоглобулинемии.
Мембранозный гломерулонефрит. HCV четко ассоциируется с развитием мембранопролиферативного гломерулонефрита и нефротического синдрома. Anti-HCV и HCV RNA у таких пациентов обнаруживаются в циркулирующих иммунных комплексах; их депозиты, криоглобулиноподобные структуры и сердцевинный протеин HCV локализуются в гломерулах. ИФ-терапия часто приводит к уменьшению протеинурии, однако, рецидив виремии сочетается с обострением гломерулонефрита. Есть предположения о том, что в таких ситуациях высокие дозы ИФ более эффективны.
Лимфома. Получены данные о широком распространении HCV у больных с В-клеточной не-Ходжкинской лимфомой (20 – 40%). Также описана ассоциация HCV с MALT-лимфомами. Есть результаты об эффективности лечения ИФ HCV-ассоциированных лимфом, однако, этот опыт ограничен.
Аутоиммунные расстройства встречаются в среднем у 23% больных с HCV, ассоциации с генотипом вируса не отмечается.
Наиболее часто наблюдаются расстройства со стороны щитовидной железы. Антитела к щитовидной железе встречаются в 5.2-12.5% случаев. Среди расстройств функции преобладает гипотироидизм (3.1 – 5.5%), преимущественно — у пожилых женщин и пациентов с высоким титром антител к пероксидазе. Лечение ИФ, в свою очередь, может индуцировать заболевание щитовидной железы и выработку к ней антител. Однако, прекращение лечения останавливает этот процесс.
Синдром Съегрена (сухой синдром) связан с прогрессирующей деструкцией экзокринных желез (слюнных и слезных) в связи с их хронической лимфоцитарной инфильтрацией активированными Т- и иногда – В-клетками. HCV-инфекция не связана с первичным синдромом Съегрена, однако, в одном из исследований у 57% больных с ХГС был обнаружен лимфоцитарный сиалоденит, подобный таковому при синдроме Съегрена.
Аутоиммунная идиопатическая тромбоцитопеническая пурпура. У 10-19% больных с аутоиммунной идиопатической тромбоцитопенической пурпурой обнаруживаются anti-HCV. Причинно-следственные связи этих состояний находятся в процессе исследований.
Плоский лишай (Lichen planus). Anti-HCV присутствуют у 10-38% с этой патологией. Механизм ассоциации HCV с Lichen planus не ясен. В процессе ИФ-терапии часто наблюдается обострение Lichen planus.
Поздняя кожная порфирия. Причиной поздней кожной порфирии является снижение активности уропорфириноген декарбоксилазы. Прием алкоголя, эстрогенов и перегрузка железом приводят к клиническим проявлениям этого патологического состояния. Поздняя кожная порфирия ассоциируется с алкогольной болезнью печени и гемосидерозом. Сообщается о выявлении anti-HCV у 62-91% больных с поздней кожной порфирией, что заставляет рассматривать anti-HCV как важнейший фактор развития этого заболевания, хотя конкретная роль HCV в его патогенезе в настоящее время не ясна.
источник
Для констатации стадии воспалительного процесса, прогноза его неблагоприятных исходов и оценки эффективности проводимой пациентам противовирусной терапии у больных ХГС необходимо определение степени активности хронического гепатита [1; 2]. Для оценки этого процесса используется т. н. индекс гистологической активности (ИГА) по Knodell (1981), представляющий собой сумму отдельных компонентов, первый из которых: выраженность перипортального и/или мостовидного некроза печеночных долек, изменяется в пределах 0-10 баллов. Следующие два компонента: некроз долей печени и портальное воспаление, изменяются от 0 до 4 баллов. Четвертый компонент указывает на степень рубцевания печени и изменяется от 0 (рубцы отсутствуют), до 4 баллов (обширное рубцевание или цирроз). Степень активности хронического гепатита отражают первые три компонента, четвертый — стадию процесса. ИГА, равный 0 баллов, свидетельствует об отсутствии воспаления; 1-3 балла соответствуют хроническому гепатиту с минимальной активностью патологического процесса; 4-8 — слабовыраженному; 9-12 — умеренному и 13-18 — значительно выраженному хроническому гепатиту [4].
Наиболее распространенным методом оценки активности хронического гепатита в настоящий момент является прижизненная биопсия печени больного с последующим морфогистологическим исследованием гепатопунктатов и определением в них ИГА по Knodell [5]. Данный способ отличается высокой степенью точности и информативности, однако существенным недостатком этого метода является то, что для его осуществления требуются достаточно трудоемкие гистологические исследования пунктатов печени, выполненные высококвалифицированными врачами-морфологами, длительные сроки диагностического исследования и невозможность немедленного получения результата [10].
Известно, что в патогенезе многих инфекционных болезней важную роль играют сдвиги рН жидких сред и тканей, особенно там, где реплицируется возбудитель и где формируются выраженные гистоморфологические изменения. Таковой при ХГС, бесспорно, является печень. К сожалению, этот патогенетический аспект у больных ХГС не изучен, что связано, вероятнее всего, с отсутствием доступного метода определения рН тканей этого органа.
Цель исследования: изучить у больных хроническим гепатитом С уровень кислотности ткани печени и на основе полученных данных разработать новый способ оценки степени активности хронического гепатита, отличающийся меньшей трудоемкостью.
Материал и методы исследования
Под наблюдением находился 41 больной ХГС, проходивший лечение в инфекционном отделении № 4 МЛПУЗ «Городская больница № 1 им. Н.А. Семашко» г. Ростова-на-Дону. Число мужчин было несколько большим, чем женщин (25 человек). Первичный набор больных осуществляли сплошным методом. Критериями включения были: 1) верифицированный диагноз ХГС (обнаружение в крови специфических антител к структурным и неструктурным белкам HCV класса Ig G и РНК HCV); 2) возраст от 20 до 44 лет; 3) информированное согласие пациента на обследование и лечение. Критериями исключения являлись: 1) декомпенсированный цирроз печени (13 чел.); 2) гепатоцеллюлярная карцинома (1 чел.); 3) коинфекция ВИЧ и (или) вирусом гепатита В (4 чел.); 4) аутоиммунные заболевания (2 чел.); 5) тяжелые заболевания сердечно-сосудистой и легочной систем (2 чел.); 6) наличие заболеваний щитовидной железы (13 чел.); 7) психические заболевания или психопатологические эпизоды в прошлом, в частности: эпилептические припадки, тяжелая депрессия, суицидальные мысли или попытки (2 чел.); 8) нарушение функции почек при клиренсе креатина менее 50 мл/мин (1 чел.); 9) выраженные изменения общего анализа крови (Нв 12 /л, нейтрофилы 9 /л; тромбоциты 9 /л) (4 чел.); 10) беременность или грудное вскармливание (1 чел.); 11) лечение в прошлом препаратами a-интерферона и рибавирина (2 чел.). Число больных ХГС, не включенных по указанным причинам в исследование, составило 35 человек.
Клинико-лабораторное обследование больных ХГС базировалось на использовании клинического, биохимического (определение активности сывороточной АлАТ), серологического (индикация в сыворотке крови методом ИФА антител к структурным и неструктурным белкам HCV классов IgM и IgG) и молекулярно-биологического (качественного и количественного определения в крови РНК НСV и его генотипов с использованием ПЦР) методов.
Преобладающим генотипом НСV у обследованных больных ХГС оказался 1b, который был зарегистрирован у 23 больных, реже выявлялись 3а и 2а (38,2%). Уровень вирусной нагрузки был определен у 40 больных ХГС. У 13 из них количество НСV составило в крови менее 300000 МЕ/мл, у 20 — от 300000 МЕ/мл до 600000 МЕ/мл и у 7 — свыше 600000 МЕ/мл.
Определение кислотности ткани печени у больных ХГС осуществлялось следующим образом. Больному хроническим гепатитом С под местной анестезией по средне-подмыщечной линии справа в области 9-го или 10-го межреберьев стандартным способом выполняли пункционную биопсию печени. От полученного пунктата, диаметром 1,2-1,4 мм, отделяли фрагмент длиной 5-7 мм, который затем промывали в течение 2-3 секунд дистиллированной водой и укладывали на чистое покровное стекло. Далее отмытый от крови фрагмент пунктата «нанизывали» по всей длине на остриё игольчатой (диаметром 0,5-0,7 мм) измерительной поверхности комбинированного электрода электрометрического рН-метра «рН-150МИ», оснащенного стеклянным и внутренним хлорсеребряным электродами с наличием игольчатой и плоской (1,0 см х 1,0 см) измерительными поверхностями. Далее замеряли кислотность ткани печени по методу С.В. Федоровича [7].
Результаты исследования и их обсуждение
Всем пациентам была проведена пункционная биопсия печени с последующим морфогистологическим её исследованием. Степень активности воспалительного процесса в печени определялась по методу Knodell с вычислением ИГА. ИГА, равный 1-3 баллам, т.е. минимальный гепатит, был отмечен у 11 человек, от 4 до 8 баллов (слабовыраженный гепатит) — у 23 и от 9 до 12 (умеренный гепатит) — у 7. Также после проведения пункционной биопсии печени проводилась рН-метрия её пунктатов. При анализе полученных результатов была зарегистрирована четкая взаимосвязь показателей рН печени и ИГА (табл. 1). Это дало основание прийти к заключению, что при ХГС уровень рН гепатопунктатов адекватно отражает степень активности воспалительного процесса в печени.
Таблица 1 — Взаимосвязь показателей рН пунктатов печени и индекса гистологической активности (ИГА) у больных хроническим гепатитом С
рН пунктатов печени (ед.)
Число больных
Величина ИГА (баллы) и уровень активности хронического гепатита
1-3 минимальный (n=11)
4-8 слабовыраженный(n=23)
9-12 умеренный (n=7)
источник

Хронические гепатиты — это инфекционные заболевания печени, которые вызываются вирусами и характеризуются разрушением гепатоцитов и пролиферацией соединительной ткани.
Вирусное заболевание печени, длящееся более полугода. Возбудитель внедряется в клетки органа и активно там размножается.
Вирус попадает в организм различными путями: при половом контакте, при гемоконтакте, перинатальным путем, при проведении косметических или лечебных манипуляций.
Хронический гепатит является исходом острого, при котором наблюдается длительное нахождение вируса в организме человека. Клинические проявления хронической формы очень слабые, может протекать бессимптомно.

Источником заражения является человек, больной гепатитом. Инфекция чаще передается искусственным путем, посредством переливания крови, медицинских манипуляций, которые сопровождаются нарушением целостности слизистых оболочек или кожных покровов.
Вирус вызывает инфильтрацию печеночных долек, некроз тканей, повреждение протоков, фиброз печени. Погибшие гепатоциты замещаются соединительной тканью, которая формирует рубцы, шрамы. При длительном хроническом процессе у больных в течение 25- 30 лет формируется цирроз печени. Цирротическое поражение, в свою очередь, приводит к образованию злокачественных опухолей.
Особенность хронической формы— практически бессимптомное течение болезни на протяжении многих лет, без появления желтухи. Заболевание выявляется случайно при профилактическом обследовании или уже на стадии развития цирроза.
Клинические симптомы гепатита С не являются специфичными, проявления схожи с другими хроническими заболеваниями печени.
Хронический гепатит с минимальной степенью активности не влияет на общее самочувствие носителя вируса. Выраженные симптомы отсутствуют. Заболевание этой формы наносит минимальный вред здоровью.
При обострении больные предъявляют следующие жалобы:
Редко обнаруживаются расширение кровеносных сосудов, усиление сосудистого рисунка и образование гематом.
При осмотре отмечается увеличение печени, что зачастую является единственным выраженным симптомом. В общем анализе крови обнаруживается анемия, увеличение СОЭ, лимфоцитоз. Большое значение в оценке печеночных заболеваний имеет биохимический анализ крови. При исследовании видна повышенная активность сывороточных аминотрансфераз.
Клиника более выражена, чем при минимальной степени. На этой стадии заболевания симптомы хронического гепатита С у женщин и мужчин имеют отличия.
Признаки хронического гепатита С у женщин:
- нарушение сна;
- резкие перепады настроения;
- нарушение менструального цикла (наблюдаются обильные кровотечения);
- повышенная утомляемость;
- потеря аппетита;
- потеря веса;
- тянущая боль в правом боку.
Хронический гепатит С симптомы у мужчин:
- снижение работоспособности;
- отвращение к пище;
- увеличение объема живота;
- суставная и мышечная боль;
- болезненность в правом подреберье;
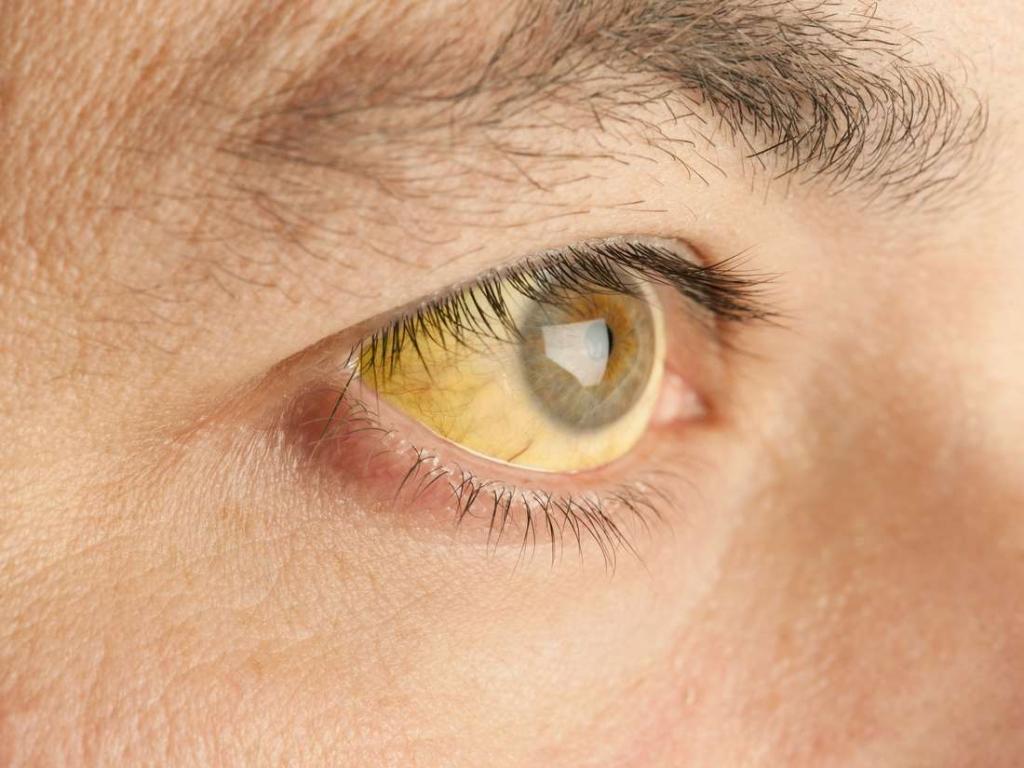
- желтушность кожных покровов;
- потемнение мочи.
Иногда добавляются внепеченочные признаки заболевания в виде кожной сыпи, энцефалопатия, артриты.
На этом этапе клиника заболевания более яркая. Во время пальпации отмечается сильное увеличение печени и селезенки. Болевой синдром характеризуется симптомом Кера: болезненность в месте пересечения ребер и грудины.
Общие проявления хронического гепатита С при высокой степени активности:
- упадок сил;
- потеря веса;
- желтушность кожных покровов, склер;
- ухудшение памяти, внимания;
- кровоточивость различной локализации;
- появление сосудистых звездочек;
- гипертермия;
- постоянная боль в правом боку;
- диспепсические расстройства;
- асцит;
- увеличение вен передней брюшной стенки.
У женщин ярче проявляются депрессивные расстройства, кожные симптомы, отеки. Желтуха имеет перемежающий характер, появляется во время менструации.
Хроническим вирусным гепатитам в МКБ 10 отведен код В18, среди них форма С имеет код *.2.
Выбор тактики лечения зависит от генотипа вируса, скорости его исчезновения из крови, выраженности побочных явлений, наличия фиброза или цирроза печени.

Успешность терапии во многом зависит от нескольких факторов:
- генотипа вируса (больные генотипом 2-3 успешней поддаются лечению, чем пациенты с 1 и 4 генотипом);
- возраста больного;
- выполнения точных рекомендаций по лечению;
- отсутствия фиброза и цирроза печени;
- пола пациента (у женщин отмечается выраженный вирусологический ответ);
- отсутствия сопутствующих заболеваний (других гепатитов, ВИЧ, ожирения, сахарного диабета);
Главный принцип лечения гепатитов совсем недавно заключался в назначении препаратов интерферона. Интерфероновые схемы продолжают использоваться, однако из-за невысокой эффективности, длительности и частых побочных эффектов от них постепенно отказываются, переходя на современные препараты.
Основные лекарственные средства, используемые в лечении хронического гепатита С:
Используются следующие схемы лечения:
- У первичных больных 1 генотипом без цирроза применяется софосбувир + ледипасвир 1 раз в день на протяжении 12 недель.
- У пациентов с компенсированным циррозом используется софосбувир+ледипасвир+рибавирин длительностью на 12 недель, дозировка зависит от веса больного.
- Если имеются противопоказания или непереносимость рибавирина назначается софосбувир+ледипасвир на 24 недели.
- При других генотипах вируса применяются софосбувир+рибавирин.
Через 4 недели от начала лечения пациенту необходимо сдать анализ крови для оценки эффективности терапии. Если наблюдается положительная динамика, лечение продолжается. Если антитела в крови не уменьшаются, врач может скорректировать дозу. Кровь исследуется через 4, 12 и 24 недели после начала медикаментозной терапии.
У 30% больных, получающих противовирусное лечение, отмечаются побочные эффекты. Самые распространенными являются психические нарушения, гриппоподобные состояния, изменения в анализах крови. При ярко выраженных побочных реакциях решается вопрос о корректировке дозы, если это не помогает, препарат отменяют.
При отсутствии вирусологического ответа у пациентов используется поддерживающая противовирусная терапия для уменьшения концентрации вируса.
Рекомендовано назначение симптоматических средств:
Важную роль в терапии хронического гепатита играет питание. Оно должно быть регулярными полезным. Кушать необходимо 4-5 раз в день небольшими порциями.
Пища должна содержать большое количество клетчатки. Следует ограничить употребление жареных, соленых, острых блюд.
Очень важно наладить питьевой режим, необходимо пить не меньше 2 литров жидкости. Вода выводит токсические вещества из организма, помогает при транспортировке питательных веществ, облегчает переваривание пищи.
Имея представление о том, что такое хронический гепатит С, следующий важный для болеющих вопрос — как долго можно прожить с таким диагнозом.
Продолжительность жизни зависит от развития печеночного процесса. Хронический вирусный гепатит С является прогрессирующим заболеванием, в 20-30% случаев переходящий в цирроз печени. У 5-15% больных циррозом развивается гепатоцеллюлярная карцинома.
Прогноз улучшается при соблюдении общих рекомендаций по режиму, лечению. Следует избегать тяжелых физических нагрузок и ОРВИ, которые часто приводят к обострению хронического гепатита С.
На вопрос, сколько с ним живут, не может быть однозначного ответа. Сложно спрогнозировать, с какой скоростью будет прогрессировать заболевание.
источник
Вирусные заболевания печени классифицируются по степени активности гепатита. Клиническая картина каждого вида и определение присущих ей симптомов обусловлено репликативной активностью вируса и тем, насколько выражено воспаление в печени. При этом принято выделять такие биологические фазы развития вируса, как репликация и интеграция. В фазе репликации иммунная агрессия выражена сильнее, чем в фазе интеграции, так как в этот период происходит размножение вируса. В первой фазе геном вируса и геном клетки печени существуют отдельно друг от друга, а в фазе интеграции генетический материал вируса встраивается в геном клетки печени.
На второй стадии добиться изгнания вируса из организма уже невозможно, и болезнь переходит в хроническую форму. Тяжесть поражения печени и сопутствующие этому симптомы определяются активностью вируса.
Классификация хронических вирусных гепатитов (ХВГ) в зависимости от активности вируса выглядит так:
- гепатит с минимальной активностью;
- гепатит с низкой активностью;
- гепатит с умеренной степенью активности;
- ХВГ с высокой степенью активности;
- ХВГ с холестазом (патологический процесс, связанный с застоем желчи).
Поэтому обнаруженный у человека неактивный гепатит С — это повод незамедлительно обратиться к специалистам и начать лечение. Из-за того что это заболевание зачастую протекает бессимптомно, и определить его на ранней стадии очень тяжело, больные узнают о своем диагнозе очень поздно. К тому моменту в организме, как правило, уже произошли необратимые изменения и лечение не приносит положительных результатов.
Для гепатита с минимальной степенью активности свойственно бессимптомное течение. Общее состояние здоровья и самочувствие людей остаются практически неизменными, жалоб практически нет. Во время обострения болезни вероятно появление симптомов вирусного поражения печени. Это может быть:
-
тошнота;
- внезапные боли в животе;
- потеря аппетита;
- повышенная утомляемость, усталость.
Еще реже возможно появление кожных высыпаний, характерных для заболеваний печени. К ним относятся телеангиэктазии, расширение капилляров, появление сосудистого рисунка или синяков на каком-либо участке тела. В большинстве случаев единственным симптомом, указывающим на поражение вирусом клеток печени, является увеличение ее размеров и уплотнение структуры. Селезенка увеличивается крайне редко, болезненных ощущений нет.
При проведении исследования крови можно обнаружить признаки цитолиза (процесс разрушения определенных клеток) умеренной степени — увеличение активности АлАТ и АсАТ (печеночные ферменты) в 1,5–2 раза. Увеличение количества билирубина наблюдается крайне редко. Может присутствовать повышенное содержание общего белка — до 9 г/л.
Чаще возникает такое явление, как гипергаммоглобулинемия (представляет собой повышенное содержание в крови иммуноглобулинов), и отмечается повышенное содержание белка. Приблизительно у трети заболевших обнаруживаются гистологические признаки поражения печени.
Этот вид заболевания носит еще название хронического активного гепатита с умеренной активностью и на сегодняшний день является самой распространенной формой хронического гепатита. Количество симптомов в сравнении с гепатитом с низкой степенью активности растет. К ним относятся:
-
повышенная утомляемость;
- нарушения сна;
- частые головные боли;
- снижение аппетита;
- тошнота;
- появление болевого синдрома — ноющая боль в подреберье с правой стороны.
Постоянным признаком этого вида гепатита является патологическое увеличение размеров печени, называемое гепатомегалией. При ощупывании больной испытывает боль, практически всегда наблюдается увеличение на 2–3 см размеров селезенки. Возможно появление кожных высыпаний, болей в суставах (артралгии), нарушений в работе почек. Показатели АлАТ и АсАТ в крови превышают нормальные уже в 5–10 раз. Еще отмечается резкое превышение количества белка и иммуноглобулинов в крови больного.
У части заболевших наблюдаются кожные реакции, артралгии, лихорадка. Показатели АлАТ и АсАТ более чем в 10 раз превышают норму, из-за этого сильно завышены показатели билирубина, иммуноглобулина, а также наблюдается нарушение белкового обмена в крови.
Это довольно редко встречающаяся форма вирусного гепатита. Интоксикации организма при ней нет, общее самочувствие больного обычно удовлетворительное. Гепатомегалия (увеличение размеров печени) небольшая, 5 см, селезенка увеличена редко. Выражена желтушность кожных покровов и сильный зуд, который появляется задолго до окрашивания кожных покровов.
При этом типе активного гепатита резко возрастает активность печеночных ферментов и быстро ухудшаются показатели крови. Со временем развивается билиарный цирроз печени, лечение которого малоэффективно, это заболевание имеет неблагоприятный прогноз для жизни.
Еще недавно вирусный гепатит считался неизлечимым заболеванием, сегодня уже возможно его излечение, если он диагностирован на ранней стадии.
Чем ниже активность вируса и чем меньше предпосылок для развития цирроза печени, тем более благоприятный прогноз на жизнь имеет больной.
источник
Хронический вирусный гепатит (ХВГ) представляет собой группу инфекционных патологий печени, которые протекают с развитием воспалительных дистрофически-пролиферативных изменений в паренхиме железы.
Наиболее распространенными клиническими проявлениями хронической разновидности гепатита являются:
- диспепсический, астеновегетативный и геморрагический синдромы;
- стойкая гепатоспленомегалия;
- нарушение функций печени.
Лечение хронической формы гепатита предполагает использование медикаментозной терапии, диеты и средств народной медицины.

Именно большое количество квазивидов связывается с возможностью ускользания вируса от иммунного ответа и формирование в организме хронического гепатита, а также появление устойчивости вирусных частиц к воздействию интерферонов.
Хронический вирусный гепатит C за последнее время вышел на первые позиции по распространенности и тяжести провоцируемых им осложнений.
Лечение и исход вирусного хронического гепатита С определяется взаимоотношением различных факторов таких, как количество инфицировавшего материала, спектр клеток, подвергшихся инфицированию, способность вируса к мутации и факторов вирусоносителя.
Хронические гепатиты являются тесно связанными с острыми формами вирусных гепатитов B, C, D, E, G, принимающими затяжной характер и протекающими в любой из форм.
Развитие хронической формы патологии происходит на фоне проведения неправильной терапии острой разновидности недуга, неполного восстановления в момент выписки, алкогольной или наркотической интоксикации и инфицирования другой вирусной патфлорой.
Основным патогенетическим механизмом при развитии хронического вирусного гепатита является нарушение взаимодействия между иммунными клетками и содержащими вирус гепатоцитами.
Одновременно с этим в организме больного наблюдается:
- Дефицит Т-системы.
- Угнетение макрофагов.
- Ослабление системы интерфероногенеза.
- Отсутствие специфического антителогенеза в отношении антигенов имеющихся у вирусов.
Указанные факторы приводят к возникновению нарушений в адекватном распознании и элиминации иммунной системой носителя антигенов вирусов на поверхности клеток печеночной паренхимы.
Чаще всего у больных регистрируется вирусных хронический вирусный гепатит С.
Гепатит, судя по большому количеству историй болезни разных пациентов, способен начать прогрессировать даже спустя несколько лет. В результате развития болезни проявляются опасные для жизни человека патологии.
В случае если больной начинает употреблять алкогольные напитки или у него появляются вредные привычки, то жизнь дополнительно сокращается.
Хронические гепатиты врачи классифицируют по степени активности:
- ХВГ с минимальной степенью активности является вариантом заболевания, которое имеет благоприятный исход, симптоматика такого типа болезни выражена слабо, симптомы проявляются только в случаях обострения в течении недуга.
- ХГ с низкой степенью активности, вариант заболевания является сходным с предыдущим, различия можно выявить только при проведении лабораторного анализа крови больного;
- патология с умеренной активностью является одним из наиболее распространенных вариантов патологического состояния;
- гепатит с высокой степенью активности по своим симптомам напоминает системную красную волчанку, патология сопровождается значительными изменениями в иммунной системе, а печень и селезенка являются увеличенными и появляются желтушность кожного покрова и слизистых;
- недуг с развитием холестаза очень редко регистрируется, при таком типе заболевания наблюдается увеличение печени, а общее состояние организма удовлетворительное.
Каждая разновидность болезни имеет свои характерные симптомы и признаки.
В течении хронического вирусного гепатита выделяют следующие стадии:
- С отсутствием фиброза.
- С возникновением слабовыраженного перипортального фиброза.
- С развитием умеренного фиброза с портопортальнымы септами.
- С формированием выраженного фиброза с портопортальными септами.
- С появлением цирроза печени.
- С развитием у больного первичной гепатоцеллюлярной карциномы.
В течении патологии могут преобладать цитолитический, холестатический или аутоиммунный синдромы.
Цитолитический сидром проявляется:
- интоксикацией;
- повышением активности трансаминаз;
- снижением ПТИ;
- диспротеинемией.
Для холестатического синдрома характерно:
- Появление кожного зуда.
- Повышение активности ЩФ.
- Повышение количества билирубина.
Аутоиммунный синдром протекает с появлением астеновегетативных явлений, артралгий, диспротеинемии, повышением активности печеночных ферментов и появлением различных аутоантител.

В клинических проявлениях заболевания выделяют синдром печеночной недостаточности, а также диспепсические и астено-вегетативные нарушения.
Синдром печеночной недостаточности при хроническом вирусном гепатите проявляется комплексом признаков, свидетельствующих о поражении гепатоцитов печеночной паренхимы.
У больного регистрируется повышение количества билирубина в крови, также выявляется повышенное содержание печеночных ферментов и продуктов обмена. Степень повышения указанных компонентов прямо пропорциональна стадии развития патологического состояния.
При стабильном течении хронического заболевания и вне обострения наблюдается незначительное повышение лабораторных показателей выше нормы. При таком течении патологии гипербилирубинемия не превышает нормальное количество этого компонента более чем в 1,5 раза. Пациент чувствует себя достаточно хорошо, у него наблюдается только пожелтение склер.
Характерные симптомы печеночно-клеточной недостаточности начинают проявляться только при обострениях хронического процесса. С течением времени эти симптомы становятся все менее выраженными.
На стадии цирроза печени появляются два новых признака, они дополняют уже имеющиеся.
У больного фиксируется появление сосудистых звездочек на кожных покровах и развивается асцит, представляющий собой скопление жидкости в брюшной полости.
Помимо этого при обследовании больного выявляется варикозное расширение околопупочных венозных сосудов.
Диспепсические расстройства проявляются следующими признаками:
- тошнотой и позывами к рвоте;
- вздутием живота;
- неустойчивостью стула, что сопровождается сменой поноса запорами и наоборот;
- снижением аппетита.
Указанные признаки всегда встречаются у больных на протяжении всего периода болезни. В процессе прогрессирования недуга изменяется только выраженность симптоматики.
Астено-вегетативные нарушения появляются с момента перехода патологии в хроническую форму. У больного наблюдается постепенное нарастание симптомов по мере угасания функциональных возможностей печени.
Эта группа нарушений включает в себя:
- Появление головных болей.
- Повышение сонливости в дневное время и нарушения сна в ночной период суток, на последних стадиях развития патологического состояния возможно появление сильной бессонницы.
- Слабость и снижение массы тела.
На начальном периоде прогрессирования патологии появление головной боли является редкостью. В случае развития хронического гепатита С, головная боль возникает только с момента развития цирроза печени.
Инверсия сна характерна для поздних стадий болезни, а появление слабости и похудение связывается с ухудшением аппетита.
Наиболее распространенной формой заболевания является хронический вирусный гепатит С. Для этой болезни характерно появление следующих признаков:
- появление частых простуд, частое развитие вирусных инфекций, обусловленное снижением иммунитета;
- аллергические реакции;
- повышение температуры тела;
- интоксикация тканей организма;
- снижение трудоспособности вследствие возникновения хронической усталости;
- возникновение утомления при малейших нагрузках;
- общая слабость
- продолжительные головные боли;
- нарушения в работе ЖКТ;
- функционирование железы является ограниченным;
- фиксируется появление патологий мочеполовой системы;
- появляются позывы к рвоте и тошнота;
- потеря веса тела;
- печень увеличивается в размерах;
Помимо этого появляются и прогрессируют заболевания сердечно-сосудистой системы.

Протокол проведения диагностических мероприятий предполагает использование целого комплекса современных методов диагностики.
Весь спектр диагностических методик, применяемых для установления наличия хронического гепатита можно разделить на две группы- лабораторные и инструментальные.
Для получения информации о состоянии организма и для выявления хронического гепатита С, как самой распространенной формы такой патологии, применяются следующие процедуры:
- Тест ИФА на наличие в организме HCV-вируса.
- Рекомбинантный иммуноглобулиновый тест.
- Биохимический анализ крови.
- Биопсия.
- Пальпация.
- УЗИ.
- МРТ.
- Компьютерная томография.
При проведении биохимического анализа крови определяется наличие в ней антител к вирусному патогену HCV. Помимо этого проводится выявление превышения концентрации билирубина и определяется активность АлАТ.
Биопсия представляет достаточно болезненную процедуру, поэтому она осуществляется только в случаях крайней необходимости, когда имеются подозрения на рак или цирроз печени.
Применение пальпации при опросе и осмотре пациента позволяет врачу выявить увеличение объема печени и селезенки уже на начальном этапе проведения диагностики. Выявление при пальпации увеличения не только печени, но и селезенки может означать переход недуга в хроническую форму.
Применение ультразвукового обследования органов брюшной полости помогает определить степень развития патологического процесса по состоянию печени и селезенки.
МРТ и КТ являются дополнительными методами, применяемыми при необходимости и позволяющие получить объемное изображение органа.
Лечение вирусного хронического гепатита С начинается с подготовки, которая предполагает сдачу пациентом комплекса анализов.
В этот комплекс анализов входят:
- коагулограмма;
- общий анализ крови;
- биохимический анализ крови;
- исследование крови на ВИЧ и ЗППП;
- исследование крови на количество гормонов щитовидки;
- анализ на исследование сывороточного железа.
Последнее исследование осуществляется в случае выявления высоких показателей гемоглобина.

Проведение терапевтических мероприятий для получения наилучшего эффекта рекомендуется проводить в условиях медицинского стационара.
При проведении лечения необходимо применять комплексный подход, это позволяет значительно увеличить шансы человека на выздоровление. Рекомендуется одновременное применение медицинских средств, диетического питания и средств народной медицины.
В стадии ремиссии заболевания требуется придерживаться диетического питания и щадящего режима.
Рекомендации врачей в этот период также касаются проведения профилактических мероприятий, которые заключаются в приеме поливитаминных комплексов, гепатопротекторов и желчегонных средств.
В случае возникновения обострения в течении заболевания требуется проведение стационарного лечения.
Для лечения хронической формы патологии применяются следующие препараты:
- Противовирусные средства.
- Иммунодепрессанты.
- Различные комбинированные препараты.
- Патогенетические медикаменты.
Наиболее распространенными препаратами, применяемыми при проведении терапии ХВГ, являются:
Наиболее популярными иммунодепрессантами, используемыми при лечении ХВГ, являются Преднизолон и Азатиаприн.
Основными препаратами, применяемыми при проведении терапии, являются противовирусные средства. При их назначении врач должен учитывать показания к применению и возможное наличие противопоказаний.
Основными противопоказаниями к применению противовирусных лекарств являются следующие:
- Депрессивные состояния.
- Психические нарушения.
- Наличие тромбозов.
- Патологии и болезни сосудистой системы и сердца, сопровождающиеся осложнениями.
- Наличие эпилептических припадков.
- Возникновение судорожных явлений в нижних и верхних конечностях.
- Наличие в организме донорских органов.
- Декомпенсированный цирроз.
Помимо этого противовирусные медикаменты запрещено использовать в период беременности, лактации и при наличии острой формы почечной недостаточности, а также при выявлении анемии.

Оптимальным вариантом является диета №5. Питаться лучше всего дробным методом, при котором осуществляется до 7 приемов пищи в сутки, но объем потребления еды должен быть небольшим.
Питание дробным методом не только позволяет снизить нагрузку на орган, но и улучшить работу желудочно-кишечного тракта. Улучшение работы способствует более качественному перевариванию пищи и ее усвоению организмом.
Помимо этого для улучшения выведения токсинов из организма рекомендуется употреблять большее количество чистой воды.
Приготовление пищи следует осуществлять путем варки, на пару или запекания. Блюда, приготовленные методом жарки, являются категорически запрещенными.
источник
Врачи называют эту разновидность гепатита «ласковым убийцей» из-за того, что болезнь в большинстве случаев протекает без симптомов (больной больше полугода может не подозревать об инфекции) и диагностируется на ранних стадиях случайно при сдаче анализа крови для комплексного обследования.
По статистическим данным, около 70% случаев заболевания гепатитом С переходят в хроническую стадию. Эта форма гепатита занимает лидирующую строчку в рейтинге заболеваний, сопровождающихся тяжелыми осложнениями. У 80% всех больных гепатитом выявляют именно HCV-инфекцию (данные из историй болезни пациентов).
По данным, предоставляемым ВОЗ (всемирной организацией здравоохранения), в мире около 500 млн. больных хроническим вирусным гепатитом С. И дальнейший прогноз квалифицированных гепатологов современности неблагоприятен: они предсказывают увеличение случаев смертей от этой болезни в несколько раз.
Инфекция HCV действует хитро: вирус не убивает сам, а вызывает в человеческом организме разнообразные патологии, развитие которых необратимо.
Более восприимчив к этой болезни мужской пол, и именно у мужчин в несколько раз чаще развиваются такие необратимые осложнения заболевания, как цирроз и рак печени.
Патогенез развития этого типа гепатита таков, что инфекция может «спать» абсолютно бессимптомно несколько лет внутри человеческого организма, а носитель даже не будет об этом догадываться. Зафиксированы случаи начала развития болезни аж через полвека после попадания HCV-вируса в кровь.
Опытные гепатологи со стажем убеждены, что при верном комплексном лечении хронического вирусного гепатита С больной может прожить долгую жизнь.
Однако истории болезни многих людей говорят о том, что гепатит может начать интенсивно прогрессировать, в результате чего опасные для жизни патологии вполне способны развиться через 10 лет после инфицирования. Если пациент употребляет алкогольные напитки, это дополнительно сокращает ему жизнь.
Хронические гепатиты в медицине принято классифицировать по степени активности:
- Хронический вирусный гепатит с минимальной степенью активности – вариант болезни с самым благоприятным исходом. Симптоматика гепатита С с минимальной степенью активности слабо выражена и проявляется часто лишь при обострениях хода болезни.
Пациенты могут указывать на малочисленные сосудистые звездочки, синяки или ярко прорисованные капилляры на коже, боли в животе, тошноту и прочие недомогания. Желтушность почти не встречается при минимальной степени активности хронического вирусного гепатита С. Печень увеличена незначительно, также врач может обнаружить увеличение селезенки.
Этот тип заболевания считается доброкачественным, часто абсолютно излечим или же оставляет после себя незначительные дефекты на печени; - Гепатит с низкой степенью активности по клинике схож с вышеописанным типом, различия можно выявить лишь в условиях лабораторного исследования крови пациента;
- Заболевание с умеренной степенью активности – самый распространенный тип при диагностике. Печень увеличена, присутствуют «звездочки» на кожных покровах, плохой аппетит и прочие астеновегетативные проявления. Желтушность редка, встречается сыпь и повышения температуры тела. Уровень билирубина в крови пациента с гепатитом умеренной степени активности сильно повышен;
- Гепатит с высокой степенью активности схож по симптомам с системной красной волчанкой. Присутствуют значительные перемены в иммунной системе пациента. Печень и селезенка сильно увеличены, присутствует желтушность кожи и слизистых оболочек, другие астеновегетативные признаки, болевые ощущения в суставах, сыпь. Высокая степень активности этого заболевания дает аномально высокие показатели некоторых данных (билирубин, АлАТ и АсАТ, иммуноглобулины);
- Гепатит с развитием холестаза диагностируется врачами редко. Печень пациента при этом типе болезни увеличена, общее состояние удовлетворительное. Желтуха может затянуться на несколько месяцев, ей предшествует сильный кожный зуд и высыпания.
История болезни большинства пациентов с холестазом говорит о довольно резком ухудшении всех биохимических показателей.
Большинство случаев заражения вирусом гепатита С происходит при контакте с биологическим материалом больного человека.
Перечислим ниже самые распространенные ситуации:
- При инъекциях (внутривенных, внутримышечных, капельницах, подкожных);
- В процессе переливания зараженной крови;
- У стоматолога при лечении зубов;
- При гемодиализе;
- Пользуясь чужими личными вещами (полотенце, бритва, маникюрные ножнички, зубная щетка);
- При незащищенном барьерными контрацептивами сексе с новым партнером;
- Делая пирсинг или татуировку в сомнительном заведении;
- При посещении косметолога или маникюрщицы;
- Инфицирование новорожденного больной матерью во время родов.
Хотя хронический гепатит С может на протяжении долгих лет не заявлять о себе, случаи такие единичны.
История болезни большинства пациентов с этим диагнозом перечисляет следующие симптомы:
- Частые простуды, вирусные инфекции из-за сниженного иммунитета;
- Аллергии;
- Повышение температуры тела (у некоторых незначительно);
- Интоксикация организма;
- Снижена трудоспособность из-за возникшей хронической усталости;
- Утомляемость наступает даже при малейших нагрузках;
- Общее состояние слабости;
- Продолжительные и изматывающие головные боли;
- Нарушена работа ЖКТ;
- Печень функционирует не в полную силу;
- Появляются заболевания мочеполовой системы;
- Тошнота;
- Позывы к рвоте;
- Резкое похудение;
- Печень увеличена в размерах;
- Прогрессируют или появляются болезни сосудов и сердца.
Диагностирование хронического гепатита С в современных больницах проводится при помощи следующих процедур и анализов:
- Тест «ИФА» на наличие HCV-вируса;
- Тест «RIBA» — рекомбинантный иммуноглобулиновый тест;
- Сдача крови для лабораторного определения наличия антител к HCV, на активность АлАТ. Подобные анализы рекомендуют сдавать не реже раза в месяц на протяжении полугода для точного диагностирования заболевания;
- Биопсия печени пациента хирургическим методом дает точные данные о наличии таких патологий, как цирроз или рак печени;
- Пальпация области печени при осмотре у врача. Если увеличена не только печень, но еще и селезенка, высока вероятность перехода заболевания в хроническую стадию;
- УЗИ;
- МРТ;
- Компьютерная томография.
Для подготовки к лечебной терапии после установления окончательного диагноза пациенту необходимо сдать ряд анализов:
- Коагулограмма;
- Общий анализ крови;
- Клинический анализ крови;
- Кровь на ВИЧ и ЗППП;
- Кровь на определение концентрации в ней гормонов щитовидной железы;
- При высоких показателях гемоглобина необходимо будет сдать анализ для определения сывороточного железа.
Перед тем, как назначить пациенту курс лечения, врачам (гастроэнтерологу, гепатологу и инфекционисту) необходимо досконально изучить историю его болезни для точного определения степени активности гепатита и прочих нюансов. Лечение должно проводиться в условиях стационара для достижения наилучшего эффекта.
Медикаменты в лечении хронической формы гепатита С применяются следующие:
- Противовирусные лекарственные препараты:
- Интерферон-альфа проявляет себя в первые месяцы терапии. Пациенту вводится в виде инъекций курсом в год
- Рибавирин. Чаще всего рибавирин и интерферон применяют в комплексе. Именно комплексное их воздействие дает наилучшие результаты при лечении хронического гепатита С. Однако при индивидуальной непереносимости возможно их использование по отдельности.
- Интерферон-альфа проявляет себя в первые месяцы терапии. Пациенту вводится в виде инъекций курсом в год
- Иммунодепрессанты:
- Преднизолон;
- Азатиаприн;
- Различные комбинированные средства;
- Патогенетические средства;
- Гепатопротекторы на уровне микроклеток восстанавливают основные нарушенные функции печени.
Противопоказания к использованию противовирусных средств:
- Депрессии;
- Психические расстройства;
- Тромбозы;
- Заболевания сосудов и сердца с серьезными осложнениями;
- Эпилепсия с припадками;
- Судороги в конечностях;
- Наличие в организме пациента органов, взятых некогда у доноров;
- Цирроз печени декомпилированный;
- Беременность и период лактации;
- Острая форма почечной недостаточности;
- Гемоглобинопатия;
- Анемия
Пациентам, страдающим этим заболеванием, необходимо соблюдать специализированную диету (стол №5) на протяжении всей жизни. Цель диеты – максимально снять нагрузку с печени, дать ей силы восстанавливаться. Питание должно быть дробным (до 7 раз в сутки), малыми порциями. Необходимо употреблять большое количество чистой воды для выведения токсинов из организма.
Категорически запрещается кушать следующие продукты:
- Жирное мясо и рыбу;
- Колбасы;
- Алкоголь;
- Копченые продукты;
- Консервы мясные и рыбные;
- Икра рыб;
- Соленья, маринованные овощи;
- Сливки;
- Сыры;
- Острые продукты;
- Орехи;
- Бобовые культуры;
- Жирное молоко, творог, кефир, сметану;
- Яйца куриные;
- Бульоны мясные;
- Продукты, содержащие консерванты и красители.
Диета разрешает:
- Фрукты и овощи;
- Маложирное мясо и рыбу;
- Растительное масло;
- Мед;
- Сухофрукты и компот из них;
- Каши;
- Чаи из трав.
Все продукты необходимо варить, либо готовить на пару или запекать. Жарить категорически запрещается.
На фоне хронического гепатита С часто развиваются следующие серьезные осложнения и сопутствующие им заболевания:
- Фиброз печени (образование рубцов);
- Стеатоз (накопление жиров в печени);
- Энцефалопатия (поражения головного мозга больного);
- Асцит (скопления жидкости в брюшной полости);
- Тошнота и рвота;
- Боли в правом боку;
- Понижение свертываемости крови;
- Гепатоцеллюлярная карцинома.
Следует принять следующие меры для того, чтобы не подхватить вирус гепатита:
- Чаще мыть руки;
- Соблюдать личную гигиену;
- Придерживаться принципов правильного питания;
- Перестать курить и употреблять алкогольные напитки;
- Не стоит нагружать организм чрезмерными физическими нагрузками;
- Пользоваться только собственным полотенцем, расческой, ножничками и др.;
- Пользоваться презервативами при сексе с малознакомым партнером.
Вакцины от вируса гепатита С пока нет, но ученые работают над ее изготовлением.
Так как заболевание прогрессирующего типа (случаев выздоровления без соответствующего лечения не зарегистрировано), очень важна своевременная диагностика и раннее лечение.
Автор: Ремизова Анна,
специально для сайта Moizhivot.ru
источник

 тошнота;
тошнота; повышенная утомляемость;
повышенная утомляемость;