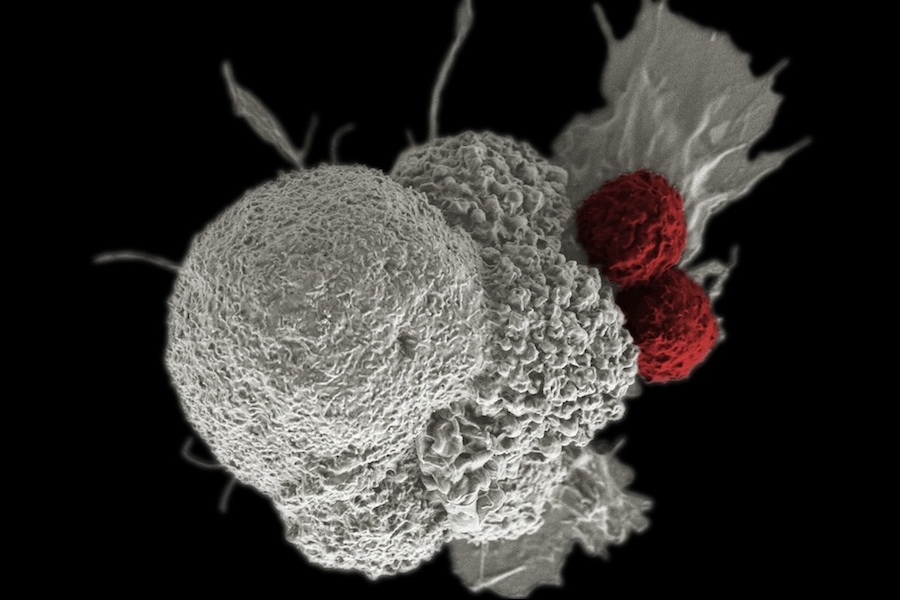
Одним из страшных заболеваний современности является вирус иммунодефицита человека (ВИЧ). К сожалению, с каждым годом число заразившихся людей увеличивается. Ранее считалось, что ВИЧ распространен среди наркоманов и гомосексуалистов. В настоящее время заболевание встречается у людей из различных слоев населения. В том числе среди новорожденных детей. Конечной стадией патологии считается синдром приобретенного иммунодефицита (СПИД). Чтобы не довести заболевание до тяжелой степени, необходимо постоянно наблюдать за пациентами и корректировать лечение. С этой целью проводится такой анализ, как вирусная нагрузка. Она позволяет оценить стадию болезни. Кроме того, данный тест выполняется для того, чтобы определить дальнейшую тактику лечения.
Как известно, вирусы состоят из молекул ДНК или РНК. Нуклеиновые кислоты составляют генетический материал. Вирусная нагрузка – это анализ, который проводится, чтобы определить количество РНК возбудителя в крови. Данное исследование можно выполнять при различных патологических состояниях. Среди них – ВИЧ, гепатиты В и С, герпетическая, цитомегаловирусная инфекция и т. д. Благодаря этому анализу определяется не только количество генетического материала в крови, но и стадия заболевания. То есть вирусная нагрузка является мерой тяжести патологии. Расчет проводится путём вычисления копий РНК в 1 мл плазмы крови. Определить вирусную нагрузку можно только в специальных лабораториях. Существует несколько методик выполнения данного исследования. Наиболее распространённым считается полимеразная цепная реакция (ПЦР). Благодаря анализу удаётся выявить, насколько быстро прогрессирует патологический процесс. С помощью него подбирается дозировка лекарственных средств, а также определяется прогноз заболевания.
Вирусная нагрузка при ВИЧ помогает исследовать иммунный статус пациента. У больных этот показатель снижен. Благодаря определению иммунного статуса можно судить о состоянии защитных сил организма. Данный показатель включает в себя совокупность количественных и качественных характеристик. Чтобы определить иммунный статус человека, проводится несколько последовательных этапов. Среди них:
- Сбор жалоб и анамнеза. Выясняется частота заболеваемости инфекционными патологиями (ОРВИ, герпес, грибковые поражения), реакция на прививки, лекарственные вещества.
- Определение в крови количества иммунных клеток. К ним относятся лейкоциты, лимфоциты, моноциты и гранулоциты.
- Выполнение специальных лабораторных тестов. Среди них – анализ на вирусную нагрузку.
Далее проводится иммунологический этап. Он включает определение содержания Т- и В-лимфоцитов, иммуноглобулинов, рецепторов иммунных клеток. При ВИЧ особое значение придаётся концентрации в крови CD4. Это рецепторы защитных клеток – Т-хелперов. Именно они поражаются вирусом иммунодефицита. После проведения всех этапов выполняется анализ информации. Таким образом, врач делает заключение об иммунном статусе.
При ВИЧ-инфекции в иммунном статусе наблюдаются выраженные изменения. Исследование на вирусную нагрузку позволяет определить, заражен человек или нет. В норме генетического материала возбудителя (РНК) в организме быть не должно. То есть у здорового человека количество вирусных частиц равно нулю. В ряде случаев этот показатель может быть несколько повышен. К примеру, если человек имеет врожденные иммунные патологии, тяжелые заболевания почек или эндокринных желез. Тем не менее вирусная нагрузка при ВИЧ отличается от этих показателей, наблюдающихся при других недугах. В случае синдрома иммунодефицита она будет значительно выше. Как определить стадию заболевания с помощью данного исследования? Какие имеет вирусная нагрузка при ВИЧ показатели? Норма составляет менее 20 тысяч копий в 1 мл крови. Если полученное значение выше, это означает, что необходимо менять схему лечения. Показатель вирусной нагрузки более 500 тысяч копий ВИЧ в 1 мл сыворотки крови говорит о запущенной стадии болезни (СПИД).
Благодаря данному методу исследования врач судит о том, как развивается патология. С внедрением в практику теста на вирусную нагрузку ученые доказали, что такое заболевание, как ВИЧ-инфекция, не стоит на месте. Назначение антиретровирусной (АРТ) терапии позволяет снизить репликацию РНК возбудителя. Такие исследования, как иммунный статус и вирусная нагрузка, имеют решающее значение не только в лечении, но и для прогноза заболевания. Если количество копий ВИЧ в 1 мл крови превышает 100 тысяч, то это свидетельствует о терминальной стадии патологии. Внедрение данного анализа позволило контролировать вирус иммунодефицита человека. Его проводят не только больным, но и детям, рожденным от зараженных матерей, а также здоровым людям при подозрении на возможное инфицирование.
Ещё одной распространённой и опасной патологией считается гепатит С. Это заболевание называют «медленным убийцей», так как оно поражает организм в течение многих лет. На протяжении длительного времени гепатит С никак не проявляется. Поэтому зачастую человек даже не подозревает о том, что заражен этим страшным вирусом. Возбудитель попадает в организм парентеральным путём, то есть через кровь. В большинстве случаев это происходит при проведении медицинских манипуляций (стоматологических, гинекологических, косметических процедур). Также патология встречается у людей, употребляющих инъекционные наркотические вещества.
Вирусная нагрузка при гепатите С показана всем больным. Как и в случае инфицирования ВИЧ, она помогает определить количество генетического материала возбудителя в крови. В норме копии вируса должны отсутствовать. Проведение теста у больных людей позволяет выявить, насколько человек опасен для окружающих, а также оценить результаты лечения. При обнаружении патологии на раннем этапе возможно выздоровление. Чтобы убедиться в эффективности терапии, выполняют исследование вирусной нагрузки. Подобное исследование проводится при выявлении антигенов к ВГС.
Вирусная нагрузка при гепатите С измеряется в МЕ/мл. Низкое содержание возбудителя в организме свидетельствует об адекватности лечения и хорошем прогнозе. При этом показатель будет находиться в пределах от 600 до 3*10 4 единиц в 1 мл сыворотки крови. Если он превышает данное значение, то следует менять схему лечения. При увеличении копий РНК до 8*10 4 МЕ/мл результат оценивается как средняя виремия. В случае когда данный показатель выше, выставляется диагноз «гепатит С тяжёлой степени». При этом наблюдается поражение внутренних органов, проявляющееся клинически. Данная стадия болезни является терминальной.
Исследование на вирусную нагрузку выполняют при обнаружении антител к вирусу гепатита С или ВИЧ. Кроме того, анализ выполняется всем больным, находящимся на диспансерном учете с данными патологиями. Сроки проведения вирусной нагрузки зависят от состояния пациента. Анализ выполняют 1 раз в год при стабилизации самочувствия. Если больной принимает противовирусные препараты, то оценка эффективности лечения должна проводиться каждые 3 месяца. Также анализ выполняют при ухудшении общего состояния пациента.
Вирусная нагрузка проводится 3 способами. Чаще всего выполняется метод ПЦР. Он позволяет выявить антитела к вирусу. Также выполняют метод разветвленной ДНК. Этот тест менее чувствителен. Его проводят в качестве скрининга, а также с целью подтвердить диагноз (но не для коррекции лечения). Ещё одним точным и доступным способом выявления РНК возбудителя является метод транскрипционной амплификации.
Несмотря на то что все методы определения вирусной нагрузки достаточно эффективны, неверный результат возможен. Погрешности в анализе наблюдаются при неправильном заборе крови, её загрязнении, а также нарушении условий хранения. Ложноотрицательный результат может быть в первые месяцы после заражения вирусом. Поэтому при подозрении на инфицирование исследование необходимо повторить через полгода.
Исследование на вирусную нагрузку проводят в специальных лабораториях, где имеется необходимое оборудование. Аппаратами для проведения ПЦР оснащены СПИД-центры, а также некоторые частные диагностические центры.
источник
Гепатит С и ВИЧ одновременно встречаются часто. Ранее, если HCV не диагностировали на начальном этапе, то летальный исход наступал вследствие тяжелых осложнений HIV. Сейчас известны препараты для высокоактивной антиретровирусной терапии (ВААРТ), поэтому на первый план вышли именно необратимые поражения печени, обусловленные прогрессированием гепатита Ц.
Однако течение HCV на фоне ВИЧ имеет свои особенности, которые врач должен учитывать в ходе лечения, прогнозирования исхода терапии и лабораторной диагностики патологии. Отдельную проблему представляет беременность на фоне двух достаточно тяжелых вирусных инфекций.
Но в настоящее время HCV поддается терапии, развитие ВИЧ купируется различными режимами ВААРТ. При этом распространение вируса иммунодефицита человека останавливается. При благоприятном исходе больной практически не заразен и может вести полноценный образ жизни.
Основные параметры, описывающие, в чем разница между патогенами, приведены в таблице.
| HIV | HCV |
| Международная таксономия | |
| Заражение обычно происходит парентерально при использовании одной иглы при введении инъекционных наркотических средств, нестерилизованного инструментария при проведении лечебных и косметических манипуляций. Риск инфицирования присутствует при незащищенном половом контакте (не более 7–10%), возможна внутриутробная передача вируса (2–4%), однако с грудным молоком HCV не выделяется | |
| Особенности патогенеза | |
| Развитие ВИЧ происходит в лимфатических узлах. Влияние патогена распространяется непосредственно на активность иммунной системы | Репликация патогена осуществляется в клетках печени, гепатоцитах. Вне органа вирус встречается, но в концентрациях, недостаточных для развития выраженной клинической симптоматики |
| Особенности течения | |
| ВИЧ манифестирует симптомами, связанными с ослаблением иммунной системы. Организм инфицированного теряет способность противостоять инфекциям, безопасным для здорового человека | Клинические проявления неспецифичны. Болезнь может сопровождаться общим недомоганием, симптомами со стороны пищеварительного тракта и внепеченочными признаками, появляющимися на поздних стадиях болезни (гипо- или гипертиреоз, васкулиты, аутоиммунные патологии) |
| Принципы терапии | |
| Проводят ВААРТ, препараты принимают пожизненно | Курс лечения длится 8 – 12 – 24 – 48 недель (в зависимости от принимаемых препаратов), после чего высока вероятность полного выздоровления |
| Возможные осложнения | |
| Иммунодефицитные состояния способны превратить любую болезнь в потенциально опасную для жизни патологию. Высока вероятность развития саркомы Капоши и других злокачественных новообразований | Осложнения возникают в среднем через 15–20 лет после инфицирования. Вначале развивается фиброз, затем появляется цирроз. В 7–12% случаев существует вероятность гепатоцеллюлярной карциномы |
Отличие ВИЧ от гепатита С состоит в не только в структуре, но и во всех аспектах течения и терапии. Однако ответить на вопрос, что страшнее, непросто. Обе патологии характеризуются тяжелыми осложнениями, которые могут стать причиной летального исхода (тяжелые инфекции при ВИЧ, декомпенсированный цирроз или рак печени при HCV). Но и при вирусе иммунодефицита, и при гепатите С подобное развитие событий можно предотвратить при помощи медикаментозной терапии.
Некоторые пациенты уверены, что при определенных условиях (под влиянием экзо- или эндогенных факторов) гепатит С переходит в ВИЧ. Но подробная информация о структуре и патогенезе вызываемых вирусами заболеваний позволяет однозначно утверждать, что это нереально. Патогены относятся к разным семействам, кардинально отличаются по структуре. Поэтому ответ на вопрос, может ли гепатит С перейти в ВИЧ, отрицательный.
В некоторых чертах пути инфицирования HCV и HIV схожи. Репликация и развитие ВИЧ происходит в лимфатических узлах, куда патоген попадает с током крови. Но в роли «переносчиков» вируса могут также выступать и клетки слизистого эпителия, что уравнивает вероятность инфицирования при контакте контаминированными выделениями.
Общими путями, как передается ВИЧ и гепатит С, является риск заражения при:
- контакте инструментов с засохшими остатками патогенной крови с кровью здорового человека (уколы, порезы, повреждение кожи или слизистой при эндоскопии, стоматологических манипуляциях и т.д.);
- использовании предметов личной гигиены больного человека (бритвенных станков, эпиляторов, ножниц, кусачек и др.);
- незащищенном половом контакте, но если при ВИЧ вероятность инфицирования достигает 60–80%, при гепатите С подобный риск гораздо ниже (не более 15%).
Уровень вирионов HCV в сперме, отделяемом слизистой половых органов очень мал и недостаточен для инфицирования. С HIV ситуация противоположная. Единственная биологическая жидкость, где ВИЧ не обнаружен – слюна, так как ферменты, вырабатываемые в ротовой полости, разрушают капсид патогена и уничтожают вирус. Поэтому нельзя заразиться ни ВИЧ, ни HCV при поцелуях и использовании общей посуды, если нет кровоточащих изъязвлений на деснах, небе. Возбудители HIV и HCV могут долгое время сохраняться в высохшем биологическом материале, включая кровь и сперму.
Ответ на вопрос, чем легче заразиться, заключается в описании контагиозности патогенов. Инфицирующая доза вируса иммунодефицита гораздо меньше, поэтому заражение возможно даже при единичном порезе иглой или другим инструментом с остатками крови больного человека. У гепатита С инфицирующая доза выше.
Основными способами, как можно заразиться ВИЧ, служит гематогенный и половой путь. Для HCV характерно преимущественно парентеральное инфицирование. Но из-за скрытого течения и распространенности, вероятность заразиться гепатитом С достаточно высока даже для людей без вредных привычек и ведущих нормальный образ жизни.
Если ВИЧ и гепатит С диагностированы одновременно, HCV практически не влияет на течение HIV. Однако вирус иммунодефицита человека негативно воздействует на активность иммунного ответа на проникновение возбудителя гепатита С, способствует более быстрому прогрессированию поражения печени и внепеченочных симптомов заболевания. Доктора также принимают во внимание особенности, как лечить коинфекцию. Ряд препаратов для ВААРТ несовместим со средствами прямого противовирусного действия, применяемыми в терапии HCV-инфекции.
При объяснении, что опаснее, гепатит С или ВИЧ, доктора указывают на взаимное влияние вирусных инфекций. Так, вирус иммунодефицита:
- снижает показатели качественной и количественной выработки антител к антигенам HCV;
- увеличивает количественные показатели уровня HCV в крови в 5–8 раз, таким образом снижается вероятность самостоятельного выздоровления при остром течении гепатита С;
- риск вертикальной внутриутробной передачи возбудителя гепатита возрастает до 20–25% (при отсутствии ВИЧ этот показатель редко превышает 5%);
- повышается вероятность сопутствующих патологических процессов, усугубляющих течение гепатита С (жировой стеатоз, лекарственный гепатит и т.д.).
Риск тяжелых осложнений заметно снижается, если полностью отказаться от употребления алкоголя, следовать рациону питания (в соответствии с диетой №5). Прием медикаментов для ВААРТ повышает вероятность развития нежелательных реакций.
Лабораторные исследования, необходимые для определения гепатита С у больных ВИЧ проводятся в несколько последовательных этапов.
Первая стадия диагностики
При подозрении на HCV необходим скрининг на специфические антитела. Обычно они появляются в период от 3 недель до 2,5 месяцев с момента инфицирования. Подобное исследование повторяют ежегодно. Если пациент ведет здоровый образ жизни, гетеросексуален, отсутствуют поведенческие факторы риска и клинические признаки заражения, повторно сдают кровь на антитела по установленному графику.
Проведение исследований с частотой раз в 4–6 месяцев рекомендуют принимающим инъекционные наркотики, мужчинам, склонным к гомосексуальным контактам, людям, неразборчивым в половых связях.
Позитивный результат ИФА может свидетельствовать о:
- хроническом гепатите С (если положительный результат сохраняется на протяжении полугода и более, при этом титры не меняются);
- перенесенном остром гепатите С (в таком случае титры Ig постепенно снижаются).
При выборе лаборатории, где сдают анализы, выбирают клиники, использующие тест-системы последнего поколения.
Вторая стадия диагностирования
При положительном ИФА необходимо определение РНК HCV методом ПЦР. Для диагностических целей достаточно качественной полимеразной цепной реакции. Но для определения перечня принимаемых медикаментов и продолжительности терапии доктору необходимы результаты количественной ПЦР. При этом принимаю во внимание, что при коинфекции ВИЧ виремия HCV может быть в 5–10 раз выше.
Третья стадия диагностирования
Положительный результат качественной ПЦР служит показанием к дальнейшему обследованию. Пациенту назначают количественную ПЦР и генотипирование. Пункционная биопсия печени и другие инструментальные исследования органа проводятся по показаниям.
К их числу относят:
- генотип 1 и 4 при виремии свыше 400 000 МЕ/мл;
- злоупотребление спиртными напитками;
- присоединение других вирусных гепатитов;
- ожирение;
- риск лекарственного гепатита.
При II и III разновидностях HCV терапию начинают без пункционной биопсии. Также инвазивные исследования не показаны при низкой вирусной нагрузке и отсутствии клинических проявлений цирроза. В остальных случаях достаточно выполнения ультразвукового и эластометрического осмотра.
Для получения достоверных результатов кровь следует сдавать натощак. Срок действия общеклинических анализов, включая биохимию – до 10–14 дней. Какое время действительны исследования методом ИФА и ПЦР определяет врач. Сколько делается тест, зависит от лаборатории. В среднем, этот срок колеблется в пределах 1–5 дней. Негативный результат ИФА годен на протяжении года, после чего анализ повторяют.
Наличие HCV никоим образом не влияет на результаты теста на HIV, поэтому ложный ВИЧ при гепатите С не выявляют. Однако снижение активности иммунной системы – частое осложнение HIV, поэтому иногда антитела к HCV отсутствуют и при наличии вирусного поражения печени. При подозрении на гепатит С (контакт с зараженным человеком, клинические проявления, неудовлетворительные результаты печеночных проб) исследования повторяют методом ПЦР.
Если одновременно диагностированы гепатит С и ВИЧ, сколько живут больные зависит от проводимого лечения. В соответствии с данными медицинской статистики, при получении в полном объеме ВААРТ срок жизни пациентов с HIV мало отличается от среднего и составляет 80–90 лет. Аналогична ситуация и с гепатитом С: при диагностике до наступления необратимых изменений в печени, таргетные противовирусные средства способны полностью уничтожить инфекцию.
Отсутствие терапии опасно. ВИЧ постепенно прогрессирует до СПИДа, что еще страшнее, так как непоправимый вред здоровью может принести любая болезнь. Гепатит С провоцирует фиброз, тяжелые формы цирроза, а у пациентов с иммунодефицитом высока вероятность формирования злокачественных новообразований в печени.
Можно ли вылечить гепатит С при ВИЧ? На практике, всех больных с коинфекцией условно разделяют на 4 группы, описание которых приведено в таблице.
Первая группа, когда доктора занимают выжидательную тактику и не проводят лечение ни ВИЧ, ни гепатита С.
К группе принадлежат следующие категории пациентов:
- количество CD4+ клеток превышает 500 клеток/мкл, при этом клинические проявления ВИЧ отсутствуют,
- ИФА на HCV положительный, но по результатам теста ПЦР РНК вируса в крови присутствуют.
При этом полное лабораторное обследование пациента проводят каждые 5–6 месяцев. Если результаты тестов остаются неизменны, диагностику структуры печени проводят один раз в 1,5–2 года.
Вторая группа, когда показана только терапия HCV. К данной категории относят пациентов с:
- количеством CD4+ более 500 клеток/мл,
- подтвержденным диагнозом гепатита С.
Третья группа, когда показано только лечение ВИЧ. К данной группе относят больных с выраженными лабораторными и клиническими признаками HIV-инфекции. При этом вирусная нагрузка HCV минимальна либо отсутствует (на фоне позитивного ИФА).
Четвертая группа, когда необходима терапия обоих заболеваний. Препараты для ВААРТ отличаются выраженным гепатотоксическим эффектом, поэтому в некоторых случаях доктора сначала проводят лечение HCV таргетными медикаментами, а затем вплотную занимаются терапией ВИЧ-инфекции.
Выбор подходящего протокола терапии проводится индивидуально. Доктора принимают во внимание генотип гепатита С, состояние печени, активность ВИЧ и ряд других факторов. Лечение проводится как с применением пролонгированного интерферона (ИФН) α-2b либо α-2а и рибавирина, так и с использованием современных противовирусных медикаментов прямого действия.
При хронической форме HCV
Возможно несколько вариантов, как лечить гепатит С при ВИЧ.
| Схема ИФН + рибавирин |
При острой форме
Острая форма гепатита С одновременно с ВИЧ диагностируется редко. Терапию проводят при помощи пролонгированной формы интерферона. Лечить HCV следует на протяжении полугода.
Если у пациента выявлен хронический гепатит С и ВИЧ, подбор препаратов для ВААРТ проводят в соответствии с курсом терапии HCV.
Особенности применения ВААРТ приведены в таблице:
| Наименование препарата | Нюансы приема |
| Зидовудин | При сочетании с рибавирином способен спровоцировать выраженное снижение уровня гемоглобина и нейтрофилов |
| Диданозин | Противопоказан пациентам с циррозом. Существует риск развития панкреатита и ацидоза. Назначают с осторожностью, противопоказан одновременный прием с Ставудином |
| Эфавиренз | Противопоказан при терапии HCV противовирусными средствами прямого действия. Комбинация с интерферонами повышает вероятность психических расстройств. Поэтому сначала назначают Эфавиренз, а затем, при его хорошей переносимости, «подключают» интерферон. При повышении уровня АЛТ и АСТ средство заменяют на медикамент класса ингибиторов протеаз |
| Ингибиторы протеазы ВИЧ | Противопоказан прием Ритонавира |
Выраженный иммунодефицит провоцирует быстрые патологические изменения структуры печени вплоть до цирроза. Поэтому лечение начинают после оценки состояния органа. В целом, принципы терапии полностью совпадают. Пациенту прописан одновременный прием медикаментов для ВААРТ и угнетения репликации HCV.
Отзывы вылеченных пациентов подтверждают данные статистики. При своевременной диагностике лечение HCV вполне успешно. При этом адекватная ВААРТ позволяет поддерживать концентрацию CD4+ лимфоцитов на должном уровне.
Для оценки уровня виремии в процессе лечения используют метод ПЦР с порогом чувствительности не более 50 МЕ/мл.
Результаты сравнивают с данными, полученными перед началом применения препаратов:
- негативный результат на 4 неделе свидетельствует о сверхраннем вирусологическом ответе и служит предиктором успешного лечения;
- если на 4 неделе был получен позитивный результат, но на 12 отмечают стойкую тенденцию к снижению виремии, терапию продолжают, но возможно увеличение продолжительности курса;
- если на 12 неделе уровень виремии сохраняется на прежнем уровне или растет, терапию прекращают в связи с нецелесообразностью (вне зависимости от генотипа);
- если на 24 неделе в крови по-прежнему выявляются РНК HCV, предписанный курс терапии считают неэффективным.
Дополнительно анализ повторяют через 48 и 72 недели после окончания лечения. Сохранение негативного результата свидетельствует о выздоровлении, без перехода на стадию необратимых осложнений.
Повторная биопсия печени выполняется через полгода после окончания терапии либо при сохранении устойчивой виремии на фоне проводимого вылечивания.
Для оценки общего состояния пациента назначают:
- клинический анализ крови (обязательно определение уровня тромбоцитов);
- печеночные пробы с оценкой концентрации аминотрансфераз и билирубина;
- определение уровня CD4+ клеток.
Тесты выполняют через 7, 14 и 28 дней с момента начала курса терапии. Затем их повторяют ежемесячно (или чаще по усмотрению врача).
Таргетные противовирусные препараты и средства для ВААРТ назначают в фиксированной дозе. Возможно лишь снижение количества рибавирина или, что нежелательно, интерферона. При развитии симптомов непереносимости принимают решение о замене применяемых лекарств аналогами по действию.
Пациенты часто интересуются у врача, что хуже, гепатит С или ВИЧ, но наличие коинфекции усугубляет течение обоих заболеваний. Поражения печени прогрессируют гораздо быстрее, переходя от одной стадии к другой. Раньше диагностируют фиброз, высок риск развития цирроза, увеличивается вероятность злокачественного перерождения клеток печени.
Инвалидность при ВИЧ и гепатите С дают при выраженном ограничении трудоспособности. Как правило, это декомпенсированная форма цирроза, опухоли (особенно с метастазированием). Однако подобных осложнений можно избежать, если вовремя вылечить HCV и принимать ВААРТ для контроля репликации ВИЧ.
Коинфекция во время беременности опасна, так как риск внутриутробной передачи заболеваний очень высок. Истории тех, кто рожал в подобной ситуации, неутешительны. Часто у новорожденного диагностируют или ВИЧ, или гепатит С, а иногда – оба вируса.
Однако при постоянном приеме ВААРТ и некритическом поражении печени возможно благополучное течение беременности. Лактация противопоказана, а после родов новорожденного оставляют под постоянным медицинским контролем.
Возможна экстренная профилактика инфицирования ВИЧ и парентеральными гепатитами, но специалисты не дают гарантии 100% защиты от репликации вирусов. Превентивные меры включают начало приема препаратов для ВААРТ, не дожидаясь результатов диагностических тестов, и применение иммуностимуляторов для повышения вероятности самостоятельной эрадикации HCV. Но основная профилактика заражения сводится к соблюдению правил гигиены.
источник
Гепатит С и ВИЧ схожи по механизму передачи. Эти два заболевания объединяет неспецифичность клинических проявлений, длительное бессимптомное течение и несомненная угроза для жизни человека, особенно при отсутствии соответствующей терапии.
Коинфекция (сочетание двух патологий) ВИЧ диагностируется у каждого третьего инфицированного гепатитом С. Специалисты связывают эту статистику со схожими путями передачи вирусов и общими категориями населения, которые попадают в группу риска.
Отличие ВИЧ от гепатита С является кардинальным, несмотря на то что эти заболевания нередко диагностируются одновременно. Но на вопрос, что страшнее, доктора не могут дать однозначного ответа. HCV поддается терапии современными противовирусными препаратами, практически в 100% случаев через 12 недель отмечают эрадикацию вируса, а при сохранении отрицательных результатов анализов через 48 недель после окончания курса лечения доктора считают, что человек здоров.
Вирус иммунодефицита человека (ВИЧ, английская аббревиатура HIV – Human Immunodeficiency Virus) не поддается терапии. Благодаря достижением современной медицины, заболевание можно держать под контролем, остановить его прогрессирование, а также дальнейшее поражение клеток иммунной системы. При благоприятном прогнозе инфицированный человек может вести вполне нормальный образ жизни, существенно снижается риск заражения других людей. Если следовать всем рекомендациям врача, вполне реальна благополучная беременность у женщины с ВИЧ и рождение здорового ребенка.
Но сочетание HIV с HCV неблагоприятно сказывается как на терапии, так и на течении обеих патологий. Возрастает нагрузка на иммунитет, на печень, снижается эффективность противовирусных средств.
Но чтобы досконально разобраться, в чем разница между ВИЧ и гепатитом С, следует остановиться на каждом заболевании детально.
Вирион HIV покрывает двухслойная мембрана. Она состоит из липидов и остатков мембран собственных клеток организма, поврежденных в ходе репликации вируса. На наружной поверхности оболочки располагаются соединенные между собой молекулы гликопротеинов gp41 и gp120.
Механизм развития патологии обусловлен тропностью к определенным клеткам организма. HIV преимущественно поражает структуры иммунной, в меньшей степени – нервной системы. Вирионы связываются с мембранными рецепторами CD4, характерными для лимфоцитов – Т-хелперов, проникают внутрь клетки. В дальнейшем происходит активная репликация вируса и его распространение.
Но, попадая внутрь клетки ВИЧ может длительное время (иногда, на протяжении всей жизни человека) оставаться в неактивном состоянии. Такую форму течения заболевания именуют латентно-персистирующей. «Толчком» к дальнейшему развитию инфекции может послужить любой стресс для иммунной системы (в том числе заражение гепатитом С). Выход ВИЧ из клеток обычно сопровождается их гибелью, что служит причиной недостаточности иммунитета и появления характерного для патологии симптомокомплекса.
Об HCV-инфекции также стало известно в 80-х годах прошлого столетия. После выделения в изолятах биологического материала специалисты обнаружили определенные отличия в структуре вируса от уже знакомых на тот момент возбудителей гепатита А и В. Поэтому до конца 1980-х патологию именовали гепатитом ни-А, ни-В.
Структура HCV гораздо проще, чем HIV. Патоген имеет шарообразную форму, размер 50–70 нм. Геном представляет собой одноцепочечную РНК, содержащую 9500 нуклеотидов, включает несколько групп протеинов. Их подразделяют на две группы: структурные и неструктурные.
Возбудитель гепатита С также, как ВИЧ, попадает внутрь клетки благодаря протеинам на поверхности оболочки вириона. В дальнейшем жизненный цикл HCV схож с вирусом иммунодефицита человека.
Основной мишенью для HCV служат клетки печени. В настоящее время установлена связь между развитием гепатита С и возникновением определенных аутоиммунных патологий. Но специалисты не выяснили, являются ли подобные болезни следствием жизнедеятельности вируса, либо результатом нарушений функций печени.
Распространение HCV сопровождается постепенным некрозом гепатоцитов, их замещением соединительной тканью. Первой стадией осложнений заболевания является фиброз, который постепенно переходит в компенсированный или декомпенсированный цирроз. Для пациента летально опасен следующий этап поражения печени – рак. Гепатоцеллюлярная карцинома, вызванная гепатитом С – одна из основных причин трансплантации органа.
Чтобы разобраться что хуже, гепатит С или ВИЧ, можно представить характеристики обоих патогенов в виде сравнительной таблицы:
| Вирус гепатита | Вирус иммунодефицита человека |
| Строение | |
|
|
| Пути передачи | |
|
|
| Методы диагностики | |
|
|
| Методы терапии | |
| Противовирусные препараты прямого действия на 12 или 24 недели | Антиретровирусные медикаменты, принимают пожизненно |
| Прогноз | |
| Благоприятный при своевременном выявлении (до развития необратимых поражений печени). Возможно полное выздоровление | Благоприятный при ранней диагностике, постоянном приеме медикаментозных средств в предписанном врачом режиме, а также дозировке. Полное избавление от вируса невозможно |
Многие пациенты спрашивают у своего врача, что опаснее, гепатит С или ВИЧ. По мнению специалистов, HCV успешно поддается терапии. Ранее, когда применяли только интерфероновые схемы, положительный результат отмечали в 40–60%, с появлением современных противовирусных медикаментов эта цифра выросла до 96–98%.
ВИЧ считается неизлечимым заболеванием. Пожизненно принимая лекарства, добиваются успешного контроля над репликацией вируса, но полностью от него избавиться невозможно. Даже кратковременное прекращение приема лекарственных препаратов чревато репликацией патогена и необратимыми системными осложнениями.
Возбудители гепатита С и иммунодефицита человека – сильно отличающиеся друг от друга вирусы, относящиеся к разным семействам. Поэтому гепатит С никогда не переходит в ВИЧ. Возможно присоединение HIV как вторичной инфекции, особенно если пациент с HCV относится к группе высокого риска (пристрастие к инъекционным наркотическим веществам, неразборчивость в половых контактах и т.д.). Но на вопрос, может ли гепатит С перейти в ВИЧ, специалисты всегда отвечают отрицательно.
Основные пути заражения представлены на схеме ниже:
Острый и хронический гепатит С, как и ВИЧ, передаются от инфицированной матери ребенку. Но по данным клинических экспериментов, HCV не проходит через плаценту, поэтому риск внутриутробного заражения минимален. HIV более опасен для ребенка, так как передача патологии часто происходит при развитии плода. Безопасная беременность возможна только в том случае, если перед зачатием женщина прошла соответствующий курс терапии.
В отличие от возбудителя гепатита Ц, ВИЧ выделяется с грудным молоком, что опасно для новорожденного. Вероятность передачи HIV- и HCV-инфекции ребенку от матери крайне высока при естественных родах, поэтом женщине рекомендуют согласиться на кесарево сечение.
Нередко на специализированных форумах можно встретить вопрос, чем легче заразиться, HCV или HIV. Данные медицинской статистики демонстрируют, что вирус иммунодефицита диагностируют реже, чем гепатит С. Среди способов, как можно заразиться ВИЧ, преобладают сексуальные контакты, поэтому основная профилактика сводится к использованию презерватива. HCV чаще передается при рутинных медицинских или косметологических манипуляциях.
Информация, как передается ВИЧ и гепатит С, позволяет соблюдать все необходимые меры профилактики, а значит, максимально защитить себя от инфицирования.
Если диагностированы ВИЧ и гепатит С одновременно, показатели вирусной нагрузки HCV гораздо выше. Это обуславливает развитие характерной для поражения печени клинической картины.
Специфическими для коинфекции симптомами служат:
- сильная слабость, непереносимость физических нагрузок, астенический синдром;
- снижение веса, потеря аппетита;
- желтушность кожных покровов, белков глаз;
- болевой синдром в области правого подреберья;
- нарушения пищеварительной функции, что сопровождается метеоризмом, расстройствами стула, отрыжкой с привкусом горечи, изжогой;
- нарушениями сна (бессонница беспокоит пациента ночью, а в дневное время человека одолевает сильная сонливость);
- моча темно-коричневого оттенка;
- светлые каловые массы.
Для коинфекции ВИЧ характерны:
- микозные поражения слизистых оболочек ротовой полости, половых органов, кожи;
- кожная сыпь;
- практически не проходящие катаральные симптомы (ринит, фарингит, кашель, боль, першение в горле);
- субфебрилитет;
- болезненность в области суставов.
На фоне вируса иммунодефицита человека гепатит С прогрессирует быстро, переходя в хроническую форму. Если не решить проблему, как лечить HCV на ранних стадиях, в течение 5–8 лет с момента инфицирования развиваются тяжелые осложнения – крайняя степень фиброза, затем цирроз, а впоследствии рак печени. Состояние пациента усугубляется высоким риском неблагоприятного течения ВИЧ, что также чревато онкологией, тяжелыми поражениями нижних отделов респираторного тракта и других внутренних органов.
Вирус иммунодефицита человека создает условия для неадекватного иммунного ответа на проникновение HCV в организм человека. По отзывам специалистов, в 10–18% случаев возможно самостоятельное излечение гепатита С без значимого поражения печени. Но на фоне ВИЧ такой исход болезни невозможен. Более того, угнетение функционирования иммунной системы провоцирует резистентность HCV к проводимой терапии, высокую вероятность рецидива и необратимых поражений тканей печени.
Способы выявления HCV и HIV-инфекции одинаковы. В клинической практике применяют две методики диагностики:
- иммуноферментный анализ, предназначенный для определения наличия специфических антител к протеинам вируса в крови человека;
- полимеразная цепная реакция (ПЦР), позволяющая выявить РНК патогена.
Второе исследование более специфично, позволяет обнаружить патологию на ранних стадиях. Но из-за дорогостоящих тест-систем диагностику начинают с ИФА.
Где сдают анализы на HCV и HIV? Провести исследование можно либо в поликлинике по месту жительства, либо в частной лаборатории. В первом случае потребуется направление от участкового терапевта, во втором тест выполняют платно, при этом не требуется каких-либо документов.
На ВИЧ сдать кровь можно и в специализированных центрах, где предлагают бесплатную услугу анонимной диагностики.
Правила подготовки к исследованию просты:
- кровь сдают строго натощак;
- за 7–10 дней необходимо соблюдать особый рацион питания (отказ от тяжелой пищи, алкоголя);
- за 12 часов нельзя курить;
- кровь сдают в первой половине дня, в идеале – сразу после пробуждения, можно выпить 1–2 стакана негазированной кипяченой воды.
Сколько делается исследование, зависит от загруженности лаборатории. В среднем, результаты выдаются на руки пациенту (или пересылаются на электронную почту) в течение 2–5 дней.
Отрицательные анализы действительны на протяжении 6–12 месяцев (до очередного оформления медицинской книжки). При отсутствии гепатита С и вируса иммунодефицита человек годен к воинской службе, нет ограничений к работе вне зависимости от вида деятельности.
Если же наличие инфекций подтверждено результатами лабораторных тестов, срок действия таких анализов ограничивается показаниями к повторной диагностике (например, для оценки эффективности проводимого лечения). При этом все данные регистрируются в истории болезни пациента.
Несмотря на то, что ИФА является одним из основных методов диагностики гепатита С и вируса иммунодефицита, при коинфекции высока вероятность ошибочных результатов. Из-за нарушения выработки антител возможен как ложный ВИЧ при гепатите С, так и обратная ситуация.
Потому в соответствии с международными рекомендациями, подтверждать результаты иммуноферментного анализа необходимо при помощи ПЦР. При этом проводят исследования и на HCV, и на ВИЧ. Позитивные данные полимеразной цепной реакции служат основанием для дальнейшего диагностического обследования пациента. При отрицательном результате необходимо исключить вероятность «серологического окна» – анализы повторяют через 4–6 недель.
Как лечить гепатит С при наличии ВИЧ, определяет врач на основании данных анамнеза и результатов диагностических исследований.
Принимают во внимание:
- генотип HCV;
- состояние печени (степень фиброза, наличие цирроза, вероятность карциномы);
- особенности течения ВИЧ (предшествующее лечение, вирусная нагрузка);
- социальный статус пациента (так, люди с зависимостью от алкоголя, наркотиков практически всегда нарушают рекомендации врача, самостоятельно отказываются от проводимого лечебного курса).
В целом, антиретровирусные препараты, применяемые для терапии ВИЧ-инфекции, разрешено назначать одновременно с медикаментами для лечения гепатита С. По данным клинических исследований, такая схема приема лекарств не сопряжена с риском развития тяжелых побочных реакций.
Можно ли вылечить гепатит С при ВИЧ? Все зависит от правильности подобранного протокола терапии.
При этом придерживаются следующей тактики:
- оптимально лечить HCV до начала антиретровирусного лечения (если возможно безопасно для пациента отложить прием медикаментов против HIV);
- при клинически выраженном течении ВИЧ (снижение уровня CD4 до 200 клеток/мкл и менее) терапию HCV начинают до нормализации состояния пациента;
- лечебный курс длится 12 месяцев (при использовании интерфероновых схем) и не менее 24 недель при применении современных препаратов прямого противовирусного действия.
При одновременном лечении HCV и HIV увеличение количества клеток CD4 происходит медленнее. Кроме того, необходим более тщательный контроль функциональной активности и состояния печени.
При хронической форме HCV терапию проводят по одному из следующих протоколов:
- Использование комбинации Рибавирина и Интерферона (предпочтительнее применять пролонгированные формы). При этом дозу Рибавирина повышают, а продолжительность курса лечения должна быть не менее года.
- Применение сочетания двух и более современных медикаментов прямого противовирусного действия (например, Софосбувира, Даклатасвира, Викейры Пак, Асунапревира и т.д.). При упорном течении гепатита С к данной схеме добавляют Рибавирин.
Решение о параллельной антиретровирусной терапии принимают индивидуально. С одной стороны, меньшее количество принимаемых лекарств снижает вероятность побочных реакций, с другой – врачу необходимо исключить возможность возврата ВИЧ в активную фазу.
Острая форма гепатита С легче поддается терапии. Однако на ранних стадиях HCV выявляют крайне редко из-за бессимптомного лечения или неспецифичности клинической картины. Перечень применяемых лекарств такой же, как и при хронической форме патологии, но возможно сокращение продолжительности курса терапии.
Противовирусные медикаменты, предназначенные для лечения гепатита С, не вступают в фармакодинамическое взаимодействие с препаратами, который используются в ходе антиретровирусной терапии. Одновременный прием лекарств данных фармакологических групп возможен, но требуется обязательный лабораторный контроль показателей крови, функций печени, состояния внутренних органов и иммунной системы.
Для снижения риска побочных реакций, антиретровирусную терапию проводят только при критическом падении количества CD4 клеток. При повышении их уровня до 250 кл/мкл и более лечение ВИЧ приостанавливают до достижения устойчивого вирусологического ответа по гепатиту С.
Синдром приобретенного иммунодефицита – стадия развития клинических симптомов ВИЧ. Такое состояние опасно критическим снижением способности пациента противостоять различного рода инфекциям, в том числе и вирусу гепатита С. Отсутствие лечения HCV чревато быстрым прогрессированием тяжелых осложнений, вплоть до злокачественного перерождения клеток печени.
На стадии СПИДа проведение антиретровирусной терапии обязательно. Дополнительно назначают стандартный протокол эрадикации HCV, который включает прием двух препаратов прямого противовирусного действия и Рибавирина в рекомендуемой дозе. Но при этом продолжительность лечения должна быть не менее 24 недель.
Пациенты с HCV на фоне СПИДа нуждаются в постоянном медицинском наблюдении. Иногда начинают терапию в условиях стационара. Регулярно назначают печеночные пробы, иммунограмму, выполняют ультразвуковое обследование внутренних органов. Результативность проводимого лечения оценивают при помощи ПЦР (выявляют вирусную нагрузку и HCV и HIV). Также в обязательном порядке определяют количество CD4 клеток.
Проведение лечения гепатита С до развития критической стадии СПИДа упрощает терапию иммунодефицита и расширяет спектр допустимых к назначению антиретровирусных препаратов.
Ответ на вопрос, сколько живут пациенты, если гепатит С и ВИЧ диагностированы одновременно, зависит от стадии, на которой были выявлены болезни. HCV-инфекцию реально вылечить при использовании современных медикаментов. Репликацию ВИЧ сдерживают при помощи постоянного приема антиретровирусных средств. При выполнении всех рекомендаций врача продолжительность жизни достаточно высока.
Но на фоне HIV осложнения гепатита С развиваются быстро. Если у здорового человека с момента инфицирования до формирования карциномы проходит 20–30 лет, при ВИЧ этот срок сокращается вдвое.
В процессе противовирусной терапии эффективность приема медикаментов оценивают при помощи специфических диагностических лабораторных тестов. Помимо стандартных анализов, предназначенных для определения вирусной нагрузки, необходима регулярная проверка общего состояния пациента.
Вирусологический ответ оценивают по снижению уровня РНК HCV и/или HIV под влиянием принимаемых пациентом медикаментов. Протоколы лечения гепатита С подразумевают проверку методом ПЦР на 4, 12 и 24 неделе, а затем после окончания курса терапии. Человека считают вылеченным, если через 48 и 72 недели с момента приема последней таблетки вирусная нагрузка отрицательна.
Гистологию (исследование тканей) печени выполняют для оценки степени фиброза, цирроза или гепатоцеллюлярной карциномы. Противовирусные препараты практически не влияют на состояние гепатоцитов, таким образом можно добиться остановки патологического процесса. Для восстановления тканей печени применяют гепатопротекторы, а также ряд других лекарственных средств.
Комбинация противовирусных препаратов нередко вызывает различные нежелательные реакции, включая нарушения системы кроветворения. Пациента предупреждают о необходимости сообщать врачу о любых изменения самочувствия, проверяют содержание форменных элементов крови. Но обычно лечение переносится хорошо, а побочные реакции купируются при помощи симптоматической терапии.
Современные антиретровирусные средства и препараты прямого противовирусного действия обычно назначают в стандартной дозе. Снижение количества лекарств нецелесообразно – терапия не принесет желаемого эффекта. При появлении выраженных побочных реакций могут изменить дозу Рибавирина или Интерферона (если их прием предусмотрен протоколом лечения).
Сочетание ВИЧ и гепатита С негативно влияет на состояние иммунной системы человека, повышает риск онкологических поражений печени, других внутренних органов. Также присоединяется вероятность инфицирования другими тяжелыми заболеваниями. Коинфекция ограничивает перечень разрешенных к приему медикаментов, обуславливает длительный курс терапии, что чревато нежелательными реакциями.
Инвалидность при ВИЧ и гепатите С дают в соответствии с действующим законодательством. Показаниями к приобретению такого статуса служат необратимые поражения печени, тяжелые патологии внутренних органов, раковые опухоли, требующие ограничений в трудовой деятельности и повседневной жизни.
ВИЧ и гепатит С во время беременности крайне опасны для развивающегося плода. Возможно внутриутробное заражение либо появление несовместимых с жизнью патологий развития. Кроме того, в период вынашивания плода противопоказан прием противовирусных средств, что повышает риск появления симптомов заболеваний.
Вероятность заражения ребенка максимальна в процессе родов. Поэтому женщине проводят кесарево сечение. На практике, кто рожал естественным путем, чаще имели неблагоприятный прогноз по инфицированию младенцев. Также противопоказано грудное вскармливание. Обязательно соблюдение всех необходимых профилактических правил.
Для профилактики заражения HIV и HCV необходимо соблюдать следующие меры:
- воздерживаться от контакта с нестерильным медицинским и/или косметическим инструментом,
- пользоваться презервативом при половом акте с непроверенными партнерами,
- иметь индивидуальные бытовые предметы личной гигиены.
Возможна экстренная профилактика инфицирования ВИЧ и парентеральными гепатитами. Для этого необходимо после сомнительного полового контакта, либо медицинских манипуляций обратиться к врачу, который пропишет нужные противовирусные препараты.
источник
Для человека, живущего с ВИЧ, показатель вирусной нагрузки приобретает очень важное значение. Результаты анализов позволяют оценить степень активности вируса в крови человека. Врачи по показателю определяют эффективность препаратов для терапии ВИЧ. Благодаря контролю вирусной нагрузки при беременности, женщина может быть уверена в рождении здорового ребенка.
Есть свои и не зависящие от пола особенности. Рассмотрим, от чего зависит, на что влияет вирусная нагрузка при ВИЧ и как правильно расшифровывать показатели.
Показатель вирусной нагрузки при ВИЧ стали измерять сравнительно недавно, когда в клиническую практику вошли молекулярно-биологические методы обследований. По сути, это – метод количественного определения ВИЧ-инфекции. Показывает, сколько вирусных тел содержится в одной условной единице объема крови пациента (как правило – 1 мл). Для квалифицированного врача инфекциониста очень важен показатель вирусной нагрузки и данные анализа на CD4. Они предоставляют 95% всей необходимой информации о динамике инфекции у отдельно взятого человека.
Чтоб получить необходимые данные, наиболее широко используются три варианта тестов:
- Полимеразно-цепная реакция в реальном времени (ПЦР, PCR RNA).
- Метод разветвленной ДНК – более простой, но менее точный, чем ПЦР.
- Метод амплификации нуклеиновых кислот рибосом (NASBA).
Есть еще несколько менее распространенных вариантов исследований, которые применяются больше в исследовательских, нежели практических целях. Причем до изобретения препаратов для антиретровирусной терапии, вирусная нагрузка не имела большой клинической ценности. Врачей больше интересовал показатель иммунных клеток СД4 (CD4).
Именно по нему отслеживали степень повреждения иммунитета вследствие ВИЧ-инфекции. Было замечено, что чем больше вирусная нагрузка, тем сильнее падает уровень CD4. Поэтому считалось, что тесты на определение количества вирусов в крови человека не рациональны из-за высокой цены. Ситуация изменилась с внедрением препаратов, сдерживающих размножение ВИЧ.
Когда стало возможным влиять на репликацию вируса, тормозить ее, данные вирусной нагрузки оказались незаменимы. Поэтому сейчас сдать такой анализ можно практически в любом крупном городе, в центре оказания помощи ВИЧ-инфицированным людям. При необходимости у немобильного или далеко живущего пациента набирают в специальный вакутайнер небольшую пробу венозной крови. И отправляют на исследование в ту лабораторию, где есть такое оборудование.
Исследование проводят в таких случаях:
- установить факт заражения;
- перед тем, как начать прием препаратов для антиретровирусной терапии;
- для контроля эффективности назначенной схемы АРТ;
- установление степени эпидемической опасности пациента;
- подтверждение или опровержение диагноза ВИЧ-инфекции в сомнительных случаях.
Рассмотрим каждый пункт немного подробнее.
Первые исследования крови ВИЧ-инфицированных показали, что через несколько недель после инфицирования в крови человека резко за 1-3 дня вырастает количество копий возбудителя.
То есть анализ на вирусную нагрузку позволяет обнаружить инфекцию задолго до того, когда станут положительными стандартные серологические тесты на антитела к ВИЧ. Благодаря такому знанию человек может быстрее начать лечение заболевания, получает возможность уберечь от заражения близких.
Вирус иммунодефицита человека очень изменчив, из-за чего в отношении его пока не создана вакцина. Второй важный момент – возбудитель вырабатывает стойкость к разным препаратам АРТ терапии. Анализ на вирусную нагрузку перед тем, как начать лечение, делают для получения исходных данных. От этих показателей затем будут отталкиваться, чтоб оценить динамику заболевания.
Полностью вылечить ВИЧ пока не удается. Вирус прячется в клетках организма и извлекать его оттуда, не уничтожив зараженную клетку, еще не научились. Но можно снизить до минимума негативное влияние, которое оказывает ВИЧ на человека, чего и добиваются, назначая АРТ. Если возбудитель чувствителен к выбранной схеме, вирусная нагрузка начнет снижаться. При неэффективности хотя бы одного средства – останется прежней или начнет расти, сравнительно с исходными данными. Число вирусов в крови падает не так быстро, как хотелось бы. Поэтому график обследований зависит от сроков начала терапии. Сначала сдавать кровь нужно каждые 2 месяца.
Затем, после достижения оптимального показателя (не определяемая вирусная нагрузка), – раз в 4-6 месяцев или при ухудшении состояния здоровья.
Доказано, что чем выше вирусная нагрузка, тем большую опасность представляет секс с зараженным человеком. И наоборот: небольшое количество копий ВИЧ в крови способствует меньшему риску заразиться. Идеальный вариант, как мы писали выше – нулевая или неопределяемая.
Бывают такие ситуации, когда необходимо немедленно установить, заражен ли человек. Также нельзя исключить сомнительных или даже противоречивых данных серологических, ИФА тестов на ВИЧ. Тогда единственный способ установить истину – сдать анализ на вирусную нагрузку. Первые копии вируса появляются в крови через 2-3 недели от момента заражения. И потом, без лечения, ВИЧ из крови никуда не исчезает. Антитела, же, обнаруживаются только спустя 1-3 месяца от заражения. Поэтому если даже один анализ на вирусную нагрузку показал, что она не равна нулю, то пациента следует расценивать как заразившегося. То есть вирус в крови есть, но антитела к ВИЧ еще не выработались. И потому кажется, что заболевания нет. Напротив, отрицательная или не определяемая нагрузка у человека, никогда не принимавшего АРТ, – гарантированный признак отсутствия инфекции.
Из вышеизложенного понятно, что чем меньше в крови ВИЧ, тем ниже риск передачи вируса другим людям. Актуально такое знание при беременности и, если человек не желает прекращать интимные отношения со здоровым партнером.
Условно выделяют четыре степени вирусной нагрузки:
- очень высокая, когда определяется более 100 тыс. копий в 1 мл венозной крови;
- высокая, когда нагрузка находится в диапазоне 10 тыс. – 100 тыс. вирионов/мл;
- средняя при показателях нагрузки 1000-10 тыс.;
- низкая – от 1000 и ниже копий.
Иногда врачи игнорируют среднюю степень и относят ее к высокой, ничего плохого в этом нет. Считается, что при вирусной нагрузке более 100 000, необходимо начинать прием антиретровирусных препаратов. В дальнейшем, количество копий будет только расти. И чем больше показатели вирусной нагрузки, тем сильнее угнетается иммунитет, тем активнее прогрессирует ВИЧ. Благодаря приему препаратов АРТ у многих пациентов показатель становится не определяемым.
Иногда в заключении анализа так и пишут, иногда указывают, что количество ВИЧ копий ниже какого-то порога. И в том и ином случае, результаты означают, что количество вируса в крови ничтожно мало. Если делать анализ на разном оборудовании, разными методами, то цифры будут отличаться, даже если пробы взять у одного пациента. Такой момент необходимо учитывать при расшифровке результатов.
У человека без терапии количество вирионов в 1мкл крови может достигать очень больших цифр. Вирусная нагрузка в 700000 копий ВИЧ – очень серьезный, но не такой уж и редкий показатель. Несомненно, необходимо назначать АРТ. Для наглядности, построим таблицу зависимости иммунного статуса, уровня вирусной нагрузки и прогноза у впервые выявленного пациента:
Степень нагрузки
Уровень CD4
Расшифровка
Нужна консультация специалиста (инфекциониста)
500 (в некоторых протоколах – 350) и меньше
Нужна консультация специалиста, профилактика оппортунистических инфекций
Рекомендована, но не обязательна
Нужна консультация специалиста, регулярный мониторинг
500 (в некоторых протоколах – 350) и меньше
Нужна консультация специалиста, профилактика оппортунистических инфекций
Рекомендована, но не обязательна
Нужна консультация специалиста
В следующей таблице рассмотрим типичные ситуации в отношении пациентов, уже принимающих терапию несколько месяцев:
Степень нагрузки
Уровень CD4
Расшифровка
Нулевая, не определяется, меньше 40 копий в 1 мл
Схема работает, вирусемия падает. Необходима профилактика оппортунистических инфекций
Нулевая, не определяется, меньше 40 копий в 1 мл
Схема работает, нужно продолжить текущий мониторинг
Не имеет критического значения
Девиации исследований, всплески, вызванные колебаниями вируса в крови или погрешностью методики тестирования крови. Схема работает, при СД4 меньше 500 – нужна профилактика оппортунистических инфекций
Не имеет критического значения
Схема, скорее всего работает. Необходим повторный анализ через 8 недель, при СД4 меньше 500 – нужна профилактика оппортунистических инфекций
Не имеет критического значения
Схема нуждается в замене. Необходима повторная консультация инфекциониста.
Иногда стойкая вирусная нагрузка связана с низкой приверженностью пациентов к лечению.Это пропуск приема препаратов, несоблюдение рекомендаций по времени и условиям приема. В дальнейшем, у начавших лечение людей иммунный статус начинает восстанавливаться, параллельно снижается вирусная нагрузка. Правильно подобранная схема должна снизить количество копий ВИЧ на 90% в течение 8 недель.
Впрочем, если за это же время количество копий в 1 мл падает на треть от исходного показателя, то схему тоже можно считать эффективной. Для примера, на начало терапии, вирусная нагрузка составляла 500000/мл. Тогда, через два месяца, этот показатель должен составлять не более, чем 200000, в идеале – 100-150 тыс. копий/мл. В течение 6-8 месяцев от начала терапии, вирусная нагрузка должна стать не определяемой.
В течение 6 месяцев у многих пациентов с ВИЧ, получающих терапию, вирусная нагрузка становится неопределяемой. Такой результат означает, что в крови активных вирусных телец практически нет. Или чувствительности оборудования не хватает, чтоб обнаружить. Цифра очень хорошая, означает, что активное размножение и гибель иммунокомпетентных клеток удалось практически остановить. Но полностью безопасным считать пациента нельзя. ВИЧ сохраняется в лимфоцитах и других клетках крови, в мозгу и внутренних органах. Так что даже при сексе вероятность заражения партнера по сексу все равно сохраняется. Не говоря уже о переливании крови или пользовании общим шприцем – здесь вероятность заражения 100%. Пациентам с нулевой вирусной нагрузкой можно обследоваться 3-4 раза в год. Так как цена исследования достаточно высока (хотя по направлению врача инфекциониста – бесплатно), то чаще сдавать анализы не стоит. Бывает, что в результатах проскакивает повышение числа копий до 500 в 1 мл. Это – «пунктиры» или всплески, вариант нормы.
Остерегаться нужно, если после нулевых цифр вирусная нагрузка поднимается высоко, до 10-12 тыс. копий ВИЧ. В таких случаях необходимо корректировать схему терапии.
Неопределяемый уровень – цель для женщин, планирующих беременность или уже вступивших в период вынашивания. Нулевой показатель означает, что для ребенка есть очень большие шансы, более 90% – родиться здоровым.
Иногда, чтоб снизить риск заражения плода еще больше, врачи рекомендуют заменить роды через родовые пути кесаревым сечением. При высокой нагрузке шансов для ребенка родиться с врожденным ВИЧ намного больше, независимо от способа родоразрешения. При этом многолетний опыт использования препаратов АРТ доказывает, что они безопасны как для мамы, так и для младенца. Но кормить младенца грудным молоком все же не стоит: в крови содержится лишь 2% от всех копий ВИЧ в теле человека. И то, что нагрузка нулевая, не означает, что жизнеспособных вирионов нет в других органах и отделах организма.
Для определения вирусной нагрузки при ВИЧ обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
источник