Артрит и иногда энтезопатия могут развиться через несколько дней или недель после бактериального энтерита, вызываемого Shigella, Salmonella, Yersinia и Campylobacter, формируя синдром, напоминающий спондилоартропатию. СОЭ может быть повышена, но лихорадка и лейкоцитоз часто отсутствуют. В некоторых случаях наблюдаются уретрит и конъюнктивит. Артралгия и опухание суставов, развивающееся через 1-2 мес. после менее явных заболеваний (например, вирусных инфекций верхних дыхательных путей), сохраняются обычно менее 6 нед.
Для некоторых вирусных инфекций, сопровождающихся артритом характерны пос ражения определенных суставов. Вирусы краснухи и гепатита В поражают, как правило, мелкие суставы, а вирусы эпидемического паротита и ветряной оспы — крупные, особенно коленные. Синдром арmpuma с дерматитом, обусловленный вирусом гепатита В, характеризуется сыпью, напоминающей сывороточную болезнь. Артропатия иногда развивается не только при заболевании краснухой, но и после соответствующей иммунизации. Обычно это наблюдается у молодых женщин и тем чаще, чем они старше. В препубертатном возрасте, осо: бенно у мальчиков, иммунизация вакциной против краснухи редко приводит к поражению сустаз вов.
Боль в коленях и суставах кисти возникает обычно в 1-ю неделю после появления сыпи или через 10-28 дней после иммунизации. Парвовирус В19 вызывает у взрослых (особенно — у женщин) инфекционную эритему (пятую болезнь), артралгию, симметричное опухание суставов и утреннюю скованность; в детском возрасте это наблюдается гораздо реже. Артрит может развиться при ЦМВ-инфекции и ветряной оспе, а также в редких случаях заражения вирусом Эпштейна-Барр. Ветряная оспа иногда осложняется гнойным артритом, обычно вследствие инфицирования стрептококками группы А.
Артрит наблюдался у детей с выраженной угревой сыпью на туловище, обычно у мальчиков-подростков. В этих случаях часто отмечались лихорадка и инфицирование сыпи. Рецидивы могли сопровождаться миопатией и продолжаться несколько месяцев. Артралгия, артрит или признаки васкулита (узелки Ослера, пятна Джейнуэя и Рота) развиваются при инфекционном эндокардите. Артрит встречается и у детей при инфекции Mycoplasma pneumoniae.
Заражение стрептококками группы А или G часто обусловливает постстрептококковый артрит. Поскольку в ряде таких случаев ЭхоКГ обнаруживала поражение сердечных клапанов, ряд авторов рассматривают эту патологию как неполную форму острого ревматизма. Риск постстрептококкового артрита, равно как и классического ревматизма, повышен у носителей определенных аллелей группы HLA-DRB1. В отличие от ревматического полиартрита с мигрирующим течением, для постстрептококкового артрита характерно поражение небольшого числа суставов (как мелких, так и крупных). Симптомы обычно выражены слабо, и через несколько месяцев артрит бесследно исчезает.
После инфекций верхних дыхательных путей нередко развивается преходящий артрит (токсический синовит), в типичных случаях поражающий тазобедренный сустав. Чаще всего это наблюдается у мальчиков 3-10 лет. СОЭ и число лейкоцитов обычно остаются в норме. При рентгенологическом исследовании и УЗИ можно обнаружить расширение суставной щели. Для исключения гнойного артрита иногда приходится пунктировать сустав.
Причина этого сравнительно частого синдрома неизвестна, но предположительно он имеет вирусную или постинфекционную природу. Диагноз реактивного постинфекционного артрита обычно устанавливается путем исключения других причин и только после стихания симптомов. Острый артрит, поражающий лишь один из суставов, позволяет предполагать гнойный процесс. Боль в суставе может быть связана и с остеомиелитом, но при этом она чаще возникает над очагом поражения кости. Причиной артрита, развивающегося на фоне желудочно-кишечных нарушений или повышения активности печеночных ферментов, может быть инфекция или аутоиммунный гепатит. Артрит или спондилоартрит встречается у детей с болезнью Крона или неспецифическим язвенным колитом.
Если у ребенка с артритом прогрессивно снижается число двух типов клеток крови или более, следует подумать о парвовирусной инфекции, гемофагоцитарном синдроме или лейкозе. Хронический артрит может указывать на ревматические заболевания, включая ювенильный ревматоидный артрит, спондилоартропатию и СКВ.
При реактивном артрите требуется лишь снять боль и устранить ограничение подвижности, для чего используются НПВС. В случае рецидива необходимы дальнейшие исследования, чтобы своевременно выявить острую инфекцию или ревматические заболевания (ювенильный ревматоидный артрит, спондилоартропатию и СКВ).
Постинфекционный вирусный артрит обычно проходит бесследно, если только не связан с тяжелым вирусным поражением других органов, например с энцефаломиелитом. Реактивный артрит, особенно после бактериальных инфекций ЖКТ или мочеполовых путей С. trachomatis, может приобретать хроническое течение и переходить в спондилоартропатию. У детей с реактивным артритом после желудочно-кишечных инфекций иногда через месяцы или годы развивается язвенный колит. У детей с диагнозом реактивного артрита описаны случаи увеита и кардита.
источник
Сложной хронической болезнью суставов у детей является острый ревматоидный артрит. Чаще мониторинг аутоиммунного заболевания не предвещает хорошего, разрушение суставов можно затормозить, не избавиться полностью. Важно установить диагноз, придерживаться правильного лечения, чтобы приостановить развитие болезни, про лечение народными методами в некоторых случаях нужно забыть.
Псориатический артрит у детей проявляется в агрессивной форме, страдают внутренние органы. Часто воспаление возникает в нескольких суставах, появляются осложнения болезни.
Медицина находится на высоком уровне, однако определить причину возникновения иммунного дефицита не удалось. Отторжение организмом собственных тканей провоцирует развитие ревматоидного артрита.
Острый артрит у ребёнка возникает по причинам:
- Негативное влияние внешних факторов на организм — серьёзные травмы, инфекции, перегревания, переохлаждение организма, влияние определённых белковых веществ.
- Внутренние процессы в организме, способствующие нарушению метаболического процесса, разрушению мембраны на клеточном уровне.
- Осложнения после болезни, например, после ветрянки.
- Генетическая предрасположенность — причина возникновения острых заболеваний суставов у ребёнка. Если вовремя пройти специальное генетическое исследование, определяющее наличие генов, провоцирующих артрит, после врач назначит профилактические мероприятия. Существует возможность исключить внешние факторы, предполагающие провоцирование развития болезни, важна профилактика заболевания.
Сложно выявить признаки ревматоидного артрита у ребёнка на первой стадии развития — видимые изменения не наступили, малыш не может достоверно описать ощущения, тревожащие симптомы.
Симптомы болезни мешают нормально осуществлять повседневные дела, протест маленьких детей обуваться — первый симптом возникновения болезни суставов у ребёнка. Дети избегают активности, ходьба, пробежка сопровождается хромотой. Если поражены крупные суставные соединения, артрит проявляется общей скованностью с утра, часто дети не способны охарактеризовать подобные симптомы.
Отказ ребёнка от приёма пищи, игр, самостоятельного одевания свидетельствует о возникновении нарушений мелких суставов рук. Острый ревматоидный артрит характеризуется процессами деформации пальцев, что в будущем усложняет процесс адаптации к нормальной жизни, пациент полностью утрачивает возможность самообслуживания, делает его зависимым от родителей, близких.
У некоторых взрослых острый ревматоидный артрит проявляется после ветрянки, заболевание переносится сложнее в зрелом возрасте, чем у детей. После ветрянки существует вероятность возникновения осложнений даже у детей. Если малыши предрасположены к артриту, заболевание не проявлялось, то с уверенностью можно сказать, что после сложно перенесённой ветрянки болезнь даст о себе знать.
Ревматоидный артрит у ребёнка может быть подострый, острый. Подострая форма болезни выражается моноартритом, нарушается функциональность одного сустава, например, голеностопного, коленного. В отдельных случаях наблюдается олигоартрит — нарушение нескольких сустав. Часто дети с таким диагнозом стараются не ходить, поскольку движения вызывают неприятные, болезненные ощущения. На месте воспаления суставов кожа становится припухлой, красноватой. На протяжении трёх месяцев болезнь не прогрессирует, не распространяется на здоровые суставы, но ухудшается зрение.
Острый артрит у ребёнка — самая тяжёлая форма заболевания, характеризуется резким ухудшением здоровья пациента, нельзя проводить лечение народными средствами. Ребёнка постоянно знобит, повышается температура, боль в суставах не проходит, на коже появляется сыпь, увеличиваются внутренние органы — селезёнка, лимфоузлы, печень. После проявляются первые контрактуры, симптомы дистрофии мышечной ткани, сопутствующие воспалительным процессам внутренних органов. Хронический ревматоидный артрит быстро распространяется, симметрично поражая все, несколько суставов. Острый артрит сложная болезнь, даже правильное, своевременное лечение не гарантирует утешительных прогнозов.
Во время диагностики врач изучает историю заболеваний ребёнка, устанавливая возможные причины возникновения ревматоидного артроза. Специалист обращает внимание на степень отёчности в области пораженных суставов.
После общего обследования проводятся лабораторные исследования:
- Рентгенографические снимки суставов позволяют обнаружить патологические изменения в области межсуставной щели, увидеть процессы эрозии костей, установив причины торможения роста;
- Исследование анализа крови установит уровень тромбоцитов, эритроцитов, лейкоцитов, ревматоидный фактор;
- Ультразвуковое обследование органов;
- Компьютерная томография, магнитно-резонансное исследование;
- Пункция из сустава берётся для установления характера течения заболевания;
- Офтальмологический осмотр для установления ревматоидных глазных заболеваний.
Комплексный подход, регулярное применение грамотно подобранных медикаментов восстановит нормальную физическую активность пациента.
Если малыш имеет острый ревматоидный артрит, лечение проводится в стационаре. Ребёнку придётся соблюдать четырёхнедельный постельный режим. Первое время лечение направляется на уменьшение воспалительных процессов в организме, возобновление защитных реакций организма. Чтобы мышцы не атрофировались, суставы сохранили подвижность, специалисты рекомендуют ежедневно заниматься лечебной физкультурой.
Курс приёма медикаментов, других лечебных препаратов прописывается до двух недель. Назначают противовоспалительные средства — бутадион, индометацин, преднизолон. Чтобы снять болевые симптомы, назначают амидопирин, аспирин коротким курсом.
Чтобы организм не выделял большое количество антител, назначают плеквилин, делагил, хлорохин. Лечение средствами требует длительного времени, препараты воздействуют на организм медленно, первые результаты можно увидеть через 3 месяца.
В запущенных случаях лечить пациентов, имеющих хронический артрит, стоит сложными медикаментозными препаратами — Лейкеран, Азатиоприн, Циклофосфан. Токсические вещества подавляют неправильный иммунный ответ организма. Сильные препараты имеют побочные эффекты, организм реагирует снижением защитных функций организма к инфекциям, изменениями на клеточном уровне, возможно воздействие препарата на кровообращение в костном мозгу.
На ранних стадиях болезни для облегчения боли дополнительно стоит пользоваться народными средствами, под чётким руководством доктора.
Не стоит использовать лечение народными средствами на последних стадиях болезни, они не дают результата, острый артроз протекает агрессивно, домашние рецепты могут навредить пациенту.
Профилактика ревматоидного артрита — понятие абстрактное, не существует определённого комплекса, который предотвратит возникновение болезни.
Профилактика возникновения болезни состоит из соблюдения здорового образа жизни, общепринятых правил гигиены, отказа от вредных привычек, плохой пищи, приёма витаминов, рационального питания, умеренной физической активности, своевременного обследования у врача.
После появления симптомов артрита не возлагайте надежды на лечение народными средствами, стоит сразу обратиться за помощью к профессионалу.
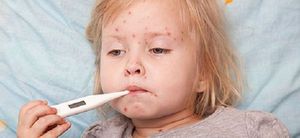
Большинство родителей считает ветрянку довольно легкой болезнью. Такое мнение о ветряной оспе связано с легким течением данной инфекции, которое отмечают у большинства болеющих деток. Однако ветрянка не всегда безобидна, ведь у подростков и у взрослых она протекает намного тяжелее. К тому же, осложнения после ветрянки встречаются и в детском возрасте.
Какие могут быть последствия такой детской инфекции и как их предотвратить? Какие симптомы подскажут, что начались осложнения? Может ли ветрянка дать осложнения на сердце или представлять опасность для жизни ребенка? Эти вопросы волнуют любую маму, ведь с ветряной оспой рискуют столкнуться практически все.
Возбудитель ветряной оспы, который относится к вирусам герпеса, передается от больных детей к не болевшим ветряной ранее людям воздушно-капельным путем. Ребенок становится заразным с последнего дня инкубационного периода и выделяет вирус с капельками слизи через органы дыхания весь период высыпаний. Заразиться от болеющего малыша можно и в течение пяти дней после того, как на его теле появились последние высыпания. Далее ребенок с ветрянкой становится незаразным.
Наиболее восприимчивы к возбудителю ветрянки дети в возрасте 2-7 лет. Именно у них такая инфекция протекает довольно легко – с небольшим подъемом температуры и не слишком обильной сыпью. Однако ветряной оспой болеют и малыши до года, и подростки в 14-16 лет, и не перенесшие эту болезнь в детстве взрослые.
У всех этих категорий возможно тяжелое течение, при котором температура тела повышается до 40°С и сыпь представлена очень большим количеством пузырьков. Именно у таких людей возможны разные осложнения ветрянки. Большую роль в их развитии играет снижение иммунной защиты и наличие хронических болезней.
Все осложнения, спровоцированные ветрянкой, бывают двух видов:
- Вирусными – обусловленными токсическим действием самого возбудителя. Для предотвращения их развития при тяжелой ветрянке используют противовирусные лекарства, например, ацикловир.
- Бактериальными – когда из-за сниженного иммунитета присоединяется микробная инфекция. Избежать таких осложнений можно с помощью соблюдения правил гигиены (купать ребенка после снижения температуры, регулярно менять белье, коротко стричь ногти, отвлекать) и применения противозудных препаратов.
Воспаление легких выступает одним из частых осложнений тяжелой ветрянки. Оно характеризуется появлением при ветряной оспе кашля и одышки, посинения кожи, кровохаркания. Детей и взрослых с такими симптомами следует немедленно госпитализировать, так как у них повышается риск отека легких и дыхательной недостаточности. К тому же, прежде чем лечить спровоцированную ветрянкой пневмонию, выясняют ее природу, поскольку ее может вызвать и вирус ветрянки, и бактериальная флора, попавшая в ослабленный ветрянкой организм.
Ребенок или взрослый с тяжелым течением ветряной оспы всегда рискует заболеть энцефалитом. Такое опасное осложнение можно выявить по следующим симптомам – очень высокой температуре тела, эпизодах рвоты, выраженных головных болях, появлению судорог, тремора конечностей, шаткой походки и нарушений сознания.
Лечить ветряночный энцефалит нужно в больнице, а летальность при таком осложнении достигает 10%. Кроме того, у 15% перенесших энцефалит при ветрянке остаются последствия в виде эпилепсии, парезов и иных поражений нервной системы. Помимо энцефалита ветряная оспа может осложняться менингитом, полиневритом или воспалением зрительного нерва.
Это довольно распространенные последствия ветрянки, которые связаны с расчесыванием зудящих пузырьков. Когда внутрь ранок попадают болезнетворные бактерии, это становится причиной гнойного воспаления. Оно не опасно для жизни, но после заживления на коже остаются «отметины» в виде шрамов и рубцов. Убрать их достаточно тяжело, а иногда и невозможно.
В более редких случаях последствиями ветряной оспы бывают такие проблемы:
- У некоторых больных возможен нефрит, который развивается в конце периода высыпаний и проявляется болями в животе, головными болями, рвотой.
- Иногда при ветрянке поражается печень с развитием гепатита.
- Возможно также поражение сердца (миокардит), представляющее опасность для жизни пациента.
- Появление сыпи в ротовой полости может привести к стоматиту, а в ухе – к отиту.
- При переходе высыпаний на область гортани и глотки возможно такое опасное для жизни осложнение, как ветряночный круп.
- Ветряночные высыпания на половых органах у девочек могут стать причиной вульвита или вагинита, а у мальчиков вызвать воспаление крайней плоти.
- Если пузырьки образуются на слизистой оболочке глаз и в них попадают бактерии, это приводит к бактериальному кератиту, который заканчивается рубцовым помутнением роговицы и снижением остроты зрения.
- Ветрянка также может вызывать миозит, артрит, бурсит или тромбофлебит.
Подробнее о ветрянке вы сможете узнать из передачи доктора Комаровского.
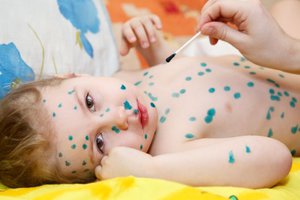
А также отдельно хочется остановиться на купании заражённого ребёнка. Не стоит полностью отказываться от проведения процедур гигиены, достаточно просто аккуратно помыть малыша тёплой водой. Для лучшего эффекта в водичку можно добавить немного марганцовки. Детские вещи также можно стирать с небольшим добавлением марганцовки.
Осложнения, которые могут возникнуть у заражённого ребёнка делятся на два типа:
- бактериальные — когда из-за сниженного иммунитета присоединяется микробная инфекция. Можно избежать такого рода осложнений соблюдая элементарные правила гигиены (подстригать коротко ногти, купать малыша после снижения температуры и регулярно менять белье). А также рекомендуется принимать противозудные препараты для более высокого уровня профилактики.
- вирусные — обусловленными токсическим действием самого возбудителя. Для предотвращения их развития рекомендуется использование противовирусных препаратов.
Есть отдельная категория детей, которая тяжело переносит ветряную оспу. Речь идёт о детках до одного годика. Лечение ветрянки у деток до года всегда протекает очень сложно, осложнения бывают всегда и исключений практически не бывает. Весь период лечения ребёнок должен находиться под присмотром медперсонала, а родители обязаны строго соблюдать все инструкции и рекомендации врачей для скорейшего оздоровления малыша.
- осложнение на ножки;
- осложнение на глаза;
- энцефалит;
- кашель.
Начнём, наверное, с самого опасного осложнения — энцефалит. Симптомы этого осложнения тошнота, потеря координации движения, рвота, головные боли, судороги. Если вы заметили у своего малыша похожие признаки сразу же вызывайте врача. В этом вопросе медлить глупо и совершенно бессмысленно. Квалифицированный специалист подскажет как правильно действовать в данной ситуации.
При сниженном иммунитете возможны осложнения в виде кашля. Основная симптоматика проявляется в виде сухого кашля, повышенной температуры тела, кровохарканьями. Госпитализация таких деток просто необходима, посколько только в клинике возможно спасти малыша от отёка лёгких, который может привести к летальному исходу.
Для многих родителей возможные осложнения на глазках деток после ветрянки являются » баснями». Но на самом деле такие случаи встречаются и, к большому сожалению, не так уж и редко. Вирус ветряной оспы может попасть на роговицу. После попадания там образуется папула, которая со временем рубцуется. Из-за таких повреждений зрение ребёнка начинает стремительно падать, а со временем может и полностью исчезнуть.
Стоит сказать, что есть ряд осложнений, которые встречаются очень редко, но всё же возможны. К таким проблемам относят осложнения на ногах малыша ( бурсит, артрит, тромбофлебит, миозит), а также:
-
гепатит;
- нефрит;
- стоматит;
- миокардит;
- ложный круп;
- отит.
Неприятными последствиями ветрянки также считаются рубцы, которые остаются на месте папул.
Простейшие, но самые верные правила:
- Содержим руки в чистоте! Не зря детей с самого детства приучают мыть руки после, чуть ли не каждого совершённого действия. За этим действительно важно тщательно следить в первую очередь родителям, показывая тем самым правильный пример.
- Короткая стрижка ногтей. Здесь также ответственность в большей части лежит на родителях. Как минимум раз в неделю не поленитесь проверить длину ногтей вашего чада.
- Своевременная смена нательного и постельного белья. Да, именно своевременная, а не по надобности. У каждой мамочки маленького ребёнка должен быть график смены постельного белья, он должен проводится несколько раз в неделю.
- Душ под тёплой водой. Это проводится специально для того, чтобы не раздражать поражённые участки кожи ребёнка.
Маленьким деткам, которые ещё не могут контролировать себя во сне и не только, на ручки одевают хлопчатобумажные перчатки для того, чтобы они не имели возможности расцарапать ранки на теле.
Для успокоения родителей, прочитавших статью, хочется сказать, что осложнения возникают достаточно редко. Но не стоит надеяться на случай. Важно наблюдать своего ребёнка не только до полного выздоровления, но и в период реабилитации. Вирус может сразу себя не проявить, а показать свою силу со временем. Так что родителям нужно быть начеку каждую секунду.
источник
Чаще всего у маленьких пациентов поражаются:
- Дыхательные пути (кашель).
- Головной мозг (энцефалит).
- Нижние конечности.
- Глаза.
- Гениталии.
Ветрянка – острое инфекционное заболевание с высокой степенью заражения. Возбудитель заболевания – вирус герпеса. Он способен перемещаться на несколько метров, особенно быстро движется по помещениям благодаря вентиляции.
Даже до проявления классических признаков, больной, сам не подозревая о наличии болезни, уже способен заражать других. Самые яркие симптомы ветряной оспы – сыпь в виде пузырьков и зуд. Зачастую ветрянка не требует длительного лечения и не чревата осложнениями. Однако и у этого, на первый взгляд, безобидного заболевания, есть «подводные камни».
Чаще всего ветряная оспа у детей проходит легко и без последствий.
Осложнения после перенесенной ветрянки можно разделить на бактериальные и инфекционные.
Ветрянка (ветряная оспа) преследует людей разного возраста, но чаще всего этой болезни поддаются дети.
Ветрянкой страдают маленькие пациенты, а родителям приходится нервничать. В данной ситуации следует максимально разобраться и выяснить, чем болен ребенок, и как сделать так, чтобы не стало еще хуже.
Ветряная оспа или ветрянка относится к острым инфекционным заболеваниям, передающимся воздушно-капельным путем. Минимальный инкубационный период составляет одну неделю, по истечении которой у больного резко подскакивает температура тела (до 39,5 градусов).
Люди привыкли считать, что ветрянка – совершенно безобидная и неопасная хворь. Еще бы, ее даже лечить не нужно.
Что может быть проще, чем намазать прыщики зеленкой и оставить ребенка в покое? Да не тут-то было. Как показывает практика, около 7% переболевших ветрянкой малышей получают весьма неприятное продолжение.
Это могут быть вполне безобидные или очень опасные для жизни и здоровья осложнения, с которыми будут бороться специалисты (чаще всего в стационаре). Во избежание последствий, каждая мама должна внимательно следить за течением болезни и улавливать малейшие изменения в состоянии здоровья своего маленького пациента.
Если что-то пойдет не так, нужно незамедлительно вызвать врача и получить его заключение.
Ветряная оспа справедливо считается легкой детской инфекцией. Однако это не означает, что осложнения после ветрянки у детей не могут быть серьезными, а то и вовсе смертельными. Опасные осложнения встречаются достаточно редко. Тем не менее знать о них нужно каждому родителю, чтобы своевременно заметить проблемы и начать лечение.
Несмотря на то, что ветряная оспа считается одной из самых легких в плане течения из всех детских инфекций, это не значит, что она не может доставить серьезных проблем. Редко, но осложнения после ветрянки у детей случаются.
Причем, некоторые из них могут быть не только неприятными и затяжными, но и смертельно опасными. Родителям необходимо отслеживать возможные проявления этих патологий, чтобы в случае необходимости вовремя обратиться к врачу и начать соответствующее ситуации лечение.
Как это ни странно звучит, но взрослые люди намного чаще и сильнее расчёсывают места появления сыпи, они даже делают это во сне. Любое повреждение кожи – это входные ворота для инфекций.
В такие моменты очень легко подцепить бактериальные осложнения, доходящие до воспаления крови и серьёзных заболеваний кожи. Оспинки у взрослых заживают намного сложнее.
Это связано с возрастными изменениями кожи – она уже медленнее восстанавливается. В итоге на коже остаются следы, особенно заметны они на лице: ямки или рубцы.
Ветряную оспу организм легче всего переносит в раннем возрасте. Но у малышей до года, рожденных от матери не болевшей ветрянкой, подростков и взрослых людей заболевание протекает тяжело и с риском негативных последствий.
Осложнения после ветрянки у взрослых и детей разного возраста также развиваются при существенно ослабленном иммунитете. Разновидностей патологий много, каждая из них вредна по-своему. Во избежание ухудшения здоровья важно своевременно распознать назревающую беду и приступить к лечению.
Последствием ветрянки также считаются шрамы и рубцы, оставшиеся на месте папул.
После заболеваемости ветряной оспой в легкой форме отметин на теле не остается. Рассмотрим подробнее, какие осложнения могут быть после ветрянки.
Первая проблема: при герпетической инфекции осложнения в виде ветряночных высыпаний могут проявиться в дыхательной системе и вызвать нарушение дыхания или острый ларингит. Особенно страдает от ветрянки гортань. У таких больных врачи диагностируют ветряночный круп.
При большом скоплении оспин в нижних отделах дыхательных путей развивается ветряночная пневмония. Если человеку не будет вовремя оказана медицинская помощь, положение усугубится, и заболевание будет протекать очень тяжело. Для вирусной инфекции нет преград, она быстро распространяется на жизненно важные органы и суставы, поражает их и нарушает нормальную деятельность.
Если вирус агрессивно ведет себя в структурах центральной нервной системы, у больного дополнительно может развиться ветряночный менингит, энцефалит, поражение черепно-мозговых нервов. Пациент испытывает множество неприятных симптомов:
- Судороги.
- Тошнота.
- Рвота.
- Ухудшение зрения.
- Сильная головная боль.
- Спутанность сознания.
- Дискоординация движений.
Асимметрия лица и вялые параличи являются признаками поражения вирусом периферической нервной системы.
Когда ветряночная сыпь образуется на слизистых тканях гениталий, при правильном уходе для девочек заболевание проходит бесследно.
Зато осложнения у мальчиков ветрянка вызывает серьезные: сначала дети жалуются на болезненность крайней плоти и головки пениса. Затем происходит рубцевание тканей полового органа, что в будущем затрудняет сексуальную жизнь.
Ветрянка — детская болезнь, которая характеризуется легким течением, но осложнения после ветрянки возможны при сильном снижении иммунитета, присоединении бактериальной инфекции через сильные расчесы на коже. Самыми легкими последствиями ветряной оспы в любом возрасте являются шрамы, а тяжелыми — поражения головного мозга и НС, которые грозят летальным исходом.
Оспа ветряная опасна в случае недостатка терапии осложнениями целостности кожных покровов и работы ЦНС.
В детском возрасте (2−12 лет) ветрянка протекает легко и без последствий, особенно, у грудничков. Если появляются осложнения ветрянки, они легко и бесследно купируются.
По мере роста малыша количество и тяжесть последствий существенно возрастают, особенно у мальчиков. Так как у подростка кожа теряет постепенно эластичность и замедляется скорость регенерации, после ветрянки появляются шрамы.
Усугубить процесс может утяжеление течения недуга и присоединение бактериального инфицирования.
Осложнения после ветрянки у взрослых появляются во всех 10%-х случаев появления болезни в этот период. Последствия всегда опасны и разнообразны. Возможен летальный исход, особенно, при иммунодефицитных состояниях и при болезни крови. Такие патологии повышают риск смерти от осложненной ветрянки у подростков и новорожденных.
Главной мерой профилактики осложнений является полноценное лечение ветрянки. Заболевание может сопровождаться дополнительными симптомами поражения внутренних органов, поэтому терапия должна быть направлена не только на устранение характерных для болезни пузырьков на коже, но и на восстановление работоспособности пораженных систем.
Если лечение будет прервано или проведено неполноценно, то риск осложнений повысится.
Профилактика осложнений проводится следующими способами:
- ребенку нельзя разрешать травмировать пузырьки на коже (существует множество средств, которые хорошо избавляют от зуда);
- если через короткий промежуток времени после ветрянки у ребенка поднялась температура или появился кашель, то самолечение необходимо исключить (под признаками простудного заболевания могут скрываться осложнения ветряной оспы);
- восполнение запаса витаминов в организме ребенка для повышения защитных функций организма (витамины должны поступать в детский организм с продуктами питания и в виде специальных витаминных комплексов);
- в период заболевания ребенку необходимо обеспечить соответствующую гигиену и санитарные условия (для исключения попадания загрязнений и дополнительных бактерий в ранки, образовавшиеся после пузырьков);
- купать ребенка при ветрянке можно, но обработка кожных покровов должна осуществляться щадящим методом (можно только промокать полотенцем пораженные участки, любые механические воздействия могут травмировать пузырьки и от них останутся шрамы);
- при наличии подозрений на развитие осложнений необходимо обязательно обратиться к врачу и провести комплексное обследование ребенка.
После ветряной оспы у детей чаще всего врачи наблюдают такие осложнения:
- энцефалит;
- кашель ;
- осложнение на глазах;
- осложнение на ноги.
Почти всегда высыпания появляются и на гениталиях ребенка. Для девочек, при соблюдении всех правил и предписаний доктора, они проходят бесследно.
А вот осложнения у мальчиков ветрянка может вызвать серьезные. На первой стадии болезни мальчики жалуются на болезненные ощущения крайней плоти и головке пениса, проявляется это в моменты, когда ребенок ходит в туалет.
На второй стадии высыпания рубцуются, что тоже не очень приятно. В дальнейшем это может сказаться на половой жизни мальчика: рубцы на мягких тканях могут беспокоить всю жизнь.
Совет! Не используйте для лечения сыпи на половых органах мальчиков зеленку. В таких местах не менее действенным будет фукорцин. Читайте, чем мазать ветрянку у детей кроме зеленки.
В случаях, когда заболевание протекает тяжело, значительно возрастает вероятность такого осложнения как энцефалит. Это инфекционное заболевание поражает головной мозг. Главными симптомами являются:
- тошнота;
- рвота;
- головные боли;
- нарушение координации движений;
- спутанность сознания;
- судороги.
Если вы заметили у своего ребенка что-то подобное, сразу же вызывайте скорую. Лечение данного заболевания должно проводиться только под строгим контролем врачей. Смертность при ветряночном энцефалите довольно высока, около 10%, но большинство больных излечиваются полностью. У 15% пациентов наблюдаются последствия перенесенного заболевания, это:
- приступы эпилепсии;
- нарушение рефлексов.
Реже встречаются парезы и другие характерные симптомы.
Дети с такими симптомами госпитализируются в обязательном порядке. Лечение в стационаре поможет избежать отека легких и дыхательной недостаточности, которые могут спровоцировать смерть пациента.
Многие родители не понимают, какие осложнения после ветрянки у детей могут быть в области глаз. А ведь бывают, и довольно сложные.
При попадании вируса на роговицу, там формируется папула, которая затем рубцуется. Из-за таких шрамов может значительно ухудшиться зрение, а в случае попадания туда инфекции, ребенок даже может лишиться зрения.
Более серьезные последствия после ветрянки могут вызвать вирусные осложнения, которые поражают внутренние органы ребенка. Ввиду того, что в большинстве случаев эти осложнения протекают достаточно скрытно, диагностировать их крайне сложно.
Они могут привести к развитию энцефалита и пневмонии. Ветряночная пневмония наступает по причине того, что вирус попадает на легочную поверхность.
Этому заболеванию особенно подвержены те дети, которые имеют слабую иммунную систему и хронические болезни легких.
Достаточно часто последствиями ветряной оспы становятся стоматит или воспаление глазных нервов. При падании вируса ветрянки на глазную роговицу, начинают образовываться папулы, которые впоследствии оставляют шрамы, приводящие к потере зрения.
По такому же принципу развивается и стоматит, но только на слизистой оболочке рта. Иногда болезнь приводит к поражению спинного мозга и нервов, в том числе и лицевого.
Вирус ветрянки не только летуч, но и достаточно заразен. Если ребенок находился определенное время возле заболевшего ветряной оспой, проявление болезни, скорее всего, у него наступит через пару недель.
После излечения от ветрянки некоторые ребята могут почувствовать неприятную ноющую боль в суставах. Ее причиной может стать воспаление в суставах, вызванное попаданием туда ветряного вируса и началом развития артрита.
Кроме этого ветряная оспа иногда сказывается и на работе некоторых внутренних органов, в том числе и почек. Нередко последствиями перенесенного заболевания являются следующие болезни: гепатиты, миокардит, кератиты, а также сепсисы.
Первым и довольно важным моментом является личная гигиена – ухоженные ногти, регулярное купание, чистое нательное и постельное белье, постоянное мытье рук антибактериальным мылом. Чтобы малыши до года не расчесывали ранки нужно надевать специальные рукавички (в народе «царапки»).
Также необходимо предпринимать меры для повышения и поддержания иммунитета. Купать малыша можно в травяных настоях.
После ванн не вытирать кожу насухо, а лишь слегка промокнуть. Поддерживать оптимальную влажность и температуру воздуха в детской комнате.
Однако даже при относительно легком течении болезни и соблюдении профилактических мер нет гарантии, что после ветрянки не появятся осложнения. Поэтому родителям нужно в период выздоровления тщательно следить за состоянием и поведением больного.
Дабы избежать более серьезных последствий при первых настораживающих симптомах или нехарактерном поведении ребенка (сонливости, вялости и т. д.) требуется срочно обратиться к врачу.
Для того чтобы избежать осложнений, необходимо повышать иммунитет, не давать вирусу завладеть организмом:
- как следует высыпаться;
- вести здоровый образ жизни;
- избегать стрессов;
- принимать витамины ;
- избегать больших скоплений людей;
- при необходимости пройти курс лечения иммуномодуляторами ;
- чаще мыть руки и соблюдать правила личной гигиены.
Последствия, которые несёт «детская болезнь», порой очень опасны для взрослого организма. При особо тяжёлых случаях дорога каждая минута, поэтому больной ветряной оспой должен всегда находиться под присмотром терапевта. Врач фиксирует все изменения, происходящие с пациентом, и назначает необходимый курс терапии. Ветрянка – серьёзное заболевание с далеко не детскими осложнениями.
Самой необходимой профилактикой всегда было и будет поддержание личной гигиены. Вот эти простые правила:
- Регулярное мытье рук.
- Коротко обрезанные ногти.
- Частая смена белья, как нательного, так и постельного.
- Купание под теплым душем.
Малышам до года надо надевать рукавички из хлопковой ткани, они предотвратят расчесывание кожи и попадание инфекции в ранки.
Докторов часто спрашивают, бывают ли сложные случаи протекания ветряной оспы при надлежащем уходе и профилактике осложнений. Ответ всегда однозначный, конечно же нет. Стоит особенно тщательно наблюдать за своим малышом и в любой неестественной ситуации обращаться к медикам.
источник
Скрытый (инкубационный) период заболевания длится от 7 до 21 дня. То есть, первые элементы сыпи появятся не раньше чем через 7 дней, но не позже чем через 21 день после контакта с больным ветрянкой.
Больной выделяет вирус уже в конце инкубационного периода, еще до того времени, как у него появятся первые признаки болезни.
Больной становится не заразным только после последней волны высыпаний.
Известно, ветрянка вирусное инфекционное заболевание, относящееся к третьему типу герпевируса. Основные пути его передачи это контактный либо воздушно-капельный способы. Инкубационный период заболевания длится от 10 до 21 дней, в первые 3 дня после заражения ребенок способен заразить других здоровых детей. Проявляется оспа у ребенка в виде сыпи по всему телу, которая сильно зудит.
Для информации! Заразиться оспой можно до тех пор, пока не подсохнут корочки и не перестанут появляться новые высыпания на кожном покрове.
Как правило, болезнь проходит с такими симптомами, как:
- повышенная температура тела до 39-40С градусов;
- наличие сильного зуда;
- наличие красных и прозрачных пузырьков на кожном покрове;
- снижение аппетита;
- усталость, недомогание.
Все симптомы появляются волнообразно, таким образом, больной может за неделю наблюдать несколько раз образование новых высыпаний и повышение температуры тела. Жидкость внутри образовавшихся пузырьков мутнеет за счет чего, образуется небольшая корочка. При наличии сыпи на слизистой происходит их распрыскивание на месте, которых образуются небольшие язвочки.
Для информации! Наличие язвочек в области половых органов могут вызвать дискомфорт и жжение в процессе мочеиспускания.
Осложнения, вызванные ветряной оспой, можно разделить на два типа:
- Вирусные – вызванные токсическим действием возбудителя заболевания. Они лечатся противовирусными препаратами.
- Бактериальные – дополнительное заражение микробной инфекцией, когда при расчесывании ветряночных пузырьков в ранки попадают болезнетворные микробы. Избежать таких осложнений поможет соблюдение элементарных правил гигиены. Нужно тщательно мыть руки до и после обработки ранок, стричь ногти как можно короче. Как только спадет температура, разрешается принимать теплую ванну с добавлением небольшого количества марганцовки или душ. После купания кожу ни в коем случае нельзя тереть полотенцем – только слегка промакивать влагу.
Самое частое осложнение после ветрянки – шрамы и рубцы после расчесывания ветряночных пузырьков. При попадании в язвочки бактерий от грязных рук, они воспаляются. Для жизни это не опасно, но шрам останется на всю жизнь.
Заболевание вызывает вирус герпеса третьего типа под красивым названием Варицелла Зостер (Varicella Zoster). Хотя это и герпетическая инфекция, иммунитет реагирует на неё по-другому.
Однажды повстречавшись с вирусом, организм вырабатывает к нему стойкий иммунитет в отличие от вируса простого герпеса первого и второго типа, от которых невозможно избавиться. Хотя известны случаи и ветряночных рецидивов, но только на фоне очень слабого иммунитета и при остром иммунодефиците.
Важно отметить, что Варицелла Зостер у детей является причиной ветряной оспы, а взрослых – опоясывающего лишая. Но инфекцию всё равно называют ветрянкой.
Почему все стараются избавиться от этого заболевания в раннем детстве? Дело в том, что в таком возрасте она переносится легко, редко вызывая осложнения, а вот взрослым приходится куда тяжелее – слишком много тяжёлых последствий.
Гак говорится, всему своё время. Сразу стоит сказать, что прививка от ветрянки могла бы быть, но врачи считают её использование нецелесообразным, так как легче переболеть самостоятельно, конечно, в детском возрасте.
Неприятное в этой инфекции то, что человек становится заразным и разносит вирус ещё за двое суток до появления симптомов. Начинается заболевание остро:
- ухудшение общего состояния;
- потеря аппетита;
- слабость;
- сильная ломота в мышцах;
- боль в суставах;
- тошнота, рвота ;
- сильные головные боли;
- увеличиваются лимфоузлы шеи и за ушами – они становятся заметны даже без пальпации;
- поднимается очень высокая температура – до 40 градусов;
- появляется характерная сыпь: сначала это маленькие бугорочки красного цвета, затем они увеличиваются в размерах и заполняются лимфатической жидкостью – это оспины; такие высыпания у взрослых собираются в целые островки и опоясывают всё тело (отсюда и пришло название опоясывающий лишай); у детей это одиночные пузырьки по всему телу.
- нестерпимый зуд не даёт покоя ни днём, ни ночью.
Следует отметить, что как только появляется сыпь, температура спадает. Образование оспин при ветрянке длится до пяти дней.
Взрослым людям, как мужчинам, так и женщинам любого возраста очень сильно достаётся от ветрянки: болеть тяжело, да и последствий не меньше.
Ветряная оспа в 90% случаев протекает именно в детском возрасте. Чаще всего заболевают дети 4-9 лет.
В этот период отмечается самое благоприятное течение болезни с наименьшим числом осложнений. В возрасте от 6 месяцев до 4 лет и старше 10 лет ветряная оспа встречается значительно реже, но начинается и протекает тяжелее.
Малыши до 6 месяцев защищены материнскими антителами. Поэтому ветрянка у грудных детей встречается редко, и переносят они болезнь чаще в легкой форме.
Ребенок заразен для окружающих в период, начинающийся за два дня до высыпаний и вплоть до отпадения корочек. Поэтому карантин в детском саду начинается с первого случая заболевания и длится по 21 день с момента выявления последнего заболевшего ребенка.
Кроме того, для не болевших детей эпидемически опасна не только детская ветрянка. Вирус Varicella Zoster способен длительно находиться в неактивном состоянии и при ослаблении иммунитета вызывать у взрослых опоясывающий герпес.
При контакте с такими больными после инкубационного периода также появляются признаки ветрянки у детей, которые ранее ею не болели.
При легком и среднетяжелом заболевании ветряная оспа у детей проводят лечение в домашних условиях. Ребенка с момента появления первых симптомов обильно поят, переводят на молочно-растительную диету.
Сыпь ежедневно после гигиенического купания без мочалки нужно аккуратно мазать анилиновыми красителями и раствором танина, обладающими дезинфицирующими и подсушивающими свойствами. Из жаропонижающих средств лечить ветрянку у детей аспирином запрещено, так как у малышей он на фоне вирусной инфекции может вызвать опасный для жизни синдром Рея.
При высокой температуре рекомендуется использовать парацетамол и ибупрофен. При диагнозе ветрянка у детей антибактериальное лечение назначают только в случае присоединения микробных осложнений.
Противовирусные препараты, например ацикловир, уменьшают выраженность клинических симптомов заболевания и применяются для профилактики угрожающих жизни осложнений у ослабленных детей.
- Ветряная оспа у новорожденных до 11 дней жизни считается врожденной, так как это наименьший инкубационный период для вируса. Тяжесть течения инфекции различна и зависит от сроков внутриутробного заражения. Если беременная женщина заразилась за 10 и более дней до родов, то в ее организме успевают выработаться и передаться плоду защитные атитела. Тогда ветрянка у новорожденных протекает в легкой или абортивной форме. Если заражение наступает менее чем за пять дней до родов, то заболевает около 17% новорожденных. Инфекция будет иметь среднетяжелую, тяжелую или генерализованную форму с поражением внутренних органов и высокой вероятностью смертельного исхода (около 31% заболевших).
- Ветряная оспа у недоношенных новорожденных в силу низкой реактогенности незрелого организма протекает обычно легко. Проявляется ветрянка у детей повышением температуры тела до субфебрильных цифр. Сыпь необильная, чаще пятнисто-папуллезная, быстро бесследно исчезает. Осложнения обычно не регистрируются.
- Ветрянка у детей до года может протекать в легкой форме, если в его организме еще сохранились материнские специфические антитела. При угасании трансплацентарного иммунитета болезнь у грудничка принимает все более тяжелое течение, вплоть до генерализованной формы с вовлечением внутренних органов, с геморрагическими и гнойными осложнениями. В этих случаях ветряная оспа у грудных детей протекает с высокой температурой тела, выраженной интоксикацией. Очень высока вероятность инвалидизирующих последствий и гибели ребенка.
- В возрасте старше года ветрянка у детей имеет симптомы легкой или средней тяжести.
Первые признаки ветрянки у детей старше 10 лет часто выявляются в виде головной боли, тошноты и рвоты, высокой температуры тела. Такое течение в 12 лет связано с частым вовлечением в патологический процесс клеток и оболочек головного мозга.
Сыпь обычно обильная и сопровождается появлением энантем во рту и на половых органах. Из-за распространения на веки, ладони и стопы, а также множественности эрозий и корочек на лице и теле ребенок выглядит обожженным.
Осложнения после ветрянки у детей в возрасте 13 лет и старше регистрируются в 7% случаев. Встречаются ветряночная пневмония, нагноение сыпи, сепсис с поражением печени, почек, сердца.
Поэтому в очаге ветрянки не болевшим детям и подросткам делают прививку, на 100% защищающую от заболевания.
Ветряная оспа справедливо считается легкой детской инфекцией. Однако это не означает, что осложнения после ветрянки у детей не могут быть серьезными, а то и вовсе смертельными. Опасные осложнения встречаются достаточно редко. Тем не менее знать о них нужно каждому родителю, чтобы своевременно заметить проблемы и начать лечение.
Несмотря на то, что ветряная оспа считается одной из самых легких в плане течения из всех детских инфекций, это не значит, что она не может доставить серьезных проблем. Редко, но осложнения после ветрянки у детей случаются.
Причем, некоторые из них могут быть не только неприятными и затяжными, но и смертельно опасными. Родителям необходимо отслеживать возможные проявления этих патологий, чтобы в случае необходимости вовремя обратиться к врачу и начать соответствующее ситуации лечение.
Ветряная оспа или, как её ещё называют, ветрянка является острым инфекционным заболеванием, которое вызывается вирусом. Ветряная оспа, одно из самых распространенных заболеваний детского возраста.
Возбудителем ветряной оспы является ДНК-содержащий вирус Varicella-Zoster из семейства Herpesviridae (относится к вирусам герпеса).
Лечение ветрянки должно проводиться в условиях инфекционного стационара, но если родители отказываются, условия проживания семьи и состояние ребенка позволяет, то можно проводить терапию в домашних условиях. Для этого необходимо обеспечить изоляцию больного ребенка от других детей и проводит поточную дезинфекцию помещения, проветривания и влажную уборку несколько раз в день.
Рассмотрим следующие принципы терапии ветрянки:
- Рекомендовано придерживаться постельного режима. Чаще менять постельное и нательное белье. Нужно, удержатся от купания, так как корочки будут размокать и дольше заживать. Как исключение, принимают ванны со слабым раствором марганцовки.
- Из дневного рациона нужно исключить продукты, которые могут вызывать аллергические реакции (яйца, сладости, некоторые фрукты и другие). Принимать пищу 5-6 раз в день небольшими порциями. Из-за температуры организм нужно пополнить жидкостью, для этого нужно пить много воды, морсов, компотов. Блюда лучше готовить способом варки и тушения.
- Жареное, острое, копченое, консервированное лучше исключить из меню. Рекомендовано кушать супы, бульоны, котлеты из нежирного мяса или рыбы, приготовленные на пару, молочные продукты.
- Специфической терапии против Varicella zoster не существует. Лечение в основном симптоматическое.
- Для нормализации температуры выше 38.0-38.5°С, назначают жаропонижающие препараты на основе парацетамола. Этот препарат, кроме эффективного снижения температуры, имеет противовоспалительное действие. Препараты на основе ацетилcалициловой кислоты в детском возрасте не применяют.
- Высыпания смазывают бриллиантовым зеленым, который действует, как антисептик и немного уменьшает зуд. Также с помощью зеленки, можно зафиксировать появление свежих высыпаний, что важно для определения заразности ребенка. Также как обеззараживающее средство можно использовать раствор марганцовки.
- Для уменьшения зуда применяют противоаллергические препараты – диазолин, фенистил, лоратадин, супрастин и другие. Для того чтобы ребенок не расчесывал везикулы, его лучше отвлечь играми, сказками или другими занятиями.
- При присоединении бактериальных осложнений, важно назначить антибиотики. Вначале лучше использовать препараты широкого спектра действия, а при получении результата чувствительности выбирать антибиотик который действует на конкретные бактерии.
- При тяжелых формах заболевания выполняют внутривенные капельные вливания солевых растворов (Ацесоль, Трисоль, Дисоль и другие) для снятия интоксикационных проявлений.
Так как заболевание у детей проходит в легкой форме, то осложнения встречаются редко в виде рубцов после отпадения или срывания корочек, редко энцефаломиелита.
Профилактика ветряной оспы у детей и взрослых
До последнего времени основой профилактики считалась изоляция и лечение больного, который станет не контагиозным только через пять дней после последнего высыпания. Сейчас на рынке есть прививки от ветряной оспы – Варилрикс, Окавакс и по желанию можно прививать себя и своих детей.
Вирус неустойчив к факторам внешней среды, благодаря этому дезинфекция не требуется, а проводится ли влажная частая уборка.
При малейших подозрениях на заболевание ветряной оспой следует незамедлительно обратиться к инфекционисту.
Ветрянка – острое инфекционное заболевание с высокой степенью заражения. Возбудитель заболевания – вирус герпеса. Он способен перемещаться на несколько метров, особенно быстро движется по помещениям благодаря вентиляции.
Даже до проявления классических признаков, больной, сам не подозревая о наличии болезни, уже способен заражать других. Самые яркие симптомы ветряной оспы – сыпь в виде пузырьков и зуд. Зачастую ветрянка не требует длительного лечения и не чревата осложнениями. Однако и у этого, на первый взгляд, безобидного заболевания, есть «подводные камни».
Чаще всего ветряная оспа у детей проходит легко и без последствий.
Осложнения после перенесенной ветрянки можно разделить на бактериальные и инфекционные.
Ветрянка (ветряная оспа) преследует людей разного возраста, но чаще всего этой болезни поддаются дети.
Ветрянкой страдают маленькие пациенты, а родителям приходится нервничать. В данной ситуации следует максимально разобраться и выяснить, чем болен ребенок, и как сделать так, чтобы не стало еще хуже.
Ветряная оспа или ветрянка относится к острым инфекционным заболеваниям, передающимся воздушно-капельным путем. Минимальный инкубационный период составляет одну неделю, по истечении которой у больного резко подскакивает температура тела (до 39,5 градусов).
Люди привыкли считать, что ветрянка – совершенно безобидная и неопасная хворь. Еще бы, ее даже лечить не нужно.
Что может быть проще, чем намазать прыщики зеленкой и оставить ребенка в покое? Да не тут-то было. Как показывает практика, около 7% переболевших ветрянкой малышей получают весьма неприятное продолжение.
Это могут быть вполне безобидные или очень опасные для жизни и здоровья осложнения, с которыми будут бороться специалисты (чаще всего в стационаре). Во избежание последствий, каждая мама должна внимательно следить за течением болезни и улавливать малейшие изменения в состоянии здоровья своего маленького пациента.
Если что-то пойдет не так, нужно незамедлительно вызвать врача и получить его заключение.
Как это ни странно звучит, но взрослые люди намного чаще и сильнее расчёсывают места появления сыпи, они даже делают это во сне. Любое повреждение кожи – это входные ворота для инфекций.
В такие моменты очень легко подцепить бактериальные осложнения, доходящие до воспаления крови и серьёзных заболеваний кожи. Оспинки у взрослых заживают намного сложнее.
Это связано с возрастными изменениями кожи – она уже медленнее восстанавливается. В итоге на коже остаются следы, особенно заметны они на лице: ямки или рубцы.
Ветряная оспа у взрослых в возрасте старше 17 лет составляет не более 10% от всех случаев заболевания. Так как возбудитель широко распространен, чаще всего им заражаются уже в дошкольном возрасте.
После болезни остается пожизненный иммунитет, поэтому ветрянка у взрослого человека проявляется только в случае первого контакта с вирусом варицелла-зостер. Организм людей не выработал надежной защиты от возбудителя, в связи с чем он после перенесенной ветряной оспы продолжает в жить в неактивной форме в нервных ганглиях.
Встречается информация, что во время гормонотерапии, химиотерапии онкологических заболеваний после пересадки органов на фоне выраженного угнетения иммунной системы возможно повторно заболеть ветряной оспой.
В менее тяжелых случаях (стрессы, обострение хронических заболеваний) активация вируса проявляется в виде опоясывающего герпеса.
Обычно такая легко протекающая в детском возрасте болезнь как ветрянка у взрослых имеет симптомы не менее средней тяжести. При этом в возрасте после 20 лет тяжелые и осложненные формы взрослые переносят в любой возрастной категории одинаково часто. Ветряная оспа протекает тяжелее при наличии сопутствующих хронических заболеваний и иммунодефицитных состояний.
Длительность инкубационного периода после контакта с возбудителем может быть минимальной от 11 дней или продолжаться до 21 дня. В стадию продрома, проявляющуюся в среднем за 30 часов до первых высыпаний, уже выражены общеинфекционные симптомы в виде слабости, субфебрильной температуры, головной боли, ломоты.
Первые признаки ветрянки у взрослых часто бывают симптомами отека головного мозга и вовлечения периферической нервной системы. Это свето- и звукобоязнь, тошнота и не приносящая облегчения рвота, нарушение координации движений, слабость или судорожные подергивания в скелетных мышцах.
С появления первых розовых пятен на коже начинается период высыпаний. В это время для ветряной оспы у взрослых характерны следующие симптомы:
- Обильная сыпь на коже, четко дающая к пятому дню картину ложного полиморфизма.
- Энантемы на слизистых оболочках дыхательных путей, во рту, на половых органах в возрасте старше 18 лет практически в 100% заболеваний ветрянкой.
- Неоднократные волны повторных подсыпаний общей продолжительностью до 10 дней.
- Температура тела поднимается на высоте высыпаний до 39-40 градусов.
- Ярко выраженные симптомы интоксикации.
- Ветрянка быстро дает осложнения у взрослых, обусловленные гноеродной флорой. Везикулы трансформируются пустулы, которые долго мокнут. При вскрытии обнажаются глубокие язвочки, заживающие с образованием рубцов. Если иммунная защита не работает на должном уровне, возможно развитие абсцессов, флегмоны, фасциитов, вплоть до сепсиса и некротической формы болезни.
- Заболевание часто протекает в атипичных тяжелых формах. Ветряная оспа у взрослых приводит к осложнениям гораздо чаще, чем в детском возрасте.
Осложнения после ветрянки у взрослых связаны с генерализацией процесса и поражением зостер-вирусом различных внутренних органов, частым присоединением патогенных микробов и срывом адаптационных механизмов в эндокринной и иммунной системах. Наиболее часто встречаются:
- Герпетические поражения органов дыхания: трахеит, ларингит, пневмония с дыхательной недостаточностью.
- Патология органов детоксикации: гепатит , абсцессы в печени, нефрит.
- Поражение нервной системы, как центральной, так и периферической. Могут быть энцефалит , менингит , полирадикулоневрит, мозжечковая атаксия, отек и формирование кист в головном мозге, параличи или парезы скелетных мышц.
- Патология костно-мышечной системы в виде артритов, синовитов, миозитов, фасциитов.
- Поражение сердца (миокардит) и сосудов (артерииты, тромбофлебиты, геморрагический синдром, повышенное тромбообразование).
Часты остаточные последствия ветрянки у взрослых в виде гемипарезов, длительных нарушений координации движений, астенического синдрома, рубцов и очагов атрофии кожи, формирования хронических заболеваний печени и почек.
Ветряная оспа у взрослых включает лечение высыпаний наружными средствами, жаропонижающие препараты, антигистаминные лекарственные средства. С первых дней заболевания требуется активная профилактика тяжелых осложнений.
Поэтому лечить ветрянку у взрослых нужно с обязательным применением противовирусных препаратов. Их используют не только в виде мазей, но и таблеток и растворов для парентерального введения.
Ветрянка включает лечение у взрослых с помощью иммуноглобулинов для уменьшения активности вируса. Часто требуется подключение антибактериальной терапии.
Профилактика ветрянки у взрослых женщин и мужчин включает исключение контактов с заболевшими. Так как заболевание протекает обычно тяжело и часто оставляет инвалидизирующие последствия, желательно, чтобы проводилась профилактическая прививка от ветрянки не болевшим взрослым.
Экстренная профилактика ветряной оспы проводится с помощью введения иммуноглобулина или выполнения прививки не позже чем через три дня после контакта.
Ветрянка проявляется следующими симптомами:
- общей слабостью;
- болями в суставах, ломотой в теле;
- тошнотой, иногда рвотой;
- повышением температуры тела до 39-40°С;
- высыпаниями на туловище, животе, бедрах, плечах, груди, после чего поднимаются на лицо и волосистую часть головы. Сыпь имеет папулезно-везикулезный характер. Сначала появляются красноватые бугорки, которые через некоторое время превращаются в пузырьки (пустулы) с прозрачной жидкостью. При расчесывании пустул открываются маленькие язвы, которые покрываются корками. Корочки, в течение нескольких недель, самостоятельно отпадают, не оставляя следов. При их срывании остаются рубцы. За счет волнообразного высыпания, можно увидеть на одном участке тела элементы сыпи разной зрелости. Существенным отличием ветрянки от других инфекционных заболеваний, являются высыпания не только на коже, но и на слизистых оболочках ротовой полости, половых органов;
- высыпания сильно зудят, что приносит большой дискомфорт;
- увеличение лимфатических узлов шейной группы.
Все течение заболевания можно разделить на периоды:
- Инкубационный период.
- Проднормальный период с интоксикационными проявлениями.
- Период высыпаний.
- Лихорадочный период.
- Период осложнений.
Ветрянка у детей проявляется теми же симптомами, что и во взрослых, только в более легкой форме.
Важно! Большой вред может нанести ветрянка беременной женщине, так как на ранних сроках она может стать причиной выкидыша, мертворождения, уродства плода.
На поздних сроках беременности ветрянка может у ребенка вызвать внутриутробную вирусную пневмонию или привести к замиранию ребенка.
Как лечение ветрянки у беременных женщин, применяют иммуноглобулины с антитела к герпесвирусу 3-го типа.
Чаще всего встречаются кожные осложнения, вызванные бактериальной флорой в виде нагноения везикул, расчесов язв и рубцов при срыве корочек.
Так как люди очень восприимчивы к возбудителю ветряной оспы, в 90% случаев болезнь переносится в детском возрасте. Поэтому лишь около 5% беременных рискуют заразиться и переболеть этой инфекцией.
Но из-за физиологического снижения иммунитета существует риск активизации вируса на любом сроке беременности с развитием опоясывающего герпеса. По мировой статистике ветрянка при беременности наблюдается примерно в 5 случаях на каждую тысячу родов.
Частота опоясывающего герпеса – около 2 случаев заболевания соответственно.
Возбудителем ветряной оспы выступает разновидность вируса герпеса. Он предается от больных людей воздушно-капельным путем. Заразным является ребенок во время всего периода высыпаний и еще в течение пяти дней после. Однажды переболевший человек получает пожизненный иммунитет против ветрянки.
Во время заболевания на теле больного появляются небольшие зудящие пузырьки с прозрачной жидкостью внутри, немного повышается температура. Это нормальное течение заболевания.
Ветряная оспа у взрослых в возрасте старше 17 лет составляет не более 10% от всех случаев заболеваемости. Так как возбудитель широко распространен, чаще всего им заражаются уже в дошкольном возрасте.
После болезни остается пожизненный иммунитет, поэтому ветрянка у взрослого человека проявляется только в случае первого контакта с вирусом варицелла-зостер. Организм людей не выработал надежной защиты от возбудителя, в связи с чем, после перенесенной ветряной оспы, он продолжает в жить в неактивной форме в нервных ганглиях.
Встречается информация, что во время гормонотерапии, химиотерапии онкологических заболеваний, после пересадки органов на фоне выраженного угнетения иммунной системы возможно повторное заражение ветряной оспой.
В менее тяжелых случаях (стрессы, обострение хронических заболеваний) активация вируса проявляется в виде опоясывающего герпеса.
Обычно такая легко протекающая в детском возрасте болезнь как ветрянка у взрослых имеет симптомы не менее средней тяжести. При этом, в возрасте после 20 лет тяжелые и осложненные формы взрослые переносят в любой возрастной категории одинаково часто. Ветряная оспа протекает тяжелее при наличии сопутствующих хронических заболеваний и иммунодефицитных состояний.
Длительность инкубационного периода после контакта с возбудителем может быть минимальной – от 11 дней или продолжаться до 21 дня. В стадии продрома, проявляющейся в среднем за 30 часов до первых высыпаний, уже выражены общеинфекционные симптомы в виде слабости, субфебрильной температуры, головной боли, ломоты.
Первые признаки ветрянки у взрослых часто проявляются симптомами отека головного мозга и вовлечения периферической нервной системы. Это свето- и звукобоязнь, тошнота и неприносящая облегчения рвота, нарушение координации движений, слабость или судорожные подергивания в скелетных мышцах.
С появлением первых розовых пятен на коже начинается период высыпаний. В это время для ветряной оспы у взрослых характерны следующие симптомы:
- Обильная сыпь на коже, четко дающая к пятому дню картину ложного полиморфизма.
- Энантемы на слизистых оболочках дыхательных путей, во рту, на половых органах (в возрасте старше 18 лет практически в 100% заболеваний ветрянкой).
- Неоднократные волны повторных высыпаний общей продолжительностью до 10 дней.
- Температура тела поднимается на пике появления высыпаний до 39-40 градусов.
- Ярко выраженные симптомы интоксикации.
- Ветрянка быстро дает осложнения у взрослых, обусловленные гноеродной флорой. Везикулы трансформируются в пустулы, которые долго мокнут. При вскрытии обнажаются глубокие язвочки, которые заживая образуют рубцы. Если иммунная защита не работает на должном уровне, возможно развитие абсцессов, флегмонов, фасциитов, вплоть до сепсиса и некротической формы болезни.
- Заболевание часто протекает в атипичных тяжелых формах. Ветряная оспа у взрослых приводит к осложнениям гораздо чаще, чем в детском возрасте.
Обычно диагностика ветряной оспы не представляет трудностей в связи с особой морфологией высыпаний и характерной клинической картиной. Исключение составляют нетипичные варианты течения заболевания.
Диагностическими критериями ветряной оспы являются следующие симптомы:
- Начало периода высыпаний на 11 – 21 дни после контактирования с заболевшим.
- Волнообразное течение периода высыпаний.
- Ложный полиморфизм сыпи при ветрянке (наличие на коже пациента одновременно всех стадий развития сыпного элемента от макулы до корочки).
- Специфические черты высыпаний. Это однокамерные мягкие пузырьки в поверхностном слое эпидермиса, чаще без воспалительного основания, завершающие свое развитие зудящей корочкой. Иммунофлюоресцентный анализ на ветрянку мазков-отпечатков серозного содержимого пузырьков или их микроскопия (обычная и электронная) выявляет возбудителя.
- Наличие энантемы.
- В сомнительных случаях проводится анализ на антитела к ветрянке – серологическое исследование крови (реакция связывания комплемента) в динамике, дважды с интервалом более 2 недель. Нарастание в 4 раза и более титра антител к вирусу ветряной оспы является неоспоримым доказательством.
- При диагнозе ветрянка периферический анализ крови указывает только на протекание в организме больного вирусной инфекции.
- Самым информативным современным способом исследования является электронная микроскопия вируса ветряной оспы в культуре тканей, взятой при пожизненной или посмертной биопсии из пораженного органа больного человека.
Дифференциальная диагностика ветряной оспы проводится с бактериальными поражениями кожи (стрептодермией), аллергической сыпью, натуральной оспой, осложненной формой герпетической инфекции, другими сыпными инфекциями вирусной природы.
Лучшее средство от ветрянки – это сделанная профилактическая прививка от ветряной оспы. Вакцина «Окавакс» была разработана японскими учеными еще в 70-е годы прошлого столетия, ее эффективность и безопасность подтверждены.
Вакцина против ветрянки также может быть использована и для экстренной иммунизации в первые три дня после контакта с заболевшим ветряной оспой или опоясывающим герпесом. Особенно показана вакцинация детям с иммунодефицитами, тяжелыми хроническими заболеваниями, подросткам.
Препарат для прививки от ветрянки имеет невысокую цену, при этом, однократная иммунизация формирует полноценный и стойкий иммунитет. В некоторых регионах вакцинация против ветряной оспы включена в программу иммунизации. В этом случае сделать прививку желающие могут бесплатно.
В случае выявления симптомов заболевания, лечение ветрянки включает основные принципы:
- Ограничение всех видов нагрузок. На период подъемов температуры или при неврологических проявлениях – постельный режим.
- Обильное питье фруктовых и ягодных морсов.
- Диета на основе молочных продуктов, фруктов и овощей. Ограничение углеводов при нормальном содержании белка.
- Строгое выполнение правил личной гигиены, особенно тщательно необходимо следить за чистотой наружных половых органов и кожи естественных складок. Ежедневный душ или быстрые ванны. Полотенцем и мочалкой кожу не растирать, образовавшиеся корочки не срывать.
- Жаропонижающими средствами сбивать температуру свыше 38 градусов. Подходящим препаратом является парацетамол в свечах, суспензии или таблетках. Врачом может быть назначен ибупрофен. Ветрянка требует из лечения исключить аспирин, особенно у маленьких детей. Он может вызвать очень тяжелое поражение печени, вплоть до летального исхода.
- Антигистаминные препараты («Супрастин», «Тавегил», «Диазолин», «Фенкарол») по назначению врача. Они ускоряют подсыхание корочек и помогают снять зуд при ветрянке.
- Наружные средства для обработки элементов сыпи (мазь, гель, паста, растворы спиртовые и водные) применяются каждый день после купания. Они помогают облегчить зуд, ускорить подсыхание и отпадение корочек, вылечить бактериальные осложнения. Обязательно полоскание полости рта и промывание антисептическими растворами глазных щелей при энантемах в горле или на конъюнктивах.
- Противовирусные лекарственные препараты («Ацикловир», «Панцикловир», «Виролекс», аденина арабинозид) в виде мазей, таблеток для приема внутрь или инъекций. «Ацикловир» при ветрянке останавливает размножение вируса, уменьшает интенсивность высыпаний. Обладая иммуностимулирующим действием, это лекарство от ветрянки предупреждает генерализацию инфекции и тяжелые осложнения.
- Лечить ветряную оспу с помощью антибактериальной терапии внутрь, парентерально или наружно в виде мазей или присыпок оправдано только при доказанном присоединении бактериальных осложнений.
- Лечиться только в инфекционном стационаре в тяжелых случаях заболевания. Здесь при осложнениях ветрянки применяются способы лечения, направленные на предупреждение угрожающих жизни состояний и остаточных последствий.
- Так как восприимчивость к вирусу Varicella Zoster не болевших приближается к 100%, обязательно при выявлении больного быстро изолировать его от здоровых на все время заразного периода. В детских организованных коллективах для предупреждения вспышки ветряной оспы объявляется карантин.
Быстрое лечение ветрянки обеспечивается регулярным и частым использованием средств для наружного применения, обладающих различным механизмом действия. Важно только знать, как правильно и в каких случаях применять эти препараты.
- Ветряная оспа требует лечения, в первую очередь, появляющихся высыпаний. Для ускорения подсыхания элементов сыпи и образования корочек издавна используются спиртовые и водные растворы анилиновых красителей. Самым распространенным является зеленка. Нужно мазать ватной палочкой каждый элемент. Краситель не смывается до следующей обработки, поэтому позволяет следить за появлением новых сыпных элементов. Зуд после его нанесения также ненадолго уменьшается. Но лучше использовать 5%-ный водный раствор калия перманганата, жидкость Кастеллани. Они обеспечивают быстрое снятие зуда и предупреждают бактериальное заражение. Йод не нашел широкого применения при лечении, так как он усиливает зуд. В более старшем возрасте чтобы убрать гнойничковые элементы, можно использовать фукорцин.
- Чтобы избавиться от зуда, используется лечение ветрянки народными средствами. Полезны ванночки с отваром коры дуба, жостером, ромашкой, шалфеем. Если нестерпимо зудит между купаниями, можно делать примочки на прыщи по нескольку раз в день, используя эти же народные средства от ветрянки, но с раствором большей концентрации.
- При энантемах во рту, на конъюнктиве глаза, на половых органах нужно полоскать горло и подмывать ребенка раствором фурациллина, слабым раствором марганцовки или борной кислоты. Полезно также использовать вышеперечисленные народные методы лечения ветрянки.
- Чем мазать зудящую сыпь? Используется цинковая мазь, обеспечивающая быстрое отпадение корочек. Для уменьшения пузырьков применяется мазь от ветрянки, содержащая лекарство с притивовирусной активностью («Герпевир», «Ацикловир»). Сильный зуд помогает лечить «Каламин Лосьон».
В одном из разделов нашего сайта есть информация про вакцинацию против бешенства.
Как и любое инфекционное заболевание, ветрянка имеет несколько стадий развития. И неплохо бы уметь их разграничивать, потому что не на всех этапах заболевание заразно. Определить период ветрянки несложно, ведь каждый из них характеризуется специфической симптоматикой.
Последствия ветряной оспы проявляются в двух видах и могут быть инфекционным или бактериальным. Любые осложнения заболевания могут вызвать необратимые внутренние процессы у ребенка, которые могут еще больше усложнить общее состояние. Рассмотрим более подробно осложнения ветрянки.
Вирусное осложнение при ветрянке образуется вследствие поражения внутренних органов различными вирусными инфекциями. Оспа может спровоцировать пневмонию или энцефалит, эти болезни могут носить не яркий характер протекания, что значительно ухудшает общую картину.
Для информации! Симптомы и признаки ветряной оспы не всегда позволяют своевременно определить характер осложнения у детей, т.к. лечение патологии напрямую зависит от типа инфекции. Несвоевременная диагностика типа вируса только осложнит ситуацию и может поразить внутренние органы.
Бактеральные осложнения ветряной оспы у детей проявляются в виде кожных высыпаний, которое сопровождается покраснением и зудом. Как правило, пузырьки нагнивают, кожа вокруг них увеличивается в размере и отекает. Протекание и симптомы патологии при бактериальных осложнениях могут оставить на кожном покрове ребенка шрамы и рубцы. Это зависит от того, какие бактерии попали в ранку.
Для информации! Бактерии, попавшие в рану и разнесенные кровотоком по всему организму способны спровоцировать бактериальную пневмонию. Протекает заболевание в достаточно острой форме, сопровождается высокой температурой, сухим кашлем, переходящим во влажный.
В медицинской практике, бывают случаи образования воспаления мозга, вызванного ветрянкой. Наличие после ветрянки температуры свидетельствует о воспалительном процессе, зачастую менингоэнцефалит путают с ОРВИ. Последствие ветрянки, как воспаление мозга сопровождается приступами тошноты, рвоты, тремора конечностей, наличия судорог и возможной потерей координации движений.
К сожалению, специалисты не всегда связывают неврологические нарушения с ветрянкой и назначают обычное симптоматическое лечение, что может привести к печальным последствиям. Стоит отметить, некоторые родители готовы специально вызвать вирус герпеса у своего чада, однако, специалисты утверждают, такие меры могут вызвать тяжелое течение болезни.
Более подробно о том, стоит ли целенаправленно заражать детей ветрянкой можно узнать из видеоролика.
Чаще ветрянкой болеют дети в возрастной категории от 2 до 12 лет. У них она протекает в легкой форме, без высоких температур и обильных высыпаний. На время болезни ребенок помещается под карантин, не посещает учебные заведения и другие общественные места.
Однако если ветрянкой заразился малыш в возрасте до года, она может сопровождаться довольно серьезными осложнениями. Новорожденных для лечения следует помещать под наблюдение специалистов.
Дети старше 15 лет в период гормональной перестройки, а также взрослые, не переболевшие ветрянкой в детстве, особенно тяжело переносят ветряную оспу.
Крайне опасна ветрянка для беременных женщин, ведь заражение может перейти и на развивающийся плод.
В каждой из перечисленных категорий риска наблюдается повышение температуры тела до 40°C, образование большого количества ветряночных пузырьков.
Некоторые осложнения могут привести к летальному исходу, поэтому лечить ветрянку нужно только под наблюдением опытного врача с назначением индивидуального курса лечения.
В преобладающем большинстве случаев ветряная оспа протекает легко, не оставляя после себя каких-либо серьезных последствий. Тяжелые осложнения после ветрянки, вплоть до смерти, наблюдаются чаще у взрослых, пациентов с иммунодефицитными состояниями и болезнями крови, у новорожденных и подростков.
Ветряная оспа вызывает осложнения, связанные непосредственно с воздействием вируса и реакцией на него организма больного. Также возможно присоединение вторичной бактериальной флоры с развитием гнойного воспаления.
Ветрянка у детей, как правило, проходит достаточно легко и лечится дома. Возможность появления осложнений при ветрянке у детей не превышает 7 процентов.
Однако, шансы развития осложнения ветряной оспы у ребенка до года достаточно высоки. Это обуславливается неокрепшей иммунной системой крошек, следовательно, организм не способен дать полноценный отпор вирусу.
Поэтому, если ваш ребенок заболел ветрянкой, не стоит относиться к этому халатно. Благодаря мутации вируса и ошибочным действиям со стороны родителей, вероятность появления осложнения ветряной оспы у детей есть.
Далее, предлагаю рассмотреть, какие осложнения после ветрянки у детей бывают. Эта информация, мы смеем надеяться, поменяет ваш взгляд на эту «безвредную» болезнь.
Ветряную оспу организм легче всего переносит в раннем возрасте. Но у малышей до года, рожденных от матери не болевшей ветрянкой, подростков и взрослых людей заболевание протекает тяжело и с риском негативных последствий.
Осложнения после ветрянки у взрослых и детей разного возраста также развиваются при существенно ослабленном иммунитете. Разновидностей патологий много, каждая из них вредна по-своему. Во избежание ухудшения здоровья важно своевременно распознать назревающую беду и приступить к лечению.
Последствием ветрянки также считаются шрамы и рубцы, оставшиеся на месте папул.
После заболеваемости ветряной оспой в легкой форме отметин на теле не остается. Рассмотрим подробнее, какие осложнения могут быть после ветрянки.
Первая проблема: при герпетической инфекции осложнения в виде ветряночных высыпаний могут проявиться в дыхательной системе и вызвать нарушение дыхания или острый ларингит. Особенно страдает от ветрянки гортань. У таких больных врачи диагностируют ветряночный круп.
При большом скоплении оспин в нижних отделах дыхательных путей развивается ветряночная пневмония. Если человеку не будет вовремя оказана медицинская помощь, положение усугубится, и заболевание будет протекать очень тяжело. Для вирусной инфекции нет преград, она быстро распространяется на жизненно важные органы и суставы, поражает их и нарушает нормальную деятельность.
Если вирус агрессивно ведет себя в структурах центральной нервной системы, у больного дополнительно может развиться ветряночный менингит, энцефалит, поражение черепно-мозговых нервов. Пациент испытывает множество неприятных симптомов:
- Судороги.
- Тошнота.
- Рвота.
- Ухудшение зрения.
- Сильная головная боль.
- Спутанность сознания.
- Дискоординация движений.
Асимметрия лица и вялые параличи являются признаками поражения вирусом периферической нервной системы.
Когда ветряночная сыпь образуется на слизистых тканях гениталий, при правильном уходе для девочек заболевание проходит бесследно.
Зато осложнения у мальчиков ветрянка вызывает серьезные: сначала дети жалуются на болезненность крайней плоти и головки пениса. Затем происходит рубцевание тканей полового органа, что в будущем затрудняет сексуальную жизнь.
Ветрянка — детская болезнь, которая характеризуется легким течением, но осложнения после ветрянки возможны при сильном снижении иммунитета, присоединении бактериальной инфекции через сильные расчесы на коже. Самыми легкими последствиями ветряной оспы в любом возрасте являются шрамы, а тяжелыми — поражения головного мозга и НС, которые грозят летальным исходом.
Оспа ветряная опасна в случае недостатка терапии осложнениями целостности кожных покровов и работы ЦНС.
В детском возрасте (2−12 лет) ветрянка протекает легко и без последствий, особенно, у грудничков. Если появляются осложнения ветрянки, они легко и бесследно купируются.
По мере роста малыша количество и тяжесть последствий существенно возрастают, особенно у мальчиков. Так как у подростка кожа теряет постепенно эластичность и замедляется скорость регенерации, после ветрянки появляются шрамы.
Усугубить процесс может утяжеление течения недуга и присоединение бактериального инфицирования.
Осложнения после ветрянки у взрослых появляются во всех 10%-х случаев появления болезни в этот период. Последствия всегда опасны и разнообразны. Возможен летальный исход, особенно, при иммунодефицитных состояниях и при болезни крови. Такие патологии повышают риск смерти от осложненной ветрянки у подростков и новорожденных.
Для того чтобы избежать осложнений, необходимо повышать иммунитет, не давать вирусу завладеть организмом:
- как следует высыпаться;
- вести здоровый образ жизни;
- избегать стрессов;
- принимать витамины ;
- избегать больших скоплений людей;
- при необходимости пройти курс лечения иммуномодуляторами ;
- чаще мыть руки и соблюдать правила личной гигиены.
Последствия, которые несёт «детская болезнь», порой очень опасны для взрослого организма. При особо тяжёлых случаях дорога каждая минута, поэтому больной ветряной оспой должен всегда находиться под присмотром терапевта. Врач фиксирует все изменения, происходящие с пациентом, и назначает необходимый курс терапии. Ветрянка – серьёзное заболевание с далеко не детскими осложнениями.
К возбудителю ветряной оспы человек обладает 100%-ной восприимчивостью. Поэтому не заразиться ветрянкой при первичном тесном контакте с ним практически невозможно. Вирус очень летуч и крайне неустойчив во внешней среде. Поэтому основные мероприятия, помогающие не заболеть ветрянкой, направлены на быстрое разобщение больного и карантинное наблюдение за контактными.
Неспецифическая профилактика ветряной оспы включает следующие мероприятия:
- Изоляция заболевшего ребенка от здоровых детей и запрет на посещение организованного коллектива до полного выздоровления.
- Проведение профилактических карантинных мероприятий и наблюдение за контактными в период с 11 по 21 дни после факта контакта с больным. Санитарная обработка помещений для того, чтобы не заразиться, не требуется. Достаточно регулярных проветриваний и влажной уборки.
- Противовирусные препараты типа Ацикловир для профилактики ветрянки не применяются, но их прием может уменьшить активность высыпаний и предупредить развитие осложнений.
- В закрытых детских коллективах, детям до года и ослабленным в первые сутки контакта с ветрянкой вводится специфический иммуноглобулин, позволяющий не заболеть или перенести заболевание в легкой или абортивной форме.
В последнее десятилетие стала доступна специфическая иммунная профилактика ветрянки.
Вакцинация против ветряной оспы началась после разработки в Японии в 1974 году вакцинного штамма Ока и получения на его основе первой вакцины «Окавакс». В дальнейшем фармацевтические компании GlaxoSmithKline и Merck
источник
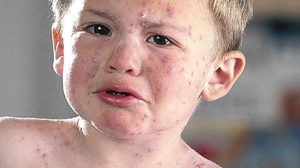 гепатит;
гепатит;
