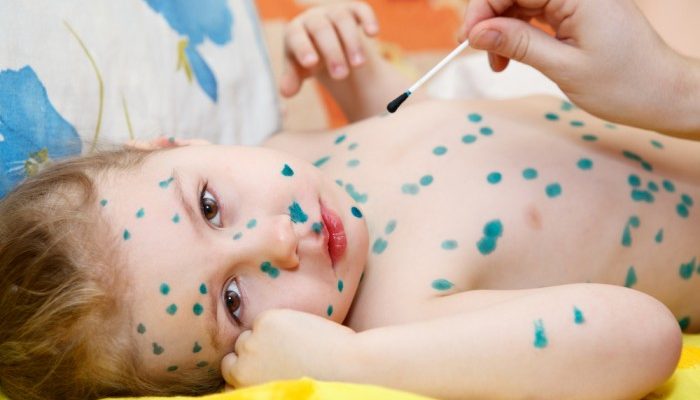
Одно из высокозаразных инфекционных заболеваний, которое в первую очередь затрагивает детей — вирус ветряной оспы. Как выглядит ветрянка, знают многие, это можно понять по появлению характерных высыпаний по всему телу.
При посещении детского сада или школы, мест большого скопления людей носитель вируса заражает других этим неприятным заболеванием. Ветряная оспа вызывается вирусом герпеса, передается воздушно-капельным путем, поэтому вероятность подхватить его достаточно велика.
Ветряная оспа проходит несколько стадий с характерными признаками:
- Период инкубации от контакта до первых симптомов — самый длительный из всех инфекций, от 10 до 21 дня.
- Продромальный период от первых симптомов до начала высыпаний занимает от нескольких часов до суток. Общее ухудшение состояния: повышение температуры тела и озноб, головная боль и слабость, как у всех болезней. Вслед за этим появляются красные пятна по всему телу, быстро переходящие в папулы, очень похожие на другие инфекционные заболевания.
- Острый период – высокая температура (до 38,5 о С и выше) на пике высыпаний, их может быть 2-3 волны, и каждая сопровождается новым подъемом температуры, затем спадом на 1-2 дня между волнами в отличие от всех других болезней, при которых температура держится стабильно высокой или повышается вечером и ночью.
- Зуд от сыпи присутствует практически при любых заболеваниях, степень его зависит от индивидуальной чувствительности организма.
- Сыпь быстро развивается из пятна сначала в папулу (бугорок), затем в однокамерный водянистый пузырёк (везикулу) с красным ободком – это типичный элемент сыпи при ветрянке. Такие прыщики или волдыри образуются через несколько часов от появления пятен или на следующий день. По ним и распознают ветряную оспу.
- Дальше волдыри подсыхают, превращаются в корочки и отпадают без следа. Выздоровление наступает, когда отпадает последняя корочка, через 3-5 дней.
- Главное отличие от других инфекций – это картина полиморфизма ветряночной сыпи, когда за счёт волн видны одновременно все элементы — пятна, папулы, везикулы и корочки. При всякой другой инфекции высыпания возникают одновременно, картина однородна.
Как видим, бывают случаи, когда появляются прыщи как при ветрянке, но не ветрянка, и необходимо их дифференцировать.

Ветряная оспа диагностируется и по внешним, физическим признакам на медицинском осмотре. Раз у вашего ребенка появились красные прыщи на теле, а также все остальные признаки ветряной оспы, которые можно отличить от потницы, нужно звонить в медицинское учреждение и консультироваться со специалистом по дальнейшим действиям и лечению. Ели не проходит недомогание, жалобы на головную боль, усталость — следует показаться специалисту.
Граждане, попавшие в зону высокого риска заражением вирусом-возбудителем (беременная женщина, которая не переболела ветрянкой ранее, люди, имеющие ослабленный иммунитет, хоть они и переболели ветряной оспой ранее), обязаны обследоваться на наличие выработанного против нее иммунитета. Если же они не сталкивались с недугом ранее, им рекомендуют сделать прививку и повысить вероятность не заболеть, не подхватить его.
На ранней стадии заражения оспой можно лечиться самостоятельно, но всё же не пренебрегать консультацией у врача.
Конечно же, любое заболевание надо лечить и, похоже, ветряная оспа не исключение. Главное, вылечить кожу, чтобы в пузырьках под кожей не скапливался гной и не образовалось гнойничков. Зеленка — отличное антисептическое средство, имеющее быстродействующие обеззараживающие свойства. В лечении недуга это незаменимо. Стоит мазать ею все пораженные участки, все прыщики, и ждать, пока не появятся корочки. Позже они начнут подсыхать, закончится их появление, и все пройдет. Если же использовать различные спиртовые растворы, то они неприятны для кожи, щиплют и раздражают ее.
При повышении температуры тела, когда заканчивается возможность терпеть, пьют жаропонижающие средства в виде сиропа или таблеток. Раз же решили помыться, не стоит использовать грубых мочалок, достаточно просто облить тело водичкой, добавив туда слабый раствор ромашки или марганцовки. Ни в коем случае нельзя допускать расчесывания тела, чтоб не оставались мелкие рубцы. Помимо зеленки, назначают еще антигистаминные, противовирусные препараты, в редких случаях — антибиотики. Постельный режим, отдых, прием лекарств в срок окажут благотворное влияние на ход терапии болезни.
Раз занемог взрослый человек или болеют дети, участковый педиатр или врач-инфекционист должны обязательно их посетить. Педиатр занимается лечением малышей и подростков в возрасте от 0 до 16 лет. Инфекционист лечит инфекционные заболевания, выясняет врожденный или приобретенный характер носит недуг, занимается диагностикой, возбудителями недугов, ищет источник возникновения болезни, назначает соответствующее лечение и дает рекомендации тем, кто переболеет.
После консультации врача, подтвердив точный диагноз, назначив соответствующее лечение, внимательно наблюдайте за состоянием здоровья. В случае, когда развиваются осложнения, вас могут направить на прием к пульмонологу, который занимается лечением бронхолегочной системы, органов дыхания переболевших ветрянкой. Во врачебной практике случаи осложнения при ветряной оспе встречается очень редко, и раз пациент неукоснительно соблюдает врачебные рекомендации, при правильно проведенном лечении скорейшее выздоровление гарантировано.
Ветряная оспа является распространенным детским заболеванием, которое не угрожает жизни ребенка, но требует пристального наблюдения за развитием инфекции.
Язвочки, которые образуются на теле ребенка, необходимо обрабатывать специальными растворами, которые исключат попадание заражения в организм ребенка и тем самым не дадут болезни дать негативные последствия.
Мазать ветрянку необходимо для исключения риска попадания заражения и предотвращения расчесывания воспалений малышом. Для того чтобы предотвратить негативные последствия, может потребоваться применение антисептической мази, обладающей обеззараживающим эффектом.
Уже много лет одним из самых недорогих и эффективных препаратов при лечении заболевания является зеленка. Она оказывает обеззараживающий эффект и в то же время слегка подсушивает воспаления, что способствует их скорейшему заживлению и последующему выздоровлению.
Некоторые родители в качестве антибактериального препарата используют йод, однако мазать им прыщи при ветрянке запрещено, поскольку такое лекарство может вызвать сильный зуд на коже ребенка и стать причиной расчесывания малышом возникших язвочек.
льтернативным зеленке препаратом является марганцовка. Раствор поможет уменьшить зуд, подсушить высыпания. Мазать кожу нужно 5% раствором марганцового калия, который можно приобрести практически в любой аптеке.
Если ветрянка начала поражать слизистые оболочки вашего ребенка (например, ротовую полость или половые органы), можно осуществить обработку раствором фурацилина, который также оказывает антибактериальное воздействие. Для обработки слизистых также могут подойти борная кислота и перекись водорода. Перед применением того или иного раствора необходимо проконсультироваться с лечащим врачом.
Такие мази, как «Ацикловир», «Виролекс» и «Герпевир» позволят значительно снизить зуд и облегчить общее состояние ребенка. При этом препараты обладают противовирусным эффектом, который имеет позитивное влияние при лечении вируса ветрянки. Другим хорошим средством является «Каламин», который позволит избавить ребенка от зуда и тем самым исключить расчесывание и попадание инфекции в тело малыша.
Среди других эффективных средств от ветрянки отмечают «Фукорцин», «Риванол» и метиленовый раствор. При сильном зуде ветрянку можно смазать глицеролом. В некоторых случаях врачи рекомендуют обрабатывать оспу «Викасолом», «Рутином» или хлоридом кальция. Применение данных веществ целесообразно, если высыпания у ребенка обретают геморрагический характер (кровоточивость). Количество и частота нанесения раствора определяется выбранным для нанесения составом. Так, «Риванол» может наноситься на раны 2 раза в день.
Светлые пятнышки, которые остались после окончания оспы, можно смазать растительным маслом, чтобы выровнять цвет кожи и ускорить исчезновение следов болезни.
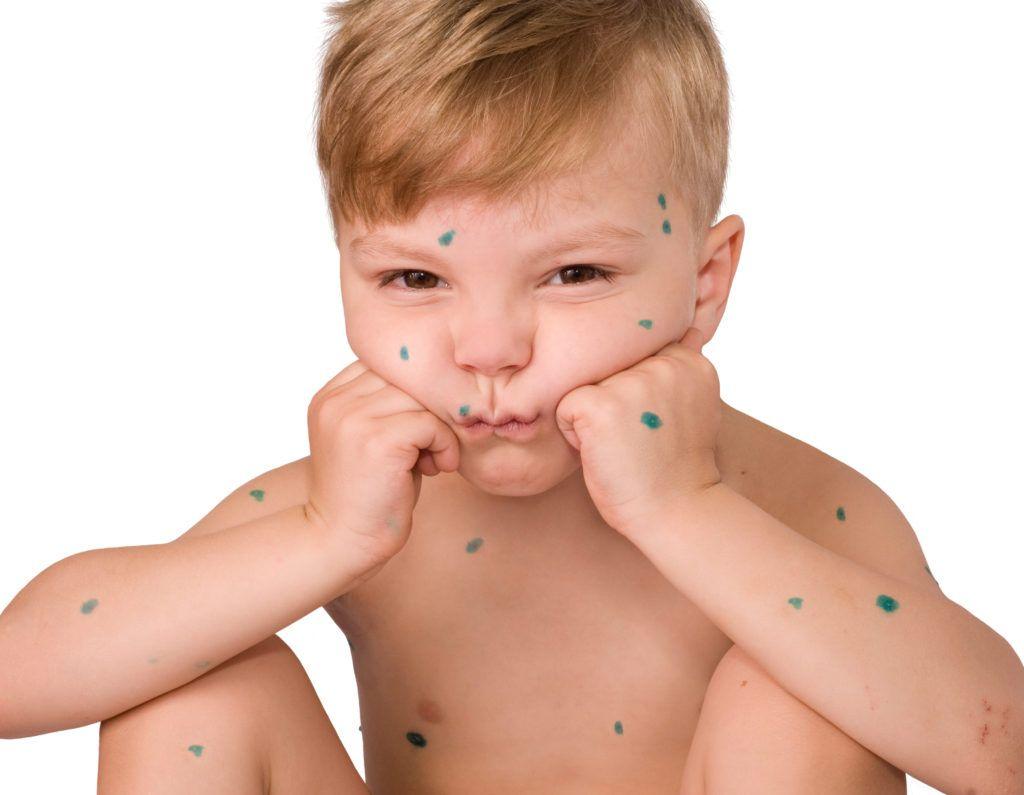
У переболевших ветряной оспой остается пожизненный иммунитет к ней и повторные заражения невозможны. Если вам ставят ветрянку во второй раз, значит – один из диагнозов был неверен. Ветрянку можно спутать с многим другими заболеваниями, с стрептодермией или герпесным поражением кожи, другими инфекциями.
Вот чем можно заболеть при переболевании ветрянкой, так это – опоясывающим лишаем. Вирусы ветряной оспы пожизненно сохраняются после болезни в нервных ганглиях в области спинного мозга. Они могут всю жизнь находиться в дремлющем состоянии, а могут при ослаблении иммунной защиты активизироваться. Обычно такое бывает у пожилых, у людей с иммунодефицитами, с вич-инфекцией или другими проблемами иммунной системы. Эти люди имеют на теле высыпания, подобные ветряночным и могут заражать окружающих детей и взрослых ветряной оспой.
Отличительные особенности заболеваний, с которыми можно спутать ветрянку – таблица:
| Заболевание, с которым нужно дифференцировать ветряную оспу | Сходства с ветряной оспой | Отличия от ветряной оспы |
| Краснуха | 1. Лихорадка. 3. Зуд кожных покровов. | 1. Сыпь при краснухе мелко- и среднепятнистая, начинает появляться на лице и шее, затем опускается на живот, спину, ягодицы. 2. На ладонях и стопах высыпания отсутствуют. 3. Увеличиваются заднешейные, затылочные и околоушные лимфоузлы, появляются сопли. |
| Потница | Наличие сыпи по телу | 1. Сыпь появляется в складках кожи (на шее, в паховых, подмышечных, ягодичных складках). 2. Возникновение сыпи связано с обильным выделением пота железами. 3. Прыщи исчезают после проведения гигиенических процедур. 4. Как правило, не наблюдается повышение температуры тела. |
| Скарлатина | 1. Лихорадка. 2. Продромальный период в виде слабости, снижения аппетита, насморка или боли в горле. 3. Наличие сыпи. | 1. Заболевание начинается с возникновения у пациента катаральной ангины и лихорадки, может присутствовать рвота, жидкий стул (понос). 2. Сыпь начинается с верхней половины туловища и лица, затем опускается и сгущается в естественных складках кожи (локтевых, паховых, подмышечных). 3. На лице характерно наличие бледного носогубного треугольника. 4. Через две недели от начала заболевания на месте сыпи появляется мелкопластинчатое шелушение. |
| Опоясывающий герпес (лишай) | 1. Наличие папулёзно-везикулёзной сыпи на коже. Сыпь очень похожа на ветряночную. 2. Повышение температуры тела. | 1. Локализована сыпь строго по ходу нервных стволов: чаще межрёберных нервов, реже — тройничного нерва. 2. Как правило, сыпь расположена с одной стороны грудной клетки или лица. |
| Стрептодермия | Наличие сыпи | 1. Высыпания начинаются с единичных пустул, которые заполнены гнойным содержимым. 2. При прогрессировании заболевания или отсутствии лечения сыпь распространяется по телу. 3. Температура тела может быть нормальной или повышаться до 38–38,5 градусов. 4. При бактериологическом исследовании содержимого пустулы выявляется стрептококк. |
| Импетиго | Наличие сыпи | 1. Отсутствие лихорадки, возможна пониженная температура тела. 2. Сыпь появляется на лице, в том числе на слизистой глаз, верхних конечностях. На коже волосистой части головы элементов сыпи нет. |
Главным отличием ветрянки от других инфекций является, так называемый ложный полиморфизм: для него характерно одновременное наличие и пятен, и пузырьков, и корочек. Другие болезни описываются одноэтапностью морфологических элементов сыпи: сначала возникают пятна, затем пузырьки одновременно на всех кожных покровах
В заключение хочется отметить, что ветряная оспа — это не такое уж безобидное заболевание. Вирус-возбудитель поражает нервную систему и обитает в организме человека до конца жизни, то есть в любой подходящий момент может привести к рецидиву. Поэтому при первых симптомах заболевания, следует обратиться к врачу, который точно установит, какое заболевание развивается, и назначит лечение.
источник
Ветряная оспа является широко распространенным заболеванием, особенно в детском возрасте. Вызывается она вирусом и характеризуется высокой степенью заразности. Обычно болезнь выявляют по внешним признакам, но ветрянку можно спутать и с другими инфекциями, имеющими кожные проявления. С какой патологией приходится проводить дифференциальную диагностику, стоит разобрать подробнее.
Ветряная оспа начинается с продромальных явлений – у детей отмечаются недомогание, слабость, головные боли, снижается аппетит. Затем наступает период высыпаний. Первые элементы чаще всего возникают на лице и волосистой части головы, затем они распространяются по всему телу (туловище, конечности). Ладони и подошвы, как правило, свободны от сыпи, а вот слизистые оболочки также поражаются.
Типичным для ветряной оспы является полиморфизм сыпи. Элементы на коже проходят несколько стадий развития:
Динамика сыпи достаточно быстрая. Типичный признак кожного поражения – пузырек с прозрачным содержимым – появляется уже спустя несколько часов (или на следующий день). Элементы сопровождается зудом, поэтому некоторые дети расчесывают везикулы, на месте которых образуются небольшие эрозии. А присоединение вторичной инфекции приводит к появлению пустул (гнойничков).
Пузырьковые высыпания затрагивают и слизистые оболочки – ротовую полость, конъюнктиву, иногда половые органы. Там они приобретают характер афт и быстро эрозируются. Для ветрянки характерны подсыпания в виде нескольких волн. При этом каждая сопровождается подъемом температуры, а элементы на различных стадиях развития создают картину полиморфизма.
Так протекает типичная форма ветряной оспы, которая наблюдается у большинства пациентов. Высыпания сохраняются на протяжении 3–5 дней, после чего наблюдается клиническое выздоровление. Но бывают и другие варианты развития:
- Буллезная.
- Геморрагическая.
- Гангренозная.
- Рудиментарная.
- Генерализованная.
Наиболее легкой считается рудиментарная форма, при которой высыпания очень скудные и мелкие, зачастую ограничиваются лишь пятнышками и папулами. При геморрагическом варианте в пузырьках скапливается кровянистое содержимое, появляются петехии, экхимозы (кожные кровоизлияния). Буллезная ветряная оспа характеризуется появлением больших пузырей с дряблой покрышкой, а гангренозная – очагами некроза. Генерализованная форма сопровождается поражением внутренних органов и имеет очень тяжелое течение.
Зная клиническую картину ветряной оспы и особенности течения болезни, выявить ее станет гораздо легче.
Заболевание приходится дифференцировать от других инфекций с высыпаниями на коже. К ним относят следующие состояния:
- Простой герпес (генерализованная форма).
- Буллезные дерматозы.
- Истинная экзема.
- Врожденный сифилис.
- Пиодермия.
Это основное, с чем можно спутать ветрянку у ребенка. Натуральная оспа, которая в настоящее время считается побежденной, как элемент дифференциальной диагностики уже не актуальна.
Генерализованная инфекция, вызванная вирусом простого герпеса, может напоминать ветрянку синдромом интоксикации, высыпаниями пузырькового типа и распространенностью поражения. Однако в этом случае характерна высокая лихорадка, которая возникает после высыпаний. А последние чаще всего сгруппированы в определенных участках тела (вокруг рта и носа, на половых органах). Состояние при типичной ветряной оспе значительно легче.
Кожные заболевания, при которых появляются пузыри, называются буллезными дерматозами. К ним относят пузырчатку, герпетиформный дерматит Дюринга, синдром Лайелла. Они также сопровождаются лихорадкой, интоксикацией и поражением слизистых оболочек. Но буллезные дерматозы имеют и существенные отличия:
Некоторые состояния, особенно синдром Лайелла, характеризуются тяжелым состоянием пациента, обезвоживанием и дисфункцией внутренних органов.
Перепутать ветряную оспу, особенно атипичную форму, с буллезными дерматозами значительно легче. Но врач всегда сможет отличить указанные состояния.
Диагностические ошибки вероятны и при истинной экземе, которая сопровождается пузырьковыми высыпаниями и образованием корочек. Ее отличия от ветряной оспы заключаются в следующем:
- Нет эпидемической распространенности.
- Чаще всего профессиональный характер.
- Нормальная температура тела.
- Сгруппированные высыпания локализуются на открытых участках тела.
- Быстро образуются обширные мокнущие поверхности.
- Выражен кожный зуд.
Экзема вызывается не вирусами, а бактериями или возникает в результате контакта с аллергенами. Она никогда не приобретает распространенный характер.
Еще одно состояние, с которым необходимо дифференцировать ветрянку у детей раннего возраста – это врожденный сифилис. Он имеет следующие отличия:
- Сыпь обычно пятнистая или буллезная.
- Элементы чаще всего локализованы на ладонях и подошвах, вокруг рта.
- У многих детей появляется насморк с кровянистыми выделениями.
Точно поставить диагноз позволяет лабораторное исследование – при соскобе с патологических очагов выявляют специфического возбудителя болезни – бледную трепонему.
Ветрянку, осложнившуюся присоединением бактериальной флоры, следует отличать и от первичной стафилококковой пиодермии. В таких случаях гнойнички расположены в основном на открытых участках кожи, болезнь не сопровождается интоксикацией и зачастую имеет упорное длительное течение.
Состояния, с которыми путают ветряную оспу у детей, достаточно разнообразны. Но постановка диагноза – это задача врача. Только специалист знает все особенности болезни и способен отличить ее от другой патологии.
источник
Скарлатина– острое инфекционное заболевание, характеризующееся триадой синдромов: интоксикация
мелкоточечная (розеолезной) сыпью на коже
Этиология. Возбудитель скарлатины – В – гемолитический стрептококк группы А, насчитывающий 80 серологических типов.
Особенности возбудителя скарлатины:
· Хорошо переносит замораживание
· Месяцами сохраняется в высушенном виде
· При нагревании +70гр.С, в течении часа не теряет жизнедеятельности
· Очень чувствителен к воздействию любых дезинфицирующих средств и антибиотиков
· В процессе жизнедеятельности вырабатывает экзотоксин, состоящий из 2-х фракций – собственно токсин и аллерген
Под воздействием экзотоксина у больных скарлатиной вырабатывается антитоксический иммунитет и при повторном инфицировании стрептококком возникает не скарлатина, а другие стрептококковые инфекции: ангина, сепсис и др.
Основной источник инфекции:
· Больной скарлатиной любой формой – 10 дней
· Больные взрослые и дети – ангиной стрептококковой этиологии
· Носители стрептококковой инфекции – в некоторых случаях
· Контактно-бытовой:через посуду и игрушки, белье которым пользуется больной, через третьих лиц
Восприимчивость – 0,4 (из 100 бывших в контакте заболевают 40). Дети до 6 месяцев скарлатиной не болеют, до одного года редко, чаще болеют дети с 2, 7, 9 лет. Старше 15 лет и у взрослых встречается редко из=за бытовой иммунизации (в результате предшествующих встреч с маловирусными ттаммами стрептококка)
Иммунитет — стойкий антитоксический
Стрептококк попадает в организм через миндалины (реже через поврежденную кожу – раневая или ожоговая скарлатина). Слизистую матки – после родовая скарлатина.
Развитие болезни связано с токсическим, аллергическим и септическим действием возбудителя.
На месте проникновения возникает некретические и воспалительные изменения.
Токсин вызывает симптомы общей интоксикации.
Токсикоз обычно отмечается во всех случаях скарлатины в первые 2 – 4 дня болезни.к концу 1=ой, начале 2-ой недели начинает вырабатываться антитоксический иммунитет. На продукты распада микроба (аллергены микробного происхождения).
Наступает инфекционная аллергия (проявляющаяся на 2 – 3 неделе в виде аллергических волн с повышением температуры, аллергией, нефритом).
Затем развивается септический компонент патогенеза: некротическая ангина, лимфаденит, гнойный отит, мастоидит, артрит и др.
Это три линии патогенеза: токсическая, аллергическая и септическая.
Клиника: инкубационный период от 2 – 7 дней.
Характерная черта скарлатины – быстрое формирование к концу 1-х суток всех основных синдромов болезни – интоксикации, воспаления в месте входных ворот и в региональных лимфоузлах, кожных изменений.
Заболевание, развивается остро, повышается температура, нарушается самочувствие.
Синдром интоксикации проявляется повышением температуры, нарушением самочувствия, головной болью, отказом от еды, болью в горле. Часто бывает рвота, даже при легких формах болезни.
Через несколько часов появляется розовая или красная мелкоточечная сыпь на гиперемированном фоне кожи, сыпь быстро распространяется по всему телу. При надавливании сыпь исчезает.Характерна для скарлатины мелкоточечная сыпь на гиперемированном фоне кожи.
Более насыщенная сыпь отмечается на боковой поверхности туловища, внизу живота, на сгибательных поверхностях конечностей, особенно в естественных складках кожи. Сыпь обычно держится – 3 – 7 дней, исчезая, она не оставляет пигментации. Но оставляет крупнопластинчатое шелушение.
«Скартинозная бабочка» на лице сыпь особенно густо располагается на щеках, которые становятся ярко-красными: особенно оттеняя бледный, на покрытой сыпью носогубный треугольник.
Могут быть точечные кровоизлияния – петехии. Дермографизм белый, отчетливый.. при надавливании пальцем сыпь исчезает.
Характерно крупнопластинчатое шелушение, особенно на кистях, но может быть и мелкое, отрубьевидное.
Ангина — постоянный синдром при скарлатине, с первых часов болезни.
Отмечается боль в горле, «пылающий зев»: яркая гиперемия миндалин, дужек, мягкого меба, отграниченная по краю твердого неба.
Ангина может быть катаральной, фолликулярной, лакунарной, некротической.
Катаральная и фолликулярная проходят через 4 – 5 дней, некротическая – в течении 7 – 10 дней.
Отмечается увеличение и болезненность региональных (тонзиллярных) лимфатических узлов (подчелюстных и переднешейных).язык а первые 2 -3 дня болезни обложен, суховат.в дальнейшем язык очищается, приобретает сосочковый характер – малиновый, «земляничный язык».
Легкие формы скарлатины могут протекать при нормальной температуры, без выраженной интоксикации.
При тяжелых формах всегда наблюдается высокая температура (до 39-40гр.С), вялость сонливость.
В легких случаях температура нормализуется через 2 – 3 дня, а в тяжелых – после 7 – 9 дня от начала болезни.
Сердечно-сосудистые изменения при скарлатине проявляются в виде тахикардии на 1-ой неделе болезни, затем брадикардией, аритмией, приглушением тонов сердца, систолическим шумом, иногда расширением грани сердца. Это «скартинозное сердце».
Признаки «скартинозного сердце».исчезают через 2 – 3 недели без специального лечения.
Анализ крови: лейкоцитоз, нейтрофильный, ускоренная СОЭ.
| Тип | Тяжесть | Течение |
| Типичные формы | Легкие | Без аллергических волн и осложнений |
| Среднетяжелая | С аллергическими волнами | |
| Тяжелая форма | С осложнениями: а)аллергического характера (нефрит, биновит, лимфаденит Б) гнойники | |
| Атипичные формы: стертые гипертоксические | Абортивное течение |
Типичные – когда есть триада синдромов: легкие, средней тяжести, тяжелые
1. экстрабуккальные – ожоговая, послеродовая, раневая, отсутствует ангина.
2. стертые формы – когда симптомы скарлатины выражены очень слабо.
3. скарлатинозная ангина – когда нет типичной сыпи.
Легкие случаи составляют в настоящее время 90% всех случаев скарлатины, сопровождаются, как правило, катаральной ангиной, температура не выше 39гр.С, рвота однократная или отсутствует.
Сыпь может быть неяркой и необильной .лейкоцитоз незначительный, СОЭ ускорена. Все симптомы держатся 4 – 5 дней.
Среднетяжелая форма – выраженная интоксикация, температура выше 39гр.С, повторная рвота, головная боль, слабость, бред во сне.
Ангина лакунарно-фолликулярная, иногда поверхностными некрозами.
Длительность симптомов 7 – 9 дней.
Тяжелые формы: в настоящее время практически не встречаются.
Осложнения: они могут быть бактериальные и аллергические.
1. Бактериальные ранние– отит,
2. Поздним аллергическим осложнением на 3 – 4 неделе.
Лечение. Больных легкой формой скарлатины проводят лечение в домашних условиях.
Больные среднетяжелыми и тяжелыми формами скарлатины госпитализируются в специальные отделения.
Отделения для больных должны состоять из маленьких боксов на – 2 – 3 койки и заполнение должно быть одномоментными (в течении 1 – 2 дней). Больных осложненными формами необходимо изолировать в отдельные боксы. Ношение масок и смена халатов для персонала обязательно.
1. постельный режим назначается на 5 – 7 дней.
2. для раннего выявления возможного нефрита проводят повторные исследования мочи.
3.диета щадящая с ограничением соли натрия, обогощенная солями калия и гипоаллергенная на 3 недели.
В первые дни – обильное теплое питье, полужидкая пища (суп, каша, кисель).
4.назначить антибиотики – предупреждает осложнения, сокращает заразительный период, сокращает число аллергических реакций. Длительность курса 5 – 7 дней. Пинициллин.
Выписка из больницы не ранее, чем 11-й день от начала заболевания.
1. Раннее выявление и изоляция больного на 10 дней с момента заболевания. В детское учреждение ребенка моложе 9 лет можно допускать через 22 дня от начала заболевания.
2. экстренное извещение в ЦГСЭН.
4. За детьми ведется наблюдение
5. влажная уборка и проветривание помещения.
Заключительная дезинфекция в очаге не проводится..
Ветряная оспа – инфекционное заболевание, характерезующееся синдромом везикулезной сыпи на коже, слизистых и волосистой части головы, незначительной интоксикацией.
Этиология. Возбудитель – вирус, содержащий ДНК, очень нестойкий во внешней среде. Он легко рассеивается и летуч (переносится с потоком воздуха в соседние помещения и на верхние этажи).
Эпидемиология. Источник инфицирования – больные ветряной оспой и опоясывающим герпесом.
Больной заразен начиная с последних (1 — 2)дней инкубационного периода и в течении и 5 дней после последних высыпаний.
П.П. заражение происходит воздушно-капельным путем.
Восприимчивостьк ветряной оспе почти 100%. Врожденный иммунитет до 6 месяцев жизни.
Иммунитет после перенесенной инфекции стойкий.
Клиника. Инкубационный период с 11 до 21 дня.
Продромальные явления могут быть не выражены.
Чаще всего болезнь начинается с появления сыпи на лице, волосистой части головы, туловища и в меньшей степени на слизистых оболочках, что сопровождается повышением температуры тела, нарушением самочувствия, снижением аппетита, головной болью.
Ветряночная сыпь имеет вид сначала мелкого пятна или возвышается над кожей папула, которая очень быстро в течении нескольких часов превращается в пузырьки с прозрачным содержанием — везикулы.
Ветряночные пузырьки напоминают капельку росы, они сохраняются 1 – 2 дня и подсыхают в поверхностную бурую корочку, которые, отпадая, не оставляют следов. Высыпания происходят не одновременно, а отдельными толчками, через 1 – 2 дня и это создает ложный полиморфизм сыпи. На коже одновременно имеются свежие ее элементы (пятна, папулы, везикулы) и корочки. При каждом новом высыпании отмечается – подъем температуры. Сыпь сопровождается зудом. Общая продолжительность высыпания колебается от 2 -3 до 7 – 8 дней.
Анализ крови: лейкопения, относительный лимфоцитоз.
Выявляют типичную и атипичную ветряную оспу.
Типичная – делится по тяжести на легкую, средней тяжести и тяжелую.
Легкая форма характеризуется повышением температуры тела до 39гр.С, симптомом интоксикации выражены умеренно, высыпания обильные, в том числе и на слизистых оболочках.
При тяжелых формах отмечается высокая температура тела до 39,5 – 40гр.С, высыпания очень обильные, крупные, застывшие в одной стадии развития. На высоте заболевания возможен нейротоксикоз с судорожным синдромом и менингоэнцефалическими реакциями.
Атипичная ветряная оспа.
Рудиментарная — проявляется розволезно-папулезными высыпаниями и единичными недоразвитыми везикулами.
Геморрагическая и гаргенознаяформы встречаются очень редко у истощенных.
Генерализованная форма (висцеральная) может быть у грудных детей и детей, ослабленных тяжелыми заболеваниями и получающие стероидные гормоны , цитостатики, лучевую терапию.
Наиболее грозное – энцефалит. Если ветряночные пузырьки высыпает на слизистой гортани и голосовых связок возникает ветряночный круп.
Может присоединиться вторичная инфекция – пиодермия, абсцессы, флегмоны лимфаденит, стоматиты.
Лечение. Средств этитропной терапии нет. Постельный режим в период высыпания.
Следует коротко стрич ногти, соблюдать строжайшую гигиену. Ежедневная смена нательного и постельного белья.
Прижигание элементов сыпи спиртовым раствором, бриллиантовой зелени, 1 – 2%, и 5%, раствором перманганата калия. В течении дня смазывание можно проводить 2 – 3 раза. при небольшом поражении слизистых – полоскание рта после еды.
При тяжелой ветряной оспе, кроме местного лечения, показано обильное питье, при необходимости инфузионная терапия – глюкоза.
При значительном поражении слизистой рта, пища должна быть умеренно теплой, механически и химически щадящей.
При осложнение назначают антибиотики.
· изоляция больного при появлении первых пузырьков, и 5 дней после последнего высыпания.
В больные заразны до 9-го дня болезни в больнице их помещают в мельцерованный бокс, заклеенный.
· Экстренное извещение в ЦГСЭН Карантин на 21 день. карантину подлежат дети только до 7 лет. Эти же меры применяются к больным опоясывающим герпесом.
· Влажная уборка и проветривание
· Переболевшие допускаются в детское учреждение после отпадания корочек.
Дата добавления: 2016-09-06 ; просмотров: 830 | Нарушение авторских прав
источник
До открытия антибиотиков скарлатина считалась смертельно опасной болезнью для ребенка. Но и сейчас, в начале ХХІ века, педиатры очень внимательно относятся к появлению любой сыпи на теле ребенка, ведь поздняя диагностика скарлатины чревата очень серьезным течением болезни и весьма серьезными осложнениями.
Скарлатина всегда начинается остро – с высокой температуры и боли в горле. И первая мысль, которая приходит маме в голову – ангина. Но уже спустя несколько часов после начала заболевания ребенок покрывается характерной для скарлатины сыпью: на покрасневшей коже (общий фон) появляются многочисленные очень мелкие красные точки. Сыпь очень быстро распространяется по телу, больше всего поражаются боковые поверхности туловища, сгибы рук и ног. Стрептококки (возбудители скарлатины) очень агрессивно ведут себя по отношению к поверхностному слою кожи, буквально убивая его. Поэтому кожа, пораженная сыпью на ощупь очень сухая, напоминает наждачную бумагу.
Одна из самых характерных для скарлатины примет — это свободный от сыпи носогубный треугольник, выделяющийся белым пятном на фоне ярко-красных щек. Язык при скарлатине тоже ярко-малиновый, на нем хорошо заметны сильно увеличившиеся сосочки. В горле – самая настоящая ангина: все красного цвета, воспалено, миндалины покрыты гнойным налетом.
Впрочем, если заражение скарлатиной произошло через какую-либо ранку на коже, стрептококки не добираются до горла. В этом случае все остальные симптомы остаются прежними.
Скарлатина легко (по крайней мере для непрофессионала или врача-двоечника) путается с краснухой и корью. И эта ошибка может очень дорого обойтись ребенку: ведь виновниками возникновения кори и краснухи являются вирусы, для борьбы с которыми существует одно средство – иммунитет собственного организма. Для борьбы со скарлатиной нужны антибиотики. Если не назначить их вовремя, неправильно диагностировав болезнь, можно поставить жизнь и здоровье ребенка под серьезную угрозу.
Как мы уж говорили, до изобретения антибиотиков скарлатина считалась смертельно опасной болезнью, ежегодно уносившей сотни и тысячи детских жизней. Выжившие благодаря своему иммунитету дети нередко получали тяжелые осложнения, поражавшие прежде всего сердце (ревматизм) и почки (гломерулонефрит). Поэтому, отметив у ребенка высокую температуру, боли в горле и появление характерной сыпи, немедленно обратись к доктору!
К счастью, стрептококки, вызывающие скарлатину, очень чувствительны к антибиотикам и примерно через сутки (а иногда и раньше) после начала лечения у ребенка уже наблюдается значительное улучшение самочувствия. Самое распространенное лекарство для лечения скарлатины – пенициллин. Если у малыша непереносимость этого препарата – не беда, пенициллин легко заменяется на другое, не менее эффективное лекарство. Лечение обычно проходит на дому, без госпитализации ребенка.
Очень важно! Если ребенку после начала лечения быстро стало лучше, ни в коем случае не отменяется лечение антибиотиками! Стрептококк — очень коварная бактерия и в случае прерванного лечения запросто может привести ребенка к очень тяжелым осложнениям. Не рискуйте здоровьем малыша!
Характерная для скарлатины стадия выздоровления – это активное шелушение кожи, буквально отпадание умерших под воздействием эритротоксина (продукта жизнедеятельности стрептококка) клеток поверхностного слоя кожи. Шелушение обычно начинается на лице, затем – на туловище, кистях и стопах.
При вовремя начатом лечении ребенок уже на десятый день может уже выходить гулять. Но не общаться при этом с детьми! К выходу в школу или детский сад дети готовы не менее, чем через три недели после начала болезни. Дело в том, что в течение всего этого времени организм ребенка очень чувствителен к новым атакам стрептококка и, если ребенок окажется настолько невезучим, что встретит на детской площадке друга, который поделится с ним свеженькой порцией стрептококков, осложнений, увы, не избежать. Поэтому наберитесь терпения и выдержите трехнедельный карантин.
Возможно ли повторное заражение скарлатиной?
В организме ребенка по отношению к тем формам стрептококка, которые вызывают скарлатину (как известно, существует несколько сотен видов стрептококка, вызывающих самые разные заболевания, наиболее распространенные – ангина, ревматизм, гломерулонефрит, рожистое воспаление и т.д.) вырабатывается стойкий иммунитет. Но! Очень активные антибиотики, которыми лечится скарлатина, иногда так быстро расправляются с болезнью, что иммунная система малыша не успевает выработать антитела. В этом случае возможно повторное заражение скарлатиной. Впрочем, во второй раз болезнь протекает значительно легче.
В каком возрасте можно заразиться скарлатиной?
Обычно (около 90% всех заболевших) скарлатиной болеют дети в возрасте от годика до 16 лет. На первом году жизни от заражения скарлатиной малышу берегут мамины антитела, после 16 здоровый организм уже достаточно устойчив по отношению к этой форме стрептококка.
источник
Фото: Andrew Krasovitckii / Shutterstock.com
Детские инфекции, протекающие с сыпью на теле, описываются схожей клинической картиной и внешними признаками. Дифференцировать заболевания бывает непросто, и ветряная оспа не является исключением. Болезни, похожие на ветрянку, в подавляющем большинстве случаев относятся к вирусным инфекциям. Проводят дифференциальную диагностику с вирусом Коксаки или турецкой ветрянкой, краснухой, корью, скарлатиной, почесухой, стрептодермией и другими кожными проявлениями различных заболеваний.
Перечень заболеваний, похожих на ветрянку, включает в себя следующие патологии:
Классическая ветряная оспа, как правило, не вызывает затруднений в диагностике, но ее типичное течение встречается не всегда. Такие разновидности, как рудиментарная форма, пустулезная, а также сыпь, предшествующая ветряной оспе могут привести к неверной трактовке диагноза.
Классическая ветряная оспа развивается до 21 дня от момента контакта с больным человеком. Ветрянка в подавляющем большинстве случаев имеет легкое течение. Дети с 3 до 8 лет, как правило, переносят ветряную оспу. В таком возрасте инфекция протекает легко, чем старше ребенок, тем тяжелее он переносит болезнь. У взрослых также инфекция протекает тяжелее.
Первые симптомы болезни похожи на другие вирусные инфекции или ОРЗ у детей. Головная боль, небольшая температура, высыпания на теле, ухудшение аппетита – эти симптомы похожи между собой при различных инфекционных заболеваниях. Далее, картина различных болезней протекает чаще по-разному.
При ветряной оспе на фоне высокой температуры появляются высыпания. Следующие высыпания появляются также на фоне повышения температуры – толчкообразно. Такой признак не характерен для других инфекций. Кроме того, особенностью болезни является появление предварительной сыпи, которая очень похожа на кореподобную или скарлатиноподобную. Эта сыпь проходит бесследно, а затем формируются классические ветряночные высыпания.
Для типичной формы ветряной оспы характерны:
- возникновение розовых пятен, которые быстро трансформируются в папулы и пузырьки, диаметром до 5 мм;
- пузырьки состоят из одной камеры, окружены красным ободком;
- сыпь локализуется на лице, голове, туловище и конечностях, кожа ладоней и подошв также вовлекается в процесс;
- новые элементы сыпи образуются каждые 1-2 дня;
- на слизистой оболочке полости рта также появляются пузырьки, но количество их единично и не вызывает существенного дискомфорта;
- для высыпаний характерен зуд;
- пузырьки довольно быстро подсыхают с образованием корочки коричневого цвета;
- рубцы после ветряночной сыпи не остаются, этот процесс возможен только при тяжелых формах или при насильном удалении корочек;
- температура при легкой форме ветрянки достигает отметки 38,5°С, переносится детьми легко, снижается классическими медикаментами.
Главным отличием ветрянки от других инфекций является, так называемый ложный полиморфизм: для него характерно одновременное наличие и пятен, и пузырьков, и корочек. Другие болезни описываются одноэтапностью морфологических элементов сыпи: сначала возникают пятна, затем пузырьки одновременно на всех кожных покровах.
Вирус Коксаки у детей является причиной ОРВИ в эпидемический сезон наиболее часто. Сыпь при энтеровирусной инфекции похожа на ветряную оспу. Но данный вирус может вызывать различные клинические явления у разных детей. Если у одного ребенка развивается диарея, то у другого регистрируют герпангину. В этом и заключается особенность вируса Коксаки и Экхо.
Энтеровирусы поражают многие органы и системы организма: кишечник, нервную систему, миндалины, слизистые оболочки, кожу, поджелудочную железу, почки. Вирус ветряной оспы не похож по своему механизму действия на вирус Коксаки, однако, поражение кожных покровов имеет массу сходств. Сыпь проходит стадии пятна, папулы и пузырька, локализация также совпадает с ветрянкой.
Основными отличиями являются:
- при энтеровирусной инфекции сыпь возникает стадийно: сначала появляются пятна, затем пузырьки на всех участках кожи;
- после окончания появления новых высыпаний кожа слущивается и слазит;
- в процесс вовлекаются ногти;
- болезнь в отличие от ветрянки протекает тяжело и с очень высокой температурой, тяжело поддающейся купированию медикаментами;
- лихорадка удерживается стабильно на протяжении нескольких дней и не связана с появлением новых высыпаний;
- высыпания во рту более обильны и часто развивается герпангина.
Красное горло при ветрянке встречается очень редко, обычно данный признак свидетельствует о другой инфекции, в частности от герпангине.
В настоящее время корь не является заболеванием, которое часто встречается среди детей младшего возраста ввиду массовой вакцинации. Корь, а также краснуха, ветрянка имеют сходство на начальных стадиях, а также при рудиментарной форме ветряной оспы.
Нарастающее число отказов от прививок, нестабильность экономики приводят к возрастанию актуальности этой болезни. Краснуха, эпид.паротит, корь и ветрянка являются вакциноуправляемыми инфекциями, но прививка от ветрянки не входит в список обязательных прививок, поэтому часто регистрируется среди детей.
Корь чаще возникает у взрослых людей и требует дифференциальной диагностики с ветряной оспой.
Отличия кори от ветряной оспы:
- коревая сыпь возникает только на 4-5 день от начала болезни;
- пятна при сыпи довольно крупные, яркие;
- пузырьки не характерны;
- характерна анатомическая этапность: сначала элементы появляются на лице, затем на туловище и конечностях;
- исчезновение сыпи сопровождается пигментацией и шелушением.
Кроме того, в полости рта, напротив моляров возникают характерные белые пятна, слизистая оболочка гиперемирована.
Скарлатина, как инфекция, похожая на ветрянку, подвергается особому вниманию, так как начало ветряной оспы сопровождается появлением очень похожей сыпи. Основными отличиями инфекций являются:
- при скарлатине в процесс вовлекаются миндалины;
- сыпь мелкоточечная сливная, в частности, складки кожи имеют ярко-выраженное покраснение;
- румянец щек;
- помимо складок, сыпь локализуется на боковых поверхностях туловища, сгибательных поверхностях рук и ног.
В процесс вовлекаются сердце, почки и суставы.
Сыпь при скарлатине проходит без следа, но наблюдается шелушение.
Такая болезнь, похожая на ветрянку, как краснуха является одной из патологий, создающей трудности при диагностике. Рудиментарная форма ветрянки может протекать со схожими внешними признаками.
Рудиментарная ветрянка и краснуха схожи морфологическими элементами сыпи — пятнами. Многих молодых родителей интересует вопрос: ветрянка и краснуха – это одно и тоже или нет. Заболевания инициированы различными возбудителями и являются разными нозоформами.
Рудиментарная форма ветряной оспы считается атипичной формой заболевания, которая не похожа на классическое течение инфекции. Она возникает при введении профилактической дозы антител контактному человеку. При создании пассивного иммунитета во время заражения ветряной оспой, у пациента развивается стёртая клинка, похожая на некоторые другие инфекции.
Чем отличается ветрянка от краснухи:
- краснушная сыпь возникает в первый день заболевания;
- пятна располагаются по всему телу;
- на лице, спине, ягодицах, разгибательной поверхности рук и ног сыпи особенно много;
- высыпания полностью исчезают через 3-4 суток.
Так как отличить ветрянку от краснухи по внешним признакам сложно, прибегают к ПЦР-методике. Анализы на антитела в начале болезни не будут положительными и не помогут в диагностике.
Бактериальные инфекции нечасто имеют сходство с вирусными поражениями кожи. Однако стрептококк может привести к клинической картине, имеющей массу сходств с ветрянкой, поэтому специалисты проводят дифференциальную диагностику со стрептодермией. То, что похоже на ветрянку пустулезной формы, как правило, сравнивают с бактериальными инфекциями, поражающими кожные покровы, в частности, со стрептококковым импетиго.
Основными отличиями считают следующие:
- покрышка пузырьков не является напряженной и плотной;
- содержимое везикул очень быстро нагнаивается;
- вскрывшиеся пузыри формируют эрозии;
- корочки имеют характерный желтый цвет.
Лихорадка и выраженные симптомы интоксикации для стрептодермии не характерны. При выполнении посева обнаруживают стрептококки.
Среди патологии кожных покровов нередко регистрируется строфулюс или детская почесуха. Заболевание имеет аллергическое происхождение, не сопровождается высокой температурой, однако, сыпь имеет сходство с ветрянкой.
Отличиями почесухи от ветрянки являются:
- очень сильный зуд;
- полость рта в процесс не вовлекается;
- большинство папул формируются в районе конечностей, спины и ягодиц ребенка.
Помимо перечисленного, ветрянка может быть похожа на укусы насекомых. Для ветряной оспы характерна зимне-весенняя сезонность, а для насекомых – летне-осенняя. Иногда редкие случаи ветрянки начинают регистрировать осенью, тогда и требуется дифференциальная диагностика. При укусах не наблюдается лихорадка, а также поражаются только открытые участки тела.
Чтобы упростить процесс диагностики, врачи не рекомендуют обрабатывать сыпь красящими антисептиками до приема у специалиста. Нередко ветрянку мажут зеленым, красным или синим антисептиком (фукорцин, зеленка, синька), что приводит к затруднению изучения морфологических элементов.
источник
Привет все! Сегодня открываем новую тему: «Симптомы краснухи у детей». Почему такое внимание уделяется именно этому недугу? Да потому что, если этой болезнью заражается беременная женщина, есть опасность рождения неполноценного малыша.
У взрослых заражение может произойти от простого контакта с носителем вируса, у детей через игрушки, которые они всегда тянут в рот. Больной человек уже за неделю до красных высыпаний на коже считается очень опасным для всех.
Первые симптомы — это как у ОРЗ, поднимается температура, появляются насморк и сухой кашель, потом появляется сыпь и больному становится… легче. Сыпью может покрыться лицо, а также шея на 11 — 23 день. Но если уж она появилась, то всего за несколько часов, охватывает все тело.
Сыпь гуще проявляется на сгибах ручек, ножек, на спинке, ягодицах.
Краснушные высыпания имеют розовый цвет, округлую форму, диаметром от 2 до 5 мм, отдельные пятнышки не смыкаются друг с другом.
Высыпания сохраняется на теле от 1 до 3 дней, затем бледнеют и пропадают. В начальной стадии температура невысокая, а после появления пятнышек подскакивает до 38,5—39 градусов.
Заболевший человек ощущает недомогание. У него начинаются
- головные боли,
- снижается аппетит,
- наблюдается покраснение зева,
- появляется небольшой насморк
- сухой кашель
Даже если нет пятнышек, но как появляется утолщение лимфы (особенно у беременных женщин) на затылке, за ушами, на шее, при нажимании на которые появляется боль, необходимо бить тревогу.
При отсутствии особого вида иммунитета, заразная краснуха появляется в 90% случаев, поэтому, надо быть очень внимательными.
Первую прививку от краснухи и других болезней с высыпаниями малыши получают, когда им исполнится 1 год. А что делать родителям, если дитя заболело до года?
Такие случаи встречаются крайне редко, так как малыш получает антитела от матери. Но если дама до беременности не имела иммунитета от вируса краснухи, то в случае заражения малыша до года, у него может произойти молниеносное течение с сильными судорогами и другими серьезнейшими осложнениями.
Если такие дети переболевают без осложнений, то приобретают к ней пожизненный иммунитет.
Краснуху можно спутать с таким заболеванием, как корь. Симптомы очень похожи, но при кори яркие пятна на теле сливаются между собой. У привитых детей корь не появляется.
Поэтому профилактикой таких заболеваний является прививка!
Доктор Комаровский предупреждает женщин, которые собираются стать мамами: наибольшую опасность этот недуг представляет для тех женщин, которые находятся на самых ранних сроках беременности. Малыши могут родиться с патологиями или не родиться совсем.
Лечение краснухи чаще всего проводится дома. Как лечить:
- соблюдать постельный режим;
- давать ребенку больше тёплого питья;
- придерживаться диеты;
- принимать лекарства, назначенные врачом.
Многие родители интересуются: можно ли купать детей? Можно, если нет кашля, температуры, насморка.
Ветрянка также сопровождается высокой температурой, высыпаниями, но в виде отдельных пузырьков, которые вызывают сильный зуд, что особенно беспокоит детей. О собственном опыте по борьбе с ветрянкой я уже писал «ЗДЕСЬ»
У детей может появиться аллергическая сыпь, которую можно спутать с инфекционными заболеваниями. Такая сыпь также вызывает сильный зуд, поэтому, важно как можно скорее выявить причину аллергии.
Еще одно заболевание с высыпаниями – это скарлатина. Как ее узнать? Образуются ярко-красные пятнышки, охватывающие большую часть тела малыша, а в складках в области шеи, коленях, на локтях в паху, подмышках появляются красные полосы.
При тяжелых случаях возможна высокая температура, тошнота, рвота, шишечки на языке красного цвета, лимфатические узлы утолщаются.
В заключение видео на заданную тему с Еленой Малышевой «Краснуха. Как избежать последствий детской болезни». Очень толковая передача. Посмотрите обязательно!
Ну вот, уважаемые читатели! Вместе с вами мы научились различать самые верные признаки некоторых неприятных болезней у ребятни. Покажите эту статью своим знакомым, у кого есть маленькие детки, пусть они тоже будут вооружены такими знаниями, а лучше подпишитесь, чтобы первыми узнавать приемы лечения разных недугов.
В конце статьи по традиции мы занимаемся активизацией мозгового кровообращения. Для чего встречаемся с другом моего детства инспектором Варнике.
источник
Всякое инфекционное заболевание имеет свою типичную картину протекания со специфическими признаками, по которым специалист всегда может его распознать. Но в то же время кожная сыпь на разных стадиях имеет большое сходство при различных инфекциях, что и является причиной диагностических ошибок. Чтобы понять, с чем можно спутать ветрянку, выделим типичные признаки ветряной оспы и её отличия от других заболеваний.
Ветряная оспа проходит несколько стадий с характерными признаками:
- Период инкубации от контакта до первых симптомов — самый длительный из всех инфекций, от 10 до 21 дня.
- Продромальный период от первых симптомов до начала высыпаний занимает от нескольких часов до суток. Общее ухудшение состояния: повышение температуры тела и озноб, головная боль и слабость, как у всех болезней. Вслед за этим появляются красные пятна по всему телу, быстро переходящие в папулы, очень похожие на другие инфекционные заболевания.
- Острый период – высокая температура (до 38,5 о С и выше) на пике высыпаний, их может быть 2-3 волны, и каждая сопровождается новым подъемом температуры, затем спадом на 1-2 дня между волнами в отличие от всех других болезней, при которых температура держится стабильно высокой или повышается вечером и ночью.
- Зуд от сыпи присутствует практически при любых заболеваниях, степень его зависит от индивидуальной чувствительности организма.
- Сыпь быстро развивается из пятна сначала в папулу (бугорок), затем в однокамерный водянистый пузырёк (везикулу) с красным ободком – это типичный элемент сыпи при ветрянке. Такие прыщики или волдыри образуются через несколько часов от появления пятен или на следующий день. По ним и распознают ветряную оспу.
- Дальше волдыри подсыхают, превращаются в корочки и отпадают без следа. Выздоровление наступает, когда отпадает последняя корочка, через 3-5 дней.
- Главное отличие от других инфекций – это картина полиморфизма ветряночной сыпи, когда за счёт волн видны одновременно все элементы — пятна, папулы, везикулы и корочки. При всякой другой инфекции высыпания возникают одновременно, картина однородна.
Как видим, бывают случаи, когда появляются прыщи как при ветрянке, но не ветрянка, и необходимо их дифференцировать.
Рассмотрим обзорно основные болезни, похожие на ветрянку, чтобы отделить сходство и различие в их протекании.
Энтеровирусная инфекция – на всём теле выступает сыпь похожая на ветрянку, со всеми стадиями и с характерным зудом. Но кроме головы, конечностей и туловища поражаются в большой степени рот и горло, а также ногти, ладони и подошвы. При подсыхании наблюдается облезание кожи. Протекание болезни тяжелое, высокая температура трудно сбивается и держится несколько дней. Отсутствует полиморфизм. При локализации во рту развивается герпангина.
Корь – высыпания крайне похожи на ветрянку в начале болезни, но красные пятна крупнее и ярче, появляются на 4-5 день и не переходят в пузырьки. Этапное проявление сыпи – сначала за ушами и на лице, затем спускается на туловище и конечности. После исчезновения пятен наблюдается шелушение кожи. Во рту появляются характерные пятна белого цвета.
Скарлатина – точечная красная сыпь, похожая на ветрянку в её начале. Преимущественно поражаются складки кожи, бока туловища, сгибы конечностей, присоединяются миндалины. Наблюдается румянец щек. Сыпь проходит без следа, с шелушением кожи.
Краснуха– заболевание, с которым легко спутать рудиментарную ветрянку у детей. Появление пятен при краснухе происходит в первый день заболевания, особенно на лице, спине, сгибах конечностей, ягодицах. Проходят через 3-4 дня окончательно. Для дифференциальной диагностики используют ПЦР-метод.
Стрептодермия – стрептококковая инфекция с сыпью, как при ветрянке. Пузырьки имеют мутное содержимое и гной, как пустулы при осложненной форме ветряной оспы. Образуют корочки желтого цвета, от больших пузырей остаются эрозии.
Строфулюс или почесуха, детская болезнь похожая на ветрянку. Пятна выступают на поясничной и ягодичной областях, на конечностях, но никогда не появляются на голове и лице, на слизистых. Проходит без лихорадки, но с сильным зудом.
Простой герпес – высыпания пузырькового типа группируются вокруг рта, носа и на интимных органах, после чего поднимается высокая температура. Болезнь похожа на ветрянку, но течение более тяжелое.
Пузырчатка – буллезный дерматоз аутоиммунной природы с крупными пузырями на здоровой коже, которые лопаются и оставляют мокнущие эрозии. Легко можно перепутать с ветрянкой буллезной формы. Отмечается симптом Никольского – при легком проведении пальцем верхний слой кожи отслаивается. Редко поражает лицо.
Истинная экзема – имеет происхождение не вирусное, а бактериальное или аллергическое, не передаётся контактным путём и не вызывает распространения. Температура тела в норме, присутствует кожный зуд на пораженных участках кожи – это открытые части тела, доступные для аллергена. Представляет собой пузырьковые мокнущие высыпания с образованием корочек при высыхании, с которыми можно перепутать ветрянку. Протекает с рецидивами и может перейти в хроническую форму.
Врождённый сифилис – проявляется у новорожденных детей в виде пятнистой или буллезной сыпи вокруг рта, на ладонях и подошвах. Иногда появляются кровянистые выделения из носа. Для постановки диагноза нужно лабораторное исследование соскоба с пораженного участка, только обнаружение бледной трепонемы является основанием для постановки диагноза.
Пиодермия – вызывается стафилококком, образуются гнойнички на коже. Картина схожа с присоединенной бактериальной инфекцией при ветряной оспе, протекает длительно и без явлений интоксикации.
Комариные укусы – также могут напоминать первые ветряночные пятна, но они не развиваются в пузырьки.
Как видим, существует большое количество болезней похожих, с чем можно спутать ветрянку, и диагноз должен ставить только специалист. Это еще раз подтверждает необходимость вызывать врача при появлении первых признаков, чтобы обеспечить быстрое выздоровление и не осложнить течение заболевания.
источник
Среди детских инфекций скарлатина занимает особое место. На сегодняшний день эта патология успешно лечится. Каждая мама должна знать, как отличить скарлатину от других инфекционных болезней. Это необходимо для своевременного обращения к врачу и быстрой диагностики заболевания.
Возбудителб скарлатины – бета – гемолитический стрептококк группы А. Источником инфекции является больной человек.
Дети могут заразиться при совместном посещении садика, школы, детских площадок. Чаще болезнь возникает в возрасте 2 – 12 лет. У младенцев, находящихся на грудном вскармливании, скарлатина не развивается. Это связано с наличием в их крови материнских антител.
В некоторых случаях заразиться можно от человека, который является носителем вируса. Бета – гемолитический стрептококк иногда обнаруживают у больных ангиной или назофарингитом.
Для того, чтобы распознать скарлатину и отличить ее от ветрянки, аллергии, энтеровируса и от других болезней, необходимо знать пути заражения этим заболеванием. Основным механизмом передачи является аэрозольный и воздушно-капельный пути.
Заразиться можно при нахождении в одном помещении с больным, при кашле, чихании. Также возможен алиментарный (через продукты питания) и контактно-бытовой (через игрушки, немытые руки) способы передачи скарлатины.

Данное заболевание чаще встречается в средней полосе России и районах дальнего севера. Сезонности в заражении скарлатиной не выявлено. Заболеть могут взрослые и дети в любое время года.
Скарлатина обладает высокой контагиозностью. После выздоровления формируется специфический иммунитет. Повторно заболеть скарлатиной ребенок или взрослый не может.
Инкубационный период длится от 1 до 12 дней (в среднем 2 – 7 дня).
Таким образом, ребенок становится заразным еще до появления выраженных клинических проявлений. Поэтому отличить скарлатину в инкубационном периоде от других болезней невозможно.
Для того, чтобы знать, как отличить корь или ветрянку от скарлатины, необходимо иметь представление о характерных симптомах этого заболевания. Визуально различить эти болезни способен даже непрофессионал.
В инкубационный период у больного появляются неспецифические симптомы: головные боли, слабость, утомляемость, снижение аппетита.
Для разгара заболевания характерны следующие клинические проявления:
- Повышение температуры до высоких цифр (выше 38,5 – 39 градусов).
- Боль в горле.
- Белый налет на языке, который исчезает к концу третьих суток. После этого язык очищается и становится ярко – малинового цвета.
- Увеличение шейных лимфоузлов.
- Гиперемия лица.
- Бледный носогубный треугольник.
- Мелкая красная сыпь. Она появляется на второй день, локализуется на животе, груди, в кожных складках, лице. Высыпания не появляются на ладонях и подошвах ног.

Сыпь держится в течение 4-х дней. Затем она бледнеет, у больных наблюдается отрубевидное шелушение на местах высыпаний. Особенностью сыпи при скарлатине является ее сгущение в естественных складках кожи (под коленками, в локтевых и паховых сгибах).
Скарлатину классифицируют по степени тяжести и форме заболевания. К особенностям клинических проявлений относится острое начало заболевания. На фоне полного здоровья у ребенка повышается температура, появляется головная боль, тошнота, слабость.
Еще одной характерной особенностью являются признаки фолликулярного или лакунарного тонзиллита. Поэтому на первых порах распознать скарлатину достаточно сложно. Поэтому для того, чтобы правильно определить форму и степень тяжести патологии необходимо обратиться к педиатру.
По типу заболевания выделяют следующие формы скарлатины:
- Атипичная, абортивная или стертая. В этом случае выпадает какой – либо характерный симптом болезни. В последнее время часто встречаются скарлатина без сыпи. Также может отсутствовать характерная малиновая окраска языка, шелушение кожи.
- Гипертоксическая. Характеризуется выраженной рвотой, нарушением сознания, перевозбуждением. У детей может развиться инфекционно-токсический шок.
- Геморрагическая. При этой форме болезни у пациента наблюдаются кровоизлияния на слизистых и кожных покровах. Возможно появление менингеальных симптомов.
- Экстрафарингеальная (раневая, ожоговая). Первичный очаг находится вне ротоглотки.Различают послеродовую, раневую или ожоговую скарлатину. Сыпь возникает в месте проникновения стрептококка.
Атипичные формы заболевания чаще встречаются у ослабленных детей, беременных женщин и людей с иммунодефицитом.
По степени тяжести скарлатина бывает:
- Легкой степени. Температура резко повышается выше 38 градусов. Сыпь и фарингит слабо выражены. Симптомы интоксикации отсутствуют.
- Среднетяжелой. Температура тела достигают 38 – 39 градусов. У больного появляется сильная головная боль, тахикардия, тошнота, постоянная рвота.
- Тяжелой. Это форма характеризуется фебрильной лихорадкой, судорогами, нарушением сознания. Руки и ноги у ребенка холодные, бледность носогубного треугольника ярко выражена.
Чаще встречается скарлатина легкой и среднетяжелой степени. В зависимости от преобладающих симптомов выделяют три виды тяжелой скарлатины: токсическая, септическая и токсико-септическая. Последний вид заболевания является наиболее опасным.
По течению скарлатина бывает:
- Гладкая. Патология протекает в легкой форме. Отсутствуют аллергические проявления и осложнения.
- С аллергическими волнами. У пациента наблюдается аллергическая реакция по медленному типу. Сыпь сопровождается выраженным зудом, имеются проявления конъюнктивита.
- С осложнениями. У больного развиваются осложнения со стороны внутренних органов: нефрит, миокардит, лимфаденит.
- Молниеносное. Наблюдается крайне редко. Катастрофически быстро нарастают все симптомы. Появляется угнетение сознания, вплоть до комы.

Осложнения, развившиеся после скарлатины, могут быть ранними и поздними. Ранние -развиваются в течение 7 дней после перенесенного заболевания. Поздние – через 14 – 21 день.
Для правильно диагностики заболевания важно отличить скарлатину от разных других болезней.
В первую очередь эту патологию дифференцируют от ветряной оспы, кори, краснухи, аллергической реакции, энтеровирусной инфекции. Для каждого из заболеваний характерны следующие отличительные признаки:
- Корь. Скарлатина, в отличие от кори, не имеет продромального периода. Сыпь не имеет этапности ,появляется одновременно на всей кожи. Отсутствуют пятна Филатова на слизистой щек, светобоязнь.
- Ветряная оспа. Отличить скарлатину от ветрянки достаточно легко. Ветряная оспа отличается наличие мелкой везикулезной сыпи на неизмененном фоне. При этом не бывает высокой температуры, общее состояние больного не нарушается.
- Аллергия. Для того, чтобы отличить скарлатину от аллергии, необходимо тщательно собрать анамнез. Об аллергической реакции свидетельствует имеющийся атопический дерматит, наследственная предрасположенность, отсутствие температуры и боли в горле. В этом случае улучшение наступает после приема антигистаминные препаратов.
- Энтеровирус. Отличить энтеровирусную инфекцию от скарлатины также достаточно легко. При энтеровирусе всегда появляются диарея, боли в животе. Стул при этом частый, неоформленый, с примесью слизи. У больного часто развивается обезвоживание.
Для подтверждения диагноза проводят общий анализ крови. В нем определяется ускоренное СОЭ, лейкоцитоз, увеличенное количество эозинофилов. Обязательно берут мазок из глотки на стрептококк. При скарлатине высеивается бета – гемолитический стрептококк группы А. Этот метод является основным для диагностики данной патологии.
Скарлатина относится к серьезным инфекционным заболеваниям. При своевременном обращении к врачу ее диагностика не представляет сложности. Адекватное лечение позволяет быстро нормализовать состояние больного и избежать развития осложнений.
источник