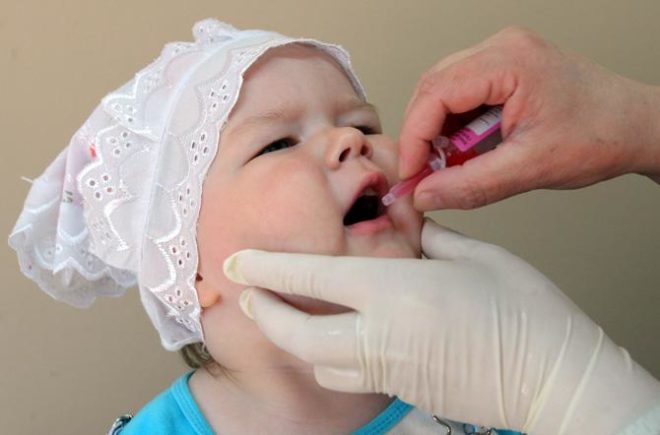
Полиомиелит – острое вирусное заболевание, поражающее нервную систему и способное привести к параличу в течение нескольких часов. Вирус попадает внутрь воздушно-капельным путем, реже через воду и еду. Репродукция происходит в лимфоузлах, из которых он переходит в кровь, ЦНС и спинной мозг.
Существует несколько клинических форм заболевания, различающихся по уровню поражения ЦНС. Каждая из них затрагивает определенные отделы спинного мозга и нервы:
Заболевание может проявляться лихорадкой, расстройством стула и мочеиспускания, потливостью, болью в мышцах, затрудненностью глотания. Симптоматика наблюдается в течение нескольких недель, после чего больной выздоравливает. Наиболее опасной, но более редкой формой развития заболевания является паралитическая, при ней наблюдаются одышка, удушье, парезы, параличи, паралич мимических мышц. Как правило страдает одна из конечностей. Около 25% заболевших паралитической формой остаются инвалидами.
Чем опасен полиомиелит? Основная опасность заключается в возможности возникновения именно паралитической формы, которая требует длительного лечения, помогающего только в нетяжелых видах. Прогноз менее утешителен, когда поражается дыхательный центр и мышцы. Лучшая профилактика полиомиелита – проведение вакцинаций, которые доказали свою эффективность.
Основная задача постановки прививки заключается в полном искоренении полиомиелита на планете – ВОЗ курирует специальную программу против полиомиелита. Россия сертифицирована как свободная от полиомиелита страна, но наличие зараженных в очагах инфекции в других странах может привести к нарастанию количества случаев до 200000 в год всего за 10 лет.
Сегодня используется два вида прививок от полиомиелита – ИПВ и ОПВ. Изобретение этих вакцин стало одним из крупнейших достижений 20-ого века. С 1988 число заболеваний упало на 99% за счет высокой эффективности вакцинирования. У 95% привитых тремя прививками уже после 1 курса формировался иммунитет ко всем типам вирусов.
Некоторые страны после значительного снижения количества случаев заболеваемости дикой формой вируса перешли только на ОПВ (оральное введение при помощи капель), однако некоторые продолжают использовать ИПВ из-за ее уникальной способности формирования сильного местного иммунитета в кишечнике. Наличие такого иммунитета исключает заболеваемость диким полиомиелитом, который распространен в природной среде. ИПВ рекомендуется сделать людям с иммунодефицитами (ВИЧ) и лицам, в чьей семье они проживают.
Вакцинация против полиомиелита внесена в Национальный календарь прививок РФ. При выезде в страны и районы, в которых стоит угроза заражения, необходимо также пройти вакцинацию.
Прививка от полиомиелита проводится в соответствии с Национальным прививочным календарем. При наличии временных противопоказаний или при нарушении порядка вакцинации специалисты НИАРМЕДИК формируют индивидуальную программу для ребенка.
- 3 месяца – ИПВ;
- 4,5 месяца – ИПВ;
- 6 месяцев – ИПВ или ОПВ;
- 18 месяцев – ревакцинация ОПВ;
- 20 месяцев – ревакцинация ОПВ;
- 14 лет – ревакцинация ОПВ.
Если в программе не применяется ИПВ, то первая ревакцинация оральной вакциной производится в 1 год, затем каждые 5 лет до 18 лет, и также каждые 10 лет пожизненно.
Как проводят вакцинацию от полиомиелита? Уколы детям до 1,5 лет ставятся в подлопаточную область или в бедро, детям старшего возраста – в плечо. Капли даются в дозировке 4 штуки на корень языка или миндалины. Чтобы их не переварило желудочным соком, в течение часа после прививки следует воздержаться от питья и еды.
источник
Вакцина против полиомиелита
Полиомиелит – это острое инфекционное заболевание человека, которое вызывается 3 серотипами полиовируса (типы 1, 2 или 3). Там, где санитарные условия плохие, эти вирусы, в основном, распространяются фекально-оральным путем, в то время как воздушно-капельный путь передачи, вероятно, доминирует в условиях высокого уровня санитарии. Однако в большинстве случаев, вероятно, наблюдается смешанная схема передачи. До внедрения вакцинации фактически все дети заражались полиовирусом, и приблизительно у одного на 200 восприимчивых лиц развивался паралитический полиомиелит.
Достигнутые успехи в борьбе с полиомиелитом (с 1988 г. ликвидации полиомиелита) были, в основном, благодаря широкому использованию вакцин.
Инактивированная полиовакцина (вакцина Солка) была лицензирована в 1955 г.; живая аттенуированная ОПВ (вакцина Сэбина) была лицензирована как моновалентная ОПВв 1961 г., а трехвалентная – в 1963 г. В большинстве стран, которые внедрили вакцинацию против полиомиелита в те ранние годы, ОПВ заменила ИПВ из-за более легкого ее введения, большей ее пригодности для массовых кампаний по вакцинации, превосходного индуцирования местного кишечного иммунитета и меньшей стоимости ее производства. В 1974 г. ОПВ была рекомендована в качестве компонента Расширенной программы иммунизации (РПИ), и ОПВопять стала вакциной выбора в 1988 г., когда Всемирная ассамблея здравоохранения приняла резолюцию о ликвидации полиомиелита к 2000 г. С тех пор 3 из 6 регионов ВОЗ прошли сертификацию того, что их территории свободны от диких штаммов полиовируса, а дикий полиовирус (ДПВ) типа 2 не выделялся в мире с 1999 г. Принимая во внимание прогресс в деле ликвидации полиомиелита, многие промышленно развитые странынедавно перешли от ОПВ к использованию ИПВ в рамках проведения плановых прививок, в первую очередь, с целью элиминации бремени вакциноассоциированного паралитического полиомиелита (ВАПП), редкого побочного проявления, ассоциируемого с ОПВ.
В 2009 г. всего 23 страны зарегистрировали 1 или более случаев заболевания, вызванных ДПВ. Из них 4 рассматривались, как полиоэндемичные страны (Афганистан, Индия, Нигерия и Пакистан), так как они никогда не элиминировали местную циркуляцию ДПВ типа 1 (ДПВ-1) и ДПВ типа 3 (ДПВ-3), хотя передача в настоящее время ограничена небольшими географическими территориями внутри этих стран. Остальные страны ранее рассматривались, как свободные от полиомиелита, но зарегистрировали случаи и 3 вспышки, вызванные завозными ДПВ-1 илиДПВ-3. В Анголе и Чаде передача ДПВ поддерживается в течение более 12 месяцев с момента завоза.
Полиовирус – это энтеровирус человека, относящийся к семейству Picornaviridae, в геном которого входят позитивная одноцепочная РНКи протеиновый капсид. Три серотипа полиовируса имеют капсидные протеины, которые слегка отличаются относительно специфичности клеточного рецептора и антигенных свойств. В большинстве случаев полиовирусная инфекция вызывает бессимптомную вирусную репликацию в пищеварительном тракте. Однако после инкубационного периода, который составляет в среднем 7-10 дней (от 4 до 35 дней), у почти 24% инфицированных развиваются такие клинические признаки, как лихорадка, головная боль и фарингит (называется малой болезнью).
Паралитический полиомиелит развивается среди менее 1% случаев инфицирования и наблюдается, когда вирус проникает в центральную нервную систему, где происходит его репликация в клетках передних рогов (моторные нейроны) спинного мозга. Взависимости от степени поражения моторных нейронов временный или постоянный паралич пораженных мышц может последовать. Вредких случаях вирусная деструкция бульбарных клеток приводит к параличу дыхательных мышц и даже остановке дыхания. Типичным неврологическим проявлением паралитического полиомиелита является острый вялый паралич (ОВП) конечностей, преимущественно нижних; паралич обычно асимметричный, и сенсорика остается ненарушенной. Стойкий паралич и в результате возникающие деформации являются обычным следствием полиомиелита. Летальность среди заболевших паралитическим полиомиелитом варьирует от 2 до 20%, но существенно выше в случае бульбарного поражения, особенно среди подростков и взрослых.
Иммунокомпетентные лица, инфицированные полиовирусом, вырабатывают защитный иммунитет в виде гуморального (циркулирующие антитела) ответа и местного (секреторные антитела класса иммуноглобулинов А) иммунного ответа. Наличие нейтрализующих антител против полиовирусов рассматривается в качестве надежного признака защитыот полиомиелита. Однако иммунитет, индуцированный полиовирусом серотипа 1, не создает защитыот двух других серотипов. Местный иммунитет снижает репликацию и выделение вируса и, таким образом, создает потенциальный барьер для его передачи. Лица с В-клеточным иммунодефицитом подвергаются повышенному риску приобретения паралитической формы заболевания.
Оральная полиовирусная вакцина (ОПВ)
ОПВ состоит из живых аттенуированных полиовирусов, полученных пассажем их оригинальных штаммов ДПВ на нечеловеческих клетках, что приводит к получению 3-х вакцинных штаммов (Сэбин 1, Сэбин 2 и Сэбин 3). Аттенуирование приводит к значительно меньшей нейровирулентности и снижению трансмиссивности.
ОПВ обычно вводится одновременно с другими вакцинами, такими как БЦЖ, АКДС, вакцины против гепатита В, кори, гемофильной b инфекции и ротавирусной инфекции. При этом не наблюдалась интерференция ОПВс этими вакцинами.
Хотя ОПВ является безопасной вакциной, побочные проявления редко могут наблюдаться. Вакциноассоциированный паралитический полиомиелит (ВАПП) является наиболее важным из этих редких побочных проявлений. Клинически случаи ВАПП неотличимыот полиомиелита, вызванного ДПВ, но могут быть дифференцированы при лабораторном обследовании. Заболеваемость ВАПП, по расчетам, составляет ежегодно 4 случая на 1 000 000 родившихся в странах, применяющих ОПВ. Наиболее часто ВАПП ассоциируется сСэбин 3 (60% случаев), затем с Сэбин 2 и Сэбин 1.
Вирусы Сэбина могут распространяться среди населения, среди которого уровень охвата ОПВ низкий; они могут приобрести нейровирулентные и трансмиссивные характеристики ДПВ и могут вызвать случаи полиомиелита и вспышки, вызываемые циркулирующим вакцинным штаммом полиовируса (цВШПВ). Втечение 2000-2009 гг. 12 вспышек цВШПВбыло зарегистрировано на трех континентах. Эти фактыс цВШПВ демонстрируют важность достижения высокого уровня охвата прививками против полиомиелита и его поддержания.
Иммуногенность, действенность и эффективность
Обширные данные демонстрируют эффективность ОПВ в борьбе с полиомиелитом и элиминации циркуляции полиовирусов, включая факт резкого снижения числа случаев полиомиелита после внедрения полиовакциныкак в промышленно развитых, так и развивающихся странах. ОПВ была вакциной выбора для Инициативы глобальной ликвидации полиомиелита; с ее помощью произошли ликвидация ДПВ 2, элиминация ДПВ типа 1 и типа 3 в 3-х из 6-ти регионов ВОЗ и значительное снижение числа случаев заболевания (более 99%) в оставшихся 3-х регионах.
Втечение первых 1-3 недель после вакцинации большинство неиммунных реципиентов вакцины выделяет вирус через носоглоточные выделения и испражнения. Среди незащищенного населения эти вакцинные вирусылегко передаются внутри и за пределами семейств, вызывая ненамеренную защиту неиммунных лиц или бустерный эффект на иммунитет других лиц. Хотя ненамеренная диссеминация расширяет влияние ОПВ на здравоохранение, это является важным преимуществом вакцины, цВШПВможет также распространяться этим путем.
Введение ОПВ при рождении
Доза вакцины, вводимая при рождении или как можно скорее после рождения, может значительно улучшить уровни сероконверсии в ответ на последующие дозы и индуцировать местную защиту в кишечнике до того, как кишечные патогенные микроорганизмымогут препятствовать иммунному ответу. Кроме того, введение первой дозы ОПВ во время, когда младенец все еще защищен материнскими антителами, может, по крайней мере теоретически, также предотвратить развитие ВАПП.
Данные относительно продолжительности наличия индуцированных вакциной антител ограниченные, особенно в отношении развивающихся стран. В развивающихся странах концентрация антител с течением времени снижается, иногда до уровней, не подлежащих определению, но иммунитет против паралитического полиомиелита, похоже, остается на всю жизнь.
Инактивированная полиомиелитная вакцина (ИПВ)
ИПВ обычно производится на основе штаммов ДПВ, называемых Mahoney (Солк тип 1), MEF (Солк тип 2) и Saukett (Солк тип 3), которые выращиваются в культуре клеток Vero или диплоидных клеток человека. Выращенные вирусные компоненты инактивируются формальдегидом.
источник
Иммунизацию против опасного заболевания — полиомиелита — проводят двумя типами вакцин: ИПВ (инактивированной) и ОПВ (оральной) полиомиелитной вакциной. ИПВ в отличие от ОПВ не содержит живых вирусов. Препарат готовится на основе вирусных частиц, обработанных при помощи физических и химических методов. Убитый полиовирус не способен вызвать заболевание, но помогает выработке стойкого специфического иммунитета. Для прививок используют импортную вакцину от полиомиелита Имовакс Полио либо Полиорикс.
Национальный календарь профилактических прививок РФ предусматривает иммунизацию против полиомиелита в 3, 4,5 и 6 месяцев. Ревакцинации планируются в 18 месяцев, в 20 месяцев и в 14 лет. Возможны отклонения от графика, в таком случае педиатр составит индивидуальный план иммунизации ребенка с соблюдением минимальных интервалов между прививками.
Сначала делают две прививки против полиомиелита импортной вакциной с ослабленным компонентом (инактивированной). Третью вакцинацию и последующие ревакцинации чаще делают живой ОПВ (капли под язык).
При наличии противопоказаний к использованию ОПВ все прививки делают ИПВ:
- детям, родившимся от ВИЧ-инфицированных матерей;
- детям с иммунодефицитными состояниями;
- детям, которые находятся в домах ребенка.
ИПВ применяют в тех случаях, когда существует угроза инфицирования непривитого или ВИЧ-инфицированного члена семьи. После прививки ОПВ полиовирус через кишечник выделяется в окружающую среду и увеличивается риск заражения незащищенного организма.
ИПВ, представляющая собой суспензию полиомиелитных вирусов 1, 2 и 3 типов, выпускается в виде моновакцины либо входит в состав комбинированных препаратов. Имовакс Полио производит фармакологическое предприятие Санофи Пастер С.А., Франция. Вакцина расфасована в одноразовые шприцы (1 доза — 0,5 мл).
Полиорикс (ГлаксоСмитКляйн, Бельгия) выпускается в стеклянных флаконах с аналогичной дозировкой.
Многокомпонентные вакцины позволяют уменьшить количество инъекций и минимизируют иммунную нагрузку на организм малыша.
В соответствии с вакцинальным планом педиатр может рекомендовать бельгийские препараты с разными названиями и различными составами:
- Инфанрикс ИПВ — АаКДС+ИПВ;
- Инфанрикс Пента — АаКДС+ИПВ+ВГВ (вирусный гепатит B);
- Инфанрикс Гекса — АаКДС+ИПВ+ВГВ+Hib (гемофильная инфекция).
Фармакологическое предприятие Авентис Пастер (Франция) выпускает вакцину Пентаксим. В состав входят ацеллюлярная вакцина АКДС и ИПВ в виде суспензии, в другом флаконе — лиофилизат Hib.
Французский препарат, который называется Тетракок, содержит анатоксины дифтерии и столбняка, коклюшную палочку, а также ИПВ.
Вакцинацию проводят только после осмотра педиатра с обязательной термометрией.
Первичный вакцинальный комплекс и ревакцинации против полиомиелита часто совпадают по срокам с иммунизацией против дифтерии, коклюша и столбняка, поэтому прививки делают вместе.
ИПВ разрешено совмещать с другими иммунологическими препаратами, но вакцины не смешивают в одном шприце, а делают уколы в разные участки тела. Исключением является противотуберкулезная вакцина БЦЖ, ее с другими прививками комбинировать запрещено.
Если по плану ребенку нужно сделать диагностическую пробу Манту либо Диаскинтест, прививку ИПВ (как и другие) делают после проверки результата. Тубпробу после прививки разрешается проводить не ранее чем через 1 месяц.
Импортные вакцины от полиомиелита предназначены для парентерального введения.
Техника подкожного введения применяется при нарушениях свертываемости крови (внутримышечное введение может спровоцировать кровоизлияние).
С осторожностью вакцинируют детей, у которых ранее наблюдались фебрильные судороги.
Побочные действия проявляются местными и общими реакциями организма. Родителям нужно быть спокойными и внимательными, выполнять все рекомендации педиатра. Необходимо предварительно обсудить с врачом все вопросы, связанные с вакцинацией, чтобы по возможности минимизировать риск поствакцинальных реакций.
Не стоит уходить из поликлиники сразу после вакцинации, лучше погулять с ребенком полчаса во дворе. В случае нежелательной реакции (беспокойство ребенка, длительный плач, фебрильные судороги или анафилактический шок) медицинская помощь будет неотложной.
В месте введения препарата возможны болезненность, покраснение и отечность. Температура тела может повышаться незначительно, иногда — до 39-39,5°С. Гипертермию до 38,5°С при удовлетворительном самочувствии снижать с помощью лекарств не стоит, но лучше посоветоваться с врачом.
После прививки от полиомиелита иногда наблюдаются возбуждение, вялость или сонливость, ребенок жалуется на головную боль.
У ослабленных детей может развиться лимфаденопатия, слабая преходящая артралгия или миалгия.
У недоношенных детей важно контролировать дыхание на протяжении 2-3 суток после иммунизации (существует угроза развития апноэ).
Побочные явления чаще проходят через несколько дней после прививки.
источник
Полиомиелит является опасным заболеванием, которое поражает нервную систему, вызывает атрофию мышц конечностей и даже может привести к летальному исходу. Единственным спасением от этой инфекции на сегодняшний день признается вакцина против полиомиелита, названия и принцип действия которой должен знать и понимать каждый сознательный человек.
Существует несколько видов прививок, применяемых в нашей стране.

После попадания в кишечник привитого человека вирус в течение нескольких недель начинает размножаться, выделяясь при этом с фекалиями. При близком контакте он может передаваться людям непривитым (так называемая пассивная вакцинация).
Именно ОПВ признана единственным максимально эффективным средством не только защиты от полиовируса, но и передачи его во время вспышек. Происходит это благодаря особому «кишечному иммунитету», который является пожизненным и вырабатывается после получения человеком трех доз ОПВ.
Живая вакцина бывает трех типов:
- одновалентная (защищает от вируса 1 или 3 типа);
- двухвалентная (защищает от вируса 1 и 3 типа);
- трехвалентная (защищает от вируса 1, 2 и 3 типа).

После этого в крови начинается выработка антител, которые в случае инфицирования предотвратят распространение вируса в центральную нервную систему и защитят от развития паралича. То есть ИПВ — это способ защиты от заражения, но не от передачи полиовируса. Пожизненную защиту обеспечивают три дозы ИПВ.
Также существует деление прививочных составов против полиомиелита еще на два вида:
- однокомпонентные (такие, в которых содержатся только лишь штаммы полиовируса);
- комбинированные (препараты, применяемые для профилактики нескольких инфекций сразу).
Инактивированные вакцины, используемые в нашей стране, производятся за рубежом, среди них есть однокомпонентные:
- Полиорикс. Вмещает в себя все три типа полиовируса, вырабатывая на них стойкий иммунный ответ. Вакцина находится в герметичных флаконах (ампулах) и выглядит как бесцветная суспензия. Ставится детям, достигшим трех месяцев. Допускается сочетание этого препарата с ОПВ, при этом первые 2-3 прививки делают внутримышечно, а в дальнейшем уже применяют капли ОПВ;
- Имовакс Полио. Эта прозрачная жидкость-суспензия также содержит все три типа полиовируса. Находится в одноразовом шприце (ампуле) дозировкой 0,5 мл. Препарат сочетается с другими прививками, кроме БЦЖ. Храниться он должен исключительно при температуре +2 – +7 градусов, и замораживать его нельзя.
Также существуют комбинированные препараты, показанные для профилактики нескольких инфекций (профилактики столбняка, коклюша, дифтерии, гепатита В, гемофильной инфекции), в том числе и полиомиелита:
Все инактивированные вакцины от полиомиелита производятся за рубежом. В нашей стране производится лишь оральная живая вакцина Сэбина (она же ОПВ).
Ученые России активно работают над клиническими испытаниями инактивированной вакцины, разработка которой велась около десяти последних лет. Специалисты рассчитывают в ближайшие два-три года обеспечить отечественной вакциной не только территорию России, но и выйти на зарубежный рынок.
Каждый вид вакцины от полиомиелита может вызывать определенную реакцию организма и имеет свои противопоказания.

- повышение температуры тела (до 37,5 градуса), которое обычно бывает с пятого по четырнадцатый день после вакцинации;
- частый и слабый стул в первые-вторые сутки после прививки.
Подобные реакции не являются осложнением после вакцинации. Это нормальная реакция организма в ответ на попавший в него вирус.
Возникают они довольно редко и, как правило, проходят сами по себе без какого-либо лечения. Что касается осложнений на введение ОПВ, то они проявляются очень редко в виде вакцинноассоциированного полиомиелита, когда попавший в организм живой вирус провоцирует развитие типичного заболевания, вплоть до возникновения проявлений паралича.
Основной причиной таких последствий может стать серьезное иммунное нарушение, пороки развития или заболевания желудка и кишечника у ребенка, которому была введена живая вакцина.
Реакция на ИПВ проявляется в виде:
- покраснения и незначительные (не более 8 см) припухлости места введения иглы;
- повышения температуры, которое может сохраняться в первые-вторые сутки после прививки;
- беспокойного состояния, нарушения аппетита.
Все эти симптомы считаются нормой и не требуют проведения терапевтических мер. Осложнением ИПВ является сильная аллергическая реакция, любые проявления которой требуют незамедлительного обращения к врачу.
Также следует связаться с доктором в случае значительного повышения температуры и сильного опухания места укола.
Перед проведением вакцинации необходимо полностью исключить все противопоказания к этой процедуре:
- острые респираторные вирусные инфекции (прививку переносят на 2-4 недели);
- обострение любых хронических заболеваний (дожидаются стадии ремиссии);
- наличие осложнений после прошлой вакцинации;
- беременность (при вакцинации взрослых).
Дополнительным противопоказанием для ОПВ является ВИЧ, опухоли, а также прием определенных препаратов. В этом случае вместо живой вакцины ставится инактивированная. Для ИПВ — аллергические реакции в анамнезе.
Если говорить о безопасности, то ИПВ переносится лучше, чем ОПВ, поскольку не вызывает развитие полиомиелита (вакцинноассоциированного), а также имеет более точную дозировку.
Врач-педиатр высшей категории о живых и инактивированных вакцинах от полиомиелита:
Решение о том, какую именно вакцину использовать, должно приниматься врачом и пациентом (в частности — родителями) с учетом всех особенностей состояния здоровья ребенка, а также после исключения всех возможных противопоказаний. При этом важно понимать, что максимально эффективный иммунитет от полиомиелита создается путем применения вакцины обоих видов.
источник
Полиомиелит всегда был и остается серьезным вирусным заболеванием, которое при своем развитии часто оставляет необратимые последствия. Активируясь в организме при определенных условиях, попавшая инфекция поражает нервные клетки. Это приводит к развитию разной тяжести параличей. Болеют в основном дети, но при наличии отягощающих факторов заболеванию подвержены и взрослые. В конечном итоге полиомиелит может закончиться инвалидностью и даже смертью больного.
Возбудителем является представитель кишечной группы Poliovirus hominis. Он имеет свои подвиды: штаммы I, II и III. Статистика гласит, что большинство переносят заболевание в легкой либо бессимптомной форме. Выраженная картина с наличием осложнений фиксируется у 1-1,5 % детей в основном в возрасте от полугода до пяти лет. Из этих фактов понятно, насколько важно своевременное проведение прививки от полиомиелита.
Размножаясь в организме не привитых детей и взрослых, вирус полиомиелита через кровь попадает в нервную систему и поражает нейроны головного или спинного мозга и влечет за собой тяжелые осложнения.
Чтобы этого не произошло, таким лицам вводится вакцина. Впервые она применяется в детском возрасте по специально заданной схеме. Согласно графику, утвержденному МЗ РФ, после первого курса следуют ревакцинации.
Существуют два типа прививок от полиомиелита, содержащие живые и убитые культуры.
- Живая вакцина — вариант ослабленной культуры вируса. Попадая в организм, она безболезненно и без последствий размножается в пищеварительном тракте, однако не способна к поражению нервных тканей. Вследствие попадания неактивного вируса (содержащего антиген вируса) активизируется выработка антител к нему, формируя специфический гуморальный и тканевой иммунитет.
В результате действия вакцины организм ребенка полностью защищен от полиомиелита, но в течение некоторого времени он может оставаться носителем болезни и заражать детей, которые не получили вакцинацию.
- «Убитая», или инактивированная вакцина (ИПВ). Возбудитель обезвреживается путем обработки формалином. В процессе вакцинации вводится трехкратно, вследствие чего активизируется стойкая гуморальная защита.
Прививка от полиомиелита необходима как детям, так и взрослым. Вакцинация задокументирована в соответствующих приказах МЗ Российской Федерации и проводится во всех городах и районах.
Каждый ребенок в России получает первые 2 прививки «мертвой» вакциной, а следующие за ними ревакцинации – ОПВ.
Взрослые обязательно прививаются инактивированной вакциной если планируют поездку в неблагоприятные по заболеванию регионы.
Активное применение вакцин благоприятствовало резкому снижению заболеваемости полиомиелитом. Так, в 60-е годы она снизилась более чем в пять раз, а к 80-м – на 95%. Согласно исследованиям, введение трех первых инъекций уже формирует иммунитет у 95% пациентов. В случае проведения одно- или двукратной прививки эта цифра снижается в среднем до 50-85%. В мировом масштабе использование различных видов вакцин привело к снижению случаев заболевания полиомиелитом на 99% по сравнению с «безвакцинным» периодом.
Несмотря на свою эффективность, различный прививочный материал имеет свои преимущества и недостатки. Он делится на препараты орального и инъекционного применения.
Согласно Глобальной программы по ликвидации полиомиелита создано 4 разновидности прививок: ОПВ (оральная полиовакцина), два варианта моновалентной : мОПВ – 1 и мОПВ – 3, и бОПВ (бивалентная вакцина).
Препарат содержит культуру живого ослабленного вируса, применяется в каплях. Может содержать один, два или три штамма вируса, а также один из антибиотиков для подавления нежелательной флоры (стрептомицин, неомицин либо полимицин).
Процедура проводится путем введения в рот четырех капель средства, после чего в течение часа после прививки малыша нельзя кормить и поить.
Внимание! Поскольку в состав входит антибактериальное средство, у аллергически настроенных детей такой укол в отдельных случаях вызывает сенсибилизацию. Перед применением следует предупредить об этом врача и дать антигистаминный препарат.
Часто родители задают вопрос: может ли прививка от полиомиелита вызвать недуг? Такое происходит крайне редко и составляет 1 случай на 1 миллион прививаемых. Происходит в ситуациях, когда дети не были перед этим привиты ИПВ.
Привитый этим типом вакцины, в течение двух месяцев является носителем вируса. Сам он не страдает, но может инфицировать и вызвать заболевание у непривитых ослабленных детей. Если в семье таковые имеются, следует провести вакцинацию против полиомиелита инактивированным препаратом.
Вакцинация происходит путем введения инъекции 0,5 мл препарата маленьким деткам в область бедра, взрослым – в плечо. Производят ИПВ во Франции под названием Имовакс Полио, и в Бельгии – Полиорикс.
В России применяют комбинированные вакцины: Инфанрикс Пента, Тетракок, Инфанрикс Гекса, Пентаксим, Тетраксим.
Такая вакцина обеспечивает стойкий иммунитет, но она довольно болезненная. В некоторых случаях вызывает нежелательные эффекты местного и общего характера. При вакцинации ОПВ малыш представляет опасность для окружающих.
Взвесив все «за» и «против», следует принять оптимальное решение. Согласно календаря прививок, эти варианты сочетаются. Наиболее действенной схемой будет, когда первая и вторая инъекции проводятся ИПВ, а последующие – вакциной ОПВ. Составленный график является наиболее приемлемым вариантом, который в рамках Государственной программы позволяет избежать возникновения вакциноассоциированного полиомиелита.
Для защиты от полиомиелита на территории России была утверждена последовательность вакцинаций. Последовательность его такова: вначале два укола делают инактивированными препаратами, далее – живой вакциной. Процедуры осуществляются на государственной основе и являются бесплатными. Однако при желании родителей, а также по имеющимся показаниям прививку возможно заменить на «убитую» вакцину, однако в этом случае она будет проводиться платно.
Вакцину от полиомиелита производят детям в возрасте трех месяцев, четырех с половиной, полугода.
Ревакцинации: в полтора года, год и восемь месяцев, четырнадцать лет.
Бывают случаи, когда детям или взрослым требуется внеплановая иммунизация. Это происходит при выезде в регионы, неблагоприятные в эндемическом отношении по заболеванию, и если ранее была введена моновакцина.
Наиболее серьезным последствием является заражение детей с неблагополучным иммунитетом, который получил защиту вакциной с неактивным, но жизнеспособным возбудителем. Поскольку иммунная система младенцев еще несовершенна, специфическая иммунная защита достигается применением ИПВ.
Внимание! Проводить начальные серии прививок каплями ОПВ запрещается!
Для проведения ИПВ противопоказаниями считаются:
- Остро протекающие инфекционные патологии;
- хронические инфекции в период обострений;
- индивидуальная аллергическая реакция.
Примечания. Проводить манипуляцию следует спустя 1 – 2 месяца от выздоровления ребенка. При наличии аллергии показана консультация детского аллерголога.
ОПВ противопоказана в следующих ситуациях:
- если в анамнезе есть неврологическая патология;
- при первой вакцинации наблюдались осложнения неврологического характера;
- наличие опухолей и иммунодефицитов;
- если у малыша проявления острого инфекционного заболевания.
Важно! Во избежание негативных последствий допускается прививать только здоровых детей после тщательного осмотра врача и обследования.
ОПВ практически не имеет осложнений, иногда возникают субфебрилитет и аллергии, редко – диарея, не требующие лечения.
Инъекционный препарат ИПВ обычно переносится удовлетворительно, в основном вызывая незначительную локальную реакцию, однако возможны и другие последствия:
- болезненность и гиперемия в месте укола;
- отечность прилежащих тканей;
- субфебрильная температура;
- вялость и сонливость;
- раздражительность;
- редко – общая реакция организма с приступами судорог или анафилаксией.
Прошло более тридцати лет с тех пор, когда благодаря иммунизации полиомиелит перестал быть опасен в РФ в эндемичном отношении. Готовя своего ребенка к такой процедуре, родителям следует изучить все «за» и «против», что касается вакцин. Конечно, в поликлиниках отечественные препараты применяются бесплатно. Их зарубежные аналоги в чем-то могут превосходить их по качеству очистки, меньше вызывать негативных эффектов. За их введение необходимо заплатить. Какие средства выбрать – решать вам.
У меня это первый ребенок, очень дорогой и желанный. Родился здоровенький, растет на радость нам с мужем и бабушкам-дедушкам. Очень переживали. Боялась последствий – прочитала много всего по поводу аллергий, отеков и всего прочего. О возможном поднятии температуры врач говорил. Так и получилось: к вечеру поднялась «субфебрилка», сынуля немного покапризничал. Однако наутро все симптомы прошли. В дальнейшем об уколе еще некоторое время напоминала небольшая краснота вокруг места инъекции, которая бесследно исчезла спустя неделю.
Имею двоих детей: мальчика шести лет и девочку, еще совсем крошку: ей уже шесть месяцев. Сын Антон растет крепким и здоровым мальчиком, все прививки делали по графику. Не помню, чтобы была какая-нибудь реакция на полиомиелитную вакцину. От укола, помню, незначительно поднималась температура, которую сын даже не замечал. У малышки уже позади две вакцинации, которые мы стойко перенесли, немного покричав. Поднималась к вечеру температура 37,4, но она прошла без лечения. В шесть месяцев нам уже дали капельки. Ничего плохого я вообще не заметила.
Мой сыночек родился недоношенным. Несмотря на это, начал набирать вес нормально, и к моменту первой прививки уже практически догнал своих сверстников. Врач сказала, что вакцинировать просто необходимо, этот прием защитит малыша от грозного заболевания. Тем более, что противопоказаний на данный момент нет. Убедили, что вакцина Имовакс очищенная и дает минимум побочных действий.
Очень беспокоились все. Но, на удивление, сын перенес вирус от полиомиелита очень легко и без последствий. Разве что вечером немного капризничал. Утром после прививки увидели «уколочную» реакцию.
источник

Вакцина для специфической профилактики полиомиелита способствует формированию защитного иммунитета. Отказ от прививок многократно повышает риск заражения со всеми вытекающими последствиями. Кроме того, непривитым могут отказать в трудоустройстве (в образовательные и оздоровительные учреждения) и выезде в страны, где вакцинирование от полиовируса обязательно.
Вакцина против полиомиелита бывает:
- живая (ОПВ) — содержит ослабленные живые вирусы;
- инактивированная (ИПВ) — в ней присутствуют погибшие вирусы.
Ниже представлены наименования и цены препаратов отечественного и зарубежного производства.
| Иммунопрофилактика | Цена |
| Тетраксим (Франция) | 1 700 руб. |
| Имовакс полио (Франция) | 900 руб. |
| Инфанрикс Гекса (Бельгия) | 5 200 руб. |
| ОПВ (Россия) | 200 руб. |
| Полиорикс (Бельгия) | 900 руб. |
| Полимилекс (Нанолек ООО (Россия), Bilthoven Вiologicals B V (Нидерланды) | 2 000 руб. |
| Стоимость осмотра перед вакцинацией — 800 руб. | |