Прививка от полиомиелита – единственный способ предотвратить развитие опасной вирусной инфекции. Вакцина была разработана более 60 лет назад американскими и советскими медиками, что позволило предотвратить развитие пандемии. Иммунизация проводится в детском возрасте, помогает надежно защитить организм от полиомиелита. Но насколько актуальна вакцинация в наше время? Безопасна ли вакцина для детского организма? Когда нужно проводить вакцинацию? Следует детальнее рассмотреть вопросы, которые волнуют родителей перед иммунизацией.
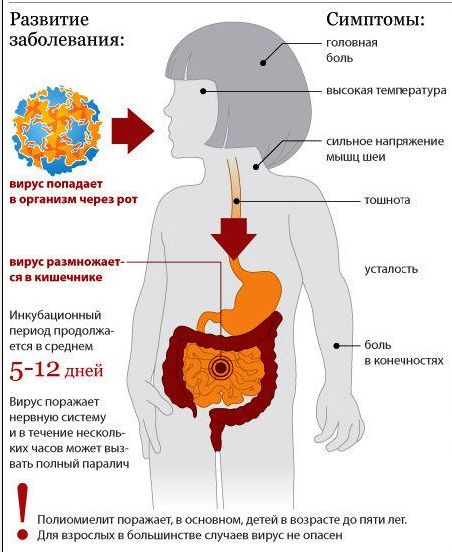
Полиомиелит – опасная вирусная инфекция, возбудителем которой является Poliovirus hominis. Заболевание передается контактным способом посредством бытовых предметов, выделений. Частички вируса проникают в организм человека посредством слизистой носоглотки или кишечника, затем разносятся с током крови в спинной и головной мозг. Подвержены полиомиелиту в основном дети младшего возраста (не старше 5 лет).
Инкубационный период составляет 1-2 недели, редко – 1 месяц. Затем развиваются симптомы, которые напоминают банальную простуду или легкую форму кишечной инфекции:
- Незначительное повышение температуры;
- Слабость, повышенная утомляемость;
- Насморк;
- Нарушенное мочеиспускание;
- Повышенная потливость;
- Болезненность и покраснение глотки;
- Диарея на фоне снижения аппетита.
При проникновении вирусных частиц в оболочки головного мозга развивается серозный менингит. Заболевание приводит к возникновению лихорадки, болей в мышцах и голове, высыпаний на коже, рвоты. Характерный симптом менингита – напряжение мышц шеи. Если пациент не способен подвести подбородок к грудине, то необходима срочная консультация со специалистом.
Важно! Около 25% детей, которые перенесли вирусную инфекцию, становятся инвалидами. В 5% случаев заболевание приводит к смерти пациента вследствие паралича дыхательной мускулатуры.
При отсутствии своевременной терапии заболевание прогрессирует, появляются боли в спине, ногах, нарушается акт глотания. Длительность инфекционного процесса обычно не превышает 7 суток, затем наступает выздоровление. Однако полиомиелит способен приводить к инвалидизации пациента вследствие возникновения паралича (полного или частичного).
Вакцинацию от полиомиелита проводят людям вне зависимости от возраста. Ведь при отсутствии иммунитета человек может легко заразиться инфекцией, способствовать ее дальнейшему распространению: больной выделяет вирус в окружающую среду на протяжении 1-2 месяцев с момента появления первых симптомов. После чего возбудитель быстро распространяется посредством воды и пищевых продуктов. Медики не исключают возможность переноса возбудителя полиомиелита насекомыми.
Поэтому прививку от полиомиелита стараются сделать как можно раньше, начиная с 3-хмесячного возраста. Иммунизацию проводят во всех странах мира, что позволяет минимизировать возникновение эпидемии.
Во время иммунизации используют вакцины от полиомиелита:
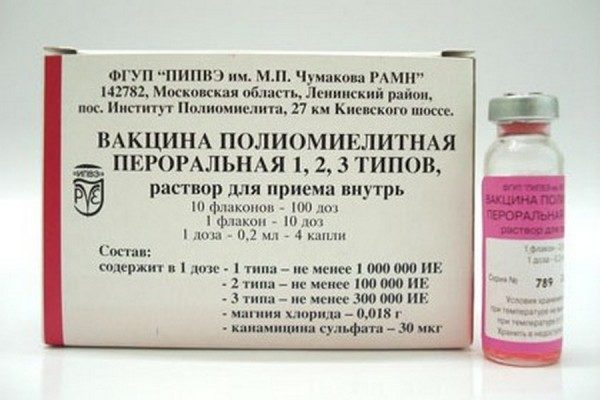
- Оральная живая полиомиелитная вакцина (ОПВ). Производится исключительно на территории России на основе ослабленных живых вирусных частиц. Препарат выпускают в форме капель для орального использования. Данная вакцина от полиомиелита надежно защищает организм от всех существующих штаммов вируса;
- Инактивированная полиомиелитная вакцина (ИПВ: Имовакс полио, Полиорикс). Препарат создан на основе убитых вирусных частиц, которые вводятся инъекционно. Вакцина от полиомиелита безопасна для человека, практически не вызывает побочных реакций. Однако прививка менее эффективна в сравнении с ОПВ, поэтому у определенных группа пациентов может развиваться полиомиелит.
Для иммунизации широко применяют комбинированные препараты, которые помогают защитить организм от полиомиелита и прочих инфекций. На территории России используют такие вакцины: Инфанрикс гекса, Пентаксим, Тетракок.
Прививка от полиомиелита предполагает введение ослабленных или мертвых вирусных частиц. Наш организм способен продуцировать специальные иммунные тельца, которые с током крови разносятся по всем органам и тканям. При встрече с инфекционными агентами лейкоциты вызывают иммунную реакцию – выработку специфических антител. Для получения стойкого иммунитета достаточно одной встречи с вирусом.
Важно! При использовании ОПВ ребенок будет выделять вирусные частицы в окружающую среду, поэтому может быть опасен для непривитых детей.
Введение ослабленных вирусных частиц приводит к выраженному иммунному ответу организма, однако, сводит к минимуму риск развития инфекции. В конце 20 века для создания пожизненного иммунитета было достаточно введения ИПВ. Однако со временем штаммы вирусов стали более вирулентными, поэтому надежно защитить от инфицирования позволяют только прививки от полиомиелита препаратом ОПВ. Важно! Для создания пожизненного иммунитета требуется проведение 6 прививок.
Вакцинация от полиомиелита при помощи инактивированных препаратов абсолютно безопасна для ребенка. Ведь убитые частички вируса не способны спровоцировать развитие инфекции. Однако прививка от полиомиелита с использованием ОПВ может привести к развитию вакциноассоциированного полиомиелита в редких случаях, когда нарушен график иммунизации. В группе риска развития осложнения находятся дети с патологиями пищеварительных органов, выраженным иммунодефицитом. Если ребенок перенес вакциноассоциированный полиомиелит, то дальнейшая вакцинация должна проводиться исключительно с введением инактивированной вакцины.
Важно! По закону родители вправе отказаться от проведения прививок с использованием ослабленных вирусов.
Практически полностью исключить развитие тяжелого осложнения поможет следующая схема вакцинации: первую прививку от полиомиелита следует сделать вакциной ИПВ, последующие – ОПВ. Это приведет к формированию иммунитета у ребенка до попадания в его организм живых частиц вируса.
Для формирования надежного иммунитета ребенок нуждается в проведении двухэтапных профилактических мероприятий: вакцинации и ревакцинации. В младенческом возрасте дети получают 3 прививки от полиомиелита, однако с течением времени количество антител в кровяном русле снижается. Поэтому показано повторное введение вакцины или ревакцинация.
Прививка от полиомиелита – график проведения комбинированной иммунизации:
- Введение ИПВ детям в 3 и 4,5 месяца;
- Прием ОПВ в 1,5 года, 20 месяцев, 14 лет.
Использование данной схемы позволяет свести к минимуму риск развития аллергии и осложнений.
Важно! Здесь приведена классическая схема иммунизации ребенка. Однако она может меняться в зависимости от состояния здоровья детей.
При использовании исключительно орального препарата вакцинацию проводят ребенку в 3; 4,5; 6 месяцев, ревакцинацию – в 1,5 года, 20 месяцев и 14 лет. Прививку от полиомиелита при помощи ИПВ проводят в 3; 4,5; 6 месяцев, ревакцинацию – в 1,5 года и 6 лет.
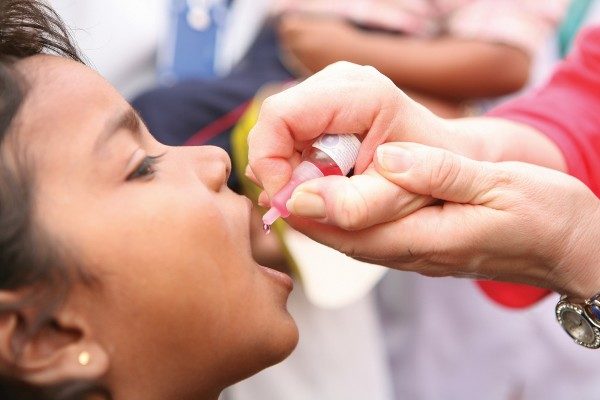
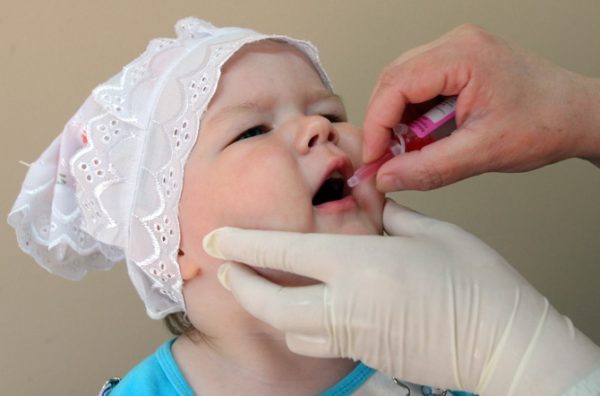
ОПВ выпускают в форме капель розового цвета, которые имеют горько-соленый вкус. Препарат вводится одноразовым шприцем без иголки или капельницей орально. У маленьких детей необходимо нанести вакцину на корень языка, где расположена лимфоидная ткань. В старшем возрасте препарат капают на миндалины. Это помогает избежать обильного слюноотделения, случайного проглатывания вакцины, что существенно снижает эффективность иммунизации.
Доза препарата определяется концентрацией ОПВ, составляет 2 или 4 капли. После вакцинации детей нельзя поить и кормить на протяжении 60 минут.
Важно! Прививка от полиомиелита может вызывать у ребенка срыгивание, тогда манипуляции следует повторить. Если при повторном введении вакцины малыш снова срыгнул, то вакцинацию проводят спустя 1,5 месяца.
При вакцинации ИПВ препарат вводится внутрикожно. Детям младше 18 месяцев инъекцию ставят под лопатку, в старшем возрасте – в область бедра.
Прививка обычно хорошо переносится. После введения ОПВ возможно незначительное повышение температуры тела, учащение дефекаций у детей раннего возраста. Симптомы обычно развиваются спустя 5-14 суток после иммунизации, проходят самостоятельно через 1-2 дня.
При использовании инактивированной вакцины возможны такие побочные реакции:
- Отечность и покраснение места укола;
- Повышение температуры тела;
- Развитие беспокойства, раздражительности;
- Снижение аппетита.
Насторожить родителей должны следующие симптомы:
- Апатичность ребенка, развитие адинамии;
- Возникновение судорог;
- Нарушение дыхание, появление одышки;
- Развитие крапивницы, которая сопровождается выраженным зудом;
- Отеки конечностей и лица;
- Резкое повышение температуры тела вплоть до 39 0 С.
При появлении такой симптоматики необходимо вызвать скорую помощь.
Использование оральной вакцины запрещено в следующих случаях:
- Наличие в анамнезе врожденного иммунодефицита;
- Планирование беременности и период вынашивания ребенка женщиной, которая контактирует с ребенком;
- Различные неврологические реакции на вакцинацию в анамнезе;
- Острые инфекционные заболевания;
- Период лактации;
- Иммунодефицитное состояние у члена семьи ребенка;
- Развитие новообразований;
- Аллергия на Полимиксин В, Стрептомицин, Неомицин;
- Проведение иммуносупрессивной терапии;
- Обострение хронических патологий на период иммунизации;
- Заболевания неинфекционного генеза.
Введение вакцины ИПВ противопоказано в следующих случаях:
- Период беременности и лактации;
- Гиперчувствительность к Стрептомицину и Неомицину;
- Аллергия на данную вакцину в анамнезе;
- Наличие онкопатологий;
- Острые формы заболеваний на период иммунизации.
Полиомиелит – тяжелое вирусное заболевание, способное привести к инвалидизации пациента. Единственным надежным методом защиты от инфекции является прививка от полиомиелита. Вакцина обычно хорошо переносится, не угрожает здоровью ребенка. Однако в редких случаях введение ослабленных вирусов может привести к развитию вакциноассоциированной инфекции.
источник
Вирус полиомиелита не раз приводил к массовым эпидемиям по всему миру. И в наше время он не утратил свой опасности. Именно поэтому сегодня во многих странах иммунизация от полиомиелита – обязательная процедура.
Взрослые должны решить заранее – прививать кроху или нет, ведь первые инъекции проводятся уже в роддоме. В этой статье пойдёт речь о вакцинации против полиомиелита, календаре прививок и особенностях процедуры.

Для чего это нужно? Иммунитет – силы организма, направленные на борьбу с «атакующей» его инфекцией. Различают общий и специфический иммунитет. Общий — это все защитные механизмы, данные человеку при рождении: от кожных покровов до лимфатической системы.
Иногда такого иммунитета бывает достаточно для противостояния заболеваниям, от которых малыша прививают, но не всегда. Инфекций в природе великое множество, они могут быть вирусными или бактериальными. И против каждой человеку нужны свои «защитники» – антитела, которые и создаёт иммунитет, но уже специфический (то есть нацеленный на борьбу с конкретным возбудителем).
Помочь сформировать такую «оборону» – задача вакцинации. Да, она не гарантирует наверняка, что привитый человек не заболеет, случись эпидемия, но он перенесёт заболевание легче, ведь в крови уже есть защита – специфические антитела. В нашей стране профилактика полиомиелита подтверждена законодательно.
Разработаны и соблюдаются санитарно-эпидемиологические требования:
- первая и вторая прививка ведётся строго инактивированными вакцинами (ИПВ) детям до года и всем, кто не получил вакцинацию по графику;
- иммунизация проходит строго по срокам календаря;
- прививание оральной вакциной (ОПВ) – только с соглашения родителей;
- если малыш ВИЧ-инфицирован или мать – носитель ВИЧ, а также воспитанники детских домов прививаются исключительно ИПВ.
Прививание сегодня – единственный и безальтернативный способ по профилактике полиомиелита. Этой инфекции свойственно заражать незащищённых людей, создавая настоящие эпидемии.
Специалисты во всём мире занимались поиском эффективным средств для борьбы с полиомиелитом. И лишь несколько десятилетий назад были разработаны по-настоящему действенные вакцины: живая и инактивированная.
Схема иммунизации от полиомиелита сочетает последовательное применение обоих типов препаратов и выглядит так:
- первую прививку ставят в три месяца жизни. Она проводится инактивированной вакциной;
- вторую делают спустя 45 дней после первой также ИПВ;
- а в шесть месяцев проводят третью иммунизацию. Именно во время неё ребёнку впервые разрешается использование живой вакцины.
Некоторым малышам недопустимо прививание ОПВ, для них разработана своя методика иммунизации с применением только инактивированной вакцины:
- 1-я прививка – 3 мес.;
- 2-я вакцинация – 4,5 мес.;
- 3 укол – 6 мес.
Видно, что обе схемы совпадают по срокам до достижения малышом 18 мес. С этого момента начитается ревакцинация (бустерная доза).
Затем следует перерыв в год. В 18 мес. ребёнку проводится 1-я ревакцинация (ОПВ), что необходимо для закрепления результата, полученного от предыдущих вакцинаций. Это 4-я по счёту прививка. Пятая ставится в 1 год и 8 месяцев, 6-я – в 14 полных лет.
Когда применяется вакцинация на базе ИПВ, то первая ревакцинация осуществляется в 1,5 года, а вторая (последняя) – в 6 лет. Итак, в 14 лет курс противополиомиелитной профилактики заканчивается 3-ей ревакцинацией. Прививание в этот период, как правило, осуществляется в школе под контролем медсестры.
Вакцинация проводится ОПВ и возможна лишь с согласия родителей. Они уведомляются о процедуре заранее и на специальном бланке заявляют либо об отказе, либо соглашаются на процедуру. Если прививка в школе по какой-либо причине не проводится, можно обратиться в поликлинику, где её сделают бесплатно.
Вакцинацию в 14 лет следует пройти, поскольку:
- это время взросления и начало половой жизни. А значит, высока возможность инфицирования;
- риск употребления наркотиков;
- иммунитет, полученный от прежних прививок, уже ослаб.
Для взрослых тоже существует график вакцинации от полиовируса:
- 1-я прививка – ИПВ(0,5 мл/доза);
- 2-я – через 1-2 месяца;
- 3-я вакцинация – спустя 0,5-1 год.
Такая схема показана взрослым вакцинантам, если:
- человек не прививался в детстве;
- планируется посещение регионов с тяжёлой эпидемиологической ситуацией по полиомиелиту;
- имеется постоянный контакт с больными: учителя, медики, соцработники.
Только пройдя весь прививочный курс, человек получает 100% протективный иммунитет. Внесённый в организм пациента вирус не опасен, поскольку искусственно ослаблен настолько, что не способен возбудить само заболевание, а полученной защиты достаточно на долгие годы. Помимо плановых прививок, в жизни существует множество обстоятельств, которые требуют дополнительных вакцинаций.

- если отсутствуют (или были утеряны) данные о том, прививали ли ребёнка. Тогда малышу до трёх лет троекратно вводят вакцину (интервал в один месяц), два раза проводят ревакцинацию. Если ребёнку от трёх до шести лет, то ему делают три обычных прививки и лишь одну бустерную дозу. И к 17 годам завершается полный курс;
- если пациент прибыл из эпидемически нестабильных регионов (или собирается их посетить). В таком случае человек делают однократную ОПВ. Рекомендуется ставить её за 4 недели до отбытия. Это даст время организму сформировать полноценный иммунный ответ;
- дополнительной причиной внеплановой вакцинации является неожиданная вспышка инфекций.
Часто из-за болезни малыша или ослабленного иммунитета сроки прививания по графику смещаются. Это не страшно. Педиатр разработает новую схему вакцинации, скорректировав предыдущие прививки.
Когда плановые процедуры не проводились, то график составляется по следующим правилам:
- если малышом до 6-ти лет пропущена 1 –я прививка, то вакцинация будет 2-х кратной с промежутком в 30 дней;
- когда не было 2-й инъекции – иммунизация продолжается дальше по графику;
- при пропуске 3 и 4 укола вакцинацию не прерывают, а тоже продолжают, несмотря на большие межинъекционные периоды.
Если иммунизация велась, но со смещенными сроками, то схема такова:
- при запоздании на полмесяца последующая плановая прививка также переносится. Например, 2-я вакцинация велась в 5 мес. (вместо положенных 4,5 мес.). Тогда и 3-я инъекция сместится до 6,5 мес.;
- если 3 первых вакцинации проводились с большим разрывом, то 1-я ревакцинация возможна уже через 3 месяца.

- живой аттенуированной, то есть препарат состоит из ослабленных (безопасных) вирусных штаммов. Вводится перорально (капли);
- инактивированной (мёртвой). В составе вакцины только убитые вирусы. Ставятся инъекции.
У каждого препарата есть свои неоспоримые достоинства, но имеются и недочёты. Главным плюсом ОПВ считается её способность вызывать у окружающих формирование «пассивного» иммунитета. Это происходит потому, что привитый живым препаратом человек некоторое время выделяет во внешнюю среду штаммы полиовирусов, обеспечивая этим коллективную иммунизацию.
Такой «способности» лишена ИПВ. И по той же причине она считается более безопасной. Часто вакцинация ведётся многокомпонентными вакцинами. Например: Пентаксимом.
В нашей стране разрешены к использованию следующие противополиомиелитные средства (или в комбинации с ними):
- Имовакс Полио. Французская разработка. Состоит из инактивированных полиовирусов 3-х типов;
- Инфанрикс. Разработчик – Великобритания. Обеспечивает защиту сразу от 3-х инфекций. Аналог отечественной АКДС;
- Пентаксим (Франция). Это многокопонентная вакцина от 5-ти болезней. Состоит из анатоксинов столбняка, коклюша и дифтерии + убитых полиовирусов 3 типов. Дополнена ХИБ-компонентом (от гемофилии);
- Вакцина полиомиелитная пероральная. Отечественная разработка;
- Тетракокк. (Франция). 4-х компонентный препарат;
- Полиорикс (Великобритания). Только против полиомиелита.
Бесплатная вакцинация предусмотрена лишь для отечественных вакцин. А это – ОПВ. Все импортные лекарства – платно.
О графике прививок от полиомиелита в видео:
Полиомиелит – серьёзная угроза здоровью. Это страшное заболевание. При тяжёлом течении вероятен летальный исход. Но, к сожалению, сегодня не существует эффективного лекарства от этой инфекции. Спасти от заражения может лишь вакцинация.
источник
Полиомиелит является вирусным заболеванием, протекающим в ряде случаев с поражением мотонейронов центральной нервной системы. Парезы, параличи, контрактуры и атрофия мышц — главные осложнения паралитической формы заболевания. Специфического лечения заболевания не разработано, но существует высокоэффективная мера его профилактики — прививка от полиомиелита (вакцинация, активная иммунизация). Для иммунизации применяются 2 вакцины: инактивированная вакцина от полиомиелита (вводится инъекционно) — ИПВ и живая вакцина от полиомиелита (вводится через рот) — ОПВ. Обе вакцины уничтожили полиомиелит в большинстве стран мира. В случае успеха (достижение охватом прививками 90% детского населения) полиомиелит станет после оспы вторым инфекционным заболеванием, полностью ликвидированном на Земле.
Профилактика полиомиелита подразделяется на специфическую (вакцинация) и неспецифическую (комплекс санитарно-гигиенических мероприятий).
Рис. 1. Последствия заболевания у ребенка.
Неспецифическая профилактика полиомиелита предполагает выполнение ряда санитарно-гигиенических мероприятий.
Больные с полиомиелитом или подозрением на него незамедлительно госпитализируются в инфекционное отделение, где помещаются в боксированные палаты. Срок изоляции составляет 3 недели (21 день). Обслуживание больного медицинским персоналом осуществляется в марлевых повязках, проводится дезинфекция посуды, белья, ночного горшка, обеззараживание и утилизация биологических выделений, борьба с мухами.
В период выздоровления после выписки из стационара больного желательно изолировать дополнительно дома сроком еще на 2 недели.
С целью профилактики ВАПП осуществляется разобщение привитых детей вакциной, содержащей живые вирусы полиомиелита (оральная полиовакцина) от непривитых детей или не привитых 3-х кратно на срок 2 месяца. Надо помнить, что привитые ОПВ лица с иммунодефицитом вакцинный штамм вируса нередко выделяют более 2-х месяцев. Дети, рожденные от ВИЧ-инфицированных матерей прививаются только вакциной, содержащей инактивированными вирусы (ИПВ).
- При появлении больного полиомиелитом на соответствующую группу в яслях, домах ребенка и детских садах накладывается карантин сроком на 20 дней.
- В очаге заболевания проводится заключительная дезинфекция.
- На время карантина прекращается прием новых детей в группу и переводы из других групп.
- За контактными лицами устанавливается наблюдение. Ежедневно в течение 20-и дней карантина медицинская сестра осуществляет опрос контактных лиц, измеряет 2 раза в день температуру тела.
- В случае появления повторных заболеваний группа детского дошкольного коллектива переводится на круглосуточное пребывание на время карантина, решается вопрос о дополнительной ревакцинации, непривитым контактным детям вводится гамма-глобулин.
- В группах проводится ежедневная влажная уборка с применением дезинфицирующих средств.
- Следить за соблюдением правил личной гигиены: тщательное и частое мытье рук, питье только кипяченой воды.
- На весь период карантина контактные лица до 15-и лет, а также взрослые, работающие на пищевых объектах, водопроводных сооружениях и детских учреждениях отстраняются от работы и посещения на весь период карантина. Изоляция прекращается в случае отсутствия у контактных лиц диспептических явлений и симптомов катара верхних дыхательных путей.
- Установление санитарного надзора за удалением нечистот и очисткой воды, за пищевыми объектами и водоснабжением.
- Благоустройство населенных пунктов.
- Борьба со скученностью людей в местах проживания и детских коллективах.
- Борьба с мухами.
Рис. 2. Последствия полиомиелита. Поражены нижние конечности.
Прививка от полиомиелита направлена на создание невосприимчивости детского населения к данному заболеванию. В Российской федерации с целью вакцинации используются зарегистрированные в соответствии с законодательством РФ сертифицированные медицинские иммунологические препараты:
- Инактивированная вакцина от полиомиелита (ИПВ).
- Живая вакцина от полиомиелита (ОПВ).
- С целью проведения пассивной профилактики полиомиелита применяется человеческий иммуноглобулин.
Рис. 3. На фото живая вакцина от полиомиелита, содержащая 3 типа вирусов (фото слева) и живая вакцина, содержащая 2 типа вирусов (фото справа).
Рис. 4. Импортная вакцина от полиомиелита — инактивированная вакцина «ИМОВАКС ПОЛИО».
В середине XX века полиомиелит превратился в грозное заболевание, вызывающее периодические эпидемии, во время которых заболевали десятки тысяч человек. Около 10% заболевших умирало, у 40% больных развивался паралитическая форма заболевания с тяжелыми последствиями — парезами, параличами, контрактурами и атрофией мышц. Перед учеными стала задача: изобрести вакцину и создать коллективный иммунитет. Для создания вакцины от полиомиелита необходимо было разработать методики выделения и накопления вирусов в необходимых количествах. В 1940 — 1950 г.г. учеными были разработаны методики получения однослойных культур клеток, которые успешно использовались для выращивания вирусов. Так возникли условия для создания вакцины от этого грозного заболевания.
В 1953 году Джонас Солк разработал и внедрил вакцину от полиомиелита. В ее состав входили инактивированные (убитые) полиовирусы всех 3-х типов. С 1957 года начала проводиться массовая активная вакцинация детей по методу Солка.
В 1956 году Альбертом Сэбиным была разработана живая вакцина от полиомиелита, состоящая из живых ослабленных (аттенуированных) вирусов, лишенных инфекционных свойств, но сохранивших иммуногенность. Вакцинный штамм состоял из 3-х типов вируса. Однако данную вакцину испытать на детях А. Солку не удалось по многим причинам, одной из которых было внедрение инактивированной вакцины Д. Солка.
Рис 5. В 1953 году Джонас Солк (фото слева) разработал и внедрил инактивированную вакцину от полиомиелита. В 1956 году Альберт Сэбин (фото справа) разработал и внедрил живую вакцину. Их вакцины победили заболевание в большинстве стран мира.
В это же время советские вирусологи М. П. Чумаков и А. А. Смородинцев (СССР) предложили методику введения ослабленной вакцины А. Солка через рот в виде капель и конфет и взяли на себя ответственность за проведение испытаний на детях. После массовой вакцинации заболеваемость полиомиелитом детей в СССР резко пошла на убыль и далее случаи заболевания прекратили регистрироваться вовсе. В 1963 году обеим ученым за эти разработки была присуждена Ленинская премия, а в США они были удостоены Почетных медалей Рузвельта. А. Сэбин в СССР был награжден орденом дружбы народов.
Рис. 6. М. П. Чумаков и А. А. Смородинцев.
Инактивированная вакцина от полиомиелита (ИПВ) содержит убитые формалином вирусы. Вводится инъекционно. Имеет свои положительные и отрицательные стороны.
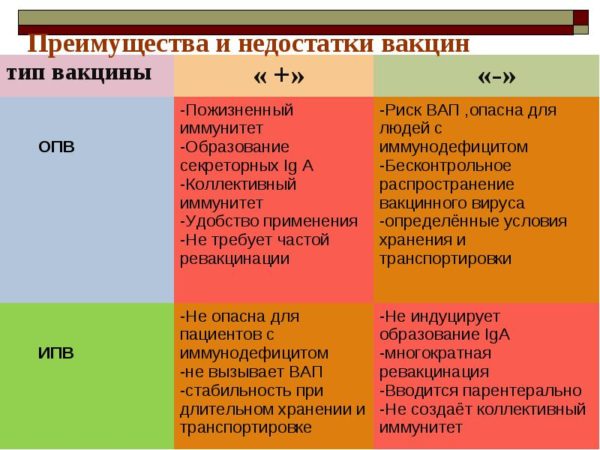
Положительные стороны инактивированной вакцины от полиомиелита:
- ИПВ обладает высокой степенью иммуногенности — обеспечивает развитие достаточно напряженного типоспецифического гуморального иммунитета.
- При заболевании предотвращает развитие поражения центральной нервной системы.
- Профилактирует развитие ВАПП (вакциноассоциированного паралитического полиомиелита) после вакцинации ребенка оральной полиовакциной (ОПВ).
- Инактивированная вакцина от полиомиелита безопасна в использовании. Не вызывает осложнений. Совмещается с другими прививками.
Отрицательные стороны инактивированной вакцины:
- Прививка от полиомиелита с использованием ИПВ не обеспечивает развитие местного иммунитета, то есть не предотвращает репликацию (размножение) вирусов в кишечнике, что приводит к их скрытой циркуляции.
- Вакцину необходимо вводить внутримышечно 2 -3-х кратно, что является стрессом для ребенка.
До 2016 года многие страны использовали с целью иммунизации детей вакцину от полиомиелита, изготовленную на основе 3-х штаммов вирусов. С 17 апреля 2016 года 150 стран мира перешли на использование бивалентной вакцины, содержащей 1-й и 3-й штаммы, так как считается, что с 1999 года 2-й тип вирусов полностью ликвидирован.
Рис. 7. Полиомиелит (последствия). Поражены нижние конечности.
Живая вакцина от полиомиелита (ОПВ) в своем составе содержит живые аттенуированные (ослабленные) вирусы, лишенные вирулентности, но сохранившие антигенные свойства. Она поддерживает ранее выработанный на введение полиовакцин иммунитет. Содержит все 3 штамма полиовирусов. Создает как общий, так и местный иммунитет. Препарат вводится через рот в виде капель.
Положительные стороны живой вакцины:
- Живая вакцина от полиомиелита создает не только общий, но и стойкий местный иммунитет. Проникая в кишечник, вакцинный штамм вируса способствует выработке вируснейтрализирующих антител (секреторных иммуноглобулинов IgА) клетками слизистой оболочки и блокирует размножение дикого штамма возбудителя.
- Вакцина практически безвредна и слабо реактогенна.
- ОПВ вводится через рот в жидком виде, что значительно облегчает проведение массовой иммунизации детей.
- Прививка против полиомиелита с использование ОПВ совмещается с прививками АКДС.
Отрицательные стороны живой вакцины:
- Применение живых вакцин требует проведения постоянного контроля над генетической стабильностью вакцинного штамма.
- Исключительно редко (1 случай на 2 — 5 млн. прививок) живая вакцина может стать причиной развития вакциноассоциированного полиомиелита (ВАП).
- После прививки с использованием живой вакцины дети представляют опасность для взрослых и детей, их окружающих, так как являются потенциальными носителями вируса полиомиелита. Фекально-оральный является основным путем распространения инфекции. После прививки ОПВ вакцинный штамм вируса полиомиелита выделяется с калом в течение 1 — 6 недель и более.
- Некоторые вирусы при смене среды обитания (пассаж через кишечник) вновь обретают вирулентные свойства и становятся причиной заболевания полиомиелитом. Такие вирусы-ревертанты распространяются в популяциях с низким охватом вакцинацией детского населения. Поэтому после полной ликвидации данного заболевания, вызванного диким штаммом вируса, сохраняется опасность заражения вирусами-ревертантами. Предотвратить это может полный переход на вакцинацию с использованием инактивированной вакцины от полиомиелита.
Рис. 8. Остаточные явления после перенесенного полиомиелита. Поражены верхние конечности.
Несмотря на то, что Россия считается страной свободной от дикого вируса, не исключается занос инфекции из соседних государств, например, Таджикистан, где дикий вирус полиомиелита продолжает циркулировать. Заболевание входит в число 9-и декретированных инфекций, против которых в РФ предусмотрена обязательная вакцинация. Иммунизация проводится 2-я видами вакцин против полиомиелита — ИПВ и ОПВ. Иммунодефицитные лица прививаются только инактивированной вакциной. Вакцинация от полиомиелита является обязательным условием при устройстве ребенка в детский сад.
Современный календарь прививок от полиомиелита предполагает введение первых 2 — 3 инактивированных вакцин и последующих — живых оральных вакцин. Данная схема вакцинации защищает ребенка от развития вакциноассоциированного полиомиелита и препятствует циркуляции полиовирусов.
В схему вакцинации входит проведение вакцинации и ревакцинации детей. Ревакцинации подлежат также взрослые, входящие в группу риска.
Вакцинация детей проводится в 3, 4, 5 и 6 месяцев инактивированной вакциной. Ревакцинация детей проводится — в 18 месяцев (первая), в 20 месяцев (вторая) и в 14 лет (третья) живой вакциной.
Обычно вакцинация от полиомиелита взрослым не проводится. Но есть определенные группы людей с высоким риском заболевания, которые должны пройти вакцинацию:
- Лица, выезжающие в другие страны, где регистрируются случаи полиомиелита, вызванного диким штаммом вируса.
- Сотрудники лабораторий, работающие с вирусами полиомиелита.
- Медицинский персонал, обслуживающий больных полиомиелитом.
С целью профилактики взрослые получают 3 дозы инактивированной вакцины против полиомиелита: вторая доза вводится через 1 — 2 мес. после первой, третья доза — через 6 — 12 мес. после второй.
Вакцинация взрослых проводится по этой схеме несмотря на то, сколько доз вакцин было получено в прошлом.
Вакцина от полиомиелита не вызывает побочных реакций, поэтому может совмещаться с прививкой АКДС (коклюш, дифтерия и столбняк) во все сроки вплоть до 14 лет.
- При катаре верхних дыхательных путей, повышенной температуре тела и расстройствах пищеварения прививка откладывается на время болезни, но не менее, чем на 10 — 14 дней.
- Дети с иммунодефицитом подлежат разобщению с детьми, которым прививка проводилась с использованием живой оральной вакцины, сроком на 2 месяца.
- При злокачественных новообразованиях прививка проводится через 6 мес. с момента окончания курса химиотерапии при нормализации работы иммунной системы.
Противопоказания к введению инактивированной полиомиелитной вакцины:
- Лица с аллергией на антибиотики стрептомицин, неомицин или полимиксин.
- Лица, у которых в прошлом отмечалась выраженная реакция на введение вакцины от полиомиелита.
Противопоказания к введению живой полиомиелитной вакцины:
- Неврологические расстройства, развившиеся в прошлом на введение ОПВ.
- Первичный дефицит и иммуносупрессивные состояния.
- Вакцины от полиомиелита, в основном, хорошо переносятся. Исключительно редко (1 случай на 2 — 4 млн. прививок) после введения живой вакцины развивается вакциноассоциированный паралитический полиомиелит.
- Сильная аллергическая реакция развивается, в основном, у детей с непереносимостью таких антибиотиков, как стрептомицин, неомицин или полимиксин, входящих в состав вакцин.
Рис. 9. Полиомиелит у детей. Парез нижних конечностей и правой руки (фото слева). Паралич и атрофия мышц туловища и конечностей, тяжелая деформация позвоночника (фото справа).
Дети в возрасте до 15-и лет и взрослые, работники детских учреждений, продовольственных магазинов, столовых и других предприятиях пищевой промышленности, работники системы водоснабжения, состоящие в контакте с больными с полиомиелитом, незамедлительно вакцинируются оральной живой вакциной.
При выявлении больного в школе или детском саду прививаются только лица из одного класса (группы).
При выявлении больного, находящегося на стационарном лечении, соседи по палате прививаются живой полиомиелитной вакциной. В случае противопоказаний к прививке контактные лица разобщаются сроком на 20 дней.
Рис. 10. В странах с низким охватом вакцинацией от полиомиелита детей регистрируются случаи заболевания, вызванные диким вирусом.
источник
Еще несколько десятилетий назад создавалась вакцина против полиомиелита. Однако, полностью уничтожить ее так и не удалось.
Полиомиелит, или его еще называют детским параличом, представляет собой инфекционное заболевание. Оно выражается в острой форме и поражает серое вещество спинного и продолговатого мозга.
Болезнь может передаваться двумя путями: воздушно-капельным и фекально-оральным.
Протекает бессимптомно, что очень опасно. Выявленное заболевания на поздних сроках практически не поддается лечению, так как процесс повреждений уже необратим. Первые симптомы иногда ничем не отличаются от ОРВИ, что осложняет установление своевременного и правильного диагноза.
Большую уверенность в защите от вируса дает только вакцинация. Это необходимая мера и обязательное условие при оформлении ребенка в детский сад и многие спортивные учреждения.

В каждой стране существует свой график, который зависит от степени риска поражения данным заболеванием.
В России разработан график, по которому проводят вакцинацию от полиомиелита:
- Первый раз ребенку вводят вакцину в 3-х месячном возрасте.
- Следующую проводят через 45 дней после первой.
- По достижении 6 месяцев делается третья.
- Ревакцинацию проводят в 18 и 20 месяцев, а последнюю уже только в 14 лет.
К окончанию школы ребенку должны быть сделаны все прививки.
Кроме основных прививок, которые должны проводиться по общему графику, могут быть еще и внеплановые. Ситуации, при которых они проводятся, следующие:
- Нет данных, что ребенок был привит, или произошло нарушение по срокам иммунизации. В таком случае педиатр поможет составить индивидуальный план, придерживаясь которого, прививки должны быть сделаны. Главное, соблюдать тот временной интервал между введением вакцин, который установлен графиком прививок. Он должен быть равен 45 дням. Если, к примеру, 2 вакцинация была проведена в 5 месячном возрасте, то 3-ю делают не в полгода, а в 6,5 месяца.
- Человек прибыл из страны, где показатели эпидемии наиболее высокие, или туда собирается. В этом случае прививка делается 1 раз вакциной ОВП. Рекомендуется делать прививку за месяц до отъезда, чтобы организм полностью выработал иммунитет к данному заболеванию.
В норме за всю жизнь должно быть сделано около 6 прививок от полиомиелита.
Разработано два вида: живая оральная (ОПВ) и инактивированная (ИПВ). В состав этих вакцин входит 3 антигенных типа полиовируса (I, II, III). Большую опасность, как известно, представляет I тип вируса полиомиелита, который в более чем 80% случаев может вызывать паралич.

В течение часа запрещено употреблять жидкость и пищу.
Была выведена в 1950 году. Суть ее в том, что вирус обезвреживался формалином. Другими словами, вакцина состоит из убитого вируса. Выпускают ее в одноразовом шприце с содержанием жидкости 0,5 миллилитров. Вводить ее нужно внутримышечно в бедро или плечо. Никаких особых ограничений после ее применения нет.
Существуют также и комбинированные вакцины, такие как «Пентаксим» или «Инфанрис Гекса». Используя их, можно за один раз ввести прививку от нескольких опасных болезней сразу.
Какая вакцина от полиомиелита лучше – однозначно сказать сложно. Выбор во многом зависит от ситуации и индивидуальности организма.
Прививку отечественными препаратами («Вакцина полиомиелитная пероральная») делают бесплатно. Использование других — только по желанию и возможностям родителей.
В целом, укол считается менее опасным, чем капли, так как дозировка точная и нет возможности срыгнуть.
Важно помнить, какой бы ни была прививка, для всех существуют определенные противопоказания и ограничения.
От полиомиелита нельзя вводить вакцину в нескольких случаях:
- Наличие злокачественных образований.
- Назначение химиотерапии. В обоих случаях делать прививку можно только по истечении шести месяцев с момента окончания лечения.
- Пониженный иммунитет. Известно, что после введения прививки организм начинает бороться с вирусом и вырабатывать устойчивость к болезни. При иммунодефиците есть большая вероятность заболеть.
- Беременность и ее планирование, а также кормление грудью.
- Аллергия на препараты, входящие в состав вакцины.
- Наличие острых заболеваний на момент вакцинации.
В случае, если у ребенка есть насморк, прежде всего необходимо определить причину его появления. Если это всего лишь реакция на погодные условия, то противопоказаний для прививки нет. При подозрении на ОРВИ, вакцинация откладывается до полного выздоровления малыша.

- Повышенная температура после прививки – это чаще всего не реакция организма, а результат того, что у ребенка началась ОРВИ. Чтобы этого избежать, рекомендуется до и после вакцинации оградить ребенка от посещения людных мест на несколько дней.
- За день до введения препарата нужно сдать анализы крови и мочи. Это делается для того, чтобы определить есть инфекция или нет.
- Перед вакцинацией ребенок обязательно должен быть осмотрен врачом.
- До и после прививки в течение месяца не рекомендуется введение новых продуктов, способствовавших аллергическим высыпаниям на теле.
- Купание после прививки не запрещено. Главное, следить за самочувствием ребенка. Если его здоровье в норме, водные процедуры в первую неделю должны длиться не более 15 минут. Дальше, при отсутствии каких-либо изменений, продолжаются по обычному графику. В первые 24 часа после введения вакцины может повышаться температура. В таком случае с купанием на 2-3 дня лучше повременить.
Как правило, негативных последствий после проведения вакцинации практически не наблюдается.
При введении вакцины могут быть следующие побочные действия:
- повышенная температура до 37,5 градуса в период с 5 по 14 день после прививки;
- частый стул в первые 1-2 дня.
Такая реакция возникает не часто и ничего страшного в ней нет. Проведение никаких лечебных мероприятий не нужно. Все проходит само собой.
Нормой после введения вакцины считаются:
- повышенная температура, нарушенный аппетит;
- незначительные покраснения и припухлость.
Но есть и другие более опасные осложнения, сопровождающиеся нервозностью, раздражительностью, повышением температуры до 38,5 градуса. Хотя и они не должны вызывать особое беспокойство. При нормальном самочувствии ребенка, сбивать температуру не стоит, если же это мешает малышу, можно дать ему жаропонижающие препараты.
Наиболее яркая реакция может возникнуть после введения капельной прививки. Даже опытными врачами отмечены случаи, когда такая вакцинация приводила к серьезным последствиям. В результате чего поражался спинной мозг, воспалялись суставы и возникали сильные аллергические реакции. Но, несмотря на такие отрицательные результаты, отказ от прививки все равно не считается правильным решением.
На протяжении некоторого времени, дети, которые прививаются живой вакциной, действительно могут быть разносчиками болезни. Обычно это происходит в 1-й месяц после прививки. Для здоровых и привитых малышей это не несет никакой опасности.
Не привитым детям, употребляющим иммунноподавляющие препараты, не рекомендуется общение с детьми, которые были привиты совсем недавно.
При химиотерапии также заметно снижается иммунная система. В связи с этим, после массового проведения живой вакцинации таким детям рекомендуется в течение нескольких недель находиться дома.
Важно помнить, что полиомиелит представляет собой очень опасную болезнь, предотвратить которую можно только с помощью своевременной вакцинации.
В целом прививки не несут никакой опасности и легко переносятся детьми.
Видео-ответы на интересующие вопросы про прививку:
источник
Полиомиелит — грозная острая вирусная инфекция, поражающая нервную систему и вызывающая развитие периферических параличей. Вплоть до всеобщей иммунизации в 60-хх годах прошлого века болезнь уносила тысячи детских жизней в СССР. Вторая всеобщая иммунизация проводилась в России в 90-х, благодаря чему количество заболеваний снизилось до единичных случаев.
С 2016 года в России случаи полиомиелита не регистрируются, однако похвалиться этим не могут соседние страны. В 2010 г. произошла сильная вспышка полиомиелита в Таджикистане. В 2015 году были зарегистрированы случаи заболевания в Украине в Закарпатье. В 2017 были зарегистрированы 3 случая в Ингушетии. Так как малоконтролируемый приток трудовой миграции ухудшил санитарно-гигиеническую обстановку в России полиомиелит прививка по-прежнему остается необходимой.
Полиомиелит поражает преимущественно деток в возрасте до 5 лет. Болезнь эта неизлечима и ее можно только предотвращать. До 10% заболевших детей погибают от паралича дыхательных мышц, а 1 ребенок из 200 остается частично парализованным инвалидом.
Мамины антитела защищают новорожденного всего в течение 5 дней после рождения. Полиомиелитная вакцина введенная опираясь на график прививки от полиомиелита детям, может защитить маленького человека на всю жизнь. Ставить прививки от полиомиелита начинают, когда малютке исполняется 3 месяца, а заканчивают ревакцинацию в 14.
Делают ли и когда делают прививку от полиомиелита взрослым? Взрослые прививаются только те, которые попадают в группу риска. К группам риска относятся:
- взрослые, которые не были вакцинированы раньше и у которых дети начинают прививаться ОПВ;
- люди, посещающие регион, в котором зарегистрированы вспышки от полиомиелита;
- медработники, работающие или с вакциной или с больными полиомиелитом.
Также существует понятие туровой вакцинации. Это проведение массовых прививок в определенных слоях населения. Такое мероприятие необходимо, чтобы остановить распространение инфекции. Вакцинируются в этом случае все люди принадлежащие к данной группе, независимо от того были ли они и когда раньше вакцинированы: например, если доля привитых граждан уменьшается до критического уровня. В России такие мероприятия проводятся в южных регионах.
Прививка от полиомиелита наиболее часто делается пероральной полиомиелитной вакциной 1-го, 2-го, 3-го типов, которая выпускается в форме раствора для приема внутрь. Вакцинный препарат розового цвета со специфическим вкусом, закапывается в рот по 4 капли или специальной пипеткой или шприцом без иглы. Вакцина капается глубоко на корень языка или на миндалины, чтобы ребенок её не сплюнул. В течение часа после прививки нельзя ничего ни пить, ни есть, чтобы не расщепить вакцину соляной кислотой, входящей в состав желудочного сока.
Если ребенок прививку срыгнул, манипуляции следует еще раз повторить. Если и при повторном закапывании малютка снова срыгнул, повторно вакцинацию проводят только спустя полтора месяца.
Если пероральная прививка по какой-либо причине не показана, применяется инактивированная вакцина. Как делают прививку от полиомиелита в этом случае? Прививка вводится уколом детям старшего возраста в плечо, а деткам до полутора лет — в область бедра или под лопатку. Прививка взрослым также проводится уколом в плечо.
Согласно российскому графику национальных прививок, от полиомиелита до 20 месяцев ребенок вакцинируется уже 4 раза. Наличие эффективной противополиомиелитной защиты, которую создает прививка от полиомиелита, сводит вероятность заражения практически к нулю.
Прививки от полиомиелита по графику по смешанной методике ставятся:
- в 3 месяца — ИПВ, вакцинация;
- в 4 с половиной — ИПВ, вакцинация;
- в 6 месяцев — ОПВ, последняя вакцинация;
- в полтора года — ОПВ, первая ревакцинация;
- в 20 месяцев — ОПВ, вторая ревакцинация;
- в 14 лет — ОПВ, последняя ревакцинация.
То есть, вакцинация начинается инактивированной вакциной — менее способной вырабатывать иммунитет, но абсолютно безопасной, а продолжается живой. Согласно национальному календарю можно сделать прививки от полиомиелита только инактивированной вакциной:
- в 3 месяца — вакцинация;
- в 4 с половиной — вакцинация;
- в полгода — вакцинация;
- в полтора года — ревакцинация;
- в 6 лет — ревакцинация.
Необходимо соблюдать минимальный интервал между первыми тремя прививками в полтора месяца. Например, если вторая прививка делалась с опозданием в 5 месяцев, то третья прививка уже делается в 6,5 месяцев.
Таким образом, разница между смешанной вакцинацией и прививками только ИПВ заключается в том, сколько прививок делают от полиомиелита. Смешанная методика подразумевает наличие 6 прививок для формирования полного иммунитета, а вакцинация ИПВ — только 5.
Прививка от полиомиелита ОПВ закапывается в рот шприцом без иглы или специальной пипеткой. Капать нужно глубоко на корень языка или на миндалины, следя за тем, чтобы ребенок жидкость не срыгнул и не сплюнул.
Обычно не проводят пероральную вакцинацию во время плача ребенка, так как вакцина может попасть в нос и будет неэффективной.
Куда делают прививку от полиомиелита ИПВ? ИПВ вводится уколом детям старшего возраста в плечо, а деткам до полутора лет — в область бедра или под лопатку. Взрослые также прививаются уколом в плечо. Если прививка вводится в составе комбинированного препарата, то соблюдаются все правила вакцинации АКДС.
Противополиомиелитная вакцинация выполняется 2 типами препаратов:
- ИПВ, в состав которого входит инактивированная культура — убитые штаммы вируса, на которые в организме вырабатываются антитела;
- ОПВ с живыми, но ослабленными клетками вируса.
Обычная схема вакцинации: первые 2 дозы — ИПВ, потом — ОПВ. Это наиболее оптимальный и безопасный график прививок, который таковым признала ВОЗ. В России детей сначала прививают инактивированным препаратом, стимулирующим выработку противополиомиелитных антител, а затем ОПВ. Именно по такой методике ребенка привьют бесплатно в муниципальной поликлинике. Впрочем, родители могут выбрать по своему желанию и другую схему вакцинации и сделать ее в платном центре.
ОПВ обладает уникальной способностью формировать местный иммунитет кишечника, благодаря чему становится возможным прервать передачу дикого полиовируса в окружающей среде. В случае применения инактивированной полиовакцины, только стимулирующей низкий уровень иммунитета в отношении полиовируса в кишечнике обеспечивается только индивидуальная защита в отношении полиомиелита, что не прерывает распространение дикого полиовируса.
Есть и некоторая особенность ОПВ, о которой нужно знать родителям прививаемого ребенка. Дело в том, что в течение примерно месяца после прививки, ребенок при кашле и чихании выделяет в воздух ослабленные штаммы полиомиелита, что в среде вакцинированных детей повышает уровень коллективного иммунитета. К сожалению, если в круге общения недавно привитого ОПВ ребенка окажется ребенок или взрослый не привитые от полиомиелита, то они могут заразиться. Поэтому во время массовой иммунизации, проводимой ОПВ, например, в садике или в школе, непривитых от полиомиелита детей отправляют на карантин домой на месяц.
Однако инактивированная прививка имеет ряд неоспоримых преимуществ перед ОПВ:
- после прививки можно сразу кушать и пить;
- не оказывает постороннего влияния на микрофлору кишечника;
- не ухудшает местный иммунитет;
- отсутствуют мертиоляты — консерванты, могущие вызвать побочную реакцию в организме.
Прививки ОПВ и ИПВ взаимозаменяемы. Препараты ОПВ производятся в России, для ИПВ применяются только импортные — например, бельгийская вакцина Полиорикс. Все чаще в последние годы в России стали
использоваться комбинированные препараты, в состав которых входит АКДС и противополиомиелитный компонент. К таким комбинированным прививкам относится бельгийский Пентаксим, французская прививка Имовакс Полио. Давайте рассмотрим принципиальное различие между прививками ОПВ и ИПВ.
Оральная полиовакцина вводится для прививки от полиомиелита малышу через рот. Она состоит из живых ослабленных штаммов вируса. Вакцинация этим препаратом способствует повышению уровня коллективной иммунизации и пассивной иммунизации людей, не привитых по какой-либо причине. После получения 3 доз ОПВ привитый человек приобретает полный пожизненный иммунитет. Однако в силу того, что случаев дикого полиомиелита уже практически не регистрируется, многие развитые страны уже отказались от применения такого типа вакцин.
Инактивированная вакцина ИПВ состоит из убитых штаммов трех типов полиовируса. Прививка ИПВ вводится внутримышечно. После её введения в крови вырабатываются антитела ко всем типам полиовируса. При инфицировании антитела предотвращают проникновение вируса в ЦНС и защищают от паралича.
В России распространены 2 ИПВ:
- бельгийская Имовакс полио;
- французская Полиорикс.
В составе Имовакс полио находится 3 штамма убитого полиовируса. Вакцину можно использовать для прививки недоношенных и ослабленных детишек. Имовакс полио прекрасно сочетается с иными иммунологическими препаратами, поэтому ее можно применять в комплексе. Полиорикс полностью идентичен Имовакс полио.
Живая вакцина производится только в нашей стране, за рубежом ее не используют. Вакцина состоит из трех типов полиовируса и специального компонента для стабилизации эффекта (магния хлорида). Живая вакцина имеет преимущество перед инактивированной: она формирует пассивный иммунитет у окружающих привитого ребенка людей. Привитый малыш выделяет штаммы вирусов, создавая прецедент для коллективной иммунизации.
Все большее количество стран, в которых уже давно не регистрируется дикий полиомиелит переходят на применение ИПВ. Дело в том, что на текущий момент риск ввоза дикого полиомиелита в страну намного ниже, чем риск появления полиовируса вакцинного происхождения, циркуляция которого растет при непрерывном использовании ОПВ.
Однако так как ИПВ только предотвращает развитие инфекции у конкретного человека, но не блокирует передачу вируса, полного отказа от ОПВ не происходит для необходимости сдерживания вспышек заболевания. 3 дозы ИПВ дают привитым пожизненную защиту от этой страшной болезни.
Применение комплексных препаратов в состав которых входит противополиомиелитный компонент более предпочтительно, чем моновакцин, так как уменьшает количество хождений в поликлинику. Наиболее распространенным в России считаются французский препарат Пентаксим и бельгийский Инфанрикс Гекса. Пентаксим защищает ребенка от 5 опаснейших инфекций, а Инфанрикс Гекса от 6. В состав комплексных вакцин входит ИПВ.
Известный педиатр Комаровский имеет однозначное мнение по поводу вакцинации против полиомиелита. В Украине вспышка полиомиелита наблюдалась в 2015 г. в Закарпатье и связана она была с низким уровнем вакцинации. Евгений Олегович считает, что любые данные о заболевании можно смело умножать на сто, так как легкая форма полиомиелита часто имеет симптоматику схожую с простудными заболеваниями и не фиксируется статистикой. Россия же плотно граничит в Украиной, поэтому в любой момент вирус может пересечь границу.
Дети, привитые по календарю ИПВ, не могут заразиться полиомиелитом, но могут оставаться распространителями вируса, потому что ИПВ местный иммунитет в кишечнике не формирует. Таким детям показана дополнительная вакцинация ОПВ для прекращения циркуляции вируса. Для детей, уже вакцинированных ИПВ, последующая прививка ОПВ абсолютно безопасна.
Известный педиатр рекомендует именно смешанную схему вакцинации с первой прививкой ИПВ. Серьезным осложнением ОПВ считается вакцино-ассоциированный полиомиелит, который может развиться у одного ребенка из 3 миллионов. Именно поэтому, чтобы избежать этого серьезного осложнения, вакцинацию обязательно во всех странах начинают с ИПВ, которая создает достаточный для предотвращения ВАП иммунитет.
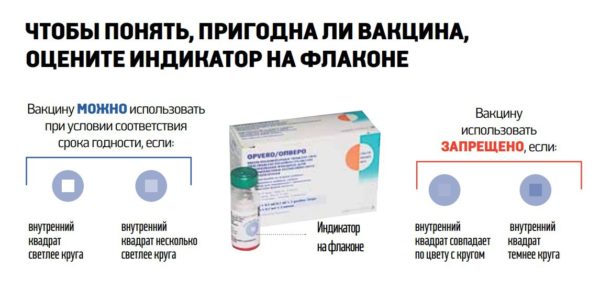
Мало того, особо дотошные родители, которых беспокоят проблемы хранения вакцины, ее заморозки и разморозки могут сами удостовериться об её качестве. ОПВ чувствительна к теплу и её качество поэтому контролируется термоиндикаторами. Термоиндикатор есть на каждом флаконе препарата, на её этикетке. Выглядит он как наклейка с изображением квадрата внутри круга. Когда флакон нагревается выше допустимой температуры квадрат темнеет. Использовать можно лишь те флаконы, на которых светлее внутренний квадрат.
При нарушениях графика иммунизации против полиомиелита, педиатр поможет сформировать индивидуальный план вакцинации. Эффективность иммунизации при этом не снижается. Если сбой в сроках произошел с самого начала, следует придерживаться интервалов, указанных в Календаре. Если же между первыми тремя прививками прошло много времени, первая ревакцинация проводится уже через 3 месяца после окончания вакцинации. Очень важно, чтобы несмотря ни на что к 7 годам ребенок был привит 5-ью дозами противополиомиелитной вакцины.
Существуют ситуации, когда выяснить проводилась ли вообще вакцинация ребенка не представляется возможным. В этом случае прививаются:
- малыши до года по графику календаря — повторное введение вакцины не опасно;
- от года до 6 лет — 2 раза с 30-дневным перерывом;
- с 7 до 17 лет — одной дозой.
источник
Полиомиелит – заболевание, которое трудно поддается лечению. Еще не изобретены препараты против него. Именно поэтому следует проводить профилактические меры по борьбе с полиомиелитом. Лучшим средством является вовремя сделанная прививка, которая становится барьером и защищает организм от полиовируса, предотвращает последствия, которые грозят всем людям, перенесшим эту страшную болезнь.
Полиомиелит – страшное инфекционное заболевание, встречающееся чаще всего у детей. При данной болезни происходит поражение серого вещества полиовирусом. Болезнь считается очень заразной и распространяется достаточно легко, так как вирус является устойчивым практически к любым воздействиям на него. Даже при замораживании он сохраняет свою жизнеспособность еще 3 месяца. Губительным для него являются только ультрафиолет (солнечный свет) и антисептические препараты (перекись водорода, Хлоргексидин, Фурацилин). Заразится возможно следующими способами:
- обычным воздушно-капельным при чихании или кашле нездорового человека;
- попадание через пищу зараженных продуктов;
- при бытовом применении одного прибора для еды или полотенца с больным;
- попадание с приемом воды.
Самыми восприимчивым к полиомиелиту считается детский возраст до 5 лет, при котором еще иммунная система не окрепла. Наиболее часто вспышки полиомиелита фиксируются в весенне-летний период.
Постановка диагноза осложнена, так как заболевание начинается почти всегда без ярко выраженной симптоматики или в стертой форме и напоминает простуду или незначительную инфекцию в кишечнике. У заболевшего наблюдается небольшая температура, слабость, потливость, насморк, покраснение носоглотки, снижение аппетита и диарея.
Возможно проявление полиомиелита в 2-х формах:
- типичная, которая затрагивает ЦНС;
- атипичная, которая не поражает клетки ЦНС.
Заболевание приводит к тяжелейшим последствиям, которые зависят от того, в какой именно части мозга протекал процесс отмирания клеток. Возможны следующие остаточные явления после болезни:
- спинальный, при котором наблюдаются парезы и параличи туловища, конечностей;
- бульбарный, при котором происходит расстройства, связанные с функциями глотания и дыхания, а также речевые нарушения. Является самым опасным;
- поражение лицевого нерва;
- поражение головного мозга.
В большинстве случаев последствия связаны с тем, на каком этапе развития болезни было начато лечение, а также серьезность отношения к реабилитации. При параличах больному грозит пожизненное сохранение инвалидности.
Важно! При выявлении возможного контакта с больным полиомиелитом следует изолировать контактирующее лицо и производить за ним врачебное наблюдение в течение 21 дня.
Полиомиелит – болезнь, вспышки которой имеют место и в сегодняшние дни, особенно в азиатских странах. Границы России открыты для всех. Никто не сможет определить инфицированный или нет ребенок приехал на российскую территорию. Болезнь очень заразная, и заболеть ею можно, находясь в одном помещении с заболевшим. Именно поэтому оптимальным средством для защиты от полиомиелита считается проведенный вовремя комплекс прививок и ревакцинации.
Лучшим средством профилактики полиомиелита считается вакцинация. Иммунологами разработана два отличных друг от друга вида прививок:
- Живая вакцина. В основе оральной полиомиелитной вакцины (ОПВ) лежат хоть и угнетенные, но живые вирусы. Используется такое лекарственное средство исключительно в России. Производится оно в виде жидкости розоватого цвета. Обладает специфическим горьковатым привкусом. Оберегает человеческий организм от различных штаммов полиовируса.
- Инактивированная вакцина. Данный препарат содержит в своей основе мертвые частицы полиовируса. Вводится инактивированная полиомиелитная вакцина (ИПВ) инъекционно. От нее не наблюдается практически никаких побочных действий, но зато данное средство менее эффективно. Так в исключительных случаях у привитых людей может произойти заражение полиомиелитом.
ОПВ изготавливается в России. Флакон вмещает 2 мл лекарственного препарата, которого хватает на 10 доз при закапывании по 4 капли на человека. Срок его хранения при соблюдении температурного режима составляет 2 года. Вакцина содержит консервант – канамицин, являющийся антибиотиком производным от стрептомицина.
ИПВ производят во Франции. Препарат упаковывается в отдельных одноразовых шприцах с дозировкой по 0,5 мл. В его состав, кроме убитого полиовируса, входит также консервант – 2-феноксиэтанол, являющийся антиоксидантом.
Принцип работы вакцины заключается в том, что введенные мертвые или ослабленные вирусы воздействуют на иммунную систему, стимулируя ее к выработке специфических антител в качестве защитной реакции организма. Ранее было достаточно прививать только ИПВ вакцину. Но, как и любое заболевание, полиомиелит проходит мутацию и появляются новые, более стойкие штаммы. Поэтому введения только убитых частиц вируса теперь недостаточно.
Более эффективным считается ввод в организм живых частиц полиовируса. Но прививаясь такой вакциной, возможно проявление негативной реакции организма. Именно поэтому важен подготовительный этап.
Перед проведением прививки обязательным требованием является подготовка к ней.
- Ребенок минимум, чем за 2 недели до прививки не должен переносить никаких простудных или более серьезных заболеваний.
- Для снижения негативных реакций на используемый препарат рекомендуется применять за 2-3 дня до процедуры прививания антигистаминные препараты. Они должны быть назначены врачом.
- Непосредственно перед введением препарата пациента должен осмотреть врач. Лучше, если незадолго до прививки малыш пройдет клинические исследования крови и мочи. Педиатры очень редко назначают анализы перед процедурой, поэтому родителям следует настоять на этом.
- Прививка переносится лучше, если ребенок будет немного голоден перед введением препарата. Нужно избегать кормления и еще час после вакцинации.
- Привитому ребенку следует давать больше жидкости, но только по прошествии часа после введения препарата.
Важно! Привитый ребенок может быть источником заболевания в течение 2-х недель. Не следует детям, не прошедшим вакцинацию, общаться с такими детьми.
Способ вакцинации зависит от того, какой именно препарат вводится ребенку.
Живая вакцина. Если в составе средства находятся живые, ослабленные частицы вируса, то вакцинация производится путем закапывания ее в рот малышу (4 капли). Причем это должно быть определенное место: либо миндалины, либо корень языка. Ребенок не должен ее сплевывать. Никаких последствий передозировки препарата не отмечается. Медработник, проводящий вакцинацию, делает ее с помощью капельницы, пипетки или шприца без иголки.
Важно! Запрещается запивать и есть в течение часа после введения препарата. Вместе с едой происходит расщепление введенного препарата желудочным соком, и проведение прививки окажется неэффективным.
Инактивированная вакцина. Средство с убитым полиовирусом вводится подкожно. Обычно она поставляется в лечебные заведения уже со шприцом дозировкой 0,5 мл. Место укола обусловлено возрастом ребенка. Малышам обычно делается прививка под лопатку или в бедренную область, детишкам постарше и взрослым — в плечо. При такой вакцинации нет запрета на прием еды и воды.
Прививка, вводимая подкожно, имеет некоторые преимущества перед закапыванием:
- точная дозировка;
- нет воздействия на микрофлору организма;
- в препарате не содержатся консерванты, необходимые для его хранения.
Реакция ребенка на введение полиовируса может быть связана с определенными особенностями детского организма:
- нормальная реакция на попадание в кровь вирусной инфекции;
- предрасположенность к аллергическим реакциям ребенка не только на данную прививку, но и на другие препараты;
- врожденные отклонения и возможные психические расстройства;
- сниженный иммунитет;
- имеющееся простудное заболевание в момент вакцинации.
Многие родители после проведения прививки против полиомиелита наблюдают у своего малыша побочные проявления, которые обусловлены видом введенного препарата. Причем при применении ИПВ переносится гораздо лучше и побочных проявлений практически не наблюдается.
Введение живой вакцины сопровождается:
- ростом температуры до 37,5-38ºС;
- вялостью и сонливостью или повышенным беспокойством;
- возможно появление насморка;
- аллергией в виде крапивницы или отека Квинке;
- у некоторых детей наблюдается диарея;
- в редких случаях встречаются судороги, отечность лица.
При введении убитого вируса возможно:
- несущественное покраснение и припухлость в месте укола;
- снижение аппетита;
- субфебрильная температура;
- незначительное беспокойство.
Проведение любой вакцинации имеет возможные противопоказания и определенные ограничения. Не следует проводить прививку у следующих групп людей:
- Запрещается прививаться против полиомиелита людям, страдающим иммунодефицитом. При внедрении в организм любого вируса он не сможет дать требуемую реакцию. Есть вероятность заболеть тяжелой формой полиомиелита. Также страшно не только проведение прививки, но и общение с привитыми человеком людям с иммунодефицитом. Вирус сохраняет свою жизнеспособность у любого лица, прошедшего прививку, еще 60 дней.
- Нельзя прививаться и людям с онкологическими заболеваниями, особенно на этапе химиотерапии. В это время организм наиболее ослаблен и подвержен любым заболеваниям. Если требуется вакцинация от полиомиелита, то ее нужно делать не ранее полугода после проведенных процедур химиотерапии.
- Запрещается вакцинация во время беременности и грудном кормлении. Не следует делать прививку и при планировании в ближайшем времени беременности.
- Не прививают при наличии аллергии организма на такие антибиотики, как Неомицин, Стрептомицин и Полимиксин В. Они находятся в составе вакцины. Также если на первичную прививку от полиомиелита была сильная реакция, то последующие не следует делать.
- Любые неврологические проявления являются отводом от прививки.
- Не следует делать вакцинацию во время простудных или вирусных заболеваний, а также сразу после них. Организм должен восстановиться после перенесенной болезни. Необходимо укрепить ослабленный иммунитет.
- Вакцинация не проводится при истощении.
Российских детей вакцинируют в соответствии с Национальным календарем прививок, утвержденным приказом №125н Минздравом РФ от 21/03/2014 года (скачать документ можно здесь). Документ состоит из двух частей. В первой указываются сроки обязательных прививок, которые требуется проводить от распространенных инфекционных заболеваний. Во второй – прививки по эпидемическим показаниям для жителей, проживающих в особых районах или занимающихся на определенных работах.
Если вы хотите узнать, есть ли опасность в прививках АКДС и полиомиелита одновременно, а также рассмотреть с настоящими и ложными показаниями, вы можете прочитать статью об этом на нашем портале.
Вакцинация детей от полиомиелита относится к первой обязательной группе. Проводится она в несколько этапов, в самом начале жизни малыша на первом году жизни.
- Первая прививка от полиомиелита делается в 3 месяца. Причем делают ее вакциной, произведенной на основе убитых частиц вируса.
- Следующая повторяется в 4,5 месяца. Ее также прививают только инактивированной вакциной.
- Завершается данная группа прививок в 6 месяцев. Только последняя прививка если предыдущие хорошо переносились ребенком делается препаратом на основе живого вируса. Детям, относящимся к группам риска по каким-либо заболеваниям, а также с нарушениями, связанными с иммунной системой, и 3-ю прививку продолжают делать препаратом, содержащим убитый полиовирус.
Важно! Между первыми прививками должен соблюдаться интервал в 4-6 недель. Его уменьшение категорически не допускается. Увеличить сроки проведения прививки можно при наличии показаний и рекомендациях педиатра или врача иммунолога.
Затем ребенку требуется проходить ревакцинацию, которая совершается также в 3 этапа. Ее при обычных показаниях выполняют вакциной на основе живого вируса.
- 1-ая ревакцинация осуществляется в 1,5 года.
- 2-ую следует сделать в 20 месяцев.
- 3-ий заключительный этап ревакцинации против полиомиелита проводится в 14 лет.
В календаре дается подробное описание порядка прохождения вакцинации и указывается, как к ней следует подготовить ребенка.
Как любой вид лечения, так и вакцинация вызывает множество споров. Каждый педиатр может выражать собственное мнение и иметь свои аргументы как «за», так и «против» проведения прививок полиомиелита.
Известный в стране детский врач Комаровский Е.О. отстаивает позицию обязательного проведения вакцинации от полиомиелита. Он убеждает родителей в том, что ни одна прививка не сможет нанести тот непоправимый вред, который происходит при заражении ребенка полиовирусом. Лучше обезопасить детский организм путем прививания. Комаровский дает ряд рекомендаций, к которым следует прислушаться:
- Нельзя без явных причин отказываться от вакцинации. Только из-за необоснованных страхов и запугивания статьями из интернета не нужно откладывать проведение прививки от полиомиелита.
- Если у ребенка имеются какие-либо хронические болезни или повышенная аллергическая реакция, то педиатр должен дать направление к специалисту аллергологу-иммунологу. Тот определяет целесообразность проведения вакцинации. Получить направление к данному специалисту следует и в случае негативной реакции на первую сделанную прививку.
- Категорически нельзя прививать ребенка во время приема им курса антибиотиков. Сам препарат содержит в своем составе антибиотик, что негативно скажется на иммунитете, который и так после приема таких лекарств несколько ослабевает.
- Не следует самостоятельно менять временные интервалы проведения прививок. Это может привести к определенным осложнениям. Особенно не нужно их укорачивать, когда действие одной вакцины будет накладываться на действие вновь введенной прививки.
- Не стоит делать прививки, когда у ребенка режутся зубки, так как организм и так ослаблен.
В интернете имеется большое количество разноплановых отзывов и мнений родителей по поводу вакцинации от всех болезней. Наибольшее количество «страшилок» встречается о прививке против полиомиелита. Многие начитавшись их, отказываются прививать своих детей, тем самым подвергая их большой опасности. Она заключается в том, что при общении такого малыша с недавно привитым ребенком велик риск заражения его полиомиелитом. Именно поэтому при осуществлении вакцинации детей в детских учреждениях объявляют карантин на срок до 60 дней. Но никто не даст гарантии, что играя на улице или на детской площадке, не привитый ребенок не будет контактировать с только недавно прошедшим вакцинацию малышом. Выбор остается за родителями. Следует учитывать, что по статистике осложнения от вакцинации против полиомиелита встречаются достаточно редко. Хуже не прививаться от этого серьезного и опасного заболевания совсем.
Полиомиелит – страшная болезнь, при перенесении которой человек остается инвалидом на всю жизнь. Лекарства от этого заболевания не придумано, но можно оградить себя и ребенка от него вовремя проведенной вакцинацией. Важно, чтобы прививка осуществлялась под строгим контролем медиков. Первую прививку лучше вводить лекарственным средством, содержащим убитый вирус, тогда риск появления негативных последствий при вакцинации будет минимален.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
источник