Оспа и ветряная оспа — это не одно и то же заболевание, дифференцируют инфекции основываясь на эпидемиологию и симптомы. Перенесенная натуральная (черная) оспа оставляет рубцы, возможно наступление полной или частичной слепоты. Вид путают с ветрянкой, которая тоже опасна, но переносится легче.
Появление высыпаний изначально не дают понять, в чем отличие натуральной (черной) оспы от ветряной. Первое, что берут внимание — это локализация сыпи. При ветрянке прыщики не появляются на ладошках, ступнях и редко бывают на слизистых. Волдыри не имеют вдавливаний, располагаются поверхностно. При проколе сдуваются, быстро образуя корочку. Натуральная форма же появляется на туловище, лице, конечностях, ладонях и подошвах. Сыпь — везикулы с углублением посередине, которые после разрыва образуют некротические корочки черного цвета.
Заболевание проходит в несколько этапов, которые отличаются тяжестью проявлений. Изначально у больного появляется:
- высокая температура, озноб;
- головокружение, головная боль;
- рвота, жажда.
Натуральная оспа. Фото взято с сайта gufo.me
В это время диагностика осложнена, сейчас сложно определить, чем натуральная оспа отличается от ветрянки, клиника также схожа с гриппом и другими. Спустя 2-5 дней на коже появляются волдыри, сопровождающиеся кровоизлияниями. Через несколько дней, начальные проявления ослабевают, эрозии нагнаиваются и приобретают черный цвет. Больные начинают бредить, через 7-14 дней отпадают высохшие корки язв, остаются шрамы.
Люди не понимают оспа — это ветрянка или нет из-за их одинакового способа заражения. Инфекция передается воздушно-капельным путем от зараженного. Наиболее опасен контакт с больным в первую неделю болезни. После появления волдырей вирус ослабевает, но заражение остается возможным. Инкубационный период продолжается 8 дней, в это время симптомы отсутствуют.
Чтоб снизить риск заражения и в целях профилактики, в течение 4 дней после контакта с больным делают прививку. В поставленной вакцине содержится живой вирус, тактильный контакт с таким человеком запрещен, присутствует риск распространения высыпаний и передачи инфекции. Предполагаемый инфицированный и его близкие должны тщательно мыть руки с мылом. На протяжении некоторого времени семья находится под контролем медиков.
Вирус Varicella Zoster чаще поражает детские организмы. Ребенок легче переносит болезнь и практически не имеет осложнений, нежели взрослые. В основном, признаки появляются через 2 недели после заражения. Дети становятся:
- пассивными;
- жалуются на боль в голове и животе;
- отказываются есть.
Позже на коже появляются плоские красные пятна, которые со временем превращаются в волдыри с жидкостью. Спустя 2-3 дня высыпания подсыхают. Через 2 недели папулы отпадают и не оставляют следов. Ветрянке характерно одновременное появление свежих пятен и наличие старых. Дополнительно к основным симптомам у взрослых могут случаться нарушения координации движения, светобоязнь, судороги.
Varicella Zoster не живет в условиях окружающей среды, поэтому заражение от предметов обихода больного исключено. Инфицирование происходит только воздушно-капельным путем. Дети приносят вирус из образовательных учреждений. Наибольшую опасность несет для взрослых, которые не переболели в детстве.
Чтоб защитится от инфекции нужно полностью исключить контакт с инфицированным человеком, до его полного выздоровления. Проводится добровольная вакцинация против ветрянки. Прививка особенно рекомендована при планировании беременности.
источник
Что такое натуральная или черная оспа? — Оспа (ветрянка), Часто задаваемые вопросы о ветрянке
В мире существует множество серьезных заболеваний, которые способны быстро передаваться, являясь самыми опасными. К таким недугам относится черная оспа, которой заражаются только люди. Даже если пациент избавился от синдрома, у него могут остаться побочные явления: чаще всего это шрамы, появляющиеся на месте травм. Кроме этого, возможно наступление частичной или полной потери зрения. Чтобы не было таких последствий, необходимо знать основные пути заражения, причины появления и симптомы заболевания, чтобы вовремя обратиться за медицинской помощью. Это связано с тем, что черную оспу некоторые путают с ветряной, которая протекает легче.
Черная оспа, или как ее еще называют – натуральная, является острым антропонозным серьезным заболеванием, которое обладает высокой степенью заразности. Оно передается от одного человека другому воздушно-капельным способом. При этом у пациента возникает лихорадочное состояние, его сильно высыпает и происходит интоксикация организма. Недугу поддается только человеческий организм, хотя экспериментальным путем исследователи пытались заразить животных.
В качестве возбудителя выступает вирус, имеющий схожесть с коровьей оспой. Инкубационный период вируса натуральной оспы длится 8-14 дней, в среднем около 11 суток. При этом пациент может быть заразным еще за 3-5 дней до начала высыпаний, в итоге болезнь продолжается около трех недель. Вредоносные микроорганизмы появляются из лопнувших пузырьков на коже больного, передаются воздушно-капельным способом из ротовой полости, их обнаруживают в моче и каловых массах.
Вирус способен надолго оставаться на одежде и личных предметах больного. Недуг является настолько сильным, что иммунная система пациента не может справиться с ним. Болезнь может проявиться в любом возрастном периоде, но самым уязвимым остается детский возраст.
Самый опасный период – это первая неделя недуга, когда носитель натуральной оспы имеет в своей слюне наибольшее количество вирусных бактерий. Когда пузырьки лопаются, засыхают и на их месте образовываются рубцы, больной все равно остается заразным, потому что вирус оспы не исчезает до конца.
Нередко при появлении сыпи пациенты не знают, какой у них тип недуга: ветряная оспа или натуральная. Существует определенный ряд признаков, по которому можно определить, какой вид оспы у пациента. Первым показателем является локализация высыпаний. Для ветряного типа характерна сыпь в области ладоней и подошв, а для натуральной оспы – на кожных покровах всего тела и на слизистой оболочке.
Следующим показателем являются симптомы. Натуральная оспа отличается повышенной температурой до 40 градусов и больше, при этом наблюдаются сильные болевые ощущения в области крестца, а высыпания могут появиться гораздо раньше других признаков недуга. В случае с ветряной оспой наблюдается температура тела до 39 градусов, причем она может подниматься, когда на больном появляется новая сыпь. Кроме этого, при ветряной нет высыпаний на слизистой, что, наоборот, наблюдается при натуральной оспе.
Для появления натуральной оспы характерно наличие двух штаммов вируса, поэтому выделяют два вида, между которыми имеются различия:
- Variola major. Данный вид черной оспы характеризуется высокими показателями смертности, ведь это самый опасный тип, который трудно излечить. В результате размножения и воздействия вируса натуральной оспы начинаются сильные внутренние кровотечения, могут появляться язвы. У этого типа есть своя особенность: если пациент выживает, у него вырабатывается иммунитет к заболеванию, хотя тело остается покрытым шрамами на всю жизнь.
- Variola minor. Возбудителем черной оспы является вирус, появившийся в результате низкого уровня жизни обитателей южных стран. Заболевание имеет низкую степень смертности и протекает в достаточно легкой форме. При этом не появляются гнойные высыпания, а лихорадочное состояние длится недолго. В отличие от первого вида, при данном типе заболевания не возникают осложнения.
Вирус натуральной оспы способен передаваться только от зараженного пациента. В большинстве случаев недуг передается воздушно-капельным способом или же пылево-воздушным. Кроме того, возбудитель натуральной оспы может передаться и при использовании инфицированных предметов, которые попали в руки к здоровому человеку.
Для воздушно-пылевого способа заражения характерно попадание в дыхательные участки здорового человека мелких частей засохших гнойных корок и выделений слизи. Подобные частицы спустя время превращаются в пыль и летают в воздухе, заражая других во время смены белья больного.
Радиус распространения зараженной пыли может достигать 800 метров.
Если к здоровому человеку в руки попали инфицированные предметы, содержащие кровяные или гнойные выделения больного, то процесс заражения черной оспой произойдет в случае наличия на коже порезов, ранок и т. д.
Существует версия, что в качестве переносчиков вируса натуральной оспы выступают мухи, которые непосредственно контактировали с зараженной кожей. Несмотря на то, что они неспособны сами заразиться, насекомые могут разносить на других гнойные частицы.
Такой недуг, как натуральная оспа, в своем течении проходит 4 этапа:
- Начало заболевания. Данный период длится максимум 4 дня. В начале заболевания температура может подниматься до 40 градусов, у пациента начинаются головные и мышечные боли, рвотные позывы. Часто у больного боли переходят в область крестца, копчика. При этом в первые 2 дня возможно появление высыпания, не сопровождающееся другими симптомами.
- Высыпания. Сыпь черной оспы может поражать внутренние участки бедер, нижнюю часть живота, грудные мышцы и лопаточную зону. У пациента могут начинаться галлюцинации, особенно это касается детей. В следующие дни сыпь уплотняется, температура понижается, но высыпания поражают слизистые оболочки больного. Такие высыпания через время лопаются, а на их месте появляются язвочки.
- Нагноение сыпи. В этот период сильно отекают зараженные участки, температура тела опять достигает 40 градусов, возможно начало тахикардии, понижение артериального давления. Из ротовой полости пациента чувствуются неприятные запахи, увеличиваются печень и селезенка. На данном этапе больной теряет сознание, у него вновь появляются галлюцинации, возникают судорожные состояния. Этот период может длиться до 7 дней.
- Следующий этап характеризуется подсыханием корочек и их отпадением. При этом из некоторых ранок все еще могут вытекать гнойные выделения, которые превращаются в струпья. После этого больные нередко страдают от сильного зуда. Примерно через неделю начинается отпадание струпьев, на месте которых появляются шрамы.
Нередко у пациентов процесс нагноения ран не заканчивается. Это, в свою очередь, ведет к летальному исходу.
Диагностический комплекс включает в себя несколько видов обследования. С целью детального изучения заболевания у пациента берут корочки и мазки содержимого ранок, крови, слизи. Вирусная бактерия черной оспы определяется с помощью электронного микроскопа и ПЦР.
Натуральная оспа может лечиться только с помощью медикаментов. Для начала больному прописывают препараты, которые будут уничтожать вирус оспы. К примеру, в медицинской практике часто используется «Метисазон». Далее врач выписывает антисептическое средство, чтобы вредоносные микроорганизмы черной оспы не развивались в язвах и на воспаленной слизистой оболочке. Если инфекция успела распространиться, назначают антибиотик. Чтобы возбудитель оспы прекратил свое действие, необходимо очистить кровь и вывести из организма токсины. Для этого применяют плазмаферез, ультрафильтрацию и вводят коллоидные растворы.
Вышеперечисленные методы способны только убрать симптомы черной оспы, облегчив состояние пациента. Рубцы, появившиеся после высыпаний, не поддаются никакому лечению и остаются на всю жизнь.
Несмотря на то, что в интернете прописано множество средств народной медицины, врачи настаивают на едином мнении – натуральная оспа лечится только медикаментозным способом. Это сильное заболевание не могут вылечить травы. Здесь требуется вмешательство химических соединений.
Бывают случаи, когда удалось обезвредить симптомы натуральной оспы, но через небольшой промежуток времени появились осложнения. К ним относят:
- лейкоцитозы, при которых наблюдается большое количество лейкоцитов в составе крови;
- ириты, кератиты, сепсисы (воспалительные процессы в глазном яблоке);
- энцефалиты;
- пневмонии;
- наличие инфекционно-токсического шока.
Для поддержания организма пациент должен питаться только легкой овощной пищей, ведь это поможет восстановить силы. Чтобы организму было легче работать, нужно построить рацион из таких блюд, как овощные супы-пюре, разбавленные соки, нежирные молочные продукты, каши.
Пациентов с установленным диагнозом необходимо помещать в специальные изолированные помещения, чтобы инфекция не распространялась дальше. Кроме этого, обязательной изоляции и вакцинации поддаются те, кто контактировал с больными. Чтобы провести срочную вакцинацию, врачи используют иммуноглобулин.
Натуральная оспа – серьезная болезнь, из-за которой может наступить летальный исход. Существуют разные способы передачи недуга, например, воздушно-капельный и воздушно-пылевой. Кроме этого, существует еще одно мнение, что переносчики вируса – это мухи, на тельцах которых остаются частицы гноя и корочек зараженных пациентов.
В большинстве случаев пациенты не знают, как выглядит заболевание и путают его с ветряным типом недуга. Но ветряная оспа имеет более легкую форму протекания и заканчивается быстрее. В любом случае при первых же признаках нужно обращаться за помощью медиков.
источник
В связи с высокой смертностью описания натуральной оспы сохранились с IX-X вв. (Авиценна) до наших дней, хотя первые упоминания о ней относятся к добиблейскому периоду. Натуральная оспа являлась бичом народов, пока англичанин Э. Дженнер (примерно 1796 г.) не предложил способ иммунизации человека путем заражения его вирусом коровьей оспы. Практическое использование данного открытия позволило человечеству победить натуральную оспу.
Важнейшее практическое значение имеет дифференциальная диагностика натуральной и ветряной оспы, основанная на данных эпидемиологии и клинических особенностях болезни.
В пользу ветряной оспы говорят:
- контакт с пациентом ветряной оспой;
- отсутствие данных о заболевании ветряной оспой в анамнезе (истории жизни);
- продолжительность инкубационного периода 21 день, умеренная выраженность продромального периода (температура не превышает 39°С);
- совпадение подъемов температуры с появлением новых кожных элементов;
- последовательность появления и характер сыпи (наиболее обильные элементы появляются на лице и туловище, где они появляются почти одновременно).
Для ветряной оспы характерно отсутствие сыпи на ладонях и подошвах; обнаружение сыпи на слизистых оболочках представляет собой исключение.
Сыпь у больных ветряной оспой характеризуется следующими отличительными признаками: везикулы не имеют центрального вдавления, характерен полиморфизм высыпаний — на одних и тех же участках кожи одновременно можно обнаружить пятна, пузырьки, подсыхающие корочки. Пузырек при ветряной оспе однокамерный, поверхностный, при проколе спадается, корочка образуется быстро, после себя не оставляет следа в виде рубца.
Для натуральной оспы характерны следующие симптомы:
- появление продромальной сыпи (т. е. до начала клинических проявлений болезни);
- выраженная интоксикация с повышением температуры до 40°С и более;
- сильные боли в крестце.
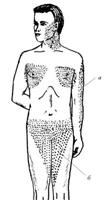
Локализация сыпи при натуральной оспе отличается специфичностью: сыпь локализуется на волосистой части головы, на лице, поражает также конечности и туловище, может локализоваться на ладонях и подошвах.
Характерно появление высыпаний на слизистых оболочках, совпадающее по времени с появлением сыпи на коже. Кожные элементы при натуральной оспе плотные, для них характерно наличие втяжения в центре везикулы и инфильтрация основания.
Отсутствует многообразие высыпаний — все высыпания при натуральной оспе находятся на одной стадии. При проколе пузырек натуральной оспы не спадается, он многокамерный, после себя образует (после отпадения корки) разной глубины рубец.
В 1980 г. на XXXIII сессии ВОЗ было официально объявлено о ликвидации натуральной оспы на планете. Потенциальную опасность представляют музейные штаммы натуральной оспы, хранящиеся в лабораториях специальных учреждений.
источник
Многие до сих пор не могут понять, корь и ветрянка — одно и то же или нет. Внезапно появившаяся на теле сыпь может быть проявлением различных заболеваний. Порой бывает тяжело понять, какая именно патология наблюдается у пациента.
Эти два заболевания похожи только по первичным проявлениям (и то не по всем), у них разные возбудители, последствия, методы лечения. Если заранее осведомиться о них, то отличить ветряную оспу от кори будет просто.
Помочь с определением сможет только врач, который по характерным симптомам может поставить правильный диагноз. Обычному человеку бывает трудно заметить такие признаки.
Для многих сыпь — это нечто обобщённое. По телу начинают появляться красные волдыри и пятна, они зудят, шелушатся и вызывают дискомфорт. Существует много различных видов сыпи, даже ребёнку будет не сложно отличить одно заболевание от другого.
Что касается инфекционной составляющей обеих патологий, здесь больше похожих черт. Оба заболевания являются вирусными инфекциями, которые передаются от одного человека другому воздушно-капельным путём. Контакт с больным в 100 случаях из 100 приведёт к заражению, так что тут никаких вариантов. Распространяется это правило на людей любого возраста.
С корью есть нюанс — чем старше человек становится, тем ниже шанс заражения этой инфекцией. Есть также теория, которая утверждает, что раз переболевший ветрянкой человек повторно заразиться не может. Может, ещё как, просто симптоматика будет более приглушённая.
Обе патологии предусматривают симптоматическое лечение, поскольку организм достаточно силён для борьбы с болезнью. Различий здесь не слишком много, однако если болезни протекают с осложнениями (например, на фоне серьёзных хронических заболеваний), то тут терапия выстраивается более агрессивная.
К врачу обратиться всё-таки придётся, поскольку обе патологии могут приводить к осложнениям, особенно если иммунитет пациента настолько низкий, что не в состоянии самостоятельно бороться даже с простейшими вирусами. Осложнения после ветрянки грозят развитием дополнительных хронических отклонений, а после кори даже возможен летальный исход.
Существуют признаки, которые показывают, как отличить ветрянку от кори. Сразу ответим на первоначальный вопрос, корь и ветрянка — это одно и то же?
Нет. Это два разных заболевания, которые имеют не только несколько сходных симптомов, но и важные отличия.
- возбудитель инфекции — парамиксовирус;
- процесс заражения — через дыхательные пути или поверхность глаз;
- инкубационный период — 7—16 дней;
- стойкость — умеет выживать вне организма даже при относительно низких температурах, поэтому часто вспышки инфекции приходятся на осень или зиму.
- возбудитель — вирус герпеса III типа;
- процесс заражения — попадает в организм через дыхательные пути, обычно оседает на слизистых органов дыхания, где остаётся весь инкубационный период;
- инкубационный период — 10—21 день;
- стойкость — вне человеческого тела погибнет уже через 8—15 минут.
Неопытному глазу может показаться, что эти две болезни мало чем отличаются, когда речь заходит о симптоматике. Оба заболевания протекают с сыпью, в обоих случаях повышается температура. Однако отличительных симптомов здесь больше, чем сходных. Рассмотрим в статье основные отличия.
- высокая температура;
- интоксикация;
- кашель;
- общее недомогание, слабость;
- насморк;
- на слизистой рта появляются белёсые высыпания;
- воспаление глаз (конъюнктивит);
- сыпь начинается появляться на лбу, за ушами, после этого начинает постепенно спускаться вниз, распространяясь по всему телу, высыпания имеют насыщенный красный оттенок, пятна могут сливаться и обретать неправильную форму;
- после отступления болезни на теле останется пигментация, которая полностью исчезнет в течение 14—21 дня.
Доктор Комаровский подробно рассказывает самое важное, что нужно знать родителям о кори.
- высокая температура (держится всего несколько дней, может проявляться не у всех);
- головная боль;
- непрекращающийся зуд;
- боль в области живота;
- высыпания в виде прыщиков, наполненных жидкостью, они имеют явно выраженную форму, не срастаются, не идут пятнами или пигментацией;
- в процессе терапии все высыпания будут покрываться коростами и «отвалятся», это займёт несколько недель.
Познавательная телепрограмма от Школы доктора Евгения Комаровского о ветряной оспе.
Некоторые также могут спутать патологии с такой болезнью, как краснуха. Это опять-таки разные заболевания, хоть и внешне схожие.
Все патологии передаются воздушно-капельным путём, нормально переносятся детьми, но вот взрослыми тяжелее. Возбудителем краснухи является вирусная инфекция Рубивирус, она способна прожить вне организма всего несколько часов.
Для заражения краснухой требуется более тесный контакт с носителем патологии, чего не скажешь о кори. Вирус краснухи передаётся бытовым путём.
Локализуется вирус в лимфоузлах, там он проводит свой инкубационный период, растёт и размножается с огромной скоростью. Когда он достаточно вырос, он начинает миграцию по телу через кровоток. Переболевшие краснухой вырабатывают иммунитет к заболеванию.
В отличие от ветрянки или кори, во время краснухи наблюдаются светобоязнь, воспаление лимфоузлов.
Сыпь выглядит как множество мелких красных или розовых прыщиков, которые начинают появляться сначала на лице и шее. У воспалённых пятен ровные границы, пигментация кожных покровов вокруг не меняется.
Для взрослых пациентов допустимо слияние пятен, для детей — это редкость. Зуд не проявляется, температура при этом редко поднимается выше 38 градусов. При краснухе всегда проявляются признаки простуды, например, кашель, ангина, насморк. Подробнее, чем отличается ветрянка от краснухи читайте здесь.
Важным отличием кори от ветрянки является и то, что выздоровление после этих двух заболеваний проходит по-разному.
С ветряной оспой всё просто: наш организм вырабатывает иммунитет к патологии, так что вероятность заболеть ветрянкой повторно мала, но при этом вирус остаётся в организме навсегда.
Он занимается своё почётное место на спинномозговых нервах, поскольку там антитела не могут функционировать. Повторное столкновение с ветрянкой возможно, но болезнь приобретает форму опоясывающего лишая.
При кори всё несколько сложнее. Наше тело не оставляет возбудитель. При этом заразиться повторно возможно. Если вы переболели тяжёлой формой болезни, то организм выработает сильный иммунитет, который пробить повторно будет непросто. Лёгкая форма не сможет выработать достаточно антител, так что организм останется уязвимым к повторному инфицированию.
На вопрос: «Может ли человек, болевший корью, заразиться ветрянкой (и наоборот)?» ответ будет однозначным — Да, может.
Возбудители у патологий разные, значит, и антитела для всего этого необходимы разные. Вы же не задаётесь вопросом, возможно ли заражение ветрянкой, если вы уже переболели гриппом?
Здесь у этих двух патологий есть одна важная схожесть: чем младше пациент, тем легче он переносит болезнь. Но при этом и шанс подцепить заразу у детей выше, чем у взрослых, поскольку их иммунитет ещё не сформировался и не может бороться с серьёзными вирусными инфекциями.
В группе риска также находятся люди, у которых имеются хронические отклонения, связанные с иммунной системой.
Лечение обеих болезней можно назвать схожим. Обычно врачи назначают следующие медикаменты:
- антигистаминные;
- иммуностимуляторы;
- антисептические и успокаивающие средства (мази, гели, лосьоны);
- витаминные комплексы.
В остальном организму помогать не нужно, он всё должен будет сделать сам. В силах пациента только терпеть, воздерживаться от расчёсывания (при ветрянке), придерживаться правильного питания.
Соблюдайте карантин! Принимать другие препараты можно только после назначения врача, поскольку многие из них могут только усугубить имеющиеся проблемы и привести к развитию осложнений.
Беременным и кормящим мамам нужно быть особенно осторожными с любой из этих болезней. Они могут грозить выкидышем или развитием серьёзных отклонений у новорождённого или плода. Избегайте мест, где возможно заражение.
Несмотря на некоторые внешние схожие признаки, корь и ветряная оспа всё-таки сильно отличаются друг от друга. У этих патологий разные возбудители, большая часть симптомов, последствия и период восстановления. Переболев одним, вы не перестраховываете себя от заражения другим, так что внимательнее относитесь к себе и своему здоровью.
Особенно важно это будет для людей, никогда не болевших ни одной из этих болезней, и имеющих хронические патологии, значительно бьющие по иммунной системе. Отличить корь от ветрянки смогут даже люди, не имеющие медицинского образования, главное — знать основные симптомы, характерные для каждого из этих заболеваний.
источник

Ветрянкой называют острое вирусное заболевание, передающее воздушно-капельным путем от человека к человеку. Характеризуется возникновением сыпи в виде небольших пузырьков, высокой температурой.
Возбудителем считается вирус герпеса третьего типа. Он внедряется в кровь через верхние дыхательные пути и поражает кожные покровы. Вне организма человека он теряет свою жизнеспособность уже через 10 минут. Микроб погибает при нагревании, воздействии ультрафиолетового излучения и солнечных лучей.
Восприимчивость к ветрянке составляет 100%, чаще всего она диагностируется у детей в возрасте от 6 месяцев до 7 лет. У взрослых встречается достаточно редко, так как большинство из них без осложнений переносит болезнь в детстве. Выработанный после перенесенной инфекции стойкий иммунитет сохраняется на протяжении жизни.
Выделяют 4 стадии течения заболевания:
- Инкубационная – бессимптомный период. В среднем составляет 11–21 день;
- Продромальная – характеризуется возникновением головных или мышечных болей, значительным подъемом температуры. У детей проявляется не всегда, у взрослых наблюдается достаточно часто и протекает с осложнениями. Данный период наступает за 1–2 суток до обнаружения первых высыпаний;
- Стадия высыпания характеризуется массовым появлением сыпи и волнообразным повышением температуры. Чаще всего лихорадочное состояние сохраняется на протяжении 2–5 дней, иногда температура держится до 10 суток. Высыпания наблюдаются в течение 2–9 дней. Обычно они не затрагивают глубоких кожных слоев и после выздоровления исчезают бесследно.
- Восстановительная – длится 1 месяц после выздоровления. В течение этого периода требуется ограничение физических нагрузок и прием витаминных комплексов.
Источником заболевания является инфицированный вирусом ветряной оспы человек. Опасность заражения сохраняется на протяжении всего инкубационного периода вплоть до момента исчезновения корочек. Болезнь передается воздушно-капельным путем, однако максимальная концентрация вируса обнаруживается в жидкости, содержащейся в типичных для ветрянки пузырьках.
Инфекция проникает в организм через верхние дыхательные пути и внедряется в слизистые оболочки. Затем попадает в кровеносную систему и распространяется на кожные покровы. Происходит расширение кровеносных сосудов, сопровождающееся покраснением, затем наблюдается образование папул – приподнятых над поверхностью кожи узелков, и везикул – пузырьков с жидкостью. Первые высыпания обычно фиксируются на туловище и конечностях, позднее – на лице и под волосами. Иногда сыпью покрываются слизистые оболочки.
Вследствие активного размножения вируса происходит рост температуры тела, отмечаются другие неспецифические реакции. После перенесенной инфекции у человека вырабатывается стойкий иммунитет.
Вирус может сохранять свою жизнеспособность в человеческом организме, и при наличии совокупности провоцирующих факторов, может вызвать опоясывающий лишай.
Ветрянка отличается длительным инкубационным периодом, составляющим от 7 до 21 дня. С момента инфицирования до появления первых симптомов проходит, как правило, не менее недели. Ребенок уже является источником заражения для других детей, однако внешне это никак не проявляется. Обычно сохраняется двигательная активность и хороший аппетит.

- головная боль;
- вялость, сонливость;
- отсутствие аппетита;
- тошнота;
- резкое повышение температуры до 38-40°C.
Вышеперечисленные симптомы сходны с признаками обычного ОРВИ, и только появление сыпи позволяет достоверно установить заболевание.
Высыпания обычно возникают не позднее суток после подъема температуры. Сначала на кожных покровах отмечаются одиночные плоские пятнышки розоватого цвета, затем их количество резко увеличивается, они становятся выпуклыми и трансформируются в заполненные жидкостью пузырьки. Их появление сопровождается сильным зудом, дети нередко расчесывают проблемные участки, способствуя проникновению в организм инфекции. Сыпь может покрывать верхние и нижние конечности, спину, живот, лицо и волосяную часть головы. На ступнях и ладонях пятна, как правило, отсутствуют.
Болезнь часто сопровождается увеличением ушных и шейных лимфоузлов.
Сыпь начинает подсыхать спустя 3 суток после возникновения, покрываясь красной корочкой. Однако ветрянка протекает волнообразно, поэтому каждые 2 дня на коже появляются новые очаги высыпаний, сопровождаемые очередным подъемом температуры и головной болью. Лишь спустя 7–10 дней все пузырьки покрываются коркой, и ребенок перестает быть источником заражения.
Для опытного врача диагностировать ветрянку не составляет труда. Яркая клиническая картина в большинстве случаев позволяет абсолютно точно определить заболевание:
- стадия высыпаний начинается через 7–21 день после контакта с инфицированным человеком;
- волнообразное течение данного периода;
- одновременное наличие на поверхности кожи ребенка всех форм развития сыпи – розовых пятен, плотных узелков, пузырьков с желтоватой жидкостью, подсохших корочек;
- инфекция проявляется в первую очередь на туловище и конечностях, затем переходит на лицо и волосяную часть головы. Наличие сыпи на ступнях и ладонях является нетипичным.
Если симптоматика выражена недостаточно отчетливо, специалисты прибегают к следующим лабораторным исследованиям:
- общий анализ крови. Увеличение СОЭ указывает на наличие инфекционного процесса. Рост числа нейтрофилов свидетельствуют о бактериальном осложнении;
- серологический анализ крови на антитела проводится в атипичных случаях, превышение показателей в 4 и более раз достоверно указывает на ветряную оспу;
- исследование под микроскопом или иммунофлюоресцентный анализ содержимого пузырьков.

- прием жаропонижающих препаратов. Для детей рекомендованы парацетамол и панадол (в дозировке, рассчитанной исходя из веса и составляющей 20 мг/кг 3 раза в сутки), а также нурофен в суспензии (5–10 мг/кг до 4 раз в день). Эти лекарственные средства позволяют быстро и эффективно снизить температуру и улучшить общее состояние. Категорически запрещен прием аспирина, вызывающего при ветрянке поражение печени;
- применение антигистаминных препаратов, уменьшающих зуд и препятствующих развитию аллергических реакций. Детям обычно прописывают супрастин (дозировка в зависимости от возраста составляет от ¼ до ½ таблетки в течение суток) или фенистил (принимается 3 раза в день по 3–10 капель);
- обработка кожных высыпаний. Традиционно для смазывания элементов сыпи используют раствор зеленки, который позволяет тщательно обработать каждое пятнышко. Средство способствует скорейшему образованию корочек и ненадолго уменьшает зуд. Более действенным является 5-процентный раствор перманганата калия (марганцовки) или жидкость Кастеллани, обладающие легким антибактериальным эффектом. Сыпь во рту и на половых органах смазывается перекисью водорода или водным раствором зеленки;
- соблюдение питьевого режима. Повышенное потребление жидкости необходимо для выведения токсинов из организма.
При протекании болезни в тяжелой форме врачом назначается дополнительное специфическое лечение: прием противовирусных, иммуномодулирующих и успокоительных препаратов.
Промежуток времени от момента проникновения вируса в организм до возникновения первых симптомов болезни называется инкубационным периодом. Для ветряной оспы его продолжительность составляет от 7 до 21 дня и зависит от состояния иммунной системы. Попавшие в дыхательные пути микробы проникают в слизистые оболочки и начинают там активно размножаться, накапливаясь в течение всего инкубационного периода. Достигнув критической массы, инфекция попадает в кровеносную систему и распространяется по всему организму, переходя тем самым в продромальную стадию.
В большинстве случаев на протяжении инкубационного периода человек является незаразным. Однако при ветряной оспе за 1–3 дня до его окончания и появлении первых клинических симптомов болезни уже происходит распространение инфекции.
Ветрянка относится к чрезвычайно заразным заболеваниям. В случае отсутствия иммунитета при контакте с инфицированным уберечься от болезни невозможно.
В детских садах и школах карантин объявляется на 21 день с момента выявления последнего заболевшего. Этот срок объясняется максимальной продолжительностью инкубационного периода.
Детям, контактировавшим с заболевшим, не запрещается посещать сад или школу. Тем учащимся, которые не общались с инфицированным более 3 недель, рекомендуется перейти в другую группу, класс или воздержаться от посещения занятий.
Карантин объявляется в конкретной группе или классе после окончательной постановки диагноза. В течение всего периода производится ежедневный осмотр воспитанников медицинским персоналом. При выявлении заболевшего, его изолируют от других детей и незамедлительно информируют родителей.
Нет необходимости прекращать работу детского сада или школы в целом. Существует ряд мероприятий, помогающих избежать массового инфицирования:
- регулярное проветривание и влажная уборка;
- использование разных входов для перемещения здоровых детей и групп на карантине;
- запрет на посещение физкультурного и музыкального залов.
Специфические мероприятия для дезинфекции помещений при выявлении случаев ветряной оспы не производятся, так как вирус обладает низкой жизнеспособностью вне человеческого организма.
На протяжении многих десятков лет пузырьки при ветрянке было принято мазать зеленкой. Считалось, что только так можно добиться скорейшего образования корочек и уменьшить нестерпимый зуд. В настоящее время специалисты ставят под сомнение этот способ, так как зеленка не влияет на скорость образования корок и процесс заживления, а также совершенно не справляется с зудом.
В качестве альтернативных способов предлагаются следующие препараты:
- лосьон «Каламин» – быстро снимает зуд и покраснение, способствует активной регенерации кожи. Подходит для детей, не окрашивает кожу;
- раствор марганцовки – используется с самого раннего возраста. Применение требует особой осторожности, так как превышение концентрации способно вызвать ожог. Чтобы этого не допустить, необходимо в стакане кипяченой воды растворить несколько кристаллов марганцовки до образования нежно-розового раствора;
- суспензия «Циндол» облазает подсушивающими и дезинфицирующими свойствами. Можно использовать до 6 раз в сутки.
- гель «Фенистил» способствует активному заживлению кожных покровов и эффективно устраняет зуд. Однако его применение рекомендовано только при тяжелом течение ветряной оспы после консультации с лечащим врачом.
Инфицирование ветряной оспой, особенно у взрослых, нередко приводит к развитию осложнений. Наиболее серьезными являются:
В случае, если человек не переболел ветрянкой в детстве, существует большая вероятность инфицирования в зрелом возрасте.
Симптоматика практически не отличается, однако у взрослых болезнь, как правило, протекает в тяжелой форме и проявляется следующими симптомами:
- высокая температура в течение продолжительного периода;
- ярко выраженные продромальные признаки – головные и мышечные боли, потеря аппетита, общетоксические проявления;
- обильная сыпь, позднее образование корочек;
- часто поражаются слизистые оболочки, увеличиваются лимфатические узлы.
Заболевание ветрянкой во время беременности, особенно на ранних сроках, может усугубить течение болезни у женщины и привести к инфицированию и даже гибели плода. После 20 недели риск для ребенка является незначительным.
Методы лечения зависят от формы течения болезни, состояния иммунной системы и возраста человека.
Как правило, при протекании болезни в лёгкой и среднетяжелой формах лечение производится амбулаторно. Инфекционистами рекомендуется:
- соблюдение постельного режима при наличии повышенной температуры;
- обильное питье для скорейшего выведения токсинов из организма;
- сбалансированное питание. Оптимальным является соблюдение белково-растительной диеты;
- обработка кожных покровов дезинфицирующими препаратами. Вместо традиционной зелёнки могут использоваться перманганат калия, суспензия «Циндол», «Фукорцин», «Каламин». Каждый элемент сыпи обрабатывается отдельно при помощи ватной палочки. Каламин может использоваться до 4 раз в сутки, фукорцин и циндол – до 6, марганцовка – без ограничений;
- проведение специальной медикаментозной терапии.
При легком течении специалисты рекомендуют ограничивать лечение обработкой высыпаний и приемом жаропонижающих средств. Хорошо зарекомендовали себя препараты, не оказывающие негативного влияния на иммунную систему пациента:
Запрещается использовать аспирин во избежание развития побочных эффектов.
Если наблюдается тяжелая форма болезни, врачами прописывается прием противовирусных препаратов. Рекомендованная доза ацикловира составляет 800 мг 5 раз в сутки на протяжении недели. В особо тяжелых случаях практикуется внутривенное введение препарата 3 раза в день в дозировке 10 мг/кг массы тела.
Антигистаминные средства помогают справиться с зудом и отечностью. Хорошо показали себя:
Их суточная доза не должна превышать 4 таблеток.
Допускается обработка кожных покровов специальными препаратами, уменьшающими зуд и другие кожные проявления. Например, «Фенистил-гель» допускается использовать многократно в течение суток.
Эффективным методом борьбы с ветряной оспой является вакцинация. В ряде стран – Японии, Австралии, США, Австрии вакцинирование от ветряной оспы включено в национальный прививочный календарь. Данная процедура позволяет сформировать иммунитет к болезни на всю жизнь.
Представители ВОЗ и производители вакцин рекомендуют проводить иммунизацию от ветряной оспы детям, достигшим годовалого возраста. Российские специалисты не советуют проводить процедуру детям до 2 лет. Взрослые не имеют ограничений по возрасту.
Для вакцинации используют живую вакцину и специфический иммуноглобулин.
При введении живого ослабленного вируса Varicella Zoster в организме развивается бессимптомная легкая форма ветряной оспы. Происходит образование антител, которые обеспечивают стойкий длительный иммунитет.
В России разрешено использование следующих вакцин:
- «Окавакс» (Япония) применяется для вакцинации детей с 12-месячного возраста и взрослых. Вводится однократно внутримышечно. Используется в качестве экстренной профилактики не позднее 3 суток после контакта с инфицированным человеком. Минимальная стоимость препарата составляет 1900 рублей;
- «Варилрикс» (Бельгия) вводится двукратно с интервалом 6–10 недель. Допускается для вакцинирования детей, начиная с 9 месяцев и взрослых. Средняя цена в аптеках составляет 2200 рублей.
Препарат «Зостевир» является специфическим иммуноглобулином к вирусу ветряной оспы. Он помогает облегчить протекание болезни и ускорить процесс выздоровления. Медикамент вводится внутримышечно 1 раз в сутки в дозировке от 1 до 3 мл в зависимости от показаний. Не содержит живого вируса и не обеспечивает пожизненный иммунитет.
Инфекционисты в ряде стран не видят необходимости во всеобщей иммунизации против ветряной оспы в детском возрасте, так как в большинстве случаев до достижения подросткового возраста наблюдается легкое течение этой болезни. Вакцинация назначается только при наличии объективных показаний, например, ослабленном иммунитете.
Британские инфекционисты выявили связь между иммунизацией в детстве и заболеванием опоясывающим лишаем, вызываемом тем же вирусом, в зрелом возрасте.
Для человека, не переболевшего ветрянкой в детском возрасте, вакцинация является 100-процентно правильным решением.
Единственным надежным способом предохранения от заражения ветрянкой является вакцинация. Остальные методы не дают стопроцентной гарантии. Однако вероятность инфицирования при заболевании одного из членов семьи можно снизить при соблюдении следующих мер предохранения:
- полная изоляция заболевшего;
- применение отдельной посуды;
- использование ватно-марлевых повязок;
- прием противовирусных препаратов или своевременная вакцинация.
Знание и соблюдение профилактических мер позволяет избежать заражения ветряной оспой или перенести ее без осложнений.
Узнать мнение специалистов о ветрянке вы можете, просмотрев видео.
источник
Ветряная оспа или ветрянка — это высококонтагиозная патология вирусной природы с острым течением. Характерным признаком ветрянки являются специфические везикулезные элементы (пузырьки), заполненные прозрачным содержимым. Контингент заболевших преимущественно находится в возрасте 3-6 лет, поэтому ветрянка считается “детским заболеванием”. В детских дошкольных учреждениях и начальных школах ветряная оспа способна к эпидемическому распространению.
Заболевание имеет вирусную природу. Возбудитель носит название “Varicella Zoster virus”, он же “Herpes Zoster”. Вирион принадлежит к ДНК-содержащим вирусам и содержит две цепочки нуклеотидов. По номенклатуре относится к семейству герпес-вирусов, подсемейству альфагерпесвирусов, третьему типу. Выявлен единственный серотип вируса, резервуаром которого становится исключительно человек.
Вирион Варицеллы зостер (VZV) характеризуется крупными размерами (150-200 нм) и шарообразной формой. Поэтому VZV различим при световой микроскопии содержимого везикул.
Механизм передачи — аэрогенный или контактный. Во внешней среде вирус ветрянки нестоек и погибает за 10 минут, при действии ультрафиолета и нагревании до 60°С жизнеспособен менее 1 минуты. Поэтому способ передачи в подавляющем большинстве заражений реализован воздушно-капельным путем (при разговоре, чихании, кашле) в радиусе 20 метров от источника инфекции, реже — при непосредственном контакте. Иные способы передачи неосуществимы вследствие нестойкости вириона.
Контагиозность при воздушно-капельном способе заражения может достигать 100%. Реализация контактного пути передачи приводит к заболеванию у 98% людей, не обладающих иммунитетом против ветрянки.
Выделение заболевшим человеком вируса ветрянки во внешнюю среду начинается за сутки до появления первых высыпаний и заканчивается спустя 120 часов от появления последнего везикулезного элемента. Весь период высыпаний больной высокозаразен для непереболевших или пациентов в состоянии иммунодефицита.
Заболевание развивается в случае адгезии вириона Варицеллы Зостер к слизистым оболочкам носа и рта неиммунизированного человека. После прикрепления Varicella проникает в клетки эпителия, где происходит накопление вирусных частиц. В результате размножения вируса ветряной оспы клетка-хозяин погибает, а вирионы транспортируются в регионарные лимфоузлы. Далее VZV попадают в кровоток, что вызывает лихорадку и другие проявления общей интоксикации.
У вируса ветрянки выявлена тропность к эпителиальным клеткам, в которых происходит репликация вирусной ДНК. В результате эпителиальная клетка погибает с образованием небольшой (2 мм) полости с прозрачным экссудатом. При вскрытии везикул почтовый слой эпидермиса не страдает, а результатом на становятся корочки. Образование пузырьков возможно также на слизистых пищеварительной и мочеполовой систем или глаз. Ростковый слой вирусом не повреждается, поэтому при отсутствии механического воздействия рубцов не образуется.
Важно! После перенесенной ветрянки вирус пожизненно персистирует в ганглиях, вызывая при иммунодефицитах клиническую картину опоясывающего лишая.
Ветрянка отличается склонностью к эпидемическому распространению в зимне-весеннее время года. В остальные периоды заболевание носит эпизодический характер, в некоторых случаях протекает в абортивной форме без кожных проявлений или с единичными высыпаниями.
С момента контакта с источником инфекции инкубационный период занимает в среднем 2 недели, но может длиться от 11 до 21 дня. В это время заболевший еще не выделяет VZV в окружающую среду. Патогенетически на инкубационном этапе вирус ветрянки реплицируется в эпителия слизистых и накапливается в регионарных лимфатических узлах.
Продрома при ветрянке составляет не более 2 суток у пациентов старше 30 лет. Ветрянка у детей может протекать с манифестацией в виде высыпаний. Патогенетически суть периода заключается в системной неспецифической иммунной реакции при первичной вирусемии.
Клинически заболевание проявляется:
головной болью, головокружениями,
чувством осаднения в горле,
В этот период начинается выделение вируса во внешнюю среду и пациент становится заразен для непереболевших.
В большинстве случаев диагноз ветряной оспы устанавливают на данном этапе болезни, так как первые признаки ветрянки в 12% — специфическая экзантема. В этот период происходит репликация вируса в клетках-мишенях с их дальнейшей гибелью, что морфологически проявляется везикулезной сыпью на кожных покровах. Пациент заразен.
Общие клинические признаки:
Фебрильная лихорадка волнообразного характера в течение 1-1,5 недель;
Выраженный зуд в зонах высыпаний, более характерный для пациентов старше 16 лет;
Отказ от еды, характерный если развивается ветрянка у детей грудного возраста;
Чувство общего недомогания.
Энантема при ветрянке имеет вид мелких пузырьков на слизистой рта, окруженных тонким ободком покраснения. Везикулы склонны к мацерации и образованию афт. Заживление происходит в течение 24-48 часов. Количество высыпаний в 80% не превышает 10 элементов, но у грудных детей может быть выше, что вызывает боль и отказ от бутылочки.
Сыпь при ветрянке располагается преимущественно на коже туловища, лицо поражается меньше.
Существует 4 формы ветряной оспы (на фото показано, как выглядит ветрянка различных форм):
При типичном течении сыпь появляется волнами каждая 24-48 часов. Заживление элемента происходит через образование корочки через сутки-трое после развития везикулы. В целом процесс заживления составляет 10-14 дней, но может увеличиваться до 3 недель.
Период высыпаний длится 6-8 дней, соответственно пациент переживает 3-5 волн экзантемы. Поэтому к 4 суткам сыпь у больного ветрянкой становится полиморфной.
Прекращение высыпаний совпадает с копированием лихорадки. При отсутствии подсыпаний в течение последних 48 часов пациент переходит в период выздоровления. Одновременно с этим исчезает контагиозность пациента.
Выздоровление длится до 3 недель, пока не отпадут корочки.
При неосложненном течении болезни пузырьки заживают без рубцов. Прогноз для жизни и здоровья благоприятен. При ветрянке у беременных вероятность развития врожденных пороков не превышает 0,5% до 14 недели и 2% до 20. После 20 недель риск тератогенного действия вируса не выявлен.
Врожденная ветрянка возникает как результат заболевания беременной за 4-5 дней до родов. У каждого пятого новорожденного в такой ситуации развивается врожденная ветрянка, что в 30% приводит к гибели ребенка. Врожденная ветрянка у детей характеризуется тяжелым течением с осложнениями в виде:
Перфораций стенок тонкого кишечника;
Генерализованного поражения внутренних органов.
Отличается коротким инкубационным периодом в 6-11 дней. Требует активной интерферонотерапии.
У взрослых и более старших детей осложнения возникают на фоне вторичных форм:
Пиодермия при буллезной форме;
Миокардит и нефропатия при геморрагической ветрянке;
Менингоэнцефалит, лимфаденопатия, пневмонии при гангренозная форме.
В результате заболевания у переболевшего формируется стойкий, но не стерильный иммунитет против Варицеллы Зостер.
При умеренном иммунодефиците, возникающее вследствие стрессов, гиповитаминоза, старческого возраста, перенесенного гриппа и т.д. возможна активация персистирующие в нервных ганглиях вируса ветряной оспы. В результате у пациента развивается опоясывающий лишай. При этой патологии у больного возникают жгучие боли и высыпания в зоне, иннервируемой межреберным или черепно-мозговым нервом. Пациент становится контагиозен при непосредственном контакте с неиммунизированными гражданами.
Повторная клиника ветряной оспы возможна при выраженном иммунодефиците, возникающем как результат ВИЧ-инфекции, воздействия радиации или лечения цитостатиками.
При типичном течении ветряной оспы специфического лечения не требуется. Медицинское вмешательство направлено на профилактику бактериальной контаминации содержимого везикул. Для этого используют местные антисептики: раствор бриллиантового зеленого, краску Кастелляни, концентрированный раствор перманганата калия и др.
При высокой температуре тела и опасности развития фебрильных судорог допустимо использование антипиретиков.
Для борьбы с зудом применяют антигистаминные препараты.
Специфическая терапия проводится при лечении вторичных и осложненных форм, а так же при лечении пациентов с иммунодефицитом:
противовирусные средства: ацикловир, видарабин
человеческие интерфероны группы альфа.
Профилактика заключается в изоляции больных на 9 суток с момента появления сыпи. Контактные лица исключаются из неиммунизированного коллектива на 21 день для наблюдения и контроля.
С целью искусственной иммунизации против ветряной оспы разработаны вакцины Варилрикс и Окавакс, на данный момент не получившие широкого распространения.
источник
Когда у ребенка поднимается температура и появляется обильная сыпь по телу, родители начинают искать причину недуга. В процессе поиска часто возникает вопрос: корь и ветрянка — одно и то же или нет. Многие путают эти патологии или считают одинаковой болезнью. Действительно, обе инфекции имеют ряд схожих признаков. Но они являются совершенно разными заболеваниями.
Из этой статьи вы узнаете
Ветряная оспа (лат. Varicella) — острая патология, которую вызывает вирус Varicella Zoster (герпес III вида), относящийся к семейству герпесвирусов. Инфицирование происходит при нахождении рядом с больным человеком. Вирионы выделяются при кашле, чиханье и разговоре.
Клиническое течение болезни преимущественно доброкачественное. На фоне высокой температуры и плохого самочувствия появляется специфическая сыпь. Высыпания вначале выглядят как пятна, затем приобретают вид пузырьков с серозным содержимым. После того как везикулы лопнут, образуются поверхностные темно-красные корочки. Они отпадают, не оставляя следа.
Сыпь появляется волнами. В разгар болезни можно наблюдать в один день на разных участках тела пятна, папулы (узелочки), везикулы (мелкие пузырьки) и корочки. На слизистых оболочках тоже будут видны высыпания (энантема).
Сыпь и лихорадка проходят на 7–9-й день. При наличии осложнений и тяжелом течении (с развитием гангрены, кровоизлияний во внутренние органы или образованием булл) болезнь может привести к смерти (один пациент на 60 тысяч).
Вакцина от ветряной оспы есть, но она не включена в перечень обязательных прививок в нашей стране. Ее используют по медицинским показаниям. Например, когда взрослый человек, не имеющий иммунитета к ветрянке, был в контакте с больным ребенком, ему проводят вакцинацию.
Корь (лат. Morbilli) — это острое инфекционное заболевание, возбудителем которого является крупный РНК-вирус семейства парамиксовирусов. Заражение возможно исключительно от болеющего человека воздушно-капельным способом.
Отличается цикличностью течения. Характерны: интоксикационный синдром, катаральное воспаление и высыпания на кожных покровах и слизистых оболочках. Сыпь обладает четкой этапностью, сначала появляясь на лице, затем опускаясь вниз — на шею, плечи, туловище и конечности. Она имеет пятнисто-папулезный вид. Элементы экзантемы могут сливаться. Через пару дней высыпания бледнеют.
Патологический процесс может протекать типично и атипично, в легкой, средней или тяжелой степени. При гладком течении выздоровление наступает на 7–9-е сутки. При наличии осложнений, в которых повинен сам вирус или вторичная инфекция, болезнь затягивается. У детей с иммунодефицитными состояниями и в силу иных причин возможен летальный исход. В мире в 2017 году от кори погибло около 110 тысяч человек (92 тысячи — дети до 5 лет).
Против кори существует специфическая профилактика (вакцина, противокоревой иммуноглобулин). После перенесенной болезни или двух инъекций (вакцинация и ревакцинация) продуцируется длительный иммунитет. Повторное заболевание практически исключено (не более 1%). Если даже человек заразится повторно корью, то перенесет ее в очень легкой форме.
Корь и ветрянку нередко путают, так как во многом эти патологии похожи. Основные общие черты следующие:
- относятся к детским инфекциям;
- возбудитель — вирус;
- антропоноз;
- заразность приближена к 100%;
- общий путь заражения;
- низкая выживаемость вирионов во внешней среде (погибает на солнце за 10–15 минут);
- инкубационный период в большинстве случаев длится 10–14 суток;
- схожая симптоматика: интоксикация, высыпания по всей поверхности тела и на слизистых;
- возможное развитие одинаковых осложнений (бактериальная и грибковая инфекции, энцефалит, миокардит и т. д.);
- лечение в обоих случаях симптоматическое.
Практически все переносят ветрянку в детстве. От кори прививают каждого, у кого отсутствуют противопоказания к вакцинации. Тем не менее обе эти патологии регистрируются в большинстве стран мира и приводят к летальным исходам.
Важно! Не нужно сравнивать внешний вид своего ребенка с фото больных детей, найденных в интернете. Родитель может не увидеть разницы и сделать неверные выводы. Иногда различия между болезнями незначительные, и разобраться в них может только профессионал.
Корь и ветряная оспа являются детскими инфекционными заболеваниями. Больной ребенок представляет опасность для окружающих. Ветрянка и корь переносятся легко у детей, но у взрослых, не имеющих иммунитета, они протекают тяжело.
Ослабленные малыши, с несостоятельной иммунной системой, также могут болеть длительно, с развитием осложнений и серьезных последствий для здоровья.
Вовремя выставленный верный диагноз позволит предпринять специфические профилактические меры: введение вакцины или иммуноглобулинов. Это снизит шанс развития болезни у тех, кто контактировал с больным. Поэтому родителям важно знать, как отличить в домашних условиях одну патологию от другой.
Иногда дифференциальная диагностика представляет трудности даже для врача. Это бывает при стертых формах болезни или наслоении нескольких инфекций. Отличия стандартных типов двух патологий и лабораторная диагностика позволяют определиться с диагнозом.
Сравнительная таблица «Чем отличается корь от ветрянки»:
| Параметр | Корь | Ветряная оспа |
|---|---|---|
| Возбудитель | Парамиксовирус | Вирус герпеса III типа |
| Источник инфекции | Заболевший | Больной ветрянкой, некоторую опасность представляют лица, болеющие опоясывающим лишаем |
| Механизм передачи | Воздушно-капельный | Воздушно-капельный |
| Место начальной фиксации инфекционной частицы | Верхние отделы дыхательного тракта и конъюнктива | Слизистые оболочки верхних органов респираторной системы |
| Инкубационный период | 7–14 дней, реже до 17 суток, после иммунопрофилактики — 21 день | От 11 дней до 3 недель, в среднем 14 суток |
| Начальная стадия болезни | Начинается остро, термометр показывает до 38–39°C, присутствуют симптомы интоксикации, назойливый непродуктивный кашель, заложенность носа, иногда со скудным отделяемым | Острое начало, характеризующееся лихорадкой и появлением сыпи, сопровождающейся выраженным зудом |
| Разгар болезни | Ведущие синдромы — интоксикация и катаральное воспаление — нарастают, ярко проявляется конъюнктивит, усиливаются насморк и кашель, слизистые внутренней поверхности рта отекают, видны пятна Бельского – Филатова – Коплика (мелкие беловатые точечки с красной каемкой), на деснах — серовато-белый налет, лицо одутловатое, веки опухшие, слезотечение | Высыпания возникают волнами, одномоментно видны папулы, пузырьки и корочки (ложный полиморфизм сыпи), при этом с каждым новым «подсыпанием» будет наблюдаться температурный скачок и общее недомогание |
| Характеристика сыпи | На 4–5-й день болезни начинается сыпь — с ушных раковин и лица, затем спускаясь ниже, имеет вид пятен, которые увеличиваются в размерах, сливаются и образуют пятнисто-папулезные высыпания; также поэтапно происходит пигментация, поэтому часто можно видеть бледные элементы сыпи на лице и яркую экзантему на руках и ногах | Вначале появляется пятнышко, затем пузырек, он лопается и, подсыхая, образует корочку; высыпания хаотично располагаются по всей площади тела и слизистым оболочкам, кроме ладоней и подошв |
| Стадия выздоровления | При гладком течении болезни постепенно все элементы сыпи трансформируются в пигментные участки и исчезнут без следа, общее состояние нормализуется | При гладком течении болезни корочки отпадают, кожа под ними бледнеет, но рубцов, как правило, не остается, симптомы интоксикации проходят |
| Атипичные формы болезни | Есть атипичные варианты, которые протекают легко, и тяжелые виды заболевания (геморрагический и гипертоксический) | Рудиментарная (легкая) и тяжелые: геморрагическая, висцеральная (массивное поражение внутренних органов) и гангренозная |
| Возможные осложнения | Вызванные собственно возбудителем кори (воспалительные процессы в разных органах: легкие, гортань, кишечник, головной мозг и т. д.) и спровоцированные вторичной бактериальной флорой (пневмония, отит, нефрит и т. д.) | Специфические (энцефалит, менингоэнцефалит, миелит, нефрит, миокардит и др.) и вследствие присоединения микробной инфекции (пиодермия, флегмона, лимфаденит, абсцесс и т. д.) |
| Лечение | Симптоматическое | Симптоматическое |
| Профилактика | Обязательная вакцинация (прививка внесена в национальный прививочный календарь), введение иммуноглобулина после контакта с больным | Вакцинация в рамках региональных программ и как мера экстренной профилактики |
| Иммунитет | После двойного введения вакцины или перенесенной кори вырабатывается длительный иммунитет | После прошедшей болезни возбудитель навсегда остается в организме человека в неактивной форме, при активации вируса возникает опоясывающий лишай |
| Прогноз | При типичном течении болезни — благоприятный | При типичном течении болезни — благоприятный |
Важно! При возникновении любых тревожных симптомов у малыша родители должны обратиться к педиатру. Доктор знает, как отличить корь от ветрянки. Самим строить догадки относительно диагноза и возможного лечения неразумно. Промедление может быть опасным для здоровья и жизни ребенка.
Если человек переболел корью, то он может заболевать ветряной оспой. И, наоборот, после ветрянки можно заражаться корью. Организм вырабатывает к каждому возбудителю свои антитела. Перекрестного иммунитета к этим болезням не бывает.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/kor_i_vetryanka.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
источник




