| Вакцина | Стоимость |
|---|---|
| Варилрикс | 6000 руб. |
| Осмотр врача включен в стоимость | |
| Календарь прививок РФ | |
 Календарь прививок Календарь прививок | |
Ветряная оспа – острое инфекционное заболевание, возбудителем которого является вирус ветряной оспы – опоясывающего лишая (VZV).
На сегодняшний день ветряная оспа является одной из самых заразных и распространенных инфекций в мире. VZV передается от человека к человеку воздушно – капельным путем. Восприимчивость к вирусу у неиммунного человека чрезвычайно высока: из 100 контактировавших с больным заболевают практически все. Как только среди восприимчивых лиц возникает один случай, предотвратить вспышку заболевания очень сложно.
Заболевание относят к “детским инфекциям”, т.к. в странах с умеренным климатом большинство случаев наблюдается у детей в возрасте до 10 лет. Ежегодно в России регистрируется не менее 500 000 случаев заболевания ветряной оспой, а экономический ущерб от инфекции, согласно официальным данным, в 2006 г. превысил 3 миллиарда рублей.
Ветряная оспа проявляется высыпаниями на коже в виде везикул – пузырьков, заполненных прозрачным содержимым. Новые везикулы подсыпают в течение нескольких дней, спадаются и высыхают, образуя корочки. Подсыпания сопровождаются подъемами температуры тела. Обычно все корочки исчезают через 7-10 дней.
ЧТО ТАКОЕ ОПОЯСЫВАЮЩИЙ ЛИШАЙ
В большинстве случаев ветряная оспа заканчивается полным выздоровлением, особенно у детей. Однако, у части переболевших людей вирус может сохраняться в межпозвоночных нервных ганглиях и активироваться через несколько лет в виде опоясывающего лишая (опоясывающего герпеса).
Опоясывающий лишай наблюдается у 10-20% людей, перенесших в прошлом ветряную оспу. Чаще заболевание манифестирует в возрасте после 50 лет или у людей с ослабленным иммунитетом. Оно является относительно распространенным осложнением у ВИЧ-инфицированных лиц.
Опоясывающий лишай также проявляется везикулезной сыпью на коже, но располагающейся обычно по ходу нервных стволов. Почти 15% всех больных испытывают боль и/или парестезии (онемение) в области пораженной кожи в течение, по крайней мере, нескольких недель, а иногда постоянно (постгерпетическая невралгия).
Заболевание иногда может приводить к таким неврологическим осложнениям, как паралич черепно-мозгового нерва и перекрестная гемиплегия, а также ухудшению зрения вследствие поражения глаз. Летальный исход может наблюдаться у онкологических больных, при СПИДе и других состояниях, связанных с иммунодефицитом.
Больные с проявлениями опоясывающего лишая могут быть причиной заражения ветряной оспой неиммунных детей и взрослых.
ЧЕМ И ДЛЯ КОГО МОЖЕТ БЫТЬ ОПАСНА ВЕТРЯНАЯ ОСПА
Хотя ветряная оспа является относительно доброкачественной “детской инфекцией”, течение заболевания иногда осложняется пневмонией (воспалением легких) или энцефалитом (воспалением головного мозга), что, в свою очередь, может привести к стойким последствиям или смертельному исходу.
Обезображивающие рубцы могут образоваться в результате вторичного инфицирования везикул; кроме того, в результате такого инфицирования могут развиться некротический фасцит, флегмона (гнойное воспаление мягких тканей) или сепсис.
Среди других серьезных проявлений встречается пневмонит (чаще у взрослых), редко синдром врожденной ветряной оспы (в случае заболевания в первые 20 недель беременности) и перинатальная ветряная оспа у новорожденных (в случае заболевания матери в период за 5 дней до и 48 часов после родов).
У больных с иммунодефицитами, включая ВИЧ-инфекцию, ветряная оспа протекает в тяжелой форме, у этих лиц могут отмечаться повторные случаи опоясывающего лишая.
Ветряная оспа в тяжелой форме и смертельные случаи также могут иметь место у детей, принимающих стероидные гормоны, в том числе для лечения бронхиальной астмы.
В целом, осложнения и смертельные исходы при ветряной оспе чаще наблюдаются среди взрослых, чем у детей. Показатель летальности (число смертей на 100 000 случаев заболевания) среди здоровых взрослых в 30-40 раз выше, чем среди детей в возрасте 5-9 лет.
КАКИЕ МЕТОДЫ ПРИМЕНЯЮТ ДЛЯ ПРОФИЛАКТИКИ ВЕТРЯНОЙ ОСПЫ
Первая вакцина для профилактики ветряной оспы была разработана и разрешена к применению в 1974 году в Японии. Вакцины против ветряной оспы производят с использованием живого ослабленного штамма VZV “Ока”.
Положительные результаты относительно безопасности, эффективности и анализ эффективности затрат стали основанием для внедрения вакцинации против ветряной оспы в Национальные программы детской иммунизации ряда индустриально развитых стран. Сейчас массовая вакцинация детей против ветряной оспы проводится в США, ряде стран Европы и Азии.
В 2008 году на территории Российской Федерации была зарегистрирована первая вакцина для профилактики ветряной оспы – “Варилрикс” (GlaxoSmithKline Biologicals S.A.), а с 2009 года вакцинация стала широко применяться в рамках Региональных программ иммунизации.
Вакцина “Варилрикс” была разрешена к применению в 1984 году. На сегодняшний день препарат лицензирован более чем в 92 странах мира, включая Германию, Великобританию, Италию, Испанию, Францию, Канаду. Вакцина также зарегистрирована в ряде стран СНГ и Балтии. С момента первой регистрации вакцины “Варилрикс” до настоящего времени было произведено и использовано более 11 миллионов доз по всему миру. Безопасность и иммуногенность “Варилрикс” продемонстрированы в 40 клинических исследованиях, проводившихся во многих странах мира. Вакцина “Варилрикс”полностью соответствует требованиям Всемирной организации здравоохранения (ВОЗ) и содержит живой ослабленный штамм VZV “Oka”.
КОМУ РЕКОМЕНДУЕТСЯ ВАКЦИНАЦИЯ ПРОТИВ ВЕТРЯНОЙ ОСПЫ
Вакцина для профилактики ветряной оспы может применяться у детей старше 1 года и взрослых.
- всех детей в возрасте 2-х лет, не болевших ранее этой инфекцией,
- детей старше 24 месяцев, выезжающих в летние оздоровительные учреждения.
В первую очередь вакцинация показана людям, относящимся к группе высокого риска:
- лица, страдающие тяжелыми хроническими заболеваниями,
- больные острым лейкозом,
- лица, получающие иммунодепрессанты,
- лица, получающие лучевую терапию,
- пациенты, которым планируется произвести трансплантацию органа.
Иммунизация таких лиц проводится только при отсутствии симптомов, указывающих на недостаточность клеточного иммунитета и с учетом полной гематологической ремиссии (по анализу крови), при уровне лимфоцитов не менее 1200/мм3.
Вакцинация лиц, которым предстоит трансплантация органа, проводится за несколько недель до начала проведения терапии иммунодепрессантами.
Здоровым людям и лицам с хроническими нетяжелыми соматическими заболеваниями вакцинация против ветряной оспы проводится на фоне полного здоровья или вне обострения хронического процесса.
КОМУ ПРОТИВОПОКАЗАНА ВАКЦИНАЦИЯ ПРОТИВ ВЕТРЯНОЙ ОСПЫ
Временными противопоказаниями к вакцинации против ветряной оспы являются острые инфекционные и неинфекционные заболевания, а также обострения хронических заболеваний. В этих случаях вакцинация откладывается до выздоровления, или проводится вне обострения хронического процесса, по назначению врача.
Противопоказаниями к вакцинации также служат наличие тяжелого иммунодефицита: первичного или вторичного, развившегося вследствие лейкоза, лимфомы, ВИЧ-инфекции (СПИД), применения иммунодепрессантов и высоких доз кортикостероидных гормонов, в том случае, если содержание лимфоцитов в крови менее 1200/мм3 и имеются другие признаки клеточного иммунодефицита.
Вакцину против ветряной оспы не вводят беременным женщинам и женщинам, кормящим грудью. При планировании беременности следует принимать адекватные меры контрацепции в течение 3 месяцев после вакцинации.
Вакцина “Варилрикс” не вводится лицам, имеющим аллергические реакции к любому из компонентов вакцины, включая неомицин (антибиотик), и лицам имевшим тяжелые реакции или осложнения на предыдущее введение препарата.
КАКОВА СХЕМА ВАКЦИНАЦИИ ПРОТИВ ВЕТРЯНОЙ ОСПЫ
Курс первичной вакцинации состоит из 1 дозы вакцины и ревакцинации. Схема иммунизации: первое введение и ревакцинация через 6-8 недель. Применение вакцины не имеет четкой привязки к возрасту.
Важно соблюдать сроки вакцинации
Экстренная профилактика.
Вакцинацию проводят однократно 1 дозой вакцины (0.5 мл) в течение первых 96 часов после контакта (предпочтительно в течение первых 72 часов). Если заболевание не развивается, то проводится повторная вакцинация через 6-8 недель.
НАСКОЛЬКО ЭФФЕКТИВНА ВАКЦИНА ПРОТИВ ВЕТРЯНОЙ ОСПЫ
Согласно имеющимся наблюдениям, после введения вакцины “Варилрикс”, формируется напряженный и стойкий иммунитет. У детей в возрасте младше 12 лет эффективность составляет 98%, а у лиц старше 13 лет защитный уровень антител определяется почти в 100%.
У лиц из группы высокого риска эффективность несколько меньше, и составляет 80%, у больных лейкозом – 90%. У людей из групп риска после вакцинации рекомендуется периодическое определение титров антител для решения вопроса о необходимости ревакцинации (повторного введения препарата).
В ходе наблюдения за исследуемыми группами населения в течение 20 лет в Японии и в течение 10 лет в США более 90% иммунокомпетентных лиц, вакцинированных в детстве, все еще имели защиту от ветряной оспы.
ЧТО ДЕЛАТЬ В СЛУЧАЕ КОНТАКТА С БОЛЬНЫМ ВЕТРЯНОЙ ОСПОЙ
В настоящее время на территории Российской Федерации специфические меры профилактики ветряной оспы у контактных лиц и в очаге применяются редко. Обычно противоэпидемические мероприятия в детских коллективах ограничиваются карантином на срок инкубационного периода (с 10 по 21 день после контакта с больным). Вместе с тем людям из группы риска ограничиваться только карантинными мероприятиями нецелесообразно.
В качестве экстренной профилактики в первые 96 часов (предпочтительно в первые 72 часа) после контакта возможно проведение вакцинации против ветряной оспы детям старше 1 года и взрослым ранее не привитым и не болевшим этой инфекцией.
Достоверно известно, что вакцинация в первые 3 дня после контакта эффективна у более чем 90% привитых. На 4-е сутки эффективность прививки ниже (около 70%), но в 100% предотвращаются тяжелые формы инфекции.
Альтернативой может быть прием (по назначению врача) препарата ацикловир в возрастной дозировке в течение 2 недель. Вместе с тем, нет убедительных данных, свидетельствующих об эффективности применения данного препарата в качестве экстренной профилактики ветряной оспы.
Данная публикация составлена специалистами в области иммунопрофилактики, сотрудниками Кафедры инфекционных болезней у детей (Ассоциация педиатров-инфекционистов) ГОУ ВПО РГМУ Росздрава.
источник
Заболевание ветряная оспа вызывается вирусом из группы герпес-вирусов. Инфекция крайне контагиозна. Сокращение сети яслей и детских садов привело к нарастанию не иммунной прослойки (в Англии и США — 4-20% лиц в возрасте 20-25 лет), так что ветряная оспа (ветрянка) у детей, подростков и взрослых стала обычной и протекает у них тяжелее. Прививка от ветряной оспы позволила существенно снизить заболеваемость ветряной оспы.
После первичной инфекции вирус ветряной оспы сохраняется в нервных ганглиях и реактивируется в виде опоясывающего лишая при снижении иммунитета (иммуносупрессия, пожилой возраст). В генерализованной форме инфекция протекает при иммунодефицитах и иммуносупрессии. О частоте осложнений дают представление данные Великобритании и Ирландии, где за год выявлено 112 случаев (частота 0,82 на 100 000 детского населения): 40 детей имели септический или токсический шок, 30 — пневмонию, 26 — атаксию, 25 — энцефалит, 7 — некротизирующий фасциит, 8 — ДВС-синдром, 9 — фульминантную ветрянку. Умерло 5 детей, 40% выписались с остаточными проявлениями (чаще с атаксией и кожными рубцами). Ветряная оспа провоцирует более половины случаев некротизирующего стрептококкового фасциита у детей.
В России ветряную оспу переносят ежегодно 0,5-0,8 млн. детей и подростков (заболеваемость 300-800 на 100 000), ущерб в виде карантинов и дней нетрудоспособности родителей значителен. Инфекция уносит многие жизни детей на иммуносупрессии. Подсчет экономических потерь из-за ветряной оспы показал, что они вторые по величине из всех инфекционных заболеваний.

Массовая вакцинация против ветряной оспы включена в прививочный календарь нескольких стран (Японии, США, Канады, ФРГ и др.), где была доказана ее экономическая эффективность. ВОЗ рекомендует, в первую очередь, внедрить селективную вакцинацию групп риска — больных лейкозом в периоде ремиссии и не болевших или, ожидающих трансплантацию. Эта рекомендация в России может быть выполнена, поскольку вакцина Варилрикс прошла регистрацию.
Вопрос о целесообразности введения вакцинации против ветряной оспы был рассмотрен группой экспертов Восточно-Европейских стран. Эксперты отметили, что ветряная оспа представляет собой острую проблему, в том числе и в экономическом аспекте. Появление в арсенале систем здравоохранения живой аттенуированной вакцины на основе штамма Ока открывает новые возможности профилактики ветряной оспы.
Накопленный опыт использования профилактических вакцин против ветряной оспы в мире позволяет применить 3 стратегии профилактики:
- Селективная вакцинация пациентов из групп риска осложненного течения ветряной оспы, представителей профессиональных групп, семейного окружения иммунокомпрометированных пациентов и беременных. Данная стратегия защитит наиболее уязвимые группы пациентов, не влияя на общую заболеваемость и формирование коллективного иммунитета, она не снизит экономическое бремя инфекции.
- Вакцинация контактных лиц в очаге позволит осуществить контроль над вспышками, прежде всего, в ДДУ и школах. Данная стратегия также не повлияет на развитие эпидемического процесса и экономическое бремя инфекции.
- Универсальная 2-дозовая вакцинация всех детей с 12 месяцев жизни в стратегической перспективе сможет дать экономические выгоды не только конкретному пациенту, но и популяции в целом.
Введение одной дозы Варилрикс дает сероконверсию в 95%, у лиц старше 12 лет — только в 78-82% случаев, две дозы — в 99%, что обосновывает введение 2 доз. У привитых однократно детей при контакте все же наблюдаются случаи «прорывного» заболевания, которое протекает обычно легко. При ее введении одновременно с Приорикс наблюдался высокий уровень сероконверсии (95.7%) при той же частоте лихорадки и экзантемы. Окавакс дает сероконверсию в 98% после 1 дозы, у 90% длительность иммунитета — 20 лет и более, эпид. эффективность в 1-й год — 100%, за 7 последующих лет при контакте болеют 0,2-1,9% в год, что в 5-15 раз ниже, чем у не вакцинированных. Варивакс предотвращает болезнь в 83-86% среднетяжелую и тяжелую — в 100. Стоит вопрос о 2-кратной вакцинации, как это имеет место в отношении других живых вирусных вакцин; в странах, включивших вакцинацию в календарь, ее проводят 2-кратно. Массовая вакцинация в США сократила заболеваемость с 1995 до 2000 гг. на 80%, больше всего в группе детей 0-4 лет. Одновременное снижение заболеваемости в старших возрастах указывает на создание коллективного иммунитета. Снизилась частота госпитализации, а смертность (на 1 млн. населения) упала на 66% — с 0.41 в 1990-1994 гг. до 0.14 в 1999-2001 гг., причем у детей 1-4 лет она сократилась на 92%.
Высказываются опасения в том, что уменьшение заболеваемости ветряной оспой может повлечь за собой рост возникновения опоясывающего лишая из-за снижения естественного бустирования иммунитета у перенесших ветряную оспу. Эти опасения, однако, не подтвердились. Доказана возможность вакцинопрофилактики опоясывающего лишая у пожилых лиц. В США с 2007 г. включена в календарь вакцинации для лиц старше 60 лет вакцина Зоставакс (Мерк и Ко.); испытания вакцины показали снижение частоты опоясывающего лишая на 51% (с 11,1 до 5,4 на 1000) и постгерпетической невралгии на 67% (с 1,4 до 0,5 на 1000).
Вакцинация детей с лейкозом позволила защитить их во время иммуносупрессивной терапии. Вакцинацию проводят при ремиссии длительностью 1 год на фоне поддерживающей терапии (при числе лимфоцитов >700 и тромбоцитов >100 000). Уровень сероконверсии у них выше 92%, эпидемиологическая эффективность — 86%, 14% заболевших обычно переносят ветряную оспу без осложнений.. У перенесших ветряную оспу больных лейкозом вакцина уменьшает частоту опоясывающего лишая.
источник
Ветряную оспу вызывает вирус, относящийся к группе вирусов герпеса. Он достаточно легко передается воздушно-капельным путем от больного человека здоровому при разговоре, контактным путем – при тесном контакте. Возможности вируса вызывать заболевание очень высоки: из 100 контактных с больным ветрянкой заболеет 85-99 человек. Поэтому ветряная оспа является одним из самых распространенных заболеваний и большинство из нас перенесли её в том или ином возрасте. Чаще заболевание возникает в детском возрасте и протекает не очень тяжело: повышается температура, появляются недомогание и зудящие высыпания на коже в виде пузырьков. Как правило, эта сыпь проходит не оставляя никаких следов на коже.
Но часть случаев ветряной оспы протекает с осложнениями. Из 100 заболевших в 5-6 случаях регистрируются осложнения в виде:
- Суперинфекции кожи и мягких тканей (малыши расчесывают элементы сыпи, в них попадают бактерии и вызывают воспалительный процесс, который при благоприятном исходе заканчивается образованием рубчиков на коже);
- Пневмонии (воспаления легких);
- Острого среднего отита (воспаления уха);
- Поражения нервной системы (менингита или менингоэнцефалита – воспаления головного мозга).
В ряде случае существует риск возникновения летальных исходов. До внедрения вакцинации ежегодно в США регистрировалось до 100 смертельных исходов (половина из них – среди практически здоровых детей), во Франции, Германии, Испании – 10-25 смертей в результате ветряной оспы.
У кого риск этих осложнений выше?
Чем больше возраст заболевшего, тем больше риск возникновения осложнений после ветряной оспы. Благодаря менее скученному проживанию снижается количество контактов между детьми. Многим из них удается избежать заражения в детстве и сохранить восприимчивость к инфекции. В связи с этим в последнее время возникает проблема «повзросления» ветряной оспы. Серьезный риск возникновения осложнений существует и у совсем маленьких детей. Таким образом, «возраст риска тяжелого течения ветрянки» — до года и старше 15 лет.
Риск возникновения тяжелого течения ветряной оспы и возникновения осложнений существует у больных с иммунодефицитными состояниями, включая пациентов с острыми и хроническими лейкозами, лимфомами, миеломной болезнью, ВИЧ-инфекцией, у пациентов, получающих системную терапию глюкокортикостероидами и иммунодепрессантами, а также лучевую терапию, пациентов с планируемой трансплантацией органов. Несколько выше тяжесть течения заболевания у пациентов с хроническими аллергическими, аутоиммунными, метаболическими заболеваниями – сахарным диабетом, хронической почечной недостаточностью, коллагенозами, бронхиальной астмой, атопическим дерматитом.
К группе риска относятся беременные женщины. С одной стороны, заболевание у беременной женщины протекает тяжело. С другой стороны, оно не безопасно для её ребенка. Если заболевание возникло на 13-20 неделе беременности, то есть риск выкидыша или рождения малыша с синдромом врожденной ветряной оспы (множественные уродства). Если заболевание возникло за 5-14 дней до родов и в течение 48 часов после родов, то у малыша может развиться неонатальная ветряная оспа, при которой риск смертельного исхода достаточно высок.
Так может быть мамам надо стараться, чтобы ребенок переболел в детстве: не избегать контактов с больным ветряной оспой, а наоборот – ходить в гости в заболевшему в надежде на заражение?
Ни в коем случае. Вирус, вызывающий ветряную оспу во многих случаях после перенесенной ветрянки (даже если она протекала в легкой форме) не удаляется полностью из организма, а перемещается по нервным волокнам в спинной мозг и на какое-то время «засыпает» там. В последствии у таких людей, переболевших в детстве «безобидной» ветрянкой, после переохлажения, воздействия стрессового и других факторов, вирус «просыпается» и вызывает опоясывающий лишай. Это мучительное заболевание, при котором по ходу нервов, расположенных на одной стороне тела возникают высыпания и интенсивный длительный болевой синдром. Такая клиническая картина может возникать несколько раз в год. Существуют определенные трудности при лечении опоясывающего лишая.
Какова современная ситуация по заболеваемости ветряной оспой в г.Минске?
Уровень заболеваемости ветряной оспой в последние годы остается высоким. Если бы в течение года в г.Минске случаи заболевания распределялись равномерно, то картина выглядела бы таким образом:
- Каждый час: 2 случая ветряной оспы.
- Каждый день: до 5 тяжелых случаев ветряной оспы.
- Каждую неделю: до 14 осложнений после перенесенной ветряной оспы.
- Каждый месяц: до 10 госпитализаций, связанных с ветряной оспой.
Наибольшее количество случаев ветряной оспы (сезонный подъем) регистрируются в период с декабря по май.
Как давно в других странах используются вакцины против ветряной оспы?
Опыт использования вакцин для предупреждения ветряной оспы насчитывает более 30 лет. Такие вакцины начали создаваться ещё в 70-е годы прошлого столетия. Первая вакцина была зарегистрирована в 1986 г. и начала использоваться в Японии. В последующем (с 1995 года) вакцины против ветряной оспы были созданы и начали активно применяться в США и других странах.
В настоящее время в ряде стран мира проводится вакцинация против ветряной оспы среди лиц, относящихся к контингентам риска (Австрия, Бельгия, Финляндия, Польша и др.). Такая тактика иммунизации не позволяет существенно снизить заболеваемость ветряной оспой в целом, но обеспечивает индивидуальную защиту наиболее уязвимых контингентов.
В других странах (США, Канада, Германия, Австралия, Греция и др.) вакцинация против ветряной оспы проводится в рамках Национальных календарей прививок (т. е. массовая вакцинация). Такая тактика иммунизации позволила достаточно быстро снизить уровень заболеваемости ветряной оспой среди населения.
Какие вакцины против ветряной оспы используются в настоящее время?
Имеющиеся в настоящее время в мире вакцины для предупреждения ветряной оспы содержат одинаковый живой вакцинный вариант вируса. В нашей стране зарегистрированы в Министерстве здравоохранения и используются в практике вакцины «Варилрикс» (страна-производитель Бельгия) и «Окавакс» (страна-производитель Япония).
В нашем календаре профилактических прививок вакцинация против ветряной оспы пока не предусмотрена. Поэтому прививки против этого заболевания можно получить на платной основе. В перспективе планируется включение этой позиции в плановые прививки или прививки, проводимые по эпидемическим показаниям.
Сколько прививок нужно сделать, чтобы быть защищенным от ветрянки?
Для формирования защиты с помощью вакцины «Варилрикс» для детей в возрасте от 12 месяцев до 13 лет необходимо введение 1 дозы вакцины (0,5 мл). Для лиц в возрасте 13 лет и старше для полноценной защиты необходимы две прививки вакциной «Варилрикс» по 1 дозе (0,5 мл) с интервалом между введениями 6-10 недель.
Для формирования защиты с помощью вакцины «Окавакс» в любом возрасте (начиная с 12 месяцев) достаточно 1 прививки в дозе 0,5 мл.
Обследование и длительное наблюдение за привитыми показали, что из 100 привитых 88-94 человека не заболеют ветряной оспой. При этом минимизируется риск возникновения в последующем опоясывающего лишая. У 6-12 человек из 100 привитых может в случае контакта развиться ветряная оспа, но протекать она будет в легкой форме. Длительность защиты составляет 20 лет и более.
Через какое время после вакцинации против ветряной оспы можно забеременеть?
Женщинам детородного возраста рекомендуется предохраняться от беременности в течение 1 месяца перед вакцинацией и 2-х месяцев после введения вакцины.
Если ребенок был в контакте с больным ветрянкой, можно ли с помощью вакцины защитить его от заболевания?
Да. Введение вакцины «Варилрикс» в течение 4 дней (вакцины «Окавакс» в течение 3 дней) после контакта с больным позволяет предупредить заболевание у большинства привитых. Наиболее эффективная защита обеспечивается в случае введения вакцины в течение первых 3-х дней с момента контакта.
Ветрянка представляет серьезную угрозу для детей с различными иммунодефицитами. Но разве можно им делать прививки с помощью живых вакцин?
В настоящее время категоричного противопоказания для введение живых вакцин детям с различными иммунодефицитами не существует. В каждом конкретном случае решение принимается индивидуально: «взвешивается» риск возможных осложнений после вакцинации и риск заражения и тяжелых последствий инфекции. Например, детям с ВИЧ-инфекцией при наличии риска заражения вводят вакцину против кори, которая также относится к «живым» вакцинам.
Длительные исследования (более 20 лет), проведенные в разных странах показали безопасность введения вакцины против ветряной оспы пациентам с различными иммунодефицитами. При вакцинации больных острым лимфолейкозом должны быть соблюдены следующие условия:
- Ремиссия длительностью не менее 3 месяцев;
- Количество лимфоцитов не менее 500/мм3;
- Положительные реакции в тесте на гиперчувствительность замедленного типа;
- Отмена химиотерапии в течение не менее 1 недели перед иммунизацией и 1 недели после иммунизации;
- Время иммунизации не совпадает с периодом усиления терапии по поводу лейкоза или иной терапии, обладающей иммуносупрессивным действием, такой как лучевая терапия.
Даже при несоблюдении названных выше условий вакцина может быть введена в качестве меры экстренной профилактики в случае, когда пациент с лейкозом имел контакт с больным ветряной оспой.
Каким образом вводится вакцины? Может ли её введение сочетаться с другими вакцинами?
Вакцины для предупреждения ветряной оспы вводятся подкожно (в наружную поверхность плеча или переднюю поверхность бедра).
Эти вакцины могут вводиться одновременно с инактивированными вакцинами за исключением антирабической (против бешенства). Наиболее часто (учитывая рекомендуемый возраст введения вакцины против ветряной оспы – 12-15 месяцев) одновременно вводятся вакцины против ветряной оспы и кори, эпидемического паротита и краснухи.
Каковы противопоказания к введению вакцин против ветряной оспы?
Для введения вакцин против ветряной оспы существуют общие противопоказания (как и для других вакцин).
Временные противопоказания (т. е. когда введение вакцины для предупреждения ВГА откладывается):
- До исчезновения симптомов любого острого заболевания.
- До вхождения хронического заболевания в стадию ремиссии.
Вакцины против ветряной оспы не вводятся при беременности.
Наличие первичного или вторичного иммунодефицита при уровне лейкоцитов менее 1200 кл/мкл (например, острый миелолейкоз, Т-клеточный лейкоз или злокачественная лимфома) также является временным противопоказанием.
Абсолютные противопоказания (т. е. когда вакцина не будет вводиться ни при каких обстоятельствах) – если на предыдущее введение этой вакцины возникли немедленные аллергические реакции. Вакцины против ветряной оспы не вводятся пациентам, у которых отмечается немедленные аллергические реакции на отдельные антибиотики: неомицин (для вакцины «Варилрикс») и эритромицин (для вакцины «Окавакс»). Однако, такие ситуации встречаются крайне редко.
Учитывая, что вакцина против ветрянки «живая», можно ли заразиться ветряной оспой от привитого ребенка?
Иммунологические исследования привитых здоровых детей показали, что вакцинный вирус не определяется в крови или носоглотке привитых. Это свидетельствует о том, что передача вакцинного вируса от привитого к окружающим маловероятна.
Какие реакции могут возникнуть у ребенка после введения вакцины против ветряной оспы?
После введения вакцины для предупреждения ветряной оспы у 4-5 человек из 100 привитых могут развиться общие поствакцинальные реакции в виде повышения температуры до 38ºС и недомогания. В исключительных случаях могут появиться отдельные элементы сыпи как при ветряной оспе. У 10-20 привитых могут возникнуть местные поствакцинальные реакции в виде уплотнения и покраснения в месте введения вакцины. Эти реакции проходят в течение 1-3 суток с момента введения вакцины.
У лиц с лейкозом и другими иммунодефицитными состояниями регистрируется большее количество поствакцинальных реакций.
Ирина Глинская, заведующая отделением иммунопрофилактики
Минского городского центра гигиены и эпидемиологии,
врач высшей категории
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Многие жители нашей страны сталкивались с ветряной оспой, или в просторечии ветрянкой, которой болеют преимущественно дети. В сознании людей прочно укоренилась мысль о том, что ветрянка представляет собой безобидную детскую инфекцию, которой лучше переболеть. Большинство детей переболевают ветрянкой до 10-летнего возраста. Если ребенок не переболел в детстве, то во взрослом состоянии он может заразиться, и у него инфекция будет протекать значительно тяжелее. Частота осложнений ветрянки у взрослых составляет от 30 до 50% случаев, а у детей — только 10%.
Статистические данные можно трактовать в пользу переболевания ветрянкой в детском возрасте. Однако за этими сухими цифрами скрываются весьма неблагоприятные и опасные последствия. Ветряная оспа является вирусной инфекцией, а ее возбудитель – вирус из семейства герпетиформных, который называется вирус-Зостер . Именно этот вирус из семейства герпесовых вызывает опоясывающий лишай. Согласно выводам и наблюдениям Всемирной организации здравоохранения, после перенесенной ветрянки в детстве или во взрослом состоянии опоясывающий герпес развивается примерно у 10 – 20% людей.
Опоясывающий герпес характеризуется тем, что вирус-Зостер поселяется в нервных стволах и ганглиях, и может поражать центральную нервную систему с формированием параличей, нарушений чувствительности, падения зрения и т.д. Наружным проявлением опоясывающего герпеса являются небольшие пузырьки на коже по ходу пораженного нерва, которые сильно чешутся и доставляют дискомфорт. При появлении таких пузырьков на коже человек с опоясывающим лишаем становится источником вируса-Зостер для окружающих, то есть он него можно заразиться ветрянкой. Для предотвращения частоты развития опоясывающего герпеса и уменьшения количества дней потери работоспособности вследствие заболевания ветрянкой, в 1974 году была внедрена вакцина против ветряной оспы.
В развитых странах прививку от ветрянки применяют с 70-х годов прошлого века. За это время удалось уменьшить частоту заболевания у детей и взрослых. Осложнением ветрянки могут быть энцефалиты, пневмониты, воспаление легких, уродующие рубцы на коже тела, септицемия (заражение крови) и врожденная ветрянка, развивающиеся у 1 взрослого человека из 1000, и у 1 ребенка на 10 000. Сократив заболеваемость ветрянкой, развитым странам удалось уменьшить и число тяжелых осложнений этой вирусной инфекции, а также сократить летальность и количество дней нетрудоспособности.
Прививка от ветрянки является очень эффективной, обладает высокой иммуногенностью, вызывая формирование невосприимчивости у 95% вакцинированных детей до 5 лет. Введение вакцины подросткам вызывает формирование иммунитета только у 78%, но вторая доза позволяет довести процент невосприимчивых детей к ветрянке до 99%. Поэтому Всемирная организация здравоохранения рекомендуется детям до 13 лет вводить одну дозу препарата, а всем людям старше 13 лет для формирования невосприимчивости к ветрянке необходимо уже двукратное вкалывание вакцины.
По данным наблюдений за вакцинированными людьми выявлено, что прививочный иммунитет против ветрянки действует минимум в течение 20 лет. В принципе первые люди были привиты от ветрянки около 40 лет назад. Согласно исследованиям иммунитета у этих лиц, было показано наличие антител против инфекции. То есть защита от ветрянки после прививки сохраняется очень длительное время.
Прививка от ветрянки в большинстве случаев надежно защищает человека от инфицирования, но в случае развития иммунодефицита вакцинированное лицо может переболеть ветряной оспой в легкой форме. Такие случаи заболевания ветрянкой после прививки были зарегистрированы у людей, у которых развились онкологические заболевания крови и других органов на фоне приема глюкокортикоидных препаратов, в том числе для лечения бронхиальной астмы.
В развитых странах прививка от ветрянки применяется не только с целью формирования невосприимчивости к инфекции, но и для профилактики заражения после контакта с больным человеком. Например, вы контактировали с ребенком, больным ветряной оспой, а сами в детстве не переболели. В этом случае в развитых странах Европы и США вводят вакцину от ветрянки, которая профилактирует заражение и заболевание. Прививка в качестве профилактического мероприятия эффективна, если ее ввести в течение 72 часов (3 суток) после контакта с человеком, больным ветряной оспой. К сожалению, в России такая стратегия не практикуется, в основном в силу дороговизны вакцины против ветряной оспы, которая не производится в стране, а закупается и импортируется из-за границы.
Прививка против ветряной оспы может быть введена ребенку с возраста 9 месяцев, или любому взрослому, если он к моменту вакцинации не переболел инфекцией. Людей, которые переболели ветрянкой, прививать нецелесообразно, поскольку иммунитет после такой естественно перенесенной инфекции – пожизненный. В редких случаях при развитии иммунодефицита у такого человека, перенесшего когда-то ветрянку, возможно повторное заражение. Частота таких случаев составляет 1%.
Прививка против ветряной оспы в большинстве случаев защищает человека от заражения. Но в некоторых случаях прививка может быть несостоятельной. Тогда происходит инфицирование, но протекает ветряная оспа в такой ситуации — в легкой форме. Привитые взрослые, заразившиеся ветряной оспой, переносили инфекцию, как маленькие дети — то есть относительно легко и без тяжелых осложнений в виде энцефалита или пневмонита. Поэтому если человек не болел ветрянкой, то ему лучше поставить прививку от этой, такой обманчиво безопасной, инфекции.
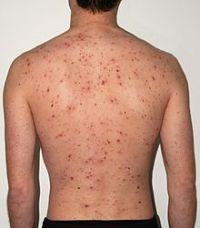
Поскольку ветрянка вызывается вирусом из семейства герпесовых, то имеется высокая вероятность проникновения данного микроорганизма в нервную ткань. Классическими симптомами ветряной оспы является повышенная температура тела и наличие высыпаний на коже в виде пузырьков, заполненных жидкостью. Эти пузырьки лопаются, покрываются корочкой, под которой и происходит заживление. После полного заживления эрозии под корочкой, последняя отпадает, не оставляя дефекта. К сожалению, место пузырька может инфицироваться бактериями, живущими на коже — в этом случае развивается дерматит, оставляющий безобразные рубцы. Если инфекция оказывается сильной, то возможно развитие абсцессов на коже или флегмон с распространением гноя между пучками мышц.
Тяжелое течение ветряной оспы характеризуется сильной лихорадкой до 40,0 o С, держащейся в течение нескольких дней, вялостью, слабостью, апатией, нарушением аппетита, рвотой, поносом и др. Кроме того, ветряная оспа может спровоцировать развитие следующих осложнений:
- вирусный энцефалит;
- гепатит;
- пневмония;
- пневмонит (воспаление только отдельных альвеол легкого);
- сепсис.
Энцефалит может приводить к трагическим последствиям, поскольку вирус-Зостер разрушает клетки головного мозга. В зависимости от тяжести течения и объема поражения тканей головного мозга, следствием данной патологии могут быть параличи, нарушения чувствительности, потеря зрения, односторонние парезы и другие, менее выраженные неврологические симптомы.
После перенесенной ветряной оспы организм человека получает иммуносупрессию, а последующие 6 – 12 месяцев иммунитет сильно ослаблен, что провоцирует постоянное заболевание простудами, гриппом и другими патологиями респираторного тракта (например, бронхиты, ларингиты, трахеиты, риниты и т.д.).
Наконец, самое неприятное последствие ветряной оспы человек может ощутить лишь в зрелом возрасте. Поскольку вирус ветрянки имеет сродство к нервной ткани, то он способен очень долго просто жить в ганглиях, а по прошествии времени активизироваться и вызывать развитие опоясывающего лишая. Опоясывающий лишай проявляется в развитии пузырьков на коже по ходу пораженного вирусом нерва, которые очень сильно зудят и беспокоят человека. При сильном поражении тканей нерва могут наблюдаться сильные боли, параличи, нарушения чувствительности и т.д. В период появления высыпаний на коже у человека с опоясывающим лишаем, такой индивидуум является источником вируса, и способен заразить ветрянкой окружающих.
Как видно, негативные последствия ветрянки достаточно серьезны, поэтому лучше болезнь предупредить, поставив прививку. Особенно она необходима взрослым, которые не болели ветрянкой, поскольку у них частота развития тяжелых осложнений после инфекции в 30 – 50 раз выше, чем у детей до 10 лет.
Беременные женщины должны оберегаться от ветрянки, поскольку эта инфекция может привести к выкидышу на ранних сроках, или к формированию врожденных уродств у плода, если заболевание было перенесено до 20 недели гестации. Ветрянка за неделю перед родами способна привести к развитию врожденной ветрянки у малыша. В этом случае ребенок переболеет, но иммунитет у него будет слабый, поэтому впоследствии он вполне может опять заразиться ветряной оспой.
Взрослые люди могут прививаться от ветряной оспы по желанию. Взрослые люди, имеющие некоторые тяжелые заболевания, должны привиться от данной болезни, поскольку у них очень высок риск развития осложнений или смертельного исхода этой инфекции. Так, прививка от ветрянки рекомендована следующим категориям взрослых:
- Наличие любого хронического заболевания, протекающего в тяжелой форме (например, гипертония III степени, сердечная недостаточность, сахарный диабет и т.д.).
- Острый лейкоз.
- Лечение препаратами, снижающими иммунитет (химиотерапия опухолей, лекарственная поддержка после пересадки органов и тканей, и др.).
- Лечение методами лучевой терапии.
- Подготовка к пересадке органов и тканей.
Всем людям, имеющим вышеперечисленные симптомы, рекомендована прививка от ветрянки, но поставить ее можно только при условии нормального клинического состояния и количества лимфоцитов в крови не менее 1200 в 1 мл.
Все остальные взрослые люди могут поставить прививку от ветрянки, когда полностью здоровы. Если имеются какие-либо хронические патологии, то иммунизация проводится только на фоне ремиссии. Взрослые и подростки старше 13 лет должны получить две дозы вакцины для формирования иммунитета против ветрянки.
Если человек не болел ветрянкой и контактировал с инфицированным человеком, то он в течение 3 суток может поставить прививку для профилактики. В этой ситуации она действует в качестве профилактического средства, предотвращая заболевание на ранней стадии. Производители вакцин считают профилактику эффективной в течение 96 часов (4 суток) после контакта с больным ветряной оспой. Однако данные Всемирной организации здравоохранения говорят о безусловной эффективности прививки от ветрянки в качестве профилактического средства только в течение 72 часов после контакта с больным человеком.
В России рекомендовано введение вакцины от ветрянки детям в возрасте от 24 месяцев, которые ранее не перенесли эту инфекцию. Прививка ставится по желанию родителей, она не является обязательной, но рекомендована. Кроме того, все дети старше 2-летнего возраста, которые выезжают в детские оздоровительные учреждения, подлежат обязательной вакцинации против ветряной оспы, если ранее они не переболели. Детям до 13 лет достаточно одной дозы вакцины для формирования иммунитета против инфекции.
Ребенок, привитый от ветряной оспы, имеет надежную защиту от инфекции на долгие годы. Однако для общественного здравоохранения важно охватить прививками максимально большое число детей (90 – 95%), чтобы уменьшить циркуляцию вируса в популяции. При меньшем охвате детей прививками инфекция может перемещаться на более старшие возрастные группы (например, подростков и взрослых).
Поскольку в нашей стране имеется бремя инфекционных болезней, которые гораздо опаснее и серьезнее ветрянки, то прививка против нее не является приоритетом общественного здравоохранения. Выбор остается лично за человеком – при желании можно поставить прививку, но за ее отсутствие не последует никаких дисциплинарных взысканий. Конечно, при наличии возможности лучше поставить ребенку прививку от ветрянки и защитить малыша от инфекции, создав ему индивидуальную защиту.
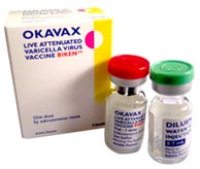
Для формирования иммунитета достаточно одного введения вакцины Окавакс в дозе 0,5 мл. В комплекте для вакцинации имеется два флакона – один с растворителем, и второй — с высушенными вирусами. Набор содержит одну дозу, которая вводится только одному человеку. Весь препарат вводится сразу, хранить открытые флаконы нельзя.
Окавакс вводится подкожно, чаще всего в плечо. При возникновении сложностей можно ввести препарат внутримышечно. Нельзя вводить в течение 2 недель после Окавакса любые препараты крови или иммуноглобулины, поскольку это приведет к несостоятельности прививки. В такой ситуации, через 3 месяца после введения иммуноглобулинов, необходимо повторить инъекцию Окавакса.
Вакцину Окавакс можно вводить одновременно с другими в различные части тела. Нельзя совмещать Окавакс и БЦЖ. Если человек уже получил какую-либо прививку, то вакцинация Окаваксом допустима только через месяц.
Реакции на Окавакс развиваются очень редко — обычно и дети, и взрослые легко переносят вакцинацию. Чаще всего наблюдаются отек, покраснение и уплотнение в месте укола, которые проходят через 4 – 5 суток. Редко, через 1 – 3 недели после прививки, может появиться сыпь по типу ветряночной, и температура. Эти симптомы сохраняются несколько дней, и проходят самостоятельно.
Прививку Окавакс нельзя ставить:
- беременным;
- при наличии любой патологии в острой форме;
- при количестве лейкоцитов меньше 1200 клеток в 1 мкл;
- если на прошлое введение была сильная реакция.
Если человек болен ОРВИ, ОРЗ, кишечными инфекциями и др., то прививку Окавакс можно ставить через 2 – 4 недели после выздоровления. Если имеет место менингит или иное заболевание центральной нервной системы, то Окавакс можно ставить только через полгода после выздоровления. Если вам предстоит оперативное вмешательство, то прививку нужно поставить минимум за месяц. Если вы поставили прививку перед планируемой беременностью, то предохраняться следует в течение 2 месяцев.
Вакцина Варилрикс поставляется в виде флакона с порошком и шприцом, наполненным растворителем. Такой комплект поставки исключает повторное использование шприца, и обеспечивает точную дозу в 0,5 мл. Варилрикс вводится подкожно или внутримышечно. Оптимальное место инъекции – плечо.
Для получения эффективной защиты от ветрянки необходимо ввести две дозы Варилрикс, с промежутком между ними в 1,5 – 3 месяца. Если у непривитого и не переболевшего человека произошел контакт с больным ветрянкой, то для профилактики инфекции можно поставить одну дозу Варилрикс. Если ветрянка успешно предотвращена, то для получения хорошего иммунитета против инфекции необходимо поставит вторую дозу вакцины через 1,5 – 2 месяца. Эффективность двух доз составляет 98 – 100%.
Прививку Варилрикс нельзя ставить вместе с БЦЖ и препаратом против бешенства, а со всеми остальными вакцинами можно, но вводить их следует в разные участки тела. Если человек получил препараты крови или иммуноглобулины, то Варилрикс можно поставить не ранее, чем через 3 месяца.
Прививка переносится легко, и редко вызывает реакции. Чаще развиваются реакции в месте укола – это боль и краснота. Реже бывает температура, увеличение лимфоузлов, легкая слабость и недомогание. Через 1 – 3 недели после прививки может появиться сыпь, похожая на ветрянку, которая проходит сама в течение нескольких суток, и не требует лечения. Количество реакций организма на первую и вторую дозу — одинаково.
Препарат Варилрикс нельзя ставить при наличии иммунодефицита (например, при лейкозе, СПИДе и т.д.), на фоне обострения хронических патологий или при острых респираторных и кишечных инфекциях. В этом случае вакцина вводится после нормализации температуры, после ОРЗ и ОРВИ, или же по достижении ремиссии хронической патологии. Также нельзя вводить вакцину беременным и кормящим женщинам, лицам, имеющим чувствительность к неомицину и имевшим тяжелую реакцию на предыдущее вкалывание препарата. Если женщина планирует беременность, то прививку нужно поставить за 3 месяца до предполагаемого зачатия.
Через 1 – 3 недели после прививки на коже человека может появиться сыпь, и подняться температура. Эти явления являются признаками активного формирования иммунитета, а связаны они с попаданием живого вируса в организм человека. Многие люди считают данные реакции самостоятельной инфекцией, однако это не соответствует действительности. В данном случае речь идет о ветряноподобных симптомах, но не об инфекции. Поэтому не следует пугаться такого состояния у человека после прививки. Никакого лечения данные симптомы не требуют, и проходят самостоятельно через несколько дней.
В редких случаях привитый человек может действительно заразиться ветрянкой. Такие случаи регистрируются, когда иммунитет очень низкий, например, при онкологических заболеваниях, лечении большими дозами кортикостероидов, лучевой терапии, химиотерапии, после тяжелой недавно перенесенной патологии и т.д. В этой ситуации ветрянка протекает в легкой форме, практически никогда не вызывая осложнений.
Прививка от ветрянки должна вводиться подкожно. Допускается и внутримышечное введение вакцинного препарата. Ни в коем случае нельзя вводить вакцину от ветрянки внутривенно. Оптимальным местом для введения прививки считается область плеча, его дельтовидной мышцы. Если в плечо поставить вакцину от ветрянки по каким-либо причинам нельзя, то можно ввести препарат в подлопаточную область.
Не следует ставить препарат от ветрянки в ягодицы, поскольку имеется высокий риск задеть седалищный нерв и ввести препарат в подкожную жировую клетчатку, откуда он долго будет всасываться в кровь. При попадании вакцины в подкожный жировой слой образуется болезненное уплотнение, которое рассасывается довольно долго – в течение нескольких недель, доставляя человеку значительные неудобства.
Кроме местных реакций, в 0,1 – 5% случаев развиваются общие симптомы. К общим реакциям на прививку от ветрянки относятся:
- повышение температуры;
- сыпь на теле, как при ветрянке;
- сильный зуд кожи;
- слабость;
- недомогание;
- увеличение и болезненность лимфатических узлов.
Данные общие симптомы развиваются через 1 – 3 недели после прививки, поэтому их называют отстроченными реакциями. Они проходят самостоятельно, и не требуют специального лечения. Отсроченные реакции, связанные с прививкой от ветрянки, наблюдаются строго в промежуток между 7 и 21 сутками после инъекции. Появление симптомов в другой промежуток времени не является реакцией на прививку, а свидетельствует о каком-либо расстройстве здоровья.
Вакцинация от ветрянки противопоказана людям, которые на момент имеют острые заболевания или обострение хронической патологии. В этом случае прививку ставят после выздоровления, или после достижения стойкой ремиссии. Если человек болел легкими респираторными или кишечными инфекциями, то прививку можно ставить через 2 – 4 недели. Если же были тяжелые заболевания нервной системы (например, менингит), то прививку можно поставить минимум через полгода после выздоровления.
Абсолютно противопоказана вакцинация при тяжелом иммунодефицитном состоянии, когда количество лимфоцитов в крови меньше 1200 в 1 мл. Такой сильный иммунодефицит может наблюдаться на фоне опухолевых патологий, СПИДа, использования кортикостероидов и т.д.
Беременность и кормление грудью также является противопоказанием для введения прививки от ветрянки. Если прививка сделана, то предохраняться от возможной беременности следует в течение 3 месяцев. Если человеку предстоит хирургическое вмешательство, то прививку следует поставить за месяц до манипуляции.
У вакцин имеется еще одно противопоказание – наличие аллергии на Неомицин или другие компоненты препарата, а также тяжелая реакция на предыдущее введение вакцины. Нельзя ставить прививку от ветрянки, если в течение полугода до этого момента были эпизоды введения иммуноглобулинов и препаратов крови. От введения данных препаратов следует воздержаться в течение 3 недель после прививки от ветрянки.
Кроме перечисленных противопоказаний имеется ряд состояний, при которых прививка от ветрянки делается с соблюдением осторожности, и под тщательным контролем врача:
- хронические патологии сердца, сосудов, почек и печени;
- патология системы крови;
- наличие аллергических реакций на другие вакцины;
- судороги в прошлом;
- любые нарушения иммунитета;
- подозрение на наличие аллергии к компонентам вакцины.
В этих ситуация прививку от ветрянки можно ставить, но состояние пациента необходимо мониторировать в течение нескольких суток после инъекции.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
WAVE (Международный совет по вопросам профилактики и борьбы с ветряной оспой) создан в 2005 году на базе Европейской группы по вакцинации EuroVar. В состав Совета входят 14 экспертов, которые еще в 2010 году настоятельно рекомендовали России ввести прививку от ветряной оспы в Национальный календарь, мотивируя в первую очередь спасенными жизнями. Ну, и экономическими показателями заодно!
От ветрянки прививают с 1986 года в Японии, с 1988 года в Южной Корее, с 1995 года в США , и даже в Уругвае с 1999. Причем экономическая эффективность от двукратной вакцинации совпадает и в богатой Америке и бедной южно-американской стране.
Но, несмотря на то, что у вакцинации от ветрянки очень высокая экономическая привлекательность (дети болеют массово, их приходится госпитализировать, родителям оплачивать больничные листы на время лечения и карантина), денег на включение вакцины в Национальный календарь прививок у Российской Федерации не нашлось… Что ж, забота о здоровье детей – в первую очередь дело родителей. Но вот не слишком ли легкомысленно мы относимся к ветрянке? Узнаем немного больше о вакцине от этого заболевания!
Зимний период это всегда подъем эпидемических заболеваний, передающихся воздушно-капельным путем. Причин несколько:
- сезонность: грипп успевает дойти до нас из природного очага, Юго-Восточной Азии, к ноябрю;
- учебный год у детей: любой организованный коллектив это естественный резервуар возбудителей болезней;
- неблагоприятные климатические условия – мы больше времени проводим в закрытых помещениях, короткий световой день и экстремальные температуры, изменчивый климат подрывают адаптационные возможности организма, угнетают иммунитет.
Подъем заболеваемости ветрянкой также приходится на зимний период. Отношение к ветрянке довольно легкомысленное, большинство родителей убеждены, что ветрянкой надо переболеть, это не опасно, красишь папулы зеленкой и 21 день сидишь дома.
” А ведь заболевание это довольно неприятное, есть у него и опасные осложнения: ветряночный энцефалит (5% от всех заболевших), поражение роговицы глаза – кератит и генерализованная форма ветрянки, когда очень много пустул (ветряночных пузырьков) поражают большую площадь кожи, слизистых оболочек и покровов внутренних органов (ткани мозга при энцефалите — это частный случай). Заболевший может даже погибнуть от дыхательной, сердечной или надпочечниковой недостаточности (обычно — от всего сразу)!
Смертность невелика, но она есть. В США, в эпоху до массовой вакцинации, от ветряной оспы и ее осложнений умирало ежегодно 100-150 человек (при населении 400 млн человек), из них половина — здоровые дети в возрасте до 15 лет. Для сравнения: смертность от менингита в 2003 году в США составила 31 человек. Всего! С введением прививки в национальный календарь смертность от ветрянки упала до нуля.
Первая вакцина была получена в Японии, в конце 70-х годов прошлого века. Культуру взяли от мальчика по имени Ока. В разработке участвовал университет города Осака. Около сорока лет прошло от момента выделения ослабленного штамма профессором Такахаши до получения разрешения на массовую вакцинацию. И сегодня все имеющиеся противоветряночные вакцины в своей основе содержат штамм Ока: варилрикс и оковакс, комбинированная вакцина варивакс (последняя не зарегистрирована в РФ, нет разрешение на применение).
К сожалению, сейчас и оковакс на территорий РФ недоступен. По слухам вакцина на перерегистрации. Зато есть варилрикс!
- профилактика ветряной оспы с 12 месяцев, для детей, не болевших ветряной оспой и не привитых ранее;
- экстренная профилактика ветряной оспы у лиц, не болевших ветряной оспой и не привитых ранее, находившихся в тесном контакте с больными ветряной оспой (члены семей, врачи, средний и младший медицинский персонал, а также другие лица) первые 96 часов контакта.
Вакцины дотошно исследованы на эффективность и безопасность. И, по мнению независимых исследователей, ничем, кроме производителя не отличаются. В сотый раз повторю, как мантру, вакцинация не вызывает аутизм, не вызывает паралич, не приводит к инвалидности и смерти. А болезнь — может.
” Есть ведь еще и отдаленные плюсы – вакцинация от ветрянки защищает и от развития опоясывающего лишая. Это вирусное заболевание поражающее кожу и нервные окончания, имеет того же возбудителя – вирус герпеса III типа. После перенесенной ветрянки вирус долгие годы сохраняется в организме и при неблагоприятных условиях (снижение иммунитета, стресс, переохлаждение) активируется. Особенно тяжело протекает поражение лицевого нерва: со слезотечением и светобоязнью, выраженным длительным болевым синдромом и асимметрией лица. Заболевание плохо поддается терапии, имеет многолетнее упорное течение, сильно снижает качество жизни пациента.
Опоясывающим лишаем часто болеют люди со сниженным иммунитетом, беременные женщины и старики.
” Эффективность постэкспозиционной вакцинации (когда вам в детском саду сообщают, что сегодня Вася, друг вашего ребенка, не придет, у него ветрянка, и вы с порога разворачиваетесь и уходите в центр вакцинопрофилактики) составляет до 97% первые 72 часа.
Процент успешно вакцинированных ниже среди тех кто:
- Принимает ингаляционные кортикостероиды (астматики) – приблизительно 75%.
- Иммуно-скомпроментированных людей (с ВИЧ, принимающие препараты подавляющие иммунитет – например, после пересадки органов) — у них эффективность 60-70%.
Пока я уламывала медицинскую музу помочь сочинить рассказ о пользе прививок, не входящих в Национальный календарь вакцинации, пришла свежая новость из рассадника заразы – города Екатеринбурга. В преддверии новогодних праздников здесь предприняты карантинные меры по кори (прививка от которой, между прочим, входит в национальный календарь вакцинопрофилактики).
«Роспотребнадзор ввел в Екатеринбурге ограничительные мероприятия в связи с ростом заболеваемости корью. Непривитые от кори и не болевшие дети не смогут посещать общеобразовательные учреждения. Те же ограничения касаются преподавателей. Кроме того, запрещено проведение массовых мероприятий. Число заразившихся стремительно растет, на сегодняшний день зарегистрировано уже 60 случаев подозрения на корь. Несмотря на это, екатеринбуржцы продолжают массово отказываться от прививок, хотя вакцинация остается единственным способом защититься от заражения корью.»
Поэтому в заключение хочется процитировать доктора Витаутаcа Усониса, участник совета Европы по детским инфекционным болезням, который однозначно выразил отношение врачебного сообщества к профилактике ветрянки:
«Народное мнение, что ветрянка нужна, и каждый ребенок должен ей переболеть, существует до сих пор. Впервые эту мысль сформулировал более 1000 лет назад восточный мыслитель и врач Разес – оспа это переход от детства к взрослению, а ветряная оспа — проба перехода. Мы же должны говорить, что к любой болезни должно быть следующее отношение: если ее можно предотвратить, ее нужно предотвратить. Семья должна радоваться здоровому ребенку».
источник

