Вирусные заболевания без своевременного лечения приносят существенный убыток скотоводству. Оспа у коровы снижает количество надоев и ухудшает качество мяса. Болезнь быстро распространяется по стаду и представляет угрозу для здоровья человека.
Коровья оспа – вирусное заболевание, которое характеризуется образованием оспин (язв) в районе вымени и на слизистых оболочках.
Вирус оспы передается среди коров через поврежденный эпидермис или с кормом, водой и воздухом. Вирус оспы у коров живет вне тела носителя до 16 месяцев при температуре 5°С.
В жарких странах возбудитель живет меньше – до 2 месяцев. Вирус оспы поражает коров вне зависимости от возраста и породы. Коровья оспа является общим заболеванием и передается лошадям, козам и свиньям.
Больное животное неопасно для вакцинированного человека. Однако места, зараженные оспой запрещено посещать беременным женщинам и детям.
Заражение оспой у коров и быков происходит постепенно. Заболевание поражает особей, которым не была проведена вакцинация. Самыми частыми причинами возникновения болезни являются:
- корм, трава на выпасе и вода, содержащие вирус;
- грызуны, вредоносные насекомые и дикие хищные животные;
- грязные кормушки и поилки;
- навоз;
- находящиеся не на карантине сотрудники фермы, которые прошли вакцинацию.
В тело парнокопытного возбудитель попадает через открытые раны, дыхательные пути или желудочно-кишечный тракт. Коровы с недостатком витамина А могут заразиться от больных особей при тактильном контакте.
Чаще парнокопытных заражают люди. Доярка, которая не выдержала карантин после вакцинации, может занести вирус во время дойки.
На первом этапе коровья оспа поражает слизистые и кожные покровы. Инкубационный период длится от 3 до 9 суток. Симптомами оспы у дойных коров и быков является воспаление на коже. Существует три формы болезни:
- Острая – длится до 21 дня, сопровождается температурой и образованием струпьев.
- Подострая – длится 20-25 дней, протекает без заметных поражений на эпидермисе.
- Хроническая – редкая форма, характеризуется периодическим появлением язв на слизистых оболочках.
Признаками ветряной оспы у коров являются вялость, апатия, плохой аппетит. При острой форме болезнь развивается так:
- В течение первых 3 дней в местах поражения формируются твердые папулы, которые со временем переходят в пустулы.
- Из слизистой в течение 2 дней вирус проникает в лимфоузлы и распространяется по организму. Этот период сопровождается лихорадкой и температурой до 41°С. Кровяной состав подвергается изменениям.
- Следующим симптомом является увеличение лимфатических узлов. Происходит частичный некроз мягкий тканей, образование струпьев.
Круглые пустулы покрывают вымя коровы, овальные – соски. Также оспины образуются на мошонке быков. Иногда очаги поражения возникают на шее и спине животных.
Язвы со временем начинают гноиться, причиняя животному боль. Больная корова часто не подпускает к себе доярку. Из-за воспаления вымени при оспе парнокопытное ходит, широко расставив задние ноги.
Оспа у коров на вымени приводит к оспенному маститу. Вымя при надавливании становится твердым, воспаленным. Соски покрываются коростами и струпьями. Надои уменьшаются или совсем прекращаются.
Особи мужского пола переносят заболевание менее заметно. У телят болезнь провоцирует появление заболеваний дыхательных путей и гастроэнтерита.
Патологоанатомическое вскрытие позволяет увидеть язвы на эпителии слизистых оболочек желудка. Часто наблюдается внутреннее кровоизлияние и гангрена в легких. Сердце больной особи дряблое. Печень имеет яркий цвет, селезенка увеличена.
При поражении слизистой глаза болезнь становится причиной возникновения бельма и слепоты у телят. Пить молоко и употреблять мясо зараженного животного можно только после полного выздоровления парнокопытного. Особи, которые перенесли заболевание, приобретают иммунитет к нему.
Оспа у коров на вымени приводит к оспенному маститу
Вылечить зараженное парнокопытное несложно. Сперва зараженную особь изолируют из общего стада. Парнокопытному обеспечивают плотный рацион и стерильные условия содержания.
Заболевание лечится с помощью вакцины. Антибиотик при оспе у дойных коров назначает ветеринар. Чтобы поддержать в этот период желудок больного животного, используют такие лекарства:
Лечение коровы при оспе включает в себя и наружную обработку. Для прижигания эпидермических повреждений используют антисептики. Среди них выделяют следующие:
У дойных коров ежедневно сдаивают молоко. Если повреждения не позволяют сделать это вручную – используют молочный катетер.
При оспе у домашних коров на вымени нельзя обрабатывать очаги воспаления смягчающими мазями. Через открытые язвы в организм попадают бактерии. Исключением являются струпья на сосках. Чтобы избежать кровотечения из-за трещин, их обрабатывают животным жиром или глицерином.
Если оспины находятся в носоглотке, ее промывают трижды в день теплой кипяченой водой с добавлением 2-3% борной кислоты. Морду смазывают цинковой мазью.
Если есть повреждения слизистой глаз, роговицу промывают раствором фурацилина. Процедуру повторяют дважды в день.
Самостоятельно лечить оспу у домашних коров нельзя – лечение проводят под наблюдением ветеринара. Однако существуют народные средства, которые помогают ускорить выздоровление особи и снизить болевые ощущения.
Парнокопытное переводят на зеленый корм. В рацион добавляют такие растения:
Против оспы на вымени у КРС используют растворы из бузины и щавеля. Такими отварами пораженные участки промывают утром и вечером.
При выявлении признаков оспы у коров и других домашних животных ферму переводят на карантин. Запрещается продавать молочную и мясную продукцию, парнокопытных и инвентарь перевозят за пределы фермы.
Каждые 5 дней после выявления новой больной особи дезинфицируют стойла. Для этого используют такие средства:
- натрий гидроокиси – 3%;
- формальдегид – 1,5%;
- известь – 15%.
Молоко после двойной пастеризации скармливают телятам. Приспособления для дойки и хранения молока промывают растворами натрия гипохлорита в пропорциях 1:100.
Ограничение с производства снимают спустя 3 недели после выздоровления последней заболевшей особи и полной дезинфекции помещения.
Ветряная оспа у коров и других парнокопытных может быть спровоцирована нарушениями санитарных норм содержания и отсутствием медикаментозной профилактики. Предупреждение заболевания включает в себя комплекс мер.
Наиболее ослаблен иммунитет у парнокопытных в период перехода с выпаса на зимовку. Для исключения заражения заболеванием вымя животных с августа ежедневно смазывают такими антисептиками:
Эти мази препятствуют заражению. Для всего поголовья проводят обязательную вакцинацию. Приобретенных особей держат на карантине до двух недель. При отсутствии прививок обращаются к ветеринару.
В обязательном порядке проверяют наличие прививок у всех сотрудников фермы.
Медикаментозная профилактика оспы у коров
Раз в месяц парнокопытное поят отваром с добавлением бузины и чеснока. Вымя обрабатывают слабым раствором марганца. Также для обработки используют смесь водки и меда. Такая смесь является природным антисептиком.
Чтобы уменьшить риск заражения, важно правильно обустроить место отдыха и выпаса.
Помещение для КРС строится по следующим правилам:
- коровник должен быть сухим и теплым, с хорошей циркуляцией воздуха и без сквозняков;
- ширина одного стойла – 1,30 м, длинна – 3,5 м;
- Освещение коровника должно быть приглушенным.
Каждые три дня стойла подвергают механической уборке, каждые 8 недель – тщательной промывке с добавлением натрия. При переходе на зимнее содержание коровник вычищают и обрабатывают гашеной известью.
Кормушки и поилки промывают водой каждую неделю. Раз в год проводят дезинфекцию вредоносных насекомых и грызунов.
Правильное питание является залогом хорошего иммунитета. Особи, которые страдают авитаминозом, первыми подвергаются заражению болезнью. В день взрослое животное должно получать такие продукты:
- силос – 15 кг;
- луговое сено – 2 кг;
- солома яровая и подсолнечниковый жмых – 2,7 кг;
- хвойная мука – 1 кг;
- соль поваренная – 0,07 кг.
Вода также играет роль в здоровье КРС. Водопой для животных должен находиться в проточном водоеме без мазутных и химических загрязнений. Вирус чаще встречается в стоячей, мутной воде.
В стойловый период коров поят родниковой водой или талым снегом. Для поддержания здоровья одному парнокопытному требуется от 100 л жидкости в день.
источник
Оспа — заразная болезнь, опасная тем, что передаётся от больного человека через телесный контакт или воздушно-капельным путём. К счастью, за два последних столетия мир победил большинство инфекций, считавшихся смертельно-опасными. Это случилось благодаря вакцинации. История прививки от оспы насчитывает более 180 лет.

Ещё в средние века было замечено, что человек, переболевший оспой, в дальнейшем от неё уже не пострадает. Тогда и появилась идея специально заражать здоровых людей, так у человека было больше шансов пережить болезнь.
Под оспенной вакциной понимают лечебный предохранительный препарат, изготовленный из вируса коровьей оспы и осповакцины. Что касается вируса коровьей оспы, его получают из возбудителей на коже заражённого животного. Для получения штамма используют коров и овец, кроликов или куриные эмбрионы.
Животным через надрезы в коже втирают вирус, а спустя 5 дней, когда сформируются оспенные пустулы, умерщвляют. Затем гнойничковую сыпь соскабливают и размельчают. Полученную смесь называют оспенным детритом. Осповакцина представляет собой сложный многокомпонентный фермент, схожий с вирусом коровьей оспы.
Его происхождение до конца не выяснено. Считается, что этот вирус изменился в сторону ослабления в результате многократного прохождения через организм животных. Поэтому при вводе в организм человека он не может вызвать оспу, но формирует к ней иммунитет.

Смертность от чёрной оспы достигала в то время 70%. Так к концу 18 века Европа представляла собой один сплошной оспинный лазарет. Умершие исчислялись миллионами. У выживших людей на лицах оставались ужасные шрамы.
Заболевание опустошало целые города, и только всеобщая вакцинация остановила распространение эпидемии. Первая противооспенная вакцина была изобретена англичанином Э. Дженнером, врачом по образованию.
Он всю жизнь лечил доярок и заметил, что скотницы, контактирующие с больными животными (оспенные пузырьки были на вымени коров), имели небольшие шрамы на пальцах рук. Но эти щербинки быстро заживали.
А самое главное — женщины в будущем не болели натуральной оспой, из чего Дженнер сделал предположение, что заражение более лёгкой коровьей оспой спасает человека от оспы натуральной и решил проверить свои догадки.

Тем не менее, температура и прочие симптомы быстро прошли, а гнойник благополучно подсох. Спустя 6 недель Дженнер заразил мальчика уже штаммом вируса опасной чёрной оспы. Однако у ребёнка успел выработаться иммунитет, и он не заболел.
Так, в мае 1796 года была проведена первая в истории вакцинация (от латинского «vaccines» –коровий). А Дженнер сделал вывод, что материал, взятый от животного или человека, заражённого коровьей оспой, защищает в будущем от заболевания оспой натуральной. Нужно заметить, что попытки прививок от оспы были предприняты и до Дженнера.
Так, жители Китая и Индии, спасаясь от инфекции, практиковали заражение здоровых людей гноем оспенных больных. Привитый человек заболевал, но с лёгкой симптоматикой, образовывая на теле 20-30 гнойничков. Этот метод был назван «вариоляцией». «Variola» на латыни означает «оспа».
Но британский двор поддержал Дженнера. А в 1803 году, когда данные по успешной вакцинации подтвердились в нескольких странах, в Лондоне был учреждён институт оспопрививания, бессменным руководителем которого стал доктор Дженнер.
Что касается России, то здесь методика английского врача впервые была опробована только в 1801 году. В 20-ом столетии вакцинация уже активно практиковалась во всех странах.
Массовая вакцинация на сегодняшний день не проводится, поскольку с 1980 года инфекция считается полностью ликвидированной. Но и сейчас есть люди, профессия которых предполагает определённый риск заражения натуральной оспой.
Согласно постановлению Минздрава России, к группе риска относятся:
- врачи-эпидемиологи (и их помощники) территориальных органов, подотчётных Роспотребнадзору;
- старший и младший медперсонал инфекционных отделений и клиник, связанный с лабораторными исследованиями на ортопоксивирусы;
- бригады скорой помощи, работающие в очаге инфекции: госпиталях и изоляторах, а также занятые эвакуацией больных и вакцинацией;
- врачи-дезинфекционисты, медсёстры и санитарки вирусологических отделов дезинфекции и лабораторий.
В случае выявления очагов натуральной оспы на территории РФ обязательной вакцинации и ревакцинации подлежат:
- перечисленные выше категории лиц независимо от результата и времени проведения предшествующей прививки;
- лица, имевшие непосредственный контакт с больным с подозрением на оспу и его вещами.
Обязательная очередная ревакцинацию у перечисленных групп риска проводится через 5 лет.

- живая сухая (делается накожно);
- мёртвая сухая (используется в случае 2-х этапной вакцинации);
- живая эмбриональная (или ТЭОВак) в таблетированной форме.
Данная вакцина целесообразна для экстренного прививания. Причём для выработки иммунизирующей способности достаточно одной дозы. Штамм выращивают на кожном покрове телят. К полученному активному компоненту (живому вирусу) добавляют стабилизатор и растворитель-глицерин. Вакцина выпускается в виде ампул разной дозировки.

Штамм данного вида вируса культивируют также на коже телят. Но затем живой компонент разрушают гамма-излучением. Полученную вакцину разбавляют физраствором. Производится в виде ампул.
Существует ещё один вид вакцины: оспенная эмбриональная или ТОЭВак. Здесь активным компонентом выступает живой вирус вакцины. Его выращивают в теле куриного эмбриона. Затем препарат высушивают, добавляют стабилизатор и специальные наполнители.
Далее прессуют в таблетки. Этот вид вакцины используется только для ревакцинации. Таблетки имеют сладковатый вкус с запахом ванилина. Одна штука соответствует одной дозе.

Если человек соглашается, он проходит тщательное медобследование на предмет возможных противопоказаний. Когда пациент не согласен на вакцинацию, он должен написать отказ в письменной форме, о чём будет сделана отметка в его медицинской карте.
Обязательно в день прививки человеку измеряют температуру. Если она повышена, процедура отменяется. Прививки проводятся в специально организованных пунктах или кабинетах с применением всей необходимой техники. Вакцинация осуществляется только медработниками, прошедшими специальную подготовку.
Дивергентную прививку проводят отдельными стерильными инструментами: оспопрививальным пером и 2-х зубцовой иглой. Место укола: наружная часть плеча с чистой кожей, без вакцинальных рубцов. Если всё сделано правильно, в месте накалывания появится слабое набухание краёв кожи.
При 2-х этапном методе вакцину вводят в 2 приёма. Сначала делается укол инактивированным препаратом. А через неделю вводится уже живой вирус. Если в этот срок уложиться не получается, повторную вакцинацию допускается сделать в течение последующих 2-х месяцев.

Выполненная прививка регистрируется в:
- карте больного;
- сертификате профилактических прививок установленного образца;
- специальном журнале учёта.
Противопоказаний довольно много. Вакцинация исключается для:
- беременных женщин и детей до 1 года;
- при аллергии на любой компонент препарата;
- если имеется ДЦП и болезнь Дауна;
- при дерматитах и артритах;
- в случае любых онкологий;
- при бронхиальной астме;
- ВИЧ- инфекции;
- при нефропатиях и др.
При ряде болезней прививку сделать можно, если состояние больного улучшилось, а врач дал своё согласие. Сюда относится:
- сахарный диабет;
- болезни сердца;
- астма;
- нарушения кожного покрова;
- хроническая пневмония;
- психические заболевания и др.
Шрам после оспенной прививки будет обязательно, но это не страшно. Печально, что вакцинация может дать осложнения. Это случается, если у прививаемого лица вовремя не были выявлены различного рода иммунологические дефициты, хронические патологии или аллергии.
- вакцинальная экзема;
- прогрессирующая вакциния;
- поствакцинальный энцефалит;
- генерализованная вакциния;
- полирадикулоневрит.
И хотя тяжёлые воспаления после оспенной прививки крайне редки, их лечением и профилактикой должен заниматься только специалист.
Врачи-инфекционисты в последнее время отмечают рост популярности вакцинации от ветряной оспы, особенно среди детей. Эта прививка не грозит летальным исходом и переносится довольно легко, а карантинный период довольно короток. Родители отмечают, что эффективность прививки высока, если её применить в первые 2 дня. Большинство отзывов — за проведение вакцинации.
Несет ли реальную опасность вакцинация? Ответ в видео:
Человечество сумело победить оспу навсегда. Но существуют и другие опасные инфекции, которые могут проявиться в любой момент. Поэтому так важны прививки – главный фактор в борьбе с глобальными вирусами.
источник
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Два столетия назад вакцинация стала спасением для миллионов людей во время страшной эпидемии оспы. Дэйли Бэби подготовили для вас материал с интересными фактами об истории прививок.
Термин вакцинации — от латинского Vacca — «корова» —в конце 19 века ввёл в обиход Луи Пастер, который отдал должное уважение своему предшественнику — английскому доктору Эдварду Дженнеру. Доктор Дженнер в 1796 году впервые провел вакцинацию по своему методу. Заключался он в том, что биоматериалы брали не от человека, который болел “натуральной” оспой, а от доярки, которая заразилась неопасной для человека “коровьей” оспой. То есть неопасное могло защитить от более опасной инфекции. До изобретения этого метода часто вакцинация заканчивалась смертью.
Прививаться от оспы, эпидемии которой иногда забирали жизни целых островов, придумали ещё в древности. Например, в 1000 году н.э. упоминания о вариоляции — введении группе риска содержимого оспенных пузырьков — были в аюрведических текстах в Древней Индии.
А в древнем Китае таким способом начали защищаться ещё в 10 веке. Именно Китаю принадлежит первенство метода, когда сухие струпья оспенных болячек давали вдыхать здоровым людям во время эпидемии. Такой метод был опасен тем, что, когда люди брали материал у больных оспой, они не знали, как проходит болезнь: в лёгкой или тяжёлой степени. Во втором случае привитые могли умереть.
Наблюдая за здоровьем доярок, доктор Эдвард Дженнер заметил, что они не болеют «натуральной» оспой. А если и заражаются, то переносят в лёгкой форме. Врач внимательно изучал метод вакцинации, который в начале века привезла в Англию из Константинополя супруга английского посла Мэри Уортли Монтегю. Именно она в начале 18 века привила своих детей, а потом заставила привить себя, короля и Королёву Англии с их детьми.
И, наконец, в 1796 году доктор Эдвард Дженнер привил восьмилетнего Джеймса Фиппса. Он втер ему в царапину содержимое оспенных пустул, которые появились на руке у доярки Сарры Нелсис. Через полтора года мальчику был привита настоящая оспа, но пациент не заболел. Процедуру повторяли два раза, и результат всегда был успешным.
Не все приняли этот метод борьбы с эпидемиями. Особенно против было, как всегда, духовенство. Но жизненные обстоятельства заставляли все чаще использовать метод доктора Дженнера: стали прививаться солдаты армии и флота. В 1802 году британский парламент признал заслуги доктора и наградил его 10 тысячами фунтов, а через пять лет — еще 20 000. Его достижения признали по всему миру и Эдвард Дженнер был при жизни принят в почетные члены различных научных обществ. А в Великобритании было организовано Королевское Дженнеровское общество и Институт оспопрививания. Дженнер стал его первым и пожизненным руководителем.
В нашу страну вакцинация также пришла из Англии. Не первыми, но самыми именитыми привитыми оказались императрица Екатерина Великая и ее сын Павел. Вакцинацию проводил английский доктор, который взял биоматериал у мальчика Саши Маркова — впоследствии тот стал носить двойную фамилию Марков-Оспенный. Через полвека, в 1801 году, с лёгкой руки императрицы Марии Фёдоровны появилась фамилия Вакцинов, которую дали мальчику Антону Петрову — первому привитому в России по методу доктора Дженнера.
Вообще историю оспы в нашей стране можно изучать по фамилиям. Так, до начала 18 века письменных упоминаний об оспе в нашей стране не было, но фамилии Рябых, Рябцев, Щедрин («рябой») говорят как раз о том, что болезнь существовала, как и везде, с древнейших времён.
После Екатерины II вакцинация стала модной, благодаря примеру августейшей особы. От оспы прививались даже те, кто уже переболел и приобрёл иммунитет от этой болезни. С тех пор прививки от оспы проводились повсеместно, но обязательными стали только в 1919 году. Именно тогда число заболевших снизилось со 186 000 до 25 000. А в 1958 году на Всемирной Ассамблее здравоохранения Советским союзом была предложена программа по абсолютному устранению оспы в мире. В результате этой инициативы с 1977 года не было зарегистрировано ни одного случая заболевания оспой.
Огромный вклад в изобретение новых вакцин и науку внёс французский ученый Луи Пастер, имя которого дало название методу обеззараживания продуктов — пастеризации. Луи Пастер рос в семье кожевника, хорошо учился, имел талант к рисованию, и если бы не увлечение биологией, мы могли бы иметь великого художника, а не ученого, которому мы обязаны излечением от бешенства и сибирской язвы.
© Картина Альберта Эдельфельта «Луи Пастер»
В 1881 году он продемонстрировал обществу действие прививки против сибирской язвы на овцах. Также он разрабатывал прививку против бешенства, но опробовать ее ему помог случай. 6 июля 1885 году к нему как к последней надежде привели мальчика. Его покусала бешеная собака. На теле ребёнка было найдено 14 укусов, он был обречён умереть в бреду от жажды, будучи парализованным. Но через 60 часов после укуса ему ввели первый укол от бешенства. Во время вакцинации мальчик жил в доме ученого, а 3 августа 1885 года, почти через месяц после укуса, вернулся домой здоровым ребёнком — после введения 14 уколов он так и не заболел бешенством.
После этого успеха в 1886 году во Франции была открыта Пастеровская станция, где прививали от холеры, сибирской язвы и бешенства. Примечательно то, что 17 лет спустя Жозеф Мейстер — первый спасённый мальчик — устроился сюда вахтёром. А в 1940 году покончил жизнь самоубийством, отказавшись от требования гестапо вскрыть гробницу Луи Пастера.
Луи Пастером также открыт метод ослабления бактерий для изготовления вакцин, поэтому мы обязаны учёному не только вакцинами против бешенства и сибирской язвы, но и будущими вакцинам, которые, возможно, спасут нас от смертельных эпидемий.
В 1882 году Роберт Кох выделил бактерию, которая является причиной развития туберкулеза, благодаря ему в будущем появилась прививка БЦЖ.
В 1891 году врач Эмиль фон Беринг спас ребёнку жизнь, сделав первую в мире прививку от дифтерии.
В 1955 году вакцина Джонаса Солка против полиомиелита была признана эффективной.
А в 1981 году стала доступной прививка против гепатита В.
В настоящее время нам известны 30 прививок от инфекционных заболеваний. На этом наука не останавливается. И хоть сейчас все больше появляется людей, которые отказываются от прививок, их значение переоценить нельзя. Благодаря им целые города не вымирают от оспы; дети переносят без последствий коклюш и корь; мы забыли, что такое полиомиелит, а главное — защищаем наших детей от опасных болезней и их последствий.
В 1980 году Всемирная организация здравоохранения объявила о победе над оспой. В России первую противооспенную прививку испробовала на себе императрица Екатерина Вторая.
Шел октябрь 1768 года. В пышном дворце Царского села тайно от всех болела Екатерина Вторая. А лейб-медик императрицы Димсдейл записывал в дневнике с восторгом: «Много других оспин появилось и оспа совсем налилася, по желанию к великому удовольствию». Его радость объяснялась просто: императрица, урожденная немецкая принцесса София фон Анхальт-Цербстская, решила испытать на себе новомодное тогда средство против оспы, прежде чем внедрять его в России, и опыт удался.
Мало кому удавалось избежать оспы и любви
Натуральная или черная оспа начала свирепствовать в Европе с VI века. Вымирали целые города. Повстречать горожанина без шрамов от заживших оспенных язв на лице в те годы было практически невозможно. Во Франции полиция считала в XVIII века «отсутствие следов оспы на лице» одной из особых примет. А у немцев была в ходу поговорка «Von Pocken und Liebe bleiben nur Wenige frei» — «Мало кому удается избежать оспы и любви».
Екатерининский дворец. Царское Село
Первым методом борьбы с оспой в Европе была вариоляция. Как поясняет профессор Юрий Зобнин из Санкт-Петербурга, суть метода заключалась в том, что из оспин выздоравливающих больных извлекали биологический материал, который затем искусственно прививали здоровым людям. В XVIII веке это проделывали так: протягивали зараженную нитку под надрезанной кожей.
Для Европы вариоляцию открыла жена британского посла, вернувшегося в Лондон из Турции. Но вариоляция не давала стопроцентной гарантии. А до изобретения Дженнера, то есть до прививки коровьей оспы, не опасной для человека, которую всем стали делать повально в XX веке, еще оставалось полвека. Поэтому в Англии решили проверить надежность метода, поэкспериментировав с преступниками и детьми из сиротских приютов. После этого и семья британского короля Георга I все-таки решилась на зараженные нитки.
И в России эпидемии оспы принимали ужасающий размах. Судить об этом можно хотя бы по количеству дошедших до наших дней фамилий, этимология которых уходит к прозвищам: Рябовы, Рябцевы, Рябинины, Щедрины, Шадрины, Корявины. И фамилия автора этой статьи – Рябко – тоже оттуда. Но экспериментов по проверке вариоляции в России не ставили. Узнав о прививке, императрица Екатерина Вторая решила испробовать ее сначала на себе.
Екатерина сделала прививку от оспы тайно, в присутствии лишь самых доверенных приближенных. «Прививание оспы считалось делом опасным, и императрица не могла без одобрения двора рисковать своим здоровьем, — рассказывает кандидат исторических наук Вадим Эрлихман. — На другой день она отправилась в Царское Село, где неделю лечилась вплоть до полного выздоровления. По официальной версии, материал был взят у сына вахмистра Александра Маркова шести-семи лет, который получил затем дворянство и фамилию Оспенный».
Судя по воспоминаниям лекаря, императрица вела себя покорно: «19 дня октября всю ночь дремала и засыпала, но сон много раз прерывался. Боль в голове и спине продолжалась с лихорадкою. Руки рделись гораздо больше, и вечер многие пупырышки, слившиеся вместе, показались кругом около ранок. Кушать весь день нимало не хотелось, и не изволила кушать ничего, кроме немножко чаю, овсяной кашицы и воды, в которой варены были яблоки». Потом был привит наследник Павел Петрович. Английский врач Томас Димсдейл за прививку оспы Екатерине получил баронский титул, звание лейб-медика и большую пенсию.
Но не титул, не звание или имение, а оспинку от императрицы, — вот что стало мечтой каждого придворного. По данным Александры Бекасовой, декана факультета истории Европейского университета в Петербурге, вскоре после эксперимента от Екатерины «инокулировались» около 140 аристократов.
Сегодня такие прививки — привычное дело
«Ныне у нас два разговора только: первой о войне (Русско-Турецкой — прим. автора), а второй о прививании. Начиная от меня и сына моего, который также выздоравливает, нету знатного дома, в котором не было по нескольку привитых, а многие жалеют, что имели природную оспу и не могут быть по моде. Граф Григорий Григорьевич Орлов, граф Кирилл Григорьевич Разумовской и бесчисленных прочих прошли сквозь руки господина Димсдаля, даже до красавиц. Вот каков пример», — писала императрица в письме к будущему вице-президенту Адмиралтейств-коллегии, а тогдашнему чрезвычайному и полномочному послу в Англии, графу Чернышеву.
Пример Екатерины можно назвать, говоря современным зыком, PR-акцией. Но нельзя забывать и том, какому риску подвергала она свою жизнь, первой испробовав на себе вакцинацию. И риск этот оправдался – не только для нее, но и для очень многих ее подданных.
Берлинская выставка «Русские и немцы. 1000 лет искусства, истории и культуры» — очень амбициозный проект.
В России, в первую очередь, по понятным причинам, в Санкт-Петербурге, выходит множество книг о немцах, которые жили и прижились на новой родине. Одна из лучших в этом перечне — «Иностранцы и их потомки в Петербурге». (27.07.2011)
Существующие сегодня прививки против менингита эффективны не против всех возбудителей этой тяжелой инфекционной болезни. Теперь на помощь микробиологам пришли химики: они синтезировали основу для универсальной вакцины. (25.01.2012)
- Дата 23.10.2012
- Автор Виолетта Рябко
- Ключевые словаоспа, Екатерина Вторая, прививка, эпидемия, вариоляция, Царское село
- Поделитьсяgoogle+TumblrVZXingNewsvineDiggTelegram
20 июля — Международный день шахмат. В этот день мы рассказываем о первом шахматном автомате, тайны которого до конца не раскрыты и сегодня.
Принято считать, что вакцинацию (от лат. «vassa» — корова) ввел в практику в 1796 году английский врач Эдуард Дженнер, сделавший первую прививку «коровьей оспы» 8-летнему мальчику Джеймсу Фипсу. Когда через полтора месяца Джеймса заразили натуральной оспой, ребенок не заболел. Однако история вакцинации начинается гораздо раньше. На Востоке содержимое пустул (гнойничков) больных средней тяжести втирали в кожу предплечья. В XI веке китайские медики вкладывали оспенные струпья в ноздри, а черкесы и грузины делали уколы иголками, смоченными в жидкости оспенных язв. Впрочем, до сих пор не прекращаются споры о том, нужны ли прививки человеку.
В Древней Греции и Риме оспы не было. Можно сказать, что эту страшную болезнь «подарил» Европе технический прогресс. В древности путешественники, заболев в пути, либо умирали, либо, переболев, становились неопасными для окружающих, так как инкубационный период той же оспы длится 12 дней. За такое время странники просто не успевали добираться до места. Ситуация изменилась в V—VI веках, когда появились быстроходные парусные суда, которые и способствовали ее распространению. В результате в Средние века оспой болели уже настолько часто, что женщина, у которой на лице не было отметин, считалась красавицей. Точно так же проникли в Европу и другие чисто азиатские болезни — чума, холера, гепатит, грипп.
В эпоху Великих географических открытий эпидемии перекочевали в Америку. В 1521 году среди экипажа испанского судна под предводительством Эрнана Кортеса оказался больной солдат, от которого заразилось несколько мексиканцев, и в течение последующих нескольких лет от оспы умерло около 3,5 миллиона индейцев. Именно это заболевание считается виновником гибели цивилизации майя, оспа также практически полностью уничтожила племена алиотов.
В течение следующих четырех столетий эпидемии в Америке случались едва ли не каждый год. Немалую лепту в распространение оспы внесли и работорговцы, привозившие на ее территории зараженных рабов.
В свою очередь, пересекшие океан европейцы на берегах Центральной и Южной Америки и Африканского континента заражались желтой лихорадкой. Желтой она называлась потому, что после того, как у заболевшего резко поднималась температура и начинался сильный озноб, его кожа желтела. Эта болезнь была не менее смертоносной, чем оспа, — большинство инфицированных умирало. Кстати, желтую лихорадку еще называли «Желтым Джеком». Это словосочетание пошло от распространенного в народе наименования английского морского флага — «Юнион Джек». Все знали, что, когда на судне появлялся хоть один больной, команда вывешивала на мачте желтый флаг — признак беды. По свидетельству историков, в числе первых пострадала команда легендарного пирата Фрэнсиса Дрейка. 300 солдат и матросов были похоронены в Атлантическом океане около одного из островов Зеленого мыса — острова Святого Томаса. Не исключено, что и легенда о Летучем голландце родилась из-за желтой лихорадки: не пострадавшие члены экипажа могли в панике покинуть «заразный» корабль.
В истории медицины кроме описаний хорошо известных заболеваний сохранились также свидетельства о весьма загадочных недугах, возникавших как бы из ниоткуда, охватывавших довольно обширные территории, а затем бесследно исчезавших. Например, в конце ХV века, во времена правления династии Тюдоров, воцарившейся в Англии с приходом к власти короля Генриха VII и его французских наемников, жители этой страны начали умирать от так называемой «потливой болезни». У заразившихся ею резко поднималась температура, краснело лицо и интенсивно выделялся пот. Но самым интересным и необъяснимым был тот факт, что болезнь эта настигала прежде всего состоятельных граждан, к тому же взрослые болели гораздо чаще, чем дети. В течение нескольких месяцев от «потливой горячки» один за другим скончались три лорд-мэра Лондона. И таких эпидемий было зафиксировано несколько. Последняя, наиболее тяжелая, в 1562 году охватила не только Англию, но и большую часть Европы. Потом загадочная болезнь внезапно исчезла и больше никогда и нигде не появлялась.
В 1916-м, во время Первой мировой войны, по Румынии впервые прокатилась волна летаргического энцефалита. Главным признаком этого заболевания было непреодолимое желание спать, причем днем. Большинство заболевших, как правило, также умирали, а у выживших навсегда оставались характерные подергивания рук и ног. Вспышки летаргического энцефалита периодически наблюдались вплоть до 1930 года, после чего и эта болезнь исчезла.
В начале XVIII века супруга английского посла в Турции Мэри Уортлей Монтегю привезла оттуда на родину метод защиты от оспы путем введения (инокуляции) небольшого количества жидкости из пузырьков на коже больных оспой средней тяжести, втирая ее в предплечье здорового человека. Через какое-то время инокулированный, как правило, заболевал, но быстро выздоравливал, и после этого ему была уже не страшна ни обычная оспа (от нее умирало до 6% заболевших), ни легочная (уносившая около 45% инфицированных), ни самая страшная «черная» (убивавшая от 75 до 100% заразившихся). Впрочем, на применение «турецкой защиты» решались немногие: слишком велик был страх заболеть «по-настоящему». И тем не менее храбрецы находились, и среди них были даже венценосные особы.
Так, в 1768 году в Россию для инокуляции Екатерины II и ее сына Павла был вызван английский врач Т. Димсдаль. После смерти от оспы французского короля Людовика XV этому методу защиты решил подвергнуться его внук Людовик XVI.
Так что идея прививок — подобное упреждать подобным — витала в воздухе. Ее уловил практикующий врач Эдуард Дженнер, который заметил, что крестьянки, которые периодически заражаются коровьей оспой, никогда не заболевают «человеческой». Впрочем, справедливости ради, надо заметить, что некоторые фермеры оказались не менее наблюдательными. Во всяком случае, за 22 года до исторического эксперимента Дженнера английский фермер Джести, к возмущению соседей, заразил коровьей оспой жену и двоих своих детей. У всех троих привитых поднялась высокая температура, и к ним пришлось вызывать врача. Но когда в округе началась эпидемия оспы, семья Джести совершенно не пострадала, хотя и не избегала контактов с больными. В 1791 году в Пруссии эксперимент англичанина повторил голштинский фермер Плетт.
Эдуард Дженнер, чтобы еще более обезопасить процедуру вакцинации, начал перевивать коровью оспу от привитых детей. Впрочем, вскоре выяснилось, что такой метод чреват осложнениями, так как при нем существовала опасность побочного заражения рожей, сифилисом и другими болезнями. Только в 1852 году итальянский врач А. Негри предложил получать вакцину от привитых телят. А через 6 лет в Англии был принят закон, по которому вакцину надлежало готовить в специальных институтах, а материал (коровьи корочки и лимфу) следовало обрабатывать глицерином, чтобы уничтожать микробов. Такой способ, кстати, изобрел немецкий бактериолог Роберт Кох, открывший возбудитель туберкулеза.
Казалось, Дженнеру удалось указать медицине путь, по которому можно идти в дальнейшем. Успехи оспопрививания будоражили воображение ученых. Казалось, нужно приложить еще совсем немного усилий и все существующие эпидемии будут побеждены. Врачи бросались в самую их гущу, самоотверженно ставили эксперименты над собой. Например, выдающийся российский врач-эпидемиолог Данила Самойлович (Сущинский) выпил содержимое созревшего бубона чумы, предложив таким образом предохраняться медикам, работавшим в чумных больницах. Сам Самойлович (1744—1805) не заболел, однако вакцина против чумы была создана много позже. Впрочем, и с остальными «противоядиями» долгое время ничего не получалось. Следующая вакцина появилась только спустя 100 лет и практически случайно.
В начале XIX века стало понятно, что те «зверушки», которых наблюдал в окуляр изобретенного им же микроскопа А. Левенгук, далеко не так безобидны, как казалось на первый взгляд, и многие из них являются причиной болезней и страшнейших эпидемий. В результате ученые мужи, склонившие головы над микроскопами, стали выявлять все новых и новых возбудителей болезней. Среди них был и химик Луи Пастер. Он уже снискал славу среди французских виноделов своим открытием, доказавшим, что брожение вызывают бактерии, и вооружил их новыми способами защиты вина. В 1881 году к Пастеру за помощью обратились животноводы: падеж скота, вызванный сибирской язвой и куриной холерой, ставил их на грань разорения. И ученый принялся за работу. В попытках найти эффективное лекарство он заражал подопытных кур, но они по-прежнему дохли. Однажды расстроенные ассистенты сообщили ему, что бактерии куриной холеры, оставленные на время каникул в теплом помещении, совершенно потеряли силу: куры перестали заражаться. И тогда в голову ученого пришла гениальная догадка. Птицам начали вводить сначала ослабленные бактерии, а затем — обычные. И куры перестали заболевать.
В начале мая 1881 года Пастер пригласил на ферму в Пуилье-ле-Фор многочисленных гостей — ученых, политиков, журналистов — и на их глазах сделал прививку от сибирской язвы 30 овцам и 5 коровам (столько же животных не были вакцинированы). В конце мая скотину заразили сибирской язвой. Через 2 дня в живых остались только те, что были привиты. Впоследствии русский исследователь Илья Мечников (1845—1916), которого в свою очередь называют отцом иммунологии, так сформулировал принципы Пастера: «Во-первых, нужно получить разводку данной бактерии; во-вторых, найти способ ее достаточного ослабления и, в-третьих, установить степень силы ослабленных культур, нужную для предохранения от заразы».
В 1885 году Пастером была разработана вакцина от бешенства. Возможно, ученым двигали личные мотивы. Существует версия, что в детстве маленький Луи увидел человека, укушенного бешеным волком. Страшная картина прижигания места укуса раскаленным железом потрясла Пастера. Но когда он все-таки создал вакцину, то долго не решался провести эксперимент на людях и в конце концов решил проверить действие прививки на себе, но тут одна женщина привезла к нему из Эльзаса мальчика, искусанного бешеной собакой. Терять было нечего: в любом случае ребенок бы умер, и Пастер начал вводить противостолбнячную сыворотку. После 14 уколов мальчик выздоровел. С этого момента слава Пастера пошла по всему миру, ведь тогда после укуса бешеного животного никто не выживал. В разных странах начали открываться пастеровские станции, где делали прививки от бешенства, сибирской язвы и куриной холеры. В России такая станция появилась в 1886 году в Одессе и была на тот момент второй в мире.
Вместе с поиском возбудителей болезней и способов защиты от них врачей и ученых волновал вопрос, почему и как именно организм борется с инфекциями. Родоначальниками иммунологии признаны Илья Мечников и Пауль Эрлих. Интересно то, что оба они выражали прямо противоположные точки зрения и в течение десятилетий вели непрекращающиеся научные дебаты.
Мечников считал, что от чужеродного вмешательства организмы защищают фагоциты (белые кровяные тельца). К такому выводу он пришел, наблюдая в микроскоп за прозрачной личинкой морской звезды, в тело которой он ввел немного красной краски — кармина. К зернам краски устремились блуждающие клетки, которые их «съели» и окрасились сами. После этого Мечников вставил под кожу личинок несколько шипов от роз и на следующий день увидел, что красные клетки окружили инородное тело. Рассуждения ученого были таковы: ни одно заболевание, вызываемое болезнетворными микробами, не обходится без воспаления, и если разгадать сущность воспаления, то откроется и способ, благодаря которому организм борется с микробами. Навстречу микробам движутся блуждающие клетки-защитники, после чего начинается ожесточенная борьба — человека лихорадит, поднимается температура, и в том случае, если фагоциты (по-древнегречески «фаго» — пожираю, «цитос» — клетка) удается победить микробы, то пациент выздоравливает.
Свои идеи в 1883 году Мечников впервые обнародовал на съезде естествоиспытателей и врачей в Одессе. В своем докладе «Целебные силы организма» он сказал: «Ученые давно обратили внимание на тот факт, что люди, несмотря на то, что ежеминутно проглатывают и вдыхают миллионы болезнетворных бактерий, не всегда заболевают, заражаются. Видимо, и в теле человека имеются клетки, похожие на амеб, которые способны поедать и тем обезвреживать наших врагов. Эти клетки живут в крови человека и известны под именем белых кровяных телец… Поскольку мы говорим о болезнях, причиняемых бактериями, то есть микроскопическими твердыми телами, постольку и целебные силы организма являются в виде свойств блуждающих клеток есть и переваривать этих паразитов. Явления предохранительной прививки, быть может, сведутся к особенностям пищеварительной способности целебных клеток, способности, которая, как мы знаем по опыту, подвержена чрезвычайным, до каприза доходящим индивидуальным колебаниям».
От низших животных Мечников перешел к изучению млекопитающих и заметил, что белые кровяные тельца вакцинированного кролика справляются с микробами сибирской язвы, а не вакцинированного — не успевают. Таким образом, он сделал вывод, что иммунитет зависит от степени «дрессировки» фагоцитов.
В противовес фагоцитарной теории Пауль Эрлих утверждал, что микробов уничтожают не фагоциты, а кровяная сыворотка и другие тканевые жидкости организма. Однако, как оказалось, правы были и тот, и другой. И в 1908 году и Мечников, и Эрлих получили Нобелевскую премию в области медицины.
Со времен Дженнера, создавшего живую вакцину, и Пастера, придумавшего ослабленную вакцину, ничего принципиально нового учеными предложено не было. Улучшилась технология производства, появились новые препараты, однако принципы их создания остались прежние. Но, возможно, вакцины нового поколения будут в корне отличаться от «классических». Сейчас ведутся интенсивные работы над генно-инженерными вакцинами. В структуру ослабленных вирусов, бактерий дрожжей или клеток высших организмов встраивается ген, который отвечает за образование антигена того возбудителя, против которого будет направлена вакцина.
Самым новым направлением стала разработка метода ДНК-вакцинирования. Идея состоит в том, чтобы встроить гены микроорганизма, ответственные за синтез микробного белка, в геном человека. При этом клетки человека начинают продукцию чужеродного белка, а иммунная система вырабатывает антитела к нему. Однако пока ДНК-вакцины вызывают больше вопросов, чем ответов. Один из основных — не приведет ли подобная «перестройка» к возникновению раковых клеток.
Разрабатываются вакцины-леденцы, вакцины-иглы, которые будут постепенно растворяться в коже, а также вакцины-кожные пластыри. Вообще считается, что вакцины, введенные через кожу, менее токсичны. Еще одно направление — противозачаточные вакцины. Их смысл состоит в том, что оплодотворению яйцеклетки можно препятствовать, вызывая в организме женщины иммунный ответ на гормоны беременности.
Продолжаются также поиски «противораковых» вакцин. В их основу положена идея Коули, который предложил использовать стимуляцию иммунной системы для отторжения опухолей.
В большинстве стран мира в стандартный набор обязательных прививок входят четыре вакцины — полиомиелитная, коревая, краснушная, паротитная. В отношении остальных вакцин каждое государство придерживается своей политики. Например, в США вакцинация против коклюша делается только по желанию родителей: считается, что вакцина чересчур токсична и вызывает многочисленные побочные эффекты. Прививки против туберкулеза и гепатита В обязательны только для групп риска, в частности для медработников. В России в так называемый календарь прививок входят вакцины против дифтерии, столбняка, коклюша, гепатита В и БЦЖ.
Резко возражают против прививок врачи-гомеопаты, которые считают, что при вакцинации введение в организм в больших количествах чужого белка вызывает нежелательные побочные эффекты. Естественно протекающая болезнь повышает общую иммунную защиту всего организма, тогда как вакцинация, укрепляющая иммунитет к специфическому заболеванию, может снизить общую способность организма обороняться от других заболеваний. Особый протест у гомеопатов вызывает вакцинация от туберкулеза, которая проводится в роддоме на 3—4-й день после рождения. В этот момент у ребенка иммунитет вообще не сформирован, а значит, такая прививка, по их мнению, бессмысленна и опасна, тем же детям, у которых есть предрасположенность к туберкулезу, она просто противопоказана. Как альтернативу гомеопаты предлагают гомеопатические прививки, в которых не содержится ни единой молекулы токсичной инфекции.
Менее радикально настроенные иммунологи настаивают на обязательном индивидуальном тестировании, которое показывает, какие антитела и сколько их присутствует в крови и насколько человек нуждается в прививке. Исходя из результатов, можно сказать, делать вторую ревакцинацию или нет. В 1998 году был принят закон РФ «Об иммунопрофилактике инфекционных болезней», который дает право отказаться от прививок.
Если XIX век называют веком микробиологии, то XX стал эпохой вирусологии. Первый вирус (проходящий через бактериологические фильтры возбудитель табачной мозаики) был открыт в 1892 году российским ботаником и микробиологом Дмитрием Ивановским (1864—1920 годы). Теперь известно, что около 80% заболеваний вызывают вирусы (от лат. «virus» — яд) — мельчайшие частицы, проникающие в клетку и заставляющие ее работать на себя.
В 1900 году была, наконец, раскрыта тайна «Желтого Джека». Экспедиция, посланная американским правительством на Кубу для изучения причин распространения малярии или желтой лихорадки, выяснила, что ее виновник — вирус, распространяемый комарами. Власти энергично взялись за уничтожение насекомых, и эпидемии резко пошли на убыль.
Правда, вакцину против малярии удалось создать лишь в 1937 году. Хотя через 5 лет желтая лихорадка трагически напомнила о себе. В 1942 году случилось ЧП: из 80 тысяч англо-американских военнослужащих, высаженных десантом в Африке и вскоре заболевших, 62 человека погибли. Оказалось, что заболевшим привили вакцину, в которой использовалась сыворотка доноров, незадолго до этого переболевших гепатитом. С тех пор по международным правилам категорически запрещается использовать в вакцинах сыворотку человека.
В 1957 году австралийский биолог и будущий нобелевский лауреат Фрэнк Бернет выдвинул клонально-селекционную теорию иммунитета, объяснившую, наконец, принцип вакцинации. Антигены, содержащиеся в вакцине, «оставляют» после себя клетки иммунологической памяти, которые при встрече со знакомой инфекцией быстро узнают «захватчиков» и вырабатывают нужные антитела. Чем больше антигенов остается в прививке, тем она, с одной стороны, эффективнее, а с другой — и более опасна, потому что не исключается возможность заражения. Ярким примером тому явилась ситуация, сложившаяся с вакцинами против полиомиелита.
В Америке первая вакцина была создана вирусологом из Питсбургского университета Джонасом Солком (1914—1995) в 50-х годах прошлого столетия из убитых вирусов. Она защищала от болезни, однако после ее приема привитый сам становился источником инфекции, потому что вирус полиомиелита развивается в кишечнике. Спустя несколько лет американец Альберт Сэйбин (1906—1993) из медицинского колледжа университета Цинциннати предложил живую вакцину, от которой не образуется «дикий» вирус. Однако риск заболеть «по-настоящему» все-таки существует. В Швеции живые прививки вообще запретили. Два года назад начали переходить на использование убитой вакцины Солка и в США. По статистике, после прививок Сэбина там ежегодно заболевают 8 человек.
1. Антигенная детерминанта (протеиновый сегмент, составленный из аминокислот) из вызывающего заболевание вируса встраивается в растительный вирус.
2. Последовательность нуклеиновых кислот для антигена включается в растительный вирус — генетический код, содержащий программу производства S-протеина. Каждый отдельный вирус, который будет размножен из этого генетически модифицированного, будет содержать копию последовательности внедренных аминокислот.
3. Небольшое количество генетически модифицированного вируса вводится в листья целевого растения.
4. В течение нескольких недель вирус распространяется в растении, вырабатывая миллионы копий антигена. Собранные и очищенные листья могут использоваться для производства инъекционной вакцины, а плоды (фрукты или овощи) — использоваться как пищевая вакцина.
Календарь профилактических прививок России (вступил в силу с 01.01.2002 г. по приказу Министерства Здравоохранения №229 от 27.06.2001)
12 часов первая вакцинация гепатит B
1-й месяц вторая вакцинация гепатит В
3 месяца первая вакцинация дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция
4,5 месяца вторая вакцинация дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция
6 месяцев третья вакцинация дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция, третья вакцинация гепатит В
12 месяцев вакцинация корь, паротит, краснуха
18 месяцев первая ревакцинация дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция
20 месяцев вторая ревакцинация полиомиелит
6 лет вторая вакцинация корь, паротит, краснуха
7 лет вторая ревакцинация против дифтерии, столбняка, первая ревакцинация туберкулез
13 лет вакцинация против гепатита В, вакцинация против краснухи (девочки)
14 лет третья ревакцинация дифтерия и столбняк, ревакцинация туберкулез, третья ревакцинация против полиомиелита
взрослые ревакцинация дифтерия и столбняк каждые 10 лет от момента последней ревакцинации
2. Детям, родившимся от матерей, носителей вируса гепатита В или больных вирусным гепатитом В в третьем триместре беременности, вакцинация против вирусного гепатита В проводится по схеме 0-1-2-12 месяцев.
3. Вакцинация против гепатита В в 13 лет проводится ранее не привитым по схеме 0-1-6 месяцев.
4. Вакцинация против краснухи проводится девочкам в 13 лет, ранее не привитым или получившим только одну прививку.
5. Ревакцинация против туберкулеза проводится не инфицированным микобактериями туберкулеза туберкулинотрицательным детям.
6. Ревакцинация против туберкулеза в 14 лет проводится не инфицированным микобактериями туберкулеза туберкулинотрицительным детям, не получившим прививку в 7 лет.
7. Применяемые в рамках национального календаря профилактических прививок вакцины (кроме БЦЖ) можно вводить одновременно разными шприцами в разные участки тела или с интервалом в 1 месяц.
8. При нарушении срока начала прививок последние проводят по схемам, предусмотренным настоящим календарем и инструкциями по применению препапатов.
источник
Корова — важное животное в фермерском хозяйстве. Будучи священным животным в одних культурах, коровы активно используются в других преимущественно для получения молока и мяса. В связи с этим заводчик обязан знать не только как заботиться о корове в хозяйстве, но и как вести себя, если животное заболевает. Одно из наиболее часто встречаемых и опасных заболеваний — оспа коров.
Коровья оспа представляет собой инфекционное заболевание, характеризующееся ослаблением животного, значительным повышением температуры тела и возникновением гнойников и наростов на вымени. 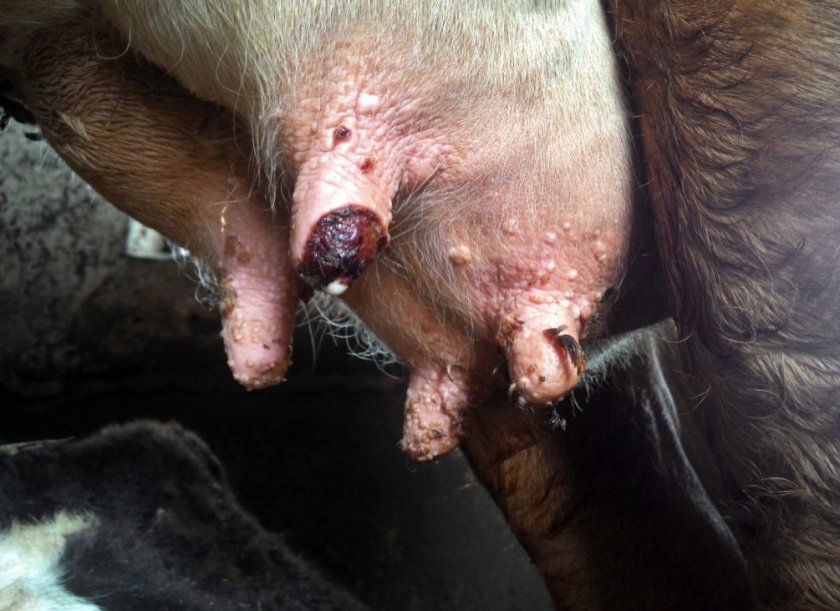
- контактным (при прикосновении доярки с животным через отслаивающийся эпителий);
- воздушно-капельным (через выделения из ротовой и носовой областей);
- трансмиссивным (укусы грызунов и насекомых);
- алиментарным (через испражнения).
Недостаток витаминов в организме также может стать фактором, способствующим заражению и развитию болезни, особенно в зимний период. Болезнь характеризуется и крайней заразностью — одно больное животное может заразить всё поголовье скота. Заражение может произойти и после взаимодействия коров с пищей, водой или инструментами, заражённых спорами оспы.
Причин возникновения оспы может быть несколько, и все они напрямую связаны с условиями содержания коров:
- недостаток витаминов вследствие низкокачественного и/или недостаточного питания;
- плохо вентилириуемый коровник;
- отсутствие регулярных проветриваний;
- грязь в стойле, давно не менявшееся сено;
- повышенная влажность в стойле;
- несоблюдение температурного режима.
Коровья оспа развивается достаточно быстро, и ей присущи такие симптомы:
- значительное повышение температуры тела животного (до 40–41 градуса по Цельсию);
- общая слабость, исчезновение аппетита;
- уменьшение надоя;
- нежелание коровы подпускать человека для доения;
- появление на вымени папул, перерастающих со временем в гнойники и трещины;
- «широкая стойка» — животное пытается максимально расставить задние конечности.

Животное всё больше ослабевает, отказывается от приёма пищи и доения, пытается как можно шире расположить задние ноги. Повышение температуры вызывает лихорадку. Возможны осложнения в виде тремора и поражения дыхательной системы.
Визуальный осмотр играет важную роль в диагностике данного заболевания. Однако некоторые внешние проявления болезни, в частности сыпь, могут быть симптом других недугов. 
Основным патологоанатомическим изменением во время болезни является возникновение сыпи, постепенно образующей большие коричневые пятна на вымени. По мере развития болезни пятна высыхают, и на их месте образуется корочка, которая может трескаться, доставляя тем самым корове дополнительный дискомфорт и боль. 
После того,как у коровы диагностирована оспа, можно приступать к её лечению.
Само лечение должно проводиться под присмотром ветеринара, так как врач сможет подобрать наиболее подходящие лекарства, а также контролировать процесс лечения и корректировать его при необходимости. Тем не менее стоит провести ряд мероприятий, которые поспособствуют лечению:
- изоляция больного животного, чтобы оно не заразило остальное поголовье;
- проведение в коровнике дезинфекции и его регулярное проветривание;
- перевод на кормление жидкими смесями и исключение низкокачественных продуктов питания;
- поддержание сухости для избежания нагноения;
- ежедневное доение коровы для предотвращения образования маститов (рекомендуется использовать специальные катетеры).
Основу лечения оспы составляют медицинские препараты как наружного действия, так и вводящиеся внутривенно (преимущественно антибиотики). К ним относятся:
- противовирусные мази 2–3 раза в день – Флореналевая (0,5%), Оксолиновая (3%), Эктаридина лактат (3%), Теброфеновая (5%) в течение четырнадцати дней;
- 2 раза в день — Метисазон (0,6 г) пять-шесть суток;
- 2 раза в день – имунноглобулин противооспенный (0,3–0,6 г) пять-шесть суток.
Какие антибиотики использовать, зависит от индивидуальных особенностей больного животного. Универсального антибиотика не существует, поэтому ветеринар назначает в индивидуальном порядке лечение в зависимости от организма конкретной коровы и стадии болезни.
Мнения касательно того, может ли молоко коров, больных оспой, употребляться в пищу, различаются. Некоторые фермеры считают, что молоко может быть обеззаражено кипячением или пастеризацией и затем пригодно для питья, другие утверждают, что молоко больных животных должно быть утилизировано. Второй вариант более предпочителен, так как любой потенциальный вред здоровью должен быть исключён.
Прививки от оспы для коров бывают двух видов — отдельно для каждого штамма. Однако эффект от прививок разнится: прививка от штамма натуральной оспы выполняется один раз и предоставляет пожизненный иммунитет, в то время как прививка от смешанного штамма оспы даёт иммунитет лишь на несколько месяцев, после чего необходимо повторное прививание.
Кроме прививания поголовья, профилактика болезни может осуществляться другими способами:
- мониторинг ближайших сельских хозяйств на предмет заболеваний оспой;
- контроль чистоты пищи, воды и инвентаря;
- содержание новоприобретённых животных отдельно от остального стада первые полтора месяца;
- обработка вымени антисептиками;
- соблюдение правил личной гигиены;
- регулярное прививание персонала от оспы, после чего привитые не допускаются к скоту в течение четырнадцати дней;
- изоляция больного животного от остального стада для недопущения дальнейшего распространения инфекции;
- утилизация молока, полученного от больных коров.

источник





