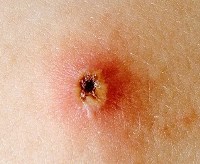
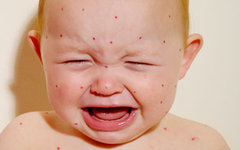
Ветряная оспа (син.: varicella, варицелла.) — чрезвычайно заразное инфекционное заболевание, преимущественно детского возраста, протекающее с умеренно выраженной интоксикацией, зудом и характерной полиморфной сыпью на коже (рис. 12–15) и слизистых оболочках. Везикулы быстро превращаются в пустулы, потом — в корки; после заживления иногда остаются рубцы. Заболевание представляет собой первичную инфекцию, вызываемую у человека вирусом varicella-zoster. У детей ветряная оспа протекает относительно легко, у взрослых она может осложниться пневмонией и энцефалитом.
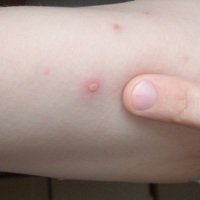
| Рис. 12. Ветряная оспа, осложненная регионарным лимфаденитом. | |
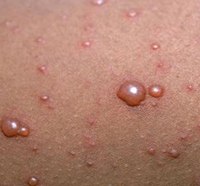
| Рис. 14. Ветряная оспа. «Роса на лепестках розы» . |
| Рис. 15. Ветряная оспа. |
Клинические формы. Общее течение заболевания характеризуется доброкачественностью, однако у пациентов с иммунодефицитными состояниями могут наблюдаться более тяжёлые формы: буллезная, пустулёзная, геморрагическая, гангренозная. Поражение кожи в таких случаях нередко сопровождается рубцовыми изменениями. Буллезная форма ветряной оспы сопровождается развитием крупных пузырей, при их вскрытии образуются обширные эрозии, которые могут осложняться присоединением вторичной инфекции.
Пустулёзная форма ветряной оспы сопровождается нагноением содержимого везикулы.
Геморрагическая форма ветряной оспы характеризуется геморрагическими элементами на коже и слизистых оболочках, геморрагическим пропитыванием содержимого везикул и пустул, иногда осложняется ДВС-синдромом.
Гангренозная форма ветряной оспы встречается у детей с лейкозами и другими тяжелыми заболеваниями — элементы сыпи при этой форме некротизированы.
Дифференциальный диагноз. Простой герпес, генерализованный герпес, опоясывающий лишай с диссеминированным поражением кожи, герпетическая экзема Капоши, вакцинальная экзема, генерализованная вакциния, осповидный риккетсиоз, энтеровирусные инфекции, буллезное импетиго, вторичный сифилис, лекарственная сыпь, контактный дерматит, укусы насекомых, ложная коровья оспа (узелки доярок, паравакциния), иногда с натуральной оспой (вариолоид).
Диагноз. Обычно устанавливается на основании клинической картины. Дополнительные исследования. Лабораторные исследования необходимы при атипичном течении, диссеминированном поражении внутренних органов (пациенты с иммунодефицитными состояниями).
Проба Цанка — в содержимом и соскобах со дна везикул и пустул обнаруживают гигантские многоядерные кератиноциты (как при герпесе). Обнаружение телец Арагао в клетках везикулёзной жидкости в мазках, окрашенных серебрением (метод используют в диагностических исследованиях секционного материала).
Определение вирусных антигенов. Методом прямой иммунофлюоресценции с использованием моноклональных антител можно выявить антигены вируса varicella-zoster в мазке, приготовленном из содержимого или соскоба со дна везикул.
Выделение вируса в культуре клеток. Для вирусологического исследования используют содержимое или соскобы со дна везикул и однослойные культуры фибробластов человека. Вирус varicella-zoster размножается в культуре клеток очень медленно, поэтому цитопатогенный эффект про-является только через 3–10 сут. Это сложный и трудоемкий метод.
Посев. Проводят для исключения бактериальной инфекции (Staphylococcus aureus, стрептококки группы А).
Серологические реакции. Титр антител к вирусу varicella-zoster определяют в острой стадии и в период выздоровления. За это время происходит как минимум четырехкратное повышение титра ан-тител, то есть сероконверсия.
Прогноз и течение. Как правило, прогноз благоприятный, в осложненных случаях серьезный. У детей, не страдающих никакими хроническими заболеваниями, ветряная оспа чаще всего проходит самостоятельно. Начало болезни острое, продромальные явления у детей не выражены и продолжаются не более суток.
В США летальность составляет 1:50 000. Ежегодно 6 500 больных ветряной оспой госпитализируют. Самое частое осложнение у детей младше 5 лет — бактериальные суперинфекции (Staphylococcus aureus и стрептококки группы А), а у детей 5–11 лет — энцефалит и синдром Рея (Рейе).
Синдром Рея (Рейе) – острая энцефалопатия с отёком мозга и жировой инфильтрацией органов (преимущественно печени), возникает у ранее здоровых новорожденных, детей и подростков (чаще в возрасте 4–12 лет), часто связан с предшествующей вирусной инфекцией и приёмом препаратов, содержащих ацетилсалициловую кислоту.
У взрослых заболеванию обычно предшествует продромальный период, который может протекать очень тяжело. Без нарушения общего состояния при повышении температуры тела (или даже при нормальной температуре) на коже различных участков появляется сыпь. Массивные высыпания обычно сопровождаются повышением температуры тела, общетоксическими явлениями, больные испытывают сильный зуд. Сыпь держится в течение недели и дольше. Длительность лихорадочного периода обычно 2–5 дней, в случаях с обильными и продолжительными высыпаниями – 8–10 дней. Период выздоровления в таких случаях также более длительный. Для тяжёлых форм ветряной оспы характерно развитие осложнений: пневмонии (ветряночная пневмония развивается примерно на 1–6-е сутки после появления сыпи, рентгенологически пневмонию диагностируют у 16% больных, клинически — только у 4%), энцефалита, миокардита, артрита, ложного крупа, различных форм пиодермий (флегмоны, абсцессы, вульгарное и буллёзное импетиго), лифаденита (рис. 12), стоматита, конъюнктивита, кератита, увеита, рожистого воспаления (иногда с исходом в гангрену), сепсиса, нефрита и орхита. Если беременная заболела ветряной оспой в первом триместре, риск внутриутробной инфекции составляет 2%.
Фетальный синдром ветряной оспы проявляется недоразвитием конечностей, пороками развития глаз, микроцефалией и рубцами на коже. У новорожденных заболевание гораздо чаше осложняется пневмонией и энцефалитом, чем у остальных детей. На фоне иммунодефицита или лечения кортикостероидами возможна генерализованная инфекция с гепатитом, энцефалитом или ДВС-синдромом. Если ребенок переболел ветряной оспой в грудном возрасте, когда в крови еще есть материнские антитела к вирусу varicella-zoster, он может заболеть ей во второй раз. У ВИЧ-инфицированных детей встречается хроническая форма ветряной оспы; высыпания отличаются болезненностью и глубиной, похожи на эктиму. На фоне иммунодефицита ветряная оспа особенно часто осложняется гепатитом; летальность при этом высокая.
Летальность среди взрослых в США при развитии осложнений составляет 15:50 000; это примерно 25% всех смертельных исходов ветряной оспы.
Профилактика. Изучаются контакты с больным ветряной оспой в детском саду, школе, дома (старший брат или сестра), реже — с больным опоясывающим лишаем за 10–23 сут до заболевания; указание на прямой контакт необязательно.
Госпитализация больных ветряной оспой проводится по клиническим и эпидемиологическим показаниям. Больных ветряной оспой изолируют до 5-го дня с момента появления последних элементов сыпи. Дети ясельного и дошкольного возраста, находившиеся в контакте с больным и не болевшие ветряной оспой, не допускаются в детские учреждения с 10 по 23 день контакта. В ясельных группах детских дошкольных учреждений на детей, бывших в контакте с больным, накладывают карантин сроком на 23 сут с момента изоляции заболевшего.
Превентивные мероприятия проводят только среди больных иммунодефицитом в первые 3 сут после контакта с помощью пассивной иммунопрофилактики (введение иммуноглобулина 3–6 мл однократно). За рубежом с этой целью вводят иммунные препараты с высоким титром противоветряночных АТ (иммуноглобулин против вируса ветряной оспы и опоясывающего лишая). Пациентам групп риска возможно введение живой аттенуированной вакцины. Разработана вакцина против вируса varicella-zoster (Варивакс). Ее эффективность достигает 80%. У 5% детей после вакцинации появляется сыпь. Вакцинация обязательна для взрослых, не болевших ветряной оспой (серонегативных), для больных лейкозами детей и для больных с ослабленным имму-нитетом (иммуносупрессивная терапия, ВИЧ-инфекция, злокачественные новообразования). После вакцинации не только формируется клеточный иммунитет, но и начинается продукция антител к вирусу varicella-zoster.
Лечение. Специфического лечения не разработано. Профилактика гнойных осложнений заключается в поддержании в чистоте белья (постельного и нательного) и рук.
Общая терапия. 1) Рекомендуется постельный режим. 2) Для устранения зуда назначают внутрь Н1-блокаторы. 3) Ацикловир (внутрь) облегчает течение ветряной оспы и снижает риск развития опоясывающего лишая.4) Для устранения бактериальных суперинфекций: назначают внутрь эритромицин, диклоксациллин или цефалексин. 5) При тяжёлых формах, иммунодефицитных состояниях, развитии диссеминированных форм, ветряночной пневмонии и энцефалите назначают ацикловир (внутрь или в/в) 20 мг/кг (детям 5–7 лет), 15 мг/кг (7–12 лет), 10 мг/кг (12-16 лет) 4 р/сут в течение 5–7 дней. 6) Жаропонижающие средства — по показаниям. Не следует назначать аспирин в качестве жаропонижающего средства в связи с опасностью развития синдрома Рея (Рейе).
Наружная терапия. 1) При лёгких формах — обработка элементов сыпи спиртовыми растворами красителей (бриллиантовый зеленый, метиленовый синий, фукорцин), соблюдение правил личной гигиены. 2) Для устранения зуда применяют лосьоны и примочки. 3) При гнойных осложнениях – мази содержащие антибиотики (эритромициновую, тетрациклиновую и др.) наносят на пораженные участки 2 раза в сутки).
1. Терлецкий О. В. Псориаз. Дифференциальная диагностика «псориазоподобных» редких дерматозов. Терапия. – СПб. : ДЕАН, 2007. – 512 с.
2. Терлецкий О. В. Псориаз и другие кожные заболевания. Терапия, диета, рецепты блюд. –СПб.: ДЕАН, 2010. – 384 с.
3. Самцов А.В., Барбинов В.В., Терлецкий О.В. Сифилис. Медицинский атлас. –СПб., ДЕАН, 2007. –192 с.
источник
Ветрянка у взрослых – формы и стадии, симптомы и первые признаки, диагностика и лечение, профилактика (прививки), фото больных ветряной оспой. Какие последствия и осложнения бывают после ветрянки у взрослых?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ветряная оспа (ветрянка) – инфекционное заболевание, вызываемое разновидностью вируса герпеса. Ветрянку принято считать детской болезнью, потому что большинство людей переносят ее в дошкольном и школьном возрасте. Однако если заражения не произошло в детстве, то заболеть ветряной оспой можно в любом возрасте.
Вспышки ветрянки среди взрослых часто случаются в закрытых коллективах, в армии среди новобранцев, в интернатах для людей с ограниченными возможностями. Также в группе риска родители дошкольников, не имеющие иммунитета. Заболеваемость не зависит от пола и расы.
Ветрянка у взрослых людей имеет свои особенности:
- взрослые тяжелее переносят болезнь;
- сильнее, чем у детей, выражена интоксикация;
- температура поднимается до 40 градусов и выше;
- сыпь появляется лишь на 2-3 день болезни;
- высыпания многочисленные и могут покрывать всю поверхность лица и туловища;
- у половины взрослых больных элементы сыпи нагнаиваются, образуются пустулы;
- на месте глубоких воспалений остаются рубцы – оспины;
- у 20-30% больных возникают осложнения.
Особенно тяжело ветрянку переносят больные с ослабленным иммунитетом и люди старше 50 лет.
Вирус может существовать исключительно в организме человека. В окружающей среде он гибнет в течение 15 минут. Этому способствует высыхание, нагревание, замораживание. Возбудитель ветрянки не передается через вещи и третьих лиц. Животные не болеют ветряной оспой и не могут служить переносчиками инфекции.
Основные характеристики вируса ветрянки, позволяющие поражать большое количество людей – летучесть и восприимчивость. Вирусные частицы с воздушными потоками разлетаются и проникают в соседние комнаты, квартиры и с одного этажа на другой. А высокая восприимчивость людей к вирусу ветрянки означает, что при контакте с больным заражаются практически все люди, не переболевшие ранее. В семье, где заболел один человек, риск заболевания остальных домочадцев составляет 80-90%. Причем у тех, кто заразился позднее, болезнь протекает тяжелее и с большим количеством высыпаний.
Источник заражения и основной резервуар инфекции – человек, больной ветрянкой. Существует риск заражения от человека с опоясывающим лишаем.
Пути заражения – воздушно-капельный и трансплацентарный, когда вирус передается от матери плоду через плаценту.
Инкубационный период – 10-21 день, чаще 14-17. За это время вирус размножается на слизистых оболочках носоглотки и распространяется по лимфатической системе.
Иммунитет к ветрянке вырабатывается после перенесенной инфекции. Считается, что постинфекционный иммунитет обеспечивает пожизненную защиту от заражения. Однако у некоторых людей фиксируют повторные случаи ветряной оспы, что связано с ослаблением иммунной защиты.
Что происходит в организме больного?
1. Вирус размножается на слизистых оболочках верхних дыхательных путей.
2. Его количество быстро увеличивается. Через небные миндалины вирус проникает в лимфатическую систему, угнетая ее работу и снижая активность Т-лимфоцитов.
3. Вирус выходит в кровь в конце инкубационного периода. Вирусные частицы и продукты их обмена, присутствующие в крови, вызывают повышение температуры, слабость и другие признаки интоксикации.
4. Вирус проникает в нервные ганглии – ядра спинномозговых нервов, вызывая лизис (разрушение) нервных клеток. В дальнейшем вирус пожизненно сохраняется в нервных ганглиях. При ослаблении иммунитета он активизируется и распространяется по ходу нерва, провоцируя развитие опоясывающего лишая.
5. Вирус оседает в клетках эпидермиса. Он вызывает появление вакуолей – внутриклеточных элементов, напоминающих пузырьки. Вакуоли соседних клеток сливаются между собой, образуя полости, которые являются основой папул. Эти папулы заполняются жидкостью, в которой содержится большое количество вирусных частиц и белковых молекул. Содержимое папулы является хорошей питательной средой для бактерий, поэтому элементы сыпи могут нагнаиваться. В этом случае на месте папулы образуется пустула (пузырек с гнойным содержимым).
6. Пузырек лопается, его содержимое изливается на кожу. На месте пузырька образуется корочка, под которой происходит заживление эпидермиса.
7. Начиная с первых дней болезни иммунная система распознает возбудителя и начинает вырабатывать иммуноглобулины, которые связывают токсины и стимулируют фагоцитоз (поглощение) вирусных частиц. В дальнейшем противоветряночные антитела остаются в крови переболевшего человека пожизненно. Они обеспечивают защиту от повторного заболевания ветрянкой.
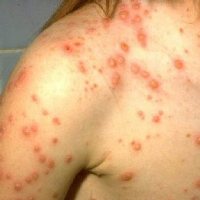
В развитии болезни выделяют несколько периодов:
- Инкубационный период – вирус размножается в клетках слизистой носоглотки. Симптомы болезни отсутствуют.
- Продромальный период – выход вируса в кровь. Симптомы: повышение температуры, ухудшение общего состояния, слабость, потеря аппетита.
- Период высыпаний – активная фаза болезни, когда вирус локализуется в эпидермисе. Характеризуется появлением сыпи и зуда, что сопровождается повышением температуры.
- Период образования корочек – элементы сыпи подсыхают. В организме активно вырабатываются противоветряночные антитела, которые обеспечивают связывание вируса и выздоровление.
Симптомы ветрянки у взрослых:
| Механизм развития | Проявления | |
| Общая интоксикация | Токсины, образующиеся в процессе жизнедеятельности вируса, отравляют нервную систему. |
Первые признаки ветрянки напоминают грипп. У взрослых интоксикация выражена сильно. |
| Повышение температуры | В процессе гибели вирусных частиц образуются пирогены – вещества, провоцирующие повышение температуры. Большое количество пирогенов попадает в кровь во время массовых высыпаний. | Волновая лихорадка – за период болезни происходит 2-3 подъема температуры, которые совпадают с массовыми подсыпаниями. Температура повышается до 38-40 градусов. Температура при ветрянке у взрослых держится 3-9 дней, в зависимости от тяжести протекания болезни. Длительная лихорадка свыше 10 дней указывает на развитие осложнений. |
| Сыпь | Для ветряной оспы характерна пятнисто-папулезная сыпь. Ее появление связано с вирусным поражением клеток эпидермиса. Элементы сыпи проходят в своем развитии несколько стадий: пятна, папулы (узелки) и везикулы (пузырьки). Все они могут присутствовать на одном участке кожи. | У взрослых больных ветряночная сыпь появляется на 2-3 день после повышения температуры. Пятна. На коже верхней половины тела появляются округлые красные пятна, размером от 3 мм до 1 см. 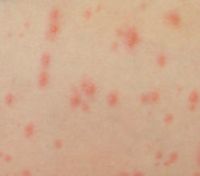 Папулы (инфильтраты) – узелки без полости, расположенные в центре пятен. Формируются на протяжении 2-3 часов. Везикулы – пузырьки, заполненные прозрачным содержимым. Имеют полушаровидную форму, располагаются на гиперемированной (красной) основе. Образуются на месте красных пятен, на протяжении 12-20 часов. Корочки образуются на месте лопнувших везикул. В среднем с момента появления пятна до формирования корочки проходит 5-7 дней. Подсыпания происходят хаотично на любом участке тела с интервалом 1-2 дня. Их численность варьирует от единичных при легких формах, до 2000 при тяжелом течении болезни. |
| Кожный зуд | Изменения в эпителиальных клетках вызывают раздражение чувствительных нервных окончаний, которые находятся в коже. С них нервный импульс поступает в центральную нервную систему и воспринимается мозгом как зуд. | Зуд появляется одновременно с пятнами на коже. Он беспокоит больных вплоть до образования корочек. Зуд усиливается в ночные часы, когда меньше отвлекающих факторов. |
| Высыпания на слизистой рта | В клетках слизистых оболочек происходят те же процессы, что и в коже. | Высыпания появляются одновременно с сыпью на коже. На слизистой десен, небных дужек и мягком небе образуются красные пятнышки 3-5 мм. Со временем из пятна формируются узелки, а затем пузырьки. Через несколько часов на их месте появляются язвочки (афты), покрытые бело-желтым налетом. Язвочки вызывают сильную болезненность. Аналогичные высыпания появляются на слизистой оболочке влагалища у женщин. Они вызывают сильный зуд и дискомфорт. 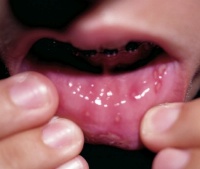 |
Выделяют несколько классификаций ветрянки
1. По тяжести течения
- Легкая форма у 7-10% больных. Температура повышается до 38 градусов. Общее состояние удовлетворительное. Количество высыпаний умеренное.
- Среднетяжелая форма у 80%. Температура 38-39 градусов. Выраженная интоксикация – слабость, тошнота, рвота, ломота в мышцах и суставах. Высыпания обильные, сопровождаются сильным зудом.
- Тяжелая форма у 10%. Температура 39-40 градусов. Общее состояние тяжелое, сильная слабость, многократная рвота, головная боль. Высыпания могут покрывать всю поверхность кожи. Развиваются различные осложнения. В тяжелой форме выделяют несколько вариантов течения:
- Геморрагическая форма. Встречается редко у больных с ослабленным иммунитетом, у которых ранее наблюдались геморрагические заболевания – поражения кровеносных сосудов: геморрагический диатез, васкулиты, тромбоцитопатии, нарушения свертываемости крови. Сопровождается развитием геморрагической сыпи (мелких кровоизлияний), гематом, синяков, кровоточивости десен, кишечных кровотечений.
- Буллезная форма. Одновременно с типичными везикулами на коже появляются большие дряблые пузыри – буллы. Они заполнены мутноватым содержимым и имеют складчатую поверхность. На месте их разрешения остаются длительно не заживающие раны.
- Гангренозная форма. Встречается крайне редко у сильно истощенных больных, при несоблюдении правил гигиены и плохом уходе. Развивается при инфицировании папул и присоединении вторичной инфекции. Вокруг папул образуется черная кайма, состоящая из некротизированной отмершей ткани. Болезнь сопровождается сильным жаром и интоксикацией.
2. По типу течения болезни
- Типичная форма проявляется интоксикацией, лихорадкой, характерной сыпью.
- Атипичная форма имеет несколько вариантов течения.
- Рудиментарная форма – подъем температуры до 37,5, единичные элементы сыпи, которые могут иметь вид пятен или узелков. Болезнь часто проходит незамеченной.
- К атипичным относятся гангренозная, буллезная и геморрагическая формы, описанные выше.
- Генерализованная (висцеральная) форма связана с массовым поражением внутренних органов. Возникает у людей с ослабленным иммунитетом, когда вирус размножается в клетках внутренних органов. Проявляется болями в животе и пояснице, тяжелым поражением печени, почек и нервной системы, снижением артериального давления и частоты пульса.
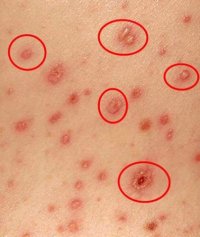
- Характерная сыпь, появившаяся на фоне повышенной температуры и ухудшения общего состояния;
- Периодические подсыпания, которые сопровождаются подъемом температуры;
- Ложный полиморфизм сыпи. На ограниченном участке кожи одновременно присутствуют различные элементы сыпи – пятна, узелки и пузырьки;
- Локализация сыпи на любом участке тела, кроме ладоней и подошв;
- Высыпания на слизистых рта, половых органах и конъюнктивах;
- Имел место контакт с больным ветрянкой.
После осмотра кожи и слизистых оболочек врач выслушивает состояние бронхов и легких, ощупывает живот, определяет размер печени. Обследование позволяет своевременно выявить наличие осложнений. В большинстве случаев в других исследованиях нет необходимости.
1.Общий анализ крови. Результат может быть в пределах нормы или свидетельствовать о воспалении – повышение СОЭ. Возможно увеличение уровня моноцитов и появление плазматических клеток.
2.Общийанализ мочи. Моча без изменений. Появление белка, эритроцитов и лейкоцитов свидетельствуют об осложнении со стороны почек.
3.Вирусоскопический метод:
- Содержимое везикул окрашивают методом серебрения и изучают под микроскопом.
- Выявление антигена методом иммунофлюоресценции. Материал для исследования – содержимое пузырьков и гнойников, корочки, слизь из афт во рту.
4.Вирусологические исследования – выявления возбудителя в тканях. Длительный метод, занимающий до 2-х недель. Из-за длительности и дороговизны в настоящее время не используется.
5.Серологический метод – выявление в крови иммуноглобулинов М и G – антител к вирусу варицелла-зостер, возбудителю ветрянки. Титр антител исследуют через 7-10 дней после начала заболевания. Повторное исследование проводят через 2-3 недели. Если количество антител возросло в 4 и более раз, это подтверждает диагноз «ветряная оспа».
В спорных случаях серологический и вирусоскопический методы позволяют отличить ветрянку от других заболеваний, имеющих схожие симптомы: опоясывающего герпеса, инфекции, вызванной вирусом Коксаки, везикулезного риккетсиоза, полиморфной экссудативной эритемы.
Ветрянка: диагностика, лабораторные исследования (иммунологический метод, иммунофлюоресценция, иммуноферментативный анализ, ПЦР), как отличить ветряную оспу от краснухи — видео
Допускается лечение ветрянки у взрослых на дому. При этом важно строго соблюдать постельный режим, правила личной гигиены и рекомендации врача.
Показания к госпитализации при ветряной оспе:
- развитие осложнений;
- тяжелая форма течения болезни;
- невозможность изолировать больного.
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Противовирусные препараты | Угнетают образование ДНК, необходимых для размножения вируса ветряной оспы. | Ацикловир | Принимают внутрь, по 800 мг 4 раза в день в течение 7-10 суток. Внутривенно капельно при тяжелых формах по 5-10 мг/кг каждые 8 часов. Продолжительность лечения 5-10 дней. |
| Фамцикловир | По 500 мг внутрь 3 раза в день. Длительность приема 7-10 суток. | ||
| Валацикловир | По 1 г внутрь 3 раза в день в течение 7-10 суток. | ||
| Антигистаминные препараты | Н1-блокаторы уменьшают развитие аллергических реакций и проницаемость сосудов. Оказывают противозудное, успокаивающее и снотворное действие. | Тавегил | По 1 таблетке утром и вечером. При сильном зуде доза может быть увеличена до 4-х таблеток в сутки. |
| Хлоропирамин (Супрастин) | По 1 таблетке (25 мг) 3-4 раза в сутки. Принимают до образования корочек на всех высыпаниях. | ||
| Жаропонижающие средства | Применяют при температуре свыше 38,5°С. Препараты нормализуют температуру и уменьшают воспалительный процесс. | Панадол | Внутрь по 1 таблетке 3 раза в день после еды. |
| Ибупрофен | Внутрь по 400-600 мг 3-4 раза в день. Принимают после еды с достаточным количеством жидкости. | ||
| Антибиотики широкого спектра действия | Назначают при гнойных осложнениях и образованиях пустул. Останавливают бактериальную инфекцию и предотвращают появление оспин. | Оксациллин | Инъекционно внутримышечно по 1,0 г 4-6 раз в день 7 дней. |
| Цефазолин | Внутримышечно по 1,0 г 3 раза в день. Курс 7-10 дней. | ||
| Дезинтоксикационные средства | Растворы для внутривенного введения. Снижают концентрацию вирусных токсинов, способствуют их выведению, улучшают циркуляцию крови. Назначаются при тяжелых формах. | 5% раствор глюкозы | Внутривенно капельно по 1000-1500 мл в сутки. |
| Реополиглюкин | Внутривенно капельно по 1000 мл в сутки. | ||
| Специфический иммуноглобулин против вируса Varicella Zoster | Иммуноглобулины к вирусу Varicella Zoster, выделенные из сыворотки крови переболевшего человека. Антитела связывают возбудитель болезни, облегчая ее течение и ускоряя выздоровление. | Зостевир | Вводят внутримышечно 1 раз в день. Дозировка препарата 1,5-3 мл рассчитывается исходя из характера поражений. |
Самолечение при ветрянке недопустимо! Все лекарственные средства назначает врач.
Народные средства для лечения ветрянки не воздействуют на вирус. Они стимулируют иммунитет, повышают тонус организма и способствуют выведению токсинов. Ванны с добавлением лекарственных трав подсушивают высыпания и уменьшают зуд.
Средства для внутреннего применения:
- Сбор 1: плоды малины, анис, липовый цвет, кора ивы. Все ингредиенты измельчают и смешивают в равных пропорциях. 2 ст. л. ложки сбора заливают 0,5 литра горячей воды. Дают настояться в течение 30 мин. Принимают небольшими порциями в течение дня.
- Сбор 2: череда, календула, цветки ромашки. Смешивают в равных пропорциях. 6 ложек сбора заливают литром воды. Доводят до кипения, настаивают 30 минут. Принимают по 100 мл 4-5 раз в день.
- Раствор мумие. 10 г мумие растворяют в 100 мл воды комнатной температуры. Принимают утром, перед завтраком. Средство укрепляет иммунитет, стимулирует регенерацию кожи и оказывает антибактериальное действие.
Ванны:
- Цветки ромашки. 100 г цветков заливают 3-мя литрами воды, через 15 минут доводят до кипения, затем дают настояться 30 минут. Добавляют в воду для ванны. По желанию можно добавить 5-10 капель масла чайного дерева. Такая ванна избавляет от зуда, уменьшает вероятность гнойного воспаления кожи, успокаивает нервную систему.
- Отвар овса. 1 кг овса проваривают в 5-ти литрах воды в течение 30 мин. Такую ванну принимают для уменьшения зуда на ночь или каждые 4 часа. Каждый раз требуется готовить свежий отвар.
Ветряная оспа сопровождается высокой температурой и отравлением вирусными токсинами. У больных увеличивается затраты энергии и распад белка, угнетается функция пищеварительных желез и органов ЖКТ. Диета при ветрянке учитывает эти изменения и обеспечивает достаточное поступление энергетических веществ, воды и витаминов.
Питание больных должно быть разнообразным по составу. Пища дается в протертом и полужидком виде, особенно при поражении слизистой оболочки рта и глотки.
При ветрянке рекомендованы:
- слабые мясные и рыбные бульоны;
- котлеты и тефтели на пару;
- слизистые протертые супы;
- пюре или икра из овощей;
- кефир, йогурт и другие кисломолочные продукты;
- творог со сметаной, творожное суфле;
- взбитое яйцо или омлет на пару;
- не жесткие ягоды и фрукты, муссы, пюре и соки из них;
- соки с мякотью, некрепкий чай с лимоном или молоком, отвар шиповника.
После того, как восстановится слизистая ротовой полости и нормализуется температура, можно вернуться к обычному питанию.
До выздоровления необходимо соблюдать питьевой режим, особенно больным, принимающим ацикловир и другие противовирусные препараты. Воду можно пить в чистом виде или в виде компотов из сухофруктов и чая.
Частота развития осложнений ветрянки у взрослых в несколько раз выше, чем у детей. Последствия обнаруживаются у 30% больных и требуют применения антибиотиков.
- Бактериальная суперинфекция кожи, вызванная стрептококками и стафилококками – наиболее частое осложнение. На месте везикул формируются многочисленные фурункулы, абсцессы и флегмоны. Больные нуждаются в хирургическом лечении.
- Ветряночная пневмония – воспаление легких, вызванное вирусным поражением легочной ткани и формированием бактериальных инфильтратов. Развивается в 20-30% случаев. Характеризуется повышением температуры, кашлем, одышкой, болью в груди.
- Поражение внутренних органов. Вирус размножается в клетках внутренних органов: селезенки, поджелудочной железы, печени, легких, сердца. Характерно поражение сразу нескольких органов. На 3-5-й день болезни состояние больного значительно ухудшается, возникают сильные боли в животе. Летальность до 15%.
- Поражения центральной нервной системы. Проявляется через 21 день после начала болезни. Характеризуется поражением мозжечка, что проявляется нарушением равновесия, которое особенно заметно при смене положения тела, дрожанием конечностей, нистагмом (неконтролируемыми движениями глазных яблок). Также характерен энцефалит диффузного характера, неврологические последствия которого сохраняются длительное время. Проявления – головная боль, спутанность сознания и психические нарушения, тошнота, рвота, эпилептические припадки.
- Гепатит. Поражение печени – редкое осложнение ветрянки. Преимущественно развивается у больных с иммунодефицитом. Имеет высокую летальность.
- Люди, которые готовятся к трансплантации органов.
- Склонные к тяжелому течению ветряной оспы – геморрагические болезни, снижение иммунитета, возраст старше 50 лет.
- Пациенты из группы высокого риска заболевания. К ним относят:
- больных лейкозом;
- получающих иммуносупрессивную терапию (включая глюкокортикостероиды);
- пациентов со злокачественными опухолями;
- людей с тяжелыми хроническими патологиями – бронхиальная астма, коллагенозы, аутоиммунные заболевания, хроническая почечная недостаточность.
- Люди, которые находятся в близком контакте с пациентами из группы высокого риска заболевания – родственники, члены семьи.
- Медицинский персонал, особенно работающий в инфекционных отделениях.
- Работники дошкольных учебных заведений.
- Военнослужащие.
Вакцинация живыми вакцинами противопоказана:
- беременным;
- онкологическим больным;
- людям, страдающим СПИДом и первичными иммунодефицитными состояниями;
- получающим иммуноподавляющую терапию;
- при гиперчувствительности к компонентам вакцины и неомицину.
Для прививок от ветрянки взрослым используют специфический иммуноглобулин и живую вакцину.
Активная иммунизация против ветряной оспы – введение вакцины на основе живого ослабленного вируса Varicella Zoster. Обработанный специальным образом возбудитель вызывает легкую бессимптомную форму ветрянки. После этого происходит выработка специфических иммуноглобулинов, которые остаются в крови, обеспечивая длительный иммунитет.
- Окавакс – вакцина против ветрянки японского производства. Вводят однократно подкожно в дельтовидную мышцу. Препарат разрешен детям с 12-ти месячного возраста и взрослым. Подходит для экстренной профилактики в первые 72 часа после контакта с больным.
- Варилрикс – вакцина бельгийского производства. Препарат вводят подкожно в дельтовидную мышцу. Взрослым вакцину вводят 2-кратно: первую дозу в назначенный день, а вторую через 4-6 недель. Разрешен взрослым и детям с 9-месячного возраста. Подходит для экстренной профилактики в течение первых 96 часов после контакта.
Пассивная иммунизация против ветряной оспы – введение донорских антител против возбудителя ветрянки. Их получают с плазмы крови реконвалесцента (переболевшего ветрянкой). Антитела (IgG) нейтрализуют вирус, который уже присутствует в организме. Препарат не содержит самого вируса и не обеспечивает длительный иммунитет, в отличие от живых вакцин.
- Зостевир – препарат, содержащий иммуноглобулин против вируса ветряной оспы. Иммуноглобулин против вируса Varicella Zoster может использоваться для лечения и экстренной профилактики после контакта с больным. Разрешен для применения с первого дня жизни, а также беременным женщинам и кормящим матерям.
Определить наличие иммунитета к ветряной оспе помогает анализ крови на обнаружение антител к вирусу Варицелла-Зостер. Результата придется ожидать 6 дней. Положительный результат анализа говорит о том, что у человека уже есть иммунитет против ветряной оспы, и он не нуждается в прививке.
Повторная ветрянка у взрослых возможна, особенно у людей с ослабленным иммунитетом. Как правило, повторное заболевание протекает в более легкой форме.
Повторная ветрянка возникает у некоторых категорий:
- У людей с ослабленным иммунитетом. Такое состояние может возникнуть при длительном приеме антибиотиков, кортикостероидов, иммунодепрессантов;
- Прошедших курсы химиотерапии;
- Перенесших тяжелые эмоциональные потрясения;
- У людей с заболеваниями органов пищеварения и глубокими нарушениями питания.
Иногда повторной ветрянкой у взрослых называют опоясывающий лишай. Это заболевание вызывается вирусом, который остался в спинномозговых узлах после первого заражения ветряной оспой.
В редких случаях возможна ветрянка без температуры. Это так называемая стертая или абортивная форма.
Симптомы стертой формы:
- Легкое недомогание – слабость, снижение аппетита;
- Единичные элементы сыпи – несколько красных пятен и узелков, которые обычно не превращаются в пузырьки.
Причины ветрянки без температуры:
- Ослабленный иммунитет. Вирусы и продукты их распада не вызывают адекватный иммунный ответ.
- Ветрянка, перенесенная в раннем возрасте (до года). В таком случае ветрянка у взрослого человека считается повторной. В его крови присутствует незначительное количество антител, которые не дают вирусу активно размножаться и вызвать лихорадку.
- Прием препаратов, снижающих температуру. При первых симптомах ухудшения состояния многие занимаются самолечением и принимают препараты, содержащие парацетамол. Таким образом, они сбивают температуру, и картина болезни искажается.
Длительность неосложненной ветрянки у взрослых 9 дней с момента появления первых признаков. После этого врач может закрыть больничный лист.
На практике у 90% больных болезнь длится 10-14 дней:
- продромальный период (без сыпи) – 2-3 дня;
- период появления новых высыпаний – 3-4 дня;
- период образования корочек – 5 дней (с момента появления последних высыпаний).
Только после того, как последняя везикула покрылась корочкой, больной считается не заразным. Кожа полностью очистится от корочек через 2-4 недели.

Шрамы появляются, когда в пузырек попадают бактерии и развивается гнойное воспаление. В этом случае происходит расплавление глубоких слоев кожи. После отпадания корочки под ней обнаруживается углубление с неровными краями – оспина. В дальнейшем «ямка» остается, но выравнивается по цвету с окружающей кожей.
Как предотвратить появление шрамов после ветрянки?
- Соблюдение правил гигиены – регулярная смена белья, душ;
- Обработка сыпи антисептиками – зеленкой, фукорцином;
- Назначение антибиотиков широкого спектра при появлении первых пустул.
Что делать, если появились шрамы после ветрянки?
- Мази и гели для лечения рубцов. 2-3 раза в сутки втирают в рубец небольшое количество геля. При застарелых шрамах гель наносят под повязку на ночь. Курс лечения может занять от 1-го месяца до года. Для лечения используются:
- Контрактубекс;
- Альдара;
- Дерматикс;
- Келофибраза;
- Скаргуард.
- Введение под кожу коллагена. Вещество заполняет дефект кожи и стимулирует образование соединительных волокон.
- Химическийпилингс использованием фенола. Под воздействием агрессивных химических веществ удаляется ороговевший слой эпидермиса и дермы. После восстановления эпидермиса (занимает до 2-х недель) кожа приобретает гладкость.
- Лазерная шлифовка кожи. Сфокусированный лазерный луч проникает в поверхностные слои дермы и нагревает их, выпаривая воду. После регенерации клеток кожи ее поверхность выравнивается. Внимание: лечение углекислотным лазером может вызвать появление гипертрофического келоидного рубца, возвышающегося над кожей. Поэтому используется эрбиевый или карбондиоксидный лазер.
- Микродермабразия – механическая шлифовка кожи частицами твердого вещества (алмаза). В результате микротравм активизируется выработка коллагена. Процедура позволяет выровнять рельеф кожи и сделать рубцы менее заметными.
Автор: Исаева А.Д. Практикующий врач 2-й категории
источник
Кажется, ветрянкой болеют все дети – но, увы, не все выздоравливают до конца
Черная оспа – страшное, уродующее заболевание, причина смерти миллиардов людей. Ветряная оспа на первый взгляд – безобидная детская хворь. Прыщики, зуд, смешные пятна зеленки и никаких осложнений.
Герпес и его «родственники»
Возбудитель ветряной оспы (по латыни Varicella ) относится к одному из самых коварных вирусных семейств. Herpesviridae, вирус герпеса, поражает исключительно человека, доставляя массу неудобств. Самое обидное, что в той или иной форме (а их не менее 8-ми) этот вирус есть у большинства взрослых людей. Годами он может таиться бессимптомно, ничем себя не выдавая, дожидаясь временного ослабления иммунитета. Или «пустить корни» в организме после острой фазы заболевания.
Самый опасный из герпесов – вирус Эпштейн-Барр. Для начала он вызывает инфекционный мононуклеоз – доброкачественный лимфобластоз, то есть поражение крови и лимфоузлов, с болью в горле, лихорадкой и слабостью. Само по себе заболевание безобидное, хотя и неприятное. Но среди возможных осложнений, увы, лимфобластной лейкоз, лимфома Беркитта, лимфогранулематоз, назофарингеальная (носоглоточная) карцинома. Врачи подозревают, что вирус Эпштейн-Барр причастен к возникновению рассеянного склероза и синдрома хронической усталости.
Цитомегаловирус не причиняет особого вреда здоровым взрослым, симптоматика заболевания сходна с ОРВИ. Но беременные женщины передают его детям, что вызывает многочисленные, тяжелейшие врожденные уродства и даже гибель плода. Иногда возникает необходимость прервать беременность.
Простой герпес первого типа приводит к так называемой «простуде» – сезонным болезненным высыпаниям на губах. Простой герпес второго типа вызывает аналогичные высыпания на гениталиях и передается половым путём. Возбудитель ветрянки сам по себе тоже не смертелен. Но заболевание только кажется безопасным.
Пятнистый недуг
Симптомы ветрянки известны всем родителям. После одного-двух дней высокой температуры, а иногда и на фоне полного здоровья ребенок просыпается усыпанный розовой зудящей сыпью. Через несколько часов появляются прыщики-папулы, вскоре превращающиеся в язвочки, зуд становится мучительным. Внешние признаки очень похожи на проявления натуральной оспы, в особенности если заболевание протекает в буллезной или гангренозной форме.
У ребенка старше года температура обычно не поднимается выше 38,5 и общее состояние не особенно нарушается. У взрослого болезнь протекает намного тяжелее – высыпания покрывают все тело, температура растет до 40 и держится до двух недель, возможна сильная интоксикация, бред, боли в голове и пояснице. У пожилых и ослабленных людей не исключен летальный исход. По счастью, при беременности ветрянка почти не несет угрозы плоду и не является показанием для прерывания. А вот дети младше года очень страдают – высок риск воспаления мозга, почек, поражение поджелудочной железы, подкожные кровоизлияния.
При благоприятном течении болезни через 2-7 дней высыпания начинают подсыхать, зуд прекращается, температура спадает. Если не присоединилось вторичной инфекции или ребенок не расчесал болячки, не остается ни рубцов, ни других видимых следов заболевания. Через 10-14 дней можно возвращаться в школу и контактировать с другими детьми.
Больной остается заразным до тех пор, пока все болячки не зажили и корочки не отпали. Уникальная особенность возбудителя ветрянки – к нему восприимчиво 100% населения, без исключения. Вирус передается воздушно-капельным путем.
Неприятные последствия
Самое распространенное осложнение ветрянки – присоединившаяся вторичная бактериальная инфекция. Особенно часто страдают маленькие дети, которые расчёсывают болячки немытыми руками. Мокнущая поверхность засевается стрептококком или стафилококком, возникает гнойное воспаление, стрептодермия, в тяжелых случаях рожа и даже гангрена. И даже если без серьёзной инфекции обойдется, могут остаться рубцы и шрамы.
У взрослых, перенесших ветрянку, впоследствии возможен рецидив – так называемый опоясывающий лишай. Причина – возбудитель ветрянки, сохранившийся в крови и размножившийся при ослаблении иммунитета из-за химиотерапии, ВИЧ или возраста. Локализованные зудящие высыпания появляются на теле, конечности или шее и зачастую сопровождаются невралгией (болью и воспалением нервов). В большинстве случаев опоясывающий лишай проходит самопроизвольно через 10-14 дней, но у некоторых людей неприятные ощущения и боли сохраняются месяцами, а у самых ослабленных больных возможно распространение вируса по организму, с возникновением пневмонии и менингита.
Самое тяжелое осложнение ветрянки – энцефаломиелит, поражение головного мозга, вызывающее тремор (дрожание) рук и ног, параличи, нарушение координации движений. Изредка возникает эндокардит (воспаление внутренней оболочки сердца), причем вызвать его может и сам вирус, и бактериальная инфекция, активизировавшаяся на фоне ослабления организма. Нефрит (поражение почек) диагностируется по болям, мутной моче, отекам и ухудшению общего состояния. Артрит – по болезненным ощущениям, опуханию и покраснению крупного сустава.
До полного выздоровления взрослый больной ветрянкой должен соблюдать постельный режим, избегать нагрузок, сквозняков, дополнительной интоксикации. У детей, если состояние позволяет, допустимы небольшие послабления, но посещать с ними детские площадки и места досуга все равно не следует. Ежедневно следует осматривать больного и проверять, не появилось ли кашля, болей в груди, нарушений походки или координации движений, слизи или крови в моче, гноящихся воспаленных участков на коже. Маленьким детям лучше надеть варежки и плотную одежду, чтобы они не навредили себе.
Зеленка или прививка?
При лечении ветрянки можно использовать противовирусные препараты, например, ацикловир и его производные, и специфический интерферон. Но это не лечит само заболевание, а только ослабляет симптомы. У детей и здоровых молодых взрослых лучше ограничиться симптоматической терапией и домашними средствами. Самое важное при лечении ветрянки – ослабить интоксикацию, уменьшить зуд, дезинфицировать папулы и активизировать защитные силы организма.
Чтобы быстрее вывести токсины, необходимо много и часто пить. Лучше всего поить больного отваром шиповника, клюквенным и брусничным морсом – помимо очищающего и мочегонного эффекта, это профилактика осложнений на почки и сердце. Пища должна быть легкой, лучше молочно-растительной. Если ребенок отказывается от еды, день-другой лучше его не кормить, ограничиваясь соками и морсами.
Мыться, в особенности принимать ванну, при ветрянке не рекомендуется – это раздражает папулы и может спровоцировать инфицирование пораженных мест. Однако по тем же причинам больной должен быть чистым. Поэтому ежедневно меняйте ему одежду и постельное бельё (если сильно потеет – чаще), протирайте кожные складки, подмышки, паховую область и здоровые участки кожи антибактериальными салфетками.
Чтобы снизить зуд, пользуйтесь антигистаминными препаратами. Проконсультируйтесь с врачом, какое лекарство лучше использовать. Помимо этого, детей стоит поить успокоительными сборами с мятой или валерианой, малышей укачивать на руках, более старшим находить отвлекающие занятия.
Чтобы сбить температуру ни в коем случае не пользуйтесь аспирином, особенно у детей – это может спровоцировать смертельно опасное поражение кишечника. Если жар доставляет сильное беспокойство, примите парацетамол или нурофен.
«Оспинки» можно смазывать зеленкой, раствором марганцовки или другим подсушивающим средством. Если болячки появились во рту – используйте полоскания с ромашкой или марганцовкой, смазывайте язвочки хлорофиллиптом, если они на гениталиях – используйте сидячие ванночки.
Прививка от ветрянки не входит в официальный прививочный календарь, однако вакцина от неё предлагается во многих странах, в том числе и в России. Осложнения от прививки возникают в 5% случаев, вакцинация противопоказана при болезнях сердца, почек, крови, печени, неврологических нарушениях. Прививать ребенка или дать ему переболеть – решать родителям. Главное, чтобы иммунитет появился вовремя!
источник
Ветряная оспа – острое инфекционное заболевание, вызываемое вирусом из семейства Herpesviridae, характеризующееся умеренной лихорадкой и появлением на коже и слизистых розеолезно-везикулезной экзантемы.
Этиология. Возбудитель ветряной оспы Herpesvirus varicella-zoster (VZV) – вирус с диаметром 150-200 нм, содержит ДНК, нуклеокапсид которого включает 162 капсомера. Оболочка выявляется не у всех вирусов. Но инфекционные свойства присущи лишь тем вирионам, которые имеют оболочку.
VZV обладает выраженной антропонозностью, им редко удается заразить человекообразных обезьян или морских свинок, что затрудняет экспериментальное изучение инфекции. Вирус мало устойчив во внешней среде. В лабораториях вирус выращивают на культурах клеток человека (костно-мышечная ткань, клетки амниона, почек). В организме человека VZV проявляет тропность к эпителиальным клеткам, к клеткам слизистых оболочек, нервной ткани, что и определяет ведущую клиническую симптоматику. На фоне выраженного иммунодефицита может возникать поражение различных органов и систем.
VZV чувствителен к действию ДНК-ингибиторов (ацикловир, видарабин и др.). Нечувствителен к действию антибиотиков и сульфаниламидов.
Эпидемиология. Источником инфекции при заболеваниях, вызываемых VZV, являются больные не только ветряной оспой, но и опоясывающим лишаем. Вирус содержится в элементах сыпи на коже и слизистых оболочках. Больные ветряной оспой становятся заразными за 20-24 часа до появления экзантемы и продолжают быть опасными для окружающих в течение 5 дней с момента появления последнего элемента сыпи.
Механизм заражения – преимущественно капельный (при наличии высыпаний на слизистых оболочках), контактный и реже – вертикальный. Путь передачи инфекции – воздушно-капельный, при этом вирус может распространяться на большие расстояния (перенос по вентиляционной системе, через коридоры и лестничные клетки и т.д.). Корочки вирус не содержат. Эта особенность и определяет период заразности больного – с момента появления высыпаний на слизистых оболочках и коже до периода образования корочек.
Передать инфекцию плоду может мать, больная либо ветряной оспой (что бывает крайне редко, так как к периоду детородного возраста практически все женщины успевают пройти этап первичного инфицирования), либо опоясывающим лишаем. VZV может проникать через плаценту и инфицировать плод в течение всего периода беременности. Если заражение происходит в I триместре, существует реальная опасность развития уродств плода, если в более поздние сроки, то у такого ребенка после рождения инфекция чаще проявляется не в форме ветряной оспы, а в форме опоясывающего лишая.
Таким образом, первичное инфицирование, независимо от того, произошло оно от больного ветряной оспой или опоясывающим лишаем, проявляется в виде ветряной оспы. Для опоясывающего лишая характерен эндогенный механизм реактивации персистентной инфекции. Описаны случаи развития опоясывающего лишая после вакцинации против ветряной оспы.
Восприимчивость населения к ветряной оспе очень высока (90–95%). Дети в возрасте до одного года устойчивы к заражению в связи с наличием пассивного (материнского) иммунитета. По мере его угасания восприимчивость возрастает. Самая высокая заболеваемость приходится на детей в возрасте 4 –5 лет, после чего у них вирус переходит в состояние длительной персистенции. По мере угасания приобретенного иммунитета преимущественно регистрируется опоясывающий лишай, 45% которого приходится на больных старше 65 лет.
Периодичность подъема заболеваемости ветряной оспой с возникновением эпидемий составляет несколько лет (малые циклы) и с интервалами 20 лет и более (большие циклы).
Подъем заболеваемости в осенний период совпадает с возвращением после каникул детей в детские учреждения (детские сады, школы). Росту заболеваемости ветряной оспой весной способствуют перепады температуры, снижение иммунитета и рост ОРЗ.
Патогенез. Входными воротами являются слизистые оболочки верхних дыхательных путей. При заражении человека VZV проникает в клетки слизистых оболочек в месте внедрения, где идет репродукция и накопление вируса (период инкубации). Преодолев местные защитные барьеры, вирус проникает в кровеносное русло, следствием чего является вирусемия.
Это совпадает с началом клинических проявлений. Обладая выраженной дермотропностью, VZV проникает в эпителиальные клетки кожи, где размножается, вызывая характерные изменения в пораженных клетках и окружающих тканях. Вследствие расширения сосудов на коже вначале появляются мелкие пятна, затем развивается серозный отек кожи и образуются папулы. В дальнейшем при отслоении эпидермиса появляются везикулы (пузырьки, наполненные серозным содержимым), при их нагноении образуются пустулы, а в дальнейшем при их подсыхании – корочки. Повреждаются обычно лишь поверхностные слои кожи, поэтому рубцы не образуются, за исключением тяжелых случаев заболевания или наслоения вторичной инфекции. В пораженных клетках эпителия обнаруживаются внутриядерные эозинофильные включения, а в шиловидном слое кожи – гигантские многоядерные клетки.
В процессе генерализации вирусы могут проникать во внутренние органы. При этом на слизистых оболочках дыхательных путей, пищеварительного тракта и других органов появляются множественные везикулы, которые быстро эрозируются. В тканях пораженных органов обнаруживают кровоизлияния, округлые очажки некрозов, а вокруг – многоядерные клетки и эозинофильные включения без выраженной воспалительной реакции. Могут развиваться тяжелые повреждения печени с участками некроза, геморрагиями.
Вирус обладает тропностью и к нервной ткани. В спинальных нервных ганглиях, корешках чувствительных нервов, рогах спинного мозга развиваются некротические и дегенеративные процессы. При электронной микроскопии в клетках ганглиев и в соседних клетках обнаруживаются внутриядерные включения, что характерно для персистенции вируса.
VZV может поражать и вещество головного мозга, при этом возникают изменения, характерные для энцефалита: участки некроза, периваскулярный отек, петехиальные кровоизлияния.
Во время пребывания вируса в организме происходит стимуляция клеточного и гуморального иммунитета, появляются вируснейтрализующие и комплементсвязывающие антитела; все это способствует освобождению от вируса, циркулирующего в крови, и от поврежденных вирусом клеток. Недоступными действию защитных факторов оказываются вирусы, проникшие в клетки нервных ганглиев, где инфекция длительное время сохраняется в «дремлющем», латентном, состоянии.
Механизм латенции при инфекции, обусловленной VZV, практически не изучен.
Способствовать активации VZV могут различные факторы, снижающие защитные силы организма. Это может быть связано с новыми инфекционными заболеваниями, перегреванием или переохлаждением, ультрафиолетовым облучением, радиацией, стрессами, гормональными нарушениями, тяжелыми заболеваниями (лейкозы, злокачественные новообразования), приемом некоторых лекарств (глюкокортикостероиды, цитостатики, иммунодепрессанты и др.).
Активация инфекции сопровождается дегенеративными изменениями клеток нервных ганглиев, шванновских клеток, нервных волокон, инфильтрацией тканей лимфоцитами и полинуклеарами, стазами в кровеносных сосудах.
По нервным стволам VZV проникает в кожу или слизистые оболочки, где возникают герпетические высыпания по ходу этих стволов. В ядрах пораженных клеток обнаруживают включения вирусных частиц. В шиповидном слое кожи появляются многоядерные гигантские клетки, часть клеток некротизируется, выражен также отек эпидермальных клеток. Процесс носит поверхностный характер, как и при первичном инфицировании, поэтому рубцы тоже возникают редко.
Вирусы из разрушенных клеток в период обострения поступают и в кровеносное русло, стимулируя как специфический иммунитет, так и развитие аллергических процессов. В некоторых случаях вирусемия завершается диссеминацией и поражением внутренних органов (печень, легкие, селезенка, пищеварительный тракт, ЦНС). При микроскопическом исследовании в этих органах обнаруживают округлые очажки некрозов, кровоизлияния, многоядерные клетки.
В развитии осложнений (энцефалит, менингит, миокардит) важную роль играют аутоиммунные реакции.
В процессе клинического выздоровления принимают участие факторы гуморального и клеточного иммунитета. При этом более важную роль играет клеточный иммунитет (макрофаги, Т- и В-клетки). Гуморальному иммунитету принадлежит второстепенная роль. Антитела усиливают киллерную функцию Т-лимфоцитов по уничтожению инфицированных клеток, но не препятствуют активации процесса (рецидиву болезни), что, как правило, связано с угнетением клеточного иммунитета. Опоясывающий лишай, как и многие другие вирусные инфекции (простой герпес, инфекционный мононуклеоз), является признанным маркером иммунодепрессии.
Клиника ветряной оспы. Инкубационный период при ветряной оспе длится 11 –21 день, в среднем – 14 дней.
Клинические проявления заболевания можно объединить в два основных синдрома, обусловленных дермотропностью вируса и его токсигенностью:
источник