Оспа является заразной вирусной инфекцией, которая способна поражать только людей.
Для этого заболевания характерны общая интоксикация и своеобразные высыпания на слизистых оболочках и коже, после которых практически всегда остаются многочисленные рубцы. Данную инфекцию вызывают два вида вирусов: возбудитель натуральной оспы (смертность зараженных составляет 20-40%, а по некоторым данным – около 90% ) и возбудитель аластрима (смертность порядка 1-3%).
Вирус оспы натуральной отличается высокой устойчивостью: несколько дней может сохраняться на белье и в пыли комнат, больше года остается активным в корках больного после слущивания, находящихся в темноте, а на свету – около 2,5 месяцев.
Вирус оспы погибает через полчаса при нагревании до 60 0 С, через 1-5 минут – до 70-100 0 С и через 6 часов от воздействия ультрафиолетового облучения. За полчаса обезвредить вирус оспы могут спирт, соляная кислота, ацетон и эфир.
Больной человек является источником инфекции с последних дней инкубации вируса и до момента отпадения корок.
Наибольшую опасность представляют собой больные, у которых симптомы оспы имеют стертые формы, что затрудняет распознавание заболевание, в результате чего изоляция больных зачастую происходит с опозданием.
Однако опасность представляет собой не только больной, но и вещи, с которыми он контактировал. Инфекция может быть передана как воздушно-капельным, так и воздушно-пылевым, контактно-бытовым путем. Возможен также механический перенос оспы мухами. Восприимчивость к инфекции у людей, не имеющих к ней иммунитета, практически стопроцентная. Наиболее подвержены заражению оспой дети. Человек, переболевший данной инфекцией, приобретает прочный иммунитет на продолжительное время, однако не пожизненно. Прививка от оспы обеспечивает иммунитет к заболеванию на 3-5 лет, по истечении которых необходима ревакцинация.
Вирус оспы был распространен на всех континентах, однако сегодня это заболевание побеждено с помощью массовой вакцинации в странах мирового сообщества. В 1980 году было официально объявлено об искоренении оспы. На сегодняшний день вирус натуральной оспы находится в двух лабораториях, принадлежащих США и России, вопрос о его окончательном уничтожении ВОЗ отложила до 2014 года.
Инкубационный период при типичном течении заболевания длится около 8-12 дней.
Для начального периода характерны такие симптомы оспы, как: озноб, повышение температуры тела, сильная жажда, рвущие сильные боли в крестце, пояснице и конечностях, головная боль, головокружение, рвота. В некоторых случаях может наблюдаться мягкое начало болезни, со стертыми проявлениями инфекции.
На 2-4 день к вышеперечисленным симптомам оспы присоединяется инициальная кожная сыпь или геморрагическая сыпь, локализующаяся по обеим сторонам грудной клетки вплоть до подмышечных впадин, на внутренних поверхностях бедер и в складках ниже пупка. Пятнистая сыпь обычно держится несколько часов, в то время как геморрагическая – немного дольше.
На 4 день клинические симптомы оспы начинают ослабляться, температура снижается, однако на коже появляются оспины – типичное проявление данного заболевания. Оспины начинают свое существование в виде пятен, затем они превращаются папулы, которые, в свою очередь, становятся пузырьками, превращающимися впоследствии в пустулы (нагноения). Последние стадии, которые проходят оспины, это – образование корочек, их отторжение и образование рубца. Помимо кожи, оспенные высыпания, которые затем превращаются в эрозии, появляются также на слизистой оболочки носа, гортани, ротоглотки, бронхов, женских половых органов, на прямой кишке, конъюнктивах и других органах.
Для 8-9 дня заболевания характерна стадия нагноения пузырьков, которая сопровождается ухудшением самочувствия больных, появлением признаков токсической энцефалопатии (возбуждение, бред, нарушение сознание).
Оспа у детей на данном этапе может характеризоваться судорогами. Для того чтобы оспины подсохли и отпали, требуется 1-2 недели, после чего на волосистой части головы и лице остаются многочисленные рубцы. При особо тяжелом течении болезни зараженные могут умереть до этапа появления высыпаний.
Прививка от оспы позволяет в случае инфицирования перенести заболевание легко и без осложнений. У привитых больных наблюдаются умеренное недомогание, не сильно выраженные признаки интоксикации, необильное оспенное высыпание, не образуются пустулы, в результате чего рубцы на коже не остаются. Возможны также более легкие формы оспы, характеризующиеся кратковременной лихорадкой, отсутствием выраженных расстройств и сыпи. Особенностью у привитых больных также является продолжительность инкубационного периода, который составляет 15-17 дней. Выздоровление обычно наступает через две недели.
Осложнениями оспы могут быть сепсис, ириты, кератиты, панофтальмиты, пневмонии, менингоэнцефалиты, энцефалиты.
Симптомы оспы являются основанием для проведения специфических исследований, в результате которых будет поставлен окончательный диагноз.
Оспа у детей и у взрослых в большинстве случаев имеет типичную клиническую картину, поэтому и лечение данных возрастных групп аналогичное.
В связи с тем, что эффективные средства лечения оспы длительное время отсутствовали, широко использовались магические и «народные» приемы избавления от инфекции. Сегодня для лечения оспы, в случае необходимости, могут быть применены противовирусные препараты и противооспенный иммуноглобулин, который в дозе 3-6 мл вводится внутримышечно. Для того, чтобы не допустить присоединения бактериальной инфекции, целесообразным является нанесение на пораженные участки антисептических препаратов. В случае бактериальных осложнений для лечения оспы подойдут такие антибиотики, как цефалоспорины, макролиды, полусинтетические пенициллины. При данном заболевании необходимы мероприятия, способствующие детоксикации организма.
Доктор Губерт В.О. в конце XIX века использовал прививку от оспы для лечения заболевания. Ежедневно зараженным людям вводилась вакцина против данной инфекции, что позволяло значительно смягчить симптомы оспы. На сегодняшний нельзя уверенно сказать, почему данный способ лечения не получил широкого распространения.
К мерам предупреждения заболевания относятся ранняя диагностика инфекции, изоляция больных, карантин, дезинфекция, предупреждение завоза из других стран. Как показывает медицинская практика и мировая история, прививка от оспы – самый важный и действенный способ профилактики заболевания.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник

Ветряночная сыпь способна появиться на туловище, а затем распространиться на конечности или же сразу локализоваться на руках и ногах. Одновременно с высыпаниями поднимается температура, от субфебрильных отметок до высоких (38-39 градусов). Развитие сыпи происходит следующим образом:
- сначала появляются на ладонях и стопах небольшие розовые пятнышки;
- в течение 24-х часов они набухают, становятся похожими на папулки;
- далее пятна наполняются жидкостью и превращаются в пузырьки. На этом этапе появляется сильный зуд;
- одновременно с развитием старых появляются новые высыпания, которые прогрессируют по той же схеме. Обычно этот процесс занимает от 1-й до 2-х недель, конкретные сроки распространения сыпи зависят от иммунитета пациента, его возраста и хронических заболеваний;
- иногда возникает ветрянка только на ногах и руках, что затрудняет диагностику;
- спустя 1-2 дня после заполнения жидкостью пузырьки лопаются. На их месте образуется корочка, которая отпадает примерно на 7-й день. Ни в коем случае нельзя расчесывать, а тем более сдирать, так можно занести инфекцию или спровоцировать появления шрамов на коже.
Некоторые заболевания имеют схожую с ветрянкой симптоматику, но начинают проявляться исключительно на ладонях и стопах. Вот самые распространенные из них:
- Краснуха – вирусное заболевание, передающееся воздушно-капельным путем. Начинается с появления мелких красных пятнышек на ладонях, сгибах кистей рук и ногах, а затем распространяется по телу и лицу. Сопутствующими симптомами является повышение температуры, насморк, кашель, боль в горле, а также увеличение шейных и подчелюстных лимфоузлов. Именно лимфаденит в совокупности с сыпью являются основными отличиями краснухи от ветрянки, ведь при наличии последней лимфоузлы не воспаляются.
Ветряная оспа. Нажмите для увеличения
Если врач все-таки подтвердил наличие ветряной оспы, то лечение базируется на нескольких простых правилах:
- При повышении температуры следует принимать жаропонижающие препараты – Парацетамол, Панадол, Калпол и др.
- Внешние проявления вируса (пузырьки) можно обрабатывать раствором зеленки или Фукорцина (аналог зеленки, только розового цвета). Это делать не обязательно, обработка высыпаний скорее является предосторожностью от попадания инфекции.
- Больному на весь период болезни следует обеспечить постельный режим и пребывание в отдельной комнате, особенно если в доме имеются члены семьи, которые ранее не переболели ветрянкой.
- Нужно как можно чаще менять постельное белье и одежду заболевшего.
- Так как в период карантина прогулки не рекомендованы важно регулярно проветривать комнату.
- При наличии температуры появляется обезвоживание организма, поэтому показано обильное теплое питье.
- Принимать ванну не запрещено, но и не рекомендовано очень часто. Возможность проведения водных процедур определяет лечащий врач.
- Если болят ноги при ветряной оспе или кисти рук, при наличии на них обширных высыпаний, можно выпить обезболивающие или тот же Панадол, который содержит не только жаропонижающие компоненты, но и анальгетики.
источник
острая высококонтагиозная болезнь вирусной природы, характеризуется цикличностью, тяжелым течением, интоксикацией, лихорадкой, сыпью на коже и слизистых оболочках.
В нашей стране оспа была ликвидирована к 1936 г. благодаря обязательному оспопрививанию. В 1958 г. на XI сессии Всемирной ассамблеи здравоохранения по предложению советской делегации было принято научно обоснованное предложение о повсеместной ликвидации натуральной оспы. СССР безвозмездно передал ВОЗ свыше 1,5 млрд. доз оспенной вакцины, помогал налаживанию ее производства в ряде стран. Советские специалисты проводили большую работу по лабораторной диагностике оспы, участвовали в ликвидации оспы в этих странах. Огромная по своим масштабам программа массовой вакцинации населения, своевременное выявление и изоляция заболевших завершились победой над оспой. В 1980 г. на XXXIII сессии ВОЗ было официально объявлено о ликвидации оспы на земном шаре и подчеркнута роль СССР в борьбе с этой болезнью. Несмотря на ликвидацию О. н. на нашей планете, нет полной гарантии того, что не появятся новые случаи заболеваний, поэтому необходимо осуществлять эпидемиологическое наблюдение с целью максимально раннего выявления подозрительных на заболевание О. н.
Этиология. Возбудитель оспы — самый крупный вирус, относится к семейству поксвирусов. Он устойчив к низким температурам и высушиванию, длительно сохраняется в корочках оспенных пустул. В пораженных оспенным вирусом клетках у человека и восприимчивых к нему животных обнаруживают характерные цитоплазматические включения — так называемые тельца Гуарниери.
Эпидемиология. Источником возбудителя инфекции является только больной человек, который заразен с последних дней инкубационного периода и до полного отпадения корочек, но наиболее опасен в период «цветения» сыпи и вскрытия оспенных пустул. Заражение происходит воздушно-капельным путем при рассеивании вируса с капельками слизи и слюны, особенно при кашле и чиханье, а также при общении с больным, при соприкосновении с его вещами или предметами обстановки, загрязненными слизью, гноем и корочками с пораженной кожи, фекалиями, мочой больного, содержащими вирус. Восприимчивость к оспе всеобщая.
Патогенез. Оспенный вирус проникает в организм человека через слизистую оболочку верхних дыхательных путей, реже через кожу и попадает в регионарные лимфатические узлы, где размножается. Через 1—2 дня он появляется в крови, откуда заносится в кожу, печень, костный мозг и другие органы. Вирус размножается и формирует очаги поражения в коже и слизистых оболочках рта, языка, глотки, гортани и трахеи. Токсин вируса вызывает дистрофию и воспалительные изменения паренхиматозных органов.
Иммунитет после перенесенной болезни стойкий, обычно пожизненный. Путем активной иммунизации (Иммунизация) оспенной вакциной создается искусственный иммунитет, но его продолжительность и напряженность слабее.
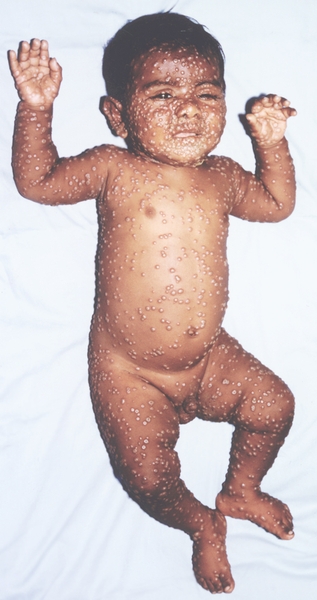
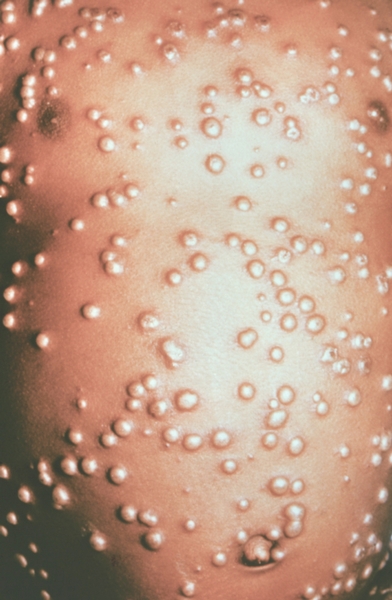
Клиническая картина. Различают несколько клинических форм натуральной оспы: среднетяжелую (рассеянная оспа), легкую (вариолоид, оспа без сыпи, оспа без температуры); тяжелую, к которой относят оспу с геморрагическими проявлениями (оспенная пурпура, пустулезно-геморрагическая, или черная, оспа) и сливную оспу (рис. 1—18). Инкубационный период от 7 до 15 дней, чаще 10—12 дней.
Среднетяжелая форма. Выделяют несколько периодов течения болезни: продромальный, высыпания, нагноения, подсыхания пустул и реконвалесценции. Болезнь начинается остро, с озноба, повышения температуры до 39,5—40°. Появляются тошнота, рвота, мучительная головная боль и боль в области крестца. У детей возможны судороги. Отмечается воспаление слизистой оболочки мягкого неба и носоглотки. На 2—3-й день болезни иногда появляется продромальная сыпь, сначала на лице, затем на конечностях и туловище; сыпь может напоминать коревую и скарлатинозную. В течение 12—24 ч она исчезает бесследно.
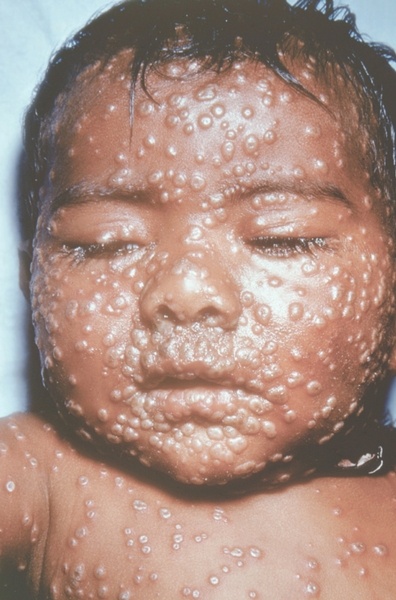
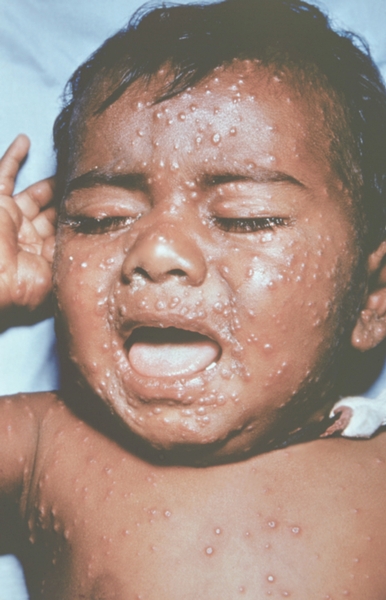
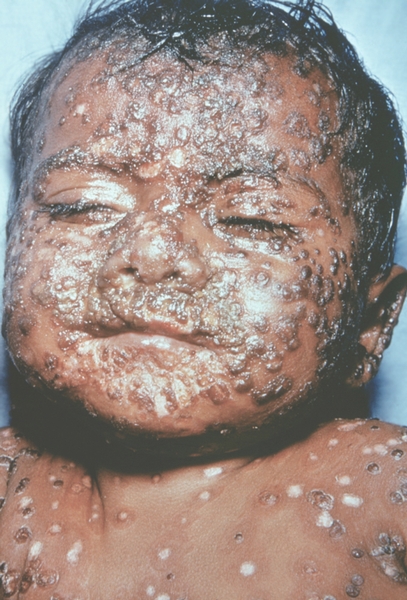
К концу продромального периода, на 3—4-й день болезни, резко снижается температура, общее состояние улучшается. На этом фоне относительного благополучия появляется оспенная сыпь. Прежде всего она возникает на слизистых оболочках рта, мягкого неба, носоглотки, конъюнктиве, затем на коже вначале на лице, волосистой части головы, шее, потом на руках, туловище и ногах. Наиболее интенсивна она на лице, предплечьях, тыльных поверхностях кистей; характерно наличие сыпи на ладонях и стопах. Первоначально сыпь имеет вид выпуклых розовых пятен диаметром 2—3 мм. Затем они преобразуются в узелки-папулы медно-красного цвета размером с горошину, плотные на ощупь. К 5—6-му дню с момента высыпания узелки превращаются в пузырьки. Вокруг каждого элемента образуется воспалительный венчик, в центре его часто наблюдается втяжение. К 7—8-му дню пузырьки превращаются в пустулы. Период нагноения сопровождается подъемом температуры и резким ухудшением самочувствия больного. Наблюдается резкий отек кожи, особенно лица. Оспенная сыпь, располагаясь по краю века, травмирует роговицу, а присоединяющаяся вторичная бактериальная флора вызывает тяжелое поражение глаз с возможной потерей зрения. Носовые ходы заполняются гнойным экссудатом. Изо рта исходит зловонный запах. Отмечается мучительная боль при глотании, разговоре, мочеиспускании, дефекации, что обусловлено одновременным появлением пузырьков на слизистой оболочке бронхов, конъюнктив, уретры, влагалища, пищевода, прямой кишки, где они быстро превращаются в эрозии и язвочки. Тоны сердца становятся глухими, развиваются тахикардия, гипотензия. В легких выслушиваются влажные хрипы. Печень и селезенка увеличиваются. Сознание спутанное, наблюдается бред. Период нагноения переходит, в следующий период — период подсыхания оспенных пустул. К 15—17-му дню болезни начинается образование корок, сопровождающееся сильным зудом. Состояние больного постепенно улучшается, температура нормализуется, на месте отпавших корок остаются красноватые пятна, а у людей со смуглой кожей — пятна депигментации. При глубоком поражении пигментного слоя дермы после отпадения корок образуются стойкие, обезображивающие лучистые рубцы, особенно заметные на лице. В неосложненных случаях болезнь продолжается 5—6 недель.
Легкая форма. Вариолоид характеризуется коротким течением болезни, небольшим количеством элементов, отсутствием их нагноения, наблюдался у лиц, привитых против оспы. Рубцы при вариолоиде не образуются. С отпадением корочек болезнь заканчивается. При оспе без сыпи лишь в начальном периоде наблюдаются характерные для О. н. симптомы: повышение температуры, головная боль и боль в области крестца. Болезнь продолжается 3—4 дня. Оспа без температуры: на коже и слизистых оболочках появляется скудная узелково-пузырьковая сыпь; общее состояние не нарушается. Распознавание оспы без сыпи и оспы без температуры возможно лишь в очаге инфекции. К легкой форме оспы относится аластрим (синоним: белая оспа, малая оспа), встречавшийся в странах Южной Америки и Африки. Эта форма отличается наличием сыпи белого цвета, не оставляющей рубцов.
Тяжелая форма. При оспенной пурпуре инкубационный период укорочен. Температура с первого дня болезни поднимается до 40,5°. Характерны множественные кровоизлияния в кожу, слизистые оболочки и конъюнктиву. Наблюдаются кровотечения из носа, легких, желудка, почек.
При пустулезно-геморрагической оспе инкубационный период также укорочен. Отмечается высокая температура, токсикоз. Геморрагические проявления развиваются уже в период образования папул, но особенно интенсивно — в период образования пустул, содержимое которых становится кровянистым и придает им вначале темно-коричневый, а затем черный цвет (черная оспа). В мокроте, рвотных массах, моче обнаруживается кровь. Возможно развитие геморрагической пневмонии.
Сливной оспе свойственна обильная сыпь, очень быстро распространяющаяся по всему телу, включая волосистую часть головы, лицо, слизистые оболочки верхних дыхательных путей и конъюнктиву. Пузырьки быстро превращаются в гнойнички, сливающиеся между собой. Болезнь протекает с постоянной высокой температурой, тяжелым токсикозом.
Осложнения. Наиболее часты бронхит, пневмония, абсцессы кожи и слизистых оболочек, флегмона, отит, орхит. Возможны энцефалит, энцефаломиелит, менингит, миокардит, инфекционный эндомиокардит, острый психоз. Поражение роговицы сосудистой оболочки глаза ведет к частичной или полной потере зрения.
Диагноз. При подозрении на наличие у больного О. н., основанном на клинической картине, должен быть срочно собран консилиум из ведущих специалистов. Для подтверждения диагноза пользуются лабораторными методами исследования. Для обнаружения возбудителя исследуют содержимое везикул, пустул, соскобы из папул, корочек, смывы из ротовой полости, кровь. Основной метод исследования — электронная микроскопия (см. Микроскопические методы исследования). Ценным диагностическим методом, начиная с 5—6-го дня болезни, является определение титра специфических антител с помощью реакции торможения гемагглютинации.
Лечение проводят в специально оборудованном стационаре. Специфических средств лечения нет. Особое значение придается уходу за больными, местной терапии при поражении глаз, ротовой полости, ушей и др. В случаях тяжелого течения болезни проводится интенсивная дезинтоксикационная терапия путем введения водно-электролитных и белковых растворов. Для лечения осложнений обязательно применение антибиотиков широкого спектра действия. Выздоровевших выписывают из стационара после полного отпадения корочек и чешуек.
Прогноз зависит от клинической формы болезни. При тяжелых формах исход, как правило, летальный, легкие формы заканчиваются выздоровлением.
Профилактика. Правильная и своевременная организация противоэпидемических мероприятий (Противоэпидемические мероприятия) гарантирует локализацию очага болезни. Медработники, в первую очередь участковой сети, в случае, если у больного заподозрена О. н., обязаны выполнить все мероприятия, предусмотренные для обеспечения охраны территории (см. Санитарная охрана территории) от завоза и распространения карантинных болезней (Карантинные болезни). План этих мероприятий составляется с органами здравоохранения в соответствии с конкретными условиями. Важной мерой профилактики всегда являюсь оспопрививание, предложенное англ. врачом Э. Дженнером (Е. Jenner) еще в 1796 г. — оно сохраняет свое значение как метод экстренной профилактики в случае появления этой болезни.
При возникновении О. н. больных и лиц, подозрительных на заболевание, немедленно изолируют и госпитализируют в специально оборудованный стационар (см. Изоляция инфекционных больных). Больного направляют в стационар в сопровождении медработника, при этом следует соблюдать режим, предупреждающий рассеивание инфекции. Лиц, соприкасавшихся с больным О. н. или вещами больных, изолируют для медицинского наблюдения ни 14 дней. Наряду с вакцинацией им должна быть проведена экстренная профилактика: в течение 4—6 дней внутримышечно вводят донорский противооспенный гамма-глобулин (0,5—1,0 мл на 1 кг массы тела) и назначают внутрь противовирусный препарат метисазон (взрослым — 0,6 г 2 раза в день, детям — 10 мг на 1 кг массы тела).
О каждом случае подозрения на О. н. необходимо немедленно сообщить в СЭС и отдел здравоохранения. В очаге О. н. проводят текущую и заключительную дезинфекцию (Дезинфекция).
Библиогр.: Руднев Г.П. Клиника карантинных инфекций, с. 101, М., 1972, Чалисов И.А. и Хазанов А.Т. Руководство по патологоанатомической диагностике важнейших заболеваний человека, с. 128, Л., 1980.
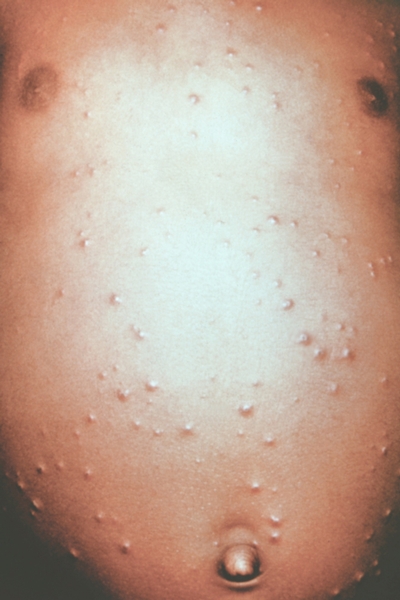
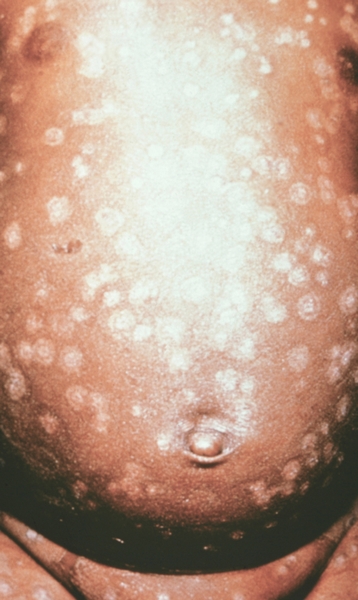
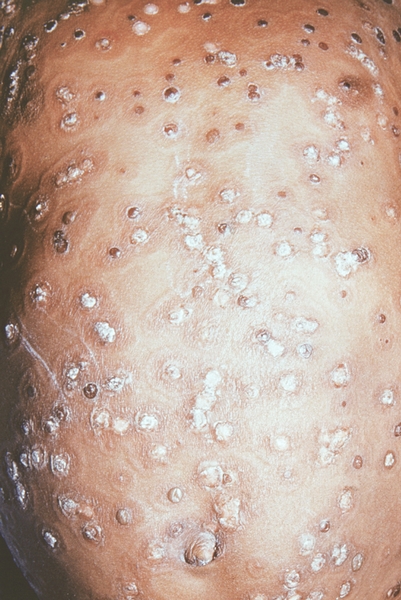
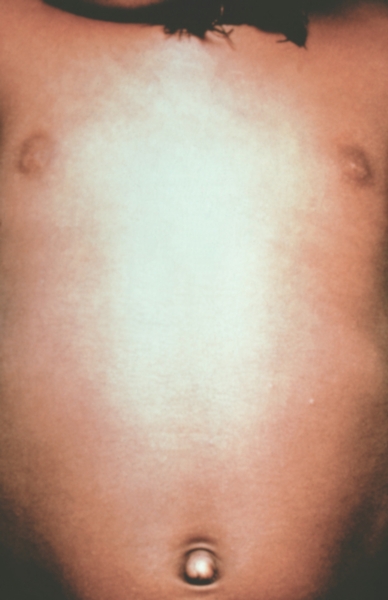
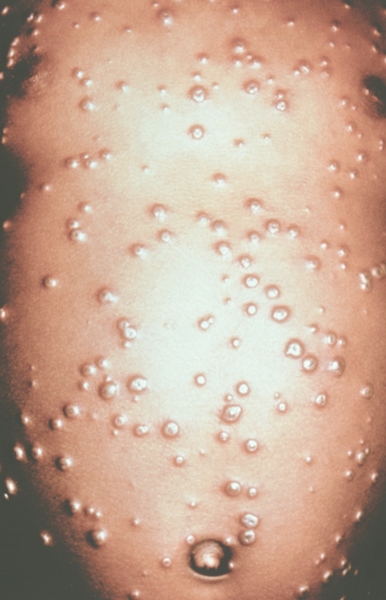
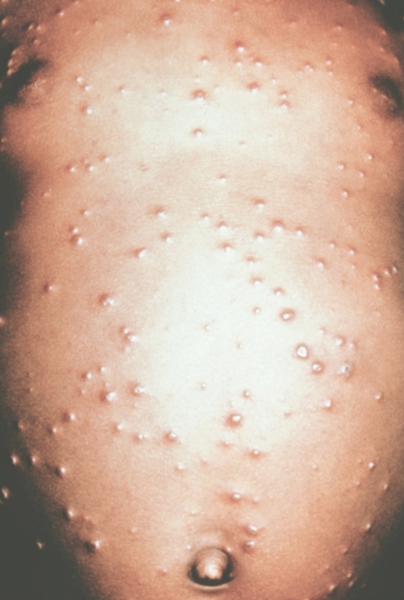
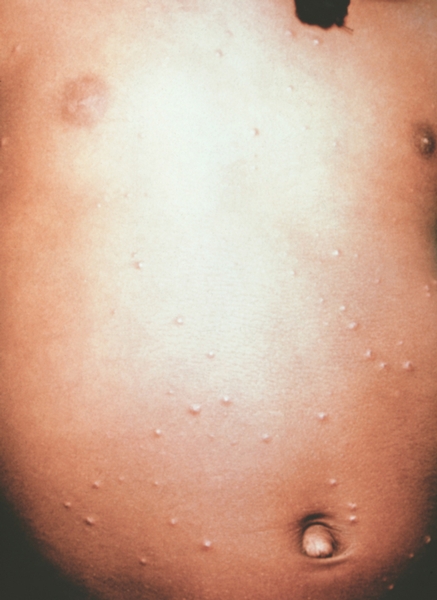
Рис. 4. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (4-й день высыпания).
Рис. 9. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустуи шелушения): шелушение (20-й день высыпания).
Рис. 8. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): образование корочек (13-й день высыпания).
Рис. 2. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (единичные папулы на 2-й день высыпания).
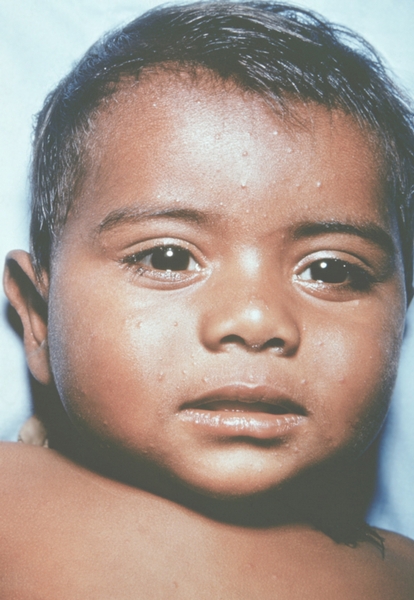
Рис. 1. Общий вид ребенка, больного натуральной оспой: пустулезная сыпь (8-й день высыпания).
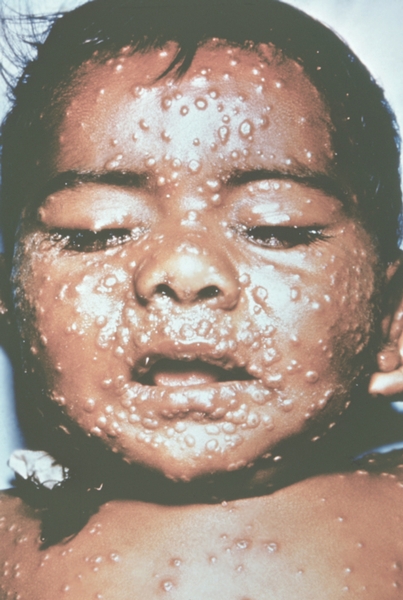
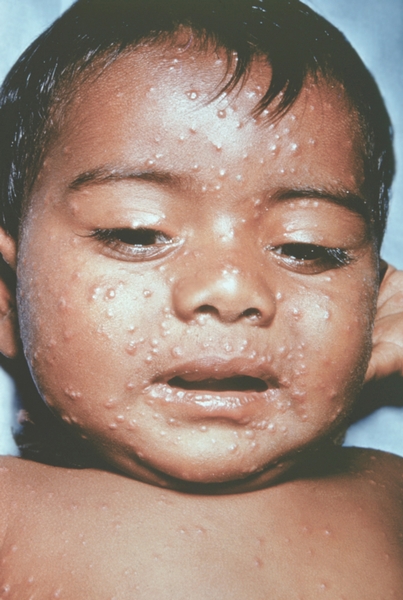
Рис. 14. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (6-й день высыпания). Фотография ВОЗ.
Рис. 13. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь с единичными пустулами (5-й день высыпания). Фотография ВОЗ.
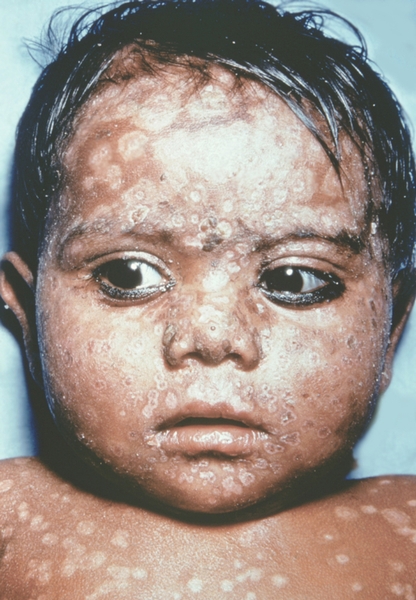
Рис. 17. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): образование корочек (13-й день высыпания). Фотография ВОЗ.
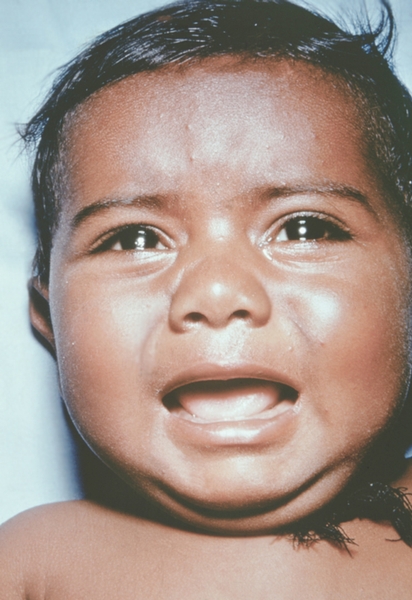
Рис. 11. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (2-й день высыпания). Фотография ВОЗ.
Рис. 6. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (7-й день высыпания).
Рис. 18. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пятна после отпадания корочек (20-й день высыпания). Фотография ВОЗ.
Рис. 16. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (8-й день высыпания). Фотография ВОЗ.
Рис. 10. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (2-й день высыпания). Фотография ВОЗ.
Рис. 5. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (5-й день высыпания).
Рис. 15. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (7-й день высыпания). Фотография ВОЗ.
Рис. 12. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (4-й день высыпания). Фотография ВОЗ.
Рис. 3. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (3-й день высыпания).
Рис. 7. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (8-й день высыпания).
источник
Доброго времени суток, уважаемые посетители сайта! Обнаружив прыщики на ладонях у своего ребенка, родители начинают паниковать и правильно, так как это высыпание может являться симптомом вирусного заболевания.
Например, ветрянка всегда проявляется в виде волдыриков, которые чешутся и лопаются, а затем покрываются корочками.
Что делать, если у ребенка вскочили прыщики на внутренней или внешней стороне ладошек? Может ли болезнь поразить ступни? Ответы кроются в статье, которую я советую прочитать каждому!
Ветрянка у ребенка зачастую проходит в легкой форме. Начинается она резко — с возрастания температуры до 38-39-и градусов. Практически одновременно с этим появляются первые прыщики. Эти высыпания развиваются особым образом:
- сначала появляются небольшие розовенькие пятнышки;
- в течение суток они становятся папулезными — превращаются в бугорки;
- затем превращаются в везикулезные — наполняются прозрачной жидкостью;
- сыпь постоянно зудит;
- новые ее элементы вскакивают на протяжении 3-5-и дней (появление волдыриков сопровождается скачками температуры);
- в итоге волдырики лопаются, а затем покрываются корочками.
Первая сыпь у деток появляется на ворсистой части головы, на животе, во рту.
Постепенно она начинает распространяться по всему телу. Бывает ли она на ладошках и ступнях? Бывает, но редко. Поэтому, если у вашего чада появились волдырики в вышеперечисленных местах, то его необходимо показать врачу.
Почему? Дело в том, что не только ветрянка проявляет себя водянистыми высыпаниями. Существует огромный ряд других вирусных недугов, для которых характерен такой же симптом. Давайте определим, какие заболевания можно перепутать с оспой и как этого не допустить.
Какие еще вирусные болезни начинаются с высыпаний на ладонях и стопах? Вот небольшой их перечень:
- Краснуха — мелкие красные пятнышки, появляющиеся в первую очередь на руках. Зачастую первые вскакивают на сгибах рук и ног, а также на внешней стороне рук.
- Корь — симптомы практически такие же, как у ветрянки, но сыпь другая. Появившись на руках, она превращается в большие красные пятна, которые постепенно соединяются в одну большую язвочку.
- Скарлатина — мельчайшая сыпь точечного типа, появляющаяся сначала на руках, особенно в складках кожи. Данный симптом сопровождается признаками ангины. Сыпь не становится водянистой через пару суток.
- Крапивница — ярко-красные припухлые высыпания, которые чешутся. Появляются они после контакта с веществом-аллергеном или приема его внутрь. Аллергеном может быть все, что угодно — шерсть животных, молочные продукты, фрукты и овощи и т.д.
- Энтеровирусная инфекция — множественные маленькие красные точки, возникающие преимущественно на внешней стороне ладони. Другие симптомы очень похожи на ветряную оспу. Эта инфекция отличается тем, что сопровождается поносом и болями в животе, а также везикулярной сыпью во рту и горле.
- Вирусная пузырчатка — дряблые волдырики с прозрачным содержимым, которые легко теряют целостность, после чего превращаются в долго не проходящие эрозии. Эрозии трескаются и кровоточат.
Если на руках или ступнях появились прыщики как на фото, то это ветрянка. Чем лечить данный вирусный недуг?
Лечение деток происходит в домашних условиях. При этом специальной терапии не требуется. Самое неприятное, это прыщики на ладошках и ступнях, так как данные участки человеческого тела практически постоянно с чем-то контактируют.
Сыпь травмировать нельзя, так как повышается риск заражения дополнительной вирусной или бактериальной инфекцией.
Заболевшему необходим постельный режим продолжительностью 6-7 дней. Высыпания, когда они появляются, нужно отмечать и дезинфицировать зеленкой. Вместо нее можно использовать жидкость розового цвета — Фукорцин. Подумайте, что вам больше нравится: зеленые или красные точечки на теле, и выбирайте.
Постельное белье и одежду необходимо часто менять. При обнаружении сыпи на руках нужно коротко подстричь ноготки, так как ими можно нечаянно травмировать волдырики.
Больной должен пить много жидкости: натуральные соки, на которые у него нет аллергии, чаи, воду. При обнаружении осложнений доктор может назначить противовирусную терапию.
Если высокая температура держится слишком долго, то целесообразным будет прием жаропонижающих препаратов.
Гигиенические процедуры тоже очень важны. Кожа должна оставаться чистой, иначе усилится зуд и произойдет инфицирование лопнувших прыщиков.
Ноги и руки при обнаружении сыпи на них нельзя мыть с мылом. Полезными для больного будут ванны с марганцем или отваром аптечных трав, например, ромашки.
Прыщи отмечаются для того, чтобы знать, когда болезнь перестанет быть заразной и опасной. Это произойдет через пять дней после того, как вскочит последний элемент сыпи. Заметить его несложно, если остальные прыщики отмечены зеленкой или розовым ее аналогом, о котором говорилось выше.
Кожа на внутренней поверхности ладошек и на ступнях заживает быстро, поэтому от волдыриков ничего не останется (ни шрамов, ни пятен). При ветрянке волдырики на вышеперечисленных участках тела проходят быстрее, чем на остальных, и появляются в небольшом количестве. Благодаря этому специфического лечения они не требуют.
Народные методы облегчения состояния больного, у которого появилась сыпь на ладонях
- Если зуд становится невыносимым, можно обработать руки некрепким раствором 3-6-процентного столового уксуса. Растворять его нужно 1:1 кипяченой водой.
- Уменьшить численность высыпаний поможет морская соль. Ванны с этим уникальным веществом успокоят раздраженный кожный покров. Для рук морская соль очень полезна. Она не только успокаивает, но и снимает зуд.
- Руки можно периодически промывать настоем лекарственных растений. Для приготовления настоя понадобятся особые травы: ромашка, шалфей, календула, тысячелетник, череда. Эти травы можно смешать, а затем залить кипятком и настоять до полного остывания.
Вот и вся информация о болезни на ладошках. Надеюсь, вам статья понравилась и помогла. Прочитанным обязательно поделитесь с знакомыми и друзьями в соц. сетях. Подписавшись на обновления, вы будете получать уведомления о новых публикациях на данном сайте. Желаю вам крепкого здоровья!
Автор статьи: Елена Смирнова (врач-дерматолог)
Дата публикации: 06-06-2016
источник
Оспа (Variola vera) – это опасное инфекционное заболевание, которое в течение тысяч лет отнимало человеческие жизни. Природные источники оспы были уничтожены в 1980 году в результате, пожалуй, наиболее масштабной кампании по иммунизации во всем мире. Образцы вируса оспы были сохранены для научно-исследовательских целей. Это привело к дискуссиям в обществе и обеспокоенности тем, что когда-либо данные образцы могут быть использованы в качестве биологического оружия.
Исход у оспы в 30% случаев являлся летальным, в прочих случаях отмечались серьезные осложнения и последствия для организма. Никакого конкретного лечения для вируса оспы не было найдено, наилучшим средством профилактики являлась вакцинация. Часть латинского названия оспы расшифровывается как «пятнистый» и связана с многочисленными пятнами, которые появляются на лице и теле инфицированного человека. Существует две клинические формы оспы: основной локализации и кожной.
Оспа основной локализации является самой тяжелой и самой распространенной формой заболевания, характеризуется обширной сыпью и высокой температурой. Кожная локализация означает, что заболевание практически не затрагивает внутренние органы, последствия для организма после перенесения такой формы заболевания минимальны.
Кроме того, оспу подразделяют на четыре типа:
- основной;
- модифицированный (этот вид встречается у людей, которые были вакцинированы от оспы);
- плоский (сливная оспа);
- геморрагический (оспенная пурпура, тяжелейшая форма заболевания с острыми симптомами крайней степени тяжести; встречается очень редко).
Последний случай оспы был зафиксирован в США в 1949 году, а последний мировой случай заболевания – в Сомали в 1977 году.
С того же времени плановая мировая вакцинация была остановлена, поскольку в ней отпала необходимость. В настоящее время образцы вируса всё еще хранятся в государственных лабораториях развитых стран с целью изучения вируса и изобретения возможных методов лечения. Однако правительства стран с вниманием относятся к вопросу безопасности хранения этих образцов. Все образцы находятся под постоянным контролем государственных служб безопасности.
Оспа вызывается вирусом натуральной оспы, который появился на земле несколько тысяч лет назад. Как правило, требуется прямой и довольно длительный контакт с больным, чтобы здоровый человек заразился. Оспа может передаваться при прямом контакте с физиологическими жидкостями организма больного человека, а также при контакте с предметами, которыми пользовался больной (белье, посуда). В редких случаях оспа распространяется в закрытых помещениях, например в тесной комнате или закрытых видах транспорта. Человек является единственным естественным хозяином вируса оспы. В медицине не было зафиксировано ни одного случая передачи оспы от животного к животному или от животного к человеку.
С момента попадания в организм вируса оспы человек не заразен. Заразным он становится лишь тогда, когда появляется первая сыпь. Однако на этапе появления сыпи больной уже чувствует себя очень плохо и не может передвигаться самостоятельно. Заразным больной может быть и на протяжении продромальной фазы (температура, лихорадка). Инфицированный человек заразен до тех пор, пока с его тела не исчезнет сыпь.
Способов защиты от оспы, кроме вакцинации, не существует. Вакцина может предотвратить заболевание, однако риск возникновения побочных эффектов слишком высок, чтобы применять вакцину для плановой иммунизации населения с низким риском заражения.
Как передается оспа натуральная?
- От человека к человеку. Такой способ передачи возможен лишь при длительном контакте, а также при прикосновении к больному голыми руками без перчаток. Нельзя допускать попадания жидкости из пузырьков (или гноя) на кожу. Именно по этой причине в средневековье и в более ранние времена врачи также заражались от больных и умирали.
- Косвенно от зараженного. В редких случаях вирус может передаваться воздушно-капельным путем, например, через систему вентиляции здания (этот вариант рассматривался службами безопасности как один из возможных террористических актов).
- Использование загрязненных предметов. При контакте с посудой или постельными принадлежностями больного. Риск такого заражения можно минимизировать очень просто – достаточно не пользоваться вещами больного человека, дезинфицировать помещение, в котором он находится и не позволять больному прикасаться к окружающим предметам без необходимости.
- Намеренное заражение или террористический акт. Вариант рассматривается как потенциально опасный, поскольку в настоящее время реальной угрозы использования вируса оспы со стороны биотеррористов не существует ни для одной страны мира.
В целом государственные программы помощи при вирусе оспы существуют и находятся в рабочем состоянии. Они предусматривают введение вакцин против оспы всем находящимся в секторе заражения.
Большинство больных, зараженных оспой, выживают. Однако наиболее тяжелые формы заболевания особенно опасны для детей и беременных женщин. Причем в отношении беременных опасность увеличивается вдвое, поскольку вирус оспы натуральной влияет также и на плод. Можно с уверенностью сказать, что ребенок, родившийся у женщины, которая перенесла оспу, будет слабее других новорожденных. Нельзя исключать возможность развития осложнений или генетических нарушений, которые обусловлены попаданием вируса в организм зародыша.
У людей, перенесших оспу, остаются заметные шрамы, особенно на лице, руках и ногах. В отдельных случаях оспа приводит к слепоте.
Ученые полагают, что если вспышка оспы случится в настоящее время, большинство врачей не смогут распознать болезнь на ранних стадиях. Это усложнит ситуацию и будет способствовать распространению вируса, поскольку даже один подтвержденный случай оспы будет иметь международное значение.
Первые симптомы оспы обычно появляются в течение 12 – 14 дней с момента заражения. Во время инкубационного периода человек выглядит здоровым, его ничего не беспокоит, и он не опасен для окружающих. После инкубационного периода происходит внезапное появление симптомов, похожих на грипп.
Основные симптомы оспы:
- лихорадка;
- общая слабость, дискомфорт;
- головная боль;
- тяжелая усталость;
- сильная боль в спине.
Сыпь и пузырьки также возникают внутри рта и носа – на слизистых оболочках. При этом пузырьки быстро становятся открытыми язвами, причиняя больному большие неудобства, поскольку с такими пузырьками во рту ему больно жевать и глотать пищу.
Лечение оспы
Лекарства от оспы не существует. В случае заражения лечение будет заключаться в облегчении симптомов и предотвращении обезвоживания. Антибиотики могут быть назначены лишь в том случае, если у больного будет развиваться кожная или легочная инфекция на фоне оспы.
Вакцина от оспы содержит живой вирус, что может привести к серьезным осложнениям в организме привитого человека. Например, не исключено появление инфекций, влияющих на сердечную мышцу или мозг. По этой причине в настоящее время ВОЗ не рекомендует проводить массовую вакцинацию до момента реальной угрозы заражения.
Если человек был вакцинирован в детстве, нельзя с точностью сказать, как долго сохранится иммунитет к заболеванию. Вполне вероятно, что новая вакцинация будет предоставлять частичный иммунитет против заболевания, способный защитить от самых серьезных его форм.
Интересные исторические факты об оспе
История оспы занимает уникальное место в медицине. Будучи одним из самых страшных заболеваний, известных человеку, она также является единственным заболеванием, уничтоженным при помощи вакцинации.
Исследователи, которые изучали мумию египетского фараона Рамзеса V (смерть наступила в 1157 г. до н.э.) зафиксировали на забальзамированных останках наличие рубцов, аналогичных рубцам, которые оставляет оспа.
Древние санскритские медицинские тексты, датируемые примерно 1500 г. до н.э., описывают заболевание, похожее на оспу, как болезнь.
По некоторым оценкам, в 20 веке количество смертей от натуральной оспы во всем мире составило более 300 миллионов человек. Последний известный случай оспы был зафиксирован в Сомали в 1977 году.
По материалам:
Mayo Foundation for Medical Education and Research,
The College of Physicians of Philadelphia, WHO,
Centers for Disease Control and Prevention
источник

Инфекция герпетической природы требует к себе особого внимания. Характерные для ветрянки высыпания могут проявиться по всему телу, а также на ладонях, ступнях и волосистой части головы, поэтому в первые дни требуется особенно тщательно отслеживать появление новых прыщиков.
В 75% случаев ветряная оспа протекает без осложнений у детей до 12 лет. Если на ступнях или ладонях появились высыпания, то необходимо определить причину. Первое, что нужно сделать – обратиться к врачу, так как сыпь может быть симптомом других заболеваний. Также пузырьки на ладонях и ступнях сами по себе являются симптомом начинающийся ветрянки.
Основные проявления заболевания:
- Температура тела повышается до 37,5-39 градусов.
- Проявляются первые высыпания на теле.
- Возникает упадок сил, усталость (интенсивность проявления зависит от тяжести заболевания).
Также нужно обратить внимание и на сами высыпания. В случае с ветрянкой они будут видоизменяться следующим образом:
- На первом этапе – небольшой размер прыщика, цвет розовый.
- В течение 24 часов на нем возникает бугорок.
- Затем появляется внутри прозрачная жидкость.
- Возникает ощущение зуда (интенсивность и продолжительность в каждом случае разная).
Температура может снижаться или повышаться. Новые высыпания возникают в течение следующих 3-5 суток с момента начала заболевания. В завершении на каждом из прыщиков образуется корочка, которая должна отпасть самостоятельно. Зеленку можно не использовать, так как для снятия неприятных симптомов врачи рекомендуют применять специальную мазь. Однако она является отличным маркером, позволяющим следить за интенсивностью новых высыпаний.
Высыпания на ладонях и стопах – явление редкое, встречается оно не у каждого пациента, поэтому люди, которые видят их у себя или своего ребенка начинают паниковать. Необходимо знать, что подобная реакция организма является нормальной для этой болезни. Также нужно помнить, что первые проявления в 95% случаев – на животе, на верхней части тела, затем на ногах и руках и только в самом конце герпесные прыщи могут появиться на ладонях или ступнях.
Консультация с врачом необходима, так как ветрянка проявляет себя водянистыми высыпаниями, которые свойственны и для многих других вирусных заболеваний. Так высыпания на ладошках могут свидетельствовать о:
| Заболевания: | Описание прыщиков: |
| Краснухе | Сыпь мелкая – на руках проявляется в первую очередь (на внешней стороне, сгибах рук и ног) |
| Кори | Сыпь крупная. Особенность – постепенно образуется одна большая язвочка |
| Скарлатине | Высыпания мелкие, наиболее обильные в складках кожи. Дополнительный симптом заболевания – ангина. Наполнение жидкостью не происходит |
| Крапивнице | Отличительная особенность сыпи – цвет ярко-красный, присутствует зуд. Появляется под воздействием аллергена, проникшего в организм |
Вызвать появление прыщиков на теле может также и энтеровирусная инфекция, которая может привлечь еще и герпетическую ангину в случае отсутствия лечения.
Если это подобное заражение вирусом произошло с вашим организмом, то тогда точки на теле будут особенно яркими. Основное место высыпания – внешняя сторона одной или двух ладоней. Дополнительный симптом ветрянки – диарея, боли в животе, присутствие высыпаний на слизистой рта и горла.
Также ветрянку можно спутать с вирусной пузырчаткой. В этом случае волдыри наполняются сразу прозрачной жидкостью, быстро лопаются, оставляя на месте себя эрозию, которая долго не проходит. Также присутствует кровоточение и постоянное возникновение новых трещин.
Чтобы не ошибиться с распознаванием ветряночной сыпи, предлагаем вам взглянуть на следующие фотографии-примеры:
Подбор терапии и профилактического воздействия определяется по результатам обследования и анализов. В 98% случаев лечение представляет собой проведение процедур и прием лекарственных препаратов в домашних условиях, если ветрянка возникла у детей до 12 лет. Специального воздействия для эффективного избавления от инфекции не потребуется.
Особенностью лечения сыпи на ладошках и ступнях является то, что очень важно оберегать ее от контакта с различными твердыми поверхностями, так как повреждать прыщики нельзя. Если же их целостность будет нарушена, повышается вероятность попадания вторичной инфекции в организм, что приведет к:
- затруднению основного лечения;
- появлению новых симптомов;
- усугублению общего состояния организма;
- снижению защитных свойств иммунной системы.
Основные этапы терапевтического воздействия с целью избавления от высыпаний на ладонях и/или ступнях:
- Пастельный режим или снижение физической активности на срок до 1 недели.
- Фиксация новых высыпаний при помощи зеленки или Фукорцина (жидкость, имеющая розовый цвет).
- Соблюдение правил личной гигиены – обязательное посещение душа (купание для малышей) 1-2 раза в день, смена нижнего и постельного белья ежедневно.
Рекомендуется коротко постричь ногти, чтобы случайно не травмировать высыпания. Для малышей предусмотрены специальные рукавички.
Дополнительный способ домашнего лечения – обильное питье. Противовирусные, антигистаминные или жаропонижающие средства используются в процессе лечения в той дозировке, которую назначит врач, поскольку каждый случай рассматривается индивидуально.
Снизить неприятное ощущение зуда поможет постоянное поддержание кожи в чистоте. Необходимо помнить о том, что вытирать тело следует аккуратно, используя мягкое полотенце.
Использовать мыло и другие средства его содержащие, если сыпь проявилась на ладонях или ступнях нельзя. В этой случае для поддержания гигиены на необходимом уровне рекомендуется использовать марганцовку или отвар ромашки.
Для эффективной профилактики и в качестве дополнительного элемента терапевтического воздействия используются народные методы лечения. Так снять сильный зуд поможет раствор, полученный путем смешивания столового уксуса (6%) с обычной питьевой водой в соотношении 1:1.
Еще один способ лечения – использование морской соли. Необходимо сделать ванночку с растворенной в теплой воде солью. На 3-5 минут нужно опустить в нее руки, после чего аккуратно вытереть кожу мягким полотенцем. В результате кожа успокаивается, а зуд исчезает.
Настои из различных лекарственных растений используются для подержания гигиены, как средство, избавляющее от загрязнения и снимающее зуд. Рекомендуется использовать отвары из:
Специалисты говорят о том, что ветрянка на ладонях может проявлять себя – в этом симптоме нет ничего необычного. Появление новых высыпаний на теле свидетельствует о том, что инфекция больше не несет опасности для окружающих. Нужно помнить, что на ладонях или ступнях прыщики при ветрянке возникают не сразу, что является дополнительным симптомом заболевания.
Высыпания на ладонях исчезают быстрее, чем на других частях тела. Если не было допущено повреждений, то шрамов и пятен после ветрянки не останется. Также общее их количество значительно ниже – обычно около 10-15 штук.
Ветрянка на ладонях проявляется не часто, поэтому важно следить за высыпаниями, так как они сигнализируют о течении болезни. В 90% случаев прыщики на этих частях возникают с задержкой на 1-2 дня. Процесс заживления проходит быстрее, но требует особого внимания, так как травмировать сыпь в этих зонах легче всего.
источник
- вирус герпеса 1 или 2 типа у вас в организме;
Перейти к тесту (1 и 2 тип ВПГ)
Перейти к тесту (Опоясывающий герпес)
Перейти к тесту (Мононуклеоз и ВЭБ)
Высыпания в виде пузырьков на верхних и нижних конечностях являются признаками одного из двух видов ветрянки: турецкой или классической герпетической.
Ветрянка на ладонях и ступнях, вызванная вирусом герпеса или энтеровирусом Коксаки, встречается преимущественно у детей.
Данные инфекции в большинстве случаев протекают легко и не требуют специфического лечения, отличить их можно по ряду других симптомов.
Везикулы на коже ладоней и подошв являются результатом патогенного действия вирусов на эпидермис. В результате формируется красное пятнышко, папула и вскоре она сменяется пузырьком с прозрачным содержимым.
Бывает ли ветрянка на ладонях, зависит от причин, общая картина высыпаний имеет отличия.
Ветряночные везикулы образуются на коже при заражении одним из двух видов вирусов: герпес Варицелла-зостер (ВГЧ 3 типа), энтеровирус (Коксаки).
Данные патогены относятся к различным семействам, но клинические проявления во многом совпадают. Вирус герпеса 3 типа вызывает ветряную оспу, а энтеровирус – турецкую ветрянку.
Инфекции традиционно считаются детскими. Прослойка взрослого населения инфицирована и практически невосприимчива, а дети переносят заболевание чаще всего в дошкольный и ранний школьный период.
С энтеровирусами организм ребенка встречается до 2-3 лет, с герпесом 3 типа – до 13 лет.
Ветрянка на ладонях и ступнях при вирусе герпеса 3 типа встречается очень редко, при энтеровирусной инфекции является специфичным признаком и основным симптомом заболевания.
Вирус герпеса 3 типа передается воздушно-капельным путем, высокие уровни заболеваемости отмечаются в холодное время года.
Энтеровирусы напротив проявляют особую активность в жаркий период, а передаются водным, пищевым и бытовым путями.
Заболевание имеет довольно длительный инкубационный период – до 21 дня от момента контакта с больным ветряной оспой или опоясывающим лишаем.
Как правило, инфекция начинается остро без продромального периода. У больного поднимается температура до 37-38°C, реже – до 39-40°C, на первый или второй день заболевания появляется сыпь.
Элементы высыпаний представлены красными пятнышками, который быстро приподнимаются над поверхностью кожи, превращаясь в папулы и пузырьки.
Везикулы имеют прозрачное содержимое, которое очень быстро становится мутным. Экссудат пузырьков всасывается, покрышка подсыхает и формируются корочки.
Пузырьки появляются каждые 2-4 дня на протяжении 1-1,5 недель. В ответ на новые высыпания поднимается температура.
Для отличия ветрянки от других инфекций важно знать последовательность и места появления везикул. Характерно:
- появление сыпи начинается с лица и волосистой части головы чаще всего, а также пузырьки появляются на туловище и конечностях, постепенно вовлекаются в процесс слизистые оболочки полости рта и половых органов;
- на ладонях и ступнях ветряночные пузырьки появляются очень редко;
- на одном участке кожи присутствуют и папулы, и пузырьки, и корочки за счет толчкообразного появления сыпи;
- внешний вид везикул: мелкие элементы однокамерные, на покрасневшем основании, присутствует ободок;
- характерен зуд.
Ветрянка не может локализоваться только на ногах и на руках, в процесс обязательно вовлекаются кожные покровы лица, головы.
Вирус Коксаки вызывает разнообразную клиническую картину при инфицировании, часто протекает под маской ОРВИ и не диагностируется.
Инфекция, которая инициируется вирусом Коксаки А протекает по типу «рука-нога-рот», проявляясь в виде герпангины, сыпи на туловище и конечностях. Как и ветряная оспа, турецкая ветрянка только на руках и ногах не проявляется.
В инфекционный процесс вовлекаются и другие органы, системы. В зависимости от состояния иммунитета, поражаются головной мозг и оболочки, печень, легкие, кишечник, сердце, почки.
Зачастую инфекцию называют летним гриппом, а за высокие уровни заболеваемости в странах с теплым климатом и схожесть с ветряной оспой – турецкой ветрянкой.
Для энтеровирусной инфекции не характерен длительный инкубационный период. Болезнь начинается остро, бурно развиваются симптомы интоксикации, нарастает головная боль, озноб, температура достигает отметки в 39-40°C.
Горло краснеет, миндалины увеличиваются, задняя стенка глотки становится зернистой. Очень часто отмечаются тошнота и рвота, жидкий стул.
Лихорадка длится несколько суток и выматывает ребенка. Нередко инфекция имеет двухволновое течение.
Сыпь описывается следующим:
- сыпь появляется в первые дни болезни и одномоментно без подсыпаний;
- внешний вид: бледно-розовые пятна трансформируются на 2-3 день в мелкие пузырьки, окруженные красным ободком;
- пузырьки лопаются;
- кожа становится сухой и очень сильно шелушится, облазит;
- локализуется на лице, вокруг рта, на голове;
- на ладошках и ступнях ребенка ветряночная сыпь присутствует обязательно;
- ягодицы, пах и туловище поражаются сыпью;
- присутствует зуд.
При турецкой ветрянке в процесс вовлекаются и ногти, которые расслаиваются и ломаются. Такой признак развивается через 2-6 недель и более после сыпи на ладонях и ступнях. Ногти могут полностью облазить, но вскоре пластина восстанавливается.
Многих родителей волнует, может ли ветрянка быть только на ногах? Вирусная инфекция обязательно поражает несколько анатомических областей: руки, ноги, участки кожи на туловище.
Пузырьки на коже рук и стоп могут свидетельствовать о различных инфекционных и неинфекционных заболеваниях. Поражение сыпью ладоней и стоп может являться следствием других болезней:
- вирус простого герпеса;
- аллергический дерматит;
- лекарственная аллергия;
- риккетсиоз;
- укусы насекомых.
Герпес кистей рук встречается нечасто, при этом стопы не поражаются. Дополнительно присутствуют высыпания на местах рецидива простого герпеса: губы, полость рта, крылья носа.
Аллергический дерматит и лекарственная аллергия подразумевают предварительный контакт с аллергеном, кроме того, температура тела не повышается.
Оспенновидный риккетсиоз является природно-очаговым заболеванием, инфекцией, которая передается от животных. Помимо лихорадки и высыпаний на конечностях, присутствуют поражение внутренних органов.
Укусы насекомых чаще всего присутствуют в определенных местах, которые открыты для насекомых и легкодоступны. Температура не повышается, сыпь на имеет тенденции к распространению по телу.
Любые высыпания на ладонях и ступнях требуют обращения за медицинской помощью, самолечение должно исключаться.
Для проведения диагностики проводится анализ крови на антитела к вирусу герпеса 3 типа. Коксаки обнаруживают в кале, положительные результаты на антиген энтеровируса подтверждают диагноз.
источник
Оспа — очень заразная болезнь, вызываемая вирусом оспы — ортопоксвирусом.
В 30% случаев наблюдается летальный исход. Очаги инфекции были уничтожены. Главное беспокойство вызывает опасность биотерроризма. Развиваются серьезные общеинфекционные симптомы и характерная пустулезная сыпь. Лечение патогенетическое, проводится избирательно. Профилактика включает прививку, которая из-за риска осложнений проводится избирательно.
С 1977 г. в мире не было зарегистрировано ни одного случая оспы вследствие принятой во всём мире вакцинации. В 1980 г. ВОЗ рекомендовала прекращение обычной прививки от оспы. Плановая вакцинация в США прекратилась в 1972 г. Поскольку человек — единственный естественный хозяин вируса оспы, и вирус не может выжить более >2 дней в окружающей среде, ВОЗ объявила натуральную оспу уничтоженной. Беспокойство вызывает вероятность биотеррора посредством использования вируса оспы из сохраненных лабораторных материалов или даже искусственно созданного вируса, что увеличивает шансы повторения эпидемий.
Характеризуется выраженной интоксикацией, лихорадкой, своеобразной экзантемой и энантемой. Заболевание имеет склонность к пандемическому распространению.
Опасны трупы, одежда и другие предметы больного. Может быть передача инфекции через вторых и третьих лиц.
После заболевания иммунитет прочный, но не на всю жизнь. У привитых иммунитет до 5 лет, иногда до 10.
Вирус находится в везикулах, пустулах и на слизистой дыхательных путей. Длительно сохраняется в корочках. В замороженном виде и лиофилизированном виде сохраняется годами.
Вирус попадает через слизистую и поврежденную кожу в лимфоузлы. Там он депонируется в клетки кожи и слизистую дыхательных путей, размножается, появляются отек, воспаление, которые приводят к экзантеме и энантеме. Развивается гематогенная диссеминация вируса, интоксикация и поражение печени, почек, селезенки.
Существует по крайней мере 2 вида вируса оспы:
- Variola major (классическая оспа) — более вирулентный вид.
- Variola minor (аластрим) — менее вирулентный вид.
Загрязненная одежда или постельное белье могут также передать инфекцию. Инфекция наиболее заразна в течение первых 7-10 дней после того, как появляется сыпь. Как только на поражениях кожи формируется корочка, риск заражения снижается.
Процент заболеваемости высокий, до 85% у непривитых людей, инфекция может вызвать 4-10 вторичных случаев от каждого первичного. Однако инфекция имеет тенденцию распространяться медленно и главным образом в рамках близких контактов.
Вирус попадает в ротоглоточную или респираторную слизистую оболочку и размножается в лимфоузлах, вызывая последующую виремию. Со временем он локализуется в малых кровеносных сосудах дермы и ротоглоточной слизистой оболочке. Другие органы редко клинически поражаются, за исключением ЦНС (возможен энцефалит). Может развиться вторичная бактериальная инфекция.
Клиника может быть разнообразна.
Классическая форма — рассеянная, среднетяжелая. Начало острое, озноб, повышение температуры. Боли в пояснице, крестце. Головная боль, рвота, жажда. На 2-3-и сутки появляется мелкая папулезная сыпь на лице, конечностях. На голове, за ушами появляются типичные оспины. Энантема появляется на слизистой на 4-5-й день. С 6-8-го дня происходит нагноение везикул, повышается температура, нарушается сознание, бред, возбуждение, мучительный зуд. Через 1,5-2 недели — обратное развитие сыпи, снижается температура, интоксикация. На 2-3-й день болезни появляется оспенная пурпура, или геморрагическая сыпь, происходят кровоизлияния в кожу, слизистую, под конъюнктиву. Резко выражена интоксикация, температура до 42 °С.
Для пустулезно-геморрагической черной оспы характерно повышение температуры, интоксикации, геморрагии. На 8-10-й день появляются пустулы, которые приобретают черный цвет.
При сливной оспе оспины образуют пузырьки с гноем, появляются корки, скованность при движениях, температура 40 °С.
Вариолоид — оспа у вакцинированных, протекает легко, нет пустул.
Кожа при классической форме сухая, лицо и конъюнктивы красные. Сыпь на лице, голове, на слизистой щек, глотки, лбу, висках, лице, руках, туловище, ногах, даже на подошвах и ладонях. Сыпь на выпуклых местах туловища. Подмышечные впадины и околопупочная область никогда не подвергаются высыпаниям. Сначала везикула розовая с красным венчиком, с серозной или геморрагической жидкостью, с пупкообразным вдавлением в центре, многокамерная, затем пустула, корка, рубец. Пустулы появляются с лица, поэтапно. Энантема на мягком нёбе, носоглотке, реже в носу, на конъюнктиве — вызывает мучительную боль. Может быть ларингит, фарингит. Слизистые гиперемированные, отечные. Лимфоузлы шеи увеличены, слегка болезненны. При высыпании на слизистой голосовых связок, бронхах появляется охриплость голоса, могут быть бронхиты и пневмонии. Тахикардия, снижение АД. Язык сухой, увеличен — затруднено дыхание через рот. Нарушение сна, потеря сознания, бред, возбуждение, судороги.
У Variola major 10-12-дневный инкубационный период (диапазон 7-17 дней), сопровождаемый 2-3-дневным продромальным периодом с лихорадкой, головной болью, болью в пояснице и сильным недомоганием. Иногда появляется сильная боль в животе и рвота. После продромального периода развивается пятнисто-папулезная сыпь на ротоглоточной слизистой оболочке, лице и руках, затем она быстро распространяется по телу и ногам. Поражения ротоглоточной области быстро превращаются в язвы. После 1 или 2 дней кожные поражения становятся везикулярными, затем появляются пустулы. Пустулы на лице и конечностях более плотные, чем на туловище, могут появиться и на ладонях. Пустулы круглые и тугие, кажутся глубокими. Поражения кожи при натуральной оспе, в отличие от таковых при ветряной оспе, находятся все на одной и той же стадии развития на данном участке тела. После 8 или 9 дней пустулы покрываются корочкой. Типичны тяжелые остаточные шрамы. Смертность составляет около 30%, из-за выраженной воспалительной реакции и отказа многих органов.
Приблизительно у 5-10% людей натуральная оспа переходит либо в геморрагическую разновидность, либо в злокачественный вариант. Геморрагическая форма более редка и имеет более короткий и более интенсивный продромальный период, сопровождаемый генерализованной эритемой и кровоизлияниями кожи и слизистой оболочки. В течение 5 или 6 дней эта форма завершается смертью. У злокачественной формы похожее, тяжелое начало, сопровождаемое развитием сливающихся, ровных поражений кожи без пустул. У редко остающихся в живых эпидерма часто шелушится.
Variola minor имеет похожие симптомы, но намного менее тяжелые, с менее экстенсивной сыпью. Уровень смертности 38 °С или другой симптом болезни, следует соблюдать домашнюю изоляцию.
Вакцина против оспы — живой вирус коровьей оспы, который связан с оспой и обеспечивает перекрестный иммунитет. Прививку делают бифуркационной иглой, которую опускают в подготовленную вакцину. Иглу быстро вводят 15 раз в участок приблизительно 5 мм в диаметре и с достаточной силой, чтобы вызвать кровотечение. Место прививки закрывается во избежание распространения вируса вакцины на другие части тела или на других людей. Лихорадка, недомогание и миалгии распространены неделю после прививки. Успешность прививки проявляется развитием пустулы приблизительно на 7-й день. Ревакцинация может спровоцировать только папулу, окруженную эритемой, которая достигает максимума между 3 и 7 днями. Люди без таких признаков успешной прививки должны быть привиты еще одной дозой вакцины.
Пока нет вспышки инфекции среди населения, прививка в целях профилактики рекомендуется только людям с высоким риском подверженности вирусу (например, персонал лаборатории).
Осложнения вакцинации. Факторы риска осложнений включают экстенсивные заболевания кожи (особенно экзема), иммуносупрессорные болезни или терапию, воспаление глаз и беременность. Широкое распространение прививки не рекомендуется из-за риска осложнений. Тяжелые осложнения случаются приблизительно у 1 из 10 000 пациентов после первой (основной) прививки и включают:
- Поствакцинальный энцефалит.
- Прогрессирующая вакцинальная болезнь.
- Вакцинальная экзема.
- Генерализованная вакцинальная болезнь.
- Миокардит и/или перикардит.
- Неинфекционная сыпь.
Поствакцинальный энцефалит случается приблизительно у 1 из 300 000 реципиентов базовой прививки, как правило, через 8-15 дней после ревакцинации.
Прогрессирующая вакцинальная болезнь приводит к незаживающим вакцинальным (везикулярным) поражениям кожи, которые распространяются по прилегающим участкам кожи и в конечном счете на другие области кожи, кости и внутренние органы. Прогрессирующая вакцинальная болезнь может наступить после основной прививки или ревакцинации, но почти всегда у пациентов с сопутствующим дефектом клеточно-опосредованного иммунитета; может быть смертельной.
Вакцинальная экзема приводит к вакцинальным поражениям кожи, появляющимся на областях активной или даже пролеченной экземы.
Генерализованная вакцинальная болезнь — результат гемопатогенного распространения вируса, приводит к вакцинальным поражениям во многих местах; обычно легкая форма. Если есть непреднамеренное поражение глаз вирусом, изредка встречается вакцинальный кератит.
Некоторые тяжелые вакцинальные осложнения лечатся вакцинальным иммуноглобулином (VIG); было зарегистрировано, что один случай вакцинальной экземы был успешно вылечен VIG, цидофовиром и ST-246. В прошлом пациентам из группы риска, которым нужно было проводить прививку из-за воздействия вируса, одновременно давали VIG, чтобы попробовать предотвратить осложнения. Эффективность этой практики неизвестна, и Центр контроля заболеваний не рекомендует данные мероприятия. VIG доступен только в Центре.
Экстренная профилактика. Прививка может предотвратить или значительно уменьшить тяжесть болезни и рекомендуется для членов семьи больного оспой и близко с ним контактировавших. Раннее вмешательство является самым эффективным, а лучших результатов можно достичь в период до 4 дней после контакта с больным.
источник