Здравствуйте, дорогие посетители дерматологического сайта! Ветрянка — это вирусная инфекция генерализованного типа. Она может снижать сопротивляемость иммунной системы к болезнетворным бактериальным микроорганизмам.
Из-за этого ангина при данном заболевании — вполне реальное явление. Но это касается только бактериальной. Существует еще и «герпетическая» болезнь горла, которую часто путают с оспой, но ее при оспе быть не может.
Давайте определим, как отличить ангину (вирусную и бактериальную) от оспы?. Прочитав статью, вы узнаете много нового.
Все мы знаем, как начинается оспа:
- повышение температуры;
- слабость и общее недомогание;
- появление на кожном покрове характерной сыпи.
В ходе развития вирусной болезни иммунная система ослабевает, так как направляет все силы на борьбу с вирусом-возбудителем. Она всегда развивается шустро и резко дает симптомы. По первым симптомам отличить ее от ангины очень сложно.
Почему? Дело в том, что заболевание миндалин тоже начинается с температуры и общего недомогания. Болеющий будет жаловаться на боль в гортани, которая, в свою очередь, покраснеет и воспалится.
При ветрянке сыпь тоже часто появляется на слизистых гортани и ротовой полости. А как отличить два заболевания?
Прыщи при оспе появляется вместе с повышением температуры. Следовательно, если у ребенка повысилась резко температура до 38-39-и градусов, то нужно искать красные прыщики на коже и слизистых.
К слову, в первую очередь сыпь появится в ротовой полости и гортани, так как именно через дыхательные пути вирус попадает в организм. Атакуя слизистую, он воспаляет ее, из-за чего появляется кашель, боль в горле, повышение температуры.
Если на протяжении трех-шести дней после повышения температуры тело больного покрылось характерной сыпью (сначала ее немного, но постепенно количество прыщей увеличивается), то вы столкнулись с классическим вирусным заболеванием, которое крайне редко протекает без прыщиков по всему телу.
А вот если этого не произошло, а горло продолжает болеть, то можно заподозрить болезнь миндалин.
Если на миндалинах начинает образовываться гной, то у больного ребенка или у взрослого классическая бактериальная ангина. Этот недуг вполне может сопровождать оспу Varicella Zoster.
Лечить бактериальное заболевание нужно так:
- Часто полоскать антибактериальными и антисептическими растворами. В домашних условиях можно приготовить ромашковый или шалфейный отвары.
- Обрабатывать (брызгать или мазать) миндалины аптечными антисептиками. В современное время они представлены в широком ассортименте.
- Соблюдать постельный лежачий режим, пить больше воды.
Но иногда гной не появляется. Вместо него небо и гортань покрывается мелкой красной точечной сыпью, которая постепенно превращается в волдырики. Одновременно с этим прыщики на коже не вскакивают.
Этот недуг называется «герпетической» ангиной. Как понять, ветрянка или другая болезнь, в подобном случае?
Провокатором «герпетической» болезни горла является вредоносный микроорганизм Коксаки (есть и различные другие, но их с ветрянкой перепутать невозможно). Между возбудителями оспы и такого недуга практически нет ничего общего.
«Герпетической» ангину именуют из-за того, что проявляется она так же, как ветрянка: волдыриками на слизистых. Но, на самом деле, Коксаки не является герпесным вирусом.
Так как Коксаки не имеет ничего общего с вирусом Varicella Zoster, то неправильным будет утверждать, что одной болезнью можно заразиться от больного другой. Таким образом, сыпь после ангины развиться у болеющего не может.
А вот одновременно с ней теоретически может протекать. Но для этого нужно заразиться этими недугами одновременно или поочередно, что случается крайне редко.
Чаще всего «герпетическую» болезнь горлышка путают с ветряной оспой. Чтобы не допустить эту ошибку, нужно уметь отличать одну болезнь от второй.
Отличить проще всего по внешним признакам. Для «герпетической» ангины свойственны:
- покраснение глоточного кольца и задней стенки гортани;
- отсутствие гноя;
- мельчайшие красные пузырьки, вскакивающие на поверхности неба, миндалин, язычка.
Симптомы вышеописанного заболевания у детей и взрослых одинаковы. Но, самое интересное, что у взрослых они меньше выражены. Как известно, при оспе все происходит наоборот: взрослые переносят болезнь тяжелее. Вот еще одна отличительная черта.
«Герпетический» недуг гортани не может перерасти в хронический и длиться месяцами. Его продолжительность — пять дней в среднем. Продолжительность острого периода — три дня.
Лечить заболевание, а значит, бороться с вирусом-провокатором, нечем. Такого лекарства еще просто не изобрели.
К слову, против вируса-провокатора конкретных медикаментов пока тоже не придумали. Организм должен справиться самостоятельно и выработать к нему иммунную защиту.
Ангина «герпетического» типа, спровоцированная Коксаки, пройдет без лечения так же быстро, что и с ним. Поэтому принимать медикаменты при ней бесполезно.
Состояние болеющего можно только облегчить с помощью этих советов:
- давать ему побольше жидкости, так как это улучшит терморегуляцию, после чего у него не будет скакать температура;
- почаще проветривать и убирать помещение, в котором болеющий находится большую часть времени;
- одеть и укутать болеющего так, чтобы он постоянно чувствовал себя в тепле;
- ограничить физические нагрузки (прогуливаться на свежем воздухе при этом можно);
- не заставлять есть, если болеющий того не желает (вирусная болезнь сильно перегружает печень, а дополнительные нагрузки пищей могут усугубить ситуацию).
Вот и вся информация о ветряной оспе и ангине, которая может развиться вместе с ней или вместо нее. Надеюсь, статья получилась интересной и познавательной. Если это так, то поделитесь прочитанным с друзьями и подпишитесь на обновления сайта. До новых встреч!
Автор статьи: Анна Дербенева (врач-дерматолог)
Дата публикации: 09-06-2016
источник
Ветряная оспа, или ветрянка – инфекция знакомая всем. Большинство столкнулись с нею в детстве, но иногда она встречается и у взрослых. Главный признак заболевания – обильная сыпь на коже, напоминающая, маленькие пузырьки с жидкостью.
А почему болит горло при ветрянке? Характерный ли это симптом для болезни или он говорит о развитии осложнений? И, наконец, как справиться с неприятными ощущениями в ротоглотке: подробно в нашем обзоре и видео материалах.
Возбудителем ветряной оспы является одна из разновидностей вируса герпеса – V. Herpes zoster.
Попадая в организм, он поселяется в корешках спинного мозга и провоцирует развитие характерной клинической картины:
- общие симптомы интоксикации (повышение температуры, слабость, ломота во всем теле, головная боль);
- сыпь на коже и слизистых оболочках: каждый элемент сыпи представлен везикулой – небольшим волдырем, который через несколько дней вскрывается, обнажая эрозированную ткань.
Обратите внимание! Легче переносят ветрянку дети в возрасте 2-6 лет. Чем старше пациент, тем более выражены у него общие признаки инфекции. Особенно тяжело болезнь протекает у взрослых.
Так как чаще всего входными воротами инфекции являются верхние дыхательные пути, несколько пузырьков образуются и на слизистой глотки. Они лопаются, на их месте формируются язвочки и эрозии, которые и вызывают болезненные ощущения. То, болит ли при ветрянке горло или нет, зависит не только от степени тяжести инфекции, но и от количества образовавшихся везикул на слизистой ротоглотки.
Как правило, сыпь появляется не сразу, а на 2-3 день от начала заболевания. До этого момента неприятные ощущения в ротоглотке не характерны, и на первый план выходят общие симптомы интоксикации: резкое повышение температуры тела до 39-40 °С, слабость, отказ от еды и игр. Если горло болит при ветрянке еще до появления сыпи, скорее всего это признак сопутствующего вирусного фарингита или тонзиллита.
Обычно неприятные ощущения появляются на 1-2 день от начала высыпаний. Они проявляются болью при глотании и приеме пищи, сухостью, чувством першения, царапанья, щекотки в глотке. Отечное, красное горло при ветрянке тяжелой степени у ребенка или взрослого может стать причиной нарушения сна и полного отказа от еды.
Диагностика заболевания обычно не вызывает трудностей. Обязательно расскажите врачу обо всех жалобах: как высоко поднимается температура, как долго продолжаются высыпания, болит ли горло: при ветрянке важно знать все нюансы течения заболевания.
При осмотре специалист может заметить не только гиперемию и отек слизистой, но и сформированные везикулы, а также эрозии, покрытые налетом фибрина, расположенные на месте уже лопнувших пузырьков. Чем больше эрозий, тем тяжелее будет протекать ветрянка: горло болит у большинства пациентов до тех пор, пока все язвочки не покроются свежим эпителием.
К сожалению, быстрого метода лечения ветряной оспы на сегодняшний день не существует. Специалистами со всего мира ведется выжидательная тактика, направленная на облегчение симптомов болезни и уменьшение интоксикации.
В тяжелых случаях показано назначение противовирусных средств, чтобы помочь организму бороться с инфекцией. Ниже представлена подробная инструкция комплексного лечения заболевания.
Снять признаки интоксикации и значительно облегчить состояние поможет соблюдение несложных правил:
- Постельный режим. Сон и отдых крайне важны в борьбе с инфекцией, особенно, если у пациента высокая температура.
- Создание оптимальных условий в комнате больного: соблюдение чистоты (ежедневная влажная уборка), оптимальной температуры (18-22 °С) и влажности (60-65%).
- Эпидемиологическая безопасность. Так как ветрянка – крайне заразное заболевание, необходимо исключить контакт заболевшего со здоровыми лицами. На время болезни запрещено посещать детский сад, школу, ВУЗ.
Работающим лицам на все время лечения предоставляется больничный лист. Избегайте посещения мест скопления людей, пока не прекратят появляться новые высыпания.
- Обильное теплое питье не только поможет смягчить больное горло, но и вывести из организма вредные токсины. Предпочтительно пить подогретую минеральную воду без газа (с преобладанием щелочей — Ессентуки 4, 17, Боржоми), чай с медом и долькой лимона, фруктовые компоты и ягодные морсы.
- Щадящая диета с исключением не весь период заболевания слишком грубой, острой или кислой пищи. Все блюда должны иметь жидкую или полужидкую консистенцию (овощные супы, пюре, нежирные бульоны), а также быть комфортной температуры (не слишком горячие, но и не холодные).
При ветряной оспе легкой и средней степени тяжести противовирусные препараты не назначаются: справедливо считается, что организм может справиться с инфекцией и без дополнительной помощи. Если же заболевание протекает тяжело, рекомендовано назначение одного из современных противовирусных средств.
Таблица: Противовирусные средства, используемые при ветряной оспе:
| Название | Особенности | Средняя цена |
| Ацикловир | непосредственно разрушает вирус герпеса и снижает вирусную нагрузку на организм; сокращает период острых клинических проявлений болезни до 2-4 дней. | 60 р. |
| Фармцикловир (Фамвир) | имеет высокую эффективность против вируса герпеса; имеет широкий спектр противопоказаний, используется для лечения взрослых. | 1400 р. |
| Ганцикловир (Цимевен) | Препарат обладает специфическим действием, поэтому назначается при ветрянке редко. | 1600 р. |
Обратите внимание! Большинство противовирусных средств противопоказано детям младше 2 лет.
Чтобы повысить сопротивляемость организма к действию вируса, и сократить продолжительность заболевания врач может назначить препараты из группы редукторов интерферона (иммуностимуляторов):
- Виферон – популярное средство. Для лечения ветрянки эффективно в форме ректальных свечей. Может использоваться для лечения детей, в том числе новорожденных, а также беременных и кормящих женщин.
- Кипферон – препарат с высокой эффективностью, используемый для лечения детей старше 2 лет.
- Циклоферон – современный представитель группы индикаторов интерферона. При ветрянке назначается в таблетках.
Разобравшись, может ли болеть горло при ветрянке, необходимо выяснить, как быстрее победить этот симптом.
Чтобы облегчить першение, зуд, боль и другие неприятные ощущения в ротоглотке, используются следующие методы лечения:
- полоскания горла:
- солевыми растворами: простейший можно приготовить своими руками, растворив по чайной ложке соли и соды в стакане воды;
- отварами трав (ромашка, шалфей);
- растворами антисептиков (Хлорофиллипт, Мирамистин, Хлоргексидин).
- обработка вскрывшихся пузырьков гелем Виферон: все хорошо знают, что высыпания на коже нужно мазать зелёнкой, а вот пузырьки на слизистой рекомендуют обрабатывать этим препаратом (на фото).
Выше мы рассмотрели, почему при ветрянке болит горло, и как с этим симптомом справиться. Важно, чтобы лечение было комплексным и назначено лечащим врачом: подбор средств осуществляется не только в зависимости от тяжести заболевания, но и от сопутствующих заболеваний и индивидуальных особенностей организма. При грамотной терапии боль в горле при ветрянке проходит за 5-7 дней.
источник
Слизистая оболочка ротовой полости находится в постоянном контакте с патогенными микроорганизмами, находящимися в пище, воде или воздухе.
Ослабленная иммунная система позволяет болезнетворным микробам размножаться, что приводит к началу заболевания.
Волдыри на языке могут указывать на инфицирование ротовой полости или на другую болезнь. Какие заболевания вызывают подобные симптомы и к кому обратиться за помощью и лечением, читайте в данном материале.
Состояние ротовой полости можно определить по цвету и внешнему виду языка. Здоровый язык бледно-розового цвета, без трещин и новообразований.
Появление белого (желтого) налета, наростов на кончике и корне языка, кровотечение, оголение десен указывает на болезнь слизистой оболочки рта, горла, ЖКТ, печени, начало онкозаболевания и пр.
Причина появления волдырей на языке при ожоге — контакт с горячей пищей или напитками во время еды.
Ожоги классифицируются по 3 степеням тяжести:
- Поражение верхних слоев. Симптомы: пузырьки (белые, красные) болят в обожжённом месте, покраснение, опухоль. Обжегшись едой, прополощите рот антисептиком, для обеззараживания поврежденной слизистой оболочки.
- Поражение внутренних тканей. Симптомы: появление волдырей, опухоль, покраснение. Оказавшись в такой ситуации, обратитесь к врачу для получения медицинской помощи.
Симптомы 3 степени — глубокое поражение тканей, почернение, свидетельствуют о травматическом ожоге, что возможно при несчётных случаях, пожарах и пр. Лечение ожогов 3 степени требует срочной медицинской помощи и продолжительного лечения в стационаре.
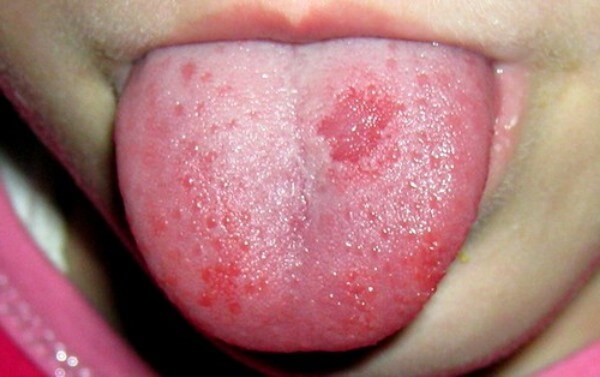
Герпес инфекционная болезнь, сопутствующая ОРЗ, ОРВИ, фарингитам и ангинам. Заболевание проявляется в виде мелких, наполненных жидкостью пузырьков на губах, поверхности языка и сопровождается болевыми ощущениями.
Оральный герпес вызывает одноименный вирус, имеющийся у большинства людей.
Инфекция проникает в организм:
- воздушно-капельным путем, при контакте с носителем;
- при пользовании общими предметами, посудой, одеждой;
- при переливании крови.
Также герпес передается во время беременности, от матери ребенку.
Активизацию герпеса вызывает:
- ослабление организма при простудных-инфекционных заболеваниях;
- стрессовые ситуации;
- физическое истощение;
- продолжительное пребывание на холоде или жаре;
- авитаминоз;
- гормональные выбросы;
- физические увечья.
Симптомы герпеса:
- жжение на языке;
- общая слабость;
- повышение температуры до 37.5;
- тошнота.
При достаточной сопротивляемости организма, заболевание протекает в легкой форме: пузырьки лопаются и заживают через 7-8 дней.
При осложнениях наблюдается:
- обильное слюнообразование;
- повышение температуры до 39-40 градусов;
- боль в мышцах.
Новообразования распространяются по поверхности головы, лица. Возможно поражение слизистой оболочки глаз.
Герпес лечат полосканиями: антисептиками, травяными отварами. Пораженные места смазывают мазями и гелями, содержащими ацикловир, и принимают поливитамины для укрепления иммунной системы.
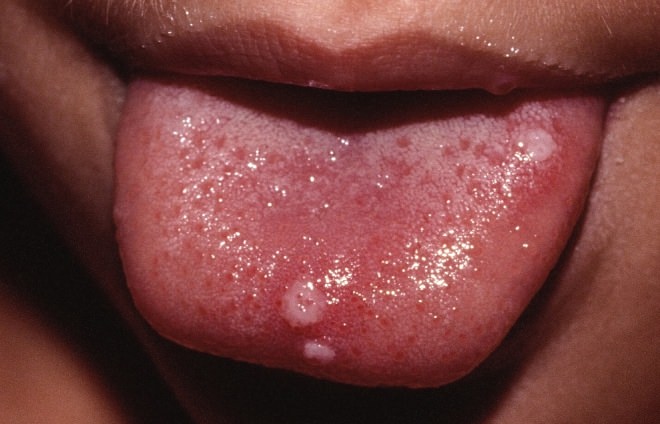
Атопический дерматит ( атопическая экзема) — наследственное иммунное заболевание поверхности кожи, обусловленное генетической предрасположенностью к аллергиям, и функциональным иммунодефицитом.
Кроме полости рта, дерматит поражает:
- кожу лица;
- шею;
- грудь;
- локтевые и коленные сгибы.
Болезнь трудноизлечима. Первые признаки дерматита появляются в младенческом возрасте. Со временем явные симптомы ослабевают. Для болезни характерны летние ремиссии и зимние рецидивы.
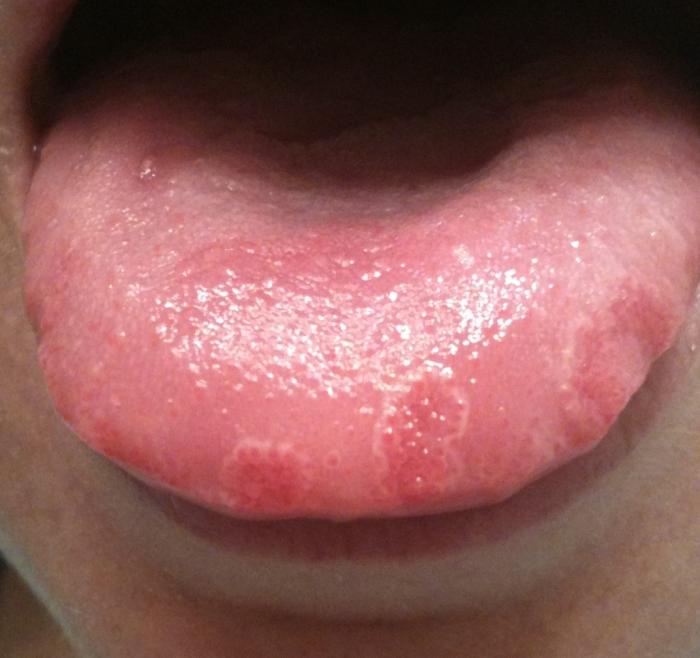
Размножение вируса варицела-зостер приводит к заболеванию ветряной оспой. Сыпь распространяется по телу, и может поражать слизистую оболочку рта, что характерно для ветрянки с осложнениями.
Тяжелая форма ветряной оспы развивается:
- у физически ослабленных детей;
- при функциональном ослаблении иммунной системы;
- при системных и аутоиммунных заболеваниях.
Основные симптомы ветряной оспы в продромальный и активный периоды:
- общая слабость сопровождающаяся головной болью;
- повышенная температура;
- сыпь, водянистые прозрачные волдыри, по телу и лицу.
На лице сыпь локализуется:
- по деснам;
- языку;
- небу;
- щекам;
- внутренней поверхности губ.
В отдельных, тяжелых случаях сыпь ветряной оспы распространяется на верхние дыхательные пути и внутренние органы.
Причина симптомов кандидозного стоматита — дисбактериоз, при котором количество вредоносных бактерий в кишечнике превышает количество полезных.
Как правило, болезнь проявляется после продолжительного приема препаратов широкого спектра действия в форме молочницы.
- формирование на слизистой оболочке рта новообразований белого цвета;
- появление через 2 суток белого налета.
После этого, при обследовании, на поверхности языка, обнаруживается множество мелких водянистых пузырьков, которые вскоре лопаются и превращаются в язвочки.
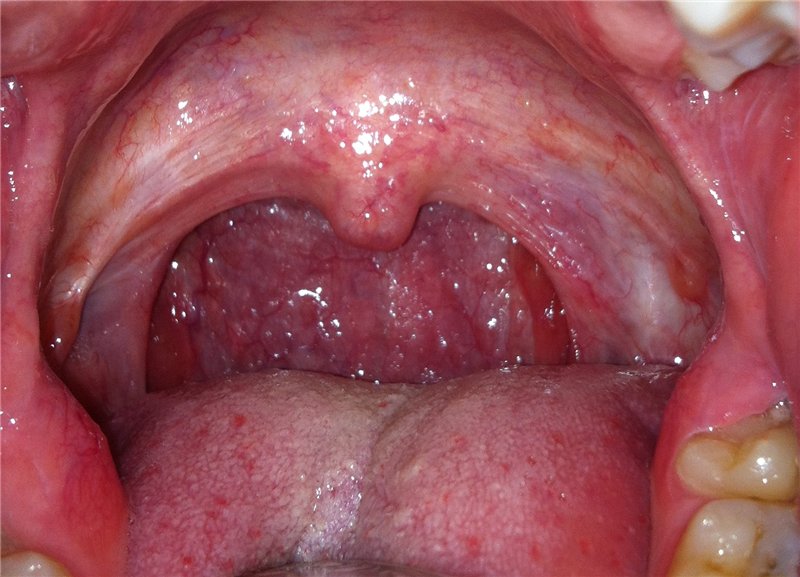
Хронические, не вылеченные инфекционные заболевания приводят к появлению плотных образований на корне языка. Как правило, такие волдыри безболезненны, но в периоды обострений могут воспаляться, и доставлять владельцу неудобства.
Образование волдырей на языке вызывают стоматологические заболевания: кариес и гингивит. Пузырьки красного цвета на корне языка безболезненны, но могут влиять на членораздельность речи.
В таблице представлены распространенные заболевания:
| Симптом | О чем говорит |
| Волдыри или пузырьки на корне языка, у основания, ближе к горлу |
|
| на кончике языка |
|
| под языком |
|
| сбоку языка |
|
| появление волдырей сопровождается налетом |
|
| кровяной, кровавый шарик |
|
| болезненные ощущения |
|
| повышенная температура |
|
| маленькие волдыри в горле, на язычке |
|
Комплексная диагностика и установление причин появления волдырей — основа успешного лечения.
Если на языке появились пузырьки, определить общую картину помогают:
- биопсия раздражения;
- общий анализ крови;
- обследование слизистой оболочки рта.

Знания о возможных заболеваниях языка и ротовой полости позволяют стоматологам быстро определять сложность проблемы.
Также рекомендуется посетить:
«Второй эшелон» специалистов — врачи, занимающиеся болезнями внутренних органов:
- пульмонолог;
- гастроэнтеролог;
- отоларинголог;
- эндокринолог.
Что бы не угадывать, а сразу обратиться к нужному врачу, проведите исследования, тесты и сдайте анализы для дифференциальной диагностики.
Обнаружив во рту новообразования, независимо от величины и количества волдырей, немедленно обратитесь к врачу. Диагностика причин позволит определить сложность болезни и продолжительность курс лечения.
 Лучшие результаты лечения получают при комплексном подходе
Лучшие результаты лечения получают при комплексном подходе Настой зверобоя. На 1 л. воды 1 ст.л. зверобоя. Настоять на водяной бане. Полоскать 4-5 раз в день.
Перед тем как приступить к лечению ребенка проконсультируйтесь с врачом.
Несколько советов:
-
Для эффективного блокирования болевых участков полости рта у ребенка используйте обезболивающие спреи.
- В качестве антисептика, для обработки поверхности языка, приобретите Хлоргексидин или Метрогил дента.
- Для заживления слизистой оболочки рекомендуется применять обволакивающие средства: Фосфалюгель, Маалокс, Алмагель.
При образовании волдырей на языке, во время беременности, важно знать к какому врачу обращаться.
Если отсутствуют травматические причины, ответить на вопросы может:
Также возможно, что для установления точного диагноза, придется обратиться к венерологу или инфекционисту.
Главное правило профилактики для полости рта для детей и взрослых — это соблюдение гигиены:
-
Чистите зубы дважды в день. Меняйте зубные щетки 3-4 раза в год. Пользуйтесь зубными нитями и ополаскивателями.
- Откажитесь от курения.
- Ограничьте употребление алкоголя.
- Удалите из рациона питания полуфабрикаты и снеки.
- Тщательно, несколько раз в день, мойте руки.
Употребляйте большее количество натуральных продуктов: овощей, фруктов, предварительно помыв их в проточной воде.
источник
Белые и красные волдыри на задней стенке горла и миндалине — что это за болезнь? Лечение и фото высыпи во рту
В результате различных заболеваний слизистые глотки, которые должны быть гладкими и равномерно окрашенными, могут покрыться белыми или красными волдырями.
Волдыри во рту, особенно горле – неприятное явление.
Они вызывают дискомфорт, боль при глотании, ощущение отечности.
Волдыри на горле — что это такое и почему возникает? Зачастую причиной появления волдырей могут быть инфекционные или хронические заболевания.
Белые волдыри в горле: что это? Может быть фолликулярная ангина. Это тяжелое инфекционное заболевания, связанное с воспалением миндалин.

Вот почему страдают лимфатические узлы горла, расположенные на миндалинах.
Фолликулы – плотные сгустки лимфатической ткани – воспаляются и становятся похожи на белые узелки. Размер их обычно не превышает величину спичечной головки. На конце такого узелка может образоваться гнойник.
- мигрень;
- повышение температуры;
- тошнота, рвота;
- боль в горле, трудности при глотании;
- слизистая горла красная, на миндалинах отчетливо виден белый налет;
- увеличены околоушные и подчелюстные лимфатические узлы;
- насморк, кашель.
Сначала фолликулярная ангина может напоминать кишечную инфекцию. Но достаточно широко открыть рот и посмотреть в зеркало, чтобы убедиться в ошибочности диагноза: белые волдыри на миндалинах можно увидеть невооруженным глазом.
На стенке горла волдыри: фото фолликул при фолликулярной ангине.
Это крайне заразное инфекционное заболевание. Его главный симптом – появляются на задней стенке горла волдыри с прозрачным содержимым. Они называются везикулами и образуются в большом количестве.
- высокая температура;
- боль при глотании;
- тошнота и рвота;
- боль в животе;
- гайморит, насморк;
- белые волдыри с прозрачной жидкостью в горле и полости рта.
Волдыри на задней стенке горла: фото-материалы ниже.
Является следствием перенесенного респираторного заболевания. Его симптомы, в том числе и волдыри на задней стенке горла, не исчезнут, пока не будет полностью излечена причина.
Волдыри в этом случае выглядят как небольшие пузырьки, наполненные прозрачной жидкостью. Они вызывают дискомфорт, но острой боли человек не испытывает.
Волдыри в горле: фото-материалы при фарингите
Это хроническое воспаление миндалин, которое проявляется наличием твердых белых или желтоватых гнойников в горле.
Они не вызывают дискомфорта, не болят, но провоцируют появление гнилостного запаха изо рта.
Волдыри на миндалинах можно удалять самостоятельно, поскольку гной выходит в виде пробок, но лучше предоставить лечение профессионалам.
Посмотрев видео, вы узнаете, как лечить хронический тонзиллит.
Красные волдыри на задней стенке горла: что это? Возможно абсцесс! Это серьезное заболевание, связанное с гнойным воспалением горла. Возникает как следствие перенесенной ангины или травмы слизистой.
Появляются большие красные волдыри на стенке горла, которые со временем только увеличиваются. Они наполнены гноем, поэтому в домашних условиях их удалять ни в коем случае нельзя.
- лихорадка;
- тошнота;
- боль вокруг гнойника;
- трудности при глотании;
- гнилостный запах изо рта;
- снаружи шея красная, горячая и отечная.
На горле красные волдыри: фото с гноением, каким бывает абсцесс:
При ослаблении иммунитета в теле человека активизируется вирус герпеса. Красные волдыри в горле, на губах, языке, на стенках ротовой полости, неправильной формы и разных размеров могут характеризовать герпес.
Если болезнь развивается, головки волдырей могут побелеть, а потом лопнуть. Это приведет к возникновению крайне болезненных язвочек.
Волдыри на горле: фото-материалы красных волдырей при вирусе герпеса.
Эта болезнь у детей может сопровождаться появлением красных пятен в горле. Обычно они не развиваются в волдыри и лечатся так же, как и наружные образования.
Волдыри в горле, как лечить? Это всего лишь симптом какого-либо заболевания. Поэтому, чтобы избавиться от волдырей, нужно вылечить основную болезнь.
Поскольку белые волдыри на стенке горла обычно бывают следствием инфекционного заболевания, то и лечатся они почти всегда по единой схеме.
При инфекционных заболеваниях врач назначает следующее лечение:
- антибиотики, чтобы избавиться от бактерий;
- пребиотики, чтобы поддержать органы пищеварения;
- противовирусные лекарства;
- антигистаминные препараты, чтобы снять отек и уменьшить воспаление;
- противовоспалительные препараты;
- иммуностимуляторы;
- обезболивающие лекарства (пастилки, аэрозоли);
- постельный режим.
Если волдыри лопаются и на их месте образуются язвочки, врач должен назначить антисептическое средство: оно защитит открытую рану от других вирусов и инфекций. Это относится и к случаям с волдырями на внутренней стороне губ и на языке.
Эту схему лечения прекрасно дополняют народные средства.
- Обильное питье. Оно поможет устранить интоксикацию организма, снизить температуру и улучшить самочувствие. Витаминный напиток на основе лимона или шиповника укрепит иммунитет.
- Употребление витаминов. Их можно получить из свежих овощей и фруктов, а можно воспользоваться аптечным витаминно-минеральным комплексом.
- Ингаляция. Ее можно делать как на травах (шалфее, ромашке, мяте), так и на прополисе. Во втором случае достаточно на 1 л кипятка добавить 1 ст. л. прополиса. Дышать паром нужно не менее 10–15 минут.
- Смазывание горла настойкой прополиса.
- Компрессы из капусты. Это средство снимает отечность, убирает боль и жар. Каждые 2 часа нужно прикладывать новый капустный лист к горлу.
- Полоскание горла. Если через каждые 2 часа тщательно полоскать горло, можно быстро избавиться от гнойных воспалений.
Рецептов множество:
- отвары ромашки, календулы, эвкалипта, шалфея;
- раствор из 200 мл теплой воды, 0,5 ч. л. соды и 10 капель йода;
- содовый раствор;
- отвар из травяного набора: 0,5 ст. л. листьев липы и эвкалипта смешать с 0,5 ст. л. цветков ромашки и настоять 30 минут;
- смесь 1 части воды с 1 частью сока алоэ;
- настой из ивовой коры;
- раствор фурацилина.

А его комнату нужно регулярно проветривать.
Если белый волдырь появился в результате гнойного абсцесса, врач назначит операцию.
При частых ангинах тоже может быть показано хирургическое вмешательство – удаление миндалин.
Красные волдыри на горле, возникающие в результате стоматита, лечатся только с помощью профессионала. Врач назначит:
- противовирусные препараты (в таблетках или внутривенно);
- противовирусные мази для пораженных участков горла;
- иммуностимуляторы;
- обезболивающие гели.
- Нельзя прогревать горло. Это может привести к усилению воспаления и нагноению. Кроме того, теплота позволит вирусу быстрее распространиться по организму.
- Нельзя удалять волдыри на гландах или горле самостоятельно. Если они возникли в результате острой инфекции, то вытекание гноя или лимфы спровоцирует дальнейшее распространение вируса по организму.
-
Если на месте волдырей появились язвочки, нельзя дезинфицировать их спиртом или спиртосодержащим раствором. Это может вызвать отек или ожог горла.
- Не всегда нужно заниматься самолечением. Инфекцию нужно лечить антибиотиками, которые назначает только врач.
Самолечение может привести к тяжелым осложнениям!
Врача следует посетить в любом случае. Инфекционные заболевания, являющиеся причиной появления волдырей в горле, без специального лечения устранить невозможно.
Не нужно рисковать собственным здоровьем: если появляется что-то похожее на красный волдырь на миндалине или в горле нужно срочно посетить терапевта или отоларинголога.
Предотвратить возникновение заболеваний горла легко: достаточно укрепить иммунитет. Для этого нужно употреблять больше свежих овощей и фруктов, пить витамины или иммуностимуляторы, чаще бывать на свежем воздухе.
Волдырь в горле – признак серьезных инфекционных заболеваний. Их нельзя вылечить только домашними средствами: заболевшему необходимо обратиться к врачу.
Лекарственное лечение даст быстрые результаты и предотвратит возможные осложнения.
источник

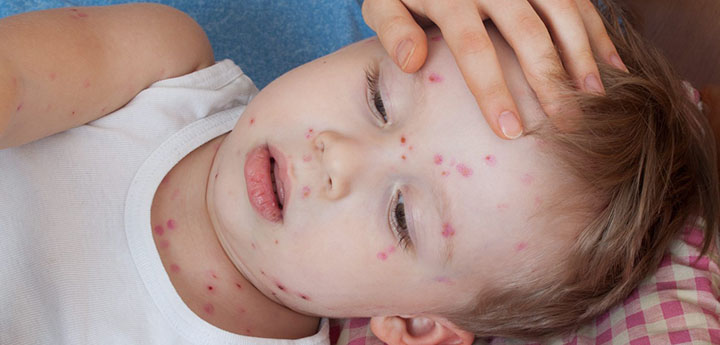
Ветрянкой называют острое вирусное заболевание, передающее воздушно-капельным путем от человека к человеку. Характеризуется возникновением сыпи в виде небольших пузырьков, высокой температурой.
Возбудителем считается вирус герпеса третьего типа. Он внедряется в кровь через верхние дыхательные пути и поражает кожные покровы. Вне организма человека он теряет свою жизнеспособность уже через 10 минут. Микроб погибает при нагревании, воздействии ультрафиолетового излучения и солнечных лучей.
Восприимчивость к ветрянке составляет 100%, чаще всего она диагностируется у детей в возрасте от 6 месяцев до 7 лет. У взрослых встречается достаточно редко, так как большинство из них без осложнений переносит болезнь в детстве. Выработанный после перенесенной инфекции стойкий иммунитет сохраняется на протяжении жизни.
Выделяют 4 стадии течения заболевания:
- Инкубационная – бессимптомный период. В среднем составляет 11–21 день;
- Продромальная – характеризуется возникновением головных или мышечных болей, значительным подъемом температуры. У детей проявляется не всегда, у взрослых наблюдается достаточно часто и протекает с осложнениями. Данный период наступает за 1–2 суток до обнаружения первых высыпаний;
- Стадия высыпания характеризуется массовым появлением сыпи и волнообразным повышением температуры. Чаще всего лихорадочное состояние сохраняется на протяжении 2–5 дней, иногда температура держится до 10 суток. Высыпания наблюдаются в течение 2–9 дней. Обычно они не затрагивают глубоких кожных слоев и после выздоровления исчезают бесследно.
- Восстановительная – длится 1 месяц после выздоровления. В течение этого периода требуется ограничение физических нагрузок и прием витаминных комплексов.
Источником заболевания является инфицированный вирусом ветряной оспы человек. Опасность заражения сохраняется на протяжении всего инкубационного периода вплоть до момента исчезновения корочек. Болезнь передается воздушно-капельным путем, однако максимальная концентрация вируса обнаруживается в жидкости, содержащейся в типичных для ветрянки пузырьках.
Инфекция проникает в организм через верхние дыхательные пути и внедряется в слизистые оболочки. Затем попадает в кровеносную систему и распространяется на кожные покровы. Происходит расширение кровеносных сосудов, сопровождающееся покраснением, затем наблюдается образование папул – приподнятых над поверхностью кожи узелков, и везикул – пузырьков с жидкостью. Первые высыпания обычно фиксируются на туловище и конечностях, позднее – на лице и под волосами. Иногда сыпью покрываются слизистые оболочки.
Вследствие активного размножения вируса происходит рост температуры тела, отмечаются другие неспецифические реакции. После перенесенной инфекции у человека вырабатывается стойкий иммунитет.
Вирус может сохранять свою жизнеспособность в человеческом организме, и при наличии совокупности провоцирующих факторов, может вызвать опоясывающий лишай.
Ветрянка отличается длительным инкубационным периодом, составляющим от 7 до 21 дня. С момента инфицирования до появления первых симптомов проходит, как правило, не менее недели. Ребенок уже является источником заражения для других детей, однако внешне это никак не проявляется. Обычно сохраняется двигательная активность и хороший аппетит.

- головная боль;
- вялость, сонливость;
- отсутствие аппетита;
- тошнота;
- резкое повышение температуры до 38-40°C.
Вышеперечисленные симптомы сходны с признаками обычного ОРВИ, и только появление сыпи позволяет достоверно установить заболевание.
Высыпания обычно возникают не позднее суток после подъема температуры. Сначала на кожных покровах отмечаются одиночные плоские пятнышки розоватого цвета, затем их количество резко увеличивается, они становятся выпуклыми и трансформируются в заполненные жидкостью пузырьки. Их появление сопровождается сильным зудом, дети нередко расчесывают проблемные участки, способствуя проникновению в организм инфекции. Сыпь может покрывать верхние и нижние конечности, спину, живот, лицо и волосяную часть головы. На ступнях и ладонях пятна, как правило, отсутствуют.
Болезнь часто сопровождается увеличением ушных и шейных лимфоузлов.
Сыпь начинает подсыхать спустя 3 суток после возникновения, покрываясь красной корочкой. Однако ветрянка протекает волнообразно, поэтому каждые 2 дня на коже появляются новые очаги высыпаний, сопровождаемые очередным подъемом температуры и головной болью. Лишь спустя 7–10 дней все пузырьки покрываются коркой, и ребенок перестает быть источником заражения.
Для опытного врача диагностировать ветрянку не составляет труда. Яркая клиническая картина в большинстве случаев позволяет абсолютно точно определить заболевание:
- стадия высыпаний начинается через 7–21 день после контакта с инфицированным человеком;
- волнообразное течение данного периода;
- одновременное наличие на поверхности кожи ребенка всех форм развития сыпи – розовых пятен, плотных узелков, пузырьков с желтоватой жидкостью, подсохших корочек;
- инфекция проявляется в первую очередь на туловище и конечностях, затем переходит на лицо и волосяную часть головы. Наличие сыпи на ступнях и ладонях является нетипичным.
Если симптоматика выражена недостаточно отчетливо, специалисты прибегают к следующим лабораторным исследованиям:
- общий анализ крови. Увеличение СОЭ указывает на наличие инфекционного процесса. Рост числа нейтрофилов свидетельствуют о бактериальном осложнении;
- серологический анализ крови на антитела проводится в атипичных случаях, превышение показателей в 4 и более раз достоверно указывает на ветряную оспу;
- исследование под микроскопом или иммунофлюоресцентный анализ содержимого пузырьков.

- прием жаропонижающих препаратов. Для детей рекомендованы парацетамол и панадол (в дозировке, рассчитанной исходя из веса и составляющей 20 мг/кг 3 раза в сутки), а также нурофен в суспензии (5–10 мг/кг до 4 раз в день). Эти лекарственные средства позволяют быстро и эффективно снизить температуру и улучшить общее состояние. Категорически запрещен прием аспирина, вызывающего при ветрянке поражение печени;
- применение антигистаминных препаратов, уменьшающих зуд и препятствующих развитию аллергических реакций. Детям обычно прописывают супрастин (дозировка в зависимости от возраста составляет от ¼ до ½ таблетки в течение суток) или фенистил (принимается 3 раза в день по 3–10 капель);
- обработка кожных высыпаний. Традиционно для смазывания элементов сыпи используют раствор зеленки, который позволяет тщательно обработать каждое пятнышко. Средство способствует скорейшему образованию корочек и ненадолго уменьшает зуд. Более действенным является 5-процентный раствор перманганата калия (марганцовки) или жидкость Кастеллани, обладающие легким антибактериальным эффектом. Сыпь во рту и на половых органах смазывается перекисью водорода или водным раствором зеленки;
- соблюдение питьевого режима. Повышенное потребление жидкости необходимо для выведения токсинов из организма.
При протекании болезни в тяжелой форме врачом назначается дополнительное специфическое лечение: прием противовирусных, иммуномодулирующих и успокоительных препаратов.
Промежуток времени от момента проникновения вируса в организм до возникновения первых симптомов болезни называется инкубационным периодом. Для ветряной оспы его продолжительность составляет от 7 до 21 дня и зависит от состояния иммунной системы. Попавшие в дыхательные пути микробы проникают в слизистые оболочки и начинают там активно размножаться, накапливаясь в течение всего инкубационного периода. Достигнув критической массы, инфекция попадает в кровеносную систему и распространяется по всему организму, переходя тем самым в продромальную стадию.
В большинстве случаев на протяжении инкубационного периода человек является незаразным. Однако при ветряной оспе за 1–3 дня до его окончания и появлении первых клинических симптомов болезни уже происходит распространение инфекции.
Ветрянка относится к чрезвычайно заразным заболеваниям. В случае отсутствия иммунитета при контакте с инфицированным уберечься от болезни невозможно.
В детских садах и школах карантин объявляется на 21 день с момента выявления последнего заболевшего. Этот срок объясняется максимальной продолжительностью инкубационного периода.
Детям, контактировавшим с заболевшим, не запрещается посещать сад или школу. Тем учащимся, которые не общались с инфицированным более 3 недель, рекомендуется перейти в другую группу, класс или воздержаться от посещения занятий.
Карантин объявляется в конкретной группе или классе после окончательной постановки диагноза. В течение всего периода производится ежедневный осмотр воспитанников медицинским персоналом. При выявлении заболевшего, его изолируют от других детей и незамедлительно информируют родителей.
Нет необходимости прекращать работу детского сада или школы в целом. Существует ряд мероприятий, помогающих избежать массового инфицирования:
- регулярное проветривание и влажная уборка;
- использование разных входов для перемещения здоровых детей и групп на карантине;
- запрет на посещение физкультурного и музыкального залов.
Специфические мероприятия для дезинфекции помещений при выявлении случаев ветряной оспы не производятся, так как вирус обладает низкой жизнеспособностью вне человеческого организма.
На протяжении многих десятков лет пузырьки при ветрянке было принято мазать зеленкой. Считалось, что только так можно добиться скорейшего образования корочек и уменьшить нестерпимый зуд. В настоящее время специалисты ставят под сомнение этот способ, так как зеленка не влияет на скорость образования корок и процесс заживления, а также совершенно не справляется с зудом.
В качестве альтернативных способов предлагаются следующие препараты:
- лосьон «Каламин» – быстро снимает зуд и покраснение, способствует активной регенерации кожи. Подходит для детей, не окрашивает кожу;
- раствор марганцовки – используется с самого раннего возраста. Применение требует особой осторожности, так как превышение концентрации способно вызвать ожог. Чтобы этого не допустить, необходимо в стакане кипяченой воды растворить несколько кристаллов марганцовки до образования нежно-розового раствора;
- суспензия «Циндол» облазает подсушивающими и дезинфицирующими свойствами. Можно использовать до 6 раз в сутки.
- гель «Фенистил» способствует активному заживлению кожных покровов и эффективно устраняет зуд. Однако его применение рекомендовано только при тяжелом течение ветряной оспы после консультации с лечащим врачом.
Инфицирование ветряной оспой, особенно у взрослых, нередко приводит к развитию осложнений. Наиболее серьезными являются:
В случае, если человек не переболел ветрянкой в детстве, существует большая вероятность инфицирования в зрелом возрасте.
Симптоматика практически не отличается, однако у взрослых болезнь, как правило, протекает в тяжелой форме и проявляется следующими симптомами:
- высокая температура в течение продолжительного периода;
- ярко выраженные продромальные признаки – головные и мышечные боли, потеря аппетита, общетоксические проявления;
- обильная сыпь, позднее образование корочек;
- часто поражаются слизистые оболочки, увеличиваются лимфатические узлы.
Заболевание ветрянкой во время беременности, особенно на ранних сроках, может усугубить течение болезни у женщины и привести к инфицированию и даже гибели плода. После 20 недели риск для ребенка является незначительным.
Методы лечения зависят от формы течения болезни, состояния иммунной системы и возраста человека.
Как правило, при протекании болезни в лёгкой и среднетяжелой формах лечение производится амбулаторно. Инфекционистами рекомендуется:
- соблюдение постельного режима при наличии повышенной температуры;
- обильное питье для скорейшего выведения токсинов из организма;
- сбалансированное питание. Оптимальным является соблюдение белково-растительной диеты;
- обработка кожных покровов дезинфицирующими препаратами. Вместо традиционной зелёнки могут использоваться перманганат калия, суспензия «Циндол», «Фукорцин», «Каламин». Каждый элемент сыпи обрабатывается отдельно при помощи ватной палочки. Каламин может использоваться до 4 раз в сутки, фукорцин и циндол – до 6, марганцовка – без ограничений;
- проведение специальной медикаментозной терапии.
При легком течении специалисты рекомендуют ограничивать лечение обработкой высыпаний и приемом жаропонижающих средств. Хорошо зарекомендовали себя препараты, не оказывающие негативного влияния на иммунную систему пациента:
Запрещается использовать аспирин во избежание развития побочных эффектов.
Если наблюдается тяжелая форма болезни, врачами прописывается прием противовирусных препаратов. Рекомендованная доза ацикловира составляет 800 мг 5 раз в сутки на протяжении недели. В особо тяжелых случаях практикуется внутривенное введение препарата 3 раза в день в дозировке 10 мг/кг массы тела.
Антигистаминные средства помогают справиться с зудом и отечностью. Хорошо показали себя:
Их суточная доза не должна превышать 4 таблеток.
Допускается обработка кожных покровов специальными препаратами, уменьшающими зуд и другие кожные проявления. Например, «Фенистил-гель» допускается использовать многократно в течение суток.
Эффективным методом борьбы с ветряной оспой является вакцинация. В ряде стран – Японии, Австралии, США, Австрии вакцинирование от ветряной оспы включено в национальный прививочный календарь. Данная процедура позволяет сформировать иммунитет к болезни на всю жизнь.
Представители ВОЗ и производители вакцин рекомендуют проводить иммунизацию от ветряной оспы детям, достигшим годовалого возраста. Российские специалисты не советуют проводить процедуру детям до 2 лет. Взрослые не имеют ограничений по возрасту.
Для вакцинации используют живую вакцину и специфический иммуноглобулин.
При введении живого ослабленного вируса Varicella Zoster в организме развивается бессимптомная легкая форма ветряной оспы. Происходит образование антител, которые обеспечивают стойкий длительный иммунитет.
В России разрешено использование следующих вакцин:
- «Окавакс» (Япония) применяется для вакцинации детей с 12-месячного возраста и взрослых. Вводится однократно внутримышечно. Используется в качестве экстренной профилактики не позднее 3 суток после контакта с инфицированным человеком. Минимальная стоимость препарата составляет 1900 рублей;
- «Варилрикс» (Бельгия) вводится двукратно с интервалом 6–10 недель. Допускается для вакцинирования детей, начиная с 9 месяцев и взрослых. Средняя цена в аптеках составляет 2200 рублей.
Препарат «Зостевир» является специфическим иммуноглобулином к вирусу ветряной оспы. Он помогает облегчить протекание болезни и ускорить процесс выздоровления. Медикамент вводится внутримышечно 1 раз в сутки в дозировке от 1 до 3 мл в зависимости от показаний. Не содержит живого вируса и не обеспечивает пожизненный иммунитет.
Инфекционисты в ряде стран не видят необходимости во всеобщей иммунизации против ветряной оспы в детском возрасте, так как в большинстве случаев до достижения подросткового возраста наблюдается легкое течение этой болезни. Вакцинация назначается только при наличии объективных показаний, например, ослабленном иммунитете.
Британские инфекционисты выявили связь между иммунизацией в детстве и заболеванием опоясывающим лишаем, вызываемом тем же вирусом, в зрелом возрасте.
Для человека, не переболевшего ветрянкой в детском возрасте, вакцинация является 100-процентно правильным решением.
Единственным надежным способом предохранения от заражения ветрянкой является вакцинация. Остальные методы не дают стопроцентной гарантии. Однако вероятность инфицирования при заболевании одного из членов семьи можно снизить при соблюдении следующих мер предохранения:
- полная изоляция заболевшего;
- применение отдельной посуды;
- использование ватно-марлевых повязок;
- прием противовирусных препаратов или своевременная вакцинация.
Знание и соблюдение профилактических мер позволяет избежать заражения ветряной оспой или перенести ее без осложнений.
Узнать мнение специалистов о ветрянке вы можете, просмотрев видео.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Хронический фарингит представляет собой группу заболеваний слизистой оболочки глотки и диффузно расположенных в ней слизистых желез и лимфоаденоидных гранул. В зависимости от глубины поражения элементов слизистой оболочки, его распространенности оно может определяться как диффузное, ограниченное, катаральное, гранулезное, гипертрофическое, атрофическое и сочетанное.

Хронический фарингит вызывается разнообразными бактериями, гнездящиеся в криптах и паренхиме лимфоаденоидных образований носоглотки и глотки, активизирующиеся после аденовирусной инфекции, резко ослабляющей местный тканевый иммунитет.
Патогенез хронического фарингита во многом зависит от причин возникновения этого заболевания и ряда способствующих факторов. Причины хронического фарингита могут быть местными и общими. К местным наиболее частым причинам, играющим важную патогенетическую роль в возникновении хронического фарингита, относятся хронические риниты и синуситы, хронические аденоидит и тонзиллит. К общим причинам и способствующим факторам относятся болезни обмена веществ, конституциональная предрасположенность к заболеваниям слизистой оболочки верхних дыхательных путей и лимфоаденоидного аппарата глотки, гемодинамические нарушения в верхних дыхательных путях (застойные явления, ведущие к гипоксии и гипонутрии их структур), обусловленные соответствующими заболеваниями сердечно-сосудистой системы, печени, почек, легких. В условиях вредного производства большое значение в поражении тканей верхних дыхательных путей имеют резкие температурные колебания, сухой жаркий воздух, запыленность атмосферы (цемент, глина в фарфоровом производстве, мука в мукомольной промышленности), пары различных веществ, обладающих свободными радикалами, выраженным окислительным, ощелачивающим и определенными токсическими свойствами. Большое значение в возникновении хронических заболеваний верхних дыхательных путей и в частности хронического фарингита придают бытовым вредностям (курение, злоупотребление крепкими алкогольными напитками, особенно суррогатами, употребление острых горячих блюд).

В действительности этот хронический фарингит представляет собой тотальное катаральное воспаление глотки, включая и слизистую оболочку носоглотки, нередко слухововй трубы и особенно выводных протоков передних околоносовых пазух. Хронический фарингит чаще встречается в детском возрасте в связи с более значительным развитием лимфоаденоидного аппарата — гнездилища хронической инфекции и реже у взрослых, у которых этот аппарат в значительной степени атрофирован.
В патогенезе заболевания важную роль играют инфекция полости носа и нарушение носового дыхания, что исключает из акта дыхания защитные функции слизистой оболочки носа и обусловливает контакт поступающего в дыхательные пути воздуха с слизистой оболочкой глотки. Ротовое дыхание является существенным афизиологическим фактором, влияющим отрицательно на многие тканевые процессы в глотке, в конечном счете, приводящим к нарушениям местного метаболизма, гипоксии, высыханию защитного слоя слизи, содержащей биологически активные вещества, защищающие слизистые оболочки глотки от вредных атмосферных факторов, наконец, все это вместе взятое приводит к нарушению клеточного гомеостазиса и дефициту местного иммунитета. Все эти факторы, действуя на разные ростки слизистой оболочки, приводят к различным патоморфологическим изменениям, находящим отражение в клинических наименованиях различных форм фарингита.
Симптомы хронического фарингита складывается из жалоб больного, его общего и местного объективного состояния. Субъективные признаки хронического диффузного катарального фарингита вне обострения у детей отсутствуют, у взрослых проявляются умеренными жалобами на першение в горле, вязкими трудно отхаркиваемыми выделениями, повышенным рвотным рефлексом при скоплении корок, кашлем. Больные часто прибегают к полосканию горла в ночное время. В утренние часы отмеченные выше симптомы более выражены.

При фарингоскопии на фоне общей не очень яркой гиперемии слизистой оболочки на задней стенке глотки, мягком небе определяются вязкие слизистые отложения, с трудом удаляемые при помощи пинцета. В холодное время года гиперемия слизистой оболочки усиливается, количество слизистых выделений увеличивается, и они становятся более жидкими.
При инфицировании глотки аденовирусами или бактериями (собственной условно патогенной микробиотой) слизистые выделения приобретают слизисто-гнойный характер и воспаление приобретает клинические признаки острого или подострого бактериального диффузного фарингита. Появляются головная боль, субфебрильная температура тела и все признаки умеренной интоксикации.

Лечение хронического диффузного катарального фарингита заключается прежде всего в устранении основной причины заболевания — хронического синусита или хронического аденоидита, а также патологически измененных остатков небных миндалин, если таковые сохранились после их удаления в прошлом. При обострении воспалительного процесса применяют то же лечение, что и при остром катаральном фарингите.
Хронический фарингит гипертрофический чаще всего служит следующей стадией развития хронического диффузного катарального фарингита, обусловленной описанными выше причинами. Чаще всего гипертрофию лимфоаденоидных образований глотки трактуют как компенсаторную (защитную) реакцию, увеличивающую объем структур местного клеточного иммунитета.
Клинически же хронический фарингит гипертрофический рассматривается как аденофарингит, обусловленный и поддерживаемый все той же риносинусной или аденоидной хронической инфекцией. Длительный, в течение многих месяцев и лет контакт слизистой оболочки глотки со слизисто-гнойными выделениями, содержащими продукты распада форменных элементов крови, слизи и межуточной ткани, обладающие токсико-аллергическими свойствами в отношении слизистой оболочки, приводит не только к гипертрофии поверхностных тканей глотки, но и подлежащей мышечной и межуточной ткани, из-за чего полость носоглотки выглядит суженной, слизистая оболочка утолщенной, носоглоточные отверстия «погребенными» в отечные и гипертрофированные ткани. Эти изменения отрицательно сказываются на функции слухововй трубы, поэтому многие лица, страдающие хроническим гипертрофическим фарингитом, предъявляют также жалобы и на тугоухость.

При фарингоскопии слизистая оболочка глотки, мягкого неба, небных дужек гиперемирована, покрыта жидковатыми слизисто-гнойными выделениями, стекающими из носоглотки, небные дужки и боковые валики глотки утолщены, под выделениями определяется гиперемированная слизистая оболочка, которая через некоторое время на отдельных небольших участках начинает бледнеть и истончаться, что, в сущности, знаменует собой переход в следующую стадию хронического фарингита — атрофическую. На пути к этой стадии у половины больных возникает широко распространенный при атрофическом фарингите так называемый гранулезный хронический фарингит.

Гранулезный хронический фарингит проявляется гипертрофией лимфоидных гранул, покрывающих заднюю стенку глотки. Процесс гипертрофии гранул начинается с видоизменения слизисто-гнойных выделений, стекающих по задней стенке глотки, при дальнейшем развитии процесса они становятся вязкими, плотными, высыхающими в трудно удаляемые корки. В этой стадии слизистая оболочка задней стенки глотки бледнеет, а гранулы увеличиваются и краснеют. Указанные гранулы образуют на задней стенке глотки мелкие островки лимфоидиой ткани, которые, в сущности, представляют собой аналоги инфицированных гранул небных миндалин, только в дисперсном состоянии, и вызывают те же местные и общие патологические явления, что и хронический тонзиллит.
На боковых стенках глотки, позади задних дужек мягкого неба, фолликулы объединяются в боковые лимфоидные валики глотки, которые также подвергаются инфицированию и гипертрофии, создавая впечатление добавочных задних небных дужек. Их воспаление и гипертрофия определяются как боковой фарингит, который, в сущности, является лишь одним из признаков хронического гипертрофического фарингита.
Стекающие по задней стенке глотки слизисто-гнойные выделения достигают гортанной части глотки и, в частности, межчерпаловидного пространства. Здесь они мацерируют слизистую оболочку входа в гортань, оказывают на нее такое же патологическое действие, как и на всю остальную слизистую оболочку глотки, высыхая, превращаются в корки и раздражают нервные окончания верхнего гортанного нерва, провоцируя кашель и вызывая охриплость голоса.
В дальнейшем хронический фарингит переходит в стадию с резко выраженными тканевым дистрофическими процессами.

Хронический эпифарингит, являясь причиной острых и хронических воспалительных процессов в нижележащих отделах глотки, может протекать как самостоятельное заболевания, имея в качестве «подпитывающего» очага инфекции аденоидные вегетации (хронический аденоидит), либо быть обусловлен риносинусной хронической инфекцией. Слизистая оболочка носоглотки, в отличие от слизистой оболочки глотки, покрыта респираторным эпителием, который более чувствителен к инфекционным агентам и всегда более выраженно реагирует при инфицировании, чем многослойный (плоский) эпителий, покрывающий слизистую оболочку ротоглотки.
Хронический эпифарингит в первой стадии проявляется хроническим катаральным воспалением слизистой оболочки, которая гиперемирована и покрыта слизисто-гнойными выделениями. Больной предъявляет жалобы на сухость и ощущение инородного тела позади мягкого неба, особенно в утренние часы. Эти ощущения возникают в результате образования в носоглотке в течение ночи сухих корок, которые с трудом удаляются даже при значительных усилиях больного. Способствует их размягчению и удалению впускание в нос щелочных или масляных капель. Весьма часто хронический эпифарингит провоцирует головные боли глубинной локализации, напоминающие таковые при хроническом воспалении задних околоносовых пазух.
Во второй стадии слизистая оболочка утолщается, особенно в области трубных миндалин, из-за чего полость носоглотки представляется суженной и заполненной слизисто-гнойными выделениями, стекающими по задней стенке глотки. Воспаление глоточных миндалин и хронический тубоотит при хроническом эпифарингите — явление частое, усугубляющее клиническую картину общего заболевания тугоухостью, болями в носоглотке, периодическими обострениями хронического аденоидита. Эта стадия хронического эпифарингита, как правило, сочетается с хроническим гипертрофическим ринитом.
Третья стадия хронического эпифарингита характеризуется нарастанием атрофических явлений, которые наступают после многих лет и чаще всего наблюдается у стариков, а также у работников вредных профессий, у лиц вокальных профессий, у молодых с синдромом дебильности, в стадии претуберкулеза, после скарлатины и дифтерии. Однако хронический эпифарингит может возникать первично, как некое конституциональное заболевание. Слизистая оболочка в стадии атрофии представляется бледной, плоской, покрытой сухими корками, по внешнему виду напоминающими корки при озене, но отличающиеся от них отсутствием специфического запаха.

Хронический фарингит курильщика возникает у лиц, рано начавших курить и продолжающих это пагубное занятие практически на протяжении всей жизни. Курение табака (никотинизм) — один из наиболее распространенных видов бытовой наркомании, обусловленной никотиновой зависимостью организма. При курении происходит сухая перегонка табака с образованием значительного количества разнообразных продуктов: никотина, сероводорода, уксусной, муравьиной, синильной и масляной кислот, пиридина, углерода оксида и др. Эти вещества но химическому составу относятся к токсинам, естественно, являются чужеродными для организма и при попадании в него наносят ему вред, поражая различные органы и системы.
Курение табака не является физиологической потребностью организма. Как отмечает Л.В.Брусиловский (1960), это, скорее, патологический акт, обусловленный сначала подражанием, а затем при дальнейшем курении хронически разрушающий организм. Не вдаваясь в подробности того вреда, который наносит никотин организму, отметим лишь что его отрицательное влияние касается практически всех жизненно важных органов и систем (ЦНС, сердечно-сосудистая система, эндокринная и бронхолегочная системы, половая сфера, ЖКТ, печень, почки, поджелудочная железа, интерстициальная ткань), при этом в той или иной степени нарушаются все виды обмена веществ, адаптационно-трофическая функция ВНС, иммунитет, возникают дистрофические процессы в верхних дыхательных путях, глотке, пищеводе и т. п.
Никотин действует непосредственно на слизистой оболочке полости рта, носа, глотки, гортани, оказывая на нее выраженное повреждающее воздействие. Зубы обычно покрыты специфическим желтым налетом и быстро поражаются кариесом. При курении часто отмечается слюнотечение, неприятный запах изо рта. У курильщиков трубки раздражение губ мундштуком нередко вызывает рак нижней губы. Курильщики часто страдают от различных заболеваний слизистой оболочки полости рта. Поражение глотки никотином проявляется выраженной гиперемией и сухостью слизистой оболочки (зев курильщика), что провоцирует постоянный кашель и вязкие серые выделения в виде трудно откашливаемой мокроты, особенно по утрам. Прекращение курения нормализует слизистую оболочку глотки в течение 3-4 нед.
Никотин непосредственно действует на слизистую оболочку пищевода, желудка и кишечника, в результате чего у этих лиц развивается хроническое катаральное воспаление этих органов, а у лиц, особенно чувствительных к никотину, может развиться язва желудка или даже рак. По данным ряда исследователей, длительное вдыхание табачного дыма вызывает деструктивные изменения в спинном мозге и периферической нервной системе у экспериментальных животных. У рабочих, занятых многие годы в табачной промышленности, помимо поражений дыхательных и пищеварительных путей, развивается неврологический комплекс, напоминающий спинную сухотку (по А.Штрюмпеллю,- «никотиновый табес»).

Профессиональный хронический фарингит наблюдается практически у всех работающих на производствах, связанных с выбросами в атмосферу пылевых частиц и паров агрессивных веществ. Первая фаза — катарального воспаление у вновь поступившего на производство, длится не более 3-5 мес, затем наступает фаза атрофического процесса с образованием корок и возникновением периодических носовых и глоточных кровотечений из мелких сосудов. Нередко при наличии идиосинкразии к определенным производственным вредностям у работников развивается так называемый фарингит непереносимости.

Хронический фарингит идиосинкразического генеза характеризуются диффузным покраснением слизистой оболочки глотки, ощущениями сухости и жжения, неприятными ощущениями при глотании. Возникает этот хронический фарингит через несколько минут после непосредственного контакта слизистой оболочки с реактогенным веществом (лекарственный препарат, определенная пряность или напиток, содержащий тот или иной консервант, и т. п.) или гематогенным путем посредством всасывания вещества через верхние дыхательные пути или ЖКТ. В этом случае реакция может наступить через 10-15 мин. Хронический фарингит идиосинкразического генеза относится к категории аллергических или токсических. Наиболее распространенным видом токсического поражения глотки является хронический фарингит алкоголиков, обусловленный не столько местным обжигающим и обезвоживающим действием крепких алкогольных напитков, сколько наличием у данной категории больных выраженного алкогольного авитаминоза (А, В6, РР и С).

Старческий хронический фарингит, обусловленный возрастными инволюционными процессами, составляет один из синдромов системного старения организма, являющегося общебиологической закономерностью, присущей всему живому. По определению Ю.Н.Добровольского (1963), «Старость — конечный этап развития процесса старения, заключительный период онтогенеза, который предшествует завершению жизненного цикла — смерти». Как правило, старческий хронический фарингит не возникает в выраженной форме при физиологическом старении, под которым следует понимать закономерно наступающий и постепенно развивающийся процесс возрастных изменений, сопровождающийся снижением уровня (но не искажением!) обмена веществ, изменением адаптационных способностей организма, ведущим к понижению толерантности организма к факторам окружающей среды, медикаментозным средствам и др., а также преобладанием естественного распада тканей над их репродукцией. С.П.Боткин указывал на необходимость разграничения понятия физиологического старения от преждевременного старения. Это представление получило широкое признание корифеев отечественной биологической науки (И.И.Мечникова, И.П.Павлова, А.А.Богомольца, А.В.Нагорного и др.), которые в своих трудах явились пионерами в мировой науке о старости. Преждевременное старения следует относить к категории патологических явлений, которое возникает в результате воздействия на организм ряда повреждающих факторов, происхождение которых обусловлено либо образом жизни индивидуума, либо приобретенными заболеваниями, травмами, интоксикациями, либо наследственной предрасположенностью к акселерации процессов физиологического старения. Именно при преждевременном (патологическом) старении наблюдаются характерные признаки субатрофического и атрофического фарингита (ринита, ларингита, эзофагита, трахеита и т. д.), составляющие часть общих морфологических изменений всех тканей стареющего организма.
Характерной особенностью инволюционных процессов, возникающих в слизистой оболочке верхних дыхательных путей, является селективная атрофия элементов слизистой оболочки, при которой сохраняют свою функцию слизистые железы, усиливающие деятельность под влиянием ночной активизации блуждающего нерва (жалобы пожилых людей на обилие слизи в носу, глотке, гортани в ночное время), в то же время происходит атрофия реснитчатого эпителия, межуточной ткани, подслизистого слоя, а также лимфоидных элементов. В дневное время слизистая оболочка представляется сухой, бледной с просвечивающими сквозь нее сосудами. Гранулы на задней стенке глотки отсутствуют, небные миндалины и боковые валики практически не определяются. Из-за атрофии мышечных слоев глотки, мягкого неба, небных дужек зев и полости глотки увеличены. Рефлексы чувствительных нервов снижены или отсутствуют.

Лечение хронического фарингита определяется клинической формой патологического процесса и стадией, на которой находится данная клиническая форма.
Лечение хронического диффузного катарального и гипертрофического фарингита, как и любого другого заболевания, независимо от этиологии и патогенеза, должно быть комплексным, по возможности, этиотропным, в большинстве случаев патогенетическим и всегда симптоматическим. Учитывая, что причиной хронического диффузного катарального фарингита в подавляющем большинстве случаев являются воспалительные заболевания полости носа, все внимание следует обратить прежде всего на санацию носа и околоносовых пазух (ликвидация гнойной инфекции, устранение причин нарушения носового дыхания, санация лимфоаденоидных образований и прежде всего глоточных миндалин). Кроме того, следует обратить внимание на общее состояние организма, исключить заболевания других органов и систем, наличие аллергии, идиосинкразии, некоторых генетически обусловленных дисморфий полости носа, полости рта и глотки. Эти общие положения справедливы и в отношении лечения других форм хронического фарингита.
Лечение хронического фарингита диффузного катарального должно проводиться с учетом наличия катарального воспаления, обусловленного гнездящейся в слоях слизистой оболочки вульгарной патогенной микробиоты, вирулентность которой поддерживается нарушенной трофикой и снижением местного клеточного и гуморального иммунитета. Исходя из этого, этиотропное лечение хронического фарингита должно быть направлено на выявление патогенной микробиоты и направленного воздействия на нее соответствующими бактерицидными средствами. Это воздействие должно быть направлено прежде всего на патогенный очаг инфекции и уже во вторую очередь — на слизистой оболочке глотки. Наиболее эффективным препаратом при этом является макролид Кларитромицин (биноклар, клабакс, кларицин, клацид, фромилид), применяемый per os. Этот препарат активен в отношении многих внутриклеточных микроорганизмов, грамположительных и грамотрицательных бактерий.
Большое значение в лечении хронического диффузного катарального фарингита имеют методы, повышающие общую резистентность организма, применение противоаллергических, десенсибилизирующих и седативных средств, препаратов, нормализующих метаболические процессы, витаминотерапия, восполнение дефицита микроэлементов, играющих важнейшую роль в сохранении гомеостазиса слизистой оболочки организма.
Местное лечение хронического фарингита лишь отчасти можно считать патогенетическим, именно в тех случаях, когда на слизистой оболочке глотки при помощи медикаментозных и физиотерапевтических средств стимулируют иммунные, метаболические, трофические и репаративные процессы. Полный набор указанных методов приведен в предыдущих разделах; опытному врачу остается лишь составить адекватную и эффективную их композицию с учетом индивидуальных особенностей целостного организма и локального патологического процесса. Поскольку диффузный катаральный хронический фарингит и хронический гипертрофический фарингит, в сущности, являются сочетающимися фазами одного и того же воспалительного процесса, методы, применяемые для их лечения, практически идентичны, за исключением того, что при гипертрофическом фарингите они (методы) более радикальны и инвазивны. При хроническом катаральном и гипертрофическом фарингите применяют слабовяжущие и противовоспалительные средства для уменьшения экссудации и отечности слизистой оболочки, а при гипертрофической форме хронического фарингита применяют прижигающие средства (10% раствор серебра нитрата, трихлоруксусная кислота кристаллическая после анестезии 1% раствором дикаина), наносимые на отдельные гипертрофированные участки лимфоаденоидной ткани (гранулы на задней стенке глотки, боковые валики). Следует, однако, предостеречь от чрезмерного увлечения каутеризацией этих очагов форпоста в борьбе с инфекцией и центров трофической регуляции слизистой оболочки, в противном случае существует опасность перевода хронического диффузного катарального фарингита и хронического гипертрофического фарингита в стадию атрофического процесса, который в большинстве случаев остается необратимым.
В качестве лекарственных средств выбора при местном лечении хронического диффузного катарального фарингита и хронического гипертрофического фарингита применяют жидкость Бурова, раствор резорцина (0,25-0,5%), спиртовой раствор прополиса (30%), настойку эвкалипта (по 10-15 капель на стакан воды для полосканий 3 раза в день) и др. В качестве вяжущих и дезинфицирующих средств применяют 0,5-1% раствор йод-глицерина (раствор Люголя), 1-2% раствор серебра нитрата, 2-3% раствор протаргола или колларгола, таннин в смеси с глицерином, ментол в персиковом масле, 0,5% раствор цинка сульфата.
При своевременном адекватном и эффективном лечении с учетом ликвидации очагов инфекции в верхних дыхательных путях, санации (при необходимости) других органов и систем, устранении бытовых и профессиональных вредностей, соблюдении режима труда и отдыха, личной гигиены и проведении периодического санаторно-курортного лечения «на водах» хронический фарингит в подавляющем большинстве случаев регрессирует и в течение 2-3 мес полностью исчезает. Однако, несмотря на самое интенсивное лечение, употребление алкоголя и табакокурение сводят на нет все усилия врача и больного, при этом эффект достигается временный и незначительный, а хронический фарингит продолжает прогрессировать, переходя в стадию хронического субатрофического и атрофического фарингита.
источник
 Для эффективного блокирования болевых участков полости рта у ребенка используйте обезболивающие спреи.
Для эффективного блокирования болевых участков полости рта у ребенка используйте обезболивающие спреи. Чистите зубы дважды в день. Меняйте зубные щетки 3-4 раза в год. Пользуйтесь зубными нитями и ополаскивателями.
Чистите зубы дважды в день. Меняйте зубные щетки 3-4 раза в год. Пользуйтесь зубными нитями и ополаскивателями.
 Если на месте волдырей появились язвочки, нельзя дезинфицировать их спиртом или спиртосодержащим раствором. Это может вызвать отек или ожог горла.
Если на месте волдырей появились язвочки, нельзя дезинфицировать их спиртом или спиртосодержащим раствором. Это может вызвать отек или ожог горла.