Специализированный академический клинический центр
Перевод материалов сайта UpToDate, 2016 г.
Вирус Варицелла-Зостер (ВВЗ), известный как вирус ветряной оспы (ветрянка), является одним из восьми вирусов герпеса, вызывающим заболевания у людей по всему миру. Заражение ветряной оспой у детей, как правило, приводит к легкому течению болезни, в то время, как у взрослых ветрянка протекает в среднетяжелой или тяжелой форме, и даже может привести к смерти.
Во время беременности ветряночная пневмония может быть особенно тяжёлой и материнская инфекция может привести к врождённым аномалиям и патологиям развития плода.
В этом разделе будут рассмотрены эпидемиология, инфекционные осложнения, лечение и профилактика ветряной оспы у беременных женщин.
- Вирус Варицелла-Зостер (ВВЗ) является причиной двух клинически несходных заболеваний, таких как ветряная оспа (ветрянка) и опоясывающий герпес (опоясывающий лишай). Ветряная оспа – обычно самокупирующаяся инфекция, протекающая в лёгкой форме у здоровых детей, при этом у беременных женщин порой может привести к тяжёлой форме заболевания. (См. «Введение».)
- Уровень заболеваемости вирусом ветряной оспы среди взрослых людей низкий, поскольку обычно они переносят ветрянку ещё в детском возрасте и уже имеют иммунитет к данному заболеванию. Также, надо отметить, что частота заболевания ветрянкой одинаковая как среди беременных, так и среди небеременных, только тяжесть заболевания при беременности возрастает. (См. «Материнская инфекция ветряной оспы».)
- Среди женщин, у которых заболевание развивается во время беременности, риск синдрома врождённой ветряной оспы по-видимому не высок (от 0,4% до 2%). (См. «Врождённая ветряная оспа».)
- Ветряная оспа – это острое инфекционное заболевание. До введения вакцинации против вируса ветряной оспы поражённость вторичными случаями заболевания ветрянкой в результате бытовых контактовприближалась к 90% среди восприимчивых лиц. Пациенты считаются заразными за один-два дня до появления характерной сыпи и вплоть до момента, когда высыпания покроются коркой. Передача вируса от матери ребёнку может произойти тремя способами: внутриутробно, перинатально и в послеродовой период. (См. «Передача».)
- При ветряной оспе сыпь за несколько дней проявляется в виде последовательных везикулярных высыпаний на лице, туловище и конечностях. (См. «Ветряная оспа без осложнений».)
- Во время беременности одним из наиболее распространённых клинических проявлений осложнения заболевания ветряной оспой является ветряночная пневмония. Течение болезни непредсказуемо и может быстро прогрессировать в гипоксию и дыхательную недостаточность, что приводит к высокому риску смертности, если заболевание не лечить. (См. «Клинические признаки материнской инфекции ВВЗ».)
- Синдром врождённой ветряной оспы характеризуется задержкой внутриутробного развития плода, гипоплазией конечностей, поражениями кожи, неврологическими нарушениями и пороками развития глаз. (См. «Влияние инфекции вируса Варицелла-Зостер на плод».)
- Диагноз: материнская ветряная оспа – клинический, его постановка основывается на наличии характерной везикулярной сыпи. (См. «Материнская ветряная оспа».)
- Риск появления синдрома врождённой ветряной оспы, который может развиться в следствие материнской инфекции, можно оценить при помощи метода полимеразной цепной реакции (ПЦР); для проведения анализа с целью обнаружения ДНК вируса Варицелла-Зостер потребуется кровь плода или амниотическая жидкость. В сочетании с этим проводят и ультразвуковое исследование для оценки пороков развития плода. (См. «Синдром врождённой ветряной оспы».)
- Противовирусная терапия ацикловиром у взрослых небеременных пациентов, применённая в течение первых 24 часов после появления симптомов, способствует более быстрому заживлению поражений кожи и сокращает продолжительность лихорадки. Данных о том, что ацикловир предупреждает развитие осложнений, нет. Обширное проспективное исследование случаев назначения ацикловира женщинам во время беременности показало, что его применение не является тератогенным. Но в то же время, обширных контролируемых исследований не проводилось. В случае отсутствия осложнений, мы предлагаем назначать ацикловир беременным перорально (степень рекомендации 2С – очень слабая степень рекомендации, при которой другие альтернативы лечения могут быть равно обоснованными). (См. «Лечение инфекции материнской ветряной оспы».)
- Несмотря на то, что непосредственно контролируемые испытания в группах беременных и небеременных пациентов не проводились, частота смертельных случаев на фоне ветряночной пневмонии значительно уменьшилась, благодаря лечению, по сравнению со случаями известными, когда лечение отсутствовало. Мы рекомендуем принимать ацикловир всем беременным женщинам с ветряночной пневмонией (степень рекомендации 1B – строгая рекомендация, применяемая для большинства пациентов, врачи должны следовать строгой рекомендации, за исключением случаев, когда существует альтернативный подход с чётким и убедительным обоснованием). Пациентам с осложнениями заболевания ацикловир вводят внутривенно дозировкой 10мг/кг каждые 8 часов. (См. «Ветряночная пневмония».)
- Пост-контактная профилактика нацелена на восприимчивых беременных женщин (т. е. на тех, у кого нет в анамнезе ветряной оспы или на тех, кто имеет серонегативную реакцию к антителам ветряной оспы), которые имели контакт с человеком, больным ветрянкой или опоясывающим лишаём. Поскольку у большинства женщин можно при помощи серологического исследования подтвердить факт перенесённой инфекции ветряной оспы, становится экономически выгодным, по возможности, до осуществления профилактики проведение серологического анализа. Но как бы то ни было, иммунопрофилактику нельзя откладывать более, чем на 96 часов после контакта, поскольку эффективность профилактики после этого срока неизвестна. (См. «Оценка восприимчивости».)
- Иммунопрофилактика (т. е. VariZIG) связана с более низким риском заболевания ветряной оспой после контакта и с более лёгким течением болезни у тех, у кого произошла реконверсия, несмотря на пост-контактную профилактику. У людей, подвергшихся иммунопрофилактике, должны тщательно отслеживаться симптомы инфекции вируса Варицелла-Зостер. (См. «Иммунопрофилактика с целью предотвращения материнской вирусной инфекции Варицелла-Зостер».)
- Мы рекомендуем проведение иммунопрофилактики препаратами, содержащими иммуноглобулин с высокими титрами ВВЗ-специфических антител, а не бдительное ожидание (степень рекомендации 1B). В Соединённых Штатах Америки единственным доступным препаратом, содержащим ВВЗ-специфические антитела, является VariZIG. Введение VariZIG должно происходить в течение десяти дней после контакта. (См. «VariZIG».)
- У людей, подвергшихся иммунопрофилактике, должны тщательно отслеживаться симптомы инфекции вируса Варицелла-Зостер.
- С помощью вакцинации против вируса ветряной оспы до наступления беременности можно избежать материнской инфекции, эмбриональной инфекции, инфекции новорожденных, а также смерти.
Заражение ВВЗ вызывает две клинически различные формы заболевания: ветряную оспу (ветрянку) и опоясывающий герпес (опоясывающий лишай). Первичное инфицирование ВВЗ приводит к диффузной сыпи в виде везикул с прозрачным содержимым, или ветрянке. В течение беременности первичное инфицирование ВВЗ имеет значительные последствия для здоровья матери и плода:
- Менее 2% зарегистрированных случаев заражения ветряной оспой приходится на пациентов старше двадцати лет. Почти четверть случаев смерти, связанных с ВВЗ, относятся к данной возрастной категории. Таким образом, беременные женщины подвержены существенному риску заболеваемости и смертности от ВВЗ.
- При заражении матери вирусом ветряной оспы на ранних сроках беременности (с 8 по 20 недели)у плода существует риск развития синдрома врождённой ветряной оспы. Данный синдром характеризуется гипоплазией конечностей, поражениями кожи, неврологическими нарушениями и пороками развития глаз.
- Материнская инфекция во время беременности также связана с последующим появлением опоясывающего лишая у ребенка в период младенчества.
- Если мать заражается ветрянкой непосредственно до или после родов, в этом случае есть высокая вероятность того, что у ребёнка разовьётся неонатальная ветряная оспа, которая может выражаться как в виде лёгкой сыпи, так и в виде диссеминированной инфекции.
- Причиной опоясывающего герпеса является эндогенная реактивация латентного возбудителя (ВВЗ). Обычно заболевание проявляется кожными высыпаниями, известными как опоясывающий лишай. В отличие от ветряной оспы, при заболевании опоясывающим герпесом осложнений со стороны плода не наблюдается.
- Однако, описан случай, когда беременная женщина дотронулась до везикулярной жидкости на волосистой части головы больного опоясывающим лишаём, отчего заразилась ветряной оспой, что впоследствии привело к аномалиям развития плода.
В связи с появлением в 1995 году вакцины против ветряной оспы общие тенденции в эпидемиологии данного заболевания меняются . Тем не менее, частота случаев заражения ветряной оспой доподлинно неизвестна, поскольку эта болезнь не является регистрируемой.
Материнская ветряная оспа. В США в восьмидесятые годы заболеваемость материнской ветрянкой составляла от 1 до 5 случаев на 10000 беременностей. Такая низкая заболеваемость связана с высоким уровнем серопозитивных реакций на ВВЗ среди взрослых (>95%). Схожие показатели были выявлены в Европе. Но среди взрослого населения, живущего в тропических районах, уровень серопозитивных реакций на ВВЗ был ниже и составил приблизительно 50%.
Хотя уровень заболеваемости ветрянкой среди беременных не выше, чем среди других групп пациентов, ветряная оспа у беременных женщин осложняется ветряночной пневмонией в 10-20 % случаев. До введения эффективной противовирусной терапии заболеваемость и смертность, связанные с ветряночной пневмонией, достигали 20-45% случаев. Но и сейчас, в эру противовирусного лечения, количество таких случаев остается значительным: от 3 до 14%. Беременные женщины, у которых в анамнезе присутствует курение, а также беременные пациентки, которые уже заражены ветрянкой и имеют более сотни везикул на теле, подвержены более высокому риску развития ветряночной пневмонии.
Врождённая ветряная оспа. По данным наблюдений девяти исследований, выполненных в период с 1986 по 2002 годы, предполагается, что синдром врожденной ветряной оспы является редкостью. Менее 2% женщин, заразившихся ветрянкой в первые двадцать недель беременности, впоследствии родили детей с такой аномалией развития:
- В крупнейшем исследовании были изучены отдалённые последствия 1739 случаев материнской ветряной оспы. Данное проспективное исследование показало, что заболеваемость врожденными аномалиями составила 0,4%, если заражение матери произошло до 12-недельного срока беременности; при этом риск увеличивался примерно до двух процентов, если заболевание матери произошло между 13 и 20 неделями беременности.
- При исследовании группы из 362 женщин, инфицированных вирусом Варицелла-Зостер (347 беременных с ветрянкой, 15 беременных с опоясывающим лишаём), только одна женщина, болеющая ветрянкой, родила ребёнка с ВВЗ аномалиями, что составило 0,4% от общего числа пациенток.
- Только девять единичных случаев врождённой ветряной оспы были зарегистрированы при заболевании ветрянкой в период с 21 по 28 недели беременности.
В крупнейшем опубликованном исследовании случаев материнской ветряной оспы было изучено 344 беременных с опоясывающим герпесом. В этих случаях не было ни одного инфицирования врождённой ветряной оспой. Тем не менее, существует один зарегистрированный в 1987 году случай синдрома врождённой ветряной оспы, который стал следствием заболевания беременной женщины опоясывающим герпесом.
С момента появления вакцины против ветряной оспы в 1995 году уровень заболеваемости населения изменился. В Соединенных Штатах Америки, благодаря высокому уровню иммунизации от однократной вакцинации против ветряной оспы, уменьшилось количество случаев заражения ветрянкой на 84%, и на 88% стало меньше случаев госпитализаций, связанных с данной инфекцией. Но, несмотря на такие улучшения, случаи инфицирования ветряной оспой все ещё имели место быть, поэтому в 2006 году было инициировано введение в календарь прививок двукратной вакцинации от ветряной оспы. Исследование, проведённое в Соединённых Штатах в течение десяти лет после введения вакцинации против ветряной оспы, продемонстрировало сокращение заболеваемости среди взрослого населения на 74%. Поскольку только 3% из всех опрошенных были привиты, такой существенный спад заболеваемости отнесли к коллективному иммунитету. И всё же, такие данные по заболеваемости доказывают положительное влияние вакцинации, поскольку именно взрослые люди, по сравнению с детьми, с диагнозом ветряная оспа, имеют более высокий риск перенести данное заболевание в тяжелой форме, а в некоторых случаях болезнь может привести к смерти.
Эпидемиологические сведения говорят о том, что вакцинация против ветряной оспы, способствовала уменьшению числа материнских инфекций, а также внутриутробных заражений плода. Например, данные наблюдений в Австралии в период с 2006 по 2009 годы показали, что случаи заражения внутриутробной ветряной оспой составили 0,19 случаев на 100.000 живорождений в год и количество неонатальных инфекций составило 2 случая на 100.000 живорождений в год. Такие тенденции означают уменьшение заболеваемости новорожденных на 85% по сравнению с довакцинальным периодом.
Данные о долгосрочных наблюдениях после введения двукратной вакцинации отсутствуют.
В общем, риск передачи заражения вирусом Варицелла-Зостер выше от контакта с ветряной оспой, чем с опоясывающим герпесом. Человек больной как ветрянкой, так и опоясывающим лишаём, остаётся заразным до тех пор, пока все высыпания у него на теле не покроются корочкой.
От человека к человеку. Вирус ветрянки имеет свойства очень быстро распространяться. После непосредственного общения с человеком, который уже инфицирован, вероятность заражения достигает 90%. Заразный период начинается за 1-2 дня до появления сыпи и длится до тех пор, пока все пузырьки на коже не превратятся в корки.
Вирус передаётся воздушно-капельным путём. Заражение ветряной оспой обычно происходит в результате вдыхания вируссодержащих капель слизи из носоглотки больного человека. Иные механизмы передачи заболевания включают: прикосновение к везикулярной жидкости, содержащей вирус, и передачу вируса посредством воздуха, — что является редкостью.
Люди с ослабленным иммунитетом также могут заразится ветряной оспой от контакта с больным опоясывающим лишаём, хотя вероятность передачи вируса значительно ниже и обычно требуется тесный контакт с открытыми кожными повреждениями больного.
От матери к младенцу. Материнская ветряная оспа имеет серьёзные последствия не только для здоровья самой женщины, но и для здоровья её плода. Передача вируса может произойти внутриутробно, перинатально или пост натально. Внутриутробное и перинатальное инфицирование плода происходит трансплацентарно , а послеродовая передача вируса происходит воздушно-капельным путём или посредством прямого контакта с больным вирусом ветряной оспы.
Случаи передачи вируса Варицелла-Зостер плоду при заболевании опоясывающим герпесом редки. Низкий уровень передачи вируса может быть связан с ранее имевшимися антителами к ВВЗ у матери или в среднем с более низким уровнем виремии, которая сопровождает реактивацию заражения ВВЗ ( т. е. лишаём ) по сравнению с виремией , в период первичной инфекцией ( т. е. ветряной оспы).
Инкубационный период и у взрослых, и у детей составляет от 10 до 21 дня с момента контакта.
Единственным источником вируса Варицелла-Зостер является человек. Лица, перенесшие инфекцию, приобретают пожизненный иммунитет. Случаи повторного инфицирования очень редки.
Материнская инфекция. В течение четырех-шести дней первичная инфекция сопровождается репликацией вируса в регионарные лимфатические узлы и миндалины, возможно, в протоковую ткань слюнных желез, с последующим распространением на другие внутренние органы. После продолжительной репликации ВВЗ вновь поступает в кровь (вторичная вирусемия ) и поражает кожные ткани, что приводит к кожной сыпи приблизительно в период от 14 до 21 дня.
Внутриутробная инфекция. Точный механизм внутриутробного заражения вирусом Варицелла-Зостер не известен. Общепризнано, что материнская виремия ведёт к плацентарной инфекции с последующим заражением плода. Таким образом, предупреждение материнской инфекции является главным приоритетом. ДНК вируса Варицелла-Зостер может быть обнаружена в нескольких органах плода. Гистологическое исследование плаценты демонстрирует гранулёмы и очаги острого воспаления. Места репликации вируса у плода неизвестны. Было высказано предположение, что плод заболевает ветряной оспой внутриутробно с последующим заражением дорсальных корешковых ганглий. Это приводит к клеточной деструкции в нервной ткани, что может быть причиной денервации конечностей. Эти изменения заметны при синдроме врожденной ветряной оспы.
Ветряная оспа без осложнений. Сыпь, характерная для ветрянки и обычно сопровождаемая зудом, появляется в виде последовательных везикулярных высыпаний на лице, туловище и конечностях. Таким образом, кожа пациента с ветрянкой покрыта высыпаниями различной степени зрелости. Появление новых везикул обычно прекращается в течение четырёх дней. У многих пациентов с лёгким течением болезни в период от одного до четырёх дней до начала высыпаний наблюдаются симптомы продромального периода, такие как лихорадка, недомогание, мышечная боль. Сначала экзантема имеет вид пятен, на которых вскоре образуются папулы, а затем везикулы. Эти поражения могут затем развиться в гнойничковые перерождения. В дальнейшем везикулы подсыхают, образуются корочки. При адекватном уходе чаще всего высыпания подсыхают уже к шестому дню. Обычно корочки отваливаются в течение примерно одной-двух недель, оставляя временную лёгкую пигментацию на коже.
Тяжёлая форма заболевания. Ветряная оспа у взрослых приводит к осложнениям гораздо чаще, чем в детском возрасте.
Наиболее часто после ветрянки имеют место быть такие осложнения как: м енингит, энцефалит, мозжечковая атаксия, пневмония, гломерулонефрит, миокардит, глазные заболевания, над почечниковая недостаточность и даже смерть . В некоторых случаях вторичные бактериальные инфекции могут развиваться на участках тела в местах значительных повреждений кожи.
Ветряночная пневмония. Наиболее распространенным клиническим проявле нием осложненной ветряной оспы во время беременности является ветряночная пневмония, хотя , в целом, заболеваемость ветрянкой беременных женщин находится на низком уровне и составляет от 0,7 до 3 случаев на 1000 беременностей. Основными симптомами ветряночной пневмонии во время беременности являются кашель, одышка, лихорадка и учащённое дыхание. Пневмония обычно развивается в течение одной недели с начала появления сыпи. Клиническое течение данного состояния непредсказуемо и может быстро прогрессировать в гипоксию и дыхательную недостаточность. Рентгенологическая картина при ветряночной пневмонии может быть весьма разнообразна, к примеру, могут наблюдаться диффузные изменения лёгких, милиарные (узелковые) изменения, инфильтраты, эти явления также могут иметь перибронхиальный характер.
Клинические признаки синдрома врождённой ветряной оспы. Синдром врождённой ветряной оспы впервые описан в 1947 году. Он характеризуется такими признаками:
- Рубцы в кожном рисунке
- Неврологические нарушения (умственная отсталость, микроцефалия, гидроцефалия, судороги, синдром Горнера)
- Глазные аномалии (атрофия зрительного нерва, катаракта,хориоретинит, микрофтальм, нистагм)
- Аномалии развития конечностей (гипоплазия, атрофия, парезы)
- Желудочно-кишечные нарушения (гастроэзофагеальный рефлюкс, кишечная атрезия или стеноз)
- Малый вес при рождении
По статистике при синдроме врождённой ветряной оспы детская смертность в первые несколько месяцев после рождения достигает 30%, а риск развития опоясывающего лишая в первые четыре года жизни достигает 15%.
Преждевременные роды и самопроизвольные аборты (выкидыши). В течение первого триместра при ветрянке самопроизвольные аборты обычно не наблюдаются. В результате нескольких когортных исследований значительной разницы в количествах спонтанных абортов, преждевременных родов или внутриутробной гибели плода между группой беременных с материнской ветряной оспой и контрольной группой не отмечено. При этом, надо заметить, что общее число женщин с материнской ветряной оспой было небольшим.
Инфекция ВВЗ у новорожденных. Заражение ветряной оспой новорожденных происходит через передачу вируса от матери плоду непосредственно до родов. Наибольший риск тяжёлого заболевания с неблагоприятным исходом существует у детей, рождённых у матерей, заболевших ветрянкой за пять дней до или в течение двух дней после родов.
Материнская ветряная оспа. Клинический диагноз: ветряная оспа. Если есть сомнения в правильности постановки диагноза, существует быстрый способ подтверждения заражения ВВЗ через обнаружение ДНК вируса при помощи генетического метода ПЦР (полимеразная цепная реакция) из соскобов кожи, взятых у основания везикул, либо при помощи РИФ (реакция иммунофлюоресценции) для обнаружения вирусных антигенов. Вирус Варицелла-Зостер может также быть культивирован из везикулярной жидкости, хотя вирус размножается медленно, поэтому данный способ требует времени, а культура менее чувствительна по сравнению с прямыми методами диагностики.
Серологическое исследование обычно не требуется для диагностики материнской ветрянки, и может быть потенциально сбивающим с толку, поскольку пробы могут различаться по чувствительности и специфичности.
Внутриутробная диагностика. При обнаружении материнской инфекции риск развития синдрома врождённой ветряной оспы можно оценить с помощью полимеразной цепной реакции (ПЦР) с целью обнаружения ДНК вируса Варицелла-Зостер в крови плода или в околоплодных водах , для выявления патологий плода делают УЗИ. Исследование методом ПЦР для обнаружения ВВЗ является чувствительным анализом, который обычно проводится между 17 и 21 неделями гестации. Детальное анатомическое ультразвуковое исследование для оценки патологий плода, присущих синдрому врождённой ветряной оспы (например, микроцефалия, гипоплазия конечностей, задержка внутриутробного развития плода) , должно происходить по меньшей мере по прошествии пяти недель с начала материнской инфекции.
Если результаты ультразвукового исследования и лабораторных анализов без отклонений, предполагают низкий риск развития синдрома врожденной ветряной оспы. Если УЗИ без отклонений , но ДНК вируса обнаружена , показано повторное ультразвуковое исследование на сроках с 22 по 24 недели, поскольку такие результаты обследования предполагают потенциальный риск для плода. Если и повторное ультразвуковое исследование не демонстрирует отклонений, то риск развития синдрома врождённой ветряной оспы считается незначительным. Если ультразвуковое исследование выявило какие-либо признаки синдрома врождённой ветряной оспы, женщина должна получить консультацию относительно возможных заболеваний плода. Серологическое исследование плода имеет ограниченное применение из-за его низкой чувствительности и недостаточной специфичности.
Послеродовая диагностика. Для диагностики синдрома врождённой ветряной оспы необходимы следующие условия:
- История болезни роженицы с материнской инфекцией ВВЗ в анамнезе в период первого или второго триместра беременности
- Наличие сочетанных патологий плода, присущих синдрому врождённой ветряной оспы
- Признаки внутриутробной инфекции ВВЗ
Признаками внутриутробной инфекции, связанной с вирусом Варицелла-Зостер, могут стать обнаруженная у новорожденного ДНК вируса, присутствие в пуповинной крови антител класса IgM к вирусу ветряной оспы, сохранение антител класса IgG по прошествии возраста семи месяцев, клинические проявления опоясывающего герпеса в раннем младенчестве.
Лёгкая форма инфекции. В процессе рандомизированного плацебо-контролируемого исследования, в котором принимали участие мужчины и небеременные женщины с первичной инфекцией вируса Варицелла-Зостер была оценена эффективность приёма ацикловира в течение 72 часов после появления симптомов. Исследование показало, что приём ацикловира в течение первых 24 часов после появления симптомов способствует более быстрому заживлению поражений кожи и сокращает продолжительность лихорадки. Оценить терапию ацикловиром при более тяжёлом течении болезни в данном исследовании невозможно по причине низкого количества осложнённых инфекций (к примеру, ветряночной пневмонии).
Эффект от приёма ацикловира перорально для лечения лёгкой формы ветряной оспы у беременных женщин не изучен. Хотя в процессе исследований на животных и наблюдений многочисленных беременностей не было выявлено отрицательного воздействия ацикловира на плод, строго контролируемых исследований не проводилось. Американская Академия Педиатрии (ААП) в стандартах лечения неосложненных форм ветряной оспы у беременных женщин не рекомендует применение ацикловира в целях безопасности . Однако, существуют проспективные исследования случаев беременностей, в течение которых применялся ацикловир. Данные этих исследований не выявили увеличения числа врождённых пороков у исследуемых 596 младенцев. Таким образом, целесообразно рекомендовать для всех беременных женщин с лёгкой формой инфекции терапию ацикловиром перорально (20 мг/кг четыре раза в сутки в течение пяти дней). Особого внимания требуют случаи повторного контакта беременной с вирусом ветряной оспы, поскольку тогда болезнь будет иметь более тяжёлое течение.
Ветряночная пневмония. Ветряночная пневмония при беременности требует неотложной медицинской помощи. Согласно ряду зарегистрированных случаев, до введения противовирусной терапии уровень смертности среди беременных женщин приблизительно равнялся 36-40%. Хотя отсутствуют рандомизированные контролируемые испытания ацикловира для лечения ветряночной пневмонии, данные наблюдений свидетельствуют о благотворном влиянии противовирусной терапии на показатели материнской смертности по сравнению с группой исторического контроля:
- В результате ретроспективного анализа 21 случая лечения ветряночной пневмонии у беременных женщин с применением ацикловира уровень смертности составил 14%. Данное значение оказалось ниже по сравнению с предполагаемым результатом в случае отказа от данной терапии.
- Согласно наблюдениям за 18 пациентами с ветряночной пневмонией, для лечения которых применялся ацикловир, все пациенты выжили. Из них двенадцати пациентам потребовалась интубация и искусственная вентиляция лёгких.
Таким образом, беременным женщинам с диагнозом ветряночной пневмонии может быть рекомендовано вводить ацикловир внутривенно в дозировке 10 мг/кг каждые 8 часов. Даже с точки зрения боязни теоретической эмбриональной токсичности, соотношение риска и пользы от такого вида лечения материнской ветряной оспы считается благоприятным , в виду отсутствия примеров врождённых уродств, согласно многочисленным отчётам, относящимся к приёму ацикловира беременными.
Несмотря на то, что ацикловир проникает через плаценту, неизвестно, снижает ли данное противовирусное средство риск развития синдрома врожденной ветряной оспы.
Лечение опоясывающего герпеса. Ведение беременных женщин и других групп взрослых пациентов больных опоясывающим герпесом не отличается. (См. «Лечение опоясывающего лишая у пациентов с сохранённым иммунитетом», раздел «Опоясывающий лишай во время беременности»).
Профилактика направлена на людей, восприимчивых к инфекции ВВЗ, у которых нет в анамнезе ветрянки или серологических признаков наличия первичного контакта с вирусом (антител IgG к вирусу в крови, антител IgG с высокой авидностью).
Оценка восприимчивости. Важным источником информации о наличии антител к вирусу ветряной оспы являются сообщения самих беременных женщин о перенесённой ранее инфекции. Кроме того, у большинства женщин, не имеющих ветряную оспу в анамнезе, обнаруживают серологические маркеры перенесенной инфекции.
Этот принцип хорошо виден на примере исследования 838 беременных женщин, у 98% из которых в анамнезе присутствовала ветряная оспа, и при серологическом исследовании у них были обнаружены маркеры ранее перенесённой инфекции. При этом у небольшой части женщин, сообщивших об отсутствии ветрянки в анамнезе, либо высказавших неуверенность в этом вопросе, была обнаружена серонегативная реакция к антителам ветряной оспы, 7% и 17% от общего числа соответственно.
В идеале, серологические анализы на ВВЗ должны быть проведены до применения иммунопрофилактики среди женщин, не перенёсших ветряную оспу; такая стратегия является экономически эффективной и её уже предлагали некоторые эксперты. Однако необходимо быстро проводить обследование, поскольку профилактику важно провести в течение 10 дней с момента контакта. Если в эти сроки невозможно получить результаты серологических проб, тогда необходимо применять постконтактную профилактику.
Определение наличия контакта. Беременным женщинам с отсутствием иммунитета к вирусу Варицелла-Зостер важно рассмотреть, что же относится к факту контакта с вирусом.
Ветряная оспа – высококонтагиозная инфекция, передающаяся при прямом бытовом контакте, при этом для заражения достаточно пяти минут, либо передача вируса может произойти в той же больничной палате с инфекционным больным.
Опоясывающий герпес менее контагиозен, обычно требуется более тесный контакт для заражения. Передача вируса происходит через прикосновение к открытым кожным повреждениям больного. Однако, были зарегистрированы редкие случаи заражения воздушно-капельным путём во внутрибольничных условиях. Женщины с отсутствующим иммунитетом к ВВЗ, имевшие такой контакт с опоясывающим герпесом, должны получить постконтактную профилактику, поскольку у них есть риск развития первичной инфекции (ветряной оспы).
Иммунопрофилактика с целью предотвращения материнской вирусной инфекции Варицелла-Зостер. Пассивная иммунизация антителами к вирусу ветряной оспы уменьшает риск заражения ветрянкой, а также уменьшает тяжесть заболевания у тех, у кого уже произошла выработка специфических антител к вирусу. Консультативный комитет по методам иммунизации населения (США) рекомендует всем беременным женщинам с неподтверждённым иммунитетом, имевшим контакт с носителями ВВЗ, принимать специфический иммуноглобулин VariZIG. Пост- контактная профилактика не нужна женщинам, ранее привитым от вируса Варицелла-Зостер.
Пациентам необходимо тщательно следить за проявлениями инфекции, несмотря на наличие пассивного иммунитета. Тех, кто, несмотря на пост-контактную профилактику, заразился ветрянкой, следует лечить от инфекции.
Беременные женщины с восприимчивым иммунитетом после родов должны пройти вакцинацию против вируса Варицелла-Зостер и применять иммунопрофилактику в течение последующих пяти месяцев, даже если во время беременности они получили пост-контактную профилактику и не заболели ветряной оспой.
Какой препарат использовать? – в настоящее время VariZIG — это единственная разработка для пассивной иммунизации, доступная в Соединённых Штатах. Данные об использовании VariZIG во время беременности приведены ниже.
VariZIG —это очищенный человеческий иммуноглобулин, полученный из плазмы здоровых доноров с высоким уровнем антител к вирусу Варицелла-Зостер . VariZIG подвергается фильтрации и инактивации для снижения передачи известных вирусов, таких как ВИЧ и вирусы гепатита .
Результаты исследования 60 беременных женщин, которым после контакта с вирусом ветряной оспы в случайном порядке были назначены препараты либо VZIG, либо VariZIG, показали, что согласно 28-дневному периоду наблюдений эти два продукта схожи по своей эффективности и безопасности; в VariZIG группе у 29 % женщин проявился вирус ветряной оспы, по сравнению с 42% в VZIG группе. Через 48 часов пациенты , которые получили VariZIG внутривенно, имели более высокие титры антител к вирусу, чем те женщины, которые получали либо VZIG, либо VariZIG внутримышечно . Эти темпы распространения инфекции ниже, по сравнению с зарегистрированными ранее (>90%).
Препарат VariZIG должен быть назначен как можно скорее, но не позднее десяти дней после контакта. Согласно ограниченным данным уровень заболеваемости ветряной оспой сопоставим среди тех, кто получил пассивную иммунизацию в четырёхдневный срок после контакта с вирусом и тех, кто получил иммунизацию в течение 5-10 дней. Данные об эффективности пассивной иммунизации после вышеуказанного интервала времени отсутствуют. VariZIG поставляется в виде лиофилизированного порошка для растворения в ампулах по 125me. Рекомендуемая дозировка 125ме/10 кг, вес из расчёта индекса массы тела, максимальная доза составляет 62 5ме (5 ампул).
Применение иммуноглобулина внутривенно. Если беременная женщина не может получить VariZIG в десятидневный срок с момента контакта, клинический врач также может применить внутривенно однократную дозу иммуноглобулина IVIG в дозировке 400 мг/кг или внимательно следить за признаками и симптомами ветряной оспы и назначить лечение ацикловиром при проявлении болезни. IVIG обычно не применяют для специфической терапии вируса ветряной оспы.
Иммунопрофилактика с целью предотвращения развития синдрома врождённой ветряной оспы. Из-за единичности случаев, связанных с синдромом врождённой ветряной оспы, точные данные о том, что иммунопрофилактика предотвращает пороки развития плода у женщин, у которых развилась ветряная оспа, несмотря на применённую профилактику, отсутствуют.
97 беременных женщин из 1739, у которых в период гестации был диагноз ветряной оспы или опоясывающего герпеса, принимали VZIG с целью предотвращения вирусной инфекции. В результате, случаев заболевания младенцев синдромом врождённой ветряной оспы, рождённых у матерей применивших противовирусную профилактику, не было. Однако в целом, риск развития синдрома врождённой ветряной оспы был также низким среди младенцев, рождённых у женщин не применявших противовирусной профилактики и равнялся 0,7% (9 случаев на 1373 женщин с ветрянкой). При этом ни одного случая синдрома врождённой ветряной оспы у женщин с опоясывающим лишаём зарегистрировано не было. Главной причиной проведения иммунопрофилактики среди беременных женщин, контактировавших с вирусом Варицелла-Зостер, является уменьшение риска развития материнской инфекции и сокращения заболеваемости. Младенцы, рождённые у женщин, защищённых от заражения вирусом Варицелла-Зостер , не входят в группу риска заражения синдромом врождённой ветряной оспы. У женщин, которые, несмотря на иммунопрофилактику, всё же заразились вирусом Варицелла-Зостер , есть вероятность, что пассивная иммунизация может снизить виремию, что может привести к уменьшению риска передачи вируса от матери к ребёнку.
Противовирусная терапия. О том, имеет ли ацикловир положительное влияние на уменьшение риска заболевания ветряной оспой беременных женщин в пост-контактный период, данных нет.
ВАРИВАКС- это живая ослабленная вакцина против ветряной оспы, рекомендована Консультативным комитетом по методам иммунизации населения (ACIP ) детям до 13 лет и взрослым с восприимчивым иммунитетом. Оценивая эффективность двукратной вакцинации против вируса ветряной оспы в ходе наблюдений на протяжении более десяти лет, можно говорить о стопроцентном предотвращении тяжёлого течения инфекции и 98% предотвращении заражения ветряной оспой. При этом сероконверсия (выработка специфических антител) после вакцинации приблизительно равнялась 82 процентам у взрослых и 91 проценту у детей.
Небеременные женщины. Известно, что вакцинация от вируса ветряной оспы до наступления беременности, может предотвратить такие последствия от заражения вирусом Варицелла-Зостер, как материнская инфекция, эмбриональная инфекция, инфекция новорожденных, а также смертность. Консультативный комитет по методам иммунизации населения рекомендует всем женщинам детородного возраста оценить наличие иммунитета к вирусу ветряной оспы до наступления беременности:
- История предыдущих вакцинаций.
- Первичная инфекция ветряной оспы.
- Лабораторные исследования на наличие иммунитета — антитела IgG к вирусу в крови, антитела IgM.
Небеременным женщинам, у которых не обнаружен иммунитет к вирусу ветряной оспы, должна быть предложена стандартная вакцинация (т. е. две прививки с интервалом в четыре-восемь недель) с целью предотвращения данного заболевания и возможной смерти в следствие его. Результаты одного исследования доказали, что такой универсальный подход является более экономически выгодным, по сравнению с проведением пост-контактной иммунопрофилактики среди беременных женщин.
Женщины должны избегать наступления беременности в течение одного месяца после вакцинации, поскольку существует теоретическая опасность для плода.
Беременность. Эту живую вакцину нельзя назначать беременным женщинам в связи с теоретическим риском индуцировать врождённое заболевание плода. Тем не менее, если у женщины обнаружили отсутствие иммунитета уже во время беременности, ей должна быть рекомендована вакцинация против ветряной оспы сразу же после родов с введением повторной дозы на шестой неделе.
Бытовые контакты беременных женщин. При бытовом контакте беременной женщины с вирусом, независимо от её восприимчивости к вирусу ветряной оспы, она может привиться, когда потребуется, без промедления. Риск передачи вируса Варицелла-Зостер от здорового человека, привитого от ветрянки, здоровому человеку, но с восприимчивым иммунитетом, в результате бытового контакта чрезвычайно низок. Есть данные лишь о единственном случае передачи вируса беременной женщине с восприимчивым иммунитетом; она заразилась штаммом вируса от вакцины против ветряной оспы, которой был привит её годовалый ребёнок и, в результате которой, у ребёнка появились кожные высыпания. Тем не менее, показаний для отмены вакцинации при бытовых контактах, с целью предотвращения такого рода передачи ветряной оспы, нет. Впрочем, если у кого-то после вакцинации появляется сыпь, то в подобных бытовых обстоятельствах, при возможности, беременные женщины с восприимчивым иммунитетом должны избегать близкого контакта с привитым человеком , до тех пор, пока везикулы не покроются коркой. В данной ситуации, возможное применение препарата VariZIG для пост-контактной профилактики оценивается как обоснованное . (См. выше «Пост-контактная профилактика».)
источник
Раньше ветряная оспа (ветрянка) была популярным заболеванием, особенно у детей младше 12 лет. Сейчас она встречается гораздо реже, благодаря вакцине от ветряной оспы, которую ребёнок получает в возрасте от 12 до 15 месяцев, с последующей ревакцинацией в 4-6 лет.
Причиной возникновения этой болезни является вирус ветряной оспы. Это заболевание очень заразно.
Если ребёнок болен ветрянкой, у него может наблюдаться зудящая сыпь по всему телу и симптомы похожие на грипп.
Поэтому инфицированному малышу следует остаться дома и отдыхать, пока сыпь не сойдёт совсем.
Защитить детей может вакцина, которая значительно сокращает шансы получить вирус ветряной оспы.
Те же, кто сделал прививку, но заболел, легче ее переносят и быстрее выздоравливают, по сравнению с теми, кто её не делал.
Ветряная оспа проявляется в виде красной, зудящей кожной сыпи, начинающейся с живота или спины и лица, и затем, распространяющейся почти по всему телу, включая кожу на голове, рот, руки, ноги и гениталии.
Сыпь начинается с множественных маленьких красных волдырей, похожих на прыщи или укусы насекомых, обычно не превышающих четверти сантиметра по размеру. Так они выглядят в течение 2-4 дней и развиваются в тонкостенные пузырьки, заполненные жидкостью.
Волдыри лопаются, оставляя открытые раны, затем покрывающиеся сухой коричневой коркой. Сыпь очень зудит. Холодные ванны или каламин лосьон могут помочь с этим справиться.
Отличительная черта ветряной оспы в том, что все её стадии (красные волдыри, водяные пузыри и корки) могут появляться на теле одновременно. Более обширная и серьёзная сыпь может наблюдаться у детей, страдающих какими-либо кожными отклонениями, как например, экзема или имеющими слабую иммунную систему.
Маленькие детки легче переносят болезнь, нежели дети постарше и взрослые.
В очень редких случаях болезнь может сопровождаться серьёзной бактериальной инфекцией, поражающей кожу, легкие, кости, суставы и мозг.
Каждый больной ветряной оспой человек рискует позже получить кожное заболевание, которое носит название опоясывающий герпес. После выздоровления, вирус «спит» в нервной системе всю последующую жизнь.
И позже он может «проснуться», но уже как опоясывающий герпес.
Симптомы включают покалывание, зуд или боль в определённой части тела, сопровождаемые сыпью из красных волдырей и водяных пузырей.
К счастью, у детей и подростков почти всегда болезнь проходит в легкой форме, тяжелее опоясывающий герпес проявляется у взрослых.
Привитые от ветрянки гораздо реже получают подобные осложнения позже. Если же ребёнок все-таки заболел опоясывающим герпесом, симптомы протекают легче и с меньшей степенью вероятности влекут за собой ухудшения, чем у тех, кто не получил вакцины.
Вирус ветряной оспы распространяется как по воздуху (через кашель и чиханье), так и прямым контактом через слизь, слюну и жидкость из водяных пузырей. Эта болезнь заразна за два дня до появления сыпи, и до тех пор, пока все водяные пузыри не покроются коркой.
Больной ветрянкой ребёнок должен быть освобожден от школы, пока волдыри не станут сухими, что обычно происходит в течение недели. Если вы не уверены, готов ли ученик вернуться к занятиям, проконсультируйтесь у врача.
Ветряная оспа очень заразна. Большинство детей сразу же заражают братьев и сестер, если те не были привиты и не болели ветрянкой ранее.
Симптомы у второго ребенка проявляются, как правило, через две недели после первого.
Чтобы предотвратить распространение болезни, контролируйте насколько часто ребёнок моет руки, в особенности до еды и после туалета.
Люди, не болевшие ветрянкой и не делавшие прививку, могут ею заразиться от больного опоясывающим герпесом, но не получив при этом сам герпес. Это происходит, потому что опоясывающий герпес развивается только из-за реактивации вируса варицелла-зостер у тех,кто раньше болел ветрянкой.
Определённые группы людей в большей степени подвержены риску развития осложнений от ветряной оспы. Это беременные женщины и те, у кого какие-либо проблемы с иммунной системой. Они должны избегать любого контакта с людьми, больными ветрянкой.
Если беременная женщина, не болевшая ветряной оспой, инфицирована (особенно в первые 20 недель беременности), есть риск развития врожденных дефектов плода.
При этом сама мать рискует столкнуться с более серьёзными осложнениями, по сравнению с теми, которые она могла бы получить при отсутствии ребенка в животе.
Если женщина переболела ветрянкой сразу до или после рождения ребенка, у новорожденного возможны серьезные проблемы со здоровьем. Никакого вреда развитию малыша не нанесет опоясывающий герпес матери.
Если женщина переболела ветрянкой задолго до беременности, новорожденный имеет иммунитет к данной инфекции первые несколько месяцев, т.к. он передаётся от матери к ребенку через плаценту и грудное молоко.
- новорожденные, чьи мамы были инфицированны ветряной оспой во время родов,
- пациенты с лейкемией или иммунодефицитом,
- дети, принимающие лекарства, подавляющие иммунную систему.
Все они могут принимать медикаменты сразу после выявления ветряной оспы, чтобы облегчить её протекание.
Прививка от ветрянки на 99% защищает детей от инфицирования вирусом варицелла-зостер. Врачи рекомендуют вводить данную вакцину дважды:
Первая инфекция в возрасте 12-15 месяцев.
Люди в возрасте 13 лет и старше, кто никогда не болел ветрянкой и не делал прививку, могут получить 2 дозы с перерывом не меньше 28 дней, чтобы защитить себя от этой болезни. Хотя мало у кого из привитых развивается ветряная оспа, в случае заболевания симптомы протекают легче, и человек выздоравливает быстрее.
Здоровые дети, ранее переболевшие ветрянкой, не нуждаются в вакцине — как правило, они на всю жизнь защищены от этой болезни.
Когда вирус вызывает ветряную оспу, врач не прописывает антибиотики. Они могут понадобиться, только если доктор находит бактериальную инфекцию в горле. Это довольно популярный симптом, т.к. дети часто расчесывают и ковыряют водяные пузыри.
Антивирусный препарат может быть прописан тем, у кого высок риск осложнений. Решение принимать ли его зависит от возраста и состояния здоровья ребенка, степени распространения инфекции и протяженности терапии. Доктор оповестит вас, может ли ваш ребенок принимать данный препарат.
Это правильное решение, при инфицировании ветряной оспой (и сразу после выздоровления) избегать солнца, т.к. есть большая вероятность получить ожог кожи. Также воздействие солнечных лучей может увеличить риск образования на ней рубцов.
Плюс к тому, жара и обильное потоотделение (как правило, вызванное длительным пребыванием на солнце) способны усилить зуд. Если возникла подобная проблема, приложите холодное влажное махровое полотенце на пораженные участки. Это может принести небольшое облегчение ребенку.
источник
Ветряная оспа – это высокозаразное острое вирусное заболевание, сопровождающееся лихорадкой и сыпью на коже.
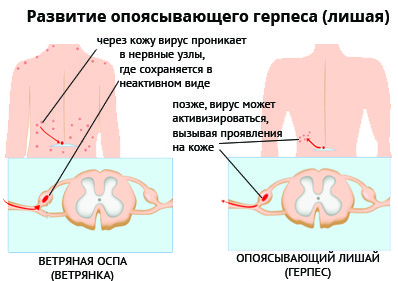
Возбудитель заболевания – герпес-вирус третьего типа (вирус варицелла-зостер). Повторная активация данного вируса, которая происходит обычно во взрослом возрасте, вызывает опоясывающий лишай.
Ветрянку переносят почти все в детском и подростковом возрасте. Обычно она протекает легко, редко с осложнениями, самые серьезные из которых – пневмония и энцефалит (воспаление мозга).
Вирус передается воздушно-капельным путем. Вспышки бывают зимой и ранней весной.
На данный момент проводится вакцинация против ветряной оспы, что значительно снижает ее распространенность.
Чаще всего ветрянка успешно лечится.
- Субфебрильная температура (37-37,5 °C), предшествующая появлению сыпи на 1-2 дня.
- Боль в животе, потеря аппетита.
- Красные, сильно зудящие высыпания, сначала похожие на укусы комаров. Они появляются сперва на волосистой части головы, лице, груди и спине, затем на остальном теле. Постепенно покраснения превращаются в пузырьки, заполненные жидкостью, со временем переходящие в корочки.
- На слизистых, в ротоглотке могут образовываться язвы, отеки.
- Лихорадка.
- Головная боль.
- Слабость, недомогание, потеря аппетита.
- Кашель, насморк, боль в горле.
- Увеличение лимфатических узлов сзади шеи.
Общая информация о заболевании
Ветрянка – это острое вирусное заболевание, сопровождающееся лихорадкой и сыпью. Ее вызывает герпес-вирус третьего типа (вирус варицелла-зостер). Ветрянку переносят почти все люди в детском и подростковом возрасте. Обычно она протекает легко, редко с осложнениями, после чего к ней сохраняется пожизненный иммунитет. Дети переносят ветрянку значительно легче, чем взрослые. После излечения ветряной оспы вирус может оставаться в нейронах (нервных клетках) в неактивной форме. Если много лет спустя он повторно активируется, он вызывает опоясывающий лишай, обычно это происходит уже во взрослом возрасте.
Ветряная оспа очень заразна, инфицирование происходит воздушно-капельным путем. Вспышки ветрянки наиболее характерны для детских учебных учреждений зимой и ранней весной, однако благодаря плановой вакцинации заболеваемость ею значительно снижается.
Возбудитель ветрянки, проникая в организм через дыхательные пути, попадает в лимфатические узлы и затем через кровь в селезенку, печень и другие органы. Примерно через неделю вирус поражает кожу человека, вызывая сыпь, появление которой связано с иммунной реакцией на вирус. Период от заражения до появления симптомов (инкубационный период) составляет 10-21 день, в среднем две недели.
Больной является заразным примерно за 2 дня до возникновения сыпи и вплоть до 6 дней с момента появления последнего свежего элемента сыпи. К этому времени воспаления обычно уже покрываются корочками.
Как правило, ветрянка протекает легко, не вызывая осложнений. Однако существует группа лиц с высоким риском неблагоприятного течения заболевания:
- новорождённые, матери которых никогда не болели ветрянкой и не были вакцинированы;
- взрослые люди;
- беременные;
- люди с пониженным иммунитетом (ВИЧ-инфицированные, больные лейкемией, подвергшиеся химиотерапии);
- больные раком;
- принимающие стероидные препараты (например, больные астмой);
- люди с экземой кожи (незаразное воспалительное заболевание аллергической природы).
Часто ветряная оспа осложняется бактериальной инфекцией кожи.
Реже ветрянка может приводить к пневмонии, к воспалению мозга (энцефалиту).
- Лица, не вакцинированные от ветряной оспы.
- Учащиеся детских учебных учреждений.
- Работники детских учебных учреждений, медработники.
Обычно диагноз «ветрянка» ставится после осмотра больного и определения характера высыпаний. Большое значение при этом имеет срок, прошедший от контакта с инфицированным человеком до появления высыпаний. Кроме того, может проводиться исследование соскоба (мазка) с пораженной области, посев на выявление вируса, лабораторные исследования крови.
- Исследование мазка с пораженного участка кожи. С помощью специального окрашивания мазка можно определить наличие гигантских многоядерных клеток, характерных для данной инфекции.
- Определение генетического материала вируса ветрянки (ДНК) методом полимеразной цепной реакции (ПЦР). Этот анализ позволяет выявить даже незначительное число возбудителей заболевания в крови.
- Определение антител к возбудителю ветряной оспы (Varicella Zoster Virus, иммуноглобулины). В крови могут обнаруживаться специальные молекулы, выделяемые иммунной системой человека для борьбы с заболеванием.
- Иммуноглобулины G. Данный тип иммуноглобулинов отражает наличие иммунитета к ветряной оспе, что свидетельствует о ранее перенесенном заболевании.
- Иммуноглобулины М. Выявление антител-иммуноглобулинов М может указывать на текущую инфекцию, вызванную вирусом варицелла-зостер. Антитела этого класса появляются на четвертый день с момента возникновения сыпи и иногда сохраняются до нескольких месяцев.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). Уровень лейкоцитов в некоторых случаях может быть повышен.
- Аланинаминотрансфераза (АЛТ). Уровень этого печеночного белка значительно повышается у большого количества пациентов.
Другие методы исследования
- Рентгенологическое исследование грудной клетки. Проводится при подозрении на такое осложнение ветрянки, как пневмония.
Как правило, при нормальном течении ветряная оспа не требует лечения, хотя могут назначаться препараты, способствующие облегчению зуда.
Больной должен быть изолирован от людей, не болевших ветрянкой, вплоть до 6-8 дней с момента появления последнего свежего элемента сыпи.
Детям, больным ветряной оспой, рекомендуется коротко подстригать ногти для того, чтобы избежать вторичного бактериального инфицирования в результате расчесов. При высоком риске осложнений назначаются противовирусные препараты. В некоторых случаях может применяться вакцинирование от ветряной оспы сразу после контакта с вирусом, это позволяет предотвратить развитие заболевания или сделать его течение более легким.
Бактериальные кожные инфекции и пневмонии лечатся с помощью антибиотиков.
Детям с ветрянкой не следует давать аспирин, его применение в редких случаях может вызывать синдром Рея – опасное состояние, сопровождающееся повреждением печени и головного мозга.
Вакцинация ветрянки является самым надежным способом ее предотвращения. Она рекомендуется не только детям, но и взрослым, не перенесшим заболевания и имеющим высокий риск его развития или осложненного течения:
- медицинским работникам;
- работникам детских учебных учреждений;
- взрослым, живущим с детьми;
- женщинам детородного возраста;
- людям с хроническими заболеваниями.
Вакцинирование не рекомендуется:
- беременным;
- людям с ослабленным иммунитетом (ВИЧ-инфекцией и др.);
- страдающим аллергией на желатин или антибиотик неомицин.
Также при высоком риске осложнений используется иммуноглобулин против вируса варицелла-зостер. Он эффективен до 96 часов после контакта с больным ветряной оспой или опоясывающим лишаем. Эффект сохраняется около трех недель.
источник
Документ СанПиН (санитарные правила и нормы) по ветряной оспе содержит перечень рекомендаций, которые помогают предупредить распространение данного инфекционного заболевания в детских или взрослых коллективах. Эти правила действуют на всей территории России. Их должны придерживаться как государственные организации, так и учреждения с частной формой собственности.
Ветряную оспу вызывает вирус под названием Varicella Zoster. Он относится к категории герпесвирусов третьего типа. Этот ДНК-содержащий микроорганизм достаточно неустойчив к негативным факторам внешней среды. Несмотря на это, он способен несколько часов оставаться полностью активным в помещении с сухим и стоячим воздухом. Также вирус ветрянки легко перемещается вместе с вентилируемыми потоками, преодолевая несколько десятков метров.
В окружающую среду микроорганизм попадает с частицами слюны больного. Он очень заразный. При попадании в организм человека, который не имеет специфического иммунитета, почти с 100-процентной вероятностей вызывает заболевание. Особенно большой риск заразиться ветрянкой существует в таких условиях:
- низкая влажность;
- отсутствие регулярных проветриваний;
- пренебрежение самыми простыми правилами гигиены.
Потребность выполнения СанПиН вызвана особенностями течения ветрянки.
Это заболевание достаточно быстро распространяется в закрытых помещениях и может вызывать серьезные осложнения при отсутствии адекватного и своевременного лечения.
После заражения симптомы ветрянки проявляются не сразу. Данное заболевание имеет инкубационный период в 1—3 недели. Его длительность зависит от состояния иммунной системы организма и возраста больного. Чем он короче, тем тяжелее протекает ветрянка.
Угрозой этого заболевания является еще и то, что больной человек становится потенциально опасным для окружающих за 1—2 дня до появления первых высыпаний и остается таким еще на протяжении 5 дней после образования на теле последних папул. Самой опасной считается ветрянка на 14 день, когда заболевание достигает пика своего развития.
СанПиН указывает, что при обнаружении ветряной оспы в детском или взрослом коллективе, необходимо ограничить общение больного с окружающими. Но это правило активно обсуждается современными специалистами и подвергается критике. Установлено, что ветрянка не способна вызвать эпидемии среди взрослого населения. Это связано с тем, что данный вирус очень активный и чаще всего поражает человека в возрасте от 6 месяцев до 7 лет. Поэтому многие взрослые имеют специфический иммунитет и им не страшна ветрянка.
В развитых странах мира никак не ограничивают общение больного ребенка с коллективом. Это приводит к тому, что большинство людей переболевают ветряной оспой в детском возрасте, что сводит риск появления любых осложнений к нулю.
При ограничении общения людей с ветрянкой со здоровым населением значительно снижается число заболевших. В результате многие взрослые не имеют специфического пожизненного иммунитета, что является очень опасным. Чем старше больной, тем больше риск развития различных осложнений, которые становятся причиной инвалидности или даже смерти. К ним относят:
- Абсцесс, нагноения, буллезная стрептодермия. Они развиваются вследствие вторичного заражения при расчесывании образований на теле.
- Пневмония.
- Менингит, энцефалит.
- Миокардит.
- Лимфаденит.
- Сепсис.
- Синдром Рея, который сопровождается острой печеночной недостаточностью.
После окончания инкубационного периода развиваются первые симптомы заболевания. К ним относят:
- Выраженная слабость, которая может сочетаться с повышенной утомляемостью и снижением трудоспособности.
- Очень редко — понос, рвота и прочие расстройства пищеварения. Иногда это состояние может приводить к развитию судорог.
- Появление различных расстройств сна.
- Обнаружение характерных для ветряной оспы высыпаний.
- Повышение температуры тела.
Выраженность симптомов зависит от многих факторов, в том числе и от возраста больного.
Самым характерным признаком ветряной оспы считается сыпь. Ее развитие происходит следующим образом:
- появляются небольшие покраснения на теле, размер которых сначала не превышает миллиметра, после чего они увеличиваются до сантиметра;
- участок, размещенный посередине покраснения, поднимается вверх и образует папулу;
- в центре образования собирается жидкость, которая напоминает капельку воды;
- появившийся пузырек с прозрачным содержимым покрыт тонкой кожной пленкой;
- со временем жидкость начинает мутнеть, а само образование значительно уплотняется;
- появившаяся папула становится фестончатой, постепенно подсыхает;
- со временем образование покрывается корочкой, которая отпадает через несколько дней.
Больше всего опасны высыпания, образующиеся на слизистых. Они могут обнаруживаться во рту, в носу, на поверхности половых органов или около глаз. Данные образования очень быстро трансформируются в эрозии с желтовато-сероватым дном. Такие высыпания подвержены вторичному инфицированию, что может вызвать развитие различных осложнений.
Для ветряной оспы характерно одновременное наличие высыпаний на теле, которые прошли разные стадии развития. На участке кожи могут присутствовать как свежие пузырьки с жидкостью, так и подсохшие корочки. Каждое из образований на теле обычно полностью исчезает только спустя 2—3 недели.
При наличии лихорадки она длится не дольше 2—3 дней. При осложненном течении заболевания повышенная температура может наблюдаться около 10 дней. При ветрянке жар очень часто появляется и исчезает с периодичностью в несколько часов или суток, что вполне нормально. Период появления высыпаний обычно длится от 2 до 9 дней.
Диагностика заболевания осуществляется на основании клинических симптомов. Высыпания, характерные для ветряной оспы, значительно отличаются от образований на коже, которые развиваются при других патологиях. Поэтому только по этому признаку большинству пациентов можно поставить верный диагноз.
Для определения состояния организма некоторым больным назначают общий анализ крови. В нем четко прослеживается увеличение СОЭ. Очень редко применяются специфические серологические методы, которые точно установят факт развития ветряной оспы. Но это практикуют очень редко из-за высокой стоимости диагностических процедур.
Если беременная женщина заболела ветряной оспой, нет показаний для искусственного прерывания беременности. При этом данное правило актуально на любом сроке. Если ветрянка появилась в первом триместре беременности, риск поражения плода вирусом ничтожно мал — не больше 0,4%. На сроке от 14 до 20 недель вероятность негативных последствий для ребенка составляет не больше 2%.
На более позднем сроке риск развития осложнений для плода практически нулевой. Еще больше снизить вероятность негативных последствий от ветрянки для беременной женщины можно путем введения специфического иммуноглобулина. Он полностью ограждает ребенка от всех негативных последствий, которые может спровоцировать ветряная оспа.
Единственная опасность, которая существует для малыша, это его заражение в период 4—5 дней до родов. В это время у женщины чаще всего отсутствуют клинические симптомы заболевания, что не позволяет его вовремя диагностировать. В таком случае на свет рождается ребенок, который может иметь врожденную ветряную оспу с вероятностью 17%. Треть таких детей погибает, а у других развиваются тяжелые последствия. Первые симптомы врожденной ветряной оспы обычно появляются в период с 6 по 11 день после рождения ребенка.
Действующими нормативными документами в сфере здравоохранения (СанПиН) устанавливается, что при выявлении факта появления ветряной оспы в детском коллективе нет необходимости вводить карантин. При наличии у ребенка ветрянки следует пользоваться общими для всех заболеваний рекомендациями:
- больной не должен контактировать с другими детьми и посещать учебное заведение (в среднем около 3 недель);
- обязательно обращение к врачу для определения состояния больного и тактики лечения;
- при отсутствии ребенка в школе или садике больше 5 дней обязательно нужно принести справку о его состоянии здоровья.
В СанПиН отсутствуют требования к обязательному проведению вакцинации от ветряной оспы. Если работники учебных или медицинских учреждений настаивают на таком действии, это противозаконно.
На сегодняшний день не существует эффективных лекарств, которые могли бы непосредственно воздействовать на вирус ветряной оспы и уничтожить его. Поэтому лечение заболевания в основном симптоматическое или сводится к повышению защитных сил организма. Рекомендуется придерживаться строгого постельного режима весь лихорадочный период.
Врачи назначают некоторые препараты, позволяющие облегчить состояние больного и предупредить развитие осложнений. К ним относят:
- Антигистаминные препараты. Назначаются в виде мазей, кремов или таблеток внутрь. Они борются с зудом, который заставляет больного расчесывать образования на коже, что провоцирует присоединение вторичной инфекции.
- Антибактериальные средства. Используются для обработки сыпи, чтобы предупредить их инфицирование и ускорить заживление.
- Препараты из группы танинов. Применяются для подсушивания образований на коже и ускорения регенерации.
- Противолихорадочные препараты. Используются для снижения температуры тела. Чаще всего применяют лекарственные средства, которые содержат Парацетамол или Ибупрофен. Аспирин категорически запрещен для детей, поскольку он может вызывать смертельно опасный синдром Рея.
Чтобы лечение ветрянки прошло более эффективно следует придерживаться таких рекомендаций:
- Запрещено слишком тепло одевать ребенка. Повышенное потоотделение провоцирует усиление зуда, что приводит к расчесыванию образований на теле.
- У ребенка должны быть коротко постриженные ногти, что позволяет предупредить расчесывание сыпи. Очень маленьким детям рекомендуется надеть перчатки или тонкие рукавички.
- После водных процедур тело необходимо аккуратно промокнуть полотенцем. Растирать кожу запрещено.
- Желательно все время чем-то занимать ребенка, чтобы он не концентрировался на кожном зуде. В крайнем случае врачи назначают не только антигистаминные средства для устранения данного симптома, но и легкие успокаивающие.
Единственным эффективным методом профилактики ветряной оспы считается проведение вакцинации. В некоторых странах мира она делается в обязательном порядке — Австралия, Австрия, США. В Европе такую вакцину дают только тем людям, которые находятся в группе риска по развитию опасных для жизни осложнений. Такое решение вызвано опасением, что массовая вакцинация детей может привести к вспышке опоясывающего герпеса среди пожилых граждан. В России и многих других странах такая профилактика ветряной оспы проводится избирательно, при желании родителей.
Вследствие введения вакцины у человека формируется стойкий иммунитет. Он сохраняется на долгие годы — не меньше 20 лет. Для достижения такого результата вакцина водится по следующей схеме:
- Вакцина Окавакс. Используется в количестве 1 дозы для детей до 1 года.
- Вакцина Варилрикс. Вводится детям в возрасте от 1 года двукратно в количестве одной дозы с интервалом 6—10 недель.
- Для проведения экстренной профилактики вводится любая из вакцин в количестве одной дозы на протяжении 3 суток после контакта с больным.
Согласно рекомендациям СанПиН, при выявлении факта ветряной оспы в детском коллективе нужно придерживаться таких правил для профилактики дальнейшего распространения заболевания:
- Осуществлять дезинфекцию помещения и предметов обихода не нужно. В обычных условиях вирус нестабилен и быстро погибает.
- Желательно регулярно проводить сквозное проветривание, которое полностью удаляет из помещения болезнетворные частицы.
- Необходимо как можно чаще проводить влажную уборку. Это не сильно влияет на активность вируса, но повышает сопротивляемость организма человека к различным инфекциям. При влажности воздуха 60—80% слизистые оболочки увлажненные, что позволяет задерживать на их поверхности болезнетворные организмы.
- Больному рекомендуется постельный режим. Он не должен посещать занятия как минимум еще 5 дней после появления последних высыпаний на теле.
- Нужно не забывать о личной гигиене. Ребенок должен часто мыть руки, особенно перед едой, после активных игр, посещения туалета.
В большинстве случаев ветряная оспа не представляет опасности для детей, но может вызывать тяжелые последствия у взрослых. Поэтому государственные нормы, прописанные в СанПиН, четко указывают, что нужно делать при вспышке данного заболевания в коллективе.
источник