Холера — острая эпидемическая диарея, вызываемая холерным вибрионом, приводящая к обезвоживанию, деминерализации, ацидозу организма. Характеризуется токсическим поражением тонкой кишки, сгущением крови, развитием гиповолемического шока, расстройством функции печени и почек. Относится к карантинным инфекциям. Поражает только людей.
Возбудитель — холерный вибрион относительно малоустойчив во внешней среде, но хорошо переносит низкую температуру и замораживание. Источником инфекции является только человек (больной и вибрионоситель). Инфекция выделяется с рвотными массами и фекалиями. Механизм передачи — фекально-оральный (водный, пищевой), контактный.
Фармакотерапия. Главное в лечении — патогенетическая терапия, регидратация. В первую очередь необходимо восстановление водно-солевого баланса, правильно проведенная регидратационная терапия даже без дополнительных методов лечения может снизить летальность при холере практически до нуля. Восстановление должно начинаться в максимально ранние сроки (уже во время транспортировки в стационар — внутривенно или перорально) и осуществляться в два этапа: регидратация (восстановление исходных потерь жидкости в течение первых двух часов) и коррекция продолжающихся потерь воды и солей. Регидратация проводится в объеме, соответствующем исходному дефициту массы тела (объем вводимой жидкости находится в прямой зависимости от объема испражнений и рвотных масс).
Больным с дегидратацией 1 степени и части больных с дегидратацией 2 степени замещение потерь проводится путем перорального введения жидкости, которая готовится из глюкозосолевых навесок таких препаратов, как «Глюкосолан», «Цитроглюкосолан» или «Регидрон». Состав глюкозоэлектролитных р-ров может быть следующим: хлорида натрия 3,5г, бикарбоната натрия 2,5г, хлорида калия 1,5г, глюкозы 20г, воды питьевой 1 л. Действие раствора основано на том, что глюкоза способствует обратной резорбции натрия в кишечнике, вместе с которым всасывается и вода, благодаря чему восстанавливается водно-солевое равновесие, устраняется эксикоз, нормализуется деятельность сердечнососудистой системы.
Навеску солей и глюкозы растворяют в воде при температуре 40-42°С непосредственно перед введением. При тошноте или нежелании больного пить раствор, возможно вливание его через назогастральный зонд. В случаях повторной рвоты, а также у престарелых и у больных сахарным диабетом при 2 степени обезвоживания рекомендуется внутривенное введение подогретых до36-38С полиионных растворов, а также оно абсолютно показано больным с обезвоживанием 3-4 степени.
Наиболее адекватное замещение теряемых ионов и оптимальная коррекция нарушения гемостаза достигается при внутривенной инфузии раствора «квартасоль» — содержит на 1 л. апирогенной воды 4,75 г. хлорида натрия, 1,5г. хлорида калия, 2,6г. ацетата натрия, и 1 г. гидрокарбоната натрия. Возможно также вливание растворов: «хлосоль»- на 1л. апирогенной воды- 4,75г. хлорида натрия, 3,6г. ацетата натрия, 1,5г. хлорида калия; раствор «лактосоль» (синонимы: Рингер-лактат, лактатно-солевой раствор, раствор Хартмана), содержащий на 1л. апирогенной воды 6,1г. хлорида натрия,3,4г. лактата натрия, 0,3г. гидрокарбоната натрия, 0,3г. хлорида калия, 0,16г. хлорида кальция и 0,1г. хлорида магния; «трисоль» (или р-р Филипса -1): на 1л. апирогенной бидистилированной воды добавляют 5г. хлорида натрия, 4г. гидрокарбоната натрия и 1г. хлорида калия. Можно использовать раствор «ацесоль»- на 1л. апирогенной воды- 5г. хлорида натрия, 2г. ацетата натрия и 1г. хлорида калия. Вводимые в растворы соли должны быть химически чистыми. Растворы хранят не более 6 часов. В случае применения «трисоль» — для длительного хранения пригоден раствор, содержащий лишь хлорид натрия и хлорид калия, к которому прилагается стерильная навеска гидрокарбоната натрия. Посуда должна быть из апирогенного стекла или пластика.
При выраженном обезвоживании общее количество вводимого р-ра составляет 6-10л, что равняется 5-10% массы тела. Кроме водно-солевой терапии больным назначают (обычно перорально) антибиотики, которые способны уменьшать длительность диареи и объем водно-солевых потерь. Антибиотики дают внутрь после прекращения рвоты: тетрациклин, доксициклин, левомицетин, эритромицин, фуразолидон, ципрофлоксацин.
Для быстрого реагирования на эпидемию холеры и для предупреждения случаев смерти от этой болезни медицинские учреждения должны иметь необходимое количество оральных регидратационных солей, внутривенных жидкостей и соответствующих антибиотиков. Во время эпидемии холеры поставки этих предметов снабжения могут быстро потребоваться в количествах больших, чем обычно. Поэтому для подготовки к вспышке важно поддерживать дополнительные запасы в соответствующих звеньях системы поставок лекарственных средств. Небольшие «буферные запасы» могут размещаться в лечебно-профилактических учреждениях на местах, более крупные запасы (чрезвычайный запас) — в центральных аптечных складах.
Профилактика. Для специфической профилактики применяются холерная вакцина и холероген-анатоксин, который вводят строго подкожно ниже угла лопатки взрослым 0,5 мл, детям — от 0,1 до 0,5 мл в зависимости от возраста. Вакцинация против холеры создает защиту лишь у 40-60% людей в течение 3-6 месяцев. Международное свидетельство о вакцинации против холеры действительно в течение 6 месяцев после вакцинации или ревакцинации.
Единственная надежная защита — тщательное соблюдение правил личной гигиены. Труп хоронят завернутым в простыню, смоченную 5-10% раствором лизола, дно гроба и могилы засыпают 10см слоем хлорной извести.
Средства дезинфекции при холере: хлорамин Б, хлорная известь, известь белильная термостойкая, нейтральный гипохлорит кальция- НГК; гипохлорит кальция технический- ГКТ; двуосновная соль гипохлорита кальция -ДСГК; гипохлорит натрия; сульфохлорантин, дезоксон-1 или дезоксон-4Э, пергидроль, перекись водорода с моющим средством пероксогидрат фторида калия, полисепт, амфолан, лизол А, едкий натр, формалин, аммиак, кипячение, автоклавирование, спирт 70, сжигание, прокаливание, обработка в воздушных камерах.
1. Основы токсикологии. Взаимодействие организма и токсичных химических веществ
2. Классификации токсичных химических веществ
3. Токсический процесс
4. Общие мероприятия экстренной медицинской помощи при массовых острых химических поражениях в чрезвычайных ситуациях
5. Токсичные химические вещества нейротоксического действия
6. Токсичные химические вещества психодислептического действия
7. Токсичные химические вещества пульмонотоксического действия
8. Хлор, оксиды азота, фтор и его соединения
9. Токсичные химические вещества общетоксического действия
10. Цианиды, галогенцианы, сероводород
11. Отравление угарным газом
12. Отравление арсином
13. Токсичные химические вещества раздражающего действия
14. Токсичные химические вещества цитотоксического действия
15. Отравление фенолом, отравление рицином
16. Модификаторы пластического обмена. Диоксин, окись этилена
17. Ядовитые технические жидкости
18. Основы радиобиологии, биологическое действие ионизирующих излучений
19. Естественные и техногенные источники ионизирующего излучения
20. Радиационные поражения
21. Механизм возникновения радиационных поражений.
22. Радиационные поражения при внешнем облучении
23. Радиационные поражения при внутреннем облучении
24. Радиационные поражения при контактном (аппликационном) облучении
25. Лечебно-эвакуационные мероприятия при радиационных поражениях
26. Профилактические противолучевые средства
27. Классификация радиопротекторов
28. Вещества природного происхождения
29. Фармакокинетика и фармакодинамика радиопротекторов
30. Механизм защитного действия радиопротекторов
31. Средства длительного поддержания повышенной радиорезистентности организма
32. Средства защиты от «субклинических» (не приводящих к ОЛБ) доз облучения
33. Средства профилактики первичной реакции организма на облучение
34. Комплексное применение профилактических противолучевых средств
35. Средства догоспитального лечения радиационных поражений
36. Средства профилактики внутреннего облучения
37. Средства профилактики контактного облучения
38. Характеристика эпидемических очагов в чрезвычайных ситуациях
39. Биологические средства поражения и способы их применения
40. Особенности проведения противоэпидемических мероприятий при применении БС (БПА)
41. Мероприятия по локализации и ликвидации эпидемических очагов при ЧС
42. Средства и методы экстренной профилактики при ЧС
43. Опасные и особо опасные инфекционные заболевания, характерные для ЧС, медицинские средства профилактики и лечения
44. Чума, сибирская язва, оспа, холера
45. Мелиоидоз, ботулизм, сап, энцефалит, брюшной тиф
46. Иерсиниоз, туляремия, сыпной тиф, болезнь «легионеров»
47. Крымская геморрагическая лихорадка, вирусная лихорадка Марбург
48. Лихорадка Эбола, Омская геморрагическая лихорадка, Ку-лихорадка, Лихорадка Денге, лихорадка Ласса
49. Назначение, задачи и порядок проведения химической и радиационной разведки
50. Средства и методы химической разведки и контроля
51. Средства и методы радиационной разведки и контроля
52. Виды специальной обработки
53. Способы проведения специальной обработки
54. Дезактивирующие, дегазирующие, дезинфицирующие вещества и растворы
55. Технические средства специальной обработки
56. Особенности проведения частичной специальной обработки при загрязнении ТХВ, РВ и БПА
57. МЕРОПРИЯТИЯ ПО КОНТРОЛЮ, ЗАЩИТЕ, ОБЕЗЗАРАЖИВАНИЮ ПРОДУКТОВ ПИТАНИЯ И ВОДЫ, ОРГАНИЗАЦИЯ ИХ САНИТАРНОЙ ЭКСПЕРТИЗЫ В ЧС
58. Организация санитарной экспертизы продовольствия и воды
59. ЛИТЕРАТУРА
60. Об авторах
« назад Оглавление вперед »
43. Опасные и особо опасные инфекционные заболевания, характерные для ЧС, медицинские средства профилактики и лечения « | » 45. Мелиоидоз, ботулизм, сап, энцефалит, брюшной тиф
источник
острая высококонтагиозная болезнь вирусной природы, характеризуется цикличностью, тяжелым течением, интоксикацией, лихорадкой, сыпью на коже и слизистых оболочках.
В нашей стране оспа была ликвидирована к 1936 г. благодаря обязательному оспопрививанию. В 1958 г. на XI сессии Всемирной ассамблеи здравоохранения по предложению советской делегации было принято научно обоснованное предложение о повсеместной ликвидации натуральной оспы. СССР безвозмездно передал ВОЗ свыше 1,5 млрд. доз оспенной вакцины, помогал налаживанию ее производства в ряде стран. Советские специалисты проводили большую работу по лабораторной диагностике оспы, участвовали в ликвидации оспы в этих странах. Огромная по своим масштабам программа массовой вакцинации населения, своевременное выявление и изоляция заболевших завершились победой над оспой. В 1980 г. на XXXIII сессии ВОЗ было официально объявлено о ликвидации оспы на земном шаре и подчеркнута роль СССР в борьбе с этой болезнью. Несмотря на ликвидацию О. н. на нашей планете, нет полной гарантии того, что не появятся новые случаи заболеваний, поэтому необходимо осуществлять эпидемиологическое наблюдение с целью максимально раннего выявления подозрительных на заболевание О. н.
Этиология. Возбудитель оспы — самый крупный вирус, относится к семейству поксвирусов. Он устойчив к низким температурам и высушиванию, длительно сохраняется в корочках оспенных пустул. В пораженных оспенным вирусом клетках у человека и восприимчивых к нему животных обнаруживают характерные цитоплазматические включения — так называемые тельца Гуарниери.
Эпидемиология. Источником возбудителя инфекции является только больной человек, который заразен с последних дней инкубационного периода и до полного отпадения корочек, но наиболее опасен в период «цветения» сыпи и вскрытия оспенных пустул. Заражение происходит воздушно-капельным путем при рассеивании вируса с капельками слизи и слюны, особенно при кашле и чиханье, а также при общении с больным, при соприкосновении с его вещами или предметами обстановки, загрязненными слизью, гноем и корочками с пораженной кожи, фекалиями, мочой больного, содержащими вирус. Восприимчивость к оспе всеобщая.
Патогенез. Оспенный вирус проникает в организм человека через слизистую оболочку верхних дыхательных путей, реже через кожу и попадает в регионарные лимфатические узлы, где размножается. Через 1—2 дня он появляется в крови, откуда заносится в кожу, печень, костный мозг и другие органы. Вирус размножается и формирует очаги поражения в коже и слизистых оболочках рта, языка, глотки, гортани и трахеи. Токсин вируса вызывает дистрофию и воспалительные изменения паренхиматозных органов.
Иммунитет после перенесенной болезни стойкий, обычно пожизненный. Путем активной иммунизации (Иммунизация) оспенной вакциной создается искусственный иммунитет, но его продолжительность и напряженность слабее.
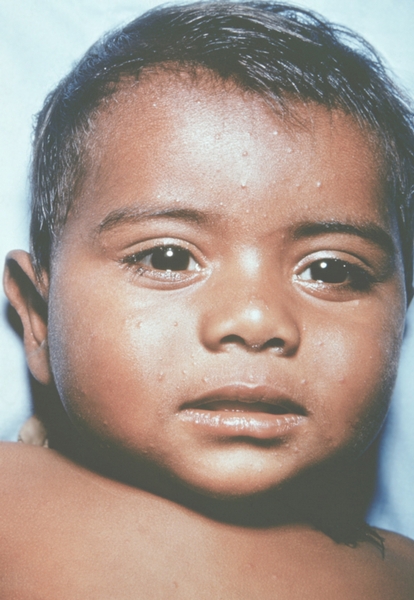
Клиническая картина. Различают несколько клинических форм натуральной оспы: среднетяжелую (рассеянная оспа), легкую (вариолоид, оспа без сыпи, оспа без температуры); тяжелую, к которой относят оспу с геморрагическими проявлениями (оспенная пурпура, пустулезно-геморрагическая, или черная, оспа) и сливную оспу (рис. 1—18). Инкубационный период от 7 до 15 дней, чаще 10—12 дней.
Среднетяжелая форма. Выделяют несколько периодов течения болезни: продромальный, высыпания, нагноения, подсыхания пустул и реконвалесценции. Болезнь начинается остро, с озноба, повышения температуры до 39,5—40°. Появляются тошнота, рвота, мучительная головная боль и боль в области крестца. У детей возможны судороги. Отмечается воспаление слизистой оболочки мягкого неба и носоглотки. На 2—3-й день болезни иногда появляется продромальная сыпь, сначала на лице, затем на конечностях и туловище; сыпь может напоминать коревую и скарлатинозную. В течение 12—24 ч она исчезает бесследно.
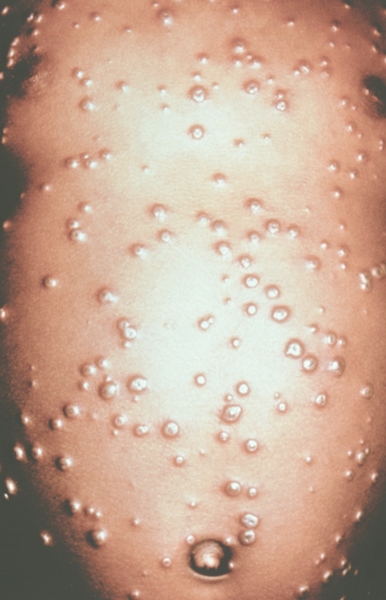
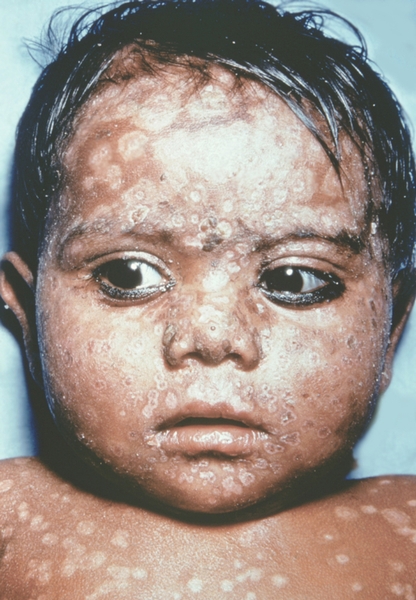
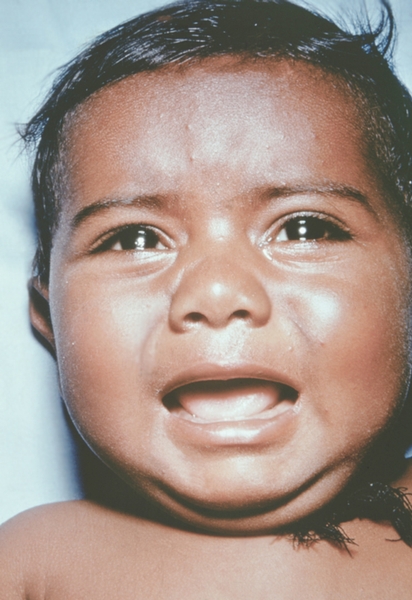
К концу продромального периода, на 3—4-й день болезни, резко снижается температура, общее состояние улучшается. На этом фоне относительного благополучия появляется оспенная сыпь. Прежде всего она возникает на слизистых оболочках рта, мягкого неба, носоглотки, конъюнктиве, затем на коже вначале на лице, волосистой части головы, шее, потом на руках, туловище и ногах. Наиболее интенсивна она на лице, предплечьях, тыльных поверхностях кистей; характерно наличие сыпи на ладонях и стопах. Первоначально сыпь имеет вид выпуклых розовых пятен диаметром 2—3 мм. Затем они преобразуются в узелки-папулы медно-красного цвета размером с горошину, плотные на ощупь. К 5—6-му дню с момента высыпания узелки превращаются в пузырьки. Вокруг каждого элемента образуется воспалительный венчик, в центре его часто наблюдается втяжение. К 7—8-му дню пузырьки превращаются в пустулы. Период нагноения сопровождается подъемом температуры и резким ухудшением самочувствия больного. Наблюдается резкий отек кожи, особенно лица. Оспенная сыпь, располагаясь по краю века, травмирует роговицу, а присоединяющаяся вторичная бактериальная флора вызывает тяжелое поражение глаз с возможной потерей зрения. Носовые ходы заполняются гнойным экссудатом. Изо рта исходит зловонный запах. Отмечается мучительная боль при глотании, разговоре, мочеиспускании, дефекации, что обусловлено одновременным появлением пузырьков на слизистой оболочке бронхов, конъюнктив, уретры, влагалища, пищевода, прямой кишки, где они быстро превращаются в эрозии и язвочки. Тоны сердца становятся глухими, развиваются тахикардия, гипотензия. В легких выслушиваются влажные хрипы. Печень и селезенка увеличиваются. Сознание спутанное, наблюдается бред. Период нагноения переходит, в следующий период — период подсыхания оспенных пустул. К 15—17-му дню болезни начинается образование корок, сопровождающееся сильным зудом. Состояние больного постепенно улучшается, температура нормализуется, на месте отпавших корок остаются красноватые пятна, а у людей со смуглой кожей — пятна депигментации. При глубоком поражении пигментного слоя дермы после отпадения корок образуются стойкие, обезображивающие лучистые рубцы, особенно заметные на лице. В неосложненных случаях болезнь продолжается 5—6 недель.
Легкая форма. Вариолоид характеризуется коротким течением болезни, небольшим количеством элементов, отсутствием их нагноения, наблюдался у лиц, привитых против оспы. Рубцы при вариолоиде не образуются. С отпадением корочек болезнь заканчивается. При оспе без сыпи лишь в начальном периоде наблюдаются характерные для О. н. симптомы: повышение температуры, головная боль и боль в области крестца. Болезнь продолжается 3—4 дня. Оспа без температуры: на коже и слизистых оболочках появляется скудная узелково-пузырьковая сыпь; общее состояние не нарушается. Распознавание оспы без сыпи и оспы без температуры возможно лишь в очаге инфекции. К легкой форме оспы относится аластрим (синоним: белая оспа, малая оспа), встречавшийся в странах Южной Америки и Африки. Эта форма отличается наличием сыпи белого цвета, не оставляющей рубцов.
Тяжелая форма. При оспенной пурпуре инкубационный период укорочен. Температура с первого дня болезни поднимается до 40,5°. Характерны множественные кровоизлияния в кожу, слизистые оболочки и конъюнктиву. Наблюдаются кровотечения из носа, легких, желудка, почек.
При пустулезно-геморрагической оспе инкубационный период также укорочен. Отмечается высокая температура, токсикоз. Геморрагические проявления развиваются уже в период образования папул, но особенно интенсивно — в период образования пустул, содержимое которых становится кровянистым и придает им вначале темно-коричневый, а затем черный цвет (черная оспа). В мокроте, рвотных массах, моче обнаруживается кровь. Возможно развитие геморрагической пневмонии.
Сливной оспе свойственна обильная сыпь, очень быстро распространяющаяся по всему телу, включая волосистую часть головы, лицо, слизистые оболочки верхних дыхательных путей и конъюнктиву. Пузырьки быстро превращаются в гнойнички, сливающиеся между собой. Болезнь протекает с постоянной высокой температурой, тяжелым токсикозом.
Осложнения. Наиболее часты бронхит, пневмония, абсцессы кожи и слизистых оболочек, флегмона, отит, орхит. Возможны энцефалит, энцефаломиелит, менингит, миокардит, инфекционный эндомиокардит, острый психоз. Поражение роговицы сосудистой оболочки глаза ведет к частичной или полной потере зрения.
Диагноз. При подозрении на наличие у больного О. н., основанном на клинической картине, должен быть срочно собран консилиум из ведущих специалистов. Для подтверждения диагноза пользуются лабораторными методами исследования. Для обнаружения возбудителя исследуют содержимое везикул, пустул, соскобы из папул, корочек, смывы из ротовой полости, кровь. Основной метод исследования — электронная микроскопия (см. Микроскопические методы исследования). Ценным диагностическим методом, начиная с 5—6-го дня болезни, является определение титра специфических антител с помощью реакции торможения гемагглютинации.
Лечение проводят в специально оборудованном стационаре. Специфических средств лечения нет. Особое значение придается уходу за больными, местной терапии при поражении глаз, ротовой полости, ушей и др. В случаях тяжелого течения болезни проводится интенсивная дезинтоксикационная терапия путем введения водно-электролитных и белковых растворов. Для лечения осложнений обязательно применение антибиотиков широкого спектра действия. Выздоровевших выписывают из стационара после полного отпадения корочек и чешуек.
Прогноз зависит от клинической формы болезни. При тяжелых формах исход, как правило, летальный, легкие формы заканчиваются выздоровлением.
Профилактика. Правильная и своевременная организация противоэпидемических мероприятий (Противоэпидемические мероприятия) гарантирует локализацию очага болезни. Медработники, в первую очередь участковой сети, в случае, если у больного заподозрена О. н., обязаны выполнить все мероприятия, предусмотренные для обеспечения охраны территории (см. Санитарная охрана территории) от завоза и распространения карантинных болезней (Карантинные болезни). План этих мероприятий составляется с органами здравоохранения в соответствии с конкретными условиями. Важной мерой профилактики всегда являюсь оспопрививание, предложенное англ. врачом Э. Дженнером (Е. Jenner) еще в 1796 г. — оно сохраняет свое значение как метод экстренной профилактики в случае появления этой болезни.
При возникновении О. н. больных и лиц, подозрительных на заболевание, немедленно изолируют и госпитализируют в специально оборудованный стационар (см. Изоляция инфекционных больных). Больного направляют в стационар в сопровождении медработника, при этом следует соблюдать режим, предупреждающий рассеивание инфекции. Лиц, соприкасавшихся с больным О. н. или вещами больных, изолируют для медицинского наблюдения ни 14 дней. Наряду с вакцинацией им должна быть проведена экстренная профилактика: в течение 4—6 дней внутримышечно вводят донорский противооспенный гамма-глобулин (0,5—1,0 мл на 1 кг массы тела) и назначают внутрь противовирусный препарат метисазон (взрослым — 0,6 г 2 раза в день, детям — 10 мг на 1 кг массы тела).
О каждом случае подозрения на О. н. необходимо немедленно сообщить в СЭС и отдел здравоохранения. В очаге О. н. проводят текущую и заключительную дезинфекцию (Дезинфекция).
Библиогр.: Руднев Г.П. Клиника карантинных инфекций, с. 101, М., 1972, Чалисов И.А. и Хазанов А.Т. Руководство по патологоанатомической диагностике важнейших заболеваний человека, с. 128, Л., 1980.
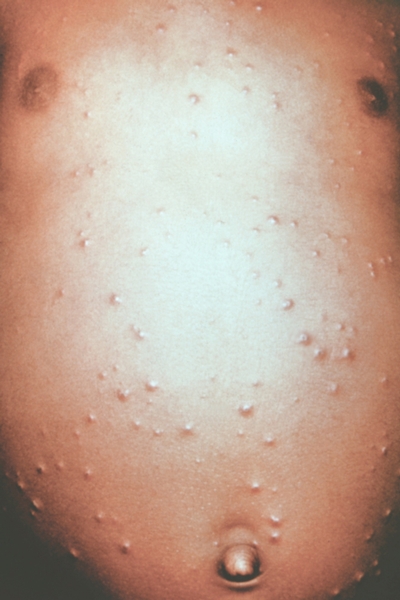
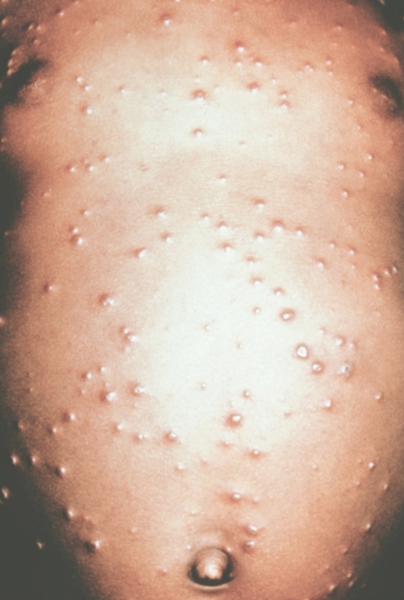
Рис. 4. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (4-й день высыпания).
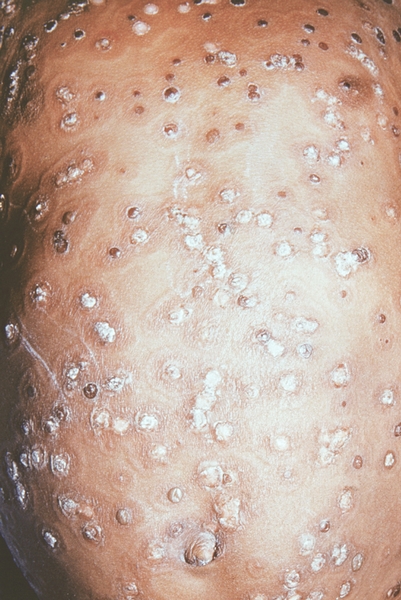
Рис. 9. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустуи шелушения): шелушение (20-й день высыпания).
Рис. 8. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): образование корочек (13-й день высыпания).
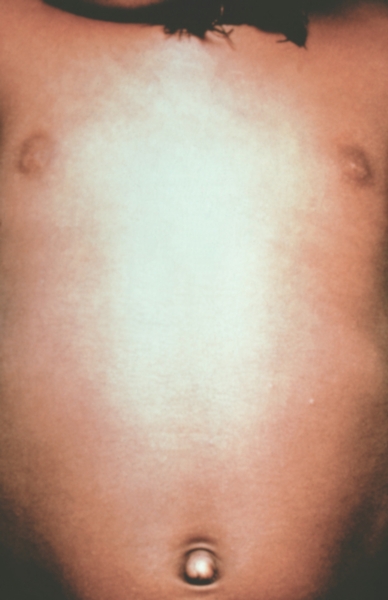
Рис. 2. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (единичные папулы на 2-й день высыпания).
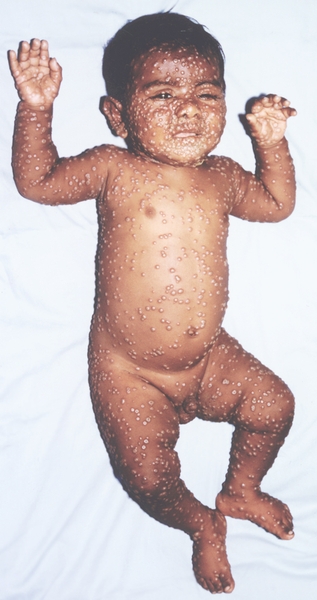
Рис. 1. Общий вид ребенка, больного натуральной оспой: пустулезная сыпь (8-й день высыпания).
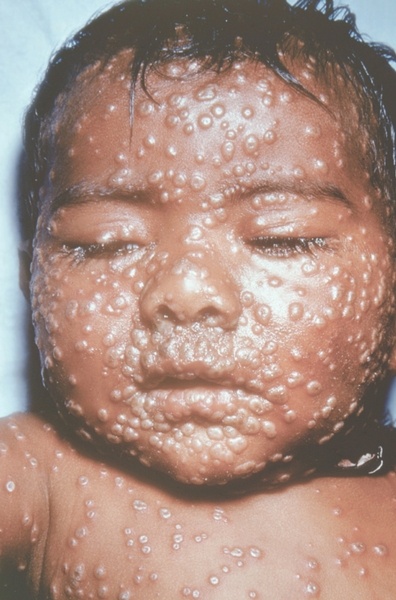
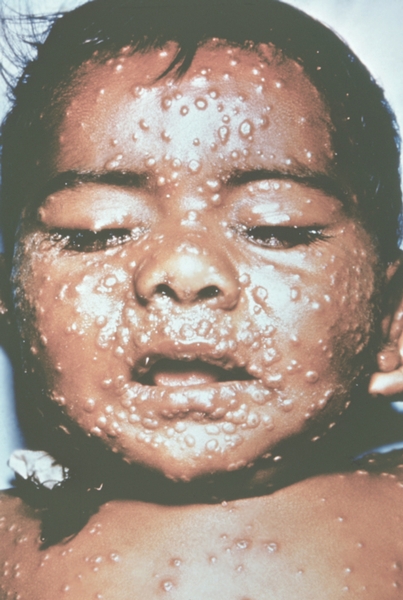
Рис. 14. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (6-й день высыпания). Фотография ВОЗ.
Рис. 13. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь с единичными пустулами (5-й день высыпания). Фотография ВОЗ.
Рис. 17. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): образование корочек (13-й день высыпания). Фотография ВОЗ.
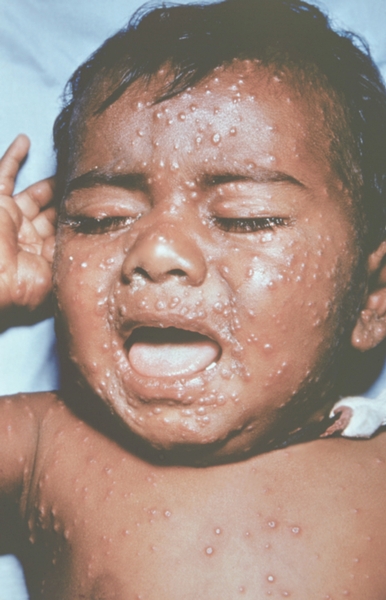
Рис. 11. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (2-й день высыпания). Фотография ВОЗ.
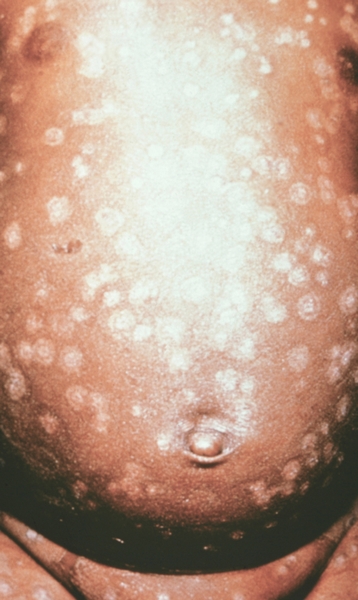
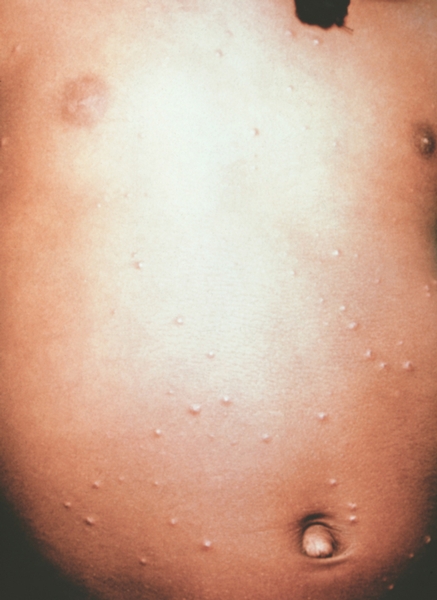
Рис. 6. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (7-й день высыпания).
Рис. 18. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пятна после отпадания корочек (20-й день высыпания). Фотография ВОЗ.
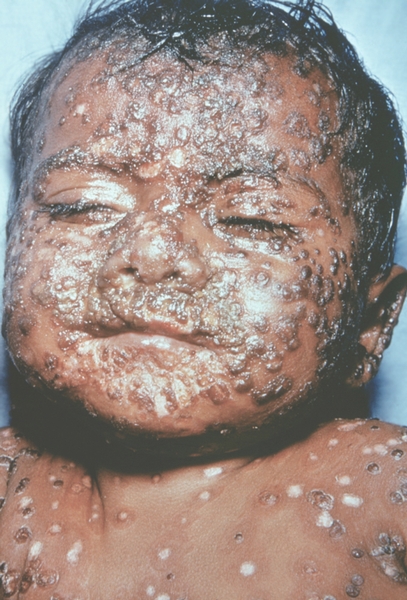
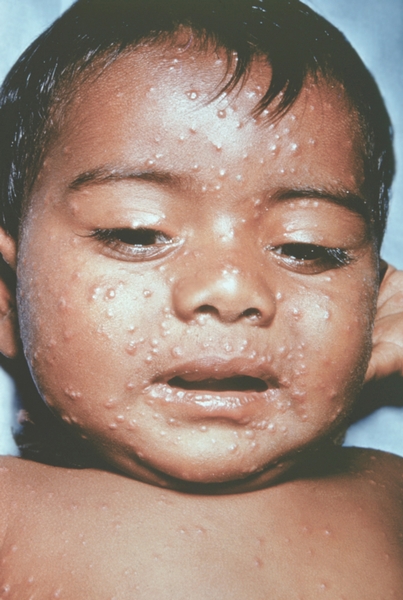
Рис. 16. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (8-й день высыпания). Фотография ВОЗ.
Рис. 10. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (2-й день высыпания). Фотография ВОЗ.
Рис. 5. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (5-й день высыпания).
Рис. 15. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (7-й день высыпания). Фотография ВОЗ.
Рис. 12. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (4-й день высыпания). Фотография ВОЗ.
Рис. 3. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (3-й день высыпания).
Рис. 7. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (8-й день высыпания).
источник
Особо опасные инфекции (ООИ) — высокозаразные заболевания, которые появляются внезапно и быстро распространяются, охватывая в кратчайшие сроки большую массу населения. ООИ протекают с тяжелой клиникой и характеризуются высоким процентом летальности.
Сегодня понятием «особо опасные инфекции» пользуются только в странах СНГ. В других странах мира под этим понятием подразумеваются инфекционные заболевания, которые представляют чрезвычайную опасность для здоровья в международном масштабе. В перечень особо опасных инфекций Всемирной Организации Здравоохранения включено в настоящее время более 100 заболеваний. Определен перечень карантинных инфекций.
На карантинные инфекции (конвенционные) распространяются международные санитарные соглашения (конвенций — от лат. conventio — договор, соглашение). Соглашения представляют собой документ, включающий в себя перечень мероприятий по организации строгого государственного карантина. Соглашение ограничивает передвижение больных. Нередко для карантинных мероприятий государство привлекает военные силы.
- полиомиелит,
- чума (легочная форма),
- холера,
- натуральная оспа,
- желтая лихорадка,
- лихорадка Эбола и Марбург,
- грипп (новый подтип),
- острый респираторный синдром (ТОРС) или Sars.
Рис. 1. Объявление карантина в очаге заболевания.
Несмотря на то, что натуральная оспа считается побежденным заболеванием на Земле, она включена в перечень особо опасных инфекций, так как возбудитель этого заболевания может быть сохранен в некоторых странах в арсенале биологического оружия.
- сыпной и возвратный тифы,
- грипп (новые подтипы),
- полиомиелит,
- малярия,
- холера,
- чума (легочная форма),
- желтая и гемморагические лихорадки (Ласса, Марбург, Эбола, Западного Нила).
- СПИД,
- сибирская язва, сап,
- мелиоидоз,
- туляремия,
- бруцеллез,
- риккетсиоз,
- орнитоз,
- арбовирусные инфекции,
- ботулизм,
- гистоплазмоз,
- бластомикозы,
- менингококковая инфекция,
- лихорадка денге и Рифт-Валли.
Микробиологическое подтверждение инфекционного заболевания является самым важным фактором в борьбе с особо опасными заболеваниями, так как именно от него зависит качество противоэпидемических мероприятий и адекватность лечения.
Особо опасные инфекции составляют основу биологического оружия. Они способны в короткое время поразить огромную массу людей. Основу бактериологического оружия составляют бактерии и их токсины.
Бактерии, вызывающие чуму, холеру, сибирскую язву и ботулизм, и их токсины используются как основа биологического оружия.
Признанным обеспечивать защиту населения РФ от биологического оружия является Научно-исследовательский институт микробиологии Министерства обороны.
Рис. 2. На фото знак биологического оружия — ядерного, биологического и химического.
Чума — особо опасная инфекция. Относится к группе острых инфекционных зоонозных трансмиссивных заболеваний. Около 2 тыс. человек ежегодно заражается чумой. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии.
Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу. Она имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям и далее по всему организму.
Рис. 3. На фото возбудители чумы. Флюоросцентная микроскопия (слева) и компьютерная визуализация возбудителя (справа).
Легко восприимчивы к чумной палочке грызуны: тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши. Из животных — верблюды, кошки, лисицы, зайцы, ежи и др.
Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
Заражение происходит через укус насекомого и втирание его фекалий и содержимого кишечника при срыгивании в процессе питания.
Рис. 4. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии (слева) и черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др. (справа).
Рис. 5. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.
Рис. 6. На фото момент укуса блохи.
Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь). Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки. Особо опасны больные легочной формой чумы. Инфекция от них распространяется воздушно-капельным путем.
Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны).
Рис. 7. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.
Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса (септическая форма чумы).
От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию (легочная форма чумы).
В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Рис. 8. На фото септическая форма чумы — последствия ДВС-синдрома
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Больные с подозрением на чуму срочно госпитализируются. Контактные лица проходят антибактериальное лечение и вакцинацию.
Подробно о заболевании и его профилактике читайте статьи:
Холера — особо опасная инфекция. Заболевание относится к группе острых кишечных инфекций. Возбудитель холеры холерный вибрион (Vibrio cholerae 01). Существует 2 биотипа вибрионов серогруппы 01, отличающихся друг от друга по биохимическим характеристикам: классический (Vibrio cholerae biovar cholerae) и Эль-Тор (Vibrio cholerae biovar eltor).
Рис. 9а. На фото возбудитель холеры — холерный вибрион (компьютерная визуализация).
Носители холерного вибриона и больные холерой являются резервуаром и источником инфекции. Самыми опасными для заражения являются первые дни заболевания.
Вода – основной путь передачи инфекции. Инфекция так же распространяется с грязными руками через предметы быта больного и пищевые продукты. Переносчиками инфекции могут стать мухи.
Рис. 9б. Вода – основной путь передачи инфекции.
Возбудители холеры попадают в желудочно-кишечный тракт, где, не выдерживая его кислого содержимого, массово гибнут. Если желудочная секреция снижена и рН >5,5, вибрионы быстро проникают в тонкий кишечник и прикрепляются к клеткам слизистой оболочки, при этом не вызывая воспаления. При гибели бактерий, выделяется экзотоксин, приводящий к гиперсекреции клетками слизистой оболочки кишечника солей и воды.
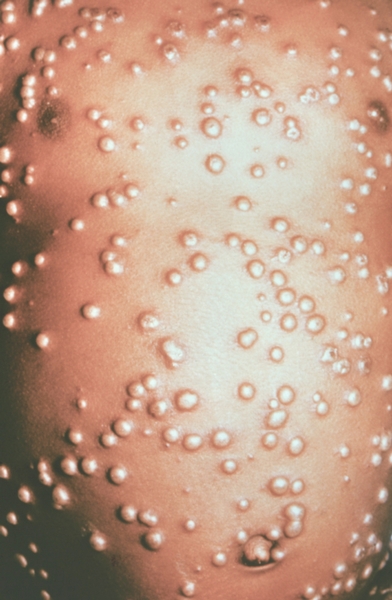
Основные симптомы холеры связаны с обезвоживанием. К этому приводит обильный (понос). Стул водянистого характера, не имеет запаха, со следами слущенного кишечного эпителия в виде «рисового отвара».
Рис. 10. На фото холера — крайняя степень обезвоживания.
Результат простой микроскопии испражнений помогает установить предварительный диагноз уже в первые часы заболевания. Методика посева биологического материала на питательные среды является классическим методом определения возбудителя заболевания. Ускоренные методики диагностики холеры только подтверждают результаты основного метода диагностики.
Лечение холеры направлено на восполнение потерянной в результате заболевания жидкости и минералов и борьбу с возбудителем.
Основу профилактики заболевания составляют мероприятия по предупреждению распространения инфекции и попадания возбудителей в питьевую воду.
Рис. 11а. Одно из первых лечебных мероприятий – организация внутривенного введения растворов для восполнения потерянной в результате заболевания жидкости и минералов.
Подробно о заболевании и его профилактике читай статьи:
Возбудитель сибирской язвы — бактерия Bacillus anthracis (род Bacillaeceae) обладает способностью к спорообразованию. Эта особенность позволяет ей десятилетия выживать в почве и в выдубленной коже от больных животных.
Рис. 11б. На фото возбудитель сибирской язвы — бактерия Bacillus anthracis (род Bacillaeceae) слева и возбудитель в спорообразном состоянии (справа).
Человек заражается сибирской язвой от домашних травоядных животных – овец, крупного и мелкого рогатого скота, коней, верблюдов, ослов, оленей и свиней. Бактерии выделяются во внешнюю среду с мочой, слюной, калом, молоком и выделениями из ран.
После смерти обсемененными бактериями остаются все органы животного, включая кожу, мех, шерсть и даже кости.
Рис. 12. На фото сибирская язва у коровы.
Существует множество путей заражения сибирской язвой, но самым распространенным считается контактный путь.
Различают четыре клинических формы заболевания:
- кожная форма (95 – 97% случаев),
- легочная форма,
- кишечная форма (самая редкая, составляет 1%),
- септическая форма.
Кожная форма сибирской язвы (карбункулезная) является самой распространенной.
Рис. 13. На фото сибирская язва, карбункул на лице (слева) и сибиреязвенный конъюнктивит (справа).
Методика посева биологического материала на питательные среды является классическим методом определения возбудителя сибирской язвой. Результаты получаются через 36 – 48 часов. Результат простой микроскопии помогает установить предварительный диагноз.
Лечение сибирской язвы направлено на борьбу с возбудителем, устранение проявлений всех звеньев патологического процесса и повышение защитных сил организма больного.
Профилактика заболевания проводится в тесном контакте с ветеринарной службой.
Рис. 14. Туши и шкуры больных животных сжигаются, а территория дезинфицируется.
Сибирская язва за последние пять лет зарегистрирована в Северо-Кавказском, Южном и Сибирском федеральных областях РФ. Всего заболело 40 человек. Это количество превысило число больных, выявленных за предыдущие пять лет, на 43%. Споры сибирской язвы сохраняются в некоторых странах мира в арсенале биологического оружия.
Подробно о заболевании и его профилактике читай статьи:
Натуральная оспа — особо опасная инфекция из группы антропонозов. Одна из самых заразных вирусных инфекций на планете. Ее второе название черная оспа (Variola vera). Болеют только люди. Натуральную оспу вызывают два вида вирусов, но только один из них — Variola major является особо опасным, так как вызывает заболевание, летальность (смертность) от которого достигает 40 — 90%.
Вирусы передаются от больного воздушно-капельным путем. При контакте с больным или его вещами вирусы проникают через кожу. Плод поражается от больной матери (трансплацентарный путь).
Рис. 15. На фото вирус натуральной оспы (компьютерная визуализация).
Выжившие после оспы люди частично или полностью теряют зрение, а на коже на местах многочисленных язв остаются рубцы.
1977 год знаменателен тем, что на планете Земля, а точнее в Сомалийском городе Марка, был зарегистрирован последний больной с натуральной оспой. А в декабре этого же года этот факт был подтвержден Всемирной организацией здравоохранения.
Несмотря на то, что натуральная оспа считается побежденным заболеванием на Земле, она включена в перечень особо опасных инфекций, так как возбудитель этого заболевания может быть сохранен в некоторых странах в арсенале биологического оружия. Сегодня вирус черной оспы храниться только в бактериологических лабораториях России и США.
Рис. 16. На фото черная оспа. Язвы на коже появляются в результате поражения и гибели росткового слоя эпидермиса. Деструкция и последующее нагноение приводит к формированию многочисленных пузырьков с гноем, заживающих рубцами.
Рис. 17. На фото черная оспа. Видны многочисленные язвочки на коже, покрытые корочками.
Желтая лихорадка внесена в перечень особо опасных инфекций в России из-за опасности завоза инфекции из-за рубежа. Заболевание входит в группу острых геморрагических трансмиссивных заболеваний вирусной природы. Широко распространено в Африке (до 90% случаев) и Южной Америке. Переносчиками вирусов являются комары. Желтая лихорадка входит в группу карантинных инфекций. После заболевания остается стойкий пожизненный иммунитет. Вакцинирование населения является важнейшим компонентом профилактики заболевания.
Рис. 18. На фото вирус желтой лихорадки (компьютерная визуализация).
Рис. 19. На фото комар Aedes aegypti. Является переносчиком лихорадки населенных пунктов, которая является причиной самых многочисленных вспышек и эпидемий.
Рис. 20. Лихорадка джунглей передается комарами от больных обезьян.
Рис. 21а. На фото желтая лихорадка. На третий день заболевания у больного желтеют склеры.
Рис. 21б. На фото желтая лихорадка. У больных на третий день заболевания желтеют склеры, слизистая оболочка полости рта и кожные покровы.
Рис. 22. На фото желтая лихорадка. Течение заболевания разнообразное — от умеренного лихорадочного до тяжелого, протекающего с тяжелым гепатитом и геморрагической лихорадкой.
Рис. 23. Перед выездом в страны, где распространено заболевание, необходимо сделать прививку.
Туляремия — особо опасная инфекция. Заболевание входит в группу острых зоонозных инфекций, которые имеют природную очаговость.
Болезнь вызывается мелкой бактерией Francisella tularensis, грамм отрицательной палочкой. Возбудители туляремии устойчивы к низкой температуре и высокой влажности.
Рис. 24. На фото возбудители туляремии — Francisella tularensis под микроскопом (слева) и компьютерная визуализация возбудителей (справа).
В природе палочки туляремии поражают зайцев, кроликов, водяных крыс, мышей полевок. При контакте с больным животным инфекция передается человеку. Источником инфекции могут стать зараженные пищевые продукты и вода. Возбудители могут попасть при вдыхании инфицированной пыли, которая образуется при обмолке зерновых продуктов. Инфекцию переносят слепни, клещи и комары.
Туляремия является высокозаразным заболеванием.
Рис. 25. На фото носители возбудителей туляремии.
Болезнь протекает в виде бубонной, кишечной, легочной и септической форм. Чаще всего поражаются лимфоузлы подмышечной, паховой и бедренных областях.
Палочки туляремии высокочувствительны к антибиотикам группы аминогликозидов и тетрациклина. Нагноившиеся лимфоузлы вскрываются хирургическим путем.
Рис. 26. На фото туляремия. Поражение кожи на месте укуса грызуна (слева) и бубонная форма туляремии (справа).
Мероприятия по эпидемическому надзору за заболеванием направлены на предупреждение заноса и распространение инфекции. Своевременно выявленные природные очаги заболевания среди животных и проведение дератизационных и дезинсекционных мероприятий предупредят заболевания среди людей.
Особо опасные инфекции представляют исключительную эпидемическую опасность. Меры по профилактике и распространению этих заболеваний закреплены в Международных медико-санитарных правилах, которые были приняты на 22-й сессии Всемирной ассамблеи здравоохранения ВОЗ 26 июля 1969 года.
Подробно о профилактике туляремии читай статью
Особо опасные инфекции (ООИ) — высокозаразные заболевания. Они в кратчайшие сроки способны поразить большую массу населения. Среди них выделены карантинные инфекции, на которые распространяются международные санитарные соглашения.
источник
Сибирская язва является острым, особо опасным инфекционным заболеванием, возникающим у человека и животных при заражении Bacillus anthracis, протекающим с формированием на коже специфических карбункулов, либо в септической форме. Источником инфекции являются дикие животные и скот, заражение происходит контактным путем. Инкубационный период сибирской язвы в среднем составляет 3-5 дней. Диагностика осуществляется в 3 этапа: микроскопия мокроты или отделяемого кожных элементов, бакпосев, биопробы на лабораторных животных. Лечение сибирской язвы осуществляется пенициллинами. При кожной форме оно сочетается с местным лечением язв и карбункулов.
Сибирская язва является острым, особо опасным инфекционным заболеванием, возникающим у человека и животных при заражении Bacillus anthracis, протекающим с формированием на коже специфических карбункулов, либо в септической форме.
Bacillus anthracis представляет собой крупную, капсулированную, грамположительную, факультативно-анаэробную, спорообразующую бактерию палочковидной формы с обрубленными концами. Споры образует при соприкосновении с кислородом, в таком виде может сохраняться в окружающей среде длительное время (несколько лет в воде, десятилетиями в почве, иногда прорастая и образуя новые споры). Сохраняет жизнеспособность после пяти минут кипячения, погибает только после 12-15 минут воздействия текучего пара, в течение 5-10 минут при температуре 110 °С. Сухому жару температурой 140 °С требуется для уничтожения спор бактерий 3 часа, дезинфицирующим средствам (1% раствор формалина, 10% едкого натра) – 2 часа.
Вегетативные формы во внешней среде неустойчивы, погибают при кипячении и дезинфицировании. Сибиреязвенная палочка выделяет трехкомпонентный экзотоксин (антигенный, отечный и летальный факторы), который довольно нестоек, разрушается при нагревании до 60 °С. Источником и резервуаром сибирской язвы в естественной среде являются травоядные животные, в поселениях – домашний скот (крупный и мелкий). У животных сибирская язва протекает в генерализованной форме, заразность имеет место на протяжении всего заболевания (животные выделяют возбудителя с испражнениями) и в течение 7 дней после смерти (без вскрытия и разделывания туши). Шкура, шерсть и продукты их переработки могут сохранять заразность на протяжении многих лет.
Заражение животных происходит при употреблении пищи или воды, содержащих споры сибирской язвы, либо при укусах насекомых, переносящих возбудителя от больных животных, зараженных трупов, загрязненных спорами объектов. Особую опасность представляют сохраняющиеся в почве споры, формирующие эпидемический очаг, который может быть затронут при проведении строительных, гидромелиоративных, геофизических и других работ, в результате чего споры сибирской язвы выходят на поверхность и могут заражать животных и человека.
Больной человек не представляет значимой эпидемиологической опасности для других людей, но может служить источником инфекции для животных. Механизм передачи сибирской язвы, как правило, контактный (проникновение возбудителя происходит через поврежденные кожные покровы и слизистые оболочки). Чаще всего люди заражаются при контакте с больными животными и переработке туш, изготовлении предметов из животного сырья, кулинарной обработке зараженного мяса. Заболеваемость сибирской язвой подразделяется на профессиональную и бытовую. Случаи реализации пищевого пути передачи, а так же вдыхания бактерий крайне редки.
Естественная восприимчивость человека к сибирской язве невысокая, развитие заболевания происходит у 20% лиц, имевших контакт с возбудителем, но при реализации воздушно-пылевого пути заражения заболеваемость практически стопроцентная. Сибирской язвой чаще заражаются мужчины активного возраста, в основном в сельской местности.
Сибирская язва протекает в двух клинических формах: кожной и генерализованной.
- Кожная форма, встречающаяся в подавляющем большинстве случаев (95% и более) подразделяется на карбункулезную, буллезную и эдематозную разновидности, в зависимости от характера кожных проявлений.
- Генерализованная форма также бывает трех видов: легочная, кишечная и септическая.
Инкубационный период сибирской язвы обычно занимает 3-5 дней, но может затягиваться и до недели – двух, а также протекать в течение нескольких часов. Самая распространенная клиническая форма сибирской язвы: карбункулезная. При этом на коже в месте внедрения возбудителя формируется карбункул, проходя последовательно стадии пятна, папулы, везикулы и язвы. Сначала образуется красное безболезненное пятно, быстро преобразующееся в медно-красную (иногда багровую), приподнятую над поверхностью кожи, папулу. На этом этапе больных обычно беспокоит зуд и некоторое жжение пораженного участка.
Спустя несколько часов папула прогрессирует в наполненную серозной жидкостью везикулу около 2-4 мм в диаметре. Содержимое везикулы вскоре приобретает темный, иногда багрово-фиолетовый, оттенок в результате геморрагии. Вскрываясь (самостоятельно или при расчесывании), везикула образует язву с темно-коричневым дном, приподнятыми краями и отделяемым серозно-геморрагического характера. При типичном течении первичная язва опоясывается новыми везикулами, которые при вскрытии сливаются и увеличивают язвенный дефект.
Спустя несколько дней (иногда до двух недель) в центре язвы формируется черный некротический струп, постепенно замещая все ее дно. На вид карбункул напоминает обгоревшую корку, безболезненный, окружен багрово-красным воспалительным валиком, возвышающимся над непораженной кожей. Ткани вокруг карбункула выражено отечны, нередко отек захватывает значительный участок (в особенности в случае локализации в местах с рыхлой подкожной клетчаткой, на пример, на лице). При расположении карбункула на лице высока вероятность распространения отечности на верхние дыхательные пути и развития угрожающей жизни асфиксии.
Заболевание с самого начала сопровождается значительной интоксикацией (головная боль, слабость, адинамия, ломота в мышцах, пояснице, возможна боль в животе), лихорадкой. Через пять-шесть дней температура тела резко снижается, происходит регресс общих и местных клинических проявлений. Струп отторгается спустя 2-3 недели, язва постепенно заживает, оставляя грубый рубец.
Как правило, карбункул формируется в единичном экземпляре, в редких случаях их количество может достигать 10 и более, что значительно утяжеляет течение заболевания. Наибольшую опасность представляют карбункулы на голове, шее, слизистых оболочках ротовой полости и носа, заметно ухудшающие течение и грозящие осложниться сепсисом.
Эдематозная форма на первом этапе ограничивается отечностью тканей, карбункул формируется позднее и отличается довольно крупными размерами. Буллезная разновидность характеризуется формированием в области входных ворот инфекции наполненных геморрагическим содержимым пузырей, преобразующихся после вскрытия в обширные язвы, прогрессирующие в карбункулы.
При генерализованных формах сибирской язвы характерно преимущественное поражение органов дыхания (легочная форма). Клинические проявления напоминают таковые при гриппе: симптомы интоксикации сопровождаются кашлем, насморком, слезотечением, отмечается учащение дыхания, тахикардия, одышка. Эта фаза заболевания может продолжаться от нескольких часов до двух дней, после чего происходит значительное нарастание признаков интоксикации, лихорадка достигает критических цифр (39-40 градусов), выражен озноб. Иногда в этот период отмечаются боли и стеснение в грудной клетке, при кашле выделяется обильная мокрота с кровянистой примесью, при свертывании напоминающая вишневое желе. В последующем происходит нарастание олигурии, признаков сердечно-сосудистой недостаточности, отека легких. Продолжительность последней фазы заболевания не превышает 12 часов, больные находятся в сознании.
Наиболее тяжело протекает кишечная разновидность генерализованной формы сибирской язвы, имеющая крайне неблагоприятный исход. Первая фаза, так же как и в других случаях характеризуется лихорадкой и выраженной интоксикацией, сопровождающимися жжением и болезненностью в горле, и продолжается до полутора суток, затем к этой симптоматике присоединяется выраженная режущая боль в животе, тошнота, рвота с кровью, диарея. В каловых массах также визуально определяется кровь. В третьей фазе имеет место нарастающая сердечная декомпенсация, лицо приобретает багровый или синюшно-розовый оттенок, отмечаются инъекции склер, на коже могут быть петехиальные или геморрагические высыпания. Больные тревожны, испытывают страх.
Септическая разновидность генерализованной формы протекает в виде первичного или вторичного (явившегося осложнением другой формы сибирской язвы) сепсиса. При этом отмечается очень быстрое нарастание симптоматики интоксикации, многочисленные геморрагии на коже и слизистых, часто поражаются мозговые оболочки. Данная форма, зачастую, прогрессирует с развитием инфекционно-токсического шока.
Сибирская язва может осложняться менингитами, менингоэнцефалитами, отеком и набуханием головного мозга, отеком легких, асфиксией, перитонитом, желудочно-кишечными кровотечениями и парезом кишечника. Генерализованные формы легко перерастают в сепсис и инфекционно-токсический шок.
Специфическая диагностика сибирской язвы включает три этапа: микроскопическое исследование биологических материалов (мокрота, отделяемое кожных элементов, плевральный выпот, кал), выделение культуры путем бакпосева на питательных средах и биопробы на лабораторных животных. В качестве серологических методов диагностики применяют реакцию термопреципитации по Асколи, люминесцентный серологический анализ, некоторые другие методики. Больным производят кожно-аллергическую пробу с антраксином.
Рентгенография легких при легочной генерализованной форме показывает картину пневмонии или плеврита. В таких случаях больному сибирской язвой необходима дополнительная консультация пульмонолога. При необходимости проводят плевральную пункцию. В начале заболевания для дифференциации кожных проявлений сибирской язвы требуется консультация дерматолога. Все исследования с сибиреязвенной палочкой производятся в специализированных оборудованных лабораториях в связи с особой опасностью данного заболевания.
Этиотропное лечение сибирской язвы осуществляют пенициллином, назначая его внутримышечно на 7-8 дней или более, до снятия симптомов интоксикации. Внутрь можно назначать доксициклин или левофлоксацин. При тяжелом течении применяют внутривенные инъекции ципрофлоксацина. Одновременно с антибиотикотерапией назначают введение противосибиреязвенного иммуноглобулина (вводится подогретым через полчаса после инъекции преднизолона).
Больным сибирской язвой показана дезинтоксикационная терапия – инфузионное введение дезинтоксикационных растворов с преднизолоном и форсированием диуреза. Тяжелые осложнения лечат согласно разработанным методикам интенсивной терапии. На язвы и карбункулы накладываются асептические повязки. Оперативное удаление карбункулов категорически противопоказано ввиду возможной генерализации инфекции.
Благоприятный прогноз имеют кожные формы сибирской язвы, генерализованные формы нередко заканчиваются летальным исходом. Современные методы лечения способствуют значительному снижению неблагоприятных исходов данного заболевания, поэтому крайне важно своевременное обращение за медицинской помощью.
Санитарно-гигиенические мероприятия по профилактике заболеваемости сибирской язвой включаю ветеринарные и медико-санитарные меры, задачей которых является выявление, контроль и санация эпидемиологических очагов, отслеживание состояния пастбищ, водных источников, животноводческих хозяйств, плановые прививки животных, гигиеническое нормирование при обработке животного сырья, его хранении и транспортировке, захоронении павшего скота.
Индивидуальная профилактика заключается в соблюдении санитарно-гигиенических правил при работе с животными, специфической вакцинопрофилактике для лиц с высокими профессиональными рисками заражения. Выявленные очаги подлежат дезинфекции. Экстренная профилактика осуществляется не позднее 5 суток после контакта с подозрительными объектами, представляет собой курс превентивной антибиотикотерапии.
источник