Критерии диагностики ОРЛ (АРР, 2003)
| Большие критерии | Малые критерии | Данные, подтверждающие предшествовавшую инфекцию |
|
|
|
Клиническая классификация ревматической лихорадки (АРР, 2003)
| Клинические варианты | Клинические проявления | Исход | Стадия недостаточности кровообращения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| основные | дополнительные | КСВ* | NYHA** | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 1. Острая ревматическая лихорадка 2. Рецидивирующая (повторная) ревматическая лихорадка |
|
| Выздоровление Хроническая ревматическая болезнь сердца:
| 0 * По классификации Стражеско-Василенко; ** Функциональный класс по NYHA; *** Возможно наличие поствоспалительного краевого фиброза клапанных створок без регургитации, которые уточняют с помощью ЭхоКГ; **** При наличии впервые выявленного порока сердца необходимо, по возможности, исключить другие причины его формирования (инфекционный эндокардит, первичный антифосфолипидный синдром, кальциноз клапанов дегенеративного генеза и др.). Клинико-лабораторная характеристика активности ревматического процесса
Повторная ревматическая лихорадка у больных с ревматическим анамнезом рассматривается как новый эпизод ОРЛ, а не является рецидивом первого. В этих условиях (особенно на фоне сформированного порока сердца, когда диагностика кардита в значительной степени затруднена), предположительный диагноз повторной ОРЛ может быть поставлен на основании одного «большого» или только «малых» критериев в сочетании с повышенными или повышающимися титрами противострептококковых антител. Окончательный диагноз возможен лишь после исключения интеркуррентного заболевания и осложнений, связанных с пороками сердца (в первую очередь, инфекционного эндокардита). Критерии активности кардита Кардит с максимальной активностью процесса (активность III степени) Клиническая симптоматология (синдром):
Кардит с умеренной активностью (активность II степени) Клиническая симптоматология (синдром):
Кардит с минимальной активностью (активность I степени) Клиническая симптоматология (синдром):
У всех больных в обязательном порядке исследуют мазки из зева (хотя стрептококки группы А выделяются только в 15-20% случаев). В клиническом анализе крови нередко обнаруживают анемию и небольшой лейкоцитоз. Для исключения инфекционного эндокардита производят посев крови на стерильность. Еженедельно определяют острофазовые показатели — СОЭ и СРВ. Хроническая сердечная недостаточность может маскировать увеличение СОЭ, однако тенденция к повышению СРВ, как правило, сохраняется. На продвинутом этапе заболевания небольшое повышение СОЭ может персистировать после нормализации СРВ. В подобных случаях чаще всего заключают, что активность ОРЛ низкая, хотя воспалительный процесс может не совсем еще стихнуть. Титры антистрептококковых антител должны измеряться трижды через двухнедельные интервалы времени. Желательно определение различных противострептококковых антител: АСЛ-О, анти-ДНКазы В, АСГ. Заслуживают внимания сдвиги иммунологических показателей: нарастание титров противострептококковых антител — антистрептогиалуронидазы и антистрептокиназы более 1300, антистрептолизина более 1250; повышение уровня этих антител отражает реакцию организма на воздействие стрептококков и поэтому часто возникает после любых стрептококковых инфекций (как и обнаружение в крови или моче стрептококковых антигенов). В связи с этим диагностическое значение содержания противострептококковых антител в сыворотке крови более весомо при отсутствии очагов хронической инфекции, а также при очень высоких титрах этих показателей (1:1000 и выше) и нарастании содержания всех указанных антител. Двукратное повышение титра может рассматриваться как диагностически значимое. ОРЛ необходимо дифференцировать с рядом заболеваний. Так, кардит следует дифференцировать с:
Ревматический артрит следует дифференцировать с:
Сочетание кардита с артритом следует дифференцировать с системной красной волчанкой, системной склеродермией, системным саркоидозом. Дифференциально-диагностические критерии ревматического и бактериального эндокардита (А. П. Карапата и соавт., 1984)
Инфекционно-аллергический миокардит, в отличие от ОРЛ, возникает в разгар инфекции, ему не свойственно прогрессирование и вовлечение в патологический процесс эндокарда с последующим развитием порока сердца. Дифференциальный диагноз кардита и тонзиллогенной кардиомиопатии труден. Возможны сходные жалобы на общую слабость, субфебрильную температуру, одышку, боль в области сердца и суставов. Однако эти жалобы возникают на фоне обострения тонзиллита (ангины) или острой респираторной инфекции, уменьшаются или исчезают после стихания ангины. Одышка носит своеобразный характер — в виде глубоких вдохов, отсутствует при физической нагрузке и не свидетельствует о снижении функционального состояния сердечных мышц. Выделяют 3 варианта тонзиллогенной кардиомиопатии: функциональную (изменения в сердце небольшие — тахикардия, короткий систолический шум), тонзилогенную миокардиодистрофию (границы сердца не расширены, тоны сердца приглушены, тахикардия, короткий систолический шум), тонзилогенный миокардит (развивается на высоте ангины или обострения тонзиллита, быстро купируется после противовоспалительной терапии; в отличие от ревмокардита заканчивается выздоровлением). С узелковым периартериитом ОРЛ роднит поражение коронарных артерий и перикардит. Но особенности клинического течения заболевания, анамнез, наличие порока сердца, отсутствие неправильного типа высокой лихорадки, нейтрофильный лейкоцитоз и эозинофилия, нередко потеря в весе дают возможность диагностировать ревматизм. Дифференциально-диагностические критерии артритов (А. П. Карапата и соавт., 1984)
Артрит при геморрагическом васкулите трудно отличим от ревматического. Возможно наличие при геморрагическом васкулите более высоких титров стрептококковых антител. Окончательно подтвердить диагноз дает возможность появление геморрагических петехиальных высыпаний, абдоминального и почечного синдромов. При сывороточном артрите, в отличие от ревматического, поражаются мелкие суставы, уровень стрептококковых антител более низкий, отсутствуют выраженные лабораторные признаки активности воспалительного процесса, имеется крапивница, ангионевротический отек. Заболевание связано с воздействием аллергена. Сочетание кардита с артритом — сердечно-суставную форму ОРЛ — следует дифференцировать с системной красной волчанкой. При системной красной волчанке имеют место особенности поражения внутренних органов (суставов, сердца, легких, включая плевру, почек, лимфатических узелков, селезенки) отличительные от ОРЛ. Типичен симптом «бабочки», лейкопения, анемия, резко ускорена СОЭ, положительная формоловая проба, наличие LE-клеток и антинуклеарного фактора, эффективна активная кортикостероидная терапия. При системной красной волчанке нет характерных для ОРЛ клинических признаков эндомиокардита, ревматического полиартрита и ревматической хореи. Определенные трудности могут возникнуть при проведении дифференциального диагноза между сердечно-су-ставной формой ОРЛ и склеродермией. Следует учитывать, что склеродермия протекает медленно, годами. Кардит протекает обычно без эндокардита и порока сердца. Процессы склероза в клинической картине преобладают над воспалением. В пользу склеродермии свидетельствует синдром Рейно, эзофагит, остеолиз фаланг, склеродермический дерматит. Сочетание кардита и артрита может наблюдаться при системном саркоидозе. Но для системного саркоидоза, в отличие от ОРЛ, типична прикорневая легочная аденопатия, узловатая эритема; рентгенологически в области пальцев рук и ног — множественные или единичные кистевидные дефекты. Правильно поставить диагноз помогает положительная реакция Квейма. Артрит внезапно возникает и через несколько часов или дней исчезает. Температура невысокая, СОЭ небольшая, что нетипично для ревматизма в активной фазе. Возможен лимфоцитоз. Примеры формулировки диагноза
источник (модифицированные критерии Джонса, принятые ВОЗ в 1992 г.) Подкожные ревматические узелки Удлинение интервала PRна ЭКГ Признаки митральной или аортальной регургитации на ЭхоКГ Данные, подтверждающие предшествовавшую А-стрептококковую инфекцию: — повышенные титры противострептококковых антител (АСЛ-0>250); — позитивная А-стрептококковая культура, выделенная из зева, или положительный тест быстрого определения А-стрептококкового антигена. Примечание: Наличие двух больших диагностических критериев или одного большого и двух малых критериев в сочетании с данными, подтверждающими предшествующую инфекцию β-гемолитическим стрептококком группы А, свидетельствует о высокой вероятности острой ревматической лихорадки. (Республиканская научно-практическая конференция по ревматологии. Минск, 2003) Острая ревматическая лихорадка Повторная острая ревматическая лихорадка Хроническая ревматическая болезнь сердца: Примечание: * — возможно наличие поствоспалительного краевого фиброза створок клапанов без регургитации или с минимальной регургитацией, которую уточняют с помощью ЭхоКГ; ** — при наличии впервые выявленного порока сердца необходимо, по возможности, исключить другие причины его формирования (инфекционный эндокардит, первичный антифосфолипидный синдром, кальциноз клапанов вследствие склероза. Порок сердца– это необратимое органическое изменение строения клапанного аппарата сердца, нарушающее его функцию. Пороки могут бытьврожденнымииприобретенными. Наиболее частые причины приобретенных пороков сердца: 1) ревматизм, 2) инфекционный эндокардит, 3) атеросклероз, 4) сифилис, 5) травмы грудной клетки. При эндокардите воспаление протекает в клапанах. Оно приводит к деформации и укорочению их створок – в этом случае развивается недостаточность клапана. Если происходит срастание створок по краям или склерозирование клапанного кольца, то развиваетсястеноз(сужение)отверстия. Для этого порока характерно, что левый атриовентрикулярный клапан во время систолы левого желудочка не закрывает полностью отверстие между предсердием и желудочком. Поэтому в систолу происходит обратный ток крови из левого желудочка в предсердие (регургитация). Недостаточность митрального клапана бывает органической– при этом наблюдаются морфологические изменения клапана, в 75% случаев вызываемые ревматизмом. Выделяют ещефункциональнуюнедостаточность митрального клапана, возникающую при нарушении функции миокарда и, прежде всего, папиллярных мышц, иотносительную. При относительной недостаточности митрального клапана клапанный аппарат не изменен, но так как левый желудочек увеличен (расширен), то атриовентрикулярное отверстие так же растянуто и полностью клапаном не прикрывается. Нарушения гемодинамики.При неполном смыкании клапана во время систолы левого желудочка часть крови возвращается в левое предсердие. К началу диастолы в левом предсердии накапливается большее, чем в норме, количество крови. Эта порция крови растягивает стенки левого предсердия. Во время диастолы в левый желудочек поступает большее количество крови. Это приводит к его переполнению и растяжению. Левый желудочек работает с повышенной нагрузкой, поэтому развивается егогипертрофия. Cо временем, особенно когда рефлюкс крови возрастает до 20-30мл, сократительная способность мышцы левого желудочка снижается и в нем повышается диастолическое давление (Iэтап компенсации порока). Это приводит к повышению давления и в левом предсердии (IIэтап компенсации) и, соответственно, в легочных венах. Таким образом, возрастает давление во всем малом круге кровообращения. Поэтому со временем увеличивается нагрузка и направыйжелудочек (IIIэтап компенсации). Это приводит к его гипертрофии. Однако выраженной гипертрофии правого желудочка не происходит, так как левое предсердие в диастолу желудочка освобождается от порции крови и легочная гипертензия несколько уменьшается. источник
Примечание: Диагноз считается достоверным при наличии двух больших или одного большого и двух малых критериев в сочетании с данными, подтверждающими предшествующую стрептококковую инфекцию. Исходом ОРЛ является хроническая ревматическая болезнь сердца, характеризующаяся поражением сердечных клапанов в виде поствоспалительного краевого фиброза створок или формированием порока сердца и хронической сердечной недостаточности (ХСН). Диагностика повторной ревматической лихорадки у больных с хронической ревматической болезнью сердца является сложной задачей, так как изменения физикальных данных и инструментальных показателей могут быть в большей степени обусловлены имеющимся пороком сердца. Следует учитывать появление или нарастание симптомов ХСН и нарушений ритма сердца после какой-либо перенесенной инфекции, появление артрита, стойкой фебрильной или субфебрильной температуры тела, лабораторных показателей активности ревматического процесса. Иногда уточнению диагноза помогает пробное противоревматическое лечение. Лабораторно-инструментальная диагностика 1. Общий анализ крови выявляет нейтрофильный лейкоцитоз со сдвигом влево, увеличение СОЭ. 2. Биохимический анализ крови выявляет увеличение содержания а2 и γ- глобинов, фибриногена, сиаловых кислот и серомукоида, появление С-реактивного белка (СРБ). Повышаются титры противострептококковых антител более 1:250. 3. Электрокардиография выявляет тахикардию, различные нарушения ритма и проводимости (синусовую аритмию, миграцию водителя ритма, экстрасистолию, атриовентрикулярную блокаду I-II степени, блокаду ножек пучка Гиса), снижению вольтажа зубцов, появление отрицательных зубцов Т вследствие нарушений процессов реполяризации. 4. Фонокардиография выявляет ослабление I тона, появление III тона и систолического шума на верхушке. 5. Эхокардиография выявляет снижение сократительной функции миокарда и расширение полостей сердца, пролапс митрального клапана. С учетом выраженности изменений клинико-лабораторных показателей различают три степени активности ревматического процесса: Для I (минимальной) степени характерны слабая выраженность воспалительного процесса, моносиндромность поражения. Лабораторные показатели почти не изменены или минимально повышены. Для II (умеренной) степени характерны субфебрильная температура тела, малая выраженность экссудативного компонента. Лейкоцитоз крови – 8 – 10 х 10 9 /л, СОЭ – 20-40 мм/чам, СРБ ++, а2 глобулины – 11-17%, γ- глобулины – 21-23%, серомукоид – 0,3-0,6 ед, титры противострептококковых антител повышены в 1,5- 3 раза. Для III (максимальной) степени характерны яркие общие и местные проявления, полисиндромность поражения, преобладание экссудативных реакций, лихорадка. Лейкоцитоз более 10-15 х 10 9 /л, СОЭ более 40 мм/час, СРБ+++ и более, а2 глобулины – более 17%, γ- глобулиныболее 23-25%, титры противострептококковых антител повышены в 3-5 раз. Дифференциальный диагноз ревматической лихорадки проводят: 1. С инфекционно-аллергическим миокардитом, для которого характерно: — развитие на фоне острой инфекции(чаще вирусной) при отсутствии латентного периода; — отсутствие признаков эндокардита и клапанных пороков сердца; — отсутствие артрита и артралгий; — развитие в любом возрасте. 2. С дисфункцией (расстройством) вегетативной нервной системы, для которой характерно: — связь симптомов с психо-эмоциональными факторами; — астеноневротический тип кардиальных жалоб, вегетитивно-сосудистые кризы; — отсутствие объективных признаков кардита, лабораторных маркеров воспалительной активности; — молодой возраст больных, чаще женского пола; — положительный эффект седативной терапии. 3. С ревматоидным артритом, для которого характерно: — поражение преимущественно мелких суставов; — стойкие воспалительные изменения суставов с последующей их деформацией; — утренняя скованность в суставах; — выявление ревматоидного фактора (РФ) в крови; — формирование пороков сердца в редких случаях. 4. С инфекционным эндокардитом, для которого характерно: — в анамнезе частое наличие «входных ворот» инфекции (удаление гнойного зуба, инъекционная наркомания и др.); — клинические признаки септического состояния (гектическая лихорадка, ознобы, профузный пот, быстрая потеря массы тела, гепатоспленомегалия); — бледность кожи, петехии из-за поражения сосудов; — выявление при ЭхоКГ вегетаций на створках пораженного клапана, перфорация створок с развитием недостаточности клапана; Лечение ОРЛ проводится в три этапа: I. Лечение активной фазы в стационаре (3-4нед). II. Продолжение лечения пригородном кардиологическом санатории или кардиоревматологическом кабинете поликлиники. III. Длительное (не менее 5 лет) диспансерное наблюдение и профилактическое амбулаторное лечение. Лечебные мероприятия включают: постельный режим в течение 2-3 недель, рациональное питание с ограничением поваренной соли и достаточным количеством полноценных белков и медикаментозную терапию: этиотропную, патогенетическую и симптоматическую. 1. Этиотропная терапия, направленная на β-гемолитического стрептококка группы А из глотки больного, включает в/м инъекции бензилпеннициллина в суточной дозе 1,5 – 4 млн ЕД (подросткам и взрослым) в течение 10 дней. Альтернативой является пероральный прием амоксициллина по 0,5г 3 раза в сутки в теч. 10 дней. Пенициллины оказывают бактерицидное действие на β-гемолитический стрептококк группы А и являются препаратами выбора из-за высокой эффективности и малой токсичности. В более тяжелых случаях назначают цефалоспорины I- II поколений (цефадроксил, цефуроксим) или амоксиклав перорально или парентерально. По окончании 10-дневного курса терапии указанными антибиотиками переходят на применение пенициллина пролонгированного действия (бензатина бензилпенициллин) в режиме вторичной профилактики. При аллергии к β-лактамам (пенициллины и цефалоспорины) назначают современные макролиды – кларитромицин по 0,25г внутрь 2 раза в день, макропен по 0,4г 3 раза в день или другие препараты (рокситромицин, спирамицин) в течение 10 дней. Азитромицин применяется в течение 5 дней; 0,5г однократно в 1 сутки, затем по 0,25г в сутки в теч. 4 дней. При непереносимости β-лактамов и макролидов назначаются препараты резерва – линкомицин по 0,5г 3 раза в день или клиндамицин по 0,15г 4 р в день в течение 10 дней. При непереносимости бензилпенициллина профилактическое лечение пенициллинами пролонгированного действия не проводитмя. Не рекомендуется применять для лечения ОРЛ сульфаниламиды, ко-тримоксазол и тетрациклины, так как они оказывают бактериостатический эффект и способствуют формированию устойчивых штаммов β-гемолитического стрептококка. 2. Патогенетическая терапия включает прием нестероидных противовоспалительных средств (НПВС). Его продолжительность определяется исчезновением признаков активности ревматического процесса и обычно составляет 1,5-2 месяца. Противовоспалительная терапия наиболее эффективна в обратимой патоморфологической фазе – мукоидного набухания. Своевременно начатая терапия определяет прогноз заболевания. Одним из механизмов лечебного действий НВПС является угнетение биосинтеза простагландинов (ПГ) путем торможения ферментативной активности циклооксигеназы (ЦОГ). Наряду с нужным подавлением ЦОГ-2 и синтеза ПГ в очаге воспаления, ингибируется и ЦОГ-1, участвующая в синтезе ПГ, играющих роль физиологических гастроцитопротекторов. Это обуславливает побочный ульцерогенный эффект НВПС. К наиболее известным НПВС относится ацетилсалициловая кислота (аспирин), которая при ОРЛ должна назначаться по1 г 4-5 раз в сутки. Такие дозы способствуют быстрому развитию эрозивно-язвенных поражений желудка с риском желудочных кровотечений (антитромбоцитарное действие аспирина), но меньшие дозы. А.Кисель называл «салициловой мазней» ввиду их неэффективности. Прием препарата вместе с антацидами для ослабления раздражающего воздействия на желудок нейтрализует ацетилсалициловую кислоту и ослабляет ее лечебный эффект. Таким образом, в связи с выраженными ульцерогенными и антиагрегационными свойствами ацетилсалициловая кислота для лечения ОРЛ в настоящее время не используется. Препаратами выбора являются диклофенак (вольтарен, ортофен) и индометацин, отличающиеся высокой противовоспалительной активностью при минимальных побочных эффектах. Препараты назначаются внутрь по 25-50 мг 3-4 раза в сутки обычно в течение 2 мес.до полного стихания активности ревматического процесса. При выраженном болевом синдроме вольтарен применяют внутримышечно. Индометацин можно назначать в форме ректальных свечей по 50 мг 2 раза в день. Реже используют ибупрофен (бруфен) по 0,2г 3-4 раза в сутки. Новым поколением НПВС являются селективные ингибиторы ЦОГ-2, подавляющие синтез простангландинов преимущественно в очаге воспаления и практически не оказывающие ульцерогенного действия. К таким препаратам относятся нимесулид (найз), который назначают по 100мг 2 раза в сутки в течение 10 дней при выраженном ревматическом полиартрите и мелоксикам (мовалис) – по 7,5 – 15 мг1 раз в сутки. Следует помнить, что при длительном приеме НПВС могут оказывать побочное действие на систему кроветворения, вызывая тромбоцитопению, анемию, лейкопению и даже агранулоцитоз. Наиболее токсичные препараты (бутадион, анальгин, амидопирин, реопирин) в настоящее время не применяются. При высокой активности ревматического процесса (III степени) показаны глюкокортикоиды (ГКС). Чаще всего назначается преднизалон в начальной дозе 20-30мг в сутки до достижения клинического эффекта (обычно через 2 недели).Затем доза постепенно снижается (на 2,5 мг каждые 5 дней) вплоть до полной отмены с последующим назначением НПВС на несколько недель до нормализации показателей воспалительной актиности. С иммуносупрессивной целоью при затяжном или вяло текущем пароцессе назначают аминохинолиновые производные – делагил и плаквенил, соответственно по 0,25г и 0,2г 1-2 раза в сутки на протяжении 6-12 мес. Через год доза препаратов может быть уменьшена в 2 раза, а их прием продолжен еще в течение 12 мес. 3. Симптоматическая терапия включает средства, улучшающие метаболические процессы в миокарде (панангин или аспаркам по 1 табл. 3 раза в день, рибоксин по 0,4г 3 раза в день, предуктал МВ по 35 мг 2 раза в день, кокарбоксилаза по 50-100 мг в/м или в/в). При болях в сердце назначают курантил по 25мг 3 разха в день, который является хорошим ангиопротектором и антиагрегантом. При сердечной недостаточности применяют ингибиторы АПФ, сердечные гликозиды (дигоксин), мочегонные средства. При тахиаритмиях показаны β-адреноблокаторы и верапамил. С седативной целью используют корвалол, валокардин, пустырник, валерияну. После выписки из стационара больной продолжает лечение под наблюдением ревматолога поликлиники или в пригородном санатории («Салют» в РБ). Оно включает прием НПВС и внутримышечные инъекции банзатин бензилпенициллины каждые 3 недели в режиме вторичной профилактики. продолжительность приема НПВС зависит от активности ревматического процесса. Непосредственной угрозы для жизни ревматическая лихорадка не представляет. Прогноз в основном определяется наличием и тяжестью ревматических пороков сердца и серд. недостаточности. источник 12. Острая ревматическая лихорадка: Классификация. Клинические проявления. Диагностика. Диагностические критерии.Клиническая классификация ревматической лихорадки А) острая ревматическая лихорадка Б) рецидивирующая (повторная) ревматическая лихорадка А) основные: кардит, артрит, хорея, кольцевидная эритема, ревматические узелки Б) дополнительные: лихорадка, артралгии, абдоминальный синдром, серозиты Б) хроническая ревматическая болезнь сердца: без порока, с пороком сердца. Стадии недостаточности кровообращения: I, II, IIa, IIб, III Клиника.В типичных случаях ревматизм, особенно при первой атаке, начинается в школьном и подростковом возрасте спустя 1-2 недели после перенесенной острой или обострения хронической стрептококковой инфекции (ангины, фарингита). Затем болезнь вступает в «латентный» период (продолжительностью от 1 до 3 недель), характеризующийся бессимптомным течением или легким недомоганием, артралгиями, иногда субфебрильной температурой тела. В этом же периоде возможно увеличение СОЭ, нарастание титров АСЛ-О, АСК, АСГ. Второй период болезни характеризуется выраженной клинической картиной, проявляется кардитом, полиартритом, другими симптомами и изменениями лабораторных показателей. Ревмокардит — воспаление всех или отдельных слоев стенки сердца. Чаще всего имеет место одновременное поражение миокарда и эндокарда (эндомиокардит), иногда в сочетании с перикардитом (панкардит), возможно изолированное поражение миокарда (миокардит). Признаки миокардита доминируют. Диффузный миокардит характеризуется выраженной одышкой, сердцебиениями, перебоями и болями в области сердца, появлением кашля при физической нагрузке, в выраженных случаях возможны сердечная астма и отек легких. Общее состояние тяжелое, отмечаются ортопноэ, акроцианоз, увеличение объема живота, появление отеков на ногах. Пульс частый, нередко аритмичный. Границы сердца расширены, преимущественно влево, тоны лриглушены, возможны ритм галопа, аритмия, систолический шум в области верхушки сердца, вначале неинтенсивного характера. Клиника ревматического эндокардита чрезвычайно бедна специфическими симптомами. Эндокардит всегда сочетается с миокардитом, проявления которого доминируют и определяют степень тяжести состояния больного. Ревматический перикардит встречается редко. Различают 3 степени тяжести ревмокардита. Выраженный ревмокардит (тяжелая степень) характеризуется диффузным воспалением одной, двух или трех оболочек сердца (панкардит), симпто мы ревмокардита выражены ярко, границы сердца значительно расширены, имеется недостаточность кровообращения. Умеренно выраженный ревмокардит (средней степени тяжести) в морфологическом отношении — многоочаговый. Клиника достаточно выражена, границы сердца расширены, недостаточности кровообращения нет. Слабо выраженный (легкая степень) ревмокардит преимущественно очаговый, клиника неяркая, границы сердца нормальные, декомпенсации нет. Диагностические критерии кардита 1. Боли или неприятные ощущения в области сердца. 2. Одышка. 3. Сердцебиения. 4. Тахикардия. 5. Ослабление I тона на верхушке сердца. 6- Шум на верхушке сердца: • систолический (слабый, умеренный или сильный); • диастоличёский. 7. Симптомы перикардита. 8. Увеличение размеров сердца. 9. ЭКГ-данные: • удлинение интервала P-Q; • экстрасистолия, ритм атриовентрикулярного соединения; • другие нарушения ритма. 10. Симптомы недостаточности кровообращения. 11. Снижение или потеря трудоспособности. 1. OAK: увеличение СОЭ, лейкоцитоз, сдвиг лейкоцитарной формулы влево. 2. БАК: повышение уровня аг- и у-глобулинов, серомукоидд, гаптоглобина, фибрина, аспарагиновой трансаминазы. 3. ОА мочи: нормальный или небольшая протеинурия, микрогематурия. 4. ИИ крови: снижено количество Т-лимфоцитов, снижена функция Т-супрессоров, повышен уровень иммуноглобулинов и титров антистрептококковых антител, появляются ЦИК и СРП. ЭКГ: замедление AV-проводимости, снижение амплитуды зубца Т и интервала S-T в прекордиальных отведениях, аритмии. Эхокардиография: при вальвулите митрального клапана выявляется утолщение и «лохматость» эхо-сигнала от створок и хорд клапана, ограничение подвижности задней створки клапана, уменьшение систолической экскурсии сомкнутых митральных створок, иногда небольшое пролабирование створок в конце систолы. 1. Гиперкинезы — беспорядочные, насильственные движения различных мышечных групп, что сопровождается гримасничаньем, вычурными движениями, нарушением почерка, невнятностью речи; 2. Мышечная дистония с выраженным преобладанием гипотонии вплоть до дряблости мышц (при ослаблении гиперкинезов. Характерен симптом «дряблых плеч» — при поднимании больного за подмышки голова глубоко погружается в плечи. 3. Нарушение статики и координации при движениях (пошаты вание при ходьбе, неустойчивость в позе Ромберга). 4. Выраженная сосудистая дистония. 5. Психопатологические проявления. Ревматизм кожи н подкожной клетчатки Проявляется кольцевидной эритемой (бледно-розовые, кольцевидные высыпания в области туловища, голеней), подкожными ревматическими узелками (округлые, плотные, безболезненные узелки в области разгибательной поверхности коленных, локтевых, плюснефаланговых, пястно-фаланговых суставов). Узелки возникают редко и чаще всего сочетаются с кардитом. Клинико-диагностические критерии ОРЛ Киселя-Джонса: I. Большие (ревматическая клиническая пентада): 1) ревмокардит (преимущественно эндомиокардит); 2) полиартрит (преимущественно крупных суставов, мигрирующий характер, без остаточных деформаций, рентгенологически негативный); 3) малая хорея (гипотонико-гиперкинетический синдром вследствие поражения полосатого тела подкорки головного мозга); 4) ревматические узелки (периартикулярные подкожные узловатые уплотнения); 5) анулярная эритема (кольцевидные покраснения кожи туловища и проксимальных отделов конечностей). II. Малые:1) клинические: лихорадка, артралгии;2) лабораторно-инструментальные: а) лабораторные (СРБ, СК, ДФА, СМ, АСЛО, АСГН); б) инструментальные (увеличение интервала PQ на ЭКГ) Наличие двух больших или одного большого и двух малых проявлений (критериев) и доказательств предшествующей стрептококковой инфекции подтверждают диагноз ревматизма. источник Версия: Справочник заболеваний MedElement В настоящее время используется классификация Ассоциации ревматологов России, принятая в 2003 году.
Заболевание, как правило, развивается через 2-3 недели после перенесенной носоглоточной инфекции стрептококковой этиологии. Острота дебюта зависит от возраста больного. У детей младшего возраста и школьников начало заболевания острое, в подростковом и более старшем возрасте – постепенное. В настоящее время в соответствии с рекомендациями ВОЗ для ОРЛ в качестве международных применяются следующие диагностические критерии Джонса, пересмотренные Американской ассоциацией кардиологов в 1992 году. Большие критерии: Малые критерии: Данные, подтверждающие предшествовавшую А-стрептококковую инфекцию: Наличие двух больших критериев или одного большого и двух малых в сочетании с данными, документировано подтверждающими предшествующую инфекцию стрептококками группы А, свидетельствует о высокой вероятности ОРЛ. Инструментальные методы 2. Фонокардиография применяется с целью уточнения характера шума, выявленного при аускультации. При миокардите отмечается снижение амплитуды I тона, его деформация, патологический III и IV тоны, систолический шум, занимающий 1\2 систолы. 3. Рентгенография органов грудной клетки дает возможность выявить наличие застойных явлений в малом круге кровообращения (признаки сердечной недостаточности) и кардиомегалию Кардиомегалия — значительное увеличение размеров сердца за счет его гипертрофии и дилатации ЭхоКГ-признаки поражения митрального клапана: ЭхоКГ-признаки поражения аортального клапана: Специфических лабораторных тестов, подтверждающих наличие ревматизма, нет. Однако на основании лабораторных анализов можно оценить активность ревматического процесса. Определение титра стрептококковых антител — одно из важных лабораторных исследований, позволяющее подтвердить наличие стрептококковой инфекции. Уже на ранних стадиях острого ревматизма уровни таких антител возрастают. Однако повышенный титр антител сам по себе не отражает активность ревматического процесса. Наиболее часто определяемые гематологические показатели острой фазы ревматизма — СОЭ и С-реактивный белок. У больных острой ревматической лихорадкой эти показатели всегда будут повышены, за исключением больных с хореей. Следует иметь в виду, что все известные биохимические показатели активности ревматического процесса являются неспецифичными и непригодными для нозологической диагностики. Судить о степени активности болезни (но ни о ее наличии) при помощи комплекса этих показателей можно в том случае, когда диагноз ревматизма обоснован клинико-инструментальными данными. Значимые для диагностики биохимические показатели: Основные заболевания с которыми необходимо дифференцировать острую ревматическую лихорадку — медленная динамика под влиянием противовоспалительной терапии. 2. Постстрептококковый артрит. 3. Эндокардит при системной красной волчанке, ревматоидном артрите и некоторых других ревматических заболеваниях. 4. Идиопатический пролапс митрального клапана. 7. Синдром PANDAS. Получить консультацию по медтуризму Получить консультацию по медтуризму Всем больным назначают постельный режим в течение острого периода заболевания, диету, богатую витаминами и белком, с ограничением поваренной соли и углеводов. Медикаментозное лечение Этиотропная терапия Применяется бензилпенициллин в суточной дозе 1500000-4000000 ЕД у подростков и взрослых и 400000-600000 ЕД у детей в течение 10-14 дней с последующим переходом на применение дюрантной формы препарата (бензатин бензилпенициллин). При непереносимости препаратов пенициллина применяют макролиды: При непереносимотсти пенициллинов и макролидов используется антибиотикик из группы линкозамидов: Патогенетическое лечение ОРЛ заключается в применении глюкокортикоидов и нестероидных противовоспалительных препаратов (НПВП). В детской кардиоревматологии в настоящее время используется преимущественно преднизолон (особенно при ярко и умеренно выраженном ревмокардите и полисерозитах). Суточная доза препарата составляет 20-30 мг до достижения терапевтического эффекта (как правило, в течение 2 нед.). Далее доза снижается (2,5 мг каждые 5-7 дней) вплоть до полной отмены. При лечении ОРЛ у взрослых препаратами выбора считаются индометацин и диклофенак (150 мг в сутки в течение 2 мес.). Показания для назначения НПВП: Показания для назначения глюкокортикоидов: — ярко и умеренно выраженный кардит; При наличии симптомов недостаточности кровообращения в план лечения включают сердечные гликозиды и диуретики. Схема их назначения аналогична таковой при лечении сердечной недостаточности другой этиологии. Поскольку глюкокортикоиды оказывают специфическое воздействие на минеральный обмен, а также в связи с достаточно высоким уровенем дистрофических процессов в миокарде (особенно у больных с повторной ОРЛ на фоне порока сердца), следует применять в терапии препараты калия (панангин, аспаркам), анаболические гормоны, рибоксин и поливитамины. В случаях тяжелого течения заболевания, когда развиваются признаки выраженной сердечной недостаточности на фоне вальвулита, может быть рекомендовано хирургическое лечение – вальвулопластика либо протезирование клапана. Поражение клапанного аппарата приводит к развитию порока сердца у 20-25% больных, перенесших первичный ревмокардит. Повторные атаки повышают риск формирования порока сердца до 60-70%. Также такие больные входят в группу риска по развитию инфекционного эндокардита. Артрит в отличие от кардита полностью излечим и не приводит к патологическим или функциональным последствиям. При адекватном лечении все симптомы хореи полностью купируются и не оставляют следа, хотя малые непроизвольные движения, незаметные при осмотре, могут сохраняться несколько лет. Первичная профилактика ОРЛ В других ситуациях возможно применение оральных пенициллинов в течение 10 дней (амоксициллин). Рекомендуемая схема применения амоксициллина — 1-1,5 г (для взрослых и детей старше 12 лет) и 500-750 мг (для детей от 5 до 12 лет) в сутки. Вторичная профилактика ОРЛ источник
Распространенность острой ревматической лихорадки (ОРЛ) в развитых странах составляет 3 – 8 случаев на 10 тысяч населения. Максимальная заболеваемость отмечается у детей в возрасте от 7 до 15 лет, причем мальчики и девочки болеют с одинаковой частотой. Это объясняется тем, что в данном возрасте обычно происходят первые контакты детского организма со стрептококком, что и обуславливает соответствующую реакцию иммунной системы. У 10 – 15% пациентов первые проявления заболевания могут возникать и в более позднем возрасте. Интересные факты
Иммунная система – комплекс органов и тканей человека, которые обеспечивают иммунитет, то есть сопротивляемость организма по отношению к чужеродным бактериям, вирусам, грибкам и другим органическим структурам. Эта функция осуществляется благодаря наличию и совместной работе, так называемых, иммунокомпетентных клеток. После рождения организм ребенка защищен врожденным иммунитетом, который осуществляется посредством циркуляции в его крови иммунных факторов (антител), перешедших от матери. Примерно через 6 месяцев жизни функциональная активность материнских антител истощается, и у ребенка начинает активно развиваться собственная иммунная система (вырабатывается приобретенный иммунитет). Органами иммунной системы являются:
В центральных органах иммунной системы (в костном мозге и тимусе) происходит образование и дифференцировка всех иммунокомпетентных клеток. После этого они поступают в общий кровоток и в другие органы, где выполняют свои функции. Клетками, обеспечивающими иммунитет, являются:
В общих чертах принцип работы иммунной системы человека заключается в следующем. Любой микроорганизм (бактерия, вирус, грибок и так далее) имеет на своей поверхности определенные структуры, называемые антигенами, причем антигенный набор каждой клетки уникален и специфичен. При попадании в организм человека бактериальные антигены распознаются иммунокомпетентными клетками (лимфоцитами) как «чужие» и уничтожаются посредством различных механизмов. Важно отметить, что клетки собственного организма человека также содержат определенные антигены, однако в процессе синтеза лимфоцитов данные антигены программируются как «свои» и не разрушаются. С функциональной точки зрения иммунная система человека включает:
Данный вид иммунитета подразумевает непосредственное участие иммунокомпетентных клеток в выявлении и уничтожении чужеродного агента, попавшего в организм. Клеточный иммунитет регулируется различными подвидами Т-лимфоцитов (Т-хелперами, Т-киллерами, Т-супрессорами и Т-клетками памяти), а также другими клетками иммунной системы. В чистом виде «чужой» антиген не способен взаимодействовать с иммунной системой человека, поэтому он поглощается так называемыми антигенпрезентирующими клетками, обрабатывается и представляется на поверхности их клеточных мембран. В таком виде микробные антигены распознаются Т-хелперами. Это приводит к ускоренному образованию и активации Т-киллеров (особых лимфоцитов, способных разрушать клетки, на поверхности которых имеется чужеродный антиген), моноцитов и других клеток иммунной системы, которые распространяются по всему организму, находя и уничтожая «чужие» антигены. Результатом описанных реакций является разрушение всех клеток, содержащих бактериальные антигены (как чужих, так и собственных, пораженных инфекцией). Антигенпрезентирующие клетки, на поверхности которых находится чужеродный антиген, попадают в лимфатическую систему. С током лимфы они доставляются в ближайший лимфатический узел, являющийся местом скопления большого количества В-лимфоцитов. При контакте с чужеродным антигеном (прямом либо опосредованном Т-хелперами) В-лимфоциты превращаются в так называемые плазматические клетки, в которых синтезируется большое количество особых антител (иммуноглобулинов класса M, G и других), строго специфичных к распознанному антигену. Данные антитела выделяются в кровь, связываются с чужеродными антигенами и активируют целый ряд неспецифических иммунных реакций (систему комплемента, фагоцитоз, синтез нейтрофилов и моноцитов), что приводит к разрушению «чужого» антигена и всех клеток, на мембране которых он расположен. Весь процесс активации В-лимфоцитов и синтеза антител занимает около 2 недель. Как только чужеродный антиген полностью удаляется из организма, прекращается и образование плазматических клеток. Однако определенная часть В-лимфоцитов превращается в так называемые В-клетки памяти, которые могут циркулировать в крови на протяжении многих лет. Они несут в себе информацию об инфекционном агенте, вызвавшем иммунный ответ. При повторном его проникновении в организм клетки памяти обуславливают быструю (в течение нескольких минут или часов) активацию В-лимфоцитов и синтез большого количества специфических антител. Как говорилось ранее, ревматическая лихорадка развивается в результате попадания в организм человека В-гемолитического стрептококка группы А. Этот микроорганизм обладает огромным набором различных антигенов (м-протеином, полисахаридами), а также вырабатывает множество токсинов (стрептолизины S и О, протеиназу, гиалуронидазу и другие), каждый из которых активирует образование специфических антител. Центральным звеном патогенеза ревматической лихорадки является тот факт, что некоторые антигены В-гемолитического стрептококка структурно схожи с антигенами определенных тканей человеческого организма. В результате этого антитела, вырабатываемые с целью уничтожения чужеродных агентов, взаимодействуют и с клетками тканей человека, вызывая их разрушение. Важно отметить, что системные поражения обусловлены не только нарушениями в работе иммунной системы, но и способностью некоторых токсинов В-гемолитического стрептококка непосредственно повреждать ткани человеческого организма. Антитела против стрептококковых антигенов поражают:
Все описанные выше явления приводят к тому, что в различных органах развиваются характерные воспалительные процессы, исходом которых является некроз (гибель) поврежденного участка. Вокруг очага некроза образуется так называемая гранулема, представляющая собой компенсаторное разрастание соединительной ткани. Гранулема развивается в течение 3 – 4 месяцев, после чего она склерозируется, то есть на месте повреждения образуется плотный рубец. Множественные рубцовые изменения вызывают необратимые нарушения функций пораженного органа, что может являться причиной инвалидности.
Важно отметить, что ОРЛ возникает только после инфицирования лимфоидных образований глотки. Гемолитические стрептококки могут поражать и другие участки тела (кожу, мягкие ткани), однако развивающиеся в данном случае заболевания не осложняются острой ревматической лихорадкой. Это объясняется различиями в иммунных реакциях, которые активируются в ответ на поражение кожи и глотки, а также различным антигенным составом стрептококков, участвующих в развитии данных инфекционных заболеваний. Причиной ревматической лихорадки может быть:
Все перечисленные заболевания могут быть вызваны и другими факторами – различными бактериями, вирусами, слизистая оболочка глотки может воспалиться при вдыхании холодного или горячего воздуха или различных химикатов, однако острая ревматическая лихорадка развивается только после инфицирования В-гемолитическим стрептококком группы А. Для развития острой ревматической лихорадки недостаточно единичного попадания стрептококка в организм. Дело в том, что при первичном инфицировании (которое обычно происходит до 3 – 5 лет) клетки иммунной системы взаимодействуют со стрептококковыми антигенами, однако освобождение организма от инфекции и выздоровление наступает быстрее, чем развиваются патологические иммунные реакции. Для возникновения ревматической лихорадки необходимы повторные и длительные контакты иммунной системы с антигенами и развитие так называемой сенсибилизации (или повышенной чувствительности) к микроорганизму. Если организм человека сенсибилизирован к стрептококку, то при очередном инфицировании развивается длительная, выраженная иммунная реакция (как клеточная, так и гуморальная). Этим объясняется тот факт, что дети до трехлетнего возраста болеют ревматической лихорадкой в исключительно редких случаях. Многие проведенные исследования указывают на наличие генетической предрасположенности к ОРЛ. Это подтверждается более частым развитием ревматической лихорадки у близнецов, а также у братьев и сестер, если один или оба их родителя страдали данным заболеванием. Точный механизм наследования науке неизвестен, однако предполагается участие генов так называемого главного комплекса гистосовместимости (MHC). Исследованиями последних лет установлено, что у детей с генетической предрасположенностью, часто страдающих стрептококковыми инфекциями, в области небных миндалин образуются специальные рецепторы к поверхностным антигенам В-гемолитического стрептококка, что и обуславливает развитие выраженного иммунного ответа при контакте с данным микроорганизмом.
Появлению симптомов ОРЛ обычно предшествует так называемый период мнимого благополучия, когда признаки перенесенной инфекции выражены минимально (может отмечаться слабость, повышенная утомляемость, безболезненное увеличение подчелюстных лимфоузлов). В это время происходит превращение В-лимфоцитов в плазматические клетки и синтез специфических антител. Когда антитела начинают выделяться в кровь в больших количествах, наступает период развернутых клинических проявлений заболевания. Клинические проявления ОРЛ различаются в зависимости от возраста больного, поражаемых органов и проводимого лечения. У детей дошкольного и младшего школьного возраста симптомы возникают остро, ярко выражены и существенно сказываются на общем состоянии ребенка. У взрослых заболевание характеризуется более медленным началом и менее выраженной симптоматикой. Острая ревматическая лихорадка может проявляться:
Как только антитела начинают поступать в кровь, они взаимодействуют со стрептококками и с антигенами соединительной ткани организма хозяина, вызывая системный воспалительный процесс. В очаг воспаления мигрируют лейкоциты (нейтрофилы, моноциты, базофилы), которые выделяют биологически активные вещества (главным образом серотонин и гистамин), что и обуславливает повышение температуры. Чем сильнее больной человек сенсибилизирован к инфекции, тем быстрее будет развиваться воспалительный процесс и тем выраженнее будет температурная реакция организма. В тяжелых случаях температура тела может повышаться до 38 — 39ºС и выше, сопровождаясь обильным потоотделением, общей слабостью, сонливостью, головными и мышечными болями. Стоит отметить, что у взрослых людей данный симптом менее выражен, а у пожилых может и вовсе отсутствовать, что связано с уменьшением активности иммунной системы в старческом возрасте. Поражение сердца встречается у 50 – 80% больных при первом эпизоде ревматической лихорадки и почти у 100% больных при рецидивах заболевания. Сердце представляет собой мышечный орган, состоящий из четырех камер — двух предсердий (правого и левого) и соответствующих им желудочков. Камеры сердца разделены между собой клапанами, которые открываясь и закрываясь в определенной последовательности обеспечивают циркуляцию крови в организме. Насыщенная кислородом (артериальная) кровь из легких поступает в левое предсердие, а из него через митральный клапан – в левый желудочек. Через аортальный клапан артериальная кровь изгоняется из левого желудочка в системный кровоток, отдавая кислород тканям и превращаясь в венозную. Венозная кровь собирается в венах и впадает в правое предсердие, а затем (через трикуспидальный клапан) в правый желудочек, откуда (через клапан легочной артерии) перекачивается в легкие. В структуре сердца различают три оболочки, которые в равной степени могут повреждаться антистрептококковыми антителами, что и будет обуславливать клиническую картину заболевания. Поражение сердца при ОРЛ может проявляться:
Эндокардит Результатом воспалительного процесса является образование рубцов на эндокарде, причем наиболее опасным является поражение клапанов сердца. Их рубцовые изменения могут привести к стенозу (сужению просвета) либо к недостаточности (неполному смыканию створок клапанов), в результате чего может нарушаться кровоснабжение всего организма. Чаще всего поражаются митральный и аортальный клапаны, что может проявляться общей и мышечной слабостью, частыми головокружениями и обмороками, а в тяжелых случаях – кашлем, одышкой, отеком легких и другими симптомами сердечной недостаточности. Миокардит (воспаление сердечной мышцы) Перикардит При воспалении перикарда в этом пространстве скапливается больше количество воспалительной жидкости (экссудата), либо откладывается особый белок – фибрин, который склеивает наружный и внутренний листки перикарда между собой. В обоих случаях происходит сдавливание сердца и снижение его насосной функции, что может проявляться болями в грудной клетке, одышкой в покое или при физической нагрузке, кашлем. Полиартрит встречается более чем у 70% больных ревматической лихорадкой. Поражение суставов развивается остро и часто сочетается с другими проявлениями заболевания. В норме любой сустав состоит из суставных поверхностей двух костей, на концах которых располагается суставной хрящ. Полость сустава окружена плотно прилегающей оболочкой – синовиальной мембраной. Она содержит небольшое количество синовиальной жидкости, которая выполняет питательную и защитную функции. При поражении синовиальной мембраны антителами в ней развивается выраженный воспалительный процесс, который сопровождается миграцией лейкоцитов к очагу воспаления и выделением гистамина и серотонина. В полость сустава выделяется большое количество экссудата, что повышает внутрисуставное давление и нарушает подвижность в нем. Полиартрит при острой ревматической лихорадке характеризуется:
Важно отметить, что полиартрит при первой атаке ревматической лихорадки является обратимым. Без лечения воспалительные явления самостоятельно стихают через 2 – 3 недели, не оставляя после себя никаких признаков структурного поражения суставов. При назначении противовоспалительной терапии боли исчезают гораздо быстрее – в течение нескольких часов или дней. В легких случаях заболевания поражение суставов может проявляться только болезненностью (артралгией) без других признаков воспаления. Подкожные узелки встречаются крайне редко (в 1 – 3 % случаев). Они развиваются в результате разрушения соединительной ткани и компенсаторного разрастания непораженных участков, расположенных вокруг зоны воспаления. При пальпации ревматические узелки определяются как плотные, малоподвижные и безболезненные образования, от 1 мм до 2 см в диаметре. Чаще всего они обнаруживаются над костными выступами, в местах прикрепления сухожилий (на разгибательных поверхностях крупных суставов, в области лодыжек, затылка, позвоночника). Данные образования появляются позже других симптомов болезни (обычно через 5 – 10 дней после начала клинических проявлений). Узелки рассасываются медленно (в течение 2 – 4 недель), однако исчезают без остаточных явлений. Обычно возникает на пике клинических проявлений заболевания, на фоне выраженной лихорадки и полиартрита. Характеризуется появлением на коже в области туловища или верхних частей рук и ног красных или розовых пятен различных размеров (до нескольких сантиметров в диаметре). Они не возвышаются над поверхностью кожи, имеют четкие края, безболезненны, не чешутся, бледнеют при надавливании. Пятна постепенно увеличиваются в размерах, при этом в центре появляется относительно бледное пятно (внешне напоминает кольцо). Они могут сливаться друг с другом, появляться и исчезать в различных областях тела, но никогда не располагаются в области лица. Развитие данного симптома связывают с поражением кожи специфическими антителами, в результате чего развивается воспалительная реакция, сопровождающаяся расширением кровеносных сосудов. После стихания воспалительного процесса кольцевидная эритема исчезает без каких-либо остаточных явлений. Механизм поражения центральной нервной системы (ЦНС) при ревматической лихорадке окончательно не установлен. Считается, что основную роль в этом играет выработка антител, которые поражают нервные клетки. Первые признаки поражения ЦНС появляются через 2 – 4 месяца после стихания лихорадки, редко сопровождаются артралгиями или другими симптомами заболевания. Типичным проявлением ревматической лихорадки является малая хорея, которая характеризуется появлением неконтролируемой, беспорядочной двигательной активности. Внешне движения ребенка напоминают нормальные, однако характеризуются чрезмерно выраженной амплитудой и интенсивностью. Данное состояние развивается постепенно — родители замечают, что ребенок начинает ронять предметы из рук, нарушается его почерк, позже появляются непроизвольные подергивания мышц лица и конечностей. Несмотря на повышенную двигательную активность мышечный тонус у таких детей снижен, что является характерным признаком ревматической хореи. В тяжелых случаях может отмечаться нарушение походки, трудности при общении, нарушение процессов глотания. Ребенок становится агрессивным, раздражительным, плаксивым. Обычно данное состояние длится от 2 до 4 месяцев, однако при назначении противострептококковой терапии симптомы регрессируют довольно быстро. Помимо разрушения нейронов специфическими антителами, нарушения в работе центральной нервной системы могут быть обусловлены поражением сосудов, питающих головной и спинной мозг. Поражения ЦНС при ревматической лихорадке могут проявляться:
Перечисленные выше симптомы являются наиболее характерными проявлениями ревматической лихорадки, однако при данном заболевании поражаться может практически любой орган и любая ткань, что будет отражаться на состоянии пациента. Менее частыми проявлениями ревматической лихорадки являются:
При подозрении на ревматическую лихорадку назначается:
Выделение В-гемолитического стрептококка группы А из носоглотки является обязательным условием для подтверждения диагноза ревматической лихорадки. Забор материала на анализ производится в лаборатории, где медсестра стерильной ватной палочной несколько раз проводит по слизистой оболочке зева, глотки, полости рта и носа. Затем производится посев полученного материала на специальных питательных средах, на которых стрептококк растет и размножается лучше всего. Рост колоний В-гемолитического стрептококка подтверждает наличие данного микроорганизма на слизистой оболочки носоглотки, однако не дает информацию о давности инфицирования и степени активности заболевания. Стоит отметить, что культура стрептококка может выделяться при полном отсутствии клинических проявлений инфекции (у так называемых бессимптомных носителей), однако это не исключает возможность развития ревматической лихорадки у таких пациентов. Данное исследование позволяет подтвердить наличие инфекции в организме, а также выявить некоторые признаки системного воспалительного процесса. Изменения в общем анализе крови характеризуются:
Более информативным является определение специфических антител, образующихся к стрептококковым антигенам. Их концентрация достигает максимума к 3 – 4 неделе после инфицирования, а по мере удаления стрептококков из организма снижается, что является надежным маркером выздоровления.
В процессе диагностики и лечения необходимо многократное определение титра иммуноглобулинов и антистрептококковых антител в крови. Их повышение будет говорить о нарастании активности воспалительного процесса, в то время как снижение будет свидетельствовать о выздоровлении. При ревматической лихорадке специфических изменений в общем анализе мочи не наблюдается. При повреждении почек или на пике лихорадки может отмечаться:
Данное исследование назначается при подозрении на ревматическую лихорадку в обязательном порядке, так как поражение сердца является частым осложнением заболевания. При ревматической лихорадке ЭКГ может выявить:
Суть данного метода заключается в использовании ультразвуковых волн для исследования строения и функции сердца. Определяются размеры стенок и объемы камер сердца, а также количество крови, изгоняемой во время сердечного сокращения (ударный объем). При ревматической лихорадке Эхо-КГ позволяет выявить:
Суть данного метода заключается в следующем. С помощью высокочувствительного микрофона производится определение тонов и шумов сердца, которые после компьютерной обработки отображаются в виде графика (на бумаге или на мониторе). Фонокардиография может определить:
При сочетанном поражении обоих клапанов шумы будут определяться как во время систолы, так и во время диастолы.
Диагноз ревматической лихорадки считается подтвержденным, если у больного выявлено хотя бы два больших критерия либо один большой и два малых, при этом лабораторное подтверждение перенесенной стрептококковой инфекции носоглотки является обязательным условием для постановки диагноза.
При выраженном воспалительном процессе с вовлечением сердца, суставов и центральной нервной системы пациентам показан постельный режим на срок от 5 до 14 дней. Расширять режим возможно только в том случае, если устранены признаки кардита, полиартрита и малой хореи. Выписка пациента из стационара производится после стихания клинических проявлений и нормализации лабораторных показателей (снижения СОЭ и белков острой фазы воспаления). В дальнейшем пациенту показано санаторно-курортное и амбулаторное лечение (на дому), при этом он должен регулярно посещать лечащего врача и сдавать необходимые анализы, чтобы контролировать процесс выздоровления и предотвратить развитие осложнений. Лекарственная терапия является основным методом лечения острой ревматической лихорадки. С этой целью применяются средства, снижающие активность воспалительного процесса и предупреждающие дальнейшее повреждение тканей и органов (включая антибактериальную терапию, направленную на уничтожение В-гемолитического стрептококка). Важно помнить, что чем раньше начато адекватное лечение, тем больше будет его эффективность и тем меньше вероятность развития осложнений заболевания, поэтому при появлении первых признаков ревматической лихорадки необходимо немедленно обратиться к врачу.
Применяются при умеренном воспалительном процессе (СОЭ 30 мм/час), при тяжелых поражениях сердца, суставов, ЦНС, а также при неэффективности нестероидных противовоспалительных препаратов. | Принимать внутрь, после еды. Рекомендуемые дозы:
Ожидаемый эффект развивается в среднем через 2 недели после приема. Отменять препарат следует очень медленно, снижая дозу на 2,5 мг 1 рад в 5 – 7 дней. После прекращения лечения следует принимать НПВП в течение как минимум 4 – 6 недель. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Моноклональные антитела | Инфликсимаб (Ремикейд) | Блокирует фактор некроза опухолей, играющий важную роль в активации аутоиммунных процессов (повреждающих ткани собственного организма). | Внутривенно, капельно, в дозе 3 – 10 мг/кг в первую, вторую, четвертую и восьмую недели лечения. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Абатацепт (Оренсия) | Угнетает активность Т-лимфоцитов, препятствуя активации иммунных механизмов. | Вводится внутривенно, капельно, в дозе 500 – 1000 мг в первую, вторую и четвертую недели лечения. После этого препарат применяется 1 раз в 4 недели до полного выздоровления. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Ритуксимаб (Мабтера) | Противоопухолевый препарат, вызывающий разрушение В-лимфоцитов, тем самым угнетая гуморальный иммунитет. Эффективность данного препарата при ревматической лихорадке продолжает изучаться. | Вводится внутривенно, капельно, в дозе 1000 мг в 1 и 15 дни лечения. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Антибактериальная терапия | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Пенициллины | Бензилпенициллин | Нарушает процесс образования клеточной стенки В-гемолитического стрептококка, тем самым обуславливая его гибель. | Вводится внутримышечно. Рекомендуемые дозы:
Длительность лечения не менее 10 дней. При тяжелой инфекции суточная доза может быть увеличена до 10 миллионов ЕД. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Бензатина бензилпенициллин | Пенициллиновый антибиотик длительного действия. | Вводится внутримышечно. Рекомендуемые дозы:
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Цефалоспорины | Цефуроксим | Антибиотики широкого спектра действия, вызывающие гибель бактерий путем нарушения синтеза их клеточной стенки. | Принимать внутрь, сразу после еды. Рекомендуемые дозы:
Длительность лечения не менее 10 дней. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Цефадроксил | Принимать внутрь, сразу после еды. Рекомендуемые дозы:
Длительность лечения не менее 10 дней. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Антибиотики из других групп (используются при неэффективности либо при непереносимости пенициллинов и цефалоспоринов) | Кларитромицин | Полусинтетический антибиотик из группы макролидов. Нарушает синтез бактериальных белков. | Принимать внутрь. Взрослым – по 250 мг 2 раза в стуки, детям – по 7,5 мг/кг 2 раза в сутки. Длительность лечения не менее 10 дней. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Линкомицин | Природный антибиотик из группы линкозамидов. Угнетает размножение бактерий, блокируя образование белков. | Внутрь, за 1,5 – 2 часа до еды. Взрослым – по 500 мг 3 раза в день, детям – по 10 мг/кг 3 раза в день. Длительность лечения не менее 10 дней. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Поражение различных органов и систем обычно не требует специфического лечения и устраняется при использовании стандартной противовоспалительной терапии, однако в некоторых случаях (при нарушении работы сердца либо при выраженных неврологических симптомах) требуется назначение целого ряда других лекарственных средств.
Для лечения сердечной недостаточности применяются:
- мочегонные препараты – фуросемид, спиронолактон;
- сердечные гликозиды – дигоксин, дигитоксин;
- медикаменты, снижающие артериальное давление – лизиноприл, атенолол;
- при развитии аритмии применяются антиаритмические средства – лидокаин, амиодарон и другие.
Для лечения малой хореи назначаются:
- успокоительные препараты – мидазолам, фенобарбитал;
- антипсихотики – галоперидол, дроперидол;
- ноотропные препараты (улучшающие умственную активность) – пирацетам (ноотропил);
- психотерапия.
Санаторно-курортное лечение назначается после стихания острого воспалительного процесса, подтвержденного клинически и лабораторно (нормализацией СОЭ и белков острой фазы, снижением общего количества лейкоцитов).
Пациент направляется в специализированный ревматологический санаторий на 1,5 – 2 месяца, где продолжает принимать противовоспалительное и антистафилококковое лечение. Кроме того, для каждого пациента разрабатывается специальная диета и индивидуальный комплекс лечебной физкультуры, направленный на нормализацию работы сердечно-сосудистой и легочной систем и предотвращение дальнейшего поражения суставов.
Санаторно-курортное лечение противопоказано:
- в остром периоде ревматической лихорадки;
- при наличии активного инфекционного процесса в носоглотке – пациент является переносчиком и распространителем инфекции;
- в случае выраженного поражения органов и систем – при сердечной недостаточности, отеке легких и так далее;
- при наличии тяжелых сопутствующих заболеваний – опухолей, туберкулеза, психических отклонений.
Все больные, перенесшие острую ревматическую лихорадку, должны в обязательном порядке продолжать лечение на дому, систематически посещая врача и сдавая необходимые анализы (общий анализ крови и мочи, посев из носоглотки) раз в 3 – 6 месяцев.
Кроме этого, больные должны принимать профилактические дозы антибиотиков в течение нескольких лет (вторичная профилактика), чтобы предотвратить прогрессирование заболевания и его рецидивы. С этой целью чаще всего используется бензатина бензилпенициллин, вводимый внутримышечно, 1 раз в 3 недели. Взрослым препарат вводится в дозе 2,4 миллиона ЕД, детям с массой тела менее 25 кг – 600 тысяч ЕД, а с массой тела более 25 кг – 1,2 миллиона ЕД.
Длительность такого лечения после неосложненной ревматической лихорадки должна продолжаться до 5 лет, а в случае развития пороков сердца – до 10 лет и более (иногда пожизненно).
Специальной диеты при данном заболевании не требуется. Тем не менее, пациентам во время обострения ревматической лихорадки, а также на протяжении всего периода выздоровления необходимо полноценное, сбалансированное питание, чтобы организм мог адекватно сопротивляться инфекции (стрептококку) и в то же время восстанавливать поврежденные органы и ткани.
Больным ревматической лихорадкой рекомендуется:
- Употреблять не менее 1 грамма белков на килограмм массы тела в сутки (белки являются строительным материалом, за счет которого происходит восстановление поврежденных тканей).
- Употреблять фрукты и овощи, содержащие витамины С (шиповник, красную смородину, яблоки), В1 (орехи, фасоль), В2 (молоко, яйца) и В5 (зеленые овощи, яичный желток). Данные витамины участвуют в восстановлении тканей организма после различных повреждений.
- При развитии сердечной недостаточности назначается диета (стол) номер 10 по Певзнеру, при этом рекомендуется потреблять не более 3 – 5 г соли в сутки (включая соль в различных продуктах питания). Это объясняется тем, что соль задерживает жидкость в организме, тем самым увеличивая объем циркулирующей крови и нагрузку на сердце.
Основными показаниями к хирургическому лечению при ревматической лихорадке являются развившиеся пороки сердца (стеноз и/или недостаточность митрального и/или аортального клапанов), при которых нарушается функция органа (развивается сердечная недостаточность, отек легких). Вид хирургического вмешательства зависит от типа порока сердца и общего состояния пациента (операция производится только при отсутствии активного воспалительного процесса).
Для устранения клапанных пороков сердца может применяться:
- Баллонная вальвулопластика. Через артерию вводится катетер с баллончиком на конце. Когда баллончик оказывается на уровне пораженного (стенозированного) клапана – в него накачивается воздух, в результате чего спайки и рубцы на створках клапана разрываются.
- Открытая вальвулопластика. Через разрез в передней стенке грудой клетки производится рассечение спаек на пораженном клапане (при его стенозе). Частота рецидивов поражения клапана после данного метода довольно высока.
- Протезирование клапана. Производится удаление пораженного клапана и пересадка нового, механического либо биологического (от свиньи, коровы либо от доноров).
Изменения в суставах при ревматической лихорадке носят обратимый характер, поэтому их хирургическая коррекция требуется в исключительно редких случаях.

Опасными осложнениями ревматической лихорадки являются:
- Стеноз или недостаточность клапанов сердца. Один или несколько клапанных пороков развивается более чем у 60% людей, впервые перенесших ревматическую лихорадку, в то время как после рецидива данный показатель приближается к 90%.
- Аритмия. Нарушение ритма и частоты сердечных сокращений может возникать из-за формирования рубцов непосредственно в миокарде, что нарушает распространение нервных импульсов по сердечной мышце и ток крови в ней.
- Хроническая сердечная недостаточность. Развивается в результате выраженных повреждений сердечной мышцы или клапанного аппарата, при которых сердце оказывается не в состоянии перекачивать необходимые объемы крови. При этом состоянии кровь скапливается в венах организма и может выходить из сосудистого русла, что проявляется отеками ног, увеличением печени, одышкой, отеком легких и другими симптомами.
- Тромбоэмболия (закупорка просвета артерии тромбом). Нарушение целостности эндокарда предрасполагает к тромбообразованию. Иногда тромбы могут отрываться от эндокарда и с током крови разноситься по всему организму, застревая в артериях мелкого диаметра и закупоривая их. Это приводит к инфаркту (гибели участка ткани, который кровоснабжался пораженной артерией) и формированию рубца. При множественных инфарктах какого-либо органа его функция значительно снижается, что может проявляться соответствующими симптомами. Наиболее опасной считаются тромбоэмболия легочной артерии, сосудов головного мозга и почек, которые могут привести к смерти больного.
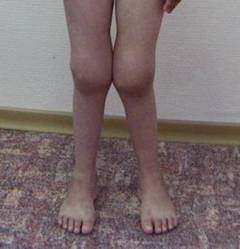
Ревматическая лихорадка у детей и подростков характеризуется:
- Обязательным наличием инфекции верхних дыхательных путей (ангины, скарлатины, фарингита) за 2 – 3 недели до начала заболевания.
- Выраженным повышением температуры (до 39 – 41ºС). Ребенок становится вялым, плаксивым, жалуется на сильные головные боли и боли в мышцах.
- Более тяжелым течением у девушек в подростковом возрасте (от 14 до 17 лет), чем у детей и взрослых. Это связано с особыми изменениями (нервными и эндокринными), происходящими в женском организме в период полового созревания.
- Быстрым формированием клапанных пороков сердца. Почти в 70% случаев первая атака острой ревматической лихорадки сочетается с кардитом (поражением сердца) и осложняется развитием митрального стеноза (сужения левого предсердно-желудочкового отверстия).
- Частым вовлечением суставов в воспалительный процесс (отеком, покраснением, болезненностью при движениях), причем одновременно поражаются как крупные (коленные и локтевые), так и мелкие суставы кистей и стоп.
- Поражением центральной нервной системы при первом обострении заболевания (отмечается более чем у 25% подростков).
- Трудностями в лечении подростков, связанными с нетипичными реакциями их организма на принимаемые медикаменты, частым нарушением режима лечения, отказом от приема лекарственных средств. Этим обусловлен тот факт, что рецидивы ревматической лихорадки у подростков наблюдаются почти в два раза чаще, чем у детей и взрослых.
Все дети после первой атаки острой ревматической лихорадки должны принимать профилактические дозы пенициллинов длительного действия до 21 года, а иногда и дольше.

Сразу после установления диагноза инфекции верхних дыхательных путей необходимо назначить антибиотики широкого спектра действия и взять мазок со слизистой носоглотки с целью определения конкретного микроорганизма, вызывавшего заболевание. Также в лаборатории проводится антибиотикограмма (определение чувствительности бактерии к различным антибиотикам), на основании результатов которой подбирается наиболее эффективный антибактериальный препарат.
| Название медикамента | Механизм лечебного действия | Способ применения и дозы |
| Амоксициллин | Пенициллиновые антибиотики широкого спектра действия. Нарушают синтез клеточной стенки бактерий, что приводит к их гибели. | Внутрь, после еды, не менее 10 дней подряд. |
Рекомендуемые дозы:
- Детям – 250 мг 3 раза в сутки.
- Взрослым – 500 мг 3 раза в сутки.
Рекомендуемые дозы:
- Детям с весом до 25 кг – по 125 мг 3 раза в сутки.
- Детям с весом более 25 кг – 250 мг 3 раза в сутки.
- Взрослым – 500 мг 3 раза в сутки.
Рекомендуемые дозы:
- Детям с весом до 25 кг – 600 тысяч ЕД (единиц действия).
- Детям с весом более 25 кг – 1,2 миллиона ЕД.
- Взрослым – 2,4 миллиона ЕД.
Рекомендуемые дозы:
- Детям – 12 миллиграмм на килограмм массы тела в сутки за 1 прием.
- Взрослым – в первый день лечения 500 мг (за 1 прием), а в дальнейшем по 250 мг 1 раз в день.
Длительность лечения 5 – 7 дней.
Рекомендуемые дозы:
- Взрослым – по 150 мг каждые 6 часов.
- Детям – по 7 мг/кг 3 раза в сутки.
Длительность лечения не менее 10 дней подряд.

При вторичной профилактике обычно используется бензатина бензилпенициллин (синонимы: экстенциллин, ретарпен), который назначается:
- Детям с весом менее 25 кг – в дозе 600 000 ЕД.
- Детям с весом более 25 кг – в дозе 1 200 000 ЕД.
- Взрослым – в дозе 2 400 000 ЕД.
| Особенности течения РЛ | Рекомендуемая длительность профилактики |
| Во время первой атаки заболевания не отмечалось клинических и лабораторных признаков поражения сердца (кардита). |
|
| Во время первой атаки имелись признаки кардита, но клапанный порок сердца (стеноз и/или недостаточность одного из клапанов) не сформировался. | В течение 10 лет либо до 21 года (по принципу «что дольше»). |
| После острого периода заболевания сформировался клапанный порок сердца. | Не менее 10 лет после последнего обострения заболевания, иногда пожизненно (если после отмены профилактики отмечаются рецидивы). |
Если у больного, перенесшего ревматическую лихорадку, сформировался клапанный порок сердца, то ему необходимо принимать антибиотики в профилактических целях каждый раз, когда производятся различные медицинские манипуляции, связанные с риском инфицирования (стоматологические процедуры, эндоскопические исследования желудочно-кишечной или мочеполовой систем). С этой целью обычно назначается антибиотик амоксициллин в дозе 2 грамма для взрослых или 50 мг/кг для детей. Препарат назначается однократно (внутрь, внутримышечно или внутривенно), за 30 – 40 минут до проведения медицинской процедуры.

В зависимости от времени появления различают:
- впервые возникшую ревматическую лихорадку;
- повторную ревматическую лихорадку (рецидив).
В зависимости от преобладающих клинических проявлений различают:
- Латентное (скрытое) течение – клинические проявления заболевания отсутствуют, однако в крови определяются антитела к В-гемолитическому стрептококку (бактерии, являющейся причиной развития заболевания) – антистрептолизин-О, антистрептокиназа, антистрептогиалуронидаза и другие.
- Ревмокардит – поражение сердца, обусловленное действием антистрептококковых антител.
- Артрит – поражение суставов с вовлечением или без вовлечения сердца.
- Малую хорею – нарушение функции центральной нервной системы (ЦНС), которое может сочетаться с поражением других систем либо быть единственным проявлением заболевания.
- Поражение кожи и мягких тканей – кольцевидную эритему, подкожные узелки.
- Артралгию – характеризуется болезненностью в суставах, без других проявлений заболевания.
- Поражение внутренних органов (абдоминальный синдром).
В зависимости от выраженности воспалительного процесса различают ревматическую лихорадку минимальной, умеренной и высокой степени активности.
| Степень активности | Клинические проявления | Лабораторные проявления |
| Минимальная | Характеризуется легкими клиническими проявлениями заболевания, которые полностью исчезают после завершения лечения. Прогноз благоприятен (при своевременном и адекватном лечении наблюдается полное выздоровление). |
|
| Умеренная | Характеризуется поражением сердца, суставов и других систем. Почти всегда формируются клапанные пороки сердца. |
|
| Высокая | Характеризуется выраженным повышением температуры (более 40 ºС), тяжелым ревмокардитом и признаками сердечной недостаточности II – IV степени. Прогноз неблагоприятен. |
|
Исходом ревматической лихорадки может быть:
- Выздоровление (полное исчезновение всех симптомов заболевания после проведения лечения и отсутствие осложнений).
- Хроническая ревматическая болезнь сердца без клапанного порока.
- Хроническая ревматическая болезнь сердца с клапанным пороком.
Кроме этого, при формулировке диагноза обычно указывается степень сердечной недостаточности (I, II, III или IV), определяемая в зависимости от характера поражения сердца и его функциональных возможностей.

Наиболее опасным во время беременности (с точки зрения развития осложнения) считается наличие клапанных пороков сердца. Они формируются при поражении эндокарда (внутренней оболочки сердца), что приводит к снижению функциональной активности сердечной мышцы и нарушению циркуляции крови во всем организме.
Ревматическая лихорадка может осложниться:
- Митральным стенозом – сужением просвета митрального клапана, пропускающего кровь из левого предсердия в левый желудочек.
- Митральной недостаточностью – неполным смыканием створок митрального клапана при его закрытии.
- Аортальным стенозом или недостаточностью – поражением клапана аорты, который пропускает кровь из левого желудочка сердца в аорту (самую крупную артерию организма) и далее в системный кровоток.
Так как во время беременности (и особенно во время родов) нагрузка на сердце женщины увеличивается в несколько раз, наличие описанных выше поражений может привести к развитию острой сердечной (левожелудочковой) недостаточности и отеку легких, что часто заканчивается смертельным исходом.
| Беременность и роды допускаются без ограничений | Беременность и роды допускаются при условии, что женщина будет наблюдаться в специализированном отделении стационара | Беременность и роды абсолютно противопоказаны |
|
|
|
При выявлении признаков сердечной недостаточности легкой степени в третьем триместре беременности поднимается вопрос о кесаревом сечении с целью предотвращения чрезмерных нагрузок на сердце, которые переносит женщина во время естественных родов. Срок операции определяется врачами индивидуально в зависимости от состояния женщины.
Если при наличии абсолютных противопоказаний женщина настаивает на сохранении беременности, она должна быть госпитализирована в специализированное кардиоакушерское отделение, где будет проводиться специфическое лечение на протяжении всей беременности, а при необходимости могут быть оказаны реанимационные мероприятия.
Беременные женщины, хотя бы раз в жизни перенесшие ревматическую лихорадку, но не имеющие абсолютных противопоказаний к беременности, должны систематически госпитализироваться и обследоваться, чтобы врачи могли вовремя обнаружить и предотвратить различные осложнения.
| Период госпитализации | Цель госпитализации |
| 8 – 12 недели беременности | Выявление пороков сердца и оценка резервов сердечно-сосудистой системы (то есть определяется, сможет ли женщина выносить и родить ребенка). При необходимости на данном этапе может быть поднят вопрос о прерывании беременности по медицинским показаниям. |
| 28 – 32 недели беременности | Женщина госпитализируется в кардиоакушерское отделение, где повторно оценивается функциональное состояние сердечно-сосудистой системы и проводится укрепляющее и поддерживающее лечение. |
| С 34 недели до родов | На данном этапе решается вопрос о способе родоразрешения (через естественные родовые пути или с помощью кесарева сечения). |
Выписывать женщину из роддома рекомендуется не ранее, чем через 2 недели после родов (или кесарева сечения), так как к этому времени нормализуется работа сердечно-сосудистой системы и снижается риск развития осложнений.
В любом случае, женщине, хотя бы раз в жизни перенесшей ревматическую лихорадку, рекомендуется принимать профилактические дозы пенициллинов длительного действия до наступления беременности. С этой целью назначается бензатина бензилпенициллин в дозе 2,4 миллиона единиц действия. Препарат вводится внутримышечно, 1 раз в 3 недели, что предупреждает инфицирование В-гемолитическим стрептококком (бактерией, вызывающей обострение заболевания).
источник


 Острая ревматическая лихорадка (ревматизм) – системное воспалительное заболевание соединительной ткани, развивающееся у людей с генетической предрасположенностью после инфицирования В-гемолитическим стрептококком группы А. Структурные компоненты данной бактерии схожи с некоторыми тканями человеческого организма. В результате этого иммунная система, борясь с инфекцией, уничтожает и клетки организма хозяина, что приводит к поражению различных органов – сердца, суставов, кожи и центральной нервной системы.
Острая ревматическая лихорадка (ревматизм) – системное воспалительное заболевание соединительной ткани, развивающееся у людей с генетической предрасположенностью после инфицирования В-гемолитическим стрептококком группы А. Структурные компоненты данной бактерии схожи с некоторыми тканями человеческого организма. В результате этого иммунная система, борясь с инфекцией, уничтожает и клетки организма хозяина, что приводит к поражению различных органов – сердца, суставов, кожи и центральной нервной системы.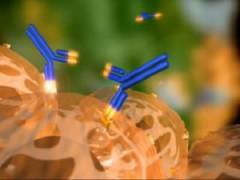 Для того чтобы понять суть происходящего в организме больного при ревматической лихорадке, необходимы определенные познания в области иммунологии.
Для того чтобы понять суть происходящего в организме больного при ревматической лихорадке, необходимы определенные познания в области иммунологии.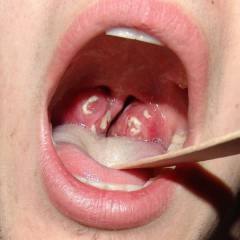 Острая ревматическая лихорадка развивается после различных инфекционных заболеваний верхних дыхательных путей, вызванных В-гемолитическим стрептококком группы А (то есть является осложнением данных заболеваний).
Острая ревматическая лихорадка развивается после различных инфекционных заболеваний верхних дыхательных путей, вызванных В-гемолитическим стрептококком группы А (то есть является осложнением данных заболеваний).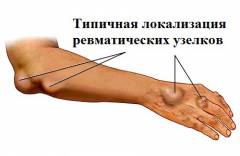 Обычно первые симптомы появляются через 2 – 3 недели после перенесенной ангины, фарингита или скарлатины. Стоит отметить, что перечисленные заболевания могут протекать в латентной, скрытой форме с минимальными клиническими проявлениями либо вовсе без них, однако это не исключает вероятность развития ревматической лихорадки.
Обычно первые симптомы появляются через 2 – 3 недели после перенесенной ангины, фарингита или скарлатины. Стоит отметить, что перечисленные заболевания могут протекать в латентной, скрытой форме с минимальными клиническими проявлениями либо вовсе без них, однако это не исключает вероятность развития ревматической лихорадки.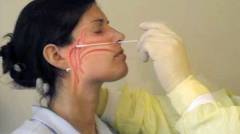 Диагностикой и лечением данного недуга занимается врач-ревматолог, который после тщательного опроса и обследования больного в обязательном порядке дожжен назначить дополнительные лабораторные и инструментальные исследования. Это позволит не только окончательно подтвердить или опровергнуть диагноз, но также выявить поражения различных органов и в соответствии с этим назначить адекватное лечение.
Диагностикой и лечением данного недуга занимается врач-ревматолог, который после тщательного опроса и обследования больного в обязательном порядке дожжен назначить дополнительные лабораторные и инструментальные исследования. Это позволит не только окончательно подтвердить или опровергнуть диагноз, но также выявить поражения различных органов и в соответствии с этим назначить адекватное лечение. Лечение данного недуга производится врачом-ревматологом только в специализированном отделении стационара. Госпитализация является обязательной мерой даже при подозрении на ревматическую лихорадку, так как для подтверждения диагноза необходим целый ряд дополнительных исследований, а промедление в диагностике и начале лечения может привести к развитию серьезных осложнений.
Лечение данного недуга производится врачом-ревматологом только в специализированном отделении стационара. Госпитализация является обязательной мерой даже при подозрении на ревматическую лихорадку, так как для подтверждения диагноза необходим целый ряд дополнительных исследований, а промедление в диагностике и начале лечения может привести к развитию серьезных осложнений.