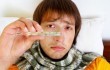
Мышиная или геморрагическая лихорадка с почечным синдромом (ГЛПС) – это вирусная болезнь, передаваемая человеку от грызунов через экскременты. Начало болезни напоминает простуду с повышенной температурой, развитие происходит с интоксикацией, поражением почек. Мужчины переносят ее тяжелее женщин.
Инфекция, вызванная хантавирусом, поражает эндотелий сосудов, приводит к вторичной дисфункции почек. Опасные последствия для здоровья:
Мышиная болезнь у человека проявляется только после периода инкубации, в среднем, через 2-3 недели после заражения. Общими симптомами ГЛПС у взрослых служат:
- сниженное давление;
- нарушение зрения;
- редкий пульс;
- геморрагические высыпания;
- покраснения на лице (как на фото);
- сыпь под мышками.
У ребенка признаки схожи, но к ним добавляются боли в мышцах, слабость. Возможно проявление мигрени. В период реконвалесценции (восстановления) нормализуется гемостаз, фильтрационная функция почек, состояние улучшается. Этап длится до года.
Инкубационный период длится от 4 до 46 дней, затем начинают проявляться первые признаки, похожие на грипп. Их появление объясняется активным размножением вируса в организме. Накопление патогенов происходит в лимфоузлах. Начальный этап продолжается 3 суток, диагностика мышиной болезни на нем затруднено. Выраженность симптомов зависит от состояния иммунитета:
- повышение температуры;
- краснота кожи;
- геморрагическая сыпь;
- озноб;
- сухость слизистой рта;
- сонливость.
После начального этапа начинается олигурический период, длящийся 5-11 дней. Его симптоматика:
- тошнота, рвота вне зависимости от пищи или приема лекарств;
- вздутие;
- нарушение зрения;
- геморрагическая сыпь;
- мышечные кровоизлияния;
- отеки лица.
Рекомендуется проводить лечение мышиной лихорадки в инфекционном стационаре, а не в домашних условиях. Оно включает прием таких препаратов:
- противовирусные;
- анестетики;
- против жара;
- противовоспалительные нестероидные;
- витамины (С, группы В);
- дезинтоксикационные;
- глюкокортикостероиды при тяжелой форме (гормональные средства).
Для лечения к комплексной терапии медикаментами добавляется диета. Из рациона устраняется белковая еда. Это снижает нагрузку на почки, облегчает состояние человека.
Диету соблюдают со второго этапа заболевания. Выбор рациона зависит от тяжести заболевания, чем меньше поражение — тем легче ограничения.
Во время реабилитации диета продолжается.
Для типичного течения мышиной лихорадки используется стол № 7 по Певзнеру. Его основа — ограничение белковых продуктов, соли. Разрешены легкие для пищеварения блюда. Питание дробное 5-6 раз в день, воду ограничить до 1,5 л. Продолжительность диеты при мышиной лихорадке – до полного выздоровления.
Соблюдение 7 стола уменьшает воспаление, снижает нагрузку на почки. Ограничиваются белки до 20-80 г, жиры — 70-90 г, углеводы – до 450 г. Соль ограничивается до 5 г.
Список разрешенных продуктов широк. К ним относятся:
источник
Если вы только начинаете лактацию и хотите продлить ее как можно дольше, не сомневайтесь: у вас все обязательно получится. И малышу хватит вашего молока. Но на всякий случай запомните простые способы решения проблем, которые могут возникнуть в начале грудного вскармливания. И среди них — молочная лихорадка, лактационный криз, трещины на сосках.
Температура и озноб
Часто с прибыванием молока у молодой мамы появляется жар, ощущения «распирания» груди. Это явление называют молочной лихорадкой. Чаще всего оно случается на 3-5-е сутки, когда после молозива в молочные железы прибывает полноценное молочко. В это время грудь становится твердой, горячей, к ней больно прикоснуться и чувствуется ломота во всем теле. Однако не стоит сильно из-за этого расстраиваться. Для решения этой и других проблем воспользуйтесь нашими советами.
Обязательно продолжайте кормить малыша грудью, прикладывайте его чаще — так постепенно избавитесь от избытка молока. Если грудь переполнена и малыш не может захватить сосок, сцедите немного молока. Предварительно легкими движениями помассируйте молочные железы по часовой стрелке.
Снять боль и ощущения жара помогут компрессы. После каждого кормления прикладывайте к груди капустные листья или немного творога, тертого картофеля, свеклы. Сократите количество употребляемой жидкости. Со второго дня после родов пейте не больше литра в сутки. Исключите калорийную, жирную и соленую пищу. Если есть температура, примите прохладный душ или попросите мужа обтереть вас водой с уксусом.
Обычно молочная лихорадка быстро проходит. И уже через сутки молоко начнет прибывать ровно в таком количестве, какое необходимо вашему малышу.
Лактационный криз
Периодически количество молока будет уменьшаться. Вы сразу заметите это по поведению крохи — он будет хватать сосок, но тут же отворачиваться от груди. И это понятно, ведь малыш расстроен и не может сообразить, в чем дело. Не спешите готовить смесь! Лактационный криз — временное явление. Он случается примерно каждые 1,5-2 месяца. За несколько дней вы кормление восстановится и на здоровье ребенка это никак не отразится. Он быстро наверстает упущенное и наберет нужные граммы.
Обязательно выделяйте время для сна и расслабления. На первый взгляд, это кажется неосуществимым. Но сейчас отдых для вас очень важен. Укладывайте малыша рядом с собой, поглаживайте его, разговаривайте с ним. Ваше нежное общение и контакт «кожа к коже» помогут наладить успешную лактацию. Пейте больше жидкости, а лучше горячие травяные чаи и отвары из тмина, фенхеля, семян укропа. Можно воспользоваться готовым чаем для повышения лактации (он продается в аптеке). Как можно чаще прикладывайте малыша к груди. Чем больше он выпьет, тем больше прибудет молока. Кормите его голышом, прижимая к своему обнаженному животику. Это тоже полезно.
Делайте специальные упражнения для груди. Самое простое: отжимание от стенки или подоконника. Повторяйте ежедневно по 5-10 раз в несколько приемов. Уже через пару часов вы почувствуете, как грудь наполняется молоком.
Контрастный душ — отличный помощник в налаживании лактации. Массируйте грудь струей по часовой стрелке и каждую процедуру завершайте горячей водой.
Повреждения сосков
Появление трещин на сосках не всегда заметно. Но если во время прикладывания крохи к груди появляется острая боль, значит, они есть. Принимайте меры, иначе в молочные каналы попадет инфекция!
Смазывайте болезненные соски специальными мазями, название которых вам подскажет лечащий врач. Ни в коем случае не используйте для этого спиртовые настойки, йод или зеленку. Заварите кору дуба и налейте остывший отвар в широкую мисочку. Несколько раз в день опускайте в нее сосок — целебное растение поможет ранкам зажить быстрее. Мойте грудь один раз в день, когда принимаете душ. Но не трите ее мылом — так вы смоете естественную защиту. Ополаскивать кожу до и после кормления тоже не нужно. Следите, чтобы малыш правильно захватывал грудь. Он должен захватить сосок и часть околососкового кружка (ореолы). При этом нижняя губка крохи вывернута, а носик касается вашего тела. После кормления выдавите пару капель молока и подождите, пока они высохнут на травмированной коже. Следите, чтобы белье и специальные прокладки для груди были сухими.
Закупорка каналов
Это частая проблема первых месяцев лактации. В груди появляется болезненное уплотнение, повышается температура, ощущается озноб. Общее состояние напоминает грипп. Причиной закупорки молочных протоков могут стать неправильное питание, травма или неудобная одежда. Не пускайте все на самотек, обязательно посоветуйтесь с консультантом по грудному вскармливанию. И принимайте меры.
Каждый вечер аккуратно ощупывайте грудь. В ней не должно быть плотных участков крупнее горошинки. Если обнаружите такой комочек, поглаживайте его по направлению к соску во время кормления. Прикладывайте кроху к груди так, чтобы его подбородок был направлен в сторону уплотнения. Малыш высосет пробку. Носите удобный бюстгальтер, который не жмет и не натирает грудь. На ночь надевайте комфортное белье без швов. Если высокая температура держится больше двух суток, обязательно обратитесь к врачу. Он посоветует лекарство, которое можно принимать при кормлении грудью. Не забывайте: все проблемы грудного вскармливания временные и разрешимые. На решение любой уйдет два-три дня. Не прекращайте кормить кроху!
И напоследок. Главное, что нужно обязательно запомнить: все трудности, возникающие во время кормления грудью, временные и появляются далеко не всегда. Но вам необходимо внимательно относиться к сигналам, которые подает ваш организм, и если вы чувствуете дискомфорт при кормлении — боль или неудобство — попробуйте проанализировать причину происходящего. Возможно, вам достаточно будет просто поменять позу во время кормления, и ситуация изменится к лучшему.
Читайте также:
Не забудьте присоединиться к нам в социальных сетях:
источник
Можно ли кормить грудью, если…
Повышение температуры является очевидным признаком болезни, но не говорящим о конкретности заболевания.
Лихорадкой считается повышение температуры выше 37, 2 С (измеренная по рукой) или ректальная температура выше 37,7С.
Но, следует учитывать, что температура может повыситься после обильного приема пищи, при тяжелой физической нагрузке, овуляции и менструации. Но это увеличение температуры кратковременное.
Кормление грудью при лихорадке обязательно по следующим причинам:
- Отсутствие полноценного опорожнения груди приведет к еще большему повышению температуры. Кроме того, это может привести к образованию лактостазам, что ухудшит состояние мамы.
- От момента попадания возбудителя в организм мамы до повышения температуры проходит некоторое время (инкубационный период). В это время мама могла инфицировать ребенка. Но, при продолжении грудного кормления, она через свое молоко обеспечит малыша защитой от данного возбудителя. Если же ребенку не давать грудное молоко, то вероятность заболеть у крохи будет выше.
- У мамы мастит
Это воспалительное заболевание молочной железы. Грудь при этом становится красной, горячей, припухшей и крайне болезненной. Поднимается температура.
Обязательным условием для выздоровления мамы является хорошее опорожнение груди. Т.е. при обнаружении воспаления крайне важно найти причину и устранить ее. Часто этой причиной является – плохое прикладывание ребенка к груди и редкие кормления.
При организации частых кормлений и правильного захвата мастит длится меньше, и осложнения возникают реже.
Если мастит был инфекционной природы, то к моменту обнаружения воспаления ребенок уже будет заражен. И отлучение лишит его защитных противомикробных факторов грудного молока. Кроме того, кормление смесью на время лечения мамы вызовет у ребенка рост кишечных болезнетворных микроорганизмов.
- У мамы абсцесс молочной железы
Абсцесс возникает как осложнение мастита, если не проводилось лечение, или если не был организован хороший дренаж груди. Если при этом гной обнаруживается в молоке- то кормить этой грудью нельзя. Но обязательно следует продолжать кормление здоровой грудью. Больную же грудь следует сцеживать.
- У мамы вирусная инфекция (краснуха, ветрянка, корь, эпидемический паротит, герпес)
К моменту установления диагноза у ребенка было уже достаточно шансов, чтобы заразиться или приобрести иммунитет. Поэтому, продолжать кормление в данной ситуации нужно, т.к. грудное молоко будет давать малышу антитела против данного вируса.
Они дадут крохе защиту, и часто болезнь при этом не развивается, не смотря на то, что малыш заражен. Но соблюдать гигиенические мероприятия и обрабатывать высыпания дезинфицирующими средствами при этом обязательно.
- У мамы цитомегаловирусная инфекция (ЦМВ)
ЦМВ опасно при внутриутробном развитии ребенка. Но после рождения этот вирус для ребенка не опасен. Кроме того, кормление грудью является первичной формой иммунизации против этого заболевания.
«Грудное молоко может содержать поверхностный антиген гепатита В (HBsAg), и высказывалось мнение о том, что кормление грудью представляет собой путь возможного проникновения вируса гепатита В в организм грудных детей.
Однако нет никаких подтверждений того, что кормление грудью увеличивает риск передачи ребенку инфекции (84). Вакцина гепатита В существенно снижает перинатальную передачу и может полностью устранить риск передачи путем грудного вскармливания.
Даже когда в грудном молоке обнаруживался вирус гепатита С, дети, находящиеся на грудном вскармливании, не заражались, и матерям с положительной пробой на РНК вируса гепатита С следует рекомендовать кормить грудью (85, 86)» («Кормление и питание грудных детей и детей раннего возраста» Методические рекомендации для Европейского региона ВОЗ с особым акцентом на республики бывшего Советского Союза).
- У мамы отрицательный резус-фактор
Отрицательный резус фактор мамы не является противопоказанием для грудного вскармливания.
Существует достаточное количество антибиотиков совместимых с грудным кормлением. Поэтому доктор может подобрать кормящей маме препарат именно из такой группы препаратов.
Существуют разные формы вегетарианства.
Самой предпочтительной является форма, когда в рационе у мамы присутствуют молочные продукты, яйца и рыба. В рационе кормящей мамы — вегетарианки должно быть достаточное количество бобовых, орехов и каш.
Существует 2 пути попадания никотина к малышу — через молоко и вдыханием табачного дыма. Многочисленными исследованиями доказано, что дети, чьи мамы курят чаще страдают бронхитами, пневмониями, астмой, у них повышен риск развития онкологических заболеваний и т.д. Эти дети сильнее страдают от колик и срыгивания.
- Если мама решила прекратить курение, то она должна делать это постепенно и обязательно под наблюдением детского невропатолога, т.к. у крохи может развиться синдром отмены.
- Если мама не смогла бросить курение, и стоит вопрос о грудном кормлении, то, лучше курить и кормить, чем бросать кормить из-за того, что Вы курите.
Вот выдержка из Бюллетеня ВОЗ о кормлении и питании грудных детей и детей раннего возраста: «Курение может снизить объем вырабатываемого грудного молока и тормозить его выделение, а также может вызывать у ребенка раздражительность и плохой набор массы тела в грудном возрасте.
У курящих женщин ниже уровни циркулирующего пролактина, что может сократить период лактации и уменьшить продолжительность лактационной аменореи. Кроме того, концентрации витамина С в молоке курящих матерей обычно бывают ниже, чем в молоке некурящих женщин.
Следует поощрять кормящих грудью матерей к тому, чтобы они бросили курить или уменьшили курение, но грудное вскармливание все равно остается лучшим вариантом кормления детей, даже когда курение продолжается».
Для снижения попадания крохе вредных веществ, маме следует соблюдать следующие правила:
- Период полувыведения никотина около 1,5 ч., поэтому содержание вредных веществ в грудном молоке будет ниже, если мать курит после кормления грудью, а не до него.
- Для курения маме необходимо найти отдельное помещение, чтобы табачный дым не вдыхался ребенком.
Консультант по грудному вскармливанию
Ларионова Татьяна
источник
Рассмотрим ситуации, при которых следует воздержаться от грудного вскармливания либо его продолжить, соблюдая некоторые меры предосторожности.
Мамино молоко — самая полезная питательная жидкость для маленького человечка. И с этим утверждением, пожалуй, трудно поспорить.
Однако, к сожалению, иногда возникают ситуации, когда перед вами встает дилемма: кормить кроху грудью или лучше воздержаться от этого, если вы заболели, а также ещё имеется необходимость в приеме лекарственных препаратов. И тогда может случиться так, что вы необоснованно откажетесь от кормления крохи грудью. Поскольку не хотите навредить малышу. Тогда как мамино молоко, наоборот, необходимо для ребенка, ибо защищает его от возможного заражения вирусами или бактериями, а также улучшает работу иммунной системы.
Поэтому давайте рассмотрим ситуации, при которых следует воздержаться от грудного вскармливания (ГВ) либо его продолжить, соблюдая некоторые меры предосторожности.
Их не так уж и много, но о них необходимо знать:
* ВИЧ-инфекция/СПИД, поскольку риск заражения малыша через грудное молоко составляет около 14%.
* Открытые формы туберкулеза легких (во внешнюю среду мама выделяет туберкулезную палочку). Кроме того, ребенка до получения БЦЖ рекомендуется изолировать от мамы.
* Прием мамой некоторых лекарственных препаратов: цитостатики (средства для лечения злокачественных опухолей), имуносупрессоры (применяются для лечения аутоиммунных заболеваний и при пересадке органов), вещества, разжижающие кровь (Фениндион), некоторые антибиотики (например, тетрациклины, фторхинолоны), противогельминтные и другие препараты.
В принципе, только врач принимает решение об использовании тех или иных лекарственных средств, а также определяет длительность их приема. Ведь для лечения многих заболеваний существуют эффективные препараты, которые совместимы с ГВ.
* Сильное кровотечение во время родов или в послеродовом периоде.
* Некоторые хронические или острые заболевания матери (поражение почек ядами, последствия пороков сердца, тиреотоксикоз, гепатит и другие), сопровождающиеся выраженной недостаточностью некоторых органов: сердца, почек, печени или легких.
* При особо опасных инфекциях (тиф, холера и другие) от ГВ воздерживаются до полного выздоровления матери.
* Любые злокачественные опухоли.
* Психические заболевания в периоде обострения (например, шизофрения или эпилепсия).
* При отравлениях (лекарственными препаратами, грибами и другими веществами) от ГВ до выздоровления матери следует воздержаться.
Перечислю лишь наиболее часто встречающиеся заболевания и расскажу о мерах предосторожности, которые необходимо соблюдать при кормлении грудью.
* Острые кишечные и респираторные (вирусные или бактериальные) инфекции, ветряная оспа, корь, простой герпес, паротит, краснуха, цитомегаловирус (если малыш доношен), инфекционный мононуклеоз
Грудное вскармливание разрешено при нетяжелом течении этих заболеваний и соблюдении правил гигиены мамой: ношение медицинской маски (защитит малыша от случайного попадания микрочастиц слюны и слизистых выделений из носа), мытье рук (вирусы и бактерии смываются), ежедневная влажная уборка в помещении и так далее.
К тому же, мама уже заразна за несколько дней до появления первых симптомов заболевания, поскольку вирусы или бактерии попадают в организм ранее, чем возникают признаки недомогания. Стало быть, кроха уже может быть заражен на момент начала заболевания у мамы.
Более того, в мамином организме вырабатываются антитела против болезнетворных микроорганизмов, которые передаются крохе через грудное молоко и помогают бороться с недугом.
* Повышенная температура тела
Сама по себе не является противопоказанием для ГВ. В этом случае гораздо важнее ориентироваться на общее состояние матери и самое заболевание, вызвавшего повышение температуры тела.
Если самочувствие мамы позволяет, то кормить малютку грудью можно после нормализации температуры тела при помощи лекарственных средств. Во время ГВ разрешены для применения препараты только на основе Парацетамола (например, Панадол, Тайленол) или Ибупрофена (например, Нурофен, Бруфен).
Рекомендуется сбивать повышенную температуру тела, если она выше 38С. Поскольку грудное молоко может менять свои вкусовые качества при высокой температуре тела, поэтому малыш иногда отказывается от маминой груди.
* Закрытые формы туберкулеза легких
Мама не выделяет в окружающую среду туберкулезную палочку. Поэтому ГВ допускается. Однако даже в этом случае вопрос о ГВ решается индивидуально в зависимости от тяжести течения заболевания, принимаемых мамой препаратов (например, при приеме ПАСК или Рифабутина ГВ не рекомендуется) и других условий.
* Вирусный гепатит В и С
Грудное вскармливание разрешено. Однако ребенка необходимо привить против вирусного гепатита В по схеме, рекомендованной в национальном календаре прививок Календарь профилактических прививок.
Случаи заражения ребенка через грудное молоко вирусным гепатитом В или С не зафиксированы. Однако ГВ всё же рекомендуется осуществлять при помощи специальных силиконовых накладок на грудь, чтобы не травмировался сосок. При появлении глубоких кровоточащих трещин на сосках от ГВ следует воздержаться до полного их заживления.
* Простой герпес
Не является противопоказанием для ГВ. Исключение — появление герпетических высыпаний на сосках. В этом случае ГВ прекращается на семь дней с момента появления самых первых высыпаний. Далее оно возобновляется, поскольку высыпания уже не представляют собой опасности. Однако если появляются новые подсыпания, то семидневный интервал перерыва в ГВ уже отсчитывается от них.
Кроме того, для предотвращения заражения ребенка вирусом герпеса следует мыть руки часто с мылом и воздержаться от поцелуев.
ГВ не прекращается, но малыш и все члены семьи должны пройти эффективное профилактическое лечение против возбудителя заболевания. Выбор препарата осуществляется врачом.
* Вирусный гепатит А
ГВ не противопоказано. При этом недуге больной заразен лишь до появления желтушности кожных покровов и видимых слизистых оболочек (вирусы уже не выделяются в окружающую среду). Тогда как до появления желтухи (безжелтушный период длится 1-2 недели) у мамы могут иметься симптомы, похожие на ОРВИ: повышение температуры тела, головная боль, кашель, насморк и другие. То есть, мама иногда даже не догадывается об истинной причине своего недомогания и, разумеется, кормит ребенка грудью. Поэтому прекращение ГВ после появления желтухи не имеет смыла. И если общее состояние мамы позволяет, то она может кормить кроху грудью.
Грудное вскармливание продолжается. Однако малютка должен получить профилактическое лечение препаратами, разрешенными для применения у детей.
Воспаление молочной железы в период грудного вскармливания. Он развивается на фоне застоя молока (лактостаза) в молочной железе и присоединения инфекции. Встречается наиболее часто у первородящих.
При мастите в стадии уплотнения (в начале заболевания) грудное вскармливание не противопоказано. Более того, грудь нуждается в постоянном опорожнении, чтобы молоко не застаивалось, не создавая условия для усугубления течения мастита.
Если заболевание прогрессирует, то в молочной железе начинаются гнойные процессы. Симптомы — покраснение кожи молочной железы и появление на ней участков размягчения (говорит об образовании полости, заполненной гноем), высокая температура тела и другие симптомы.
В этом случае лечение проводится хирургическим способом — вскрытие гнойного очага.
Перед операцией здоровая грудь сцеживается, ведь кроху необходимо кормить на протяжении нескольких часов.
Если операция проводится под местным обезболиванием, то малыша, как правило, прикладывают к здоровой груди спустя шесть часов после оперативного вмешательства, если под общим, то — двенадцать часов. Далее вопрос о кормлении малютки больной грудью решается индивидуально в зависимости от исхода операции.
* Оперативные вмешательства (например, по поводу аппендицита)
ГВ не противопоказано. Его можно возобновить спустя двенадцать часов после оперативного вмешательства под общим обезболиванием. Однако лишь в том случае, если самочувствие мамы хорошее.
Мамино молоко — идеальная еда для грудничка, начиная с рождения и до 6 месячного возраста, ведь с ним кроха получает всё необходимое. Поэтому при отсутствии острой необходимости грудное вскармливание продолжается. Однако, к сожалению, развиваются непредвиденные ситуации, при которых временно грудное вскармливание следует прервать на период лечения. В этом случае поможет «молочный банк» — запас грудного молока дома в морозильной или холодильной камере.
Узнайте, как его организовать в домашних условиях, прочитав статью Как запасти грудное молоко.
P.S. Помните, что при любом недомогании лучше обращаться к врачу как можно раньше. Поскольку в этом случае доктор вам назначит вовремя необходимые лекарственные препараты, которые совместимы с ГВ, а выздоровление наступит в разы быстрее.
Ну, а если всё же придется отказаться от кормления ребенка грудью, то ненадолго.
Автор: Корецкая Валентина Петровна, педиатр,
источник
Геморрагическая лихорадка является целой группой заболеваний, которая включает около пятнадцати отдельных самостоятельных подвидов. Все болезни имеют практически одинаковую клиническую картину. В результате геморрагического синдрома возникают кровотечения и кровоизлияния различного характера и в разных частях организма, например, венозное или артериальное. Инкубационный период составляет от двух до двадцати одного дня. Нередко он продолжается около недели.
Вызывают разные типы лихорадки всевозможные вирусы. В качестве их переносчиков выступают люди или животные. Инфицировать могут насекомые, грызуны, комары и клещи. Некоторые болезни передаются в результате контакта, через пищу, воду, быт. Также они различаются по способу заражения. Выделяют такие группы инфекций, как:
Восприимчивость кормящей мамы к заболеванию достаточно высокая. Нередко инфицируются те, кто работает на сельскохозяйственных предприятиях, в условиях дикой природы. Также высокий процент заражения составляет у тех, кто постоянно меняет место своего жительства, работников бытовых служб, которые контактируют с грызунами.
Лихорадка распространяется в определённых регионах. Существует высокий риск заражения в Аргентине, Боливии, Мали и других государствах. Поэтому причиной инфицирования могут стать путешествия, поездки в иностранные государства.
Заболевание имеет несколько стадий. Начальный период занимает от двадцати четырёх часов до семи дней, период разгара – одна-две недели. Последним этапом является выздоровление или смертельный исход.
Клиническая картина иногда может быть неспецифической. На начальных этапах развития геморрагической лихорадки характерны такие симптомы, как:
- общая интоксикация, сопровождаемая тошнотой, рвотой, головокружением;
- повышенная температура;
- расстройство сознания;
- кровоизлияния на коже точечного характера;
- учащённый сердечный ритм;
- пониженное давление.
В процессе дальнейшего развития лихорадки присутствуют дополнительные проявления. Температура тела может временно снижаться. Кормящая начинает себя чувствовать лучше. У неё нарушается сознание, появляются галлюцинации, бред. Также начинается кровоточивость со слизистых оболочек.
Диагностическое обследование основывается на клинической картине, а также информации эпидемиологического анализа. Врачом устанавливается факт укуса грызунов или насекомых, контакт с зараженным человеком или животным. Для постановки точного диагноза берется кровь на анализ, который позволяет выявить возбудитель и определить антитела к нему. Также исследуется моча, кал, берутся серологические пробы.
Прогноз зависит от того, какое течение имеет заболевание. Зачастую при своевременном и адекватном лечении удаётся полностью избавиться от инфекции. Но в противном случае возможны серьёзные осложнения. Геморрагическая лихорадка несёт в себе опасность. В результате неё могут быть поражены внутренние органы. Существуют такие осложнения, как:
- инфекционно-токсический шок,
- острая почечная недостаточность,
- интоксикация всего организма,
- кровоизлияние в жизненно важные внутренние органы,
- кома.
Существует достаточно высокий процент смертности. Летальный исход характерен в том случае, если геморрагическая лихорадка не была обнаружена вовремя. Смерть больной может наступить в результате отказа всех органов.
Обратиться к доктору кормящей маме следует при появлении первых симптомов. Самостоятельное лечение категорически запрещено, так как можно навредить не только себе, но и малышу. На период лечения следует отказаться от кормления, так как можно передать инфекцию ребёнку.
Больная должна соблюдать постельный режим до полного выздоровления. После окончания лечебного курса кормящей маме следует посещать терапевта и инфекциониста для исключения рецидивов, осложнений.
Кормящей маме прописывается постельный режим. Также ей назначается специальная диета. Пациентка должна принимать в пищу те продукты, которые легко усваиваются, имеют полужидкую консистенцию. Параллельно проводится терапия витаминами.
Нередко врачом назначается и растворы, которые вводятся больной внутривенно. Может понадобиться переливание крови или отдельных её компонентов. Кроме этого приписываются препараты железа, антигистаминные средства.
Профилактические меры проводятся для того, чтобы полностью уничтожить возбудителей заболевания, исключить укусы комаров и клещей, других насекомых, которые являются переносчиками инфекции. Лучше, если кормящая мама будет носить защитную одежду, использовать репелленты, особенно при наличии повреждений кожных покровов, через которые может проникнуть вирус.
Также если кормящая мама собралась путешествовать в тех странах, где существует высокий риск заражения, актуальной будет иммунизация. Есть вакцины практически для каждого типа лихорадок.
В жилом помещении лучше уничтожить грызунов и насекомых. Для защиты могут использоваться сетки, устанавливаемые на окна и двери. На дачных, загородных участках желательно очищать территорию от травы, кустарников.
источник
Медицина успешно научилась бороться с огромным количеством инфекций. Но до сих пор остается такое же огромное количество болезнетворных микроорганизмов, которые поражают и детей, и взрослых. Тяжелые заболевания, вызванные вирусами, грибками или бактериями требуют длительного лечения и восстановления. Терапия медикаментами, которая обязательна при инфекциях, нередко снижает общий иммунитет и сопротивляемость к новым болезням. Чтобы больной не попал в этот замкнутый круг, прописывают специальную лечебную диету №13.
Диета №13 еще известна под названием стол 13. Она была составлена советским ученым Мануилом Певзнером, который посвятил жизнь изучению диетологии и связи рациона с различными заболеваниями. С середины ХХ века и до сих пор эту систему питания применяют при тяжелых инфекционных заболеваниях.
Стол номер 13 прописывают при пневмонии, остром бронхите, коклюше, бронхиолите. Также она помогает быстрее восстановиться пациентам, которые перенесли операцию на щитовидной железе, костях и мягких тканях. Особое щадящее питание положено пациентам с любыми патологическими процессами, которые сопровождаются нагноением.
Лечебный рацион применяется в период постельного режима. Такое питание может продлиться не более двух недель. Если пациент быстро идет на поправку и не нуждается в пищевом щажении, диету прекращают. Если улучшения не наблюдается, меню больного должно быть скорректировано лечащим доктором.
Целью диеты является восстановление общих сил больного, повышение сопротивляемости к инфекциям, укрепление иммунитета. За счет трех видов щажения поддерживается работа органов пищеварения.
Инфекционные заболевания очень истощают организм, а в совокупности с антибиотиками значительно ослабляют его. При бронхите, пневмонии или других заболеваниях важно восполнить нехватку полезных компонентов и поддержать жизненные силы.
Диета номер 13 построена таким образом, что внутренним органам не наносится ущерба, а потребность в энергии восполняется. Снижается нагрузка на ЖКТ, печень, почки, сердце. Особое внимание лечебная методика уделяет очищению организма от вредоносных микроорганизмов, токсинов, лишней жидкости.

Еда пациента должна быть щадящей. Предусматривается три вида щажения:
- Химическое. То есть, состав еды должен быть максимально легкоперевариваемый. Первые блюда должны быть легкими, с малым содержанием , овощи хорошо разваренные. Вся пища не должна раздражать органы пищеварения и нервной системы, исключается острое, кислое, сильно соленое.
- Механическое подразумевает консистенцию подаваемых блюд. На тринадцатой диете положено хорошо измельчать еду, протирать, разваривать. Пища должна быть однородной массы, в виде каш и пюре. Запрещается жарить и запекать, рецепты диетических блюд должны состоять из отварных или приготовленных на пару продуктов.
- Термическое щажение внутренних органов достигается за счет оптимальной температуры подаваемых блюд. Холодные напитки и блюда должны обладать температурой не ниже 150, горячие – не выше 650.
Чтобы не перегружать органы пищеварения и сердце, запрещается переедать. Больной должен питаться маленькими порциями через примерно равные промежутки времени. Желательно распланировать рацион так, чтобы выходило 6 маленьких приемов еды в сутки.
С утра: жидкая манка на молоке, слабый чай.
В обед: суп из моркови, картофеля и .
В обед: крем-суп из томатов и цветной капусты.
Ужин: рыбные кнели, тушеный кабачок.
С утра: морковно-яблочное пюре, чай.
В обед: суп с гречкой, немного сметаны и сухарей.
Перекус: нежирный протертый творог.
Ужин: рыбное суфле, компот из слив.
С утра: манная каша на молоке, чай.
Ужин: тефтели из кролика в сметане.
С утра: пудинг из моркови и манки, слабый .
Перекус: сушки с отваром шиповника.
В обед: свекольное жидкое пюре, сухари.
Ужин: куриный пудинг, отварной картофель.
Приготовление блюд для диеты номер 13 занимает время и требует внимания. Основная задача при составлении меню – разнообразить питание, используя минимум продуктов. Больному необходимо больше полезных компонентов, поэтому рацион нужно максимально разбавлять полезными блюдами.
Мусс из клюквы не только вкусный десерт, но и полезный. Клюква богата редким , . Для приготовления одной порции блюда понадобится 50 г мытых ягод протереть через мелкое сито и оставить стекать. Мякоть поместить в воду и варить 5 минут, процедить.
В полученный отвар ввести разведенный и варить на медленном огне. После закипания добавить в нему сок из клюквы и охладить до комнатной температуры. Жидкость взбивать миксером до пышной пены, затем разлить по емкостям и поместить в холодильник. Перед подачей посуду с муссом опустить в горячую воду на несколько минут и выложить на блюдце.
Суфле из рыбы подойдет в качестве второго блюда и разнообразит меню. Для него потребуется отварить филе любой нежирной рыбы, остудить его и пропустить два раза через мясорубку. Отдельно поджарить несколько ложек муки на сковороде, затем развести ее в холодном молоке, полученную жидкость влить в кипящее молоко и варить до состояния жидкой сметаны.
К рыбной массе добавить яичные желтки (1 шт. на 100 г рыбы), молочную смесь, немного сливочного масла, соль. Оставшиеся белки взбить в пену и добавить к фаршу, перемешать. Полученную массу разместить по формочкам и готовить на пару.
Суп-пюре из кабачка готовится быстро и требует минимум ингредиентов. Для него нужно очистить от кожицы и семян крупный кабачок (для одной порции), нарезать его кубиками и отваривать в малом количестве воды. Когда кабачок приготовится, немного остудить, взбить его блендером и добавить 100 г молока. Снова все довести до кипения и всыпать две столовые ложки манной крупы. Варить все до полной готовности. При подаче можно посыпать пшеничными сухарями.
Стол номер 13 назначается на короткий период. За время прохождения диеты больной набирается сил, восстанавливает работу внутренних органов, очищает организм от вредоносных отложений и токсинов. Выздоровление и реабилитация после хирургических вмешательств проходят быстрее, сокращается период медикаментозной терапии.
Во время диеты пациентам рекомендуют соблюдать постельный или полупостельный режим. Запрещается поднимать тяжести, перенапрягаться, уставать. Желательно каждый день проветривать помещение, в котором находится больной, а во время самого проветривания его нужно перевести в другую комнату.
По окончании диеты пациента переводят на другое питание, чаще всего положен стол №11 или №15. Четкое соблюдение всех правил и требований обеспечивают лучший лечебный эффект от методики и быстрое восстановление.
Мы с вами поговорили о лихорадке и о способах ее лечения, препаратах для снижения температуры и их правильном применении. Но мы не коснулись таких важных вопросов, как питание и питье детей, которые лихорадят. За счет правильного питья и правильного питания можно существенно улучшить самочувствие и состояние ребенка, ускорить процесс выздоровления и даже помочь в укреплении иммунитета. Но что и как давать малышу при лихорадке?
Стоит помнить, что дети с лихорадкой из-за потливости и потерь жидкости с дыханием, мочой и стулом, тратят ее гораздо больше для обмена веществ, а значит, им необходимо полноценно и адекватно восполнять ее в организме. Кроме того, ребенку нужно активно выводить токсины, для чего нужна дополнительная жидкость. Повышение температуры тела на один градус ускоряет обмен веществ в три-четыре раза, поэтому, важно вовремя пополнять запасы жидкости у детей, чтобы не допустить обезвоживания. Также необходимо давать ребенку больше жидкости, чтобы можно было увеличить потоотделение, то есть помочь ему отдавать тепло в окружающее малыша пространство и за счет испарения охлаждать тело. У детей механизм потоотделения несовершенен, так как потовые железы у них еще работают неслаженно.
При правильном выпаивании малыша и лихорадке, не доходящей до критических цифр, можно применяя особые жаропонижающие и потогонные отвары, снизить температуру и бороться с лихорадкой даже без жаропонижающих препаратов. Ребенок сможет сам справиться с повышенной температурой. При всем этом стоит помнить, что на каждый градус повышенной температуры тела ребенку необходимо поступление как минимум на 20-25% больше жидкости, чем положено ему же по нормативам. Пусть даже будет больше, лишняя жидкость выделится с мочой. При этом поступление жидкости должно быть равномерным в течение суток, чтобы не было колебаний в процессах обмена веществ. Можно выпаивать ребенку жидкость каждые 15-30 минут по несколько ложек или глотков, по маленькой кружечке, в зависимости от возраста и веса.
Однако, в вопросе выпаивания не стоит проявлять чрезмерного рвения и усердия, если дать ребенку сразу много жидкости, это может при лихорадке спровоцировать приступ рвоты, что также неблагоприятно для состояния малыша. Лучше не давать ребенку много пить на пике лихорадки, так как в это время рвотный рефлекс повышен. Эффективны в таком случае у детей травяные чаи и настои, отвары с потогонным эффектом, но стоит помнить об их потенциальной аллергенности и пробовать их, начиная с малого объема. Полезными потогонными напитками станут чай с малиной или медом, с липовым цветом, настои из ромашки и фенхеля.
У малышей раннего возраста стоит отдавать предпочтение отварам, обладающим невысокой аллергенностью – компоту из сухофруктов, изюмной водичке (заваренный кипятком сушеный изюм), травяному чаю с ромашкой. Важно, чтобы эти жидкости для выпаивания не превышали температуру тела ребенка, тогда жидкость будет максимально усваиваться и всасываться организмом. У детей раннего возраста, находящихся на грудном вскармливании, лучшей жидкостью для отпаивания будет грудное молоко, прикладывать малыша к груди нужно как можно чаще – хоть каждые 15 минут. Если же ребенка вскармливают искусственно, ему стоит давать для отпаивания травяные чаи или кипяченую водичку.
Стоит помнить и признаки обезвоживания, которые крайне нежелательно обнаруживать у своего малыша. Эти признаки должны вас сильно обеспокоить и стать поводом для вызова врача:
— западение родничка,
— сильно пересохшие губы и рот,
— запавшие глаза и плач без слез,
— возбуждение или угнетение, очень сухая кожа,
— моча отделяется крайне редко, ее мало и она слишком концентрированная.
С такими симптомами отпаивание нужно форсировать и немедленно вызвать врача, так как обезвоживание может существенно нарушить самочувствие и усилить лихорадку.
Что и как кушать при лихорадке?
Конечно, при простудах аппетит у детей снижен, но все равно кушать малышу, хотя бы понемногу – необходимо. Врачи рекомендуют разнообразить питание, делать его полноценным, разнообразным и подходящим по возрасту, тогда оно повысит сопротивляемость ребенка к простудным заболеваниями и поможет в борьбе с лихорадкой. При лихорадке не рекомендуется длительно ограничивать ребенка в питании, как в отношении калорийной составляющей и витаминно-минеральной, так и в отношении количества питания. На сегодняшний день в педиатрии и медицине в целом категорически отказались от бытовавшего ранее принципа лечения голоданием при различных болезнях, в том числе и с лихорадкой.
Важно помнить, что при лихорадке происходит повышение интенсивности обмена веществ и болеющие дети нуждаются в более калорийном питании, полноценном по всем показателям. При этом голодание ослабляет весь организм, приводя к затягиванию процесса выздоровления. Пища для лихорадящих детей должна содержать витамины и минералы в достаточном количестве, но не должна быть тяжелой и избыточно калорийной. Особенно важно обогащение питания витамином С, так как его роль при лихорадке очень важна, равно как должно быть и достаточно витаминов группы В, которые помогают в активизации защитных сил организма.
Это самый сложный вопрос, который встает перед родителями, так как насильно запихивать ложки с кашей или супом в лихорадящего ребенка, конечно, нельзя. Дело в том, что на этапе лихорадки и борьбы с инфекцией организм бросает все силы на активацию иммунитета и синтез антител, и расходовать лишние калории и энергию на переваривание пищи ему будет крайне сложно. Поэтому, в вопросах кормления родителям стоит руководствоваться, прежде всего, здравым смыслом и рассудительностью. Если высокая температура длится совсем недолго, всего один-два дня, при этом малыш ни в какую не хочет кушать вообще, стоит давать ему витаминизированное питье и легкие фруктовые пюре, полужидкие по консистенции. Недостаточное количество пищи необходимо обязательно дополнять потреблением жидкости.
От жидкости отказываться нельзя ни при каких условиях. Но обычно дети отказываются от еды первые несколько часов, пока длится лихорадка, и они плохо себя чувствуют. По мере улучшения состояния и снижения температуры, аппетит начинает постепенно возвращаться, и малыш может понемногу кушать. После лихорадки стоит давать ребенку протертые и слизистые супы, жидкую кашу или кисель. По мере улучшения состояния и перехода из острого период питание начинают разнообразить и возвращаются к привычному стилю питания ребенка, чтобы восполнить все потери при болезни.
Полезные советы при лихорадке
При лихорадке теряется жидкость, стоит ее восполнять фруктовыми, ягодно-фруктовыми или фруктово-овощными соками, морсами, компотами, отваром кураги и изюма, чаем, в который можно мелко нарезать очищенное яблоко. Температура питья должна быть примерно равна температуре тела.
Для снижения интоксикации важно принимать достаточно витаминов, содержащихся в продуктах – особенно необходимы аскорбиновая кислота, витамин А, Р. Важно включать в рацион отвары шиповника и черной смородины, лимоны, черноплодную рябину. Не менее полезны лихорадящим малышам морковь и тыква, облепиха, малина и курага. А вот сахар, если возможно, и нет аллергии, стоит заменить медом, надо чередовать разные виды питья. Пить нужно часто, но по два-три глоточка.
При улучшении состояния нужно в питании: обязательно белки, из них строятся антитела для борьбы с инфекциями – необходимы рыбные и мясные блюда, в виде суфле, фрикаделек, фарша. Также можно применять яйцо, творог и сыр. Если малыш плохо ест, белок можно ему давать из молочных продуктов – поите молоком, кефиром или простоквашей. Полезны будут протертые в пюре овощи с небольшим кусочком сливочного масла.
В некоторых продуктах питания содержится салициловая кислота, это природное вещество, безвредный аналог вредного аспирина, которая может помочь в снижении температуры и облегчить состояние ребенка. Прежде всего, полезны при лихорадке апельсины и сок из них, они хорошо утоляют жажду, богаты необходимыми витаминами и дают жаропонижающий эффект. Подобным же эффектом обладает ежевика и сок из нее, ягоды и сок малины, а также из листьев малины заваривают чудесный жаропонижающий чай. Полезны ягоды и соки из смородины. Натуральным жаропонижающим эффектом обладают черника и финики, перец и чеснок, чернослив.
Противовирусной активностью обладают чеснок и виноград, сливы и ананасы, малина и ламинарии, брокколи и авокадо, клубника, соя, черника и зеленый чай.
Продукты с природными антибиотиками – баклажан, банан, имбирь и инжир, чеснок, перец, виноград, горчица и мед, хрен, ананасы, ламинарии, зеленый чай и слива.
Продукты с иммуностимулирующим эффектом – это чеснок и ламинарии, все свежие соки, рыба и мясо в вареном виде, оливковое масло, крупы, кислое суточное молоко и йогурт.
Разбирая питание при различных заболеваниях, необходимо сказать несколько слов о диете острых лихорадочных больных.
Такие пациенты встречаются очень часто в практике медицинского сестринского ухода. Высокая температура, как известно, повышает чувствительность слизистой оболочки желудка. Именно поэтому необходимо соблюдать осторожность при назначении пищи лихорадящим. Твердая пища, вызывающая раздражение слизистой, нежелательна для больных с высокой температурой. Она может вызвать боли в животе и рвоту. К тому же пища, богатая непереваренными остатками, может еще более повысить температуру. Поэтому при острых заболеваниях, сопровождающихся лихорадкой, необходимо ограничиться жидкой пищей. , бульон, мелко протертые супы из манных круп и риса (слизистые супы с прибавкой яичного желтка и кореньев, способы приготовления которых можно найти на сайтах с рецептами в интернете), — таково обычное питание больных с температурой. В дальнейшем течении лихорадочных болезней можно употреблять и полужидкую пищу в виде каш, которые обычно готовятся из молока с рисом, тапиокой, манной и овсяной крупами с прибавлением небольшого количества масла.
При повышенной чувствительности слизистой желудка, наступающей нередко при болезнях с температурой, приходится иногда отказываться от белковой пищи (в основном от бульона и молока), которая в этих случаях плохо переносится, вызывая тошноту, рвоту и боли. Тогда врачи прибегают к углеводам в виде фруктовых супов и компотов. Эти последние, за редкими исключениями, хорошо переносятся больными с гипертермией и должны быть прибавлены к их диете.
О необходимости обильного введения жидкости при лихорадочных болезнях уже говорилось в .
При удовлетворении жажды больного не следует злоупотреблять лимонадами и шипучими водами. Правда, применение лимонада рекомендуется некоторыми ввиду наличия в нем питательного вещества — сахара. Но зато лимонад вызывает нередко тягостное вздутие живота, которое при определенных заболеваниях (брюшной тиф, например) является крайне нежелательным.
Ни при каких условиях больным нельзя давать традиционные для народной медицины и любимые многими обывателями средства — молоко с добавлением коньяка или вина. абсолютно противопоказаны!
Диета стол 13 по Певзнеру назначают при острых инфекционных заболеваниях, ведь в этот момент организму особенно нужна поддержка. Кроме общей терапии важно питаться так, чтобы организму хватало сил на борьбу с инфекцией. Диета 13 в полной мере соответствует этим требованиям.
- Стол 13 поддерживает силы организма и способствует его сопротивляемости инфекции
- При таком питании снижается интоксикация
- Пищеварительная система работает в более щадящем режиме, что очень важно при сопутствующей инфекционному заболеванию лихорадке
Если вы не уверены в номере стола, который вам необходим, ознакомьтесь с .
- Стол 13 по Певзнеру – это питание пониженной калорийности (2300 Ккл в сутки)
- Питаться нужно 5-6 раз небольшими порциями
- Пища не должна быть слишком горячей и слишком холодной
- Еда готовится на пару или отваривается
- Блюда подаются в рубленом или протертом виде
- Диета «13 стол» допускает употребление не более 8-10 грамм соли в сутки
- Вся пища должна быть легкоперевариваемой и не способствовать запорам
| Таблица продуктов | Можно | Нельзя |
| Супы | Некрепкие бульоны из рыбы, птицы, мяса и овощей в которые можно добавить рисовую и овсяную крупу, вермишель, яйцо, клецки. Супы-пюре, свекольники, фруктовые | Запрещены наваристые бульоны, бобовые и пшено |
| Хлеб и выпечка | Хлеб докторский или «Здоровье», крекеры, галеты, сухари, сухие бисквиты | Ржаной и свежий белый хлеб, сдобу, выпечку из слоеного теста |
| Мясо, птица,рыба | Нежирные сорта, очищенные от костей, сухожилий и пр. | Баранину, свинину, утку, гуся, колбасы, консервы, соленую и копченую рыбу |
| Молоко | Кефир и другие кисломолочные напитки, творог и блюда из него, натертый сыр, сметану небольшой жирности, молоко и сливки – только в напитки и блюда | Цельное молоко, жирную сметану, сливки, соленый, острый и жирный сыр |
| Яйца | Яйца всмятку, паровые омлеты | Яйцо вкрутую, яичницу |
| Крупы | Манная, протертая гречневая, рисовая и геркулес, вермишель | Пшенную, ячневую, кукурузную крупу, бобовые и макароны |
| Овощи и фрукты | Разрешены практически все овощи | Огурцы, бобовые, грибы, брюкву, редьку, белокочанную капусту, лук и чеснок |
| Фрукты | В свежем виде — очень спелые, в обработанном виде -пюре, желе, компоты, кисели | любые фрукты, обогащенные клетчаткой и обладающие грубой кожицей |
| Напитки | Некрепкие чай и кофе с молоком, разбавленные водой соки, компоты, морсы, отвар шиповника или отрубей. | Какао |
Некрепкие бульоны из рыбы, птицы, мяса и овощей в которые можно добавить рисовую и овсяную крупу, вермишель, яйцо, клецки. Супы-пюре, свекольники, фруктовые
Нельзя: наваристые бульоны, запрещено добавление бобовых и пшена
Хлеб докторский или «Здоровье», крекеры, галеты, сухари, сухие бисквиты
Нельзя: Ржаной и свежий белый хлеб, сдобу, выпечку из слоеного теста
Диета 13 по Певзеру разрешает нежирные сорта, очищенные от костей, сухожилий и пр.
Подавать в пюрированном, измельченном виде или в виде котлет, фрикаделек, тефтелей
Нельзя: баранину, свинину, утку, гуся, колбасы, консервы, соленую и копченую рыбу
Нельзя: цельное молоко, жирную сметану, сливки, соленый, острый и жирный сыр
При диете номер 13 разрешены яйца всмятку, а также паровые омлеты
Нельзя: яйцо вкрутую, яичницу
Каши разрешены из манной, протертой гречневой, рисовой крупы и геркулеса. Каша должна быть разваренной, полужидкой, слизистой. Разрешается добавить в блюдо бульон или молоко. Также допускаются паровые пудинги и суфле и отварная вермишель
Нельзя: пшенную, ячневую, кукурузную крупу, бобовые и макароны
Разрешены практически все овощи. Натираются на мелкой терке (свежие) или подаются в виде пюре (отварные)
Важно! Ранние кабачки и тыкву перед подачей можно не протирать, они и так достаточно мягкие.
Нельзя: огурцы, бобовые, грибы, брюкву, редьку, белокочанную капусту, лук и чеснок
В свежем виде можно есть только очень спелые фрукты с тонкой кожицей (или кожу счищаем). В обработанном виде – пюре, компоты, желе, кисели
Нельзя: любые фрукты, обогащенные клетчаткой и обладающие грубой кожицей
Стол номер 13 разрешает некрепкие чай и кофе с молоком, разбавленные водой соки, компоты, морсы, отвар шиповника или отрубей.
Диета 13 по системе Певзнера, исходя из разрешенного списка продуктов, предполагает вот такое меню на неделю, скачать которое вы можете по ссылке ниже.
Вот несколько рецептов, которые мы предлагаем приготовить при этом лечебном режиме питания.
- Две пачки творога
- Полстакана муки
- Два яйца
- Сахар и соль по вкусу
Растереть сахар с яйцами и творогом до однородной массы, добавить муку и замесить тесто. Из теста сформировать сырники, обвалять их в муке и обжаривать на среднем огне во две минуты с каждой стороны.
Вырезать сердцевину у яблок. Смешать творог и мед. Выложить яблоки на смазанный растительным маслом противень и поместить начинку на место вырезанной сердцевины. Поставить в духовку на 15 минут. Температура духовки – 180 градусов.
Снимаем кожу с куриной грудки, выкладываем в кастрюлю. Заливаем холодной водой, кладем туда же очищенную луковицу, доводим до кипения и варим в течение часа, снимая пену. Режем морковку кубиками и добавляем в бульон. Вынимаем грудку, остужаем, измельчаем и снова отправляем в бульон. За три минуты до конца варки солим по вкусу, высыпаем вермишель, тщательно размешиваем. Выключаем огонь под супом, закрываем крышкой и даем настояться 15 минут.
- У организма остается гораздо больше сил на борьбу с инфекцией
- Снижается интоксикация
- Такое питание обладает общеукрепляющим действием
По-другому обстоят дела, когда назначают , прочитайте о его особенностях и принципах составления меню.
Респираторные инфекции не только доставляют неприятности воспаленным больным горлом. Они вызывают интоксикацию организма, ослабляют его защитные силы и могут стать причиной серьезных осложнений. Поэтому комплексное лечение включает назначенные врачом препараты и соблюдение диетического лечебного стола 13.
Суть последнего состоит в том, чтобы поступающая пища была легкой и не требовала усилий для переваривания. Вместе с продуктами должны поступать аминокислоты, ненасыщенные жиры и другие вещества, которые уменьшают воспаление, облегчают боль в горле. Одновременно еда должна давать нужную энергию, укреплять иммунитет, быть источником необходимых витаминов и микроэлементов.
При диете 13-й стол показано большое количество жидкости (не менее 2 л в день) для уменьшения интоксикации организма. При наличии рвоты, поноса и других состояний врач может увеличить эту норму.
13-я диета назначается при острых респираторных инфекционных заболеваниях, когда они сопровождаются болью и першением в горле, сильным раздражающим кашлем. Показанием для ее применения становится воспаление тканей глотки и трахеи.
Стол 13, предусматривающий щадящее для горла питание, может применяться после хирургических операций на щитовидной железе и других органах в области шеи, мягких тканей гортани и глотки.
Основная цель диеты 13 по Певзнеру состоит в облегчении усвоения пищи. Пораженному инфекцией организму тяжело тратить усилия на переваривание тяжелой, плотной еды. Для того чтобы он расходовал энергию на борьбу с болезнью, а не на усвоение жирных, острых, высококалорийных блюд, нужно уменьшить энергетическую ценность рациона. Легкоусвояемое питание поможет быстрее справиться с болезнью и не допустить осложнений.
Еще одна важная цель диеты 13 – ускорить восстановительные процессы в воспаленных тканях горла и трахеи. Для этого в меню включаются продукты с витаминами и микроэлементами, аминокислотами, полиненасыщенными жирными кислотами.
Цель стола 13 – укрепление защитных сил организма, для чего в рационе должно быть достаточное количество витаминизированных фруктов и овощей. Диета способствует выведению токсических веществ, скопившихся из-за воспалительных процессов в тканях. Для этого корректируется питьевой режим.
Чтобы питание было легким, пища быстро усваивалась и не требовала больших затрат энергии, диета 13 предусматривает сниженную калорийность – до 2000-2300 кКал/сут. Это достигается за счет уменьшения количества жиров и углеводов. Жиры разрешены в количестве 60 г (на растительные приходится не более 10 г), а углеводов допустимо не более 300 г в день (только треть из них могут быть легкоусвояемыми – из фруктов, соков, выпечки). Норма белка немного снижена– до 75 г/сут, и 50 г из них должно приходиться на животные белки. Желательно получать их преимущественно из молочных продуктов, потому что такой белок легче усваивается.
Питаться нужно не реже 5 раз в день, и объем еды распределяют равномерно между завтраком, обедом и ужином. Пить не менее 2 л в день. Блюда готовятся на пару, отвариваются, тушатся или запекаются. Они не должны вызывать вздутия живота, содержать много грубой клетчатки, быть слишком горячими или холодными, чтобы не раздражать горло.
Совет диетолога. При тяжелых острых респираторных заболеваниях в первые 1-2 дня разрешается употребление только жидкой пищи: некрепкий мясной бульон, протертые слизистые супы, сваренные на бульоне; кисломолочные напитки, некрепкий чай с лимоном, свежие соки, отвар шиповника, фруктовые кисели и компоты.
Блюда при остром течении заболевания должны быть механически и термически щадящими. Холодные — не ниже 15-ти, горячие — не выше 65 градусов по Цельсию. В период выраженной активности заболевания, с учетом пониженного аппетита, пищу нужно принимать небольшими порциями 6-7 раз в сутки, в том числе и в ночное время, по желанию пациента. В дальнейшем рекомендуется 4-5-кратный прием пищи.
Продукты и блюда для диетического стола №13 подбираются с учетом высокого содержания витаминов, легкой и быстрой усвояемости. Запрещаются раздражающие напитки и продукты, соленья, копчения, пряности и специи, магазинные соусы и приправы. Рекомендуются овощи, нежирные кисломолочные продукты.
| Блюда и продукты | Что можно | Что нельзя |
| Хлеб и выпечка |
|
|
| Супы |
|
|
| Мясные блюда |
|
|
| Рыбные блюда |
|
|
| Молочные продукты | Кефир, простокваша, йогурт, нежирный творог, нежирная сметана, неострый сыр | цельное молоко, сливки, жирная сметана, сыры – острые, жирные, соленые, копченые, плавленые |
| Крупы | рис, гречка, овсянка в виде вязких каш, пудингов, суфле | кукурузная крупа, перловка, пшено, рис бурый, саго |
| Овощи | картофель, свекла, морковь, цветная капуста, кабачки, тыква, томаты | белокочанная капуста, огурцы, редис, редька, лук, чеснок |
| Фрукты, ягоды | сладкие и очень спелые | кислые и недозрелые с грубой клетчаткой |
| Десерты | мед, варенье, желе, муссы, зефир, пастила, мармелад | шоколад, мороженое, кондитерские изделия с кремом |
| Жиры | сливочное масло, рафинированные растительные масла | нерафинированные растительные масла, смалец, бутербродный маргарин |
| Яйца | всмятку, «в мешочек», паровой омлет | вкрутую, в виде яичницы |
| Напитки | некрепкий кофе и чай с молоком, лимоном, соки, морсы, компоты, кисели, отвар шиповника | крепкий чай, кофе, какао, газированные сладкие напитки, квас, алкоголь |
Свежеотжатые соки из ягод, фруктов и овощей разрешены в разбавленном водой 1:1 виде.
- 1-й завтрак: манная каша с клубничным джемом, чай.
- 2-й завтрак: творожный пудинг.
- Обед: вегетарианский борщ, отварная вермишель, рыбные кнели, взвар.
- Полдник: печеное яблоко.
- Ужин: голубцы, кисель.
- На ночь: кефир.
- 1-й завтрак: протертая овсяная каша на молоке, зеленый чай.
- 2-й завтрак: яйцо всмятку, морковный фреш.
- Обед: молочный рисовый суп, картофельное пюре с отварной рыбой под сметанным соусом, кисель.
- Полдник: вареники с ягодами.
- Ужин: куриные фрикадельки с отварной цветной капустой, чай.
- На ночь: простокваша.
- 1-й завтрак: гречневая каша полувязкая, кофе с молоком.
- 2-й завтрак: пшеничный подсушенный тост с маслом и кусочком сыра, отвар шиповника.
- Обед: свекольник, рыбные паровые котлеты, морковное пюре, компот из ягод.
- Полдник: сырники со смородиновым джемом.
- Ужин: овощное рагу, отварная куриная грудка, чай.
- На ночь: отвар шиповника.
- 1-й завтрак: паровой омлет с кусочками кабачков и томатов, чай.
- 2-й завтрак: натуральный йогурт с сухим бисквитом.
- Обед: овощной суп с манной крупой, картофельно-мясная запеканка, кисель.
- Полдник: фруктовое желе.
- Ужин: тыквенная каша с рисом, отвар шиповника.
- На ночь: кефир.
- 1-й завтрак: творожно-тыквенная запеканка, кофе с молоком.
- 2-й завтрак: печеное яблоко.
- Обед: вермишелевый суп, паровые мясные битки с кабачковым пюре, отвар шиповника.
- Полдник: молочно-фруктовый кисель, сухой бисквит.
- Ужин: запеченная треска с овощами, чай.
- На ночь: простокваша.
- 1-й завтрак: рисовый пудинг, чай.
- 2-й завтрак: пшеничный тост с джемом.
- Обед: картофельный суп с фрикадельками, овощное рагу, яблочный компот.
- Полдник: ленивые вареники.
- Ужин: протертая гречка, запеченное филе индейки, кисель.
- На ночь: отвар из пшеничных отрубей.
- 1-й завтрак: манный пудинг, кофе с молоком.
- 2-й завтрак: апельсин.
- Обед: тыквенный суп-пюре, запеканка с куриным фаршем и овощами, яблочный фреш.
- Полдник: ягодный мусс.
- Ужин: крупеник с творогом, чай.
- На ночь: кефир.
Манный пудинг. Первый шаг в приготовлении пудинга – сварить манную кашу. Наливаем в кастрюлю 450 мл молока, доводим до кипения, всыпаем столовую ложку сахара, чуть соли, стакан манной крупы и варим при непрерывном помешивании до готовности. В готовую кашу добавляем кусочек сливочного масла и даем остыть до комнатной температуры. От 4 яиц отделяем белки и взбиваем в крепкую пену. Желтки вмешиваем в кашу, затем аккуратно вводим белки и все перемешиваем. Далее взять силиконовую форму, смазать ее маслом и выложить пудинг. Запекать в духовке на среднем огне примерно полчаса до золотистого цвета. Готовый пудинг остудить и переложить в тарелки. Можно полить ягодным сиропом.
Тыквенный суп-пюре. Луковицу почистить, помыть и мелко порезать, пассеровать в сковороде на сливочном масле. 400 г мякоти тыквы порезать кубиками и добавить к луку. Залить водой, чтобы покрылись овощи, и тушить примерно 20 минут до мягкости. Переложить овощи в блендер и взбить, добавить стакан горячего молока и 20 г сливочного масла, щепотку соли и еще раз взбить. Перелить суп снова в кастрюлю, прогреть, но не кипятить. Разлить по тарелкам, приправить сметаной, посыпать пшеничными сухариками.
Ленивые вареники. Растереть в чашке 450 г нежирного творога, добавить 2 столовые ложки сахара, щепотку соли, вбить яйцо. Хорошо перемешать массу. Просеять 140 г муки и добавить к творогу. Тесто как следует вымешать, выложить на присыпанный мукой стол. Раскатать в виде колбаски и нарезать в виде кружочков или ромбиков. Вскипятить воду в кастрюле и опустить вареники. Через 2-3 минуты готовые ленивые вареники всплывут. Их вынимают шумовкой, выкладывают на тарелку, поливают сливочным маслом, ягодным сиропом или сметаной.
Больше информации о том, что полезно есть при гриппе, простуде и других респираторных заболеваниях, смотрите в видео ниже.
источник