План лекции
Тема 3.8. «Термометрия. Уход при лихорадке»
Студент должен иметь представление:
—олихорадке.
Студент должен знать:
— механизм теплообразования и пути теплоотдачи;
— физиологические колебания температуры тела в течение дня;
— понятие, виды, периоды, механизм развития лихорадки.
1.Физиологические колебания температуры тела в течение дня.
2.Механизм теплообразования и пути теплоотдачи.
3.Понятие, виды, периоды, механизм развития лихорадки.
1. У здорового человека температура тела является постоянной с небольшими колебаниями в утренние и вечерние часы. Известны физиологические колебания температуры в течение дня. В течение суток наблюдаются небольшие подъемы и спады температур в соответствии с суточным биоритмом: минимальная температура отмечается в 2 — 4 часа ночи, максимальная — в 16 — 19 часов. Разница между утренней и вечерней температурой составляет в среднем 0,3 — 0,5 ° С, а возможно до 1 ° С. У пожилых и стариков температура несколько снижена, чем у молодых и людей среднего возраста. В норме температура тела несколько повышается после приёма пищи, физ.нагрузок, выраженном эмоциональном состоянии, у женщин в период беременности и менструальном периоде. У здоровых людей в норме температура тела колеблется в зависимости от физиологического состояния в пределах 0,5°С. Возможны также различия температуры при измерении в левой и правой подмышечной областях. Температура тела, измеряемая на коже (в естественных складках), ниже на 0,5-0,8˚С температуры на слизистых (полость рта, прямая кишка, влагалище). Такое постоянство температуры обеспечивается путем сложной регуляции теплопродукции (образования тепла) и теплоотдачи.
2.Теплообразование — это в основном химический процесс, источником которого служат процессы окисления, т. е. сгорания углеводов, жиров и отчасти белков во всех клетках и тканях организма, в первую очередь в скелетных мышцах и печени. Чем выше интенсивность обменных процессов, тем больше теплопродукция.
Теплоотдача — в основном физический процесс,в спокойном состоянии с поверхности тела излучается около 80 % образовавшегося в нем тепла, за счет испарения воды при дыхании и потоотделении — около 20 %, с мочой и калом — около 1,5 %.Следует помнить, что у человека постоянная температура тела поддерживается путем нейрогуморальной регуляции отдачи тепла кожей и внутренними органами в окружающую среду. Теплоотдача может осуществляться путем тепло проведения, теплоизлучения и испарения. Враннем детском возрасте отмечается особая неустойчивость температуры тела с большими колебаниями в течение дня (у детей температура тела на 0,3 — 0,4° С выше, чем у взрослых). У здоровых людей в норме может наблюдаться постоянное повышение или понижение температуры, которое компенсируется изменением уровня теплоотдачи. Уровень теплоотдачи зависит главным образом от богатой сети кожных кровеносных сосудов, которые значительно и быстро могут изменять свой просвет. При недостаточной выработке тепла в организме (или при его охлаждении) рефлекторно происходит сужение сосудов кожи и уменьшается отдача тепла. Кожа становится холодной, сухой, иногда появляется озноб (мышечная дрожь), что способствует некоторому увеличению теплопродукции скелетными мышцами. Наоборот, при избытке тепла (или при перегревании организма) наблюдается рефлекторное расширение кожных сосудов, увеличивается кровоснабжение кожи и соответственно растет отдача тепла проведением и излучением. Если этих механизмов теплоотдачи недостаточно (например, при большой физической работе), резко усиливается потоотделение: испаряясь с поверхности тела, пот обеспечивает очень интенсивную потерю тепла организмом.
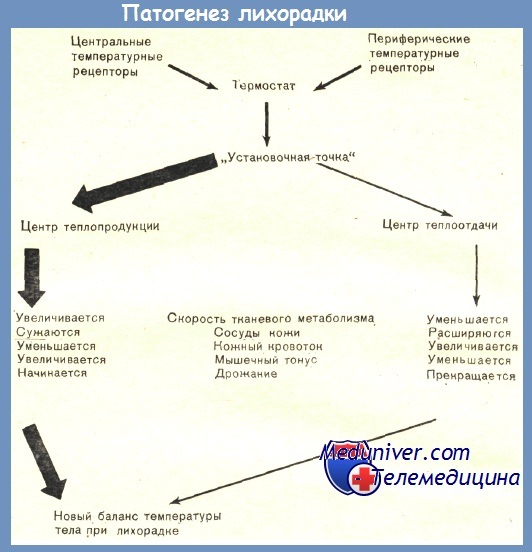
Таким образом, сложная регуляция процессов теплоотдачи и теплопродукции обеспечивает температурное постоянство внутренней среды организма, оптимальное для нормальной жизнедеятельности органов и тканей. Нарушение механизма теплопродукции в результате действия различных внешних или внутренних причин может привести к снижению или (чаще) повышению температуры тела — лихорадке.
Пути теплообразования (а) и теплоотдачи (б). Теплопродукция — результат биохимических процессов,
Теплоотдача — результат физических процессов (Агаджанян Н.А. и др. 1986)
Рис. 2 Схема регулирования температуры тела (по К. Кулланде, 1976)
3. Лихорадка (febris) — это повышение температуры тела выше 37°С, возникающее как активная защитно — приспособительная реакция организма в ответ на разнообразные внешние и внутренние раздражители. Чаще всего ими бывают так называемые пирогенные вещества (греч. руг -огонь, жар и genes — порождающий, производящий). Пирогенные вещества вызывают изменение терморегуляции: теплоотдача резко снижается, (сосуды суживаются), а теплопродукция возрастает, что соответствует накоплению тепла и повышению температуры тела. Возникающая при этом лихорадка, ведет к увеличению скорости обменных процессов и играет важную роль в мобилизации защитных сил организма для борьбы с инфекцией и другими пирогенными факторами. Реже лихорадка имеет чисто неврогенное происхождение и связана с функциональными и органическими поражениями ЦНС.
По этиологии (причине) лихорадка делятся на инфекционную и неинфекционную.
1) Инфекционная, вызванная пирогенными веществами белковой природы
2) Не инфекционная, вызванная неинфекционными пирогенными веществами белкового распада:
а) продукты распада тканей при некрозах (ожогах, пролежнях, инфаркте миокарда), опухолях, переломах
б) гемолиз эритроцитов (Малярия)
3) Гормоны щитовидной железы, яды
4)Центральные причины: черепно-мозговая травма, опухоли головного мозга, кровоизлияния (инсульт)
5) Перегревание (физический фактор)
Данный процесс сводится к превращению в организме экзогенных, (воздействующих извне) пирогенов в эндогенные, (образующиеся в организме) и их воздействие на гипоталамус. Эндогенные пирогены возбуждают нейроны ядер переднего гипоталамуса, что приводит к торможению парасимпатической иннервации сосудов кожи (способность расширяться) и торможению потоотделения. Возбуждение нейронов ядер заднего гипоталамуса вызывает возбуждение симпатической иннервации мышц, печени и других органов, что способствует теплопродукции. Это изменения теплообмена приводят к «переключению» терморегуляции на новый более температурный уровень, но теплообмен продолжается с теми же закономерностями, что и в норме (например: при охлаждении тела увеличивается теплопродукция, при перегревании — теплоотдача), т.е. центр терморегуляции работает адекватно и сохраняет равновесие между повышенной температурой и соответствующей теплоотдачей. При лихорадке нарушается главным образом процесс теплоотдачи.
Различают 2 вида лихорадки:
1.»белую», являющуюся следствием нарушения центральной периферической гемодинамики, так называемая «централизация кровообращения» (когда резко суживаются сосуды кожи и мышц, а основная масса крови скапливаются в крупных сосудах).
2. «красную» лихорадка, при которой нарушение гемодинамики отсутствует, организм контролирует ситуацию, терморегулирующий центр чувствителен к жаропонижающим средствам, кожа красная, тело и конечности горячие на ощупь.
195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Повышение температуры тела является распространенным клиническим симптомом, отмечается при самых различных заболеваниях и возникает разными путями. Понимание основ патофизиологии важно для рационального лечения детей с высокой температурой тела. Различают два типа повышения температуры тела — лихорадку и тепловые заболевания. Лихорадка — это состояние, при котором центр терморегуляции стремится к увеличению температуры тела. Тепловые заболевания — это такие состояния, при которых температура тела повышается в результате действия внутренних или внешних факторов вопреки попыткам центра терморегуляции удержать нормальную температуру.
В клинической практике наиболее распространенным механизмом повышения температуры тела является увеличение референтной температуры «установочной точки», локализованной в преоптической области передней части гипоталамуса (ПОПГ). В этих условиях «установочная точка» настраивается на более высокую, чем в норме, температуру и воспринимает сущствующую температуру «ядра» как очень низкую, хотя на самом деле она является нормальной. «Установочная точка» дает команды на увеличение температуры тела путем повышения активности центра теплопродукции и снижения активности центра теплоотдачи.
Строго говоря, только такое состояние, при котором центр терморегуляции сам активно стремится к более высокой, чем в норме, температуре тела, имеет право называться лихорадкой. Все другие состояния, протекающие с повышением температуры, правильно именовать как повышенная температура тела (также правомерно использовать термины: пирексия, гиперпирекоия, гипертермия, или тепловая болезнь). Хотя в настоящее время все типы повышения температуры тела, часто весьма неточно, обозначаются термином лихорадка, в этой книге мы проведем различие между лихорадкой и другими типами гипертермии.
При лихорадке неверно программированная «установочная точка» заставляет препотическую область гипоталамуса функционировать таким образом, как если бы фебрильная температура была нормальной. При этом достигается новое равновесие между теплопродукцией и теплоотдачей уже на фоне повышенной температуры тела. Терморегуляторный контроль остается эффективным, но при более высоком, чем в норме, уровне. У собак при лихорадке отмечается избыточный термогенный ответ на холод и уменьшенный тер’молитический ответ на тепло.
Животные реагируют на изменения окружающей температуры таким образом, чтобы удержать организм в равновесии с новой температурой «установочной точки». Cooper описал несколько интересных больных с исходной гипотермией, вызванной различными заболеваниями ЦНС или неизвестными причинами. Возможно, что у этих больных механизм терморегуляции не был поврежден, но была более низкая, чем в норме, температура «установочной точки». При введении пирогена у них отмечалось повышение температуры тела.
Степень этого повышения была такой же, как у больных с нормальным исходным уровнем, однако температура, естественно, не достигала таких же абсолютных величин.
Lipton сообщил о больном с саркоидозом ЦНС и глубокой гипотермией. У этого больного сохранялась способность к развитию лихорадки, что указывает на независимость механизма контроля температуры тела от механизма возникновения лихорадки. Stitt подчеркнул, что повышение температуры тела при лихорадке представляет собой центрально регулируемый ее подъем, который полностью направляется, контролируется и защищается функциональными терморегуляторными механизмами.
Эндогенный пироген изменяет величину референтной температуры «установочной точки». В результате нормальная температура тела, измеряемая термометром, воспринимается им как очень низкая. Тогда «установочная точка» начинает регулировать работу центров теплопродукции и теплоотдачи, чем -достигается новый баланс при более высокой температуре тела.
Увеличение температуры «установочной точки» преоптической области гипоталамуса. Повышение температуры «установочной точки» преоптической области гипоталамуса почти всегда возникает под влиянием эндогенного пирогена — вещества, выделяемого фагоцитирующими лейкоцитами и макрофагами. Эндогенный пироген является конечным общим звеном при подавляющем большинстве фебрильных заболеваний. Исключением является действие облучения ЦНС, яда скорпиона и ДДТ, которые прямым путем увеличивают температуру «установочной точки». Было предложено, что адреналин и норадреналин при передозировке могут прямым образом повышать температуру «установочной точки» преоптической области гипоталамуса.
Некоторые виды опухолей выделяют эндогенные пирогены или эндогенные пирогеноподобные вещества. Повреждение мозга способно повлиять на «установочную точку», как и на другие области преоптической области гипоталамуса.
Бактериальный эндотоксин при внутривенном введении вызывает лихорадку только после латентного периода, продолжающегося около 90 мин. Эндогенный же пироген при том же способе введения вызывает лихорадку в течение нескольких минут. Человеческая кровь после инкубации с бактериальным эндотоксином при ее введении добровольцам также быстро вызывает лихорадку, что подтверждает мнение о выделении эндогенного пирогенного вещества лейкоцитами. Большинство исследований показало, что введение эндотоксина непосредственно в преоптической области гипоталамуса неэффективно, в то время как инъекция даже минимальной дозы эндогенного пирогена в ту же область немедленно вызывает лихорадку.
Однако в одной из работ описана лихорадка при прямом введении эндотоксина в желудочки или переднюю часть гипоталамуса мозга крыс.
Первоначально предполагали, что только циркулирующие полиморфноядерные лейкоциты могут выделять эндогенный пироген. Поэтому развитие лихорадки у больных с гранулоцитопенией казалось загадкой. Однако впоследствии было доказано, что большинство, если не все, фагоцитирующих клеток, развивающихся из костномозговых предшественников, выделяют эндогенный пироген. Некоторые клетки, не происходящие из костного мозга, например фибробласты, фагоцитируют частицы латекса в культуре тканей, но они не выделяют эндогенный пироген.
Продуцировать эндогенный пироген могут альвеолярные и перитонеальные макрофаги, а также ретикулоэндотелиальные клетки печени и селезенки. Эндотоксин, который быстро связывается с циркулирующими гранулоцитами, вызывает лихорадку прежде всего путем стимуляции выработки этими клетками эндогенного пирогена. С другой стороны, живые бактерии и вирусы элиминируются из крови главным образом ретикулоэндотелиальной системой и вызывают лихорадку путем стимуляции образования и освобождения эндогенного пирогена клетками этой системы в печени и селезенке. Хотя лимфоциты не образуют эндогенный пироген, они выделяют лимфокинин, который стимулирует продукцию и выделение эндогенного пирогена гранулоцитами и моноцитами.
Пока не ясно, участвуют ли эозинофилы в продуцировании эндогенного пирогена.
Освобождение эндогенного пирогена отмечается не только при инфекционных заболеваниях. Основным пусковым механизмом образования и выделения эндогенного пирогена является фагоцитоз микроорганизмов, комплексов антиген—антитело, погибших или поврежденных клеток, клеточных фрагментов. Например, при введении эритроцитов группы D больным с антителами против антигена D отмечаются озноб и лихорадка после латентного периода продолжительностью 90 мин, что подтверждает наличие промежуточного этапа в продукции эндогенного пирогена. Эндогенный пироген образуется при аллергических заболеваниях, болезнях соединительной ткани и воспалительных реакциях в ответ на опухоли. По-видимому, существует особый механизм развития лихорадки при травме и тканевой деструкции.
Эндогенный пироген — это белок с низкой молекулярной массой. После того как он выделился фагоцитирующими клетками, он покидает кровоток и быстро проникает в преоптическую область гипоталамуса. Эндогенный пироген является чрезвычайно мощным веществом и способен вызвать лихорадку у лабораторных животных при внутривенном введении в нанограммовых количествах. В настоящее время считается, что эндогенный пироген не содержится как таковой в фагоцитирующих клетках, а образуется в них под воздействием соответствующих стимулов. Этот этап требует определенного времени, так как включает синтез новой информационной РНК. Секреция эндогенного пирогена не ведет к лизису или гибели фагоцитов.
Есть серьезные основания предполагать, что нейрохимическим медиатором, повышающим температуру «установочной точки» преоптической области гипоталамуса при воздействии эндогенного пирогена, является простагландин. Минимальные дозы простагландинов E1 и Е2 при инъекции их в мозг лабораторных животных быстро вызывают лихорадку. Парентерально введенные простагландины, как правило, являются пирогенными только в больших дозах, возможно, из-за их инактивации в легких. Однако лихорадочные реакции были отмечены у больных после инъекций простагландина Е2; описана выраженная пирексия после его внутривлагалищного введения. Увеличение концентрации простагландинов обнаружено в мозге лабораторных животных во время лихорадки. Ингибирование простагландинсинтетазы ЦНС (ацетилсалициловой кислотой или парацетамолом) ведет к снижению температуры тела при лихорадке, но не влияет на нормальную температуру.
Это наблюдение подтверждает мнение о том, что значение простагландинов в преоптической области гипоталамуса ограничено повышением температуры «установочной точки» при лихорадке, а в нормальных условиях они не играют роли. Значение таких медиаторов, как циклический АМФ и моноамины, неясно .
Процесс развития лихорадки при повышении температуры «установочной точки» преоптической области гипоталамуса включает сложную серию эффекторных шагов. Нарастает метаболическая активность и повышается напряжение кислорода, вызванные в первую очередь увеличением мышечного тонуса, которое иногда может переходить в дрожание. Также отмечается общее увеличение скорости метаболизма, независимо от возрастания активности скелетной мускулатуры. После введения бактериального эндотоксина усиление метаболической активности является самым ранним термогенным эффектом . Вскоре после этого развивается вазоконстрикция сосудов кожи, что ведет к снижению ее температуры и уменьшению потерь тепла путем радиации, кон-дукции и конвекции. Это особенно заметно в конечностях. Замедление кожного кровотока также способствует снижению потоотделения.
Пилоэрекция, служащая у современного человека больше символом, чем способом сохранения тепла, является рудиментарным отголоском далеко прошлого, когда волосяной покров был для человека эффективной теплозащитой. Снижение температуры кожи субъективно воспринимается как ощущение холода, и больной старается согреться, несмотря на рост внутренней температуры тела. Ребенок сворачивается калачиком, что ведет к уменьшению площади открытой поверхности тела, и плотно натягивает на себя одеяло. Охлаждение кожи также включает сенсорную обратную связь с преоптической областью гипоталамуса, что еще больше вызывает усиление теплопродукции.
Нередко начало лихорадки, особенно внезапное, сопровождается ознобом — сильным ощущением холода в сочетании с интенсивным дрожанием. Хотя озноб считается типичным для гнойных инфекций и бактериемии, его диагностическое значение оказалось меньшим, чем ранее предполагалось. Озноб может наблюдаться при вирусных и бактериальных инфекциях, а также при неинфекционных заболеваниях, таких, как лимфома. Важно помнить, что жаропонижающие средства могут вызывать озноб при снижении температуры тела до нормального уровня. Такое побочное действие этих препаратов не следует путать с ознобом, обусловленным основным заболеванием.
Температура тела нарастает до тех пор, пока она не достигнет референтной температуры «установочной точки». При этом теплопродукция снова приходит в равновесие с теплоотдачей, хотя и при более высокой, чем в норме, температуре. Больной ощущает прилив тепла или по крайней мере больше не страдает от холода. Кожная температура при этом повышается, что отражает высокую температуру «ядра» и возросшую скорость метаболизма. Дальнейшему росту температуры кожи также способствует резко усиленная теплопродукция скелетной мускулатуры, расположенной под кожей. В одном из исследований при клиническом осмотре было обнаружено, что кожа была горячей у 60% детей с лихорадкой.
источник
Опубликовано в журнале:
«Практика педиатра», Май-июнь 2012, с. 14
О.С. Федорова, профессор кафедры факультетской педиатрии с курсом детских болезней лечебного факультета ГБОУ ВПО «Сибирский государственный медицинский университет» Минздравсоцразвития РФ, д-р мед. наук
Согласно данным международных когортных исследований, лихорадка развивается ежегодно не менее чем у 70% детей дошкольного возраста [1]. Данные российской статистики свидетельствуют, что более 40% вызовов педиатрических бригад скорой медицинской помощи, а также 80% обращений к участковому педиатру регистрируются по причине синдрома лихорадки [2, 3].
Температура тела является важным показателем функционального состояния организма. Процесс терморегуляции контролируется преоптической передней частью гипоталамуса, где интегрируется информация от периферических и центральных терморецепторов, а затем передается в кору головного мозга [4, 5]. На изменение температуры тела влияют несколько факторов, наиболее важными из которых являются количество экзогенных и эндогенных пирогенов и чувствительность центра терморегуляции к ним. Кроме того, имеет значение состояние системы теплоотдачи и системы трофической иннервации, а также запас энергетического материала -жировой ткани в организме [6].
В большинстве случаев лихорадка у детей дошкольного возраста запускается в ответ на развитие инфекционного процесса. Активированные бактериальными или вирусными агентами лейкоциты секретируют эндогенные пирогены (провоспалительные цитокины интерлейкин-1-бета, интерлейкин-6, фактор некроза опухоли-альфа, интерферон-бета, интерферон-гамма), которые способствуют активации циклооксигеназы и высвобождению арахидоновой кислоты с последующим метаболизмом и образованием простагландина Е2. В дальнейшем увеличение концентрации циклического аденозин-3,5-монофосфата цАМФ способствует перестройке активности центров теплопродукции и теплоотдачи. Терморегуляция достигается за счет изменения кровотока в сосудах кожи, объема внеклеточной жидкости, повышения мышечной активности, поведенческих реакций. Таким образом, согласно современным данным, эндотелиальная продукция нейромедиатора простагландина Е2 является основным механизмом повышения температуры в терморегуляционном центре гипоталамуса. При этом скорость накопления пирогенов и их концентрация определяют интенсивность и длительность лихорадки [4, 5, 7, 8].
НЕОТЛОЖНАЯ ПОМОЩЬ
Следует помнить, что лихорадка является неспецифической защитной приспособительной реакцией организма при инфекционном процессе, имеющей важное биологическое значение. Так, умеренное повышение температуры усиливает синтез интерферона, белков острой фазы воспаления, стимулирует лейкоцитоз, способствует поляризации иммунного ответа в сторону Th-1, а также снижает способность микроорганизмов к делению [8]. Более того, лихорадка является важным диагностическим и прогностическим симптомом, а использование антипиретической терапии может привести к «стертости» клинических проявлений при ряде заболеваний [9]. В этой связи устранение лихорадки, и прежде всего применение жаропонижающих препаратов, должно осуществляться в соответствии со следующими регламентированными показаниями:
• ранее здоровым детям старше 3 месяцев при температуре тела выше 39,0° С и/или при мышечной или головной боли;
• детям младше 3 месяцев при температуре тела выше 38,0° С;
• детям с заболеваниями сердца, легких, ЦНС при температуре тела выше 38,5° С;
• детям с фебрильными судорогами в анамнезе при температуре тела выше 38,0-38,5° С [9-10].
Неотложная помощь при лихорадке проводится с использованием фармакологических и физических методов [11]. К немедикаментозным методам снижения температуры относят мероприятия, увеличивающие отдачу тепла с поверхности тела (назначение дополнительного количества жидкости, обтирание губкой, смоченной водой, обдувание). Метаанализ 7 исследований, объединивший 467 наблюдений, не продемонстрировал убедительной эффективности физических методов гипотермии по сравнению с приемом антипиретических препаратов с позиции длительного снижения температуры тела (не менее 1 часа) [12]. Поэтому физические методы наружного охлаждения противопоказаны при наличии у ребенка признаков нарушения микроциркуляции (лихорадка «белого» типа) и злокачественной стойкой гипертермии [1, 9, 10].
Фармакологический эффект жаропонижающих препаратов связан с ингибированием гипоталамической циклооксигеназы, что способствует нарушению метаболизма арахидоновой кислоты, образованию простагландина Е2 и вызывает в гипоталамусе перевод установочной точки терморегуляции на более низкий уровень. Несмотря на значительный ассортимент разработанных на сегодняшний день антипиретических средств в педиатрической практике необходимо использовать препараты с высокой эффективностью (быстрое и длительное снижение температуры тела) и профилем безопасности. Важным критерием выбора препарата также является наличие удобных форм дозирования для детей различного возраста [13].
СЛЕДУЯ РЕКОМЕНДАЦИЯМ
Согласно официальным рекомендациям Всемирной организации здравоохранения, только парацетамол и ибупрофен могут быть использованы для эффективной и безопасной жаропонижающей терапии у детей [10, 15]. В последнее десятилетие оба лекарственных препарата широко применяются во многих странах мира и в России. Необходимо отметить, что фармакокинетика и фармакодинамика данных препаратов несколько различается. Парацетамол характеризуется преимущественно центральным действием — ингибирование циклооксигеназы в головном мозге. Для него характерно быстрое и полное всасывание в гастроинтестинальном тракте с достижением пиковой концентрации в сыворотке крови через 30-90 минут после приема дозы. Ибупрофен, неселективный ингибитор циклооксигеназы, всасывается из желудочно-кишечного тракта медленнее, чем парацетамол: пиковая концентрация достигается через 1-2 часа [16]. Препарат характеризуется значительным анальгетическим, жаропонижающим, а также противовоспалительным эффектами. Следует отметить широкий диапазон между терапевтической и токсической дозами [14]. Метаанализ 17 рандомизированных исследований (n=1820) продемонстрировал высокий профиль безопасности парацетамола и ибупрофена при жаропонижающей терапии у детей [17].
Различие фармакологических характеристик ибупрофена и парацетамола вызвало интерес исследователей к изучению эффективности и безопасности комбинации данных препаратов при жаропонижающей терапии. Ряд исследований позволил установить, что использование данной комбинации отличается более длительным антипиретическим эффектом по сравнению с монотерапией. В частности, рандомизированное слепое исследование в выборке детей от 6 месяцев до 6 лет (Великобритания, n=747) показало преимущество комбинации ибупрофена и парацетамола в скорости снижения температуры и сохранения жаропонижающего эффекта в течение 4 часов после приема препарата и более [1]. Аналогичные данные получены в 2005 году при проведении исследования клинической эффективности комбинированного препарата Ибуклин при ОРВИ сотрудниками кафедры общей врачебной практики лечебного факультета ММА им. И.М. Сеченова. Применение Ибуклина в большей степени, чем монотерапия парацетамолом или ибупрофеном, уменьшало температурную реакцию и улучшало общее состояние пациентов во время заболевания. Таким образом, Ибуклин (комбинация ибупрофена и парацетамола) является эффективным жаропонижающим, анальгетическим и противовоспалительным препаратом, разрешенным к использованию у детей с 3 лет. Преимущества данной комбинированной терапии — сочетание быстрого начала действия и длительного жаропонижающего эффекта, а также устранение дополнительных симптомов (головная боль, боль в мышцах).
Для детей с 3 лет препарат Ибуклин (ибупрофен — 100 мг, парацетамол — 125 мг) выпускается в форме диспергируемых таблеток. Таблетку растворяют в 5 мл воды, упаковка содержит мерную ложечку. Режим дозирования: у детей 3-6 лет (при массе 13-20 кг) -3 таблетки в сутки; в возрасте 6-12 лет (при массе 20-40 кг) — до 6 таблеток в сутки.
Детям с 12 лет рекомендуется использование препарата Ибуклин в таблетках, покрытых оболочкой (ибупрофен — 400 мг, парацетамол — 325 мг). Режим дозирования: по 1 таблетке 3 раза в сутки; максимальная разовая доза — 2 таблетки; максимальная суточная доза — до 6 таблеток. Следует помнить, что назначение симптоматической жаропонижающей терапии не должно превышать 3 дней.
Таким образом, рациональный подход к купированию лихорадки, а также адекватный выбор жаропонижающих лекарственных средств позволит улучшить состояние пациентов с острыми респираторными вирусными инфекциями и повысить эффективность терапии без увеличения частоты развития побочных эффектов. ЦЩ
источник
У детей грудного возраста способность регулировать тепловой баланс тела выражена относительно слабо, поэтому у них легче наступает перегревание или переохлаждение тела, чем у взрослых. Основной причиной этого является недостаточное развитие нервных механизмов регуляции теплового баланса и в первую очередь сосудистых реакций. Недоношенные дети не способны поддерживать свой температурный гомеостаз и реагируют на температуру внешней среды как пойкилотермные,
У детей в возрасте до 3 месяцев лихорадочная реакция практически не развивается. Повышение температуры наблюдается при тяжелом течении заболевания, особенно со смертельным исходом. Причиной повышения температуры в этих случаях является не развитие лихорадки, а нарушение механизмов теплорегуляции токсического происхождения: многие патогенные микроорганизмы, попадая в организм, вызывают нарушение обмена веществ, разобщая процессы окисления и фосфо-рилирования, что увеличивает теплопродукцию. Таким образом, в данном случае мы имеем дело с гипертермией, а не с лихорадкой. Выраженная способность лихорадить появляется после первого года жизни. С возрастом высота и длительность температурной реакции повышается. Реакция развивается, в основном, за счет ограничения теплоотдачи и является показателем выраженной положительной для организма реактивности. У детей истощенных, с выраженными признаками интоксикации, температура повышается постепенно, до невысокого уровня, или вовсе не повышается.
Вследствие перестройки центра терморегуляции и повышения температуры крови возникают выраженные изменения функций других органов и систем. При инфекциях следует от-96
личать, что связано с развитием лихорадки, а что с возникновением интоксикации. При введении высокоочищенных пироге-нов с лечебной целью или добровольцам выраженных нарушений в деятельности внутренних органов или обмена веществ не возникает.
При введении пирогенов у человека может наблюдаться преобладание тормозных процессов в коре головного мозга. В некоторых случаях, особенно у детей, отмечается возбуждение, нарастающее пропорционально подъему температуры. На высоте лихорадки отмечается легкая утомляемость, повышенная возбудимость, иногда бессонница. При инфекционных заболеваниях может наблюдаться потеря сознания, бред, галлюцинации. Однако эти явления могут протекать и при умеренном повышении температуры и связаны они прежде всего с интоксикацией.
Наблюдается активация гипоталамо-гипофизарно-надпочеч-никовой системы, с увеличением продукции глюкокортикои-дов, минералокортикоидов и адреналина. Развиваются явления, характерные для общего адаптационного синдрома, с соответствующими изменениями резистентности организма. Увеличивается синтез тироксина в щитовидной железе. Тироксин и адреналин усиливают гликогенолиз, что приводит к гипергликемии и увеличению секреции инсулина.
Повышение температуры на 1°С сопровождается учащением пульса на 8-10 ударов в минуту. Ударный и минутный объемы увеличиваются. Это связано с возбуждением симпатических нервов (I и II стадии) и действием горячей крови непосредственно на водитель ритма. Во II стадию и особенно в I кровоток в кожных сосудах уменьшен, а во внутренних органах увеличен. В I стадию артериальное давление повышается, а в Hi может снижаться, особенно при критическом снижении температуры, вплоть до развития коллапса, чему способствует действие токсичных агентов непосредственно на капиллярную стенку. Иногда, при тяжелой интоксикации, тахикардия не возникает, а имеет место брадикардия. В этом случае ее развитие связано с интоксикацией.
В первую стадию дыхание может несколько урежаться и
углубляться. На высоте лихорадки и в III стадию характерно частое поверхностное дыхание. Это связано с непосредственным возбуждением дыхательного центра горячей кровью.
Введение высокоочищенных пирогенов не оказывает существенного влияния на работу этой системы. При инфекционных заболеваниях наблюдается снижение аппетита, секреции слюны, желудочного сока и его кислотности. По-видимому, эти явления в первую очередь связаны с интоксикацией и особенностями действия патогенного агента. Например, при гриппе эти нарушения значительно менее выражены, чем при дифтерии и кори.
Введение высокоочищенных пирогенов существенного влияния на этот вид обмена не оказывает. При инфекционных заболеваниях, сопровождающихся лихорад й, преобладают ката-болические процессы. Появляется отрицательный азотистый баланс. В моче увеличивается содержание креатина и мочевины. Появление этих симптомов в первую очередь связано с голоданием, интоксикацией, катаболизмом мышечных белков.
В первую стадию лихорадки диурез несколько повышается пропорционально увеличению артериального давления и усилению почечного кровотока. Однако, активация симпзтико-зд-реналовой системы и выделение минералокортикоидов в I и во II стадии приводит к задержке хлористого натрия и через выделение вазопрессина к уменьшению диуреза. В III стадию диурез увеличивается, увеличивается потеря жидкости с потом.
источник

Существует второй вариант увеличения температуры тела — это перегревание. Гипертермия возникает в результате нарушения механизмов терморегуляции и преобладании теплопродукции над теплоотдачей ввиду ее недостаточности, в результате чего происходит повышение температуры тела. Причины перегревания могут быть как внешними (в результате усиления образования тепла под воздействием факторов физической или химической природы), так и внутренними (при нарушениях в гипоталамусе и проблемах, связанных с митохондриями клеток). Формирование гипертермии происходит без участия иммунной системы и не может протекать длительно, так как в дальнейшем возникают необратимые изменения в виде денатурации белков и нарушении гомеостаза, в результате чего происходит развитие гемолиза, геморрагического синдрома, гибель нейронов (при повышении температуры тела до 42оС). Летальный исход наступает при перегревании до 43оС.
Синдром лихорадки может достаточно долго иметь место, не причиняя существенного вреда организму, изменения гомеостаза носят обратимый характер, так как процессы его развития основаны на том, что возникает временное нарушение механизмов терморегуляции и восстановление их на более высоком уровне.
Лихорадка – это процесс, носящий неспецифический характер и имеющий общий патогенез при любой патологии. Причины лихорадки (или пусковые факторы) – это пирогены, которые бывают как внешними (компоненты микроорганизмов), так и внутренними (вещества самого организма).
Принцип данного процесса заключается в том, что точка температурного равновесия временно переходит на более высокий уровень, механизмы терморегуляции при этом остаются неизменными.
Терморегуляция необходима для того, чтобы температура ядра тела, которое составляют головной мозг, органы грудной, брюшной полостей и таза, постоянно поддерживалась на одном уровне. Это обеспечивается равновесием между скоростью образования тепла и скоростью его отдачи. Теплопродукция зависит от работы мышц и от обмена веществ, протекающего в органах. Теплоотдача происходит в результате потерь тепла путем конвекции, кондукции и теплоотдачи (испарительной и радиационной). Центры терморегуляции находятся в гипоталамусе. Передняя его часть контролирует теплоотдачу, центры в задней части отвечают за теплопродукцию. Управление теплопродукцией происходит через влияние на термогенез, который бывает сократительным (мышечная дрожь и активность) и несократительным (усиление обмена веществ путем активации функции щитовидной железы и деятельности симпатической нервной системы).
Установочная точка температурного баланса — это температура гипоталамуса (37оС), при этом процессы образования и отдачи тепла находятся в равновесии. Данный показатель может изменять свой уровень при воздействии на гипоталамус цитокинов и других веществ, которые проникают через участок, где проницаемость гематоэнцефалического барьера повышена (в переднем гипоталамусе, в центре скоплений нейронов, производящих сигналы сравнения для температурных сенсоров).
У взрослых повышение температуры происходит в основном путем снижения теплоотдачи.
У маленьких детей основную роль в формировании играет недрожательный термогенез и усиление метаболизма (под влияние гормонов надпочечников) в буром жире, расположенном в комочках Биша щек , между лопатками, по ходу аорты и крупных сосудов, в медиастинуме, вдоль позвоночного столба, в полости живота. К концу первого месяца жизни его запасы практически расходуются. Так как ребенок при лихорадке тратит калорий значительно больше, чем взрослый, то дети быстро и часто худеют. Происходящий при этом распад жиров усиливает вероятность кетоацидоза и способствует утяжелению клинической картины лихорадки.
Причиной увеличения температуры тела ребенка являются, как правило, какие-либо инфекционные заболевания, которые активируют иммунитет и неспецифическую защиту организма. Инфекционный фактор активирует клетки, отвечающие за фагоцитоз. При этом фагоциты активно продуцируют интерлейкин-1,который является пирогеном и обладает множеством эффектов: усиливает образование простагландинов, С — реактивного белка, повышает активность фагоцитоза, увеличивает продукцию Т-хелперов, образование и дифференцировку В-лимфоцитов, стимулирует секрецию иммуноглобулинов. Таким образом, лихорадка при инфекционном заболевании носит защитный характер, возникающий в результате активации врожденного иммунитета.
В развитии лихорадочного процесса выделяют следующие периоды:
- Первая стадия — длится около 4 часов при нормальном течении процесса;
- Стадия стойкой температуры говорит о том, что изменена установочная точка. При этом механизмы терморегуляции протекают нормально, продукция тепла и его отдача равноценны, больной не ощущает ни жары, ни холода, сосуды кожи расширились, ее температура повысилась, прошел озноб. Данная фаза может длиться до нескольких недель.
- Стадия снижения температуры возникает при истощении пирогенов и прекращении их образования в результате воздействия антипиретических веществ (естественных или искусственных). На этой фазе происходит резкое усиление отдачи тепла в результате снижения установочной точки путем стимуляции потоотделения, перспирации и диуреза. Снижение температуры может происходить двумя путями: постепенным (на протяжении нескольких дней) и быстрым (в течение одного – двух часов). При этом второй вариант падения опасен развитием коллапса.
В настоящее время достоверно установлено то, что гипертермия способствует устранению возбудителя и препятствует его распространению путем активации неспецифического иммунитета. Но эта же лихорадка может стать причиной развития патологических процессов в результате того, что истощаются компенсаторные силы организма. Значение при этом имеют возраст ребенка, его особенности и общее состояние.
Особенно опасным может стать гипертермический синдром, который имеет место при патологическом течении лихорадки. Характеризуется тем, что при увеличении температуры происходят выраженные изменения в микроциркуляторном русле, нарушения метаболизма и недостаточность всех органов и систем.
У детей гипертермия опасна в случаях:
- Если есть тяжелое заболевание легких и сердечно-сосудистой системы, тяжесть которого может увеличиться при лихорадке;
- Если температура высока (более 41С);
- Если дети до 5-ти лет имеют риск развития фебрильных судорог;
- Если ребенку еще не исполнилось двух месяцев жизни;
Наиболее оптимальными средствами при гипертермии считают те, которые способны снижать отрицательные симптомы лихорадки, не сильно угнетая физиологические процессы в организме. Также учитывая, что большинством пациентов являются дети, важным критерием выбора являются безопасность лекарственного препарата и его доказанная эффективность. Поэтому в настоящее время из всего перечня жаропонижающих средств ВОЗ рекомендуют к использованию у детей только парацетамол и ибупрофен.
Основными эффектами парацетамола являются: жаропонижающий, обезболивающий и невыраженный противовоспалительный. Механизм его действия основан на угнетении образования простагландинов и блокаде циклооксигеназы. Причем эффект реализуется, в основном, в ЦНС и периферическое действие слабо выражено. Метаболизм препарата имеет особенности, которые зависят от возраста и обусловлены степенью зрелости фермента цитохром Р-450. Лекарство эффективно в дозировке 50 мг на кг массы ребенка, при превышении данной дозы возможно токсическое действие на печень. Также при недостаточности ферментной системы препарат может вызывать гемолиз и гемолитическую анемию.
Ибупрофен обладает более выраженным действием (как центральным, так и периферическим), что объясняет его сильные жаропонижающий, противовоспалительный и обезболивающий эффекты. Клиническими исследованиями было установлено, что эффект снижения температуры гораздо выше у ибупрофена в дозе 7 мг/ кг, нежели чем у парацетамола с дозировкой 10 мг на кг массы тела ребенка. Данные подтверждались более значительным падением температуры тела через четыре часа после приема у большинства детей.
Значительный противовоспалительный эффект ибупрофена объясняется тем, что он вызывает блокаду циклооксигеназы не только в центральной нервной системе, но и в воспалительном очаге (выраженное периферическое действие). 
Обезболивающий эффект ибупрофена также носит двойной характер: как центральный, так и периферический. Болеутоляющее действие является дозозависимым, выраженно сильнее, чем у парацетамола и проявляет себя уже при применении препарата в дозировке 5 мг на кг массы тела ребенка. Интенсивность боли снижается в течение часа после приема лекарственного средства, максимальный эффект наступает через два часа. Аналгезирующее действие сохраняется на протяжении восьми часов, что позволяет использовать лекарственное средство при болях в горле умеренной и слабой интенсивности, боли при воспалении миндалин, среднего уха, выраженной зубной боли, а также для нивелирования нежелательных последствий и реакций, возникающих после прививок.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Диагностический поиск причины лихорадки является наиболее значимым в работе педиатра, он требует профессионального мастерства и индивидуального подхода в каждом конкретном случае. Гипертермия может быть проявлением многих заболеваний и патологических состояний – от нарушения терморегуляции в результате инфекционных, соматических, гематологических заболеваний до психических и вегетативных расстройств. В большинстве случаев педиатр самостоятельно должен разобраться в причине лихорадки и поставить правильный диагноз. В этих случаях врачу помогают знания механизмов нарушения терморегуляции при гипертермии, основных вариантов течения лихорадки, клинической симптоматики заболеваний, манифестирующих с повышения температуры и протекающих на ее фоне.
Известно, что в процессе эволюции выработалась и генетически закрепилась типовая терморегуляторная защитно–приспособительная реакция в ответ на воздействие различных патогенных раздражителей. Эта реакция проявляется перестройкой температурного гомеостаза, направленной на повышение температуры тела для повышения естественной реактивности организма. Повышение температуры тела в ответ на воздействие различных патогенных раздражителей (пирогенов) принято обозначать лихорадкой.
Усиление естественной реактивности организма, наблюдаемое при лихорадке, включает повышение активности фагоцитоза, увеличение синтеза интерферона, ускорение трансформации лимфоцитов, стимуляцию антителогенеза, ингибирование вирусов и бактерий.
Лихорадка принципиально отличается от нормальной реакции на чрезмерную выработку или потерю тепла организмом. Это связано с тем, что при повышении температуры тела (мышечная работа, перегревание и др.) сохраняется установка центра терморегуляции на нормализацию температуры. В то время как при лихорадке терморегуляция целенаправленно «перестраивает» процессы теплопродукции и теплоотдачи на изменение температурного гомеостаза в сторону повышения температуры тела. Механизм развития лихорадки представлен на рисунке 1.
На основании имеющихся в настоящий момент данных неправильно говорить, что имеет место синтез одного вещества, вызывающего лихорадку, правильнее предполагать наличие каскада иммуноопосредованных реакций, в результате которых образуются субстанции, стимулирующие гипоталамус. Активированные макрофаги секретируют более 100 биологически активных веществ, среди которых основным медиатором лихорадки является провоспалительный цитокин – интерлейкин–1 [1]. Проникая через гематоэнцефалический барьер в условиях нарушенного иммунного гомеостаза, интерлейкин–1 воздействует на рецепторы центра терморегуляции, что в итоге приводит к перестройке терморегуляции и развитию лихорадки [1–3].
Поскольку лихорадка является неспецифической защитно–приспособительной реакцией организма, то причины, ее вызывающие, могут быть весьма разнообразными. Выделяют инфекционную и неинфекционную лихорадку. Любые инфекции, а также вакцины могут быть причиной лихорадки за счет поступления либо образования в организме пирогенов.
Экзогенными пирогенами являются: эндотоксин грамотрицательных бактерий, эндотоксины дифтерийной палочки и стрептококков, белковые вещества дизентерийной и паратифозной палочек. В то же время вирусы, риккетсии, спирохеты не обладают собственными эндотоксинами, а вызывают лихорадку, стимулируя синтез эндогенных пирогенов клетками самого макроорганизма.
Лихорадка неинфекционной природы с этиологических позиций более многообразна и может быть обусловлена одним из следующих причинных факторов:
• иммунный (диффузные болезни соединительной ткани, васкулиты, аллергические болезни);
• центральный (повреждение различных отделов ЦНС – кровоизлияние, опухоль, травма, отек мозга, дефекты развития);
• психогенный (функциональные нарушения высшей нервной деятельности (невроз, психические расстройства, эмоциональное напряжение));
• рефлекторный (болевой синдром при мочекаменной, желчнокаменной болезни, раздражении брюшины и др.);
• эндокринный (гипертиреоз, феохромоцитома);
• резорбционный (ушиб, сдавление, разрез, ожог, некроз, асептическое воспаление, гемолиз способствуют образованию эндогенных пирогенов белковой природы – нуклеиновых кислот);
• медикаментозный (энтеральное или парентеральное введение ксантиновых препаратов, гиперосмолярных растворов, антибиотиков, дифенина, сульфаниламидов);
• наследственный (семейная средиземноморская лихорадка – периодическая болезнь);
• лимфопролиферативный процесс (лимфогранулематоз, неходжкинские лимфомы);
• гранулематозное заболевание (саркоидоз и др.);
• метаболические заболевания (гиперлипидемия I типа, болезнь Фабри и др.).
Каждый из указанных причинных факторов лихорадки, несмотря на общие механизмы нарушения терморегуляции, имеет специфические особенности патогенеза и клинической картины [4]. Температурная реакция неинфекционного происхождения связана с центральным и периферическим действием эндогенных пирогенов, гормонов и медиаторов, при этом основным звеном патогенеза лихорадки является снижение теплоотдачи без усиления теплопродукции.
Лихорадку принято оценивать по степени повышения температуры тела, длительности лихорадочного периода и характеру температурной кривой.
В зависимости от степени повышения температуры лихорадка может быть: субфебрильная (37,20°–38,00°С); низкая фебрильная (38,10°–39,00°С); высокая фебрильная (39,10°–40,10°С); чрезмерная (гипертермическая) – свыше 41,10°С.
В зависимости от продолжительности лихорадочного периода выделяют лихорадку эфемерную (от нескольких часов до 1–3 дней); острую (до 15 дней); подострую (до 45 дней); хроническую (более 45 дней).
Следует отметить, что в настоящее время в практической работе классические температурные кривые, позволяющие выявить характер лихорадки (постоянная, послабляющая, перемежающаяся, истощающая, неправильная), приходится видеть редко из–за широкого применения антибактериальных и жаропонижающих препаратов в дебюте заболевания.
Особое внимание следует обращать на клинические эквиваленты соответствия/несоответствия процессов теплоотдачи и теплопродукции, т.к. в зависимости от индивидуальных особенностей и фоновых состояний лихорадка, даже при одинаковом уровне гипертермии, у детей может протекать по–разному.
Выделяют «розовый» и «бледный» варианты лихорадки. Если при повышении температуры тела теплоотдача соответствует теплопродукции, то это свидетельствует об адекватном течении лихорадки. Клинически это проявляется «розовой» лихорадкой. При этом наблюдается нормальное поведение и удовлетворительное самочувствие ребенка, кожные покровы розовые или умеренно гиперемированные, влажные и теплые на ощупь. Это прогностически благоприятный вариант лихорадки. Отсутствие потливости у ребенка с лихорадкой и розовыми кожными покровами должно насторожить в плане подозрения на выраженное обезвоживание (рвота, диарея, тахипноэ).
При «бледном» варианте теплоотдача не соответствует теплопродукции из–за существенного нарушения периферического кровообращения. При этом клинически отмечаются нарушение состояния и самочувствия ребенка, озноб, бледность, мраморность, сухость кожных покровов, акроцианоз, холодные стопы и ладони, тахикардия. Эти клинические проявления свидетельствуют о прогностически неблагоприятном течении лихорадки.
Одним из клинических вариантов неблагоприятного течения лихорадки является гипертермический синдром. Это патологический вариант лихорадки, при котором отмечается неадекватная перестройка терморегуляции с резким увеличением теплопродукции и резким снижением теплоотдачи. Клинически – это быстрое повышение температуры тела, нарушение микроциркуляции, метаболические расстройства и прогрессивно нарастающая дисфункция жизненно важных органов и систем, а также отсутствие эффекта от жаропонижающих препаратов. Следует помнить, что в основе выделения гипертермического синдрома в отдельный вариант температурной реакции лежит не степень повышения температуры тела до конкретных цифр, а тяжесть состояния, что в конечном итоге и определяет прогноз заболевания.
У детей раннего возраста развитие гипертермического синдрома в подавляющем большинстве случаев обусловлено инфекционным воспалением с развитием токсикоза [5,6]. Гипертермический синдром и «бледная» лихорадка в отличие от «благоприятной», «розовой» являются прямым указанием на необходимость оказания комплексной неотложной помощи.
Таким образом, при одинаковом уровне гипертермии могут наблюдаться различные варианты течения лихорадки, развитие которых находится в прямой зависимости от индивидуальных, возрастных, преморбидных особенностей и сопутствующих заболеваний ребенка.
Лихорадка может явиться причиной развития тяжелых патологических состояний. Возможные осложнения при лихорадочных состояниях приведены в таблице 1.
Известно, что повышение температуры тела – неспецифический симптом, возникающий при многочисленных заболеваниях и патологических состояниях.
При проведении дифференциальной диагностики следует обращать внимание на клиническую картину лихорадки, что позволит сузить круг возможных причин повышения температуры. Это касается наличия озноба, потливости, интоксикационного синдрома, лимфаденопатии. Так, озноб и выраженная потливость характерны в первую очередь для бактериальной инфекции, но могут наблюдаться и при лимфопролиферативном процессе (лимфогранулематозе). Интоксикация при инфекционной патологии выражается резкой слабостью, отсутствием или значительным снижением аппетита, тошнотой, рвотой, сухостью слизистых, олигурией. Лихорадка вирусной природы нередко сопровождается лимфаденопатией, при этом лимфатические узлы мягкие, ограничены от окружающих тканей, симметричны, слегка болезненны.
Важными элементами дифференциальной диагностики являются:
• патогномоничные клинические симптомы и симптомокомплексы, позволяющие диагностировать заболевание;
• результаты параклинических исследований.
К обязательным методам первичного обследования больного с лихорадкой относят: термометрию в 3–5 точках (в подмышечных, паховых областях, в прямой кишке); биохимический анализ крови (СРБ, фибриноген, белковые фракции, холестерин, активность печеночных ферментов и др.); общий анализ мочи. Дополнительные исследования у ребенка с лихорадкой проводятся в зависимости от жалоб и выявленных в процессе динамического наблюдения симптомов.
Клиническая картина заболевания в сочетании с указанными лабораторными показателями позволяет дифференцировать «воспалительную» и «невоспалительную» лихорадку. К признакам «воспалительной» лихорадки относятся:
• связь дебюта заболевания с инфекцией (катаральные явления со стороны верхних дыхательных путей, наличие симптомов инфекционного заболевания, отягощенный эпиданамнез);
• воспалительные изменения со стороны крови (лейкоцитоз, ускорение СОЭ, повышение уровня фибриногена, С–реактивного белка, диспротеинемия);
• наличие симптомов интоксикации;
• нарушение самочувствия;
• тахикардия и тахипноэ;
• купирование лихорадки при применении жаропонижающих средств;
• положительный эффект при назначении антибактериальных средств.
Лихорадка при иммунопатологических процессах упорная и имеет ряд особенностей, наиболее выраженных при аллергосептическом варианте ювенильного ревматоидного артрита:
• по характеру – интермиттирующая, по степени выраженности – фебрильная с одним–двумя суточными пиками;
• повышение температуры сопровождается кожными высыпаниями;
• появление лихорадки наблюдается задолго до развития суставного синдрома, лимфоаденопатии и других проявлений заболевания;
• при назначении антибактериальной терапии лихорадка не снижается;
• жаропонижающие средства дают слабый и кратковременный эффект;
• назначение глюкокортикостероидных препаратов приводит к нормализации температуры в течение 24–36 ч;
• в клиническом анализе крови: лейкоцитоз с нейтрофильным сдвигом, ускорение СОЭ до 40–60 мм/ч; СРБ – резко увеличен.
Для «невоспалительной» температурной реакции характерны: хорошая переносимость лихорадки; наличие связи с психоэмоциональными влияниями; отсутствие озноба, возможно чувство жара; нормализация температуры ночью; отсутствие адекватного учащения пульса при повышении температуры; спонтанное снижение температуры; отсутствие эффекта от жаропонижающих препаратов; выявление асимметрии при температурном картировании (измерение температуры в 5 точках).
Вегетативные нарушения, сопровождающиеся повышением температуры, наиболее часто встречаются у детей дошкольного и школьного возраста, особенно в пубертатный период. Отмечено, что периоды повышения температуры имеют сезонный характер (чаще – осень, зима) и могут сохраняться в течение нескольких недель.
Следует подчеркнуть, что лихорадка расценивается как следствие нейровегетативной дизрегуляции только в том случае, когда ребенок обследован и исключены другие возможные причины гипертермии [8]. При этом проводится комплексное лечение вегетативной дистонии, а жаропонижающие лекарственные средства не назначаются.
При лихорадке, обусловленной эндокринной патологией, сопровождающейся повышенным образованием гормонов (тироксина, катехоламинов), лекарственной аллергией, также не требуется применения антипиретиков. Температура при этом обычно нормализуется на фоне лечения основного заболевания либо при отмене аллергизирующего препарата.
Лихорадка у новорожденных и детей первых 3 мес. требует пристального медицинского наблюдения. Так, если лихорадка возникает у новорожденного ребенка в течение первой недели жизни, необходимо исключить возможность обезвоживания в результате чрезмерной потери массы тела, что чаще встречается у детей, родившихся с крупной массой. В этих случаях показано проведение регидратации. У новорожденных и детей первых месяцев жизни возможно повышение температуры в связи с перегреванием и чрезмерным возбуждением. Подобные ситуации чаще возникают у недоношенных и детей, родившихся с признаками морфофункциональной незрелости. При этом воздушная ванна способствует быстрой нормализации температуры тела. При сохраняющейся лихорадке у детей до 3 мес. жизни показана госпитализация для исключения патологии и возможности развития осложнений лихорадочного состояния.
Дифференциальная диагностика лихорадки приводит, как правило, к выяснению ее причины и установлению диагноза. В отдельных случаях причина лихорадки остается неясной, и тогда гипертермия интерпретируется как лихорадка неясного генеза (ЛНГ). О ЛНГ говорят при продолжительности лихорадки более 2–3 нед., повышении температуры выше 38,00°–38,30°С и если диагноз не установлен в течение недели интенсивного обследования [1,7,9]. Однако даже в случае неясной лихорадки в последующем диагностируются не необычные патологические процессы, а хорошо известные врачам заболевания, протекающие нетипично и проявляющиеся в дебюте преимущественно лихорадочным синдромом [18]. По литературным данным, в 90% случаев причинами ЛНГ являются серьезные инфекции, диффузные болезни соединительной ткани, онкологические заболевания [7].
При выяснении причины ЛНГ педиатру следует:
1. Исключить наличие и обострение очагов хронической инфекции в носоглотке (синуситы, тонзиллит, аденоидит).
2. Уточнить данные туберкулезного анамнеза, ибо следует помнить, что одной из наиболее частых причин ЛНГ является туберкулез. Длительное течение лихорадки может указывать на появление внелегочных очагов заболевания. При этом наиболее частой внелегочной локализацией инфекции являются почки и костная ткань.
3. Необходимо помнить о возможности развития эндокардита у детей с врожденными пороками сердца.
4. Следует исключить дебют одного из вариантов системных васкулитов (болезнь Кавасаки, узелковый полиартериит), т.к. последние составляют около 10% всех случаев ЛНГ [7].
5. Важно знать, что лихорадка может быть одним из проявлений аллергической реакции на различные лекарственные препараты, в т.ч. и антибактериальные.
6. Среди злокачественных новообразований лимфомы наиболее часто сопровождаются лихорадкой.
Наряду с клиническими и традиционными параклиническими данными требуются дополнительные исследования для выявления возможной причины ЛНГ.
В таблице 2 представлены информативные методы исследования, которые в совокупности с клинической симптоматикой позволят врачу грамотно и целенаправленно провести диагностический поиск и выявить причину лихорадки, ранее расцененной как ЛНГ. При составлении таблицы использованы многолетние клинические наблюдения и опыт сотрудников кафедры педиатрии РМАПО, литературные данные, а также Номенклатура работ и услуг в здравоохранении РФ [1,7,9,10].
В педиатрической практике повышение температуры – одна из основных причин бесконтрольного применения различных лекарственных средств [4,11]. При этом нередко назначаются медикаменты, в том числе и жаропонижающие, без веских на то оснований. Очевидно, что при лихорадке целесообразно строго придерживаться определенного алгоритма действий.
Прежде всего, необходимо определить, нуждается ли ребенок с лихорадкой в оказании неотложной помощи, выяснить, является ли для данного ребенка лихорадка фактором риска развития серьезных осложнений. В группу риска по развитию осложнений при лихорадке входят дети:
• до 2 мес. при температуре выше 38°С;
• до 2 лет при температуре выше 39°С;
• в любом возрасте при температуре выше 40°С;
• с фебрильными судорогами в анамнезе;
• с заболеваниями ЦНС;
• с хронической патологией органов кровообращения;
• с обструктивным синдромом;
• с наследственными метаболическими заболеваниями.
В зависимости от анализа клинико–анамнестических данных в каждом конкретном случае выбирается индивидуальная стратегия наблюдения и рациональная тактика терапевтических действий. Алгоритмы лечебных мероприятий в зависимости от наличия преморбидного фона и степени выраженности гипертермии приведены на рисунках 2 и 3.
Известно, что если у ребенка с неотягощенным преморбидным фоном температурная реакция имеет благоприятный характер («розовая» лихорадка), не превышает 39оС и не оказывает отрицательного влияния на состояние ребенка, то от назначения жаропонижающих средств следует воздержаться. В этих случаях показано обильное питье, могут быть использованы физические методы охлаждения.
В ситуациях, когда клинические и анамнестические данные свидетельствуют о необходимости проведения жаропонижающей терапии (дети из группы риска, «бледная» лихорадка, гипертермический синдром), следует руководствоваться официальными рекомендациями ВОЗ, Федеральным руководством, рекомендациями Союза педиатров России по стратегии применения антипиретиков у детей [7,12,13]. Среди всех жаропонижающих лекарственных средств только парацетамол и ибупрофен рекомендованы для использования в педиатрической практике, поскольку полностью отвечают критериям высокой терапевтической эффективности и безопасности.
Согласно рекомендациям ВОЗ, ацетилсалициловая кислота не должна использоваться как анальгетик–антипиретик у детей в возрасте до 12 лет из–за опасности серьезного осложнения – развития синдрома Рея [13,16–18]. Применение метамизола как жаропонижающего и обезболивающего средства допустимо лишь при индивидуальной непереносимости препаратов выбора (парацетамола, ибупрофена) и необходимости парентерального применения антипиретика.
Механизм действия ибупрофена и парацетамола изучен и широко освещен в литературе [4,14,15]. В основе жаропонижающего эффекта препаратов лежит угнетение синтеза простагландинов за счет снижения активности циклооксигеназы (ЦОГ). Известно, что ЦОГ, ее изоферменты принимают непосредственное участие в синтезе простагландинов. Блокируя активность ЦОГ, уменьшая синтез провоспалительных простагландинов, лекарственные препараты оказывают антипиретическое, аналгезирующее и противовоспалительное действие.
Ибупрофен обладает двойным антипиретическим эффектом – центральным и периферическим. Центральное действие заключается в блокировании ЦОГ в ЦНС и, соответственно, угнетении центров боли и терморегуляции. Механизм периферического жаропонижающего действия ибупрофена обусловлен ингибицией образования простагландинов в различных тканях, что приводит к уменьшению фагоцитарной продукции цитокинов, в том числе и эндогенного пирогена – ИЛ–1, и к снижению активности воспаления с нормализацией температуры тела.
Жаропонижающий и обезболивающий эффекты парацетамола связаны с ингибированием активности ЦОГ в ЦНС без влияния на фермент, локализующийся в других тканях. Этим объясняется слабое противовоспалительное действие препарата. В то же время отсутствие блокирующего влияния на ЦОГ и синтез простагландинов в тканях обусловливает отсутствие отрицательного влияния препарата на слизистые желудочно–кишечного тракта и водно–солевой обмен [19].
При проведении жаропонижающей терапии парацетамол и ибупрофен могут применяться в виде монотерапии с 3–х мес. жизни, а их комбинация – с 3 лет. Исследования показали, что эффективность ибупрофена и парацетамола при совместном применении выше, чем каждого из них в отдельности, т.е. препараты в комбинации взаимоусиливают свое действие. Потенцирующий эффект препаратов был подтвержден в клинических исследованиях. Отмечено, что снижение температуры на фоне комбинированного применения парацетамола и ибупрофена достигается при меньших дозах, чем от этих препаратов, примененных по отдельности [19–22].
Противопоказаниями к назначению парацетамола являются заболевания печени, почек и органов кроветворения, а также дефицит фермента глюкозо–6–фосфат–дегидрогеназы, противопоказания к назначению ибупрофена – эрозивно–язвенные поражения ЖКТ в период обострения и патология зрительного нерва.
Следует отметить, что одновременное назначение 2–х жаропонижающих средств значительно снижает комплаентность пациентов и их родителей к лечению. Нередко бывает затруднительной и точность дозирования рекомендуемых препаратов. Более того, возможность нерациональных комбинаций увеличивает риск побочных реакций. В этом отношении фиксированная комбинация антипиретиков предпочтительнее.
Единственной фиксированной низкодозовой комбинацией двух жаропонижающих средств, зарегистрированной в России для применения в педиатрической практике, является лекарственный препарат Ибуклин. В состав Ибуклина входят ибупрофен и парацетамол. Препарат имеет существенные преимущества по сравнению с каждой из его составляющих, ибо в указанной комбинации сочетаются безопасность с быстрым началом действия препарата и длительностью жаропонижающего эффекта [19].
Диспергидрированная таблетка детской лекарственной формы (Ибуклин Юниор) содержит 125 мг парацетамола и 100 мг ибупрофена. Таблетка растворяется в 5 мл воды для получения суспензии с помощью прилагающейся ложечки. Разовая доза – 1 таблетка. Суточная доза зависит от возраста и веса ребенка:
• 3–6 лет (15–20 кг) – 3 таблетки в сут.;
• 6–12 лет (20–40 кг) – 5–6 таблеток в сут. с интервалом 4 ч;
• дети старше 12 лет – 1 «взрослая» таблетка 3 раза в сут. Следует помнить, что в качестве жаропонижающего средства Ибуклин не следует принимать пациентам любого возраста более 3 дней.
Следует помнить, что возможные причины лихорадки чрезвычайно многообразны, поэтому только тщательный сбор анамнеза, анализ клинических данных в сочетании с углубленным целенаправленным обследованием позволят лечащему врачу выявить конкретную причину лихорадки, диагностировать заболевание и назначить соответствующую терапию.
источник


