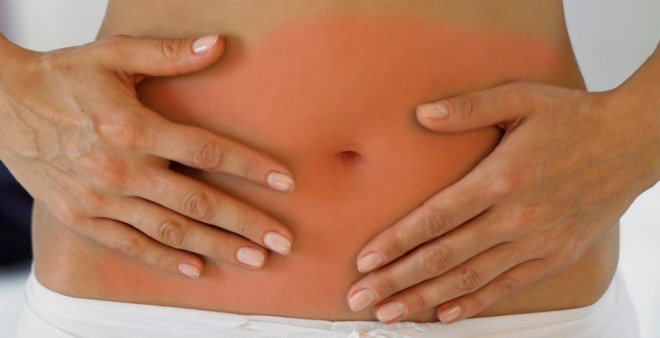
При наличии лихорадки и боли в животе, конечно, следует подозревать острое воспаление в брюшной полости. Необходима тщательная ревизия всего живота. Чувствительность в правом подреберье, возможно, прощупываемая болезненная печень вызывают подозрение на холецистит, холангит, даже на абсцесс печени. С этой точки зрения весьма важно исследование дуоденального сока, по возможности свежего.
45-летняя больная попала в клинику из-за лихорадочного состояния. Температура между 38 и 39°С, лейкоцитоз не обнаружен, общее состояние удовлетворительное. Обследование не дало результатов. Понизить температуру не удавалось ни пенициллином, ни ауреомицином, ни хлоромицетином. Брюшных жалоб у больной вообще не было. В конце концов в результате приема большой дозы пирамидона температура снизилась и больше не поднималась. Больная была выписана.
Но примерно через два месяца она опять поступила в клинику. Вновь отмечалась лихорадка, но теперь уже с частыми приступами рвоты. Правая половина живота несколько резистентнее. Анализ дуоденального сока не выявил патологии. При холецистографии желчный пузырь не заполняется (исследования проводились и с билиграфином). При повторном исследовании свежего дуоденального сока как во фракции А, так и во фракции В желчи обнаружены большие количества лейкоцитов. Печень стала прощупываться, но не болезненна, в правой части диафрагмы никаких отклонений. Между тем лихорадка приняла септический характер, а лейкоцитоз не обнаруживался. Рвота не прекращалась, к ней присоединилась икота. Антибиотики не оказывали никакого воздействия.
Несмотря на то, что ни мышечной защиты, ни чувствительности живота при надавливании не отмечалось, принимая во внимание длительное лихорадочное состояние, незаполняемость желчного пузыря контрастом, а также содержание лейкоцитов в дуоденальном соке и в желчи из пузыря, наличие рвоты, икоты и прощупываемой печени, сочли показанной лапаротомию на предмет гнойного холецистита или печеночного абсцесса. Хирург обнаружил гнойный холецистит и перихолецистит, причинивший локальный перитонит. Гистологический анализ после удаления желчного пузыря показал наличие туберкулезного холецистита. При соответствующем противотуберкулезном лечении больная выздоровела.
Чувствительность в области почек при постукивании вызывает подозрение на пара- или перинефрит. Необходимо выяснить, не было ли у больного нагноений, фурункулов, которые часто предшествуют возникновению околопочечного абсцесса. Причиной длительной лихорадки могут явиться хронический пиелит, пиелонефрит, воспаления. Сморщенная, некротизированная почка может поддерживать лихорадку, даже если не причиняет болей и не выделяет мочи. В таких случаях и анализ мочи может быть без патологии. При длительной лихорадке нераспознанной природы никогда нельзя пренебрегать урологическим исследованием. Прежде всего возникает подозрение на опухоль почки, на гипернефрому, туберкулез почки и другие гнойные заболевания почек или почечных лоханок. Полностью закупоренная почка может поддерживать лихорадку и при отсутствии любых иных причин.
Периаппендикулярный абсцесс обычно сопровождается болями, при надавливании он всегда болезненный. Периаппендикулярный инфильтрат хорошо пальпируется, если под поясницу больного подложить подушку. Из кишечных заболеваний причиной длительной лихорадки прежде всего могут быть опухоли кишок, но могут причинить лихорадку и ретенционные воспаления (дивертикулиты при наличии дивертикулов кишки).
Важно проведение ирригоскопии, ректоскопии, но все это не исключает необходимости пальцевого исследования прямой кишки.
Большую помощь в обнаружении причины лихорадки у женщин может оказать и гинеколог. При гинекологическом обследовании можно выявить не только опухоль или некротизирующуюся миому, но и различные воспалительные заболевания. Очень важно не ограничиваться однократным исследованием. Если есть подозрение на гинекологическое заболевание, нужно попросить гинеколога еще раз тщательно обследовать больную.
Причина септической лихорадки у 73-летней больной не была выявлена и после нескольких ее пребываний в стационарах. Измученная бесконечными тщательными обследованиями (несколько раз ей проводили пиелографию), больная поступила в клинику. Скорость оседания эритроцитов (СОЭ) — 76мм в час, малокровие, лейкоцитоз. Лихорадка беспорядочного типа, иногда интермиттирует, временами озноб. Кахексии нет. Бактериологические исследования дали отрицательный результат. Были проведены исследования с целью обнаружения скрытой опухоли. Больную осмотрел гинеколог, но отклонений не выявил. Больная получила ахромицин, после первого дня приема которого температура у нее снизилась, лихорадка прекратилась. В последние дни перед смертью в нижней части живота справа удалось пальпировать опухоль. — На вскрытии: карцинома правого яичника.
Если лихорадочное состояние сопровождает понос в результате установленного кишечного заболевания, поставить диагноз легче. При этом, конечно, прежде всего подозревается дизентерия.
Слабо выраженная бациллярная дизентерия ничем не отличается от неспецифических форм энтероколитов.
Такая дизентерия сопровождается умеренной лихорадкой, водянистыми поносами, почти без общих симптомов, в основном имеет место состояние, характерное для потерь жидкости. В таких случаях диагностировать дизентерию можно только на основании бактериологического исследования, которое правильнее всего провести с калом, взятым из прямой кишки, или со свежим калом тотчас же после дефекации. Кал в таких случаях может содержать кровь, а при дизентерии Флекснера, Стронга, Шиги-Крузе, Зонне он содержит кровь всегда.
Эти формы дизентерии более тяжелые, всегда сопровождаются лихорадочным состоянием, кровянистым, гнойным, слизистым поносом, стул после мучительных тенезмов бывает по 10 — 30 раз в день. Живот диффузно чувствителен при надавливании. Но при некоторых формах дизентерии лихорадка не является доминирующим симптомом, ее вообще может не быть. Если понос тяжелый, то он может привести к эксикозу, падению кровяного давления, а если продолжается долгое время, то и к гипопротеинемии. При тяжелой дизентерии наблюдается менингизм. Осложнения: воспаление суставов, иридоциклит, конъюнктивит, уретрит (синдром Рейтера), полиневрит.
Амебная дизентерия не сопровождается высокой температурой, это скорее хроническое заболевание. Возбудитель может быть выявлен только в свежем кале.
Холера — заболевание, сопровождающееся более тяжелыми поносами, чем дизентерия, крови в стуле нет, но опорожняются жидкие каловые массы, причем очень часто и в больших количествах, в результате чего очень скоро появляются симптомы развивающегося эксикоза.
Иногда холера (в слабой форме) напоминает тяжелые летние энтериты (часть которых на деле является дизентерией, другая — паратифом, а третья представлена различными сальмонеллезными энтеритами). Если эти заболевания сопровождаются тяжелыми поносами.
Острым возникновением поноса может сопровождаться и трихиноз. Доминирующим его симптомом является значительная эозинофилия, позднее мышечные боли, отек век. Основой диагноза служит результат биопсии мышцы.
При тяжелом токсическом поносе с лихорадкой, возникающем после лечения антибиотиками, всегда следует подозревать стафилококковый энтерит. Встречается он в основном после дачи тетрациклинов. Болезнь характеризуется тяжелыми водянистыми поносами и коллапсом, она обычно возникает у пожилых людей, организм которых ослаблен основным заболеванием, по поводу которого они и получают тетрациклин.
Тяжелым энтеритом является и псевдомембранозный энтероколит, который возникает после лечения антибиотиками, в результате шока, операционной травмы. Часто наблюдается смертельный исход заболевания. В части случаев речь идет об ишемической болезни кишечника.
Террамицин, применявшийся по поводу кожной инфекции у больного с язвенным колитом, поначалу вызвал лихорадочное состояние, характерное для язвенного колита со всеми его симптомами, позже развился смертельный стафилококковый энтерит, принявший форму стафилококкового сепсиса. Не помогли ни антибиотики, ни наложение илеостомы.
Не совсем выяснена этиология и патогенез заболевания, точно не отличимого от псевдомембранозного энтероколита и часто считавшегося тождественным ему: это некротизирующий энтерит. Это тяжелое кишечное заболевание, с лихорадкой и симптомами кровотечения или перфорации. Отдельные случаи его наблюдаются обычно после тяжелых операций или у больных, находящихся в крайне тяжелом, часто предсмертном состоянии.
Острый лихорадочный период язвенного колита распознается прежде всего на основании язв, обнаруживаемых при ирригоскопии в прямой кишке. При лихорадочных формах часто отмечается токсическое расширение толстой кишки (токсический мегаколон). Высокой температурой может сопровождаться и региональный илеит, болезнь Крона, которая также может иметь острое начало, напоминать приступ острого аппендицита, более того, она может сопровождаться перфорацией. Подобно язвенному колиту, эта болезнь может вызывать боли в суставах.
Неспецифическими жалобами на боли в животе, тошнотой, рвотой могут начинаться многие острые инфекционные заболевания. У детей при таких жалобах следует помнить и о возможности острых экзантематозных заболеваний. Рвотой могут начинаться болезни, сопровождающиеся менингеальными симптомами.
Жалобы, указывающие на заболевание желудочно-кишечного тракта, обычно отмечаются при начале острого гепатита: это рвота, тошнота, отсутствие аппетита, чувство давления в правом подреберье. Лихорадка при остром гепатите отмечается все реже, но спорадически встречаются больные, длительное лихорадочное, часто смертельное заболевание у которых оказывается гепатитом.
36-летняя женщина поступила в клинику из-за лихорадочного состояния, которое держится две недели. Определенных жалоб больная не имеет, но очень слаба, ежедневно температура у нее поднимается до 39 °С. Содержание билирубина в сыворотке — 2,3мг/100мл. Анализ мочи на уробилиноген и билирубин положителен. Функциональные пробы печени отрицательны. Все остальные исследования дали отрицательный результат. Спустя две недели слабая желтуха исчезает, но больную по-прежнему лихорадит, печень и селезенка пальпируемы, правое подреберье чувствительно при надавливании. Картина крови нормальна. На лихорадку не действуют никакие антибиотики. Проводится лапароскопия. В ходе ее видна набухшая красная печень. Гистологический анализ материала, взятого на биопсию, показывает тяжелый некротический вирусный гепатит. В результате лечения антибиотиками в комбинации со стероидами температура у больной нормализуется, а через два месяца при полном отсутствии каких-либо жалоб ее выписывают из клиники. Повторная биопсия свидетельствует о сильной регенерации в печени. Коллоидные пробы и пробы на лабильность слабо положительны.
В другом случае в клинику поступил в предсмертном состоянии больной с желтухой и лихорадкой. Клиническая картина напоминала тяжелый сепсис. Больной скончался и поступил на вскрытие без определенного диагноза. У него оказался тяжелый острый гепатит.
Такие случаи встречаются редко, но и о них нужно помнить. Небольшое повышение содержания билирубина в сыворотке, слабо положительные пробы печени или боль в правом подреберье при лихорадочном состоянии неизвестного происхождения (если заболевание желчного пузыря исключается) могут явиться основанием для лапароскопии и прицельной биопсии печени.
Обычно гепатиты тоже могут начинаться высокой температурой, однако в большинстве случаев с появлением желтухи температура понижается или нормализуется.
Лихорадочные холангиогепатиты, острые и рецидивирующие холангиты могут причинять и желудочно-кишечные жалобы.
Если иных причин лихорадки или субфебрильной температуры не определяется, следует подумать о синдроме слепой кишки, при котором могут отмечаться расстройства всасывания, малокровие.
источник
Измерение температуры при боли в животе:
• в прямой кишке (термометр вводится в специальной оболочке либо с помощью катетера для легочной артерии);
• во рту (менее надежный показатель);
• во впадинах под мышками (обычно не дает точной необходимой информации).
Считается, что нормальная температура тела не должна превышать 37,0°C. Температура выше этого показателя имеет значение для определения клиники заболевания, она должна привлечь внимание врача.
Причины могут быть самыми разными:
• элементарное вздутие;
• аппендицит;
• перитонит;
• гастрит;
• острый панкреатит;
• острый холецистит;
• рак желудка;
• гельминтоз;
• пищевое отравление;
• часто (особенно у школьников) боль в животе и температура возникают при неврозе (после ссоры с одноклассниками, волнения);
• угроза прерывания беременности (если боль сочетается с кровотечением).
В первую очередь должна насторожить острая боль. Довольно часто она сопровождается рвотой и высокой температурой. Это может говорить о приступе острого перитонита или панкреатита.
В этих случаях до приезда скорой лучше не принимать болеутоляющие препараты, чтобы при осмотре врач мог поставить правильный диагноз.
При гангренозном аппендиците до развития перфорации может быть лишь умеренное повышение температуры. Лихорадка не всегда говорит о том, что присоединилась бактериальная инфекция.
Сочетание озноб + лихорадка обычно встречается при бактериемии – это показание к поиску источника бактериемии и назначению бакпосева крови.
Если пациента беспокоит повышенная температура и боль в животе, нужно рассмотреть характер боли (куда отдает, чем сопровождается):
• боль резкая, отдает в поясницу справа либо в грудную клетку справа + рвота желчью, ощущение горечи во рту – то вероятен холецистит;
• боль по всему животу, тошнота, общая слабость + температура, и все это продолжается несколько часов – есть вероятность воспаления брюшной полости (перитонита). Немедленно вызывать скорую!;
• боль по всему животу + диарея, вздутие + высокая температура – вероятно инфекционное заболевание.
Степень повышения температуры значима для дифференциальной диагностики:
• высокая температура не характерна для начала острого аппендицита;
• температура выше 38,9°C бывает при бактериальном перитоните, сальпингите, пиелонефрите, сальпингите, пневмонии;
• высокая температура в одно и то же время (характерный частокол на суточной температурной кривой) – при абсцессах брюшной полости.
Вообще, считается, что чем выше температура у пациентов с болью в животе, тем тяжелее заболевание.
Острая боль в животе, температура – тревожный сигнал. Не нужно медлить, не нужно заниматься самолечением. Нужно вызвать скорую помощь, чтобы предупредить развитие осложнений и другие самые неприятные последствия.
Рассмотрим отдельно некоторые заболевания, при которых боль в животе может сочетаться с высокой температурой.
Симптомы:
• боль, как правило, локализуется вокруг пупка;
• боль периодического характера (то появляется, то затихает);
• чувство распирания, тяжести в области эпигастрии;
• часто – кислая отрыжка.
Симптомы:
• боль возникает, как правило, после приема жареной, жирной пищи, иногда мороженого;
• боль часто иррадиирует в плечо;
• тошнота, рвота.
Симптомы заражения гельминтами:
• боль не имеет выраженной локализации;
• потеря веса;
• ухудшение аппетита.
Эти состояния не нуждаются в неотложной помощи врачей. Нужно прийти в поликлинику на прием. Но если появляется высокая температура, нужно вызывать скорую помощь.
Симптомы:
• в начале болезни боль сконцентрирована вокруг пупка;
• затем боль опускается вниз, сосредоточена в правой подвздошной области;
• у ребенка боль может быть где угодно;
• через несколько часов поднимается температура;
• тошнота;
• иногда – рвота.
Для постановки правильного диагноза необходим анализ крови (при аппендиците повышается уровень лейкоцитов). Лечение аппендицита – только хирургическое: удаление червеобразного отростка. Нужно сделать это вовремя, иначе разовьется перитонит с плохим прогнозом для жизни.
Появляется как результат воспаления в брюшине. Бывает первичный (встречается редко) и вторичный.
Причины вторичного перитонита:
• аппендицит (половина всех случаев перитонита);
• прободение язвы желудка;
• рак желудка;
• повреждения из-за попадания инородных тел в желудок;
• флегмона,
• осложнения болезней женских органов (эндометрит, разрыв кисты яичника, гонорея);
• непроходимость кишечника;
• острый панкреатит;
• гангренозный холецистит;
• тромбоз сосудов брыжейки;
• желчный перитонит.
Если вовремя не оказать помощь при таких заболеваниях, то развивается перитонит. Также он может случиться как осложнение после хирургического вмешательства.
Признаки перитонита:
• сильная боль в животе, носит пронзающий характер;
• бледность кожи;
• снижение АД;
• высокая температура;
• иногда – потеря сознания.
Состояние неотложное, нужна срочная госпитализация и оперативное вмешательство! Если операция проведена в первые сутки, то процент выздоровления – 90%, а если на третьи сутки – 20%. Важно вовремя обратиться за помощью!
Симптомы заболевания схожи с таковыми при остром аппендиците.
Но есть и специфические признаки:
• боль чаще иррадиирует в плечи, в лопатки;
• боль имеет опоясывающий характер;
• практически всегда – тошнота, рвота;
• температура повышается значительно;
• в половине случаев – желтуха;
• может быть болевой шок.
У детей острый панкреатит может стать осложнением после эпидпаротита (свинки), развивается, как правило, на третий день.
Острый панкреатит требует немедленной медицинской помощи.
Симптомы:
• боль в животе сильная;
• высокая температура;
• отличительный признак – резкая болезненность при постукивании по бокам;
• мочеиспускание редкое;
• отечное лицо (особенно выражены отеки вокруг глаз);
• моча очень концентрирована, имеет темный насыщенный цвет, резкий запах.
Отравление могут спровоцировать десятки продуктов, в том числе экзотические. Чаще приводят к отравлению несвежие или неправильно хранившиеся продукты. Есть люди, более склонные к отравлениям.
Симптомы отравления:
• острое начало;
• боль внизу живота (сильная, режущая);
• боль охватывает, как правило, весь живот;
• после дефекации боль облегчается, но вскоре усиливается;
• боль в конечностях;
• тошнота, рвота;
• позывы к дефекации;
• газообразование;
• жидкий или кашицеобразный стул, с остатками непереваренной пищи;
• понос до 10-ти раз в сутки (иногда – зеленого цвета, иногда – с примесью крови);
• слабость;
• головная боль;
• потоотделение;
• высокая температура (иногда – невысокая, иногда – до 38-39°C).
• озноб;
• бледность, иногда синюшность кожи;
• сухость кожи;
• конечности холодные;
• болезненность при пальпации области желудка и пупочной области;
• частота сердечных сокращений урежается;
• снижение артериального давления.
Высокая температура чаще свидетельствует об опасном, даже угрожающем жизни состоянии брюшной полости.
Острую боль у ребенка можно подразумевать при таких признаках:
• ребенок выгибается дугой;
• пронзительно кричит;
• или лежит, свернувшись калачиком;
• с трудом поворачивается.
Нужно обратить внимание, что болезни, требующие оперативного вмешательства, не всегда проявляются лихорадкой и болью в животе (к примеру, средиземноморская лихорадка). Температурная реакция при разных болезнях органов брюшной полости очень велика, поэтому поставить диагноз (либо, наоборот, исключить болезнь) только на основании одной температурной кривой нельзя.
Температурная реакция на воспалительные и гнойные заболевания может отсутствовать или быть незначительной у пожилых людей или же у больных с сильным обезвоживанием. А вот у маленьких детей высокая температура встречается довольно часто даже при легких заболеваниях.
Для прогноза может быть значимой и гипотермия.
Не стоит:
• прикладывать тепло (грелку и т.п.) к животу;
• давать обезболивающие препараты до постановки диагноза;
• не стоит принимать антибиотики, конечно, кроме тех случаев, когда терапия антибиотиками – мера вынужденная, для снижения температуры.
Нужно:
• вызвать скорую помощь;
• обеспечить больному полнейший покой;
• при рвоте нужно наклонить голову пациента на бок (чтобы избежать захлебывания).
Можно:
• принять спазмолитик (но-шпа, папаверин, дротаверин);
• приложить к животу пузырь со льдом, холодное полотенце (окунать полотенце в холодную воду по мере нагревания и отжимать, прикладывать к больному месту).
источник
Когда ваш ребенок болен, все остальное кажется вторичным. Боль в животе с лихорадкой является одной из наиболее распространенных причин для приведения ребенка к врачу. Несколько состояний могут вызвать эти симптомы, некоторые гораздо более серьезные, чем другие. Возраст вашего ребенка и другие симптомы, такие как рвота или диарея, важны для выявления возможных причин. Инфекционные болезни составляют большинство случаев боли в животе с лихорадкой у детей. Примерно 1 из 100 детей с внезапной абдоминальной болью будет иметь состояние, требующее хирургического вмешательства, согласно статье в декабре 2013 года в «Педиатрической гастроэнтеролологии, гепатологии и питании».
Гастроэнтерит — самая распространенная причина боли в животе с лихорадкой у детей. Обычно называемый желудочным дефектом или желудочным гриппом, гастроэнтерит описывает воспаление желудка и кишечника. Болезнь чаще всего вызывается вирусом, таким как ротавирус или норовирус. Бактерии, паразиты и токсины также могут быть преступниками. Дети с гастроэнтеритом обычно испытывают генерализованную боль в животе и судороги. Лихорадка распространена и отражает усилия организма по борьбе с инфекцией. Водянистая диарея — еще один признак симптома гастроэнтерита, который может сопровождаться тошнотой и рвотой. Кровь, слизь или и то, и другое могут присутствовать в стуле, особенно при бактериальном гастроэнтерите.
Инфекции вне пищеварительной системы часто вызывают боль в животе с лихорадкой у детей. Пневмония, инфекция легких, обычно вызывает лихорадку и может вызвать боль в животе, особенно когда пневмония включает нижние части легкого, близкую к брюшной полости. Инфекция мочевых путей является еще одним соображением у ребенка с лихорадкой и болью в животе. Это чаще всего встречается с инфекцией почки, известной как пиелонефрит. Даже инфекция горла или фарингит могут вызвать лихорадку и боль в животе у некоторых детей. Тщательное физическое обследование и некоторые просто лабораторные испытания обычно достаточны для диагностики этих инфекций.
Аппендицит — наиболее распространенная хирургическая причина боли в животе с лихорадкой. Состояние включает воспаление аппендикса, короткую трубчатую структуру, которая выступает из кишечника в нижнем правом животе. Твины и подростки чаще всего страдают, хотя болезнь может возникать и в других возрастных группах. Боль аппендицита обычно начинается как скучный дискомфорт в области вокруг пупка. В течение периода до 24 часов боль обычно становится более тяжелой, переходит в нижнюю правую область живота и обычно усугубляется активностью.Низкокачественная лихорадка распространена с аппендицитом, и может развиться тошнота и рвота. Ребенок с симптомами, которые могут указывать на аппендицит, требует срочной медицинской оценки. Рекомендуется быстрое хирургическое удаление воспаленного аппендикса, чтобы избежать разрыва аппендикса и перитонита, генерализованного заражения живота.
Брыжеечный аденит описывает воспаление лимфатических узлов, окружающих кишечник. Это состояние чаще всего поражает детей и обычно возникает из-за инфекции, обычно вирусной, но, возможно, бактериальной. Симптомы брыжеечного аденита включают лихорадку и боль в животе, которые могут сопровождаться тошнотой, рвотой, диареей или сочетанием этих симптомов. Признаки и симптомы брыжеечного аденита можно легко ошибочно принять за другие условия, особенно аппендицит. В отличие от аппедита, однако, брыжеечный аденит обычно уходит сам по себе в течение нескольких дней, хотя в некоторых случаях полное выздоровление может занять несколько недель. В то же время дети с брыжеечным аденитом нуждаются в адекватной гидратации и, возможно, лечении, чтобы контролировать их боль и лихорадку.
Другие менее распространенные, но серьезные состояния могут также вызвать боль в животе с лихорадкой у детей. Поскольку даже медицинский специалист может отличить многие возможные причины этих симптомов, важно обратиться к врачу, если ваш ребенок испытывает постоянную, прогрессирующую или ухудшающуюся боль в животе. Ищите немедленную медицинскую помощь, если у вашего ребенка высокая температура, рвота кровью, переживает смолистый или кровавый стул или проявляет признаки или симптомы обезвоживания, в том числе: — сухость во рту и язык, или потрескавшиеся губы — уменьшенное мочеиспускание или темная моча — повышенная раздражительность или сонливость, особенно у младенцев и маленьких детей — прохладная, сухая кожа — слезливый плач — впалое мягкое пятно у младенцев
источник
Боли в животе (мед.: абдоминальные боли) или спазмы живота появляются хоть один раз у каждого человека. Чаще всего, они через некоторое время проходят. Однако в некоторых случаях боли бывают продолжительные и имеют хронический характер.
Причины болей весьма разнообразны – большинство из них относительно безобидны. Но есть и серьезные заболевания, которые проявляются через боли в животе. Важно распознать случаи, когда нужно срочно обратиться к врачу.
Боль может быть вызвана изменениями внутрикишечного давления в тонкой и толстой кишках, растяжении просвета или сокращении мышечной оболочки, а также нарушениями кровоснабжения.
Боли в животе следует различать по следующим признакам:
- как долго продолжается боль,
- вид боли,
- какая область живота болит,
- в какие области тела она иррадирует (отдает или распространяется).
В зависимости от длительности боли бывают:
- острые — остро возникающие, которые повторяются через некоторое время,
- хронические — стойкие боли в животе в течение нескольких недель, которые могут то нарастать, то идти на спад,
- хронически-рецидивирующие — на протяжении долгого времени они то возникают, то отсутствуют.
Острая боль в животе, появляющаяся внезапно, встречается достаточно часто, например, из-за желудочно-кишечной инфекции или стресса.
Хронические постоянные боли в животе встречаются в редких случаях.
Значительно чаще беспокоят хронические боли с рецидивами. Они характерны, например, для синдрома раздраженного кишечника или хронических воспалительных заболеваний кишечника, таких как болезнь Крона.
В брюшной полости находится большое количество внутренних органов. Это прежде всего органы пищеварения, у женщин матка и яичники, у мужчин предстательная железа. Проблемы с любым из этих органов могут вызывать боли в брюшной полости.
Сердце и легкие также находятся в непосредственной близости с брюшной полостью, и их заболевания могут вызвать боль в животе.
Условно боли в брюшной полости можно разделить на три группы:
- боли в кишечнике,
- боли в других органах брюшной полости,
- боли, не имеющие связи с органами брюшной полости.
| Причины болей в животе | Симптомы | Советы (не заменяют консультации врача) |
|---|---|---|
| Пищевая непереносимость (фруктозы, лактозы, глютена) | После приема соответствующей пищи: Боли в животе Метеоризм Понос | Ведение пищевого дневника Обследование у врача Исключение непереносимых продуктов |
| Атипичный инфаркт сердца | Внезапно возникающие боли в животе, распространяющиеся в плечи Тошнота Рвота | Вызов врача |
| Запор | Боли в животе Затрудненная дефекация Несколько дней без стула Вздутие живота | Движение на свежем воздухе Острая пища Чернослив, арбуз (пережевывать семечки), кислые фрукты Кофе в зернах Массаж живота |
| Воспаление маточных труб (у женщин) | Схваткообразные боли внизу живота Тошнота Рвота Запор Понос Боли при мочеиспускании Кровь между менструациями Выделения | Консультация врача |
| Рак яичек (для мужчин) | Боли в животе Боль в спине Потеря аппетита Вялость | Консультация врача |
| Болезнь Крона (хроническое воспаление кишечника) | Тянущие боли Спазмы Понос Усталость Недомогание | Консультация врача Много пить Витамины и микроэлементы |
| Воспаление матки (для женщин) | Повторяющиеся спазмы во время менструации Кровь между менструациями | Консультация врача Тепло, травяные чаи |
| Рефлюкс-эзофагит | Боль вверху живота Боль в пищеводе Кислая отрыжка | Не есть много вечером Высокая подушка Избегать стресса Исключить алкоголь, курение, жирную пищу |
| Воспаление слепой кишки (аппендицит) | Боль в районе пупка Боли внизу живота справа Боли при ходьбе Бледность Повышенная температура Понос Тошнота | Обязательная консультация с врачом При необходимости, операция |
| Грипп | Боли в животе Лихорадка Рвота Понос Озноб | Постельный режим Много пить Медикаменты по совету врача |
| Пищевое отравление | Острые или тупые боли в животе Тошнота Лихорадка Понос | Постельный режим Много пить При необходимости госпитализация |
| Стресс | Спазмы живота Понос Запор Метеоризм Потеря аппетита Тошнота | Современные методы релаксации Расслабление мышц Психотерапия Легкая еда Травяные чаи, например из фенхеля и ромашки Запрет на алкоголь и курение Тепло Движение на свежем воздухе |
- Для заболеваний тонкого кишечника характерно нарастание болей во второй половине дня.
- Если причиной боли в животе являются заболевания левых отделов толстой кишки, то боль с левой стороны живота появляется перед стулом, в результате вздутия живота и уменьшается после отхождения газов и дефекации.
- Довольно часто встречаются жалобы на боль в животе и позывы к дефекации, которые появляются сразу после приема пищи. Такая симптоматика чаще всего связана с дискенезией кишечника.
- Когда боль в животе усиливается при ходьбе, физических нагрузках или при тряске, это опасный симптом. Он свидетельствует о наличии глубокого воспалительного процесса в брюшной полости. Это может быть и грыжа, и хронический аппендицит.
При таких симптомах следует срочно обратиться к врачу, так как распространение патологического процесса может привести в итоге к перитониту. - Если проблемы возникают в правой половине толстой кишки, то они проявляются болями через довольно продолжительное время. В отличие от этого изменения в левой, более узкой, ее части быстро приводят к болевым ощущениям.
- Приступообразная боль может быть результатом как функционального спазма кишечника, так и приступа частичной кишечной непроходимости вследствие образования рубцов или частичного закрытия просвета кишки опухолью.
- Боль в животе может быть связана с повреждениями головного мозга и другими заболеваниями внутренних органов, находящихся вне брюшной полости. Однако в этих случаях она редко бывает главным или первичным признаком заболевания.
- Такие заболевания позвоночника как искривление, артрит, артроз, туберкулез, опухоли позвоночника и спинного мозга, смещение межпозвоночных грыж также могут вызвать боль в брюшной полости в сочетании с болями в позвоночнике, а иногда и без болей в позвоночнике.
- Сильные боли в животе могут ощущаться и как следствие болей мышц живота, брюшного пресса при их перенапряжении во время физических нагрузок.
- Иногда болезненность кожных покровов может восприниматься также как боль в брюшной полости.
- Боли вокруг пупка могут быть связаны с повышенной чувствительностью нервных сплетений и брыжеечных сплетений.
- Если беспокоит постоянная ноющая боль в животе, которая продолжаются месяцами и годами, и она не связана с физиологией кишечника, и, если при этом отсутствуют органические изменения в кишечнике, то такая боль может быть психогенной. Часто бывает трудно отличить психосоматические боли желудочно-кишечного тракта от желудочно-кишечного гриппа, или от боли по другим причинам, потому что симптоматика может быть одинаковая. Если при обследовании не обнаружено проблем с кишечником и с другими органами, то причиной этих болей может быть дискомфорт психологического характера. Такие чувства, как страх, стресс или горе разрушающе действуют на нервную систему. Не зря специалисты называют брюшную полость «вторым мозгом». Желудочно-кишечный тракт имеет собственную нервную систему, состоящую из 100 млн нервных клеток. Поэтому психологические проблемы могут вызывать не только боль, но и понос, метеоризм и вздутие живота.
Объективно оценить болевые ощущения сложно.
Их интенсивность зависит от ряда факторов: типа высшей нервной деятельности, эмоционального фона, обстановки, в которой находится больной.
Причиной такой локализации боли могут быть селезенка (слева), печень (справа) или желудок (в центре). В верхней части живота находится и поджелудочная железа.
- Гастрит желудка. При гастрите желудка характерны схваткообразные боли живота. Другие симптомы гастрита — потеря аппетита, метеоризм и ощущение переполненности.
- Воспаление поджелудочной железы (панкреатит). При воспалении поджелудочной железы могут быть спазмы живота, но чаще опоясывающие колики (отдают в спину).
Во время обострений возможны тошнота, рвота, вздутие живота и лихорадка. - Изжога. При изжоге или гастроэзофагильной рефлюксной болезни возникают восходящие жгучие боли. В большинстве случаев они возникают после приема жирной пищи. Боли проходят за грудиной, но возможны и в верхней области живота и частично даже в горле. Часто появляется отрыжка.
- Камни в желчном пузыре. При желчнокаменной боли также могут возникать после приема жирной пищи, носят характер сильных спазматических коликов. Иногда возникает опоясывающая боль в верхней части живота. Боль, появляясь справа, иногда может иррадиировать в плечо, кроме того, часто возникает лихорадка, рвота и озноб.
- Печеночная порфирия. Сильные спазмы в животе могут быть также признаком порфирии. Это группа различных заболеваний обмена веществ, следствием которых является образование токсичных промежуточных продуктов, которые могут привести к повреждению печени.
- Заболевания печени. Появляются боли в правом подреберье и до середины живота, например, при циррозе печени или гепатите. При этом боль не локализована в конкретной точке. Дополнительным симптомом является потеря аппетита.
- Язва желудка. Боль в верхней части живота также может указывать на язву желудка. Режущие боли ощущаются слева или в центре и возникают сразу после еды или через некоторое время после еды.
- Язвенная болезнь двенадцатиперстной кишки и дуоденит. Эта боль возникает на пустой желудок. При пустом желудке вдруг появляется сильная боль в середине верхней части живота, чаще всего это происходит ночью. Если что-нибудь съесть, то боль стихает.
- Рак. Иногда рак может привести к сильной режущей боли в верхней части живота, такие виды как, например, рак желудка, рак толстой кишки или рак поджелудочной железы. Эта боль сопровождается чувством давления, слабостью, сильной потерей веса и другими симптомами.
Причин, которые могут вызвать боль внизу живота также множество. Помимо причин, связанных с кишечником, таких как воспаление толстой и слепой кишок, боль могут вызывать заболевания мочевыводяших путей и гинекологические заболевания или заболевания предстательной железы у мужчин.
- Аппендицит. Боли при воспалении аппендицита начинаются, как правило, в области пупка, потом спускаются в нижнюю правую часть живота. Боли возникают внезапно и остро. Характерны и такие симптомы как лихорадка, тошнота, рвота.
- Кишечная инфекция. Боль начинается остро, часто в правой нижней части живота. Сопровождается рвотой, лихорадкой, тошнотой.
- Пищевое отравление — другая причина для схваткообразных болей кишечника, практически всегда сопровождается рвотой, тошнотой, диареей (поносом).
- Метеоризм. Повышенное скопление кишечных газов может привести к вздутию живота и болям.
- Синдром раздраженного кишечника. При синдроме раздраженного кишечника боль связана с нарушениями тонуса тонкой и толстой кишок. Боль воспринимается как тупая или как спазмы. Она возникает в разное время после еды, нередко провоцируется эмоциональным напряжением. Боль не возникает ночью, но часто мешает заснуть. Болевые ощущения продолжаются обычно долгие годы и бывают различной интенсивности и продолжительности в различные дни. Болевые точки на животе совпадают с проекцией прямой кишки.
- Болезнь Крона. Боли при болезни Крона возникают в основном в правой нижней части живота, но они также могут иррадировать по всей брюшной полости. Для этой болезни характерны диарея, спазмы кишечника, а также лихорадка. Еще один симптом — потеря веса.
- Грыжа. Грыжами чаще страдают мужчины. Они вызывают вздутие живота и ноющие боли в паху.
- Гинекологические заболевания. У женщин такие заболевания, как эндометриоз, воспаление яичников или внематочная беременность, приводят к тянущим болям в нижней части живота. При этом наблюдаются выделения из влагалища.
Многие женщины страдают от менструальных болей. - Дивертикулез. Когда происходит воспаление дивертикулов кишки, возникают сильные кишечные боли, проявляющиеся как колики.
- Почечная колика. Боль возникает приступами в области поясницы. Сильную боль могут вызвать такие заболевания почек как, например, пиелонефрит или камни в почках. Боли возникают рывками и могут отдавать в ногу. Часто появляются тошнота и рвота.
Иногда бывает трудно точно определить место боли в животе.
Среди возможных причин таких болей:
- желудочно-кишечные инфекции,
- стресс,
- перитонит,
- нарушение кровообращения,
- непроходимость кишечника.
Острый живот. Является признаком медицинской чрезвычайной ситуации и требует срочного вызова скорой помощи. Типичные симптомы при этом твердый живот, давящие боли, потливость и слабый пульс.
Дополнительную информацию по теме боли в животе вы найдете в статьях:
Если боли в животе сопровождаются такими симптомами, то следует немедленно вызвать врача:
- кровь в стуле или моче
- сильная боль в животе и тошнота
- высокое или низкое артериальное давление
- твердый живот
- высокая температура
- желтый цвет кожи
- покалывания в грудной полости
- одышка.
Любые болевые ощущения в брюшной полости заслуживают внимания врача и требуют проведения обследования для выявления причин.
Внимание! Наш сайт предоставляет Вам первичную информацию на тему боли в животе слева. Однако, эта информация не может заменить консультацию врача. Любые боли в животе требуют медицинского обследования.
источник
Боль в животе и озноб могут развиваться по ряду различных причин, к числу которых относятся простуда, гастроэнтерит, инфекции мочевыводящих путей и простатит.
Боль в животе проявляется по-разному. Иногда она имеет тупой характер, но может вызывать спазмы и чувство жжения. Боль также может иррадиировать в спину или другие части тела.
Боль в животе также отличается по продолжительности и интенсивности. Она может тревожить человека постоянно или временно, возникать внезапно или постепенно нарастать.
Люди, которые сталкиваются с ознобом и болью в животе, обычно страдают от бактериальных или вирусных инфекций. Такие инфекции могут вызывать воспаление или раздражение в желудочно-кишечном тракте и структурах мочевыделительной системы.
Вирусные и бактериальные инфекции часто вызывают боль в животе и озноб
Ниже приведены распространённые медицинские проблемы, способные вызывать одновременное развитие боли в животе и озноба.
Большинство взрослых людей страдает простудой не более двух-трёх раз в год. У детей данное состояние развивается чаще.
К числу симптомов простуды относится следующее:
- боль в теле и ломота;
- кашель;
- озноб;
- утомляемость;
- головная боль;
- тошнота или ноющие боли в животе;
- ринорея;
- чиханье;
- боль в горле.
Симптомы простуды обычно проходят через 7–10 дней после появления, хотя кашель может оставаться на две недели или больше.
Лечение предусматривает домашние методы ухода, такие как отдых, потребление значительных объёмов воды и приём безрецептурных лекарственных средств.
Гастроэнтерит развивается, когда желудок и кишечник воспаляются под влиянием бактериальных или вирусных инфекций.
Вирусный гастроэнтерит, который врачи иногда называют желудочным гриппом — наиболее распространённая форма гастроэнтерита. В некоторых случаях данное состояние развивается вследствие реакции организма на продукты питания или лекарственные средства.
Ежегодно во всём мире диагностируются десятки миллионов случаев острого гастроэнтерита. Только в Соединённых Штатах Америки количество пациентов с этим заболеванием достигает 100 млн человек в год.
К числу признаков и симптомов гастроэнтерита относится следующее:
В большинстве случаев симптомы тревожат людей до недели. К числу средств лечения гастроэнтерита относится отдых, питьё значительных объёмов воды, потребление мягкой пищи и приём безрецептурных препаратов.
Сальмонеллёз — ещё одно распространённое инфекционное заболевание, которое также затрагивает миллионы людей по всему миру. Обычно инфекция возникает после потребления заражённой воды или продуктов питания.
Симптомы сальмонеллёза начинают появляться через 12–72 часов после проникновения инфекции в организм. К их числу может относиться следующее:
- диарея;
- лихорадка;
- озноб;
- головная боль;
- спазмы в животе;
- тошнота;
- рвота.
При сальмонеллёзе люди часто не нуждаются в лечении и выздоравливают уже через несколько дней. В этот период с целью снижения дискомфорта можно предпринимать меры по самоуходу. При развитии острых симптомов может потребоваться приём лекарственных препаратов и даже госпитализация.
Инфекции мочевыводящих путей (ИМВП) начинают развиваться, когда бактерии или другие вредные микроорганизмы проникают в мочевыделительный тракт. Женщины имеют более высокий риск развития ИМВП по сравнению с мужчинами — более половины представительниц слабого пола сталкиваются с данной проблемой хотя бы один раз в жизни.
К числу симптомов ИМВП относится следующее:
- учащённое мочеиспускание;
- повышение срочности мочеиспускания;
- жгучая боль во время мочеиспускания;
- мутная моча;
- моча с неприятным запахом;
- розовая моча;
- лихорадка;
- озноб;
- боль в области таза или в боку, которая может иррадиировать в живот;
- регулярное выделение маленьких объёмов мочи при мочеиспускании.
В большинстве случаев инфекции мочевыводящих путей хорошо поддаются лечению антибиотиками, однако для ослабления симптомов также можно применять методы домашнего ухода. Они включают потребление значительных объёмов воды, отказ от кофеина, а также прикладывание грелки к области живота.
Вода помогает камням быстрее проходить через мочевыделительную систему
Когда минералы и соли скапливаются в почках, они могут образовывать твёрдые отложения, которые в медицинской практике принято называть камнями.
Камни могут не вызывать никаких симптомов до тех пор, пока организм не начнёт выделять их через мочеиспускательный тракт.
На камни в почках могут указывать следующие признаки:
- изменения в характере или продуктивности мочеиспускания;
- мутная моча;
- моча с неприятным запахом;
- розовая моча;
- лихорадка и озноб, если развивается инфекция;
- тошнота;
- боль в животе, паху, боках или спине;
- болезненное мочеиспускание;
- рвота.
Маленькие камни могут выходить из тела без симптомов. Когда начинается выход камней, люди могут ослаблять дискомфорт путём потребления значительных объёмов воды и приёма болеутоляющих средств.
Иногда для удаления камней пациенты нуждаются в хирургическом вмешательстве или других медицинских процедурах.
Простатит — это воспаление предстательной железы, расположенной чуть ниже мочевого пузыря.
Простатитом страдают около 8% представителей сильного пола. Это самое распространённое урологическое заболевание у мужчин, возраст которых превышает 50 лет.
Бактериальный простатит, который становится результатом бактериальной инфекции, вызывает следующие симптомы:
- затруднённое мочеиспускание;
- симптомы, характерные для гриппа, в том числе озноб;
- мутную или кровавую мочу;
- учащённое мочеиспускание;
- боль в животе, пояснице, а также в области половых органов и паха;
- болезненное мочеиспускание;
- болезненную эякуляцию.
Лечение простатита предполагает приём антибиотиков и других лекарственных средств. Кроме того, чтобы ослабить симптомы, люди могут использовать грелки, вносить положительные изменения в диету и образ жизни.
Инфекционный мононуклеоз или болезнь поцелуев распространяется между людьми через слюну. Наряду с болью в животе и ознобом, данное заболевание вызывает следующие симптомы:
- утомляемость;
- лихорадку;
- головную боль;
- болезненное горло;
- сыпь на коже;
- увеличенные лимфатические узлы в шее или под мышками;
- опухшие миндалины.
Симптомы мононуклеоза обычно возникают через 4–6 недель после проникновения инфекции в организм и продолжают беспокоить людей до двух месяцев.
Лечение предполагает отдых, поддержание водного баланса и приём безрецептурных обезболивающих средств. Некоторым людям врачи назначают препараты для устранения вторичных инфекций.
Пневмония — это инфекция, которая вызывает воспаление лёгких. Во многих странах данное медицинское состояние является лидирующей причиной госпитализации и взрослых, и детей.
Симптомы пневмонии могут проявляться в разной степени тяжести. К таким симптомам относится следующее:
Пневмония может угрожать жизни детей, пожилых людей и тех пациентов, которые имеют подавленную иммунную систему. При развитии симптомов пневмонии всем людям следует немедленно обращаться к врачу.
Лечение пневмонии предусматривает приём медикаментов, отдых и другие методы домашнего ухода. В более тяжёлых случаях люди нуждаются в госпитализации.
Холецистит — это воспаление жёлчного пузыря. Жёлчный пузырь — грушевидный орган, который расположен в брюшной полости.
Чаще всего причиной воспаления жёлчного пузыря становятся камни. Исследование, проведённое канадскими учёными в 2012 году, показало, что такую проблему имеют от 10 до 15% взрослых людей.
Воспаление жёлчного пузыря также может развиваться под влиянием опухолей или инфекций.
Симптомы холецистита обычно обостряются после еды больших порций пищи или жирных блюд. К числу симптомов может относиться следующее:
- боль в животе, обычно в верхней правой части или в центре;
- лихорадка;
- озноб;
- тошнота;
- боль в спине или правом плече.
Без терапии воспаление жёлчного пузыря может вызывать серьёзные осложнения. К числу некоторых методов лечения относится госпитализация, голодание, внутривенное вливание жидкостей и приём обезболивающих средств. Иногда врачи рекомендуют операции для извлечения камней или полного удаления жёлчного пузыря.
Воспалительные заболевания органов малого таза (ВЗОМТ) начинают развиваться, когда бактерии, вызывающие венерические заболевания, например хламидиоз или гонорею, распространяются в фаллопиевы трубы, матку или яичники.
В 2017 году американские учёные опубликовали доклад, в котором указали, что ВЗОМТ затрагивают примерно 4,4% женщин, находящихся в репродуктивном возрасте и имеющих опыт сексуальных отношений.
ВЗОМТ не всегда вызывают симптомы. В некоторых случаях женщины узнают о наличии у себя таких заболеваний только тогда, когда сталкиваются с трудностями при попытке зачать ребёнка.
Если же симптомы проявляются, то к их числу может относиться следующее:
- кровотечения между менструациями или прорывные кровотечения;
- кровотечения во время или после сексуальной активности;
- озноб;
- затруднённое мочеиспускание;
- лихорадка;
- усиленные влагалищные выделения или выделения с неприятным запахом;
- боль в нижней части живота или в области таза.
Женщинам с ВЗОМТ врачи, как правило, назначают антибиотики. Сексуальные партнёры также нуждаются в лечении.
Без терапии инфекция может стать причиной хронических болей, внематочной беременности и бесплодия.
Аппендицит — это воспаление аппендикса. Аппендикс — небольшая часть ткани, отходящая от толстой кишки.
Аппендицит затрагивает примерно одного человека из тысячи. Обычно это происходит с молодыми людьми, возраст которых составляет от 10 до 30 лет.
Данное состояние вызывает боль в нижней правой части живота, которая обычно усиливается со временем. Боль может сопровождаться следующими симптомами:
- запорами;
- диареей;
- лихорадкой;
- ознобом;
- утратой аппетита;
- тошнотой.
Обычно аппендицит лечится путём хирургического удаления аппендикса.
Дивертикулит характеризуется развитием дивертикул. Это выпячивания, которые формируются в слизистой оболочке кишечника, вызывают развитие инфекций и воспаления.
По информации Национального института диабета, заболеваний пищеварительной системы и почек США, дивертикулы имеются у 35% взрослых людей в возрасте до 50 лет и у 58% людей — после 60 лет. Впрочем, в большинстве случаев это не приводит к развитию дивертикулита.
К числу симптомов данного состояния относится следующее:
- запоры;
- диарея;
- лихорадка;
- озноб;
- тошнота;
- боль в животе, которая может быть острой и постоянной;
- рвота.
Лёгкие формы дивертикулита обычно проходят после приёма антибиотиков, отдыха и внесения корректировок в диету. В тяжёлых случаях пациенты могут нуждаться в хирургическом вмешательстве.
Боль в животе и озноб могут возникать на фоне других, менее распространённых медицинских проблем, например:
- муковисцидоза — генетического расстройства, которое вызывает повреждение органов;
- эпидидимита или воспаления придатка яичка — спиралевидного канала, расположенного сзади яичек;
- сердечного приступа (в очень редких случаях);
- лейкемии — рака крови и костного мозга;
- малярии — инфекционного заболевания, которое переносят малярийные комары;
- менингита — воспаления мембран, которые покрывают головной мозг и спинной мозг;
- панкреатита — воспаления поджелудочной железы;
- перитонита — воспаления париетального и висцерального листков брюшины;
- скарлатины — бактериальной инфекции;
- опоясывающего лишая — вирусной инфекции, похожей на ветряную оспу;
- туберкулёза — бактериальной инфекции лёгких;
- лептоспироза — бактериальной инфекции, переносчиком которой часто становятся грызуны;
- жёлтой лихорадки — инфекции, которую переносят комары.
Врачу следует показаться, если боль в животе и озноб сопровождаются высокой температурой тела
В больницу следует обратиться, если озноб и боль в животе не проходят несколько дней или появляются вместе со следующими симптомами:
- диареей и рвотой;
- лихорадкой;
- болью в мышцах;
- утомляемостью, которая возникает по непонятным причинам.
Немедленного медицинского внимания следует поискать тем людям, которые сталкиваются со следующими симптомами:
- затруднённым дыханием;
- болью в грудной клетке;
- температурой тела выше 38,2°C;
- потерей сознания;
- скованностью в шее;
- сильной головной болью;
- сильной рвотой или диареей;
- болью в животе, которая иррадиирует в плечо;
- зрительными расстройствами;
- слабостью.
Зачастую озноб и боль в животе развиваются вследствие вирусных или бактериальных инфекций, для профилактики которых можно использовать следующие рекомендации:
- регулярно мойте руки мылом и водой или применяйте для этой цели дезинфицирующие средства на спиртовой основе;
- держитесь подальше от людей, которые имеют признаки инфекционных заболеваний;
- старайтесь не прикасаться к глазам и лицу нечистыми руками;
- часто дезинфицируйте поверхности в спальне и на кухне, мойте игрушки, дверные ручки, а также пульты от бытовой и другой техники;
- рассмотрите возможность вакцинации от таких заболеваний, как пневмония или гастроэнтерит;
- не используйте общую посуду, полотенца и другие личные предметы;
- принимайте меры предосторожности во время путешествий, чтобы избежать заболеваний, которые развиваются в связи с приёмом пищи;
- во время нахождения за границей пейте бутилированную воду, не используйте кубики льда и не потребляйте свежие или очищенные овощи;
- соблюдайте гигиену при хранении и приготовлении пищи в домашних условиях;
- не потребляйте в пищу сырые яйца;
- ежедневно выпивайте значительные объёмы жидкостей;
- регулярно занимайтесь спортом;
- следуйте сбалансированной диете, включающей большое количество фруктов, овощей, цельнозерновых, бобовых, постных белков, рыбы и орехов.
- используйте презервативы во время сексуальной активности;
- сообщайте о любых проблемах со здоровьем врачу.
Перспективы людей, наблюдающих боль в животе и озноб, зависят от причины их развития. Как правило, рассмотренные симптомы успешно лечатся, если они возникают на фоне простудных заболеваний, желудочного гриппа или других излечимых инфекций.
В большинстве случаев такие медицинские проблемы проходят через несколько дней, а методы домашнего лечения и лекарственные средства помогают ускорить процесс выздоровления.
Однако озноб и боль в животе могут указывать и на более серьёзные состояния, например на пневмонию или аппендицит, хотя это наблюдается гораздо реже. Если эти симптомы проявляются в тяжёлой форме, то в такой ситуации необходимо в кратчайшие сроки обратиться к врачу.
источник
Боль в животе, сопровождающаяся ознобом, говорит о вероятном воспалительном процессе в брюшной полости или внутреннем кровотечении. Оба состояния опасны, требуют срочной диагностики и лечения.
Боли в животе часто обусловлены воспалительным процессом. Воспаление – это защитная реакция организма в ответ на нарушение работы органа. Достаточно сильный воспалительный процесс всегда сопровождается повышением температуры тела, общим недомоганием и ознобом. Озноб возникает, когда температурные рецепторы ошибочно воспринимают температуру внешней среды как низкую и организм включает дрожание в попытке согреться, при этом наблюдается ощущение холода и тремор всего тела.
Другой механизм появления озноба включается при острой кровопотере. Случаются ситуации, когда боль в животе связана с внутренним кровотечением при внематочной беременности, повреждении внутренних органов, заболеваниях крови. В ответ на уменьшение объема крови запускаются стрессовые реакции, выделяется адреналин, который приводит к возникновению дрожи, а также спазму сосудов и ощущению холода в конечностях.
Опасность в том, что и воспаление, и кровотечение ведут к необратимым изменениям в организме и могут закончиться смертельно, если медицинская помощь не будет оказана немедленно. Поэтому игнорировать или пытаться лечить самостоятельно озноб и боль в животе крайне рискованно.
Существует множество причин появления озноба боли в животе. Среди них: воспалительные заболевания органов брюшной полости, кишечные инфекции, заболевание внутренних репродуктивных органов, нервно-психические расстройства и проблемы с сердцем.

Важно определить, какой именно недуг вызвал подобные симптомы (таблица ниже).
Локализация и характер боли
Острый панкреатит (воспаление поджелудочной железы)
- боль над пупком, опоясывающая все туловище;
- отдает в спину, грудную клетку;
- усиливается в положении лежа;
- возникает на фоне злоупотребления алкоголем, жирной пищей
- многократная рвота, не приносящая облегчения;
- вздутие живота;
- снижение артериального давления, головокружение, слабость;
- повышение температуры тела
Прободение язвы (образование отверстия в желудке или кишке)
- резкая внезапная «кинжальная» боль в верхней части живота;
- отдает в лопатку и ключицу;
- не связана с едой или физической активностью
- чрезмерное напряжение мышц передней брюшной стенки;
- холодный пот, похолодание конечностей;
- бледность кожи;
- учащенное дыхание;
- лихорадка
Пищевая токсикоинфекция (отравление)
- «щипающая» острая боль в верхней части живота;
- позже распространяется по всему животу, приобретая характер спазмов
- повышение температуры тела;
- озноб, недомогание;
- рвота, понос;
- потеря аппетита и сильная жажда;
- тремор рук, бледность кожи, похолодание конечностей;
- головная боль, головокружение
- нарастающая приступообразная боль в любом участке живота;
- часто после операций на органах живота
- отсутствие дефекации и отхождения газов;
- тошнота, рвота;
- асимметричный вздутый живот
Острый пиелонефрит (инфекционное воспаление почки)
- острая боль в пояснице с одной стороны;
- боли внизу живота;
- рези при мочеиспускании
- тошнота, рвота;
- повышение температуры тела;
- моча мутная или окрашена кровью
- боль возникает внезапно, сильная, постоянная, острая;
- первые 1-2 часа болит в верхней части живота или в области пупка;
- позже боль перемещается вниз и вправо;
- болезненность усиливается при подъеме правой ноги, лежа на спине;
- болит больше, если лежать на левом боку
- тошнота, рвота;
- понос до 3-4-х раз;
- сухость во рту;
- повышение температура тела
Перитонит (воспалительный процесс внутренней оболочки брюшной полости)
- боль возникает сначала в области пораженного органа;
- позже распространяется по всему животу и усиливается
- напряжение мышц передней брюшной стенки;
- тошнота, рвота;
- значительное повышение температуры тела;
- холодный пот, озноб, тремор;
- головная боль, головокружение, сонливость;
- сухость во рту, жажда
Острый гастрит (воспаление слизистой желудка)
- боли в верхней части живота, слева;
- чаще сразу после еды;
- со временем развивается ситофобия – отказ от приема пищи из-за ожидания боли
- изжога, отрыжка кислым;
- раздражительность, усталость;
- нарушение сна;
- повышенная потливость;
- общая слабость
Острый холецистит (воспаление желчного пузыря)
- постоянная интенсивная боль в правом подреберье;
- отдает в лопатку и плечо;
- усиливается при надавливании на живот в правом подреберье и при поколачивании по правой реберной дуге;
- возникает чаще после жирной, жареной или острой пищи;
- калькулезный (с желчными камнями) вариант острого холецистита возникает после поездки в транспорте по неровной дороге, при занятии спортом
- тошнота;
- озноб;
- повторяющаяся рвота желчью (зелено-коричневой жидкостью);
- повышение температуры тела больше 38° С;
- учащенный пульс
Также причиной абдоминальной боли считается межреберная невралгия и некоторые патологии позвоночника. В таком случае проведет обследование и назначит лечение врач-невролог.
В редких случаях к боли в животе с ознобом приводит нетипичная (абдоминальная) форма инфаркта миокарда. Заподозрить это заболевание помогут следующие признаки:
- остро возникшая давящая боль в верхней части живота, которая может отдавать в грудную клетку, руку, шею, лицо, зубы, челюсть;
- одышка без физической нагрузки;
- сердцебиение, учащенный пульс;
- головная боль, головокружение, обморок;
- холодный пот и тремор конечностей.
Перед возникновением основных симптомов может подташнивать, кружиться голова, мерзнуть руки и ноги.
Важно! Инфаркт миокарда – опасное для жизни острое заболевание сосудов сердца. Единственно возможный вариант спасения жизни человека в такой ситуации – немедленное обращение за медицинской помощью. Но проблема в том, что иногда это состояние проявляется симптомами, не связанными с сердцем. Поэтому необходимо быть крайне бдительным, чтобы вовремя распознать опасную патологию: немедленно вызывать скорую помощь при острой боли, особенно если она возникла у мужчины старше 30-ти лет
Инфекционные поражения органов ЖКТ – частая причина боли в животе и озноба. Бактерии и вирусы, вызывающие расстройство кишечника, чаще поражают детей в возрасте 3-7 лет. Это связано с несовершенством иммунной защиты ребенка и несоблюдением правил гигиены. Однако случаи инфекционной диареи нередки и у взрослых. Заподозрить заболевание и вовремя обратиться за помощью – главное средство предупреждения осложнений.
- высокая температура тела;
- приступообразные боли в животе;
- понос;
- тремор, озноб;
- головокружение, потеря сознания, судороги
Кашеобразный или жидкий стул зеленого цвета, напоминает «болотную тину»
- подъем температуры;
- тошнота, многократная рвота;
- спазмы в животе;
- болезненные ложные позывы к дефекации
Кал в малом количестве с примесью слизи и крови
- острое начало с многократной рвотой;
- диарея до 5-6 раз в день;
- температура нормальная или слегка повышена;
- боли незначительные, общее состояние не нарушено;
- часто сопровождается насморком и болью в горле
Желто-зеленый водянистый стул
Каловые массы в большом количестве с вкраплениями непереваренной пищи, цвет оранжево-желтый
Аденовирусная инфекция (кишечная форма)
- насморк, заложенность носа;
- носовое кровотечение;
- боль в горле;
- покраснение и жжение глаз;
- увеличение лимфоузлов шеи;
- боль в животе, понос
Водянистый стул в большом количестве
- выраженная лихорадка;
- боль в животе, озноб, понос;
- тремор, учащенный пульс и дыхание;
- на 2-3 день на коже появляется сыпь
Жидкий пенистый кал с примесью крови и слизи
Иногда подобные симптомы не имеют под собой серьезных структурных изменений органов и не свидетельствуют о заболевании. Такая ситуация возникает у людей с нейроциркуляторной дистонией – склонностью к незначительному нарушению функций организма по причине несовершенства нервной регуляции. Как правило, такие люди склонны к появлению разнообразных жалоб (в том числе боль в желудке и озноб) на фоне нервного перенапряжения или эмоционального стресса. Помочь таким пациентам может квалифицированный психолог после тщательного обследования и исключения других возможных причин боли.
Боль внизу живота и озноб сопровождают многие гинекологические патологии воспалительного и невоспалительного характера.
Острая боль внизу живота, больше с одной стороны, озноб, резкая слабость и бледность кожи, обморок – это характерные признаки прерванной внематочной беременности. Обычно такое состояние возникает на 5-6 неделе беременности (20-30-й день задержки менструации). К развитию беременности вне матки склонны женщины, перенесшие воспаление придатков или инфекции половых путей, послеродовый эндометрит, частые искусственные аборты. Профилактики данной патологии нет, поэтому при задержке месячных более чем на 10 дней, необходимо делать тест на ХГЧ (аптечные тесты на беременность) и пройти УЗИ органов малого таза.

Односторонние боли у женщин с повышением температуры и ознобом могут свидетельствовать об остром или обострении хронического аднексита. Это воспаление придатков матки (маточной трубы и яичника), вызванное инфекцией на фоне переохлаждения, снижения иммунной защиты или гормонального дисбаланса. Такое состояние требует индивидуально подобранного лечения, поскольку часто приводит к бесплодию и внематочным беременностям.
Если к описанным симптомам присоединяется зуд, жжение наружных половых органов, выделение из половых путей с неприятным запахом или непривычным цветом, это указывает на специфическую инфекцию (гонорея, микоплазмоз, хламидиоз, трихомониаз). В таком случае, необходимо немедленно посетить гинеколога, сдать анализ на патологическую флору, предупредить полового партнера и вместе пройти лечение, назначенное врачом, исходя из результатов мазка.
При раке яичников обычно болит низ живота при достаточно больших размерах опухоли. Увеличивается живот, появляется затруднение дефекации, частые позывы к мочеиспусканию. Злокачественные процессы в яичниках характерны для женщин после 40 лет с гормональными нарушениями. Врачи рекомендуют проходить профилактические осмотры не реже 2-х раз в год, потому что на ранних стадиях наиболее злокачественные опухоли часто не имеют очевидных признаков.
Самой распространенной физиологической причиной боли в животе у женщин считается альгодисменорея. Это патология, характеризующаяся ежемесячным дискомфортом внизу живота, который появляется за несколько дней до менструации. Когда наступают месячные, женщину может слегка тошнить, знобить, морозить. Иногда температура тела поднимается до 37-37,5° С градусов, болит голова. Такое состояние считается относительной нормой, однако, может сопровождать серьезные заболевания, поэтому обращение к гинекологу обязательно.

Боль в животе у здорового человека наблюдается при повышенном газообразовании, если накануне был съеден излишек белковой пищи или растительной клетчатки (капуста, бобовые, яйца, сухофрукты).
При активной физической работе, особенно у непривычных к этому людей, покалывает в левом или правом подреберье. Это нормальная реакция сосудов печени и селезенки на увеличение кровотока. Чтобы боль утихла, стоит лишь немного отдохнуть.
Каждая беременная женщина, заболевая, должна обязательно посетить своего акушера-гинеколога, поскольку на нее возложена двойная ответственность за свое здоровье и состояние малыша.
Головная боль, тошнота, сонливость, слабость типичны на ранних сроках. Организм будущей мамы еще полностью не приспособился к новому состоянию. В норме эти симптомы выражены незначительно и быстро проходят. Но если тошнит сильно, возникает рвота, слюнотечение, нарушено общее состояние – это ранний гестоз (токсикоз беременных), который требует лечения и пристального наблюдения врача. Еще более опасны поздние гестозы, для которых тоже характерны головные боли из-за высокого артериального давления, а также отеки и помутнение мочи.
Боль в животе у беременных – тревожный знак, который говорит об определенном риске. Этот симптом может быть связан с беременностью или обусловлен воспалительным заболеванием. В обеих ситуациях может пострадать будущий малыш, поэтому нельзя допускать самолечения или игнорировать недуг.
Будущие мамы не застрахованы и от патологий внутренних органов: у них часто бывает воспаление почек (гестационный пиелонефрит), аппендицит, острый холецистит. Самостоятельно поставить диагноз без осмотра врача и обследований невозможно.
Беременность более 37 недель считается доношенной, поэтому боли в животе вполне могут оказаться началом схваток.
Когда болит живот и холодно, при этом температура тела повышена, необходимо срочно обращаться за медицинской помощью. Если начинает болеть живот и знобит вследствие воспаления или внутреннего кровотечения, промедление может быть фатальным.
Однако бывают случаи, когда боль в животе и лихорадка – следствие разных причин и между собой никак не связаны. Например, температура тела повышена из-за респираторной вирусной инфекции, ангины, обострения хронического ревматического заболевания. А самая частая причина абдоминальной боли – спазм гладкомышечных волокон. В такой ситуации можно снять боль самостоятельно до посещения врача. Достаточно выпить спазмолитическое средство («Но-шпа», Дротаверин, Папаверина гидрохлорид: 1-2 таблетки, запивая водой) и подождать полчаса. Боль полностью пройдет, если она вызвана спазмом кишок или желчевыводящих путей. Если же спазмолитики не эффективны, вероятно, причина неприятного симптома в воспалении или сдавлении нервных окончаний опухолью или увеличенным органом.
Обратите внимание! Принимать обезболивающие средства (Парацетамол, Анальгин, Аспирин, Ибупрофен) при абдоминальной боли нельзя до выяснения точного диагноза. В случае острого воспаления, анальгетики скроют истинную картину заболевания и позволят болезни прогрессировать, а при кровотечении могут его усугубить
Часто боль в животе с ознобом сопровождают опасные острые заболевания (перитонит, панкреатит, холецистит, аппендицит), которые требуют экстренного вмешательства врачей.
Стоит немедленно вызвать скорую помощь или обратиться в ближайшую больницу в следующих случаях:
- боль очень сильная, «кинжальная», невыносимая;
- болит внизу живота при беременности;
- возникает понос с примесью слизи, крови;
- испражнения черного цвета, дегтеобразные, с сильным неприятным запахом;
- неукротимая рвота, не приносящая облегчения;
- потеря сознания или предобморочное состояние;
- сильное напряжение мышц живота, озноб, сухость во рту;
- рвота «кофейной гущей» или кровью;
- головокружение и резкая слабость;
- подъем температуры тела выше 38° С.
Острая боль в животе и головокружение у женщин бывает при неотложных нарушении внематочной беременности, перекрут кисты яичника, гнойное воспаление придатков матки, кровоизлияние в яичник. В таких случаях на фоне резкой боли и кровотечения женщина может побледнеть и даже упасть в обморок. Все эти заболевания сопровождаются значительной кровопотерей и угрожают жизни.
При обращении в больницу с жалобами на боль в животе и озноб, необходимо изложить доктору развитие симптомов максимально подробно. Следует отметить такие моменты:
- где болит (больше слева, справа или весь живот);
- как давно началась боль и в какой точке заболело сначала;
- какая температура сейчас и какая была максимальная;
- как долго держится жар;
- какие еще симптомы сопровождают болезнь;
- были ли такие симптомы раньше;
- есть ли хронические заболевания;
- проводились ли какие-либо операции.
После беседы и выяснения всех деталей, врач решает, какие диагностические средства необходимы в данной ситуации. Среди них чаще всего назначаются следующие:
- измерение температуры тела и артериального давления;
- общий анализ крови и мочи;
- биохимический анализ крови;
- анализ мочи на диастазу;
- копрограмма (физико-химический анализ кала);
- бактериологический посев кала (для поиска патогенных микробов);
- внутрижелудочная рН-метрия (измерение кислотности желудочного сока);
- ультразвуковое исследование органов брюшной полости и таза;
- рентгенография брюшной полости и грудной клетки;
- ирригоскопия (рентген толстого кишечника после введения контрастного вещества);
- фиброгастродуоденоскопия (осмотр слизистой пищевода, желудка и двенадцатиперстной кишки при введении через рот оптического прибора);
- колоноскопия (осмотр слизистой толстого кишечника).
- анализ крови на КФК-МВ и тропонины (для исключения острого инфаркта миокарда);
- электрокардиография.
Для выяснения, почему возникли симптомы, достаточно двух-трех исследований.
Лечение боли в животе очень отличается в зависимости от причины. Острый аппендицит и острый холецистит – прямые показания к оперативному лечению. Проводится удаление червеобразного отростка или желчного пузыря. Иногда операция требуется и при перитоните, воспалении поджелудочной железы. Внематочная беременность также лечится хирургическим путем.

В случае кишечной инфекции или неосложненного воспаления внутренних органов, проводится консервативное (медикаментозное) лечение под присмотром врача. Назначаются антибиотики для борьбы с инфекцией – индивидуально, исходя из лабораторных анализов и клинической картины заболевания. Для уменьшения интоксикации организма, назначают внутривенные введения растворов (капельницы).
Энтеросорбенты («Сорбекс», «Атоксил», «Энтеросгель»)
При отравлениях, кишечных инфекциях, интоксикации любого происхождения, диарейном синдроме, обезвоживании
От 2-х до 6-ти капсул 3 раза в день, в зависимости от интенсивности диареи. Продолжать прием до исчезновения симптомов
Средства регидратации («Регидрон-оптим», «Гидровит», «ОРС»)
Обезвоживание при диарее и рвоте, значительное потоотделение при лихорадке
Порошок из пакетика растворить в 0,5 л кипяченой теплой воды. Полученный раствор выпить на протяжении 4-х часов. Количество раствора препарата зависит от массы тела и рассчитывается так: 50 мл х кг массы. Например, человеку массой 60 кг необходимо выпить 3 л раствора (6 пакетиков) за 4 часа
Обволакивающие средства («Альмагель», «Фосфалюгель», «Маалокс»)
Гастрит, язва желудка, гастро-эзофагеальный рефлюкс, изжога
По 1-2 ч. л. суспензии 3 раза в день за 30 минут до еды и перед сном. Курс лечения – не более 2-х недель
Антисекреторные средства («Фамотидин», «Ранитидин», «Омепразол»)
Гастрит, язва желудка, изжога
По 1 таблетке 2 раза в день. Длительность лечения определяется индивидуально врачом
Противодиарейные препараты («Лоперамид», «Имодиум», «Лопедиум»)
Многократный понос без примеси слизи и крови
По 2 таблетки 2-3 раза в день, курс – день
Ветрогонные средства («Эспумизан», «Плантекс»)
Вздутие живота, урчание и спазматические боли, хронический панкреатит
По 2 капсулы 3 раза в день. Курсом 7-10 дней
Пробиотики («Линекс», «Энтерол», «Хилак»)
Состояние после кишечной инфекции или отравления с диарейным синдромом, понос после приема антибиотиков
По 1 капсуле 3 раза в день на протяжении 2-х недель
Растительные нефропротекторы («Канефрон», «Уролесан»)
Мочекаменная болезнь, профилактика образования и увеличения камней почек, хронический пиелонефрит
По 50 капель 3 раза в день. Курс лечения 3-6 месяцев
Питание во время лечения должно быть контролируемым, умеренным и качественным. Сразу после операции (первые 1-2 дня) принимать пищу не разрешается. В каждом случае хирург ограничивает больного в еде индивидуально, в зависимости от его состояния и вида проведенной операции. Первые несколько недель после острого заболевания стоит придерживаться диеты, исключив наиболее вредные продукты при данном заболевании:
- после острого панкреатита нельзя есть жирные, жареные продукты, острые специи, сладости, экстрактивные вещества (бульоны, соусы, сиропы);
- при гастрите исключают кислые фрукты и овощи, соки, жирное мясо и рыбу, а также слишком горячее или холодное;
- при остром пиелонефрите ограничивают белковые продукты (яйца, мясо, творог, сыр);
- холецистит требует уменьшения в рационе жиров, исключения переедания;
- после кишечных инфекций несколько дней следует питаться малыми порциями нежирных несладких блюд, исключая грубую клетчатку (отруби, сырые овощи и фрукты);
- если диарею вызвал ротавирус, нельзя употреблять молоко, а вот кефир пойдёт на пользу.
При любых заболеваниях внутренних органов абсолютно противопоказан алкоголь.
Боль в животе зачастую может быть опасна, особенно если сопровождается ознобом. Игнорировать опасные симптомы нельзя, чтобы не допустить серьезных осложнений. После своевременного лечения человек быстро возвращается к полноценной жизни.
источник