Желтой лихорадкой называют острое геморрагическое вирусное заболевание. Берет свое начало оно в Африке и Южной Америке. Болезнь желтая лихорадка передается через комариные укусы. Она имеет две эпидемиологические формы: сельская (от зараженных обезьян – комары их кусают, после чего передают людям) и городская (в населенных пунктах, где передается этими же насекомыми, но от заболевшего человека к здоровому). Именно последняя вызывает максимальное количество эпидемий и вспышек. Каждый год от нее погибает от тридцати тысяч из двухсот. Почти 90% эпидемий возникает в Африке.
Вирус желтой лихорадки очень похож на малярию, схож с ней по эпидемиологии и клиническим признакам. Переносчики этих заболеваний также одинаковы. Поэтому раньше эти две болезни очень часто путали, что неудивительно, так как для точного диагностирования раньше не было технических средств. Это сейчас, имея современное оборудование, можно быстро поставить правильный диагноз. Иногда желтая лихорадка и малярия проявляются даже в комбинированном варианте. Первая официально зарегистрированная эпидемия этой лихорадки случилась в 1648 году в Южной Америке. Из чего можно сделать вывод, говорящий о том, что болезнь достаточно старая, в отличие от Эболы, например.
В те времена все население Карибского бассейна страдало от постоянных эпидемий. Название «желтая лихорадка» впервые было предложено английскими колонистами на Барбадосе. Со временем оно плотно закрепилось за болезнью. Хотя испанцы некоторое время называли ее по-своему – «черная рвота», а английские моряки и пираты, страдавшие от нее больше всех, именовали «Желтым Джеком». В восемнадцатом веке по английским колониям ходила даже легенда: один известный в те времена пират заразился желтой лихорадкой. Якобы в его честь и появилось название «Желтый Джек». Узнав о своей болезни, он приказал своей команде отвезти его на берег одного из островов Карибского бассейна и оставить там вместе с награбленными им сокровищами. На следующий день в то место прибыл испанский военный галеон, больного пирата повесили на рее, сокровища присвоили. Но и испанский корабль не смог добраться до населенных пунктов, команда погибла в мучениях, подхватив заразу.
Болезнь распространяется трансмиссивно, переносчики – кровососущие насекомые. В 90% случаев это комары. Вирус проникает в кровь из пищеварительной системы кровососущих насекомых. Затем какое-то время он накапливается и репродуцируется в лимфатических узлах. В первые дни происходит распространение по всему организму. В это время вирус успевает осесть во многих органах, поражая сосуды и вызывая воспаление. В результате происходит деструкция паренхимы, повышается проницаемость стенок сосудов, что вызывает геморрагию.
Лихорадка не начинается сразу же после укуса носителя вируса. Изначально клеткам насекомого необходимо попасть в лимфу и кровь, а затем уже начинается активное размножение и внедрение в паренхиму органов. Сам инкубационный период длится недолго – всего от трех до шести дней. Только, если иммунная система у человека развита очень сильно, он может увеличиться до 10 дней. Именно поэтому перед выездом в страны, где есть желтая лихорадка, делается вакцинация именно за 10 дней до выезда из страны. После истечения этого времени появляется стойкий иммунитет к данному вирусу.
Инкубационный период обычно длится неделю, хотя может доходить и до десяти дней. Болезнь протекает через несколько фаз: гиперемия, кратковременная ремиссия, венозный стаз и реконвалесценция.
Желтая лихорадка симптомы имеет следующие: повышение температуры, интоксикация. Появляются головные боли, ломота во всем теле, рвота и тошнота. При прогрессировании заболевания начинается расстройство нервной системы. Могут появиться галлюцинации и бред. Рот и язык становятся ярко-красными. Больные часто начинают жаловаться на слезотечение и светобоязнь.
В этот период нарушается сердечная деятельность (тахикардия, брадикардия, гипотензия). Уменьшается суточная норма мочи, печень и селезенка заметно увеличиваются. Далее проявляется основной геморрагический симптом – кровоточивость.
Эта первая фаза продолжается около 4-х дней, затем начинается краткая ремиссия, которая может длиться как несколько часов, так и до двух дней. Общее состояние больного улучшается, нормализуется температура. Если желтая лихорадка проходит в абортивной форме, то начинается выздоровление, но обычно симптомы возвращаются вновь. Если болезнь протекает в тяжелой форме, то далее следует период венозного стаза, появляется бледность кожного покрова, развивается желтуха. Состояние больного сильно ухудшается, появляется обильная рвота, часто наблюдается кровотечение из носа.
Почти в 50 % случаев при прогрессирующей желтой лихорадке отмечаются летальные исходы. При благоприятном протекании болезни клинические симптомы регрессируют. Перенести лихорадку можно только один раз в жизни. В дальнейшем у человека к ней появляется пожизненный иммунитет.
При тяжелой форме протекания – инфекционно-токсический шок, почечную и печеночную недостаточность. При таких осложнениях требуются мероприятия интенсивной терапии. Очень часто летальный исход наступает уже на седьмой день после начала заболевания. После прививки от желтой лихорадки есть вероятность развития энцефалита.
Диагноз ставится на основе клинической картины и эпидемиологических данных. Среди лабораторных данных важное значение имеют нейтропения, лейкопения, обнаружение цилиндров или белка в моче и крови. Увеличивается остаточный азот, билирубин и сывороточные аминотрансферазы. Заболевание диагностируют и на основе изменений печени.
Изначально делается анализ крови, который показывает лейкопению, при которой нарушены лейкоциты, повышаются тромбоциты и нейтрофилы. Далее уже развивается лейкоцитоз. Прогрессирует тромбоцитопения. Гематокрит вырастает, и содержание калия и азота в крови резко повышается.
Делается анализ мочи, который показывает повышение белка, появляются эритроциты и клетки эпителия (цилиндрического). Проводится биохимический анализ крови, который показывает увеличение количества билирубина и изменения в активности ферментов печени.
Возбудитель лихорадки выявляется в специальных условиях в лабораториях, при этом учитывается высокая опасность распространения инфекции. Поэтому такие помещения имеют усиленную защиту. Диагностика проводится на подопытных животных.
Желтая лихорадка лечится стационарно. В специальных инфекционных отделениях, которые предусмотрены для очень опасных вирусов. Лечение в основном направлено на то, чтобы поддержать организм, его иммунную систему, облегчить симптомы. Для больных предусмотрен постельный режим, легко усваиваемая протертая пища, которая богата калориями. Обязательно принимаются и витаминные комплексы.
Лечение желтой лихорадки: в самые первые дни делается переливание плазмы, хоть и эффект от этого весьма незначительный. Во время протекания лихорадки переливают кровь каждые пару дней. При этом назначается препараты «Антианемин» и «Камполон». Для компенсации потерь делаются внутримышечные инъекции железа. Для комплексной терапии используют противовоспалительные средства и различные антибиотики: антигистаминные, сердечно-сосудистые и гемостатики. Если возникает необходимость – осуществляют реаниматологические процедуры.
Этиотропное лечение при желтой лихорадке не применяется вообще. Рекомендованы:
- диета, основанная на употреблении только молочных и растительных продуктов;
- обязательный постельный режим;
- комплекс витаминов, куда входит аскорбиновая кислота, рибофлавин, тиамин и викасол;
- лекарственные препараты, среди которых обязательно должны быть сосудоукрепляющие средства;
- реанимационные мероприятия, в процессе которых необходимо проводить восстановление циркуляции крови и борьбу с ацидозом, для этого используется раствор хлорида натрия и калия, гадрокарбоната натрия и апирогенная вода; раствор рассчитывается в зависимости от степени обезвоживания организма; если наблюдается острая почечная недостаточность и угроза комы, то проводится гемодиализ; если на лихорадку наслаивается вторичная бактериальная инфекция, то при этом назначаются дополнительные антибиотики.
В профилактических целях осуществляется обязательный контроль за миграцией всего населения, а также и за перевозкой грузов. Это исключает возможность ввоза вируса из стран, в которых бушует эпидемия. Помимо этого, в населенных пунктах уничтожаются переносчики заболевания, и людям делается прививка от желтой лихорадки. Для индивидуальной защиты необходимо использование средств, которые уберегают от укусов. Вакцинация (специфическая профилактика) – это введение живого вируса в организм, но в очень ослабленной форме. Профилактика желтой лихорадки, включающая в себя прививки, необходима для всех, кто планирует поездку в страны, где бушуют эпидемии этого заболевания. Причем провести ее следует не меньше, чем за 10 дней перед отправлением.
Самое надежное средство защиты от вируса — это иммунопрофилактика. Прививка от желтой лихорадки делается абсолютно всем, кто выезжает в страны, где находится или может существовать вирус. В России часто применяется вакцина, которая изготовлена из куриных эмбрионов, заранее инфицированных ослабленным вирусом. Предназначается она как для детей, так и для взрослых. Малышей можно вакцинировать уже с 9 месяцев. Вводится прививка против желтой лихорадки всего один раз – под лопатку, подкожно.
Почему вакцинацию необходимо провести за 10 дней до отъезда? Потому что за этот период у человека возникает стойкий иммунитет, который продолжается от 10 до 15 лет. Вакцинацию можно сделать и повторно, по прошествии десяти лет. Если человек старше 15-ти, то ему можно делать такую прививку одновременно с другими, в один день. При условии, что лекарственные препараты вводятся в различные части тела. Детям младше 15 лет делается только одна прививка против желтой лихорадки, другую вакцину одновременно вводить запрещается. До следующего укола должно пройти не меньше двух месяцев.
У некоторых людей на месте введения вакцины развивается следующая реакция – наблюдается покраснение и небольшой отек диаметром 2,5 сантиметра. Проявления происходят обычно через 12 часов или в течение суток после того, как сделали прививку. Исчезает данная реакция обычно уже через два-три дня.
В редких случаях наблюдается подкожное уплотнение, которое часто сопровождается легким зудом. Иногда увеличиваются лимфоузлы и появляются болевые ощущения. Приблизительно у 10 % привитых после четвертого дня (до десяти суток) развивается поствакцинальная реакция, при которой повышается температура почти до 40 градусов, начинается озноб и общее физическое недомогание. Появляется головокружение и головная боль. Но бояться этого не стоит, так как данная реакция полностью безопасна и проходит в течение трех дней.
В первые 10дней после вакцинации нельзя принимать любые спиртные напитки, так как в это время организм направляет все свои силы на борьбу с лихорадкой, вырабатывая необходимые антитела. А алкоголь их как раз уничтожает. Есть и несколько случаев энцефалита, которые были зафиксированы как осложнения после вакцинации.
Также среди осложнений наблюдаются миокардит, пневмония, гангрена конечностей или мягких тканей. В результате наслоения повторной инфекции может возникнуть сепсис.
Вакцинация от желтой лихорадки противопоказана, если есть аллергия на куриный белок в анамнезе либо врожденные или приобретенные иммунодефициты. В последнем случае делать прививку можно не раньше чем через год после полного выздоровления. Также противопоказана вакцинация при обострениях, острых инфекционных и других заболеваниях. В таком случае прививка может быть сделана не раньше месяца после ремиссии. Не производится вакцинация и при беременности. Но если случилось, что прививка все же была сделана в то время, когда женщина еще не знала о своем положении, то это не повод для аборта, потому как плод надежно защищен и не пострадает. Любое решение о вакцинации людей, имеющих вышеперечисленные противопоказания, зависит от степени риска возможного заболевания желтой лихорадкой.
Сделать прививку от желтой лихорадки можно в специально оборудованных кабинетах медицинских учреждений, которые должны иметь разрешение на проведение данной процедуры. Перед вакцинацией врач опрашивает и осматривает пациента, применяя обязательную термометрию. После этого все данные заносятся в международное свидетельство о ревакцинации, заполненное на русском, французском или английском языках. Вступает в силу оно только по истечении 10 дней. Сегодня наличие такой прививки является обязательным условием для въезда в Южную Америку и Африку.
Она производится в ампулах, по 2 и 5 доз – до 10 штук в одной пачке, которая содержит и обязательную инструкцию по применению. Воду для инъекций (растворитель) выпускают в комплекте с лекарственным препаратом. Сухую вакцину необходимо хранить при температуре не больше 20 градусов, и только в специальных холодильниках (низкотемпературных). Растворитель – от 4 до 25 градусов. Не допускается его полное или частичное замораживание. Транспортировка вакцины и растворителя возможна только при температуре 0 – 8 градусов. На большие расстояния транспортировка допускается только на воздушных судах.
источник
За сколько времени до зачатия следует прекратить прием противозачаточных таблеток?
Гормоны, поступающие в организм женщины с оральным контрацептивом (ОК), выводятся из организма через 1-2 суток и оплодотворение сразу после прекращения приема таких таблеток считается безопасным. Многие женщины не беременеют первые 1-2 месяца после прекращения приема таблеток, поэтому акушер-гинекологи рекомендуют прекратить прием ОК и пользоваться барьерными методами контрацепции за 1-2 месяца до запланированного времени зачатия, чтобы дать организму воможность восстановить овуляцию.
Как быстро тест на беременность выявляет беременность ?
Большинство домашних тестов на беременность позитивны через 12-14 дней после зачатия, то есть с первого же дня задержки месячных (у женщин, имеющих овуляцию на 14-й день цикла).
Какие витамины для беременных самые лучшие ?
Существует большое разнообразие витаминов для беременных. Некоторые содержат регулирующие стул добавки, другие содержат повышенное количество бета-каротина (вит А). Предотвращение нехватки витаминов в организме беременной очень важно. Но важно также не допустить передозировки некоторых витаминов, способных вызвать дефекты развития органов у плода (например, витамин А). Тератогенная доза витамина А для беременных составляет 10’000 IU/сутки и выше.
Зачем принимать «фолиевую кислоту» при беременности ?
Согласно Базе Данных Кохрейна, фолаты в количестве 400 мг/сутки, могут снизить частоту дефектов нервной трубки на 72%. Национальный Институт Здоровья рекомендует начинать прием этой пищевой добавки за 3 месяца до зачатия и продолжать прием в первые три недели беременности. Есть также данные, что прием фолатов помогает предотвратить самопроизвольные выкидыши, внематочную беременность, несостоявшийся аборт, мертворождаемость. Некоторые исследования связывают прием фолиевой кислоты с повышенной частотой многоплодной беременности.
Необходимо ли принимать таблетки с железом при беременности ?
Анемичные женщины безусловно нуждаются в приеме таких таблеток, но нет данных за то, что профилактический прием препаратов железа приносит какую-либо пользу матери или ребенку. Некоторые акушеры считают, что необходимость гемотрансфузий у послеродовых женщин значительно ниже, если в роды они вступили с высоким уровнем гемоглобина.
Какие прививки необходимо сделать до беременности ?
Женщины, планирующие беременность, должны убедиться, что у них есть иммунитет к краснухе (американцы называют «Немецкая корь»). Наличие иммунитета к ней можно проверить по анализу крови («иммуноглобулин-G» к краснухе). Инфицирование краснухой при беременности – огромный риск получить «врожденную краснуху» у ребенка, что выражается в глухоте, пороках сердца, слепоте (из-за катаракты), умственной отсталости. ACOG сообщает, что риск поражения плода 50% при контакте в первый месяц беременности, и 10% при контакте в третьем триместре беременности. После вакцинации ACOG рекомендует воздержаться от беременности в течение хотя бы 1 месяца. Если же беременность наступила до вакцинации матери, то прививку рекомендуют сделать сразу после родов.
Ветрянка («ветряная оспа», американцы называют «цыплячья оспа» – chicken pox) вызывается вирусом varicella zoster, и тоже может вызывать серьёзные внутриутробные проблемы. Требования к вакцинации такие же, как и для краснухи. Проверить иммунитет к ветрянке. Привиться. Желательно беременеть через месяц и более после прививки.
Какие прививки безопасны при беременности ?
Прививки от столбняка, гриппа и пневмококка безопасны при беременности. Если беременная женщина подверглась воздействию инфекции, то можно получить специфический иммунитет введением иммуноглобулина против кори, гепатита А и Б, столбняка, ветрянки, бешенства. Путешественники могут безопасно привиться от желтой лихорадки, тифоида, гепатита Б. Любые вакцины необходимо назначать до зачатия. Не желательно беременеть в течение 3 месяцев после прививки от краснухи.
Когда женщина «слишком стара», чтобы заводить детей ?
Способность забеременеть у женщины снижается с возрастом. Зачатие после 35 лет может задерживаться из-за нерегулярных овуляций в этом возрасте, но если беременность наступила, то вынашивание её обычно безопасно. Более частые в этом возрасте такие осложнения беременности, как артериальная гипертензия, гестационный диабет, немного повышенный риск выкидыша, более частые показания к кесареву сечению. Так как все яйцеклетки присутствуют у женщины с самого рождения, то с возрастом накапливается количество неблагоприятных воздействий на них и повышается количество яйцеклеток с генетическими аномалиями. Риск врожденных пороков развития у плода с возрастом женщины увеличивается. Поэтому следует провести консультацию у медицинского генетика и оценить общее здоровье организма до зачатия.
Каков обычный уровень врожденных пороков развития в популяции?
Около 2-3% всех новорожденных в США имеют какие-либо пороки развития, которые можно обнаружить. К возрасту 5 лет обнаруживаются еще некоторые мелкие дефекты и уровень врожденных пороков развития достигает 4-4,5%. Большинство из этих пороков наследуются от родителей, но некоторая их часть возникает под влиянием внешних воздействий на плод в критический для его роста период. Некоторые вещества способны вызвать пороки развития. Другие вещества, такие как аспирин, кофеин, оральные контрацептивы, марихуана, влагалищные спермициды, электромагнитные поля от телевизоров и мониторов, антигистаминные препараты, исключены из списка тератогенов.
Почему следует бросить курить беременным женщинам?
Курение во время беременности повышает риск задержки внутриутробного развития плода, низкого веса при рождении, преждевременных родов, отслойки плаценты и антенатальной гибели плода.
Сколько кофе может выпивать беременная за день?
Для большинства беременных безопасно пить 2 чашки кофе за день, но следует избегать больших доз кофеина при беременности. Кофеин это натуральный стимулятор нервной системы. Обычная чашка сваренного кофе содержит 150 мг кофеина. Уровень кофеина выше 500 мг/сутки (4 чашки в день) это слишком высокая доза. Кофеин воздействует на центральную нервную систему через 15 минут после приема внутрь. Он немного повышает кровяное давление, частоту сердечных сокращений и частоту мочеиспусканий, из-за чего организм теряет жидкость, что вредно при беременности. Для правильного подсчета количества кофеина читайте инструкции к медикаментам и пищевым продуктам (кофеин может содержаться ив таблетках от простуды, и в таблетках от головной боли). В шоколаде находится очень малое количество кофеина.
Раньше с кофеином связывали повышенный риск выкидышей. Сегодняшние исследования не выявили такой зависимости. Есть мнение, что повышенное количество выкидышей у некоторых беременных, употреблявших кофе, был связан с тем, что такие женщины часто курят и выпивают спиртное, некоторые из них испытывали чрезмерную рвоту и тошноту при той неудачной беременности. Некоторые исследования показали, что высокие дозы кофеина при беременности (более 300 мг/сут) могут приводить к малой массе тела при рождении, тогда как употребление 600 мг/сут и более может привести даже к задержке внутриутробного развития у плода.
источник
Риск от прививки во время беременности является скорее теоретическим. Польза вакцинации беременных женщин обычно превосходит потенциальный вред в тех случаях, когда:
- существует высокая вероятность заражения болезнью;
- инфекция представляет особую угрозу для матери или плода;
- вероятность причинения вреда вакциной мала.
Как правило, вакцинaция живыми вакцинами (против кори, паротита и краснухи; ветряной оспы, полиомиелита) противопоказана беременным женщинам из-за теоретического риска передачи ослабленного вируса плоду. Если беременная женщина была вакцинирована или забеременела в течение 3 месяцев после вакцинации, она должна быть предупреждена о возможных последствиях. Но тем не менее вопрос о прерывании беременности обычно не стоит.
Возможность применения у беременных: да
Так как бешенство практически всегда приводит к летальному исходу, вакцинация является жизненно необходимой. К тому же не обнаружено взаимосвязи между вакцинацией против бешенства и отклонениями в развитии плода.
Но так как вакцина состоит из инактивированного вируса, теоретический риск нарушения развития плода низкий. При принятии решения о вакцинации необходимо взвешивать потенциальный риск вакцинации и риск заражения.
По имеющимся исследованиям, вакцинация против гепатита В не несет риска для плода.
Вакцина против гепатита В рекомендуется женщинам, состоящим в группе высокого риска по заболеванию гепатитом В
Все беременные женщины должны пройти обследование на наличие иммунитета к краснухе и сделать анализы на присутствие антител к вирусу гепатита В. В том случае, если беременная заражена вирусом гепатита В, необходимо проследить, чтобы ребенок получил иммуноглобулин против гепатита В и начал серию прививок вакцины против этой болезни сразу же после рождения.
Заболевание гриппом во 2-м и 3-м триместрах беременности может давать очень серьезные осложнения. Поэтому во многих странах рекоменуется вакцинации беременных на этих сроках. Женщины, у которых риск осложнений от гриппа высокий, должны быть вакцинированы независимо от срока беременности. Исследования на более чем 2000 беременных женщинахз не показали каких-либо побочных эффектов для плода.
Подтвержденная беременность является противопоказанием к введению вакцин против краснухи, кори и паротита. Но несмотря на теоретический риск, случаев врожденной краснухи или дефектов у новорожденных в результате введения женщинам, ранее не привитым и получившим вакцину против краснухи во время беременности, не зарегистрировано.
Лица, получившие вакцины против кори, паротита или краснухи, могут выделять эти вирусы, но не способны заразить окружающих. Эти вакцины можно безопасно вводить детям беременных женщин.
Подтвержденная беременность является противопоказанием к введению вакцин против краснухи, кори и паротита. Но несмотря на теоретический риск, случаев врожденной краснухи или дефектов у новорожденных в результате введения женщинам, ранее не привитым и получившим вакцину против краснухи во время беременности, не зарегистрировано. Лица, получившие вакцины против кори, паротита или краснухи, могут выделять эти вирусы, но не способны заразить окружающих. Эти вакцины можно безопасно вводить детям беременных женщин. Непривитые против краснухи беременные должны получить вакцину сразу же после родов.
Возможность применения у беременных: да
Исследования показали, что вакцинация против менингита безопасна и эффективна.
Возможность применения у беременных: нет.
Подтвержденная беременность является противопоказанием к введению вакцин против краснухи, кори и паротита. Но несмотря на теоретический риск, случаев врожденной краснухи или дефектов у новорожденных в результате введения женщинам, ранее не привитым и получившим вакцину против краснухи во время беременности, не зарегистрировано.
Лица, получившие вакцины против кори, паротита или краснухи, могут выделять эти вирусы, но не способны заразить окружающих. Эти вакцины можно безопасно вводить детям беременных женщин.
Безопасность пневмококковой вакцины по отношению к плоду не исследована. Однако женщины, случайно вакцинированные против этой болезни родили здоровых малышей. Пневмококковые вакцины рекомендуются женщинам, подверженным высокому риску инфекции и осложнений пневмококковых заболеваний.
Столбнячный и дифтерийный анатоксины являются единственными иммунобиологическими агентами, введение которых в плановом порядке показано непривитым беременным женщинам. Ранее привитые беременные, которым столбнячный анатоксин не вводился в течение последних десяти лет, должны получить ревакцинацию этого препарата. Беременные женщины, не привитые против столбняка, или привитые не полностью, должны закончить первичную серию прививок.
Рекомендуемый срок вакцинации — второй триместр
Нет данных по поводу применения у беременных женщин
Возможность применения у беременных: нет
Хотя нежелательных побочных эффектов не отмечено, применение у беременных противопоказано
Возможность применения у беременных: Нет данных по поводу применения у беременных женщин
Нет данных по поводу применения у беременных женщин
Нет данных по поводу применения у беременных женщин
В настоящее время не существует данных, говоривших о вреде для плода пассивной иммунизации матери иммуноглобулином.
источник
Желтая лихорадка является смертельно опасным заболеванием. При заражении нарушается деятельность жизненно важных органов, сопровождается кровотечением из слизистых и окрашиванием кожного покрова и белка глаз в желтый цвет. Заражение происходит в основном от укуса комаров зараженных вирусом, а также при контакте с больным или при разделке мяса зараженного животного.
Болезнь чаще поражает людей проживающих в Африке и Южной Америке. Перед планированием поездки в данные страны требуется проставление прививки с отметкой в прививочном сертификате.
Прививка от желтой лихорадки не является обязательной на территории России.
Вакцинация требуется в следующих случаях:
- проживание в Африке и Южной Америке;
- при планировании поездки в данные страны;
- сотрудникам учреждений работающих с вирусом возбудителя болезни;
- при развитии эпидемии;
- медсотрудникам и иным рабочим, у которых велика вероятность контактирования с пациентами, зараженными желтой лихорадкой.
Дополнительно рекомендовано производить прививки в детском возрасте (в 9 месяцев), особенно в семьях, в которых родители могут контактировать с вирусом и быть источником заражения.
Прививка от желтой лихорадки позволяет защитить организм от проникновения и развития заболевания.
Перед проведением процедуры требуется исключить наличие противопоказаний:
- непереносимость компонентов входящих в состав вакцины;
- в период беременности и кормления ребенка грудным молоком (при отсутствии эпидемии в стране проживания);

Повторная вакцинация не проводится при развитии негативных реакций после проведения первой прививки. Период между основными прививками и от желтой лихорадки должен составлять не менее 60 дней (для детей младше 15 лет). В старшем возрасте требуется выбирать разные области (ягодицы, бедро) введения препаратов.
Для прививания используются вакцины советского («ПИПВЭ им. М. П. Чумакова») или французского (Stamaril) производства. Основа состава и принцип действия препаратов аналогичный. Но в России рекомендовано отдавать предпочтение отечественным прививкам.
В составе вакцины содержатся клетки вируса в ослабленном состоянии. Но при наличии ослабленного иммунитета, даже такие клетки могут спровоцировать развитие болезни. Для производства препарата производят заражение куриных яиц, через 4 суток отбираются жизнеспособные эмбрионы.
Далее их извлекают из скорлупы, измельчают и помещают в центрифугу. В результате на выходе получаются активные клетки вируса в ослабленном состоянии. Для сохранения жизнеспособности клеток их высушивают и замораживают. После этого их помещают в ампулы.
Для приготовления вакцины требуется специальный растворитель. Состав после попадания в организм заставляет вырабатывать иммунной системой антитела, для защиты от данного заболевания. В результате формируется иммунитет к желтой лихорадке.
Перед проведением прививки вакцину можно приобрести самостоятельно, важно уделить внимание составу и производителю. После совершения покупки и до использования препарата требуется соблюдать условия его хранения.
Вакцинация требуется при посещении стран, в которых фиксировались и фиксируются случаи развития заболевания. К ним относятся страны и районы Южной Америки и Африки. Точный список рекомендовано уточнять у туроператоров. 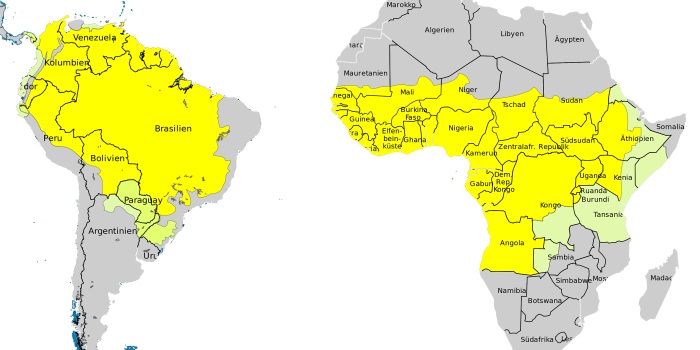
Прививка от желтой лихорадки производится только в специализированных медучреждениях, имеющих разрешение на проведение данной вакцины. Перед проведением процедуры специалистом осуществляется полный осмотр клиента, для исключения наличия возможных противопоказаний. Далее обговариваются правила подготовки перед проведением прививки и после.
Проведение вакцинации является платной процедурой. В клинике требуется уточнить условия приобретения препарата (самостоятельно или это осуществляется клиникой). Если средство для инъекции приобретается самостоятельно, то в стоимость входит только услуга введения препарата.
После проведения прививки рекомендована сдача анализа на выявление сформированных антител. Важно заранее уточнить, имеет ли учреждение право на заполнение прививочного сертификата, так как без него поездка в выбранную страну может оказаться под запретом.
Делать прививку самостоятельно запрещено, так как требуется правильно высчитать концентрацию раствора, а также при самоспрвивании, медучреждение не заполнит сертификат о прививках, о прохождении процедуры.
Прививку рекомендовано проводить в медучреждениях по месту прикрепления. При наличии полиса возможно бесплатное проведение вакцинации. При необходимости закупки препарата клиникой необходимо заранее заявить о необходимости проведения прививки, так как вакцинация редко бывает в наличии.
Неполный список больниц по областям проводящие процедуру вакцинации от желтой лихорадки в России:
- Московская. Вакцинация проводится в государственных учреждениях по улицам: Трубная 19, Волоколамское шоссе 63, Маршала Бирюзова 39;
- Алтай. В прививочном кабинете по улице Анатолия 53;
- Амурская. В поликлинике по адресу Театральная 28;
- Архангельская. В клиническом центре на улице Набережная Северной Двины 66;
- Башкортостан. В медсанчасти аэропорта в селе Булгаково;
- Бурятия. В диагностическом центре по адресу Корабельная 32;
- Волгоградская. В городских учреждениях на улицах: Милютина 6 и Бульвар победы 38;
- Иркутская. В клинической больнице на мкр. Юбилейный 100;
- Калининградская. В медучреждениях по адресам: Невского 90 и Клиническая 74;
- Краснодар. В больнице на улице Седина 204;
- Красноярская. В клинике на улице К. Маркса 45;
- Мурманская. В поликлиниках по адресам: К. Либкнехта 34 и Шмидта 41/9;
- Новосибирская. В больнице на улице Семьи Шамшиных 40;
- Пермь. В клиниках по адресам: Звездова 62, Ленина 44 и Екатерининская 224;
- Самарская. В поликлинике на улице Фадеева 56;
- Санкт-Петербург. В медицинских центрах по адресам: Пр. Московский 22, Циолковского 3, Елизарова 43;
- Свердловская. В больнице по улице Заводская 29;
- Тюменская. В клинике по адресу Котовского 55;
- Хабаровск. В медучреждении на улице Калинина 25;
- Челябинская. В городской больнице по адресу Воровского 16.
Точный список учреждений можно узнать в турагентстве с режимом работы и номерами телефонов.
В Украине прививание производится в следующих городах:
- Мариуполь. Частные и государственные клиники, расположенные по улицам: Нахимова 35, Казанцева 18;
- Донецк. В медучреждении расположенном на улице Ильича 16;
- Запорожье. В частных и областных клиниках по улицам: Гвердцейская 27, Сталеваров 17 и Ореховское шоссе 10;
- Львов. В прививочном кабинете поликлиники на улице им. Князя Льва;
- Одесса. Прививание производится в клинике на улице Малоковского 10;
- Харьков. Процедуру можно пройти в медицинском центре на улице Кооперативная 28;
- Киев. Вакцинация осуществляется в прививочных кабинетах по улицам: Шелковичная 39, Васильковская 55 и Сталинграда 6 Д;
- Николаев. В государственном медицинском учреждении на улице Чинрина 63 А;
- Суммы. Прививание производят в мединституте на пр. Лушпи 54.
Список медицинских учреждений может изменяться.
В Белоруссии вакцинацию можно произвести только в Минске. Прививание производится при наличии сертификата на прививки и справки об отсутствии противопоказаний (имеет ограниченное время действия). Медучреждение имеет плавающий график работы. Рекомендовано перед поездкой уточнить наличие вакцины и время постановки прививок.
В Крыму прививание производится в клиниках г. Севастополя. Требуется также иметь сертификат на прививки и справку с поликлиники с места жительства об отсутствии противопоказаний. Стоимость услуги и вакцины рекомендовано уточнять заранее.
Прививку рекомендовано производить заранее, так как до поездки в организме должны успеть выработаться антитела к возбудителю. 
Возбудитель заболевания в ослабленной форме чувствителен к антибиотикам и дезинфицирующим средствам. Поэтому рекомендовано соблюдать обеззараживающие мероприятия с особой аккуратностью. Иначе процедура окажется малоэффективной. Важно, сама вакцина и растворитель должны храниться до проведения процедуры в холодильнике при температурном диапазоне 4-8 градусов.
Последовательность проведения вакцинации:
- Соединить клетки вируса с растворителем в пропорции 1:10. Процедура смешивания длится до 5 мин.
- Когда компоненты образуют однородную консистенцию желто-розового окраса, состав требуется выдержать еще 15 мин.
- Готовый раствор разрешено хранить не более 1 часа при температуре 2-6 градусов;
- Для проведения прививки требуется 0,5 мл готового раствора.
- Состав вводится с применением шприца в лопаточную область (наружный угол) внутримышечно или подкожно.
В завершении процедуры медработником делается отметка в прививочном сертификате о дате проведения прививки, какой препарат использовался и возникшие побочные эффекты (если проявляются). Остатки состава запрещено утилизировать путем смывания средства в канализацию, так как возможно распространение вируса.
После простановки прививки требуется наблюдение за состоянием пациента. Важно своевременно отличить естественную реакцию организма от побочных эффектов.
| Допустимая реакция | Побочные эффекты |
| Появление покраснения и припухлости в зоне введения прививки. Проходит самостоятельно. | Аллергическая реакция организма на состав. Высыпания могут локализоваться, как в месте введения вакцины, так и по всему телу. При тяжелых формах проявления требуется вызов неотложной помощи. |
| Воспалительный процесс в лимфоузлах, сопровождаемый болевыми ощущениями. | Нагноение места введения препарата из-за несоблюдения правил обеззараживания и проникновения инфекции в место прокола. |
| Общее недомогание с ломотой в мышцах и суставах. | Резкое повышение температуры, сильная слабость и общее ухудшение состояния. Развитие данной реакции возможно при постановке прививки сразу после болезни или при иных причинных снижения иммунитета. Требуется срочная госпитализация. |
| Небольшое повышение температурных показателей на 1-3 дня. |
При соблюдении правил подготовки к прививке и поведения в послепрививочный период негативная реакция проявляется редко.
Прививка от желтой лихорадки требует учитывать сочетание вакцины с алкогольной продукцией и совместно используемыми медикаментами:
- спиртосодержащую продукцию нельзя употреблять за 3 дня до постановки и 10 дней после ее проведения. Этанол, точнее токсины, образуемые в результате распада спирта, оказывает губительное действие на печень, сердце и нервную систему. Поэтому при одновременном использовании препарата и алкоголя увеличивается вероятность развития более тяжелых побочных эффектов. Дополнительно спирт замедляет процесс выработки антител организмом, в результате эффективность средства снижается;
- при приеме гормональных медикаментов (даже при наружном использовании), прививку разрешено делать после стабилизации гормонального фона, через 14-30 дней;
- антибиотики, снижают эффективность прививки, так как губительно действуют на ослабленные клетки возбудителя. Также при приеме антибактериальных средств сильно снижается иммунная реакция организма. Это влечет увеличение вероятности развития негативной реакции на прививку.
Запрещено одновременно производить прививание против желтой лихорадки, холеры и паратифов. Требуемый интервал между вакцинациями 3 месяца.
Действие вакцины отсчитывается с момента образования антител в организме, то есть через 10 дней. Защитная реакция иммунитета на болезнь индивидуальная в среднем составляет 10 лет, но может продолжаться и до 35 лет. Перед проведением повтора процедуры рекомендовано провести сдача анализов на выявление антител в организме.
Эффективность проведения прививки на 80% зависит от соблюдения правил подготовки к вакцинации и после проведения процедуры.
Требования, предъявляемые к процедуре:
- исключить контактирования с аллергенами за 3 дня до проведения прививки и 5 дней после ее простановки. При необходимости пропить антигистаминные препараты (Супрастин, Фенкарол) заранее;
- после вакцинации избегать посещений людных мест до 7 дней, так как человек выделяет небольшое количество возбудителей и становится источником болезни. Для людей с низким иммунитетом возможно заражение желтой лихорадкой. Также иммунитет привитого ослаблен и возможно присоединение вторичной инфекции;
- принимать водные процедуры разрешено, но тереть жесткой мочалкой место введения вакцины запрещено из-за вероятности попадания в рану инфекции. Посещать водоемы общего купания (речка, море, бассейн) запрещено до 7 дней;
- после вакцинации и на момент ее проведения учитывать ее несовместимость с алкоголем, гормональными медикаментами и антибиотиками;
- в течение 30 мин после введения состава не покидать медицинское учреждение. Сотрудники клиники должны проверить реакцию организма на вакцину;
- при развитии побочных эффектов необходимо известить персонал учреждения постановки прививки (данные будут занесены в прививочный сертификат) и обратиться за квалифицированной помощью.
Если случается заражение лихорадкой после проведения вакцинации, то болезнь протекает в легкой форме и не вызывает развития осложнений.
Прививка от желтой лихорадки является платной. Ее стоимость варьируется от вида выбранной вакцины, уровня медицинского учреждения и района проведения процедуры.
Диапазон вариации цен на вакцины по регионам на отечественную вакцину:
| Город | Средняя цена в России (в руб.) | Стоимость за оказание услуги (в руб.) |
| Москва | 2800 | 750 |
| Санкт-Петербург | 2300 | 850 |
| Екатеринбург | 2200 | 700 |
| Пермь | 2700 | 800 |
| Волгоград | 2200 | 600 |
| Сочи | 2500 | 1500 |
| Хабаровск | 2100 | 1800 |
В государственных клиниках цена за процедуру на 25-50% ниже, чем в частных (в некоторых регионах возможна бесплатное вакцинирование при наличии страхового полиса).
Препарат французского производства можно приобрести только на заказ его минимальная стоимость от 25 000 руб.
Состав для прививок (саму вакцину и жидкость для приготовления раствора) хранить в затемненном месте при температурном диапазоне от 2 до 8 градусов. После приготовления препарат сохраняет свойства от 1 часа до 6 часов.
Хранить вдали от антисептиков. Важно, проверить упаковки на целостность и срок годности перед применением. Остатки препарата утилизировать, смывать в канализацию запрещено из-за вероятности распространения вируса.
Помимо лекарственных мер предотвращения инфицирования желтой лихорадкой рекомендовано соблюдать дополнительные меры:
- при выявлении больных зараженных вирусом требуется сразу оградить от контактирования с окружающими;
- в местах проживания использовать средства, защищающие от проникновения комаров в помещение;
- употреблять в «опасных» странах только проверенную воду и пропеченное мясо;
- избегать контактирования с животными, так как они тоже могут быть переносчиками вируса;
- избегать контактирования с людьми, приехавшими из стран Африки и Южной Америки.
При обнаружении симптомов желтой лихорадки сразу вызывать скорую помощь, самообращение не рекомендовано из-за вероятности инфицирования пациентов поликлиники.
Прививку требуется осуществлять не позднее, чем за 10 дней до выезда в эпидемиологические страны. Важно соблюдать правила поведения до и после проведения вакцинации. Процедуру прививания проводить только в проверенных клиниках, так как введение состава от желтой лихорадки требует особых навыков.
Автор: Котлячкова Светлана
Оформление статьи: Владимир Великий
О вакцинации от желтой лихорадки и международном сертификате:
источник
Иммунитет — это комплекс реакций организма на вторжение инфекционных агентов (вирусов, микроорганизмов), паразитов и многое другое. Любое снижение иммунитета мгновенно повышает вероятность заражения. Доказано, что плод заболевшей женщины подвержен риску не в меньшей степени, особенно если учесть особенную тонкость и ответственность происходящих с ним превращений. Через плаценту, связывающую мать и плод, могут проникать как антитела матери, так и болезнетворные агенты. В ряде случаев беременность женщины отягощает инфекционную болезнь. Для плода заболевание может быть чревато выкидышем, пороками развития. Поэтому возможность противостоять инфекциям во время беременности чрезвычайно важна.
Как возникает устойчивость к инфекции? Ключевую роль играют в этом белые кровяные клетки- лейкоциты и их производные- белки-иммуноглобулины (антитела). В ответ на контакт организма с болезнетворными вирусами и микроорганизмами особые группы лейкоцитов начинают сложную деятельность: поглощают возбудителей, вырабатывают антитела, блокирующие возбудителя и их вредоносные выделения(токсины), превращая в отходы, подлежащие сбору, переработке и выведению из организма. Иммунные реакции происходят под контролем нервной и гормональной систем регуляции, поэтому сбои в работе этих ситем автоматически снижают иммунитет.
иммунизация- создание или образование иммунитета к определенным заболеваниям. Она бывает активной и пассивной. При пассивной иммунизации в организм вводят уже готовые антитела к возбудителям и/или их токсинам, ядовитым веществам (яд змей, членистоногих) и др. Пути введения антител могут быть различными. Мать через плаценту передает плоду антитела, иммунизируя его, молозиво также содержит определенные иммуноглобулины. С другой стороны существуют масса медицинских препаратов антител- сывороток, которые вводят внутримышечно.
Активная иммунизация в естественных условиях наступает в течение болезни: организм сам начинает вырабатывать антитела к возбудителю, «запоминает» его на некоторое время (от нескольких месяцев до десятков лет). И при повторных заражениях болезнь либо не возникает- полный иммунитет, либо протекает в легкой форме — частичный иммунитет.
Активный иммунитет получают также искусственно, без перенесения болезни. Для этого в организм вводят ослабленные бактерии или вирусы и модифицированные с помощью генной инженерии специфические белки возбудителя или другие характерные для него и неопасные для человека вещества. Искусственное создание активного иммунитета называют вакцинацией, а медицинский препарат, содержащий иммунизирующий компонент — вакциной.
Введение в организм матери убитых бактерий и вирусов не представляет опасности для малыша, в то время как введение живых ослабленных микроорганизмов теоретически может привести к внутриутробному инфицированию, что в свою очередь чревато задержкой роста плода, пороками развития. Поэтому вакцины содержание живые микроорганизмы противопоказаны во время беременности.
Таким образом, учитывая уязвимость плода, борьба с инфекцией должна носить предупредительный характер. За 1-3 месяца до зачатия женщине необходимо проконсультироваться у инфекциониста о программе необходимых прививок. Если женщина не знает точно, болела ли она каким либо инфекционным заболеванием и у нее нет точных данных, то следует сдать анализ крови на наличие специфических антител, особенно на антитела к опасным для плода инфекциям.
Важно знать, что прививки против краснухи, паротита (свинки), кори, ветряной оспы, туберкулеза противопоказаны при беременности!
Поэтому если вы не имеете иммунитета к данным заболеваниям и беременность наступила, необходимо строго придерживаться правил противоинфекционной безопасности. Для этого необходимо:
- исключить контакт с заболевшими
- использовать средства повышения неспецифического иммунитета: поливитамины;
- избегать стрессов.
Болезни при которых вакцинация не строго противопоказана, также могут быть чрезвычайно опасны для плода.. Если риск заболевания многократно превышает риск от применения вакцины, в таких случаях прививку делают.
Если во время беременности планируется поездки в тропические зоны мира или непосредственно перед зачатием, то рекомендуется отказаться от таких поездок. Если это невозможно, то следует проконсультироваться со специалистом по тропическим болезням по поводу иммунизации к таким инфекциям, встречающимся в тропиках, как желтая лихорадка, японский энцефалит и др., а также соблюдения правил личной гигиены.
Рекомендуется проходить вакцинацию в медицинских учреждениях и у специалистов, имеющих государственный сертификат, разрешающий вакцинопрофилактику. Вакцинопрофилактика матери не может принести вред ребенку в период грудного вскармливания. если у беременных есть дети или домашние, которым проводиться вакцинация, то им программу вакцинации не отменяют, т.к. она безопасная для плода.
Заключение : как правило, врач принимает решение о вакцинации будущей мамы в тех случаях, когда опасность заболевания значительно и многократно превышает риск, который влечет за собой прививка. Поэтому чтобы обезопасить себя и своего будущего малыша, следует позаботиться о своем иммунитете заранее.
Краткая характеристика основных инфекционных заболеваний в связи с их опасностью для беременной и плода и с особенностями иммунизации
Приведенные данные не являются практическим руководством к самостоятельному принятию решения о вакцинации.
КОРЬ
Риск для беременной: значительная заболеваемость, низкая смертность, не зависит от беременности.
Риск для плода/новорожденного: значительная вероятность выкидыша.
Тип вакцины: живой ослабленный вирус.
Показания к иммунизации во время беременности: противопоказана.
Программа вакцинации: одна доза, желательно как вакцина «корь-паротит-краснуха».
Примечание: вакцинация проводиться за1-3 месяца до беременности или после беременности.
ПАРОТИТ (СВИНКА)
Риск для беременной: низкая заболеваемость и смертность, не зависит от беременности.
Риск для плода/новорожденного: увеличение вероятность прерывания беременности в I триместр.
Тип вакцины: живой ослабленный вирус.
Показания к иммунизации во время беременности: противопоказана.
Программа вакцинации: одна доза, желательно как вакцина «корь-паротит-краснуха».
Примечание: вакцинация проводиться за 1-3 месяца до беременности или после беременности.
КРАСНУХА
Риск для беременной: низкая заболеваемость и смертность, не зависит от беременности.
Риск для плода/новорожденного: высокая опасность пороков развития плода и абортов, особенно в I триместре.
Тип вакцины: живой ослабленный вирус.
Показания к иммунизации во время беременности: противопоказана.
Программа вакцинации: одна доза, желательно как вакцина «корь-паротит-краснуха».
Примечание: вакцинация проводиться за 1-3 месяца до беременности или после беременности.
ВЕТРЯННАЯ ОСПА
Риск для беременной: возможно развитие пневмонии.
Риск для плода/новорожденного: в 2% случаев ветрянка у плода зараженного во II триместре.
Тип вакцины: живой ослабленный вирус.
Показания к иммунизации во время беременности: противопоказана.
Программа вакцинации: 2 дозы с интервалом 4-8 недель.
Примечание: вакцинация проводиться за 1-3 месяца до беременности или после беременности.
ГРИПП
Риск для беременной: Заболеваемость увеличивается во время сезонных эпидемий с появлением мутировавшего вируса.
Риск для плода/новорожденного: повышение вероятности выкидыша.
Тип вакцины: инактивированный вирус, ослабленный вирус.
Показания к иммунизации во время беременности: назначается во время II и III триместров, если есть склонность к осложнениям, то независимо от срока беременности, вакцина ослабленным вирусом не проводится!
Программа вакцинации: одна доза внутримышечно ежегодно.
Примечание: вакцинация допустима во время беременности.
БЕШЕНСТВО
Риск для беременной: 100% смертность не зависит от беременности.
Риск для плода/новорожденного: погибает с материнским организмом.
Тип вакцины: убитый вирус.
Показания к иммунизации во время беременности: не отличается от небеременных женщин, индивидуально.
Программа вакцинации: индивидуально.
ГЕПАТИТ В
Риск для беременной: более тяжело протекает в III триместре.
Риск для плода/новорожденного: увеличение вероятность преждевременных родов, выкидышей, заражение новорожденного, часто — носительство вируса новорожденным.
Тип вакцины: очищенный поверхностный антиген, полученный с помощью генной инженерии.
Показания к иммунизации во время беременности: проводится беременным в группах риска:
- наркоманы;
- лица, страдающие хроническими гематологическими заболеваниями, которым назначают повторное переливание крови и ее продуктов;
- медики, имеющие непосредственный контакт с кровью и другими материалами больных.
Программа вакцинации: 3 дозы внутримышечно через 1 и 6 месяцев.
Примечание: инфицированные беременные получают вакцину и сыворотку, инфицированные младенцы должны немедленно получить вакцину и сыворотку.
ГЕПАТИТ А
Риск для беременной: не зависит от беременности.
Риск для плода/новорожденного: нет.
Тип вакцины: инактивированный вирус.
Показания к иммунизации во время беременности: назначается женщинам из групп риска (работающие в детских коллективах), выезжающим в зоны риска.
Программа вакцинации: две дозы с интервалом 6 месяцев.
ПНЕВМОКОККОВАЯ ИНФЕКЦИЯ
Риск для беременной: не зависит от беременности.
Риск для плода/новорожденного: зависит от состояния заболевшей беременной женщины
Тип вакцины: поливалентная, полисахаридная.
Показания к иммунизации во время беременности: рекомендована женщинам со сниженным иммунитетом.
Программа вакцинации: однократно, внутримышено, в группе риска дополнительная доза через 5 лет.
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
Риск для беременной: значительная заболеваемость и смертность, не зависит от беременности.
Риск для плода/новорожденного: зависит от состояния заболевшей беременной женщины.
Тип вакцины: квадривалентная полисахаридная.
Показания к иммунизации во время беременности: показания не зависят от беременности.
Программа вакцинации: одна доза подкожно.
СТОЛБНЯК. ДИФТЕРИЯ
Риск для беременной: высокая заболеваемость и смертность: столбняк — 30%, дифтерия — 10%, не зависит от беременности.
Риск для плода/новорожденного: зависит от состояния заболевшей женщины.
при столбняке смертность новорожденных 100%.
Тип вакцины: комбинированная вакцина содержащая столбнячный и дифтерийный анатоксины.
Показания к иммунизации во время беременности: производят при отсутствии начальной вакцинации в детском возрасте-3х кратно, или повторной (раз в 10 лет начиная с 26-тилетнего возраста).
Программа вакцинации: первоначально 2 дозы внутримышечно, поддержание иммунитета 1 доза раз в 10 лет.
Примечание: желательно провести или повторить вакцинацию перед зачатием.
ПОЛИОМИЕЛИТ
Риск для беременной: не зависит от беременности.
Риск для плода/новорожденного: гипоксическое повреждение плода, в 50% случаев — гибель инфицированных новорожденных.
Тип вакцины: живой ослабленный вирус (оральная вакцина), инактивированный вирус.
Показания к иммунизации во время беременности: Обычно не рекомендована за исключением женщин из групп риска:
- посещающих районы, где часто встречается полиомиелит;
- лиц, работающих с вирусов полиомиелита;
- мед. работники, которые могут иметь контакт с больными полиомиелитом;
- невакцинированные взрослые, дети которых недавно вакцинированы от полиомиелита.
Программа вакцинации: подкожно 2 дозы инактивированного вируса с интервалом 4-8 недель, 3 доза через 6-12 мес. В особых случаях 1 доза оральной вакцины.
Примечание: вакцинация проводят женщинам, отправляющимся в зоны с повышенным риском заражения или в других опасных ситуациях.
29.07.2008
Подборку сделала Катя Б
По материалам статьи «Прививка — защита для двоих». Маркеева А.,
опубликованной в журнале 9 месяцев, 11, 2005
источник
К моменту наступления беременности в идеале женщина должна быть полностью вакцинирована. И хотя риск для плода при введении как инактивированных (убитых), так и живых вакцин строго не доказан, их применение может совпасть с рождением ребенка с врожденным дефектом, что создаст сложную для интерпретации ситуацию. В связи с этим вопрос о вакцинации беременной решается в каждом конкретном случае, после тщательной оценки возможного риска и пользы.
- Беременность матери не считают противопоказанием к вакцинации других детей в ее семье.
- Никаких прививок не делается в первом триместре беременности.
- Если того требует эпидемическая обстановка, могут быть введены все вакцины, кроме живых (противостолбнячную, противогриппозную и пневмококковую вакцинации проводят во многих странах).
- Побочные эффекты не наблюдали даже при использовании живых вакцин (включая, как минимум, пероральную противенолиомиелитную и тройную вакцину).
- При случайной постановке прививки тройной вакциной (корь, эпидемический паротит, краснуха) показанием к прерыванию беременности не имеется.
* «Рекомендации по здоровому образу жизни. Методическое пособие для терапевтов и врачей общей практики.» (утв. Минздравсоцразвития РФ 29.12.2006).
Невозможно применение вакцины коревой живой во время беременности и в период грудного вскармливания. Вакцинацию женщин препаратом «Приорикс» проводят только при отсутствии беременности и согласии женщины предохраняться от зачатия в течение 3-х месяцев после прививки. Кормящие женщины могут быть привиты, если польза от вакцинации преобладает над возможным риском. В случае контакта с корью профилактика проводится иммуноглобулином.
Гепатит А. Из-за отсутствия достаточных данных о применении вакцин (Хаврикс, Геп-А-ин-Вак, Аваксим) у беременных женщин, их использование не рекомендуется, несмотря на минимальный риск воздействия инактивированных вакцин на плод и ребенка. Решение о вакцинации беременных следует принимать только на основании оценки реальной опасности заражения гепатитом А. Вакцина (Аваксим) может быть использована во время лактации. Вакцина Хаврикс во время лактации применяется только при наличии абсолютных показаний.
Гепатит В. В Методических указаниях МУ 3.3.1.1123-02. 3.3.1. Вакцинопрофилактика указано, что беременность НЕ является противопоказанием к вакцинации против гепатита В. Однако в инструкциях к таким вакцинам как «Вакцина гепатита В рекомбинантная дрожжевая» и «Вакцина гепатита В рекомбинантная (рДНК)» «Энджерикс В» указано, влияние вакцины на плод не изучено и возможность вакцинации не рекомендуется в период беременности и лактации и вопрос применении вакцины беременной женщины может быть рассмотрена при крайне высоком риске инфицирования.
Прививка против столбняка единственная из всех вакцин, которая вообще не имеет противопоказаний к применению. Поэтому возможно вводить беременным противостолбнячную сыворотку.
Во время беременности вакцинацию против гриппа можно проводить с использованием только инактивированных субъединичных или расщепленных (сплит-) вакцин, так как эти вакцины не содержат живых вирусов и характеризуются высоким профилем безопасности. Наиболее безопасна вакцинация во втором и третьем триместрах.
С целью профилактики гриппа у беременных и кормящих, вызванного пандемическим штаммом A (H1N1), рекомендованы отечественные вакцины: МоноГрипполНео, МоноГриппол и МоноГрипполПлюс. Кормление грудью не является противопоказанием для вакцинации.
Вакцинировать беременных женщин и кормящих матерей можно такими прививками от гриппа как: «Инфлювак», «Ваксигрип», «Инфлексал V», «Флюарикс». Данные вакцины не оказывает тератогенного или токсического действия на плод у беременных
Краснуха. Прививка против краснухи противопоказана при беременности. Целесообразно вакцинировать всех не беременных и не собирающихся беременеть в ближайшие 3 месяца женщин, у которых не определено точно наличие антител в крови. Беременные женщины с повышенной чувствительностью должны быть вакцинированы немедленно после родов. После введения краснушной вакцины женщинам детородного возраста назначаются противозачаточные средства в течение 2-х месяцев. В случае введения этой вакцины женщине, не знавшей о беременности или зачавшей в течение 3 месяцев после вакцинации, прерывание беременности не проводится.
Бешенство. Беременность НЕ является противопоказанием к вакцинации против бешенства, то есть беременных вакцинируют в обычном порядке, например, вакциной для профилактики бешенства «Кокав».
Ветрянка (ветряная оспа). Невозможно применение вакцины против ветряной оспы (Варилрикс) в период беременности, а также на стадии планирования беременности в течение трех месяцев. Вакцинация также противопоказана в период кормления грудью.
Дифтерия. Беременной не рекомендуется проведение прививок против дифтерии, но женщина может быть привита АДС-М (анатоксин дифтерийно-столбнячный) при тесном контакте с больным дифтерией; АД-М-анатоксин (анатоксин дифтерийный) беременным проводят также по эпидпоказаниям.
Жёлтая лихорадка. Вакцинацию беременных против желтой лихорадки проводят только по эпидпоказаниям не ранее 4 месяца беременности;
Клещевой энцефалит. Прививки против клещевого энцефалита противопоказаны при беременности. Прививки допустимы через 2 недели после родов.
Менингит. В настоящее время нет данных о применении вакцины Менцевакс ACWY у беременных женщин, а также данных о ее влиянии на организм. Исходя из теоретических предпосылок, следует воздерживаться от введения вакцины Менцевакс ACWY беременным женщинам, кроме тех случаев, когда такие женщины подвержены высокому риску заражения. Вакцина менингококковая группы А полисахаридная сухая противопоказана при беременности и кормлении грудью, так как безопасность применения не изучалась.
Паротит. Вакцина паротитная культуральная живая противопоказана во время беременности и в период грудного вскармливания.
Полиомиелит. Инактивированная вакцина для профилактики полиомиелита «Имовакс Полио» может использоваться во время беременности и кормления грудью. Адекватные данные об использовании вакцины «Полиорикс» и «Вакцины полиомиелитной пероральной» при беременности и лактации отсутствуют.
Кормление грудью не является противопоказанием к вакцинации женщины, ни живые, ни инактивированные вакцины не представляют угрозы для ее здоровья. Из всех живых вакцин с молоком выделяется только вакцинный вирус краснухи, при этом инфицирование грудного ребенка наблюдается редко и часто выявляется лишь серологически. («МУ 3.3.1.1123-02. 3.3.1. Вакцинопрофилактика. Мониторинг поствакцинальных осложнений и их профилактика. Методические указания»). Но, несмотря на данное утверждение, многие производители вакцин в прилагаемых инструкциях по применению не рекомендуют или запрещают использование лекарственного препарата в период грудного вскармливания.
источник