Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами – лейшманиями. Лейшманиозы подразделяют на висциральные, протекающие с поражением легких, печени, селезенки, сердца, и кожные, проявляющиеся трансформирующимися в очаги изъязвления папулами. Диагностика лейшманиоза осуществляется путем выявления лейшманий в крови пациента (при висцеральной форме) или в отделяемом кожных элементов (при кожной форме).
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами – лейшманиями.
Лейшманиоз вызываются семнадцатью из более чем двадцати видов простейших паразитов рода Leishmania. Лейшмании развиваются внутри клеток хозяина (преимущественно в макрофагах и элементах ретикулоэндотелиальной системы). В течение своего жизненного цикла им необходимо сменить двух хозяев. В организме позвоночных животных лейшмании находятся в безжгутиковой форме, развиваясь в жгутиковую форму в теле членистоногого. Лейшмании отличаются резистентностью к антибиотикам, и чувствительны к препаратам пятивалентной сурьмы.
Подавляющее большинство лейшманиозов – зоонозы (резервуаром и источником инфекции являются животные), только два вида – антропонозы. Виды животных, участвующих в распространении лейшманиоза, довольно ограничены, поэтому инфекция является природно-очаговой, распространяется в пределах обитания соответствующей фауны: грызунов песчаниковых видов, псовых (лисы, собаки, шакалы), а также переносчиков – москитов. Преимущественно очаги лейшманиоза располагаются в странах Африки и Южной Америки. Большинство из них — развивающиеся, среди 69 стран, где распространен лейшманиоз, 13 являются беднейшими странами мира.
Человек является источником инфекции в случае поражения кожной формой лейшмании, при этом москиты получают возбудителя с отделяемым кожных язв. Висцеральная лейшмания в подавляющем большинстве случаев является зоонозной, москиты заражаются от больных животных. Заразность москитов отсчитывается с пятого дня попадания лейшманий в желудок насекомого и сохраняется пожизненно. Человек и животные контагиозны в течение всего срока пребывания возбудителя в организме.
Лейшманиоз передается исключительно с помощью трансмиссивного механизма, переносчики – москиты, получают инфекцию, питаясь кровью больных животных, и переносят здоровым особям и людям. Человек обладает высокой восприимчивостью к инфекции, после перенесения кожного лейшманиоза сохраняется продолжительный стойкий иммунитет, висцеральная форма такового не формирует.
Возбудитель проникает в толщу кожи человека при укусе москита, формируя в области входных ворот лейшманиозную гранулему. Впоследствии, при висцеральной форме инфекции гранулема рассасывается, а при кожной — прогрессирует в язву. Лейшмании разносятся по организму с током лимфы, поражая регионарные лимфатические узлы. Вдоль лимфатического сосуда паразиты могут формировать лейшманиомы – ряд последовательно располагающихся специфических язв.
В Южной Америке отмечаются формы лейшмании, протекающие с поражением слизистых оболочек ротовой полости, носоглотки и верхних дыхательных путей с грубой деформацией глубоких тканей и развитием полипозных образований. Висцеральная форма лейшманиоза развивается в результате рассеивания возбудителя по организму и попадания в печень, селезенку, костный мозг. Реже – в кишечную стенку, легкие, почки и надпочечники.
Возникающий иммунный ответ подавляет инфекцию, при этом заболевание протекает латентно, либо с маловыраженной симптоматикой. При иммунодефиците, сниженных защитных свойствах лейшманиоз прогрессирует, протекает с выраженной клиникой интоксикационного синдрома, лихорадкой. Размножение паразитов в печени способствуют замещению гепатоцитов фиброзной тканью, в селезенке отмечают атрофию пульпы с участками инфарктов и некротизации. Вследствие поражения костного мозга развивается анемия. В целом висцеральный лейшманиоз, прогрессируя, вызывает общую кахексию.
Лейшманиозы подразделяются на висцеральные и кожные формы, каждая форма, в свою очередь, разделяется на антропонозы и зоонозы (в зависимости от резервуара инфекции). Висцеральные зоонозные лейшманиозы: детский кала-азар (средиземноморско-среднеазиатский), лихорадка дум-дум (распространена в восточной Африке), носоглоточный лейшманиоз (кожно-слизистый, лейшманиоз Нового Света).
Индийский кала-азар является висцеральным антропонозом. Кожные формы лейшманиоза представлены болезнью Боровского (городской антропонозный тип и сельский зооноз), пендинской, ашхабадской язвами, багдадским фурункулом, эфиопским кожным лейшманиозом.
Инкубационный период этой формы лейшманиоза составляет от 20 дней до нескольких (3-5) месяцев. Иногда (довольно редко) затягивается до года. У детей раннего возраста в этот период может отмечаться первичная папула в месте внедрения возбудителя (у взрослых встречается в редких случаях). Инфекция протекает в острой, подострой и хронической формах. Острая форма обычно отмечается у детей, характеризуется бурным течением и без должной медицинской помощи заканчивается летально.
Чаще всего встречается подострая форма заболевания. В начальном периоде отмечается постепенное нарастание общей слабости, разбитости, повышенной утомляемости. Отмечается снижение аппетита, побледнение кожи. В этом периоде при пальпации можно выявить некоторое увеличение размеров селезенки. Температура тела может подниматься до субфебрильных цифр.
Подъем температуры до высоких значений говорит о вступлении заболевания в период разгара. Лихорадка имеет неправильный или волнообразный характер, продолжается в течение нескольких дней. Приступы лихорадки могут сменяться периодами нормализации температуры или снижения до субфебрильных значений. Такое течение обычно продолжается 2-3 месяца. Лимфатические узлы увеличены, отмечается гепато- и, в особенности, спленомегалия. Печень и селезенка при пальпации умеренно болезненны. При развитии бронхоаденита отмечается кашель. При такой форме нередко присоединяется вторичная инфекция дыхательной системы и развивается пневмония.
С прогрессированием заболевания отмечается усугубление тяжести состояния больного, развивается кахексия, анемия, геморрагический синдром. На слизистых оболочках ротовой полости возникают некротизированные участки. Ввиду значительного увеличения селезенки происходит смещение сердца вправо, тоны его глухие, ритм сокращений ускорен. Отмечается склонность к падению периферического артериального давления. С прогрессированием инфекции формируется сердечная недостаточность. В терминальном периоде больные кахексичны, кожные покровы бледные и истонченные, отмечаются отеки, выражена анемия.
Хронический лейшманиоз протекает латентно, либо с незначительной симптоматикой. Антропонозный висцеральный лейшманиоз может сопровождаться (в 10% случаев) появлением на коже лейшманоидов – мелких папиллом, узелков или пятен (иногда просто участки со сниженной пигментацией), содержащих возбудителя. Лейшманоиды могут существовать годами и десятилетиями.
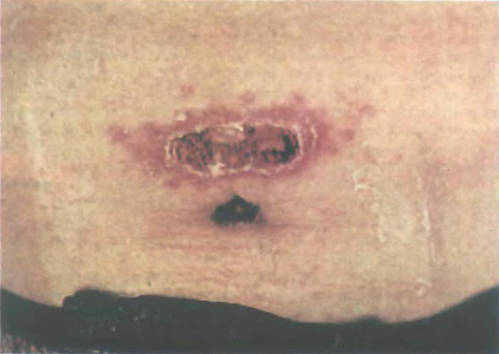
Распространен в тропическом и субтропическом климате. Инкубационный период его составляет 10-20 дней, может сокращаться до недели и удлиняться до полутора месяцев. В области внедрения возбудителя при этой форме инфекции обычно формируется первичная лейшманиома, первоначально имеющая вид розовой гладкой папулы около 2-3 см в диаметре, в дальнейшем прогрессирующей в безболезненный или малоболезненный при надавливании фурункул. Спустя 1-2 недели в лейшманиоме формируется некротический очаг, и вскоре образуется безболезненное изъязвление с подрытыми краями, окруженное валиком инфильтрированной кожи с обильным отделяемым серозно-гнойного или геморрагического характера.
Вокруг первичной лейшманиомы развиваются вторичные «бугорки обсеменения», прогрессирующие в новые язвы и сливающиеся в единое изъязвленное поле (последовательная лейшманиома). Обычно лейшманиомы появляются на открытых участках кожных покровов, их количество может колебаться от единичной язвы до десятков. Нередко лейшманиомы сопровождаются увеличением регионарных лимфоузлов и лимфангитом (обычно безболезненным). Спустя 2-6 месяцев язвы заживают, оставляя рубцы. В целом заболевание, как правило, длиться около полугода.
Отличается значительной распространенной инфильтрацией кожи. Со временем инфильтрат регрессирует, не оставляя последствий. В исключительных случаях отмечаются мелкие язвы, заживающие без заметных рубцов. Такая форма лейшманиоза достаточно редка, обычно отмечается у пожилых лиц.
Наблюдается в основном у детей и молодых людей. При этой форме вокруг послеязвенных рубцов или на них появляются мелкие бугорки, могущие увеличиваться в размерах и сливаться друг с другом. Изъязвляются такие бугорки редко. Язвы при этой форме инфекции оставляют значительные рубцы.
Характеризуется продолжительным инкубационным периодом, который может достигать нескольких месяцев и лет, а также медленным развитием и умеренной интенсивностью кожных поражений.
Длительно протекающий лейшманиоз прогрессирует с развитием пневмонии, нефритов, агранулоцитоза, геморрагического диатеза, а также может осложняться гнойно-некротическими воспалениями.
Общий анализ крови при лейшманиозе показывает признаки гипохромной анемии, нейтропении и анэозинофилии при относительном лимфоцитозе, а также пониженную концентрацию тромбоцитов. СОЭ повышена. Биохимический анализ крови может показать гипергаммаглобулинемию. Выделение возбудителя кожного лейшманиоза возможно из бугорков и язв, при висцеральном — лейшмании обнаруживаются в посеве крови на стерильность. При необходимости для выделения возбудителя производят биопсию лимфоузлов, селезенки, печени.
В качестве специфической диагностики осуществляют микроскопическое исследование, бакпосев на питательной среде NNN, биопробы на лабораторных животных. Серологическая диагностика лейшманиоза проводится с применением РСК, ИФА, РНИФ, РЛА. В периоде реконвалесценции отмечается позитивная реакция Монтенегро (кожная проба с лейшманином). Производится при эпидемиологических исследованиях.
Этиологическое лечение лейшманиоза заключается в применении препаратов пятивалентной сурьмы. При висцеральной форме их назначают внутривенно с нарастанием дозировки на 7-10 дней. В случае недостаточной эффективности терапию дополняют амфотерицином В, вводимым с 5% раствором глюкозы внутривенно медленно. На ранних стадиях кожного лейшманиоза бугорки обкалывают мономицином, сульфатом берберина или уротропином, а также назначают эти препараты в виде мазей и примочек.
Сформировавшиеся язвы являются показанием к назначению мирамистина внутримышечно. Для ускорения заживления язв эффективна лазерная терапия. Препаратами резерва при лейшманиозе являются амфотерицин В и пентамидин, их назначают в случаях рецидивирования инфекции и при резистентности лейшманий к традиционным средствам. Для повышения эффективности терапии можно добавить человеческий рекомбинантный гаммаинтерферон. В некоторых случаях бывает необходимо хирургическое удаление селезенки.
При легко протекающем лейшманиозе возможно самостоятельное выздоровление. Благоприятен прогноз при своевременном выявлении и должных медицинских мерах. Тяжелые формы, инфицирование лиц с ослабленными защитными свойствами, отсутствие лечения значительно ухудшают прогноз. Кожные проявления лейшманиоза оставляют косметические дефекты.
Профилактика лейшманиоза включает меры по благоустройству населенных пунктов, ликвидацию мест расселения москитов (свалок и пустырей, затопленных подвальных помещений), дезинсекцию жилых помещений. Индивидуальная профилактика заключается в использовании репеллентов, других средств защиты от укусов москитов. При обнаружении больного производят химиопрофилактику пириметамином в коллективе. Специфическая иммунная профилактика (вакцинация) производится лицам, планирующим посещение эпидемически опасных районов, а также неимунному населению очагов инфекции.
источник
Лейшманиоз — это протозойная инфекция, протекающая с волнообразной лихорадкой, гепатоспленомегалией и кахексией или с локальным образованием язв.
При локализованной форме лейшманиоза в месте укуса москитом происходит размножение лейшманий, развивается пролиферативный процесс с образованием специфических гранулем-лейшманиом. В дальнейшем на месте гранулем возникают язвы с последующим рубцеванием. При висцеральной форме лейшмании из места укуса, где образуется папула, распространяются гематогенным путем в различные органы и ткани. Паразиты размножаются в печени, селезенке и костном мозге, вызывая там ретикулоэндотелиальную гиперплазию и дистрофические изменения. Продукты обмена и гибели простейших обусловливают развитие интоксикации.
При локализованной форме лейшманиоза выделяют сухую и мокнущую формы. При сухой форме инкубационный период составляет 2–3 месяца до года и более. В области укуса москита возникает папула (папулы) в виде розовых или коричневых безболезненных бугорков размером до 3 мм. В дальнейшем папула постепенно разрастается, и через 3–5 месяцев образуется глубокая язва с гнойными налетами на дне, сверху покрытая корочкой. Со временем на месте язвы образуется рубец. Патологический процесс от момента возникновения бугорка до формирования длится примерно год. При мокнущей форме образуется из бугорка более крупная язва с обильным гнойным отделяемым. Вокруг возникают новые бугорки, которые изъязвляются, что приводит к появлению сплошных язвенных полей. Рубцевание при этом происходит через 6 месяцев. При висцеральной форме инкубационный период длится от 20 дней до года. Заболевание начинается постепенно с общей слабости, субфебрильной температуры и увеличения селезенки. В дальнейшем лихорадка становится волнообразной с пиками подъема температуры до 39–40 °С, появляются выраженная потливость и ознобы. Состояние резко ухудшается, развивается гепатоспленомегалия, особенно селезенки, которая может занимать всю брюшную полость, а также увеличиваются лимфатические узлы. Кожные покровы становятся землисто-бледными, постепенно усиливается анемия и отставание в массе тела. При прогрессировании патологического процесса развивается кахексия с резким истощением и отеками. Возможны носовые и желудочно-кишечные кровотечения и кровоизлияния в кожу. Без своевременного лечения в среднем через 6 месяцев наступает летальный исход.
Диагноз ставится на основании эпидемических данных, типичной клиники и обнаружения лейшманий на дне язвы, в лимфатических узлах или костном пунктате. В лабораторной диагностике используются серологические методы (РСК, РЛА, РИФ) и биологическая проба на мышах.
Дифференциальный диагноз проводят с фурункулезом, сифилисом, лепрой, трофическими язвами и другими заболеваниями.
При кожной форме лейшманиоза используются примочки из дезинфицирующих растворов, антибактериальные мази. Хороший эффект при висцеральной форме оказывают парентеральное введение препаратов сурьмы («Солюсурмин», «Глюконтим»). При присоединении бактериальной инфекции назначаются антибиотики. Рекомендуются общеукрепляющая и иммунокорригирующая терапия.
Имеются противопоказания. Необходима консультация специалиста.
.%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2/%D0%B2%20%D0%BC%D0%B5%D0%B4%D0%BB%D0%B5%D0%BD%D0%BD%D0%BE.%20%D0%92%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D0%BC:%200,35%20%D0%BC%D0%BB/%D0%BA%D0%B3/%D1%81%D1%83%D1%82.%20%D0%B2%202%20%D0%B2%D0%B2%D0%B5%D0%B4%D0%B5%D0%BD%D0%B8%D1%8F%20(%D1%83%D1%82%D1%80%D0%BE%D0%BC%20%D0%B8%20%D0%B2%D0%B5%D1%87%D0%B5%D1%80%D0%BE%D0%BC)%20%D0%BA%D1%83%D1%80%D1%81%D0%BE%D0%B2%D0%B0%D1%8F%20%D0%B4%D0%BE%D0%B7%D0%B0%207-8%20%D0%BC%D0%BB/%D0%BA%D0%B3.%20%D0%94%D0%B5%D1%82%D1%8F%D0%BC:%20%D0%BE%D0%B4%D0%BD%D0%BE%D0%BA%D1%80%D0%B0%D1%82%D0%BD%D0%BE%200,5%20%D0%BC%D0%BB/%D0%BA%D0%B3/%D1%81%D1%83%D1%82.,%20%D0%BA%D1%83%D1%80%D1%81%D0%BE%D0%B2%D0%B0%D1%8F%20%D0%B4%D0%BE%D0%B7%D0%B0%207,5-9%20%D0%BC%D0%BB/%D0%BA%D0%B3.</li>%0A<li>%D0%A1%D1%82%D0%B8%D0%B1%D0%BE%D0%B3%D0%BB%D1%8E%D0%BA%D0%BE%D0%BD%D0%B0%D1%82%20(%D0%B0%D0%BD%D1%82%D0%B8%D0%BF%D1%80%D0%BE%D1%82%D0%BE%D0%B7%D0%BE%D0%B9%D0%BD%D1%8B%D0%B9%20%D0%BF%D1%80%D0%B5%D0%BF%D0%B0%D1%80%D0%B0%D1%82).%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2/%D0%B2%20%D0%B8%D0%BB%D0%B8%20%D0%B2/%D0%BC.%20%D0%92%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D0%BC:%20%D1%80%D0%B0%D1%81%D1%87%D0%B5%D1%82%20%D0%BF%D0%BE%20%D1%81%D1%83%D1%80%D1%8C%D0%BC%D0%B5%20%E2%80%94%2010-20%20%D0%BC%D0%B3/%D0%BA%D0%B3/%D1%81%D1%83%D1%82.%20%D0%B2%20%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%2020%20%D0%B4%D0%BD%D0%B5%D0%B9.</li>%0A<li>%D0%9C%D0%B5%D1%82%D0%B0%D1%86%D0%B8%D0%BA%D0%BB%D0%B8%D0%BD%20(%D0%B0%D0%BD%D1%82%D0%B8%D0%B1%D0%B0%D0%BA%D1%82%D0%B5%D1%80%D0%B8%D0%B0%D0%BB%D1%8C%D0%BD%D0%BE%D0%B5%20%D1%81%D1%80%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%BE).%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2%D0%BD%D1%83%D1%82%D1%80%D1%8C.%20%D0%92%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D0%BC:%20%D0%BF%D0%BE%200,3%20%D0%B3%202%20%D1%80%D0%B0%D0%B7%D0%B0%20%D0%B2%20%D1%81%D1%83%D1%82%D0%BA%D0%B8.%20%D0%94%D0%B5%D1%82%D1%8F%D0%BC:%207,5%20%D0%BC%D0%B3/%D0%BA%D0%B3/%D1%81%D1%83%D1%82.%20%D0%9A%D1%83%D1%80%D1%81%20%D0%BB%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D1%8F%2010-12%20%D0%B4%D0%BD%D0%B5%D0%B9,%20%D0%B2%20%D1%82%D1%8F%D0%B6%D0%B5%D0%BB%D1%8B%D1%85%20%D1%81%D0%BB%D1%83%D1%87%D0%B0%D1%8F%D1%85%20%D0%B4%D0%BE%D0%B7%D1%83%20%D1%83%D0%B2%D0%B5%D0%BB%D0%B8%D1%87%D0%B8%D0%B2%D0%B0%D1%8E%D1%82%20%D0%B2%201,5-2%20%D1%80%D0%B0%D0%B7%D0%B0,%20%D0%BA%D1%83%D1%80%D1%81%20%D0%BB%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D1%8F%2015%20%D0%B4%D0%BD%D0%B5%D0%B9.</li>%0A<li>%D0%9A%D0%B5%D1%82%D0%BE%D0%BA%D0%BE%D0%BD%D0%B0%D0%B7%D0%BE%D0%BB%20(%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%B3%D1%80%D0%B8%D0%B1%D0%BA%D0%BE%D0%B2%D0%BE%D0%B5%20%D1%81%D1%80%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%BE).%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2%D0%BD%D1%83%D1%82%D1%80%D1%8C.%20%D0%92%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D0%BC%20400%20%D0%BC%D0%B3/%D1%81%D1%83%D1%82.%20%D0%B2%20%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%2028%20%D0%B4%D0%BD%D0%B5%D0%B9.</li>%0A<li>%D0%A4%D1%83%D1%80%D0%B0%D0%B7%D0%BE%D0%BB%D0%B8%D0%B4%D0%BE%D0%BD%20(%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BC%D0%B8%D0%BA%D1%80%D0%BE%D0%B1%D0%BD%D0%BE%D0%B5,%20%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BF%D1%80%D0%BE%D1%82%D0%BE%D0%B7%D0%BE%D0%B9%D0%BD%D0%BE%D0%B5%20%D1%81%D1%80%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%BE).%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2%D0%BD%D1%83%D1%82%D1%80%D1%8C,%20%D0%BF%D0%BE%D1%81%D0%BB%D0%B5%20%D0%B5%D0%B4%D1%8B.%20%D0%92%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D0%BC:%20%D0%BF%D0%BE%200,15-0,2%20%D0%B3%204%20%D1%80%D0%B0%D0%B7%D0%B0%20%D0%B2%20%D1%81%D1%83%D1%82%D0%BA%D0%B8.%20%D0%9A%D1%83%D1%80%D1%81%20%D0%BB%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D1%8F%2018-20%20%D0%B4%D0%BD%D0%B5%D0%B9.</li>%0A<li>%D0%A0%D0%B8%D1%84%D0%B0%D0%BC%D0%BF%D0%B8%D1%86%D0%B8%D0%BD%20(%D0%B0%D0%BD%D1%82%D0%B8%D0%B1%D0%B0%D0%BA%D1%82%D0%B5%D1%80%D0%B8%D0%B0%D0%BB%D1%8C%D0%BD%D0%BE%D0%B5%20%D1%81%D1%80%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%BE).%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2%D0%BD%D1%83%D1%82%D1%80%D1%8C,%20%D0%B7%D0%B0%2030%E2%80%9340%20%D0%BC%D0%B8%D0%BD.%20%D0%B4%D0%BE%20%D0%B5%D0%B4%D1%8B.%20%D0%92%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D0%BC:%20%D0%BF%D0%BE%200,3%20%D0%B3%202-3%20%D1%80%D0%B0%D0%B7%D0%B0%20%D0%B2%20%D1%81%D1%83%D1%82%D0%BA%D0%B8.%20%D0%94%D0%B5%D1%82%D1%8F%D0%BC:%207,5-10%20%D0%BC%D0%B3/%D0%BA%D0%B3%20%D0%B2%202%20%D0%BF%D1%80%D0%B8%D0%B5%D0%BC%D0%B0.%20%D0%9A%D1%83%D1%80%D1%81%20%D0%BB%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D1%8F%20%D0%BE%D1%82%207-10%20%D0%B4%D0%BE%2015-20%20%D0%B4%D0%BD%D0%B5%D0%B9.</li>%0A</ul>%0A<p><span%20class=)
Диагностика лейшманиозов основывается на анамнестических, клинических и паразитологических данных. Паразитологический метод диагностики – обнаружение возбудителя в материале, взятом от больного, имеет решающее значение. Лейшмании обнаруживаются у больного человека в первичном аффекте (особенно на ранних стадиях болезни), в лимфатических узлах, селезёнке, печени, костном мозге, лейшманоидах, а при некоторых формах – регулярно в крови. Вспомогательную роль могут играть серологические, культуральные методы и метод биологических проб.
Висцеральный лейшманиоз.
В общем анализе крови в начальный период болезни особых изменений может не быть. По мере прогрессирования заболевания нарастают анемия, лейкопения (в отдельных случаях число лейкоцитов может быть менее 1·10 9 /л), характерны лимфо- и моноцитоз, анэозинофилия, тромбоцтопеня, резко увеличенная СОЭ (50-70мм/ч). Лейшманиоз часто сопровождается бактериальными осложнениями, поэтому лейкопении может и не быть.
Паразитологический диагноз висцерального лейшманиоза ставиться при микроскопическом обнаружении лйшманий (Leishmania donovani) в окрашенных мазках из пунктатов главным образом костного мозга (а так же из селезёнки, печени, лимфатических узлов). Костный мозг обычно получают пункцией грудины. Можно так же пунктировать гребень подвздошной кости, гребень лопатки или эпифиз большой берцовой кости (у маленьких детей). Из пунктата готовят тонкие мазки на предметных стёклах. Часть пунктата может быть посеяна на питательную среду для получения культуры. В разгар болезни лейшмании обнаруживаются легче, чем в ранней стадии, когда требуется тщательный просмотр всего мазка.
Раньше наиболее часто применяли пункцию селезёнки, поскольку этот метод почти в 100% случаев позволял обнаружить паразитов. Но сейчас от него практически полностью отказались из-за угрозы развития тяжёлых осложнений после пункции (шок, кровотечение, абсцессы и т.д.) и большого количества противопоказаний.
Широко используют серологические методы: РСК (реакция ставиться с антигеном из L.donovani или перекрёстно реагирующими антигенами из Mycobacterium Phlei), непрямой ИФА или ELISA (антигены приготовлены из промастигот). Однако все эти тесты не отличаются высокой специфичностью, в невысоких титрах они дают перекрёстные положительные реакции так же с сыворотками больных малярией, шистосомозом, лепрой, болезнью Шагаса, кожным лейшманиозом и даже брюшным тифом. Поэтому коммерческие диагностические системы для этих методик ещё не созданы. Они удобны как экспресс- методы, а так же при необходимости проведения массовых обследований (существуют микрометодики). В последнее время появилась возможность повысить специфичность серологических методов. Так, в качестве антигена используют специфический очищенный лейшманиозный протеин, а так же систему рекомбинантной ДНК.
Кожный тест Монтенегро (внутрикожная аллергологическая проба с аллергеном из лейшманий) может быть использован для ретроспективной диагностики, поскольку в острой фазе он всегда отрицателен. Проба становиться положительной не ранее чем через 6 месяцев после выздоровления. Более того, в острой фазе лейшманиоза становиться отрицательным и туберкулиновый тест (реакция Манту) у больного туберкулёзом. Кожный тест также не является специфическим, так как бывает положительным не только у 90% лиц, перенесших висцеральный лейшманиоз, но и у больных с анемией, длительной лихорадкой. Из вышеперечисленного следует, что Кожный тест Монтенегро не имеет большой диагностической ценности.
Кожный лейшманиоз.
Общеклинические методы существенных изменений не выявляют, особенно на ранних стадиях и при наличии единичных поражений.
Паразитологический диагноз кожного лейшманиоза основывается на обнаружении лейшманий (L.tropica – возбудитель антропонозного, городского кожного лейшманиоза; L.major – возбудитель сельского кожного лейшманиоза) в мазках из соскобов кожных поражений: бугорка или краевого инфильтрата язвы в начальной стадии изъязвления. На стадии заживления язвы лейшмании обнаруживаются реже. Мазки окрашивают по методу Романовского-Гимзы. Непригодны для исследования мазки, содержащие кровь, гной или эпителиальный детрит. С большим трудом находят лейшманий в мазках из бугорков при туберкулоидном кожном лейшманиозе. В этих случаях применяют культуральный метод – посев соскоба из кожного бугорка на NNN-агар (ответ получают через 3 недели) или среду Шнайдера (ответ получают через 7 дней).
Все серологические методы, используемые при висцеральном лейшманиозе, пригодны и при кожном лейшманиозе (при всех его формах). В ранний период (первые месяцы болезни) серологическе реакции отрицательны у большинства больных (80%). Наиболее рано положительными становятся реакции при кожном лейшманиозе, вызванном L.major. При лейшманиозах вызванных другими возбудителями антитела проявляются в различные сроки, титры непостоянны и часто не коррелируют с выраженностью клинических проявлений. Не исключены и ложноположительные результаты.
Кожный тест становиться положительным у всех больных кожными формами и кожно-слизистым лейшманиозом через 3 месяца от начала болезни. Он бывает резко положительным при рецидивирующем кожном лейшманиозе, но остаётся отрицательным во все периоды болезни при диссеминированном кожном лейшманиозе. Но тест не строго специфичен и возможны ложноположительные результаты.
В мазках, окрашенных по Романовскому, лейшмании (безжгутиковая – амастиготная форма) обнаруживаются в цитоплазме больших одноядерных клеток типа макрофагов или в свободном состоянии. Они имеют вид округлых, овальных или удлинённых телец длиной 3-5 мкм. Цитоплазма окрашена в серовато-голубой цвет, ядро – в красно-фиолетовый. В цитоплазме хорошо виден кинетопласт – округлое или палочковидное образование, окрашивающееся более интенсивно, чем ядро.
Классической средой для выращивания лейшманий является NNN-агар. При 22-25 °С рост лейшманий обнаруживается с 3-4 дня как на поверхности агара, в виде мелких прозрачных, в последствии сливающихся колоний, так и в жидкой фазе среды в виде подвижный жгутиковых форм – промастигот. В мазках, окрашенных по Романовскому, промастиготы имеют веретеновидное тело длиной 10-15 мкм и шириной 5-6мкм. Цитоплазма окрашивается в серовато-голубой цвет. В средней части тела расположено крупное красновато-фиолетовое ядро, в передней – палочковидный, более интенсивно окрашенный, кинетопласт. Вблизи кинетопласта начинается и затем свободно выходит из переднего конца клетки жгут длиной 10-20 мкм, окрашивающийся в розовато-сиреневый цвет. Часть промастигот собирается в розетки жгутами к центру. В стареющих культурах часть лейшманий теряют жгут и приобретают овальную или округлую форму.
- Руководство по клинической лабораторной диагностике. под ред.. В.В.Меньшикова.-М.:Медицина,1982 г.
- Инфекционные и паразитарные болезни. Ж.И.Возианова.-К.:Здоров`я,2001г.
источник
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день.
Анализ на паразитов у взрослых – достоверный способ выявить кишечные и другие формы глистных инвазий. На основе полученных в ходе исследований результатов специалист назначает подходящие методы лечения.
Сдавайте анализы на паразитов регулярно, а не тогда, когда о наличии червей будут свидетельствовать симптомы. Подобные исследования необходимы как детям, так и взрослым.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Традиционным способом выявления глистов у человека является анализ кала. При проведении исследования специалисты изучают фрагмент фекалий на наличие яиц паразитов. Для получения наиболее достоверных результатов проводят не менее 2-4 исследований с интервалом в несколько дней.
Оно делает возможным определение таких паразитов, как:
- нематоды, или круглые черви;
- ленточные черви (цестоды);
- трематоды (сосальщики).
Этот анализ на паразитов, будучи достаточно простым, не может претендовать на достоверность результатов.
Чтобы получить достоверный результат, образец кала желательно доставить в лабораторию в течение 45 минут после опорожнения кишечника. Если такой возможности нет, то хранить емкость с образцом можно в холодильнике, но не более 8 часов.
Следующий метод, применяемый для диагностики глистов у взрослых — гистологическая копрограмма. Это исследование предусматривает микроскопический анализ состава кала на основе изучения его среза. Подобная процедура позволит выявить личинки глистов, фрагменты их тел, а также наличие половозрелых сформировавшихся особей.
Недостатком указанной методики является невозможность определить конкретный вид паразита, развивающегося в организме человека.
Наиболее эффективным являются исследования, основанные на крови пациента. Этот анализ определяет содержащиеся в крови антитела и антигены к тем или иным видам паразитарных организмов. Также дает информацию относительно вида гельминта, его способности к размножению и количеству.
Из-за того, что глистная инвазия характеризуется выделением токсических продуктов жизнедеятельности паразитов, состав крови меняется. Это и позволяет медикам заподозрить наличие глистов.
Разновидностью такого исследования является иммуноферментный анализ крови.
Чувствительность этого метода достаточно высока (достигает 90%). Даже если любые другие исследования не выявляют наличия глистов, иммуноферментный анализ крови предоставляет исчерпывающие данные относительно вида и степени распространенности гельминтов.
Забор крови для проведения исследования производится натощак, из вены.
Образец крови исследуется в течение 2-5 дней. Полученные результаты расшифровываются лечащий врачом.
Анализ позволит отследить динамику заболевания, вызванного глистной инвазией.
Какие паразитарные заболевания выявляются посредством указанного исследования? Это:
- аскаридоз;
- фасциолез;
- амебиаз;
- токсоплазмоз;
- лямблиоз;
- описторхоз;
- кожный и висцеральный лейшманиоз;
- цистицеркоз.
Сдать анализы на паразитов можно в различных частных клиниках, специалисты которых гарантируют быстрое получение результатов.
Иногда глистные инвазии протекают без выраженных симптомов, что существенно затрудняет как возможность постановки диагноза, так и своевременного лечения. Однако есть характерные признаки, среди них:
- постоянные головные боли;
- частые простуды;
- запоры;
- нарушение сна;
- ломкость ногтей;
- появление трещин на пятках;
- расстройство кишечника;
- зуд в зоне анального отверстия.
Паразитарные инвазии чреваты серьезными осложнениями. Большое количество глистов, соединенных клубком, может стать причиной закупорки кишечника. Среди других опасных последствий – гиповитаминоз, авитаминоз, анемия, желтуха, хроническое повреждение клеток, провоцирующее развитие рака.
При возникновении подозрения на заражение гельминтозом проводят диагностику. Наиболее популярные методы — анализ крови на паразитов, соскоб на энтеробиоз и зондирование каловых масс на яйца глистов.
В большинстве случаев анализ кала малоинформативен. Его результаты зависят не только от профессионального опыта лаборанта, но и от наличия в кале паразитарных яиц. Если яйца не отложены на момент контроля, то и паразиты не будут обнаружены, а результат будет отрицательным. Для достоверности информации кал необходимо сдать около десяти раз.
Соскоб считается более надежным способом выявления паразитов, но требует перепроверки, так как тоже основан на разыскивании кладки яиц.
Наиболее точный метод определения заражения глистными инвазиями — иммуноферментный анализ крови. Это такой специализированный иммунологический тест, который путем определения в пробе крови объемного спектра антител и антигенов к различным паразитам способен диагностировать наличие или отсутствие заражения.
В иммуноферментном анализе используются фундаментальные принципы иммунологии, а это означает, что в основе анализа лежит исследование крови на присутствие в ней белков-антител (иммуноглобулинов), вырабатывающихся иммунитетом вследствие реакции на чужеродные элементы (антигены), которые тем или иным способом попадают в организм. Помимо этого, встречаясь с разнообразными инфекционными вирусами, иммуноглобулины способны их нейтрализовать.
За счет таких особенностей, кооперируясь с каким-либо антигеном, они образуют комплекс «антитело-антиген», который затем качественно и количественно определяется в иммуноферментном исследовании.
- комфортность в работе;
- доступная стоимость;
- возможность исследования ранних этапов предполагаемого недуга, как у детей, так и у взрослых;
- достаточно высокая информативность результата;
- относительно быстрые сроки выполнения анализа;
- возможность контроля над развитием в организме заболевания;
- высокая степень унификации, за счет которой возможно проведение обследований в больших объемах;
- все уровни исследования автоматизированы.
Обратите внимание! Изредка возможны неправильные результаты. Это может быть связано с ошибками техники, с приемом некоторых медикаментов, с наличием определенных хронических болезней, при которых образуются в крови иммуноглобулины, или нарушениями обмена веществ.
Следует отметить, что точность анализа обусловлена:
- видом гельминтов;
- скоростью размножения;
- количеством их в организме на момент исследования.
Иммуноферментный анализ крови на паразитов способен диагностировать признаки таких паразитарных процессов, как:
- Аскаридоз.
- Лямблиоз.
- Амебиаз.
- Тениоз.
- Описторхоз.
- Фасциолез.
- Токсоплазмоз.
- Цистицеркоз.
- Трихинеллез.
- Висцеральный или кожный лейшманиоз.
При трихинеллезе кровь из вены на диагностику сдается несколько раз, так как максимальное количество антител выявляется через 5-12 недель после заражения.
В связи с тем, что расшифровка анализа формируется на нахождении антител к паразитарным антигенам, то тестирующими системами осуществляется подсчет объема антител классов IgG и IgA.
Фиксируются антитела IgM исключительно через две недели после инфицирования глистами. Вскоре после этого распознаются и антитела класса IgG, сохраняющиеся в большом количестве в процессе всего периода болезни. После элиминации гельминтов число антител резко снижается, а спустя шесть месяцев и вовсе не фиксируется в крови.
Когда выявляются антитела IgM, то это означает, что патологический процесс протекает в острой форме. Высокое число антител IgG показывает хроническую форму заболевания. Большой уровень IgM и IgG указывает на обострение болезни.
| JgM | JgG | JgA | |
| Отрицательный результат | — | — | — |
| Наличие иммунитета | — | + | — |
| Острая стадия | + | — или + | — или + |
| Хроническая инфекция | _ | — или + | — или + |
| Обострение хронической инфекции | + | + | + |
Важно понимать, что наиболее точно расшифровать полученные результаты анализа на наличие паразитов могут доктора, ознакомленные с методами работы той лаборатории, в которой осуществлялось исследование. Ведь в каждой лаборатории, в зависимости от оборудования, могут колебаться показатели.
Чтобы правильно сдать кровь, накануне не желательно принимать жирную и очень сладкую пищу. Взятие крови рекомендовано проводить в утреннее время (натощак). В основном материал для исследования набирают из локтевой вены человека.
Анализ крови на паразитов устанавливает факт существования гельминтов или продуктов их жизнедеятельности в организме индивидуума с точностью до 90 процентов. Благодаря данному исследованию врач определяет тип глистной инвазии и по уровню антител имеет возможность отслеживать динамику патологических процессов, что эффективно влияет на динамику лечения.
источник
№970, Антинейтрофильные цитоплазматические антитела, АНЦА Ig G (Антитела к цитоплазме нейтрофилов с указанием типа свечения — цитоплазматический или перинуклеарный, pANCA и cANCA, IgG)
Тест, использующийся в диагностике системных васкулитов.
При исследовании сыворотки методом непрямой иммунофлюоресценции с использованием фиксированных препаратов нейтрофилов человека наличие антител такого типа проявляется в виде диффузного цитоплазматического (cANCA) или перинуклеарного (pANCA) окрашивания. Они связываются с компонентами цитоплазматических гранул нейтрофилов и моноцитов. Как показано, основной антигенной мишенью для cANCA является лизосомальная протеиназа (PR-3), для pANCA — миелопероксидаза (MPO). По типу свечения pANCA могут интерферировать с антинуклеарными антителами (ANA).
Антитела к цитоплазме нейтрофилов клинически связаны с гранулематозом Вегенера (васкулит мелких сосудов, проявляющийся обычно пневмонией, синуситами и гематурией). Их можно наблюдать при других формах васкулитов – узелковом периартериите, синдроме Чарга–Стросса (Churg-Strauss, эозинофильный гранулематозный ангиит, васкулит средних сосудов), «pauchi-immune» некротизирующем быстропрогрессирующем гломерулонефрите (см. также тест № 807 – антитела к базальной мембране клеток почек). Патогенез этих заболевания и роль аутоиммунных антител в нём неясны. Предполагается вовлечение ANCA в активацию нейтрофилов и повреждение эндотелия, приводящее к продукции провоспалительных цитокинов и стимуляции иммунопатологического процесса. Диагностическая значимость двух указанных видов антител к цитоплазме нейтрофилов (cANCA и pANCA) неравнозначна.
cANCA проявляют более сильную связь с гранулематозом Вегенера, они наблюдаются у 85% пациентов с этим заболеванием, чувствительность теста может быть ниже при локализованном варианте или неактивной стадии болезни. Отрицательный результат не исключает диагноз гранулематоза Вегенера, но ложноположительные результаты редки. У пациентов с установленным диагнозом синдрома Вегенера рост титров cANCA подтверждает рецидив заболевания, снижение титров подтверждает успешное лечение. cANCA выявляются также при узелковом полиартериите. pANCA, обнаруживаются реже при гранулематозе, по сравнению с cANCA, но преобладают у пациентов с микроскопическим полиангиитом, быстропрогрессирующим гломерулонефритом. Они могут быть выявлены также при системной красной волчанке, синдроме Гудпасчера, язвенном колите.
Чувствительность тестирования на наличие cANCA и pANCA (непрямая иммунофлюоресценция) составляет для системных васкулитов: при гранулематозе Вегенера – 85%, микроскопическом полиангиите – 81%, идиопатическом быстропрогрессирующем гломерулонефрите – 81%, классическом узелковом полиартериите – 40%, синдроме Churg-Strauss – 66%. Вероятность ложноположительных результатов для пациентов с другими заболеваниями составляет около 24%, для здоровых людей – 6%.
Диагностическая значимость положительных результатов теста существенно повышается при их оценке в совокупности с клиническими признаками. У пациентов с выраженными клиническими признаками исследование помогает подтвердить диагноз, у пациентов со слабыми признаками оно полезно для отказа от постановки диагноза. В динамическом наблюдении пациента после лечения, появление ANCA вновь, после их исчезновения в результате терапии, свидетельствует о вероятности рецидива.
- Диагностика системных васкулитов и идиопатического быстропрогрессирующего гломерулонефрита.
- Мониторинг состояния пациентов после проведения терапии.
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
источник
Под сальмонеллезами принято подразумевать заболевания, вызываемые комплексом сальмонелл, за исключением возбудителей брюшного тифа и паратифов. Они характеризуются значительным полиморфизмом клинического течения с преимущественным поражением ЖКТ, возможной генерализацией и различной степенью выраженности симптомов общей интоксикации и обезвоживания. Антигенная классификация сальмонелл отражена в схеме Кауфмана-Уайта (2007 г.) и насчитывает 2579 сероваров.
Показания к обследованию. Пациенты с острым диарейным синдромом и явлениями интоксикации.
Этиологическая лабораторная диагностика сальмонеллезов включает выделение культуры патогена, обнаружение АГ и ДНК сальмонелл, определение специфических АТ к АГ возбудителя.
Материал для исследований. Образцы фекалий, рвотные массы и промывные воды желудка, при наличии специальных показаний – желчь, дуоденальное содержимое, кровь.
Сравнительная характеристика методов лабораторной диагностики. «Золотым стандартом» в диагностике сальмонеллезов является выделение чистой культуры патогена при использовании селективных сред обогащения, дифференциально- диагностических сред, с дальнейшей биохимической идентификацией и установлением серовара изолята в реакциях агглютинации (МУ 4.2.2723-10). Средняя длительность исследования составляет 3–4 дня.
Выявление ДНК методом ПЦР является наиболее оперативным методом прямой детекции сальмонелл. Информативность исследований достаточна для диагностики сальмонеллезов в клинической практике, однако не решает эпидемиологических задач – серотипирования патогенов. Наборы реагентов, предназначенные для детекции НК Salmonella spp., выявляют возбудителей тифа и паратифов.
Для выявление АГ сальмонелл преимущественно используют наборы реагентов, сочетающих этап селективного обогащения и метод ИХА для детекции патогена. Выявление специфических АТ (в отечественной практике наиболее часто применяют метод РПГА) обладает ограниченной информативностью вследствие трудности определения условно-диагностического титра и используется в формате исследования «парных сывороток » в качестве вспомогательного по отношению к культуральному методу исследований. Этот вид исследований является ретроспективным, его преимущество – возможность диагностики на поздних сроках заболевания и после антибиотикотерапии.
Показания к применению различных лабораторных исследований. В острой фазе заболевания целесообразно применение прямых методов лабораторной диагностики – выявление культуры микроорганизма и/или его ДНК. При целенаправленном обследовании пациентов на сальмонеллез предпочтение должно отдаваться классическим методам выделения микроорганизма (культуральные исследования с последующей биохимической идентификацией). При необходимости проведения исследований в короткий промежуток времени, а также при организации скринингового обследования для выявления широкого спектра патогенов целесообразна детекция ДНК микроорганизма. Определение специфических АТ показано на поздних сроках заболевания.
Особенности интерпретации результатов лабораторных исследований. Результаты, полученные при применении прямых способов лабораторной диагностики (выявление сальмонелл, их АГ или ДНК в биологическом материале) являются лабораторным подтверждением этиологии заболевания.
При интерпретации результатов выявления АТ следует учитывать вариабельность так называемого «условно-диагностического» титра, возможность длительного сохранения высокого уровня АТ после перенесенного заболевания и недостаточную специфичность метода РПГА, дающего нередко ложноположительные результаты.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 — 2019
Центральный офис: 111123, Россия, Москва, ул. Новогиреевская, д.3а, метро «Шоссе Энтузиастов», «Перово»
+7 (495) 788-000-1, info@cmd-online.ru
! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
источник
Серологический тест, использующийся в диагностике брюшного тифа.
Брюшной тиф – тяжёлое системное инфекционное заболевание, характеризующееся длительной нарастающей лихорадкой, болезненностью живота, потерей аппетита, явлениями общей интоксикации, устойчивой бактериемией. Возбудитель, поступая через слизистую кишечника, посредством фагоцитоза проникает в мононуклеарные фагоциты печени, селезёнки, лимфатических узлов и пейеровых бляшек. В результате фагоцитоза S. typhi, большей частью, не погибают, а остаются в мононуклеарных фагоцитах ретикулоэндотелиальной системы в течение инкубационного периода и размножаются, попадая затем в систему циркуляции крови. Выраженность клинических проявлений инфекции варьирует. При отсутствии лечения заболевание потенциально опасно для жизни в связи с возможностью развития ряда осложнений, включая кишечное кровотечение или перфорацию кишки вследствие некроза пейеровой бляшки.
У детей до 2 лет болезнь обычно протекает легче. Единственным источником инфекции является человек (преимущественно, хронические носители). Механизм передачи может быть связан с потреблением пищевых продуктов, молока, воды, загрязнённых фекалиями, или же переносом инфекции загрязнёнными руками. Инкубационный период заболевания – от 3 дней до 4 недель и более (в среднем – 2 недели). Рецидивы брюшного тифа с возобновлением симптоматики после улучшения состояния возможны (8 — 12%). От 2 до 5% переболевших становятся хроническими носителями.
Клиническая диагностика брюшного тифа может быть затруднена. Безусловным лабораторным подтверждением диагноза служит выделение брюшнотифозных бацилл при серийных посевах крови (начиная с первой недели болезни) или кала – на второй неделе (см. тест №.457).
Выявляемость возбудителя микробиологическими методами зависит от концентрации возбудителя в материале и влияния терапии антибиотиками. Ко второй неделе становятся положительными результаты серологических агглютинационных тестов, к числу которых относится и РПГА-тест на антитела к S. typhi. Серологические тесты уступают по специфичности бактериологическим методам, поскольку положительная реакция в них может быть обусловлена перенесённой ранее инфекцией и в некоторых случаях – перекрёстными реакциями с другими видами сальмонелл. Информативным является повторное исследование с интервалом 5 дней для наблюдения роста титров, которым характеризуется острая инфекция.
- В комплексе с микробиологическими тестами в целях диагностики брюшного тифа (дифференциальная диагностика гастроэнтеритов у детей; лихорадка неясной этиологии с относительной брадикардией, болезненность живота, потеря аппетита, общее недомогание у взрослых).
- Диспансерное наблюдение пациентов, перенесших брюшной тиф.
- Выявление носителей инфекции, санитарно-эпидемиологические исследования.
Единицы измерения в лаборатории ИНВИТРО: тест полуколичественный, единицы измерения – титры. При отсутствии антител выдаётся ответ «отрицательно», при их обнаружении – «положительно» с приведением конечного титра.
Диагностические значения титров:
- возраст старше 1 года: с комплексным сальмонеллёзным диагностикумом – 1:200, Vi-диагностикумом – 1:40, О9-диагностикумом — 1:200;
- дети до 1 года: с комплексным сальмонеллёзным диагностикумом – 1:100, Vi-диагностикум – 1:20, О9-диагностикум — 1:100.
Положительно:
- острая инфекция;
- перенесённая в прошлом инфекция;
- хроническое носительство;
- редко – ложноположительные результаты вследствие перекрёстных реакций (в т. ч. другие виды сальмонелл).
Отрицательно:
- отсутствие инфекции;
- ранняя стадия заболевания;
- отдалённые сроки после выздоровления.
источник
Иммуноферментный анализ крови — метод диагностики, который практикуется для выявления гельминтов у детей и взрослых. Это исследование отличается максимально точным определением не только наличия, но и вида, количества паразитов, а также стадии развития вызываемых ими заболеваний.
Иммуноферментный анализ крови — метод диагностики, который практикуется для выявления гельминтов у детей и взрослых.
Врачи назначают выполнение ИФА на инвазию в следующих случаях:
- число лейкоцитов у пациента существенно превышает норму при отсутствии симптоматики других патологий;
- беспокоят частые головокружения или головные боли без очевидных причин;
- возникают аллергические реакции;
- одолевают мышечные боли, упадок сил;
- долго не излечивается кашель;
- временами появляется лихорадочное состояние;
- у домашних животных выявляется наличие глистов;
- в регионе проживания ухудшается эпидемиологическая ситуация;
- профессия пациента связана с высоким риском заражения глистами (проводится плановая диагностика).
При активизации паразитов в организме увеличивается количество антигенов — токсичных продуктов, которые они вырабатывают в результате своей жизнедеятельности. Вследствие этого показаниями к проведению ИФА становятся и такие симптомы:
- расстройства пищеварения с изменением стула и его периодичности;
- боли в животе;
- колики в области печени;
- тошнота, переходящая в рвоту;
- признаки поражения центральной нервной системы: бессонница, повышенная нервозность, резкие перепады настроения.
На вторжение паразитов и на их антигены организм отвечает защитной реакцией, вырабатывая в плазме крови антитела (или иммуноглобулины). ИФА позволяет выявить наличие этих специфических белковых соединений. С момента заражения гельминтами количество иммуноглобулинов классов G, М и А накапливается в разные сроки. Их комплекс и определяют при проведении анализа крови.
Основу методики исследования этих белков составляют иммунный ответ и ферментативная реакция. По иммунному ответу можно устанавливать наличие паразитов и определять их разновидность.
Ферментативная реакция позволяет изучать установленные лаборантами виды гельминтов с визуальным измерением данных о них.
В лабораториях практикуются различные виды ИФА:
- Прямой.
- Непрямой.
- Типа «сэндвич».
- Твердофазный гетерогенный.
Эти варианты отличаются различными технологическими способами обнаружения комплексов антиген-антитело. Чаще всего применяется твердофазный гетерогенный анализ (ELISA). С его помощью определяют наличие антител классов IgG, IgA, IgM к антигенам возбудителей болезней, вызванных паразитами.
Анализ ИФА на паразитов может быть проведен с исследованием образцов спинномозговой или околоплодной жидкости, слизи из мочеиспускательного канала, стекловидного тела. Но чаще всего у пациента берут кровь из вены утром натощак. В лаборатории образец пропускают через центрифугу и изучают отделившуюся сыворотку.
За 3 суток до сдачи крови следует прекратить прием всех медикаментов, кроме жизненно необходимых.
Чтобы результаты исследования оказались максимально достоверными, следует неукоснительно выполнять все требования лаборатории. Необходимо:
- за 3 суток до сдачи крови прекратить прием всех медикаментов, кроме жизненно необходимых;
- за 2 суток приостановить физиотерапевтические процедуры;
- за 1 сутки отказаться от алкоголя и кофе;
- накануне не подвергаться физическим нагрузкам и эмоциональным стрессам;
- поужинать не позднее 19-20 часов (утром можно выпить немного воды).
Вариант №1. IgM-, IgA+, IgG-: первичное заболевание (2 недели с момента инфицирования).
Вариант №2. IgM+, IgA+, IgG-: первичная болезнь (2,5-3 недели со времени заражения).
Вариант №3. IgM+, IgA+, IgG+: первичная инфекция (3-4 недели с момента заражения).
Вариант №4. IgM-, IgA+, IgG+: обострение хронической болезни (2 недели от начала обострения).
Вариант №5. IgM-, IgA+/-, IgG+: хроническая фаза.
Вариант №6. IgM-, IgA-, IgG+: вылеченная (прошедшая) инфекция, наличие иммунитета.
Вариант №7. IgM-, IgA, IgG не определяются (или снижение титра в 2-4 раза по окончании лечения, в 5-8 раз через 1-1,5 месяца после лечения): выздоровление.
Вариант №8. IgM-, IgA-, IgG-: отсутствие иммунитета к инфекции.
Расшифровка анализа антител классов IgG, IgA, IgM показывает о наличии или отсутствии паразитов.
Иммуноферментный анализ не идет ни в какое сравнение с исследованием кала, которое еще недавно было единственным способом выявления гельминтов. Но такой анализ является ненадежным, т. к. паразиты часто не откладывают яйца длительное время. Для подтверждения диагноза нередко приходится сдавать кал повторно. Кроме того, достоверность результата анализа во многом зависит от опыта работы лаборанта, который должен научиться видеть микроскопические яйца гельминтов.
Методы исследования на наличие паразитов с помощью ИФА обладают целым рядом достоинств:
- выполненный по установленным правилам анализ выявляет паразитов всех видов, которые обитают в организме;
- результаты теста отличаются высокой степенью достоверности;
- качественные и количественные показатели позволяют установить этиологию и стадию заболевания;
- врач имеет возможность диагностировать заражение паразитами на ранней стадии и наблюдать динамику развития болезни;
- для проведения теста не требуется много времени благодаря автоматизации всех этапов анализа;
- поскольку метод ИФА унифицирован, с его помощью допускается проводить массовые обследования населения.
Используя ИФА анализ крови, врач имеет возможность диагностировать заражение паразитами на ранней стадии и наблюдать динамику развития болезни.
Крайне редко тест выдает ложноположительные или ложноотрицательные результаты. Причинами этого недостатка могут оказаться технические ошибки. Такие результаты возможны при ревматоидном факторе, при нарушениях обмена веществ и других хронических заболеваниях, вследствие которых вырабатываются защитные антитела, а также при приеме некоторых препаратов, например инсулина.
Кроме того, проведение этого теста доступно не любой поликлинике. В сельских медучреждениях нередко бывают перебои с поставками химических реактивов для ИФА. Кроме того, иммуноферментный анализ везде выполняется только платно.
- ленточные черви (свиные цепни);
- круглые черви (аскариды, острицы, токсокары, стронгилоидиты);
- плоские черви (цестоды, сосальщики, нематоды);
- трихинеллы;
- гигантские и печеночные двуустки;
- описторхи;
- лямблии;
- амебы;
- токсоплазмы;
- лейшмании.
Диапазон цен широк. Стоимость ИФА зависит от категории медучреждения и вида анализа. Комплексное исследование может обойтись в несколько тысяч рублей. Определение отдельных антител, например, в клиниках «Инвитро» будет стоить:
- к трихинеллам и токсокарам — 540 руб.;
- к лямблиям — 650 руб.;
- к дизентерийным амебам — 815 руб.;
- к описторхам и стронгилоидитам — 845 руб.;
- к аскаридам — 935 руб.;
- к токсоплазмам — 715-1000 руб.
Результаты иммуноферментного анализа на паразитов при наличии оборудования в рабочем состоянии и всех необходимых реактивов чаще всего выдаются через 2 суток после дня сдачи крови. Однако исследование некоторых видов гельминтов может занять и 1-1,5 недели. Экспресс-тест, проводимый в режиме cito (срочно), выполняется за 4-5 часов.
источник
Компания ИНВИТРО предлагает около 2000 лабораторных исследований и медицинских услуг. Воспользоваться услугами компании может любой – сеть лабораторий расположилась в крупных городах России — от Калининграда до Южно-Сахалинска.
На сегодняшний день ИНВИТРО – крупнейшая медицинская компания в России, специализирующаяся на инструментальной, компьютерной и лабораторной диагностике. Услуги компании направлены на помощь врачам и пациентам в заботе о здоровье.
Международный уровень качества и исключительный сервис являются главными приоритетами работы компании ИНВИТРО. Вы можете обратиться в ближайшую к вашему дому лабораторию и быть уверенным в профессиональном решении Вашего вопроса.
- Лабораторные исследования и тесты
- гематологические и общеклинические исследования
- исследование гемостаза
- биохимический анализ крови на инфекции методов иммуноферментного анализа
- коагулологические
- гормональные
- генетические
- иммунологические
- микробиологические
- гистологические
- онкоцитологические исследования
- диагностику паразитарных инфекций
- ПЦР-диагностику
- определение маркеров воспалительного процесса и аутоиммунных заболеваний
- лекарственный мониторинг
- инструментальные и рентгенологические исследования
- обследование методами компьютерной диагностики
- консультации врача
- клинические исследования
- услуги анализа воды и почв
- услуги предрейсового и послерейсового осмотра водителей транспортных средств
- услуги в области клинических испытаний изделий медицинского назначения
- оценка санитарно-эпидемиологического состояния помещений
Официальный сайт ИНВИТРО предлагает удобный интерфейс, где можно выбрать необходимый тип услуг и узнать всю необходимую информацию, в частности ознакомиться с правилами подготовки к лабораторному исследованию. По желанию можно выбрать опцию «Результат за 4 часа» — это дополнительная услуга может быть полезна, если результат анализов нужен срочно.
Цены на все услуги ИНВИТРО указаны на официальном сайте компании в разделе «Анализы и цены». Нужно выбрать нужный тип анализов в колонке слева и справа в окне появится прайс на выполнение работ. Сайт предлагает удобные функции интернет-магазина. Клик по «+» напротив наименования исследования позволяет положить в корзину и оплатить нужный тип услуг. Клик по наименованию исследования открывает подробную информацию о нем. Выбирая, где сдать анализ стоит знать, что цена анализа, стоимость процедуры взятия биоматериала, методы и сроки выполнения исследований в региональных медицинских офисах могут отличаться. Точную информацию о ценах можно узнать в любой лаборатории в вашем городе или по телефону 8 (800) 200-363-0, звонок бесплатно по России.
Также ИНВИТРО реализует систему дисконтной и бонусной программы, позволяющей накапливать бонусные баллы для оплаты услуг лабораторной диагностики.
На официальном сайте ИНВИТРО можно ознакомиться с сезонными акциями и скидками.
ВНИМАНИЕ! Данный сайт НЕ является официальным сайтом медицинской компании ИНВИТРО «www.invitro.ru».
Информация размещенная на данном сайте не является рекламной ни при каких условиях. Администрация ресурса https://www-invitro.ru/ не несет отвественности за предоставленные сведения.
Все актуальные иструкции смотрите только на официальном сайте www.invitro.ru
© 2019. ИНВИТРО — медицинские услуги.
Неофициальный информационный сайт
источник
зарегистрируйте свою электронную почту на сайте и получайте дополнительные информационные материалы по аутоиммунной диагностике
где сдать анализ крови на тест анализы спб СПб инвитро Петербург Питер на целиакию аутоиммунные заболевания аутоантитела аутоиммунная диагностика Лапин autoimmun антиядерные лабораторная антинуклеарный фактор антинуклеарные антитела HEp-2 тип волчанка свечения амилоидоз склеродермия иммуноблот ревматоидный цитруллиновый расшифровка экстрагируемые скрининг заболевания смешанное системная СКВ артрит дсДНК CCP ССР АЦЦП саркоидоз антинейтрофильные криоглобулины гранулематозные АНФ АНЦА ANCA ENA иммунофиксация васкулиты Крона целиакия аутоиммунный печени язвенный колит глиадину трансглутаминазе стероидпродуцируюшим Вегенера яичника эндокринопатии пузырные пузырчатка пемфигоид рассеянный склероз миастения миелина белок олигоклональный изоэлектрофокусирования IgG IgA IgM легкие цепи полиневрит ганглиозидам полимиозит парапротеин миелома неоптерин островковые GAD антимитохондриальные гладкие скелетные мышцы ASCA колит антигену фосфолипидный синдром кардиолипину фосфолипидам гликопротеину нуклеосомам SSA SSB RNP Sm CENT Scl Jo-1 АМА антикератиновые антиперинуклеарный MCV LKM-1 рецептору иммунофлюоресценция ИФА иммунологическая лаборатория университет санкт-петербург павлова Чардж-Стросса полиангиит микрокристаллические первичный билиарный цирроз трансглутаминаза трансглютаминаза критерии ревматоидного артрита 2010 года СПб Питер Петербург нейрогенетика
Пироллурия, HLA B7, анализ активирующих мутаций в гене, 420, липаза, Антинуклеарный фактор и антитела к, анализ на целиакию, вак, антитела к холинорецепторам, токсоплазма, Генетический анализ целиакии типи, Анти AMPA рецептор, лабораторная диагностика в эндокр, Коллагеновые антитела, компоненты комплемента с3 с4, АНТИТЕЛА К МАТИВ 2 Х СПИРАЛЬНЫМ ДНК, хL клетка, Кальпротектин фикальный, Серологическая диагностика болезн, Антитела к тканевой трансглютамин, иммунология.
направление и прейскурант СПбГМУ
| Прейскурант 2019, Диагностика аутоиммунных заболеваний | скачать | |
| Прейскурант 2019, Диагностика неврологических заболеваний | скачать | |
| Прейскурант 2019, Диагностика обменных заболеваний | скачать | |
| Направление 2019, аутоиммунная диагностика, 2-х стороннее | скачать | |
| Направление 2019, неврологическая диагностика, 2х стороннее | скачать | |
| Диагностика СКВ 2019, листовка | скачать | |
| Диагностика ЖКТ 2019, листовка | скачать | |
| Диагностика патологии печени 2019, листовка | скачать | |
| Нейрогенетика 2019, листовка | скачать | |
| Антифосфолипидный синдром, листовка 2019 | скачать | |
| Диагностика мочекаменная болезнь 2019, листовка | скачать | |
| Диагностика заболеваний почек 2019, листовка | скачать |
| Антинуклеарный фактор на клеточной линии HEp-2 (АНФ) метод непрямой иммунофлюоресценции |
| Скрининг болезней соединительной ткани (АНФ и ЭНА/ENA-скрин) |
| Антитела к дсДНК класса IgG (DNA-Nx), тест второго поколения |
| Антитела к кардиолипину классов IgG и IgM (АКЛ) |
| Обследование при СКВ (дсДНК и АНФ и АКЛ) |
| Диагностика вторичного антифосфолипидного синдрома (АКЛ и АНФ) |
| Антинуклеарные антитела: антитела к экстрагируемому нуклеарному АГ (ЭНА/ENA – скрин) |
| Антитела к нуклеосомам класса IgG тест 2 поколения (АНСА) |
| Диагностика первичного антифосфолипидного синдрома (Ат к бета2-гликопротеину IgGАМ (АБ2ГП)) |
| Антитела к основным антигенам СКВ (дсДНК и АНСА) |
| Обследование при волчаночном нефрите (дсДНК и АНФ) |
| Развернутая диагностика антифосфолипидного синдрома (АКЛ и АБ2ГП и АНФ) |
| Иммуноблот антинуклеарных антител с комментарием (антитела против антигенов Sm, RNP/Sm, SS-A (60 kДа), SS-A (52 кДа), SS-B, Scl-70, PM-Scl, PCNA, CENT-B, Jo-1, dsDNA/Histone, нуклеосомам, рибосомальному белку (Ribo P.), AMA-M2) |
| Иммуноблот антинуклеарных антител при склеродермии (Scl-70, СENP A,CENP B, RP 11, RP 155, фибрилларин, NOR 90, Th/To, PM-Sc100, PM-Scl 75, Ku, PDGFR, Ro-52) и определение антинуклеарного фактора (АНФ) |
| Антитела к тромбоцитам класса IgG методом непрямой иммунофлюоресценции |
| Антитела к аннексину V классов IgG и IgM |
| Антитела к фосфатидилсерин-протромбиновому комплексу (PS-PT) классов IgG/IgM |
| Антифосфолипидные антитела, комбинированный тест (АКЛ и аБ2ГП и Анн5 и PS/PT) |
| Иммуноблот антифосфолипидных антител, раздельно IgG и IgM (10 антигенов- кардиолипин, фосфатидная кислота, фосфатидилхолин, фосфатидилэтаноламин, фосфатидилглицерин, фосфатидилэнозитол, фосфатидилсерин, аннексин V, бета2-гликопротеин, протромбин) |
| Определение высокоаффинных антител к дсДНК на клетках C. luciliae, методом непрямой иммунофлюоресценции |
| Антитела к лимфоцитам класса IgG, методом непрямой иммунофлюоресценции |
| Ревматоидный фактор (РФ) |
| Ревматоидный фактор (РФ) класса IgA |
| Антитела к циклическому цитруллин-содержащему пептиду (anti-ССP/АЦЦП) |
| Антитела к модифицированному цитруллинированому виментину (анти-MCV) |
| Скрининг ревматоидного артрита (анти-MCV и РФ) |
| Антикератиновые антитела (АКА) |
| Антиперинуклеарный фактор (АПФ) |
| Антифилаггриновые антитела (АКА и АПФ) |
| Диагностика раннего РА (АКА и АПФ и АЦЦП/anti-ССР) |
| Развернутая серология ревматоидного артрита (АКА и АПФ и АЦЦП/anti-ССР и РФ) |
| HLA-B27 типирование с помощью метода ПЦР (венозная кровь в пробирке с ЭДТА!) |
| Выявление кристаллов моноурата натрия в синовиальной жидкости (диагностика подагры и пирофосфатной артропатии) |
| Олигомерный матриксный белок хряща (COMP), определение концентрации в сыворотке |
| Антитела к цитруллинированному виментину (Sa-антигену) методом иммуноферментного анализа |
| Молекулярно — генетический тест определения предрасположенности аутоиммунным заболеваниям методом ПЦР и капиллярного электрофореза |
| Диагностика саркоидоза (активность антиотензин-превращающего фермента в сыворотке крови) |
| Обследование при экзогенном аллергическом альвеолите (антитела IgG к Aspergillus fumigatus) |
| Антитела к миокарду, метод нРИФ |
| Диагностика воспалительных кардиомиопатий (антитела к миокарду и антимитохондриальные антитела АМА-М7) |
| Фенотипирование альфа-1 антитрипсина с помощью изоэлектрофокусирования |
| Антитела к эндотелию (эндотелиальным клеткам HUVEC) |
| Антитела к С1q фактору комплемента — Диагностика гемораггических васкулитов |
| Антитела к цитоплазме нейтрофилов с определением типа свечения (цАНЦА/пАНЦА) класса IgG |
| Антитела к антигенам антинейтрофильных антител (анти-ПР3, анти-MPO, эластаза, катепсин G, белок BPI, лактоферрин) |
| Антитела к миелопероксидазе (анти–МРО) |
| Антитела к протеиназе -3 (анти PR-3) |
| Антитела к базальной мембране клубочка (БМК) |
| Выявление криоглобулинов (КГ) с активностью ревматоидного фактора |
| Диагностика гранулематозных васкулитов (АНФ и АНЦА) |
| Скрининг ревматической патологии (АНФ и РФ и АНЦА) |
| Диагностика быстропрогрессирующего гломерулонефрита (АНЦА и БМК) |
| Диагностика аутоиммунного поражения почек (АНЦА и БМК и АНФ) |
| Диагностика амилоидоза (исследование мазка аспирата подкожного жира) окраска по конго-рот |
| Типирование криоглобулинемий с помощью иммунофиксации (2х10мл б/х пробирки в термосе с температурой +40оС) |
| Антитела к рецептору фосфолипазы А2 (PLA2R) |
| Определение процента гликозилирования ферритина для диагностики синдрома макрофагальной активации |
| Антинейтрофильные антитела (АНЦА и МПО и ПР-3) |
| Исследование альфа-1 микроглобулина в моче |
| Выявление антител к тубулярным мембранам канальцев почки |
| Антитела к париетальным клеткам желудка (АПКЖ) |
| Определение антител к фактору Кастла — внутреннему фактору (АВФ) |
| Гастрит типа А и пернициозная анемия (АПКЖ и АВФ) |
| Серологическое обследование гастритов типа А и В (АПКЖ и антитела к Helicobacter pylori IgG) |
| Антитела гладким мышцам F-актину (АГМА) |
| Антитела к митохондриям (АМА) |
| Антитела к микросомам печени-почек (анти-LKM) |
| Скрининг аутоиммунного поражения печени (АГМА и АМА и АПКЖ и LKM и АНФ) |
| Иммунобот антител к антигенам аутоиммунных заболеваний печени: Антитела к микросомам печени-почек 1 типа (LKM-1), Антитела к пируват-декарбоксилазному комплексу митохондрий (PDC/М2), Антитела к цитозольному антигену (LC-1), Антитела к раств. антигену печени (SLA/LP), антигенам SP-100, PML, gp210) |
| Развернутая серология аутоиммунных заболеваний печени c комментарием (АНФ и АГМА и АМА и АПКЖ и LKM (LKM-1), а также иммуноблот аутоиммунных заболеваний печени (AMA-M2, M2-3E, Sp100, PML, gp210, LC1, SLA/LP, LKM-1) |
| Диагностика аутоиммунного гепатита: определение антител к асиалогликопротеиновому рецептору (анти-ASGPR) |
| Определение содержания подкласса IgG4 |
| Антитела к эндомизию класса IgA (АЭА) |
| Антиретикулиновые антитела (АРА) |
| Антитела к рекомбинантной человеческой тканевой трансглутаминазе (Tg2) класса IgA (ТТГ) |
| Антитела к рекомбинантной человеческой тканевой трансглутаминазе (Tg2) класса IgG (ТТГ) |
| Антитела к альфа-глиадину IgG: GAF-3X дезаминированные пептиды (ААГ) |
| Антитела к альфа-глиадину класса IgA: GAF-3X дезаминированные пептиды (ААГ) |
| Скрининг целиакии (ААГ IgG и ТТГ2 IgA) |
| Уточнение диагноза целиакии (АЭА и ТТГ2 IgA/IgG) |
| Типирование HLA DQ2/DQ8 при целиакии |
| Полное серологическое обследование при целиакии (АЭА и ТТГ и АРА и АГА) |
| Генетическое определение непереносимости лактозы методом ПЦР (венозная кровь в пробирке с ЭДТА!) |
| Антитела к Saccharomyces cereviciae (ASCA) класса IgA |
| Антитела к Sacchаromyces cerevisiae (ASCA) класса IgG |
| Антитела к цитоплазме нейтрофилов с определением типа свечения (цАНЦА/пАНЦА) класса IgA |
| Дифференциальная диагностика болезни Крона и язвенного колита (АНЦА класса IgG и ASCA IgA) |
| Комбинированное обследование при воспалительных заболеваниях кишечника (АНЦА (IgG/IgA и ASCA IgG/IgA, антитела к бокаловидным клеткам кишечника и экзокринной части поджелудочной железы) |
| Фекальный кальпротектин (20 гр в контейнере) |
| Антитела к GP2 антигену центроацинарных клеток поджелудочной железы (диагностика болезни Крона) классов IgG и IgA |
| Антитела к бокаловидным клеткам кишки |
| Токсин А/В Cl.difficile в стуле (кал в контейнере 20 г.) |
| Остаточная осмолярность в стуле (кал в контейнере 20 г.) |
| Антитела к экзокринной части поджелудочной железы (АПЖ) |
| Альфа 1-антитрипсин в стуле, кишечная потеря белка (кал в контейнере 20 г.) |
| Определение гемоглобина в стуле (ФОБ), качественный тест |
| Скрининг заболеваний желудочно-кишечного тракта, включающее определение кальпротектина и гемоглобина в стуле |
| Антитела к лактоферрин-ДНК комплексам на нейтрофилах для определения атипической АНЦА (хАНЦА) методом непрямой иммунофлюоресценции |
| Молекулярно — генетический тест определения предрасположенности к нарушению обмена веществ методом ПЦР и капиллярного электрофореза (за один маркер) |
| Генетическое обследование на распространенные мутации при болезни Вильсона-Коновалова (в гене ATP7B) |
| Определение антител к энтероцитам методом непрямой иммунофлюоресценции для диагностики аутоиммунной энтеропатии |
| Исследование углеводов в стуле и рН стула |
| Определение эозинофильного нейротоксина (EDN) для диагностики пищевой аллергии в стуле |
| Исследование активности химотрипсина в стуле |
| Исследование панкреатической эластазы в кале |
| Определение антигена Helicobacter pylori в стуле |
| Определение антигена Giardia lamblia в стуле |
| Оценка стеатокрита для исследование содержания жира в стуле |
| Определение свободных цепей нейрофиламентов в спинномозговой жидкости для оценки нейродегенерации |
| Комплексная генодиагностика поражений печени |
| Исследование уровня желчных кислот в крови |
| Генодиагностика при жировой болезни печени |
| Типирование PiS и PiZ аллелей альфа-1 антитрипсина |
| Антитела к инсулину (эндогенному) класса IgG |
| Антитела к островкам поджелудочной железы (анти-GAD/IA2)класса IgG |
| Антитела к глютамат-декарбоксилазе (GAD) |
| Антитела к тирозин-фосфатазе (IA-2) |
| Антитела к пероксидазе щитовидной железы (анти-TПO) |
| Антитела к рецептору тиреотропного гормона (анти рТТГ) |
| Антитела к стероид-продуцирующим клеткам надпочечника (АСПК) |
| Антитела к стероидпродуц. клеткам яичника (АСПК-Ovary) |
| Определение предэкспансии при первичной яичниковой недостаточности (в гене FMR1) |
| Скрининг полиэндокринопатий (анти-GAD/IA2 и АСПК и анти-TПO) |
| Диагностика полиэндокринопатии 3б типа (Анти-ТПО и АПКЖ) |
| Комплексное обследование аутоиммунных эндокринопатий (анти-GAD/IA2 и АСПК и анти-TПO и анти-рТТГ и АПКЖ) |
| Антитела к островковым клеткам поджелудочной железы (ICA) методом нРИФ |
| Определение антиспермальных антител методом непрямой иммунофлюоресценции класса IgG |
| Диагностика MODY2 диабета |
| Диагностика MODY3 диабета |
| Гормональная чувствительность андрогенового рецептора AR (CAG-повторы) |
| Антитела к стероид-продуцирующим клеткам яичка |
| Диагностика Синдрома Клайнфельтера |
| Антитела к десмосомам кожи (АДА) |
| Антитела к базальной мембране кожи (АБМ) |
| Диагностика пузырных дерматозов (АДА и АБМ) |
| Иммунофлюоресцентное исследование биопсий кожи (IgG, IgM, IgA, C1q, C3), в том числе тест волчаночной полоски (lupus band test) |
| Антитела к десмоглеину-1 |
| Антитела к десмоглеину 3 |
| Антитела к белку BP180 |
| Антитела к белку ВР230 |
| Диагностика рассеянного склероза (изоэлектрофокусирование олигоклонального IgG в ликворе и сыворотке)- олигоклональные полосы |
| Антитела к аквапорину-4 (NMO) класса IgG |
| Комплексный тест диагностики РС (олигоклональный IgG и каппа/лямбда легкие цепи иммуноглобулинов в ликворе) |
| Индекс альбумина (Qalb), оценка проницаемости гематоэнцефалического барьера |
| Диагностика паранеопластических энцефалитов — церебеллярная дегенерация (аутоантитела Yo-1, Hu, Ri, Ma2, Амфифизин) |
| Антитела к NMDA рецептору (аутоиммунный энцефалит) |
| Антитела при полимиозите: антитела к Мi-2, антитела к Ku, антитела к Pm-Scl, антисинтетазные антитела (Jo-1, PL-7, PL-12) |
| Измерение концентрации свободных легких цепей каппа/лямбда иммуноглобулинов в цереброспинальной жидкости |
| Развернутое обследование при полиневритах (Скрининг парапротеина, АНФ, АНЦА, анти -ЭНА/ENA и анти-GM1,GM2, GM3, GD1a, GD1b, GQ1b, GT1b класса IgG) |
| Диагностика воспалительных полирадикулоневритов (антитела к ганглиозидам асиало-GM1, GM1, GM2, GD1a, GD1b и GQ1b классов IgG/IgM |
| Развернутое серологическое обследование при полимиозите с комментарием (АНФ/ЭНА и анти Mi2, Ku, Pm-Scl, Jo-1, PL-7, PL-12) |
| Антитела к скелетным мышцам (АСМ) |
| Антитела к ацетилхолиновым рецепторам (АхР) |
| Исследование антител к антигенам миелина в крови с помощью непрямой иммунофлуоресценции |
| Определение антител к калиевым каналам (антигены LGI-1 и CASPR) на трансфецированных клетках методом непрямой иммунофлюоресценции |
| Определение интратекального синтеза IgG к антигенам боррелий |
| Определение интратекального синтеза IgG к антигенам TBE |
| Определение интратекального синтеза IgG к антигенам HSV-1,2 |
| Определение интратекального синтеза IgG к антигенам CMV |
| Определение IgG индекса в ликворе |
| Определение интратекального синтеза IgG к антигенам кори |
| Определение интратекального синтеза и MRZ реакции при рассеяннном склерозе |
| Определение антител к антигенам Borrelia spp. |
| Определение антинейрональных антител методом непрямой иммунофлюоресценции |
| Исследование SOD1 при боковом амиотрофическом склерозе |
| Комплексное обследование на редкие формы спиноцеребеллярных атаксий (СЦА8, СЦА10, СЦА12, СЦА17, СЦА36) |
| Диагностика окулофарингеальной миодистрофии |
| Определение основного белка миелина в цереброспинальной жидкости (ликворе) |
| Антитела к мышечно-специфической тирозинкиназе (MUSK) |
| Определение интратекального синтеза IgG к антигенам EBV |
| Определение интратекального синтеза IgG к антигенам Toxo |
| Определение интратекального синтеза IgG к антигенам RUB |
| Определение интратекального синтеза IgG к антигенам VZV |
| Молекулярно-генетическое исследование синдрома Мартина-Белла у мальчиков (метилирование промотора гена FMR1) |
| Скрининг парапротеинов: иммунофиксация белков сыворотки пентавалентной антисывороткой с оценкой количественного содержания парапротеина |
| Скрининг белка Бенс-Джонса в моче с помощью иммунофиксации с поливалентной сывороткой |
| Скрининг парапротеинемий в сыворотке крови и моче (2 материала) |
| Иммунофиксация для измерения содержания парапротеина в сыворотке крови (IgG, IgM, IgA, IgD, IgE, kappa, lambda) |
| Иммунофиксация белка Бенс-Джонса в моче с панелью антисывороток |
| Измерение концентрации kappa/lambda свободных легких цепей иммуноглобулинов в сыворотке с расчетом индекса |
| Определение неоптерина (НПТ) |
| Определение бета2микроглобулина |
| Свободные легкие цепи иммуноглобулинов в утренней (суточной) моче |
| Кумбс-скрин: иммунологический тест определения полиспецифических агглютининов при гемолитических анемиях |
| Кумбс-профиль: Иммунологический тест определения моноспецифических агглютининов ( раздельно IgG, IgM, IgA, C3d, C3c) при гемолитических анемиях |
| Иммунологический тест определения холоодовых агглютининов при гемолитических анемиях |
| Нарушение сперматогенеза (AZF бесплодие) |
| Общая гемолитическая способность комплемента сыворотки крови, CH50 |
| Определение активность C1 ингибитора в сыворотке крови |
| Развернутое исследование системы комплемента по 3 основным путям активации |
| Скрининг системы комплемента, комплексный тест, включающий определение CH50, C3, C4 |
| Исследование IgG-имунных комлексов методом связывания с C1q (C1q — IgG) |
| Исследование при кожных васкулитах, включающее определение CH50 и исследование C1q — IgG |
| Определение осмотической стойкости эритроцитов для скрининга гемолитических анемий |
| Определение экспансии при миотонической дистрофии 2 типа (в гене CNBP) |
| Определение экспансии при миотонической дистрофии 1 типа (в гене DMPK) |
| Обнаружение экспансии при окулофарингеальной миодистрофии |
| Детекция дупликации/делеции гена PMР22 при болезни Шарко-Мари-Тута 1А и наследственной нейропатии с подверженностью параличу от сдавления |
| Определение экспансии при болезни Гентингтона (в гене HTT) |
| Определение экспансии при болезни Фридрейха (в гене FXN) |
| Генетический скрининг на синдром Х-ломкой хромосомы (синдром Мартина-Белла) и заболевания, ассоциированные с синдромом Х-ломкой хромосомы (первичная яичниковая недостаточность и синдром тремор/атаксии) |
| Определение экспансии при спиноцеребеллярной атаксии 1 типа (в гене ATXN1) |
| Определение экспансии при спиноцеребеллярной атаксии 2 типа (в гене ATXN2) |
| Определение экспансии при спиноцеребеллярной атаксии 3 типа (в гене ATXN3) |
| Определение экспансии при спиноцеребеллярной атаксии 6 типа (в гене CACNA1A) |
| Определение экспансии при спиноцеребеллярной атаксии 7 типа (в гене ATXN7) |
| Комплексное обследование на генетические причины атаксии (спиноцеребеллярные атаксии 1,2,3,6,7 типов, атаксия Фридрейха) |
| Обнаружение экспансии при гентингтоноподобном заболевании 2 типа (в гене JPH3) |
| Обнаружение экспансии при гентингтоноподобном заболевании 4 типа (в гене TBP) |
| Обнаружение экспансии при дентаторубро-паллидолюисовой атрофии ( в гене ATN1) |
| Комплексное обследование при атипичных гиперкинезах и атрофии головного мозга (гентингтоноподобное заболевание 2 типа, 4 типа, ДРПЛА) |
| Диагностика первичной дистонии 1 типа (делеция CAG-триплета в гене DYT1) |
| Определение экспансии при болезни Кеннеди ( в гене AR) |
| Обнаружение экспансии при фронтотемпоральной деменции и боковом амиотрофическом склерозе (в гене C9orf72) |
| Определение экспансии Синдроме Жильбера (в гене UGT1A1) |
| Наличие делеций экзонов 7 и 8 в гене SMN1, характерных для спинальной мышечной атрофии, ассоциированной с геном SMN1 |
| Генетика тромбофилии: выявление полиморфизмов генов F2, F5, F7, F13, FGB, ITGA2, ITGB3, PAI-1 |
| Молекулярно-генетическое исследование дупликации и делеций в гене SPG4 (наследственная спастическая параплегия Штрюмпеля) |
| Молекулярно-генетический скрининг субтеломерных делеций и дупликаций при отставании развития |
| Молекулярно-генетическое исследование синдрома Ретта |
| Комплексное генетическое исследование микроделеционных/микродупликационных синдромов, аберраций числа Х-хромосом и анеуплоидий |
| Исследование числа Х-хромосом методом ПЦР (синдром Клайнфельтера, синдром Шерешевского-Тернера, синдром тройной Х-хромосомы) |
| Комплексное обследование на редкие формы спиноцеребеллярных атаксий 8,10,12,17,36 типов |
| Молекулярно-генетическая диагностика синдрома ЦАДАСИЛ/CADASIL (3-4 экзон NOTCH3) |
| Развернутая диагностика синдрома ЦАДАСИЛ/CADASIL (ген NOTCH3) |
| Генодиагностика при мышечной дистрофия Дюшенна и Беккера (делеции и дупликации гена DMD) |
| Генодиагностика болезни Паркинсона |
| Генодиагностика наследственной формы гемохроматоза |
| Генодиагностика адреногенитального синдрома (CYP21A2): 9 мутаций, в том числе делеции и конверсии гена CYP21A2 |
| Определение вязкости сыворотки крови |
| Молекулярно-генетическое исследование при образованиях легкого (цитологический или гистологический материал) |
| Молекулярно-генетическое исследование при образованиях щитовидной железы (цитологический и гистологический материал) |
| Диагностика семейного медуллярного рака щитовидной железы и синдромов МЭН 1 и 2 |
| Развернутое исследование BRCA1 и BRCA2 при наследственном раке молочной железы и яичников |
| Выявление экспрессии РНК гена РСА3 при раке простаты |
| Определение растворимого рецептора трансферрина (sTfR) |
| Определение индекса Ферритин и рецептор трансферрина |
| Определение активности глюкозо-6 фосфат дегидрогеназы в крови |
| Электрофорез гемоглобинов |
| Биохимический анализ литогенных свойств суточной мочи с интерпретацией |
| Определение кальций-креатининового индекса разовой мочи |
| Определение чувствительности рецептора витамина D |
| Биохимический анализ литогенных свойств разовой мочи с интерпретацией с расчетом креатининового индекса |
| Определение физических свойств мочи парных пробах ранней утренней и разовой мочи |
| Поляризационная кристаллография осадка мочи |
| Определение состава мочевого конкремента |
