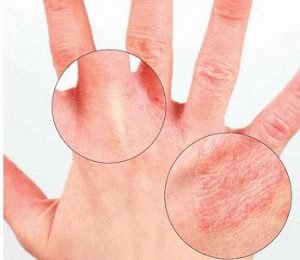
Экзема — воспалительное заболевание поверхностного слоя кожи. Считается экзема как аллергическим, так и нервным заболеванием. Экзема очень склонна к распространению и хроническому течению, хотя начинается остро.
Заболевание экзема возникает под действием внешних и внутренних факторов. Кожа при экземе является чувствительной с рождения или становится таковой к различным раздражителям. Экзему чаще всего называют аллергическим заболеванием, связанным с нарушением работы нервной системы. Различают несколько видов экзем, и это влияет на причины ее развития:
- истинная экзема развивается под влиянием внешних факторов (красители и другие химические вещества, цветы, синтетические ткани), а также внутренних — болезни эндокринной системы, наследственность, болезни желудочно-кишечного тракта;
- себорейная экзема возникает из-за влияния микробов (грибы рода кандида и стафилококк), на фоне нарушений в работе эндокринной и пищеварительной систем;
- микробная экзема появляется на фоне микозов, гнойничковых поражений кожи, варикозного расширения вен (экзема варикозная) и лимфостаза, после инфицирования ожогов;
- профессиональная экзема носит аллергический характер, при этом, реакция возникает чаще всего на химические раздражители, контактирующие с открытыми участками кожи на вредных производствах.
Признаки экземы зависят от ее вида. Так истинная экзема проявляется высыпаниями и зудом. Чаще всего сыпь располагается симметрично на руках, ногах или лице. Острая экзема представляет собой участки покраснения кожи (эритема) с сильным отеком и мелкими пузырьками. После их вскрытия образуется мокнутий или мокрая экзема с эрозиями. После ее заживания остаются корки и чешуйки. Острый период может длиться до двух месяцев.
Подострая форма может продолжаться полгода. При этом кожа становится синевато-розового оттенка, средней отечности, но кожа может уплотняться (происходит инфильтрация). Характеризуется рецидивами хроническая экзема. Для нее характерна инфильтрация кожи и зуд.
Особенностями микробной экземы является то, что поначалу она проявляется очагами с резкими границами и отслоением кожи по краям. Внутри отмечается мокрая экзема с шелушением и корками.
Себорейная экзема – это, прежде всего, пятна желтого цвета с жирными чешуйками. Пятна сливаются, зудят, иногда сильно намокают. Чаще всего они появляются в волосистой части головы, на кожных складках.
Экзема у детей возникает на третьем-шестом месяце жизни. Обычно ее признаки появляются на щеках, подбородке и лбу, где кожа краснеет и становится блестящей. Затем на ней образуются пузырьки, наполненные жидкостью, которые потом формируют эрозии при вскрытии. После образования корок и их отделения остается розовая кожа. Однако экзема у детей может распространяться по всему телу и вызывать сильный зуд.
Обследование при экземе включается осмотр у врача и изучение истории болезни. Внимание уделяется факторам, вызывающим обострение экземы, а также возможным предпосылкам ее возникновения. Также врач расспрашивает о наличии аллергических и других хронических заболевании, экземы у родственников.
Лечение экземы зависит от возраста пациента, вида заболевания, факторов, приведших к его развитию. В основе лечения экземы лежит десенсбилизирующая терапия. Она включает множество методов лечения: гормональные препараты, внутривенное введение натрия хлорида, натрия бромида, новокаиномида. Также для повышения адаптивности организма применяются инъекции экстракта алоэ. Укрепляется иммунитет витаминами: ретинол, никотиновая кислота, фолиевая кислота. Применяется кортикостероиды (преднизолон) при хронической экземе, которая не поддается лечению другими лекарствами.
Для снятия зуда при экземе используются: растворы танина, сульфата меди, резорцина. Помогают кремы и мази (окись цинка, белая глина), а также пасты с дегтем и салициловой кислотой.
Диагностикой и лечением экземы занимаются аллергологи и дерматологи.
источник
Экзема кожи – это заболевание, которое возникает вследствие нервно-аллергической реакции. Проявляется оно как зуд и сыпь на кожном покрове человека. Среди всех дерматологических болезней экзема является наиболее распространенной.
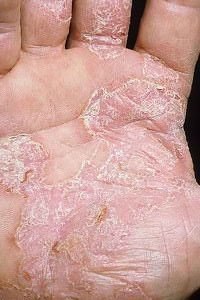
- Генетическая предрасположенность;
- Нарушения в функционировании иммунной системы;
- Гормональные нарушения;
- Заболевания желудка, кишечника, печени.
Экзема проявляется по-разному. Как нет одной причины появления, так и нет одной симптоматики. Но можно сказать, что есть одно главнейшее проявление экземы – многочисленные пузырьки на коже. В дальнейшем эти пузырьки вскрываются. И на их месте образуются серозные «колодцы». В дальнейшем на этих местах образуются корки. При этом человек испытывает ужасный зуд.
Симптомы различных видов экзем отличаются друг от друга. Рассмотрим их:
- Мокнущая экзема (ее еще называют истинной) начинается с покраснения кожного покрова. Высыпания распространяются по коже рук, ног, тела, головы;
- Сухая экзема возникает в результате нервного перенапряжения, стресса, а также в результате профессиональной деятельности. Возникает на открытых участках кожи. Проявляется резко, покраснения имеют очерченный вид. Возникает сильнейший зуд;
- Микробная экзема прогрессирует из-за попадания в организм какой-либо инфекции. Покраснения в таком случае имеют границы, выглядят асимметрично;
- Детская экзема, как правило, развивается быстро. Начинается все с появления сыпи на коже лица, головы. Уже оттуда она распространяется по всему телу;
- Себорейная экзема возникает на тех областях кожного покрова, где очень много сальных желез — лицо, голова, область за ушами, а также в области груди и межу лопатками;
- Профессиональная экзема проявляется на открытых областях кожного покрова человека. Если эти участки подвергаются вредному воздействию химических раздражителей. При смене работы и прекращении контакта с вредными веществами экзема, как правило, проходит.
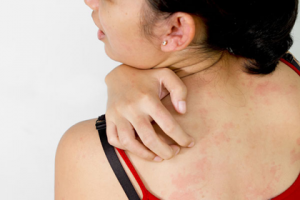
Главнейшим признаком экземы для ее диагностики является невыносимый зуд. И только при мокнущей экземе появляются и другие симптомы, преобладают при этом болевые.
Вопрос «Как лечить экзему?» следует поставить себе как можно раньше. При лечении важно учитывать стадию прогресса заболевания.
Для того чтобы эффект от лечения был максимальным, следует устранить воздействие таких факторов на кожу:
- Грязь;
- Попадание солнечных лучей на кожу;
- Химические вещества;
- Сырость;
- Кожные паразиты.
При прохождении курса лечения важно придерживаться правил правильного питания. Меню должно быть полноценным. Белки, жиры, углеводы, микроэлементы и витамины должны быть в необходимых количествах.
Также можно воспользоваться советами из народа. У заболевания экзема лечение народными средствами предполагает такие методы:
- В емкость налить горячей воды, добавить туда столовую ложку креолина. Вода приобретет белый цвет, как молоко. Парить в этой воде нужно руки и ноги около пятнадцати-двадцати минут в день.
- В горячую воду добавить соли. Соли необходимо насыпать на глаз, но так чтобы получился солевой раствор. В него окунуть руки. После чего вытереть их и намазать детским кремом. Лучше всего для раствора использовать морскую соль.
- Взять небольшую кисточку винограда. Растолочь хорошенько ягоды. Завернуть в марлю и прикладывать к пораженным участкам кожи. Применять такой метод можно в течение трех недель. Потом надо сделать перерыв на десять дней. Если экзема не прошла, то можно продолжать курс.
- В равных пропорциях берется морская соль и сухая трава солодки. Состав перемалывается и прикладывается на участок с экземой. Потом необходимо перебинтовать и держать в течение одного часа.
- От мокнущей экземы можно избавиться следующим образом. Необходимо взять сто граммов свежей домашней сметаны, добавить треть чайной ложки медного купороса. Смазать за два часа до сна тонким слоем пораженный участок. Подержать около получаса. Потом смыть.
источник
Экзема совместно с появлением несет массу неприятных симптомов, от которых обязательно нужно избавляться. Только при своевременно начатой терапии появляется возможность предотвратить распространение патологического очага и развитие осложнений. К какому врачу обращаться и как лечить экзему на руках. На эти и другие вопросы ищите ответы из информации ниже.
Экзема – это полиэтилогичное заболевание, и чтобы лечение было эффективным, устранять нужно дерматологические проявления на коже, и саму причину. Для этого врач проводит диагностику в виде иммунологического, биохимического, аллергического и общего обследования организма. После получения результатов анализов и сбора анамнеза назначаются лекарственные средства от экземы и даются соответствующие рекомендации.
Схема лечения строится на основании:
- медикаментозной терапии;
- исключения факторов, негативно влияющих на течение заболевания;
- соблюдения диетического питания;
- народных методов;
- физиотерапии;
- профилактических мер в период ремиссии.
При появлении первых признаков заболевания, нужно сразу же обратиться к врачу-дерматологу. К тому же при возникающих вопросах и сомнениях, пациент может быть направлен к специалистам узкого профиля, чтобы выявить первопричину развития экземы и поставить правильный диагноз.
Экзема на руках, и других частях тела эффективно устраняется при комплексной медикаментозной терапии. Врач подбирает необходимое лечение исходя из индивидуальных особенностей организма пациента, вида проявляемой экземы и тяжести заболевания.
Терапевтические мероприятия направлены на патогенетическое медикаментозное воздействие, в ходе которого происходит устранение внешних и внутренних патологических процессов. Если диагностируется экзема на ногах или на руках, терапия чаще бывает не специфическая с направленным десенсибилизирующим действием. Комплексное лечение состоит из нескольких медикаментозных методов:
- Гормональные препараты. Важно знать, что подобные лекарственные средства назначается только врачом в силу серьезных побочных действий. Ни в коем случае нельзя принимать кортикостероиды без медицинского контроля. Такое лечение назначается кратким курсом с постепенной отменой лекарства, если это необходимо. Чаще гормональная мазь от экземы назначается, если имеются поражения на пальцах и другой области рук. В случае неэффективного местного воздействия прописывают пероральные препараты курсом не более 2 недель.
- Антигистаминные препараты. При сильной аллергической реакции для снижения действия аллергена назначается парентеральное или пероральное применение противоаллергенных средств.
- Седативные препараты. Такой лечебный метод применяется, если у пациента наблюдается сильное нервное расстройство, если заболевание было вызвано именно этой причиной. Седативные лекарства успокаивают нервную систему, что благотворно сказывается на протекании экземы.
- Иммуностимулирующие препараты. При сниженном иммунитете организму сложно бороться с патологическими очагами. Такие лекарственные средства, под обязательным контролем иммунолога, помогают справиться с иммунодефицитным состоянием и укрепить общее здоровье.
- Препараты для лечения дисбактериоза и других нарушений пищеварения. Часто экзема сочетается с заболеваниями желудочно-кишечного тракта. Воспалительные процессы в отделах ЖКТ еще больше усиливают протекание болезни и ухудшают клиническую картину. С целью устранения и облегчения дерматита назначаются препараты, восстанавливающие микрофлору кишечника.
- Витамины. Здесь выделяем витамин Е, группы В, фолиевую, никотиновую и аскорбиновую кислоту.
Помимо внутреннего лечения, экзема устраняется и местным воздействием на дерматические поражения. В этом случае используются препараты определенных групп согласно разновидности заболевания. Из всех терапевтических мероприятий можно выделяем такие способы:
- мази на основе пантенола, левонизоля и т. д.;
- примочки с разными видами растворов;
- симптоматические зудоудоляющие и противовоспалительные препараты;
- присыпки из белой глины;
- физиотерапевтическое лечебное воздействие на кожные покровы.
При любом медикаментозном лечении нужно придерживаться рекомендаций врача и следовать установленным дозировкам.
Лечение экземы народными средствами в сочетании с лекарственной терапией заживлению кожных покровов. Нетрадиционная медицина в таком случае может состоять из таких рецептов:
- Регулярно смазывать пораженную кожу соком каланхоэ.
- Натереть свежий картофель на терке и завернуть в хлопчатобумажную ткань. Прикладывать примочки на протяжении дня несколько раз. Можно добавить к картофельной смеси мед (если отсутствует аллергия), это усилит лекарственное воздействие против заболевания.
- При сухой экземе полезно прикладывание апельсиновых корок.
- Хорошим методом является примочка из отвара березовых почек. Для приготовления рецепта берем 1 стакан основного ингредиента и заливаем 200 мл. кипятка. Поставить на медленный огонь, довести до кипения и томить еще минут 15-20, далее процедить и остудить. Смазывать пораженные места этим раствором несколько раз в день. Это поможет уменьшить зуд и покраснения, проявления воспалительного процесса.
- Взять 100 г. цветков ромашки и столько же листков земляники, 10 гр. череды, хорошо измельчить и перемешать между собой. Для настоя используется 1 ст. л. сухой смеси, которая заливается 1 стаканам кипятка, настаивается, затем остужается и процеживается. Употреблять целебное средство можно вместо чая.
- После принятия гигиенических процедур смазать пораженную область смесью из равных пропорций растительного масла и 9% уксуса.
При выборе конкретного метода нужно внимательно следить за проявлениями организма, и в случае появления аллергической реакции на применяемый компонент, заменить на другой народный рецепт.
Лечение экземы даже дорогими и эффективными препаратами может продолжаться долгое время, если не придерживаться определенных правил в этот период. Общие рекомендации выглядят таким образом:
- В первую очередь — соблюдать диетическое питание. Включение в рацион продуктов содержащих больше витаминов, намного лучше, чем острая, соленая, жирная и аллергенная пища.
- Баланс отдыха и трудовой деятельности при экземе, и для всего организма. Спать следует не менее 8 часов.
- Чрезмерное увлечение водными процедурами, а особенно при мокнущей экземе может негативно сказаться на лечении. Подвергать кожные покровы, пораженные дерматическими высыпаниями необходимо только с гигиенической целью.
- Во избежание ухудшения аллергической реакции, а также протекания заболевания, исключаем на период рецидива моющие и другие бытовые средства, вызывающие еще больший зуд и очаг поражения.
- Солнечные лучи вредны в период обострения экземы, а вот во время стойкой ремиссии загар даже полезен.
- Своевременно устранять начинающие очаги, чтобы не допустить обширной локализации высыпаний.
Соблюдение этих правил способствует скорейшему заживлению кожного покрова и предотвращает появление кожных высыпаний в ближайшем времени. Сегодня мы поговорили о том, как лечить экзему на руках, надеюсь, что статья поможет вам решить эту неприятную проблему.
источник
Экзема — это аллергическое заболевание, сопровождающееся воспалительно-дистрофической реакцией кожи, развивающееся на фоне изменений реактивности организма, склонное к хроническому рецидивирующему течению, характеризующееся полиморфизмом элементов, среди которых преобладают пузырьки.

Причина развития экземы изучена недостаточно. В возникновении болезни важную роль играют как экзогенные (химические вещества, лекарственные, пищевые и бактериальные антигены), так и эндогенные (антигены-детерминанты микроорганизмов из очагов хронической инфекции, промежуточные продукты обмена) факторы. В патогенезе заболевания ведущую роль играет иммунное воспаление кожи, развивающееся на фоне появления клеточного и гуморального иммунитета, неспецифической резистентности наследственного генеза. Наследственная природа заболевания доказана частым обнаружением антигенов гистосовместимосги HLA-B22 и HLA-Cwl.
В возникновении также большое значение имеют заболевания нервной, эндокринной систем, желудочно-кишечного тракта и др.
По современным представлениям, развитие связано с генетической предрасположенностью, которая подтверждается положительной ассоциацией антигенов системы гистосовместимости.
Характерной особенностью заболевания являются нарушения у больных деятельности иммунной и центральной нервной системы. В основе иммунных нарушений лежит повышение выработки простагландинов. Последние, с одной стороны, активизируют выработку гистамина и серотонина, с другой подавляют реакции клеточного иммунитета, прежде всего активности Т-супрессоров. Это способствует развитию воспалительной аллергической реакции, сопровождающейся повышением проницаемости сосудов дермы и межклеточному отеку, спонгиозу в эпидермисе.
Изменения деятельности нервной системы приводят к углублению иммунных нарушений, а также к изменению трофики кожных покровов. У больных повышается чувствительность кожи к действию различных экзo- и эндогенных факторов, реализующаяся по типу висцерокутанных, кутано-кутанных патологических рефлексов.
Снижение иммунитета в сочетании с трофическими нарушениями приводит к снижению защитной функции кожных покровов к различным антигенам и микроорганизмам. Развивающаяся в начале заболевания тоновая сенсибилизация по мере его прогрессирования сменяется поливалентной, характерной для экземы.

В течении истинной экземы принято различать три фазы: острую, подострую, хроническую.
Для острого экзематозного процесса характерен эволюционный полиморфизм высыпаний, когда одновременно встречаются разные морфологические элементы. На эритематозном, слегка отечном, фоне наблюдаются высыпания мельчайших узелковых элементов и пузырьков, точечные эрозии — экзематозные колодцы, наподобие росы, серозный экссудат (мокнутие), мелкое отрубевидное шелушение, мелкие корочки, стихающая гиперемия.
Острая стадия болезни характеризуется появлением на кожных покровах эритемы, отека различных размеров и формы с четкими границами. Первичным морфологическим элементом являются микро-везикулы, склонные к группировке, но не к слиянию. Пузырьки быстро вскрываются с образованием точечных эрозий, отделяющих прозрачную опалесциующую жидкость («серозные колодцы» Девержи), которая подсыхает с образованием серозных корок. В последующем число вновь образующихся пузырьков уменьшается. После разрешения процесса некоторое время сохраняется мелко-пластинчатое шелушение. Иногда, вследствие присоединения вторичной инфекции, содержимое пузырьков становится гнойным, образуются пустулы и гнойные корки. Характерным признаком является истинный полиморфизм элементов: микровезикулы, микроэрозии, микрокорочки.
При подострой формы болезни смена стадий может происходить так же, как и при острой, но процесс протекает с менее выраженным мокнутием, гиперемией и субъективными ощущениями.
Для хронической формы характерно наличие нарастающего инфильтрата и лихенификации в очагах поражения. Течение процесса волнообразное, ремиссии сменяются рецидивами. Интенсивность зуда меняется, но зуд имеется почти постоянно. Мокнутие наблюдается при обострении хронического вида болезни. Несмотря на длительное течение, после излечения кожа приобретает нормальный вид. Хроническая экзема, как и острая, встречается па любых участках кожных покровов, но чаше локализуется па лице и верхних конечностях. Возникает болезнь в любом возрасте, несколько чаще — у женщин.
Истинный экзематозный процесс возникает в любом возрасте и характеризируется хроническим течением с частыми обострениями. Высыпания располагаются на симметричных участках кожи, захватывая лицо, верхние и нижние конечности.
Одной из наиболее распространенных форм является хроническая лихенифицированная экзема, для которой характерны инфильтрация и лихенификация кожных покровов. Частая локализация на шее и конечностях напоминает ограниченный нейродермит.
Дисгидротический экзематозный процесс локализуется на ладонях и подошвах и представлена сагоподобными плотными пузырьками, эрозивными участками и обрывками покрышек пузырьков по периферии очага поражения. Она нередко осложняется вторичной пиококковой инфекцией (импетигинизация), что в свою очередь может приводить к развитию лимфангиита и лимфаденита.
Для монетовидного вида болезни наряду с инфильтрацией и лихенификацией характерна резкая ограниченность очагов поражения. Процесс локализуется преимущественно на верхних конечностях и представлен очагами округлой формы. Пустулизация встречается относительно редко. Обострения наблюдаются чаще в холодное время года.
Пруригинозная форма по клиническим проявлениям напоминает почесуху, однако отличается более поздним началом и склонностью к экзосерозу на изолированных участках. Дермографизм у большинства больных — красный.
Варикозный вида представляет собой одно из проявлений варикозного симптомокомплекса, локализуется в большинстве случаев на голенях и очень сходна с паратравматической экземой. К клиническим особенностям следует отнести значительное склерозирование кожи в окружности варикозных вен.
К более редким разновидностям хронической формы болезни относится зимняя экзема. Хотя считают, что возникновение заболевания связано со снижением уровня поверхностных липидов кожных покровов, патогенез остается неясным. У большинства больных выявлено снижение содержания аминокислот в коже, у пациентов с тяжелым течением заболевания снижение уровня липидов приводит к потере жидкой части кожи на 75 % и более и тем самым — к снижению эластичности и сухости кожных покровов. Сухой климат, холод, гормональные нарушения способствуют возникновению этой патологии.
Зимний вид экзематозного процесса часто сопровождает такие заболевания, как микседема, энтеропатический акродерматит и встречается при приеме циметидина, нерациональном использовании местных кортикостероидов. Заболевание наиболее часто встречается в возрасте 50-60 лет.
У больных, страдающих зимнего вида патологии, кожа сухая и незначительно шелушится. Кожно-патологический процесс часто располагается на разгибательной поверхности конечностей. Кончики пальцев сухие, имеют мелкие трещины и напоминают пергаментную бумагу. На ногах патологический процесс более глубокий, трещины часто кровоточат. Граница очага неровная, эритематозная и незначительно приподнятая. В дальнейшем субъективно больных беспокоит зуд или боли из-за трещин.
Течение непредсказуемо. Ремиссия может наступить через несколько месяцев, с началом лета. Рецидивы в основном наступают зимой. Иногда независимо от сезона процесс держится долго. При тяжелом течении зуд, почесывание и раздражение при соприкосновении приводят к высыпанию диффузной везикуло-сквамозной сыпи и развитию истинной или нумулярной формам экземы. Однако взаимосвязь между зимней формой патологии и этими двумя разновидностями остается до конца неясной.
При треснутой форме болезни нерезко ограниченный красный фон кожных покровов покрыт просвечивающимися тонкими и в то же время широкими беловато-серыми чешуйками полигональных очертаний. Эта своеобразная картина производит впечатление надтреснутой кожи. Локализуется почти исключительно на голенях. Субъективно отмечаются зуд, жжение, чувство стягивания кожных покровов.
Роговой вид локализуется на ладонях и реже — на подошвах. В клинической картине преобладают явления гиперкератоза с глубокими болезненными трещинами. Границы очагов нечеткие. Больше беспокоит болезненность, нежели зуд. Мокнутие бывает крайне редко (в период обострения).
Контактная форма патологии (экзематозный дермит, профессиональная экзема) возникает под действием экзогенного аллергена у сенсибилизированного организма и обычно носит ограниченный, локализованный характер. Чаще располагается на тыле кистей, коже лица, шеи, у мужчин — на половых органах. Полиморфизм менее выражен. Быстро излечима при устранении контакта с сенсибилизирующим агентом. Очень часто контактный вид вызывается профессиональными аллергенами.
Микробный (посттравматический, паратравматический, варикозный, микотический) экзематозный процесс oтличается асиммефичным расположением очагов, главным образом на коже нижних и верхних конечностей. Характерным признаком является наличие на инфильтрированном фоне, наряду с участками мокнутия, пустулезных высыпаний, гнойных и геморрагических корок.
Очаги окаймлены бордюром отслоившегося зпидермиса по их периферии можно видеть пустулезные элементы, импетигинозные корки. Для бляшечной (монетовидной) формы характерен симметричный генерализованный характер поражения в виде слегка инфильтрированных пятен с незначительным мокнутием и резкими границами.
Себорейная экзема характеризуется возникновением процесса на волосистой части головы с последующим переходом на шею, ушные раковины, грудь, спину и верхние конечности. Заболевание обычно протекает на фоне жирной или сухой себореи, в обоих случаях — на волосистой части головы. Далее может возникнуть мокнутие с последующим скоплением на поверхности кожных покровов большого количества корок. Кожа за ушными раковинами гиперемирована, отечна, покрыта трещинами. Больные жалуются на зуд, болезненность, жжение. Возможно временное выпадение волос.
Очаги поражения могут локализоваться также на коже туловища, лица и конечностей. Появляются точечные фолликулярные узелки желтовато-розового цвета, покрытые жирными серовато-желтыми чешуйками. Сливаясь, они образуют бляшки с фестончатыми очертаниями. Многие дерматологи называют это заболевание «себореидом».
Микробный экзематозный процесс по клинике близкий к себорейному; он также имеет очаги поражения с резкими границами, нередко покрытыми плотными, зеленовато-желтыми, а иногда кровянистыми корками и чешуйками; под ними обычно обнаруживают большее или меньшее количество гноя. После снятия корок поверхность глянцевая, синюшно-красного цвета, мокнущая и местами кровоточащая. Для этого вида болезни характерны тенденция очагов поражения к периферическому росту и наличие венчика отслаивающегося эпидермиса по периферии. Вокруг них встречаются так называемые отсевы (мелкие фолликулярные пустулы или фликтены). Зуд усиливается в момент обострения заболевания. Локализуется болезнь чаще всего на голенях, молочных железах у женщин, иногда на руках. Возникает в большинстве случаев на месте хронического пиококкового процесса и отличается асимметрией.
Микробную экзему следует отличить от импетигинозной, возникающей при осложнении экзематозного процесса вторичной пиококковой инфекцией.
Дрожжевая экзема является хронической разновидностью кандидоза (кандидомикоза, монидиаза), вызываемого Candida albicans, tropicalis, crusei. Повышенная влажность и повторяющиеся мацерации кожных покровов механического и химического характера, ослабление иммунобиологической сопротивляемости организма, нарушение углеводного обмена, авитаминозы, заболевания желудочно-кишечного тракта, длительный контакт с продуктами, которые содержат дрожжи и другие факторы, способствуют образованию дрожжевых поражений кожи.
Кандидозы кожных покровов с последующей дрожжевым экзематозным процессом наблюдаются преимущественно в естественных складках (в паховой области, вокруг ануса, половых органов), вокруг рта, на пальцах. На гиперемированной коже появляются плоские, вялые пузырьки, пустулы, которые быстро лопаются и эрозируются. Эрозии темно-красного цвета с блестящим ликвидом, отеком, полициклическими очертаниями, резкими границами и подрытым венчиком мацерированного эпидермиса. Путем слияния эрозий образуются крупные участки с гирляндообразными очертаниями. Вокруг имеются новые высыпания. У некоторых больных элементы имеют вид сплошных, слегка влажных эритематозных очагов. Кандидозы могут изолированно поражать межпальцевые складки кистей (чаще III промежуток), головку пениса и кожу препуциального мешка, ладони и подошвы, полевые валики и ногти, губы и т. д.
По клиническому течению микотический вид патологии похожа на дисгидротическую и микробную. Возникает у лиц, страдающих длительное время микозом стоп. Характерно появление множественных пузырьков, преимущественно на боковых поверхностях пальцев стоп, ладонях и подошвах. Пузырьки могут сливаться и образовывать многокамерные полости и крупные пузыри. После вскрытия пузырей возникают мокнущие поверхности, при подсыхании которых образуются корочки. Заболевание сопровождается отеком конечностей, зудом различной степени выраженности, часто присоединяется пиококковая инфекция.

источник
Экзема — воспаление поверхностных слоев кожи нервно-аллергического характера, возникающее в ответ на воздействие внешних или внутренних раздражителей, отличающееся полиморфизмом сыпи, зудом и длительным рецидивирующим течением.
Этиология экземы неизвестна.
Поливалентная (реже моновалентная) сенсибилизация кожи, в результате которой она неадекватно реагирует на различные экзогенные и эндогенные воздействия. Сенсибилизации способствуют стрессовые переживания, эндокринопатии, болезни желудочно-кишечного тракта, печени, а также микозы стоп, хронические пиококковые процессы и аллергические заболевания. В детском возрасте экзема патогенетически связана с экссудативным диатезом.
Экзема наблюдается в любом возрасте, на любом участке кожного покрова (чаще на лице и верхних конечностях). Различают истинную, микробную, себорейную и профессиональную.
Истинная экзема протекает остро, подостро и хронически, относится к дерматозам. Острая экзема характеризуется яркой отечной эритемой с множественными мельчайшими пузырьками, при вскрытии которых образуются точечные эрозии с обильным мокнутием, образованием корок и чешуек. Субъективно — жжение и зуд. Продолжительность острой экземы 1,5–2 мес. При подостром течении воспалительные явления менее выражены: окраска очагов становится синюшно-розовой, отечность и мокнутие умеренные, стихают жжение и зуд; присоединяется инфильтрация. Продолжительность процесса — до полугода. При хроническом течении в клинической картине преобладает инфильтрация кожи; пузырьки и мокнущие эрозии обнаруживаются с трудом, субъективно — зуд. Течение неопределенно долгое, рецидивирующее. Необходима консультация врача.
Разновидностью истинной экземы является дисгидротическая экзема, которая локализуется на ладонях и подошвах и проявляется обильными, местами сливающимися в сплошные очаги пузырьками и многокамерными пузырями с плотной покрышкой, при вскрытии которых обнажаются мокнущие участки, окаймленные бахромкой рогового слоя. Дисгидротическая экзема поражает и мужчин и женщин, как в молодом, так и зрелом возрасте. Данное заболевание чаще всего имеет хроническую форму, с периодами обострений и плохо поддается лечению. В результате интенсивного расчесывания при дисгидротической экземе может развиться вторичная инфекция.
| Наименование услуги | Стоимость |
|---|---|
| Прием первичный врача-дерматовенеролога К.М.Н., лечебно-диагностический, амбулаторный | 1 490 руб. |
| Обобщение результатов обследования и составление индивидуальной программы лечения 2 степень сложности | 1 000 руб. |
| Удаление кондилом / за 1 зону 0.5см*0,5см | 830 руб. |
| Д`Арсонваль / лицо/ одна процедура | 300 руб. |
| Удаление бородавки / одна штука | 2 500 руб. |
| Дерматоскопия | 800 руб. |
| Смотреть весь прайс-лист | |
Микробная экзема, в патогенезе которой значительную роль играет сенсибилизация к микроорганизмам (обычно пиококкам), отличается асимметричным расположением, чаще на конечностях, округлыми очертаниями, четкими границами отслаивающегося рогового слоя, наличием гнойничков и нередкой приуроченностью к свищам, длительно незаживающим ранам, трофическим язвам (паратравматическая экзема). Микробная экзема сопровождается зудом. Лечение ее должно быть направлено на устранение очагов инфекции.
Если очаги хронической инфекции не будут ликвидированы полностью, побороть микробную экзему удастся лишь на короткое время.
Себорейная экзема патогенетически связана с себореей. Встречается в грудном возрасте и после пубертатного периода. Локализуется она на волосистой части головы, за ушными раковинами, налицо, в области грудины и между лопатками. Ее своеобразными особенностями являются желтоватая окраска, наслоение жирных чешуек, отсутствие выраженного мокнутия, нерезкая инфильтрация, склонность очагов к регрессу в центре с одновременным ростом по периферии. Лечение экземы себорейной должно быть комплексным, т. к. наружная терапия, без устранения причины заболевания принесет лишь краткосрочный результат.
Сухая экзема — заболевание чаще всего наблюдающееся у пожилых людей в зимнее время. Проявляется обычно трещинами в области ног и сопровождается шелушением. Сухая экзема напоминает часто дерматит, необходима диагностика для назначения лечения.
Профессиональная экзема, морфологически сходная с истинной, поражает открытые участки кожи (кисти, предплечья, шею и лицо), которые в первую очередь подвергаются в условиях производства вредному воздействию химических раздражителей, и имеет не столь упорное течение, так как сенсибилизация при ней носит не поливалентный, а моновалентный характер. С диагностической целью используют аллергические кожные пробы. При первых признаках заболевания необходимо обратиться к врачу — дерматологу, чтобы экзема не перешла в хроническую форму. Главное — устранить раздражающий фактор.
источник
Экзема – это острое или хронически рецидивирующее дерматологическое заболевание поверхностных слоев кожи. Это неинфекционное воспалительное заболевание, которое характеризируется появлением на коже полиморфной сыпи в виде папул с серозным содержимым.
- истинная или идиопатическая – воспалительный процесс в поверхностных шарах кожи, имеющий невыясненную этиологию. Может возникать на фоне снижения иммунитета, повышенной сенсибилизации организма, частых стрессов, при контакте с химически агрессивными веществами;
- гнойная или микробная экзема – вторичная экзема, которая является сопутствующей при основном заболевании. Развивается в местах присоединения микробной или грибковой флоры;
- профессиональная экзема – клиническая форма экземы, вызванная частыми контактами с химическими, механическими и физическими раздражителями. К веществам, которые могут вызвать образование экземы, относятся: новокаин, никель, хром, некачественные косметические средства. Локализуется зачастую на внутренней поверхности ладоней, коже лица, шеи, предплечий;
- себорейная экзема – причиной являются специфические грибки, которые паразитируют на волосистой части кожи головы. Очаги возникновения экземы могут локализоваться на участках кожи, богатых на сальные железы;
- атопическая или аллергическая экзема – вид экземы, характерный для людей, склонных к аллергиям. Возникает при малейшем контакте с аллергеном животного, растительного, бытового или другого рода происхождения;
- варикозная экзема – возникновение высыпаний на фоне нарушения нормальной циркуляции крови и как следствие венозного застоя в тканях нижних конечностей. Наиболее вероятно возникновение данного вида экземы у женщин, страдающих избыточным весом, различными нарушениями в работе сердечно-сосудистой системы;
- дисгидротическая – возникает в результате нарушения роботы потовых желез, нейрогуморальной регуляции или частых контактов с агрессивными веществами. А также в группу риска развития подобного кожного заболевания попадают люди с дистальным гипергидрозом ладоней или ступней;
- детская экзема – зачастую проявляется у детей грудного возраста при экссудативно-катаральном или аллергическом диатезе. Причинами также может выступать алиментарный фактор (нарушение питания малыша), снижение иммунных реакций организма, искусственное вскармливание, погрешности в работе эндокринной системы и т.д.
Влажная или мокнущая экзема – заболевание начинается с небольшой отечности пораженного участка кожи. Затем гиперемированная кожа покрывается сыпью в виде пузырьков с прозрачным содержимым. Они в свою очередь лопаются, а на их месте образовываются зудящие влажные эрозии. Нередко заболевание затихает самостоятельно, но стимулами рецидива могут являться неправильное питание, психоэмоциональное перенапряжение.
Гнойная экзема – чаще всего развивается в местах очагов различного рода пиодермий. Вокруг фурункулов, свищей, ссадин. Имеет вид язв с четкими краями с отслоением клеток пораженной кожи по периферии эрозии. Центр эрозии являет собой скопление бесполостных высыпаний – папул, везикул и гнойных корочек. Элементы как бы наслаиваются друг на друга, образование расширяется, края становятся размытыми, ассиметричными. Все эти процессы сопровождаются сильным раздражением и зудом.
Себорейная экзема – может протекать в острой или хронической форме. Острая себорейная экзема начинается с появления высыпаний на гиперемированной отекшей коже. Высыпания имеют характер мелкозернистых везикул с серозной жидкостью внутри. Некоторые из них лопаются и создают мокнущую эрозивную поверхность. В ней также присутствуют гнойные чешуйки, подсохшие везикулы в виде корочек. Полиморфизм является отличительной чертой экземы.
Диагностика в основном заключается в визуальном осмотре дерматологом. Необходимо тщательно изучить анамнез больного и сам характер сыпи так как его симптоматика очень похожи на признаки контактного дерматита, а также ряда других заболеваний. Информативными методами диагностики являются общий анализ крови и мочи, позволяющие определить наличие инфекционного процесса в организме. Можно взять пробы чешуек с элементов экземы.
Лечится экзема достаточно длительный период, нередко переходит в хроническую форму течения. Как же вылечить экзему? Проводят дезинтоксикационную терапию энтеросорбентами (Атоксил, Энтеросгель, Полисорб) коротким курсом до 10 дней. Используется витаминотерапия, гормонотерапия (в виде гормональных мазей), иммуномодуляторы, наиболее эффективными лекарствами от экземы являются антигистаминные препараты.
Широко применяется гирудотерапия (улучшение микроциркуляции в тканях путем стимуляции их медицинскими пиявками), гемотрансфузия. Специалист может назначить курс препаратов биостимуляторов парентерально таких, как экстракт алоэ.
В случае заметного поражения нервной системы, рекомендуется прием различных седативных препаратов растительного происхождения (Новопассит, экстракт Валерианы, Персен), а также короткий курс приема (10 дней) таких транквилизаторов, как Фенозепам, Хлозепид в маленьких дозах.
В лечении себорейной экземы ведущее место занимает физиотерапевтическое лечение (криотерапия, лазеротерапия, магнитотерапия), противовоспалительные препараты, амикотическая терапия. Местно себорейную экзему лечат кортикостероидной мазью.
Лечение кожи головы при данном виде поражения проводят посредством мытья головы антисеборейными средствами. В этом случае используют шампунь «Низорал» или различные антисеборейные шампуни с высоким содержанием дегтя.
При лечении мокнущей экземы основным является соблюдение правильного питания. Так как мокнущую экзему еще называют идиопатической (причина возникновения не ясна) – питание играет основную роль. В обязательном порядке ограничивают употребление углеводов, экстрактивных веществ, соли, воды, шоколад. Правильный подход к питанию при мокнущей экземе – увеличение употребления белков, гречневой, овсяной и пшеничной каши.
При обнаружении у себя или своих близких вышеперечисленной симптоматики, следует обратиться к врачу дерматологу. В ходе ознакомления с клинической картиной заболевания дерматолог может направить пациента на дообследование к врачу эндокринологу, неврологу. Лечение зависит от причины возникновения, формы течения и тяжести процесса заболевания.
источник
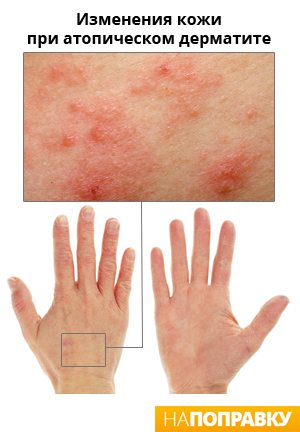
Дерматит – это хроническое заболевание, при котором кожа краснеет, чешется, становится сухой и трескается. Атопический дерматит (экзема, нейродермит) – это самая распространенная форма дерматита. Им чаще болеют дети, но он может встречаться и у взрослых.
Атопический дерматит обычно возникает в складках кожи, например: под коленями, на сгибе локтей, на боковых поверхностях шеи, вокруг глаз и ушей. Выраженность заболевания бывает различной. В большинстве случаев дерматит протекает в легкой форме. Наиболее тяжелые симптомы: трещины и эрозии кожи, кровоточивость.
Для атопического дерматита (экземы) характерны периоды ремиссии,когда симптомы менее выражены, сменяющиеся периодами обострения, во время которых требуется дополнительное лечение.
Существуют различные виды дерматита:
- монетовидная экзема – вызывает округлые или овальные поражения кожи, обычно встречается у взрослых;
- контактный дерматит – появляется при контакте с тем или иным веществом;
- варикозная (застойная) экзема – поражает ноги, обычно вокруг набухших и расширенных (варикозных) вен;
- себорейный дерматит – вызывает красные высыпания, покрытые чешуйками, на крыльях носа, бровях, ушах и на волосистой части головы.
Точная причина атопического дерматита неизвестна. Однако им часто болеют люди с аллергией («атопический» означает «подверженный аллергии»). Экзема может передаваться по наследству и часто возникает параллельно с другими заболеваниями, такими как бронхиальная астма и сенная лихорадка.
С возрастом у многих детей атопический дерматит проходит полностью или становится значительно легче. Примерно в 53% всех случаев заболевание проходит к 11 годам, а в 65% случаев – к 16 годам. Однако тяжелая форма экземы может в значительной мере мешать в повседневной жизни, и с ней может быть непросто справиться как физически, так и эмоционально. При атопическом дерматите также повышен риск инфекционных заболеваний.
Существуют различные методы контроля и лечения заболевания, в том числе использование лекарственных средств и коррекция образа жизни.
Во всём мире распространённость атопического дерматита около 10-37%. В нашей стране от дерматита страдает около 5,9% детей и подростков. В 8 из 10 случаев заболевание появляется в возрасте до 5 лет. У многих детей атопический дерматит появляется еще до года. Атопическому дерматиту одинаково подвержены люди обоих полов.
В последние годы количество заболевших экземой выросло. Это может быть обусловлено изменениями в образе жизни или экологическими факторами. Кроме того, количество зарегистрированных случаев выросло в связи с улучшением диагностики этого заболевания.
Экзема сопровождается постоянными симптомами, которые периодически обостряются. Во время обострения проявления усиливаются и требуется дополнительное лечение.
Типичные симптомы атопического дерматита включают зуд, сухость и покраснение кожи, которая может лопаться и трескаться. Изменения на коже могут носить очаговый характер или распространяться по всему телу. Излюбленные места экземы:
- у младенцев – на лице и волосистой коже головы, а также на руках и ногах;
- у более старших детей и взрослых – на руках, вокруг крупных суставов (например, на сгибе локтей или на внутренней стороне коленных суставов).
В зависимости от тяжести дерматита, его симптомы могут быть различными. У людей с легкой формой обычно поражаются лишь небольшие участки кожи, которые становятся сухими и иногда чешутся. В более тяжелых случаях экзема может вызывать сухость кожи на больших участках тела, постоянный зуд и выделение межтканевой жидкости.
Постоянный зуд нарушает сон, заставляет расчёсывать поражённые атопическим дерматитом места, иногда, до появления крови. Попытки почесать зудящий участок вызывают только усиление зуда, отчего особенно страдают дети. Зуд мешает им уснуть, а в течение дня отвлекает от занятий в школе и рассеивает внимание.
Во время обострения дерматита симптомы могут становиться более выраженными. Для этого периода характерны:
- крайне сильный зуд, покраснение, сухость, шелушение и повышение температуры кожи в месте поражения;
- очаги мокнутия — участки отекшей кожи, сквозь которую просачивается тканевая жидкость;
- присоединение инфекции, обычно золотистого стафилококка (Staphylococcus aureus).
Какой-то одной причины возникновения атопического дерматита (экземы) нет. Вероятно, он связан с различными генетическими и экологическими факторами, которые в разное время взаимодействуют между собой. Так, склонность к развитию дерматита вы можете унаследовать от своих родителей. У некоторых людей, проявление дерматита провоцируют некоторые факторы окружающей среды, пыль или пыльца. Есть несколько причин, которые могут вызвать обострение.
Результаты исследований свидетельствуют, что экзема во многих случаях передается по наследству. Это означает, что причина её возникновения заключается в генах, которые вы унаследовали от своих родителей.
Если родители ребенка болеют экземой, высока вероятность того, что у него тоже появится это заболевание. Исследования показывают, что 60% детей, у которых один из родителей болел атопическим дерматитом, также заболеют им. Если экземой болели оба родителя, вероятность заболеть у ребенка составляет 80%. До сих пор точно не известно, какие именно гены отвечают за атопический дерматит. Считается, что грудное вскармливание может снизить риск появления экземы у ребенка.
Если из-за генов вы предрасположены к атопическому дерматиту, он появится после контакта с определенными факторами окружающей среды, такими как аллергены. Аллерген – это вещество, которое вызывает чрезмерную защитную реакцию организма — аллергию. Наиболее распространенные аллергены, вызывающие экзему:
- пылевые клещи;
- шерсть домашних животных;
- пыльца.
Экзему иногда вызывают пищевые аллергены. Особенно часто — у детей до одного года. Продукты, которые обычно вызывают аллергическую реакцию:
Некоторые исследования детей и молодых людей с экземой свидетельствуют о том, что у одной-двух третей из них есть пищевая аллергия. Пищевая аллергия повышает вероятность тяжелой формы экземы. Аллергия не всегда играет роль в появлении заболевания. Многие другие факторы также повышают вероятность появления дерматита, в том числе:
- холодная погода;
- сырость;
- некоторые виды мыла;
- слишком частое мытье;
- грубая одежда.
Триггеры (факторы, вызывающие обострение заболевания) могут усугубить атопический дерматит, хотя они не обязательно являются причиной заболевания.
Гормональные изменения у женщин. Гормоны – это биологически-активные химические вещества, которые вырабатываются организмом и по-разному воздействуют на него. У некоторых женщин изменения уровня тех или иных гормонов может повлиять на симптомы экземы. Так, у части женщин дерматит обостряется во время менструального цикла, а у других — за день до начала месячных.
Гормональные изменения во время беременности также могут влиять на атопический дерматит.Более чем половина беременных женщин отмечает ухудшение состояния, у четверти беременных женщин, напротив, состояние кожи улучшается.
Стресс связан с экземой, но до конца не понятно, как он воздействует на неё. У некоторых людей во время стресса симптомы дерматита обостряются. У других симптомы дерматита, наоборот, вызывают стресс.
Физические упражнения. Потоотделение после интенсивных физических упражнений может обострить симптомы дерматита. Постарайтесь не перегреваться во время упражнений: пейте много жидкости и регулярно отдыхайте.
Раздражители могут обострить симптомы. У разных людей раздражители разные, но это может быть:
- мыло и моющие средства, такие как шампунь, средство для мытья посуды или пена для ванн;
- некоторые виды одежды, особенно из шерсти и нейлона;
- перегрев;
- очень холодная, сухая погода;
- пыль;
- незнакомые домашние животные.
Прочие возможные триггеры:
- вещества, вступающие в контакт с кожей, например, парфюмированные продукты или латекс (вид натуральной резины);
- факторы окружающей среды, например, табачный дым, выхлопные газы или вода с большим содержанием солей жесткости (жесткая вода);
- смена времени года – у большинства людей с экземой летом наступает облегчение симптомов, а зимой – обострение.
Для диагностики врачу, прежде всего, потребуется осмотр поврежденной кожи и подробный опрос ваших о симптомах. Важно рассказать врачу:
- зудит ли сыпь и где она появилась;
- когда появились симптомы;
- были ли обострения;
- болел ли кто-то из ваших родственников экземой;
- есть ли у вас другие заболевания, например, аллергия или бронхиальная астма.
Сообщите врачу, если болезнь мешает вам вести привычный образ жизни, например, если из-за зуда вы плохо спите по ночам или не можете заниматься обычными делами.
Значительную долю информации для диагностики экземы могут дать ваши собственные жалобы, которые вы отмечали на протяжении последних месяцев. Поэтому, для учета всех симптомов, был составлен специальный опросник. Наличие длительного кожного зуда, а также 3 или более признаков из приведённых ниже, могут свидетельствовать о наличии заболевания:
- Зуд и раздражение в кожных складках, например, на сгибах локтей, под коленями, на лодыжках, вокруг шеи или глаз.
- Ваша кожа в последние 12 месяцев склонна к сухости и шелушению.
- Вы на протяжении жизни болеете или болели бронхиальной астмой или сенной лихорадкой. Для детей младше 4 лет равнозначным критерием является наличие близкого родственника, например, родитель, брат или сестра с астмой или сенной лихорадкой.
- У детей младше 4 лет: очаги дерматита в складках кожи, на лбу, щеках, руках или ногах.
- У детей старше 4 лет и взрослых: заболевание появилось в 2 года или раньше.
Ваш врач должен определить, какие триггеры вызывают у вас обострение атопического дерматита. Вас могут спросить о том, чем вы питаетесь, и об образе жизни, чтобы определить, не вызывает ли симптомы что-нибудь очевидное. Например, вы могли заметить, что ваш дерматит обострился после использования определенного мыла или шампуня.
Полезно вести дневник, в который записывать новые продукты питания и реакцию на них, чтобы выявить возможные аллергены, вызывающие обострение симптомов. Затем ваш врач изучит записи, чтобы определить, есть ли зависимость между вашими симптомами и тем, что вы едите.
С помощью лечения можно существенно облегчить симптомы атопического дерматита. Хотя излечить это заболевание навсегда пока не удаётся. У детей с экземой, с возрастом, симптомы постепенно проходят естественным путем.
Наиболее распространенные лекарства для лечения экземы:
- средства для смягчения кожи – применяются постоянно для увлажнения сухой кожи;
- кортикостероиды местного действия – используются для снятия отека и покраснения во время обострения заболевания.
Врач может прописать вам средство для смягчения сухой кожи и умеренные по силе кортикостероиды местного действия. На различных частях тела применяются средства различной силы (умеренные, активные и высокоактивные). Если нет признаков инфекции, медицинский работник может наложить вам специальную повязку: это может быть так называемое сухое обертывание, влажное обертывание или окклюзивная повязка. Эти средства облегчают зуд, не позволяют расчесывать кожу и помогают избежать пересыхания кожи.
Для облегчения симптомов экземы применяются и иные средства, в том числе:
- кортикостероиды внутрь при острых симптомах;
- антигистаминные препараты при сильном зуде;
- антибиотики при инфекционном поражении очагов дерматита;
- иммунодепрессанты местного действия, которые подавляют иммунную систему вашего организма, например, средства, содержащие пимекролимус, такролимус.
Врач назначит дополнительное лечение, если это потребуется.
Некоторые люди используют для лечения экземы биологически активные добавки, такие как пищевые добавки и растительные лекарственные средства. Кому-то они помогают, но нет убедительных доказательств того, что они эффективно лечат экзему.
Если вы планируете принимать биологически активные добавки, сначала проконсультируйтесь со своим врачом, чтобы убедиться, что это безопасно. Например, некоторые растительные лекарственные средства оказывают тяжелые побочные эффекты на печень, и нужно делать анализы крови, чтобы следить за состоянием здоровья. Кроме того, нельзя отказываться от традиционного лечения, назначенного вашим врачом.
Помимо приема лекарств, вы можете также выполнять определенные действия дома, чтобы облегчить симптомы.
Зачастую дерматит вызывает зуд. Расчесывание может навредить коже: она утолщается и теряет эластичность. Расчесывание также повышает риск проникновения в кожу инфекции. Иногда зуд настолько силен, что сдерживать его не возможно. Особенно трудно приходится детям. Возможный выход — коротко подстригать ногти, это уменьшит травмирование кожи. Если экземой болеет ваш ребенок, расчесывание можно прекратить с помощью специальных варежек. Помогает также стучать по коже или пощипывать ее, пока зуд не пройдет.
Совместно с врачом постарайтесь выяснить причины, провоцирующие ухудшение состояния, хотя это не всегда возможно. Чтобы снизить вероятность контакта с триггерами, воспользуйтесь следующими советами:
- если та или иная одежда вызывает раздражение кожи, постарайтесь не носить ее; реже вызывают раздражение ткани из естественных материалов, например, хлопка;
- если дерматит обостряется при высокой температуре, поддерживайте в доме прохладу;
- не пользуйтесь мылом и моющими средствами, которые могут вызывать симптомы дерматита.
Хотя многие люди с дерматитом имеют аллергию на пылевых клещей, борьба с ними не имеет значения для лечения экземы. Этот процесс сложен, занимает много времени, и нет убедительных доказательств его эффективности. Аналогично этому, установка смягчителя воды вряд ли изменит течение нейродермита, хотя и считается, что жесткая вода слегка повышает заболеваемость дерматитом среди маленьких детей.
Не вносите принципиальных изменений в свой рацион питания, не посоветовавшись сначала со своим врачом. Известно, что некоторые продукты, такие как молоко, яйца и орехи, провоцируют симптомы дерматита. Однако отказ от этих продуктов без совета врача может быть вреден для здоровья, особенно для маленьких детей, которым нужно много кальция, калорий и белка. Если врач считает, что у вас пищевая аллергия, вас могут направить к диетологу (специалисту по питанию). Если кормите грудью ребенка с экземой, проконсультируйтесь с врачом перед тем, как менять свой привычный рацион питания.
Эти средства смягчают кожу, и она остается увлажненной. Они сокращают потерю влаги с кожи, закрывая ее защитной пленкой. Это самый важный вид ухода за сухой кожей при атопическим дерматите. Важно постоянно увлажнять кожу, чтобы она не пересыхала и не трескалась.
Существуют различные смягчающие средств для кожи. Врач посоветует, какое из них лучше приобрести. Однако, возможно придется пробовать разные средства, прежде чем вы найдете подходящее именно для вас. Врач может прописать сразу несколько средств для различных целей, например:
- мазь для очень сухой кожи;
- крем или лосьон для менее сухой кожи;
- средство для лица и рук;
- средство для тела;
- смягчающее средство, которое надо использовать вместо мыла;
- смягчающее средство, которое надо добавлять в ванну или использовать в душе.
Разница между лосьоном, кремом и мазью заключается в соотношении масел и воды. В мазях самое высокое содержание масел, поэтому они самые жирные, но наилучшим образом увлажняют кожу. В лосьонах содержание масла минимальное, поэтому они имеют лёгкую структуру, но менее эффективны, чем мази. Кремы – это промежуточный вариант.
Если вы использовали определенное средство какое-то время, оно может стать менее эффективным или вызвать раздражение кожи. В таком случае обратитесь к врачу, чтобы он прописал другое средство. При воспалении кожи смягчающие средства должны применяться вместе с противовоспалительными, например, с кортикостероидами местного действия.
Используйте смягчающие средства постоянно, в том числе в период ремиссии — когда нет симптомов. Возможно, стоит держать отдельный запас средств на работе или в школе.
- используйте большое количество средства;
- нанесите его на кожу в направлении роста волос;
- не втирайте средство в кожу;
- при очень сухой коже наносите средство каждые 2-3 часа;
- после ванны или душа осторожно промокните кожу полотенцем и з нанесите средство на влажную кожу;
- не используйте чужие средства для смягчения кожи;
- не берите средство из баночки пальцем – используйте ложку или дозатор, так как это помогает снизить риск распространения инфекции.
Очень важно продолжать использовать смягчающие средства во время периодов обострения, так как в это время коже требуется больше всего влаги. По время обострения регулярно наносите на кожу большое количество средства.
Кортикостероиды местного действия обычно выписываются при воспалении кожи. Выражение «местного действия» означает, что средство наносится непосредственно на кожу. Кортикостероиды быстро снимают воспаление.
Вы можете быть обеспокоены тем, что принимаете средства, содержащие стероиды. Однако кортикостероиды – это не то же самое, что анаболические стероиды, которые иногда используют бодибилдеры и спортсмены. При правильном использовании кортикостероиды – это безопасный и эффективный метод лечения дерматита.
Врач может прописать кортикостероиды различной силы, в зависимости от тяжести вашего дерматита. Это могут быть средства умеренной активности, такие как гидрокортизон, активные (клобетазон) и высокоактивные. При тяжелом атопическом дерматите применяются более сильные кортикостероиды. Вам могут назначить:
- крем для применения на видимых участках кожи, например, на лице и руках;
- мазь для применения по ночам и при тяжелых обострениях.
Если вам требуется часто принимать кортикостероиды, регулярно посещайте врача, чтобы он мог убедиться, что лечение приносит результат, и что вы правильно пользуетесь средством.
Наносите небольшое количество средства на пораженную область кожи. Всегда соблюдайте инструкцию по применению кортикостероида, напечатанную на листке-вкладыше. При обострении экземы не применяйте кортикостероиды чаще двух раз в день. В большинстве случаев достаточно применять их 1 раз в день. Для нанесения кортикостероида местного действия:
- нанесите рекомендуемое количество кортикостероида местного действия на пораженную область;
- наносите средство в течение 48 часов после того, как обострение прошло.
- нанесите сначала средство для смягчения кожи и подождите 30 минут, чтобы средство впиталось;
- если вы или ваш ребенок долгое время принимаете кортикостероиды, возможно, потребуется снизить частоту их применения.
Проконсультируйтесь с вашим врачом.
Стандартная единица кортикостероидов местного действия – это FTU, или длина кончика пальца (англ. fingertip unit):
- один FTU – это полоска кортикостероида, равная длине последней фаланги указательного пальца;
- одного FTU достаточно для лечения участка кожи площадью в две ладони взрослого человека.
При применении местных кортикостероидов они могут вызывать легкое жжение или покалывание. При долгом применении сильных кортикостероидов они могут вызывать:
- истончение кожи, в особенности на сгибе локтя или колена;
- расширение мелких сосудов в форме синюшно-красных пятен, особенно на щеках;
- акне (угревую сыпь);
- повышенный рост волос на теле.
Эти побочные эффекты возникают редко.
Антигистаминные препараты – это вид лекарств, которые блокируют действие вещества, содержащегося в крови, которое называется гистамин. Зачастую ваш организм производит гистамин при контакте с аллергеном. Антигистаминные препараты помогают облегчить зуд, возникающий при атопическом дерматите. Они могут быть седативными, то есть вызывать сонливость, или неседативными.
При сильном зуде или сопутствующей сенной лихорадке вам могут прописать неседативный антигистамин. Если он поможет, вам могут рекомендовать продолжить прием неседативного антигистаминного препарата на протяжении долгого времени. Лечение нужно корректировать с врачом каждый 3 месяца.
Если зуд мешает вам спать, могут помочь седативные антигистамины. Они назначаются для кратковременного приема, обычно курс длится максимум 2 недели, так как они быстро теряют эффективность. Этот тип антигистаминных препаратов может вызывать сонливость на следующий день, поэтому стоит предупредить учителей в школе, что ваш ребенок может реагировать на все медленнее обычного.
Если вы принимаете антигистаминные препараты, не садитесь за руль на следующий день, если все еще чувствуете сонливость. Седативный эффект скорее всего усилится при употреблении алкоголя.
В редких случаях в периоды тяжелых обострений врач может прописать кортикостероиды в форме таблеток. Они также используются при обострении бронхиальной астмы.
Вам могут прописать прием преднизолона раз в день, обычно утром, в течение 1-2 недель.
Если кортикостероиды для приема внутрь принимать часто или долго, это может вызвать побочные эффекты, в том числе:
Поэтому маловероятно, что ваш врач будет назначать вам кортикостероиды в форме таблеток чаще, чем раз в год, предварительно не направив вас к специалисту.
При инфицировании очагов дерматита обычно назначаются антибиотики. Большие участки заражения лечатся антибиотиками в форме таблеток или капсул. Вид антибиотика должен порекомендовать врач, не рекомендуется самостоятельный прием этих препаратов.
Небольшие участки кожи обычно лечатся антибиотиками в виде кремов или мазей, которые наносятся непосредственно на пораженные участки. Антибиотики местного действия не следует принимать дольше двух недель, так как бактерии могут стать невосприимчивыми к их действию. При обострении симптомов обратитесь к вашему врачу.
После того, как инфекция прошла, врач назначит вам новый курс кремов и мазей, которые вы использовали против заражения. От старых средств необходимо избавиться. Во время инфекции и после нее важно держать воспаление под контролем. Если у вас воспаляются очаги дерматита, кремы и лосьоны-антисептики могут помочь убить бактерии. Чаще всего назначаются такие антисептики местного действия как хлоргексидин и триклозан.
В нашей стране атопический дерматит (экзема) обычно лечится под контролем дерматолога — специалиста по лечению кожных заболеваний. К нему можно обратиться самостоятельно или по направлению терапевта или педиатра (для ребёнка). Особенно важно получить консультацию дерматолога, если:
- неясно, каким типом дерматита вы болеете;
- назначенное лечение не помогает;
- дерматит сильно мешает вам в повседневной жизни;
- не известны причины дерматита.
Дерматолог может предложить следующие варианты лечения:
- фототерапия – облучение ультрафиолетовым (УФ) светом;
- обертывания – на кожу накладываются повязки с лекарственными средствами или влажные обертывания;
- иммунодепрессанты для подавления вашей иммунной системы;
- высокоактивные кортикостероиды местного действия;
- дополнительная помощь в том, как правильно применять методы лечения – например, медсестра может показать вам, как нужно правильно выполнять то или иное действие;
- психологическая поддержка;
- алитретиноин (на апрель 2014 года этот препарат пока не имеет регистрации в России).
Алитретиноин (продается под торговой маркой Токтино) – это лекарство, применяемое при тяжелом продолжительном дерматите на руках, которая не реагирует на другие виды лечения. Лечение алитретиноином проводится под надзором дерматолога и назначается людям старше 18 лет.
Алитретиноин – это тип лекарства, которое называется ретиноид. Ретиноиды облегчают раздражение и зуд, возникающий при дерматите (экземе). Запрещается принимать его во время беременности, так как он может вызывать тяжелые врожденные дефекты. Кормящие женщины также не должны принимать алитретиноин, так как он может попасть в грудное молоко и навредить ребенку. Из-за риска возникновения врожденных дефектов это лекарство не показано женщинам детородного возраста.
Типичные побочные эффекты при приеме алитретиноина:
- головные боли;
- сухость во рту и глазах;
- снижение количества красных кровяных телец (анемия);
- повышенный содержание в крови жировых веществ, которые называются холестерин и триглицериды;
- боль в суставах или мышцах.
В настоящее время алитретиноин не имеет регистрации в нашей стране, однако накоплен положительный опыт применения этого средства для лечения экземы зарубежными врачами. Возможно в ближайшее время этот препарат будет доступен и в России. Обсудите это своим лечащим врачом.
Осложнения при атопическом дерматите могут нарушать как физическое, так и психическое здоровье, особенно у детей.
Из-за экземы кожа становится сухой и трескается, что повышает риск кожной инфекции. Если вы расчесываете зудящие участкии неправильно используете лекарственные средства, риск увеличивается. Самый распространенный тип бактерий, который поражает очаги экземы – золотистый стафилококк (Staphylococcus aureus). Бактериальные инфекции могут иметь тяжелые симптомы. Стафилококковая инфекция может вызывать следующие симптомы:
- покраснение;
- выделение жидкости из трещин на коже (мокнутие) и образование корок при высыхании;
- высокая температура и общее недомогание.
Стафилококковую инфекцию лечат антибиотиками.
Может произойти заражение очага дерматита вирусом простого герпеса, возбудителем герпетической лихорадки. Это может перерасти в тяжелое заболевание, которое называется герпетическая экзема. Симптомы герпетической экземы:
- болезненные очаги заболевания, которое быстро прогрессирует;
- группы пузырьков, наполненных жидкостью, которые вскрываются и оставляют незаживающие язвы на коже;
- в некоторых случаях – высокая температура и общее недомогание.
Сразу же обратитесь к врачу, если вы считаете, что у вас или вашего ребенка может быть герпетическая экзема. Если состояние тяжёлое вызовите скорую помощь, позвонив по телефону — 03 со стационарного телефона, 112 или 911 — с мобильного.
Помимо воздействия на ваш организм, экзема влияет и на вашу психику. У детей дошкольного возраста, больных экземой, повышена вероятность появления поведенческих проблем по сравнению с детьми без этого заболевания. Они более зависимы от своих родителей по сравнению с детьми без этого заболевания.
Детей школьного возраста, больных экземой, могут дразнить или запугивать. Для ребенка любая форма запугивания может быть травматична, и с ней может быть сложно справиться. Ваш ребенок может стать тихим и замкнутым. Объясните ситуацию учителю вашего ребенка и попросите ребенка рассказывать вам о своих переживаниях.
Исследования свидетельствуют о том, что дети с дерматитом часто имеют расстройства сна. Из-за недостатка сна у ребёнка меняется настроение, поведение и падает успеваемость в школе. Необходимо сообщить учителю о болезни вашего ребенка, чтобы он принимал ее во внимание. Во время обострения дерматита ваш ребенок может не ходить в школу. Это может тоже отразиться на его успеваемости.
Экзема может отрицательно сказываться на самооценке как у детей, так и у взрослых. Детям может быть особенно сложно справиться с заболеванием, и от этого у них могут развиваться комплексы. Заниженная самооценка нарушает социальную адаптацию ребенка, мешает выработке навыком общения в коллективе. Поддержка и поощрение помогут повысить самооценку ребенка, и он будет относиться к своему внешнему виду менее критично. Обратитесь к своему врачу, если вы беспокоитесь, что дерматит сильно влияет на самооценку вашего ребенка.
С помощью сервиса НаПоправку вы можете найти хорошего дерматолога — специалиста по кожным болезням. Также можно выбрать достойную дерматологическую клинику, где вам проведут всестороннюю диагностику и назначат полноценное лечение. Посетив специалиста, поделитесь с нами впечатлениями от приема, оставив отзыв о враче или клинике.
источник