Экзема – длительно текущее заболевание кожи аллергического происхождения. Отличительной чертой этого заболевания является мултивалентная сенсибилизация. То есть пусковым фактором является воздействие не одного аллергена, а нескольких.
Аллергены, которые являются пусковыми факторами патологического процесса, разнообразны и подразделяются на:
- внешние (химические вещества, медикаменты, пища);
- внутренние (продукты обмена веществ в организме, инфекционные антигены).
По клиническим проявлениям экзема подразделяется на следующие формы:
- Истинная.
- Микробная.
- Себорейная.
- Профессиональная.
- Детская.
Для истинной экземы характерно:
- острое начало;
- волнообразное течение;
- может начаться в любом возрасте;
- первичные элементы – эритемы, везикулы;
- вторичные элементы – эрозии, корочки, чешуйки;
- ложный полиморфизм (одновременное существование первичных и вторичных элементов);
- мокнутие, вследствие вскрытия везикул;
- процесс симметричный;
- патологические очаги имеют различную величину и разбросаны как островки архипелага рядом со здоровой кожей;
- у взрослых локализация – тыл кистей, предплечий, стоп;
- у детей патологический процесс может быть на лице, ягодицах, конечностях, груди;
- зуд.
Микробная экзема характеризуется:
- возникает вторично (на фоне имеющейся пиодермии, микоза кожи, травмы, ожога, трофических ран);
- ассиметричными поражениями;
- патологический очаг имеет округлые очертания с резкими границами;
- первичные элементы – эритема, везикулы, папулы;
- вторичные элементы – эрозии, пластинчатые корки;
- мокнутие;
- зуд.
Себорейная экзема имеет следующие отличительные черты:
- возникает на фоне уже имеющейся себореи;
- локализуется в области волосистой части головы, лба, за ушными раковинами, груди, межлопаточной области, сгибательных поверхностей конечностей;
- границы очагов четкие, выступающие над кожей;
- первичные элементы – эритема, везикулы;
- вторичные элементы – чешуйки, корки;
- мокнутие;
- зуд.
Профессиональная экзема характеризуется:
- развитие процесса связано с воздействием аллергена в условиях производства;
- локализация процесса на открытых участках кожи;
- устранение производственного аллергена приводит к полному излечению;
- первичные и вторичные элементы, как и при истинной форме;
- зуд.
Экзема у детей имеет следующие особенности:
- начало обычно с 3-6 месяцев;
- очаги симметричные с нечеткими контурами;
- может проявляться одновременно клиническими признаками истиной, микробной, себорейной экземы на различных участках кожи;
- первыми поражаются щеки и лоб;
- зуд.
Различие форм и проявлений экземы может вводить в заблуждение не только обычного человека, но и специалиста. Экзему следует различать со следующими патологическими процессами:
- атопический дерматит;
- псориаз;
- аллергия;
- нейродермит;
- лишай.
Отличие атопического дерматита и экземы в следующем:
- Начало заболевания всегда с раннего возраста. Атопический дерматит в своем развитии проходит несколько фаз: младенческую, детскую, пубертатную и взрослую.
- У детей локализация очагов может совпадать, что соответственно вводит в заблуждение при постановке диагноза. У взрослых излюбленными локализациями атопического дерматита являются сгибательные поверхности конечностей.
- Кожный зуд более интенсивный и имеет тенденцию к возрастанию в вечернее и ночное время, что приводит к бессонницам.
- Стойкий белый дермографизм.
- Первичные и вторичные морфологические элементы схожи, но есть отличия в их выраженности. При атопическом дерматите наиболее выражена папулезная инфильтрация и лихенизация кожи.
- Патологические очаги имеют размытые граница и располагаются ассиметрично.
Псориаз отличается от экземы следующими признаками:
- Причина заболевания не аллергенного характера.
- Первичным морфологичным элементом являются папулы, возвышающиеся над кожей.
- Папулы покрыты чешуйками.
- Единичные папулы имеют тенденцию к слиянию.
- Типичная локализация на разгибательных поверхностях конечностей, область поясницы, волосистая часть головы.
- Псориатическая триада (феномен стеаринового пятна — при поскабливании усиливается шелушение; феномен псориатической пленки — после удаления чешуек появляется тонкая пленка покрывающая очаг; феномен кровяной росы Полотебнова — после поскабливания и удаления пленки появляется мелкоточечное кровотечение, как капли росы.
Отличия аллергического дерматита от экземы:
- Причиной заболевания также является воздействие аллергена. Но для аллергического дерматита достаточно воздействия одного аллергена и сразу появляется эритема и везикулярная сыпь.
- Течение не хроническое и без обострений.
- Затрагивает только тот участок тела, где был контакт с аллергеном.
- Зуд более выражен.
Различия диффузного нейродермита и экземы:
- Первичным морфологичным элементом являются папулы.
- Единичные папулы имеют тенденцию к слиянию.
- Локализуются в области локтевых и коленных сгибов.
- Границы патологического очага нечеткие.
- Белый дермографизм.
- Сильно беспокоящий кожный зуд.
Различия красного плоского лишая и экземы:
- Мелкопапулезная сыпь.
- Склонность к объединению папул и образование бляшек, колец, гирлянд.
- Локализация сыпи на сгибательных поверхностях конечностей.
- Могут поражаться слизистые оболочки рта и половых органов.
- Также патологическому процессу подвержены ногтевые пластинки. Прогрессирование заболевание приводит к отслаиванию и разрушению ногтевой пластинки.
- Главная
- Экзема
источник
Экзема — частое хроническое рецидивирующее заболевание кожи аллергического генеза, характеризующееся поливалентной сенсибилизацией и полиморфной зудящей сыпью (везикулы, эритема, папулы).
Этиология и патогенез. Экзема — заболевание с поливалентной сенсибилизацией, в развитии которой играют роль как экзогенные (химические вещества, лекарственные, пищевые и бактериальные аллергены), так и эндогенные (антигенные детерминанты микроорганизмов из очагов хронической инфекции, промежуточные продукты обмена) факторы. Ведущая роль в патогенезе экземы принадлежит иммунному воспалению в коже, развивающемуся на фоне подавления клеточного и гуморального иммунитета. Характерны также функциональные нарушения ЦНС и вегетодистонии с преобладанием парасимпатических влияний, изменнением трофики тканей.
Гистологически процесс проявляется серозным воспалением преимущественно сосочкового слоя дермы и очагами спонгиоза шиповатого слоя эпидермиса. В дерме наблюдаются периваскулярные лимфоцитарные инфильтраты и отек. В хронической стадии превалирует акантоз и выраженный инфильтрат в сосочковом слое дермы.
Выделяют следующие основные формы экземы: истинная, микробная, себорейная, профессиональная, детская.
Истинная экзема обычно начинается остро в любом возрасте, протекает толчкообразно с частыми рецидивами и, как правило, переходит в хроническую стадию с периодическими обострениями.
Острая стадия — высыпание микровезикул, расположенных на отечном эритематозном фоне. Везикулы быстро вскрываются, обнажая мелкие точечные эрозии, отделяющие серозный экссудат— мокнущая острая экзема. По мере стихания воспалительных явлений количество везикул уменьшается, эрозии подсыхают и на поверхности очагов появляются отрубевидное шелушение и мелкие корочки от ссохшихся везикул. Одновременное существование нескольких первичных и вторичных элементов создают картину ложного полиморфизма. Очаги истинной эритемы имеют различную величину, нечеткие контуры и разбросаны как острова архипелага, чередующиеся с участками здоровой кожи. Процесс обычно симметричный и локализуется преимущественно на тыле кистей, предплечий, стоп, у детей — на лице, ягодицах, конечностях, груди. Беспокоит зуд. Процесс может захватить и другие участки кожного покрова.
Микробная экзема чаще возникает вследствие вторичной экзематизации очагов пиодермии, микоза, инфицированных травм, ожогов, свищей, на фоне трофических нарушений на нижних конечностях с явлениями трофических язв, лимфостаза.
Очаги поражения при этом часто располагаются асимметрично, имеют резкие границы, округлые или фестончатые очертания, по периферии которых часто виден воротничок отслаивающегося рогового слоя. Очаг представлен сочной эритемой с пластинчатыми корками, после удаления которых обнаруживается интенсивно мокнущая поверхность, на фоне которой отчетливо видны ярко-красные мелкие точечные эрозии с каплями серозного экссудата. Вокруг основного очага видны микровезикулы, мелкие пустулы, серопапулы. Аллергические высыпания могут возникнуть вдали от основного очага. Своеобразной разновидностью микробной экземы является нуммулярная (монетовидная) экзема, характеризующаяся образованием резко ограниченных округлых очагов поражения диаметром от 1 до 3 см и более синюшно-красного цвета с везикулами, серопапулами, мокнутием, чешуйками на поверхности. Очаги поражения чаще локализуются на тыле кистей и разгибательных поверхностях конечностей.
Экзема себорейная часто ассоциируется с наличием в очагах поражения Pityrosporum ovale. Антигенную роль могут играть также грибы рода Candida и стафилококки. К развитию заболевания предрасполагают себорея и связанные с ней нейроэндокринные расстройства.
Поражаются волосистая часть головы, лоб, складки кожи за ушными раковинами, верхняя часть груди, межлопаточная область, сгибы конечностей. На волосистой части головы на фоне сухой гиперемированной кожи возникает большое количество серых отрубевидных чешуек, серозных желтых корок, после снятия которых обнажается мокнущая поверхность. Границы очагов четкие, волосы склеены. В складках кожи — отек, гиперемия, глубокие болезненные трещины, по периферии очагов — желтые чешуйки или чешуйко-корки. На туловище и конечностях появляются желто-розовые шелушащиеся пятна с четкими границами, в центре очагов — иногда мелкоузелковые элементы.
Экзема у детей проявляется клиническими признаками истинной, себорейной и микробной экзем, при этом эти признаки могут комбинироваться в различных сочетаниях. Признаки экземы у детей (обычно находящихся на искусственном вскармливании) возникают в возрасте 3—6 мес.
Очаги поражения симметричные, границы их нечеткие. Кожа в очагах поражения гиперемирована, отечна, на этом фоне располагаются микровезикулы и участки мокнутия в виде колодцев, а также желто-бурые корки, чешуйки, реже папулы. Вначале поражаются щеки и лоб, затем процесс распространяется на волосистую часть головы, ушные раковины, шею, разгибательные поверхности конечностей, ягодицы, туловище. Дети страдают от зуда и бессонницы. Клиническая картина себорейной экземы может развиться уже на 2—3-й неделе жизни на фоне пониженного питания. Сыпь локализуется на волосистой части головы, лбу, щеках, ушных раковинах, в заушных и шейных складках. Представлена участками гиперемии, инфильтрации, шелушения с экскориациями, но без папуловезикулезных элементов и мокнутия. Кожа в складках мацерирована, за ушными раковинами — трещины
Экзема профессиональная — аллергическое заболевание кожи, развивающееся вследствие контакта с раздражающими ее веществами в условиях производства.
Вначале поражаются открытые участки кожи: тыльные поверхности кистей, предплечья, лицо, шея, реже — голени и стопы. Очаги поражения гиперемированы, отечны, с наличием везикул, мокнутия и зуда. Со временем появляются признаки, характерные для истинной экземы. Течение длительное, но регресс быстро наступает после устранения контакта с производственным аллергеном. Каждое новое обострение протекает тяжелее.
Экзема течет хронически с периодами обострений и ремиссий и часто осложняется присоединением пиодермии, герпеса.
Диагностика экземы устанавливают на основании клинической картины, анамнестических данных и гистологической картины (в сомнительных случаях). Дифференциальный диагноз проводят с аллергическим дерматитом, токсидермией, псориазом, микозами в зависимости от формы экземы.
источник
Экзема в переводе с языка древних греков означает «вскипание». В местах локализации заболевания отмечается появление пузырьков с жидкостью внутри, которые потом лопаются и мокнут. Сухая экзема протекает с шелушением пораженных участков дермы.
До сегодняшнего дня не установлено точно, что является причиной заболевания. Предположительно выделяются наследственные факторы, нарушение работы нервной и эндокринной систем, снижение иммунитета.
Лечение после диагностики осуществляется комплексное, с применением медикаментов, соблюдением диеты, удалением раздражающих факторов и установкой режима дня.
Постановка диагноза осуществляется при первом визуальном осмотре. Врачу-дерматологу известны признаки, по которым данное заболевание отличается от других похожих болезней. Экзему характеризует:
- Обильная сыпь по всему телу.
- Сильное покраснение поверхности кожи.
- Зуд.
- Шелушение.
При опросе пациента собирается полный анамнез, выясняются факторы, предшествующие поражению дермы, симптоматика и течение болезни. Диагноз уточняется после иммунологических проб на аллергены. Для этого в лабораторию сдается кровь из вены.
Иногда проводится исследование иммунной системы с привлечением таких специалистов, как: иммунолог, аллерголог, диетолог. Нелишним бывает микроскопическое обследование на присутствие грибка.
Гистологическое обследование при экземе с изъятием биоптата показывает одинаковую картину для всех видов, изменения касаются остроты процесса.
При острой экземе нарушается процесс ороговения, наблюдается отек в шиповатом слое и отек сосочкового слоя кожи. При хронической экземе процесс ороговения усиливается, происходит утолщение шиповатого слоя, наблюдается массовое скопление клеток — гистиоцитов и лимфоцитов около сосудов.
Анализы крови и мочи показывают наличие инфекции в организме. В крови обычно встречается эозинофилия. Копрограмма покажет существующие нарушения в пищевом тракте, которые могли спровоцировать болезнь. Серологические реакции помогают дифференцировать экзему и другие болезни.
Для правильного диагностирования истинной экземы врач должен полностью изучить анамнез заболевания, рассмотреть симптомы проявления, характер протекания болезни, увидеть присущие специфические факторы. Помочь может анализ иммуноглобулинов и данные клинической лаборатории об изменении в крови и моче больного.
Для дифференциации истиной экземы от атопического дерматита и гнойного воспаления дермы проводится биопсия кожи на гистологию. Чтобы отличить истинную экзему от чесотки и грибковых поражений нужно проводить микроскопическое исследование (выявляет грибок) и анализы крови. По их результатам можно сказать о причине болезни. При чесотке зуд усиливается и волосы выпадают. Трихофития наблюдается при облысении и неярко выраженном зуде.
Дифференциальная диагностика микробной экземы делается с псориазом, дерматитами различных этиологий, семейной пузырчаткой и другими заболеваниями. На биопсии определяется отек слоев кожи, экссудативное воспаление эпидермиса, лимфоидная инфильтрация.
Себорейная экзема дифференцируется от синдрома Девержи, дискератоза Дарье, листовидной пузырчатки.
Профессиональная экзема возникает на фоне аллергического дерматита, схожа с ним по признакам проявления и требует дифференциации с этим заболеванием.
Диагностика детской экземы проводится для отличия ее от других видов экзем и обычной аллергии.
До недавнего времени относился к нейродермиту. Но впоследствии выделился в отдельное заболевания, которому (в отличие от нейродермита) подвержены дети с раннего возраста.
Атопический дерматит проявляется сыпью аллергического характера. Предопределяющим фактором является наследственность, родителям маленьких детей больше знаком как диатез.
Какие признаки характеризуют:
- Зуд перед появлением сыпи.
- У младенцев локализуются очаги на щеках, сгибах верхних и нижних конечностей.
- У детей школьного возраста и у подростков отмечается уплотнение дермы с четкими контурами сыпи.
- У лиц от 18 лет и старше – диффузная форма.
- Периоды облегчения и обострения.
- Наличие сопутствующих болезней (ринита на фоне аллергии, бронхита).
- Начальные признаки заболевания проявляются до 5 лет.
- Наследственная предрасположенность.
Отличия атопического дерматита от экземы более подробно расписаны в таблице.
| Показатели | Атопический дерматит | Экзема |
| Как начинается | При воздействии на дерму внешних раздражителей | Длительное воздействие на дерму внешних и внутренних факторов |
| Повышение чувствительности к внешним раздражителям | Чаще к одному аллергену | Ярко проявляется к нескольким видам аллергенов |
| Места проявления | Сгибы рук и ног | Любая поверхность тела |
| Внешний вид сыпи | Одноформенность высыпаний | Многообразие видов сыпи и разнообразие клинических признаков |
| Расположение на коже | Непрерывная картина расположения | Очаги расположены вперемешку со здоровыми участками дермы, границы размыты |
| Распространение воспаления | Предрасположенность к расширению очагов поражения | Быстрое увеличение пораженных участков |
| Образование пузырьков | Не наблюдаются мокрые пузырьки | Наличие мокрых пузырьков |
| Стадии и исход заболевания | Протекает в острой форме. При устранении аллергенов исчезает. Отмечаются обострения | Хроническое заболевание, не проходит после устранения раздражающих факторов |
Эта патология носит хронический характер воспаления дермы, часто наследственного характера. При анализе причины заболевания выявляются неврологические потрясения. Присутствует повышенная возбудимость и хроническая усталость, нарушение сна, осложняется наличием ВСД. Зуд под кожей постоянный и болезненный, что приводит к расстройству нервной системы. Очаги могут заживать (кожа будет шелушиться и восстанавливаться), а могут оставлять после себя бесцветную, толстую дерму.
- Сыпь по виду напоминает узелки.
- Узелки могут разрастаться и сливаться.
- Кожа сухая, воспалительных процессов нет.
- Нестерпимый зуд. Нарастает с наступлением темного времени суток
- Появление белых пятен на коже.
- Снижение массы тела.
- Общая нехватка сил, быстрая утомляемость, нервные расстройства.
- Сезонный характер.
Диффузный нейродермит располагается по всему телу: на лице, шее, внутри бедер, на гениталиях, на сгибах рук и ног. Ограниченный нейродермит локализуется на шее, вокруг анального отверстия, между ягодицами, на гениталиях.
Природа возникновения таких заболеваний, как экзема и псориаз до сих пор точно не изучена. Предполагается наличие наследственных факторов и слабого иммунитета.
У псориаза много клинических форм, что затрудняет диагностику, особенно если учесть, что экзема и псориаз могут быть нескольких видов:
- Хронические с возникновением рецидивов.
- Возникающие вследствие попадания в организм микробов.
- Осложненные аллергией.
Дифференциальная диагностика заболеваний требует ряда дополнительных исследований (неинвазивный диагностический метод, исследование с выделением бактерий и другие методы).
Для псориаза характерны признаки:
- Место поражения покрыто белыми чешуйками.
- При сдирании верхней корки появляется кровь.
- Очаги поражения единичны.
- Локализация на сгибах рук и ног.
- Зуда почти никогда нет.
Причина псориаза не связана с действиями аллергенов, заболевание может прогрессировать и приобретать хроническую форму. Сыпь ярко-розового цвета. От микробной экземы отличается отсутствием мокрой поверхности при удалении верхнего слоя.
Уточнить диагноз можно, если сдать дерму на биопсию.
Заболевание возникает в результате действия на кожу раздражающих факторов (косметических и лекарственных средств, СМС, лаков, красок, растений, животных и др.). Везикулы более крупные по размеру, исчезают при устранении аллергенов.
В таблице показаны отличия аллергического дерматита от экземы.
| Показатели | Аллергический дерматит | Экзема |
| Из-за чего начинается | Воздействие аллергенов | Совокупное воздействие факторов внешней и внутренней среды |
| Период проявления | В течение 90 дней после начала воздействия | В течение нескольких месяцев и лет |
| Места проявления | В области соприкосновения с аллергеном и далее на других участках | На всей поверхности тела |
| Клинические проявления | Локализуется очагами, не четкие очертания, сыпь разнообразная | Рассеянные проявления мест высыпаний, реже — очагами |
| Стадии протекания | Острое течение | Хроническая картина заболевания |
| Прогнозы | Пропадает после устранения воздействия аллергена | Плохо поддается лечению |
| Сопутствующие болезни | Возможны сопутствующие заболевания | Всегда наблюдаются сопутствующие болезни |
| Патологические нарушения дермы | В местах появления сыпи | На пораженной и здоровой дерме |
Первые признаки аллергического дерматита проявляются у детей до года, после 30 лет риск проявления снижается.
В зрелом возрасте вызвать заболевание может неблагоприятный климат или плохая экология. Причина развития – гиперчувствительность организма к раздражителям. Не заразное заболевание. Выявляется, если сдать кровь на чувствительность к аллергенам.
Как и экзема, лишай поражает наружные слои эпидермиса, но появляется из-за попадания грибка на кожу. Красный лишай проявляется узелками на слизистой носа и губ, не пролонгирует дальше по организму.
Потный лишай розоватого цвета с красной полоской встречается у женского пола, практикующего сидячий образ жизни. Локализуется под грудями, в пупке, в паху. Поверхность чешуйчатая, иногда переходит в язвы и мокнущую экзему.
Розовый лишай – множественные розоватые высыпания, усыпанные мелкими чешуйками, встречается во всех возрастных группах. Имеет типичную картину – возникает быстро и в острой форме. Зуд особенно не беспокоит, зимой проявляется чаще, эпидемий не зафиксировано.
Заболеванию предшествует повышение температуры, слабость, воспаление лимфоузлов, в анализах крови проявляется воспалительный процесс. Сыпь обильная, по всему телу, постепенно проходит со следами небольшого отбеливания дермы.
Прежде чем начать лечение, необходимо убедится в том, что у пациента экзема. Для этого сдаются анализы, а также проводится дифференциальная диагностика с другими, схожими на нее, болезнями.
источник

Истинная экзема — наиболее распространенная форма заболевания, диагностируется на основании нескольких проведенных мероприятий:
- Лабораторное исследование заключается в изучении анализа крови, мочи. Сыворотка при развитии недуга содержит в себе повышенные показатели аланинаминотрансфераза и аспартатаминотрансфераза.
Аллергическая экзема обязательно дифференцируется на наличие или отсутствие иных сопровождающих инфекционных болезней внутренних органов, вызвавших проявления на коже, которые возможны при:

- клинический анализ на возможные проявления аллергии и степень прогрессирования недуга;
- биохимию крови на возможные нарушения обмена веществ, протекания воспалительных процессов в печени;
- кал на яйца глистов при глистно-инвазивных проявлениях. Детская кожа наиболее уязвима перед данными паразитами;
- бакпосев из пораженных участков кожи на среду при наличии возбудителя, приведшего к воспалению на коже. При экземе ферменты в посеве очень активны.
С учетом полученных данных врач назначит другие диагностические методики:

- дерматофитии для изучения микологической культуры;
- псориазе, бляшечном парапсориазе, при высыпаниях на теле по линиям Блашко;
- монетовидной атопической, контактной экземе;
- контагиозном импетиго при заражении кожи бактериальной инфекцией (стрептококками, стафилококками).
Истинную экзему, протекающую в острой или хронической форме, часто путают с дерматозами, пиодермией, токсикодермией. Участки кожи отекают, покрываются пузырьками, мокнут при вскрытии. Больные жалуются на жжение, зуд. Острая форма недуга может длиться до 6-8 месяцев. При переходе в хроническую форму участки кожи инфильтрируют, становятся эрозивными. Болезнь длится недолго, но через некоторое время рецидивирует вновь.
При аллергической экземе диагностика направлена на выявление аллергена, приведшего к высыпаниям. Для снятия воспаления врач назначит гипоаллергенную диету, витаминотерапию, физиотерапию.
Дифференцильная диагностика экземы бактериальной необходима от дерматитов Дюринга или аллергического, субкорнеального пустулеза, стрептодермии.
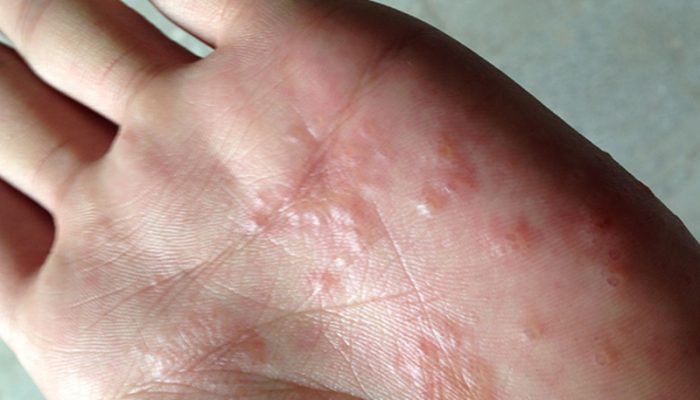
При профессиональной экземе, схожей с истинной, важно устранить вредное воздействие химических раздражителей на кожу.
При микробной и себорейной экземе, вызванной микроорганизмами, важно ликвидировать очаги инфекции, устранить причины, приведшие к инфильтрации покровов кожи. Себорейная экзема встречается у детей грудного возраста. Локализует волосяной покров головы, ушные раковины, грудь. Жирные чешуйки склонны к наслоению, распространению по телу. Наружная терапия направлена на устранение причин недуга, иначе лечение может стать просто неэффективным.
Именно дифференциальная диагностика недуга позволяет выявить болезнь, подобрать эффективный курс лечения.
Экзема требует проведения ряда исследований для изучения. Анализы назначаются врачами: аллергологом, дерматологом, гастроэнтерологом, пульмонологом, педиатром, терапевтом, ревматологом.
источник
‘ w /> Микробная экзема
|
Аускультация легких: побочные дыхательные шумы не обнаружены, дыхание везикулярное, хрипов нет. Сердечно-сосудистая система (Systema cardiovasculare). Осмотр и пальпация области сердца: выпячивание области сердца не обнаружено, верхушечный толчок локализован на 1,5 см кнутри от левой срединно-ключичной линии в пятом межреберье, положительный, ограничен, не усилен. | |||||||||||||||||||||||||||||||||||||||||||||||||||
| Правая | По правому краю грудины | По левому краю грудины | ||||||||||||||||||||||||||||||||||||||||||||||||||
| Верхняя | 3-е межреберье | 4-е ребро | ||||||||||||||||||||||||||||||||||||||||||||||||||
| Левая | На 1,5 см кнутри от левой срединноключичной линии в 5-ом межреберье | На 1,5 см. кнутри от границы относительной тупости сердца | ||||||||||||||||||||||||||||||||||||||||||||||||||
Ширина сосудистого пучка – 5 см.
Аускультация сердца: Ритм синусовый, правильный, тоны сердца ясные, 1-й тон лучше выслушивается на верхушке сердца, совпадает с пульсовой волной на сонной артерии, громче, ниже 2-го тона.
Второй тон лучше выслушивается на основании сердца, где выше и громче 1-го тона, следует после короткой паузы.
АД на правой руке – 120/70, на левой руке – 120/80.
Аорта и сосуды: видимой пульсации, расширения вен не наблюдается.
Данные аускультации: сосудистые шумы не выслушиваются.
Данные пальпации: пульс с частотой 63 в минуту, одинаков на обеих лучевых артериях, ритмичный, мягкий, полный.
Пищеварительная система (Systema digestorium).
Живот: симметричен, округлой формы, равномерно участвует в акте дыхания.
Поверхностная пальпация: живот мягкий, безболезненный.
Желудок: нижняя граница пальпируется на 2 см. выше пупка.
Кишечник: безболезненный при поверхностной и глубокой пальпации, эластичный, гладкий, достаточной подвижности.
Поджелудочная железа: не пальпируется.
Печень: нижний край на 1 см ниже правой реберной дуги по срединно-ключичной линии, печень эластична, безболезненна при пальпации, край острый. Размеры печени по Курлову: 9:8:7.
Селезёнка: не пальпируется; по данным перкуссии: длинник – 7 см, поперечник – 5 см.
Мочеполовая система (Systema urogenitale).
Почки и мочевыводящие пути: болей в области поясницы нет, симптом Пастернацкого отрицательный. Почки не пальпируются. Мочеиспускание нормальное, безболезненное.
Местные изменения (Status localis)
Очаги поражения затрагивают кожный покров стоп и ладоней. Они располагаются асимметрично, имеют резкие границы, округлые очертания, по периферии виден отслаивающийся роговой слой. Очаг представлен сочной эритемой с пластинчатыми корками, после удаления которых обнаруживается мокнущая поверхность, на ее фоне видны мелкие точечные эрозии с каплями серозного экссудата. Вокруг основного очага видны микровезикулы, серопапулы. Процесс носит распространенный воспалительный характер. Обнаружены обширные следы расчёсов, особенно в дистальной части нижних конечностей.
Совокупность первичных и вторичных морфологических элементов создает картину патологического процесса в виде крупнофестончатых, резко отграниченных, мокнущих сплошных очагов без прослоек здоровой кожи, склонных к периферическому росту.
При пальпации области вокруг высыпаний – границы измененных тканей четкие, ровные, безболезненные. Элементы сыпи располагаются беспорядочно на поверхности пораженных участков кожи. Высыпания представлены микровезикулами, склонными к группировке. Процесс сопровождается образованием трещин и шелушением.
Кроме перечисленных высыпаний обнаружены отсевы от основных очагов в виде мелких, шелушащихся участков кожи, единичных микровезикул.
Распространённая микробная экзема, стадия обострения.
3. Биохимический анализ крови;
Данные лабораторных и инструментальных методов исследования
1. Общий анализ крови. 16.11.06.
Гемоглобин – 123 (норма 118 – 166 гр. проц.)
Эритроциты – 4,0 ∙ 10 12 /л (норма 4 – 5 ∙ 10 12 /л)
Лейкоциты – 9,6 ∙10 9 /л (норма 5 – 8 ∙10 9 /л).
Палочкоядерные – 6 (норма – 1- 6%).
Сегментоядерные – 56 (норма – 45 – 70%).
Эозинофилы – 1 (норма – 0 – 5%).
Лимфоциты – 35 (норма – 18 – 40%).
СОЭ – 17 мм/ч (норма — 1 – 10 мм/ч).
Заключение: Небольшой сдвиг лейкоцитарной формулы влево, ускоренная СОЭ.
2.Общий анализ мочи. 16.11.06.
Лейкоциты — 1-3 в поле зрения
Эритроциты изменённые — 2-3 в поле зрения
Эпителий переходный – 1 -2 в поле зрения.
Заключение: все показатели в пределах нормы.
3.Биохимический анализ крови. 16.11.06.
Билирубин общий – 24 ммоль/л (норма 8,5 – 20,5 ммоль/л)
Билирубин непрямой – 14,1 (норма 8,7 – 17,1 ммоль/л)
Глюкоза – 4,7 ммоль/л (норма 3,5 – 5,5 ммоль/л)
АсАТ – 0,11 мккт/л (норма до 0,19 мккат/л)
АлАТ – 0,07 мккт/л (норма до 0,19 мккат/л)
Заключение: немного повышен уровень общего билирубина.
4.Анализы крови на RW , ВИЧ (16.11.06.) – отрицательные.
Больному был поставлен предварительный диагноз: распространенная микробная экзема, стадия обострения. Для постановки клинического диагноза это заболевание необходимо дифференцировать как внутри нозологической единицы, например, от истинной экземы, так и от других заболеваний, сходных по течению с микробной экземой – аллергического дерматита, дисгидроза.
Микробная экзема имеет ряд признаков, характерных также и для истинной экземы. В обоих случаях первичными морфологическими элементами являются эритема, экссудативная папула, микровезикула, а позже появляются серозные и геморрагические корки, мокнущие эрозии. Характерным признаком истинной экземы является истинный полиморфизм элементов: микровезикулы, микроэрозии, микрокорочки. Для микробной экземы также характерен полиморфизм высыпаний с преобладанием пиогенных элементов. Клиническими признаками истинной экземы являются:
1. высыпания располагаются на симметричных участках кожи;
2. границы очагов нечеткие;
3. склонность к везикуляции и мокнутию;
4. начинается чаще на руках и лице;
5. носит распространенный характер
Клинические признаки микробной экземы:
1. ассиметричное расположение очагов;
3. начинается чаще на голенях;
4. процесс носит ограниченный характер;
Аллергический дерматит возникает при повторных контактах с различными бытовыми и профессиональными агентами вследствие сенсибилизации к ним. По клинической картине в отличие от острой экземы характерно появление на фоне гиперемии и отека не микровезикул, а более крупных пузырьков. При аллергическом дерматите характерной жалобой является зуд, а сам процесс может начинаться асимметрично, что является сходным с данными, полученными из беседы с больным и его осмотра. Но помимо этого у данного больного есть признаки, не характерные для дерматита — это полиморфность высыпаний, склонность к периферическому росту, диссеминированию, имеющих отсевы, с преимущественной локализацией на стопах и ладонях, длительное течение заболевания. Можно отметить ряд отличительных черт, свойственных дерматиту, но отсутствующих у больного, а именно: мономорфные эритематозные высыпания, быстрое и бурное течение процесса с локализацией на месте контакта с аллергеном (большей частью на кистях), после прекращения действия которого, процесс быстро угасает.
Дисгидроз обычно возникает весной и летом на фоне вегетососудистой дистонии и характеризуется локализацией пузырьков на ладонях. Пузырьки имеют размер с булавочную головку и плотную покрышку, прозрачное содержимое. Через несколько дней пузырьки либо ссыхаются, либо вскрываются с образованием эрозий, а затем регрессируют. Микробная экзема возникает обычно весной и осенью. Очаги поражения располагаются асимметрично, имеют резкие границы, округлые очертания, по периферии которых виден отслаивающийся роговой слой. Очаг представлен сочной эритемой с пластинчатыми корками, после удаления которых обнаруживается мокнущая поверхность, на ее фоне видны мелкие точечные эрозии с каплями серозного экссудата. Вокруг основного очага видны микровезикулы, пустулезные элементы. Процесс носит распространенный воспалительный характер.
Клинический диагноз и его обоснование
Клинический диагноз: распространенная микробная экзема, стадия обострения.
Обоснование: Необходимо отметить асимметричное расположение очагов, главным образом на коже стоп и ладоней, имеющих резкие, четкие границы, округлые очертания. Характерным признаком является наличие микровезикул, склонных к слиянию. Очаги представлены сочной эритемой с пластинчатыми корками, окаймленные отслоившимся эпидермисом. Процесс характеризуется полиморфизмом высыпаний и носит ограниченный характер. Данная клиническая картина соответствует микробной экземе. После удаления пластинчатых корок обнаруживается интенсивно мокнущая поверхность, на фоне которой отчётливо видны ярко-красные мелкие точечные эрозии с каплями серозного экссудата, что явно указывает на обострение процесса. Характерная сезонность процесса и жалобы больного на момент госпитализации (высыпания и зуд на коже стоп и ладоней), также говорят о стадии обострения экзематозного процесса.
Основываясь на анализе жалоб, анамнеза, объективного исследования больного, лабораторных и клинических исследований поставлен диагноз: распространенная микробная экзема, стадия обострения.
1. Больному показана диета с уменьшением потребления поваренной соли, углеводов, с исключением азотистых экстрактов, пищевых аллергенов, в том числе цитрусовых; с включением в рацион овощей, фруктов, молочно- кислых продуктов, творога.
2. В качестве патогенетической терапии необходимо применение десенсибилизирующих и противовоспалительных средств.
3. Применение седативных препаратов для достижения благоприятного психоэмоционального состояния больного.
4. Лекарственные формы для наружного применения, выбор которых зависит от выраженности воспалительной реакции, глубины инфильтрации и других проявлений заболевания.
5. Физиотерапевтические методы.
1. Натрия тиосульфат (Natrii thiosulfas). Натрия тиосульфат обладает противотоксическим, противовоспалительным и десенсибилизирующим действием. При применении этого препарата происходит снижение реакции организма на гистамин, выделение которого из тучных клеток снижается. Также уменьшается проницаемость капилляров, предупреждается развитие отека тканей, облегчается течение аллергических реакций. Кроме того, препарат влияет на стадии воспалительного процесса – уменьшает воспалительные явления, ускоряет протекание воспалительного процесса и его разрешение.
Rp.: Sol. Natrii thiosulfatis 30% — 10 ml
S. Вводить внутривенно медленно по 10 мл.
2. Цетрин (Cetrin). Цетрин относится к десенсибилизирующим противогистаминным средствам, проявляет седативные и снотворные свойства. Механизм действия заключается в блокаде Н1-гистаминовых рецепторов.
3. Дексаметазон (Dexamethasonum). Препарат группы глюкокортикоидов, фторпроизводное преднизолона. Обладает сильным противовоспалительным и антиаллергическим действием. Подавляет все фазы воспаления, стабилизируя мембраны и тормозя выход протеолитических ферментов, угнетая медиаторы воспаления, уменьшая воспалительные явления — отек, гиперемию и экссудацию.
S. По 2 таблетки утром после еды.
4. Седативные препараты, например, настойки валерианы, пустырника.
Rp.: Tincturae Valerianae 30 ml
D.S. По 20 капель 3 раза в день внутрь.
Rp.: Tincturae Leonuri 25 ml
D.S. По 30 капель 2 раза в день.
В острой стадии при наличии микровезикул, эрозий, экссудации – примочки и влажновысыхающие повязки с 1-2% раствором танина, 1% раствором резорцина.
После прекращения мокнутия показаны мази. Например, 10% дерматоловая мазь. Мазевая основа размягчает чешуйки и корки, способствует их удалению. Оказывает противовоспалительное и противозудное действие.
Для наружной терапии также возможно применение цинковой пасты. Данная форма соответствует характеру процесса: воспаление, сопровождающееся застойной гиперемией, инфильтрацией, паракератозом. Паста индифферентная, содержит окись цинка. Оказывает противовоспалительный, подсушивающий и дезинфицирующий эффект. Применяется при подострой и хронической экземе. Механизм действия пасты заключается в усилении кровообращения за счет уменьшения теплоотдачи и согревания кожи, что способствует разрешению инфильтрата. Под слоем пасты происходит накопление влаги, что способствует разрыхлению рогового слоя эпидермиса и более глубокому проникновению лекарственных веществ. Кроме того, цинковая паста размягчает чешуйки и корки, способствует их удалению вместе с имеющимися в них микроорганизмами.
D.S. Наносить на поражённые участки кожи.
В подострой стадии можно применять масляные взвеси с норсульфазолом или дерматолом, пасты – 5% борно-нафталанная, 1-5% дегтярная, 5% АСД 3-я фракция.
В хроническую стадию микробной экземы показаны также кортикостероидные мази, например мазь целестодерм-В –глюкокортикостероидная мазь для наружного применения. Оказывает противовоспалительное, противоаллергическое, антиэкссудативное, противозудное действие.
D.S. Смазывать кожу 2 раза в день.
При распространённой микробной экземе в период стихания воспалительных явлений используют УФО (субэритемные, а затем эритемные дозы через 1-2 дня, на курс 10-15 сеансов). Рекомендуются также фонофорез мазей, оксигенотерапия. На участки выраженной лихенизации назначают аппликации озокерита, парафина, лечебных грязей по 10-20 процедур на курс. В ряде случаев эффективны и другие методы: рефлекторная (косвенная) физиотерапия, косвенная диатермия, иглорефлексотерапия, лазеротерапия.
Прогноз для жизни, трудоспособности и реабилитации в процессе выздоровления благоприятный. Больному рекомендуется соблюдать режим дня, молочно-растительную диету с ограничением жидкости, легкоусвояемых углеводов и соли, правила личной гигиены, вести здоровый образ жизни, избегать травматизации кожи, занесения инфекции. Для предупреждения рецидивов следует избегать конфликтных ситуаций, нервно-психических перенапряжений. Для скорейшего разрешения патологического процесса необходимо придерживаться проводимого лечения, а после его окончания необходимо поставить больного на диспансерный учет и проводить наблюдение ввиду возможного развития рецидивов. Частота наблюдения данного больного дерматологом должна быть не меньше 4-6 раз в год, кроме того, необходимо, чтобы пациент посещал терапевта не менее 1-2 раз в год. В качестве профилактики рецидивов больному показано санаторно-курортное лечение.
источник
Микробная экзема — фото на руках и ногах, лечение, причины. Как быстро вернуть коже нормальный вид и предотвратить патологию в будущем
Микробная экзема — изменение кожи, которое возникает в области хронических очагов воспаления, например, вокруг пиодермий (гнойничковых поражений) или варикоза. Это одно из самых распространенных кожных заболеваний, не имеет расовых, половых и возрастных предпочтений.
Болезнь приносит много неудобств: помимо эстетического дефекта присутствует зуд, жжение, мокнутия и другие проявления. Важно знать, почему возникает и как протекает патология, чтобы своевременно обратиться к врачу и избежать осложнений.
Микробная экзема возникает вследствие бактериального или грибкового инфицирования поврежденных участков эпидермиса — она появляется вокруг царапин, ран, послеоперационных шрамов, вокруг варикозных вен.
Микробная экзема — это вторичное заболевание, которое возникает на фоне и вследствие уже имеющихся патологий. В зависимости от того, с какой болезнью сопряжена экзема, выделяют микробную, паратравматическую, сикизиформную формы. Монетовидная экзема названа так по своему виду.
Чаще всего микробная экзема диагностируется у лиц со склонностью к аллергическим реакциям, людей с патологией иммунитета и нарушением работы эндокринной системы (например, при сахарном диабете).
В международной классификации болезней 10 пересмотра (МКБ-10) микробную экзему относят к разделу L 30. При этом отдельно выделяют инфекционный дерматит (L 30.3) и монетовидную экзему (L 30.0).
Предпосылкой развития недуга являются патологические бактерии и грибки. Наибольшая роль в формировании микробной экземы отводится золотистому стафилококку (St. aureus), гемолитическому стрептококку (Str. haemolyticus) и дрожжеподобным микроорганизмам (Candida albicans).
Реже встречается экзема, связанная с повышенной чувствительностью организма к синегнойной или кишечной палочке, клебсиеллам, гонококкам, возбудителям микроспории и стригущего лишая.
Передаются бактерии от больного человека к здоровому, а также попадают на кожу из окружающей среды при наличии повреждений (ссадин, царапин, ран, раздражений кожи, ожогов и т. д.). Однако микробная экзема развивается не у всех, а только у предрасположенных к ней лиц.
Основной причиной возникновения микробной экземы является создание «благоприятной среды» для роста и развития бактерий. Возникновении инфекции могут способствовать длительно незаживающие ранки, царапины, ожоги, варикозная болезнь, лимфостаз, микоз кожи . Не исключено развитие экземы при воздействии на кожу аллергенов, раздражающих веществ, химикатов, а также при несоблюдении правил личной гигиены . У предрасположенных людей микробная экзема может развиваться после боди-модификаций (татуировки, шрамирование, пирсинг).
К внутренним факторам риска относятся, прежде всего, иммунные патологии, аллергические реакции и нарушение обмена веществ. Например, микробная экзема чаще возникает у лиц с ВИЧ/СПИДом, проходящих химиотерапию, принимающих иммуносупрессоры и цитостатики, большие дозы стероидных гормонов. Инфекционно-воспалительные патологии кожных покровов часто поражают лиц с метаболическим синдромом, сахарным диабетом и нарушением толерантности к глюкозе.
Провоцировать развитие инфекционной экземы могут патологии печени, почек, дисфункции желудочно-кишечного тракта, несбалансированная диета, голодание, чрезмерные физические и психоэмоциональные нагрузки. Также отмечена существенная роль генетической предрасположенности и аллергических заболеваний. Риск заболеть микробной экземой у больных с аллергическим дерматитом и крапивницей в несколько раз выше, чем у здоровых людей .
В основе заболевания лежит неадекватный ответ организма на поступающие извне чужеродные вещества белковой природы (антигены). В случае микробной экземы реакция развивается по отношению к бактериям (чаще стрептококкам и стафилококкам) и некоторым грибковым микроорганизмам.
В норме иммунная система справляется с инфекцией без формирования сильного воспаления. При склонности к экземе или снижении защитных сил организма возникает аллергическая реакция на компоненты патогенных микроорганизмов, к которым сенсибилизирован (имеет повышенную чувствительность) больной.
При этом в увеличивается выработка простагландинов, которые являются медиаторами клеточного воспаления и приводят к повышению уровня гистамина и серотонина. Они подавляют клеточный иммунитет, вследствие чего развивается раздражение кожи, появляется сыпь. Высокий уровень гистамина приводит к увеличению проницаемости сосудистой стенки, появлению отека кожных покровов.
Существует несколько видов патологии. Наиболее распространенной является монетовидная экзема, возникновение которой не зависит от возраста человека.
Среди женщин старше 55 лет преобладает варикозная экзема и поражение сосков, а мужчины чаще страдают от паратравматической и сикозиформной разновидностей патологии.
Бляшечная экзема — зудящий дерматит, при котором на коже появляются образования округлой (напоминающей монеты) формы диаметром от 1 до 3 см. Бляшки незначительно возвышаются над поверхностью кожи, имеют яркую окраску, склонны к мокнутию. При повреждении гноятся, покрываются желтоватыми корками, которые в дальнейшем растрескиваются.
Кожа вокруг воспалительных элементов отечная, гиперемированная (покрасневшая). Излюбленная локализация сыпи — руки (кисти, предплечья), ноги, реже поражаются другие части тела.
Высыпания сильно зудят, при расчесывании и несоблюдении правил личной гигиены травмируются, нагнаиваются, что еще больше усугубляет течение болезни. Интенсивный зуд приводит к раздражительности, нередко вызывает проблемы со сном, нарушает работоспособность и повседневную деятельность.
Ассоциирована с варикозным расширением вен нижних конечностей, тромбофлебитами и другими сосудистыми патологиями.
Провоцирующим фактором выступает застой крови в сосудах голеней, лимфостаз и скопление лишней жидкости в подкожной клетчатке. Это приводит к формированию трофических язв, вокруг которых, при проникновении бактерий, возникают экзематозные очаги.
Высыпания при варикозной экземе имеют неправильную форму, яркую окраску, склонны к шелушению. Очаги в области икроножных мышц сильно зудят и длительно не заживают.
Развивается после травмирования кожи (царапины, ссадины, порезы, укусы насекомых и животных и т. д.) на фоне снижения иммунитета. Патология встречается реже, чем монетовидный и варикозный вариант, поражает преимущественно мужчин. При ее развитии формируются воспалительные очаги различной формы и размеров, кожные покровы отечны, гиперемированы, повышается температура тела, возникает интенсивный зуд.
Экзема, возникшая в местах механического повреждения после хирургических вмешательств (послеоперационные рубцы, свищи), заживает длительно, часто приводит к осложнениям.
Вызывается стафилококками и поражает лиц с хроническим воспалением волосяных фолликулов (сикозом). Излюбленная локализация: подбородок, щеки (у мужчин), подмышечные впадины, паховая область. Пораженные участки кожи гиперемированы, отечны, на них появляются пустулы с гнойным содержимым.
Больных беспокоит мокнутие и зуд различной интенсивности (от слабовыраженного до интенсивного).
Клинические проявления заболевания обусловлены воспалительными изменениями в дерме и эпидермисе.
У больных с микробной экземой отмечаются:
p, blockquote 35,0,0,0,0 —>
- отечность и гиперемия (покраснение) кожи;
- интенсивный зуд, жжение в месте поражения;
- высыпания в виде узелков, пузырьков, бляшек;
- нагноение элементов сыпи;
- мокнутие пораженных участков кожи, язвочки, эрозии;
- отшелушивание отмершего эпидермиса (беловатого и желтоватого цвета);
- повышение чувствительности кожи.
Нестерпимый зуд часто становится причиной бессонницы, психоэмоциональных срывов. Из-за специфических поражений кожи окружающие считают людей с экземой заразными и часто избегают контакта с ними, что может привести к подавленному настроению, депрессии.
Как и любое другое инфекционное заболевание, микробная экзема протекает в несколько стадий:
p, blockquote 37,0,0,0,0 —>
- I — начало болезни (эритематозная экзема). Проявляется зудом и легким покраснением ограниченных участков кожи.
- II — развитие патологии (папуловезикулярная стадия). Характеризуется появлением узелковых высыпаний, которые со временем заполняются прозрачной жидкостью.
- III — разгар болезни (стадия мокнутия). Пузырьки самопроизвольно вскрываются с выделением серозной жидкости, в местах папул формируются гнойные очаги.
- IV — затухание патологии (сухая экзема). Воспаленные участки кожи подсыхают, покрываются серовато-желтыми корками, которые со временем могут трескаться.
Острая микробная экзема диагностируется в случае, когда длительность заболевания не превышает 3 месяца. Воспалительные очаги при этом имеют ярко-красную окраску, подвергаются постоянному мокнутию, сильно зудят.
В случае если симптомы экземы не проходят в период от 3 до 6 месяцев, речь идет о подостром течении патологии. При данной форме пораженные участки кожи имеют менее насыщенный цвет (розоватый, светло-красный), отличаются большей плотностью, сухостью и постоянно шелушатся.
Для хронической формы патологии характерно длительное, более 6 месяцев, течение. Протекает с периодами ремиссии и обострения. В неактивной фазе экземы кожа практически не отличается от здоровой, но имеет более плотную структуру, склонна к повышенной сухости. Клинические симптомы активной фазы болезни сходны с проявлениями острой экземы.
Бактериальная экзема нередко поражает кожу нижних конечностей. Чаще всего она локализуется на стопах, голенях и в области коленного сустава. Причины, по которым появляется заболевание, делят на общие (характерные для всех типов экзем) и специфические (присущие микробной экземе данной локализации).
Таблица — Причины микробной экземы на ногах
Специфические
Большую роль в развитии микробной экземы играют неблагоприятные условия окружающей среды. Переохлаждение или излишняя потливость нижних конечностей, тесная, плохо вентилируемая обувь, неудобные синтетические носки, неподходящее мыло или гель для ног создают оптимальные условия для размножения патогенных грибков и бактерий, и, как следствие, провоцируют возникновение заболевания.
Микробная экзема на верхних конечностях может развиваться как самостоятельно, так и на фоне другого кожного заболевания. Вторичная экзема на руках сопровождает аллергические дерматиты (атопический и контактный); грибковые заболевания ногтей и кожи в межпальцевых промежутках; гнойные поражения (в том числе и подкожный панариций, воспаление при вросшем ногте).
Больше всего на развитие микробной экземы на руках влияют профессиональные факторы. В большинстве случаев болезнь развивается у лиц, которые по долгу службы вынуждены контактировать с химикатами (сотрудники лаборатории, работники служб дезинфекции), бытовой химией (уборщики, посудомойки), косметическими средствами (мастера маникюра, парикмахеры, косметологи, визажисты). Патология может проявиться после использования неподходящего крема для рук, неудачного маникюра.
Несмотря на то что микробная экзема не заразна и не считается тяжелой болезнью, отсутствие терапии или неправильное лечение (в том числе и самолечение) могут привести к серьезным последствиям.
Нелеченая бактериальная инфекция несет опасность дальнейшего распространения с захватом большей площади кожи. Кроме того, патогенные микроорганизмы могут проникать в глубокие слои кожи (возникают абсцессы мягких тканей, флегмона) и даже приводить к генерализованному воспалительному процессу (сепсис, полиорганная недостаточность).
Хронические воспалительные процессы провоцируют снижение местного иммунитета эпидермиса. Как следствие, развиваются вирусные патологии кожи (простой герпес, опоясывающий лишай), генерализованное инфицирование (инфекционный мононуклеоз, цитомегаловирусная инфекция). Обширное экзематозное поражение в совокупности с несвоевременным или неправильным лечением может стать причиной формирования некрасивых рубцов и шрамов.
Само заболевание также приносит множество неприятных моментов. Постоянный зуд и изменения внешности вызывают эмоциональный и физический дискомфорт, могут стать причиной повышенной раздражительности, бессонницы. Люди с экземой нередко страдают от одиночества, неудач в личной и профессиональной жизни, склонны к депрессии и суициду.
Дети, у которых часто появляется микробная экзема, обычно имеют наследственную предрасположенность к аллергическим болезням. Если родители или ближайшие родственники страдали от атопического дерматита, аллергической крапивницы, бронхиальной астмы или поллиноза (сезонного аллергического ринита), то у малыша с большой вероятностью появится экзема.
Чаще всего болезнь встречается в первый год жизни. На руках, ногах и щечках младенца появляются красные пятна.
Сильный зуд беспокоит ребенка, он расчесывает кожу, что приводит к повреждению эпидермиса, присоединению бактериальной инфекции, сенсибилизации организма и развитию микробной экземы.
При появлении на коже красных зудящих высыпаний, важно как можно скорее обратиться к врачу-дерматологу для установления правильного диагноза и подбора лечения. Перед визитом к специалисту не рекомендуется использовать мази, кремы и, в особенности красящие кожные антисептики (зеленка, Фукорцин) так как это может затруднить диагностику.
Предположить микробное экзематозное поражение кожи можно на основании клинической картины, жалоб больного и данных анамнеза. Окончательный диагноз выставляется по результатам лабораторных исследований.
Для определения заболевания и подбора точного лечения проводится бактериоскопия. Для этого делают соскоб с пораженного участка кожи скальпелем или специальным шпателем. Процедура проводится без анестезии, однако, если пациент испытывает неприятные ощущения, врач может ввести Лидокаин или Новокаин с целью обезболивания.
Полученный материал врачи-лаборанты рассматривают под микроскопом при большом увеличении. Во время исследования удается обнаружить бактериальные клетки, патологически разросшиеся клетки эпидермиса. При запущенной форме проводится гистологическое исследование биоптата (небольшого кусочка) кожи, при котором можно оценить состояние дермы, подкожной клетчатки и оценить степень поражения лимфоидной ткани.
Для того чтобы точно определить, какой микроорганизм стал причиной патологии, проводится посев полученного материала на специальные питательные среды. Во время исследования также выполняется анализ на чувствительность возбудителей к антибактериальным и противогрибковым препаратам.
С целью дополнительной диагностики проводят общий и биохимический анализ крови, аллергопробы. При необходимости — УЗИ органов брюшной полости, ФЭГДС и другие исследования.
Дифдиагностика проводится с другими видами кожных дерматозов (инфекционных и незаразных).
Таблица — Дифференциальная диагностика микробной (нумулярной) экземы
Морфологические элементы сыпи
Локализация
Диагностика
При лечении микробной экземы требуется комплексный подход. Прежде всего, важно устранить факторы, которые могли спровоцировать болезнь (прекратить влияние аллергенов, негативных факторов окружающей среды) и добиться компенсации сопутствующих заболеваний внутренних органов.
Терапия бактериально-воспалительной патологии включает в себя местное лечение, прием системных лекарственных средств, физиотерапию и модификацию образа жизни (диету).
Местное лечение микробной экземы проводится с помощью различных примочек, мазей и кремов. Препараты подбирает врач-дерматолог на основании данных о возбудителе болезни, стадии и характере течения.
p, blockquote 66,0,0,0,0 —>
- Растворы кожных антисептиков для обработки поврежденных участков кожи и выполнения примочек: 2% борная кислота, 1% резорцин, свинцовая вода, раствор бриллиантового зеленого.
- Мази с подсушивающим действием (при мокнутии): комбинированная салицилово-цинковая, ихтиоловая, нафталановая.
- Антибактериальные наружные средства: Бактробан, Драполен, Деттол, мази (эритромициновая, тетрациклиновая).
- Противогрибковые местнодействующие препараты: Экзодерил, Лоцерил, Ламизил, Клотримазол.
- Негормональные противовоспалительные лекарства: Радевит, Фенистил, Эплан.
- Гормональные противовоспалительные (содержащие кортикостероиды) мази и кремы: Адвантан, Локоид, Целестодерм.
- Препараты, угнетающие синтез кальциневрина (при обширных поражениях в периоды ремиссии): Такролимус, Пимекролимус.
Несмотря на то что наружные средства считаются безопасными, нельзя назначать их себе самостоятельно. Бесконтрольное применение некоторых препаратов (местные кортикостероиды и ингибиторы кальциневрина) может привести к серьезным последствиям — атрофии кожи, снижению местного иммунитета. Лечение микробной экземы, в особенности при ее тяжелом течении, должно проводиться строго под контролем врача-дерматолога.
При длительном течении, тяжелой форме патологии или при наличии осложнений, помимо местнодействующих назначаются системные лекарственные средства:
p, blockquote 68,0,0,0,0 —>
- Антигистаминные (противоаллергические) — Супрастин, Лоратадин, Фенкарол. Применяются для купирования аллергии, устранения кожного зуда, жжения, уменьшения воспаления. В условиях стационара пациентам с тяжелым течением болезни назначаются растворы хлорида кальция и тиосульфата натрия внутривенно.
- Противомикробные пероральные (антибиотики) — Ампициллин, Амоксициллин, Офлоксацин, Левофлоксацин, Ципрофлоксацин.
- Противогрибковые (при микозной этиологии экземы) — Флуконазол, Фуцис, Итраконазол, Тербинафин.
- Кортикостероиды (при тяжелом течении патологии, отсутствии эффекта от препаратов первой линии) — Преднизолон, Метилпреднизолон, Дексаметазон.
- Цитостатики (при генерализованном тяжелом поражении кожи и неэффективности кортикостероидных гормонов) — Метотрексат, Циклоспорин.
- Седативные (с целью уменьшения психоэмоционального напряжения) — препараты валерианы, пустырника, Афобазол, антидепрессанты (Прозак, Эсцитам), снотворные (мелатонин, Донормил).
Для ускорения восстановления кожи применяются поливитаминные комплексы, включающие в себя витамины группы В, Е, А, цинк, препараты с ретиноидами.
В периоды ремиссии заболевания для ускорения регенерации кожи и профилактики обострений широко применяются физиотерапевтические методы лечения. Улучшить состояние пациентов можно с помощью ПУВА-терапии (воздействие на кожу ультрафиолетовым излучением), УВЧ, лазерной и магнитотерапии, электрофореза, озонотерапии.
При варикозном варианте течения болезни, помимо консервативной терапии или физиотерапевтических процедур, применяется хирургическое лечение (иссечение патологически измененных вен или склеротерапия).
Для терапии микробной экземы можно воспользоваться проверенными домашними рецептами. При этом важно помнить, что народные методы можно применять только в комплексе с современной консервативной и физиотерапией.
В качестве подсушивающего средства используется кашица измельченного с помощью терки сырого картофеля. Небольшое количество массы следует завернуть в несколько слоев марли и приложить к воспаленному участку кожи на 20 минут. Такой компресс устраняет мокнутия, снимает отечность тканей, уменьшает зуд и стимулирует регенерацию.
Хорошей эффективностью обладает отвар из сосновых шишек. Для того чтобы его приготовить, необходимо взять две крупные раскрывшиеся шишки и варить их в 500 мл воды. Полученный отвар остудить и использовать при экземе для уменьшения воспаления и зуда.
Также можно приготовить отвар бузины. Одну столовую ложку высушенных цветков следует залить стаканом кипятка, дать остыть. Использовать для антисептических примочек или принимать внутрь.
Для укрепления иммунной системы подойдет настой из одуванчика. Его готовят из расчета 400 мл кипятка на 1 столовую ложку измельченного корня растения. Настаивать средство необходимо в течение 8-10 часов, пить по 50 мл 3 раза в сутки.
Помимо этого, в качестве народных средств для улучшения иммунитета и стимуляции восстановления организма можно использовать травяные отвары, свежевыжатые соки, витаминную смесь из сухофруктов, чеснок.
В настоящее время проводится множество исследований по лечению болезни. Большой интерес представляет включение в комплексную наружную терапию препаратов 2% сульфатиазола серебра (Аргосульфан).
В исследовании проводилось сравнение тестируемого препарата (Аргосульфан) и антибактериальной наружной терапией (гентамициновая мазь). Помимо этого, все пациенты получали стандартную терапию (тиосульфат натрия, антигистаминный препарат Эбастин). Оценка эффективности проводимого лечения основывалась на результатах опросников (субъективное ощущение пациентов), лабораторных данных о толщине эпидермиса, микроскопии.
По результатам проведенной работы было выявлено, что использование 2% крема сульфатиазола серебра (Агросульфан) позволяет в короткие сроки (до 14 суток) купировать как экзематозные, так и пиогенные (гнойные) проявления патологии. Кроме того, препарат обладает минимальным числом побочных эффектов и, в отличие от гентамициновой мази, не приводит к усилению зуда и раздражения кожи в первые сутки лечения.
Все это позволяет сделать выводы о целесообразности включения наружных препаратов серебра в состав комплексного лечения микробной экземы, в особенности у лиц с чувствительной кожей или с аллергией на антибиотики.
Правильный рацион — одна из важных составляющих в лечении микробной экземы. Соблюдение правильного питания позволяет быстрее добиться улучшения состояния при обострении патологии, а также предотвращает ее рецидивы.
Таблица — Перечень полезных и нежелательных продуктов питания
Рекомендуемые
Запрещенные
На время лечения важно отказаться от вредных привычек — курения, злоупотребления спиртными напитками. По рекомендации врача можно принимать специальные поливитаминные комплексы, витамины группы В.
Для того чтобы предотвратить развитие микробной экземы, следует придерживаться ряда правил.
Любые ранки, ссадины и царапины, в особенности те, которые были получены на улице и потенциально загрязнены, следует обрабатывать антисептическими растворами (Хлоргексидин, перекись водорода). Гнойничковые высыпания (пиодермия, акне) требуют обработки антисептиками и адекватной терапии (антибактериальная мазь, подсушивающие средства).
Чтобы избежать осложнений, важно своевременно лечить все инфекционные и неинфекционные дерматозы и варикозную болезнь. При наличии хронических заболеваний (патологии печени, почек, сахарный диабет) важно регулярно проходить профилактические осмотры и тщательно придерживаться всех врачебных рекомендации.
Метафилактика (комплекс мер, направленных на предотвращение рецидива хронических заболеваний) включает в себя соблюдение диеты, исключение контакта с аллергенами, правильный гигиенический уход за кожей, ограничение физических и психоэмоциональных нагрузок.
Вопрос: Заразна ли микробная экзема?
Ответ: Сама по себе патология не заразна, так как она развивается только у предрасположенных лиц при воздействии факторов риска (снижение иммунитета, эндокринные нарушения), однако патогенные микроорганизмы, провоцирующие ее, могут передаваться от больного человека к здоровому или из окружающей среды.
Вопрос: Можно вылечить экзему во время беременности и кормления грудью? Какими препаратами?
Ответ: Лечить микробную экзему во время беременности и лактации нужно обязательно, так как болезнь матери неблагоприятно сказывается на состоянии ребенка. Предпочтение отдается наружной терапии.
Однако при тяжелом течении (строго по рекомендации врача) могут использоваться системные антибиотики (Ампициллин, Азитромицин), противогрибковые (Флуконазол) и антигистаминные (Супрастин) средства. Хорошо себя зарекомендовал препарат Тимоген, оказывающий иммуностимулирующее влияние.
Вопрос: Нужно ли соблюдать диету?
Ответ: Во время лечения микробной экземы желательно придерживаться правильного питания. Рацион должен быть сбалансированным, содержать достаточное количество белка и витаминов. На время лечения следует отказаться от употребления алкоголя, курения, фастфуда.
Вопрос: Можно ли делать массаж при микробной экземе?
Ответ: Любые физиотерапевтические и косметологические (массаж, чистки, мезотерапия и т. д.) процедуры при обострении экземы категорически запрещены. В период ремиссии массаж можно делать, но только после разрешения врача-дерматолога.
Микробная экзема представляет собой тяжелое хроническое кожное заболевание, требующее специального лечения. Возникает патология у предрасположенных лиц при сенсибилизации (повышении чувствительности) к антигенам патогенных бактерий.
При появлении первых признаков патологии важно как можно скорее обратиться к врачу-дерматологу для подбора правильной терапии. Заниматься самолечением нельзя, так как это может привести к развитию осложнений.
В состав комплексной терапии входят ванночки, примочки, кремы, комбинированные мази, антигистаминные и противомикробные препараты, физиотерапия, а также народные средства. Лечение подбирается индивидуально в зависимости от локализации воспаления, его тяжести и сопутствующих патологий.
p, blockquote 102,0,0,0,0 —> p, blockquote 103,0,0,0,1 —>
При своевременном начале правильной терапии прогноз для жизни и выздоровления при микробной экземе благоприятный.
источник