Дифтерия — острое инфекционное заболевание, вызываемое токсигенными штаммами коринебактерии дифтерии, передающееся воздушно-капельным путем, характеризующееся местным фибринозным воспалением, преимущественно слизистых оболочек рото- и носоглотки, а также явлениями общей интоксикации и поражением внутренних органов.
Этиология: Corynebacterium diphtheriae. Основной фактор патогенности — дифтерийный экзотоксин — классический бинарный токсин из двух фрагментов:
А-фрагмент — подавляет синтез белка в клетках через фактор элонгации.
В-фрагмент — связывается с поверхностными рецепторами клеток-мишеней и доставляет фрагмент А в цитозоль. Одна молекула фрагмента А вызывает гибель клетки, одна дифтерийная палочка способна произвести около 5000 молекул в час
Также есть корд-фактор, способствующий адгезии МБ.
Эпидемиология: антропозная болезнь; источник — больной дифтерией или бактерионоситель токсигенных штаммов. Виды носительства: транзиторное (однократное выделение), кратковременное (до 2 недель), средней продолжительности (от 15 суток до 1 месяца), затяжное (до 6 месяцев), хроническое (более 6 месяцев). Механизм передачи: воздушно-капельный (при разговоре, чихании, кашле), реже контактно-бытовой — через посуду, полотенце, игрушки и т.д.
Патогенез: входные ворота — слизистые, реже кожные покровы; возбудитель фиксируется в месте внедрения, размножается, выделяя экзотоксин и другие БАВ (гиалуронидазу, нейраминидазу и др). Экзотоксин блокирует синтез белка клеткой, под его действием повышается проницаемость мембран, происходит паралитическое расширение сосудов с резким повышением проницаемости их стенок и пропотеванием экссудата, богатого фибриногеном. Фибриноген под влиянием тромбокиназы, высвобождающейся из некротизированной ткани, свертывается и превращается в фибрин с образованием фибринозной пленки. В процесс вовлекаются регионарные л.у., они увеличиваются из-за резкого полнокровия, отека и пролиферации клеточных элементов, вблизи их возникает отек подкожной клетчатки шеи.
Фиксация токсина в тканях приводит к поражениям нервной (паренхиматозный неврит) и сердечно-сосудистой систем (миокардит).
Клинические формы — в зависимости от локализации различают: дифтерию ротоглотки (92%), носа, гортани, трахеи, бронхов, глаза, уха, половых органов, кожи, комбинированную. Дифтерия может протекать в катаральной форме или с наличием пленчатых налетов; в атипичной форме или типичной (локализованной, распространенной, токсической).
Чем тяжелее заболевание, тем раньше появляются его характерные симптомы и тем значительнее они выражены.
Формы дифтерии: локализованная, распространенная, субтоксическая, токсическая I, II, III степени тяжести и гипертоксическая.
а) локализованная дифтерия ротоглотки — наиболее частая форма. Заболевание начинается остро с озноба или познабливания, повышения температуры тела, чаще не выше 38°С, появления других признаков интоксикации: головная боль, выраженная слабость. С первых часов появляется умеренная боль в горле при глотании, которая нарастает в течение суток. Подчелюстные л.у. при пальпации слегка болезненны, умеренно увеличены. Лихорадочный период не более 3 дней. С нормализацией температуры практически исчезают все явления интоксикации, уменьшается или исчезает боль в горле при глотании. В зависимости от характера фибринозного налета в пределах небных миндалин выделяют формы:
1) катаральную — налеты на миндалинах отсутствуют, слизистая ротоглотки умеренно гиперемирована, слизистая миндалин отечна, рельеф сглажен.
2) островчатую и 3) пленчатую — пленка располагается на выпуклой поверхности миндалин, плотная, серовато-белого или грязно-серого цвета с гладкой блестящей поверхностью, четко ограниченными краями («плюс»-ткань), одинаковой толщины на всем протяжении, трудно снимается шпателем. При островчатом варианте вид сидящих островков с неправильными очертаниями; при пленчатом — покрывает значительную часть миндалин, а при тонзиллярном окутывает всю миндалину. Пленка без лечения сохраняется 6 — 7 дней.
б) распространенная дифтерия носоглотки — отличается распространенностью дифтеритической пленки, которая с миндалин переходит, не прерываясь, на слизистую оболочку дужек, язычка. При этом отек слизистой ротоглотки умеренный. Тонзиллярные л.у. слегка увеличены и мало болезненны при пальпации. Отека подкожной клетчатки шеи нет
в) токсическая дифтерия ротоголотки — начинается остро, бурно. С первых часов заболевания выражены симптомы интоксикации. Температура сразу повышается до 39-40°С, нередко отмечаются озноб, повторная рвота, выраженная слабость, вялость, вплоть до адинамии, иногда боль в животе. С первых часов болезни больные жалуются на сильную боль в горле при глотании, боль в области шеи, определяется болезненность при открывании рта (болевой тризм). Тонзиллярные лимфатические узлы значительно увеличены (до размеров куриного яйца), болезненны, вокруг них появляется отек подкожной клетчатки. Отек мягкий, тестоватый, безболезненный, в зависимости от тяжести течения болезни отек распространяется на шею, иногда спускаясь на грудную клетку до мечевидного отростка; может подниматься за уши и на область щек. Кожный покров над отечными тканями обычно не изменен. При геморрагической форме отек клетчатки более плотный, кожа над ним может быть розоватой окраски. Изо рта исходит приторно-сладковатый запах. Рано появляется отек слизистой оболочки ротоглотки, выраженность которого коррелирует с тяжестью течения дифтерии. Гиперемия слизистой оболочки чаще застойная, но вначале может быть яркой. Пленка в первые часы тонкая, паутинообразная, затем становится плотной, неравномерной толщины, грязно-серой, быстро распространяется за пределы миндалин, заходя на мягкое и даже на твердое небо. Чем тяжелее заболевание, тем больше ярких симптомов появляется уже в первые часы болезни.
При токсической дифтерии I степени тяжести на фоне выраженной интоксикации, отека слизистой оболочки ротоглотки, наличия плотного распространенного налета отек подкожной клетчатки шеи к концу 1-х — началу 2-х суток распространяется до середины шеи, при II степени — до ключицы и при III степени — ниже ключицы.
Наиболее тяжелые формы токсической дифтерии — гипертоксическая (протекает молниеносно, бурное начало с высокой температурой, повторной рвотой, бредом, судорогами. Быстро развиваются гемодинамические расстройства, инфекционно-токсический шок) и геморрагическая (развивается медленнее, характеризуется присоединением к клинической картине токсической дифтерии III степени тяжести геморрагических явлений; налеты пропитываются кровью, появляются кровоизлияния в различных местах, могут быть кровотечения).
г) субтоксическая форма — интоксикация выражена умеренно, налеты чаще располагаются на миндалинах, отек подкожной шейной клетчатки незначительный и локализуется преимущественно в области подчелюстных лимфатических узлов.
Дифтерия дыхательных путей.
Истинный круп — дифтерийное поражение гортани и ниже лежащих дыхательных путей. В зависимости от распространения процесса: локализованный круп (дифтерия гортани), распространенный (дифтерия гортани и трахеи) и нисходящий (гортань, трахея, бронхи). Дифтеритический процесс в гортани проходит три стадии:
У взрослых в силу анатомических особенностей дифтерия гортани диагностируется трудно, типичные симптомы появляются поздно. Иногда признаком поражения гортани является осиплость голоса, даже при нисходящем крупе. О дыхательной недостаточности могут свидетельствовать бледность кожи, тахикардия, затрудненное дыхание, вынужденное положение, участие в дыхании крыльев носа, беспокойство больного, возбуждение. Дифтерийный круп распознается чаще всего при стенозе гортани в асфиксическом периоде.
Дифтерия носа — локализованная форма дифтерии носа протекает в катаральной, катарально-язвенной и пленчатой формах. Распространенная (налеты, распространяющиеся на придаточные пазухи) и токсическая дифтерия носа (распространенные налеты, отек подкожной клетчатки под глазами, в области щек и шеи) сопровождаются выраженными симптомами интоксикации.
Дифтерия глаз — чаще развивается у иммунонекомпетентных взрослых в комбинации с дифтерией ротоглотки или носа. Локализованная дифтерия глаз клинически выражается катаральным конъюктивитом, распространенная — кератоконъюнктивитом, токсическая — панофтальмитом с выраженным отеком век и периорбитальным отеком.
Поражение кожи — редкая локализация; дифтерийный процесс наслаивается на поврежденные участки (раны, ожоги, экзематозные участки, пиодермия и др.), протекает длительно, характеризуется появлением инфильтрации и отечности кожи, образованием фибринозной пленки, увеличением регионарных лимфатических узлов и отеком окружающей подкожной клетчатки (токсическая форма).
1) специфические — обусловленные воздействием дифтерийного экзотоксина (инфекционно-токсический шок, токсическое поражение миокарда, полиневропатия, токсическое поражение печени)
2) неспецифические — вследствие присоединения вторичной бактериальной флоры (пневмония, перитонзиллярный абсцесс).
Токсическое поражение сердца (миокардит) — наиболее рано выявляется на ЭхоКГ и при определении уровня кардиоспецифических ферментов (аспартатаминотрансферазы, креатинфосфокиназы). Нередко клиническим проявлениям предшествуют данные ЭКГ (признаки диффузного или очагового поражения миокарда и проводниковой системы сердца).
Клинические проявления миокардита: прогрессирующая слабость, адинамия, резкая бледность, тахикардия. Быстро расширяются границы сердца, тоны становятся глухими. В тяжелых случаях появляется нарушение ритма: тахиаритмия, брадиаритмия, ритм галопа, мерцательная аритмия и т. д. Быстро нарастают симптомы СН, у части больных развивается кардиогенный шок — резкое снижение артериального давления (АД), олигурия, нарушение периферической гемодинамики (прогностически неблагоприятный признак). При благоприятном исходе длительность тяжелого миокардита составляет от 4 до 6 мес. Миокардиты легкой и средней степени тяжести развиваются у больных как токсической дифтерией, так и распространенной и локализованной дифтерией ротоглотки в нелеченых случаях на 2 — 3-й неделе болезни; длительность их составляет от 1 — 2 до 1,5 — 3 мес.
Токсический нефроз — выявляется в остром периоде болезни (по результатам анализа мочи — альбуминурия, гиалиновые и зернистые цилиндры, умеренное количество эритроцитов и лейкоцитов, увеличение относительной плотности мочи). Чаще явления нефроза исчезают самостоятельно через 2 — 3 нед.
Полирадикулоневропатия (чаше монопарез черепных нервов) и невропатия (вялые парезы с атрофией мышц, ослаблением сухожильных рефлексов, расстройством чувствительности и корешковыми болями).
Диагностика: предварительная — на основании клинических данных, при этом больной госпитализируется, изолируется, ему вводится противодифтерийная сыворотка (ПДС), окончательная — бактериологическое исследование мазков из участка поражения.
Принцип взятия мазков: берут стерильным тампоном на границе поражённого и здорового участка слизистой оболочки, кожи. Слизь из носа берут стерильным тампоном из обоих носовых ходов. Мазок следует брать натощак или не ранее чем через 2 часа после еды и немедленно сеять на чашку Петри с кровяным агаром, средой с телуритом или хинозольной средой Бучина. Предварительный ответ через 24-48 часов, окончательный (с определением токсичности ) – через 4-5 суток.
1. Все больные с дифтерией или подозрением на нее подлежат госпитализации.
2. Основное лечение — нейтрализация дифтерийного токсина введением антитоксической ПДС, которое должно быть начато безотлагательно (вводят в/м или в/в). В/в введение (30 — 50% разовой дозы) рекомендуется при токсической дифтерии II и III степени тяжести и при гипертоксической форме.
— локализованная дифтерия ротоглотки, носа, половых органов, глаз, кожи 15 — 30 в/м
— распространенная дифтерия ротоглотки 30 — 40 в/м
— субтоксическая дифтерия 50 — 60 в/м
— токсическая дифтерия I степени тяжести 60 — 80 в/м
— II степени тяжести 80 — 100 в/в или в/м
— III степени тяжести 100 — 120 в/в или в/м
— гипертоксическая 120 — 150 в/в или в/м
— круп локализованный 15 — 20 в/м
— круп распространенный и нисходящий 30 — 40 в/м
3. АБ (ампициллин, эритромицин, тетрациклин, рифампицин) в течение 5 — 7 дней.
4. Десенсибилизирующая терапия, дезинтоксикация и коррекция гемодинамики (альбумин, плазма, реополиглюкин, глюкозо-калиевая смесь с инсулином, полиионные растворы, аскорбиновая кислота, ГКС)
При лечении бактерионосителей используют антибиотики(эритромицин, тетрациклин, рифампицин) в средних терапевтических дозах (курс 5 — 7 дней), при упорном носительстве — вакцина кодивак.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Увлечёшься девушкой-вырастут хвосты, займёшься учебой-вырастут рога 9510 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Дифтерия известна цивилизации еще с древних лет, однако впервые возбудитель заболевания был выявлен лишь в 1883 году. В те времена адекватного лечения дифтерии не существовало, ввиду чего большинство заболевших людей погибало. Однако уже через несколько лет после открытия возбудителя инфекции учеными была разработана противодифтерийная сыворотка, позволившая значительно снизить смертность при данной патологии. В дальнейшем, благодаря разработке вакцины и активной иммунизации населения, заболеваемость дифтерией также удалось значительно снизить. Тем не менее, из-за дефектов в вакцинопрофилактике (то есть из-за того, что не все люди делают прививки вовремя) периодически в тех или иных странах регистрируются эпидемические вспышки дифтерии.
Частота встречаемости дифтерии обусловлена социально-экономическим уровнем жизни и медицинской грамотностью населения. Во времена до открытия прививок заболеваемость дифтерией имела четкую сезонность (резко возрастала зимой и значительно снижалась в теплое время года), что обусловлено особенностями возбудителя инфекции. Заболевали преимущественно дети школьного возраста.
После широкого распространения вакцинопрофилактики дифтерии сезонный характер заболеваемости исчез. Сегодня в развитых странах дифтерия встречается крайне редко. По данным различных исследований, частота заболеваемости колеблется в пределах от 10 до 20 случаев на 100 тысяч населения в год, причем болеют преимущественно взрослые люди (мужчины и женщины могут заболеть с одинаковой долей вероятности). Летальность (смертность) при данной патологии колеблется в пределах от 2 до 4%.
Возбудителем заболевания является коринебактерия дифтерии (Corynebacterium diphtheriae, палочка Леффлера). Это неподвижные микроорганизмы, которые могут в течение длительного времени выживать при низких температурах или на сухих поверхностях, что и обуславливало сезонную заболеваемость в прошлом. В то же время, бактерии довольно быстро погибают при воздействии влаги или высоких температур.
Коринебактерии дифтерии погибают:
- При кипячении – в течение 1 минуты.
- При температуре в 60 градусов – в течение 7 – 8 минут.
- При воздействии дезинфицирующих веществ – в течение 8 – 10 минут.
- На одежде и постельном белье – в течение 15 дней.
- В пыли – в течение 3 – 5 недель.
В природе существует множество видов коринебактерий дифтерии, причем одни из них являются токсигенными (вырабатывают токсическое для человека вещество – экзотоксин), а другие нет. Именно дифтерийный экзотоксин обуславливает развитие клинических проявлений заболевания и их выраженность. Стоит отметить, что помимо экзотоксина коринебактерии могут продуцировать ряд других веществ (нейраминидазу, гемолизин, некротизирующий фактор и так далее), которые повреждают ткани, вызывая их некроз (гибель).
Источником инфекции может быть больной человек (тот, у которого имеются явные признаки заболевания) или бессимптомный носитель (пациент, в теле которого коринебактерии дифтерии имеются, однако клинические проявления болезни отсутствуют). Стоит отметить, что при вспышке эпидемии дифтерии количество бессимптомных носителей среди населения может достигать 10%.
Бессимптомное носительство дифтерии может быть:
- Транзиторным – когда человек выделяет коринебактерии в окружающую среду в течение от 1 до 7 дней.
- Кратковременным – когда человек заразен в течение 7 – 15 дней.
- Продолжительным – человек заразен в течение 15 – 30 дней.
- Затяжным – пациент заразен в течение месяца и более.
От больного или бессимптомного носителя инфекция может передаваться:
- Воздушно-капельным путем – в данном случае коринебактерии переходят от одного человека к другому вместе с микрочастицами выдыхаемого воздуха во время разговора, при кашле, при чихании.
- Контактно-бытовым путем – данный путь распространения встречается гораздо реже и характеризуется передачей коринебактерий через загрязненные больным человеком предметы быта (посуду, постельное белье, игрушки, книги и так далее).
- Пищевым путем – коринебактерии могут распространяться с молоком и молочными продуктами.
Стоит отметить, что больной человек является заразным для окружающих с последнего дня инкубационного периода и до полного удаления коринебактерий из организма.
Инкубационным периодом называется промежуток времени от внедрения патогенного агента в организм до появления первых клинических симптомов заболевания. При дифтерии инкубационный период длится от 2 до 10 дней, в течение которых возбудитель инфекции размножается и распространяется по организму.
Входными воротами для возбудителя дифтерии обычно являются слизистые оболочки или поврежденные кожные покровы.
Коринебактерия дифтерии может проникнуть в организм через:
- слизистую оболочку носа;
- слизистую глотки;
- слизистую гортани;
- конъюнктиву (слизистую оболочку глаза);
- слизистые оболочки половых органов;
- поврежденные кожные покровы.
После проникновения в организм человека возбудитель задерживается в месте входных ворот и начинает там размножаться, выделяя при этом экзотоксин, состоящий из нескольких фракций (то есть из нескольких токсических веществ).
В состав дифтерийного экзотоксина входят:
- 1 фракция (некротоксин). Данное вещество выделяется возбудителем в месте его внедрения и вызывает некроз (гибель) окружающих эпителиальных тканей (эпителий – это верхний слой слизистых оболочек). Также некротоксин влияет на близко расположенные кровеносные сосуды, вызывая их расширение и повышение проницаемости сосудистой стенки. В результате этого жидкая часть крови выходит из сосудистого русла в окружающие ткани, что приводит к развитию отека. При этом содержащееся в плазме вещество фибриноген (один из факторов свертывающей системы крови) взаимодействует с некротизированными тканями пораженного эпителия, в результате чего и образуются характерные для дифтерии фибриновые пленки. Стоит отметить, что при поражении слизистой оболочки ротоглотки некротический процесс распространяется довольно глубоко (поражает не только эпителий, но и расположенную под ним соединительную ткань). Образующиеся при этом фибриновые пленки оказываются спаянными с соединительной тканью и отделяются с большим трудом. Слизистая оболочка верхних дыхательных путей (гортани, трахеи и бронхов) имеет несколько отличное строение, в виду чего некрозом поражается только эпителиальный слой, а образующиеся пленки отделяются довольно легко.
- 2 фракция. Данная фракция по своей структуре схожа с цитохромом В – веществом, имеющимся в большинстве клеток человеческого организма и обеспечивающим процесс клеточного дыхания (то есть абсолютно необходимым для жизни клетки). 2 фракция экзотоксина проникает в клетки и вытесняет цитохром В, в результате чего клетка теряет способность использовать кислород и погибает. Именно этим механизмом объясняется повреждение клеток и тканей сердечно-сосудистой, нервной и других систем организма у больных дифтерией.
- 3 фракция (гиалуронидаза). Данное вещество повышает проницаемость кровеносных сосудов, усиливая выраженность отека тканей.
- 4 фракция (гемолизирующий фактор). Обуславливает гемолиз, то есть разрушение красных клеток крови (эритроцитов).
В зависимости от места внедрения возбудителя выделяют:
- дифтерию ротоглотки;
- дифтерию гортани;
- дифтерию дыхательных путей;
- дифтерию носа;
- дифтерию глаз;
- дифтерию кожи;
- дифтерию половых органов;
- дифтерию уха.
Сразу стоит отметить, что более чем в 95% случаев встречается дифтерия ротоглотки, в то время как на долю остальных видов заболевания приходится не более 5%.
В зависимости от характера течения заболевания выделяют:
- типичную (пленчатую) дифтерию;
- катаральную дифтерию;
- токсическую дифтерию;
- гипертоксическую (фульминантную) дифтерию;
- геморрагическую дифтерию.
В зависимости от тяжести заболевания выделяют:
- легкую (локализованную) форму;
- дифтерию средней степени тяжести (распространенную форму);
- тяжелую (токсическую) дифтерию.
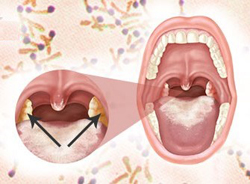
Дифтерия глотки может протекать в различных клинических формах, что обусловлено силой возбудителя и состоянием иммунитета пациента.
Дифтерия глотки может быть:
- локализованной;
- катаральной;
- распространенной;
- токсической;
- гипертоксической (фульминантной);
- геморрагической.
Данная форма заболевания встречается преимущественно у людей, которые были вакцинированы против дифтерии. Клинические проявления болезни развиваются остро, однако редко приобретают тяжелый или затяжной характер.
Локализованная форма дифтерии может проявляться:
- Налетом на небных миндалинах. Образование гладких, блестящих, беловато-желтых или серых пленок, располагающихся исключительно на слизистой оболочке гланд, является характерным признаком локализованной формы дифтерии. Пленки могут располагаться в виде островков или покрывать миндалину целиком. Отделяются они с трудом (обнажая при этом кровоточащую поверхность слизистой оболочки), а после удаления довольно быстро появляются вновь.
- Болями в горле. Боли возникают в результате поражения слизистой оболочки миндалин и развития в ней инфекционно-воспалительного процесса, при котором повышается чувствительность болевых рецепторов (нервных окончаний, ответственных за восприятие боли). Боль в горле носит колющий или режущий характер, усиливается при проглатывании (особенно твердой пищи) и слегка стихает в покое.
- Повышением температуры.Повышение температуры тела – это естественная защитная реакция организма, целью которой является уничтожение проникнувших в него чужеродных агентов (многие микроорганизмы, в том числе коринебактерии дифтерии, чувствительны к высоким температурам). Выраженность температурной реакции напрямую зависит от количества и опасности проникнувшего в организм возбудителя или его токсина. А так как при локальной форме заболевания общая пораженная поверхность ограничена слизистой оболочкой одной или обеих небных миндалин, количество образующегося и поступающего в организм токсина также будет относительно низким, ввиду чего температура тела редко будет подниматься выше 38 – 38,5 градусов.
- Общим недомоганием. Симптомы общей интоксикации возникают в результате активации иммунной системы и развития инфекционно-воспалительных процессов в организме. Это может проявляться общей слабостью, повышенной утомляемостью, головными болями, болями в мышцах, сонливостью, снижением аппетита.
- Увеличение лимфатических узлов шеи. Лимфатические узлы представляют собой скопления лимфоцитов, которые расположены во многих тканях и органах. Они фильтруют оттекающую от тканей лимфатическую жидкость, предотвращая распространение инфекционных агентов или их токсинов по организму. Однако при локальной форме заболевания количество образующегося токсина относительно невелико, вследствие чего регионарные лимфоузлы могут быть нормальными или слегка увеличенными, однако безболезненными при пальпации (прощупывании).
Это атипичная (редко встречающаяся) форма дифтерии ротоглотки, при которой классические клинические проявления заболевания отсутствуют. Единственным симптомом катаральной дифтерии может быть отечность и гиперемия слизистой оболочки небных миндалин (то есть ее покраснение в результате расширения кровеносных сосудов и переполнения их кровью). Пациента при этом могут беспокоить незначительные боли в горле, усиливающиеся при глотании, однако симптомы общей интоксикации обычно отсутствуют.
Стоит отметить, что без своевременного лечения катаральная дифтерия склонна к прогрессированию и переходу в более тяжелые формы заболевания.
Основным отличительным признаком данной формы заболевания является распространение налета и пленок за пределы небных миндалин, на слизистую оболочку небных дужек, язычка и задней стенки глотки.
Другими проявлениями распространенной дифтерии глотки могут быть:
- Симптомы общей интоксикации – могут быть более выраженными, чем при локализованной форме заболевания (пациенты вялые, сонливые, могут отказываться от приема пищи и жаловаться на выраженные головные и мышечные боли).
- Боли в горле – более выражены, чем при локализованной форме.
- Повышение температуры тела – до 39 градусов и более.
- Увеличение шейных лимфатических узлов – они могут быть слегка болезненными при пальпации.
Токсическая форма дифтерии развивается в результате чрезмерно быстрого размножения коринебактерий и поступления большого количества токсинов в системный кровоток, а также вследствие выраженной активации иммунной системы.
Токсическая дифтерия характеризуется:
- Выраженным повышением температуры. С первых дней болезни температура тела пациента может подниматься до 40 градусов и более.
- Общей интоксикацией. Больные бледные, вялые, сонливые, предъявляют жалобы на выраженные головные боли и ломоту во всем теле, выраженную общую и мышечную слабость. Часто отмечается отсутствие аппетита.
- Обширным поражением ротоглотки. С первых часов заболевания слизистая оболочка миндалин, ротоглотки и язычка резко гиперемирована и отечна. Отек небных миндалин может быть выражен настолько, что они могут соприкасаться друг с другом, практически полностью перекрывая вход в глотку (тем самым нарушая процессы глотания, дыхания и речи). К концу первого – второго дня на слизистой появляется сероватый налет, который относительно легко удаляется, однако затем вновь образуется. Еще через 2 – 3 дня налет превращается в довольно плотную пленку, покрывающую практически всю видимую слизистую оболочку. Язык и губы пациента при этом сухие, отмечается неприятный запах изо рта.
- Болями в горле. Выраженные колющие или режущие боли могут мучить пациента даже в покое.
- Увеличением лимфатических узлов. Абсолютно все группы шейных лимфоузлов увеличены, эластичны и резко болезненны при прощупывании, при поворотах головы или во время любых других движений.
- Отеком шейной клетчатки. При прогрессировании заболевания происходит распространение дифтерийного токсина на соседние ткани. Поражение кровеносных сосудов шеи приводит к развитию выраженного отека подкожной клетчатки данной области, что значительно затрудняет дыхание. При любой попытке пошевелить головой пациент испытывает сильную боль.
- Увеличением частоты сердечных сокращений (ЧСС). В норме ЧСС здорового человека колеблется в пределах от 60 до 90 ударов в минуту (у детей ЧСС несколько выше). Причиной тахикардии (увеличения ЧСС) у больных дифтерией является повышение температуры (при повышении температуры тела на 1 градус ЧСС возрастает на 10 ударов в минуту). Стоит отметить, что непосредственное токсическое влияние дифтерийного токсина на сердце при данной форме заболевания отмечается редко.
Гипертоксическая дифтерия характеризуется:
- Повышением температуры тела (до 41 градуса и более).
- Развитием судорог.Судороги – это непроизвольные, стойкие и крайне болезненные мышечные сокращения. Возникновение судорог при гипертоксической дифтерии обусловлено выраженным повышением температуры. Это приводит к нарушению функционирования нервных клеток головного мозга, в результате чего они начинают посылать неконтролируемые импульсы к различным мышцам по всему телу.
- Нарушением сознания. С первого дня сознание пациента нарушается в различной степени (от сонливости или оглушенности до комы).
- Коллапсом. Коллапс – это угрожающее жизни состояние, характеризующееся выраженным снижением давления крови в сосудах. Развитие коллапса происходит преимущественно за счет поступления в кровоток большого количества дифтерийного токсина и связанного с этим расширения кровеносных сосудов. При критическом снижении артериального давления (менее 50 – 60 мм ртутного столба) нарушается кровоснабжение жизненно-важных органов (в том числе головного мозга) и работа сердечной мышцы, что может привести в смерти пациента.
- Поражением ротоглотки. Слизистая оболочка крайне отечна, покрыта плотными серыми пленками. Стоит отметить, что при данной форме заболевания системные токсические эффекты появляются раньше, чем местные проявления.
- Снижением количества мочи. В нормальных условиях здоровый взрослый человек выделяет около 1000 – 1500 миллилитров мочи в сутки. Образование мочи происходит в почках в результате ультрафильтрации крови. Данный процесс зависит от величины артериального давления и останавливается при его снижении ниже 60 мм ртутного столба, что и отмечается при развитии коллапса.
Характеризуется развитием множества кровотечений в области слизистой оболочки ротоглотки (пленки пропитываются кровью), в местах уколов. Также могут отмечаться кровотечения из носа, кровоточивость десен, желудочно-кишечные кровотечения, кровоизлияния на коже. Возникают данные проявления через 4 – 5 дней после начала заболевания, обычно на фоне симптоматики, характерной для токсической формы дифтерии.
Причиной развития кровотечений является нарушение свертывающей системы крови. Обусловлено это токсическим влиянием дифтерийного токсина на тромбоциты (клетки крови, ответственные за остановку кровотечений и нормальное функционирование сосудистой стенки), а также расширением кровеносных сосудов, повышением проницаемости и ломкости сосудистых стенок. В результате этого мелкие сосуды легко повреждаются при малейшем физическом воздействии и клетки крови выходят в окружающие ткани.
При данной форме заболевания довольно быстро развиваются признаки миокардита (воспалительного поражения сердечной мышцы), что может стать причиной смерти пациента.
Поражение гортани и дыхательных путей дифтерией характеризуется развитием некротического процесса в месте внедрения возбудителя, в результате чего происходит отек слизистой оболочки и образуются характерные дифтерийные пленки. Однако если при поражении ротоглотки данные изменения влияют на процесс дыхания незначительно, поражение верхних дыхательных путей может существенно затруднить внешнее дыхание, создавая угрозу для жизни пациента. Объясняется это тем, что образование дифтерийных пленок в узких дыхательных путях может привести к их частичному перекрытию, нарушая, тем самым, процесс доставки кислорода к легким. Это, в свою очередь, приводит к снижению концентрации кислорода в крови и недостаточному его поступлению к жизненно-важным органам и тканям, что и обуславливает клинические проявления заболевания.
Дифтерийный круп – это клинический синдром (комплекс симптомов), развивающийся при поражении дифтерией верхних дыхательных путей. В своем развитии круп проходит три последовательных стадии, каждая из которых характеризуется определенными изменениями в дыхательных путях и в клинической картине.
Стадии развития дифтерийного крупа и их проявления
 |  |
| Дифтерия зева с локализацией дифтерийных пленок на язычке | Распространенная форма дифтерии зева |
Токсическая дифтерия зева может быть первичной или развиваться из распространенной формы заболевания. В первом случае она начинается остро, а во втором — постепенно. Токсическая дифтерия всегда имеет тяжелое течение. Отмечаются выраженные головная боль, сонливость, апатия, адинамия, бледность кожи, сухость во рту (у детей — многократная рвота и боль в животе), высокая температура тела (39,5—41,0 °С), боль в горле при глотании, застойно-синюшного цвета гиперемия и резко выраженный отек миндалин (миндалины полностью закрывают зев), покрытых грубым пленчатым налетом, распространяющимся на окружающие ткани ротоглотки. Углочелюстные лимфатические узлы увеличены до 3,5—4,0 см в диаметре и болезненны. Вокруг них отмечается отек подкожной клетчатки, распространяющийся на другие области шеи, а иногда и на грудную клетку.
Дифтерия зева у привитых. У людей, подвергавшихся прививкам, дифтерия зева протекает в легкой (локализованной) форме и в значительной мере атипично. Температура тела повышается до субфебрильного уровня. Налет на миндалинах хотя и носит пленчатый характер, снимается легко и не оставляет после себя дефекта ткани. В части случаев он расположен не на поверхности миндалин, а исходит из лакун. Однако и в этих случаях налет имеет плотную консистенцию и не растворяется в воде.
Дифтерия зева, вызванная сочетанной со стрептококками инфекцией, имеет острое начало с ознобом, ломотой в суставах, сопровождается выраженной интоксикацией (возбуждение, головная боль, отсутствие аппетита, гиперемия лица), фебрильной лихорадкой, острым тонзиллитом со значительной (как и при ангине) болью в горле при глотании, яркой гиперемией тканей ротоглотки, отчетливой болезненностью при пальпации углочелюстных лимфатических узлов. Только пленчатый фибринный (плотной консистенции, не тонущий в воде) налет на миндалинах клинически отличает эту форму дифтерии от ангины.
Осложнения. Чаще всего осложненное течение патологического процесса наблюдается при дифтерии зева (в основном при распространенной и токсической формах) и при дифтерии гортани. При дифтерии зева, как правило, регистрируются инфекционно-токсический миокардит, инфекционно-токсические параличи, инфекционно-токсический нефроз. Неврологические осложнения характеризуются тем, что в первую очередь (уже на 2-й нед. с момента заболевания) поражаются те нервные стволы, которые ближе к воротам инфекции (III, VI, VII, IX и X пары черепно-мозговых нервов). На 4—6-й неделе в патологический процесс вовлекаются отдаленные нервные проводники. В результате развиваются вялые параличи мышц туловища и конечностей. Наибольшую опасность для жизни больных представляют парезы и параличи гортанных, дыхательных межреберных мышц и диафрагмы. Дифтерия гортани у взрослых людей осложняется острой дыхательной недостаточностью, в основном при распространенной форме заболевания. Наряду с описанным выше, при выполнении операции трахеостомии у этих больных может наступить внезапная остановка дыхания с летальным исходом.
Диагноз и дифференциальный диагноз. Большая продолжительность лабораторных (микробиологических) исследований на дифтерию, а также низкая их результативность обязывают вести раннюю диагностику заболевания на основании преимущественно клинических данных. Только катаральная форма болезни, не имеющая специфических проявлений, диагностируется при выделении токсигенных коринебактерий дифтерии из материала, взятого из патологического очага, проявляющегося катаральным характером воспалительного процесса. Кардинальным признаком типичной дифтерии является пленчатый фибринного характера налет на пораженных тканях (пленчатый тонзиллит — при дифтерии зева, пленчатый ларингит — при дифтерии гортани, пленчатый конъюнктивит — при дифтерии глаза и т. д.). Локализованную дифтерию зева следует дифференцировать с ангиной (островчатую дифтерию — с фолликулярной, а пленчатую — с лакунарной формами заболевания), инфекционным мононуклеозом, токсическую дифтерию зева — с перитонзиллитом и перитонзиллярным абсцессом.
Лечение. Терапевтические мероприятия при дифтерии в первую очередь должны предусматривать нейтрализацию и удаление из организма дифтерийного токсина, прекращение его продукции, а также коррекцию вызванных им нарушений различных органов и систем. Они должны начинаться немедленно и осуществляться по всем правилам неотложной помощи и интенсивной терапии. Неотложная медицинская помощь включает внутримышечное введение всем больным дифтерией 2 000 000 ЕД бензилпенициллина. В случаях задержки эвакуации бензилпенициллин вводят повторно через 4 ч. Всем больным дифтерией также вводят парентерально преднизолон (при локализованной форме болезни — 30 мг, при распространенной — 60 мг, при токсической — 90—240 мг). Больным токсическими формами дифтерии зева также применяют противодифтерийную сыворотку (40 000—100 000 ME). Во время эвакуации продолжают мероприятия неотложной помощи.
Лечение больных дифтерией проводят в специализированном стационаре.
Реконвалесценты после дифтерии выписываются из стационара после полного клинического выздоровления и прекращения выделения возбудителей заболевания (при наличии двух отрицательных посевов слизи из ротоглотки и носа, выполненных не ранее, чем через 14 дней после исчезновения клинических проявлений болезни с интервалом в 2—3 дня). Носителей токсигенных коринебактерий выписывают также после получения 2 отрицательных результатов бактериологических исследований, сделанных не ранее, чем через сутки после окончания лечения с перерывом в 2—3 дня.
Прогноз. При катаральной и локализованной формах дифтерии, как правило, наступает полное выздоровление.
При распространенной и токсической дифтерии зева, а также при дифтерии гортани в определенной части случаев наблюдается летальный исход. Особенно часто он регистрируется у людей, страдающих сопутствующими соматическими болезнями, а также хроническим алкоголизмом.
Профилактика и мероприятия в очаге. Основным способом профилактики дифтерии являются прививки дифтерийным анатоксином. Согласно действующему в нашей стране прививочному календарю, их выполняют в следующие сроки: в 3-месячном и в 1,5-годовалом возрастах (трехкратно с интервалом в 30—40 дней), а также в 6, 11 и 16 лет. Ревакцинацию осуществляют находящимся в неблагополучных по этой инфекции регионах, а также при появлении в организованных коллективах повторных случаев заболевания дифтерией. При эпидемическом неблагополучии также проводят бактериологическое обследование контактных лиц и подвергают санации носителей токсигенных коринебактерий.
«Заболевания, повреждения и опухоли челюстно-лицевой области»
под ред. А.К. Иорданишвили
источник
Дифтерия (Diphtheria) — острое инфекционное заболевание, вызываемое токсигенными штаммами дифтерийной палочки, передающееся преимущественно воздушно-капельным путем и характеризующееся развитием фибринозного воспаления в месте входных ворот, синдромом интоксикации и осложнениями со стороны сердечно-сосудистой, нервной и мочевыделительной систем.
Этиология. Возбудитель дифтерии относится к роду Corynebacterium. С. diphtheriae — Гр «+» палочки, тонкие, неподвижные, длиной от 1 до 8 мкм, шириной 0,3—0,8 мкм, слегка изогнутые; в мазках бактерии чаще расположены под углом друг к другу, напоминая латинские буквы V или W. На концах — булавовидные утолщения (corine — греч. слово булава); По Нейссеру окрашиваются в темно-синий, почти черный цвет. Антигенная структура включает: пептидополисахариды, полисахариды, белки и липиды. В поверхностных слоях клеточной стенки обнаружен корд-фактор.
Продуцируют экзотоксин. Также продуцируют нейраминидазу, гиалурони-дазу, некротизирующий диффузный фактор и др. Фермент цистиназа позволяет дифференцировать дифтерийные бактерии от других видов коринебактерий и дифтероидов.
Растут на кровяном агара, теллуритовом агаре. Элективные среды: среды Клауберга.
Дифтерийные палочки подразделяют на три биовара:gravis, mitis, intermedius. Коринебактерии имеют разнообразные серологические варианты и подварианты (фаговары).
Дифтерийные бактерии устойчивы во внешней среде: в дифтерийной пленке, капельках слюны, на игрушках, дверных ручках сохраняются до 15 дней, в воде и молоке выживают до 6—20 дней, на предметах остаются жизнеспособными без снижения патогенных свойств до б мес. При кипячении гибнут в течение 1 мин, в 10% растворе перекиси водорода — через 3 мин, чувствительны к действию дезинфицирующих средств (хлорамина, фенола, сулемы), многих антибиотиков (эритромицина, рифампицина, пенициллина и др.).
Эпидемиология. Истогник инфекции – больной, носитель токсигенных штаммов. Особую эпидемическую опасность представляют больные атипичными формами дифтерии.
Механизм передаги — капельный. Основной путь передаги — воздушно-капельный (заражение происходит при кашле, чихании, разговоре). Возможен контактно-бытовой путь передачи; в редких случаях — пищевой путь (через инфицированные продукты, особенно молоко, сметану, кремы).
Восприимгивость людей к дифтерии определяется уровнем антитоксического иммунитета. Содержание в крови 0,03—0,09 МЕ/мл специфических антител обеспечивает некоторую степень защиты, 0,1 МЕ/мл и выше является защитным уровнем. Индекс контагиозности — 10—20%.
Сезонность:в осенне-зимний период больше болеют.
Периодигность: до введения массовой активной иммунизации отмечались периодические подъемы заболеваемости (через 5—8 лет). В настоящее время периодические подъемы отсутствуют.
Иммунитет после перенесенной дифтерии нестойкий.
Летальность составляет 3,8% (среди детей раннего возраста — до 20%).
Патогенез. Входными воротами являются слизистые оболочки зева, носа, реже — гортани, трахеи, глаз, половых органов и поврежденные участки кожи. В месте внедрения происходит размножение, выделяется экзотоксин, развиваются воспалительные изменения. Под действием некротоксина (составной части экзотоксина) возникает некроз поверхностного эпителия, замедление кровотока, снижение чувствительности. Гиалуронидаза повышает проницаемость стенок кровеносных сосудов, что способствует выходу фибриногена в окружающие ткани. Под влиянием тромбокиназы, освобождающейся при некрозе эпителия, активизируется переход фибриногена в фибрин. Формируются фибринозные пленки, являющиеся характерным признаком дифтерии различной локализации.
Слизистая оболочка ротоглотки покрыта многослойным плоским эпителием, поэтому образующаяся здесь фибринозная пленка прочно спаяна с подлежащими тканями (дифтеритигеский характер воспаления). При попытке снять пленку возникает кровоточивость.
Там, где слизистая оболочка покрыта однослойным цилиндрическим эпителием (гортань, трахея), пленка легко снимается и отторгается в виде слепков (крупозный характер воспаления).
Дифтерийный экзотоксин быстро всасывается, попадает в лимфатические пути и кровь. Выраженная токсинемия приводит к развитию токсических форм заболевания и возникновению токсических осложнений у больных с дифтеритическим характером воспаления.
При крупозном воспалении (в гортани) токсические формы не развиваются вследствие незначительного количества всасываемого экзотоксина.
А-фракция экзотоксина способна вытеснять из клеточных структур цитохром В, блокируя в них процессы клеточного дыхания, и ингибировать синтез клеточного белка, вызывая гибель клеток. Происходит нарушение функций различных органов и систем (почек, надпочечников, сердечно-сосудистой, нервной системы и др.).
В результате действия нейрами-нидазы развиваются дифтерийные полинейропатии. В основе процесса демиелинизации — угнетение дифтерийным экзотоксином синтеза белка в олигодендроцитах.
Следовательно, ведущая роль в патогенезе дифтерии отводится экзотоксину, а клинические проявления обусловлены местным и общим его действием.
По типу: 1.Типичные. 2.Атипичные: катаральная, бактерионосительство.
1.Дифтерия частой локализации: зева (ротоглотки); гортани; носа.
2.Дифтерия редкой локализации: глаза; наружных половых органов; кожи; уха; внутренних органов.
источник