Скарлатина — это одно из проявлений общей стрептококковой инфекции, которая возникает при отсутствии антитоксического иммунитета. В случае наличия последнего развивается при внедрении стрептококка другие ее варианты: ангины, рожа, трахеиты и т.д. Инфекция отличается контагиозностью в детских коллективах, опасна последствиями и осложнениями инфекционного, токсического и аллергического генеза. Возбудитель — 3-гемолитический стрептококк (более 80 сероваров), который имеет географическую привязанность сероваров. Источник — больной скарлатиной, особенно стертой формой; больной стрептококковой ангиной, назофарингитом и другими формами стрептококковой инфекции. Заразен с момента заболевания без конкретизации прекращения. При пенициллинотерапии не заразен после 7—10 дня. Наличие гнойных осложнений сохраняет выделения возбудителя. Передача — воздушно-капельным путем, при контакте, через предметы, игрушки, инструменты. Индекс — 0,4. Восприимчивость: 90% успевают переболеть до 16 лет. Сезонность — осень-зима. Повторные заболевания стали регистрироваться чаще (после антибиотикотерапии). Внедрение в слизистую или кожу; распространение по лимфатическим и кровеносным сосудам самого возбудителя и всасываемого экзотоксина и эндотоксина; тропизм экзотоксина к вегетативно-эндокринному и нервно-сосудистому аппарату; развитие симпатикофазы — 4 дня; переход в парасимпатическую фазу; антитоксический иммунитет к концу 2-ой недели полный; на 2-3 неделе формирование инфекционной аллергии. Инкубация 2-7 дней, удлинение до 12 дней. Начальные признаки: острое начало; резкое повышение температуры; рвота; боли в горле и сыпь на коже. Варианты сыпи: мелкоточечная; миллиарная; мелкопятнистая-геморрагическая. Сердечно-сосудистая система: в начале — учащение пульса; повышение АД; звучность тонов; симптом Ашнера отрицательный; признаки симпатикус-фазы; дермографизм с длительным периодом. С 4-5 дня замедление пульса; аритмия дыхательного типа; снижение АД. На ЭКГ и при осмотре — синусовая брадикардия; расширение относительной сердечной тупости; систолический шум; акцент П тока на легочной артерии. Изменения сердца во втором периоде — «скарлатинозное» сердце, как результат вегетативнорегуляторного расстройства экстракардиарного типа. В крови: лейкоцитоз, нейтрофилез, нередко эозинофилия, ускоренная СОЭ. Типичные формы разделяются: по тяжести: легкая, среднетяжелая, тяжелая (токсическая, септическая, токсико-септическая). по течению: с аллергическими осложнениями; без аллергических осложнений; гнойно-септические; абортивные. Атипичные формы могут быть: стертая (скарлатина без сыпи); агравированная (гипертоксическая, геморрагическая); экстрабуккальная или экстрафарингеальная (послераневая, постожоговая, послеабортная, послеродовая). Основной антибиотик — пенициллин, эффективен и метициллин. Сохранение эффективности вследствие отсутствия у стрептококка пенициллиназной активности. Для эффективности лечения необходимость правильного введения, учитывая его быстрое выведение (3 часа). С целью профилактики суперинфекции стрептококками на 4 день вводят бициллин-3 или бициллин-5, однократно. Дифтерия — острая инфекционная болезнь с воздушно-капельным путем передачи. Возбудитель болезни — дифтерийная палочка, устойчивая во внешней среде. Чаще болеют дети от 1 до 14 лет. Клиника. Латентный период — от 2 до 10 дней. В зависимости от локализации процесса различают дифтерию зева, носа, гортани, глаз и др. Дифтерия зева. При локализованной форме образуются пленчатые налеты на миндалинах. Боль при глотании выражена умеренно, температура повышена незначительно, региональные лимфоузлы увеличены незначительно, общая интоксикация не выражена. При распространенной форме дифтерии зева налеты переходят на слизистую оболочку небных дужек и язычка. Интоксикация выражена, температура тела высокая. Токсическая форма дифтерии зева характеризуется резким увеличением миндалин, значительным отеком слизистой оболочки зева и образованием толстых грязно-белых налетов, переходящих на мягкое и даже твердое небо. При токсической дифтерии 1-й степени отек распространяется до середины шеи, при 2-й степени — до ключицы, при 3-й степени — ниже ключицы. Общее состояние больного резко нарушено. Отмечаются высокая температура тела, общая слабость, отсутствие аппетита, иногда рвота и боли в животе. Выраженные расстройства сердечно-сосудистой системы являются причиной летального исхода при данной форме дифтерии. Дифтерия гортани (дифтерийный круп) характеризуется крупозным воспалением слизистой оболочки гортани и трахеи. В первой катаральной (дисфонической) стадии, продолжающейся 1 — 2 дня, наблюдаются умеренное повышение температуры тела, нарастающая осиплость голоса, кашель, вначале «лающий», затем теряющий свою звучность. Во второй (стенотической) стадии нарастают симптомы стеноза верхних дыхательных путей: шумное дыхание, напряжение вспомогательной дыхательной мускулатуры и др. Третья (асфиксическая) стадия проявляется выраженным расстройством газообмена — цианозом, выпадением пульса, потливостью, беспокойством. Если своевременно не оказывают врачебную помощь, больной умирает от асфиксии. Осложнения. В раннем периоде болезни могут развиться симптомы нарастающей сосудистой и сердечной слабости. Миокардит выявляется чаще на 2-й неделе болезни. Миокардит — одна из основных причин смерти при дифтерии. Моно- и полирадикулоневриты проявляются вялыми периферическими парезами и параличами мягкого неба, мышц конечностей, шеи, туловища. Опасность для жизни представляют парезы и параличи гортанных, дыхательных межреберных мышц, диафрагмы и поражение проводящей системы сердца. Могут возникнуть осложнения, обусловленные вторичной бактериальной инфекцией (пневмония, отит). Основной метод специфической терапии — возможно наиболее раннее внутримышечное введение противодифтерийной сыворотки. При тяжелом стенозе (при переходе второй стадии стеноза в третью) прибегают к оперативному лечению — интубации или трахеотомии. Прогноз при современном лечении благоприятный, однако при токсических формах и при стенозе гортани, особенно при позднем начале лечения, возможен летальный исход. Профилактика. Активная иммунизация — основа успешной! борьбы с дифтерией. Иммунизация проводится всем детям (с учетом противопоказаний) адсорбированной коклюшно-дифтерийно-столбнячной вакциной (АКДС) и адсорбированным дифтерийно-столбнячным анатоксином (АДС). По эпидемическим показаниям ревакцинация проводится не только детям, но и взрослым.
источник
Иногда за дифтерию принимается скарлатинозная некротическая ангина. Ошибки чаще делаются в тех случаях, когда скарлатина протекает без сыпи или со скудной, быстро пропадающей сыпью, а обширный фибринозный выпот скрывает под собой некротизированную поверхность миндалины.
В дифференциальной диагностике наряду с вышеуказанными симптомами надо учитывать остальные признаки скарлатины: сыпь или ее остатки в виде насыщенности кожных складок, точечные геморрагии, сухость кожи, яркость гиперемии зева и резкие ее границы по краю неба, сухость и более яркую окраску слизистой рта и губ, характерные изменения языка и т. д.
В силу сходства отдельных симптомов нередко смешивают ангину Симановского — Венсана с дифтерией. При обоих заболеваниях температура повышена незначительно и быстро нормализуется, общее состояние, как и при локализованной дифтерии зева, страдает мало; изменения в зеве напоминают дифтерию нерезкой гиперемией, некротические же массы принимаются за налет.
Однако другие симптомы ангины Симановского — односторонний характер поражения, глубокое, кратерообразное изъязвление миндалины с грязно-зеленоватого цвета некротическими массами, гнилостный запах изо рта, резкое одностороннее увеличение тонзиллярного лимфоузла при наибольшей его болезненности — позволяют поставить правильный диагноз.
Диагноз ангины Симановского подтверждается обнаружением большого количества фузоспириллезной флоры при микроскопии мазка с миндалины.
Повод к ошибочному диагнозу нередко дают вторичные ангины, осложняющие течение инфекционного мононуклеоза (болезни Филатова).
«Дифтерия у детей», М.Е.Сухарева, К.В.Блюменталь
Дифтерию глаза в основном приходится дифференцировать с пленчатым конъюнктивитом аденовирусной этиологии. Пленчатый конъюнктивит развивается, как правило, у детей первых двух лет жизни на фоне других проявлений заболевания, вызываемых аденовирусами, или вслед за ними. Болезнь обычно начинается с высокой температуры, которая держится иногда довольно длительно, и катаральных явлений, нередко наблюдается и пневмония. Через несколько дней, реже…
Клиническая диагностика пленчатого конъюнктивита аденовирусного происхождения не представляет больших трудностей: высокая температура в начале болезни, катаральные явления, длительное развитие конъюнктивита, меньший, чем при дифтерии, отек век, большее количество гнойного отделяемого, упорство и монотонность течения, односторонность пленчатого процесса при наличии катарального или фолликулярного конъюнктивита другого глаза, отсутствие других локализаций дифтерии позволяют исключить дифтерийную этиологию заболевания. В…
При хорошем качестве бактериологической диагностики (правильный забор материала, повторность посевов, хорошее качество среды и т. д.) процент обнаружения дифтерийных палочек при клинически установленной дифтерии достигает по методу Леффлера 80 — 85%. При общепринятой до последнего времени методике бактериологического исследования (метод Леффлера) у 1/4 больных рост дифтерийных палочек обнаруживается только через двое суток. Особенно часто поздний…
Новый метод исследования — прямой посев материала на чашку Петри с использованием элективных для дифтерийного микроба теллуритовых сред — имеет очень большие преимущества по сравнению с методом Леффлера. Наблюдения, проведенные нами на протяжении 1959 — 1960 гг. совместно с сотрудниками кафедры микробиологии ЦПУ (Н. А. Пастернак) и института им. Мечникова (Н. Н. Костюкова и В….
Многочисленные клинические наблюдения показывают, что носительство дифтерийных палочек иногда сопутствует ангине или поражению верхних дыхательных путей другой этиологии. В тех случаях, когда клиническая картина заболевания совершенно отлична от дифтерии, диагноз сопутствующего носительства не труден. Однако во многих случаях, учитывая возможность атипичного течения дифтерии, дифференциальный диагноз между дифтерией и ангиной другого происхождения с сопутствующим носительством BL…
источник
Обычно она начинается некоторыми из следующих симптомов: воспаление горла, рвота, высокая температура, головная боль.
Сыпь обычно появляется через 1-2 дня, сначала на теплых, влажный участках кожи: в паху, в подмышечных впадинах, на спине, если ребенок лежал в таком положении. С некоторого расстояния сыпь выглядит, как однородное покраснение, но если приглядеться, то можно увидеть, что она состоит из красных пятен на воспаленной коже. Сыпь может распространиться по всему телу, по лицу, но участок кожи вокруг рта остается бледным. Горло очень красное, а через некоторое время краснеет язык, начиная с краев. Безусловно необходимо срочно вызвать врача, если у ребенка краснота в горле и высокая температура.
В наши дни скарлатина уже не принимает таких тяжелых форм, как раньше. Она вызывается не особыми бактериями, как корь, а теми же стрептококками, которые у других людей могут вызвать ангину, опухание желез, ушные абсцессы. Скарлатина — одна из возможных форм заболеваний, вызываемых обыкновенными стрептококками. Обычно ею болеют дети от 2 до 8 лет. В старые времена, когда еще не было известно, что скарлатина — это заболевание, вызываемое стрептококками, ее страшились, так как она вспыхивала в разных, удаленных друг от друга местах и через большие промежутки времени. Думая, что инфекция передается только от больного скарлатиной, люди могли валить вину на игрушку, которой год назад играл ребенок, больной скарлатиной. В наши дни известно, что ребенок, заболевший скарлатиной, возможно, получил инфекцию от человека, больного ангиной, или от человека-носителя стрептококков.
Скарлатину следует начать лечить незамедлительно и осторожно. Современные средства значительно сокращают длительность болезни и снижают вероятность осложнений. После скарлатины могут быть осложнения: заболевания ушей, шейных желез и почечных лоханок. Подозревают, что охлаждение способствует осложнениям, которые могут возникнуть в любое время, но чаще между 10-м и 15-м днем после установления нормальной температуры, когда ребенок выглядит вполне здоровым. Ребенок должен находиться под тщательным наблюдением врача до тех пор, пока он окончательно не выздоровеет. Обязательно сообщайте врачу обо всех новых симптомах, таких, как боль в ушах, опухоль на шее, красная моча или задержка мочи, боли и опухание суставов, возвращение высокой температуры.
Скарлатина может быстро распространяться в детском коллективе, но в обычной дневной школе эта опасность не очень велика. Поэтому вам не следует очень беспокоиться при известии, что в школе есть случай заболевания скарлатиной. Маловероятно, что ребенок заразится ею. Но, если это все-таки произойдет, скарлатина проявится через неделю после заражения. Правила карантина во время скарлатины в различных местностях разные.
Это очень опасное заболевание, которое можно предупредить. Если ребенок получил три инъекции против дифтерии в первый год жизни, дополнительные прививки в один год и затем каждые 3 года, он практически гарантирован от этой болезни. Дифтерия начинается с общего недомогания, красноты в горле и высокой температуры. На миндалинах образуются грязно-белые пятна, которые могут распространяться по всему горлу. Иногда дифтерия начинается с гортани. Появляются хрипота и лающий кашель, дыхание становится затрудненным. В любом случае, когда у ребенка болит горло, повышается температура или когда у него симптомы крупа, следует немедленно вызвать врача. При подозрении на дифтерию ребенку немедленно вводят сыворотку и другие лекарства. Болезнь проявляется в течение недели после заражения.
Эпидемии детского паралича бывают главным образом летом и ранней осенью. Если ребенок заболевает в это время, родители прежде всего думают о детском параличе. Он начинается, как и большинство инфекционных заболеваний с общего недомогания, высокой температуры и головной боли. Может быть рвота, запор или небольшой понос. Но, даже, если у вашего ребенка есть все эти симптомы и вдобавок болят ноги, было бы ошибкой делать поспешные выводы. Скорее всего у него просто грипп или ангина. Конечно, врача следует позвать в любом случае.
Если в окрестности имеются случаи детского паралича, родители в беспокойстве спрашивают, насколько тщательно следует оберегать детей. Ваш лечащий врач, который знает местные условия, даст вам самый лучший совет. Не следует поддаваться панике и лишать своего ребенка общества других детей. Если в округе есть случаи заболевания детским параличом, разумно не пускать ребенка в места большого скопления народа, особенно в закрытые места типа кинотеатров и магазинов. Не пускайте ребенка в бассейн, так как им пользуется большое количество людей. Но излишне запрещать ребенку видеться с товарищами. Если бы вы захотели быть настолько осторожной с ним до конца жизни, пришлось бы всю жизнь держать его взаперти. Врачи подозревают, что охлаждение и утомление делают человека более подверженным этой болезни. Летом дети много купаются; оставаясь в воде слишком долго, они переохлаждаются. Не следует разрешать ребенку находиться в воде до посинения от холода и до того, что он начнет стучать зубами.
Вакцина Солка, приготовленная из вирусов полиомиелита, помогает организму выработать собственные защитные свойства, предупреждающие паралитическую стадию заболевания. Но для этого нужно несколько недель. Вакцина не поможет, если ребенок уже был в контакте с больным. Частичную защиту обеспечивает гамма-глобулин. Но он действует только в течение нескольких недель, потому что организм ребенка не создает ее сам (гамма-глобулин получают из крови взрослых людей, обладающих в некоторой степени защитными свойствами против этого заболевания).
Пока нам не известны способы приостановления заболевания. Но, с другой стороны, у большинства детей, заболевших полиомиелитом, никакого паралича не наблюдается. Если же он бывает, то лишь временно и проходит бесследно. Но в тех редких случаях, когда паралич не исчезает, состояние ребенка значительно улучшается при соответствующем лечении.
Если наблюдается даже незначительный паралич после окончания тяжелой стадии заболевания, очень важно, чтобы ребенок находился под регулярным наблюдением компетентного врача. Меры, которые врач применяет для возможно более полного излечения больной конечности, определяются многими факторами. Врач решает, как помочь больному на каждом этапе болезни; общих правил на этот счет не существует. Хирурги умеют производить множество хитроумных операций, которые делают пострадавшую конечность более полезной и предотвращают ее деформацию.
652. Изоляция заразных больных.
Постарайтесь изолировать ребенка с заразным заболеванием от остальных членов семьи (взрослых и детей), которые еще не болели этой болезнью. Пусть за ребенком ухаживает только один человек. Если другие дети соприкасались с больным до того, как вы узнали, чем он болен, они, вероятно, уже заразились, но даже в этом случае лучше их изолировать, чтобы не подвергать излишнему риску. Кроме того, общаясь с больным, они будут разносить бактерии вне дома. Конечно, при таких заболеваниях, как корь, коклюш и ветряная оспа, опасность перенесения инфекции здоровым человеком незначительна, хотя и возможна. В случае скарлатины особенно важно, чтобы доступ в комнату больного ребенка имел только один человек, потому что стрептококки, вызывающие скарлатину, могут в течение долгого времени жить в зеве человека. Чем меньше людей воспримут стрептококки от больного ребенка, тем меньше возможность распространения скарлатины в округе. Другая причина изоляции ребенка, больного скарлатиной, та, что он может получить новые бактерии, которые приведут к осложнениям после скарлатины.
Как добиться надежного карантина? Поместите больного ребенка в отдельную комнату, куда будет заходить только тот член семьи, который ухаживает за ребенком. Этот человек, входя, должен надевать халат, который всегда висит около двери для этой цели, и, выходя, снимать его. Таким образом, он не будет переносить бактерии на одежде. Выходя из комнаты больного, необходимо сразу же вымыть руки. Посуду больного выносят из его комнаты в тазу, и немедленно кипятят.
Обычно взрослым не запрещается выходить из дому и работать, если в семье есть заразный больной. Исключение составляют учителя, воспитатели и люди, имеющие отношение к продуктам питания. Однако, что касается посещения семей, в которых есть дети, подверженные инфекционным заболеваниям, исходите из соображений здравого смысла. Если вы держитесь на расстоянии от детей, то практически возможность передачи инфекции равна нулю. Но вы вряд ли будете желанным гостем, особенно, если речь идет о таких болезнях, как свинка, для мужчины, коклюш — для новорожденного или скарлатина. Вас обвинят, даже, если кто-нибудь из семьи заболеет через год. Но, с другой стороны, не бойтесь посещать своих знакомых, если ваш ребенок болен менее опасной инфекционной болезнью, — корью, ветряной оспой и краснухой, если вы сами уже перенесли ее, а знакомые, не боясь, приглашают вас провести с ними вечер, особенно, если их детей при этом не будет.
Если один из детей в семье болен менее опасной болезнью, другим детям почти всегда разрешают посещать школу. При скарлатине, дифтерии, менингите, полиомиелите и других серьезных заболеваниях правила относительно братьев и сестер могут быть более строгими. Правила относительно других детей в семье, которые еще не болели той или иной инфекционной болезнью, разные в различных местностях и в разных школах. Когда вам приходится выходить на улицу с больным ребенком, ради других детей и ради спокойствия своей совести не подпускайте к нему других маленьких детей.
653. Туберкулез протекает по-разному у новорожденных, у детей и взрослых.
Многие люди представляют себе туберкулез в том виде, как он протекает у взрослых. В легких развивается «пятно» или дефект, которые дают такие симптомы, как утомляемость, потеря аппетита, похудение, повышенная температура, кашель с мокротой.
У детей туберкулез обычно принимает другие формы. В первые 2 года жизни сопротивляемость этому заболеванию еще не так велика, как в более старшем возрасте, и инфекция легко может распространиться по всему организму. Вот почему нельзя подвергать ребенка ни малейшему риску заражения туберкулезом. Не подпускайте ребенка к человеку, болевшему туберкулезом. Проверьте, подтверждает ли врачебное и рентгенологическое исследование, что этот человек окончательно выздоровел. Вот почему, если у кого-либо из членов семьи хронический кашель, его необходимо обследовать в противотуберкулезном диспансере или у терапевтов.
У детей старшего возраста туберкулез встречается довольно часто, но обычно протекает в легкой форме. Это не значит, что можно легко отнестись к такому заболеванию или подвергать ребенка риску, позволяя общаться с больными туберкулезом людьми. Проверка показала, что в некоторых городах почти 50% всех детей перенесли туберкулез в легкой форме до 10 лет. У большинства детей болезнь прошла даже незамеченной. Рентгенологическое исследование выявляло маленький «шрам» в легких или в лимфатических узлах у основания легких, где инфекция «зажила». Но иногда туберкулез протекает у детей в достаточно сильной форме и вызывает повышение температуры, плохой аппетит, бледность, раздражительность, утомляемость, кашель с мокротой (мокроты очень мало, а та, что есть, в основном проглатывается). Туберкулез может поражать кости или шейные лимфатические узлы, но чаще он поражает легкие и лимфатические узлы у основания легких. В большинстве случаев активного туберкулеза выздоровление происходит в течение года или 2 лет, если за ребенком обеспечен хороший уход. Правильное лечение и специальные лекарства помогают излечению и предотвращают опасное распространение инфекции.
Подростки более подвержены заболеванию тяжелой формой туберкулеза — той формой, какая бывает у взрослых. Об этом следует помнить, если подросток или юноша теряет в весе, плохо ест, выглядит усталым и измученным независимо от того, кашляет он или нет.
Через несколько недель после того, как туберкулезные бактерии попадают в организм, он становится к ним чувствителен. Если после этого врач сделает инъекцию туберкулина (вещества, приготовленного из мертвых бактерий туберкулеза), то на этом месте кожа покраснеет. Это называется положительной реакцией (существует и другой способ, при котором на руку накладывают нечто вроде повязки, в этом случае инъекция не нужна). Краснота показывает, что в организме уже были туберкулезные бактерии, и он реагирует на них. Если же красного пятна не появляется, значит в организме никогда не было туберкулезных бактерий. Если в организме человека была туберкулезная инфекция, он до конца жизни будет положительно реагировать на туберкулин, хотя болезнь давно прошла.
Туберкулиновую пробу обычно ставят, когда ребенок впервые приходит к врачу, если ребенок плохо растет или у него хронический кашель, или если у кого-либо из членов семьи обнаружили туберкулез.
Если когда-нибудь у вашего ребенка будет положительная реакция (что вполне возможно и бывает со многими детьми), не расстраивайтесь. Нет причин волноваться, потому что в преобладающем большинстве случаев обнаруженная в детстве с помощью туберкулина болезнь уже прошла сама собой, либо постепенно пройдет при должном уходе. Но все-таки следует принимать все меры предосторожности.
Прежде всего ребенка следует показать врачу. Очень важно рентгенологическое исследование легких, которое поможет обнаружить активный процесс или зажившие рубцы. Врач может счесть необходимыми и другие мероприятия: рентгенологическое исследование других органов, промывание желудка, чтобы проверить нет ли туберкулезных бактерий в проглоченной мокроте, регулярное измерение температуры в течение некоторого времени. Если врач уверен, что инфекция совершенно исчезла, он, видимо, разрешит ребенку вести нормальный образ жизни, но посоветует регулярно делать просвечивание легких. Он также посоветует тщательно оберегать ребенка в течение нескольких лет от кори и коклюша, так как эти болезни иногда способствуют обострению недавно излеченного туберкулеза.
Если есть подозрение на активный туберкулезный процесс или если положительная реакция обнаружена у ребенка моложе 2 лет, врач может начать лечение специальными средствами и продолжать его в течение года.
Кроме того, врач проверяет всех членов семьи (и всех взрослых, с которыми ребенок регулярно общается), чтобы выяснить. если удастся, источник туберкулезной инфекции, а также не заболел ли еще кто-либо в семье из детей. Всем другим детям в семье также необходимо подвергнуться проверке туберкулином. При положительной реакции ребенку следует пройти осмотр врача и рентгенологическое исследование легких. Все это необходимо проделать, даже если все члены семьи прекрасно себя чувствуют и считают, что такая суматоха никому не нужна. Во многих случаях проверка показывает, что все члены семьи здоровы, и, следовательно, ребенок заразился от кого-либо вне дома. Однако иногда обнаруживают активный туберкулезный процесс у того члена семьи, кого меньше всего можно было подозревать. Этому человеку повезло, что его болезнь открыли в ранней стадии; повезло также и всей семье, что вовремя ликвидируется опасность. Человек с активной формой туберкулеза не должен оставаться в доме, где есть дети. Ему следует немедленно ехать в санаторий, где у него максимум шансов на выздоровление и минимум шансов заразить других.
655. Ревматизм протекает по-разному.
Это болезнь суставов, сердца и других органов тела. Подверженность этому заболеванию часто передается по наследству. Врачи считают, что ревматизм возникает как реакция на стрептококковую инфекцию в горле. Если не проводится немедленное и правильное лечение, приступ ревматизма может длиться неделями или даже месяцами. Более того, эта болезнь имеет тенденцию возвращаться вновь и вновь всякий раз, когда у ребенка начинается новая стрептококковая ангина.
Иногда заболевание протекает в тяжелой форме с высокой температурой, а в других случаях едва тлеет и температура повышена только слегка. В одних случаях суставы опухают, краснеют и становятся исключительно болезненными, в других — суставные явления могут быть незначительными — просто небольшая боль то в одном, то в другом суставе.
Когда сердце поражено ревматическим процессом, ребенок выглядит явно измученным, бледным и у него появляется одышка. Ревматические изменения в сердце в некоторых случаях проявляются позднее, чем другие симптомы ревматизма, которые могут быть так слабо выражены, что начало заболевания проходит незамеченным своевременно.
Другими словами, ревматизм у детей протекает по-разному. Вы, безусловно, всегда вызовете врача, если у ребенка будут симптомы ревматизма в тяжелой форме. Но одинаково важно показать ребенка врачу, если у него неясные симптомы — бледность, усталость, слегка повышенная температура, небольшие боли в суставах.
В наше время существует несколько лекарств, эффективно излечивающих стрептококковые инфекции в горле, которые лежат в основе заболевания ревматизмом, и ускоряющие выздоровление от этой болезни. В результате лечения уменьшается вероятность деформации сердечных клапанов после первого приступа. Очень важно и вполне возможно уберечь ребенка от последующих приступов, и, следовательно, дальнейших изменений в сердце. Совершенно необходимо регулярно принимать лекарства, внутрь или в виде уколов, в течение долгого времени, чтобы предотвратить новую стрептококковую инфекцию.
656. Ноющая боль в суставах.
В прежние времена взрослые не придавали значения жалобам детей на ноющую боль в руках или ногах, считая это естественным. Но сейчас установлено, что ревматические боли могут быть легкими. Поэтому, если дети жалуются на боли в конечностях, врачи прежде всего предполагают ревматизм. Но ревматизм — это не единственная причина болей в конечностях, как думают некоторые родители.
Ноги могут болеть при плоскостопии и слабом связочном аппарате, особенно к концу дня, когда ребенок устал. Бывает, что ребенок от 2 до 5 лет вдруг просыпается с криком, жалуясь на боль в колене или запястье. Это может случиться только один раз вечером, но может повторяться каждую ночь в течение нескольких недель. При исследовании обычно оказывается, что это не ревматические боли, а спазмы мускулов, как думают многие врачи.
Итак, вам должно быть ясно, что боль в руках и ногах имеет разные причины, поэтому для установления диагноза необходимо обращаться к врачу.
Эти слова пугают родителей. Очень важно понять, что огромное большинство различных шумов ничего не означает. Существует три типа основных видов шумов: приобретенные, врожденные и функциональные (или безвредные).
Большинство шумов первого вида возникает в детстве в результате перенесенного ревматизма, во время которого поражаются сердечные клапаны. Впоследствии на них остаются рубцы, в результате которых происходит деформация клапанов, ведущая к неправильному движению крови. Если врач услышит в сердце ребенка шум, которого раньше не было, это может означать, что имеет место активный ревматический процесс. В этом случае налицо и другие симптомы заболевания: повышенная температура, частый пульс, ускоренная РОЭ (реакция оседания эритроцитов).
Врач прописывает такому ребенку лекарства и строгий постельный режим до тех пор, пока не исчезнут последние признаки ревматического воспаления, даже если на это уйдет много месяцев. Но, если нет признаков активного процесса, шумы могут быть вызваны старыми зажившими рубцами, оставшимися от прежнего приступа (порок сердца).
В прежние годы ребенок с сердечными шумами в результате старых изменений клапанов считался полуинвалидом. Ему запрещали участвовать в играх, заниматься спортом, даже если у него не было никаких признаков активного ревматического процесса. Сейчас врачи склонны разрешать детям, у которых совершенно прекратился активный процесс, постепенно возвращаться к возможно более нормальному образу жизни (включая спорт и подвижные игры, которые не очень утомляют), если изменения клапанов не мешают работе сердца. Такой подход диктуется двумя соображениями. Мускулы сердца, если они не воспалены, укрепляются от повседневной нагрузки. Но еще более важное соображение — состояние духа ребенка. Участвуя в повседневной деятельности наравне со всеми, он не будет чувствовать жалости к самому себе, считать себя «конченным» человеком, не таким, как все. Однако, такому ребенку необходимо регулярно принимать лекарства для предотвращения стрептококковой инфекции.
Шумы, вызываемые врожденным сердечным заболеванием, обычно обнаруживаются сразу же после рождения или через несколько месяцев (изредка — только через несколько лет). Эти шумы, конечно, означают не воспалительный процесс, а прежде всего неправильное строение сердца. Сам по себе шум не имеет большого значения; важно, насколько неправильное строение сердца мешает его работе. Если оно является серьезной помехой, у ребенка могут быть приступы посинения или затрудненного дыхания, или он может слишком медленно расти.
Ребенок с врожденным сердечными шумами должен постоянно находиться под наблюдением специалистов. Некоторые серьезные врожденные сердечные пороки излечиваются операцией.
Если ребенок с врожденными сердечными шумами может выполнять физическую нагрузку, не слишком задыхаясь или синея, и развивается нормально, то для его духовного развития очень важно, чтобы его не считали инвалидом, и не относились к нему как-то по-особенному, а позволили ему вести нормальный образ жизни. Его, безусловно, следует оберегать от заболеваний и тщательно ухаживать за ним во время болезни, но это необходимо и здоровым детям.
Термин «функциональные» или «безвредные», шумы — это неточное выражение, означающее, что шумы в сердце вызваны не ревматизмом и не врожденными пороками. Это шумы очень типичны для ранних лет жизни. Они постепенно исчезают к отроческому возрасту. Врач сообщит вам о «безвредных» сердечных шумах, чтобы потом, когда их услышит новый врач, вы могли бы ему сказать, что они были ы сердце ребенка и раньше.
Это нервное заболевание, при котором имеется нарушение движений в виде подергиваний. Оно может продолжаться многие месяцы. Подергивание может быть явным или едва заметным. Сокращение мускулов лица вызывает гримасы. Может подергиваться плечо то в одном, то в другом направлении. Сокращение мускулов туловища заставляет ребенка делать некоординированные движения. Руки и пальцы напрягаются и скрючиваются. Ребенок может начать плохо писать и ронять предметы. Движения его непроизвольны, то сокращается один мускул, то другой. Но ни одно движение не напоминает другое. Дети, страдающие припадками этого заболевания, одновременно страдают и явными признаками ревматизма с поражением сердца и суставов. Это навело многих врачей на мысль, что хорея — одна из форм ревматизма. Но у некоторых детей бывает один или два приступа этой болезни при отсутствии каких-либо признаков ревматизма. Вот почему считают, что хорея имеет две разные формы: ревматическую и неревматическую.
Чаще всего это заболевание встречается у детей в возрасте от 7 лет до отрочества. Для этого возраста характерны различные проявления нервности, такие, как тик и непоседливость, которые часто принимают за хорею. Тик — это одинаковые движения, такие, как мигание, откашливание, пожимание плечами (см. раздел 523), в то время, как ребенок, больной хореей, делает беспорядочные и всегда разные движения. Под непоседливостью я подразумеваю такую подвижность, когда ребенок постоянно ерзает на стуле, шаркает ногами, все время что-то крутит в руках и т. п.
Во время приступа хореи ребенок проявляет признаки психической неустойчивости. У него легко возникают приступы то плача, то смеха, он раздражается по малейшему поводу. Вы должны понять ребенка и примириться с его поведением, потому что он не в состоянии его контролировать. Ребенок, страдающий хореей, должен находиться под наблюдением врача. Заболевание это, безусловно, со временем пройдет, даже если у ребенка было несколько приступов, его необходимо регулярно показывать врачу.
источник
В связи с антидифтерийными прививками и ликвидацией дифтерии как распространенного заболевания стали встречаться легкие и атипичные ее формы, особенно при повторных заболеваниях. В связи с этим в оториноларингологической практике несколько осложнилась задача дифференцирования дифтерии от других заболеваний с проявлениями в области зева.
Начальные симптомы локализованной формы дифтерии могут быть сходны с катаральной или лакунарной ангиной, а чаще с атипичной ангиной, возникающей как обострение хронического тонзиллита. Для дифтерии более характерна меньшая болезненность при глотании, чем это бывает при ангинах; на гиперемированных миндалинах дифтерические беловатые налеты могут быть вначале сетчатыми и только со 2—3 суток превращаются в сплошные с гладкой или неровной поверхностью. Цвет сплошных налетов варьирует от белого до желтовато-серого. Плотное прилегание и невозможность их снятия без нарушения целости ткани миндалины, ранее считавшиеся обязательными признаками дифтерии, в настоящее время (видимо, под влиянием прививок, антибиотиков и сульфаниламидов) уже не могут считаться столь обязательным признаком.
Среди других симптомов, характерных для локализованной дифтерии, выступает увеличение регионарных лимфатических узлов и общая интоксикация с тахикардией, обычно при дифтерии обгоняющей температурную реакцию, которая может быть субфебрильной и изредка даже нормальной.
Распространенная форма дифтерии зева может развиться из локализованной при отсутствии специфического лечения, но может возникать и сразу как проявление ослабленного иммунитета. Налеты при ней отличаются массивностью, тесной спаянностью с подлежащими тканями и охватом, кроме миндалин, дужек и мягкого нёба. Это облегчает распознавание заболевания.
Токсическая форма отличается бурным началом с высокой температурой (до 40°), хотя в отдельных тяжелых случаях высокой температуры может и не быть. Характерна общая разбитость, нередко рвота и боли в животе. Вялость и адинамия встречаются гораздо чаще, чем признаки возбуждения. Боль в горле менее сильная, чем при ангинах и перитонзиллитах. Картина зева отличается преобладанием гиперемии и отека слизистой, налеты серые, массивные со сладковато-гнилостным запахом. Дыхание нередко затруднено и без поражения гортани, вследствие распространения отека на верхний и нижний отделы глотки. Голос при поражении носоглотки становится гнусавым. Быстро нарастает отек сначала регионарных лимфатических узлов, а затем клетчатки в подчелюстной и шейной областях с распространением и на грудь.
На практике между обычной распространенной и токсической формами наблюдаются промежуточные, именуемые субтоксическими. Геморрагическая форма часто сочетается с гангренозной. Последние в настоящее время крайне редки.
При скарлатине воспаление в зеве наблюдается при всех ее формах, за исключением ожогов и ранений. Зев приобретает красный цвет и отличается резкой отграниченностью окраски твердого нёба от мягкого. В первые дни нередко наблюдаются точечные кровоизлияния в слизистой оболочке. Миндалины набухают и часто покрываются беловато-серыми налетами, подобно наблюдаемым при лакунарной ангине. Встречаются сходные с дифтерией некротические поражения миндалин с обширными налетами, переходящими на дужки. Эти налеты в дальнейшем иногда углубляются в ткань миндалины, что является следствием некротического процесса. Окружающая слизистая всегда гиперемирована. Такое поражение часто охватывает и носоглотку (некротический скарлатинозный назофарингит). В этих случаях носовое дыхание затрудняется, вокруг ноздрей появляются трещины и экскориации как следствие гнойного и даже геморрагического ринита. Регионарные лимфатические узлы увеличены, плотны и болезненны. Язык вначале обложен, а с 4—5-го и до 10—го дня становится ярко-малиновым. Длительность такого процесса превышает время развития обычной ангины и достигает 2—3 недель, в течение которых температура бывает повышенной. При пенициллинотерапии подобные формы крайне редки. В случае возникновения их необходимо иметь в виду возможность сочетания скарлатины с дифтерией.
Для кори катаральное состояние верхних дыхательных путей, в частности зева, является обычным. Поэтому ранние стадии кори могут быть ошибочно приняты за катаральную ангину. Отличием от нее могут служить проявления энантемы на мягком и иногда твердом нёбе в виде красных пятен неправильной формы, величиной от макового до чечевичного зерна, еще за 1—2 дня до кожной сыпи. Через 1—2 суток эти пятна сливаются в общую гиперемию нёба. Почти одновременно с этими пятнами, а иногда и раньше их появляются пятна Филатова, представляющие собой белесоватые папулы величиной с маковое зерно на слизистой щек, обычно против коренных зубов. В отличие от молочницы, они не снимаются тампоном и не сливаются вместе. Следует иметь в виду, что под влиянием пенициллина они могут и не проявляться. Налеты на миндалинах для кори не характерны и не заставляют думать о другом заболевании.
источник
Дифтерия — острое инфекционное заболевание, характеризуется токсическим поражением преимущественно сердечно-сосудистой и нервной систем и местным воспалительным процессом с образованием фибринозных пленок в зеве. Относится к воздушно-капельным антропонозам.
На участках, покрытых многослойным эпителием (зев, глотка), возникает дифтеритическое воспаление, при котором фибринозная пленка плотно связана с подлежащей тканью. На слизистых оболочках, покрытых однослойным цилиндрическим эпителием (гортань, трахея, бронхи), развивается крупозное воспаление, при котором пленка легко отделяется от подлежащей ткани.
Местное поражение при дифтерии — характеризуется развитием первичного инфекционного комплекса, который состоит из:
- первичного аффекта (фибринозное воспаление слизистой оболочки в области входных ворот),
- лимфангита,
3. регионарного лимфаденита.
Формы дифтерии по локализации:
2. дифтерия дыхательных путей,
3. дифтерия носа, реже-глаза, кожи, ран.
При дифтерийной интоксикации поражаются:
2. Сердечно-сосудистая система
Поражение нервной системы при дифтерии — характерно поражение симпатических узлов и периферических нервов. Поражение языкоглоточного нерва приводит к параличу мягкого неба и нарушению глотания, гнусавости голоса.
Паренхиматозный миокардит — поражение миокарда при дифтерии, т.к. от дифтерийного экзотоксина страдают в первую очередь кардиомиоциты.
Поражение надпочечников при дифтерии может привести к коллапсу.
Истинный круп — удушье вследствие фибринозного воспаления гортани, вызванного палочкой Лефлера.
Ранний паралич сердца при дифтерии — обусловлен токсическим паренхиматозным миокардитом.
Поздний паралич сердца — связан с паренхиматозным невритом.
Смерть при дифтерии бывает обусловлена острой недостаточностью гипофизарно-надпочечииковой системы, токсическим миокардитом или истинным крупом.
Скарлатина — острое стрептококковое заболевание; характеризуется лихорадкой, общей интоксикацией, ангиной, мелкоточечной экзантемой, тахикардией. Относится к воздушно-капельным антропонозам. Часто начинается с катарального стоматита: слизистая полости рта сухая, гиперемированная, десквамация эпителия, т.н. «малиновый язык», сухость и трещины губ.
Первичный инфекционный комплекс при скарлатине:
1. катаральная или некротическая ангина (аффект),
2. лимфаденит шейных лимфоузлов.
Формы скарлатины — по тяжести течения различают:
3. тяжелую, которая может быть септической или токсикосептической.
Различают два периода скарлатины — первый с явлениями интоксикации — дистрофии паренхиматозных органов и гиперплазии иммунных органов, в частности, с выраженной гиперплазией селезёнки, а местно — с некротической ангиной и экзантемой. Второй период наступает на 3-4 неделе.
Осложнения первого периода скарлатины — носят гнойно-некротический характер:
7. флегмона челюстно-лицевой области и шеи (твердая и мягкая флегмоны).
Твердая флегмона – сильный отек, некрозы мягких тканей, клетчатки, тенденция к хроническому течению.
Мягкая флегмона – острое течение, сначала серозный экссудат, затем гнойный, некрозы, абсцедирование.
Особенности топографии мягких тканей лица и щек способствуют быстрому распространению на средостение, подключичную и подмышечную ямки, в полость черепа (абсцессы, менингит). Возможно аррозивное кровотечение из крупных сосудов. Некротический отит. При иммунодефиците возможно гнилостное воспаление (симбиоз анаэробов, стафилококков, стрептококков, кишечной палочки) и сепсис.
Осложнения второго периода скарлатины — носят аллергический характер:
Экзантема при скарлатине — имеет вид петехий на красной коже; характерна бледность носогубного треугольника.
Корь. Возбудитель РНК- содержащий миксовирус внедряется через коньюнктивы, дыхательный тракт, проникает в лимфоузлы шеи, вызывает вирусемию.
На слизистых оболочках полости рта развивается энантома, на коже – экзантема – крупнопятнистая папулезная сыпь.
У детей в продромальном периоде на слизистой мягкого и твердого неба появляются «красные пятна» диаметром 1,5-2,0 мм. На слизистой щек в области моляров — так называемые пятна Коплика- Филатова – белесоватые узелки диаметром до 2,0 мм, окруженные ободком гиперемии. Они образуются вследствие коагуляции поверхностного слоя плоского эпителия с небольшой воспалительной инфильтрацией. При иммунодефиците корь может осложниться номой (некроз слизистой полости рта и мягких тканей щек), некротическим бронхитом, хроническим бронхиолитом, метаплазией эпителия бронхов из железистого в многослойный плоский, пневмонией с гиганто-клеточными реакциями.
ИЗУЧИТЬ МАКРОПРЕПАРАТЫ:
На разрезе легкого видны белесоватые очаги некроза вокруг бронхов.
Муляж 3. Коревая сыпь.
На бледном фоне руки видна папулезная сыпь.
Дата добавления: 2016-11-18 ; просмотров: 1221 | Нарушение авторских прав
источник

В сегодняшней статье мы рассмотрим с вами такое инфекционное заболевание, как – скарлатина, а также ее первые признаки, симптомы, пути передачи, причины, диагностику, лечение, лекарства, народные средства, профилактику и фото скарлатины. Итак…
Скарлатина – острое инфекционное заболевание, которое сопровождается интоксикацией организма, сыпью по всему телу, лихорадкой, покраснением языка и горла.
Основной причиной скарлатины является попадание в организм стрептококковой инфекции – стрептококка пиогенного (Streptococcus pyogenes), входящего в серогруппу А, который инфицирует человека преимущественно воздушно-капельным путем. Однако стоит учесть, что стрептококки не могут спровоцировать развитие какого-либо заболевания при хорошем иммунитете, и потому, ослабленная иммунная система или ее отсутствие является вторым условием для развития скарлатины.
Исходя из этого можно сказать, что скарлатина у детей появляется наиболее часто, особенно в возрасте от 2 до 10 лет. Скарлатина у взрослых тоже может возникнуть, но для этого должно быть выполнено ряд дополнительных условий, о которых мы поговорим в пункте «Причины скарлатины».
Как мы уже и сказали – скарлатина передается воздушно-капельным путем, например – при чиханье, кашле, разговоре на близкой дистанции, поцелуях. Также заразиться можно в период простудных заболеваний, когда концентрация инфекции в воздухе помещения, в котором человек пребывает достигает критического уровня. Именно поэтому нужно не забывать, даже в холодную погоду проветривать помещения, в которых человек находиться большое количество времени – спальня, офисное помещение, классы и игровые комнаты в школах и детских садиках.
Другим популярным способом попадания возбудителя скарлатины в организм человека – контактно-бытовой путь. Это может быть одновременное использование с инфицированным человеком общей посуды, столовых приборов, постельных принадлежностей (подушка, одеяло, постельное белье), игрушек, рукопожатие.
Среди более редких методов заражения стрептококковой инфекцией, и соответственно скарлатиной, можно выделить:
- воздушно-пылевой путь — при редких влажных уборках в помещении;
- медицинский путь, когда осмотр или лечение человека производится загрязненными инструментами;
- через порезы, когда инфекция попадает в организм через нарушение целостности кожного покрова;
- половой путь.
Развитие скарлатины начинается с попадания инфекции в носовую полость или ротоглотку. При этом, инфицированный человек ничего не чувствует, т.к. инкубационный период – от попадания инфекции в организм до первых признаков заболевания составляет от 24 часов до 10 дней. В месте оседания бактерии, развивается воспалительный процесс, который обусловлен токсинами, вырабатываемыми стрептококком в процессе своей жизнедеятельности. Если говорить о внешнем виде, то воспаление отображается в виде покрасневшего горла, воспаленных небных миндалин и языка малинового оттенка, с увеличенными сосочками, иногда с характерным белым налетом у корня.
Эритрогенный токсин, или как его еще называют «токсин Дика», производимый инфекцией, проникает в кровеносную и лимфатическую системы, разрушает эритроциты (красные кровяные тельца), вызывая признаки интоксикации (отравления) организма. В борьбу с инфекцией включается подъем температуры тела, которая направлена на «выжигание» бактерий. При этом, токсин в кровеносных сосудах, преимущественно мелких, провоцирует их генерализованное расширение, из-за чего на слизистых оболочках и кожных покровах появляется характерная сыпь.
Далее, по мере выработки организмом антител, которые связывают отравляющие вещества и выводят их из организма больного, сыпь начинает проходить, однако в это же время еще происходит отечность кожи, появление из прыщиков жидкого экссудата, которые затем пропитывает пораженную кожу, на месте которой появляется ороговение. Со временем, по мере прохождения сыпи и заживления кожи, эти места начинают шелушиться. Особенно большое количество отделения ороговевшей кожи происходит на ладонях и подошвах ног.
Если не предпринять необходимых мер, инфекционные агенты и их токсины распространяются по всем органам и системам, вызывая ряд осложнений, в некоторых случаях весьма опасных – эндокардит, ревматизм, гломерулонефрит, тонзиллит, некрозы, гнойные отиты, поражение твёрдой мозговой оболочки и другие.
Конечно, вышеописанный процесс развития скарлатины весьма поверхностный, но отобразить суть заболевания он способен.
Инкубационный период скарлатины (от момента попадания стрептококка в организм до первых признаков заболевания) составляет от 24 часов до 10 дней. Человек после инфицирования становится носителем инфекции, и способен ее передать в последующие 3 недели, с момента заражения.
В первые дни развития болезни, носитель инфекции является наиболее заразным.
Заболевание скарлатина наиболее часто наблюдается у детей дошкольного возраста. Это связано прежде всего с еще не до конца развитой иммунной системой, которая выполняет защитную функцию организма от различной инфекции. Врачи обращают внимание на то, что дети возраста до 2х лет, при частом нахождении в группе из других детей, болеют до 15 раз чаще, нежели те, которые больше времени проводят дома. В период с 3 до 6 лет, этот показатель составляет до 4 раз.
Скарлатина имеет и свою определенную сезонность – осень, зима и весна. Это неразрывно связано с двумя факторами – недостаточное количество витаминов и период острых респираторных заболеваний (ангина, грипп, ОРВИ и др.), что дополнительно ослабляет иммунитет.
МКБ-10: A38;
МКБ-9: 034.

- Резкое повышение температуры тела до 39 °С;
- Общее недомогание, слабость;
- Головная боль;
- Небольшое количество сыпи в верхней части тела;
- Повышенная и/или высокая температура тела 37,5-39 °С;
- Общее недомогание, слабость;
- Тахикардия;
- Головные боли;
- Повышенная возбудимость или наоборот, апатия ко всему и сонливость;
- Тошнота, иногда с болями в животе и рвотой;
- Боль в горле;
- «Пылающий зев» — гиперемия (покраснение) слизистых ротоглотки (язычка, миндалин, неба, дужек и задней стенки глотки), причем интенсивность цвета более выражена, чем при ангине;
- На языке присутствует беловато-сероватый налет, который через несколько дней очищается, после чего можно наблюдать язык ярко-красного с малиновым оттенком цвета, с увеличенными на нем сосочками;
- Возможно формирование фолликулярно-лакунарной ангины, которая выражается в увеличенных гиперемированных миндалинах со слизисто-гнойным налетом, хотя характер поражения миндалин может быть различным;
- Увеличение передних шейных лимфатических узлов (лимфаденопатия), которые при пальпации твердые и болезненные;
- Немного повышенное артериальное давление;
- Сыпь по всему телу, которая развивается, начиная с верхней части тела, и постепенно опускается вниз, покрывая человека полностью;
- Увеличенное количество сыпи в местах кожных складок и естественных сгибов частей тела – подмышечные впадины, паховая область, локти;
- В некоторых местах наблюдаются мелкие точечные кровоизлияния, везикулы и макуло-папулёзные элементы;
- Верхний носогубный треугольник бледный, без сыпи (симптом Филатова);
- После исчезновения сыпи, обычно через 7 дней, кожа становится очень сухой, а на ладонях и подошвах ног отслаиваться крупными пластами.
Важно! В некоторых случаях, течение скарлатины может проходить без наличия сыпи!
Скарлатина у взрослых чаще проходит менее выражено – немного быстро проходящей сыпи, повышенная температура тела, покраснение горла, легкая тошнота и недомогание. Однако, в некоторых случаях, при обильном инфицировании на фоне очень ослабленного иммунитета (после перенесенного иного инфекционного заболевания с осложнениями), это заболевание может протекать крайне тяжело.
Наиболее распространенными и опасными осложнениями скарлатины могут быть:
Для того, чтобы заболеть скарлатиной, должно быть выполнено два условия – попадание инфекции в организм и ослабленная иммунная система, которая не смогла вовремя устранить инфекцию.
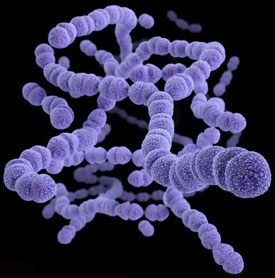
Механизм заражения – попадание бактерии в организм воздушно-капельным, контактно-бытовым, через травмирование кожного покрова или слизистой оболочки, медицинский и половой пути. Подробнее о процессах заражения мы рассмотрели в начале статьи, в пункте «Как передается скарлатина».
Стрептококковая инфекция практически всегда в умеренных количествах окружает жизнедеятельностью людей и животных, однако, когда ее количество повышается, а организм в это время не в лучшей форме, именно тогда и начинается развитие стрептококковых заболеваний – тонзиллит, фарингит, ларингит, трахеит, бронхит, пневмонии, менингит, эндокардит, скарлатина и другие.
Наибольший пик концентрации вирусной и бактериальной инфекций – осень, зима и весна.
Теперь давайте рассмотрим, какие факторы способствуют ослаблению иммунной системы (защиты) человека:
- у детей иммунная система полностью сформировывается к 5-7 году их жизни, поэтому, зачастую дети чаще всего и болеют на различные инфекционные заболевания, в том числе и скарлатину;
- переохлаждение организма;
- недостаточное количество в организме витаминов и микроэлементов (гиповитаминозы);
- отсутствие здорового отдыха, сна;
- наличие хронических заболеваний, особенно инфекционного характера – ангины, пневмонии, ОРВИ, гриппа, ОРЗ, сахарный диабет, туберкулез, злокачественные опухоли и т.д.;
- подверженность постоянным стрессам, эмоциональным переживаниям;
- малоподвижный образ жизни;
- злоупотребление некоторыми лекарственными препаратами;
- вредные привычки – алкоголь, курение.
Здесь еще стоит отметить, что после перенесенной скарлатины, иммунитет вырабатывает к ней стойкость, благодаря чему, заболеть этой болезнью второй раз сложнее. Однако, бактериальная инфекция имеет свойство мутировать, поэтому, повторное заболевание данной болезнью возможно. Это все сказано к тому, что не стоит пренебрегать правилами профилактики скарлатины.
Согласно классификации по А.А. Колтыпину, скарлатину можно разделить следующим образом:
- Типичная форма – классическое течение болезни со всеми свойственными ей симптомами;
- Атипичная форма – течение заболевание может проходить без характерных для скарлатины симптомов;
Типичная форма также классифицируется по тяжести и течению заболевания…
- Легкая форма, переходная к форме средней тяжести;
- Среднетяжелая форма, переходная к тяжелой форме;
- Тяжелая форма скарлатины:
— Токсическая;
— Септическая;
— Токсико-септическая.
- без аллергических волн и осложнений болезни;
- с аллергическими волнами заболевания;
- с осложнениями:
— аллергического характера — нефрит, синовит, реактивный лимфаденит;
— гнойными осложнениями и септикопиемией; - абортивное течение.
Стертые формы — развитие и течение заболевания свойственно больше взрослым лицам, и проходит в легкой форме, достаточно быстро, без особых клинических проявлений – легкая, быстро проходящая сыпь, покраснение горла, легким недомоганием и тошнотой, слегка повышенной температурой тела. Однако бывает достаточно сложное течение – при токсико-септической форме.
Формы с аггравированными симптомами:
Экстрабуккальная скарлатина — течение заболевания происходит без общих клинических проявлений (симптомов). Обычно это небольшая слабость и сыпь, преимущественно в месте пореза или ожога, т.е. где была нарушена целостность кожного покрова, и куда проникла инфекция.
Токсико-септическая форма — развивается редко и, как правило, у взрослых лиц. Характерны бурное начало с гипертермией, быстрое развитие сосудистой недостаточности (глухие тоны сердца, падение артериального давления, нитевидный пульс, холодные конечности), нередко возникают геморрагии на коже. В последующие дни присоединяются осложнения инфекционно-аллергического генеза (поражения сердца, суставов, почек) или септического характера (лимфадениты, некротическая ангина, отиты и др.).
Диагностика скарлатины обычно включает в себя следующие методы обследования:
Материалом для исследования являются – мазки из носовой и ротовой полости, кровь, соскоб с кожи пациента.

Лечение скарлатины включает в себя следующие пункты:
1. Постельный режим.
2. Медикаментозная терапия:
2.1. Антибактериальная терапия;
2.2. Поддерживающая терапия.
3. Диета.
Постельный режим при скарлатине, как и при многих других заболеваниях, особенно инфекционного характера необходим для аккумулирования сил организма на борьбу с инфекцией. Кроме того, таким образом больной, и причем носитель стрептококковой инфекции, изолируется от общества, что является превентивной мерой по безопасности последних.
Соблюдение постельного режима должно происходить в течение 8-10 дней.
Помещение, где лежит больной, нужно хорошо проветривать и следить, чтобы он находился в покое.
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом!
Как мы уже неоднократно отмечали, возбудитель скарлатины – бактерия стрептококк. В связи с этим, лечение этой болезни включает в себя обязательное применение антибактериальных препаратов (антибиотиков).
Антибиотики способствуют купированию инфекции от дальнейшего распространения, а также воздействую на бактерию, уничтожают их.
Среди антибиотиков при скарлатине можно выделить: пенициллины («Амоксициллин», «Ретарпен», «Феноксиметилпенициллин»), макролиды («Азитромицин», «Эритромицин»), цефалоспорины I поколения («Цефазолин»).
При наличии противопоказаний к вышеперечисленным препаратам, назначаются полусинтетические пенициллины или линкозамиды.
Курс антибактериальной терапии – 10 дней.
Важно! Очень важно пропить антибиотики весь курс лечения, даже если симптомы скарлатины исчезли. Это связано с тем, что малое количество бактерий может еще остаться, и со временем выработать иммунитет к антибактериальному препарату, из-за чего, при повторном заболевании этой болезнью, ранее применяемый антибиотик может оказать необходимого результата.
Для того, чтобы течение заболевание было благоприятным, а выздоровление максимально быстрым, вместе с антибактериальной терапией, рекомендуется поддерживающая терапия.
Укрепление иммунной системы. Если заболевание получило в организме свое типичное развитие, значит с иммунитетом что-то не в порядке и его нужно укрепить. Для укрепления иммунной системы и стимулирования ее деятельности назначают иммуностимуляторы — «Иммунал», «Имудон», «Лизобакт».
Природным иммуностимулятором является витамин С (аскорбиновая кислота), который присутствует в большом количестве в шиповнике, клюкве, калине, облепихе, лимоне и других цитрусовых.
Помимо витамина С, рекомендуется дополнительный прием и других витаминов, особенно группы В, каждый из которых способствует нормализации деятельности всех органов и систем в целом. Для этого можно применить витаминные комплексы – «Ундевит», «Квадевит», «Компливит» и другие.
Восстановление нормальной микрофлоры кишечника. Антибиотики, вместе с патологической микрофлорой, попадая в организм человека, часто уничтожают частично и полезную микрофлору, которая находясь в органах пищеварения способствует нормальному пищеварению. Чтобы ее восстановить, в последнее время применяют – пробиотики.
Среди пробиотиков можно выделить: «Аципол», «Бифиформ», «Линекс».
Детоксикация организма. Находясь в организме, бактериальная инфекция вырабатывает токсин, которые отравляя организм и вызывает ряд клинических проявлений скарлатины. Чтобы вывести токсин (отравляющие вещества) из организма, применяют детоксикационную терапию, которая подразумевает под собой:
- обильное питье, не менее 2 л жидкости в сутки, желательно, чтобы часть питья была с витамином С – отвар из шиповника, клюквенный морс, чай с малиной и калиной и другие;
- полоскание носо- и ротоглотки слабо-соляным или фурациллиновым (1:5000) раствором, а также настоями ромашки аптечной или календулы;
- применение детоксикационных препаратов внутрь, которые связывают токсины внутри организма и способствуют их быстрейшему выведению — «Атоксил», «Альбумин», «Энтеросгель».
При аллергических реакциях. При приеме антибактериальных препаратов могут возникнуть аллергические реакции, кроме того, скарлатиновая сыпь тоже может вызывать зуд кожи. Чтобы купировать эти процессы, применяют антигистаминные препараты.
Среди антигистаминных препаратов можно выделить: «Кларитин», «Супрастин», «Цетрин».
При высокой температуре тела. Очень важно температуру тела не понижать, если она не поднимается выше 38,5 °С, т.к. повышенная температура тела является ответной реакцией организма на болезнетворную микрофлору, благодаря чему, он буквально «выжигает» инфекцию. Если же температура выше 38,5 °С или присутствует у больного дольше 4х дней, тогда необходимо обратиться к врачу.
Среди понижающих температуру тела препаратов можно выделить: «Парацетамол», «Ибупрофен», «Диклофенак», «Нимесил».
У вышеперечисленных препаратов есть ограничение по возрасту.
Детям температуру лучше понижать с помощью влажных прохладных компрессов — на лоб, шею, запястья, область подмышек, икроножные мышцы, «уксусные носочки».
При тошноте и рвоте можно применить: «Мотилиум», «Пипольфен», «Церукал».
Очень важно при лечении скарлатине соблюдать диетические рацион.
Следует ограничить от употребления жирной, острой, жаренной и копченной пищи, которые нагружают и без того ослабленный инфекцией организм. Исключите также из рациона газировки, шоколад, кофе и другие продукты, раздражающие воспаленные слизистые ротовой полости.
Отдавайте в пище предпочтение легким жидким бульонам, супам, жидким кашам, а также растительной пище – свежим овощам и фруктам, которые помогут обеспечить организм необходимым запасом витаминов и микроэлементов.
В целом, при скарлатине можно применять лечебное питание, разработанное М.И. Певзнером – диета №2 (стол №2).

Лимонная кислота. При начальной стадии скарлатины сделайте 30% раствор лимонной кислоты, которым нужно полоскать ротовую полость и горло, в течение дня, каждые 1-2 часа.
Валериана. Для купирования развития скарлатины, добавляйте в пищу 1-2 г измельченных корней валерианы, 3-4 раза в день.
Кедр. Измельчите кедровых веточек с хвоей, после чего 10 ст. ложек средства засыпьте в термос и залейте его 1 литром кипятка. Отставьте средство для настаивания, часов на 10, после чего процедите его, и пейте вместо воды, в течение дня. Курс лечения – 3-6 месяцев, но между каждым месяцем нужно делать 2х недельный перерыв.
Петрушка. 1 ст. ложку измельченных корней петрушки залейте 250 мл кипятка, накройте стакан и отставьте на 30 мнут для настаивания, после чего процедите средство, и принимайте по 1 ст. ложке 3-4 раза в день.
Ромашка, шалфей, календула. Данные средства обладают антисептическим эффектом, поэтому полощите настоями из этих даров природы ротоглотку каждые 3 часа, в течение дня. Чтобы приготовить настой из этих растений, нужно 1 ст. ложку измельченного высушенного сырья залить стаканом кипятка, дать настояться около 30 минут, процедить и можно начинать применять.

- при вспышках инфекции в детском садике или школе, оставьте ребенка на своем попечении;
- в осенне-зимне-весенний период дополнительно пополняйте свой организм витаминами и микроэлементами – свежие овощи и фрукты, а также витаминные комплексы;
- соблюдайте правила личной гигиены;
- приучите ребенка не трогать своего лица, носа или ротовой полости немытыми руками, например, во время прогулки на улице;
- избегайте в период вспышки ОРЗ-заболеваний мест большого скопления людей – общественный транспорт, места общественного гулянья/отдыха в закрытых помещениях;
- не допускайте переохлаждения организма;
- не используйте на работе или других местах общую посуду для питья или еду – бутылку, кружку, тарелку, столовые принадлежности;
- если дома есть заболевший скарлатиной, выделите ему для личного пользования кухонные и столовые приборы, постельные и банные принадлежности;
- при общении с кем-либо, старайтесь держаться определенной дистанции, чтобы при разговоре слюна собеседника не могла достигнуть Вашего лица;
- после выздоровления от скарлатины, детям дошкольного возраста и первых двух классов школ можно помещать учебные заведения только спустя 12 дней;
- чаще проветривайте помещение, в котором Вы часто находитесь, а также делайте в нем влажную уборку, не менее 3х раз в неделю;
- если в доме установлен кондиционер, воздухоочиститель, есть пылесос, не забывайте их периодически чистить, т.к. их фильтры со временем становятся местом жительства и размножения различной инфекции;
- старайтесь больше двигаться, чтобы кровь в Вашем организме всегда отменно циркулировала;
- избегайте стрессов, если нужно, смените работу;
- не оставляйте на самотек заболевания, чтобы они не переходили в хроническую форму.
источник





