Вакцинация – одно из важнейших направлений работы клиники «БалтЗдрав». Эффективная вакцинация гарантирует защиту от заболевания или течение заболевания в лёгкой форме. Иногда это единственный способ защиты от ряда тяжелейших болезней, которые невозможно вылечить другими средствами.
Выдержка из Федерального закона «Об иммунопрофилактике инфекционных болезней»:
«Отказ от профилактических прививок влечет за собой запрет на въезд в страны, пребывание в которых требует наличия конкретных прививок; отказ в приеме на работы, связанные с высоким риском инфекционных заболеваний; временный отказ в приеме в образовательные и оздоровительные учреждения в случае возникновения массовых инфекционных заболеваний или эпидемий; риск тяжелых инфекционных заболеваний, профилактика которых предусмотрена календарем прививок.»
Вакцинация взрослого населения является мерой обоснованной и необходимой. Всякий заботящийся о своём здоровье и здоровье близких ему людей не может усомниться в этом.
- На сегодняшний день обязательными прививками для взрослых являются прививки от дифтерии (без ограничения возраста) и кори (до 35 лет).
- Определённые категории граждан должны быть привиты от Гепатита А и Гепатита В, Брюшного тифа.
- Для выезда в жаркие страны вам потребуется вакцинация от Жёлтой лихорадки.
- Существует также ряд прививок, включённых в список по эпидемическим показаниям.
В клинике «БалтЗдрав» Вы можете проконсультироваться по всем вопросам, связанным с вакцинацией взрослого населения, оформить прививочный сертификат, пройти осмотр и получить необходимые вам прививки.
Перед вакцинацией нужно обязательно посетить педиатра или терапевта.
Дифтерия — это тяжелое инфекционное заболевание, передающееся от человека к человеку при чихании и кашле. В процессе своей жизнедеятельности возбудители дифтерии выделяют токсины. Они поражают небные миндалины (это ведет к возникновению тяжелой ангины), а также верхние дыхательные пути, чаще гортань (в результате может развиться удушье). Кроме того, токсины способны вызывать общее отравление организма (интоксикацию) и поразить внутренние органы и системы (сердце, почки, нервную систему). Дифтерия — одна из самых страшных болезней. В наше время она вновь заявляет о себе и поражает многих взрослых. Хотя болезнь поддается лечению при своевременном введении противодифтерийной сыворотки и антибиотиков, но даже при соответствующей терапии смертность достигает 10%.
Вакцинация является основной профилактической мерой, предупреждающей дифтерию. В 1980 году на Европу приходилось менее 1% случаев дифтерии, регистрируемых в мире. Предполагалось, что болезнь будет скоро ликвидирована. Однако к 1994 году в Европе было зарегистрировано 90% всех случаев дифтерии в мире. Первая волна эпидемии наблюдалась в 1983-85 годы. Вторая волна эпидемии возникла в 1990 году. К 1992 году заболеваемость возросла, особенно часто болели взрослые 30 — 50 лет и старше 60. Заболеваемость росла неуклонно: если в 1990 году было менее 2000 заболевших, то в 1994 году – 47 000. Причем к 1993 году 80% случаев дифтерии пришлось на Россию. Однако в феврале 1994 года Минздрав России совместно с ВОЗ (Всемирная Организация Здравоохранения) разработали региональную программу по борьбе с дифтерией. Эпидемию дифтерии в России в 90-х годах удалось ликвидировать, благодаря высокому охвату прививками детей и тотальной массовой вакцинацией взрослых.
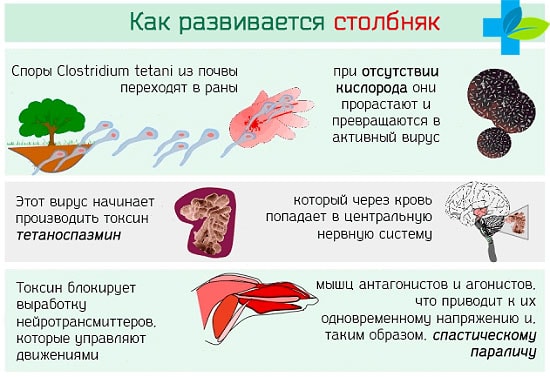
Столбняк — одно из самых тяжелых инфекционных заболеваний, часто приводящее к смерти. Возбудитель столбняка, попав в рану, выделяет токсин, поражающий нервную систему. Появляются боль и скованность в мышцах живота и спины, при этом затрудняется глотание, нарастает напряжение и судорожное сокращение лицевых мышц лица, развиваются очень болезненные судороги, которые приводят к нарушению дыхания. Заболевание возникает при попадании возбудителя через поврежденные кожные покровы (ссадины, раны, ожоги, обморожения) и слизистые оболочки. Вероятность развития столбняка увеличивается при большей зоне повреждения тканей.
Единственная мера, позволяющая избежать это опасное заболевание — прививка от столбняка. В России для профилактики дифтерии и столбняка используются препараты дифтерийно-столбнячных анатоксинов, а также их зарубежные аналоги. Но пожизненного иммунитета эти препараты не создают, поэтому необходимо периодически повторять проведение вакцинации (прививок). Тем не менее, профилактические прививки в 95-100% случаев заражения не позволяют развиваться клиническим проявлениям столбняка и дифтерии или же резко смягчают их.
Вакцины применяют каждые 10 лет. Для профилактики используется АДС-М- анатоксин.
Для проведения курса вакцинации взрослых, которые ранее не были достоверно привиты против дифтерии и/или столбняка, проводят полный курс иммунизации (две вакцинации с интервалом в 30 дней и ревакцинацию через 6-9 месяцев). Взрослых, привитых столбнячным анатоксином менее 10 лет назад, прививают АД-М-анатоксином.
Противопоказания: Абсолютных противопоказаний для введения анатоксинов нет. Иммунодефицитные состояния и ВИЧ-инфекция не являются противопоказаниями к прививке. Это относится и к ранее перенесенной дифтерии. При развитии аллергических реакций следующую дозу вводят на фоне противоаллергических препаратов. Однако беременным плановые прививки не рекомендуются. Люди с хроническими заболеваниями прививаются в период ремиссии и на фоне поддерживающей терапии
Вакцинации против кори подлежат все взрослые до 35 лет не болевшие корью, не привитые и лица с неясным коревым анамнезом. В отдельных случаях, если имеется возможность проведения перед вакцинацией серологических исследований, прививка проводится лицам, в сыворотке которых в стандартных серологических тестах не были обнаружены антитела к возбудителю кори.
Вакцинации против краснухи подлежат девочки и женщины от 13 до 25 лет, ранее не привитые или получившие одну прививку в раннем детском возрасте.
Временные противопоказания: острое заболевание или обострение хронического заболевания (мед. отвод 1 месяц); проведение терапии, подавляющей иммунитет (мед. отвод не менее 6 месяцев).
Постоянные противопоказания: истинное иммунодефицитное состояние (первичный иммунодефицит, СПИД в стадии иммунодефицита), тяжелые аллергические реакции (отек Квинке, анафилактический шок) на компоненты вакцины (белок, антибиотик), поствакцинальное осложнение на предыдущую дозу вакцины.
Вирусный гепатит А относится к числу наиболее распространенных в мире кишечных инфекций, вызываемых вирусом, который, попадая в окружающую среду от больного человека, загрязняет воду, продукты, предметы, что приводит к инфицированию людей при несоблюдении ими гигиенических и санитарных норм, а также при несовершенстве системы водоснабжения. Профилактика инфекции заключается в соблюдении санитарно-гигиенических мероприятий: не следует пить сырую воду, купаться вблизи канализационных и ливневых стоков, тщательно мыть овощи и фрукты щеткой под проточной водой, не пренебрегать личной гигиеной.
Существуют и методы специфической профилактики – вакцинация и введение препаратов крови человека – иммуноглобулинов. Если сравнивать эти два метода, то они имеют существенные различия.
Иммуноглобулин создает кратковременную защиту (не более 1 месяца), способен вызвать аллергические реакции у людей, предрасположенных к аллергии. Каждый раз при контакте с больным гепатитом
А такой препарат нужно вводить снова, в то время как прививка обеспечивает защиту заблаговременно и долгосрочно. Она эффективна и при непосредственном контакте с больным, и когда ее проводят экстренно в течение 10 дней с момента контакта ранее не привитым людям. Прививка рекомендуется туристам, отдыхающим в странах Африки, Азии, а также на морских курортах — как в нашей стране (Краснодарский край), так и за рубежом. Практически обязательна вакцинация для больных с хроническими заболеваниями печени. В силу профессиональной деятельности вакцинация необходима работникам предприятий торговли и питания, военным, медикам, работникам канализационных служб. Лицам, в окружении которых выявлен случай гепатита А, рекомендуется экстренная вакцинация в течение первых 10 дней после контакта.
В России зарегистрированы и рекомендованы к применению отечественные и зарубежные вакцины. Все вакцины содержат убитый вирус гепатита А (он не способен вызвать заболевание и передаться от привитого другим). Как и для всех других вакцин, временным противопоказанием для иммунизации является острое заболевание или обострение хронического заболевания. Не рекомендуется вводить вакцину людям с тяжелыми аллергическими реакциями на ее компоненты или предшествующую дозу препарата. Прививку против гепатита А можно сочетать со всеми прививками – то есть вакцинация может осуществляться в один день с другими прививками (кроме БЦЖ). Считается, что иммунитет после прививки сохраняется около двадцати лет. Однократная вакцинация формирует иммунитет через 1-2 недели и защищает от инфекции на полтора года. Ревакцинация увеличивает длительность защиты до 20 и более лет. После прививки считается нормальным развитие местных поствакцинальных реакций в виде уплотнения, отека, красноты, болезненности в месте инъекции), возможно развитие общих обычных вакцинальных реакций в виде невысокого повышения температуры тела. В редких случаях отмечается головная боль, утомляемость, кратковременная боль в животе.
Исследования по вакцинации беременных и кормящих грудью женщин не проводились. Решение о вакцинации этих групп людей принимают специалисты при реальной опасности заражения их гепатитом А.
Чтобы обезопасить себя от гепатита, необходимо сделать прививку.
Во всем мире число людей, инфицированных вирусом гепатита В, превышает 2,1 млрд. При этом ежегодно от гепатита В умирает около 1 млн человек. Однако заболевание опасно не только своей распространенностью и большим числом смертельных исходов, но и существенным количеством инвалидов среди переболевших. У 10% взрослых и 50-90% детей инфекция приобретает хроническое течение с высоким риском развития рака и цирроза печени . При этом вирус гепатита В, по мнению экспертов Всемирной Организации Здравоохранения (ВОЗ), является основным возбудителем первичного рака печени — до 80% всех случаев.
Контингенты, подлежащие прививке от гепатита В (Приказ № 229 от 27.06.01 с изменениями от 17 января 2006 г.)
- Дети и взрослые, в семьях которых есть носитель HВsAg или больной хроническим гепатитом В.
- Дети домов ребёнка, детских домов и интернатов.
- Дети и взрослые, регулярно получающие кровь и ее препараты, а также находящиеся на гемодиализе и онкогематологические больные.
- Лица, у которых произошел контакт с материалом, инфицированным вирусом гепатита В.
- Медицинские работники, имеющие контакт с кровью больных.
- Лица, занятые в производстве иммунобиологических препаратов из донорской и плацентарной крови.
- Студенты медицинских институтов и учащиеся средних медицинских учебных заведений (в первую очередь выпускники).
- Лица, употребляющие наркотики инъекционным путём.
- В обычных условиях курс вакцинации состоит из 3 прививок (по схеме 0-1-6):
- 1-я прививка вводится, в так называемый, 0 день.
- 2-я прививка вводится через 1 месяц после первой.
- 3-я прививка вводится через 6 месяцев после первой прививки.
К временным противопоказаниям относят любые острые заболевания или обострения хронических, при этом прививка делается после выздоровления (через 2 и 4 недели соответственно). Постоянными противопоказаниями от прививок являются повышенная чувствительность к компонентам препарата, а также тяжелые реакции на предыдущее введение вакцины.
источник
Некоторые родители забывают о значимости вакцинопрофилактики, подвергая опасности себя и своих детей. Столбняк и дифтерия — инфекционные заболевания, распространенные повсеместно. Они приводят к тяжелым осложнениям, инвалидности или смертельному исходу.
Избежать таких последствий можно с помощью плановой вакцинации. Профилактическая прививка от столбняка и дифтерии успешно защищает от этих болезней благодаря появлению стойкого иммунитета.
Столбняк и дифтерия — это опасные для жизни и высокозаразные инфекционные заболевания, имеющие множество последствий. Попадая в организм, патогенные возбудители вырабатывают очень ядовитые токсины.
Дифтерия передается воздушно-капельным путем, реже — через зараженные предметы. Чаще она встречается у непривитых детей дошкольного и школьного возраста. Клиническая картина классической дифтерии включает в себя следующие симптомы:
- признаки интоксикации – высокая температура, сильная слабость, головные боли;
- увеличение и отечность миндалин;
- налет в виде пленки грязно-серого цвета на мягком небе, глотке и миндалинах;
- увеличение лимфоузлов шеи.
Столбняк возникает тогда, когда возбудитель попадает в ткани, лишенные доступа кислорода. Основной способ передачи – инфицирование из окружающей среды во время ранений и травм. Патогенный микроб начинает вырабатывать столбнячный токсин, обладающий нервно-паралитическим действием. Он поражает нервные волокна и нарушает передачу импульсов к мышцам.
Первые симптомы столбняка возникают примерно через неделю после получения травмы. В области раны появляются неинтенсивные тянущие боли. Через 1-2 дня симптоматика быстро нарастает. Жевательные и мимические мышцы лица спазмируются и начинают судорожно сокращаться. Вслед за ними поражается мускулатура шеи, нарушается глотание и голос.
В дальнейшем судороги распространяются по всему телу. На поздних стадиях мышечные волокна становятся настолько напряжены, что человек принимает неестественную позу – опистотонус. На кровати он опирается только на голову и стопы, а корпус выгибается дугой.
Обе болезни опасны тяжелыми симптомами интоксикации и множественными осложнениями. Отсутствие лечения может привести к летальному исходу. Тяжелее они протекают у детей, часто принимая агрессивное течение. Организм ребенка более чувствителен к воздействию токсинов из-за незрелого иммунного ответа.
Дифтерийные пленки могут отрываться от слизистых, перекрывая доступ кислорода в трахею и легкие. Такое состояние называется истинным крупом и приводит к смерти от нехватки кислорода. Последствия тяжелой дифтерии могут привести и к стойкой инвалидизации. Из-за сильного токсического воздействия поражается сердечная мышца, нервная система, голосовые связки, мускулатура конечностей.
Особую опасность имеют геморрагическая и токсическая формы дифтерии. В первом случае повышается ломкость сосудов и усиливается кровоточивость тканей. На теле образуются множественные очаги кровоизлияний. Человек может погибнуть от обильного желудочно-кишечного или легочного кровотечения.
Клиническая картина гипертоксической дифтерии характеризуется опасными симптомами:
- коматозное состояние или нарушение сознания;
- судороги всех групп мышц;
- температура 40 °C и выше;
- отек жировой клетчатки шеи и груди.
Опасность столбняка заключается в нарушении функции дыхания или работы сердца.
Судорожное сокращение или паралич мышц не позволяют грудной клетке совершать вдох и выдох. Человек умирает от острой нехватки кислорода. Реже происходит остановка сердца из-за прямого воздействия столбнячного токсина на сердечную мышцу.
Вакцинацию рекомендуется проводить по схеме, указанной в календаре вакцинопрофилактики. Если противопоказаний нет, то первая прививка от дифтерии и столбняка детям делается в три месяца. Затем с определенным интервалом вводят еще две вакцины для формирования крепкого иммунитета.
Прививку можно делать только здоровым лицам. Это значит, что на момент вакцинации не должно быть никаких проявлений острых и хронических заболеваний. При наличии противопоказаний сроки прививания переносятся до момента полного восстановления здоровья.
Все противопоказания можно разделить на две категории: абсолютные и относительные. Абсолютные – это те, при которых применение вакцины полностью запрещено.
К ним относятся:
- врожденные или приобретенные иммунодефицитные состояния;
- аллергические реакции на любой компонент вакцины;
- тяжелые осложнения после предыдущей прививки.
При относительных противопоказаниях иммунизация разрешена, но проводится немного позже, чем у всех остальных пациентов.
Отсрочить вакцинацию необходимо при следующих состояниях:
- острые инфекционные заболевания (ОРВИ, бронхит, пневмония);
- обострение хронических болезней;
- низкая масса тела ребенка при рождении (менее 2500 гр).
При простудных заболеваниях прививку можно сделать через 2-4 недели после полного выздоровления. В остальных ситуациях вопрос о вакцинации рассматривается врачом индивидуально. В таких случаях график всех последующих прививок тоже сдвигается.
Прививка от дифтерии и столбняка взрослым проводится в плановом порядке через каждые 10 лет. Если в детстве вакцинирование проходило по графику, то первая ревакцинация делается в 24 года. В остальных случаях назначается индивидуальное расписание, исходя из даты последней иммунизации.
Для введения только столбнячной сыворотки существует также ряд экстренных показаний:
- обморожения и ожоги 2-ой степени и выше;
- домашние роды;
- аборты вне медицинских учреждений;
- травматические повреждения кожи и слизистых;
- ранения брюшной полости с нарушением целостности органов ЖКТ;
- гангрена и некроз мягких тканей.
При возникновении этих аварийных ситуаций высока вероятность попадания в организм инфекционного возбудителя. Экстренная профилактика проводится моновакциной и направлена только на предупреждение столбняка. Она должна быть введена во время обращения человека за медицинской помощью.
Вакцинация приводит к развитию особой реакции на введение обезвреженных токсинов (анатоксинов). Через несколько часов после прививки появляется общая слабость и чувство разбитости, затем поднимается температура и присоединяется озноб. Это состояние самостоятельно проходит через 2-3 дня и не требует медицинской помощи.
Небольшая болезненность и уплотнение на месте укола тоже считается нормальным явлением. Через 1-2 дня область инъекции будет болеть меньше, а примерно через неделю указанные симптомы полностью исчезнут.
Как и любые вакцины, прививки от столбняка и дифтерии имеют свои побочные эффекты.
Чаще всего встречаются местные осложнения в области инъекции препарата:
- стойкое покраснение и отечность;
- образование плотного и болезненного инфильтрата;
- нагноение и абсцесс.
Очень редко возникают аллергические реакции в виде крапивницы или распространенной сыпи. Они могут сопровождаться сильным зудом и шелушением кожи. Самыми опасными последствиями прививания являются генерализованные формы аллергии — отек Квинке и анафилактический шок. В этих случаях существует прямая угроза для жизни. Если во время не оказать пострадавшему медицинскую помощь, то может наступить смерть.
После прививки от столбняка и дифтерии побочные действия возникают у взрослых значительно реже, чем у детей. Это связано с тем, что незрелая иммунная система малыша хуже сопротивляется действию токсина. Кроме того, побочные эффекты у ребенка до 2-ух лет также могут быть обусловлены не только прививкой АКДС. В этом возрасте одновременно вводят вакцину от полиомиелита.
Перед иммунизацией врачи рекомендуют придерживаться гипоаллергенной диеты. В этом случае снижается риск появления или обострения аллергии после прививки. Грудным детям за неделю до прививания нельзя менять рацион и давать новые продукты.
Некоторые врачи рекомендуют делать вакцинацию на голодный желудок. Однако у детей быстрый метаболизм, и на фоне стресса и недоедания ребенок может упасть в обморок. Поэтому длительность перерыва между последним приемом пищи и процедурой должна быть 2-3 часа.
Вакцинацию проводят только на фоне полного здоровья. За несколько суток до введения первой АКДС ребенку назначаются общие анализы крови и мочи. В день прививки врач проводит клинический осмотр и измеряет температуру. Если он выявит признаки простудного заболевания, то плановая прививка переносится на 2-3 недели.
Все препараты различаются между собой по составу и дозировке анатоксина:
- АКДС – комбинированная вакцина из обезвреженных токсинов дифтерийной и столбнячной палочки, а также убитых возбудителей коклюша;
- АДС – содержит только дифтерийный и столбнячный анатоксин, а коклюшные микробы отсутствуют;
- АДС-М – концентрация анатоксинов уменьшена вдвое;
- АД-М и АС – моновакцины, содержащие отдельные дифтерийные (половинная доза) или столбнячные токсины.
Для прививок используются комбинированные вакцины отечественного или импортного производства. Зарубежные аналоги (Пентаксим, Инфарнрикс) не входят в перечень бесплатных лекарств, поэтому приобретаются за личные средства.
Для формирования устойчивого иммунитета каждая из перечисленных вакцин используется только в определенном возрасте:
- АКДС – дети в возрасте 3, 4.5, 6 и 18 месяцев;
- АДС-М – подростки в 14 лет и взрослые;
- АДС – дети в возрасте 6-ти лет.
- АД-М – школьники в 11 лет;
- АС – экстренная профилактика столбняка.
Моновакцины (АД-М и АС) могут использоваться вместе в тех случаях, когда вакцины АКДС нет. Такую замену следует производить только у детей старшего возраста (от 14 лет) и у взрослых.
Плановые прививки делают в поликлиниках в манипуляционном кабинете, в экстренных случаях – в любом медицинском учреждении (больница, травмпункт). Перед каждой процедурой доктор осматривает пациента, спрашивает о самочувствии и измеряет температуру. Если человек здоров, то он допускается к вакцинации и направляется в прививочный кабинет.
Медсестра попросит снять одежду, обработает руки и наденет стерильные перчатки. Ампула с препаратом тщательно взбалтывается, чтобы перемешать компоненты в однородную смесь. Перед прививкой место укола дважды обрабатывается ватным шариком, смоченным антисептическим средством.
Стерильные условия и одноразовые инструменты полностью исключают риск вторичного инфицирования.
Инъекция АДС и АКДС производится в верхне-боковую часть ягодичной мышцы. Если же в этой области есть признаки инфекционной сыпи или дерматита, то укол делается в бедро. После прививки следует несколько минут придерживать ватный тампон, чтобы предотвратить даже незначительное кровотечение. Вакцина АДС-М вводится только внутримышечно в ногу или внутрикожно под лопатку.
Затем пациент остается под наблюдением доктора еще 30-40 минут. Если в этот период резко ухудшится состояние, то врачи окажут первую помощь.
Сразу после вакцинации организм получает небольшой стресс. В это время все силы направлены на создание антител против дифтерии и столбняка. Общий иммунитет и сопротивляемость к возбудителям болезней падает, поэтому увеличивается риск ОРВИ и других инфекций.
Чтобы избежать заражения, нужно остерегаться людных мест и переохлаждения.
Особое внимание необходимо уделять рациону питания. Следует отказаться от продуктов, способных вызвать аллергию (цитрусовые, шоколад и другие сладости). Прививки не сочетаются с алкоголем, поэтому употреблять спиртное запрещено в течение 7-10 дней. Ежедневно рекомендуется выпивать не менее 1 литра чистой воды. Это поможет снять симптомы интоксикации и улучшить общее состояние.
Грудным детям нельзя давать новые прикормы раньше, чем через две недели после прививки. Они могут спровоцировать сильную аллергическую реакцию.
Место, куда вводилась инъекция, нельзя трогать и мочить минимум два дня. Водные процедуры запрещены из-за возможного инфицирования раны. Кроме того, горячая ванна усиливает кровообращение, поэтому боль и отечность становятся сильнее. Если малыш испачкался, то его можно обтереть влажным полотенцем, обходя область укола.
Компрессы на водке, капустный лист и другие домашние средства на болезненное уплотнение ставить не стоит.
Чтобы уменьшить боль и отечность, можно использовать мази с противовоспалительным компонентом:
Доктор Комаровский, врач-педиатр и инфекционист с многолетним стажем работы: «Плановая вакцинация – обязательная процедура для каждого. Если медицина и общество откажется от прививок, то мир утонет в эпидемиях и пандемиях.
Вакцина от столбняка и дифтерии несет несомненную пользу и защищает организм от опасных возбудителей. Осложнения и побочные эффекты встречаются очень редко. Они не должны становиться причиной отказа от вакцинопрофилактики.
Его отзывы о людях, отказывающихся от прививок, весьма негативные. Не соглашаясь на проведение вакцинации, они подвергают огромному риску собственных детей. Здравомыслящие родители должны понимать, что несут ответственность за здоровье ребенка. Они обязаны способствовать его укреплению и сохранению, а не бездумно подвергать опасности детские жизни.
источник
Болезнетворные микроорганизмы подстерегают человека практически повсеместно. Некоторые и них способны вызывать недомогание, другие — сложные патологические состояния, опасные для жизни. Именно поэтому в обществе возникла необходимость профилактики инфекционных недугов, она позволила бы предотвратить инфицирование организма людей возбудителями.
К счастью, современная медицинская наука располагает действительно эффективным методом предупреждения большинства инфекционных заболеваний, название которому вакцинация. Введение вакцины позволяет сформировать иммунитет против болезней и защитить организм от их последствий. Прививка от дифтерии – важная часть плановой иммунизации населения, дающая реальную возможность существенно сократить количество случаев недуга и исключить вероятность развития его эпидемии.
Дифтерия относится к числу агрессивных инфекционных заболеваний, она занимает лидирующею позицию по степени опасности относительно здоровья и жизни пациентов. Патологический процесс характеризуется развитием у больного симптомов воспаления слизистых оболочек глотки и ротовой полости, носовых ходов, верхних респираторных путей и органов репродуктивной сферы.
Возбудители дифтерии – коринебактерии дифтерии, которые в процессе своей жизнедеятельности вырабатывают агрессивный токсин. Заболевание передается по воздуху, а также через предметы общего пользования. Оно опасно своими осложнениями, среди которых поражения ЦНС, сложные варианты нефропатии, дисфункция органов сердечнососудистой сферы.
Согласно статистике, дифтерия в большинстве клинических вариантов протекает тяжело, с выраженными симптомами общей интоксикации и опасными для нормальной жизнедеятельности последствиями. Врачи не перестают обращать внимание, что дифтерия является причиной смерти у половины больных, среди них основное количество – маленькие дети.
В настоящее время прививка от дифтерии у взрослых и детей – единственный способ обезопасить себя от проникновения возбудителей инфекции. После вакцинации человек получает надежную иммунную защиту от болезни, она сохраняется в течение многих лет.
Как известно, возбудители дифтерии выделяют очень ядовитый токсин, он крайне негативно влияет на большинство внутренних органов и поражает центральную нервную систему. В ряде случаев дифтерийные палочки являются виновниками развития в организме больного человека тяжелых осложнений, для них характерно:
- повреждение нервных клеток, ведущее к параличу, в частности, мышц шеи, голосовых связок, верхних и нижних конечностей;
- инфекционно-токсический шок, проявляется симптомами интоксикации, ведущими к недостаточности органов и систем;
- воспаление мышечной ткани сердца (миокардит) с формированием разных форм нарушения ритма;
- асфиксия, является результатом дифтерийного крупа;
- снижение иммунитета.
Прививка от дифтерии – специальный состав, он содержит ослабленный токсин, способствующий продукции в организме дифтерийного анатоксина. То есть, вакцина против дифтерии не влияет непосредственно на возбудителей воспаления, а инактивирует продукты их жизнедеятельности, тем самым предупреждая появление симптомов инфекционного процесса.
Выделяют две группы прививок, составляющих основу для прививочного материала:
- мертиоляты (содержат ртуть), которые являются весьма аллергенными и обладают мутагенным, тератотоксическим, а также канцерогенным действием;
- соединения без ртути (без консерванта тиомерсала), которые более безопасны для организма, но имеют очень короткий срок годности.
В России самым популярным вариантом прививки против дифтерии является АКДС-вакцина или адсорбированный коклюшно-дифтерийно-столбнячный раствор, включающий в свой состав консервант тиомерсал. В данном препарате присутствуют очищенные микроорганизмы и анатоксины трех инфекций, а именно коклюша, дифтерии, столбняка. Несмотря на то, что состав сложно назвать безопасным, он рекомендован ВОЗ, как максимально эффективное средство для выработки иммунитета от указанных недугов.
Существует несколько основных разновидностей прививки от дифтерии:
- АДС (вакцина от дифтерии и столбняка без коклюшного компонента);
- АДС-М (препарат, в состав которого кроме столбнячного компонента, входит и дифтерийный анатоксин, только в меньших концентрациях).
Большинство зарубежных вакцин не содержит ртуть, за счет чего считаются более безопасными для детей и пациентов с сопутствующими патологиями. Среди этих препаратов на территории нашего государства сертификацию прошли:
- «Пентаксим», защищающий от дифтерии, полиомиелита, коклюша, столбняка и гемофильной инфекции;
- «Инфанрикс», а также «Инфанрикс Гекса», способствующие развитию иммунитета от тройки детских недугов (гекса-версия дает возможность дополнительно привить гепатит В, гемофильную инфекцию, полиомиелит).
Как известно, после прививки АКДС возникает только временная защита. Частота ревакцинации зависит от иммунной реактивности каждого индивидуального организма, условий его проживания и особенностей трудовой деятельности. Людям, которые состоят в группах риска по заболеваемости, врачи советуют вовремя делать прививку, чтобы избежать инфицирования.
Плановая прививка от дифтерии у взрослых ставиться каждые десять лет начиная с 27-летнего возраста. Естественно, график прививок может иметь другой вид, если человек проживает в неблагополучном по эпидемиологической ситуации регионе, является студентов, военнослужащим или лицом, работающим в медицинской, железнодорожной, а также пищевой отрасли. Однако десятилетние интервалы между ревакцинациями касаются только пациентов, которые прививались в детстве. Все остальные люди должны быть привитыми по другой схеме. Сначала им вводят три дозы вакцины каждый месяц и спустя год. После третей инъекции делать прививку рекомендуется по схеме.
Детский организм из-за неокрепшей и незрелой иммунной системы более восприимчив к поражению микроорганизмами. Особенно, если речь идет о ребенке до года. Именно поэтому график вакцинации в детском возрасте имеет насыщенный вид и включает в себя целый ряд инъекций, направленных на предупреждение дифтерии у ребенка.
Впервые делать прививку от дифтерии педиатры рекомендуют в возрасте 3-х месяцев. В случае использования зарубежных препаратов прививку можно вводить уже с двухмесячного возраста. Всего в течение первых 12 месяцев жизни ребенку ставят три АКДС с интервалом 6 недель. Затем берут перерыв. Дальнейшая схема прививания принимает такой вид:
- ревакцинация в 1,5 года;
- прививка АДС + полиомиелит в 6-7 лет;
- прививка подросткам в возрасте от 13 до 15 лет.
Подобная схема прививок для детей не является универсальной и зависит от огромного количества факторов. В частности, у грудничков введение вакцины может быть перенесено из-за наличия временных противопоказаний. Более взрослый ребенок должен прививаться с учетом количества в его организме активных антител, срок до следующей прививки может быть продлен до десяти лет.
Прививка от дифтерии ставится внутримышечно. Для этого используется ягодичная мышца или передняя латеральная зона бедра. Запрещается вводить прививку непосредственно в вену или под кожу, эти мероприятия приводят к развитию ряда побочных эффектов. Перед инъекцией следует убедиться, что игла не находится в кровеносном сосуде.
Бытует мнение, что после прививки место укола нельзя мочить. Так ли это? Специалисты не запрещают контакт места введения прививки с водой, но предупреждают, что пациент на протяжении семи дней не должен посещать бассейн, сауну, а еще принимать водно-солевые процедуры. Также не рекомендуется сильно тереть мочалкой место укола, это может спровоцировать раздражение кожи.
Прививка от дифтерии неплохо переносится большинством пациентов, независимо от их возраста. Она редко потенцирует появление побочных эффектов, длительность существования которых в норме не должна превышать 4-х суток. При условии подкожного введения прививки у человека возникает раздражение или шишка в месте инъекции. Пораженный участок кожи может чесаться, краснеть. В единичных случаях место воздействия воспаляется с формированием абсцесса.
Среди реакций после прививки у пациентов может наблюдаться повышенная температура, расстройства работы кишечника, нарушение качества сна, умеренная тошнота, ухудшение аппетита.
Дети, не страдающие аллергиями, нормально воспринимают иммунные материалы. После прививки у них могут появиться жалобы на незначительный дискомфорт в области горла, першение, кашель. Крайне редко врачи диагностируют у малышей развитие более сложных нежелательных реакций, а именно:
- лихорадка;
- частый плач и смена настроения;
- снижение артериального давления.
У взрослых осложнений после прививки практически не возникает. Исключение представляют собой случаи, когда у человека есть индивидуальная непереносимость вакцины или ее отдельных компонентов. При таком варианте после прививки от дифтерии могут быть диагностированы кожные реакции в виде дерматита, экземы или диатеза, а еще общие проявления немедленного типа (чаще всего анафилаксия).
К сожалению, не все категории людей могут быть иммунизированы от болезни. Среди основных противопоказаний к прививке от дифтерии следует выделить:
- наличие простудных заболеваний в активной стадии развития болезненного процесса;
- период обострения хронических недугов висцеральных органов, энзимопатии, а еще недостаточность ферментов;
- неврологические патологии в анамнезе;
- родовая травма с возникновением гематом в области головного мозга;
- врожденные и приобретенные пороки сердца;
- состояния после перенесенных оперативных вмешательств и заболеваний с продолжительным течением;
- аутоиммунные патологии;
- раковые опухоли;
- прогрессирующий вариант течения энцефалопатии;
- аллергическая реакция на компоненты вакцины;
- повышенная температура тела и иммунодефицитные состояния;
- судорожный синдром.
Прививка от дифтерии для взрослых нежелательна для беременных женщин, которые находятся на сроке до 12 недель, а также категории населения, склонной к развитию тяжелых форм аллергии в виде анафилактического шока, отека Квинке, синдрома Лайелла, сенной болезни и тому подобное.
Противопоказаниями к вакцинации от дифтерии у ребенка первых лет жизни:
- диатез;
- желтуха;
- кишечные колики;
- поражение центрального отдела НС;
- простуда.
Перед вакцинацией врач в обязательном порядке должен провести осмотр ребенка и оценить все риски развития у него патологических реакций на введение вакцинного препарата.
Сегодня одним из наиболее популярных источников получения информации о вакцинации против дифтерийной инфекции есть интернет. Больше интересного о прививках каждый желающий может узнать, посмотрев видео.
источник
Желтая лихорадка (амариллез) – острое геморрагическое заболевание вирусной природы, передающееся при укусе комарами рода Aedes и рода Haemogogus. Эндемические территории — Северная и Южная Америка, Африка.
Вирус, вызывающий амариллез, относится к семейству Флавивирусов. Выделяют две формы желтой лихорадки:
- сельская (передается комарами от обезьян);
- городская (переносится с помощью комара от человека к человеку).
Болезнь начинается остро. Инкубационный период составляет 7-10 дней. Заболевание протекает в несколько фаз:
- гиперемии (преобладают симптомы общей интоксикации: повышение температуры тела, озноб, боли в мышцах, бред. Лицо, шея гиперемированные, отечные. Наблюдается фотофобия, слезотечение, покраснение слизистой полости рта и языка. К концу фазы склеры становятся пигментированными, или желтушными. Длительность периода гиперемии – 3-4 дня);
- фаза кратковременной ремиссии (температура тела нормализуется, общее состояние временно улучшается. При легком течение происходит выздоровление больного. Длительность фазы – 1-2 суток);
- период венозного стаза (возникает при тяжелом течение заболевания, сопровождается лихорадкой, цианозом, желтушностью кожи и видимых слизистых. Состояние больного ухудшается, появляются признаки кровоизлияний на коже и слизистых, кровотечения внутренних органов. В случае дальнейшего прогрессирования инфекции, наступает токсический шок, почечная и печеночная недостаточность).
Лечение желтой лихорадки происходит в стационаре и сводится к проведению следующих мероприятий:
- соблюдение постельного режима;
- обильное питье;
- дезинтоксикационная терапия с введением солевых и растворов глюкозы;
- применение нестероидных противовоспалительных препаратов.
При серьезном поражении почек показана процедура гемодиализа. Для профилактики болезни используют иммунизацию с помощью вакцин.
Прививка Стамарил применяется для выработки специфического иммунитета против желтой лихорадки.
Вакцина Стамарил Пастер – это лиофилизированная, термостабильная аттенуированная вакцина, изготовленная из штамма 17 D (Фонд Рокфеллера). Одна доза составляет 0,5 мл, содержит 1000 LD50 суспензии в стабилизирующей среде живого вируса желтой лихорадки и 0,5 мл буферного раствора.
- лактоза, сорбитол, L-гистидин гидрохлорид;
- L- аланин, хлорид натрия;
- хлорид калия, гидрофосфат калия;
- дигидрофосфат калия, хлорид кальция;
- сульфат магния.
Иммунопрофилактика от желтой лихорадки не входит в Национальный календарь прививок, но она показана следующим категориям лиц:
- проживающим на эндемической территории;
- путешественникам, планирующим посещение стран Южной Америки или Африки;
- лицам, работающим с культурой вируса возбудителя.
Страны, при въезде в которые необходима вакцинация:
- Кения, Ангола, Танзания, Сомали;
- Мавритания, Гана, Бенин;
- Руанда, Буркина-Фасо;
- Гамбия, Республика Конго;
- Чад, Замбия, Нигерия;
- Гвинея, Сенегал, Эфиопия;
- Судан, Уганда, Габон, Либерия, Того.
- Эквадор, Боливия, Гайана;
- Перу, Венесуэла, Панама;
- Бразилия, Колумбия.
После проведения вакцинации в Международном свидетельстве ставят отметку, после чего она подтверждается в центре профилактики желтой лихорадки. Свидетельство считается действительным с 10-го дня с момента инъекции, срок действия 10 лет.
Совет врача. Для выработки антител против вируса желтой лихорадки требуется 7-10 дней, поэтому планировать иммунопрофилактику нужно заранее
Препарат вводится внутримышечно или подкожно. Для применения вакцины содержимое шприца (хлорид натрия) ввести в ампулу с лиофилизированным веществом. Полученный раствор бежево-розового цвета без включений вводится под лопатку. Одна доза представляет собой 0,5 мл вещества и содержит 1000 LD50 суспензии.
Противопоказания бывают общие и специфические. К общим относятся:
- аллергическая реакция на введение предыдущей дозы препарата;
- иммуносупрессивная терапия;
- онкологические заболевания;
- инфекционные заболевания;
- хронические заболевания в стадии обострения.
- аллергия на куриный белок в анамнезе (так как культурируется штамм на курином эмбрионе);
- иммунодефицит врожденный или приобретенный.
В ответ на введение чужеродного белка развиваются местные и общие реакции на прививку. Основные побочные эффекты:
- припухлость и покраснение в месте инъекции;
- увеличение регионарных лимфоузлов;
- повышение температуры тела, слабость;
- головная боль, тошнота, боль в мышцах и суставах;
- аллергические реакции в виде сыпи, в тяжелых случаях наблюдается анафилактический шок.
В случае нарушения техники введения в месте укола появляется абсцесс.
К тяжелым осложнениям относятся:
- поражение нервной системы (энцефалиты, менингиты);
- нарушение глотания, анафилактический шок;
- почечная и печеночная недостаточность.
В редких случаях наблюдаются миокардит, пневмония, гангрена конечностей или мягких тканей. В результате наслоения повторной инфекции возникает сепсис.
Важно! Желтая лихорадка опасное инфекционное заболевание, которое передается укусом комара. Проявляется лихорадкой и общеинтоксикационными симптомами, а также геморрагическими нарушениями со стороны всех органов и систем. Специфического лечения не существует, поэтому для выезда в эпидемические районы необходимо привиться. Вакцина против желтой лихорадки хорошо переносится и формирует стойкий иммунитет
Вакцинация показана детям старше 9 месяцев (в случае эпидемических показаний возможно применение с 6 месяцев) и взрослым.
Первая доза вводится за 10 дней до предполагаемого выезда на эндемическую территорию. Ревакцинацию проводят каждые 10 лет с помощью 0,5 мл препарата. Лицам старше 60 лет иммунопрофилактика проводится с осторожностью, так как повышается риск возникновения нежелательных реакций.
Беременным и кормящим женщинам введение вакцины не показано, за исключением неизбежного риска инфицирования.
Вакцинация во всем мире считается наиболее эффективным методом профилактики инфекционных заболеваний, альтернативы которой не существует.
Прививка — стресс для организма, часто сопровождающийся появлением нежелательных реакций, которые в норме исчезают в течение 3-х суток.
Вероятность летального исхода или инвалидизации после перенесенного инфекционного заболевания значительно выше, чем после проведения иммунопрофилактики. Вакцинация не гарантирует защиту от заражения, но минимизирует риск летального исхода и грозных осложнений со стороны нервной системы.
Для минимизации нежелательных проявлений после прививки нужно придерживаться общих рекомендаций:
- за несколько дней до и после прививки не вводить в рацион новых продуктов или потенциальных аллергенов;
- ограничить контакт с посторонними людьми, не посещать многолюдных мест (бассейны, супермаркеты, парки);
- не контактировать с инфекционными больными;
- мыться после вакцинации можно, но не растирать губкой место укола;
- не посещать открытые водоемы.
После проведения иммунопрофилактики в течение 30 минут не рекомендуется покидать медицинское учреждение. В случае возникновения аллергической реакции, помощь будет оказана своевременно.
Как и после применения других вакцин, употреблять алкоголь после введения препарата для профилактики желтой лихорадки нельзя. Это дополнительная нагрузка на печень и сердце, что может увеличить риск осложнений.
Среди преимуществ вакцины можно выделить следующие:
- хорошая переносимость;
- высокая иммуногенность;
- возможность одновременного применения с другими прививками;
- ревакцинация требуется раз в 10 лет.
- прививка против желтой лихорадки не входит в Национальный календарь прививок, поэтому пациент должен сам её оплачивать;
- иммунитет формируется на 10-й день после укола, планировать вакцинацию следует заранее.
Возможно сочетание вакцины против желтой лихорадки с такими препаратами для иммунопрофилактики:
- прививкой против полиомиелита, кори;
- вакциной АКДС (для профилактики коклюша, дифтерии и столбняка);
- менингококковой A+C вакциной;
- прививкой против брюшного тифа.
При использовании вакцин в комбинации, их иммуногенность (способность формировать адекватный иммунный ответ) не снижается.
Если несколько инъекций применяется одновременно, то препараты вводятся в разные конечности.
В случае необходимости введения препаратов против холеры и паратифа A и B, соблюдается интервал между вакцинами 3 месяца.
Хранится препарат в холодильнике, в недоступном для детей месте при температуре от +2 до +8 градусов по Цельсию, замораживание запрещено. После вскрыти флая флакон используется в течение 6 часов.
Не допускается контакт с дезинфицирующими средствами, это может привести к инактивации вируса.
Не использовать после истечения срока годности, остатки вакцины не выбрасывать в канализацию (так как в ней содержится ослабленный возбудитель).
На фармацевтическом рынке вещество для профилактики желтой лихорадки представлено отечественным производителем – «Вакцина желтой лихорадки живая сухая» и “Stamaril” (Франция).
Кроме специфической профилактики с помощью прививок, существуют неспецифические методы:
- своевременно выявлять и изолировать инфицированных больных;
- использование москитных сеток, репеллентов для предупреждения укусов комаров;
- предотвращения завоза комаров всеми видами транспорта;
- проверка профилактических прививок против желтой лихорадки у лиц, посещающих эндемичные регионы.
Вакцинироваться можно в государственном медицинском учреждении, в котором имеется манипуляционный кабинет и обученный медперсонал. Можно прививаться в частных клиниках, имеющих разрешение на проведение вакцинации.
источник
Какие важные документы нельзя забыть перед поездкой за границу? — паспорт, билеты, медицинскую страховку, не помешает справка о состоянии здоровья. Кроме всего перечисленного для посещения определённых стран, нужно иметь запись в паспорте прививок о вакцинации против жёлтой лихорадки. Так как эпидемии данной инфекции нередко встречаются и в наше время — помнить о профилактике нужно, а перед въездом на территорию Африки, Южной Америки контроль проводится ещё на границе.
Кому нужна прививка от жёлтой лихорадки? С какого возраста её делают и как переносят вакцинацию? Что за вакцину используют и кому она противопоказана? Постараемся во всём этом разобраться.
На территории государств бывшего СССР прививка от жёлтой лихорадки не входит в перечень обязательных. Её не предлагают сделать детям первого года жизни или взрослым, профилактика против заболевания не внесена в Национальный календарь прививок, так как заболевание не встречается на этих землях.
Кому показана прививка от жёлтой лихорадки?
- Всем людям, проживающим на территории стран с частыми вспышками этой инфекции, то есть эндемичных по данному заболеванию.
- Путешественникам, кто планирует поездку в Африку или Южную Америку.
- Всем людям, чья работа связана с частыми поездками в страны, где периодически регистрируются вспышки заболевания.
- Прививка против жёлтой лихорадки нужна работникам лабораторий, контактирующим с вакциной или культурой клеток возбудителя.
В остальных случаях прививку не делают или ставят только по желанию самого человека.
Почему всё-таки делают прививку против жёлтой лихорадки данным категориям граждан?
- Во время вспышек этой инфекции количество смертельных случаев может доходить до 50% и выше.
- Молниеносно протекающая жёлтая лихорадка уносит жизни людей всего за 4 дня, даже в случае своевременно начатого лечения.
- Возбудитель при определённых условиях устойчив во внешней среде: если его высушить — он длительно сохраняется на поверхностях.
Переносчик вируса жёлтой лихорадки — самка комаров рода Aedes aegypti заразна в течение 14 дней после укуса больного человека. Полностью избавиться от переносчиков инфекции не представляется возможным.
Всё это послужило предпосылками для создания активной защиты для определённых категорий людей против жёлтой лихорадки.
Вакцина от жёлтой лихорадки была создана ещё в 1937 году американским вирусологом, за что этот учёный был удостоен Нобелевской премии, но только спустя 14 лет.
Вакцина содержит аттенуированные или ослабленные клетки вируса, поэтому вводится с осторожностью и только тем людям у кого нет противопоказаний. Вакцина представляет собой лиофилизат, то есть сухое вещество с растворителем в отдельной коробочке либо в ампулах.
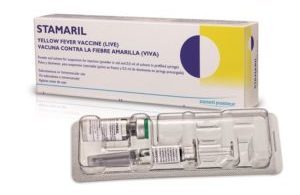
Основные вакцины, применяемые в России:
- отечественная «Вакцина жёлтой лихорадки живая сухая», производство ФГУП «ПИПВЭ им. М. П. Чумакова»;
- французская Stamaril, производство Sanofi Pasteur.
В них используется штамм инфекции «17D» выращенный на куриных эмбрионах.
Где прививка обязательна? Перед посещением каких стран придётся её делать?
-
В некоторых странах или районах Африки: Ангола, Бенин, Буркина-Фасо, Гана и Габон, Гвинея, Гамбия, Республика Конго; потребуют сделать прививку от жёлтой лихорадки в Замбии, Кении, Нигерии, Либерии и Мавритании, Сенегале, Сомали и Судане, Танзании и Уганде, Руанде, Того, Чаде, Эфиопии и в Центральноафриканской республике.
- В Южной Америке перед путешествием в Боливию и Венесуэлу, Бразилию и Гайану, Колумбию, Панаму и Перу, в последнем случае о прививке против жёлтой лихорадки спросят, если человек соберётся осмотреть джунгли. В Суринаме и Эквадоре тоже бывают вспышки заболевания.
Некоторые из этих стран бывают полностью охвачены эпидемией в момент очередной вспышки жёлтой лихорадки, а в некоторых только определённые районы подвержены распространению инфекции. Но в любом случае лучше сделать прививку перед командировкой или путешествием на любую из данных территорий.
Где сделать прививку от жёлтой лихорадки? В большинстве случаев прививку делают в поликлиниках по месту жительства. Но учитывая, что прививку заранее не планируют — то её на человека заказывают в случае возникновения необходимости и иногда придётся подождать несколько дней до её закупки. А также можно привиться в платных клиниках, где есть разрешение для проведения прививок.
Какой срок действия прививки от жёлтой лихорадки? Нет точных цифр. По мнению учёных, минимальный период защиты составляет 6 лет. В большинстве случаев вакцина защищает от заболевания на 10 лет. Были случаи, когда защитные клетки в организме привитого человека обнаруживались спустя 30 лет.
Но чтобы быть уверенным в наличие иммунитета против вируса жёлтой лихорадки — лучше периодически проводить серологические исследования с обнаружением титра защитных клеток против возбудителя.
От жёлтой лихорадки прививку не ставят следующим категориям населения:
-
всем, у кого была выраженная реакция на предыдущую прививку;
- учитывая, что вакцина живая, хотя и ослабленная — её не вводят беременным женщинам, но в период эпидемий этот запрет снимается, так как под угрозой может оказаться здоровье и жизнь будущей матери;
- прививку от жёлтой лихорадки ребёнку делают лишь спустя 9 месяцев после рождения, однако, во время эпидемий ребёнка могут привить в 6 месяцев;
- не делают прививку от жёлтой лихорадки людям с различными иммунодефицитными состояниями: ВИЧ, онкологические заболевания, болезни вилочковой железы;
- во время создания вакцины используют куриный белок — поэтому всем, у кого на него аллергия прививка от жёлтой лихорадки противопоказана.
После введения защитных клеток человек обычно чувствует себя хорошо. Эта прививка относится к категории наименее реактогенных. Реакции и побочные эффекты на прививку от жёлтой лихорадки возникают действительно редко и в большинстве случаев связаны с неправильным поведением самого человека до и после вакцинации.
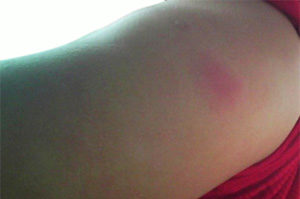
- В месте введения вакцины иногда образуется незначительное покраснение и припухлость, которая проходит самостоятельно в течение нескольких дней.
- Иногда развивается аллергическая реакция в виде крапивницы местной или генерализованной, то есть по всему телу. В особо тяжёлых случаях может развиться шоковая реакция на прививку от жёлтой лихорадки.
- Местное воспаление лимфоузлов или незначительная болезненность в области мышц и суставов.
- При нарушении правил введения вакцины и занесения инфекции иногда появляется нагноение или абсцесс. Практически всегда в этом вина медработника, проводившего иммунизацию.
Все реакции после прививки от жёлтой лихорадки поправимы их легко исправить с помощью противовоспалительных или противоаллергических лекарств, которые можно приобрести заранее. При развитии после прививки выраженной аллергии рекомендуется обратиться за помощью к врачу.
Перед прививкой от жёлтой лихорадки, обычно, руководствуются общими правилами ведения любой вакцины.
-
За сколько дней до поездки делают прививку от жёлтой лихорадки? Чтобы иммунитет сработал своевременно — вакцинацию проводят не ранее, чем за 10 дней до отъезда. Но лучше позаботиться о защите против заболевания за 14 дней до путешествия.
- За 3–4 дня до и после прививки врачи не рекомендуют пробовать новые неизвестные блюда и продукты, чтобы не началась аллергия.
- После прививки нельзя прогуливаться в парках или посещать места с большим скоплением людей. Они могут заразить острой инфекцией привитого от жёлтой лихорадки человека.
- Купаться и мыться после прививки можно и нужно. Не рекомендуется только расчёсывать или протирать губкой место введения вакцины.
- Как сочетается прививка от жёлтой лихорадки и алкоголь? После введения любой вакцины не разрешается принимать алкогольные напитки. Это дополнительная нагрузка на печень, а любые препараты проходят через её специальную систему защиты. Временно нужно воздержаться после прививки от употребления алкоголя.
- Как и в других случаях после любой прививки нужно в течение 30 минут находиться в поле зрения медработников, которые её делают. Чтобы при развитии аллергической реакции можно было оказать своевременную помощь.
В остальном для такой прививки нет ограничений.
Вакцинация против жёлтой лихорадки — нужна ли всем очередная прививка от редко встречающегося заболевания? Вакцинировать всех поголовно необязательно. В перечень нуждающихся в прививке входят лишь определённые люди. Это те, кто может столкнуться с вирусом во время поездки за границу. Лёгкое течение болезни практически не встречается, поэтому подготовиться к встрече с возбудителем жёлтой лихорадки нужно заранее. От однократной прививки намного больше пользы, чем вреда, ведь она может спасти человека от болезни и её непоправимых последствий.
источник
Я прививок не боюсь! Если надо — уколюсь!
(из старого советского мультика)
В связи с сегодняшним инцидентом по работе, решил посвятить сегодняшний незапланированный пост вакцинам для путешественников .
А инцидент был рутинным – нарвался на очередной маразм государственного медучреждения совкового покроя.
В нашей стране по непонятным мне причинам вакцинацию против желтой лихорадки делают только несколько специально сертифицированных госучреждений, так что людям из иных населенных пунктов приходится специально приезжать в эти несколько городов (их список здесь). Зачастую случается так, что работник приезжает специально в Москву привиться, а уже через 2 недели летит работать в Африку или Юж. Америку. В этих случаях я вакцинирую людей одновременно несколькими вакцинами против инфекций, эпидемичных для страны назначения (здесь и менингиты, и гепатит А, и брюшной тиф, и т.п.).
Так вот, в очередной раз я поставил парню с пяток вакцин и направил в наш Центральный прививочный пункт на Неглинке за желтой лихорадкой. Там он возьми и расскажи, что уже успел привиться несколькими вакцинами!
На этом месте, если кто не знает, поясню, что российские медучреждения типа прививочных пунктов до неприличия бедны, а потому в них зачастую работают либо молодые бездарности, либо постклимактеричные дамы с дурным характером и неспособностью к обучению.
Парень мой нарвался, видимо, на последних. Те тут же подняли хай и выдворили его восвояси без прививки (а парню через 10 дней лететь в эндемичную страну, где без желтолихорадочного сертификата он просто может не пройти таможни. ).
Я позвонил за разъяснениями эскулапствующим. Подходит та самая дама (врач, между прочим) и с первой же фразы начинает с изрядным апломбом и хорошо поставленным голосом нести мне всякую пургу, что вот я, мол, такой-растакой не знаю элементарных правил иммунопрофилактики. Тут я тетушку резко оборвал резонным вопросом: какими именно инструкциями она руководствуются при постановке вакцин? На это тетушка взбеленилась и стала требовать моего имени и адреса, дабы «заслать к вам санэпидстанцию и проследить, как вы людей гробите». В таких случаях единственный выход – действовать по понятным им совковым правилам, что я и сделал, заявив, что сейчас же позвоню заместителю главного санитарного врача, своему доброму другу, и донесу до его сведения, что в его Центральном прививочном пункте не читают инструкций к вакцинам. Тетушка явно опешила, но была вынуждена вытащить из упаковки с вакциной инструкцию по ее применению и, как мне показалось, впервые в жизни стала ее зачитывать. Естественно, она прочла там и строку, что вакцина сия сочетается со всеми прочими в любых комбинациях и может вводиться одновременно с ними. Тут тетушка сказала то, что потрясло меня окончательно: «Вот 30 лет уже прививаю, а такой ерунды не читала!»
А ведь фраза о сочетаемости и одновременности введения вакцин взята из основного приказа Минздрава №229, регулирующего вакцинацию! Это значит, думаю, она и его не читала. А тетушка продолжала (вслух и не стыдясь) нести следующую антинаучную ахинею: «Ведь если я введу ему несколько вакцин, иммунитета на все не хватит выработаться, и он может умереть от желтой лихорадки, и тогда меня посадят!». Тут у меня нервы уже не выдержали, и я накатал петицию в тот самый орган, которым тетушка мне пыталась грозить. Так и борюсь с ветряными мельницами и тетушками-дериЖАБлями (как их называет мой добрый друг). 🙁
Интересно, что подобную чушь я слышу все 10 лет, как стал массово прививать людей. Эту чушь повторяют не только пациенты, но и врачи!
Поэтому разъясняю, как обстоит дело на самом деле:
МИФ 1: За раз можно делать только одну вакцину .
Во всем мире вакцинируют всем и сразу без боязни. В РФ Приказ Минздрава 229 требует проведения ОДНОМОМЕНТНОЙ вакцинации для всех препаратов Национального Календаря в любых сочетаниях. Исключение составляет лишь БЦЖ (против туберкулеза), которую, для исключения контаминации вакцин, допускается вводить за день или на следующий день после др. прививок. Другие сочетания для прививок, выходящих за рамки Календаря, оговорены в соответствующих инструкциях.
Именно возможность сочетания вакцин и привела к разработке поликомпонентных вакцин. Сегодня вы можете купить вакцину, где в одном уколе сразу замешаны дифтерия, столбняк и гепатит В, например.
Одновременное введение нескольких антигенов для организма – привычная ситуация: так, при проникновении в тело микробов в ответ вырабатываются антитела к десяткам его белков. При смешанных инфекциях это число возрастает многократно!
Сочетанная иммунизация НЕ СОПРОВОЖДАЕТСЯ угнетением иммунного ответа к какому-либо из вводимых антигенов. НЕ ПРОИСХОДИТ и потенцирование реактогенности. Частота побочных реакций при одновременном и раздельном введении никак НЕ ОТЛИЧАЕТСЯ.
МИФ 2: Если я сегодня сделал одну вакцину, то другую можно делать только через месяц.
Минимальный месячный интервал установлен для введения доз ОДНОЙ И ТОЙ ЖЕ вакцины (например, гепатита В, который делается 3-кратно). Месячный интервал между 2-мя разными вакцинами может быть оправдан лишь теоретическими соображениями только для 2-ух живых вакцин. Эти соображения не относятся к ситуациям, когда вводят живую вакцину после инактивированной (или наоборот), а также в отношении 2 разных инактивированных вакцин.
МИФ 3: После вакцины нельзя мыться = Место вакцинации нельзя мочить.
Эта чушь порождена постановкой туберкулиновой пробы Манту, которую вводят ВНУТРИКОЖНО, и которую действительно нельзя размачивать, т.к. весь введенный препарат смоется. Проба Манту – это не прививка, а диагностический тест на уровень аллергизации организма к туберкулезу.
Прививки же вводятся в основном внутримышечно или ПОДкожно, так что смыть их в душе или ванной невозможно. Мойтесь смело!
МИФ 4: После прививки день нельзя пить алкоголь / заниматься сексом (. да-да, такой совет дают некоторые медики)
Ну, насчет алкоголя я еще терпел бы, но вот секса лишать людей – это уж слишком! 🙂
Никакого взаимодействия алкоголя с вакцинами не существует. Если очень хочется, залейте стресс от вакцинации бокалом доброго красного вина! 🙂
МИФ 5: Вакцины могут вызвать заболевание в «легкой форме». (Популярный в последнее время в желтой прессе)
Все современные вакцины строго стандартизируются. Никаких даже легоконьких заболеваний они не вызывают (возможны побочные эффекты, но не заболевание, против которого эта вакцина и придумана).
Живые вакцины (их остается, кстати, все меньше) содержат ослабленные, специально выведенные непатогенные штаммы. Если на миллиард прививок отмечается хоть одно подозрение на легкое заболевание, такая прививка изымается из оборота (как произошло с капельками против полиомиелита).
Большинство же вакцин инактивированы (т.е. живых возбудителей в них вообще нет), либо рекомбинантные, которые готовятся вообще без какого-либо участия возбудителей! Например, вакцина против гепатита В делается так: ген, кодирующий поверхностный HBs антиген вируса встраивают в геном пекарских дрожжей, и те начинают синтезировать белок, не отличимый от вирусного. Этот белок очищают и вводят в мышцу. В итоге – супернадежный иммунитет и никаких хлопот!
МИФ 6: Вот у меня после прививки распухло плечо, поднялась температура, значит больше мне их делать нельзя, у меня на них аллергия!
Полное непонимание происходящего!Никакая это не аллергия! Такая реакция часта особенно у женского пола. Дело в том, что подкожная клетчатка у дам образует жировые комочки (вспомните незабвенный целлюлит), в которые легко угодить иглой и ввести в них вакцину. Получится асептическое воспаление на 1-2 дня. Вреда от него никакого (оно не инфекционное!). В следующий раз просите врача вводить дозу поглубже, чтобы наверняка попасть в мышцу.
МИФ 7: У меня хроническое заболевание, так что прививки противопоказаны!
Эта чушь при совдепе привела к страшным последствиям! В 80-х годах в популяции накопилось большое число непривитых лиц с такими «медотводами» и дело закончилось эпидемиями дифтерии (заболели 25 тыс человек!) и других управляемых инфекций.
За последний 20 лет список противопоказаний был сведен к минимуму, ограниченному:
— аллергией на компонент вакцины (например, яичный желток для вакцин, готовящихся на курином эмбрионе)
— выраженный иммунодефицит (первичный)
— беременность (только для живых вакцин. )
И это все!
Всем прочим – срочно на прививку!
МИФ 8: (потешный) Вакцина против клещевого энцефалита приведет к тому, что я сразу не умру, а выживу, оставшись на всю жизнь калекой или дураком
Даже однократное введение вакцины достаточно, чтобы вы перенесли инфекцию без серьезных последствий. Если же вы все сделали по схеме (привились двукратно на сезон или трехкратно на 3 года), у вас не разовьются даже легкие симптомы заболевания.
А вот, если прививки нет, то вы скорее всего и правда перенесете заболевания с неврологическими последствиями, а можете и умереть (но не «быстренько», а с муками)
МИФ 9: Если я уже переболел или болею (гепатитом В, например) и, не зная того, сделаю прививку — придет писец!
Ничего подобного! Даже если вы уже переболели и имеете антитела к инфекции, прививка никак с ними не соотнесется. Просто вы зря потратите деньги на уже не нужную вам вакцину! Также, если вы уже больны хроническим гепатитов В, и о том не знаете и привились, — тоже ничего не случится!
источник





 В некоторых странах или районах Африки: Ангола, Бенин, Буркина-Фасо, Гана и Габон, Гвинея, Гамбия, Республика Конго; потребуют сделать прививку от жёлтой лихорадки в Замбии, Кении, Нигерии, Либерии и Мавритании, Сенегале, Сомали и Судане, Танзании и Уганде, Руанде, Того, Чаде, Эфиопии и в Центральноафриканской республике.
В некоторых странах или районах Африки: Ангола, Бенин, Буркина-Фасо, Гана и Габон, Гвинея, Гамбия, Республика Конго; потребуют сделать прививку от жёлтой лихорадки в Замбии, Кении, Нигерии, Либерии и Мавритании, Сенегале, Сомали и Судане, Танзании и Уганде, Руанде, Того, Чаде, Эфиопии и в Центральноафриканской республике. всем, у кого была выраженная реакция на предыдущую прививку;
всем, у кого была выраженная реакция на предыдущую прививку; За сколько дней до поездки делают прививку от жёлтой лихорадки? Чтобы иммунитет сработал своевременно — вакцинацию проводят не ранее, чем за 10 дней до отъезда. Но лучше позаботиться о защите против заболевания за 14 дней до путешествия.
За сколько дней до поездки делают прививку от жёлтой лихорадки? Чтобы иммунитет сработал своевременно — вакцинацию проводят не ранее, чем за 10 дней до отъезда. Но лучше позаботиться о защите против заболевания за 14 дней до путешествия.