Для предупреждения эпидемий опасных болезней проводят вакцинацию. Эта процедура предполагает введение в организм антигенного материала. В результате у человека вырабатывается специфический иммунитет. Но такая профилактика показана не всем и не всегда и способна вызывать у ряда лиц серьезные осложнения. Некоторые родители интересуются, можно ли делать прививки при эпилепсии.

Мнения врачей касательно возможности иммунизации при эпилепсии сходятся. Специалисты утверждают, что дети с диагнозом эпилепсия имеют такую же вероятность развития побочных эффектов и поствакцинальных осложнений, что и здоровые лица.
Это касается прививок против полиомиелита, дифтерии, кори, краснухи, коклюша, паротита, столбняка, клещевого энцефалита. В отношении применения препаратов против коклюша, мнения специалистов расходятся. Одни считают, что при эпилепсии не стоит проводить иммунизацию препаратами, содержащими цельноклеточный коклюшный компонент.
Они объясняют свою позицию тем, что оболочка микроба способна негативно влиять на состояние нервной системы. В результате, вакцина может спровоцировать рецидив болезни, повлечь прочие осложнения. Другие педиатры утверждают, что прививаться против коклюшной патологии при эпилепсии стоит, но нужно соблюдать одно условие: выполнение манипуляции в период стойкой ремиссии.
Периодически грипп распространяется в виде пандемий или эпидемий. Пик заболеваемости приходится на осенней-зимний и зимне-весенний сезоны. Вирус гриппа постоянно мутирует.
Последнее время патология переносится тяжело, провоцируя у большинства людей осложнения. При несвоевременном лечении, если организм ослаблен, болезнь может завершаться летально.
Поскольку эпилепсия – это хроническое заболевание, то протекает оно со сменой периодов рецидивов и ремиссий. ВОЗ и фармацевтические компании предупреждают, что прививку от гриппа не стоит делать во время обострения патологии любого типа.
Это влечет за собой развитие тяжелых побочных реакций и неправильное формирование специфического иммунитета. Поэтому при эпиактивности вакцинацию делать запрещено. Необходимо перенести прививку на период стойкой ремиссии патологии.
Любая прививка может вызывать побочные реакции. Негативная симптоматика быстро устраняется при своевременно оказанной медицинской помощи.
Вероятные осложнения вакцинации:
- обострение хронических патологий;
- присоединение инфекции;
- судорожные припадки;
- лихорадка;
- абсцесс;
- нарушение дыхательной функции;
- ухудшение аппетита;
- потеря сознания;
- конъюнктивит;
- образование уплотнения диаметром более 8 см в месте прокола;
- расстройство стула;
- отек Квинке, анафилаксия;
- подташнивание;
- менингит;
- энцефалит;
- суставная, мышечная боли;
- региональный лимфаденит;
- развитие вакциноассоциированных патологий.
Разные прививки неодинаково влияют на работу внутренних органов, поэтому вызывают определенные осложнения. Например, противотуберкулезный препарат БЦЖ может провоцировать лимфаденит, бессонницу, холодный абсцесс, длительный крик, анорексию, лихорадку.

Прививки от гепатита нередко вызывают аллергию, гипертермию, энцефалопатию, гломерулонефрит, миалгию, судорожные припадки, галлюцинации. Неприятная симптоматика способна наблюдаться до месяца. АКДС чаще всего провоцирует осложнения.
После укола у ребенка нередко возникает уплотнение в месте инъекции, отек Квинке, неврит плечевого нерва, головная боль, нарушается пищеварительная функция. У отдельных лиц отмечается временная обездвиженность, хромота.
Многие родители считают прививку АКДС для ребенка небезопасной. В интернете можно найти высказывания о том, что вакцина спровоцировала развитие эпилепсии. Но, как показывают медицинские исследования, иммунизация неспособна привести к возникновению такого неврологического отклонения.
Болезнь может передаваться от родителей детям. Бывает, что патология начинает проявлять себя именно в период активной профилактики вирусных и инфекционных заболеваний.
Перед принятием решения касательно иммунизации, доктор осматривает малыша, направляет на дополнительную диагностику с целью выявления противопоказаний.
После прививки у большинства детей повышается температура. Это может спровоцировать развитие судорожного синдрома. Особенно такая вероятность высока у малышей с эпилепсией.
Лицам с подобным диагнозом рекомендуется в течение некоторого времени до и после иммунопрофилактики, давать противосудорожные препараты. Если проводится вакцинация живой прививкой, то медикаменты стоит начать принимать за неделю до планируемой даты постановки укола.
При использовании инактивированных средств, противосудорожные лекарства назначают за пару дней до инъекции. Медикаментозную профилактику следует продолжать еще в течение двух недель после прививки.
Доктор Комаровский о том, кому нельзя делать прививки:
Таким образом, проводить вакцинацию при эпилепсии разрешается. Единственным условием является выполнение профилактики в период ремиссии. Для предупреждения развития судорожных припадков рекомендуется до и после прививки использовать специальные медикаменты.
источник
При эпилепсии делают большинство прививок. Риски при введении вакцины минимальны, а эффективность или проявление побочных эффектов остаются такими же, как и при введении вакцины здоровым людям.
Но есть ряд веществ, которые вводить нельзя.
Какие прививки противопоказаны при эпилепсии?
• против дифтерии;
• от коклюша;
• против паратифа и тифа;
• от холеры.
Например, из-за тропности к нервным рецепторам АКДС часто заменяют АДС-М.
Непосредственно вакцинация не может спровоцировать обострение данного заболевания. Введение инородных тел в организм является своеобразным катализатором наличия элиптиоидного очага. Это значит, что любая нагрузка может провоцировать приступы.
Вакцинировать деток с подобным диагнозом можно и нужно. Польза от введения препаратов в разы превышает потенциальный риск, нанесенный отдельным заболеванием.
Прогрессирование разных форм эпилептических припадков припадает именно на детский возраст, поэтому родители связывают усугубление ситуации с вакцинированием.
На самом деле, клинические исследования не подтверждают данную теорию, поэтому лучше в суждениях ориентироваться на доводы современной медицины, а не руководствоваться навязанными обществом страхами.
• аллергии;
• судороги;
• повышение температуры тела;
• энцефалопатия (поражение тканей мозга).
Противопоказания и возможные побочные эффекты от введения той или иной вакцины ничем не отличаются от рекомендаций по поводу лечения маленьких эпилептиков. Целесообразность планового прививания определяет лечащий врач в индивидуальном порядке после тщательного осмотра.
Эффективность прививания от сезонных острых инфекционных заболеваний оценивается на уровне 1 к 10. Т.е. 90% вакцинированных пациентов не заболеют.
К тому же, пациенты с симптомами гриппа переносят болезнь гораздо легче, а легкая форма минимизирует риск возникновения вторичных негативных явлений на фоне перенесенного вируса.
Противопоказанием является аллергия на куриный белок.
Важно: при эпилепсии запрещено вводить цельновирионные вакцины.
• субъединичная ― самый очищенный вариант;
• сплит-вакцины второго поколения.
Вакцина КПК (против кори, паротита и краснухи) переносится хорошо, клинические реакции наблюдаются крайне редко. Увеличение температуры тела до 37-38 градусов считается нормой.
Противопоказания ― аллергические реакции на белок куриного или перепелиного происхождения и аминогликозиды.
Постановка реакции Манту при эпилептических припадках запрещена. Для исключения диагноза «туберкулез» врач выдает направление на снимок легких с целью дальнейшей оценки пленки.
Прививка АДСМ и эпилепсия
Вакцинация против дифтерии и столбняка не несет никакой опасности эпилептику, поскольку в составе АДС нет активных нейротропных веществ. Следовательно, вакцина не провоцирует судороги и кашлевые приступы.
Эпилепсия не является противопоказанием к ОПВ или ИПВ. Напротив, запрещается внедрение вакцины в организм при следующих состояниях:
- Иммунодефицит.
- Негативные реакции на первичную вакцинацию.
- ОРВИ.
- Повышенная температура тела.
- Новообразования злокачественного характера.
- Сверхчувствительность к неомицину, стрептомицину, полимиксину (группа В).
источник
У сестры мужа умер ребенок при родах и у нее самой после этого серьёзные проблемы со здоровьем были, сейчас подлечилась, но ставят начальную стадию эпилепсии и по зрению дали инвалидность. Припадки бывают, но очень редко. И она мечтает взять ребенка, т. к. сама родить, конечно, уже не сможет. Она так была настроена на будущего ребёнка, что ей сейчас очень тяжело. У меня у самой двое приёмных, я знаю, что это очень не просто, пытаюсь ее отговорить, но она не может смириться, что ребенка нет и.
А почему откажут? Эпилепсия разве относится к пункту 3 «Психические расстройства и расстройства поведения»?
ПЕРЕЧЕНЬ
ЗАБОЛЕВАНИЙ, ПРИ НАЛИЧИИ КОТОРЫХ ЛИЦО НЕ МОЖЕТ
УСЫНОВИТЬ (УДОЧЕРИТЬ) РЕБЕНКА, ПРИНЯТЬ ЕГО ПОД ОПЕКУ
(ПОПЕЧИТЕЛЬСТВО), ВЗЯТЬ В ПРИЕМНУЮ ИЛИ ПАТРОНАТНУЮ СЕМЬЮ
1. Туберкулез органов дыхания у лиц, относящихся к I и II группам диспансерного наблюдения.
2. Инфекционные заболевания до прекращения диспансерного наблюдения в связи со стойкой ремиссией.
3. Злокачественные новообразования любой локализации III и IV стадий, а также злокачественные новообразования любой локализации I и II стадий до проведения радикального лечения.
4. Психические расстройства и расстройства поведения до прекращения диспансерного наблюдения.
5. Наркомания, токсикомания, алкоголизм.
6. Заболевания и травмы, приведшие к инвалидности I группы.
[ссылка-1]
Я уже писала что начала давать Инессе Таурин. Капсула большая, Инесса пьет хорошо, мне кажется что положительный эффект имеется. Но я узнала что оказывается Таурин принимают в комплексе с Тианином и Карнозином. Это я узнала последовательно.Сначала прочитала что надо пить Таурин с Тианином и только потом что еще и с Карнозином, поэтому получилось так что я всё заказывала по отдельности. Жаль что не с кем проконсультироваться, какие же именно аминокислоты и в какой комбинации и в каких.
Добрый день, дорогие форумчане! очень нуждаюсь в вашем совете. Сыну 14 лет, основной диагноз — эпилепсия криптогенная, парциальная, ремиссия 1,5 года. Сейчас на депакине. Подошло время делать очередные прививки. В школе детям делали в один день АДСМ и полиомиелит. Мы отказались от одновременного введения двух вакцин, сделали только полиомиелит (на фоне приема тавегила). Через месяц нам сказали делать АДСМ. Вот подошел срок, а меня мучают сомнения. Дело в том, что первые приступы наши по.
Судороги – не всегда эпилепсия. Как поставить диагноз
Всем Здравствуйте!! Читаю постоянно , пишу крайне редко. Дочке 2 годика. Если кратко, то после ноотропов начались эпи. приступы. Теперь стоим на учете у эпилептолога. Врач нам дал мед.отвод от прививок, а педиатр каждый раз прессует нас на своих приемах, я уже ее боюсь вызвать. Вопрос: Девочки у кого есть детки с эпи, делали ли вы им прививки? И второй вопрос, эпилептолог нам сказала что садик нам не светит, типа она напишет наш диагноз и не одна заведующая не возьмет на себя ответственность.
Модераторы, не удаляйте, по человечески. Написала тему здесь И в Усыновлении, потому что И там И здесь есть детишки с эпилепсией. Пусть родители увидят тему, может кому-нибудь пригодится. Новое лечение эпилепсии — вшивают электроприбор под кожу головы. Он останавливает припадки, автоматически. Пишут, что хорошо помогает. Ссылка ниже. В Америке скоро будет в продаже, про Россию не знаю.
спрошу здесь, хотя вопрос про взрослого. у взрослого сына моей няни некоторое время назад начались приступы эпилепсии. по версии няни причиной явилось то, что его в армии сильно избили. они наблюдают его у хорошего врача в профильной клинике (ужас сколько он берет за прием. ), парень пьет депакин. 4 месяца не было приступов, сейчас опять был. я совсем не знаю, чем няне помочь. как вы думаете имеет смысл идти к остеопату с эпилепсией? спасибо большое!
пусть обратиться сюда, а не к остеопату.
есть и более современные препараты, чем депакин.
Передайте, пожалуйста, чтобы не метались, не искали волшебников, которые будут обещать вылечить навсегда. Обращаться надо только к врачам, которые несут ответственность за свои действия.
Хочется избавится от проблем, мы в это играли, были готовы на все. «Примавера медика» сына чуть не угробила. Один врач, виды мое рвение, мне сказал, что она меня просто заклинает не обращаться к экстрасенсам, всяким шарлатанам, обещающим полное и быстрое исцеление.
Удачи вашей няне! Подбор противосудорожных, внимательный врач и много-много терпения.
У нас глазки стали закатываться после того, как я наругала ребёнка из-за того, что он переходил дорогу и сильно убежал вперёд. Что явилось причиной-испуг? Ребёнку было 2,3г.
Делать ребенку прививки или нет? Сторонники и противники вакцинации ломают копья в ожесточенных спорах.
. сильная реакция на конкретную вакцину или поствакцинальное осложнение (использовать данный препарат в дальнейшем нельзя); аллергическая реакция на какой-либо компонент вакцины: например, при аллергии на пекарские дрожжи исключены прививки от гепатита В, а при аллергии на куриный белок не рекомендуется вакцинация от гриппа, кори и паротита; прогрессирующие заболевания нервной системы; эпилепсия, не поддающаяся контролю с помощью лекарств; онкологические заболевания; иммунодефицитные состояния (в данном случае под запретом прививки живыми вакцинами). Временные противопоказания — это состояния, при которых прививать также нельзя, но вакцинация вполне допустима в тот момент, когда кризис минует. К ним относятся: любые острые заболевания. Медицинский.
Кто сталкивался с проблемой : назначили депакин хроно-300, нужно ли его давать. И еще назначили Фенибут !
. К ним относятся: кожные болезни; острые и хронические инфекционные и соматические заболевания в стадии обострения (проба Манту ставится через 1 месяц после исчезновения всех симптомов болезни или сразу после снятия карантина); аллергические состояния в стадии обострения; эпилепсия. Иммунитет после профилактических прививок также может влиять на чувствительность к туберкулину, поэтому пробу Манту необходимо планировать до проведения любых прививок. А если вашему ребенку уже поставлена проба Манту, то прививать его — при отсутствии противопоказаний — можно сразу после оценки результатов пробы. Если же проба.
Люди, подскажите, эпилепсия наследуется? На что обратить внимание в плане диагностики? У малышки признаков нет, но био состояла на учете.
Если ребенок кашляет или простужен, его необходимо уложить в постель, обильно поить, кормить в соответствии с аппетитом.
Как известно, фотовспышка «от красных глаз» мигающая. А при съёмке портрета на автоматических фотоаппаратах такая вспышка ставится по умолчанию. Не замечали ли влияния таких вспышек на начало и течение эпилепсии?
переводила недавно статью для знакомой (ее дочка реагирует на вспышки), может, кому-то пригодится, информация, конечно, общая и местами противоречивая, но заинтересовали некоторые моменты, например, то, что при такой чувствительности к вспышкам света помогает, когда находишься в провоцирующем окружении, закрыть один глаз! Попробовала на себе (у меня начинает кружиться голова от светомузыки или от часто меняющихся образов на экране) — работает! ))
Reflex Epilepsies/ Рефлекторная эпилепсия
На что это похоже?
Вот типичная история: «Только позднее я сообразила, что во время его первой судороги он сидел под флюоресцентным светом. Все три приступа случились у него во время вспышек или мерцания/мигания света. Последний приступ был во время ЭЭГ, когда они использовали лампу. Теперь мы стараемся оградить Дэна от любого источника мигающего света. Даже когда мы едем по затененной аллее, где свет пробивается сквозь деревья — мы просто даем ему солнцезащитные очки и просим пригнуть голову.»
Рефлекторные эпилептические припадки — это группа эписиндромов, в которой приступы провоцируют определенные стимулы. Этими стимулами может быть что-то простое в окружении или что-то более сложное, допустим, чтение, письмо, решение математических задач и иногда даже размышление на определенные темы.
Возникающие в результате этих стимулов судороги имеют различный характер, но 85% из них — это генерализованные тонико-клонические судороги. К оставшимся судорогам относятся абсансы (взгляд в одну точку) и миоклонии (подергивание глаз, кисти или руки).
Наиболее распространенная форма рефлекторной эпилепсии — это фотосенситивная эпилепсия, при которой судороги провоцирует мерцающий/мигающий свет. Обычно это генерализованные судороги. Иногда в рамках рефлекторной эпилепсии могут также выступать парциальные приступы (возникающие в небольшом участке мозга).
Фотосенситивная эпилепсия обычно начинается в детском возрасте, и ее часто (хотя не всегда) перерастают к взрослому возрасту. Она чаще встречается у детей, один из родителей которых также чувствителен к мерцающему свету.
Други формы рефлекторной эпилепсии могут проявиться в любом возрасте. Они проявляются только у небольшого процента людей с эпилепсией.
Люди с рефлекторной эпилепсией обычно нормально развиваются и показывают хорошие результаты во время неврологических осмотров.
Иногда довольно сложно избежать всех источников мерцающего (мигающего света), так как даже проезд мимо ряда деревьев, сквозь которые пробивается солнечный свет, может вызвать тот же эффект, что и проблесковый огонь. Если мерцающего/мигающего света избежать невозможно, иногда помогает на время воздействия света закрыть один глаз. У некоторых людей судороги может спровоцировать определенная частота мигания или даже какие-то конкретные цвета.
В последнее время большой интерес вызывает вопрос безопасности видеоигр для детей или взрослых с эпилепсией. Определенные видеоигры (так же, как и определенные телевизионные шоу и фильмы) могут спровоцировать судороги. Необходимо также рассматривать как потенциальные возбудители судорог — недостаток сна и стресс или возбуждение, вызванные длительной игрой в видеоигры. Судороги, провоцируемые мерцающим/мигающим светом или меняющимися образами видеоигры, происходят именно во время игры. Судороги, имеющие место позже, когда человек уже закончил игру, вызваны не игрой.
К другим провоцирующим факторам окружающей среды в рамках рефлекторной эпилепсии можно отнести звуки, например, звон церковных колоколов, определенная музыка или песня, или голос человека. У отдельных людей приступы провоцировались ходом движущегося эскалатора, чисткой зубов, приемом горячей ванны или растиранием (спины).
Конечно, эффективный способ предотвращения большинства приступов в случаях рефлекторной эпилепсии — это избегание провоцирующих их стимулов. Но, как правило, людям с рефлекторной эпилепсией необходимо медикаментозное лечение, так как невозможно избежать в повседневной жизни факторы, провоцирующие их приступы, или не удается четко определить причину приступов. В лечении рефлекторной эпилепсии эффективен Депакот (вальпроат). Другие эффективные лекарства включают Клонопин (клоназепам), Фризиум (клобазам, в США не продается), Ламиктал (ламотриджин) или фенобарбитал.
Каковы перспективы?
Большая часть приступов рефлекторной эпилепсии поддается хорошему контролю на фоне приема невысоких доз медикаментов. Некоторые люди действительно перерастают свои судороги, но чувствительность/подверженность судорогам может сохраняться еще в течение многих лет: При отсутствии лечения, 75% людей с фотосенситивной рефлекторной эпилепсией продолжают иметь судороги после 25 лет. Докторам и пациентам нужно быть очень внимательными, чтобы не прекратить лечения преждевременно, чтобы избежать возвращения судорог.
Девочки,пишу сюда первый раз. На сайте давно.Те у кого детишки с проблемами после прививок,есть такое дело. есть возможность дать этому делу широкую огласку,после будем добиваться компенсаций на лечение детишек.Мне нужно собрать базу данных(можно без фамилий). Вопрос будет ставиться на высоком уровне. Нужно писать возраст ребенка, прививка,последствия, диагноз который получили благодаря нашим прививкам, что говорили врачи на все вопросы и вообще их реакции на заявления что беда и диагноз.
Помогите дельным советом. Наш дет сад проводит ОБЯЗАТЕЛЬНУЮ вакцинацию детей от гриппа. Моему сыну 3 года. Я категорически не согласна делать эту прививку сейчас. Вот почему: Мы только что из стационара, нам прооперировали периостит, болезнь протекала с судорогами, после периостита была ОРВИ. Сегодня уч врач выдала справку о том, что с понедельника мы можем идти в сад и мед отвод от прививок на 2 недели( до 22.09.06). Сейчас мы начнем еще обследование по судорогам у невролога и , предпологаю.
Не имеют права.
Это противоправные действия.
Вы можете подать на них в суд. Легко.
Если до этого дойдет, зайдите на сайты Котока или Прививкам.нет — там есть вся информация по процедуре и вся законодательная база по этим вопросам.
Учитесь отстаивать ваши права.
Мы решили попробовать довольно безобидную(на мой взгляд) терапию в виде пиявок. Первые 2 раза все было благополучно, а на третий раз (пиявка была поставлена на 7-ой шейный позвонок) у ребенка через 9 часов начался развернутый эпиприступ в течение 7 мин. (до этого у ребенка были только абсансы и фебрильные судороги). Если кто-нибудь имел такой печальный опыт, отзовитесь пож-та. Заранее спасибо!
пасиб, кто отправил сюда. была просто в «медецинский вопросах» отправили сюды. тонические судороги у моей меньшой (почти 2 года ей) именно сие. к врачам просьба не посылать, были мы у них, сделали мы ту энцефалограмму, признаков эпилепсии нету (потом, правда меня просветили, что ТОЛЬКО в момент приступа и можно понять что это вообще эпилепсия или нет), дали нам таблетки hidantina (содержат ФЕНИТОИН) С указанием, 2 недели пропить, и дал укольчик, если припадок до 5 минут затянется прям в.
Я считаю, что это эпилептические приступы. И надо просто грамотно подобрать терапию, тогда они уйдут. А когда их на фоне медикаментозного лечения не будет более 3-х лет и при нормальных показателях ЭЭГ, то можно будет говорить об отмене лечения и снятии диагноза.
Вот тогда и только когда у вас получится Ваше желанное «было и прошло». 🙂
Одно скажу точно — САМО ЭТО НЕ ПРОЙДЕТ, надо по-любому лечиться.
. Такими симптомами являются головная боль, боль в поясничной области, онемение рук, ног и некоторые другие недомогания. Постоянно и обязательно у невролога наблюдаются женщины, страдающие такими хроническими заболеваниями, как эпилепсия, рассеянный склероз и др., перенесшие черепно-мозговую травму. Итак, какие же проблемы в первую очередь становятся поводом для обращения к неврологу? Головная боль . Причинами ее возникновения может служить как физиологическое состояние, возникшее вследствие изменений в организме беременной женщины, так и заболевание, не зависящее от беремен.
Добрый день, я впервый раз в конференциии и очень надеюсь найти отзывы.Систематическая эпилепсия, вот один из нескольких диагнозов которые нам ставят. Доче 10 месяцев, недоношенность 3 степени. После апное произошло кровоизлияние, как следствие судороги.Судороги несколько раз в день по разу, длятся секунд 20. Пили депакин 3 мл в сутки, сейчас на конвулексе 12 капель в сутки, но приступы остаются. Наблюдаемся в нии педиатрии частным образом.Очень нужен специалист по эпилепсии.
Вот уже почти год мучаюсь одним вопросом. Понятно, если аутизм, классический, врожденный, спровоцированый дефектом обмена веществ или чего там еще,(Мамы аутистом прошу прощения, я не спец, могу ошибаться в трактовках), то можно корректировать поведение прпаратами типа Метил В12, БКБГ диетами, борьбой с кандидой и тому подобное. А как быть с детками, у которых аутизм это следствие органики? Вот у нас , например кучааутичных черт характера, но как последствия эпилепсии. А она в свою очередь это.
. У детей с патологией нервной системы (перинатальными поражениями центральной нервной системы, эпилепсией и др.) лихорадка может спровоцировать развитие приступа судорог. Судороги, развивающиеся на фоне быстрого повышения температуры (при гриппе, респираторных, кишечных инфекциях, после прививки АКДС и других ситуаций), принято называть фебрильными судорогами . Фебрильные судороги абсолютно всегда являются поводом для вызова «скорой помощи» . Эти судороги составляют около 85% всех судорог у детей, они чаще возникают у детей в возрасте от 6 месяцев до 3 лет, как правило, в первые 12-24 часа после повышения температуры тела более 38,5-41 С. Они длятся не.
. Судороги могут повторяться при повторном развитии лихорадки. В подобной ситуации необходимо положить ребенка на бок, обеспечить доступ свежего воздуха, дать жаропонижающее средство в виде свечей или сиропа и вызвать врача «скорой помощи». В большинстве случаев фебрильные судороги бесследно проходят к возрасту 3-5 лет, лишь у небольшого процента детей в дальнейшем возможно развитие эпилепсии. Если судороги впервые возникли у ребенка в возрасте до 6 месяцев, продолжались более 30 минут и повторялись неоднократно за период лихорадки, необходимо госпитализировать малыша для проведения квалифицированного наблюдения, обследования и лечения. Если ребенок не был госпитализирован после перенесенного приступа фебрильных судорог, в ближайшие дн.
В насшей истории было два поворотных момента: прививка, «разбудившая» эпи, и некорректное назначание Депакина, развернувшего эпи до труднокурабельной формы. К сожалению, сейчас встречаю массу подобных случаев. БОЛЬНО смотреть, когда кого-то врачи снова ведут по нашему же пути! Вот вчера дозвонилась Маше, которая писала сюда месяц назад о Весте у малыша и ухудшениях на Депакине. Они до сих пор лежат в 9-й больнице. Лечат сейчас Синактеном, улучшения заметны глазу и даже на ЭЭГ все лучше.
Девчонки, расскажите кто как делал прививки?Мне говорят, что нам можно(у мелкого вроде пока говорят эписиндром), но ослабленными вакцинами.Одни говорят после года, другие говорят можно с 6 мес. У кого как получилось?А то скоро лето-что ж и не гулять нигде?
Манту точно не надо делать. У Манту эпилепсия стоит в противопоказаниях.
Вот даю ссылочку, там написано об этом.
Ситуация такая. Вы познакомились с девушкой, она вам понравилась, встречаетесь (долго), узнаете друг друга хорошо, влюбляетесь — все как обычно, и вот вы подумываете о том чтобы вам пожениться. Но однажды узнаете, что у вашей любимой в прошлом было одно заболевание, а именно эписиндром (разновидность эпилепсии). В настоящее время она этим не страдает, и вообще считает, что диагноз в раннем детстве был поставлен ошибочно, хотя ни доказать, ни опровергнуть это нельзя из-за отсутсвия данных о.
Наконец добралась до компьютера. Были мы на трех лекциях. Конечно, много было сказано того, о чем многие мамы «со стажем» уже давно знают, но для меня было много нового и интересного, потому как моя голова до недавнего времени была забита только кардиологическими проблемами. Вообще жалела об отсутствии диктофона, потому что все сказанное законспектировать было просто физически невозможно. Еще, в первую очередь меня интересовал Вест и его лечение, в первую очередь Вальпроатами, поэтому больше.
. Я сразу сказала, что до года не позволю делать ребенку прививок. На Украине прививки по-прежнему обязательны. Мне трепали нервы, звонили домой, проводили беседы у зав. поликлиникой, пугали сан. станцией. О мед. отводе не было и речи: участковая медсестра с гордостью сообщила, что теперь прививки даже астматикам делают (странно — производство вакцин не совершенствовалось и тяжесть реакций не уменьшается, детишки не стали здоровей, а количество противопоказаний уменьшилось), невропатолог (лучший и авторитетнейший.
Рустам, скажите, пожалуйста, только ли генерализованные судороги («большой» приступ) являются противопоказанием к прививкам? Мне врачи сказали, что должно пройти не менее 6 мес. после последнего приступа для положительного решения вопроса а прививках. А у моего сына (ему 5 лет) есть еще бессужорожные приступы («малые»), имеется ввиду эпилепсия с полиморфными приступами. И между ними никак не проходит даже 2 недель, не то что 6 мес. Так как же поступить? Или только большие судорожные считать.
Неврологическая патология является противопоказанием только к одной прививке — АКДС. Объясню почему: у коклюшной палочки есть неприятный токсин, имеющий тропность к нервным рецепторам. Ведь как все происходит при инфекции — токсин попадает на нервные рецепторы верхних дыхательных путей и, образно говоря, делает короткое замыкание. В результате этого рецептор шлет в огромных количествах сигналы на кашлевой нервный центр в головном мозге и ребенок кашляет приступами по полчаса до посинения (буквально).
Вся эта лекция к тому, что коклюшная вакцина может иметь нейротропное действие. Если у ребенка в анамнезе есть любые судороги не температурного генеза, это является противопоказанием к АКДС. И все.
Ни к АДС (дифтерия-столбняк), ни к гепатитной, ни к корь-паротит-краснушной вакцине хроническая невропатология не является противопоказанием, ибо все они не содержат нейротропных активных веществ. Можете убедиться на Прививке.Ру, заглянув в инструкции к вакцинам.
Откуда взялся период в 6 месяцев после последних судорог, мне не совсем понятно. И почему именно 6, а не, скажем, 8 или 12? Не понимаю. То есть я понимаю чего боятся врачи — того, что прививка послужит триггером к новым судорогам. Но если эпилептиморфные судороги будут повторяться раз в 4 мес., так вы ребенка никогда не привьете и добром это не кончится.
Теперь практические аспекты. (я так понимаю, до этого места мало кто дочитал 🙂 Итак, с АКДС Вы уже не успеваете — ребенку уже почти 6 лет, а после 6 лет АКДС не делают. Для вакцинации против дифтерии-столбняка потребуется АДС-М (или французская Имовакс д.Т.Адюльт) 4 раза как будто на первом году жизни. Корь-паротит-краснуха однократно, гепатит В три прививки, ОПВ или ИПВ один раз. Это тот минимум, который надо сделать.
По деньгам самое дорогое — это гепатит В. Если not affordable, отложите его на полгода-год.
Также можно отложить ОПВ до 6 лет, то есть до календарного срока. Те две ОПВ, что Вы сделали, роли не играют. К возрасту 5 лет ее нужно было сделать 5 раз. Но это не повод — одной ОПВ достаточно, ибо она живая и иммунитет будет.
По логике вещей, если доктора боятся судорог после прививки, с профилактической целью назначайте противосудорожные на три дня (в день прививки и пару дней после). Если за день до прививки судороги, переждите неделю-две до нормализации состояния.
источник
Вакцинация при эпилепсии — такой вопрос решается индивидуально. Большинство проводимых по графику в нашей стране прививок не опаснее для детей с эпилепсией, чем для здоровых.
Но некоторые из прививок могут вызывать ухудшение по эпилепсии. Такими прививками считают вакцины против коклюша, дифтерии, столбняка, паратифа, холеры.
Бывают случаи, когда начало заболевания, первый приступ эпилепсии у ранее здорового ребенка возникает в период после прививки. Родители склонны считать вакцину причиной эпилепсии у их ребенка.
Это далеко не так. Надо отметить, что многие формы эпилепсии начинаются именно в раннем детском возрасте, что совпадает с периодом проведения большинства прививок . А значит
простое совпадение по времени дебюта эпилепсии и проведения вакцинопрофилактики наиболее вероятно.
Нередко у детей возникают реакции на прививку в виде повышения температуры тела , так называемая фебрильная реакция, на некоторые проводимые прививки. Чаще всего это относится к прививкам против дифтерии и коклюша (прививка АКДС).
Фебрильная реакция — это подъем температуры до субфебрильных цифр (37,5 и выше). Гипертермия может привести к развитию фебрильных приступов.
Фебрильные приступы — это возраст-зависимые состояния, характерны для детей от рождения до 3- 7 лет. Фебрильные приступы не относятся к эпилепсии, для них не характерны отдаленные последствия.
Однако, нет правил без исключения.
У некоторых пациентов может развиться аллергическая реакция на компоненты введенной вакцины, что может в редких случаях привести к развитию острой энцефалопатии .
- При острой энцефалопатии различают приступы, возникшие в острый период и являющиеся симптоматическими. В таких случаях мы ставим диагноз: Судорожный синдром.
- И второй вариант, когда в дальнейшем формируется эпилепсия, как осложнение после перенесенной нейроинфекции . Такая реакция очень редко встречается и была зарегистрирована после прививок против бешенства, оспы и коклюша. С использованием более высокоочищенных и менее антигенных вакцин такие случаи стали крайне редки в последние годы.
Изменилась тактика врачей в отношении противопоказаний от вакцинации при эпилепсии. В настоящее время разрешена вакцинация детям, у которых есть указания, что их родственники страдают эпилепсией. Сняты противопоказания от прививок у детей или взрослых, в анамнезе которых были эпилептические приступы.
В каждом случае у ребенка с эпилепсией индивидуально подбирается график иммунизации , с учетом всех особенностей (возраста, формы эпилепсии, продолжительности ремиссии по приступам, сопутствующей патологии, реакцией на предыдущие вакцинации, аллергическим анамнезом). Индивидуальный график иммунизации составляет педиатр совместно с иммунологом, эпилептологом , другими специалистами, в зависимости от сопутствующей патологии.
Есть и относительные, и абсолютные противопоказания от проведения некоторых профилактических прививок , о которых вам сможет рассказать лечащий врач, с учетом индивидуальных особенностей.
Прививки могут быть отложены на некоторое время, или заменены на другие, или строго противопоказаны.
- Так, развитие очаговой неврологической патологии в ответ на проведение предыдущей такой же вакцинации является основанием для запрета на эту прививку.
Нужно помнить, что риск развития заболевания, против которого делается прививка, выше, чем риск осложнений после вакцинации . Родители, посоветовавшись с врачами, должны принимать правильные, осознанные решения в отношении вакцинации своих детей. Вакцинация проводится, чтобы профилактировать развитие тяжелых заболеваний, снизить риск осложнений.
Итак, отвечая на вопрос, можно ли делать прививки при эпилепсии , скажем: в подавляющем большинстве прививки делать можно и нужно для того, чтобы защитить детей от опасных инфекций.
Доктор Комаровский на видео: Негативное влияние прививок на здоровье
На следующем видео история несчастных родителей больного ребенка с ДЦП (диагноз выставлен до вакцинации) и эпилепсией. Родители уверены, что эпилепсия началась после прививки. Им нужна помощь в реабилитации, вины врачей в диагнозе нет.
Причиной ДЦП и эпилепсии являлась не прививка, а повреждающие факторы в период беременности и родов.
источник
| | |||

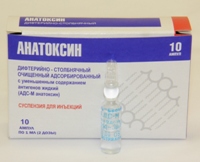 Наиболее часто применяемая комбинация анатоксинов в составе комплексной вакцины (АДС) – это столбнячный и дифтерийный компоненты. АДС применяется для детей и взрослых, как для первичного курса прививок, так и в качестве бустерных доз, необходимых для поддержания уже сформированного ранее иммунитета. Детям обычно вводят вакцину еще и с коклюшным компонентом (АКДС), но при непереносимости коклюшной составляющей применяется АДС. Взрослым и детям старше 4 лет ставят только АДС, поскольку коклюш для них больше не представляет опасности, а вот дифтерия и столбняк по-прежнему требуют активной иммунопрофилактики.
Наиболее часто применяемая комбинация анатоксинов в составе комплексной вакцины (АДС) – это столбнячный и дифтерийный компоненты. АДС применяется для детей и взрослых, как для первичного курса прививок, так и в качестве бустерных доз, необходимых для поддержания уже сформированного ранее иммунитета. Детям обычно вводят вакцину еще и с коклюшным компонентом (АКДС), но при непереносимости коклюшной составляющей применяется АДС. Взрослым и детям старше 4 лет ставят только АДС, поскольку коклюш для них больше не представляет опасности, а вот дифтерия и столбняк по-прежнему требуют активной иммунопрофилактики. Прививка от дифтерии взрослому человеку может ставиться заново, если ранее он не был вакцинирован. Если же в детстве человек получил полный курс прививок против данного заболевания, то взрослые каждые 10 лет должны ставить одну дозу вакцины для активации и поддержания невосприимчивости к инфекции. Такая ревакцинация взрослых, привитых в детстве, производится в возрасте 18 – 27, 28 – 37, 38 – 47, 48 – 57 и старше 58 лет, согласно приказу Минздрава РФ N 174 от 17.05.1999 г.
Прививка от дифтерии взрослому человеку может ставиться заново, если ранее он не был вакцинирован. Если же в детстве человек получил полный курс прививок против данного заболевания, то взрослые каждые 10 лет должны ставить одну дозу вакцины для активации и поддержания невосприимчивости к инфекции. Такая ревакцинация взрослых, привитых в детстве, производится в возрасте 18 – 27, 28 – 37, 38 – 47, 48 – 57 и старше 58 лет, согласно приказу Минздрава РФ N 174 от 17.05.1999 г. В нашей стране, согласно закону Российской Федерации «Об иммунопрофилактике инфекционных болезней» от 17 июля 1998 г., статьям N 5 и N 11, человек имеет право отказаться от профилактических прививок, в том числе от дифтерии. Однако согласно постановлению Правительства РФ N 825 от 15 июля 1999 г. «Об утверждении перечня работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями и требует обязательного проведения профилактических прививок», иммунизация от дифтерии обязательна для людей, работающих в следующих отраслях народного хозяйства:
В нашей стране, согласно закону Российской Федерации «Об иммунопрофилактике инфекционных болезней» от 17 июля 1998 г., статьям N 5 и N 11, человек имеет право отказаться от профилактических прививок, в том числе от дифтерии. Однако согласно постановлению Правительства РФ N 825 от 15 июля 1999 г. «Об утверждении перечня работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями и требует обязательного проведения профилактических прививок», иммунизация от дифтерии обязательна для людей, работающих в следующих отраслях народного хозяйства:  Реакции на прививку являются нормальным явлением, а не патологией. Симптомы постпрививочных реакций могут быть неприятными, но они проходят самостоятельно и бесследно, не вызывая нарушений здоровья человека. Дифтеритическая вакцина относится к классу низкореактогенных, то есть очень редко вызывает развитие реакций. Наиболее часто встречаются местные реакции в месте укола. Также возможно повышение температуры, вялость, сонливость, общее недомогание и легкая разбитость, которые проходят в течение нескольких дней (максимум недели). Рассмотрим подробнее наиболее часто встречающиеся реакции на прививку от дифтерии:
Реакции на прививку являются нормальным явлением, а не патологией. Симптомы постпрививочных реакций могут быть неприятными, но они проходят самостоятельно и бесследно, не вызывая нарушений здоровья человека. Дифтеритическая вакцина относится к классу низкореактогенных, то есть очень редко вызывает развитие реакций. Наиболее часто встречаются местные реакции в месте укола. Также возможно повышение температуры, вялость, сонливость, общее недомогание и легкая разбитость, которые проходят в течение нескольких дней (максимум недели). Рассмотрим подробнее наиболее часто встречающиеся реакции на прививку от дифтерии: Прививка от дифтерии является одной из самых безопасных, с точки зрения развития побочных эффектов. На сегодняшний день не выявлено ни одного случая развития анафилактического шока в ответ на введение вакцины. Побочные эффекты выражаются в развитии сильной местной реакции, которые могут усиливаться по мере увеличения количества полученных доз препарата.
Прививка от дифтерии является одной из самых безопасных, с точки зрения развития побочных эффектов. На сегодняшний день не выявлено ни одного случая развития анафилактического шока в ответ на введение вакцины. Побочные эффекты выражаются в развитии сильной местной реакции, которые могут усиливаться по мере увеличения количества полученных доз препарата.