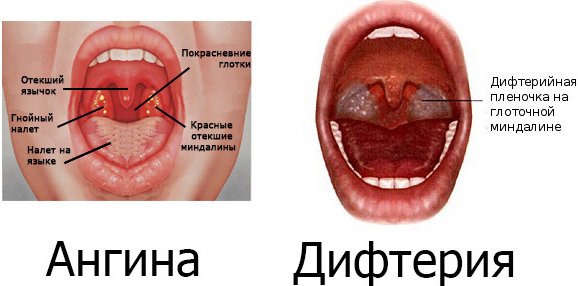
Дифтерия – инфекционное заболевание, чаще диагностируемое у детей и подростков. В случае выстилания и обволакивания горла фиброзной пленкой начинает развиваться воспалительный процесс. Малыши становятся истеричными, плаксивыми, испытывают трудности при дыхании, глотании.
Причина развития дифтерии – поражение слизистой любой части гортани коринебактерией (дифтерийной палочкой), приводящей к покрытию языка, горла, гортани, полости носа фиброзной непроницаемой пленкой. Бактерии быстро разносятся с оттоком крови, начинают выбрасывать большое количество экзотоксинов. Организм испытывать сильнейшее отравление. В случае неоказания своевременной мед. помощи осложнения у детей в виде токсического шока, нефроза, полиневрита, миокардита вплоть до летального исхода неизбежны.
Главный возбудитель дифтерии – дифтерийная палочка, хорошо переносящая низкие температуры и даже высушивание, оставаясь пребывать на одежде, предметах, игрушках. К гибели же приводит лишь кипячение в течение 1 мин или дезинфицирование хлором – 10 минут.
Основной путь передачи дифтерии – воздушно-капельный. Источником заражения может стать:
- слюна;
- выделения из полости носа;
- зараженные предметы, игрушки, которые дети любят тянуть в рот
- человек – носитель бактерий, но спустя 9-10 день с момента заражения, т.е. по истечении инкубационного периода коринебактерии.
Даже при проведении теста анализ может выглядеть отрицательным, хотя это не говорит о том, что заражения не произошло. Дифтерийная палочка не обнаруживается до тех пор, пока пребывает в латентном, спящем состоянии. Лишь при появлении определенных благоприятных условий, в частности неустойчивого иммунитета, начинает быстро активироваться проявлять себя.
Наиболее восприимчивы к заболеванию дети в 3-7 лет. Груднички, пока кормятся грудью, приобретает пассивный иммунитет от матери и даже в случае заражения бактерии, вероятно, никак не будут проявлять себя. У более старших детей вырабатывается устойчивый иммунитет. А вот подростки в период полового созревания вновь входят в группу риска, когда иммунная система, равно как и гормональный фон начинают переживать некий дисбаланс.
Дифтерийная палочка при попадании вырабатывает гиалуронидазы (токсины), быстро внедряющиеся в эпителиальные клетки. В результате:
- расширение сосудов и повышение проницаемости;
- сильная интоксикация организма;
- некроз эпителиальных клеток;
- замедление кровотока;
- выпотевание экссудата;
- покрытие слизистой гортани фиброзной пленкой;
- проявления локальных очагов воспаления на небе, зеве полости глотки.
Экзотоксины оказывает токсическое воздействие на весь организм в целом, причем ребенок может стать бактерионосителем на протяжении всей своей жизни.
Внимание! Дифтерия у детей – это не вирусное заболевание, в чем заблуждаются многие люди. Воспаление вызвано исключительно бактериями, которые могут попасть в рот даже с зараженной водой, пищей и лечение данного заболевание – особое, хотя симптомы сильно схожи с ангиной, ОРЗ, гриппом при заложенности носа, горла.
В зависимости от месторасположения инфекции в горле различают следующие формы дифтерии:
- локализованная при внедрении бактерии исключительно в одном ограниченным месте;
- распространенная при расселении коринебактреии за пределами миндалин;
- геморрагическая, отличается поражением кроветворной системы в целом, появлением высыпаний по типу геморрагических на теле и кровоизлиянием в слизистой ЖКТ;
- токсическая, как самая опасную с бурным течением, приводящая к отечности тканей, а на фоне осложнений – параличу нижних конечностей, невротическому синдрому, приступам эпилепсии, поражению сосудов сердца.
Коринебактерии считаются анаэробными и совершенно не образуют спор. Возбудителем является дифтерийный экзотоксин, отличающийся высокой токсигенностью, и при попадании в кровь быстро разносится по венозному руслу. В ответ на интоксикацию мягкие ткани быстро опухают.
Буквально через 2-3 дня с момента заражения проявляются остро выраженные симптомы у детей: резкое повышение температуры, обезвоживание, высыхание покровов кожи, боль в животе, отёчность, выбухание лимфоузлов.
Бактерии при попадании в организм способны привести к серьезным поражениям внутренних жизненно важных органов (печени, почек, легких). Именно с последнего дня, т.е. на 9-10 день инкубационного периода ребенок считается заразным для окружающих.
Симптомы проявляются в зависимости от места локализации инфекции: уха, глаз, гортани, половых органов:
- воспаление и опухание лимфоузлов;
- отечность тканей;
- повышение высокой температуры до 41 градуса;
- слабость;
- режущие боли в животе;
- развитие почечной, сердечной недостаточности.
Не всегда признаки дифтерии выражены в случае поражения гортани и могут отсутствовать вовсе. Однако, дифтерийная палочка живуча и хорошо приспосабливается на слизистой оболочке в детском неокрепшем организме. Если не лечить, то осложнения неизбежны и могут быть непоправимыми.
В случае локализации инфекции в полости носа наблюдаются:
- шумы при дыхании на фоне образования ложного крупа на слизистой носа;
- беспокойство и страх (панические атаки);
- повышение температуры до умеренных значений;
- нарушение газообмена;
- асфиксия, задержка дыхания;
- отсутствие пульса на вдохе;
- слабость и апатия.
Внимание! Ложный круп, равно как и истинный развивается молниеносно. Последствия или смертельный исход неизбежны. Если ребенок начал задыхаться, выражены признаки удушья, сильной потливости и аритмии, то в срочном порядке нужно вызывать скорую помощь и проводить реанимационные восстановительные процедуры. Смерть от асфиксии и обезвоживания может наступить мгновенно.
Пока же прибудет скорая помощь, то родителям детей нужно быть на чеку и принять безотлагательные первичные действия: открыть окна в помещении, попросить ребенка делать как можно чаще глубокие вдохи, давать подсоленной воды в целях регидратации.
Часто дифтерия у детей проявляется эпизодами, симптомы и проявления могут быть смазанными (незначительными). В любом случае без промедления нужно показать ребенка врачам или вызвать неотложку на дом.
Признаки проявляются с учетом места локализации дифтерийной инфекции и могут существо отличаться, причем быть схожими с простудой, обычным насморком, ангиной.
При поражении полости носа наблюдается:
- резкое повышение температуры до 38 гр. уже в 1-ый день болезни;
- лающий кашель;
- осиплость голоса;
- заложенность носа;
- затруднение дыхания.
Симптомы могут быть настолько мало выражены, что часто остаются незамеченными, а через 2-3 дня проходя вовсе. Но инфекция живет, прогрессирует, приступы удушья могут повториться в любое время, особенно ночью. Родителям нужно быть крайне внимательными. Смерть при недостаточном поступлении кислорода в мозг может наступить в любое время суток.
Катаральная форма дифтерии отличается появлением:
- отечности слизистой;
- увеличением и покраснением миндалин.
Токсическая форма дифтерии протекает по-особому. Начинается с явно выраженной температуры до 40 гр, болезненности и резей в животе, выбуханием лимфоузлов в области шеи.
Инфекция приводит к отечности гортани, закупорки сначала верхних, затем и нижних отделов дыхательных путей. Далее отёчность перейдет на шейные узлы, клетчатку. При этом у детей:
- обложен язык;
- проявляются шумы при дыхании, признаки асфиксии;
- воспалены шейные узлы.
Воспаление быстро распространяется на внешние (другие) отделы дыхательной системы. Болезнь прогрессирует, когда отекает шея, а малыш становится малоподвижным и апатичным, жалуется на:
- головную боль;
- побледнение кожных покровов;
- вытекание жидкости из полости носа.
Особенно опасны судороги. При появлении хотя бы 1-2 перечисленных симптомов достаточно, чтобы при подозрении на дифтерию в срочном порядке обратиться к специалистам. Характерные признаки дифтерии можно посмотреть на следующих фото.
Выявляется заболевание лабораторными методами исследования. В первую очередь врач визуально осмотрит кожные покровы и горло у ребенка, послушает возможные шумы в легких. Далее перенаправит на фарингоскопию с целью взятия бакпосева из зева, слизистой носа и изучения формы, процентного соотношения бактерий во флоре.
Диагностика при дифтерии – дифференциальная. По причине сходства заболевания с гнойной ангиной и абсцессом легких, важно выявить отличительные признаки. Забор посева на инфекцию или наличие возможной среды Клауберга проводится стерильным тампоном.
Дополнительно возможно проведение бактериоскопии, теста Ифа, РПГа на наличие специфических антител в крови.
Дифтерия – опасное, заразное заболевание и ребенок при подозрении сразу же подлежит обязательной госпитализации. Лечение – комплексное, медикаменты, диета, качественный постельный режим.
Врачам важно найти противодействие, направленное на дифтерийную палочку с целью подавления. При назначении медикаментов дополнительно проводятся тесты на чувствительность, если ребенку ранее была поставлена прививка от дифтерии.
С учетом возраста пациента, формы течения болезни и первичных признаков назначаются:
- антибиотики (Цефуроксим, Фенобарбитал);
- жаропонижающие препараты (Нимесил);
- антигистаминные средства (Тавегил, Супрастин);
- интраназальные препараты для введения в нос в растворах (глюкоза, карбоксилаза, витамин C, инсулин);
- кортикостероиды (Дексаметазон, Преднизолон);
- витаминотерапия;
- введение сыворотки внутривенно 2-3 раза в день (карбоксилаза, глюкоза, белковые препараты, Альбумин, Тетрациклин, Ампициллин, Эритромицин, Цефтриаксон) при тяжелом течении заболевания.
Лечение – неспецифическое и напрямую зависит от имеющихся симптомов. Возможно, проведение усиленной терапии путем вливания растворов в/в через капельницу или кислородных ингаляциях, отсасывающих масок при скоплении слизи в дыхательных путях и обволакивании непроницаемой фиброзной пленкой.
В тяжелых экстренных случаях (при угрозе асфиксии) в условиях реанимации проводится:
- кислородотерапия путем введения назогастрального зонда;
- трахеотомия при присоединении вторичной инфекции и развитии воспаления в легких. Делается прокол в области трахеи для поступления воздуха и вентиляции легких.
Инфекция может оказать негативное воздействие на сосудистую и мочевыделительную системы. Детям показан постельный режим, щадящая диета, теплое питье. Осложнения могут привести к пиелонефриту, миокардиту. Ведется постоянное наблюдение лечащим врачом.
Соблюдение диеты крайне обязательно. Питание в случае инфицирования дифтерией должно быть щадящим, легкоусвояемым. Прием пищи исключительно в жидком, полужидком виде. Если ребенок не может самостоятельно проглатывать пищу, то введение проводится через зонд при принятии положения “лежа” на боку и запрокидывания головы ребенком.
При образовании ложного (истинного) крупа в дыхательных путях возможно принятие консервативных мер совместно с проведением операции, когда медикаментозное лечение становится неэффективным.
При дифтерии показаны тепловые процедуры для снятия болезненности, успокоения гортанных мышц, устранения спазм, нормализации качества сна. Устранить приступы истинного крупа в гортани помогает вдыхание паров свежего холодного воздуха. Итак, после проведения нескольких сеансов признаки стеноза в груди проходят, а малыш успокаивается.
Реанимационные действия проводятся в сочетании с иными медикаментозными методиками при дифтерии. Главное, нормализовать кровоснабжение, высвободить заложенное дыхание у ребенка, не допустить обезвоживания организма.
Основная профилактика – это иммунизация организма, т.е. постановка прививки с целью сохранения здоровья у ребенка в дальнейшем. Вакцинация проводится трижды:
- в первый раз – в 3 месяца;
- во второй и в третий раз – с интервалом в 45 дней путем использования вакцины против дифтерии, столбняка, коклюша.
В период эпидемии в садах и школах устанавливается карантин, дабы не допустить распространения инфекции и массового заражения столь опасным заболеванием.
Примерно через 1 год после 3-ех прививок проводится ревакцинация:
- в 2 года с применением той же вакцины АКДС;
- в 7 лет с применением анатоксина;
- в 14 лет с применением анатоксина;
- в 24 года с тем же АДС-М.
Внимание! Даже после постановки прививки у ребенка может наблюдаться невротический синдром, видоизмениться анализ мочи. Возможны осложнения при вторичном заражении дифтерией. Родителям нужно быть бдительными.
Дифтерия – страшное заболевание. В случае не прохождения ребенком вакцинации до 6 лет АДС анатоксин вводится дважды с интервалом в 45 дней. При появлении хотя бы 1-2 подозрительных симптомов нельзя пренебрегать походом к врачам. Например, при ложном и истинном крупе, уде не избежать срочных реанимационных действий, а в ряде случаев – поведения операции.
Главное не допустить асфиксии, удушья, стеноза, развития тяжёлого воспаления в коре головного мозга, в легких или паралича узлов аккомодации на периферии.
Когда ребенок начинает жаловаться на нарушение функций глотания, расстройства или асфиксию (удушье), то симптомы – смертельно опасны. При появлении нужно срочно показать ребенка педиатру, вызвать неотложную мед. помощь и лечение проводить немедленно при появлении хотя бы 1-2 подозрительных симптомов.
источник
Возбудитель болезни — дифтерийная палочка, которая передается от человека к человеку воздушно-капельным путем. Попадая в организм ребенка, дифтерийная палочка локализуется в горле, возбуждая специфический воспалительный процесс. Чаще всего зона поражения ограничивается миндалинами, но иногда охватывает и всю гортань — такая форма дифтерии у детей называется дифтерийный круп (или истинный круп) и считается тяжелой формой заболевания.
Первые признаки дифтерии у детей очень схожи с симптомами обычного ОРЗ — слегка повышенная температура, незначительная боль в горле. Причем и температура и боли в горле — отнюдь не такие, чтобы поднимать из-за них родительскую панику.
Так что диагностировать дифтерию у ребенка в первые сутки после поражения почти невозможно. Зато уже спустя 1-2 дня появляется более очевидный симптом дифтерии — специфический налет в горле. Поначалу этот налет похож на светлую и рыхлую паутинку, но постепенно превращается в плотные пленки сероватого цвета (по латыни deftera означает «пленка» — вот откуда взялось само название болезни).
Как правило, пленки образуется на миндалинах, реже — в гортани ребенка, но самые страшные ситуации — когда пленки поражают и миндалины, и гортань. Медики называют такое состояние дифтерийным крупом.
В этом случае ребенку трудно дышать и глотать, его голос сипнет или исчезает вовсе, наблюдается слабость. При этом признаки ОРВИ отсутствуют — нет ни высокой температуры, ни насморка.
Чтобы быстро вылечить дифтерию у ребенка, ему вводят противодифтерийную сыворотку и назначают антибиотики. Чаще всего таким препаратом является эритромицин. Эти меры целиком и полностью направлены на то, чтобы как можно быстрее погубить дифтерийную палочку в организме ребенка – ради его собственного здоровья, и здоровья окружающих.
Пока дифтерийная палочка активна, сам ребенок страдает от пагубного воздействия экзотоксина, а окружающие его люди находятся под непосредственной угрозой заражения.
Изменения в горле, которые порождает воспалительный процесс и образование пленок – обратимы, и как правило, даже не требуют никакого вмешательства. При дифтерии у ребенка они проходят сами по себе, без лечения, по мере уменьшения активности дифтерийной палочки.
При тяжелых формах дифтерии (например, при дифтерийном крупе) ребенок не всегда может самостоятельно откашлять пленки – в этом случае их удаляют под наркозом.
В качестве вспомогательной терапии, конечно же, используют стандартные приемы, облегчающие больному ребенку процесс дыхания:
- Создание в детском комнате, где проживает малыш, «здорового» климата — влажного и прохладного;
- Ежедневное проветривание детской комнаты (да и жилища в целом);
- Введение режима обильного питья и ограниченного питания (если потеря аппетита очевидна);
- Контроль за тем, чтобы носовое дыхание всегда было свободным.
Основная особенность дифтерии, представляющая большую опасность для ребенка — действие токсина, который выделяет дифтерийная палочка. Чем интенсивнее размножается микроб – тем сильнее действие токсина на организм ребенка. Он быстро всасывается в кровь, а затем оседает в жизненно важных органах – в сердце, почках, нервных стволах. Со временем токсин вызывает в этих органах специфические осложнения — полиневрит, миокардит, нефроз.
К сожалению, «обнулить» осложнения дифтерии у ребенка не может даже противодифтерийная сыворотка. Увы, она воздействует лишь на тот токсин, который циркулирует в кровеносной системе, но когда вещество оседает в сердце, нервных стволах или почках, оно буквально связывается с клетками этих органов, тем самым становясь недосягаемым для лекарства. А значит, родители должны помнить: чем раньше ребенку ввели сыворотку при обнаружении дифтерии, тем вероятнее будут успех лечения и отсутствие осложнений.
Единственным реальным и эффективным способом профилактики дифтерии у детей и взрослых является вакцинация. Дифтерийный компонент входит в состав знаменитой прививки АКДС.
Абсолютной гарантии от заражения вакцина не обещает, но медики с уверенностью заявляют: тяжелые (и уж тем более – смертельные) формы дифтерии при вакцинации исключены.
Отечественная медицинская практика показывает: как только у кого-то из детей или взрослых обнаруживается в анализе дифтерийная палочка, санитарные службы встают «на крыло», пытаясь тщательно обследовать круг общения больного на предмет выявления других заболевших. Как правило, с помощью такого «рейда» обнаруживается порядка 7-12 человек – носителей дифтерийной палочки. Это могут быть и взрослые, и дети, и даже младенцы.
Что интересно – эти люди абсолютно здоровы, однако они являются носителями дифтерийной палочки, микроб живет у них в горле, но их самих не атакует. Сами того не ведая, эти люди раздают направо-налево дифтерийные палочки, при этом не болея. Как показывают исследования — подавляющее большинство этих людей были в свое время привиты вакциной АКДС. таким образом, микроб в их горле живет и даже размножается, но тот коварный токсин, который он вырабатывает, иммунитет привитого человека успешно нейтрализует.
Это еще раз демонстрирует, что своевременная вакцинация в качестве профилактики куда надежнее оберегает здоровье наших детей, чем самое современное лечение уже состоявшейся болезни. По крайней мере — в таком серьезном случае, как при дифтерии у ребенка.
источник
Дифтерия у детей – это инфекционное заболевание, передающееся воздушно-капельным путем, вызванное бактерией Corynebacterium diphtheriae (бацилла Лёффлера, дифтерийная палочка). Дифтерия чаще всего поражает носоглотку ребенка, но также может затрагивать гортань, бронхи, кожу и другие органы.
С самого рождения организм человека атакуется болезнетворными микроорганизмами. ОРВИ, грипп, корь, дифтерия – далеко не весь перечень заболеваний, подстерегающих ребенка с первых дней жизни.
Чтобы уберечь своего малыша от острой респираторно-вирусной инфекции, достаточно изолировать его на «вирусный» период и с самого рождения укреплять его организм. Когда дело касается детских инфекций, лучшая профилактика – это вакцинация.
Однако некоторые мамы и папы категорически отказываются от прививок, подвергая тем самым своего ребенка колоссальной опасности. Ведь корь или дифтерия у детей может привести к самым плачевным последствиям.
Конечно же, вакцинация не убережет малыша от инфицирования, но болезнь пройдет в легкой форме и не повлечет последствий и осложнений.
Дифтерия – это патология инфекционного характера, остро проявляющаяся в любом возрасте, и без своевременной терапии способная привести к смерти пациента. Известно, что «львиная доля» всех случаев инфицирования приходится на детей до 4 лет.
Возбудитель дифтерии – палочковидная бактерия, обладающая невероятной живучестью, и сохраняющая свои свойства даже при низких температурах.
Оказавшись в организме, палочка начинает вырабатывать смертельный бактериальный яд – экзотоксин. Именно он и представляет смертельную опасность для всего организма.
Микроорганизм сохраняет свою жизнедеятельность на бытовых предметах, игрушках, посуде и т.д. Если подвергнуть коринебактерию кипячению, она гибнет. Также микроб не выносит воздействия хлора.
Восприимчивость к дифтерии составляет около 15% детей, а в основную группу риска входят не привитые дети. Вспышки инфекции приходятся на зиму или весну.
Токсичная палочка попадает в детский организм разными способами:
- В большинстве случаев ребенок заражается дифтерией через слизистые носоглотки;
- Через слизистую оболочку глаз;
- Через половые органы;
- Через кожный покров, если на нем есть царапины, ссадины или другие повреждения.
К счастью, определить место проникновения инфекции несложно, поскольку именно там начинают образовываться раздражения и выделения гнойного характера.
Как правило, микроорганизм разносится по воздуху, особенно при постоянном контакте с больным ребенком или здоровым носителем патологии. Но заразиться контактным путем тоже возможно, если ребенок возьмет предмет, которого касался больной. Иногда дифтерийную палочку можно обнаружить в не обработанном молоке или молочных продуктах.
Основной источник инфекции – больной или носитель, без признаков инфицирования.
С момента заражения до первых проявлений патологии проходит 72 часа. С начала болезни и до полного выздоровления, ребенок заразен.
Симптомы дифтерии у ребенка отличаются в зависимости от области попадания бактерии, но существую общие признаки:
- Опухание лимфоузлов;
- Высокая температура;
- Головная боль;
- Плаксивость и апатичность малыша;
- Припухлость шеи (отечность);
- Ребенок становится малоподвижным и отказывается от еды.
Со временем отек распространяется на ключицы. Чем больше площадь отека, тем тяжелее состояние ребенка.
Особенно часто у малышей возникает дифтерия гортани, развиваясь как самостоятельное заболевание, так и виде осложнения другой формы дифтерии. Серо-белая фиброзная пленка доходит до гортани и «растекается» на голосовой просвет, закрывая ее. В итоге дыхание ребенка затрудняется. Основными симптомами являются:
- Температура 38°С;
- Сухой кашель постепенно переходящий в лающий;
- Сиплость голоса;
- Боль в горле;
- Общая слабость и вялость;
- Спустя 2-3 суток, дыхание свистящее, а вдох затрудненный.
Спустя какое-то время, температура падает, и некоторые родители думают, что «простуда» пошла на убыль. Однако, это большая ошибка! Ведь снижение температуры говорит о том, что болезнь стремительно развивается, отравляя организм малыша.
Болезнь прогрессирует и через несколько дней проявляются следующие симптомы:
- Показатели температуры тела в норме;
- Дыхание «рваное» (аритмичное);
- Иногда случаются самопроизвольные мочеиспускания;
- Ребенок теряет сознание;
- Губы синеют;
- Кожа бледнеет;
- Начинаются судороги.
Если не обратиться к врачу, у ребенка перекрывается дыхание, и он умирает.
В самом раннем возрасте часто диагностируется дифтерия носа, которая имеет следующие проявления:
- Повышение температуры до 38°С;
- Заметная отечность слизистой носа;
- Затрудненное дыхание;
- Боль в горле;
- С одной из ноздрей выходит сукровичная жидкость.
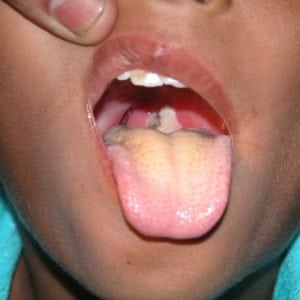
При осмотре полости рта можно заметить, что миндалины сильно увеличены и покрыты серо-белой пленкой, которая практически не удаляется — это самый главный симптом дифтерии.
Существует две разновидности «дифтерийного покрытия»:
Пленочное – миндалины закрыты полностью;
Островчатое – пленка покрывает отдельные островки миндалин.
Сначала это прозрачная и легко удаляемая пленочка. Спустя какое-то время она становится плотнее и приобретает серо-белый оттенок.
Неудивительно, что многие родители принимают начальную стадию дифтерии за обычную простуду и борются с заболеванием самостоятельно. Однако следует знать: там, где речь идет о здоровье маленького ребенка – самолечение неуместно. Обращайтесь к врачу при первых подозрениях на простуду и получайте безопасное и грамотное лечение.
Некоторые родители принимают проявления дифтерии за симптомы ангины и начинают лечение на дому. Данное обстоятельство приводит к тому, что дифтерия прогрессирует и отравляет детский организм.
Чтобы избежать подобного, следует знать основные отличия между этими схожими патологиями:
Миндалины при дифтерии покрыты пленкой белого цвета, а при ангине миндалины красные, воспаленные, иногда с желтоватым налетом или гноем.
При дифтерии в воспалительный процесс вовлекается небо, а при ангине поражаются только миндалины.
Сильные боли при глотании характерны для ангины, но при дифтерии боль слабовыраженная, а больной чувствует дискомфорт.
После обследования и постановки диагноза ребенка помещают в инфекционное отделение и вводят противодифтерийную сыворотку. Дозировка зависит от возраста ребенка, его состояния и формы заболевания.
Как только налет начинает исчезать, малышу назначаются антибиотики, подавляющие болезнетворные микроорганизмы.
Следует отметить, что дифтерия у непривитого ребенка протекает остро и крайне тяжело. Симптомы стремительно проявляются, а осложнения почти неизбежны.
Если ребенок привит от дифтерии, в большинстве случаев он становится здоровым носителем. Если все-же инфицирование случается – проявления слабые, а выздоровление абсолютное.
Дифтерия – это заболевание, опасное своими последствиями, особенно в детском возрасте. Без адекватного, а главное, быстрого лечения, токсичная бактерия разносится по внутренним органам и системам организма. Как правило, подобное происходит с не привитыми детьми. Основные осложнения:
- Сбои в работе ЦНС;
- Серьезные поражения почек;
- Токсический шок – как следствие серьезного отравления организма;
- Воспаление легких;
- Поражение сердечной мышцы.
Самая главная профилактическая мера – своевременная вакцинация против дифтерии. Конечно же, можно изолировать ребенка, если в коллективе выявили дифтерию. Однако, к тому времени может быть поздно, ведь заражение происходит при малейшем контакте с инфицированным.
Следует помнить, что самолечение может повлечь тяжелые осложнения, даже если малышу проводилась вакцинация. Поэтому, следует обращаться к врачу при первых подозрениях на инфекцию.
Внимание! Употребление любых лекарственных средств и БАДов, а так же применение каких-либо лечебных методик, возможно только с разрешения врача.
источник
Дифтерия – это чрезвычайно заразное инфекционное заболевание, которое поражает как детей, так и взрослых. Его коварство состоит в том, что характерные признаки проявляются уже на той стадии, когда справиться с последствиями гораздо сложнее. Продукты жизнедеятельности возбудителей крайне токсичны. Опасность в том, что они накапливаются в жизненно важных органах, что приводит к тяжелым осложнениям, вплоть до летального исхода. Необходимо знать о том, по каким признакам можно распознать заболевание, как оно лечится, какова роль профилактической вакцинации.
Содержание:
- Особенности дифтерии
- Причины заболевания
- Признаки заражения дифтерией
- Симптомы дифтерии при различных видах заболевания
- Дифтерия зева и глотки
- Дифтерия гортани (дифтерийный круп)
- Дифтерия носа
- Дифтерия кожи
- Дифтерия глаз
- Дифтерия уха
- Дифтерия пупочной ранки
- Дифтерия половых органов
- Возможные осложнения
- Диагностика дифтерии
- Лечение
- Профилактика
Возбудителями заболевания являются дифтерийные палочки (коринебактерии). Эти микроорганизмы способны переносить низкие температуры, долго живут в условиях сухости. Однако они быстро погибают в кипящей воде, а также под воздействием дезинфицирующих веществ.
Заразиться дифтерией можно от больного человека, который является распространителем инфекции до тех пор, пока в его организме не погибнут все возбудители этого заболевания. Анализы показывают отсутствие бактерий в слизистых оболочках дыхательных путей только через 2-3 недели после лечения и исчезновения симптомов. Если устанавливается, что ребенок болен дифтерией, он немедленно изолируется, а люди, контактировавшие с ним, обследуются на наличие инфекции.
У некоторых людей дифтерия протекает в скрытой форме, что особенно опасно для окружающих. Иногда бактерионосителями являются внешне совершенно здоровые люди, в организме которых коринебактерия живет, ничем себя не проявляя. Основной путь заражения дифтерией – воздушно-капельный, хотя не исключен и бытовой (через предметы, которых касался больной ребенок).
Чаще всего болеют в холодные месяцы года. Инкубационный период составляет от 2 до 10 дней.
Грудные дети невосприимчивы к дифтерии, так как их защищает материнский иммунитет. В группе риска находятся дети в возрасте 3-7 лет. У ребенка старщего возраста иммунная система более крепкая, поэтому восприимчивость к возбудителям дифтерии у него ниже.
Коринебактерии выделяют ядовитые вещества, вызывающие отравление организма, а при соприкосновении со слизистыми оболочками – некроз. Токсины всасываются в кровь и разносятся по организму. Они оседают в сердце, почках, органах нервной системы, разрушая их ткани, а также сосуды даже после гибели дифтерийных палочек. Это приводит к возникновению тяжелых осложнений (миокардита, нефроза, полиневрита).
Причинами заболевания дифтерией обычно являются:
- отсутствие вакцинации (из-за наличия противопоказаний или вследствие сознательного отказа родителей от прививания детей);
- несоблюдение правил личной гигиены;
- плохие санитарно-бытовые условия проживания.
Осложнения, как правило, возникают из-за несвоевременной диагностики дифтерии.
Примечание: Заметить начало заболевания дифтерией очень трудно, так как состояние ребенка не вызывает особой тревоги. Возникает лишь легкое недомогание, как при небольшой простуде или ангине. Настораживающим признаком должно стать появление боли в горле при отсутствии насморка. Истинную причину такого состояния установит только врач.
Бактерии дифтерии проникают в организм ребенка через слизистые оболочки носа, глотки, гортани. Реже – через слизистые глаз, половых органов. Если произошло контактное заражение (во время прикосновения, например, к игрушкам, которыми играл больной), то бактерии проникают в кожу ребенка.
После окончания инкубационного периода у ребенка, заразившегося дифтерией, появляются первые слабые признаки недомогания: легкая боль в горле, повышение температуры до субфебрильных значений (не выше 38°). Родители обычно связывают их с простудой и не считают нужным вести малыша к врачу.
Других проявлений, по которым можно было бы заподозрить возникновение такого серьезного заболевания, как дифтерия, в первые сутки не бывает. На следующий день при осмотре горла у ребенка обнаруживается серый налет на миндалинах, который постепенно темнеет и становится более плотным, приобретая вид пленок. Они появляются в результате омертвления эпителиальных клеток.
Дальнейшее развитие заболевания приводит к распространению воспалительного процесса на гортань, трахею и бронхи. Появляется состояние, которое называют «дифтерийным крупом». В отличие от «ложного», который возникает при некоторых ОРВИ, он развивается с постепенным нарастанием тяжести состояния. Пленки способны перекрывать дыхательные пути, от чего у ребенка наступает удушье, которое ведет даже к смерти.
Характерным проявлением дифтерии является отек в районе подбородка и шеи.
В зависимости от того, в какой части организма ребенка начинается развитие патологического процесса, различают дифтерию носа, ротоглотки, гортани, глаз, уха, пупочного отдела, кожи и половых органов.
Такой вид заболевания является наиболее известным, так как возникает чаще всего. В зависимости от места развития бактерий и появления пленок различают следующие формы дифтерии глотки:
- локализованную (наиболее легкую);
- распространенную (средней тяжести);
- токсическую (самую тяжелую).
Локализованная форма – это когда у ребенка налетом покрыты только миндалины. При этом они увеличиваются в размерах. Серый налет имеет желто-белый оттенок. Если попытаться его снять, остаются ранки. Горло немного болит. Температура поднимается до 38°-39°. При этой форме заболевания лимфоузлы не увеличиваются.
Распространенная форма – пленками покрываются не только миндалины, но и вся поверхность ротоглотки. Увеличиваются шейные лимфоузлы. Температура поднимается до 39° и выше. Наблюдается бледность кожных покровов. Если болезнь не прогрессирует, то на 3-4 день пленки отторгаются, поверхность слизистой регенерируется.
Токсическая форма. Ее начало бывает острым, симптомы интоксикации выражены наиболее ярко. К ним относятся повышение температуры до 40°, сохнут губы, появляется сильная головная боль и лихорадочное состояние. Возможно появление судорог у ребенка. Вся поверхность зева отечная, покрыта плотным налетом. Кожа бледная, язык обложен.
Возникает спазм мышц гортани, отчего становится трудно открыть рот. Боль в горле значительно усиливается. Появляются выделения из носа в виде сукровицы, а также необычный сладковатый запах изо рта. Падает артериальное давление, пульс учащается.
Миндалины и лимфоузлы увеличены. Шея утолщена. Отек распространяется, постепенно доходит до области ключиц и может спуститься еще ниже.
Как правило, такая форма встречается у малышей в возрасте 1-5 лет. Иногда она сочетается с возникновением очагов развития инфекции в других участках тела. Тяжелое состояние возникает вследствие появления пленок в гортани, затрудняющих дыхание.
Локализованная форма дифтерии такого типа характеризуется поражением самой гортани.
Распространенная – связана с поражением глубже расположенных органов (трахеи и бронхов).
При дифтерийном крупе у непривитых детей происходит последовательное утяжеление симптомов. Болезнь проходит следующие стадии:
- Дисфорическую, для которой характерно появление у ребенка надсадного лающего кашля, огрубления и осиплости голоса. Эта стадия может продолжаться от 2-3 до 7 дней.
- Стенотическую. Кашель значительно слабее, голос еле слышен. Дыхание сильно затруднено, вследствие чего наблюдается втягивание мышц грудной клетки, посинение кожных покровов.
- Асфиксическую. Появляется удушье, судороги, падает давление, расширяются зрачки. Если не оказать немедленной помощи, наступает смерть.
У детей проявления дифтерийного крупа бывают более тяжелыми, чем у взрослых. При своевременном лечении болезнь до тяжелой формы не доходит, через 3-4 дня ребенку становится лучше, пленки через неделю исчезают.
Поражение слизистой носа иногда наблюдается у детей младшего возраста. Температура у ребенка остается нормальной, редко повышается до 37.2°-37.5°. О заболевании говорит только заложенность носа и появление сукровицы из ноздрей. Самочувствие ребенка практически не страдает, но инфекция может распространиться в область зева и гортани.
Встречается обычно у грудничков. При этом заболевании на коже лица, шеи, подмышек, паховых складок или за ушами возникают красные пятна и незаживающие язвочки, появляется припухлость. Заражение происходит, если малыш прикасается к больному или трогает его вещи. Поражение кожи может произойти на месте ссадины или пореза.
Нередко возникает вместе с заболеванием носоглотки. Инфекция вначале поражает слизистую одного глаза, затем распространяется на второй. Краснеют и становятся припухлыми веки. На них появляются серые пленки, возникают незначительные гнойные выделения. Состояние опасно тем, что поражение распространяется на роговицу глаза, радужную оболочку, глазной нерв. Из-за поражения глазных мышц развивается косоглазие. Может наступить слепота.
Заболевание в такой форме принимают за отит. Появляются кровянистые выделения с гноем, стреляющие боли в ушах. В отличие от отита, болезнь носит затяжной характер, обычные процедуры не помогают.
Подобная форма заболевания встречается иногда у новорожденных, зараженных при рождении. В области пупка появляется отек и образуются корочки засохшей крови. При этом повышается температура тела, малыш страдает от головной боли, часто срыгивает. Причиной является отравление организма токсинами.
Как самостоятельная форма заболевания она возникает редко, обычно проявляется на фоне других видов подобного недуга. Заболеть могут как девочки, так и мальчики. Возникает отек и покраснение половых органов, появляются серые пленки. Становится болезненным мочеиспускание. Происходит увеличение паховых узлов. Болезнь протекает в локализованной форме, когда поражены непосредственно половые органы, а также в распространенной. При такой форме поражение кожи распространяется на промежность и область заднего прохода.
Наиболее тяжелой формой является токсическая, при которой добавляются такие симптомы, как отеки в области паха, лобка и бедер.
Воздействие токсинов на различные органы ведет к возникновению таких тяжелых осложнений, как:
- Инфекционно-токсический шок. ИТШ развивается в первые 3 суток при токсической дифтерии в тяжелой форме. При этом возникает сердечная недостаточность, которая может привести к летальному исходу.
- Миокардит (поражение сердечной мышцы). Такое состояние возникает на 2-3 неделе и значительно осложняет течение болезни, уменьшает шансы на выздоровление.
- Нефроз – поражение почек, при котором в моче повышается содержание белка.
- Поражение органов центральной и периферической нервной системы.
В результате возникает паралич мягкого неба, симптомами которого становятся появление гнусавости в голосе, невозможность нормального глотания. Жидкая пища начинает вытекать через нос.
Возникает паралич глазных мышц, в результате которого происходит опущение век и косоглазие. При дальнейшем развитии заболевания происходит паралич мышц лица (парез) и тела.
При обследовании пациента врач прежде всего выясняет, как давно появились симптомы, каков их характер. Измеряется артериальное давление и частота пульса, а также температура тела. Проверяется наличие или отсутствие характерных внешних признаков заболевания (отека горла, появления на нем серого налета, изменения тембра голоса).
Кроме педиатра, горло больного ребенка осматривает ЛОР врач, который использует для этого приспособление для проведения непрямой ларингоскопии (специальное зеркало и лобный рефлектор). Это необходимо для обнаружения изменений в слизистой оболочке гортани.
Берется мазок с поверхности миндалин, делается его бактериологический посев для обнаружения типа бактерий.
Примечание: Исследование мазка проводят не только у самого ребенка, но и у тех, кто с ним общался в последнее время (родственников, детей и воспитателей садика, соседей по дому). При обнаружении дифтерийной палочки они изолируются даже при отсутствии признаков недомогания. Бактерионосители проходят соответствующее лечение, что позволяет предупредить дальнейшее распространение инфекции.
Делается общий клинический анализ крови, позволяющий обнаружить наличие характерного воспалительного процесса (увеличивается содержание лейкоцитов, снижается количество тромбоцитов, растет СОЭ). Используются иммунологические методы анализа (ИФА и другие) для уточнения типа инфекции.
При подозрениях на дифтерию больных срочно госпитализируют и направляют в инфекционную больницу. Чем раньше вводится противодифтерийная сыворотка, тем меньше вероятность тяжелых осложнений из-за воздействия токсинов. Поэтому в стационаре сразу, еще до получения результатов обследования, ребенку вводится противодифтерийная сыворотка.
Предупреждение: Введение сыворотки на 2 день заболевания в 20 раз эффективнее, чем на 5 день, когда токсин уже распространился по органам и началось его разрушительное действие.
Для предупреждения развития воспалительных процессов (таких как пневмония, миокардит, конъюнктивит) одновременно начинается лечение антибиотиками. Внутривенно вводятся растворы для нейтрализации действия токсинов (гемодез, глюкоза, витамин С, инсулин и другие).
Воспаление гортани устраняют с помощью ингаляционных кортикостероидов. Пленки, образовавшиеся в гортани и мешающие дышать, удаляют, используя для этого ларингоскоп и отсасывающее устройство.
В тяжелых случаях, когда у ребенка появляется удушье, его переводят в реанимацию. Здесь проводят интубацию трахеи (искусственную вентиляцию легких с введением в трахею специальной гибкой трубки через горло или нос). Иногда для спасения жизни больного ребенка приходится проводить трахеотомию, во время которой в трахее делается разрез, куда вставляется трубка, обеспечивающая доступ воздуха в легкие.
В течение нескольких месяцев проводится лечение для восстановления работы различных органов.
Единственным способом избежать заражения дифтерией является вакцинация. Малышей начинают прививать с 3 месяцев, затем до 14-летнего возраста вакцину вводят по определенному графику.
В детских учреждениях после выявления случая заболевания дифтерией проводится обязательная санитарная обработка помещений, обследование детей и персонала на бактерионосительство. Больные дифтерией, а также бактерионосители проходят обязательное лечение в стационаре. Они считаются незаразными только после получения отрицательных результатов анализов на дифтерию.
Родители должны помнить о том, что при появлении у ребенка таких признаков, как боль в горле, изменение голоса и затруднение дыхания необходимо срочно показать его врачу. Это поможет избежать осложнений дифтерии.
источник
Все мы знаем, что нужно делать прививки, а вот от чего и для чего, часто забываем. Быть может, и не нужно? Может, люди просто придумали себе страхи? Или вакцинопрофилактика и в самом деле защищает нас от таких смертельных болезней, как, например, дифтерия. Давайте разберёмся, так ли страшна дифтерия, как про неё рассказывают врачи, и чем помочь ребёнку, если он ею заразится.
Дифтерия в настоящее время кажется ушедшим в прошлое заболеванием, часто встречаются статьи о том, что это заболевание – миф, придуманный для запугивания родителей. К сожалению, это не так. В 90-е годы прошлого столетия была зафиксирована эпидемия дифтерии, унёсшая жизни 6 000 человек.
После этой эпидемии встречаются единичные случаи данного заболевания, также приводящие к смерти. К сожалению, эпидемическая настороженность на данный момент по этому заболеванию снижена, что может грозить новыми вспышками заболеваемости.

Заболеть может как взрослый человек, так и ребёнок. Во время последней эпидемии наиболее восприимчивыми были дети в возрасте от 3 до 14 лет.
Дифтерия у детей может встречаться в любом возрасте, крайне редко происходит её развитие у ребёнка до года.
Инкубационный период составляет от 2 до 10 дней. На 7 день инкубационного периода накладывается карантин на всех контактировавших с инфицированным.
- Появление плёнок цвета слоновой кости (чаще на нёбных миндалинах). Плёнки плохо снимаются со слизистой, но если приложить усилия и всё же снять этот налёт, то появляется кровь. При отсутствии лечения плёнки стремительно увеличиваются, вместе с этим ухудшается и состояние больного.
- Выражена картина интоксикации организма, напоминающая состояние общего отравления.
- Воспаление и покраснение, боль в области входных ворот (обычно это слизистая ротоглотки, слизистая носа).
- Повышение температуры тела. Но, если говорить о температуре тела, всё зависит от формы и тяжести заболевания, лихорадка бывает от 37˚С до 41˚С.
- Выраженная слабость, вялость, бледность. Ребёнок отказывается от игр, предпочитает покой и тишину.
Существует множество классификаций этого заболевания, необходимых для постановки диагноза.
По тяжести течения дифтерия бывает:
- субтоксической;
- токсической I, II, III степени;
- гипертоксической.
В зависимости от места поражения бывает дифтерия:
Симптомы дифтерии определяются формой болезни.
Когда дифтерийная палочка оказывается на слизистой оболочке, она начинает продуцировать дифтерийный токсин. Тот, в свою очередь, проникает внутрь клеток и приводит к развитию некроза ткани слизистой. Так появляется плотная фибринозная плёнка, спаянная с окружающими её тканями.

Островчатая форма встречается чаще у привитых детей.
Признаки островчатой формы дифтерии:
- начинается остро, протекать может при температуре 37˚С;
- появляется боль в горле;
- миндалины отёчны, появляются налёты. Островки налётов развиваются не так стремительно, как при других формах.
Плёнчатая форма более выражена, и часто будет иметь тяжёлое течение.
Признаки плёнчатой формы дифтерии:
- в данном случае болезнь более стремительна, начинается она остро с подъёма температуры до 39˚С;
- присутствует выраженная боль в горле при глотании;
- нёбные миндалины увеличиваются за счёт отёка;
- появляется налёт на миндалинах, и чем дальше он будет распространяться, тем тяжелее будет состояние заболевшего.
Эта форма дифтерии редко поражает только гортань, чаще она затрагивает слизистые оболочки ротоглотки, носа, гортани. Протекает в виде истинного крупа (круп — это сужение просвета гортани вследствие отёка). Дифтерийный круп часто распространяется на протяжении всех дыхательных путей.
Для дифтерии гортани характерна цикличность процесса. Выделяют стадию крупозного кашля, стенотическую и асфиктическую стадии.
- первые 2 — 3 дня повышается температура тела, появляется лающий кашель, голос становится охрипшим, появляются признаки интоксикации;
- следующие 3 — 6 дней развивается шумное дыхание, одышка на вдохе (ребёнку тяжело вдохнуть), отсутствие голоса. Развивается истинный круп;
- на 6 — 9 день болезни наступает асфиктическая стадия, состояние становится крайне тяжёлым, дыхание поверхностное, сознание отсутствует.
Дети раннего возраста болеют редко. Если заболевают, то чаще поражаются слизистые ротоглотки, носа, гортани, а также кожа и пупочная ранка. Осложнения у малышей развиваются раньше. Течение болезни очень тяжёлое.

Дифтерию можно перепутать с другими заболеваниями, такими, например, как стрептококковая ангина, инфекционный мононуклеоз, острый лейкоз. Для уточнения диагноза используются лабораторные методы исследования.
Даже в наш век продвинутых технологий и антибиотиков заболевание считается достаточно тяжёлым. Поэтому лечение всех больных дифтерией проводится под постоянным контролем врачей инфекционного и, при необходимости, реанимационного отделений. Не стоит недооценивать тяжесть этого заболевания.
Если ребёнок проживает там, где нет проблем с доставкой в больницу, антитоксическая противодифтерийная сыворотка (АПДС) вводится в стационаре. В случаях, если медэвакуация откладывается или занимает длительное время, АПДС вводят врачи скорой помощи.
Также для лечения дифтерии используется плазмаферез или гемосорбция.
Наряду со всеми перечисленными выше методами проводится антибиотикотерапия.
Выбор всех препаратов и методов лечения основывается на форме и тяжести заболевания.
Так как заболевшие дифтерией дети часто попадают в реанимационное отделение, сестринский уход является неотъемлемой частью лечения.
- Важно следить за соблюдением постельного режима, часто он требуется длительное время, от 4 до 8 недель.
- Диета ребёнка обязательно должна быть щадящей, все продукты должны быть проварены и растёрты в пюре.
- Медицинская сестра следит за больным дифтерией, его состоянием, температурой, а также контролирует соблюдение режимов проветривания и кварцевания в палате.
- Следит за личной гигиеной человека, не способного самостоятельно её соблюдать.
- Подготавливает детей к лечебным манипуляциям.
- Оказывает помощь врачу при выполнении манипуляций, выполняет назначения врача.
После перенесённого заболевания пациент некоторое время находится на диспансерном учёте.
- Самое частое осложнение — это миокардит. Развиться он может на разных сроках заболевания, с первых дней и до третьей недели. Считается, что чем раньше возникает это осложнение, тем менее благополучен прогноз основного заболевания.
- Часто встречаются полиневропатии, характеризующиеся парезами и параличами. Это осложнение может появиться у больных лёгкими формами дифтерии и в случае, если отсутствует адекватная помощь.
- Инфекционно-токсический шок — не менее тяжёлое состояние, которое также может стать причиной смерти. Сопровождает гипертоксическую и токсическую формы дифтерии.
- Со стороны мочевыделительной системы это токсическое поражение почек.
- Наложение карантина на 7 дней от последнего случая заболевания. За это время у всех контактных берут анализ на дифтерийную палочку.
- Вакцинация взрослого и детского населения. Вакцинацию проводят с 3 месяцев различными прививками. Например, вакциной АКДС по схеме: в 3 месяца, в 4,5 месяца, в 6 месяцев, и затем в 18 месяцев. Ревакцинация проводится в 7 и 14 лет. Существуют также аналоги вакцины АКДС — это «Пентаксим», «Инфанрикс», «Бубо-Кок». Вопрос, какую из вакцин делать, лучше решить со своим участковым врачом. С 6 лет АДС-М применяют для плановых возрастных ревакцинаций или в эпидемических очагах дифтерии.
- Если ребёнок не был привит и имел контакт с больным дифтерией, делается экстренная вакцинация от дифтерии, которая проводится вакциной АДС-М или АД-М.
Подводя итог статьи, я желаю вам никогда не столкнуться с этим страшным заболеванием, по возможности привить себя и детей, ведь здоровье ребёнка в ваших руках.
источник
Инфекционное заболевание, которое может привести к летальному исходу: симптомы, указывающие на дифтерию у детей

При проникновении в организм непривитого ребенка бактерии, вызывающей дифтерию, начинается воспалительный процесс в верхних дыхательных путях (реже на половых органах и других участках тела). Основной симптом дифтерии — образование фиброзной пленки и сильнейший отек гортани, который может привести к смерти от удушья.

Человечество столкнулось с дифтерией в глубокой древности, первые клинические описания заболевания встречаются в трактатах врачевателей до нашей эры. Название происходит от греческого термина, дословно означающего «пленка», однако оно появилось лишь в 19 веке.
До этого дифтерию именовали «петлей палача», «сирийской болезнью», «крупом». Смертность достигала 100% вплоть до конца позапрошлого столетия, когда смогли выделить возбудителя заболевания и разработать сыворотку. Это сократило количество летальных исходов в 10 раз.
Возбудитель дифтерии — грамположительная статичная бактерия, имеющая форму гантели. Ее называют дифтерийной палочкой. Бактерия может сохраняться во внешней среде до 2 месяцев, однако гибнет при воздействии высоких температур, перекиси водорода и хлора в течение нескольких минут.
Сама по себе дифтерийная палочка не опасна, но токсические вещества, выделяемые ею, быстро проникают в кровь ребенка. Токсин очень опасен, он вызывает целый ряд патологических изменений:
- прочно связывает бактерию с тканями;
- уничтожает пораженные клетки;
- нарушает синтез белка во всех органах, больше всего от действия токсина страдают почки, сердце и печень;
- разрушает целостность сосудов и соединительных тканей.
Выделяемая при этом фиброзная жидкость формирует сероватую пленку, которая возвышается над здоровыми тканями. При попытке удаления снимается и верхний слой отмершей ткани, оставляя кровоточащую плоть. Токсические вещества разносятся с кровью и лимфой по всему организму. Через несколько часов такого воздействия изменения в пораженных органах становятся необратимы.

После выздоровления формируется устойчивый иммунитет, однако шанс заражения остается. При последующем инфицировании заболевание протекает в менее острой форме, риск осложнений сокращается.
Восприимчивость к возбудителю дифтерии относительно невысока (не более 20 %). В группу риска входят дети:
- в возрасте от 1 года до 5 лет;
- невакцинированные;
- с ослабленным иммунитетом.
У детей до года в крови имеются пассивные антитела к дифтерии, полученные от матери, поэтому у них заболевание встречается очень редко.
Дифтерийная палочка передается несколькими способами:
- воздушно-капельный;
- бытовой;
- алиментарный — через продукты питания и жидкости.
Именно из-за такой контагиозности вспышки инфекции наблюдаются у детей, посещающих детские сады и школы. Основной период инфицирования дифтерийной палочкой приходится на холодное время года.
Дифтерию дифференцируют по локации поражения на несколько видов:
- инфицирование ротоглотки;
- дифтерийный круп;
- инфицирование других органов: глаза, слуховые проходы, пупочная рана, половые органы, кожа.
Дифтерия ротоглотки в свою очередь разделяется на несколько форм:
- Локализованная — поражаются небные миндалины ребенка.

- Распространенная — фиброзная пленка появляется на миндалинах, языке и твердом небе.
- Токсическая — тяжелая форма дифтерии, вызванная большим количеством токсина, чаще встречается у непривитых детей. Сильная интоксикация и отек гортани нередко заканчивается смертью ребенка.
- Гипертоксическая — очень редкая форма, характеризуется молниеносным развитием и вызывает летальный исход.
Дифтерийный круп также имеет несколько форм:
- локализованный — сужение гортани в области голосовых связок, вызванное отеком слизистой;
- распространенный — поражение гортани и трахеи ребенка;
- нисходящий — полное поражение дыхательной системы.
Поражение дифтерийной палочкой может носить смешанный характер, локализоваться в разных частях тела ребенка.
Токсическое вещество, выделяемое дифтерийной палочкой, быстро распространяется по организму и при отсутствии своевременного лечение может вызывать ряд осложнений:
- токсический шок;
- пневмонию;
- почечную недостаточность;
- миокардит;
- поражение нервной системы.
В тяжелых случаях возможна смерть ребенка.
Клиническая картина при дифтерии зависит от пути проникновения возбудителя в организм ребенка.
Симптомами самой распространенной разновидности заболеваний дифтерии ротоглотки являются:
- резкий скачок температуры до 38 градусов, она держится более недели;
- слабость;
- боль в голове;
- отказ от еды;
- «мраморная бледность кожи» из-за спазма мелких сосудов;
- частое сердцебиение;
- резкое падение артериального давления.

Лимфатические узлы ребенка под челюстью быстро увеличиваются в размерах, при пальпировании они крайне болезненны. Остальные лимфоузлы безболезнены и не увеличены.
Для токсической разновидности дифтерии характерно острое начало, состояние ребенка быстро ухудшается. Ее характерные признаки:
- повышение температуры тела выше 40 градусов;
- сильный озноб;
- значительное потоотделение;
- сильные боли в горле, ребенок может чувствовать, что его гортань распирает изнутри;
- покраснение лица;
- расстройство нервной системы: спутанность сознания, галлюцинации, перевозбуждение;
- спазм органов дыхания (в тяжелых случаях).
Слизистая гортани и миндалины имеют ярко-красный оттенок и отечны. Отечность при токсической дифтерии может быть 3 степеней:
- до середины шеи;
- до ключиц;
- ниже уровня ключиц.
Сильное воспаление тканей ротоглотки может приводить к быстрому уменьшению просвета гортани.

Дифтерийный круп развивается по определенной схеме:
У ребенка поднимается температура (не выше 38 градусов) и появляется сухой кашель, голос становится сиплым. Интоксикация выражена слабо. Продолжительность стадии 2-3 суток.
Дыхание ребенка становится свистящим, вдох удлиняется, при этом движение грудной клетки заметно невооруженным глазом. Дети становятся беспокойными, голос практически пропадает, возможно, появление трудностей с дыханием. Этот период длится 1-3 дня.
- Стадия асфиксии наступает, если не принять меры на первых двух этапах.
У ребенка падает давление, конечности становятся холодными, кожные покровы всего тела приобретают синюшный оттенок. Зрачки расширяются, сердцебиение учащается, но прослушивается с трудом.
В тяжелых формах ребенок перестает контролировать мочеиспускания и дефекации, теряет сознание. На этой стадии велика вероятность смерти детей от удушья.
Дифтерийный круп часто диагностируется у детей до 5 лет, у них симптомы выражены очень ярко. В старшем возрасте из-за увеличения просвета гортани основными признаками становится изменение голоса и кашель.
Поражение дифтерийной палочкой носоглотки ребенка проявляется следующим образом:
- температура повышается до 37,5 градусов;
- насморк, серозные выделения;
- пленка на слизистой носа;
- появление трещин и корочки возле ноздрей.
Такая разновидность поражает детей до 3 лет.
При инфицировании других органов общее состояние ребенка практически не меняется. В пораженных участках образуется типичная корочка, отеки.
Первые признаки дифтерии ротоглотки и носоглотки похожи на другое инфекционные заболевания ангину и мононуклеоз. Они отличаются:
- характеристиками налета — при ангине и мононуклеозе он легко удаляется механически, не оставляя кровянистой поверхности;
- интенсивностью боли в горле — при ангине и мононуклеозе она выражена ярче, глотательные движения очень затруднены;
- температурой — при ангине она может превышать 40 градусов, при дифтерии ротоглотки не более 38.
Отличие дифтерии от этих заболеваний наблюдается и в данных лабораторных исследований.
Все о дифтерии, о том, как ею можно заразиться и не допустить этого, о современных методах лечения рассказывает доктор Комаровский.
Дифтерия требует комплекса диагностических мероприятий. Установление диагноза проводится на основе клинических и лабораторных данных и включает:
- осмотр ребенка;
- измерение температуры, частоты сердцебиения и артериального давления;
- ларингоскопия;
- мазок с ротоглотки;
- общий анализ крови и мочи;
- УЗИ и ЭКГ сердца.
Педиатр обязательно изучает историю болезни ребенка и беседует с родителями для установления вероятного пути заражения.

Дети до года редко болеют дифтерией, при заражении тактика лечения идентична мероприятиям у детей старшего возраста.
Терапия заболевания состоит из нескольких направлений:
- Введение антитоксичной сыворотки — первая мера помощи, которую используют при обращении в инфекционное отделение до подтверждения диагноза.
Количество сыворотки зависит от возраста и состояния больного. При токсической дифтерии препарат вводят внутривенно, во всех остальных случаях под кожу или внутримышечно.
Дифтерийная палочка чувствительна к Азитромицину, Эритромицину, Кларитромицину. Антибиотики принимают перорально. Курс лечения от 5 дней до 2 недель.
- Для ускорения выведения и нейтрализации действия токсина дифтерийной палочки детям вводят внутривенно следующие препараты: Альбумин, Глюкозу (10%), Инсулин, Ацесоль.
- Для уменьшения воспаления и отека гортани кратковременно используют кортикостероиды: Дексаметазон, Ортадексон, Преднизолон.
- Антигистаминные препараты: Кларитин, Эбастин.
- Для уменьшения токсического воздействия на миокард и нормализации кровоснабжения мышцы используют Курантил либо Рибоксин.
При выраженной дыхательной недостаточности детям проводят искусственную вентиляцию легких.
Для облегчения общего состояния ребенка проводят симптоматическое лечение:
- снижение температуры (Панадол, Нурофен, Эфералган);
- дезинфекция зева (раствор фурациллина, соды, марганцовки).
Для ускорения выздоровления назначают витамины и препараты для поддержания иммунитета.
В комплексе с медикаментозным лечением допустимо использовать средства народной медицины (только для облегчения симптомов):
- настой черноголовки для полоскания горла;
- отвар коры ивы для уменьшения жара;
- полоскание горла упаренной мочой;
- имбирный чай с медом для повышения иммунитета.

Очень важно соблюдать карантин, инфицированного ребенка изолируют от контактов со здоровыми людьми минимум на неделю. Лицам, общавшимся с маленьким пациентом, назначают курс антибиотиков и проводят исследование на возможное носительство.
Обязательно нужно наблюдать, чтобы ребенок пил больше теплой жидкости: чаи, несладкие компоты, минеральную воду без газа.
К физическим нагрузкам возвращаются постепенно, примерно через 2 недели после выписки.
Самый надежный способ избежать заражения дифтерийной палочкой — сделать прививку от этого заболевания она входит в плановый календарь вакцинации и делается в несколько этапов:
После трехкратного прививания проводят ревакцинацию для закрепления сопротивляемости к этой инфекции в 1,5 года, 7 лет. Иммунитет к дифтерии сохраняется в течение 10 лет. По окончании действия проводится ревакцинация.
Антитела к дифтерии входят в состав комплексной вакцины от коклюша и столбняка. Многие родители отказываются от прививки, опасаясь возможных осложнений. Для их предупреждения необходимо проводить осмотр ребенка у педиатра и сдавать кровь для выявления скрытых воспалений перед каждой прививкой.
Общие меры профилактики: укрепление иммунитета, соблюдение режима и личной гигиены.
источник