24 марта 1882 года, когда Роберт Кох объявил о том, что сумел выделить бактерию, вызывающую туберкулёз, ученый достиг величайшего за всю свою жизнь триумфа.
Почему все же именно открытие возбудителя туберкулеза называют научным подвигом?
Дело в том, что возбудители болезни туберкулеза – чрезвычайно трудный объект для исследования. В первых препаратах для микроскопии, сделанных Кохом из легочной ткани молодого рабочего, умершего от скоротечной чахотки, ни одного микроба обнаружить не удалось. Не теряя надежды, ученый провел окраску препаратов по собственной методике и впервые под микроскопом увидел неуловимого возбудителя туберкулеза.
На следующем этапе необходимо было получить пресловутые микробактерии в чистой культуре. Еще несколько лет назад Кох нашел способ культивирования микробов не только на подопытных животных, но и в искусственной среде, например, на разрезе сваренного картофеля или в мясном бульоне. Он попытался таким же способом культивировать и бактерии туберкулеза, но они не развивались. Однако когда Кох впрыснул содержимое раздавленного узелка под кожу морской свинки, та погибла в течение нескольких недель, а в ее органах ученый нашел огромное количество палочек. Кох пришел к выводу, что бактерии туберкулеза могут развиваться только в живом организме.
Желая создать питательную среду, подобную живым тканям, Кох решил применить сыворотку животной крови, которую ему удалось раздобыть на бойне. И действительно, в этой среде бактерии быстро размножались. Полученными таким образом чистыми культурами бактерий Кох заразил несколько сотен подопытных животных разных видов, и все они заболели туберкулезом. Ученому было ясно, что возбудитель заболевания найден. В это время мир был возбужден открытым Пастером методом предупреждения заразных болезней с помощью прививок ослабленных культур бактерий, вызывающих данную болезнь. Поэтому Кох считал, что ему удастся тем же способом спасти человечество от туберкулеза.
«Я предпринял свои исследования в интересах людей. Ради этого я трудился. Надеюсь, что мои труды помогут врачам повести планомерную борьбу с этим страшным бичом человечества»
Он приготовил вакцину из ослабленных бактерий туберкулеза, но предупредить заболевание с помощью этой вакцины ему не удалось. Вакцина эта под названием «туберкулина» до сих пор применяется как вспомогательное средство при диагностике туберкулеза. Кроме этого, Кох открыл бациллу сибирской язвы, холерный вибрион. В 1905 году за «исследования и открытия, касающиеся лечения туберкулеза» ученый был удостоен Нобелевской премии по физиологии и медицине.
«Я предпринял свои исследования в интересах людей. Ради этого я трудился. Надеюсь, что мои труды помогут врачам повести планомерную борьбу с этим страшным бичом человечества»
26 декабря 1891 года Эмиль фон Беринг спас жизнь больному ребенку, сделав ему первую прививку от дифтерии.
До начала XX века дифтерия ежегодно уносила тысячи детских жизней, а медицина была бессильна облегчить их страдания и спасти от тяжелой агонии.
Немецкий бактериолог Фридрих Лёффлер в 1884 году сумел открыть бактерии, вызывающие дифтерию — палочки Corynebacterium diphtheriae. А ученик Пастера Пьер Эмиль Ру показал, как действуют палочки дифтерии и доказал, что все общие явления дифтерии — упадок сердечной деятельности, параличи и прочие смертельные последствия – вызваны не самой бактерией, а вырабатываемым ею ядовитым веществом (токсином), и что вещество это, введенное в организм, вызывает эти явления само по себе, при полном отсутствии в организме дифтерийных микробов.
Но Ру не умел обезвредить яд и не мог найти способ спасения больных детей. В этом ему помог ассистент Коха Беринг. В поисках средства, которое убивало бы бактерии дифтерии, Беринг делал прививки зараженным животным из разных веществ, но животные погибали. Однажды для прививки он использовал трихлорид йода. Правда, и на этот раз морские свинки тяжело заболели, но ни одна из них не погибла.
Воодушевленный первой удачей, Беринг, дождавшись выздоровления подопытных свинок, сделал им прививку, содержавшую дифтерийный токсин. Животные превосходно выдержали прививку, несмотря на то, что получили огромную дозу токсина. Затем ученый выяснил, что если сыворотку крови перенесших дифтерию и выздоровевших морских свинок ввести заболевшим животным, те выздоравливают. Значит, в крови переболевших появляется какой-то антитоксин, который нейтрализует токсин дифтерийной палочки.
В конце 1891 года в клинике детских болезней в Берлине, переполненной детьми, умирающими от дифтерии, была сделана прививка с антитоксином – и ребенок выздоровел. Эффект опыта был впечатляющим, многие дети были спасены, но все же успех был лишь частичным, и сыворотка Беринга не стала надежным средством, спасавшим всех детей. И тут Берингу помог его коллега и друг Пауль Эрлих – будущий изобретатель «препарата 606» (сальварсана) и победитель сифилиса. А тогда он сумел наладить масштабное производство сыворотки, рассчитать правильные дозировки антитоксина и повысить эффективность вакцины.
В 1894 году усовершенствованная сыворотка была успешно опробована на 220 больных детях. За спасение детей Берингу в 1901 году была присуждена первая Нобелевская премия по физиологии и медицине «за работу по сывороточной терапии, главным образом, за её применение при лечении дифтерии, что открыло новые пути в медицинской науке и дало в руки врачам победоносное оружие против болезни и смерти».
Уже позже, в 1913 году, Беринг предложил введение смеси токсина и антитоксина для выработки у детей активного иммунитета. И это оказалось наиболее действенным средством защиты (пассивный иммунитет, возникающий после введения одного только антитоксина, недолговечен). Профилактическая сыворотка, которая употребляется теперь против дифтерии, была найдена доктором Гастоном Рамоном, работником Пастеровского института в Париже, много лет спустя после открытия Лефлера, Ру и Беринга.
В конце XIX в. немецкий ученый Пауль Эрлих (1854-1915) положил начало учению об антителах как факторах гуморального иммунитета. Бурная полемика и многочисленные исследования, предпринятые после этого открытия, привели к весьма плодотворным результатам: было установлено, что иммунитет определяется как клеточными, так и гуморальными факторами. Таким образом, было создано учение об иммунитете. П. Эрлих в 1908 г. был удостоен Нобелевской премии по физиологии за создание клеточной теории иммунитета, которую он разделил с Ильей Ильичом Мечниковым. .
1892 год считается годом открытия новых организмов — вирусов .
Впервые существование вируса (как нового типа возбудителя болезней) доказал русский учёный Дмитрий Иосифович Ивановский . Дмитрий Иосифович обнаружил вирусы в результате изучения заболевания табачных растений.
Пытаясь найти возбудителя опасной болезни – табачной мозаики (проявляется на многих, особенно тепличных растениях в виде скручивающихся трубочкой, желтеющих и опадающих листьев, в некрозе плодов, нарастающих боковых почек), Ивановский несколько лет занимался исследованиями в Никитском ботаническом саду под Ялтой и в ботанической лаборатории АН.
Зная из работ голландского ботаника А.Д. Майера о том, что мозаичную болезнь табака можно вызвать переносом сока больных растений здоровым, ученый растирал листья больных растений, процеживал сок через полотняный фильтр и впрыскивал его в жилки здоровых листьев табака. Как правило, инфицированные растения перенимали болезнь.
Ботаник тщательно изучал под микроскопом больные листья, но не обнаружил ни бактерий, ни еще каких-либо микроорганизмов, что неудивительно, так как вирусы размером от 20 до 300 нм (1 нм = 109 м) на два порядка меньше бактерий, и их в оптический микроскоп увидеть нельзя. Считая, что в инфицировании виноваты все-таки бактерии, ботаник стал пропускать сок через специальный фарфоровый фильтр Э. Шамберлана, но, вопреки ожиданиям, инфекционные свойства отфильтрованного сока сохранялись, то есть, фильтр не улавливал бактерии.
Попытка вырастить возбудителя мозаики на обычных питательных средах, как это делается с теми же бактериями, не увенчалась успехом. Обнаружив в клетках инфицированных растений кристаллические включения (кристаллы «И»), ученый пришел к выводу, что возбудителем мозаичной болезни является твердое инфекционное начало – либо фильтрующиеся бактерии, не способные расти на искусственных субстратах, либо неведомые и невидимые микроорганизмы, выделяющие токсины.
О своих наблюдениях Ивановский доложил в 1892 г. на заседании Императорской АН. Исследования Ивановского подхватили ученые во всем мире. Использовав метод фильтрации русского ученого, немецкие врачи Ф. Лефлер и П. Фрош в 1897 г. обнаружили возбудителя ящура крупного рогатого скота. Затем последовал бум открытий вирусов – желтой лихорадки, чумы, бешенства, натуральной оспы, полиомиелита и т. д. В 1917 году были открыты бактериофаги – вирусы, разрушающие бактерии. Естественно, каждое открытие не было задачей «чистой» науки, за ним тут же следовало приготовление противоядия – вакцины, лечение и профилактика заболевания.
1921 год ознаменовался изобретением живой бактериальной вакцины против туберкулеза (БЦЖ).
Туберкулез перестал считаться смертельно опасным заболеванием, когда микробиолог Альбер Кальметт и ветеринар Камиль Герен разработали во Франции в 1908-1921 годах первую вакцину для человека на основе штамма ослабленной живой коровьей туберкулезной бациллы.
В 1908 году они работали в Институте Пастера в Лилле. Их деятельность охватывала получение культур туберкулёзной палочки и исследования различных питательных сред. При этом ученые выяснили, что на питательной среде на основе глицерина, жёлчи и картофеля вырастают туберкулёзные палочки наименьшей вирулентности (от лат. virulentus— ядовитый, сумма свойств микроба, определяющая его болезнетворное действие).
С этого момента они изменили ход исследования, чтобы выяснить, нельзя ли посредством повторяющегося культивирования вырастить ослабленный штамм для производства вакцины. Исследования продлились до 1919 года, когда вакцина с невирулентными (ослабленными) бактериями не вызвала туберкулёз у подопытных животных. В 1921 году ученые создали вакцину БЦЖ ( BCG — Bacille bilie’ Calmette-Gue’rin) для применения на людях.
Общественное признание вакцины проходило с трудом, в частности, из-за случавшихся трагедий. В Любеке 240 новорождённых были привиты в 10-дневном возрасте. Все они заболели туберкулёзом, 77 из них умерли. Расследование показало, что вакцина была заражена вирулентным (неослабленным) штаммом, который хранился в том же инкубаторе. Вина была возложена на директора больницы, которого приговорили к 2 годам лишения свободы за халатность, повлёкшую смерть.
Многие страны, получившие от Кальметта и Герена штамм БЦЖ (1924-1925 гг.), подтвердили его эффективность и вскоре перешли к ограниченной, а затем и к массовой вакцинации против туберкулеза. В СССР штамм БЦЖ был привезен Л .А. Тарасевичем в 1925 году и обозначен BCG-I.
Вакцина БЦЖ выдержала испытание временем, ее эффективность проверена и доказана практикой. В наши дни вакцина БЦЖ является основным препаратом для специфической профилактики туберкулеза, признанным и используемым во всем мире. Попытки приготовления противотуберкулезной вакцины из других ослабленных штаммов или отдельных фракций микробных клеток пока не дали значимых практических результатов.
В 1923 году французский иммунолог Г. Рамон получил столбнячный анатоксин, который стал применяться для профилактики заболевания. Научное изучение столбняка началось во второй половине XIX века. Возбудитель столбняка был открыт почти одновременно русским хирургом Н. Д. Монастырским (в 1883 году) и немецким ученым А. Николайером (в 1884 году). Чистую культуру микроорганизма выделил в 1887 г. японский микробиолог С. Китазато, он же в 1890 г. получил столбнячный токсин и (совместно с немецким бактериологом Э. Берингом) создал противостолбнячную сыворотку.
Когда Солка спросили, кому принадлежит патент на средство, он ответил: «Патента нет. Разве вы могли бы запатентовать солнце?»
По современным подсчётам, вакцина стоила бы $7 млрд, если бы была запатентована на момент выпуска.
12 апреля 1955 г . в США успешно завершилось крупномасштабное исследование, подтвердившее эффективность вакцины Джонаса Солка – первой вакцины против полиомиелита . Эксперименты по созданию противополиомиелитной вакцины Солк начал в 1947 году. Вакцина из предварительно умерщвленных формалином полиовирусов была испытана Американским национальным фондом по борьбе с полиомиелитом. Впервые вакцина, созданная из предварительно умерщвленных формалином полиовирусов, прошла испытание в 1953-54 гг. (тогда ее тестировали добровольцы), а с 1955 года она получила уже широкое применение.
В исследовании приняло участие около 1 млн детей в возрасте 6-9 лет, из которых 440 тыс. получили вакцину Солка. По свидетельству очевидцев, родители с воодушевлением делали пожертвования на исследование и охотно записывали своих детей в ряды его участников. Сейчас это трудно представить, но в то время полиомиелит был самой грозной детской инфекцией, и родители со страхом ожидали прихода лета, когда регистрировался сезонный пик инфекции.
Результаты пятилетнего, с 1956 по 1961 год, массового применения вакцины превзошли все ожидания: среди детей в возрастных группах, особенно подверженных инфекции, заболеваемость снизилась на 96%.
В 1954 г. в США было зарегистрировано более 38 тыс. случаев полиомиелита, а спустя 10-летие применения вакцины Солка, в 1965 г., количество случаев полиомиелита в этой стране составило всего 61.
В 1991 году Всемирная организация здравоохранения объявила, что в Западном полушарии полиомиелит побежден. В странах Азии и Африки, благодаря массовым вакцинациям, заболеваемость также резко снизилась. Позже вакцина Солка была заменена на более совершенную, разработанную Альбертом Сэйбином. Однако вклад Джонаса Солка в борьбу с полиомиелитом это ничуть не приуменьшило: в этой области он по сей день считается первопроходцем.
Когда Солка спросили, кому принадлежит патент на средство, он ответил: «Патента нет. Разве вы могли бы запатентовать солнце?»
По современным подсчётам, вакцина стоила бы $7 млрд, если бы была запатентована на момент выпуска.
В 1981-82 гг. стала доступной первая вакцина против гепатита В. Тогда в Китае приступили к использованию вакцины, приготовленной из плазмы крови, полученной от доноров из числа больных, которые имели продолжительную инфекцию вирусного гепатита В. В том же году она стала доступна и в США. Пик её применения пришёлся на 1982-88 гг. Вакцинацию проводили в виде курса из трёх прививок с временным интервалом. При постмаркетинговом наблюдении после введения такой вакцины отметили возникновение нескольких случаев побочных заболеваний центральной и периферической нервной системы. В исследовании привитых вакциной лиц, проведённом через 15 лет, подтверждена высокая иммуногенность вакцины, приготовленной из плазмы крови.
С 1987 г. на смену плазменной вакцине пришло следующее поколение вакцины против вируса гепатита В, в которой использована технология генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма. Её иногда называют генно-инженерной вакциной. Синтезированный таким способом HBsAg выделяли из разрушаемых дрожжевых клеток. Ни один способ очистки не позволял избавляться от следов дрожжевых белков. Новая технология отличалась высокой производительностью, позволила удешевить производство и уменьшить риск, происходящий из плазменной вакцины.
В 1983 году Харальд цур Хаузен ему обнаружил ДНК папилломавируса в биопсии рака шейки матки, и это событие можно считать открытием онкогенного вируса ВПЧ-16.
Еще в 1976 году была выдвинута гипотеза о взаимосвязи вирусов папилломы человека (ВПЧ) с раком шейки матки. Некоторые разновидности ВПЧ безвредны, некоторые вызывают образование бородавок на коже, некоторые поражают половые органы (передаваясь половым путем). В середине семидесятых Харальд цур Хаузен обнаружил, что женщины, страдающие раком шейки матки, неизменно заражены ВПЧ.
В то время многие специалисты полагали, что рак шейки матки вызывается вирусом простого герпеса, но цур Хаузен нашел в раковых клетках не вирусы герпеса, а вирусы папилломы и предположил, что развитие рака происходит в результате заражения именно вирусом папилломы. Впоследствии ему и его коллегам удалось подтвердить эту гипотезу и установить, что большинство случаев рака шейки матки вызваны одним из двух типов этих вирусов: ВПЧ-16 и ВПЧ-18. Эти типы вируса обнаруживаются примерно в 70% случаях рака шейки матки. Зараженные такими вирусами клетки с довольно большой вероятностью рано или поздно становятся раковыми, и из них развивается злокачественная опухоль.
Исследования Харальда цур Хаузена в области ВПЧ-инфекции легли в основу понимания механизмов канцерогенеза, индуцированного вирусом папилломы. Впоследствии были разработаны вакцины, которые позволяют предотвратить инфекцию вирусами ВПЧ-16 и ВПЧ-18. Это лечение позволяет сократить объем хирургического вмешательства и в целом снизить угрозу, представляемую раком шейки матки.
В 2008 году Нобелевский комитет присудил Нобелевскую премию в области физиологии и медицины Харальду цур Хаузену за открытие того, что вирус папилломы может вызывать рак шейки матки.
источник
Дифтерия – инфекционное заболевание, для которого характерно тяжелое течение. Возбудитель – бактерия Corynebacterium diphtheriae – в основном передается воздушно-капельным путем. При попадании в организм она вызывает токсины, поражающие небные миндалины и приводящие к развитию тяжелой ангины. При поражении верхних дыхательных путей (в частности, гортани) возникает удушье. Помимо, этого, токсины являются причиной общей интоксикации организма и поражения внутренних органов: нервной системы, почек, сердца и т.д.
Столбняк также относится к тяжелым инфекционным заболеваниям. Его возбудителем является Clostridium tetani, или столбнячная палочка, широко распространенная в окружающей среде. Даже незначительные повреждения кожи могут привести к заражению. Однако столбнячная палочка вызывает заболевание лишь в условиях отсутствия кислорода (т.е. споры должны быть запертыми в раневой полости). После попадания в рану она выделяет опасный токсин, мишенью для которого становится нервная система. Под его воздействием появляются болевые ощущения и скованность мышц спины, живота, напряжение и судороги лицевых мышц. По мере прогрессирования патологического процесса начинают развиваться крайне болезненные судороги, приводящие к нарушениям дыхания.

Данная мера не является защитой от инфицирования возбудителями дифтерии. По этой причине после прививки человек может стать носителем болезни и заражать окружающих. Иммунитет сохраняется от 5 до 10 лет. Привитые тоже могут болеть дифтерией, но в легкой форме.
В современной медицине применяют несколько основных видов прививок:
1. АКДС представляет собой комплексную вакцину от дифтерии, столбняка и коклюша. Международное название — DTP. В данную группу входят:
- препараты Д.Т.Кок и Тетракок (французского производства);
- АКДС (российский препарат);
- бельгийское средство Тританрикс-HB (является также вакциной от гепатита В).
2. АДС (международное сокращение – DT) является комплексной вакциной от дифтерии и столбняка. Используемые препараты:
- Д.Т.Вак (французского производства);
- АДС (российское средство).
Указанные вакцины используются в случае наличия определенных противопоказаний к вакцинации АКДС.
3. АДСМ является смесью дифтерийного и столбнячного анатоксинов – обработанных особым способом токсинов, выделяемых возбудителями дифтерии и столбняка. Применяется для вакцинации детей старше 6 лет и взрослых.
Международные назнания – ТDили DT. В число применяемых препаратов входят:
- Имовакс Д.Т. Адюльт (французского производства);
- АДСМ (российское средство).
4. АС (Т) – является моновакциной для профилактики развития столбняка.
5. АД-М (D) – применяется для предупреждения дифтерии. Препарат содержит дифтерийный анатоксин, сорбированный на гидроксиде алюминия. Используется для вакцинации детей старше 6 лет, подростков, взрослых.
В настоящее время наиболее эффективным являются АКДС-вакцины.
В основном противопоказания к вакцинации от столбняка и дифтерии сводятся к следующим пунктам:
- Беременность.
- Перенесенные острые заболевания – прививки можно делать спустя 2-4 недели после полного выздоровления.
- Наличие хронических заболеваний – вакцинация проводится в периоды длительной частичной или полной ремиссии. При неврологических болезнях прививку можно делать в случае исключения прогрессирования патологического процесса.
- Аллергические заболевания. Вакцинация проводится спустя 2-4 недели после завершения периода обострения. Что касается стабильных проявлений аллергического состояния в виде скрытого бронхоспазма, локализованных кожных высыпаний, то они не являются основанием для отмены вакцинации – в этом случае она проводится одновременно с соответствующей терапией.
- Тяжелые иммунодефицитные состояния, ВИЧ-инфекция, препятствующие формированию иммунитета.
- Диатез – относится к временным и относительным противопоказаниям. В этом случае прививка может проводиться вне периодов обострений.
- Аллергия к одному или нескольким компонентам препаратов для вакцинации.
Если говорить в целом, то нетяжелые побочные явления являются благоприятным признаком, который косвенным образом указывает на правильное протекание процесса формирования иммунитета. Также следует отметить, что отсутствие побочных реакций не может быть поводом для тревоги или свидетельствовать о наличии дефекта в иммунной защите, поскольку в современных препаратах риск проявления нежелательной реакции сведен к минимуму.
В основном побочная реакция может выражаться в следующем:
- появление отечности, покраснения и болезненности в месте введения вакцины – их причиной является иммунное воспаление и влияние адъюванта (вещества для усиления иммунного ответа);
- определенное повышение температуры;
- повышенная возбудимость или, наоборот, заторможенность больного;
- рвота;
- понос;
- снижение аппетита;
- сильные головные боли.
В тяжелых случаях может развиться значительный отек (диаметром больше 8 см) и тяжелые осложнения.
К числу осложнений, вызываемых введением противостолбнячных и противодифтерийных вакцин, можно отнести следующие неврологические осложнения:
- судороги без повышения температуры;
- энцефалопатия, или поражение мозга – носит, как правило, кратковременный характер и проявляется в форме судорог и нарушения сознания.
Указанные осложнения являются абсолютным противопоказанием для продолжения курса вакцинации от столбняка и дифтерии.
Даже прививка от дифтерии не сможет защитить вас на 100 процентов от встречи с этой болезнью, но все же она дает самую надежную защиту, которую только можно придумать. У нас она обязательна и не стоит её бояться.
Эта инфекционная и острая болезнь, которая вызывается коринебактерией, то есть, дифтерийной палочкой. Сама палочка не слишком опасна, но когда она попадает в тело человека вот токсины, которые она продуцирует в большом количестве, поступают в кровь и провоцируют воспаление, а также фиброзную пленку.. При этом органы дыхания сильно поражаются, кроме того, бывают серьезные осложнения вроде миокардита, полиневрита, токсического шока или нефроза. Получить палочку можно при контакте с заболевшим, через посуду, одежду, просто вещи, а ещё некоторые продукты питания. Но вот источником заражения можно считать только больного человека. Много лет назад это заболевание считалось (и было) смертельным и только вакцина исправила эту ситуацию. В том, что сегодня диагноз дифтерия ставят так редко, только её заслуга.
https://youtube.com/watch?v=YVUYwkzdWC8
Прививка от дифтерии – это дифтерийный анатоксин, который состоит из адсорбированного токсина, выделяемого коринебактерией, но при этом лишенного своих токсических свойств. Такие вакцины действуют до десятка лет.
Самые распространенные вакцины от дифтерии — комбинированные, которые ведут борьбу и с другими недугами. Званием самой популярной можно смело награждать вакцину АКДС, которую делают чаще всего. Есть и другие варианты, да и у АКДС есть разные «версии».
- АКДС. В её составе также есть коклюшная вакцина и столбнячный анатоксин;
- АДС. Её можно делать тем, у кого есть непереносимость коклюшных составляющих;
- АДС-М. Отличается не только название, ведь здесь минимум антигенов;
- Инфарикс;
- Пентаксим;
- Инфарикс-гекса.
Прививка от дифтерии делается как детям, так и взрослым.
Первая прививка от дифтерии делается ребенку в возрасте трех месяцев, следующая –через полтора месяца и еще одна – еще через 45 дней. Обычно это АКДС. Ревакцинацию производят малышам в возрасте полутора лет. С семи лет вводится следующая вакцина, в 14 лет – третья, далее нужно навещать врача каждые десять лет. С семи лет вводят чаще АДС-М . Если же первая прививка против дифтерии сделана в период от 4 до 6 лет, то вводят АДС-анатоксин , причем дважды и с перерывом в полтора месяца.
Прививка от дифтерии взрослым и детям после 6-7 лет проводится до в любом возрасте, но до того момента, когда исполняется 56 лет. В этом случае предпочтителен АДС-М, который колют два раза, между которыми перерыв в полтора месяца. Далее через пол года проводится новое вакцинирование. Обычно взрослым делают такое вакцинирование в 25-26 лет, а после – в 35-36. В первую очередь о профилактике должны задуматься те взрослые, которые работают с детьми, врачи, а также обитатели любых общежитий. Нарушать график можно в период эпидемий.
Многие родители задаются и вопросом, можно ли мочить место такой инъекции. Врачи однозначно отвечают, что мочить его можно, ведь вода на эффект никакого влияния не оказывает, поэтому смело можно мыться. При этом дня три все же лучше не только не мочить, но и не трогать совсем. Нужно это для того, чтобы место прокола излишне не раздражать. А еще нельзя в эти три дня пить алкоголь и не ходить туда, куда ходит много людей: магазины, банки, рынки. Нельзя заниматься интенсивно спортом, а также ходить в походы.
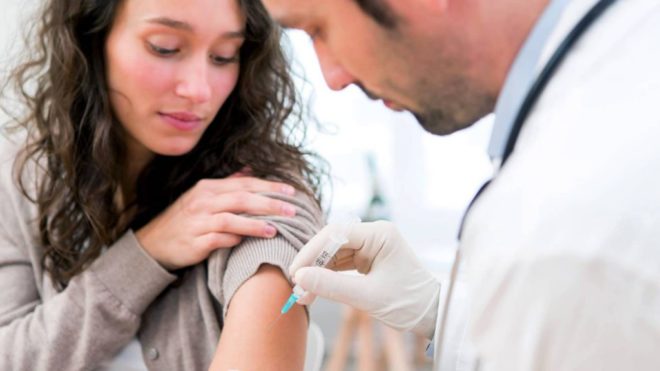
Важно и то, куда именно ввели вакцину. Делают её исключительно в мышцу. Прививка от дифтерии взрослым колется в мышцу дельтовидную на плече или же под лопатку. Для детей подойдет и боковая поверхность бедра. А вот куда вводить нельзя, так это в ягодицу: мышц там много поэтому есть риск, что прививка от дифтерии будет сделана подкожно, а значит, не подействует. После укола возможно повышение температуры и боли на месте инъекции, а также покраснение кожи или высыпания. Но осложнения прививка дает довольно редко. А вот противопоказаний почти не имеется.
К сожалению, никакая иммунизация не даст полной гарантии, что с недугом ваш ребенок или вы сами не встретитесь. Но 95% защиты — это много. Крайне редко дифтерия может развиться у ребенка привитого, если у него понижен иммунитет. Протекает недуг в этом случае локально. А у не привитого болезнь эта протекает тяжело и в прошлом в половине случаев (если не больше), заканчивалась, увы, смертью.
Эффективность акционирования же зависит от того, сколько населения привито и от качества самой вакцины.
Во времена наших бабушек дифтерия считалась одним из тяжелых инфекционных заболеваний. От слова «дифтерия» кидало в дрожь любого человека. Эта болезнь ассоциировалась с серьезными осложнениями, и самое страшное из них – смертельный исход.
Благодаря немецкому ученому Эмилю Берингу в 1913 году была создана прививка от дифтерии. А в 1974 году ВОЗ запустило Расширенную программу иммунизации населения. В результате массового применения вакцин заболеваемость этой инфекцией удалось снизить на 90 %. В 90-е годы, в силу развала службы здравоохранения и низкого прививочного охвата, по России и странах бывшим СНГ прошла эпидемия. Заболевшие исчислялись тысячами. Умерших тоже было немало. К счастью, вспышка была ликвидирована.
В настоящее время ситуация стабилизировалась. Сегодня актуально выражение: «Дифтерия забытая, но не исчезнувшая болезнь». Бдительность терять не стоит, болезнь полностью не искоренена, и случаи заболевания встречаются, хоть и не так часто.
Итак, вспомним, что такое дифтерия.
Дифтерия – болезнь инфекционного происхождения, которая вызывается бактерией – бациллой Леффлера (названа в честь ученого, открывшего ее). Она передается воздушно-капельным путем, не исключается контактный и пищевой пути передачи.
Поражаются следующие органы человека: ротоглотка, нос, гортань, трахея, бронхи, глаза, уши, половые органы, кожа.
Болезнь начинается остро, протекает тяжело с высокой температурой, болью в пораженных органах, образованием фибринозных пленок и интоксикацией организма.
Дифтерия опасна своими осложнениями. Токсин, или яд, который вырабатывается в процессе жизнедеятельности бациллы Леффлера, поражает ткани сердца, почек, периферические нервы и ее корешки. При развитии осложнений возможна инвалидизация человека или летальный исход.
Преимуществом человечества является то, что существует прививка от дифтерии. О ней пойдет речь в этой статье.
Ключевым моментом в развитии дифтерии является действие токсина, вырабатываемого бациллой Леффлера. Поэтому для вакцинации используется анатоксин, что означает «противоядие». Организм после вакцинации получает антитоксический иммунитет.
Дифтерийный анатоксин изолированно применяется в вакцине АД-М. Но преимущественно анатоксин вводится в составе российского препарата АКДС. Помимо дифтерии, он обеспечивает устойчивость к не менее тяжелым болезням — коклюшу и столбняку. В случае непереносимости организмом малыша коклюшного компонента или при наличии противопоказаний к нему ребенка прививают препаратом, лишенного коклюшной составляющей — АДС. Помимо прочего, она используется для профилактики дифтерии и столбняка у взрослого населения.
Так же дифтерийный анатоксин включен в состав следующих поливакцин:
Вакцинация проводится согласно Национальному календарю прививок. Исходя из этого документа, иммунизация против дифтерии детям проводится препаратом АКДС в следующие сроки:
- первая вакцинация – в 3 месяца;
- вторая вакцинация – в 4,5 месяца;
- третья вакцинация – в 6 месяцев.
Введение трех доз вакцины с промежутком времени в 45 дней необходимо для создания невосприимчивости к болезни в полном объеме.
Невосприимчивость к дифтерии имеет ограниченный срок действия. Поэтому возникает необходимость повторного введения прививки. Это называется ревакцинацией.
Она тоже выполняется в определенных возрастных периодах:
- первая ревакцинация проводится в 18 месяцев;
- вторая – в 6-7 лет;
- третья – в 14 лет.
При первой ревакцинации используется вакцина АКДС, но вторая и третья ревакцинации проводятся препаратом, в составе которого только дифтерийный и столбнячный анатоксин с уменьшенным содержанием антигенов, то есть АДС-М.
Многие родители могут задаться вопросом, нельзя ли и в 3 месяца вакцинировать ребенка ослабленной прививкой. Ведь АКДС в большинстве случаев так тяжело переносится малышами. Ответ: нет.
- Это объясняется тем, что в этом возрасте младенцу иммунитет против дифтерии нужно создать, а с 6-7 лет нужно только поддержать.
- К тому же причиной плохой переносимости АКДС является цельноклеточный коклюшный компонент, а не дифтерийный анатоксин. В настоящее время существует много импортных аналогов АКДС, в которых коклюшный элемент бесклеточный, и вследствие этого переносится детьми хорошо.
Как было сказано выше, дифтерийный анатоксин вводится в составе комбинированной вакцины. Чаще это прививка АКДС, так как она делается в детской поликлинике бесплатно. Ребенок получает защиту от трех болезней сразу в одной вакцине. Любая вакцинация — своего рода нагрузка для организма, поэтому нужно провести тщательную подготовку, чтобы иммунизация прошла без побочных эффектов и осложнений.
- Самое главное правило – малыш должен быть здоров. У него не должно быть никаких острых болезней и обострения хронических. После последней перенесенной болезни должно пройти как минимум две недели, чтобы организм восстановился. Если у ребенка режутся зубки, то прививку также стоит отложить. И если маме не нравится что-то в состоянии, настроении малыша, то тоже следует сообщить об этом врачу. И уже вместе с ним принять решение – стоит ли делать прививку сегодня или надо отложить ее на другое время.
- Родители и родственники, живущие в одном доме с ребенком, тоже должны быть здоровы, чтобы не заразить малыша.
- Если в ближайшее время запланирована вакцинация, не стоит вводить новый продукт прикорма.
- Малышам-аллергикам можно давать антигистаминный препарат, который порекомендует ваш педиатр.
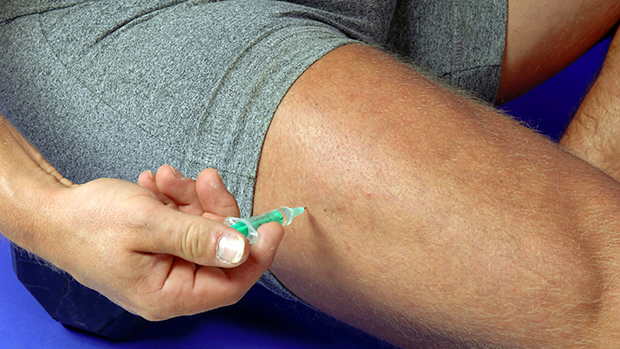
Прививку от дифтерии делает специально обученная медсестра в прививочном кабинете детской поликлиники с соблюдением всех правил асептики в область средней трети передней поверхности бедра. Препарат вводится внутримышечно.
- После прививки не торопитесь бежать домой. Подождите с ребенком рядом с прививочным кабинетом около получаса, чтобы в случае развития аллергической реакции сразу обратиться за специализированной помощью.
- После вакцинации не рекомендуется долго гулять, ходить по гостям или посещать магазины.
- Проследите, чтобы малыш не расчесывал место укола.
- Часто родители задают вопрос о том, можно ли мочить прививку от дифтерии. Желательно в день проведения прививки не купать ребенка. Подмывать малыша аккуратно, стараясь не задеть место укола, а уже в последующие дни можно, но место введения препарата нельзя тереть мочалкой или губкой до тех пор, пока не заживет.
Организмом человека всегда благоприятно переносятся:
- прививка от дифтерии АД-М – анатоксин;
- двухкомпонентные прививки от дифтерии и столбняка АДС или АДС-М (ослабленная).
Так как, согласно Национальному календарю прививок, возникает необходимость иммунизации против нескольких инфекций, то для вакцинации применяется АКДС, или другие комбинированные вакцины.
Их введение может вызвать различные изменения со стороны организма. Родители должны знать, какие реакции бывают после прививок. Они могут быть местными (там, где сделан укол) и общими.
К местным реакциям относятся:
- покраснение;
- припухлость;
- уплотнение или шишка;
- локальное повышение температуры;
- боль в месте инъекции.
Эти симптомы обусловлены введением вакцины в мышцу. Как только препарат полностью всосется в кровеносное русло и усвоится организмом, эти проявления пройдут самостоятельно. Обычно все проходит в течение нескольких дней.
Если не соблюдать правила гигиены, постоянно расчесывать и раздражать место инъекции, возможно занесение бактерий и развитие абсцесса. В этом случае происходит усиление покраснения, увеличение припухлости в размерах, появление отечности и резкой боли.
Не следует заниматься самолечением, наносить какие-либо мази или кремы, греть или, наоборот, прикладывать холод. Данное состояние требует обращения к врачу.
- Повышение температуры тела – частый симптом, сопровождающий послепрививочный период. На этот случай в детской аптечке должны быть жаропонижающие средства.
- Изменение настроения, плаксивость, капризность, отказ от еды, плохой сон. Обычно это временное явление. Просто проводите с малышом больше времени, и в течение 3-5 дней все придет в норму.
Следует различать понятия «реакция» на прививку и «побочный эффект». «Реакция» до какой-то степени не является патологическим состоянием. Педиатр также может предупредить, что возникновение вышеперечисленных симптомов после прививки это нормально и при обеспечении хорошего ухода малышу по истечении 3 дней все пройдет.
Что нельзя сказать о побочных эффектах и осложнениях. Их развитие ассоциируется с патологией и требует обращения к врачу.
Побочные действия прививки от дифтерии:
- аллергия – отек Квинке, крапивница;
- зуд в области введения препарата или иные изменения на коже;
- усиленное потоотделение;
- диарея;
- насморк;
- отит;
- бронхит.
Как любое чужеродное вещество, попавшее в организм человека, прививка от дифтерии может вызвать анафилактический шок. Но за всю историю применения вакцины такие случаи были единичны, так как дифтерийный анатоксин — минимально реактогенный препарат.
Можно ли заболеть дифтерией после постановки прививки? Конечно, риск заразиться от больного человека снижается намного. Но вакцина не дает 100%-ной гарантии. Но даже если заражение произойдет, течение болезни будет легким, без развития осложнения и летального исхода.
Абсолютным противопоказанием к вакцинации является тяжелая реакция в виде аллергии на предыдущую прививку от дифтерии.
Временные противопоказания таковы.
- Наличие острого заболевания. Можно будет привиться уже через 2-4 недели после окончания болезни.
- Обострение хронической болезни. Прививаются дети в полной или частичной ремиссии.
- Неврологические заболевания. Иммунизацию начинают после прекращения прогрессирования процесса.
- Аллергические заболевания. Вакцина проводится вне фазы обострения.
Антитоксический иммунитет не стоек, и, как было уже сказано, его необходимо периодически подкреплять. С этой целью от момента последней ревакцинации (если не было отклонений от сроков иммунизации) каждые десять лет вводятся поддерживающие дозы прививки от дифтерии препаратом АД-М (анатоксином).
Ввиду совпадения сроков ревакцинации иммунизацию можно провести препаратом АДС-М.
Возможно такое, что взрослый человек ни разу не получил прививку от дифтерии в детстве. В этом случае его прививают следующим образом:
- первая вакцинация и вторая вакцинация с интервалом 30-45 дней;
- ревакцинация через 6-9 месяцев. Далее как обычно — через каждые 10 лет от последней ревакцинации.
Прививку от дифтерии делают до 56-летнего возраста.
Перечень всех когда-либо проведенных прививок заносится в медицинскую карту амбулаторного больного, карту профилактических прививок и сертификат профилактических прививок. Записи ведутся параллельно. Руководствуясь ими, участковая медсестра вызывает взрослых на прививку.
Взрослым инъекцию вакцины производят в подлопаточную область. Препарат вводится глубоко в подкожно-жировой слой.
У взрослых возможно развитие тех же побочных эффектов и осложнений, что и у детей. Чаще встречаются такие симптомы, как головная боль, усталость, разбитость, понижение работоспособности, незначительное повышение температуры тела. Возникновение местных реакций тоже не редкость. Необходимо прибегнуть к симптоматической терапии, и в течение нескольких дней все пройдет.
Согласно ВОЗ, в течение всей беременности категорически запрещается введение живых вакцин. Поскольку анатоксины к таковым не относится, то беременная женщина смело может получить прививку от дифтерии и также от столбняка.
Противопоказание к вакцинации в период беременности – первый триместр, так как в этом промежутке происходит закладка органов малыша. С началом второго триместра риска для плода нет.
Поэтому если прошло 10 лет от последней прививки, а женщина в положении, то прививаться можно.
Изредка бывают ситуации, когда оказывается, что беременная женщина вообще ни разу не была привита против дифтерии. В этом случае рекомендуется провести курс из трех вакцинаций. Это обеспечит иммунитет не только матери, но и малышу в его первые три месяца жизни.
Любой человек имеет право решать — делать себе или своему ребенку прививки, или нет. В случае дифтерии альтернатива не допускается. Не стоит забывать, насколько болезнь опасна. Если не сделать эту прививку, во всех случаях заболевания развиваются крайне тяжелые осложнения, в половине из них наступает летальный исход. Вакцина против дифтерии с началом ее массового применения спасла миллионы жизней. Прививка переносится хорошо, и отказ от нее является опасным для здоровья решением.
источник
Болезнетворные микроорганизмы подстерегают человека практически повсеместно. Некоторые и них способны вызывать недомогание, другие — сложные патологические состояния, опасные для жизни. Именно поэтому в обществе возникла необходимость профилактики инфекционных недугов, она позволила бы предотвратить инфицирование организма людей возбудителями.
К счастью, современная медицинская наука располагает действительно эффективным методом предупреждения большинства инфекционных заболеваний, название которому вакцинация. Введение вакцины позволяет сформировать иммунитет против болезней и защитить организм от их последствий. Прививка от дифтерии – важная часть плановой иммунизации населения, дающая реальную возможность существенно сократить количество случаев недуга и исключить вероятность развития его эпидемии.
Дифтерия относится к числу агрессивных инфекционных заболеваний, она занимает лидирующею позицию по степени опасности относительно здоровья и жизни пациентов. Патологический процесс характеризуется развитием у больного симптомов воспаления слизистых оболочек глотки и ротовой полости, носовых ходов, верхних респираторных путей и органов репродуктивной сферы.
Возбудители дифтерии – коринебактерии дифтерии, которые в процессе своей жизнедеятельности вырабатывают агрессивный токсин. Заболевание передается по воздуху, а также через предметы общего пользования. Оно опасно своими осложнениями, среди которых поражения ЦНС, сложные варианты нефропатии, дисфункция органов сердечнососудистой сферы.
Согласно статистике, дифтерия в большинстве клинических вариантов протекает тяжело, с выраженными симптомами общей интоксикации и опасными для нормальной жизнедеятельности последствиями. Врачи не перестают обращать внимание, что дифтерия является причиной смерти у половины больных, среди них основное количество – маленькие дети.
В настоящее время прививка от дифтерии у взрослых и детей – единственный способ обезопасить себя от проникновения возбудителей инфекции. После вакцинации человек получает надежную иммунную защиту от болезни, она сохраняется в течение многих лет.
Как известно, возбудители дифтерии выделяют очень ядовитый токсин, он крайне негативно влияет на большинство внутренних органов и поражает центральную нервную систему. В ряде случаев дифтерийные палочки являются виновниками развития в организме больного человека тяжелых осложнений, для них характерно:
- повреждение нервных клеток, ведущее к параличу, в частности, мышц шеи, голосовых связок, верхних и нижних конечностей;
- инфекционно-токсический шок, проявляется симптомами интоксикации, ведущими к недостаточности органов и систем;
- воспаление мышечной ткани сердца (миокардит) с формированием разных форм нарушения ритма;
- асфиксия, является результатом дифтерийного крупа;
- снижение иммунитета.
Прививка от дифтерии – специальный состав, он содержит ослабленный токсин, способствующий продукции в организме дифтерийного анатоксина. То есть, вакцина против дифтерии не влияет непосредственно на возбудителей воспаления, а инактивирует продукты их жизнедеятельности, тем самым предупреждая появление симптомов инфекционного процесса.
Выделяют две группы прививок, составляющих основу для прививочного материала:
- мертиоляты (содержат ртуть), которые являются весьма аллергенными и обладают мутагенным, тератотоксическим, а также канцерогенным действием;
- соединения без ртути (без консерванта тиомерсала), которые более безопасны для организма, но имеют очень короткий срок годности.
В России самым популярным вариантом прививки против дифтерии является АКДС-вакцина или адсорбированный коклюшно-дифтерийно-столбнячный раствор, включающий в свой состав консервант тиомерсал. В данном препарате присутствуют очищенные микроорганизмы и анатоксины трех инфекций, а именно коклюша, дифтерии, столбняка. Несмотря на то, что состав сложно назвать безопасным, он рекомендован ВОЗ, как максимально эффективное средство для выработки иммунитета от указанных недугов.
Существует несколько основных разновидностей прививки от дифтерии:
- АДС (вакцина от дифтерии и столбняка без коклюшного компонента);
- АДС-М (препарат, в состав которого кроме столбнячного компонента, входит и дифтерийный анатоксин, только в меньших концентрациях).
Большинство зарубежных вакцин не содержит ртуть, за счет чего считаются более безопасными для детей и пациентов с сопутствующими патологиями. Среди этих препаратов на территории нашего государства сертификацию прошли:
- «Пентаксим», защищающий от дифтерии, полиомиелита, коклюша, столбняка и гемофильной инфекции;
- «Инфанрикс», а также «Инфанрикс Гекса», способствующие развитию иммунитета от тройки детских недугов (гекса-версия дает возможность дополнительно привить гепатит В, гемофильную инфекцию, полиомиелит).
Как известно, после прививки АКДС возникает только временная защита. Частота ревакцинации зависит от иммунной реактивности каждого индивидуального организма, условий его проживания и особенностей трудовой деятельности. Людям, которые состоят в группах риска по заболеваемости, врачи советуют вовремя делать прививку, чтобы избежать инфицирования.
Плановая прививка от дифтерии у взрослых ставиться каждые десять лет начиная с 27-летнего возраста. Естественно, график прививок может иметь другой вид, если человек проживает в неблагополучном по эпидемиологической ситуации регионе, является студентов, военнослужащим или лицом, работающим в медицинской, железнодорожной, а также пищевой отрасли. Однако десятилетние интервалы между ревакцинациями касаются только пациентов, которые прививались в детстве. Все остальные люди должны быть привитыми по другой схеме. Сначала им вводят три дозы вакцины каждый месяц и спустя год. После третей инъекции делать прививку рекомендуется по схеме.
Детский организм из-за неокрепшей и незрелой иммунной системы более восприимчив к поражению микроорганизмами. Особенно, если речь идет о ребенке до года. Именно поэтому график вакцинации в детском возрасте имеет насыщенный вид и включает в себя целый ряд инъекций, направленных на предупреждение дифтерии у ребенка.
Впервые делать прививку от дифтерии педиатры рекомендуют в возрасте 3-х месяцев. В случае использования зарубежных препаратов прививку можно вводить уже с двухмесячного возраста. Всего в течение первых 12 месяцев жизни ребенку ставят три АКДС с интервалом 6 недель. Затем берут перерыв. Дальнейшая схема прививания принимает такой вид:
- ревакцинация в 1,5 года;
- прививка АДС + полиомиелит в 6-7 лет;
- прививка подросткам в возрасте от 13 до 15 лет.
Подобная схема прививок для детей не является универсальной и зависит от огромного количества факторов. В частности, у грудничков введение вакцины может быть перенесено из-за наличия временных противопоказаний. Более взрослый ребенок должен прививаться с учетом количества в его организме активных антител, срок до следующей прививки может быть продлен до десяти лет.
Прививка от дифтерии ставится внутримышечно. Для этого используется ягодичная мышца или передняя латеральная зона бедра. Запрещается вводить прививку непосредственно в вену или под кожу, эти мероприятия приводят к развитию ряда побочных эффектов. Перед инъекцией следует убедиться, что игла не находится в кровеносном сосуде.
Бытует мнение, что после прививки место укола нельзя мочить. Так ли это? Специалисты не запрещают контакт места введения прививки с водой, но предупреждают, что пациент на протяжении семи дней не должен посещать бассейн, сауну, а еще принимать водно-солевые процедуры. Также не рекомендуется сильно тереть мочалкой место укола, это может спровоцировать раздражение кожи.
Прививка от дифтерии неплохо переносится большинством пациентов, независимо от их возраста. Она редко потенцирует появление побочных эффектов, длительность существования которых в норме не должна превышать 4-х суток. При условии подкожного введения прививки у человека возникает раздражение или шишка в месте инъекции. Пораженный участок кожи может чесаться, краснеть. В единичных случаях место воздействия воспаляется с формированием абсцесса.
Среди реакций после прививки у пациентов может наблюдаться повышенная температура, расстройства работы кишечника, нарушение качества сна, умеренная тошнота, ухудшение аппетита.
Дети, не страдающие аллергиями, нормально воспринимают иммунные материалы. После прививки у них могут появиться жалобы на незначительный дискомфорт в области горла, першение, кашель. Крайне редко врачи диагностируют у малышей развитие более сложных нежелательных реакций, а именно:
- лихорадка;
- частый плач и смена настроения;
- снижение артериального давления.
У взрослых осложнений после прививки практически не возникает. Исключение представляют собой случаи, когда у человека есть индивидуальная непереносимость вакцины или ее отдельных компонентов. При таком варианте после прививки от дифтерии могут быть диагностированы кожные реакции в виде дерматита, экземы или диатеза, а еще общие проявления немедленного типа (чаще всего анафилаксия).
К сожалению, не все категории людей могут быть иммунизированы от болезни. Среди основных противопоказаний к прививке от дифтерии следует выделить:
- наличие простудных заболеваний в активной стадии развития болезненного процесса;
- период обострения хронических недугов висцеральных органов, энзимопатии, а еще недостаточность ферментов;
- неврологические патологии в анамнезе;
- родовая травма с возникновением гематом в области головного мозга;
- врожденные и приобретенные пороки сердца;
- состояния после перенесенных оперативных вмешательств и заболеваний с продолжительным течением;
- аутоиммунные патологии;
- раковые опухоли;
- прогрессирующий вариант течения энцефалопатии;
- аллергическая реакция на компоненты вакцины;
- повышенная температура тела и иммунодефицитные состояния;
- судорожный синдром.
Прививка от дифтерии для взрослых нежелательна для беременных женщин, которые находятся на сроке до 12 недель, а также категории населения, склонной к развитию тяжелых форм аллергии в виде анафилактического шока, отека Квинке, синдрома Лайелла, сенной болезни и тому подобное.
Противопоказаниями к вакцинации от дифтерии у ребенка первых лет жизни:
- диатез;
- желтуха;
- кишечные колики;
- поражение центрального отдела НС;
- простуда.
Перед вакцинацией врач в обязательном порядке должен провести осмотр ребенка и оценить все риски развития у него патологических реакций на введение вакцинного препарата.
Сегодня одним из наиболее популярных источников получения информации о вакцинации против дифтерийной инфекции есть интернет. Больше интересного о прививках каждый желающий может узнать, посмотрев видео.
источник
1712 Первая запись о прививках против натуральной оспы во Франции.
1717 После возвращения из Турции, где в то время активно проводились эксперименты с инокуляцией, леди Мэри Монтегю начинает практику инокуляций против натуральной оспы в Англии.
1721 В Соединенных Штатах Америки священник по имени Коттон Мэтер пробует ввести грубую форму вакцинации от оспы — нанесение гноя из высыпаний больных на царапины у здоровых людей. Около 220 человек подверглись этой процедуре в течение первых шести месяцев эксперимента. Только шестеро не имели очевидной реакции. Мэтер стал объектом жесткой критики за рекомендацию им данного метода (Бостон, Массачусетс).
1722 В Уэльсе д-р Райт отзывается о прививании от оспы на Британских островах как о «древнем методе». 99–летний житель Уэльса утверждал, что прививки были известны и использовались на протяжении всей его жизни, и его мать рассказывала, что и при ней это была обычная практика, и что она сама заболела оспой посредством подобной «инокуляции».
1723 Первая запись об иммунизации против оспы в Ирландии, когда в Дублине врач привил 25 человек. Трое умерли, и от прививания вскоре отказались.
1724 Первая запись о прививании от оспы в Германии. Вскоре из-за ряда смертей прививки перестали пользоваться популярностью. Годы спустя врачи смогли снова ввести их в практику.
1740 Эпидемия оспы в Берлине.
1754 Прививание против оспы введено в Риме. Эта практика вскоре была остановлена из-за ряда смертельных исходов после прививок. Позже медицинские работники снова успешно введут ее в обиход.
1763 Эпидемия оспы во Франции уничтожает значительную часть населения. Эпидемию немедленно приписали инокуляции и та была запрещена французским правительством на пять лет.
1768 Медикам Франции удается возобновить прививание против оспы.
1778 Датские врачи по приказу короля открывают в Дании два прививочных центра.
1778 В Италии неаполитанские медсестры прививают младенцев без ведома родителей.
1790 Эдвард Дженнер покупает за 15 фунтов стерлингов степень доктора медицины в Университете Сент-Эндрюс (Шотландия).
1791 Эдвард Дженнер прививает своего 18-месячного сына свиной оспой. В 1798 году он прививает его коровьей оспой. Сын умрет от туберкулеза в 21 год.
1796 Эдвард Дженнер завоевывает доверие в Глостершире (Англия) своей прививочной теорией. Он прививает 8–летнего мальчика гноем и сделает это всего 20 раз. Мальчик умрет от туберкулеза в 20 лет.
1800 Бенджамин Уотерхауз из Гарвардского университета вводит в практику прививки в Массачусетсе.
1801 Начинаются первые широкомасштабные эксперименты с вакцинами.
1802 Британское правительство выделяет 10 000 фунтов Эдварду Дженнеру для продолжения экспериментов с противооспенной вакциной.
1807 Британское правительство выдает Эдварду Дженнеру еще 20 000 фунтов на эксперименты с противооспенной вакциной. Теория «пожизненного иммунитета», обеспечиваемого вакциной, отвергнута, и одобрена концепция «ревакцинации». Дженнер скрывает сообщения, показывающие, что его метод уносит больше жизней, чем сохраняет.
1809 Массачусетс поощряет свои города снабжать жителей вакцинами коровьей оспы.
1810 «Лондон медикэл обсёрвер» (т. 6, 1810) публикует подробности «535 случаев оспы после прививок, 97 летальных исходов и 150 серьезных побочных эффектов после прививок, из них десять — у врачей».
1831 Эпидемия натуральной оспы в Вюртемберге (Германия), при этом 995 привитых людей умирают.
1831 В Марселе (Франция) 2000 привитых людей поражены оспой.
1838 Эпидемия оспы в Англии.
1853 Эпидемия оспы в Англии.
1853 В Англии принят закон о принудительной вакцинации. С 1853–го по 1860–й годы были привиты 75% новорожденных и более 90% населения.
1853 Хлороформ впервые использован в Англии как анестетик.
1855 Прививки в Массачусетсе становятся обязательными. Это закрепляется соответствующим законом и становится непременным условием для принятия ребенка в школу. Закон принимается в убеждении, что это сможет «защитить детей от оспы».
1857 В Англии отказ от прививок карается штрафами. Начинается эпидемия оспы, продолжающаяся вплоть до 1859 года. Более 14 000 человек умирают.
1860 «Британская энциклопедия» (8–е изд.) определяет, что «ничто так не вредит прививкам и не делает общество безразличным к их пользе, как мнение, что подвергаться ревакцинации понадобится каждые 10–15 лет». Позже, в 11-м издании энциклопедии, политика изменится: «Желательно, чтобы вакцинация повторялась в 7–10 лет и через промежутки времени на протяжении жизни».
1863 Вторая крупная эпидемия оспы в Англии продолжается вплоть до 1865 года. Умирают 20 000 человек.
1867 Закон о вакцинации 1867 года в Англии вызывает протест населения и увеличивает число антипрививочных групп. Он обязывает прививать ребенка в течение первых 90 дней его жизни. Отказывающихся от прививок травят чиновники и штрафуют, пока ребенку не исполняется 14 лет. Закон был принят на оснований заверений официальной медицины в безопасности противооспенных вакцин.
1870 Третья крупная эпидемия оспы в Англии, которая продлилась вплоть до 1872 года. Более 44 800 человек умерло.
1871 В Бирмингеме (Англия) с 1871 по 1874 годы зарегистрировано 7706 случаев заболевания оспой. Среди заболевших 6795 человек были ранее привиты.
1871 В Баварии (Германия) вакцинация обязательна, а ревакцинация — в порядке вещей. Из 30 472 случаев заболевания оспой 29 429 — у привитых.
1871 Начинается пандемия оспы, которая унесет жизни 8 миллионов человек по всему миру.
1871 Собран особый комитет Тайного совета Великобритании для изучения Закона о вакцинации 1867 года, так как 97,5% умерших от оспы людей были ранее привиты от нее.
1872 Япония вводит обязательную противооспенную вакцинацию. За 20 лет зарегистрировано 165 000 случаев заболевания оспой.
1872 В Англии 87% новорожденных прививают от оспы. Более 19 000 умирают в Англии и Уэльсе (см. 1925 год).
1880 Начинается противооспенная вакцинация в Соединенных Штатах.
1884 В Англии д-ра Чарльза Крейтона просят написать статью о вакцинации в «Британскую энциклопедию». Изучив многочисленные международные исследования, он пришел к выводу, что вакцинация представляет собой «вульгарный предрассудок». Позже Крейтон напишет две книги: «Оспа и вакцинный сифилис» и «Дженнер и прививки. Странная глава истории медицины».
1884 В Англии более 17 00 детей, привитых от оспы, умирают от сифилиса.
1884 Д-р Собатта, врач германской армии, докладывает о результатах оспопрививания Немецкой комиссии по вакцинации, которая впоследствии опубликует данные, доказывающие, что ревакцинация не действует. Смерти от вакцинации обычно скрываются врачами.
1886 В Японии начинается семилетний период, в течение которого было произведено 25 474 370 вакцинаций и ревакцинаций, охвативших 66% всего населения Японии. За данный период зарегистрировано 165 774 случаев заболевания оспой с 28 979 смертельными исходами (см. 1955 год).
1885 В Соединенных Штатах начинается программа массовой вакцинации от бешенства.
1887 В Англии д-р Эдгар М. Крукшенк, профессор патологии и бактериологии Королевского колледжа, по просьбе британского правительства исследует вспышку натуральной оспы в Уилтшире. Результаты его работы были изложены в двух томах «Истории и патологии вакцинации», в которых он утверждает, что «заслуги, приписываемые прививкам, должны принадлежать улучшению санитарии».
1888 В Париже открывается Институт бактериологии для экспериментов над животными и производства вакцин и сывороток. По его примеру открываются институты по всему миру.
1888 Бактериологический институт в Одессе пробует свои силы в создании вакцины от сибирской язвы. Привито более 4500 овец, 3700 из них умирают от прививки.
1889 В Англии назначается Королевская комиссия для рассмотрения некоторых аспектов вакцинации. Комиссия будет заседать на протяжении 7 лет и опубликует шесть докладов, итоговый в 1896 году. Результатом его станет Закон о вакцинации 1898 года.
1895 Начинается программа по вакцинации от дифтерии. За период с 1895 по 1907 годы в 63 249 случаев заболевания дифтерией для лечения использовался антитоксин. Более 8 900 человек умерло (смертность 14%). За то же время из 11 716 пациентов, в лечении которых антитоксин не применялся, умерло 703 человека (смертность 6%).
1898 В Англии принят Закон о вакцинации. Проведены выборы в попечительские советы, исполняющие законы о прививках. К 1898 году более 600 советов в Англии взяли на себя обязательство не навязывать закон. Закон 1898 года впервые содержал параграф о «соображениях совести», хотя ни одного заявления такого рода не было одобрено чиновниками.
1900 Смертность от кори составляет 13 на 100 000.
1902 Департамент здравоохранения Чикаго излагает свое «прививочное кредо», которое состоит в том, что «настоящие прививки, повторяющиеся до тех пор, пока не перестанут ‘браться’, всегда предотвращают натуральную оспу. Ничто другое на это не способно». Стратегию немедленно подхватывают американские военные.
1909 «Нью-Йорк пресс» от 26 января 1909 года публикует доклад В. Б. Кларка, в котором утверждается, что «рак был практически неведом до тех пор, пока не началась вакцинация коровьей оспой. Я видел 200 случаев заболевания раком, ни одного у непривитых людей». Накапливаются научные данные, демонстрирующие, что за использованием вакцин с человеческой лимфой вскоре следуют сифилис, проказа и туберкулез. При использовании телячьей лимфы появляются туберкулез и рак.
1919 Прививки против дифтерии в Техасе вызывают осложнения у 60 человек. Умирают 10.
1924 Прививки против дифтерии убивают 25 человек в Бриджуотере (Коннектикут) и 20 в Конкорде (Нью-Гемпшир).
1925 В Англии прививают от оспы менее 50% младенцев. Зарегистрировано 6 смертей (см. 1872 год).
1925 В Соединенных Штатах началась программа массовых прививок против туберкулеза.
1927 Натуральная оспа в Англии практически исчезает. Смертность среди непривитых больных вполовину меньше, чем среди привитых.
1933 Датский исследователь Торвальд Мадсен обнаружил, что противококлюшная вакцина может без всяких признаков убивать младенцев — синдром внезапной детской смерти (СВДС). Он сообщил, что двое детей, привитых непосредственно после рождения, умерли через несколько минут.
1933 В докладе американских исследователей говорится о том, что дети реагируют на противококлюшную вакцину лихорадкой, судорогами и острой сосудистой недостаточностью.
1933 В Соединенных Штатах начинаются программы вакцинации против желтой лихорадки.
1933 Обязательная иммунизация начинается в Женеве.
1936 Противококлюшная вакцина появляется в Соединенных Штатах. Вскоре после этого у детей регистрируется аутизм (психическое заболевание, характеризующееся неспособностью общаться и устанавливать контакты с другими людьми; часто сопровождается снижением умственных способностей).
1936 Вакцина против дифтерии вызывает осложнения у 75 пациентов во Франции.
1938 Пятьдесят восемь британских врачей подписывают в Гернсипойнте воззвание против принудительной иммунизации, ссылаясь на фактическое исчезновение дифтерии в Швеции, стране без прививок от этой болезни.
1938 В Венгрии вводится обязательная иммунизация. К 1940 году случаев заболевания дифтерией становится больше на 35%.
1939 Обязательная вакцинация в Германии увеличивает число случаев дифтерии до 150 000.
1940 Германия вводит обязательную массовую иммунизацию детей. В результате к 1945 году случаи заболевания дифтерией возросли с 40 000 до 250 000.
1941 Люис Зауэр из Эванстона (Иллинойс), ярый сторонник массовых прививок, сообщает, что только у 27% из группы 89 детей обнаружены «защитные антитела» при вакцинации в возрасте трех месяцев или ранее. Зауэр утверждает, что противококлюшную вакцину следует вводить «не ранее чем в семь месяцев», так как «большинство младенцев еще не обладают достаточной силой, чтобы создать соответствующий иммунитет, когда их прививают так рано».
1943 Американский исследователь вакцин Перл Кендрик сообщает, что добавление соли металла, судя по всему, повышает способность противококлюшной вакцины производить антитела (соль металла в данном случае является адъювантом, т. е. стимулятором). Некоторые из использованных солей — алюминиевые. Перл Кендрик — исследователь, которая утверждала, что противококлюшную вакцину следует комбинировать с противодифтерийной. Позже была добавлена противостолбнячная вакцина, и так создана омерзительная вакцина DPT (АКДС).
1943 В Соединенных Штатах начинается программа всеобщей иммунизации против гриппа.
1943 Эпидемия полиомиелита в США убивает 1 200 детей и делает калеками еще больше.
1943 После того как нацисты навязывают прививки в оккупированной Франции, число случаев дифтерии возрастает до 47 000. В соседней Норвегии, отказавшийся от прививок, зарегистрировано 50 случаев заболевания дифтерией.
1947 В бруклинском госпитале Мэтью Броди дает детальное описание двух случаев поражения мозга, приведших к смерти детей, привитых от коклюша.
1947 Британский медицинский исследовательский совет начинает проверку 50 000 детей, привитых от коклюша. Все дети, проходившие проверку, старше 14 месяцев (не новорожденные). У восьми наблюдались судороги в течение 72 часов после вакцинации, у 34 — в течение 28 дней после вакцинации. Британские врачи отрицают связь между вакциной и судорогами, заявляя, что проверка оказалась успешной, и начинают прививать всех детей в Британии. Несмотря на то, что никаких проверок не проводилось на детях до 14 месяцев (новорожденных и грудных), Соединенные Штаты Америки ведут исследования, считая доказанным, что вакцина безопасна для новорожденных в возрасте от 6 недель. Испытания продолжаются до 1957 года.
1948 Рэндольф К. Байерс и Фредерик К. Молл с медицинского факультета Гарвардского университета публикуют статью, описывающую детей, получивших поражение головного мозга вследствие вакцинации против коклюша. Эти данные, опубликованные в журнале «Педиатрия», были первым доказательством того, что вакцина дает серьезные неврологические осложнения у детей. Исследователи изучили в Детском госпитале Бостона 15 детей с сильной реакцией на прививку в течение последующих 72 часов. Все дети были нормальны до инъекции, ни у кого ранее не было судорог. Один ребенок после вакцинации стал слепым, глухим и беспомощным из-за спастического паралича. Из 15 детей двое умерли и у девятерых была поражена нервная система. Врачи были недовольны этими сведениями и не сделали ничего, чтобы остановить применение DPT (АКДС).
1948 В Англии проведены исследования трех групп школьников с костными дефектами. Две группы были из тех областей, где вода практически не содержала фтора. Третья группа была из города Лаунтона, где в естественных источниках содержался 1 мг фторида на литр воды (такое количество было сочтено «безопасным» Министерством здравоохранения США). Рентгеновские снимки показали, что 20% случаев из первых двух групп имели легкие неспецифические искривления позвоночника. В третьей группе, употреблявшей воду с фторидом, у 64% были обнаружены дефекты позвоночника и повреждения были тяжелее.
1948 2498 случаев полиомиелита в Северной Каролине (см. 1949 год).
1948 На конференции Американской медицинской ассоциации, посвященной вакцинации от коклюша, Льюис Зауэр представляет интересные результаты наблюдений. Он обращает внимание на то, что «неврологические повреждения от коклюшной вакцины такие же, как и от самого коклюша (что логично, поскольку в вакцине используются бактерии)». Согласно Зауэру, «стандартная профилактическая доза противококлюшной вакцины, скорее всего, вызывает цепь реакций нервной системы и в некоторых случаях необратимые патологические изменения в мозге. Такие же данные получены в тяжелых случаях коклюша». Другими словами, вакцина вызывает состояние болезни.
1949 Отдел биологических стандартов Министерства здравоохранения США устанавливает тест для оценки эффективности коклюшной вакцины и модифицирует его в 1953 году, чтобы определить силу вакцины. Несмотря на это, коклюшная вакцина, которая объявлена «безопасной», по-прежнему приводит к микроповреждениям головного мозга.
1952 Начинается разработка вакцины против полиомиелита. Десятки миллионов доз изготавливаются из вируса, выращенного на клетках обезьян, зараженных SV–40 (обезьяний вирус № 40).
1953 Во Франции, Чили, Австрии, Голландии и скандинавских странах наблюдается положительная корреляция использования противококлюшной вакцины со случаями аутизма. США игнорируют эти данные.
1953 Шведы проводят исследование коклюшной вакцины. Анна Л. Аннель, шведский научный сотрудник, пишет крупную работу по коклюшу, которая содержит информацию о том, что «противококлюшная вакцина, возможно, вызывает самые различные виды осложнений на головном мозге, которые могут быть корковые, подкорковые и периферические». Развивающийся после прививки энцефалит, как известно, вызывает аналогичные нарушения и поражения. Аннель также указывает, что «в последние десятилетия некоторые детские эпидемические заболевания, в частности корь, демонстрируют все возрастающую склонность поражать центральную нервную систему (ЦНС). С 1920-х годов были опубликованы сообщения об огромном количестве случаев поражения ЦНС».
1954 Полиовакцину Солка начинают использовать у школьников Филадельфии.
1954 Фармацевтическая компания «Парк-Дэвис» объединяет DPT (АКДС) и полиовакцину. Новая комбинация названа «Квадриджен» (см. 1959 год).
1954 В США начинается программа массовых прививок против полиомиелита.
1954 В Массачусетсе количество заболеваний полиомиелитом, спровоцированных вакцинацией, увеличивается десятикратно.
1955 Инспекторы здравоохранения штата Джорджия встречаются в Атланте (май 1955 года) для обсуждения проблем программы вакцинации Солка. Научный сотрудник Службы здравоохранения США сообщает собравшимся, что «он не уполномочен раскрывать, что произошло, так как это может поставить под угрозу инвестиции фармацевтических компаний в программу вакцинации».
1955 Несмотря на стремительно учащающиеся случаи поствакцинального полиомиелита, Американская медицинская ассоциация (АМА), Национальная организация по борьбе с детским эпидемическим параличом (NFIP) и Министерство здравоохранения США заявляют о снижении числа случаев болезни на 40–50%.
1955 Штат Айдахо останавливает программу прививок вакциной Солка 1 июля 1955 года. 12 июля его примеру следует штат Юта.
1955 18 апреля 1955 года газета «Бостон геральд» публикует на главной полосе статью с заголовком «Фармацевтические фирмы рассчитывают на крупную выручку от вакцины Солка», в которой сообщается следующее: «Представитель компании ‘Парк-Дэвис’, которая производит 50% вакцин Солка, рассказал нам, что ‘теперь, когда вакцина Солка признана безопасной, мы можем вернуть те миллионы долларов, что мы инвестировали в ее разработку, и получить прибыль. Наша компания планирует заработать более 10 млн долларов на вакцине Солка в 1955 году'».
1955 Конференция Американской медицинской ассоциации в Атлантик-Сити (Нью-Джерси). 19 июня 1955 года в «Журнале Американской медицинской ассоциации» была опубликована статья Джеймса К. Сполдинга, освещавшего это событие. «Национальный фонд по борьбе с детским параличом (NFIP) и Министерство здравоохранения в вопросах, касающихся программ вакцинации против полиомиелита, придерживаются политики секретности и обмана. Рядовые врачи не были допущены к изучению важной информации, относящейся к проблемам с вакциной Солка. В Министерстве здравоохранения США существует консультативная группа, почти целиком состоящая из ученых, получающих деньги от NFIP, которая прикладывает все усилия, чтобы программа продолжалась даже после того, как вакцина Солка была признана опасной». Позже Сполдинг напишет: «NFIP держит в секрете тот факт, что живой вирус был обнаружен в четырех из шести предположительно ‘завершенных и безопасных’ партиях вакцины».
1955 В США снова используют вакцину Солка. Случаи полиомиелита в США резко учащаются.
1955 Появляются сведения о том, что врачи из Национального института здравоохранения (NIH) избегают прививания собственных детей вакциной Солка. После экспериментов над 1200 обезьянами они заявляют, что вакцина Солка опасна и бесполезна как средство для предотвращения заболевания.
1955 Сообщается, что с тех пор, как была начата вакцинация в 1954 году, в Вермонте число случев заболевания полиомиелитом возросло на 266%.
1955 В Род-Айленде число случаев заболевания полиомиелитом возросло на 454% с момента начала вакцинации в 1954 году.
1955 Массачусетс сообщает о возрастании числа случаев заболевания полиомиелитом на 642% с момента начала вакцинации в 1954 году. Было привито 130 000 детей. В ответ на данную информацию Национальный фонд по борьбе с детским параличом заявил, что причиной увеличения числа случаев заболевания полиомиелитом стал тот факт, что «в тех местах не было ни одного привитого ребенка». Массачусетс запрещает продажу вакцины Солка.
1955 Д-р Грэхэм В. Уилсон, руководитель Британской санитарно-гигиенической лаборатории, который знал об испытаниях вакцины Солка Национальным институтом здравоохранения США, заявил: «Я не представляю, каким образом какая-либо вакцина, изготовленная методом Солка, может быть признана безопасной».
1955 Главный хирург США Шиле на закрытой конференции Американской медицинской ассоциации признался, что «полиовакцина Солка трудоемка в изготовлении, и ни одна партия не может быть признана доказано безопасной до того, как будет введена детям». Несмотря на этот факт, людям говорят, что вакцина безопасна. Правительство провозглашает, что планирует привить 57 млн человек к августу 1955 года.
1955 Главный хирург США Шиле (который не занимался медициной ни дня в своей жизни) выступает на радио со следующим заявлением: «Я абсолютно уверен в вакцине Солка и призываю врачей продолжать вакцинацию».
1956 Семнадцать штатов США отвергают поставляемую правительством полиовакцину Солка.
1956 Правительство США выделяет 53,6 млн долларов в качестве «поддержки штатов на обеспечение бесплатной вакциной людей в возрасте до 20 лет».
1956 Руководитель Службы здравоохранения штата Айдахо Петерсон заявляет, что полиомиелит поражает только привитых детей в тех районах, где случаев полиомиелита не было с предыдущей осени. В 90% случаев паралич возникает в руке, в которую вводили вакцину.
1956 Министерство здравоохранения США объявляет о 168 случаях полиомиелита и 6 смертельных исходах среди вакцинированных. На сообщения о реакциях на вакцину Солка накладывается цензура.
1956 Сэбин начинает разрабатывать оральную полиовакцину (ОПВ).
1957 Губернатор Калифорнии Найт просит у законодателей штата 3 млн долларов в целях обеспечения вакциной Солка населения в возрасте до 40 лет. Газеты пишут, что корпоративные доходы от вакцины Солка превысят 5 млрд долларов (6 февраля 1957 года). Губернатор Найт отмечает, что в Калифорнии живут 4 млн человек в возрасте до 40 лет, и подписывает законопроект.
1957 Программы противококлюшной вакцинации существуют во всех развитых странах, среди них лидирующую позицию занимают США. Вакцина внедряется как безопасная.
1958 В мировой литературе уже насчитываются сообщения о 107 случаях тяжелой реакции на коклюшную вакцину (93 из них в США). В больнице Фаунтин в Лондоне д-р Дж. М. Берг тщательно изучил 107 историй болезни и обнаружил, что в 31 из них есть признаки необратимых повреждений головного мозга. Берг обращает внимание на опасность умственной отсталости как последствия прививки коклюшной вакцины и подчеркивает, что «любой намек на возможность неврологической реакции на противококлюшную прививку должен быть абсолютным противопоказанием к дальнейшей вакцинации». Медицинский истеблишмент США игнорирует и скрывает данную информацию. Американские врачи придерживаются позиции, что нанесенный вред мал и несравним с «отсутствием ‘серьезных’ реакций среди привитых детей». Никакой информации, подтверждающей это утверждение, с тех пор не было найдено.
1958 Удовлетворен иск в 147 000 долларов против компании «Каттер Лэборэториз» (Калифорния) за приведшую к инвалидности двоих детей вакцину Солка. «Каттер Лэбз» была единственным изготовителем вакцин, не представляющим фонд Рокфеллера.
1959 Национальный институт здравоохранения одобряет лицензирование вакцины «Квадрижен», содержащей коклюшную, дифтерийную, столбнячную и полиомиелитную вакцины для использования у детей. Новая комбинированная вакцина оказалась высокореактивной и была отозвана с рынка в 1968 году, после того как родители стали подавать в суды иски против компании «Парк-Дэвис» за нанесенный этой вакциной вред.
1959 Д-р Альберт Сэбин создает оральную живую полиовакцину (ОПВ).
1960 «Британский медицинский журнал» публикует статью шведского исследователя вакцин Юстуса Штрома, в которой говорится о том, что неврологических осложнений от коклюша меньше, чем от коклюшной вакцины. Штром также обращает внимание, что «коклюш изменился и стал более легким заболеванием, что ставит под вопрос необходимость массовых прививок против него».
1961 Старший школьный медработник из Северной Англии Дж. М. Гупер обнаружил, что родители начинают отказываться от повторных иммунизаций против коклюша, ссылаясь на предшествующую тяжелую реакцию на прививку. У детей наблюдались шок (обморочное состояние), рвота и неудержимые крики. Никто не обратил внимания на эти предупреждения.
1961 Кампания по иммунизации полиовакциной Сэбина.
1963 У детей, привитых убитой коревой вакциной между 1963 и 1967 годами, обнаруживается синдром атипичной кори. Исследования предположили, что реакция детского организма на вирус «дикой» корь видоизменилась, и что тяжесть и продолжительность симптомов свидетельствуют об энцефалопатии (повреждении головного мозга).
1967 В США начинается программа всеобщей вакцинации от эпидемического паротита (свинки).
1969 Вспышка дифтерии в Чикаго. Управление здравоохранения Чикаго сообщает, что 37,5% заболевших были полностью вакцинированы и у них имелся иммунитет.
1970 Благодаря все более и более смягчающемуся течению коклюша, младенческие смерти от естественного заражения в Швеции прекратились. Смерти, связанные с вакциной, продолжались. В 1970 году Швеция прекращает противококлюшную вакцинацию.
1970 Департамент здравоохранения, образования и просвещения (HEW) США сообщает, что «у 26% детей, привитых от краснухи в рамках программы национальных исследований, обнаружены артралгия (боль в суставах) и артрит (воспаление суставов). Многие нуждаются в медицинском наблюдении, а некоторые были госпитализированы».
1970 Исследование Питтмана показало, что коклюшная вакцина может вызвать гипогликемию вследствие усиленной выработки инсулина (при инъекции DPT). Данные были подкреплены наблюдениями Ганника и Коэна, а также Геннесена и Кваста в Западной Германии в 1978 году. Результат: коклюшная и DPT–вакцины могут вызвать диабет.
1974 В Британии опубликована статья Куленкампфа, Шварцмана и Уилсона, посвященная ретроспективному анализу 36 случаев неврологических заболеваний в Детском госпитале (Hospital for Sick Children) в Лондоне с 1961 по 1972 годы. Все случаи предположительно были связаны с прививкой DPT (АКДС). 4 полностью выздоровели, 2 умерли и 30 остались c задержкой умственного развития или с приступами судорог.
1974 Британский исследователь Джордж Дик установил, что ежегодно происходят 80 случаев тяжелых неврологических осложнений от коклюшной вакцины. Свыше 33% из числа этих детей умирают, а другие 33% остаются с повреждениями головного мозга. Дик заявляет, что не уверен, что общественная польза от вакцин перевешивает наносимый ими вред.
1975 Япония прекращает использование коклюшной вакцины, после того как сообщения о поствакцинальных смертельных исходах получают огласку.
1976 В письме Британской ассоциации родителей детей, пострадавших от прививок, опубликованном в «Британском медицинском журнале» в феврале 1976 года, говорится: «Два года назад мы стали получать подробную информацию от родителей о серьезных последствиях различных прививок, от которых страдают их дети. В 65% случаев реакции следовали за тривакциной. На сегодняшний момент в этой группе 182 ребенка. Все они страдают от тяжелых повреждений головного мозга, некоторые парализованы, пятеро умерло в последние полтора года. Приблизительно 60% реакций (генерализованные судороги, шок, крики) появляются в первые 3 дня, и все — в течение 12 дней после прививки».
1976 Д-р Джонас Солк, создатель полиовакцины, сообщает, что согласно анализам, вакцина с живым вирусом, использующаяся с 1960–х годов, основная, если не единственная, причина заболеваний полиомиелитом с 1961 года.
1976 Более 500 человек, привитых от гриппа, парализованы из-за синдрома Гийена–Барре.
1977 Джонас и Даррел Солк предупреждают, что вакцины с живыми вирусами вызывают то же заболевание.
1981 Формальдегид — распространенный компонент вакцин. В штабе Управления охраны труда и здоровья США (OSHA) директор отдела идентификации канцерогенов д-р Питер Инфант обратил внимание, что «Вестник последних данных» (CIB) по формальдегиду является «важной документальной оценкой способности формальдегида вызывать рак». Высшее руководство Управления было в замешательстве от открывшейся истины и попыталось избавиться от Инфанта. 27 июля он написал д-ру Джону Хиггинсону, начальнику Международного агентства исследований в области раковых заболеваний (IARC), о своем несогласии с решением IARC умолчать о канцерогенной природе вещества.
1981 Британия проводит национальное исследование детской энцефалопатии и обнаруживает характерную взаимозависимость межу противококлюшной вакцинацией и серьезными неврологическими заболеваниями, возникающими в течение 7 дней после прививки. В США Управление контроля пищевых продуктов и лекарств (FDA) ограничивает сбор статистических данных 48 часами после прививки с целью замаскировать информацию о вреде прививок и устранить данные о смертности и нарушениях, возникающих позже этого периода.
1981 «Медицинский журнал Новой Англии» публикует 26 ноября 1981 года данные исследования, показывающего, что противостолбнячная вакцина становится причиной падения уровня Т–лимфоцитов ниже нормы, со значительным снижением спустя две недели после прививки. Такое же изменения уровня Т–лимфоцитов наблюдается у жертв СПИДа.
1982 На 34-й конференции Американской академии неврологии сообщают данные исследования, которые будут позднее опубликованы в журнале «Неврология», свидетельствующие о том, что из 103 младенцев, умерших от синдрома внезапной детской смерти (СВДС), 66% перед смертью были привиты DPT (АКДС). Из них 6,5% умерли в течение 12 часов после инъекции, 13% — в течение 24 часов, 26% — в течение 3 дней, 37% — в течение первой недели, 61% — в течение двух недель и 70% — в течение трех недель. Также было выявлено, что СВДС имеет пик частоты дважды — в возрасте 2 и 4 месяца, то есть в то время, когда младенцев вакцинируют DPT (АКДС). Исследование было проведено на медицинском факультете университета в Рино, штат Невада, д-ром Уильямом Торчем. (Примечание: позже Япония приняла закон, запрещающий вакцинацию детей до двух лет. Результатом стало то, что в Японии больше не было случаев СВДС.)
1983 Бельман, Росс и Миллер публикуют исследование 269 случаев младенческих судорог, повторяющее позицию истеблишмента, что «вакцины DPT не являются причиной младенческих судорог, но могут инициировать их начало у тех детей, кому ‘было предназначено’ иметь судороги».
1984 Британская научно-исследовательская эпидемиологическая лаборатория публикует исследование, посвященное коклюшной вакцине, в котором говорится: «С того момента, как уменьшилось количество прививок от коклюша, число людей, поступивших в больницы, и смертность от коклюша неожиданно снизились».
1985 Помощник министра здравоохранения Эдвард Брандт–мл., доктор медицины, свидетельствовал перед комитетом сената США: «Ежегодно у 35 000 детей появляются неврологические осложнения, вызванные вакциной DPT». 3 мая 1985 года увидела свет книга Х. Култера и Б. Фишер «DPT: выстрел в темноте» о прививке DPT (АКДС), раскрывающая тайный сговор между правительственными организациями, медицинским истеблишментом и фармацевтической промышленностью.
1986 1 300 случаев заболевания коклюшем в Канзасе. Более 1 100 заболевших были вакцинированы.
1988 Два научных исследования обнаружили, что вакцина против краснухи, появившаяся в 1979 году, вызывает синдром хронической усталости — иммунное нарушение, открытое в 1982 году.
1988 Доктор медицины Роберт С. Мендельсон публикует материал, в котором упоминает д-ра Джона Сила из Национального института аллергологии и инфекционных заболеваний, считающего, что «любая и каждая из гриппозных вакцин способна вызвать синдром Гийена–Барре».
1988 В США новая «конъюгированная» вакцина от гемофильной инфекции типа В (Hib) одобрена к применению у детей в возрасте от 18 месяцев.
1988 Исследование выявляет, что 25% из вакцинированных от краснухи людей на протяжении пяти лет не показывают наличия иммунитета. В Вайоминге 73% заболеваний возникло у привитых детей.
1988 «Вашингтон пост» заявляет, что все случаи заболевания полиомиелитом с 1979 года вызваны вакциной.
1990 Консультативный комитет по иммунизационной практике (ACIP) Министерства здравоохранения США и Американская академия педиатрии сочли пронзительный крик после противококлюшной прививки абсолютным противопоказанием к дальнейшей вакцинации от коклюша.
1990 Педиатр-невролог д-р Джон Г. Менкес, вышедший на пенсию заслуженный профессор Калифорнийского университета в Лос-Анджелесе, сообщает о 46 детях, имевших побочные неврологические реакции в течение 72 часов после инъекции вакцины DPT (АКДС). У свыше 87% наблюдались судорожные припадки, двое умерли, большинство выживших стали умственно отсталыми, 72% страдают эпилепсией.
1991 Операция «Буря в пустыне». Американские войска прививают экспериментальными вакцинами против бактериологических возбудителей болезни. В течение следующих месяцев тысячи солдат заболевают раком, вызываемым вирусом. Развивается заболевание, названное синдромом войны в Персидском заливе. Правительство отрицает свою ответственность. Более 8 000 солдатов были привиты от ботулизма, более 15 0000 — от сибирской язвы, и все 50 0000 получили пиридостигмин, экспериментальное нервно-паралитическое органическое вещество. Все использованные медикаменты были экспериментальными.
1991 Консультативный комитет по иммунизационной практике (ACIP) Министерства здравоохранения США составляет новые рекомендации, которые исключают большинство противопоказаний к коклюшной вакцине. Фактически это было результатом отказа в признании и тщательного сокрытия большинства реакций на том основании, что «нет никаких доказательств повреждения головного мозга прививкой». Позиция основана на нескольких исследованиях, которые были финансированы производителями вакцин, проведенными в конце 1980-х годов лицами, определявшими политический курс вакцинации, такими как д-р Джеймс Черри и д-р Эдвард Мортимер. Эти люди сидели в ACIP, а также были оплачиваемыми консультантами американских изготовителей коклюшной вакцины, результатом чего были пристрастные и дефектные исследования, целью которых было доказать, что нет «никакой связи и никакого следствия» между коклюшной вакциной и необратимыми повреждениями головного мозга. Лица, определяющие прививочную политику США, это Центр контроля заболеваний США и Американская академия педиатрии. Все это — несмотря на десятки лет опыта, приводящего к противоположным выводам. (Прим.: данная политика базировалась на преступной халатности, вымогательстве и сговоре.)
1991 «Конъюгированная» вакцина от гемофильной инфекции типа В (Hib), предложенная в 1988 году, разрешена для использования у младенцев в возрасте двух месяцев. Она становится обязательной в 44 штатах США.
1991 Центр контроля заболеваний США начинает процесс превращения прививки против гепатита B в обязательную для всех младенцев. Многие дети подвергаются многократному прививанию с самого рождения.
1991 Вторая конференция по иммунизации в Канберре (Австралия). Д-р Виера Шайбнерова выступает с докладом о том, что «вакцинация — это единственная самая распространенная и самая предотвратимая причина младенческих смертей».
1991 Министерство здравоохранения США рекомендует проводить первую прививку DPT (АКДС) в возрасте двух месяцев, с последующими ревакцинациями в 4, 6 и 18 месяцев, а также между 4 и 6 годами. В то же время Европа, Швеция и некоторые другие страны обычно «ждут» достижения ребенком 6 месяцев, «так как образование антител проходит лучше у детей, чья иммунная система более развита».
1992 С 1988 по 1992 гг. более 249 млн долларов было выплачено в связи с сотнями смертей и травмами, причиненными обязательными прививками. Тысячи дел до сих пор находятся на рассмотрении. Необратимые повреждения от прививок включают проблемы с обучением, эпилепсию, умственную отсталость, паралич, но ими не ограничиваются. Многие решения о выплатах по смертельными исходам, связанным с коклюшной вакциной, изначально ошибочно классифицировали произошедшее как синдром внезапной детской смерти (СВДС).
1993 Более 25% всех случаев кори случаются у детей до года. Центр контроля заболеваний США связывает это с растущим числом матерей, привитых между 1960 и 1980 годами. Когда естественный иммунитет заменяется вакцинацией, иммунитет к кори не может передаться младенцам.
1993 Эпидемия коклюша в Массачусетсе. Заболели 218 школьников, 96% из которых были привиты от коклюша.
источник