Прививка от дифтерии детям является единственным и самым эффективным средством защиты от инфекции. Для вакцинации детей применяются как отечественные вакцины АКДС (АДС, АД), так и зарубежные вакцины (Пентаксим, Инфанрикс, Инфанрикс Гекса).
Дифтерия является одной из самых опасных заболеваний. В конце XIX века ежегодно заболевало более 600 тысяч человек, половина из которых умирала. Массовые профилактические прививки привели к решительному перелому. Заболеваемость дифтерией с 1960 до 1976 годов снизилась более, чем в 430 раз!
Главное зло этого заболевания заключается в токсине, который вырабатывают дифтерийные палочки. Токсин — сильно действующий бактериальный яд, уступающий по силе столбнячному и ботулиническому токсинам. Он избирательно поражает в организме больного человека сердечную мышцу, периферические нервы, надпочечники и почки. Обезвреживает токсин антитоксическая противодифтерийная сыворотка. Введение антибиотиков приводит к уничтожению возбудителей заболевания. Главной же мерой профилактики дифтерии является вакцинация. Ее высокая активность подтверждена мировым опытом. Правильная организация и качественное проведение прививок от дифтерии определяют успех борьбы с этим грозным заболеванием.
В РФ прививки от дифтерии являются обязательными для всего детского населения. Они не только защищают детей от заболевания, но и создают ареал безопасности для взрослого населения.
Рис. 1. В 90% при заболевании поражается зев.
На эффективность прививки от дифтерии влияет соблюдение сроков ее проведения и качество вакцины. Немаловажную роль играет так же закаливание ребенка и его правильное вскармливание. У крепких малышей противодифтерийный прививочный иммунитет формируется значительно лучше.
Привитые дети заболеть дифтерией могут, но заболевание у них протекает легко, без развития грозных осложнений и смертельного исхода.
- Профилактика дифтерии подразделяется на специфическую и неспецифическую. Специфическая профилактика включает в себя активную иммунизацию — самый эффективный метод профилактики дифтерии.
- Ранняя диагностика заболевания и госпитализация больных, проведение дезинфекции в очаге заболевания, выявление и лечение бактерионосителей ограничивают распространение инфекции. Эти мероприятия относятся к неспецифической профилактике дифтерии.
Прививка против дифтерии защищает от токсина, который вырабатывают бактерии, а не от самих бактерий. Поэтому привитой человек сам дифтерией не болеет, но при заражении может выделять бактерии в окружающую среду и представлять угрозу для не привитой части населения.
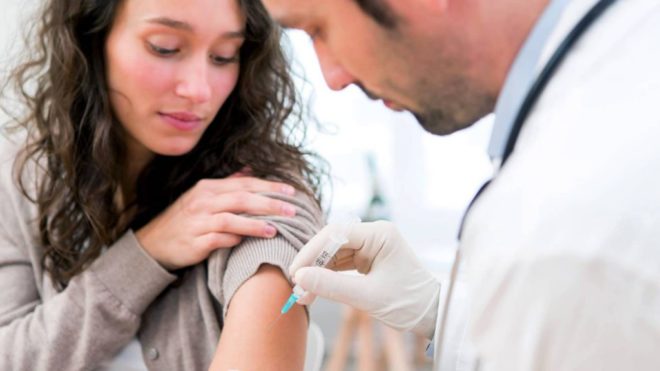
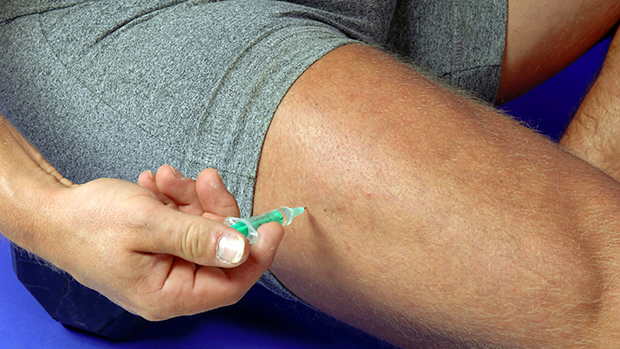
Рис. 2. Прививка от дифтерии проводится медицинским персоналом путем введения вакцины АКДС внутримышечно в область средней части бедра. Детям старшего возраста вакцина вводиться в область плеча.
Анатоксин, который применяется для вакцинации, является обработанным дифтерийным токсином. В процессе обработки устраняются патогенные свойства токсина, но сохраняются антигенные свойства. На введение анатоксина организм отвечает выработкой антител, которые нейтрализуют токсин, вырабатываемый дифтерийными палочками. Заболевание в этом случае либо не возникает, либо протекает в легкой форме.
Для вакцинации детей применяются как отечественные вакцины АКДС (АДС, АД), так и зарубежные вакцины (Пентаксим, Инфанрикс, Инфанрикс Гекса).
- АКДС-вакцине принадлежит основная роль в профилактике дифтерии (А — анатоксин, Д — анатоксин дифтерийный, С — анатоксин столбнячный, К — взвесь убитых коклюшных бактерий).
- АДС — вакцина без коклюшного компонента.
- АДС-М — вакцина с уменьшенной дозой.
- АД — анатоксин дифтерийный.
- АД-М — вакцина дифтерийная с уменьшенной дозой.
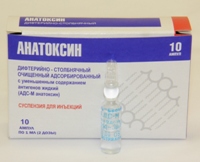
Рис. 3. Вакцина АКДС содержит анатоксин дифтерийный, столбнячный и взвесь убитых коклюшных бактерий.
Проведение плановых прививок детям проводится путем многократного введения вакцины АКДС. Сроки проведения прививок соответствуют Национальному календарю прививок.
- В России дети начинают прививаться вакциной АКДС с 3-х месячного возраста. Прививка производится 3-х кратно в дозе 0,5 мл вакцины. Интервал между прививками составляет 1,5 месяца. Далее через год или полтора проводится ревакцинация.
- При наличии противопоказаний или перенесенного коклюша, прививка от дифтерии проводится в возрасте 4 — 6-и лет. При вакцинации используется вакцина АДС, которая вводится дважды с интервалом 45 дней. Ревакцинация проводится через 9 месяцев, и далее через 5 лет. Потом ревакцинация проводится 1 раз каждые 10 лет. Это обусловлено тем, что с годами уровень антитоксических антител в организме привитого человека понижается ниже защитного уровня.
- При наличии относительных противопоказаний к прививке от дифтерии и сильных температурных реакциях на вакцину АКДС и АДС используют вакцину АДС-М.
Родители должны знать календарь профилактических прививок и четко следить за его выполнением.
Ревакцинацию (повторную вакцинацию) проводят вакциной АДС-М в возрасте 6 и 17-и лет, и далее 1 раз каждые 10 лет. После активной иммунизации организм человека в течение 10-и лет сохраняет способность быстро (за 2 — 3 дня) вырабатывать антитоксин в ответ на повторное введение препаратов, содержащих АД-анатоксин.
Рис. 4. Вакцина АДС-М (с уменьшенным содержанием антигенов).
У половины лиц, которые были ранее привиты от дифтерии, не развивается достаточно прочный иммунитет, что может привести к рецидивам заболевания.
- Дети, не привитые от дифтерии, прививаются через полгода после выздоровления и далее подлежат ревакцинации в установленные сроки.
- Прививка взрослым, которые перенесли тяжелую форму заболевания, проводится анатоксином АД-М или АДС-М через полгода после выздоровления. Ревакцинация у них проводится через 45 дней. Повторные ревакцинации — каждые 10 лет.
- Прививка взрослым, которые перенесли заболевание в легкой форме и не привитые, проводится через полгода после выздоровления. Повторные ревакцинации проводятся каждые 10 лет.
к содержанию ↑
Прививка от дифтерии не только защищает детей от заболевания, но и создает ареал безопасности для взрослого населения. В прошлые времена дифтерией болели преимущественно дети. Сегодня ситуация изменилась. Заболевание все чаще регистрируется у взрослых. Дело в том, что человек, переболевший дифтерией в детском возрасте, приобретает пожизненный иммунитет. В настоящее время взрослые не имеют естественного иммунитета, так как массовые профилактические прививки привели к значительному снижению заболеваемости среди детей. А искусственный иммунитет против дифтерии либо не был создан в детском возрасте, либо успел угаснуть.
Заболевание передается воздушно-капельным путем, поэтому даже кратковременный контакт с больным человеком приводит к заражению.
Прививка от дифтерии взрослым в 17-и летнем возрасте и повторные иммунизации каждые 10 лет уберегут от заболевания. А если все же взрослый человек заболеет дифтерией, то заболевание у него будет протекает легко, без развития грозных осложнений и смертельного исхода.
- При ОРЗ прививку можно проводить сразу же после выздоровления.
- При неврологических и аллергических заболеваниях прививку проводят в период ремиссии.
- При прогрессирующих заболеваниях нервной системы и приступах судорог на высокую температуру применяется прививка АДС.
Побочные реакции на введение вакцины АКДС регистрируются крайне редко.
- Небольшая отечность и покраснение места введения являются нормальной реакцией на введение вакцины. Эти явления исчезают в течение 2 — 3 дней. Допустим прием антигистаминных препаратов (кларитин, тавегил и др.)
- Повышение температуры в постпрививочный период снимается приемом жаропонижающих средств.
- При большой температуре тела, судорогах и покраснении места введения вакцины до размеров 8 см в диаметре и более необходимо обратиться за медицинской помощью. Чаще всего побочное действие вакцины обусловлено наличием коклюшного компонента.
Риск развития побочных реакций на прививку от дифтерии значительно меньше риска развития заболевания и осложнений у непривитых детей. Чем больше непривитых детей в коллективах, тем выше уровень циркуляции токсикогенных штаммов возбудителей дифтерии, что приводит к вспышкам заболевания, в том числе с развитием грозных осложнений.
Родители! Не отказывайтесь от прививок своему ребенку!
Рис. 5. На фото реакция на введение вакцины АКДС.
Борьба с бактерионосительством является вторым по значимости после вакцинации противоэпидемическим мероприятием.
На бактерионосительство обследуются:
- все дети, поступающие в детские дошкольные учреждения и больницы,
- сотрудники лечебных учреждений,
- контактные лица из очагов дифтерии.
Выявленные бактерионосители токсикогенных штаммов дифтерийных палочек изолируются и проходят курс антибактериального лечения. Значительно повышает иммунный ответ вакцина Кодивак. Обязательным условием излечения является устранение очагов хронической инфекции.
Лечение бактерионосителей из очагов инфекции:
- если бактерионоситель был ранее иммунизирован от дифтерии, ему вводится дифтерийный анатоксин и антибиотик пенициллин или эритромицин внутримышечно;
- если бактерионоситель ранее не был иммунизирован, то ему назначается полная доза анатоксина и курс антибиотика пенициллина.
Спустя 30 дней после установления носительства и лечения детям разрешено посещение детских учреждений. Бактерионосители нетоксикогенных штаммов не изолируются.
Рис. 6. Мазок из зева и носа при обследовании на бактерионосительство.
Значимым компонентом профилактики дифтерии являются противоэпидемические мероприятия в очаге инфекции.
- Больные дифтерией и больные с подозрением на заболевание госпитализируются в стационар инфекционной больницы. В стационаре больной помещается в боксированную палату. Выписка больного из стационара осуществляется после получения 2-х отрицательных результатов бактериологического исследования, проведенных после окончания антибиотикотерапии спустя 2 дня. Бактериологическое исследование проводится с интервалом в два дня.
- После изоляции больного в очаге проводится заключительная дезинфекция.
- Контактные лица осматриваются врачом и обследуются на бактерионосительство. После проведения дезинфекции в очаге и получении отрицательных результатов бактериологического исследования контактные дети допускаются к посещению детских учреждений, а взрослые — к работе в детских коллективах и предприятиях общественного питания. Наблюдение за контактными лицами длится 7 дней с момента проведения заключительной дезинфекции.
- Выявленные бактерионосители подлежат лечению.
- Непривитые дети и привитые, но не имеющие достаточно напряженного иммунитета в возрасте до 14-и лет прививаются. Наличие или отсутствие противодифтерийного иммунитета устанавливается при помощи реакции Шика. В случае отрицательной реакции говорят о невосприимчивости к дифтерии. Реакцию Шика сегодня используют только по эпидпоказаниям.
- По решению врача некоторым не привитым детям, находившихся в контакте с больным дифтерией, вводится анатоксин и противодифтерийная сыворотка. Введение этих препаратов создает у ребенка кратковременный пассивный иммунитет.
Рис. 7. Прививка от дифтерии предотвратит заболевания.
источник
Вакцина АКДС ставится для профилактики у ребенка дифтерии, коклюша, столбняка. Схема вакцинации:профилактика дифтерии, коклюша, столбняка согласно Национального календаря прививок у детей трехкратно с интервалом 1,5 месяца (3 мес – 4,5 мес – 6 мес). Инструкция по применению. Вакцина коклюшно-дифтерийно-столбнячная адсорбированная жидкая (АКДС-вакцина) суспензия для инъекцийСостав. АКДС-вакцина состоит из взвеси убитых коклюшных микробов и очищенных анатоксинов, столбнячного и дифтерийного, адсорбированных на гидроксиде алюминия. Свойства. Введение АКДС-вакцины в организм человека вызывает образование специфического иммунитета против коклюша, дифтерии и столбняка.Назначение. Препарат предназначен для проведения плановой профилактики коклюша, дифтерии и столбняка у детей в возрасте от 3-х месяцев по особой схеме.Применение. Прививки АКДС-вакциной проводят в возрасте от 3х мес. До достижения возраста 3 года 11мес.29 дней. (Прививки детям, переболевшим коклюшем, проводят АДС-анатоксином). АКДС-вакцину вводят внутримышечно, в верхний наружный квадрант ягодицы в дозе 0,5 мл (прививочная разовая доза). Курс вакцинации состоит из 3х прививок с интервалом 1.5 месяца (3 месяца, 4,5 месяца, 6 месяцев.) АКДС-вакцину можно вводить одновременно с полиомиелитной вакциной и другими препаратами национального календаря прививок. Ревакцинацию проводят однократно в возрасте 18мес. (при нарушении сроков прививок – через 12-13 месяцев после последней вакцинации АКДС-вакциной).
Примечание.1.Дети с противопоказаниями к применению АКДС-вакцины могут быть привиты АДС – анатоксином.2.Если ребенок привит двукратно, курс вакцинации против дифтерии и столбняка считают законченным, если ребенок получил одну прививку, вакцинация может быть продолжена АДС-М-анатоксином, который вводят однократно не ранее, чем через 3 месяца. В обоих случаях первую ревакцинацию проводят АДС-М-анатоксином через 9-12 месяцев. После последней прививки. Если осложнение развилось после третьей вакцинации АКДС-вакциной, первую ревакцинацию проводят АДС-М-анатоксином через 12-18 месяцев. Последующие ревакцинации проводят в 7, 14 и каждые последующие 10 лет АДС-М-анатоксином.Форма выпуска. Выпускают АКДС в ампулах по 1,0 мл (2 прививочные дозы). В упаковке содержится 10 ампул.Хранение. Хранят в сухом темном месте при температуре (6 ± 2)°С. Беречь от замораживания!Срок годности. 1 год 6 месяцев
Профилактика поствакцинальных осложнений сводится к соблюдению следующих основных правил:
*точное и безупречное соблюдение техники проведения прививок, правил асептики и антисептики;
*соблюдение сроков (календаря прививок) и дозировок введения биопрепаратов;
*проведение предварительных мер по оздоровлению прививаемых (лечение анемии, тонзиллитов, кожных болезней, гнойников и т. п.);
*обязательное освидетельствование и сбор анамнеза у прививаемого, отстранение от прививок (временно или постоянно) лиц с противопоказаниями;
*проведение предварительной десенсибилизации лицам, которым вводится сывороточный препарат
В случаях необходимости введения препарата лицам с относительными противопоказаниями дозу уменьшают или вводят дробно, одновременно используют препараты, ослабляющие действие живых вакцин, лицам, предрасположенным к аллергии, предварительно проводят десенсибилизацию.
В поствакцинальном периоде необходимо организовать гигиенический режим и наблюдение за привитым в течение 10—20 дней. Поствакцинальные осложнения учитываются в каждом отдельном случае, о чем немедленно ставится в известность соответствующая санитарно-эпидемиологическая станция, при этом проводится расследование, и при необходимости препарат изымается из обращения.
В проблеме активной иммунизации профилактика поствакцинальных осложнений имеет первостепенное значение. Она проводится в следующих направлениях: создание менее реактогенных вакцин, разработка менее травмирующих и смягчающих течение вакцинального процесса методов аппликации вакцинирующих препаратов, уточнение показаний и противопоказаний к вакцинации, рационализация календаря прививок, правильный отбор детей на прививку. В разработке этих вопросов участвуют многие специалисты: клиницисты, иммунологи, эпидемиологи, вирусологи, организаторы здравоохранения и др. Данные научных исследований последних лет легли в основу изменений инструкции по проведению профилактических прививок против коклюша, дифтерии, столбняка, а также инструкции по проведению обязательных прививок против натуральной оспы, в которой уточнены и расширены медицинские противопоказания к данной вакцинации и введены новые методы аппликации оспенной вакцины (с помощью безыгольного инъектора и методом накалывания бифуркационной иглой).
Решающая роль в предупреждении поствакцинальных осложнений принадлежит общим профилактическим мероприятиям. Из клинической практики известно, что необычные реакции и поствакцииальные осложнения чаще всего наблюдаются у детей с измененной реактивностью.
Изменение реактивности детского организма зависит от конституциональных (врожденные) особенностей ребенка, но в большей степени — от перенесенных заболеваний, проводившегося лечения (антибиотики, гормональные препараты, гамма-глобулин, трансфузии плазмы, крови и т. д.), ранее проведенных прививок, характера питания, условий быта и т. д. Клинические и лабораторные критерии реактивности детского организма не всегда достоверно отражают состояние здоровья ребенка. В сомнительных случаях не следует спешить с проведением прививки.
источник
Вакцины против дифтерии производятся на основе дифтерийного анатоксина, являющегося модифицированным бактериальным токсином, который индуцирует защитный антитоксин.Прививка для профилактики дифтерии представляет собой анатоксин, адсорбированный на алюминия гидроксиде. Дифтерийный анатоксин выпускается также в комбинации со столбнячным анатоксином (прививки АДС, АДС-м) и коклюшной вакциной (цельноклеточной – АКДС, Бубо-М, Бубо-Кок; и бесклеточной, или ацеллюлярной – Инфанрикс, Пентаксим, Тетраксим, Инфанрикс Пента, ИнфанриксГекса). Профилактические прививки позволяют создать длительный и напряжённый антитоксический иммунитет от дифтерии.
Прививка АКДС состоит из смеси корпускулярной коклюшной вакцины, дифтерийного и столбнячного анатоксинов. АДС-анатоксин представляет собой очищенные и адсорбированные дифтерийный и столбнячный анатоксины. АДС-М-анатоксин отличается от АДС уменьшенным содержанием антигенов — в одной прививочной дозе (0,5 мл) содержится 5 ЛФ (единица измерения активности компонентов) дифтерийного анатоксина и 5 ЕС (единица измерения активности компонентов) столбнячного анатоксина (для сравнения, в 0,5 мл прививки АДС содержится 30 ЛФ дифтерийного анатоксина и 20 ЕС столбнячного анатоксина).
Все вакцины для профилактики дифтерии, столбняка и коклюша являются инактивированными (убитыми), то есть они не содержат ничего живого. Известно, что отдельные антигены в чистом виде и инактивированные вакцины уступают по эффективности живым вакцинам. В этой связи в качестве усилителя (т.н. адъюванта) прививки против дифтерии, столбняка, коклюша (и ряда других инфекций) используется гидроокись алюминия. Смысл использования этого вещества заключается в усилении воспалительной реакции в месте введения вакцин и, как следствие, интенсификации иммунных реакций и увеличении эффективности прививки в целом.
Дифтерия – крайне опасное своими осложнениями заболевание, для ее профилактики необходима вакцинация. Производство вакцин – сложный многоступенчатый процесс. Дифтерийный анатоксин получают из токсина, продуцируемого дифтерийным микробом. Микроорганизмы культивируют в жидкой питательной среде, в которую они выделяют токсин. Полученную среду тщательно освобождают от микробных клеток, а затем обрабатывают, чтобы полностью обезвредить токсин, сохранив только его иммунизирующую активность. Дифтерийный анатоксин контролируется по нескольким показателям (приняты ВОЗ в 1965 г.): прежде всего, на безопасность, то есть полноту обезвреживания токсина. Этот показатель проверяют на чувствительных животных, вводя им дозу, в 50-100 раз превышающую дозу для человека, что позволяет выявить следовые количества недообезвреженного токсина. После теста на безопасность его проверяют на возможность возврата токсических свойств. С этой целью очищенный анатоксин инкубируют в течение шести недель при разных температурных режимах, а затем опять проводят контрольный тест на животных.
Дозировка — у детей с 3-х месяцев до 4 лет — три прививки от дифтерии по 0,5 мл с интервалом 6 недель, с последующей ревакцинацией через 12 месяцев после третьей прививки; у детей старше 4 лет и взрослых – две прививки от дифтерии по 0,5 мл с интервалом 4-6 недель с последующей ревакцинацией через 9-12 месяцев.
После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Введение в 1994 г. массовой иммунизации населения страны против дифтерии с повторной ревакцинацией взрослых в 2003-2004 гг. позволило обеспечить достаточную специфическую защиту населения от этой инфекции. В совокупности с многолетним надзором это привело к снижению заболеваемости дифтерией в России с 26,8 в 1994 г. до 0,01 на 100 тыс. населения в 2009-2011 гг. В течение периода 1980-2000 гг. общее число зарегистрированных случаев дифтерии было снижено более чем на 90%.
Все компоненты АКДС-вакцин способны формировать иммунитет практически у 100% привитых.
После введения адсорбированных препаратов (внутримышечно или подкожно) на месте инъекции может некоторое время сохраняться небольшое уплотнение, которое не опасно для организма.
Прививки АКДС являются наиболее реактогенными, «тяжелыми» вакцинами детского возраста. В среднем побочные реакции встречаются у трети привитых, причем не на каждую прививку. Пик частоты реакций отмечается, как правило, на третье и четвертое введения вакцины, что совпадает с пиковыми показателями выработки иммунитета. Они проявляются умеренным повышением температуры тела, легким недомоганием в течение суток после вакцинации. Возможны также покраснение, припухание, болезненность в месте инъекции, редко бывают быстропроходящие эфемерные высыпания. Реакции в месте введения прививки от дифтерии в целом отмечаются у 15-25% привитых: покраснение (1-2%) и отечность (1-2%), вызванные иммунным воспалением в месте введения вакцины и действием адъюванта. Боль в месте укола (вероятность около 15%, проявляется тем, что при движениях ребенок «бережет» ножку и плачет) также является следствием воспалительной реакции.
Общие реакции на прививку от дифтерии в среднем отмечаются у 20% привитых: повышение температуры тела (до 30%), прочие (беспокойство или, наоборот, заторможенность, рвота, понос, нарушения аппетита). Как правило, все побочные реакции на АКДС-вакцины развиваются не позднее 24 (72) часов после прививки, длятся не более 24 (48) часов и не требуют лечения.
Как и на введение любой другой вакцины, в редких случаях возможны аллергические реакции на компоненты АКДС-вакцины. Эти осложнения связаны не со свойствами прививки, а с количеством вспомогательных веществ в конкретных препаратах, наличием у ребенка аллергии к ним и, в части случаев, несоблюдением правил вакцинации. Показателен тот факт, что, согласно статистике поствакцинальных осложнений в США, даже тяжелые аллергические реакции на АКДС-вакцины не привели к тяжелым последствиям ни в одном случае с 1978 года, с учетом того, что за этот период было сделано около 80 млн прививок против дифтерии. К вероятным специфическим осложнениям на прививки АКДС можно отнести неврологические осложнения, которые крайне редки. Как предполагается, они могут быть вызваны тем, что токсины коклюшной палочки (даже инактивированной) в комбинированных вакцинах имеют свойство раздражать, у крайне небольшой части восприимчивых детей, мозговые оболочки.
Редкими проявлениями неврологических осложнений на прививку от дифтерии могут быть: судороги без повышения температуры – 0,3-90 на 100 тыс. прививок, осложнения в виде энцефалопатии – менее 1 случая на 300 тысяч привитых. В настоящее время в мире судороги без повышения температуры не считают осложнением на прививку. Исследования, проведённые в Великобритании в 1960-1970 гг. свидетельствуют об одинаковой частоте развития судорог у привитых и непривитых детей. При этом первые проявления таких заболеваний как эпилепсия, органическое поражение головного мозга могут проявляться в виде судорог в возрасте 3-4 месяцев, когда начинают проводить вакцинацию, и связаны с прививкой только временным фактором.
Помимо общих противопоказаний к вакцинации против дифтерии, таких как острое заболевание, аллергия к компонентам прививок и тяжелый иммунодефицит (при котором формирование иммунитета невозможно), АКДС-вакцины временно или абсолютно противопоказаны в случае, если у ребенка имеется прогрессирующая патология нервной системы, либо отмечались судороги без повышения температуры (афебрильные). В этом случае дети прививаются вакциной от дифтерии без коклюшного компонента (прививка АДС). Временными и относительными противопоказаниями являются обострение хронических заболеваний (прививки можно проводить вне обострений), недавно перенесенная острая респираторная инфекция (ОРИ) (прививки против дифтерии можно проводить сразу после выздоровления). Следует заметить, что в США легкая ОРИ не является противопоказанием, и прививки могут быть проведены, в том числе, на фоне незначительного повышения температуры, кашля, насморка. Также противопоказанием является развитие сильных общих и местных реакций на предшествующее введение АКДС прививки (повышение температуры выше 40 С, отек и гиперемия в месте введения вакцины свыше 8 см в диаметре).
Курс первичной вакцинации против дифтерии проводят детям с 3-месячного возраста троекратно, с интервалом 45 дней. Первая ревакцинация проводится прививкой АКДС через 12 месяцев после 3-й вакцинации, вторая ревакцинация — с 7 лет АДС-М-анатоксином, третья — в 14 лет, и далее взрослым– каждые 10 лет АДС-М-анатоксином.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Прививка от дифтерии поможет взрослым и детям защититься от опасного инфекционного заболевания, которое вызывают Corynebacterium diphtheriae . В развитии инфекции ключевую роль играет не сам микроорганизм, а токсин, выделяемый им в организме человека. Основным проявлением дифтерии является образование плотных пленок, которые образуются на слизистых оболочках горла, носоглотки или кишечника. Данные пленки не снимаются, а если их насильно оторвать, то откроются язвенно-некротические поражения слизистой оболочки. Течение инфекции крайне тяжелое. Если не применять для лечения сыворотку в сочетании с антибиотиками, то смертность среди детей достигает 50 – 70% заболевших.
Особенно высока смертность среди заболевших детей, поэтому их прививают от дифтерии с самого раннего возраста. В России прививка от дифтерии делается с трехмесячного возраста, и представляет собой комплексную вакцину – АКДС, которая также предназначена для формирования невосприимчивости к столбняку и коклюшу. Если человек не был привит от дифтерии в детском возрасте, то следует это сделать взрослому. Взрослые также нуждаются в защите от дифтерии, поскольку их восприимчивость к инфекции не меньшая, чем у детей, также как течение заболевания и смертность. Для формирования полноценной защиты от этого заболевания необходимо поставить несколько доз вакцины, чтобы наработалось достаточное количество антитоксина.
После полного курса прививок от дифтерии (три штуки) человек приобретает невосприимчивость, которая имеет ограниченный срок действия. Увеличение срока невосприимчивости организма к данной инфекции достигается путем введения дополнительных доз вакцины, которые называются бустерными . Такие бустерные дозы вводят через год (в 1,5 года) после полного курса из трех прививок от дифтерии, затем в младшем школьном возрасте (в 6 – 7 лет), после чего достаточно обновлять свой иммунитет к инфекции раз в десять лет.
Сегодня производятся два вида вакцин против дифтерии – с консервантом (тиомерсалом), и без него. Вакцины с консервантом обычно представляют собой ампулы, в которые налит некоторый объем препарата, достаточный для нескольких доз. Вакцины без консерванта разливаются в одноразовые шприцы, готовые к употреблению, в которых содержится только одна доза препарата. Такие препараты имеют ограниченный срок хранения, и значительно меньший риск развития побочных эффектов. Любой вакцинный препарат против дифтерии следует хранить в определенном температурном режиме – от 2 до 4 o С, не замораживая. Если данные условия хранения нарушаются, то вакцину применять нельзя.
Сегодня противодифтерийная вакцина практически не используется в изолированном варианте. Обычно вводится прививка от дифтерии в комбинации с противостолбнячным (АДС) и противококлюшным компонентами (АКДС).
Комбинация дифтерийного и столбнячного анатоксинов в одной вакцине является оправданной, поскольку оба компонента требуют специального вещества – гидроксида алюминия, на который они адсорбируются. С другой стороны, схемы введения прививок против дифтерии и столбняка по отдельности полностью совпадают, что позволяет ставить эти вакцины одновременно. Сроки ревакцинации против столбняка и дифтерии также одинаковы. В связи с развитием промышленности появилась возможность поместить два компонента в один препарат, что позволяет вводить одну прививку, которая будет защищать сразу от двух инфекций. Один вакцинный препарат против двух инфекций означает, что количество уколов уменьшается ровно в два раза.
Ответ на вопрос «делать ли прививку от дифтерии?» является личным делом каждого человека. Чтобы принять правильное решение, следует отбросить эмоции, и под влиянием исключительно холодного разума взвесить все доводы «за» и «против».
Прививка от дифтерии защищает человека от инфекционного заболевания, от которого на протяжении долгих столетий умирали тысячи детей. Смертельный исход от дифтерии обусловлен закупоркой дыхательных путей ребенка или взрослого специфическими пленками, образующимися на слизистых оболочках при течении инфекции. При стремительном прогрессировании дифтерии пленки образуются в большом количестве, и закупоривают дыхательные пути. В этом случае, при отсутствии экстренной помощи, наступает смерть.
Закупорка дыхательных путей дифтеритическими пленками может наступить в течение очень короткого промежутка времени – от 15 до 30 минут, за которые не всегда удается просто доехать до больницы. Экстренная помощь в такой ситуации заключается в наложении трахеостомы – в гортани делается отверстие, в него вставляется трубка, через которую человек и дышит. В это время дифтеритические пленки по возможности удаляют и отсасывают специальными устройствами.
В конце XIX века эпидемии дифтерии уносили жизни примерно половины заболевших. Но после первой мировой войны был изобретен дифтерийный антитоксин – специальным образом приготовленный иммунобиологический препарат, наподобие противоядия, который позволил вылечивать до 90% заболевших. На сегодняшний день болезнь лечится применением антитоксина и антибиотиков. Антитоксин снимает проявления и дальнейшее прогрессирование инфекции, а антибиотики подавляют размножение бактерий, вызывающих заболевание.
Больной человек опасен еще и тем, что он является источником инфекции для окружающих. Причем такое бессимптомное носительство и довольно высокая заразность для окружающих сохраняется и после клинического выздоровления. Бактерия, вызывающая дифтерию, способна жить только в организме человека. Поэтому, когда процент привитых людей в популяции высок, инфекция просто перестает циркулировать — ее можно ликвидировать, как это сделали с чёрной оспой.
После выздоровления невосприимчивость может сформироваться, а может и нет. Это зависит от индивидуальных свойств иммунной системы человека. Поэтому перенесение дифтерии в виде полноценной болезни совершенно не гарантирует человеку последующий иммунитет к этой опасной инфекции. А вот последовательная серия из четырех доз вакцины позволяет сформировать невосприимчивость к инфекции, что убедительно доказано на примере развитых стран, где привито почти 98% населения, и заболевание дифтерией являются редкостью.
Прививка против дифтерии переносится очень легко, и практически никогда не вызывает серьезных осложнений. В силу опасности самой инфекции, и высокой эффективности и безопасности вакцины, складывается мнение, что прививку делать все же стоит.
Если взрослый человек ранее не был привит от дифтерии, то ему для формирования иммунитета необходимо получить три дозы вакцины. Первые две вводят с перерывом в 1 месяц между ними, и третью — через год после второй. Затем от третьей прививки отсчитывают 10 лет, по прошествии которых производят ревакцинацию одной дозой препарата.
Взрослые люди должны проходить ревакцинацию против дифтерии, поскольку эта инфекция опасна в любом возрасте, что заставляет поддерживать невосприимчивость к заболеванию. В обязательном порядке вакцинация проводится студентам, военнослужащим, рабочим строительной отрасли, землекопам, железнодорожникам, а также поголовно всем взрослым людям, проживающим в регионе, где эпидемиологическая обстановка по дифтерии не благополучна. Взрослые люди получают прививку АДС–м, АД–м, Имовакс или Адьюлт, которая одновременно является и ревакцинацией против столбняка.
Прививка от дифтерии детям делается комплексной вакциной – АКДС, содержащей также противостолбнячный и противококлюшный компоненты. В случае непереносимости противококлюшного компонента в составе вакцины АКДС, проводится вакцинопрофилактика у детей только столбняка и дифтерии препаратами АДС. Вакцинация против дифтерии включает в себя обязательное введение пяти доз вакцинного препарата в следующие сроки:
1. В 3 месяца.
2. В 4,5 месяца.
3. В 6 месяцев.
4. В 1,5 года.
5. В 6 – 7 лет.
Для формирования полноценной невосприимчивости к дифтерии достаточно введение трех доз вакцины, с интервалом в 30 – 45 дней между инъекциями. Но особенности функционирования иммунной системы детей ведут к необходимости поддержания этой невосприимчивости к инфекции путем введения бустерных доз в 1,5 года и в 6 – 7 лет. После последней бустерной дозы в возрасте 6 – 7 лет невосприимчивость к дифтерии сохраняется течение 10 лет. Таким образом, первая ревакцинация необходима только в 15 – 16 лет. После 16 лет ревакцинация проводится только раз в 10 лет, считая от последней прививки.
Беременные женщины не могут получать прививки живыми вакцинами, поскольку имеется риск инфицирования ребенка. К живым вакцинам относятся коревая, паротитная, от краснухи, от ветрянки и от полиомиелита. Что касается вакцины против дифтерии, то они содержат только анатоксин. Противодифтерийная и противостолбнячная вакцины, согласно рекомендациям Всемирной организации здравоохранения, могут беспрепятственно вводиться беременным женщинам с целью иммунизации против опасных инфекций. Беременность не является противопоказанием или препятствием для проведения ревакцинации против дифтерии, если прошло 10 лет после последней прививки.
Если же беременная женщина ранее не была полностью привита от дифтерии, то Всемирная организация здравоохранения рекомендует проставить курс из трех прививок в течение беременности, чтобы новорожденный ребенок имел антитела в течение первых месяцев жизни. Ввиду отсутствия объективных данных и наблюдений, не рекомендуется вводить вакцинные препараты только до 12 недель беременности, а с 13 недели прививки от дифтерии опасности для плода не несут.
Лучше всего, конечно, беременность запланировать, и поставить все прививки заранее. В данном случае после иммунизации от дифтерии должен пройти один месяц до зачатия, чтобы препарат не оказал негативного влияния на развитие плода.
Согласно Национальному календарю прививок, в России приняты следующие сроки вакцинации детей и подростков против дифтерии:
1. 3 месяца.
2. 4,5 месяца.
3. Полгода (6 месяцев).
4. 1,5 года (18 месяцев).
5. 6 – 7 лет.
6. 16 лет.
Данный график прививок выполняется, если у ребенка отсутствуют противопоказания к вакцинации. Прививка в 16 лет считается первой ревакцинацией, которые впоследствии следует проводить один раз в 10 лет. То есть следующую прививку против дифтерии необходимо поставить в 26 лет, затем в 36, в 46, в 56, в 66, в 76 и т.д.
Если ребенок в возрасте от года до 7 лет не был привит от дифтерии, то при появлении возможности вакцинации рекомендуется проводить ее по следующей схеме: две дозы вводятся с перерывом между ними в 2 месяца, затем третья через полгода – год после второй. По такой же схеме прививаются и ранее не получавшие вакцину против дифтерии взрослые люди. Начинать цикл иммунизации можно в любом возрасте, если у человека отсутствуют противопоказания. В этом случае после последней прививки иммунитет против инфекции сохраняется в течение 10 лет, по прошествии которых необходимо проводить реиммунизацию путем введения одной дозы препарата. Все последующие реиммунизации проводятся через 10 лет после последней. Даже если прошло более 10 лет после последней вакцинации, чтобы вызвать вновь иммунитет к инфекции, достаточно ввести только одну дозу препарата.
Прививка от дифтерии доступна в любой государственной поликлинике, в специальных вакцинальных центрах или отделениях стационаров. Если у человека предположительно может развиться сильная реакция (например, аллергия), то лучше всего ставить вакцину в условиях стационара. Во всех остальных случаях можно получить прививку в амбулаторных условиях – в поликлинике или вакцинальном центре.
В государственных учреждениях доступны препараты, которые закупаются государством, и для пациента они бесплатны, а в вакцинальных центрах можно поставить прививку импортной вакциной, которая стоит существенно дороже. При желании можно купить определенный препарат в аптеке, а затем обратиться в прививочный кабинет поликлиники или вакцинального центра, чтобы медицинский работник просто сделал внутримышечную инъекцию. Если вы самостоятельно покупаете вакцину в аптеке, заранее позаботьтесь о надлежащих условиях транспортировки и хранения препарата.

1. Сельскохозяйственные, гидромелиоративные, строительные и другие работы по выемке и перемещению грунта, заготовительные, промысловые, геологические, изыскательские, экспедиционные, дератизационные и дезинсекционные работы на территориях, неблагополучных по инфекциям, общим для человека и животных.
2. Работы по лесозаготовке, расчистке и благоустройству леса, зон оздоровления и отдыха населения на территориях, неблагополучных по инфекциям, общим для человека и животных.
3. Работы в организациях по заготовке, хранению, обработке сырья и продуктов животноводства, полученных из хозяйств, неблагополучных по инфекциям, общим для человека и животных.
4. Работы по заготовке, хранению и переработке сельскохозяйственной продукции на территориях, неблагополучных по инфекциям, общим для человека и животных.
5. Работы по убою скота, больного инфекциями, общими для человека и животных, заготовке и переработке полученных от него мяса и мясопродуктов.
6. Работы, связанные с уходом за животными и обслуживанием животноводческих объектов в животноводческих хозяйствах, неблагополучных по инфекциям, общим для человека и животных.
7. Работы по отлову и содержанию безнадзорных животных.
8. Работы по обслуживанию канализационных сооружений, оборудования и сетей.
9. Работы с больными инфекционными заболеваниями.
10. Работы с живыми культурами возбудителей инфекционных заболеваний.
11. Работы с кровью и биологическими жидкостями человека.
12. Работы во всех типах и видах образовательных учреждений.
Всем этим людям прививка ставится за счет средств государственного бюджета, и для человека является бесплатной.
Несмотря на данный приказ, человек может в письменной форме отказаться от профилактической прививки от дифтерии. Но в этом случае человека могут не допустить до работы или учебы в период эпидемии или угрозы вспышки инфекции.
После прививки от дифтерии наиболее часто развиваются местные реакции, то есть различные симптомы в месте инъекции. Несколько увеличивается вероятность развития данных местных реакций при введении вакцины, содержащей противодифтерийный и противостолбнячный компоненты (АДС), по сравнению с препаратом только против дифтерии (АД).
После вакцинации от дифтерии следует соблюдать ряд правил, которые помогут снизить выраженность поствакцинальных реакций. Во-первых, ставить прививку можно только на фоне полного здоровья, на голодный желудок и после опорожнения кишечника. Постарайтесь минимизировать время нахождения в стенах поликлиники, чтобы не заразиться простудой или ОРВИ.
После процедуры постарайтесь в течение нескольких дней находиться дома, чтобы была возможность полежать в спокойной обстановке. На протяжении 2 – 3 суток соблюдайте полуголодный режим с обильным потреблением жидкости в теплом виде. Не ешьте никаких экзотических и незнакомых продуктов, избегайте соленого, острого, сладкого, пряного и т.д. Также нельзя в течение 7 дней посещать баню, сауну, бассейн, ходить в туристические походы, участвовать в соревнованиях и посещать места большого скопления людей (кафе, театры, кино и т.д.).
Прививка от дифтерии и алкоголь. После прививки от дифтерии необходимо воздерживаться от приема алкоголя в течение трех суток.
Можно ли мыться после прививки от дифтерии, и мочить место инъекции. В целом противопоказаний к водным процедурам нет. Однако не стоит принимать слишком горячую ванну с пеной или солью, чтобы не развилось раздражение на коже в месте инъекции. Также при мытье не трите место укола мочалкой. В остальном место инъекции мочить можно.

Прививка от дифтерии болит. Поскольку в месте инъекции вакцины формируется локальное воспаление, которое всегда сопровождается болью, то такая реакция вполне естественна. Болезненность будет сохраняться до тех пор, пока есть воспаление. А воспаление будет сохраняться, пока не рассосется весь препарат — обычно это занимает до 7 суток. Если боль слишком назойлива, можно принимать нестероидные противовоспалительные средства (например, ибупрофен, иимесулид, или же обычный Анальгин).
Прививка от дифтерии опухла. Припухлость места инъекции также обусловлена наличием локального воспаления, и будет сохраняться до тех пор, пока в кровь не всосется весь препарат. Если припухлость не болит и не причиняет неприятных ощущений, оставьте ее в покое — она сойдет в течение недели.
Шишка после прививки от дифтерии. Образование шишки обусловлено попаданием вакцинного препарата не в мышцу, а в подкожную клетчатку. В такой ситуации препарат образует депо и медленно вымывается в кровь, что и проявляется образованием шишки в месте инъекции. Лечения данное состояние не требует, но рассасывания образования придется ждать не менее месяца. В этот период времени тщательно соблюдайте гигиену места укола, чтобы не внести случайно инфекцию, поскольку в этом случае возможно нагноение.
Температура после прививки от дифтерии. Если температура поднялась сразу или в течение суток после инъекции, то это нормальная реакция организма. Поскольку температура никак не помогает формированию иммунитета к дифтерии, терпеть ее не имеет смысла. Её можно сбивать обычными жаропонижающими препаратами на основе парацетамола или ибупрофена. Если же температура поднялась через двое и более суток, то это симптом совершенного иного заболевания, и никакого отношения к вакцинации данное состояние не имеет. Следует обратиться к врачу для выяснения причин температуры.

Основными побочными эффектами прививки от дифтерии являются следующие состояния:
- понос;
- зуд;
- обильное потоотделение;
- кашель;
- дерматиты;
- насморк;
- отиты;
- бронхиты и фарингиты.
Данные состояния легко поддаются терапии, и не вызывают стойкого нарушения здоровья человека.
Каждый человек имеет право отказаться от прививки против дифтерии. Свой отказ необходимо оформить в письменном виде, и заявление подать руководителю учреждения (поликлиники, школы, детского сада и т.д.). В заявлении отказа от вакцинации должно быть юридическое обоснование вашего шага, а также подпись с расшифровкой и дата. Примерный образец написания отказа от прививки от дифтерии представлен ниже:
Главному врачу поликлиники №
__________города (села, деревни)
От (ФИО заявителя)
Заявление
Я, ____________ФИО, паспортные данные______________ отказываюсь делать (указываете, какие конкретно прививки) своему ребенку (ФИО) /себе, дата рождения_________, состоящему на учете в поликлинике №. Юридическое основание – «Основы законодательства РФ об охране здоровья граждан» от 22.07.1993 года № 5487-1, статьи 32, 33 и 34 и «Об иммунопрофилактике инфекционных болезней» от 17.09.1998 г. № 57 — ФЗ, статьи 5 и 11.
Число
Подпись с расшифровкой
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Болезнетворные микроорганизмы подстерегают человека практически повсеместно. Некоторые и них способны вызывать недомогание, другие — сложные патологические состояния, опасные для жизни. Именно поэтому в обществе возникла необходимость профилактики инфекционных недугов, она позволила бы предотвратить инфицирование организма людей возбудителями.
К счастью, современная медицинская наука располагает действительно эффективным методом предупреждения большинства инфекционных заболеваний, название которому вакцинация. Введение вакцины позволяет сформировать иммунитет против болезней и защитить организм от их последствий. Прививка от дифтерии – важная часть плановой иммунизации населения, дающая реальную возможность существенно сократить количество случаев недуга и исключить вероятность развития его эпидемии.
Дифтерия относится к числу агрессивных инфекционных заболеваний, она занимает лидирующею позицию по степени опасности относительно здоровья и жизни пациентов. Патологический процесс характеризуется развитием у больного симптомов воспаления слизистых оболочек глотки и ротовой полости, носовых ходов, верхних респираторных путей и органов репродуктивной сферы.
Возбудители дифтерии – коринебактерии дифтерии, которые в процессе своей жизнедеятельности вырабатывают агрессивный токсин. Заболевание передается по воздуху, а также через предметы общего пользования. Оно опасно своими осложнениями, среди которых поражения ЦНС, сложные варианты нефропатии, дисфункция органов сердечнососудистой сферы.
Согласно статистике, дифтерия в большинстве клинических вариантов протекает тяжело, с выраженными симптомами общей интоксикации и опасными для нормальной жизнедеятельности последствиями. Врачи не перестают обращать внимание, что дифтерия является причиной смерти у половины больных, среди них основное количество – маленькие дети.
В настоящее время прививка от дифтерии у взрослых и детей – единственный способ обезопасить себя от проникновения возбудителей инфекции. После вакцинации человек получает надежную иммунную защиту от болезни, она сохраняется в течение многих лет.
Как известно, возбудители дифтерии выделяют очень ядовитый токсин, он крайне негативно влияет на большинство внутренних органов и поражает центральную нервную систему. В ряде случаев дифтерийные палочки являются виновниками развития в организме больного человека тяжелых осложнений, для них характерно:
- повреждение нервных клеток, ведущее к параличу, в частности, мышц шеи, голосовых связок, верхних и нижних конечностей;
- инфекционно-токсический шок, проявляется симптомами интоксикации, ведущими к недостаточности органов и систем;
- воспаление мышечной ткани сердца (миокардит) с формированием разных форм нарушения ритма;
- асфиксия, является результатом дифтерийного крупа;
- снижение иммунитета.
Прививка от дифтерии – специальный состав, он содержит ослабленный токсин, способствующий продукции в организме дифтерийного анатоксина. То есть, вакцина против дифтерии не влияет непосредственно на возбудителей воспаления, а инактивирует продукты их жизнедеятельности, тем самым предупреждая появление симптомов инфекционного процесса.
Выделяют две группы прививок, составляющих основу для прививочного материала:
- мертиоляты (содержат ртуть), которые являются весьма аллергенными и обладают мутагенным, тератотоксическим, а также канцерогенным действием;
- соединения без ртути (без консерванта тиомерсала), которые более безопасны для организма, но имеют очень короткий срок годности.
В России самым популярным вариантом прививки против дифтерии является АКДС-вакцина или адсорбированный коклюшно-дифтерийно-столбнячный раствор, включающий в свой состав консервант тиомерсал. В данном препарате присутствуют очищенные микроорганизмы и анатоксины трех инфекций, а именно коклюша, дифтерии, столбняка. Несмотря на то, что состав сложно назвать безопасным, он рекомендован ВОЗ, как максимально эффективное средство для выработки иммунитета от указанных недугов.
Существует несколько основных разновидностей прививки от дифтерии:
- АДС (вакцина от дифтерии и столбняка без коклюшного компонента);
- АДС-М (препарат, в состав которого кроме столбнячного компонента, входит и дифтерийный анатоксин, только в меньших концентрациях).
Большинство зарубежных вакцин не содержит ртуть, за счет чего считаются более безопасными для детей и пациентов с сопутствующими патологиями. Среди этих препаратов на территории нашего государства сертификацию прошли:
- «Пентаксим», защищающий от дифтерии, полиомиелита, коклюша, столбняка и гемофильной инфекции;
- «Инфанрикс», а также «Инфанрикс Гекса», способствующие развитию иммунитета от тройки детских недугов (гекса-версия дает возможность дополнительно привить гепатит В, гемофильную инфекцию, полиомиелит).
Как известно, после прививки АКДС возникает только временная защита. Частота ревакцинации зависит от иммунной реактивности каждого индивидуального организма, условий его проживания и особенностей трудовой деятельности. Людям, которые состоят в группах риска по заболеваемости, врачи советуют вовремя делать прививку, чтобы избежать инфицирования.
Плановая прививка от дифтерии у взрослых ставиться каждые десять лет начиная с 27-летнего возраста. Естественно, график прививок может иметь другой вид, если человек проживает в неблагополучном по эпидемиологической ситуации регионе, является студентов, военнослужащим или лицом, работающим в медицинской, железнодорожной, а также пищевой отрасли. Однако десятилетние интервалы между ревакцинациями касаются только пациентов, которые прививались в детстве. Все остальные люди должны быть привитыми по другой схеме. Сначала им вводят три дозы вакцины каждый месяц и спустя год. После третей инъекции делать прививку рекомендуется по схеме.
Детский организм из-за неокрепшей и незрелой иммунной системы более восприимчив к поражению микроорганизмами. Особенно, если речь идет о ребенке до года. Именно поэтому график вакцинации в детском возрасте имеет насыщенный вид и включает в себя целый ряд инъекций, направленных на предупреждение дифтерии у ребенка.
Впервые делать прививку от дифтерии педиатры рекомендуют в возрасте 3-х месяцев. В случае использования зарубежных препаратов прививку можно вводить уже с двухмесячного возраста. Всего в течение первых 12 месяцев жизни ребенку ставят три АКДС с интервалом 6 недель. Затем берут перерыв. Дальнейшая схема прививания принимает такой вид:
- ревакцинация в 1,5 года;
- прививка АДС + полиомиелит в 6-7 лет;
- прививка подросткам в возрасте от 13 до 15 лет.
Подобная схема прививок для детей не является универсальной и зависит от огромного количества факторов. В частности, у грудничков введение вакцины может быть перенесено из-за наличия временных противопоказаний. Более взрослый ребенок должен прививаться с учетом количества в его организме активных антител, срок до следующей прививки может быть продлен до десяти лет.
Прививка от дифтерии ставится внутримышечно. Для этого используется ягодичная мышца или передняя латеральная зона бедра. Запрещается вводить прививку непосредственно в вену или под кожу, эти мероприятия приводят к развитию ряда побочных эффектов. Перед инъекцией следует убедиться, что игла не находится в кровеносном сосуде.
Бытует мнение, что после прививки место укола нельзя мочить. Так ли это? Специалисты не запрещают контакт места введения прививки с водой, но предупреждают, что пациент на протяжении семи дней не должен посещать бассейн, сауну, а еще принимать водно-солевые процедуры. Также не рекомендуется сильно тереть мочалкой место укола, это может спровоцировать раздражение кожи.
Прививка от дифтерии неплохо переносится большинством пациентов, независимо от их возраста. Она редко потенцирует появление побочных эффектов, длительность существования которых в норме не должна превышать 4-х суток. При условии подкожного введения прививки у человека возникает раздражение или шишка в месте инъекции. Пораженный участок кожи может чесаться, краснеть. В единичных случаях место воздействия воспаляется с формированием абсцесса.
Среди реакций после прививки у пациентов может наблюдаться повышенная температура, расстройства работы кишечника, нарушение качества сна, умеренная тошнота, ухудшение аппетита.
Дети, не страдающие аллергиями, нормально воспринимают иммунные материалы. После прививки у них могут появиться жалобы на незначительный дискомфорт в области горла, першение, кашель. Крайне редко врачи диагностируют у малышей развитие более сложных нежелательных реакций, а именно:
- лихорадка;
- частый плач и смена настроения;
- снижение артериального давления.
У взрослых осложнений после прививки практически не возникает. Исключение представляют собой случаи, когда у человека есть индивидуальная непереносимость вакцины или ее отдельных компонентов. При таком варианте после прививки от дифтерии могут быть диагностированы кожные реакции в виде дерматита, экземы или диатеза, а еще общие проявления немедленного типа (чаще всего анафилаксия).
К сожалению, не все категории людей могут быть иммунизированы от болезни. Среди основных противопоказаний к прививке от дифтерии следует выделить:
- наличие простудных заболеваний в активной стадии развития болезненного процесса;
- период обострения хронических недугов висцеральных органов, энзимопатии, а еще недостаточность ферментов;
- неврологические патологии в анамнезе;
- родовая травма с возникновением гематом в области головного мозга;
- врожденные и приобретенные пороки сердца;
- состояния после перенесенных оперативных вмешательств и заболеваний с продолжительным течением;
- аутоиммунные патологии;
- раковые опухоли;
- прогрессирующий вариант течения энцефалопатии;
- аллергическая реакция на компоненты вакцины;
- повышенная температура тела и иммунодефицитные состояния;
- судорожный синдром.
Прививка от дифтерии для взрослых нежелательна для беременных женщин, которые находятся на сроке до 12 недель, а также категории населения, склонной к развитию тяжелых форм аллергии в виде анафилактического шока, отека Квинке, синдрома Лайелла, сенной болезни и тому подобное.
Противопоказаниями к вакцинации от дифтерии у ребенка первых лет жизни:
- диатез;
- желтуха;
- кишечные колики;
- поражение центрального отдела НС;
- простуда.
Перед вакцинацией врач в обязательном порядке должен провести осмотр ребенка и оценить все риски развития у него патологических реакций на введение вакцинного препарата.
Сегодня одним из наиболее популярных источников получения информации о вакцинации против дифтерийной инфекции есть интернет. Больше интересного о прививках каждый желающий может узнать, посмотрев видео.
источник
Вакцинация против дифтерии проводится вакциной АКДС (см. коклюш) или дифтерийным анатоксином, обычно в ассоциации со столбнячным анатоксином.
ХАРАКТЕРИСТИКА ПРЕПАРАТОВ. Используются следующие препараты:
Анатоксин дифтерийно-столбнячный очищенный адсорбированный (АДС-анатоксин). Препарат содержит в 1 мл 60 флокулирующих единиц (ЛФ) очищенного дифтерийного и 20 антитоксинсвязывающих единиц (ЕС) очищенного столбнячного анатоксинов, адсорбированных на гидроксиде алюминия, консервант — мертиолят (1: 10000). В 1 прививочной дозе (0,5 мл) содержится не менее 30 МИЕ дифтерийного анатоксина и не менее 40 МИЕ столбнячного анатоксина, что соответствует требованиям ВОЗ.
Выпускается в ампулах по 1 мл (2 дозы), в упаковке 110 ампул. Хранить в сухом темном месте при T 6±2°С. Препараты, подвергшиеся замораживанию, к применению не пригодны. Срок годности 3 года, дополнительный срок годности после переконтроля 1 год.
Анатоксин дифтерийно-столбнячный очищенный адсорбированный с уменьшенным содержанием антигенов (АДС-м-анатоксин). Препарат аналогичен предыдущему, но содержит в 1 мл 10 ЛФ дифтерийного и 10 ЕС столбнячного анатоксинов, в силу чего является слабо реактогенным. Форма выпуска, условия хранения и срок годности — те же.
Анатоксин дифтерийный очищенный адсорбированный с уменьшенным содержанием антигенов (АД-м-анатоксин). Препарат содержит в 1 мл 10 ЛФ дифтеритного анатоксина, выпускается в ампулах по 0,5 мл (1 доза) и 1,0 мл (2 дозы), в упаковке по 10 ампул. Условия и сроки хранения те же.
В России разрешено использовать аналог АДС-м-анатоксина — DT-Adult (фирма Пастер-Мерье, Франция), содержащий 2 ЛФ дифтерийного и 40 МИЕ столбнячного анатоксинов. Консервант — мертиолят до 0,05 мг (1: 10000).
СРОКИ ПРОВЕДЕНИЯ. Первичная вакцинация детей до 4 лет проводится вакциной АКДС (см. коклюш), с 4 до 6 лет и для детей, имеющих противопоказания для введения коклюшного компонента, а также переболевших коклюшем — АДС-анатоксином. Детям старше 6 лет (6 – 7), подросткам (14 лет) и взрослым вводят АДС-м-анатоксин.
АДС и АДС-м вводят двукратно с интервалом 45 дней с ревакцинацией через 9—12 мес. (АДС-анатоксин) и 6—9 мес. (АДС-м-анатоксина) после введения 2-й дозы.
Для первичной вакцинации детей старше 6 лет и взрослых используется только АДС-м-анатоксин, поскольку АДС-анатоксин у них может давать сильные реакции. АДС и АДС-м-анатоксины могут вводиться одновременно с полиомиелитной вакциной.
МЕТОД ВВЕДЕНИЯ и ДОЗА. Анатоксины (все препараты) вводятся в разовой дозе 0,5 мл внутримышечно детям раннего и дошкольного возраста, старшим детям и взрослым их можно также вводить глубоко подкожно.
ПОСТЭКСПОЗИЦИОННАЯ ПРОФИЛАКТИКА. Лица, находившиеся в тесном контакте с больным дифтерией, подлежат немедленной вакцинации в зависимости от их вакцинального статуса:
— полностью вакцинированные лица, получившие последнюю дозу анатоксина менее 5 лет назад, ревакцинации по контакту не подлежат;
— вакцинированным лицам, получившие последнюю дозу анатоксина более 5 лет назад, вводится 1 доза АДС-м (или АД-м) анатоксина;
— непривитым, а также взрослым с неизвестным прививочным анамнезом, помимо бактериологического обследования и химиопрофилактики, вакцинацию анатоксином проводят двукратно с интервалом 30 дней.
ПРИВИВОЧНЫЕ РЕАКЦИИ. Все препараты анатоксина малореактогенны.
У небольшой части привитых могут наблюдаться слабые местные реакции (легкая краснота, припухание, болезненность в месте инъекции), повышение температуры (обычно не выше 37,5°С), легкое недомогание в течение 1—2 дней после вакцинации. У склонных к аллергическим реакциям детей изредка появляются 56 преходящие сыпи, усиление экссудативных проявлений.
ОСЛОЖНЕНИЯ практически отсутствуют. У предрасположенных детей на фоне повышения температуры возможны фебрильные судороги. Описаны отдельные случаи анафилактического шока, неврологических реакций. Выраженная местная аллергическая реакция наблюдается обычно у лиц, многократно получавших столбнячный анатоксин.
ПРОТИВОПОКАЗАНИЯ постоянные к применению отсутствуют.
В обычных условиях лицам с острыми заболеваниями и обострениями хронических введение анатоксина следует отложить на 2—4 недели, однако в очаге инфекции анатоксин может быть введен в более ранние сроки ремиссии или выздоровления и даже на фоне текущего нетяжелого заболевания.
АДС-анатоксин не вводится лицам, у которых на его предыдущее введение возникли тяжелые аллергические или неврологические реакции.
Хотя тератогенное действие анатоксинов не доказано, от плановых прививок беременных следует воздержаться.
Иммунизация против столбняка проводится (как правило, одновременно с профилактикой коклюша и/или дифтерии) с целью предотвратить заболевание в случае травмы, ожога, повреждения кожи и слизистых.
ХАРАКТЕРИСТИКА ПРЕПАРАТОВ. Наряду с ассоциированными (см. коклюш и дифтерия) используется анатоксин столбнячный очищенный адсорбированный (АС-анатоксин), содержащий в 1 мл 20 ЕС анатоксина; консервант мертиолят(1: 10000). Выпускается в ампулах по 1 мл (2 дозы) в упаковке 10 ампул. Условия хранения и срок годности те же, что и у других анатоксинов.
При экстренной профилактике столбняка используют также один из сывороточных препаратов, содержащий антитела, нейтрализующие столбнячный токсин: ПСЧИ (1амп. 5 мл =250 МЕ анатоксина, упаковка 5 или 10 ампул) или ПСС (1 амп. = 3000 МЕ, упаковка 5 ампул).
СРОКИ ПРОВЕДЕНИЯ. Плановая вакцинация и ревакцинация как при дифтерии. АС-анатоксин используется для экстренной профилактики столбняка.
МЕТОД ВВЕДЕНИЯ. Как при дифтерии. АС-анатоксин – 0,5 мл п/к. ПСЧИ 250 МЕ в/м.
ЭКСТРЕННАЯ СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА СТОЛБНЯКА проводится активно-пассивным методом при:
o Травме с нарушением целостности кожных покровов и слизистых;
o Обморожениях и ожогах любой степени;
o Родах вне медицинских учреждений;
o Гангрене или некрозе тканей;
o Проникающих повреждениях ЖКТ.
Для экстренной профилактики столбняка используют АС-анатоксин, вместо него можно использовать АДС-м-анатоксин; в отсутствии ПСЧИ используют ПСС 3000 МЕ. Необходимо учитывать, что ПСС может привести к развитию побочных реакций — анафилактического шока и сывороточной болезни (до 15%).
Перед введением ПСС для выявления чувствительности к чужеродному белку в обязательном порядке ставят внутрикожную пробу с разведенной 1:100 сывороткой, которая находится в коробке с препаратом (ампула маркирована красным цветом). Препарат вводят внутрикожно в объеме 0,1 мл. Лицам с положительной кожной пробой (диаметр отека или гиперемии в месте введения 1 см и более) введение ПСС противопоказано. Лицам с отрицательной кожной пробой вводят подкожно 0,1 мл неразведенной сыворотки и при отсутствии реакции через 30 мин остальную дозу.
Экстренная профилактика столбняка проводится в следующем порядке :
— если ребенок по имеющимся документам получил полный курс плановой иммунизации, независимо от срока последней прививки, вышеуказанные препараты не применяют;
— при отсутствии ревакцинации, независимо от сроков после последней дозы вакцины (анатоксина), вводится 0,5 мл АС-анатоксина;
— вакцинированным взрослым, получившим ревакцинацию менее 10 лет назад, введение анатоксина оправдано только при получении тяжелой, загрязненной травмы, при сроке более 10 лет вводится 0,5 мл АС-анатоксина;
— если ребенок получил две прививки при первичной иммунизации при сроке менее 5 лет, вводят 0,5 мл АС-анатоксина;
— если ребенок получил одну прививку при первичной иммунизации не более чем 2 года назад, вводят 0,5 мл АС анатоксина, более чем 2 года назад — 1 мл АС анатоксина и 250 ME ПСЧИ (или 3000 ME ПСС);
— непривитые дети до 5 мес. получают 250 ME ПСЧИ или 3000 ME ПСС, старше 5 мес. — 1 мл АС-анатоксина и 250 ME ПСЧИ или 3000 ME ПСС.
При отсутствии документального подтверждения о прививках дети с 5 мес, подростки, военнослужащие и бывшие военнослужащие получают во всех случаях 0, 5 мл АС-анатоксина, а при инфицированных ранах им вводят ПСЧИ или ПСС.
ПРИВИВОЧНЫЕ РЕАКЦИИ. Введение АС-анатоксина, как и АДС-анатоксина может вызвать местную реакцию в виде красноты и припухлости и общую — температурную, недомогание. Все эти явления проходят через 1—3 дня. ПСЧИ малореактогенен. На введение ПСС возможны немедленные аллергические реакции, наступающие сразу после введения или через несколько часов, ранние — на 2—6 сутки после введения и отдаленные — на 2 неделю и позднее. Они проявляются симптомокомплексом сывороточной болезни (повышение температуры, сыпи, зуд, боли в суставах, увеличение лимфоузлов, печени и селезенки), в редких случаях анафилактическим шоком.
Учитывая возможность развития анафилактического шока, за каждым привитым предусмотрено наблюдение в течение 1 часа. В случае появления первых признаков осложнения должна быть оказана адекватная медицинская помощь.
ПРОТИВОПОКАЗАНИЯ. К введению АС-анатоксина абсолютных противопоказаний нет.
Для профилактики полиомиелита применяется полиомиелитная живая оральная вакцина (ОПВ) из штаммов Сэбина (ЖВС); инактивированная вакцина Солка (ИПВ). Отечественная ОПВ отвечает требованиям ВОЗ.
ХАРАКТЕРИСТИКА ПРЕПАРАТОВ. ОПВ содержит атте-нуированные (ослабленные) штаммы вирусов полиомиелита 3 иммунологических типов I, II и III. Жидкость красно-оранжевого цвета, без осадка и посторонних примесей. Выпускается во флаконах по 50, 25, 10 доз. Упаковка содержит 10 флаконов. Препарат содержит в 1 прививочной дозе инфекционных единиц: тип 1 не менее 1 000 000, II тип не менее 100 000, III тип не менее 300 000. Хранить при температуре минус 20°С (срок годности 2 года) или не выше 8°С (срок годности 6 мес.). Вскрытый флакон следует использовать в течение рабочего дня.
ИПВ содержит полиовирусы 3 типов, инактивированные формалином. В России разрешено использовать ИПВ — Imovax Polio, фирмы Пастер-Мерье (Франция).
СРОКИ ПРОВЕДЕНИЯ. ОПВ прививают, начиная с 3 месячного возраста: первый год трехкратно с интервалом 45 дней; ревакцинация — 18, 20 мес, 14 лет.
ПРИВИВОЧНАЯ ДОЗА зависит от концентрации (титра) вакцины: по 2 капли (при разливе вакцины в 5 мл — 50 доз, т.е. 1 доза вакцины в объеме 0,1 мл), либо 4 капли (при разливе вакцины в 5 мл — 25 доз иди 2 мл — 10 доз, т.е. 1 доза вакцины в объеме 0,2 мл) на прием.
МЕТОД ВВЕДЕНИЯ. Прививочную дозу ОПВ закапывают в рот стерильной пипеткой, капельницей или шприцом за 1 час до еды. Запивать вакцину водой, а также есть и пить в течение часа после прививки не разрешается. Если ребенок срыгнул или вырвал, ему следует дать вторую дозу; если и в этом случае было срыгивание, новую дозу следует дать лишь при следующем визите. ИПВ детям первого года вводится внутримышечно трехкратно с теми же интервалами (вместе с АДС или АКДС) с последующей ревакцинацией.
ПРИВИВОЧНЫЕ РЕАКЦИИ. ОПВ, как правило, не вызывает ни общей, ни местной реакции. ИПВ содержит следы стрептомицина и неомицина и может вызывать реакции у лиц с аллергией к этим препаратам.
ОСЛОЖНЕНИЯ НА ОПВ крайне редки. У детей с аллергией очень редко бывают сыпи, крапивница или отеки Квинке. Вакциноассоциированный полиомиелит (ВАП) встречается как у привитых (4—30 день), так и у лиц, контактных с привитыми ( до 60 дней после контакта) с частотой 1: 1,5 млн. получивших первую дозу и 1: 40 млн. — повторную. Обычно заболевание развивается при иммунодефицитных состояниях. Риск развития вакциноассоциированного полиомиелита по контакту с вакцинируемым ребенком в семье ничтожен (1: 2—14 млн.).
ПРОТИВОПОКАЗАНИЯ к вакцинации ОПВ:
— иммунодефицитное состояние, злокачественные заболевания крови, новообразования, назначения иммуносупрессантов или лучевой терапии. ОПВ у этих детей целесообразно заменить на ИПВ.
— неврологические расстройства на предыдущие вакцинации;
— при наличии острого заболевания вакцинацию следует отложить до выздоровления (на 2—4 недели). Более легкие заболевания, такие как ОРЗ или диарея с повышением температуры не более 37,5 противопоказанием не являются.
Вакцинация беременных не проводится, хотя данных о неблагоприятном влиянии ОПВ на плод нет.
В очаге заболевания полиомиелитом ОПВ должны получить все невакцинированные и лица с неизвестным вакцинальным анамнезом, им вводится также 3,0—6,0 мл иммуноглобулина человека нормального.
С целью активной профилактики кори применяется живая коревая вакцина (ЖКВ), пассивная профилактика осуществляется иммуноглобулином человека нормальным.
ХАРАКТЕРИСТИКА ПРЕПАРАТОВ. ЖКВ готовится из вакцинного штамма Л-16, выращенного в культуре клеток эмбрионов японских перепелов. Вакцина выпускается в сухом виде в ампулах или флаконах с содержанием от 1 до 5 прививочных доз (1 доза содержит не менее 2000 ТЦД50 вируса). Препарат содержит незначительное количество неомицина или канамицина (до 10 ЕД/дозе) и следовое количество белка сыворотки крупного рогатого скота. Непосредственно перед введением вакцину разводят прилагаемым к каждой ампуле или флакону растворителем. Растворенная вакцина имеет вид прозрачной или слегка опалесцирующей розовой или бесцветной жидкости. Хранят в сухом месте при Т 6±2°С, срок годности 15 мес.
В России разрешено применение коревой живой вакцины «Рувакс» (фирма Пастер-Мерье, Франция), вакцины против кори, паротита, краснухи (MMR-2), кори и краснухи, кори и паротита (Фирма Мерк Шарп Доум, США).
Иммуноглобулин человека нормальный представляет собой активную белковую фракцию, выделенную из сыворотки или плазмы доноров или сыворотки плацентарно-абортной крови. Выпускается в ампулах по 1,5 мл (1 доза) или 3 мл (2 дозы) в упаковке 10 ампул. Хранить в сухом темном месте при Т 6±2°С, срок годности 2 года.
СРОКИ ПРОВЕДЕНИЯ. ЖКВ прививают не болевших корью детей с 12 месячного возраста. Ревакцинация проводится перед поступлением в школу (в 6 лет) и имеет целью защитить от кори детей, у которых по той или иной причине иммунитет не выработался.
ЭФФЕКТИВНОСТЬ. При правильной вакцинации защитный титр антител появляется более чем у 96% вакцинированных и держится, судя по данным наиболее длительных наблюдений, более 25 лет. Однако, с учетом высокой контагиозности кори, для прекращения циркуляции вируса требуется вакцинация 97% детского населения.
МЕТОД ВВЕДЕНИЯ: ЖКВ вводят подкожно в объеме 0,5 мл под лопатку или в область плеча (на границе нижней и средней трети плеча с наружной стороны).
ПОСТЭКСПОЗИЦИОННАЯ ПРОФИЛАКТИКА. Неболевшим корью и непривитым от кори контактным детям старше 12 мес. и взрослым следует ввести ЖКВ только в течение первых 3 дней от момента контакта. При большем сроке, а также детям в возрасте 3—12 мес. и более старшим, имеющим противопоказания к введению ЖКВ, вводится иммуноглобулин человека нормальный 1 или 2 дозы в зависимости от состояния здоровья и времени, прошедшего от момента контакта.
ПРИВИВОЧНЫЕ РЕАКЦИИ. У большинства детей коревая вакцинация никакими клиническими проявлениями не сопровождается. У 5—15% детей специфическая реакция в период от 5—6 по 15 день может сопровождаться повышением температуры (37,5—38°), катаральными явлениями (кашель, незначительный конъюнктивит, ринит), иногда необильная бледно-розовая кореподобная сыпь. Вакцинальная реакция обычно держится не более 2—3 дней. Вне зависимости от выраженности реакции ребенок не заразен для окружающих.
ОСЛОЖНЕНИЯ. Коревая вакцина мало реактогенна, осложнения у привитых очень редки. У детей с аллергией, как в первые дни после вакцинации, так и в период разгара вакцинальной реакции, могут возникать аллергические сыпи, реже крапивница, отек Квинке, лимфаденопатия, синдром геморрагического васкулита.
При развитии реакций на прививку с Т 39—40°С могут развиться судороги, обычно продолжительностью 1—2 мин (однократные или повторные). Прогноз благоприятный, остаточные явления крайне редки. Более выраженные поражения ЦНС встречаются очень редко (1:1 000 000).
В России коревая вакцинация у подавляющего числа детей протекает легко, без осложнений.
ПРОТИВОПОКАЗАНИЯ к вакцинации ЖКВ следующие:
— иммунодефицитные состояния (первичные и как следствие иммуносупрессии), лейкозы, лимфомы, злокачественные заболевания, сопровождающиеся снижением клеточного иммунитета;
— тяжелые формы аллергических реакций на аминогликозиды (мономицин, канамицин и др.), перепелиные яйца;
— не рекомендуется введение ЖКВ беременным ввиду теоретического риска для плода.
У детей с фебрильными судорогами в анамнезе повышение температуры в поствакцинальный период является показанием к назначению антипиретиков.
Прививку против кори можно проводить не ранее, чем через 2—3 мес. после введения иммуноглобулина, плазмы, или других препаратов крови, содержащих антитела. В случае необходимости введения препаратов крови или иммуноглобулина человека ранее, чем через 2 недели после ЖКВ, вакцинацию против кори следует повторить.
С целью профилактики эпидемического паротита применяется живая паротитная вакцина (ЖПВ).
ХАРАКТЕРИСТИКА ПРЕПАРАТОВ. Живая паротитная вакцина готовится из аттенуированного штамма вируса паротита Л-3, выращенного на культуре клеток эмбрионов японских перепелов. Вакцина выпускается в сухом виде в ампулах или флаконах. Каждая прививочная доза содержит не менее 10 000 ГАДЕ50 аттенуированного вируса паротита, а также небольшое количество неомицина или канамицина (до 25 ед) и следовое количество белка сыворотки крупного рогатого скота. Растворенная вакцина имеет вид прозрачной или слегка опалесцирующей розовой или бесцветной жидкости. Ампула содержит от 1 до 5 доз, упаковка содержит 10 ампул вакцины и необходимое количество растворителя. Хранить в сухом, темном месте при температуре 6±2°С. Срок годности 15 месяцев.
Во многих странах вакцинация против паротита проводится ассоциированной вакциной MMR (корь, паротит, краснуха), вводимой однократно в возрасте 12—15 мес.
СРОКИ ПРОВЕДЕНИЯ. Прививку проводят детям от 18 месяцев до 7 лет, ранее не болевшим паротитом. Допускается проведение вакцинации по эпидпоказаниям детей старшего возраста, подростков и взрослых, не привитых против паротита и не перенесших это заболевание.
ЭФФЕКТИВНОСТЬ вакцинации против паротита достаточно высока, она способствует резкому уменьшению заболеваемости паротитом и, главное, снижению числа осложнений (менингитов, орхитов, панкреатитов). Иммунитет после правильно проведенной вакцинации держится долго, возможно пожизненно.
ПОСТЭКСПОЗИЦИОННАЯ ПРОФИЛАКТИКА. Хотя иммунитет после введения ЖПВ развивается медленно, и ее введение лицам, имевшим контакт с больным паротитом, может не защитить от заболевания, такая тактика оправдана как защита от контактов второго порядка. Инструкция по применению препарата предусматривает проведение прививок непривитым и неболевшим детям, не позднее чем через 72 часа после контакта с больным. Вакцинация в этом случае допускается и детям старше 7 лет, а также подросткам и взрослым мужчинам. Введение иммуноглобулина человеческого нормального не гарантирует предотвращение заболевания у контактного ребенка.
МЕТОД ВВЕДЕНИЯ. ЖПВ вводят однократно в объеме 0,5 мл подкожно под лопатку или в наружную область плеча.
ПРИВИВОЧНЫЕ РЕАКЦИИ. У большинства детей вакцинальный процесс протекает бессимптомно. У небольшой части привитых с 4 по 12 день после введения вакцины могут наблюдаться температурная реакция и катаральные явления со стороны носоглотки, продолжающиеся 1—2 дня. В редких случаях в те же сроки возникает кратковременное (2—3 дня) незначительное увеличение околоушных слюнных желез. Местные реакции, как правило, отсутствуют. Ребенок с поствакцинальной реакцией не заразен для окружающих.
ОСЛОЖНЕНИЯ на введение ЖПВ развиваются крайне редко. К ним можно отнести сильную общую реакцию — высокая температура тела, боли в животе, рвота, фебрильные судороги; аллергические реакции в виде сыпей у детей с аллергически измененной реактивностью. Исключительно редко у вакцинированных может развиться доброкачественно протекающий серозный менингит. Каждый случай серозного менингита требует дифференцированного диагноза с серозным менингитом другой этиологии.
ПРОТИВОПОКАЗАНИЯ к вакцинации ЖПВ следующие:
— иммунодефицитные состояния, злокачественные заболевания крови, цитостатическая терапия;
— тяжелые аллергические общие и местные реакции на введение коревой вакцины (общий субстрат культивирования);
— тяжелые аллергические реакции на аминогликозиды и перепелиные яйца.
Вакцинация ЖПВ откладывается до выздоровления от острого или наступления ремиссии хронического заболевания. После нетяжелых заболеваний ЖПВ может быть введена через 2 недели.
Не следует проводить вакцинацию против паротита в период подъема заболеваемости серозным менингитом энтеровирусной этиологии. ЖПВ не вводится лицам, получавшим инъекцию иммуноглобулина в течение предыдущих 2—3 мес; при введении иммуноглобулина в течение 2 недель после вакцинации ЖПВ следует провести повторную вакцинацию.
В настоящее время для вакцинопрофилактики гриппа используют инактивированные вакцины. В России разрешены следующие вакцины против гриппа:
Гриппол (гриппозная полимер-субъединичная, Россия);
Инфлювак (субъединичная, Нидерланды);
Ваксигрипп (Сплит-вакцина, Франция);
Флюарикс (Сплит-вакцина, Бельгия);
Бегривак (Сплит-вакцина, Германия);
Агриппал S1 (субъединичная, Германия);
Инактивированная хроматографическая жидкая (Россия), старше 7 лет;
Для пассивной иммунизации используется специфический противогриппозный гамма-глобулин из сыворотки иммунизированных доноров, или иммуноглобулин человека нормальный.
В соответствии с национальным календарём вакцинируются дети, посещающие дошкольные учреждения; учащиеся 1-11 классов; студенты высших и средних профессиональных учебных заведений; взрослые, работающие по отдельным профессиям и должностям (медицинские и образовательные учреждении, транспорт, коммунальная сфера и др.); взрослые старше 60 лет.
Прививки против гриппа также показаны лицам с хроническими заболеваниями (легких, сердечно-сосудистой системы и др.).
ИНАКТИВИРОВАННЫЕ ВАКЦИНЫ — ХАРАКТЕРИСТИКА ПРЕПАРАТОВ. Вакцины представляют собой вирусы гриппа типов А и В, полученные из вирусосодержащей аллантоисной жидкости куриных эмбрионов, инактивированные формалином, очищенные и концентрированные. Препараты содержат в 1 мл по 20 мкг гемагглютинина подтипов A (H1N1) и A (H3N2), мкг типа В. Хранение при температуре 5±3°С. Срок годности — 1 год.
СРОКИ ПРОВЕДЕНИЯ. Прививки можно проводить с 6 мес. ежегодно в осенне-зимний период.
МЕТОД ВВЕДЕНИЯ И ДОЗА. Интраназальную вакцину вводят распылителем-дозатором типа РДЖ-М4 по 0,25 мл в каждый носовой ход двукратно с интервалом 3—4 недели. Другие вакцины вводят однократно подкожно (в область верхней наружной поверхности плеча) в дозе 0,5 мл.
ПРИВИВОЧНЫЕ РЕАКЦИИ. Препараты слабо реактогенны. При подкожном введении допускается развитие кратковременных температурных реакций свыше 37,5 или инфильтратов до 50 мм не более чем у 3% привитых. При интраназальном введении вакцины повышение температуры до субфебрильных цифр допускается не более чем у 2% привитых.
ИММУНИТЕТ. Кратковременный, что требует ежегодного проведения прививок.
ОСЛОЖНЕНИЯ. Не зарегистрированы.
ПРОТИВОПОКАЗАНИЯ для вакцинации против гриппа: аллергия к белкам куриного яйца, острые инфекционные и неинфекционные заболевания, обострения хронических заболеваний, (вакцинация допустима через 2—4 недели после выздоровления/ремиссии), прогредиентные заболевания нервной системы, системные заболевания соединительной ткани, аутоиммунные заболевания, болезни крови, бронхиальная астма (при подкожном введении), хронический ринит (при интраназальном введении).
Иммунизация против краснухи преследует целью профилактику заболевания у беременных женщин, создающего угрозу инфицирования плода и рождения ребенка с синдромом врожденной краснухи.
ХАРАКТЕРИСТИКА ПРЕПАРАТОВ. Краснушная вакцина представляет собой лиофилизированный живой аттенуированный вирус, выращенный на культуре диплоидных клеток человека. Выпускается как в виде моновакцины, так и в составе вакцины MMR (корь, паротит, краснуха) рядом зарубежных фирм. В России зарегистрированы следующие зарубежные вакцины содержащие живой аттенуированный штамм вируса краснухи Wistar RA27/3:
— паротитно-коревая-краснушная вакцина (приорикс, MMR-2);
— паротитно-краснушная вакцина (MR-VAX-2);
— краснушная вакцина (MERUVAX-2), все препараты производства фирмы Merk Sharp Doum (США);
— краснушная вакцина (RUDIVAX) производства фирмы Пастер-Мерье (Франция).
Вакцину выпускают в ампулах или флаконах. Одна прививочная доза содержит не менее 1000 ТЦД50 вируса. Препарат содержит следы неомицина (до 25 мкг). Хранить при температуре 2— 8°С, в темном месте.
СРОКИ ПРОВЕДЕНИЯ. Вакцинация проводится в 12 мес, ревакцинация в 6 лет. Прививаются также дети от 1 года до 17 лет, девушки от 18 до 25 лет, не болевшие, не привитые, привитые однократно.
ДОЗА И МЕТОД ВВЕДЕНИЯ. Одну дозу вакцины растворяют в 0,5 мл растворителя и вводят подкожно или внутримышечно. Разведенная вакцина хранению не подлежит.
ЭФФЕКТИВНОСТЬ. Сероконверсия после введения краснушной вакцины наблюдается у 95% и более привитых, иммунитет сохраняется длительно, не менее чем у 92% привитых больше 10 лет, возможно пожизненно.
ПОСТЭКСПОЗИЦИОННАЯ ПРОФИЛАКТИКА. Выработка иммунитета на краснушную вакцину происходит медленно, поэтому вакцинация контактных лиц неэффективна; более того, если ребенок здоров, то целесообразно дать ему переболеть краснухой (особенно девочкам).
ПРИВИВОЧНЫЕ РЕАКЦИИ И ОСЛОЖНЕНИЯ. Как моновакцина, так и вакцина MMR малореактогенны. В раннем детском и препубертатном возрасте прививочные реакции редки и характеризуются незначительным повышением температуры и кратковременными катаральными симптомами, а также развитием гиперемии в месте введения, которая у отдельных привитых может сопровождаться лимфаденопатией.
В пубертатном возрасте в интервале между 10—20 сутками после прививки может развиться кратковременное увеличение и болезненность заднеушных и затылочных лимфоузлов, сыпь, артралгия, в основном коленных и лучезапястных суставов, миалгии и парестезии.
ПРОТИВОПОКАЗАНИЯ к вакцинации ограничиваются иммунодефицитами, гиперчувствительностью к аминогликозидам, а для вакцины MMR и яичному белку.
Вакцинация беременных категорически запрещена, безопасный срок вакцинации — 3 месяца и более до наступления беременности.
ХАРАКТЕРИСТИКА ПРЕПАРАТОВ. Для производства вакцины используют рекомбинантную технологию, встраивая субъединицу гена вируса гепатита В в дрожжевые клетки. После завершения процесса культивирования дрожжей из последних выделяют белок HBs-Ag, который подвергают тщательной очистке от дрожжевых белков. Препарат сорбирован на гидроксиде алюминия. Консервант — мертиолят 1: 20000.
В России создано несколько рекомбинантных вакцин:
· Регевак В (ОА НПК «Комбиотек») и др.;
зарегистрированы следующие зарубежные рекомбинантные вакцины:
· RECOMBIVAX НВ производства фирмы Merk Sharp Dohme (США);
· Engerix В производства фирмы Smith Klein (Бельгия);
· ДНК рекомбинантная вакцина против гепатита В производства Куба;
ПОКАЗАНИЯ. Вакцины предназначены для плановой вакцинации детей, а также взрослых групп риска (медицинские работники, в первую очередь хирурги, зубные врачи, акушеры, работники службы переливания крови, лабораторий; лица, находящиеся на гемодиализе или часто получающие переливание крови и т. п.).
СРОКИ ПРОВЕДЕНИЯ. Вакцинация против гепатита В проводится всем новорожденным в первые 24 ч жизни, в т.ч. детям из групп риска: новорожденным от матерей — носителей HBsAg, больных или перенесших гепатит В в III триместре беременности, не имеющих результатов обследования на HBsAg, из группы риска по наркозависимости; из семей, где есть носитель HBsAg, больной острым гепатитом В или хроническим вирусным гепатитом (далее — группы риска).
Вакцинация против гепатита В новорожденным и всем детям, не относящимся к группам риска, проводится по схеме 0-3-6 (1 доза — в момент начала вакцинации, 2 доза — через 3 мес, 3 доза — через 6 мес после 1-й прививки).
Вакцинация против гепатита В новорожденным и детям из групп риска проводится по схеме 0-1-2-12 (1-я доза — в первые 24 ч жизни. 2-я — в возрасте 1 мес, 3-я — в возрасте 2 мес, 4-я доза — в возрасте 12 мес).
Для проведения иммунизации против гепатита В детей 1-го года жизни рекомендуется использовать вакцину, не содержащую консервант (мертиолят — тиомерсал).
МЕТОД ВВЕДЕНИЯ. Вакцину вводят внутримышечно, детям и подросткам в переднелатеральную область бедра, взрослым в дельтовидную мышцу. Больным гемофилией рекомендуется подкожное введение препарата.
ПРИВИВОЧНЫЕ РЕАКЦИИ. Вакцина является слабо ре-актогенным препаратом. У части привитых (до 15%) может развиться гиперемия и уплотнение в месте введения, а также кратковременное нарушение самочувствия, которое иногда может сопровождаться субфебрильной температурой.
ИММУНИТЕТ. Вакцина является высоко иммуногенным препаратом: ее трехкратное введение сопровождается образованием антител в защитном титре у 95—99% привитых с длительностью защиты 5 лет и более. При сочетании первой дозы вакцины с введением специфического иммуноглобулина 95—96% детей, родившихся от инфицированных матерей, становятся защищенными от заболевания хронической инфекцией.
ОСЛОЖНЕНИЯ. Описаны единичные случаи аллергических реакций немедленного типа, включая анафилактический шок, симптомы артралгии, миалгии, периферической нейропатии, включая паралич лицевого нерва (Белла).
ПРОТИВОПОКАЗАНИЯ. Повышенная чувствительность к дрожжам и другим компонентам препарата, декомпенсированные формы заболеваний сердечно-сосудистой системы и легких. Лиц с острыми инфекционными заболеваниями вакцинируют после выздоровления.
Пассивная иммунизация достаточно широко используется при проведении экстренной профилактики инфекционных болезней, при которых ведущим фактором иммунитета являются антитела, а также для специфической терапии этих болезней. Проведение этиотропной профилактики показано лицам, неиммунным к соответствующей инфекционной болезни, т.е. ранее не переболевшим ею и не привитым (исключение составляет грипп).
Пассивная иммунизация осуществляется двумя видами сывороточных препаратов: иммуноглобулинами человека и гетерологичными сыворотками.
Календарь профилактических прививок России, 2008 г.
(Приказ минздравсоцразвития № 673 от 30 октября 2007 г.)
| Новорожденные | |
| В первые 24 ч | 1-я вакцинация против гепатита В |
| 3-7 день | Вакцинация против туберкулеза (БЦЖ-М или БЦЖ) |
| Дети | |
| 1 мес | 2-я вакцинация против гепатита В (дети из групп риска) |
| 2 мес | Третья вакцинация против гепатита В (дети из групп риска) |
| 3 мес | 2-я вакцинация против вирусного гепатита В, первая вакцинация против дифтерии, коклюша, столбняка, полиомиелита |
| 4,5 мес | 2-я вакцинация против дифтерии, коклюша, столбняка, полиомиепита |
| 6 мес | 3-я вакцинация против вирусного гепатита В, против дифтерии, коклюша, столбняка, полиомиелита |
| 12 мес | 4-я вакцинация против вирусного гепатита В (дети из групп риска), вакцинация против кори, краснухи, эпидемического паротита |
| 18 мес | 1-я ревакцинация против дифтерии, коклюша, столбняка, полиомиелита |
| 20 мес | 2-я ревакцинация против полиомиелита |
| 6 лет | Ревакцинация против кори, краснухи, эпид. паротита |
| 6-7 лет | 2-я ревакцинация против дифтерии, столбняка |
| 7 лет | Ревакцинация против туберкулеза (БЦЖ) |
| 14 лет | 3-я ревакцинация против дифтерии, столбняка, полиомиелита, ревакцинация против туберкулеза (БЦЖ)5 |
| Взрослые (ревакцинация против дифтерии, столбняка — каждые 10 лет) | |
| Дети от 1 года до 17 лет, взрослые от 18 до 55 лет, не привитые ранее | Против гепатита В |
| Дети от 1 ода до 17 лет, девушки от 18 до 25 лет, не болевшие, не привитые, привитые однократно против краснухи | Против краснухи |
| Дети, посещающие дошкольные учреждения; учащиеся 1-11 классов; студенты высших и средних профессиональных учебных заведений; взрослые, работающие по отдельным профессиям и должностям (медицинские и образовательные учреждении, транспорт, коммунальная сфера и др.); взрослые старше 60 лет | Против гриппа. |
| Подростки и взрослые в возрасте до 35 лет, не болевшие, не привитые и не имеющие сведений о прививках против кори; контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о прививках против кори — без ограничения возраста | Против кори. |
КОНСПЕКТ ЛЕКЦИИ ДЛЯ САМОПОДГОТОВКИ
СТУДЕНТОВ СПЕЦИАЛЬНОСТИ «СЕСТРИНСКОЕ ДЕЛО»
ПО СЕСТРИНСКОМУ ДЕЛУ В ПЕДИАТРИИ С КУРСОМ ЗДОРОВОГО РЕБЁНКА
источник