Предупрежден – значит вооружен. Это выражение как нельзя кстати подходит для недуга, именуемого дифтерией. Дифтерия – заболевание инфекционного происхождения, с которым бороться очень тяжело. А в большинстве случаев – бесполезно.
Статистика показала, что заражения среди детей, в 50–70% случаев заканчиваются летальным исходом. Вот уже около 50 лет подряд прививка от дифтерии спасает миллионы детских жизней. А инфицирование наблюдается менее чем в 10 %.
Токсин дифтерийной палочки делают ослабленным и недееспособным, а потом вводят в организм человека. Болезнь при этом развиться априори не в состоянии. Прививка от дифтерии делается искусственным методом в квалифицированных лабораториях, проходят множество проверок. Потому страх заразиться через укол нужно отбросить навсегда. Главное, соблюдать противопоказания и здоровью не будет нанесен вред.
Прививка от дифтерии действует не на палочку, которая попала в организм. Ее эффективность направлена на токсические элементы от бактерии. Если избавится от них, то болезнь отступит. Введенные препараты провоцируют иммунную систему на выработку антитоксинов. Благодаря подобным элементам, болезнь больше не страшна вашему организму.
Чтобы не делать укол бездумно или так же отказываться от него, стоит знать, какие последствия могут настигнуть вас или вашего ребенка в случае заражения дифтерией. Заболевание делают опасным не наличием или концентрацией дифтерийной палочки, которая попадает в организм бытовым путем или воздушно-капельным. А ядовитым веществом, которое выделяет этот микроб. Оно поражает слизистые оболочки, гортань, дыхательные пути и т. д.
Налет единым слоем обволакивает стенки слизистой и убрать его механическим путем очень проблематично. Остаются язвенные образования и травмирование тканей. Химическим путем, то есть медикаментозным победить болезнь также нелегко.
Обычно место введения укола против дифтерии выбирается в зависимости от возрастной категории:
- дети – внутримышечно, часто в левое предплечье, бедро, под лопатку;
- взрослые – инъекция делается под кожу.
Опять же, все зависит от возраста. Детей принято прививать по такому графику:
- в 3 месяца первая прививка от дифтерии;
- еще 2 укола в промежутке через 45 дней каждая инъекция;
- следующая вакцина от дифтерии в 1,5 года;
- далее в школьном возрасте – в 6, 14 и 18 лет.
Далее прививаться нужно самостоятельно через 5 лет после последнего укола, а следующая вакцина от дифтерии необходима каждые 10 лет жизни. Если же первая прививка против заболевания сделана во взрослом возрасте, то ему делают вакцинацию в 3 подхода:
- первая прививка от дифтерии – любой возраст;
- вторая — ровно через 30 дней;
- третья – через год;
- последующие вакцинации – через 10 лет каждая.
График приемлем лишь для людей без противопоказаний к вакцинации против дифтерии.
Инъекции разделяют на 3 вида:
- АКДС – самая известная нам с детстватройным противодействием (дифтерия, коклюш, столбняк), применяют для детей до 6 лет;
- АДС — против дифтерии и столбняка, применима людям с противопоказаниями к коклюшной вакцине;
- АДС-М – ее инъекции делают детям старше 6 лет и прививки от дифтерии взрослым, которые уже получали АКДС в детстве.
Период нездоровья нежелателен для прививания. Даже если только насморк или простуда поразила организм. Также категорически запрещено делать уколы особам с аллергией на вещества из вакцины. Также беременность до 12 недель.
Ни одна вакцина или укол не дают гарантии, что человек не заболеет дифтерией. Прививка очень сильно снижает риск заражения – до 100%. Все зависит от особенностей организма и опоры иммунной системы.
Всемирная организация здравоохранения отмечает, что беременность не помеха для прививания. Если только беременная женщина не унаследовала противопоказания. После прививки от дифтерии малыш родится уже с защитой против инфекции на первые месяцы жизни, как раз до 3-месячного возраста.
Ни ребенок, ни мама не заразятся инфекцией, ведь в составе инъекции только антитоксин. Но беременность должна длится более 12 недель. Потому что нет времени куда более опасного для медицинского вмешательства, чем беременность в период формирования плода.
Дети часто путают уколы и боятся мочить или трогать место, куда укололи препарат, как при обращении с пробами Манту. Прививка от дифтерии не имеет ограничений на контакт с местом ввода лекарства. Но все-таки лучше избежать интенсивных воздействий: трения, чесания, горячей воды с солью при купании и т. д. Это даст возможность избежать появления внешних реакций на коже.
Эффекты, которые способна вызвать прививка, довольно разнообразны, но не стоит пугаться. Это природная реакция организма и борьба с незнакомым веществом в теле. Итак, при появлении симптомов обеспечьте пациенту покой. При подозрениях на осложнения или побочные эффекты не мешало бы посетить врача. Особенно если у женщины беременность вне зависимости от срока.
- Общее ухудшенное самочувствие. Похоже на простуду или упадок сил. Пациенту хочется спать, заметно пассивное поведение. Состояние может держаться максимум неделю. Если термин симптомов стремительно увеличивается, то быть против визита в клинику нельзя.
- Боль, опухание, уплотнение на месте укола. Также не повод беспокоится. Препарат через неделю полностью выйдет из места введения и вместе с этим исчезнет дискомфорт в этой зоне.
- Повышение температуры тела. Случается, что в течение суток появляется подобный симптом. Сбивайте жар обычными препаратами, какие используете при простуде. Но если температура появилась не в малом промежутке времени после укола, то выясните с доктором, что могло спровоцировать такое состояние.
Пока за всю историю вакцинации против дифтерии не было зафиксировано случаев похожих на осложнения. Самые значительные эффекты проявления – это невыявленная аллергия на препарат, с которой эффективно справляются медики. Или же инъекция, введенная в детский организм во время диатеза и подобных диагнозов. Следует это отнести к несоблюдению противопоказаний, а не осложнениям.
В отличие от осложнений, побочные эффекты все же существуют. Но они не несут серьезной угрозы жизни или здоровью пациента.
- внешние – зуд, кожные проявления, потоотделение;
- внутренние – проблемы со стулом, ушные воспаления, бронхиты и прочие побочные проявления.
Тем не менее прививка от дифтерии считается в медицине самой безопасной и безвредной, ведь побочные эффекты сродни легкой простуды. Помните, задача врача – обеспечить вам профилактику и защиту организма. А ваша – проследить за безопасным эффектом во избежание негативных последствий.
Дифтерия — болезнь инфекционная, причем опасность представляет вовсе не дифтерийная палочка, а те токсины, которые эта палочка выделяет как в неокрепшем организме детей, так и взрослых. Именно они поражают все слизистые, органы дыхания и гортань.
Избавиться от действия этой палочки, а значит, и дифтерии, при помощи медикаментов очень непросто, поэтом прививка является самым эффективным способом борьбы. Но есть у нее побочные эффекты, а также противопоказания, причем даже организм здоровых детей и взрослых не застрахован от того, что реакция будет негативной.
Прививка от дифтерии не действует на палочку, но она уничтожает те токсины, которые вызывают все симптомы болезни, точнее, иммунная система начинает продуцировать антитоксины, которые борются с проявлениями дифтерии.
Существует три вида такой прививки:
- АКДС — самая популярная прививка против дифтерии. Она применяется для детей дошкольного возраста;
- АДС-М – подходит для взрослых, получавших в раннем возрасте вакцинирование и для детей, которые уже пошли в школу, а также старшего дошкольного возраста;
- АДС — прививка для тех, у кого есть негативная реакция на вакцину от коклюша.
Первая прививка от дифтерии нужна для детей, когда им исполнится три месяца, вторая -через полтора месяца, третья — через те же 45 дней. Для взрослых действуют другие правила. Так, следующую после первой вакцинацию проводят через один месяц, далее — через 12 и следующие — каждое десятилетие. Малышам вакцина эта вводится внутримышечно, взрослым же — под кожу.
У АКДС, АДС и АДС-М, разумеется, противопоказания имеются. Так, любые проблемы со здоровьем, будь то насморк или легкая простуда — это уже противопоказания. Воздержаться от инъекции стоит при непереносимости веществ из вакцины и при беременности.
Реакция после и побочные эффекты
Многие побочные действия свидетельствуют о том, что организм просто борется с веществом. Которое ему не знакомо. Побочные действия могут быть разнообразные, но нужно дать возможность привитому отдохнуть и понаблюдать: возможно, придется позвать врача.
- Во-первых, общее состояние организма может ухудшиться. Побочные эффекты после укола могут быть похожими на упадок сил или же простуду. Может клонить в сон или привитый будет чувствовать себя вялым. Но длиться это все может не больше одной недели.
- Болезненные ощущения на месте инъекции опухание и уплотнения. Это не слишком страшно, ибо весь дискомфорт пройдет дней через семь-восемь.
- Повышенная температура. Её можно сбить привычными лекарствами. Если же она появилась не сразу, то лучше выяснить с врачом.
Есть, правда, осложнения и побочные действия, которые без внимания нельзя оставлять. Случаются они крайне редко,но быть могут. Так. Может быть сильная и неожиданная аллергия на тот же АДС-М или АДКС. Может она проявиться и диатезом у ребенка. Лучше проверить перед вакцинацией, есть ли аллергия у вашего малыша или у вас.
Побочным же эффектом от АДКС и ли АДС-М, могут быть, например, проблемы с кожей, зуд или сильное отделение пота. Также можно встретить гиперемию кожи.
Среди внутренних «побочек» нужно отметить такие, как запоры или диарея, бронхит, воспаления уха или горла, потерю аппетита, небольшую лихорадку и т. д. Крайне редко наблюдается рвота и судороги. А еще — атрофия мышц рук. Но это при склонности к аллергиям. В целом же, эта прививка — одна из самых безопасных и обычно проходит без всяких проблем, а побочные эффекты её больше похожи на незначительную простуду. Если же выбрать препарат правильно, не будет и таких «побочек».
Дифтерия – это инфекция, представляющая серьезную опасность для организма и вызываемая бактериями рода коринебактерий. Это заболевание передается воздушно-капельным путем. Воздействует на человека, поражая его дыхательные органы, кожные покровы, нервную центральную и половую системы.
К ее симптомам относится боль в горле, повышенная температура тела, общая слабость организма и отек шеи. Эта болезнь увеличивает лимфоузлы и вызывает появление налета на гландах. Она опасна своими осложнениями и тем, что подвергает поражению органы по всему телу. Помимо вышеперечисленных к ним также относятся шея, голосовые связки, развитие воспалительных процессов сердечных мышц. Только вакцинация помогла и помогает эффективно бороться с дифтерий.
Побороть ее при заражении не так-то просто, и потому проведение профилактики, предупреждение появления болезни — это лучший вариант.
На слизистой оболочке ротоглотки может появиться толстая пленка, являющаяся патогеном, который развиваясь, через время, начнет поражение органов и тканей человека, что перейдет в сильную интоксикацию. Также пленка, образовавшаяся в ротоглотке, а также в бронхах, опасна тем, что может отслаиваться. Это может в итоге вызвать серьезное затруднение дыхания.
Вакцинация от дифтерии нужна для профилактики развития побочных эффектов заболевания, появляющихся из-за попадания в кровь экзотоксинов. Этот токсин вызывает отеки в сосудах, начинает поражение внутренних органов.
Вакцина от дифтерии совмещена одновременно с составляющими вакцин против коклюша и столбняка. Перед началом вакцинации нужно пройти полное обследование организма и в течение трех дней пройти курс лекарственной терапии антигистаминными препаратами.
После вакцинации курс нужно будет пройти заново.
Вакцинация против дифтерии противопоказана в нескольких случаях:
- если ребенок был рожден недоношенным, то прививку ставить не рекомендуется;
- во время беременности по причине того, что есть шанс появления у плода внутриутробной патологии;
- при внутриутробных патологиях, врожденных пороках;
- при патологии крови;
- во время обострения хронических заболеваний;
- также при тяжелых системных патологиях, например, коллагенезе;
- во время острых инфекций или неинфекционных болезней на этапе обострения;
- аллергическая реакция на компонент вакцины;
- при анафилактическом шоке;
- при иммунодефицитах всех уровней;
- при тяжелых заболеваниях центральной нервной системы, например, энцефалите или менингите;
- при недостаточностях, почечных и печеночных;
- при воздействии немедленного типа в ответ на проведение вакцинации.
Поэтому перед иммунизацией специалисты должны провести полный комплекс обследования, включающий в себя:
- полный осмотр;
- анализ крови;
- анализ мочи;
- фарингоскопия;
- посев пленок;
- определение антител.
При проведении вакцинации в ситуации, когда прививка противопоказана, при не найденных заболеваниях или при одновременном приеме алкоголя перед, после и в день введения вакцины, увеличивают риск, шанс появления и развития осложнений в десяток раз.
Сбой, а затем и некорректная работа иммунной системы, может привести к развитию патологических реакций воспалительного характера с шансом появления агрессии к собственным внутренним органам и тканям.
Отрицательная реакция организма развивается в ответ на попадание патогенных микроорганизмов в тело. После проведения вакцинации всем людям в независимости от возраста нужно пройти курс антигистаминной терапии в течение трех дней. Делается это снижения активности антител иммунитета человека. Профилактическая мера для уменьшения риска появления неправильных реакций организма в данном случае – это проведение курса препаратов, ограничивающих работу гистаминовых клеток на период до пяти перед вакцинацией.
Реакция на прививку начинается как стреляющая либо тянущая боль, возможна краснота кожного покрова в виде большого красного пятна или отека. В дальнейшем у человека начинается повышение температуры, общая слабость организма и синдром интоксикации. Если ранее у человека не были диагностированы какие-то заболевания, увеличивается риск появления органического поражения нервной системы организма. Возможно поражение суставов или остеомиелит.
Реакция на вакцину начинает свое развитие после проведения всего комплекса прививок.
Это возможно из-за того, что иммунитет не может адекватно реагировать на попадание в тело огромного количества патогенных антител. Вакцинация требует дотошного осмотра, полного отсутствия патологий, тяжелых заболеваний и острых инфекций для предотвращения побочных эффектов.
Осложнения могут начаться неожиданными судорогами при выраженной гипертермии или интоксикации. Возможно поражение дыхательных мышц с возможной остановкой дыхания. Такие болезни как энцефалит или менингит могут появиться также неожиданно, при этом сопровождаясь различными симптомами, что требует немедленного лечения и медицинского ухода.
То, насколько будет эффективна вакцинация от дифтерии, зависит от нескольких факторов. В первую очередь важно качество вводимой сыворотки. Также важно учитывать, насколько обширен охват привитого населения. Данные медицинских учреждений при эпидемиях говорят о том, что только тогда, когда процент привитых жителей достигает 95-процентной отметки, вакцина достигнет своей максимальной эффективности.
После того, как была проведена вакцинация, место укола первые пару дней. Не желательно растирать или расчесывать это место, так как это может привести к инфицированию, появлению отека и покраснению кожного покрова в том месте. Повторный курс антигистаминных препаратов после прививки уберет эти эффекты и снизит риск их появления.
Перед прививкой запрещается употребление алкоголя за три дня. Следует делать прививку натощак, крайний прием пищи должен быть легким, без жареных и жирных блюд. В идеале вакцинация должна быть проведена после полного очищения кишечника. Несколько дней позже нужно отдыхать и питаться также легкой пищей без специй, копченостей, экзотичных продуктов. Первую неделю после не стоит ходить в места большого скопления народа. Также купаться в слишком горячей воде и воде с добавлением солей.
Вакцинация и повторное ее применение не дает стопроцентной зашиты от дифтерии – в независимости от того, сколь лет человеку, при эпидемии, продолжительном нахождении в коллективе с носителем инфекции заболевание все равно может проявиться.
Побочными эффектами проведения вакцинации могут стать:
- Общая слабость организма – по симптоматике это может быть похоже на обычную простуду или грипп. Человек начинает быть вялым, сонным, быстро уставать. Это может продолжаться около недели, но если после этого симптоматика начнет быстро прогрессировать, важно сразу действовать и сразу обращаться к специалисту.
- Болезненность, опухлость или уплотнения места, в которое была поставлена прививка. Не имеет последствий. Препарат полностью пройдет через это место примерно за неделю, разойдется по телу, вместе с чем, пройдут болезненные ощущения.
- Повышенная температура – возможна в течение первого дня после укола. Можно с ней бороться теми же препаратами, которые помогают сбивать температуру при простуде или гриппе. Если температура повысилась через значительное время после прививки лучше обратиться к врачу, чтобы узнать, что стало причиной этого.
- Возможна раздражительность и небольшая агрессия по причине того, что общее состояние ухудшается из-за постоянных атак инфекции дифтерии на иммунитет человека. Это также проходит через несколько, в тот момент, когда иммунитет начинает стабильно бороться с инфекцией.
- Также есть индивидуальные симптомы. Это может происходить из-за особенностей организма или из-за неизвестной ранее аллергической реакции. У некоторых это может проявляться в виде отеков или анафилактического шока, а у некоторых может просто пропасть аппетит на один или два дня. Также это может быть зуд, реакция на кожных покровах, повышенное потоотделение.
Осложнения после вакцины от дифтерии возможны только при несоблюдении правил вакцинации и противопоказаний. В иных случаях возможны только побочные эффекты, которые не представляют опасности для организма. В медицинских кругах вакцина против дифтерии считается одной из самых безопасных, так как ее побочные эффекты похожи разве что на легкую простуду — приносят некоторый дискомфорт, но быстро проходят.
В национальный календарь прививок входит вакцинация от коклюша, дифтерии и столбняка. Прививка носит название АКДС. Она рекомендована всем детям грудного и младшего дошкольного возраста. Однако многие мамы отказываются от вакцинации по причине развития осложнений после прививки. В зависимости от симптоматики реакции дифференцируют нормальные последствия прививки и проявления аллергии. Негативные реакции могут возникнуть, если ребенок имеет предрасположенность к негативным проявлениям и повышенную чувствительность организма к компонентам вводимого препарата.
Ответной реакцией организма ребенка может быть покраснение места укола, повышенная температура, отсутствие аппетита, плаксивость.
Выявить аллергию можно по характерным симптомам. Однако многие путают обычную постпрививочную реакцию с раздражением организма в результате попадания аллергена.
Когда решаются делать прививку, то у ребенка могут появиться побочные эффекты. Это обусловлено тем, что организм отвечает на воздействие антигена. Таким образом включается иммунная система и начинается борьба с раздражителем. Поэтому нередко у детей отмечается подъем температуры, являющийся иммунной реакцией.
Непосредственно аллергия может возникнуть по ряду причин.
- Организм может среагировать на саму вакцину. При ее введении происходит травмирование поверхности кожи, что вызывает защитную реакцию организма.
- Последствия на АКДС от коклюша, дифтерии и столбняка возникают в результате воздействия антигена, к которому и должна быть выработана защита.
- Негативные изменения можно наблюдать в случае, если укол был сделан в неправильную область. Для детей наиболее благоприятным местом для ввода вакцины является середина трети передне-боковой плоскости бедра.
Изменения на коже могут быть вызваны:
размножением вирусов на поверхности;
аллергией на один из компонентов препарата;
усиленной кровоточивостью после укола.
Сыпь не всегда является маркером аллергической реакции. Поэтому важно разграничить побочные эффекты от прививки АКДС от коклюша, дифтерии и столбняка и аллергию на прививку.
Аллергическая реакция также может появиться по причине человеческого фактора.
- Если вакцина хранилась не надлежащим образом, при температуре, выше допустимой, то наблюдается появление аллергии.
- При неправильном введении может возникнуть местная и общая реакция организма. Делать прививку необходимо в строго обозначенные места.
- Если ребенку делать инъекцию, а он имеет противопоказания к ее проведению, то негативные изменения в этом случае – не редкость.
Чаще всего у ребенка аллергическая реакция на АКДС от коклюша, дифтерии и столбняка проявляется в результате непереносимости одного из компонентов вакцины. Выделяют некоторые наиболее влияющие на детский организм раздражители, входящие в состав.
- В состав прививки АКДС от коклюша, дифтерии и столбняка входят белковые соединения. У детей часто возникает аллергия на яйца, мясо курицы. В том случае, если делать прививку, негативных реакций не избежать.
- Также сильными аллергенами являются антибиотики. Они добавляются в вакцину в качестве средства ее обеззараживания. Несмотря на то, что количество антибиотиков ничтожно мало, для ребенка этой доли хватит, чтобы возникла реакция.
- После прививки может проявиться реакция на желатин. Он является компонентом комбинированных вакцин. Аллергикам делать вакцинацию препаратом на основе желатина не рекомендуется.
Симптомы — увеличение покраснения в месте укола, отечность.
Нередко в результате введения вакцины состояние ребенка меняется. Это обусловлено тем, что включилась защитная реакция организма при попадании инородного тела.
Однако если мама отмечает, что симптомы усиливаются и выходят за пределы нормальных постпрививочных реакций, то необходимо экстренно обратиться за помощью в медучреждение.
Аллергия на прививку АКДС от коклюша, дифтерии и столбняка проявляется в виде местных и общих реакций.
К проявлениям на поверхности кожи в результате прививки можно отнести:
увеличение размеров (более 8 см) и уплотнения места укола;
гиперемию поверхности кожи.
Среди общих аллергических реакций выделяют:
появление пронзительного крика ребенка спустя несколько часов после введения инъекции;
подъем температуры тела до высоких отметок.
Среди редких постпрививочных признаков выделяют судорожный синдром. Однако дети, которые подвержены аллергии, чаще страдают от:
фебрильных судорог – появляются в результате повышения температуры от 38°С (на 1–3 день);
афебрильных судорог – возникают при нормально температуре или не достигающей отметки 38°С.
Судороги при невысокой температуре являются очень опасным признаком аллергии на вакцину АКДС от коклюша, дифтерии и столбняка. Их связывают с неврологическими отклонениями. Обычно они выявляются еще до начала вакцинации и становятся обязательным противопоказанием к введению препарата.
Среди осложнений аллергического характера выделяют:
ангиоотек (отек Квинке) – поражающая большую площадь крапивница, вызывающая отечность тканей лица и гортани;
крапивницу – обширная сыпь, появляющаяся как непосредственно после ввода препарат, так и спустя некоторое время;
анафилактический шок – самое тяжелое осложнение, которое возникает сразу при инъекции, сопровождаясь падением артериального давления, асфиксией и обмороком.
Симптомы — анафилактический шок
Чтобы вовремя выявить негативную реакцию, медики рекомендуют в течение получаса после прививки не покидать поликлинику. Если появятся осложнения, врачи знают, что необходимо делать. Ребенку моментально будет оказана медицинская помощь. Также аллергия на прививку АКДС от коклюша, дифтерии и столбняка может иметь вялотекущий характер. В этом случае осложнение наступает через 1–2 недели после введения препарата.
- При сывороточной болезни поражается сосудистая система. Возникает воспаление после введения аллергена в организм ребенка. Среди характерных симптомов выделяют:
-увеличенные размеры лимфатических узлов;
-суставную боль резкого характера;
-поражение почек, ЖКТ;
-нарушение функционирования нервной и дыхательной систем.
Если ребенок предрасположен к аллергическим реакциям, то перед проведением вакцинации необходимо обязательная консультация с аллергологом. Он может выдать медицинский отвод от проведения прививки АКДС от коклюша, дифтерии и столбняка или дать рекомендации по снижению аллергических реакций у ребенка.
В любом случае, если родители решились на прививку, то делать это нужно с особенной осторожностью.
Антигистаминные препараты I,II и III поколения.
Ведь реакция не поддается лечения. После прививки возможно только минимизировать негативные реакции. Чтобы не ощутить сильные осложнения, стоит заранее диагностировать, есть ли у ребенка аллергия на один из компонентов вакцины.
В том случае, если негативные реакция предполагаются, можно за несколько дней до прививки (обычно 3 дня) начать прием антигистаминных препаратов. Детям чаще всего назначаются:
Продукты питания, богатые кальцием
Также в период вакцинации необходим прием кальцийсодержащих препаратов. Стоит ввести в рацион ребенка продукты с высоким содержанием данного вещества в составе.
При появлении реакций необходимо оценить их степень. С случае сильных осложнений ребенку требуется неотложная помощь. Родители обязательно должны знать, что делать в такой ситуации. Необходимо вызвать скорую помощь, работники которой проведут реанимационные мероприятия.
В случае местных и общих реакций слабого характера можно:
дать антигистаминные препарата;
жаропонижающие средства (Нурофен, Парацетамол, Ибуклин);
смазать место покраснений и сыпи Фенистил-гелем (в случае сильных высыпаний можно воспользоваться гормональным препаратом Адвантан).
В период негативных реакций обязательно оградить ребенка от переохлаждения, обеспечить ему эмоциональный и физический покой. Тогда аллергия, проявляющаяся на прививку АКДС от коклюша, дифтерии и столбняка, пройдет быстрее. При сильных реакциях запрещено делать инъекцию.
источник
Прежде, чем говорить о причинах, на основе которых возникает аллергия после прививки, следует определиться с понятием — вакцина. Итак, вакцина — это иммунобиологическое активное средство, вызывающее конкретные изменения в организме, например:
- желательный эффект, то есть, у привитого определена невосприимчивость к той или иной инфекции,
- к нежелательным — относятся побочные реакции.
Теперь проанализируем суть побочных реакций, куда входят и аллергические процессы, которые могут быть местными и общими.
- местные — изменение в месте прививки, а именно: болезненные ощущения, уплотнение, покраснение, зуд, отек, крапивница и прочее,
- общие имеют отношение к организму в целом, то есть, тут речь идет о повышенной температуре, слабости, изменении аппетита, головной боли и так далее.
Следует понимать, что побочные эффекты, аллергия после прививки отличаются от поствакцинных осложнений. В чем же разница?
Осложнения после вакцинации выражаются более сложной степенью тяжести, чем побочные действия, включая аллергию. В этом случае возможен резкий спад артериального давления, что в медицине именуется, как анафилактический шок — его относят к категории самых опасных аллергических реакций на любой фермент, входящий в состав введенной вакцины. Другие виды поствакцинных осложнений:
- неврологические расстройства,
- судороги,
- всевозможные аллергии и различная степень их проявления.
Осложнения после проведения прививки встречаются очень редко, допустим, энцефалит, спровоцированный коревой вакциной, как показала статистика — 1 случай из 5 — 10 миллионов.
Осложнения тоже могут иметь местный и общий характер, которые определяются такими признаками:
- уплотнением от 3 см,
- гнойным образованием, что возможно при несоблюдении правил введения прививки,
- воспалением в зоне вакцинации — в результате неправильного ввода БЦЖ.
Так выглядят местные реакции, общие характеризуются другими симптомами:
- очень высокая температура тела 40ºС и выше,
- интоксикация.
У детей возможен изнурительный плач, что является поражением со стороны нервной системы. Тут же и судороги, энцефалопатия, кратковременный, не оставляющий последствий «сбой» оболочек мозга.
Так же возможны случаи, когда оказывается влияние на почки, суставы, сердце, ЖКТ и многое другое.

В общем-то, побочные реакции в целом — это нормально, поскольку, организм таким способом реагирует на ввод инородного антигена, что обычно является борьбой иммунитета.
Необходимо понимать, что повышенная температура — это еще не аллергия после прививки. Рост температуры в данной ситуации — это иммунная реакция. Разумеется, что температура, превышающая 40ºС — это уже причина для беспокойства.
Рассмотрим причины возникновения местных реакций и аллергии включительно:
- сам укол. При введении инъекции иголка повреждает поверхность кожи, на что уже идет защитная реакция организма,
- инородный антиген, к которому после его ввода вырабатывается иммунитет,
- способ вакцинации. Если речь идет о внутримышечном введении (лучший метод), то вакцинацию в ягодицу не является правильным решением, поскольку, можно зацепить седалищный нерв или повредить подкожную жировую клетчатку. Дети до 2-х лет лучше переносят прививки, если процесс ввода осуществляется в передне-боковую плоскость бедра посредине ее трети. В более взрослом возрасте оптимальным местом вакцинации является дельтовидная мышца плеча.
Кожная реакция после вакцинации порождается на основе:
- размножения инъекционного вируса в коже,
- аллергия после прививки,
- увеличенная кровоточивость.
Многие думают, что слабая сыпь на коже — это аллергия. Но это не всегда так. Причиной этого может быть рост инъекционного вируса в коже, что часто встречается после прививки от кори, краснухи, паротита.
То же самое следует сказать и о точечной сыпи, где следствием является повышенная кровоточивость, что редко встречается после вакцинации против краснухи. Течение данного явления может быть, как легким (не длительное поражение процесса свертывание крови), так и тяжелым (геморрагический васкулит).
Халатность медиков тоже может спровоцировать возникновение некоторых неприятностей после прививки, например:
- несоблюдение правил хранения вакцины, а именно, хранение в помещении, где температура не соответствует нужной,
- неправильный способ введения инъекции, что характерно для БЦЖ, которую следует вводить подкожно,
- пренебрежение рекомендаций в инструкции относительно введения вакцины, допустим, пропустили графу с противопоказаниями.
Да! не исключены случаи, когда аллергия после прививки возникает только впоследствии повторного введения.

Побочные реакции и аллергия после прививки АКДС обладает такими причинами и симптомами:
- афебрильные судороги, то есть без сопровождения температуры, могут возникнуть после прививки АКДС — вакцинами, что случается 1 раз на 30000 — 40000 прививок. Результатом такого следствия является раздражение некоторых участков мозга и его оболочек АКДС — антигенами. Не исключен вариант эпилепсии,
- цель некоторых прививок заключается в намеренных местных реакциях. Допустим, такие вещества, как гидроокись алюминия, адъюванты специально вызывают воспаление для «ознакомления» иммунной системы с вводимым антигеном. Это делается для того, чтобы в будущем, в случае заболевания, организм мог справиться с недугом без особых проблем.
Если после вакцинации привитый заметил некоторые побочные действия, то это еще не факт, что причиной является аллергия после прививки АКДС.

На сегодняшний день, к сожалению, нет ничего абсолютно безопасного, включая прививки. Но, куда опаснее последствия самих инфекций, которые порождают серьезные заболевания. Плюс ко всему, исходя из данных ВОЗ, зафиксированные осложнения составляют 1 на 15000 — 50000 порций цельно клеточных инъекций, например, Тетракок, АКДС. Рассмотрим местные и общие осложнения, где аллергия после прививки АКДС не исключение:
- местные: увеличенные размеры, повышенная плотность участков тканей в зоне укола; аллергическая реакция в сопровождении с отечностью и покраснением; размер «укола» больше 8 см. Течение таких явлений обычно составляет 1 — 2 дня, причем проходит без медикаментозного лечения. Для более быстрого устранения аллергических симптомов, можно использовать, допустим, троксевазиновую мазь, которая прикладывается на место отека от 3-х до 5-ти раз в сутки до полного выздоровления,
- общие: пронзительный крик «на одном дыхании» ребенка, который начинается только через несколько часов после вакцинации, продолжительность какого от 3-х и более часов. Не редко сочетается с повышенной температурой тела. Как правило, подобные побочные проявления исчезают сами по себе. В качестве лечения можно использовать жаропонижающие средства («Парацетамол», например. Но лучше спросить у врача). Судорожный синдром — крайне редкое событие после прививки АКДС (1 случай на 50000 инъекций):
- фебрильные судороги появляются в следствии температуры тела свыше 38ºС, обычно в первый день, но не позднее трех дней после совершения прививки,
- афебрильные судороги могут возникнуть при обычной или при температуре не выше 38ºС — что случается крайне редко, но их последствия опасны. Если у ребенка после прививки появились такие симптомы, то необходимо обязательно обратиться к неврологу, поскольку, такое возможно из-за предшествующего органического поражения нервной системы, почему-то не выявленное до момента вакцинации.
Тут же возможна аллергия после прививки АКДС, которая проявляет себя, как:
в) анафилактический шок — появляется почти сразу после укола АКДС, примерно по истечению 20-ти — 30-ти минут. Соответственно, ребенок должен хотя бы полчаса после проведения инъекции находиться под контролем медиков.

Прежде, чем сказать, возможна ли вообще аллергия после прививки Манту, следует разобраться, что такое прививка Манту в целом.
Вакцина Манту предназначена для профилактического выявления у всех детей заболевания туберкулезом. Ее можно приписать к своеобразному иммунологическому тесту, который достоверно показывает присутствие или отсутствие в организме туберкулезной инфекции.
Если же у ребенка возникла аллергия после прививки Манту, то:
- самое главное, необходимо понять причину положительной реакции. Важно знать, что положительная реакция — это еще не факт, что ребенок болен туберкулезом. Реакция на Манту детского организма, где вводится проба туберкулина, имеет аллергический характер. Соответственно, возникшая аллергия после прививки Манту, должна повлиять на итоговый результат теста. При этом аллергическая реакция может быть абсолютно разной, к примеру, пищевой, медикаментозной или кожной,
- причиной аллергической реакции могут быть такие:
- недавно перенесённые заболевания,
- возрастные изменения относительно чувствительности кожи,
- наличие глистов и многое другое,
- если побочная реакция на Манту из года в год возрастает, то вероятно, что ребенок пребывал в регионе, в котором он мог столкнуться с открытой формой туберкулеза. Консультация у фтизиатра в этом случае обязательна,
- аллергия на прививку Манту проявляется сразу же после вакцинации в точке укола. Симптомы аллергии: покраснение, зуд, не исключены волдыри. Перед тем, как сделать ребенку (с возможной аллергией на вакцину) прививку Манту, необходимо об этом предупредить врача. А еще лучше — провериться у фтизиатра.

«Нам нельзя делать прививку от гепатита»! Чаще всего эта фраза подразумевает, что родители просто не хотят, что бы ребенку сделали прививку от гепатита. Причины на это у каждого свои, кто-то «отговаривается» тем, что ребенок сразу после рождения переболел «желтушкой» — поэтому нельзя. Но чтобы точно узнать «нельзя» или «можно» нужно спросить у врача. Врачам тоже не интересно совершать ошибки, хотя бы по той причине, что подобные действия — уголовно наказуемы. Понятное дело, что любой родитель беспокоится о здоровье своего малыша, но прививка против гепатита может предотвратить многочисленные последствия в будущем, спровоцированные инфекцией гепатита.
Аллергия после прививки от гепатита — редкое явление, возможно при наличии пищевой аллергии, а именно на кулинарные дрожжи.
Аллергия на прививку от дифтерии
Осложнения после прививки от дифтерии могут быть такими:
- температура тела, превышающая 39ºС,
- покраснение, увеличение, отек от 8 см в месте укола,
- долгий плач ребенка.
Вероятность появления таких признаков: 1 на несколько сотен.
Кроме всего сказанного, возможна и аллергия после прививки от дифтерии, которая проявляет себя такими реакциями:
- легкая форма: кожная сыпь,
- тяжелая форма: хриплый голос, анафилактический шок — появляются в течение 30 минут (редкие случаи).
Ребенок после прививочных манипуляций должен находится под наблюдением медицинского персонала не менее 30 минут, поскольку, вероятность тяжелых течений аллергических реакций происходит именно в этот период времени. И в результате серьезных осложнений таких, как анафилактический шок, ребенку будет оказана своевременная помощь.

Аллергия после прививки от гриппа или некоторые осложнения могут появиться у людей, которые страдают:
- аллергией на куриные яйца потому, что в состав вакцины против гриппа входят белки куриных яиц,
- простудными заболеваниями (ОРВИ) или аллергическими реакциями именно в период вакцинации. В этом случае необходимо подождать 2 недели после выздоровления,
- серьезные осложнения на предыдущие вакцинации от гриппа, к которым относятся: внезапная вспышка заболевания, аллергия, высокая температура.
Обычно все симптомы проходят самостоятельно. Но показаться врачу, все-таки, стоит.

Иммунотерапия включает в себя прививки от аллергии. Их функция направлена на улучшение способности организма сопротивляться различным инфекциям, которые способствуют возникновению аллергической реакции. Их делают тем людям, у которых аллергия приобретает тяжелую форму и их длительность составляет не менее 3-х месяцев за год. Противоаллергическая вакцинация не устраняют аллергию полностью, а укрепляют иммунитет по отношению к аллергическим проявлениям.
Частота проведения прививок от аллергии — около 2-х месяцев подряд. Данный процесс требует систематического посещения врача — 2 раза в неделю так, как прививка от аллергии может способствовать тому, что появится (при правильном проведении аллергическая реакция мало вероятна) аллергия после прививки (что будет рассмотрено несколько ниже).
Изначальная доза введения вакцины минимальная, которая постепенно увеличивается до необходимой нормы. В случае улучшения состояния после прививки, то периодичность консультации с врачом такова: от 2-х до 4-х раз в неделю в течение нескольких лет. В период курса лечения аллергические признаки ослабевают, а главное, что они могут прекратиться вообще.
Что нужно для подготовки к данным прививкам?
- Нельзя 2 часа до и 2 часа после прививки заниматься спортом. В этот период лучше вообще максимально ограничить себя от физических нагрузок так, как возникает прилив крови (усиливается в процессе активных движений) к тканям, а антигены, естественно, с большей скоростью проникают в поток крови.
- Необходимо понимать, что прививка — это лекарство, а одновременный прием нескольких (некоторых) лекарств может спровоцировать аллергию или другой побочный эффект. Из-за незнания таких вещей привитый нередко думает, что у него возникла аллергия после прививки, и что подобная вакцинация ему не подходит. Перед проведением прививки следует спросить у врача, какие именно препараты принимать нельзя. Допустим, бета-блокаторы + прививка от аллергии = несовместимые вещи. Во время беременности или, если женщина планирует забеременеть в ближайшее время, должна об этом сказать доктору.
Итак, какими могут быть последствия после проведения прививки от аллергии?
- по истечению получаса с момента введения вакцинации необходимо обязательный осмотр у врача, дабы определить вероятные побочные действия, например, ринит, першение в горле, общее недомогание и зуд. Подобная реакция возможна уже после ухода с больницы. В этой ситуации следует вернуться туда, где прививка была сделана,
- не стоит паниковать, если в зоне укола образовалось местное раздражение, к примеру, припухлость или покраснение. Эти симптомы считаются нормальными, и прекращаются максимум через 8 часов с момента вакцинации.
Все мы знаем, что существует множество разновидностей аллергии. С каким из них борется прививка от аллергии?
Такой вид лечения довольно эффективен при аллергии на укусы насекомых. А вот, что касается пищевой аллергии, то данных пока никаких нет.
Многие прививки не проходят бесследно такие, как АКДС — остается отек, покраснение и болезненные ощущения в месте укола; БЦЖ — формируется язвочка, которая долго заживает.
Лечение любых видов прививок не требует локальной терапии, поскольку, прививка — это тест на реакцию организма к конкретному антигену. Допустим, если в области прививки ребенок постоянно чешет, то достаточно на это место нанести марлевую повязку.
Некоторые думают, что появившаяся «шишка» на месте вакцинации АКДС — это аллергия после прививки. Бывает, что эта «шишка» болезненна, и ребенок может даже прихрамывать на одну ногу (в том случае, если инъекция вводилась в бедро). Но это не аллергия, а нормальный процесс, не требующий никаких лечебных действий.
Бить тревогу, а точнее вызвать врача или скорую помощь нужно тогда, когда:
- невозможно сбить высокую температуру у ребенка,
- у ребенка судорожное состояние или еще хуже — потеря сознания,
- ребенок потерял аппетит, находится в беспокойном состоянии,
- на месте вакцинации сформировался гнойный нарыв.
Аллергия после прививки возможна, как мы уже выяснили выше, если у человека имеется аллергия на пищевые продукты (дрожжи для выпечки, куриные яйца), индивидуальная непереносимость тех или иных медикаментов, не соблюдение условий вакцинации. Избежать возможные последствия можно, но для этого необходимо знать некоторые правила:
- все «можно» и «нельзя» до вакцинации:
- перед тем, как сделать прививку, необходимо обследоваться, чтобы выявить наличие или отсутствие противопоказаний к прививкам,
- перед началом проведения вакцинации, необходимо получить всю информацию относительно самой инъекции то, есть противопоказания, побочные действия, сочетание с лекарственными препаратами, меры предосторожности и так далее. Не исключены случаи, когда время прививки лучше перенести на другой день из-за различных обстоятельств, например, небольшая температура тела и простудное заболевание;
- важно правильно подготовить ребенка к проведению прививок, хотя большинство из них не требуют особой бдительности в этом смысле:
- правильное питание:
- лучше не вводить в течение двух дней до момента введения прививки новые пищевые продукты в рацион питания ребенка. Взрослым следует забыть об алкоголе, хотя бы на 2 дня до и после ввода инъекции,
- «грудные» дети так же не должны узнавать вкус новых продуктов, включая соки. А кормящие мамы в этот момент так же не должны употреблять не известный для ее ребенка продукт так, как ввод нового ингредиента может вызвать у малыша аллергию, а мама может подумать, что у ребенка возникла аллергия после прививки,
- антигистаминные и жаропонижающие препараты:
- «Супрастин» или другие аналогичные средства можно принимать за день до ввода инъекции лишь тогда, если у ребенок страдает аллергией, например, крапивница, астма, атопический дерматит. А так же, если в предыдущий раз вакцина спровоцировала формирование сильного отека или покраснение с болезненными признаками,
- прием антигистаминных медикаментов необходимо оговаривать с врачом, точнее саму дозировку,
- жаропонижающие препараты в качестве профилактических средств не рекомендовано принимать. К ряду исключений относятся дети, у которых имеется склонность к фербрильным судорогам. В этом случае жаропонижающие лекарства нужно принимать сразу перед и после введения вакцины,
- здоровым детям антигистаминные и жаропонижающие средства для профилактики не назначают так, как они препятствуют проявлению естественной реакции организма на ту или иную инъекцию;
- правильное питание:
- после прививки:
- мы всегда торопимся, но этого делать нельзя после ввода вакцины. Необходимо некоторое время подождать в медицинском учреждении, где-то 30 минут,
- необходим правильный уход за ребенком, где входит контроль питания, а именно ввод новых продуктов; обильное питье, в особенности, если у ребенка диарея, рвота или температура; купание ребенка — возможно, если у него нет температура, хотя место укола желательно не трогать мочалкой. Если речь идет о прививке Манту, то ее категорически нельзя мочить до того момента, пока врач не осмотрит саму ранку,
- даже, если у ребенка возникла аллергия после прививки, не следует ему отказывать в прогулках на свежем воздухе. Если же состояние ребенка или взрослого сопровождается высокой температурой, то тут необходим постельный режим, прием жаропонижающих средств, а лучше — вызвать врача.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Прививка является иммунобиологическим препаратом, который вводится в организм с целью формирования стойкой невосприимчивости к определенным, потенциально опасным инфекционным заболеваниям. Именно из-за своих свойств и назначения, прививки способны вызывать определенные реакции со стороны организма. Вся совокупность таких реакций делится на две категории:
1. Поствакцинальные реакции (ПВР).
2. Поствакцинальные осложнения (ПВО).
Поствакцинальные реакции представляют собой различные изменения состояния ребенка, которые развиваются после введения вакцины, и проходят самостоятельно в течение небольшого промежутка времени. Изменения в организме, квалифицируемые как поствакцинальные реакции, являются нестойкими, сугубо функциональными, не представляют собой угрозу и не приводят к стойкому нарушению здоровья.
Поствакцинальные осложнения являются стойкими изменениями в организме человека, которые произошли после введения прививки. В этом случае нарушения являются длительными, значительно выходят за рамки физиологической нормы и влекут за собой разнообразные нарушения здоровья человека. Рассмотрим подробнее возможные осложнения прививок.
Поствакцинальные осложнения могут быть токсическими (необычайно сильные), аллергическими, с симптомами нарушений деятельности нервной системы и редкие формы. Поствакцинальное осложнение следует отличать от осложненного течения поствакцинального периода, когда выявляются различные патологии, протекающие одномоментно с прививкой, но никак с ней не связанные.
Именно поэтому основой профилактики осложнений прививок является тщательное выявление противопоказаний, соблюдение техники применения вакцин, контроль качества препаратов, соблюдение правил их хранения, перевозки и транспортировки. Плохое качество вакцин при этом необязательно присуще им изначально. Фармацевтический завод мог изготовить нормальные, качественные препараты. Но вот перевозились они, а затем и хранились неправильно, вследствие чего приобрели негативные свойства.
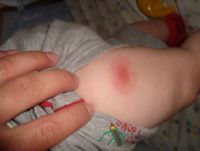
Вакцина АКДС провоцирует формирование различных осложнений у 1 ребенка на 15 000 – 50 000 привитых. А вакцина Инфанрикс имеет значительно меньший риск осложнений – только у 1 ребенка на 100 000 – 2500 000 привитых. Вакцина же АДС-м практически никогда не приводит к осложнениям, поскольку в ней отсутствует наиболее реактогенный коклюшный компонент.
Все осложнения от вакцины АКДС принято подразделять на местные и системные. В таблице отражены все возможные осложнения АКДС и АДС-м и время их развития после вакцинации:
| Вид осложнений АКДС, АДС-м | Тип осложнений | Тип осложнений |
| Значительное увеличение и уплотнение в месте инъекции | Местное | 24 – 48 часов |
| Отек места инъекции больше 8 см в диаметре | Местное | 24 – 48 часов |
| Аллергия | Местное | 24 – 48 часов |
| Покраснение кожи | Местное | 24 – 48 часов |
| Крик непрерывный в течение 3 и более часов | Системное | До двух суток |
| Повышение температуры тела выше 39,0 o С | Системное | До 72 часов |
| Судороги фебрильные (при температуре 38,0 o С и выше) | Системное | 24 – 72 часа |
| Судороги афебрильные (при нормальной температуре) | Системное | 1 год после вакцинации |
| Анафилактический шок | Системное | До 24 часов |
| Лимфаденопатия | Системное | До 7 суток |
| Головные боли | Системное | До 48 часов |
| Раздражительность | Системное | До 48 часов |
| Расстройство пищеварения | Системное | До 72 часов |
| Тяжелые аллергические реакции (отек Квинке, крапивница и т.д.) | Системное | До 72 часов |
| Снижение давления, мышечного тонуса | Системное | До 72 часов |
| Потеря сознания | Системное | До 72 часов |
| Менингит или энцефалит | Системное | До 1 месяца |
| Нарушение чувствительности | Системное | До 1 месяца |
| Полирадикулоневрит | Системное | До 1 месяца |
| Уменьшение количества тромбоцитов | Системное | До 1 месяца |
Местные осложнения прививки АКДС и АДС-м обычно проходят самостоятельно в течение нескольких суток. Для облегчения состояния ребенка можно смазывать место инъекции мазью Троксевазин. Если у малыша развились осложнения после прививки АКДС, то в следующий раз вводят только противодифтерийный и противостолбнячный компоненты, без коклюшного, поскольку именно он и провоцирует большинство осложнений.
Пентаксим, несмотря на пять компонентов, редко вызывает реакции и осложнения, которые в основном проявляются в форме высокой температуры, раздражительности, длительного плача, уплотнения и шишки на месте укола. В редких случаях могут развиваться судороги, слабая неврологическая симптоматика, нарушения пищеварения, сильная боль в месте инъекции и всей конечности. Наиболее тяжелая реакция, как правило, развивается на вторую дозу, а первая и третья проходят легче.
Существуют два вида вакцины против полиомиелита – оральная живая и инактивированная. Оральная вводится в виде капель в рот, а инактивированная ставится в виде инъекции. Осложнения обоих видов полиомиелитной вакцины и сроки их развития отражены в таблице:
| Осложнения оральной вакцины | Сроки развития осложнений | Осложнения инактивированной вакцины | Сроки развития осложнений |
| Головная боль, раздражительность, расстройство сна | До 3 суток | Повышение температуры тела | До 2 суток |
| Расстройство пищеварения и нарушение аппетита | До 3 суток | Сильная реакция в месте введения вакцины – боль, отек, краснота и уплотнение больших размеров | До 2 суток |
| Вакцино-ассоциированный полиомиелит | 3 – 40 сутки | Аллергические реакции (отёк Квинке, крапивница, синдром Стивенса-Джонсона или Лайела) | До 3 суток |
| Вялый паралич | 3 – 40 сутки |
На сегодняшний день в России официальный учет и контроль над количеством осложнений в результате вакцинации осуществляется только с 1998 года. Такую работу проводят национальные специализированные научные институты и эксперты из Всемирной организации здравоохранения, но они в состоянии изучить ситуацию только в ограниченном числе населенных пунктов, преимущественно в крупных городах. Согласно статистике США, каждый год в результате осложнений вакцинации 50 детей получают тяжелые неврологические симптомы и нарушения работы центральной нервной системы. В таблице отражены различные тяжелые поствакцинальные осложнения от различных прививок по данным Всемирной организации здравоохранения:
| Вакцина | Осложнение | Частота развития осложнения |
| БЦЖ | Воспаление лимфососудов | 1 на 1000 – 10 000 |
| Остеит | 1 на 3000 – 100 000 000 | |
| Генерализованная БЦЖ–инфекция | 1 на 1000 000 | |
| Гепатит В | Анафилактический шок | 1 на 600 000 – 900 000 |
| Корь, свинка, краснуха | Судороги на фоне температуры | 1 на 3000 |
| Снижение количества тромбоцитов в крови | 1 на 30 000 | |
| Сильная аллергия | 1 на 100 000 | |
| Анафилактический шок | 1 на 1000 000 | |
| Энцефалопатия | Менее 1 на 1000 000 | |
| Оральная вакцина против полиомиелита (капли в рот) | Вакцино-ассоциированный полиомиелит | 1 на 2000 000 |
| Столбняк | Неврит плечевого нерва | 1 на 100 000 |
| Анафилактический шок | 1 на 100 000 | |
| АКДС | Долгий непрекращающийся крик | 1 на 1000 |
| Судороги | 1 на 1750 – 12500 | |
| Снижение давления, мышечного тонуса, потеря сознания | 1 на 1000 – 33 000 | |
| Анафилактический шок | 1 на 50 000 | |
| Энцефалопатия | 1 на 1000 000 |
Разброс частых осложнений вызван различиями в разных странах. Большее количество осложнений обусловлено пренебрежением правилами вакцинации, игнорированием противопоказаний, неправильным хранением и транспортировкой вакцин, применением испорченных партий препаратов и другими подобными факторами.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник