Брюшной тиф — относится к острым тяжелым инфекционным заболеваниям. Главным звеном поражения является лимфатический аппарат тонкого кишечника. Болезнь эпидемиологи называют убиквитарной. Это означает, что она распространяется в любых природных зонах и территориях.
Несмотря на достаточную изученность возбудителя и методов борьбы с ним, остаются невыясненные проблемы. Они продиктованы необходимостью контроля за окружающей средой, водоснабжением и канализацией. Несвоевременное удаление нечистот способствует распространению возбудителя тифа.
В XIX и начале XX века заболеваемость брюшным тифом носила характер эпидемий. Особенно высокой она была в городах, где скученность населения высока, а проводимых санитарных мер всегда недостаточно.
Болезнь «косила» людей во время стихийных бедствий, неурожаев, голода, войн. В последние годы распространенность брюшного тифа снизилась в 25 раз. Применение в терапии антибиотиков позволило значительно уменьшить тяжесть клинического течения и осложнений.
Однако, регистрируются одиночные случаи тифа или вспышки инфекции во всех странах. Выявляется 0,5–0,6 на 100 тыс. населения преимущественно в южных странах Европы и в России, 30–70 случаев в странах Азии и Африки.
Дополнительные проблемы вызваны:
- увеличением доли пациентов со стертыми и атипичными формами тифа, что затрудняет диагностику и способствует запаздыванию противоэпидемических мер в очагах;
- изменением главного источника возбудителя, теперь брюшной тиф распространяют не больные, а хроники-бактерионосители, лечение которых недостаточно эффективно.
Кто предложит термин «тиф» (означает «дым, туман») неизвестно, поскольку его применяли еще во времена Гиппократа для описания поражения головного мозга и нервной системы. В России пользовались термином «горячка».
В отдельное заболевание, как инфекционная болезнь, тиф выделен только в середине XIX века после описания французким врачом Bretonneau (Пьер Фидель Бретонью) характерных патолого-анатомических изменений в кишечнике.
Названием «брюшной тиф» врачи стали пользоваться после 1829 года. В 1874 году возбудитель был выделен Броничем в Кракове, в 1876 году Н. И. Соколовым в Петербурге, в 1880 году Эбертом в Германии. Именно немецкому исследователю принадлежит наиболее полное описание микроорганизма из срезов селезенки и лимфоузлов кишечника умерших пациентов.
Затем продолжившееся изучение тифа позволило А.И. Вильчуру через 2 года выделить гемокультуру, а G.Gaffky и Е.И.Баженову в 1884–1885 годах представить возбудитель в чистом виде. Паратифами были названы очень похожие микроорганизмы, выделенные из мочи и гноя, описанные французами Ашаром и Бонсодом через 10 лет.
Российские ученые медики С.П. Боткин, Г.Н. Минх, О.О. Мочутковский выявили различия брюшного тифа с сыпным и возвратным. Основоположниками лабораторной диагностики считают Грубера и Видаля, которые в 1896 году предложили методику реакции агглютинации.
Возбудители тифопаратифозных заболеваний относятся к энтеробактериям рода сальмонелл. Латинское название — Salmonella typhi. Паратифы А и В (Б в русском правописании клиницистами не применяется) соответственно названы сальмонеллами или бактериями паратифа А и В.
Снабжены жгутиками, поэтому подвижны. Не образуют спор и капсул. Для жизнедеятельности нужен кислород (аэробы). Хорошо выращиваются в лаборатории на питательных средах с желчью при температуре тела (37 градусов) и в слабощелочной среде.
Микробиологическим способом в бактериях тифа выделены 3 типа антигенных структур:
- соматический антиген-О — отличается устойчивостью к высоким температурам, выдерживает кипячение в течение 5 часов;
- жгутиковый антиген-Н — относится к термолабильным.
- поверхностный соматический антиген-Vi — термолабильный.
Бактерии образуют эндотоксин. Имеют высокую устойчивость во внешней среде, сохраняются:
- в стоячих водоемах — 30 и более дней;
- в помойках — свыше 30 дней;
- во льду — 60 дней.
Особое значение придается свойствам сохранять активность в пищевых продуктах:
- в хлебе — до двух месяцев;
- в мясе, масле, сыре — до трех месяцев;
- на овощах и фруктах — до 10 дней.
Брюшным тифом и паратифом А болеют только люди, а паратиф В распространен среди некоторых птиц и животных. Наиболее важным источником заражения является больной человек и бактерионоситель.
У больного патогенные микроорганизмы выделяются с мочой, калом, слюной. Он становится заразным в конце периода инкубации, максимальный период заразности — клинический разгар симптоматики. Для распространения инфекции моча представляет большую опасность, чем кал.
Носительство возбудителя формируется у переболевших, но недолеченных пациентов (реконвалесцентов) или у практически здоровых контактных лиц. Оно по длительности может сохраняться три месяца (острое), свыше этого срока считается хроническим. Среди контактных людей бактерионосительство бывает временным. Они представляют собой транзиторные причины брюшного тифа.
Степень опасности бактерионосителей определяется:
- их работой, общением с окружающими;
- жилищно-бытовыми условиями;
- соблюдением требований личной гигиены.
Особое значение придается носителям тифа, имеющим доступ к приготовлению, упаковке пищи. Поэтому «Санитарные правила» пищеблоков требуют ежеквартальной проверки всех сотрудников с отметкой в сан книжке. Это же касается наблюдения за контактными лицами.
Основной — фекально-оральный, микробы сначала выделяются с испражнениями, потом через грязные руки попадают в рот. Сальмонелла тифа поступает человеку:
- с питьем загрязненной воды, или из немытой посуды;
- с едой грязными руками или зараженной пищей;
- при соприкосновении с больным в быту (при дотрагивании до больного во время ухода, через посуду, белье, дверные ручки в помещении и туалете).
Переносчиком возбудителя тифа могут стать мухи. Вспышки болезни чаще всего бывают летом и ранней осенью, когда обостряется нарушение предосторожности, а температура воздуха в средних широтах еще довольно теплая. У лиц, перенесших брюшной тиф, формируется пожизненный иммунитет. Случаи повторного заболевания не описаны.
После поступления тифозного возбудителя в рот, преодоления им кислотности желудочного сока и воздействия пепсина (физиологических барьеров) сальмонелла доходит до тонкого кишечника. Дальнейшие изменения делят на фазы.
С первой до третьей недели — внедрение и лимфатический занос. Она соответствует началу инкубационного периода.
Из кишечника часть бактерий тифа выводится с калом (бактериовыделение инкубационного периода), другая — проникает в лимфатические структуры стенки тонкого кишечника.
Конец инкубационного периода характеризуется развитием воспаления лимфатических протоков и сосудов. Это связано с особой избирательной чувствительностью лимфоидной ткани к брюшнотифозным антигенам. В узлах происходит усиленное размножение и накопление возбудителя тифа.
С первой недели болезни наступает фаза бактериемии. Она означает окончание инкубации и выход бактерий в кровь, что сопровождается первыми симптомами брюшного тифа. Нарушается барьерная функция лимфоузлов и бактерии сначала поступают в грудной лимфатический проток, затем переходят в кровоток.
Фаза интоксикации связана с противодействием иммунных клеток крови, разрушением части микроорганизмов и высвобождением эндотоксина. Проявляется классическим тифозным состоянием с нарушением центральной и вегетативной нервной системы, сердечно-сосудистыми изменениями.
Фаза паренхиматозной диссеминации микроорганизмов приходится на стадию разгара болезни (2–3 недели). Тифозные сальмонеллы оседают в различных органах, особенно в лимфоузлах, селезенке, костном мозге, печени. Образуются брюшнотифозные гранулемы. Характерно появление изменений в сосудах кожи в виде экзантемы (розеолезной сыпи).
Фаза выделения бактерий тифа из организма обеспечивается способностью печени сбрасывать микроорганизмы в желчь, затем в кишечник. 25% выводится с мочой. Небольшая часть удаляется с потом, слюной пациента. У кормящих матерей — с грудным молоком.
Фаза аллергических реакций — в просвете кишечника появляется множество тифозных сальмонелл, поступивших с желчью, из трубчатых углублений между эпителиальными клетками (либеркюновые железы). Невыделившиеся бактерии повторно внедряются в бляшки и фолликулы, которые уже сенсибилизированы, поэтому встречают новое поступление выраженной аллергической реакцией с язвами и некрозом кишечной стенки.
Формирование иммунитета против тифа наступает с возрастанием выработки антител, повышением активности макрофагов. Происходит очищение язв от некротических тканей, восстановление нарушенных функций.
При брюшном тифе главные анатомические изменения расположены в лимфатической системе подвздошной кишки, в зоне соединения со слепой. Все патологические нарушения делят на 5 стадий:
- «мозговидного набухания» (1 неделя болезни) — увеличиваются и набухают бляшки и фолликулы, выпячиваются вовнутрь просвета кишки;
- некроза (2 неделя) — на бляшках появляется серый и зеленоватый налет некротической ткани;
- изъязвления (конец 2, начало 3 недели) — образуются язвы в стенке подвздошной кишки;
- чистых язв (конец 3, начало 4 недели) — после отторжения некротических масс поверхность язв очищается;
- заживление (5–6 недели) — при благополучном течении тифа наступает рубцевание и заживление, в местах язв остается пигментация.
В селезенке и костном мозгу обнаруживают кровоизлияния, мелкие участки некроза, специфические гранулемы. В ткани печени появляется белковая и жировая дистрофия. Вещество головного мозга набухает за счет отека, сосуды расширены, в мелких артериях образуются узелки.
Возможны дегенеративные изменения вегетативной нервной системы, симпатических узлов, солнечного сплетения. Сердце и сосуды поражает эндотоксин тифа в связи с его способностью нарушать процесс регуляции в ядрах головного мозга. Миокард подвергается дегенеративным изменениям.
Среди инфекционистов принята классификация форм брюшного тифа, автором которой является Б.Я.Падалка. Она предлагает выделять клинические формы брюшного тифа:
- при типичном течении — легкую, среднетяжелую и тяжелую;
- при атипичном — абортивные, стертые (в том числе «амбулаторный» тиф), невыявленные (без температуры или с субфебрилитетом), замаскированные.
По типу тифозной «маски» возможны: пневмотиф (поражает легкие), менинготиф (развивается в менингеальных оболочках мозга), колотиф (главные нарушения в толстом кишечнике), нефротиф (патология почек), брюшнотифозный сепсис.
Симптомы брюшного тифа проявляются после инкубационного периода от 7 до 14 дней, редко до 23. Это зависит от количества заразного материала, доставшегося пациенту, от индивидуального иммунитета.
Тиф имеет выраженную цикличность и делится на периоды:
- начальный (нарастающих явлений);
- полного развития заболевания;
- наивысшего напряжения патологических процессов;
- ослабления проявлений;
- выздоровления (реконвалесценции).
Заболевание начинается постепенно (в редких случаях остро) с недомогания, познабливания, головной боли, потери аппетита. Затем добавляется бессонница, усиливается головная боль, повышается температура (к четвертому дню до 39–40 градусов).
У пациента с тифом обложен язык, вздут живот, пальпируется край увеличенной селезенки, отмечается урежение пульса (брадикардия). В анализе крови лейкоцитоз переходит в лейкопению с относительным лимфоцитозом, потерей эозинофилов.
Тифозный статус наступает на 5–7 день. Больные не двигаются, психическое состояние представлено бредом, галлюцинациями, нарушенным сознанием. На этом фоне держится высокая температура. Возможно судорожное подергивание мышц лица, движения пальцев рук, непроизвольное мочеиспускание, дефекация.
По лицу заметна бледность, одутловатость, трещины на пересохших губах, потеря мимики. На кончике и краях языка налет исчезает, они имеют ярко-красный цвет. Чем тяжелее состояние, тем выраженней сухость языка, налет становится коричневым, видны отпечатки зубов, утолщение языка, дрожание.
Зев красный, увеличены миндалины (тифозная ангина). Дефекация задерживается. Интоксикация миокарда проявляется гипотонией, редким пульсом. Тяжелое состояние длится 3 недели. Затем постепенно падает температура, очищается язык, появляется аппетит, уменьшаются размеры печени и селезенки.
Сознание становится ясным, восстанавливается сон. Длительное время остается слабость и раздражительность. В этот период вместо выздоровления возможен рецидив болезни (у 3–10% больных), проявляются осложнения.
- на специфические, зависящие от воздействия возбудителя и токсина тифа;
- неспецифические, вызываемые сопутствующей микрофлорой.
- кишечные кровотечения;
- прободение стенки кишечника;
- инфекционно-токсический шок.
Ко второму виду принадлежат различные воспалительные болезни на фоне резкого угнетения иммунитета (пневмония, пиелонефрит, менингит, паротит, стоматит). Наибольшего внимания заслуживают специфические осложнения. Они могут возникнуть со второй недели болезни и позже.
Кишечное кровотечение — вызывается поражением сосудов при изъязвлении и отторжении некротических масс. Пациент бледнеет, пульт учащается, снижается артериальное давление, дегтеобразный жидкий стул появляется на второй день.
Прободение стенки наступает после формирования язв. Эта патология обнаружена у 30% умерших от тифа. «Сигналом» служат боли в животе в период разгара. При тифе отсутствуют «кинжальные» боли, поэтому внимание должны привлекать даже слабые.
Признаки брюшного тифа не исключают напряжение мышц живота. Следует определять локальную чувствительность, усиление мышечной защиты, прослушать кишечные шумы, следить за участием стенки живота в дыхании. Неотложная помощь при кровотечении и прободении стенки кишечника состоит в срочной операции по жизненным показаниям.
Лабораторные методы обеспечивают раннюю и достоверную диагностику тифа. Анализ крови на гемокультуру проводится при любом сроке болезни на фоне повышенной температуры. Посев 10 мл венозной крови делают на желчный бульон, среду Раппопорта.
Обычно внутривенную систему, откуда берут кровь, ставят сразу при поступлении пациента. Засевают чашки прямо у постели больного. Важен начальный анализ до применения антибиотиков. Если первый анализ показал отрицательный результат, то удобнее пользоваться реакцией нарастания титра фага и методом иммунофлюоресценции.
Серологические исследования включают реакцию непрямой гемагглютинации (РНГА), пришедшую на смену методу Видаля. Если способ Видаля выявляет накопленные в крови пациента специфические агглютинины на О- и Н-антигены, то РНГА с эритроцитарными диагностикумами позволяет обнаружить и Vi-антигенные структуры.
Кроме того, реакция Видаля дает положительный результат при других сальмонеллезах. В диагностике тифа важно нарастание титра антител при повторном исследовании. Иногда назначают реакцию пассивной агглютинации для выявления антител известными антигенами.
Серологические пробы дают положительный результат на 4–5 день болезни. Важно учитывать, сколько делается анализ. Бактериологические посевы кала, содержимого кишечника из зонда, мочи бывают готовы в окончательном варианте спустя 4 дня (предварительный ответ лаборатория даст через 2 дня).
Реакция иммунофлуоресценции с мечеными сыворотками позволяет узнать предварительный результат в течение часа, окончательный — через 5–20 часов. При проведении РНГА ответ получают спустя 18–20 часов.
Больные тифом нуждаются в постельном режиме на весь период повышенной температуры и еще неделю после нормализации. Важное значение придается организации ухода, с ежедневным туалетом полости рта, протиранием кожи камфорным спиртом.
Клинические рекомендации по терапии брюшного тифа начинаются с организации питания больного. Диета должна возмещать потери энергетических запасов пациента при высокой температуре, содержать достаточное количество питательных веществ, белка для восстановления кишечной стенки, не менее 3500 ккал в сутки для взрослых больных.
Питание при тифе осуществляется малыми порциями, но часто. Блюда полужидкие, проваренные. Исключаются продукты, негативно влияющие на печень, требующие длительного переваривания, вызывающие повышенное газообразование. Готовятся специальные кисели из ягод и фруктов. Необходимо много пить.
Лечение брюшного тифа проводится антибиотиками и противовоспалительными препаратами, к которым чувствительна тифопаратифозная флора. Принятые схемы учитывают переносимость таблеток, устойчивость к антибиотикам. С успехом используется Левомицетин, сочетание Левомицетина и Тетрациклина, Ампициллин внутримышечно.
Если возникают осложнения, вызванные другой флорой, используют антибиотики широкого спектра действия последнего поколения. В комбинацию включают Фуразолидон, Бисептол. Для повышения иммунной защиты от возбудителя тифа одновременно с антибиотиками проводят вакцинацию брюшнотифозной вакциной с Vi-антигеном. При тяжелом течении назначают стероидные гормоны.
Больного выписывают из стационара после подтверждения клинического выздоровления, не ранее, чем на 21 день от нормализации температуры. В восстановительном периоде пациенты нуждаются в поливитаминах, расширении диеты, общеукрепляющем массаже.
Срок наблюдения за переболевшим устанавливается индивидуально. Для подтверждения отсутствия носительства он трижды сдает кал и мочу на бак. анализ (с промежутками в 5 дней). Решение проблемы выявления и своевременного лечения бактерионосителей поможет уничтожить природные очаги тифа.
источник
Брюшной тиф – острая кишечная инфекция, отличающаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой. Брюшной тиф имеет алиментарный путь заражения. Инкубационный период длится в среднем 2 недели. Клиника брюшного тифа характеризует интоксикационным синдромом, лихорадкой, высыпаниями мелких красных пятен (экзантемой), гепатоспленомегалией, в тяжелых случаях — галлюцинациями, заторможенностью. Брюшной тиф диагностируют при выявлении возбудителя в крови, кале или моче. Серологические реакции имеют лишь вспомагательное значение.
Брюшной тиф – острая кишечная инфекция, отличающаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой.
Брюшной тиф вызывается бактерией Salmonella typhi – подвижной грамотрицательной палочкой с множеством жгутиков. Брюшнотифозная палочка способна сохранять жизнеспособность в окружающей среде до нескольких месяцев, некоторые пищевые продукты являются благоприятной средой для ее размножения (молоко, творог, мясо, фарш). Микроорганизмы легко переносят замораживание, кипячение и химические дезинфектанты действуют на них губительно.
Резервуаром и источником брюшного тифа является больной человек и носитель инфекции. Уже в конце инкубационного периода начинается выделение возбудителя в окружающую среду, которое продолжается на протяжении всего периода клинических проявлений и иногда некоторое время после выздоровления (острое носительство). В случае формирования хронического носительства человек может выделять возбудителя на протяжении всей жизни, представляя наибольшую эпидемиологическую опасность для окружающих.
Выделение возбудителя происходит с мочой и калом. Путь заражения – водный и пищевой. Инфицирование происходит при употреблении воды из загрязненных фекалиями источников, пищевых продуктов, недостаточно обработанных термически. В распространении брюшного тифа принимают участие мухи, переносящие на лапках микрочастицы фекалий. Пик заболеваемости отмечается в летне-осенний период.
Инкубационный период брюшного тифа в среднем составляет 10-14 дней, но может колебаться в пределах 3-25 дней. Начало заболевания чаще постепенное, но может быть и острым. Постепенно развивающийся брюшной тиф проявляется медленным подъемом температуры тела, достигающей высоких значений к 4-6 дню. Лихорадка сопровождается нарастающей интоксикацией (слабость, разбитость, головная и мышечная боль, нарушения сна, аппетита).
Лихорадочный период составляет 2-3 недели, при этом отмечаются значительные колебания температуры тела в суточной динамике. Одним из первых симптомов, развивающихся в первые дни, является побледнение и сухость кожи. Высыпания появляются, начиная с 8-9 дня болезни, и представляют собой небольшие красные пятна до 3 мм в диаметре, при надавливании кратковременно бледнеющие. Высыпания сохраняются в течение 3-5 дней, в случае тяжелого течения приобретают геморрагический характер. На протяжении всего периода лихорадки и даже при ее отсутствии возможно появление новых элементов сыпи.
При физикальном обследовании отмечается утолщение языка, на котором четко отпечатываются внутренние поверхности зубов. Язык в центре и у корня покрыт белым налетом. При пальпации живота отмечается вздутие вследствие пареза кишечника, урчание в правом подвздошье. Больные отмечают склонность к затруднению дефекации. С 5-7 дня заболевания может отмечаться увеличение размеров печени и селезенки (гепатоспленомегалия).
Начало заболевания может сопровождаться кашлем, при аускультации легких отмечаются сухие (в некоторых случаях влажные) хрипы. На пике заболевания наблюдается относительная брадикардия при выраженной лихорадке – несоответствие частоты пульса температуре тела. Может фиксироваться двухволновой пульс (дикротия). Отмечается приглушение сердечных тонов, гипотония.
Разгар заболевания характеризуется интенсивным нарастанием симптоматики, выраженной интоксикацией, токсическими поражением ЦНС (заторможенность, бред, галлюцинации). При снижении температуры тела больные отмечают общее улучшение состояния. В некоторых случаях вскоре после начала регресса клинической симптоматики вновь возникает лихорадка и интоксикация, появляется розеолезная экзантема. Это так называемое обострение брюшного тифа.
Рецидив инфекции отличается тем, что развивается спустя несколько дней, иногда недель, после стихания симптоматики и нормализации температуры. Течение рецидивов обычно более легкое, температура колеблется в пределах субфебрильных значений. Иногда клиника рецидива брюшного тифа ограничивается анэозинофилией в общем анализе крови и умеренным увеличением селезенки. Развитию рецидива обычно предшествует нарушения распорядка жизни, режима питания, психологический стресс, несвоевременная отмена антибиотиков.
Абортивная форма брюшного тифа характеризуется типичным началом заболевания, кратковременной лихорадкой и быстрым регрессом симптоматики. Клинические признаки при стертой форме выражены слабо, интоксикация незначительная, течение кратковременное.
Брюшной тиф может осложняться кишечным кровотечением (проявляется в виде прогрессирующей симптоматики острой геморрагической анемии, кал приобретает дегтеобразный характер (мелена)). Грозным осложнением брюшного тифа может стать перфорация кишечной стенки и последующий перитонит.
Помимо этого, брюшной тиф может способствовать развитию пневмонии, тромбофлебитов, холецистита, миокардита, а также паротита и отита. Длительный постельный режим может способствовать возникновению пролежней.
Брюшной тиф диагностируют на основании клинический проявлений и эпидемиологического анамнеза и подтверждают диагноз с помощью бактериологического и серологического исследований. Уже на ранних сроках заболевания возможно выделение возбудителя из крови и посев на питательную среду. Результат обычно становится известен через 4-5 дней.
Бактериологическому исследованию в обязательном порядке подвергаются кал и моча обследуемых, а в период реконвалесценции – содержимое двенадцатиперстной кишки, взятое во время дуоденального зондирования. Серологическая диагностика носит вспомогательный характер и производится с помощью РНГА. Положительная реакция наблюдается, начиная с 405 суток заболевания, диагностически значимый титр антител – 1:160 и более.
Все больные брюшным тифом подлежат обязательной госпитализации, поскольку значимым фактором успешного выздоровления является качественный уход. Постельный режим прописан на весь лихорадочный период и последующие за нормализацией температуры тела 6-7 дней. После этого больным разрешается сидеть и только на 10-12 день нормальной температуры – вставать. Диета при брюшном тифе высококалорийная, легкоусвояемая, преимущественно полужидкая (мясные бульоны, супы, паровые котлеты, кефир, творог, жидкие каши за исключением пшенной, натуральные соки и т. п.). Рекомендовано обильное питье (сладкий теплый чай).
Этиотропная терапия заключается в назначении курса антибиотиков (хлорамфеникол, ампициллина). Совместно с антибиотикотерапией с целью профилактики рецидивирования заболевания и формирования бактерионосительства нередко проводят вакцинацию. При тяжелой интоксикации дезинтоксикационные смеси (коллоидные и кристаллоидные растворы) назначают внутривенно инфузионно. Терапию при необходимости дополняют симптоматическими средствами: сердечно-сосудистыми, седативными препаратами, витаминными комплексами. Выписка больных производится после полного клинического выздоровления и отрицательных бактериологических пробах, но не ранее 23 дня с момента нормализации температуры тела.
При современном уровне медицинской помощи прогноз при брюшном тифе благополучный, заболевание заканчивается полным выздоровлением. Ухудшение прогноза отмечается при развитии опасных для жизни осложнений: прободения кишечной стенки и массированного кровотечения.
Общая профилактика брюшного тифа заключается в соблюдении санитарно-гигиенических нормативов в отношении забора воды для использования в быту и орошения сельскохозяйственных угодий, контроле над санитарным режимом предприятий пищевой промышленности и общественного питания, над условиями транспортировки и хранения пищевых продуктов. Индивидуальная профилактика подразумевает соблюдение личной гигиены и гигиены питания, тщательное мытье употребляемых в сыром виде фруктов и овощей, достаточная термическая обработка мясных продуктов, пастеризация молока.
Сотрудники предприятий, имеющие контакт с продуктами питания на предприятиях пищевой промышленности, и другие декретированные группы подлежат регулярному обследованию на носительство и выделение возбудителя брюшного тифа, в случае выявления выделения – подлежат отстранению от работы до полного бактериологического излечения. В отношении больных применяются карантинные меры: выписка не ранее 23 дня после стихания лихорадки, после чего больные находятся на диспансерном учете на протяжении трех месяцев, ежемесячно проходя полное обследование на предмет носительства брюшнотифозной палочки. Работники пищевой промышленности, переболевшие брюшным тифом, допускаются к работе не ранее, чем спустя месяц после выписки, при условии пятикратного отрицательного теста на выделение бактерий.
Контактные лица подлежат наблюдению в течение 21 дня с момента контакта, либо с момента выявления больного. С профилактической целью им назначается брюшнотифозный бактериофаг. Не относящимся к декретным группам контактным лицам производится однократный анализ мочи и кала на выделение возбудителя. Вакцинация населения производится по эпидемиологическим показаниям при помощи однократного подкожного введения жидкой сорбированной противобрюшнотифозной вакцины.
источник
Брюшной тиф – острая антропонозная кишечная инфекция, которая протекает циклически. Возбудителем брюшного тифа является бактерия Salmonella typhi, передающаяся фекально-оральным путем.
Протекание болезни характеризуется общей интоксикацией с тифозным статусом, лихорадкой, розеолезными кожными высыпаниями на коже, сплено- и гепатомегалией, поражением лимфосистемы тонкой кишки.
Лечение брюшного тифа проводится в условиях стационара с применением антибиотикотерапии, специальной диеты, постельного режима и симптоматической терапии.
Возбудителем брюшного тифа выступает грамотрицательная палочка рода Salmonella typhi, относящаяся к семейству Enterobacteriaceae. При разрушении микроорганизмов происходит высвобождение эндотоксина, который играет ведущую роль в развитии заболевания. Патогенность брюшнотифозных бактерий также определяют фибринолизин, гиалуронидаза, гемолизин, лецитиназа, каталаза.
Данные бактерии в воде и почве могут сохраняться 1-5 месяцев, на пищевых продуктах – до нескольких недель, на белье – около 2 недель, в испражнениях — 25 дней. Немного дольше они сохраняются в мясном фарше, молоке, овощных салатах. Возбудитель брюшного тифа быстро погибает при нагревании, губительное воздействие на него оказывают дезинфицирующие растворы.
Источником и носителем инфекции выступает человек. В инкубационный период болезни он не представляет опасности для окружающих. По мере развития заболевания риск заражения повышается и становится максимальным на второй-третьей неделе, когда бактерии выделяются с мочой, испражнениями, потом, грудным молоком, содержимым носоглотки.
Большинство переболевших брюшным тифом освобождается от его возбудителя в период от 1-2 недель до 2-3 месяцев с начала заболевания.
Инфекция передается пищевым, водным, бытовым путями.
В местах, где существует повышенный риск заболеваемости брюшным тифом, заболевание передается большей частью через воду из загрязненных водоёмов, либо по причине неудовлетворительных санитарно-технических условий содержания канализационных и водопроводных сооружений.
В некоторых случаях передача инфекции происходит через овощи, которые поливались сточными водами или удобрялись фекалиями.
В быту передача инфекции возможна из-за низкого уровня культуры больных или бактерионосителей. В этом случае сначала заражаются окружающие предметы, а потом и пища.
Инкубационный период заболевания длится 10-14 дней, иногда доходит до 25 дней.
Брюшной тиф начинается постепенно. Симптомом брюшного тифа является медленный подъем температуры (максимальных значений она достигает к 4-6 дню). Лихорадочное состояние сопровождают симптомы интоксикации, которые выражаются в слабости, головной боли, разбитости, нарушении сна, снижении аппетита, мышечных болях. Период лихорадки длится 2-3 недели.
Первым симптомом брюшного тифа, который обнаруживается в первые дни болезни, является сухость и бледность кожных покровов.
С 8-9 дня заболевания появляются высыпания на коже в вид небольших красных пятен, имеющих диаметр до 3 мм и бледнеющих при надавливании. Кожные высыпания сохраняются 3-5 дней.
У больных брюшным тифом также отмечаются: утолщение языка с отпечатками внутренних поверхностей зубов, белый налет у корня и в центре языка, вздутие живота, урчание в нем, склонность к затруднению процесса дефекации, увеличение печени и селезенки (с 5-7 дня болезни).
В начале заболевания может возникнуть кашель, сухие или влажные хрипы. На пике развития болезни у пациента при выраженной лихорадке наблюдаются относительная брадикардия, гипотония, приглушение сердечных тонов, может возникать двухволновой пульс.
Когда температура начинает снижаться, то состояние больного улучшается.
Иногда после регресса симптомов брюшного тифа может снова возникнуть лихорадка и экзантема. Это — обострение заболевания.
Рецидив протекает в более легкой форме Его развитию, как правило, предшествуют: нарушения режима питания, распорядка дня, несвоевременная отмена антибиотиков, психологический стресс.
Для того, чтобы подтвердить диагноз, помимо симптомов и эпидемиологического анамнеза заболевания, требуется выполнение специальных анализов на брюшной тиф: серологического и бактериологического.
Выделение возбудителя из крови больного возможно уже в первые дни болезни. Бактериологическому анализу на брюшной тиф подвергаются моча и кал, в период реконвалесценции – взятое путем дуоденального зондирования содержимое двенадцатиперстной кишки.
Серологический анализ на брюшной тиф выполняется методом РНГА и носит вспомогательный характер.
Ключевое значение в лечении брюшного тифа играет качественный уход, поэтому все заболевшие брюшным тифом должны быть обязательно госпитализированы.
На весь период лихорадочного состояния плюс еще 6-7 дней после нормализации температуры больному предписывается постельный режим. Потом больным разрешается сидеть, вставать можно лишь на 10-12 день установившейся нормальной температуры.
При брюшном тифе больному рекомендуется обильное питье в виде сладкого чая.
Диета должна быть высококалорийной, а пища легкоусвояемой, полужидкой.
Медикаментозное лечение брюшного тифа сводится к назначению курса антибиотиков (бисептола, левомицетина, ампициллина). Одновременно с ним для профилактики брюшного тифа и предупреждения развития бактерионосительства проводится вакцинация.
Тяжелая интоксикация требует также назначения больному внутривенных инфузий дезинтоксикационных растворов. Если возникает необходимость, то лечение брюшного тифа дополняется седативными, сердечно-сосудистыми средствами, комплексами витаминов.
Больных выписывают из стационара не раньше 23 дня с периода нормализации температуры и при наличии отрицательных бактериологических проб.
Меры по общей профилактике брюшного тифа сводятся к соблюдению санитарно-гигиенических норм забора воды для применения в бытовых целях и орошения сельскохозяйственных земель, контроле санитарного режима предприятий общественного питания и пищевой промышленности, условий хранения и транспортировки пищевых продуктов.
Меры индивидуальной профилактики предполагают: соблюдение правил гигиены питания, личной гигиены; необходимую термическую обработку молока и мясных продуктов; тщательное мытье фруктов и овощей, которые употребляются в сыром виде.
По эпидемиологическим показаниям должна также проводиться вакцинация населения введением противобрюшнотифозной вакцины.
Таким образом, брюшной тиф в настоящее время является заболеванием, не представляющим угрозы для жизни пациента, которое чаще всего заканчивается полным выздоровлением, но, тем не менее, в некоторых случаях оно может приводить к развитию опасных осложнений: прободению стенки кишечника и сильному кровотечению.
Поэтому, чтобы не заразиться брюшным тифом, очень важно соблюдать необходимые меры профилактики.
источник
Некоторые люди являются переносчиками болезни, не имея ее симптомов, когда бактерии брюшного тифа попадают в желчь или в камни желчного пузыря. Оттуда бактерии могут периодически мигрировать в кишечник и выводиться с фекалиями, загрязняя таким образом воду, землю или растения, которые были подкормлены отходами жизнедеятельности человека. Брюшной тиф хорошо поддается лечению антибиотиками. При раннем лечении серьезные симптомы маловероятны, хотя приблизительно один из пяти пациентов испытывает рецидив болезни.
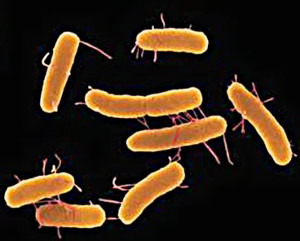
Этиология. Возбудитель — брюшнотифозная бактерия S.typhi, относящаяся к сем. Enterobacteriaceae, роду Salmonella, по схеме Кауфмана — Уйта — к серогруппе D.
Это грамотрицательные палочки, подвижные благодаря наличию жгутиков, спор не образуют, аэробы.
Морфологически S.typhi не отличается от других видов Salmonella. Отличия установлены по ферментативной активности (биохимические свойства) и серологическим признакам (антигенная структура). S.typhi содержит соматический антиген — термостабильный О-антиген, в состав которого входит Vi-антиген (антиген вирулентности), и жгутиковый (термолабильный) — Н-антиген. В зависимости от чувствительности к фагам возбудители подразделяются на 96 фаговаров (фаготипов), в России и СНГ применяют сокращенную схему фаготипирования, включающую 45 фаговаров.
S.typhi относится к высоковирулентным бактериям, экзотоксин не продуцирует. Механизм патогенеза связан с термостабильным эндотоксином, высвобождающимся при аутолизисе бактериальной клетки.
Вирулентность и патогенность возбудителя брюшного тифа не являются постоянными величинами. В ходе инфекционного процесса, при длительной персистенции возбудителя в организме микроб претерпевает значительные изменения, что приводит к появлению различных вариантов, в частности к Z-трансформации. К факторам, способствующим образованию Z-форм, относится антибактериальная терапия. Выделенный на высоте болезни микроб более вирулентен, чем в период ее угасания. В условиях высокой эпидемиологической заболеваемости непрерывный пассаж микробов из одного организма в другой ведет к росту вирулентности и патогенности сальмонелл.
Бактерии устойчивы к воздействию высоких и низких температур, выдерживают нагревание до 60-70 °С в течение 20-30 минут. На дне водоемов они сохраняются в течение нескольких месяцев, в проточной воде несколько дней, в стоячей воде — до 1—1,5 лет. Благоприятной средой для развития S.typhi являются пищевые продукты (молоко, сметана, творог, студень). Вместе с тем микроорганизмы разрушаются от воздействия обычных дезинфицирующих растворов фенола, лизола, хлорной извести и хлорамина через несколько минут. Присутствие в воде активного хлора в дозе 0,5—1,0 мг/л обеспечивает надежное обеззараживание воды в отношении брюшнотифозных сальмонелл.
• Брюшной тиф вызывает бактерия Salmonella typhi, которая вторгается в стенку тонкого кишечника.
• Брюшной тиф передается с водой и продуктами, загрязненными фекалиями инфицированного человека.
• Почти 5 процентов выздоровевших людей становятся хроническими переносчиками инфекции; они переносят бактерии и распространяют болезнь, но сами не имеют никаких ее признаков.
• Мухи могут распространять бактерии и вызывать эпидемии; это обычно наблюдается в областях с плохими санитарными условиями.
Эпидемиология. Брюшной тиф является антропонозом.
По данным ВОЗ, нет ни одной страны, свободной от брюшнотифозной инфекции. До настоящего времени не исключены летальные исходы при данном заболевании. В связи с этим брюшной тиф является актуальной проблемой для практической и теоретической медицины.
В последние годы заболеваемость брюшным тифом в Российской Федерации сохранялась на относительно низком уровне. Так, в 2003—2004 гг. она не превышала 0,1—0,13 на 100 000 населения. Однако в 2005 г. зарегистрировано повышение заболеваемости до 0,14 на 100 тыс. населения. Возникновению брюшного тифа способствует формирование хронического бактерионосительства как резервуара инфекции.
Источником инфекции является больной или бактериовыделитель. Наибольшую опасность представляют пациенты на 2—3-й неделе заболевания, поскольку в это время происходит массивное выделение возбудителя с фекалиями. Кроме того, важную роль в распространении брюшного тифа играют больные легкими и атипичными формами брюшного тифа, у которых заболевание остается нераспознанным и не осуществляется их своевременная изоляция.
Передача возбудителя осуществляется контактно-бытовым, водным, пищевым путем. Кроме того, значительная роль принадлежит «мушиному» фактору.
Контактно-бытовой путь передачи является основным среди детей раннего возраста. При этом регистрируются единичные случаи или семейные очаги инфекции.
Водный путь характерен для сельской местности.
Водные вспышки протекают легче пищевых в связи с относительно небольшой дозой возбудителя, сопровождаются высоким уровнем заболеваемости. При этом кривая заболеваемости имеет крутой подъем и быстрый спад.
Пищевые вспышки часто возникают после употребления инфицированных молока и молочных продуктов. При этом заболевание характеризуется укороченным инкубационным периодом, более тяжелым течением, возможными летальными исходами.
К брюшному тифу существует всеобщая восприимчивость. Дети болеют значительно реже, чем взрослые (16—27,5% от общей заболеваемости). Наиболее часто поражается возрастная группа от 7 до 14 лет. Индекс контагиозности 0,4.
Для брюшного тифа характерна летне-осенняя сезонность.
В прошлом, до применения антибиотиков, летальность при брюшном тифе превышала 20%. В настоящее время, при условии своевременной диагностики и назначении антибактериальной терапии, величина этого показателя составляет менее 1%.
После перенесенного заболевания большая часть детей освобождается от возбудителя через 2—3 недели после нормализации температуры тела. У реконвалесцентов вырабатывается стойкий, обычно пожизненный, иммунитет. Вместе с тем примерно у 2—10% переболевших брюшнотифозная сальмонелла продолжает обнаруживаться в течение многих месяцев в испражнениях, желчи, моче. Среди причин, способствующих формированию длительного или хронического носительства, следует указать неадекватную антибактериальную терапию, наличие сопутствующих заболеваний гепатобилиарной системы, почек, желудочно-кишечного тракта, иммунодефицитные состояния. Ряд авторов рассматривают брюшнотифозное носительство как хронический инфекционный процесс.
Патогенез. Брюшнотифозная палочка через рот, минуя желудок и двенадцатиперстную кишку, достигает нижнего отдела тонкой кишки, где и происходит ее первичная колонизация. Внедряясь в лимфоидные образования кишечника — солитарные фолликулы и пейеровы бляшки, а затем в мезентеральные и забрюшинные лимфоузлы, бактерии размножаются, что соответствует инкубационному периоду. Затем возбудитель прорывается в кровеносную систему — развивается бактериемия, эндотоксинемия. При этом появляются начальные симптомы заболевания: лихорадка, общеинфекционный синдром. В результате гематогенного заноса бактерий в различные органы возникают вторичные очаги воспаления, образование брюшнотифозных гранулем. В дальнейшем развивается вторичная бактериемия. С желчью сальмонеллы вновь попадают в кишечник, внедряясь в сенсибилизированные лимфатические образования. При этом в последних развивается гиперергическое воспаление с характерными фазами морфологических изменений и нарушением функции желудочно-кишечного тракта.
Выделяющийся при гибели микроорганизмов эндотоксин оказывает влияние на ЦНС и сердечно-сосудистую систему, что может сопровождаться развитием тифозного статуса и гемодинамическими нарушениями, проявлениями которых являются приток крови к внутренним органам, падение АД, относительная брадикардия, грубые метаболические нарушения, гепатоспленомегалия.
Начало инфекционного процесса сопровождается активацией защитных систем организма, конечной целью которой является элиминация возбудителя и восстановление нарушенного гомеостаза. В этом процессе важная роль принадлежит слизисто-тканевым барьерам, бактерицидным свойствам крови, фагоцитарной активности макрофагов, усилению функции выделительных систем (гепатобилиарной, мочевыделительной и кишечника). Лизис S.typhi, освобождение специфических антигенов, их контакт с иммунокомпетентными клетками приводит к запуску каскада реакций, реализующих иммунный ответ. При этом сила иммунного ответа генетически детерминирована и определяется особенностями фенотипа по системе HLA.
Перенесенная болезнь оставляет достаточно стойкий и длительный иммунитет. Повторное заболевание брюшным тифом — явление редкое.
Вместе с тем у 3—5% реконвалесцентов возможно формирование длительного бактерионосительства, патогенез которого окончательно не изучен.
Хроническое бактерионосительство базируется на внутриклеточной персистенции возбудителя в клетках мононуклеарной фагоцитарной системы, что обусловлено ее генетически детерминированной неполноценностью.
Причинами формирования брюшнотифозного носительства являются фенотипические особенности иммунной системы, наличие феномена незавершенного фагоцитоза, развитие вторичной иммунологической недостаточности и снижение мощности антиоксидантной защиты. Имеются сведения, что в случаях бактерионосительства брюшнотифозные бактерии при внутриклеточном паразитировании могут переходить в L-формы, которые в определенных условиях среды могут реверсировать в исходные формы и вызывать бактериемию с развитием вторичных очагов.
Процесс протекает пожизненно в виде двух сменяющихся стадий — латенции (при этом возбудитель во внешнюю среду не выделяется) и выделения возбудителя из организма.
• Постоянная лихорадка и озноб. Температура повышается утром.
• Общее плохое самочувствие.
• Бледная, красноватая сыпь на коже плеч, груди и спины, длящаяся три-четыре дня.
• Изменения личности, бред; кома.
Патоморфология. На первой неделе заболевания брюшным тифом очаговые воспалительные изменения, обычно продуктивного характера, возникают прежде всего в лимфоретикулярных образованиях подвздошной кишки. Формируются гранулемы, состоящие из крупных клеток с массивной светлой цитоплазмой — стадия мозговидного набухания.
На 2-й неделе заболевания гранулемы некротизируются.
На 3-й неделе некротические участки отторгаются, образуются язвы, доходящие до мышечного слоя и серозной оболочки. В этом периоде специфические осложнения брюшного тифа — перфорация кишечника и кишечное кровотечение — развиваются наиболее часто.
На 4-й неделе наступает период чистых язв.
На 5—6-й неделе начинается заживление язв, не приводящее к образованию рубцов или стеноза.
Указанные стадии морфологических изменений в кишечнике в определенной степени условны как по характеру, так и по срокам возникновения.
В связи с функциональной незрелостью иммунной системы у детей раннего возраста патологоанатомические нарушения ограничиваются стадией мозговидного набухания, поэтому специфические осложнения брюшного тифа у пациентов этой возрастной группы не встречаются.
Брюшной тиф классифицируется следующим образом:
• атипичные (стертая и субклиническая формы, протекающие с преимущественным поражением отдельных органов — пневмотиф, нефротиф, колотиф, менинготиф, холанготиф).
• негладкое (обострения, рецидивы, осложнения, формирование хронического носительства).
Примеры оформления диагноза:
1. Брюшной тиф, типичная, среднетяжелая форма, острое, гладкое течение.
2. Брюшной тиф, типичная тяжелая форма, затяжное рецидивирующее, негладкое течение.
Осложнения: кишечное кровотечение, нормохромная анемия.
Инкубационный период при брюшном тифе может колебаться в пределах от 3 до 50 дней. Средняя продолжительность наиболее часто составляет 10—14 дней.
У большинства детей заболевание начинается остро. При этом можно выделить периоды нарастания клинических симптомов (5—7 дней), разгара (7-14 дней), угасания (14—21 день) и реконвалесценции (после 21 дня болезни).
Заболевание начинается с упорной головной боли, бессонницы, нарастающего повышения температуры тела, усиливающейся интоксикации. Затем возникает угнетение психической деятельности, а при тяжелых формах — тифозный статус. Последний проявляется оглушенностью больных, бредом, галлюцинациями, потерей сознания. В настоящее время тифозный статус наблюдается редко, что, по-видимому, связано с ранним назначением антибиотиков и проведением дезинтоксикационной терапии.
Одним из основных симптомов брюшного тифа является лихорадка. Средняя продолжительность лихорадочного периода при брюшном тифе в современных условиях составляет 13—15 дней. В остром периоде у большинства заболевших температура тела повышается до 39—40 °С. При тяжелых формах брюшного тифа лихорадка имеет постоянный характер. Следует отметить, что чем меньше суточные температурные размахи, тем тяжелее протекает заболевание.
При легких и среднетяжелых формах нередко наблюдается ремиттирующая или интермиттирующая лихорадка.
В динамике брюшного тифа выделяют несколько типов температурной кривой: Боткинский, Вундерлиха, Кильдюшевского. Однако в современных условиях преобладает лихорадка неправильного, или ремиттирующего типа, что затрудняет клиническую диагностику инфекции.
Изменения со стороны органов пищеварения характеризуются сухими, потрескавшимися (фулигинозными) губами, увеличенным и обложенным густым коричневым (или грязно-серым) налетом языком, иногда ангиной Дюге, метеоризмом, гепатоспленомегалией, запором, изредка поносом (вид «горохового пюре»), увеличением мезентеральных лимфатических узлов (симптом Падалки).
В разгар заболевания со стороны сердечно-сосудистой системы могут наблюдаться относительная брадикардия, дикротия пульса, снижение АД, приглушенность или глухость сердечных тонов.
На 6—9-й день болезни на коже живота, боковых поверхностей груди и спине появляется розеолезная сыпь в виде розоватых мелких пятен (2— 3 мм в диаметре). Исключительно редко экзантема бывает на лице. При надавливании розеолы исчезают, но через несколько секунд появляются вновь. Поскольку элементы необильные, их обнаруживают только при внимательном осмотре. Через 3—4 дня после исчезновения первых розеол возможно появление новых элементов — «феномен подсыпания».
Поражение почек у большинства больных ограничивается преходящей лихорадочной альбуминурией, но возможно развитие и острой почечной недостаточности.
Половая система поражается редко, хотя возможно возникновение орхита и эпидидимита.
Период разрешения болезни характеризуется снижением температуры тела. При современном течении температура чаще снижается коротким лизисом без амфиболической стадии. Исчезает головная боль, нормализуется сон, улучшается аппетит, очищается и увлажняется язык, увеличивается диурез. Вместе с тем слабость, раздражительность, лабильность психики, исхудание могут длительно сохраняться. Возможна субфеб-рильная температура как результат вегетативно-эндокринных расстройств. Обострение брюшного тифа характеризуется новым повышением температуры тела, ухудшением обшего состояния, усилением головной боли, мучительной бессонницей, появлением розеолезной экзантемы.
Иногда развиваются поздние осложнения: тромбофлебиты, холецистит.
Следует помнить, клиническая картина брюшного тифа характеризуется определенным полиморфизмом, при котором симптомы, указывающие на поражение тех или иных внутренних органов, могут регистрироваться с различной частотой.
При брюшном тифе наблюдаются характерные изменения со стороны периферической крови. Так, в первые 2—3 дня содержание лейкоцитов может быть нормальным или повышенным. В разгар клинических проявлений развиваются лейкопения, нейтропения со сдвигом лейкоцитарной формулы влево, ускоренная СОЭ. Характерным признаком является анэозинофилия.
Особенностями брюшного тифа у детей раннего возраста являются острое начало заболевания, более короткий лихорадочный период, частое возникновение диарейного синдрома, тяжелых форм заболевания, угроза летального исхода. Возможны катаральные явления, менингеальный и энцефалитический синдромы. Неспецифические осложнения развиваются быстро. В то же время экзантема, относительная брадикардия и дикротия пульса, ангина Дюге, лейкопения, кишечные кровотечения и перфорации встречаются редко.
Заболевание у вакцинированных характеризуется более легким течением, частым развитием абортивных форм, укорочением лихорадочного периода, редким возникновением экзантемы, осложнений и рецидивов, отсутствием летальных исходов.
При стертой форме брюшного тифа основные симптомы заболевания едва выявляются, выраженная интоксикация отсутствует, температура тела повышается до субфебрильных цифр, иногда наблюдается кратковременное разжижение стула.
Диагностика возможна только на основании бактериологического и серологического исследований, а также при развитии специфических осложнений.
Субклиническая форма манифестных проявлений не имеет и обычно выявляется в очагах после проведения дополнительных обследований.
К атипичным формам брюшного тифа относятся:
• безлихорадочный вариант течения;
При перечисленных разновидностях заболевания в клинической картине на первый план выступают поражения отдельных органов. Кроме того, возможно развитие «брюшнотифозного сепсиса», протекающего без кишечных изменений. В настоящее время указанные формы инфекции встречаются редко. Среди атипичных форм наиболее тяжело протекают гиперпиретическая и геморрагическая. При последней наряду с розеолезной экзантемой появляются обильные геморрагические элементы на коже и слизистых оболочках.
В качестве критериев формы тяжести могут быть использованы:
• характер и продолжительность лихорадки;
• выраженность и продолжительность симптомов интоксикации: степень поражения ЦНС (головная боль, бессонница, заторможенность, тифозный статус), степень поражения сердечно-сосудистой системы (тахи- или брадикардия, снижение АД, коллапс);
• наличие признаков ДВС-синдрома;
• наличие специфических и неспецифических осложнений.
О негладком течении заболевания говорят в случае развития обострения, рецидива или осложнения. Под обострением понимают новую вспышку инфекционного процесса в период ранней реконвалесценции. При этом на спаде болезни, до нормализации температуры тела, вновь нарастают лихорадка, интоксикация, появляются свежие розеолы, увеличиваются печень и селезенка. Обострения бывают одиночными или повторными.
Рецидив — это возврат болезни, возникающий после нормализации температуры тела и исчезновения симптомов интоксикации. До применения антибиотиков рецидивы чаще возникали в первые две недели апирексии, что определяло сроки выписки больных из стационара. Отмечено, что чем тяжелее протекал брюшной тиф, тем выше вероятность развития рецидива. Кроме того, поздно начатая или проведенная коротким курсом антибактериальная терапия также способствует реактивации инфекции.
Осложнения при брюшном тифе могут быть как специфические, так и неспецифические. К последним относятся пневмонии, паротиты, абсцессы, отиты, пиелиты, стоматиты, тромбофлебиты, невриты, плекситы.
Кишечные кровотечения могут наблюдаться у 0,7-0,9% больных брюшным тифом и, как правило, развиваются в конце 2—3-й недели. Формированию этого осложнения способствует поздно начатая антибактериальная терапия. В зависимости от глубины поражения кишечной стенки, количества кровоточащих язв, калибра изъязвленных сосудов, уровня АД, состояния свертывания крови кишечные кровотечения могут быть профузными или небольшими (капиллярные кровотечения). Возникают кровотечения внезапно.
При обильном кровотечении ухудшение состояния больного совпадает с появлением следующих симптомов:
• снижение температуры тела;
• нарастающая слабость, головокружение;
• бледность кожи, похолодание конечностей;
• помрачение сознания, коллапс;
• появление в каловых массах примеси крови как измененной (мелена), так и алой.
При необильных кровотечениях общее состояние больного может существенно не изменяться и указанное осложнение диагностируется либо по наличию дегтеобразного стула, либо в результате исследования кала на скрытую кровь и по прогрессирующей анемизации.
Не менее грозным осложнением является прободение кишки, встречающееся у 0,1-0,5% больных брюшным тифом. Перфорация обычно возникает в терминальном отделе подвздошной кишки, изредка в толстой кишке. Перфоративные отверстия могут быть единичными или множественными, их размеры колеблются от едва заметных до 1,5 см.
При прободении кишки у больных возникают:
• дефанс мышц передней брюшной стенки, симптомы раздражения брюшины;
• снижение температуры тела, бледность кожных покровов;
• одышка смешанного характера;
В дальнейшем при отсутствии хирургического пособия:
• повышается температура тела;
• исчезает печеночная тупость;
Перечень некоторых заболеваний, подлежащих исключению по синдрому «лихорадка»
Сыпной тиф и болезнь Брилла
Тифоподобная форма сальмонеллеза
Генерализованная форма туляремии
Крымская геморрагическая лихорадка
Лейкоцитоз в общем анализе крови может развиваться через несколько часов от начала прободения.
• Для постановки диагноза необходимы лабораторные анализы.
По синдрому «лихорадка» брюшной тиф следует отличать от ряда инфекционных и неинфекционных заболеваний.
У большинства больных паратифы А и В клинически отличить от брюшного тифа практически невозможно. В связи с этим окончательный диагноз устанавливается после получения результатов бактериологического и серологического исследований.
Сыпной тиф отличается от брюшного тифа наличием:
• раннего увеличения селезенки;
• раннего появления розеолезно-петехиальной сыпи с излюбленной локализацией (сгибательные поверхности рук, живот, грудь).
В первые дни заболевания возникает необходимость проведения дифференциального диагноза между гриппом и брюшным тифом по синдромам «лихорадка» и «интоксикация». При этом следует помнить, что для гриппа характерны:
• рост заболеваемости в холодное время года;
• бурное внезапное начало заболевания;
• кратковременное (3-4 дня) повышение температуры тела при неосложненном течении;
Кроме того, при гриппе не бывает гепатоспленомегалии, розеолезной экзантемы.
Клиническая картина острого бруцеллеза характеризуется резкой потливостью, полиаденитом, мышечными и суставными болями, невралгиями, высокой, но относительно легко переносимой больными лихорадкой. Позже появляются бурситы, фиброзиты, артриты. Имеет значение анализ эпидемиологического анамнеза, так как бруцеллез чаще всего является профессиональным заболеванием. Окончательный диагноз устанавливается при наличии положительных реакций Райта, Хэдельсона, кожно-аллергической пробы Бюрне.
Инфекционный мононуклеоз отличается от брюшного тифа:
• «кружевного» творожистого налета на миндалинах;
• увеличения заднешейных лимфатических узлов;
• изменений в гемограмме — лейкоцитоз, лимфоцитоз, атипичные мононуклеары;
• положительной реакции Пауля—Буннеля, или обнаружения специфических антител к ВЭБ;
• коричневого налета на языке.
В отличие от брюшного тифа при псевдотуберкулезе могут выявляться:
• ранние (на 1—4-й день болезни) скарлатиноподобные, реже пятнисто-папулезные, высыпания на коже;
• сгущение сыпи в виде «капюшона», «перчаток» и «носков»;
Отличить лептоспироз от брюшного тифа помогают:
• характерный эпидемический анамнез;
• бурное, внезапное начало заболевания;
• жалобы на боли в икроножных мышцах, усиливающиеся при ходьбе;
• характерный внешний вид больного (гиперемия и одутловатость лица, склерит);
• полиморфная экзантема (у тяжелых больных — геморрагическая), появляющаяся на 3—6-й день болезни;
• поражение почек (олиго- или анурия, положительный симптом Пастернацкого, изменения в общем анализе мочи в виде протеинурии, лейкоцитурии, микрогематургии).
Установление диагноза брюшного тифа базируется на данных бактериологических и серологических исследований. Материалом для бактериологических исследований служат кровь, содержимое розеол, пунктат костного мозга, желчь, моча и фекалии.
Наиболее ранним методом бактериологической диагностики является исследование крови (гемокультура). Кровь берут в любой день заболевания при повышении температуры тела. Вероятность выделения гемокультуры зависит от сроков посева крови: чем раньше, тем вероятность больше.
Повышению вероятности выделения возбудителя способствует подкожное введение (при отсутствии противопоказаний) 0,1%-ного раствора адреналина в возрастной дозировке, что стимулирует сокращение селезенки и способствует выходу в кровяное русло возбудителей. В ранние сроки кровь берут до начала химиотерапии, не менее 10 мл, в более поздние сроки — 15—20 мл. Посев производят у постели больного на питательную среду в строгом соотношении 1 : 10 (во избежание бактерицидного действия крови на возбудителя).
При невозможности непосредственного посева у постели больного кровь стерильно смешивают с 40%-ным цитратом натрия в соотношении:
9 частей крови и 1 часть цитрата натрия — и направляют в лабораторию для дальнейших исследований.
Предварительный результат получают через 2—3 дня, окончательный — через 5—10 суток. Увеличение кратности посева (3 дня подряд) повышает вероятность выделения гемокультуры.
При появлении сыпи на коже можно производить посев содержимого розеол. Для этого кожу над ними обрабатывают 70°-ным спиртом и скарифицируют, затем вносят каплю желточного или простого бульона, отсасывают, переносят во флаконы с 50 мл бульона. Этот метод не является ранним, так как розеолы появляются на 8—10-е сутки.
При посеве костного мозга (миелокультура) положительные результаты могут быть получены как при наличии температуры тела, так и при нормальной температурной реакции.
Посев фекалий (копрокультура) обычно производится на 8—10-е и последующие сутки. Для повышения вероятности выделения копрокультуры целесообразно давать минеральное слабительное. Положительные результаты получают на 2—3-й, реже — на 1-й неделе заболевания.
Посев мочи (уринокультура) в количестве 20-30 мл производится непосредственно на питательные среды, начиная со 2-й недели заболевания.
Посев желчи (биликультура) всех 3 порций (А, В, С) в количестве 1-
2 мл производят на среды обогащения с 8—10-го дня заболевания. Вероятность ее выделения в 15 раз выше, чем копрокультуры.
Серологические методы применяют в конце 1-й недели заболевания, в период появления специфических антител.
Реакция Видаля позволяет выявлять специфические антитела — агглютинины. Ставится с О- и Н-антигенами. Антитела к О-антигенам появляются на 4—5-е сутки, и уровень их снижается в период реконвалесценции. Антитела к Н-антигену появляются на 8— 10-е сутки и сохраняются 2—3 месяца после выздоровления. Положительным считается результат в титре
1 : 200 при его нарастании в динамике заболевания. РИГА более чувствительна и специфична, ставится с О-, Н- и Vi-антигенами. Диагностический титр с О- и Н-антигеном 1 : 160-320, с Vi-антигеном — 1 : 40-1 : 80 и выше.
Методы экспресс-диагностики РИФ, РНФ, ИФА применяются реже.
ИФА позволяет осуществить раздельное определение специфических антител, относящихся к иммуноглобулинам классов М и G. Выявление Ig класса М указывает на острое заболевание, Ig класса G — на вакцинальную природу антител или на перенесенную инфекцию.
Для экспресс-диагностики брюшного тифа и бактерионосительства используются следующие реакции;
• реакция нарастания титра фага (РНФ);
• реакция нейтрализации антител (РНА);
• иммуноферментный метод (ИФА);
• иммунорадиометрический анализ (ИРА).
Указанные методы специфичны, чувствительны и позволяют в течение нескольких часов обнаружить присутствие брюшнотифозных бактерий в крови, моче, фекалиях, желчи.
• Не принимайте аспирин или другие продаваемые без рецепта обезболивающие лекарства при брюшном тифе, если только они не прописаны врачом. Эти лекарства могут понизить кровяное давление; аспирин может также способствовать желудочно-кишечному кровотечению.
• Антибиотик хлорамфеникол наиболее часто прописывают, чтобы лечить брюшной тиф в развивающихся странах. Другие антибиотики, типа ципрофлоксацина или триметопримсульфаметоксазола, также могут быть эффективны.
• Лекарства против диареи могут быть необходимы, чтобы уменьшить диарею и спазмы.
• Переливания крови могут быть необходимы в случае кровотечения в кишечнике.
• Кортикостероид дексаметазонон может использоваться в серьезных случаях, когда затронута центральная нервная система, чтобы ликвидировать бред, судороги или предотвратить удар.
• Срочная операция может быть необходима в случае перфорации кишечника.
• Несколько месяцев лечения антибиотиками может привести к уничтожению бактерий у хронических переносчиков болезни; иногда необходимо хирургическое удаление желчного пузыря (холецис-тэктомия).
Лечение брюшного тифа у детей осуществляется только в стационаре и предусматривает назначение строгого постельного режима, который следует соблюдать до 6-го дня нормальной температуры тела. Затем ребенку разрешают сидеть в постели, а с 10-го дня нормальной температуры — ходить.
Диета больных должна быть механически и химически щадящей, способствовать уменьшению бродильных и гнилостных процессов и в то же время быть достаточно калорийной. Используются дробные кормления малыми порциями, каждые 3—4 часа. В течение суток больной должен получать жидкость в объеме, соответствующем физиологической потребности с учетом текущих патологических потерь. В период реконвалесценции диета расширяется, постепенно увеличивается объем пищи. Исключают продукты, вызывающие усиленную перистальтику и газообразование (черный хлеб, горох, фасоль, блюда из капусты). В рацион вводят отварное нежирное мясо и нежирные сорта отварной рыбы, блюда из яиц, белый хлеб, кисломолочные продукты, измельченные овощи и фрукты.
В качестве этиотропного средства назначается ампициллин внутримышечно или внутрь в комбинации с химиопрепаратами, действующими на грамотрицательную флору. Помимо ампициллина можно использовать левомицетин, амоксиклав, амоксициллин, уназин, рифампицин. Антибиотики применяют на протяжении всего лихорадочного периода и еще 7—10 дней после установления нормальной температуры тела. Антибактериальная терапия не предупреждает возникновения рецидивов и формирования хронического бактерионосительства. Применение антибиотиков в комбинации с иммуномодулирующими средствами способствует более эффективной элиминации бактерий из организма. Противогрибковые средства назначаются по показаниям.
Патогенетическая терапия предусматривает введение жидкости внутрь или парентерально по общим принципам (в зависимости от формы тяжести), симптоматические средства, комплекс витаминов, ингибиторов протеаз и др.
Врачебная тактика при развитии специфического осложнения у больного брюшным тифом зависит от его характера. Так, при кишечном кровотечении пациента не следует кормить в течение суток, через 10—12 часов можно поить холодным чаем. Через 24 часа можно давать небольшое количество желе, затем в течение 3—4 дней диету постепенно расширяют и к концу недели переводят на обычный для брюшнотифозных больных стол. При длительных и массивных кровотечениях целесообразна катетеризация центральной вены, подкожное назначение атропина при профузных кровотечениях уменьшает перистальтику кишечника, способствует улучшению тромбообразования. Кроме того, используются тромбоэритроцитарная масса, криоплазма, фибриноген, викасол, препараты кальция, рутин, аскорбиновая кислота, ингибиторы фибринолиза.
При появлении симптомов прободения кишечной стенки необходим срочный перевод больного в хирургическое отделение для ушивания перфоративного отверстия.
Реконвалесцентов брюшного тифа выписывают из стационара после полного клинического выздоровления, но не ранее 14-го дня от момента нормализации температуры тела (после лечения антибиотиками — не ранее 21-го дня) и получения двукратного отрицательного бактериологического исследования фекалий и мочи, начатого в день отмены антибиотика и проведенного с интервалом 5 дней. Детям старшего возраста проводится однократное дуоденальное зондирование.
Лица, переболевшие брюшным тифом, подлежат диспансерному наблюдению. При этом не позднее 10-го дня после выписки из стационара осуществляется пятикратное бактериологическое исследование кала и мочи с интервалом 1—2 дня. В дальнейшем, на протяжении двух лет, 4 раза в год проводится трехкратное исследование кала и мочи. При отрицательных результатах дети подлежат снятию с учета.
Диета должна быть механически и химически щадящей. Строгая диета должна соблюдаться вплоть до 12—15-го дня с момента нормализации температуры, затем постепенно переходить к назначению выздоравливающим общего стола (диета № 15). В лихорадочном периоде можно давать следующие продукты: хлеб белый получерствый (150—200 г для взрослого), белые сухари (75 г в день), сливочное масло (30—40 г), простоквашу, кефир, ацидофилин (в количестве до 500 мл одного из этих молочных продуктов в сутки), сметану (100 г в день), яйца всмятку или желтки двух сырых яиц; допускается употребление 25—30 г зернистой или паюсной черной или красной (кетовой) икры. За обедом больному можно дать 200 г бульона из нежирной говядины или курицы либо вермишелевый суп с мясными фрикаделями, слизистый суп из овсянки, суп из манной крупы. В качестве второго блюда дают паровые котлеты с добавлением 10—15 г сливочного масла, отварную рыбу, хорошо проваренную полужидкую гречневую кашу, отварную вермишель. Рекомендуются также протертые свежие яблоки, муссы, кисели на черносмородиновом или апельсиновом соке, натуральные фруктовые, ягодные или овощные соки. Для питья можно давать настой шиповника, сладкий чай, небольшое количество кофе.
• Часто мойте руки с мылом и теплой водой, особенно после использования туалета или перед обработкой продовольствия. Инфицированные люди должны использовать отдельный туалет и мыть руки или надевать перчатки перед приготовлением пищи.
• Получите вакцинацию от брюшного тифа (хотя она только частично эффективна) перед путешествием в места с высоким риском заболевания.
• При путешествии за границей или в областях с плохими санитарными условиями пейте только разлитую в бутылки воду или другие разлитые в бутылки напитки и ешьте только хорошо приготовленные пищевые продукты и плоды, которые вы можете очистить самостоятельно. Не используйте пищевой лед.
• Обратитесь к врачу, если у вас наблюдается постоянная лихорадка и озноб вместе с другими признаками брюшного тифа.
Необходимо поддерживать хорошее санитарное состояние населенных мест, обеспечить правильное водоснабжение и канализацию, проводить санитарно-просветительную работу, направленную на воспитание гигиенических навыков у населения. Здоровые люди, имевшие тесный контакт с больными брюшным тифом, должны быть под медицинским наблюдением в течение 25 дней с обязательным ежедневным измерением температуры, проведением однократного посева кала и мочи на брюшнотифозных бактерий. При появлении у них хотя бы незначительных признаков заболевания необходима госпитализация в инфекционное отделение больницы. Хронические бактерионосители подлежат систематическому наблюдению.
Неспецифическая профилактика. После изоляции больного в очаге инфекции проводится заключительная и текущая дезинфекция. За лицами, общавшимися с больным брюшным тифом, устанавливается медицинское наблюдение в течение 21 дня и проводится бактериологическое обследование 1 раз в 10 дней (кал, моча). При выделении возбудителя из фекалий обязательна госпитализация для выяснения характера носительства и лечения.
Контактным назначают брюшнотифозный бактериофаг по 50 мл с интервалом 5 дней трехкратно.
Дети дошкольного возраста, проживающие в очаге и посещающие детские учреждения, отстраняются от посещения дошкольных детских учреждений до получения однократного отрицательного результата исследования на бактерионосительство.
Основой профилактики брюшного тифа являются санитарно-профилактические мероприятия: благоустройство населенных пунктов, снабжение населения доброкачественной водой, создание рациональной системы удаления с территории населенных пунктов нечистот и отбросов, соблюдение установленных правил водопользования, производства, транспортировки и реализации пищевых продуктов, борьба с мухами и санитарно-просветительная работа среди населения.
Вспомогательное значение имеет профилактическая иммунизация, которую проводят населению, проживающему на территориях, где уровень заболеваемости превышает 25 случаев на 100 тыс.
Специфическая профилактика. Прививки проводят по эпидпоказаниям с возраста 3—7 лет, в зависимости от вида вакцин в местностях, неблагополучных по этой инфекции, и лицам из групп риска (население, проживающее на территориях с высоким уровнем заболеваемости брюшным тифом, при хронических водных эпидемиях брюшного тифа, лица, занятые обслуживанием канализационных сооружений, оборудования, сетей; выезжающие в гиперэпидемические по брюшному тифу регионы и страны, а также контингенты в очагах по эпидпоказаниям).
Характеристика препаратов. В России зарегистрированы следующие брюшнотифозные вакцины:
• Вакцина брюшнотифозная спиртовая сухая, Россия.
• ВИАНВАК — жидкая виполисахаридная вакцина (Россия).
• Тифим Ви — полисахаридная Vi-вакцина фирмы Авентис Пастер (Франция).
Вакцина брюшнотифозная спиртовая сухая — инактивированные этиловым спиртом и лиофилизированные микробные клетки S.typhi штамм 4446. Консерванта не содержит. В одной ампуле содержится 5 млрд микробных клеток. Препарат предназначен для профилактики брюшного тифа у взрослых. Форма выпуска: ампулы, в упаковке по 5 ампул с вакциной и растворителем. Хранят при 2—8 °С 3 года.
Вакцинацию проводят 2-кратно: 0,5 мл, через 25-35 суток — 1,0 мл, ревакцинация через 2 года в дозе 1,0 мл. Вводят подкожно в подлопаточную область.
ВИАНВАК — очищенный раствор капсульного vi-полисахарида: бесцветная, прозрачная, слегка опалесцирующая жидкость с запахом фенола. Применяется с 3-летнего возраста однократно п/к в наружную поверхность верхней трети плеча. Разовая доза для всех возрастов 0,5 мл (25 мкг). Ревакцинация — каждые 3 года. Введение вакцины приводит к быстрому и интенсивному нарастанию специфических антител, обеспечивающих через 1—2 недели невосприимчивость к инфекции, которая сохраняется в течение 2 лет. Форма выпуска: ампулы по 1 дозе — 0,5 мл (25 мкг Виантигена) и по пять доз — 2,5 мл по 5 или 10 ампул в пачке или блистерной упаковке. Хранят 2 года при 2-8 °С.
Тифим Ви по своему составу сходна с ВИАНВАК и содержит в 1 дозе (0,5 мл) 25 мкг Vi-антигена. Вводится однократно п/к или в/м, иммунитет развивается через 2—3 недели и сохраняется, как минимум, в течение 3 лет. Ревакцинация — однократно той же дозой. Используется начиная с 5 лет, прививки детям 2—5 лет проводят после консультации с врачом. Выпускается в шприце по 1 дозе и во флаконах по 20 доз. Хранят 3 года при 2-8 °С.
Побочные реакции и осложнения. Вакцина брюшнотифозная спиртовая сухая реактогенная, допускается температура более 38,6 °С, инфильтрат более 50 мм не более чем у 7% привитых. Обшая реакция появляется через 5—6 часов, ее длительность, как правило, до 48 часов, местная — до 3—4 дней. В исключительно редких случаях развивается шок.
Побочные реакции на вакцины ВИАНВАК и Тифим Ви редки и относятся к слабым: субфебрилитет у 1—5% в течение 24—48 часов, головная боль.
Противопоказания. К использованию спиртовой цельноклеточной вакцины есть широкий круг противопоказаний — как острые, так и хронические состояния. ВИАНВАК вводится не ранее 1 месяца после выздоровления от острых или ремиссии хронических заболеваний, она противопоказана беременным. Тифим Ви не вводится при гиперчувствительности к компонентам вакцины, беременным.
источник