Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Брюшной тиф — острое инфекционное заболевание, типичный антропоноз с энтеральным механизмом заражения, вызываемое брюшнотифозными палочками и характеризующееся преимущественным поражением лимфатического аппарата тонкой кишки, высокой лихорадкой, выраженной интоксикацией и бактериемией, розеолёзной сыпью, гепатоспленомегалией. нередко с волнообразным течением и длительным бактериовыделением.
- А01.0 Брюшной тиф (инфекция, вызванная Salmonella typhi).
- А01.1 Паратиф А.
- А01.2 Паратиф В.
- А01.3 Паратиф С.
- А01.4 Паратиф неуточнённый (инфекция, вызванная Salmonella paratyphi, БДУ).
Источник инфекции — больной или бактериовыделитель, от которого возбудитель попадает во внешнюю среду с испражнениями и мочой. Особенно велика роль выделяющих возбудитель детей дошкольного и школьного возраста, так как они легче инфицируют окружающие предметы и среду. После перенесённого брюшного тифа бактерионосительство формируется у 2-10% детей.
Передача возбудителя осуществляется контактным, водным, пищевым путём, а также мухами. Основное значение для детей раннего возраста имеет контактно-бытовой путь передачи инфекции.
- Водный путь инфицирования при брюшном тифе сохраняет значение главным образом в сельской местности. Дети могут заразиться при купании в загрязнённых водоёмах, при питье недоброкачественной воды, особенно если имеются нарушения в системе водоснабжения и канализации (попадание сточных вод в реки, закрытые водоёмы, колодцы и др.). Водные вспышки протекают относительно легче пищевых.
- Пищевые вспышки брюшного тифа возникают главным образом при употреблении инфицированного молока и молочных продуктов — в пищевых продуктах сальмонелла тифа способна размножаться и накапливаться в больших количествах (особенно в молоке). Иногда вспышки брюшного тифа возникают при употреблении кондитерских изделий, мороженого, салатов, паштетов, морских моллюсков. Дети раннего возраста болеют брюшным тифом исключительно редко, что объясняется их большей изоляцией, более строгим гигиеническим режимом, контролем питания и др.
Классификация брюшного тифа
Заболевание классифицируют по типу, тяжести и течению.
- К типичным относятся заболевания с характерными клиническими симптомами (лихорадка, тифозный статус, сыпь, гепатоспленомегалия и др.). Отдельные клинические проявления заболевания могут и выпадать, но общая картина болезни остаётся типичной.
- К атипичному брюшному тифу относят стёртые и субклинические формы, а также формы с преимущественным поражением отдельных органов — пневмотиф, менинготиф, нефротиф и др. Эти формы у детей бывают крайне редко, их диагностика особенно затруднена.
По тяжести клинических проявлений различают лёгкие, среднетяжёлые и тяжёлые формы.
По течению брюшной тиф бывает острым, гладким, с обострениями, рецидивами, осложнениями и формированием хронического брюшнотифозного носительства.
Брюшнотифозная палочка, или Salmonella typhi, относится к семейству энтеробактерий, грамотрицательная, спор и капсул не образует, подвижна, хорошо растёт на обычных питательных средах, особенно при добавлении жёлчи, факультативный анаэроб.
Патогенность брюшнотифозных бактерий определяют эндотоксин, а также «ферменты агрессии»: гиалуронидаза, фибринолизин, лецитиназа, гемолизин, гемотоксин, каталаза и др., выделяемые бактериями в процессе колонизации и гибели.
Входными воротами инфекции служит ЖКТ. Через рот, желудок и двенадцатиперстную кишку возбудитель достигает нижнего отдела тонкой кишки, где и происходит первичная колонизация. Внедряясь в лимфоидные образования кишечника — солитарные фолликулы и пейеровы бляшки, а затем в мезентериальные и забрюшинные лимфатические узлы, палочки брюшного тифа размножаются, что соответствует инкубационному периоду.
Инкубационный период колеблется от 3 до 30 дней, в редких случаях продолжается до 50 дней (в среднем 10-14 дней). В клиническом течении болезни условно можно выделить период нарастания клинических симптомов (5-7 дней), период разгара (8-14 дней), угасания (14-21 день) и период реконвалесценции (после 21-28-го дня болезни). Динамика клинических проявлений существенно зависит от возраста детей.
Диагностика брюшного тифа
Брюшной тиф диагностируют на основании длительной лихорадки, головной боли, нарастающей интоксикации с развитием тифозного статуса, типичных изменений языка, появления метеоризма, розеолёзной сыпи, гепатоспленомегалии и изменений периферической крови.
Лабораторная диагностика основана на обнаружении возбудителя в биоматериале и специфических антител в крови больного. Решающее значение имеет обнаружение возбудителя в крови (гемокультура), моче (уринокультура), испражнениях (копрокультура), жёлчи (биликультура), а также в костном мозге, спинномозговой жидкости, розеолах, гное или экссудате.
При диарейном синдроме диету строят на тех же принципах, что и при других кишечных инфекциях. При токсикозе с эксикозом проводят оральную регидратацию, а при тяжёлом обезвоживании (II-III степень) — регидратационную инфузионную терапию в сочетании с дезинтоксикационным (раствор 1,5% реамберина, изотонический, электролитный раствор, обладающий антигипоксантной активностью) и посиндромным лечением.
Профилактика брюшного тифа
Состоит в соблюдении санитарно-гигиенических требований: правильном водоснабжении, строительстве канализации, строгом соблюдении технологии заготовки, транспортировки и реализации пищевых продуктов, особенно тех, которые перед употреблением не подвергаются термической обработке.
Переболевшие брюшным тифом подлежат диспансерному наблюдению и лабораторному обследованию. Бактериологическое обследование проводят не позднее 10-го дня после выписки из стационара 5 раз, с интервалом 1-2 дня. В последующие 3 мес кал и мочу исследуют 1 раз в мес, в дальнейшем (на протяжении 2 лет) — 1 раз в квартал троекратно. При отрицательных результатах этих исследований (за исключением декретированных категорий населения) переболевших брюшным тифом снимают с учёта в СЭС.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Брюшной тиф относится к заболеваниям, уровень распространенности которых во многом зависит от социально-экономических условий. Так, в прошлом вспышки этой болезни приходились на период войн, экономического кризиса и других социальных бедствий.
С учетом статистических данных Всемирной Организации Здравоохранения, все страны мира в зависимости от распространенности брюшного тифа условно делятся на несколько групп. В первую группу входит Канада, Бельгия, Швеция и другие страны с высоким уровнем экономического развития. В этих регионах на 100 000 человек приходится не больше 1 ежегодного случая этой инфекции. К последней группе относятся такие страны как Чили, Колумбия, Перу. Ежегодно в этих странах регистрируется более 30 случаев заболевания на 100 000 человек.
На территории Российской Федерации с 2007 года число случаев брюшного тифа значительно уменьшилось. Если с 2003 по 2006 год ежегодное количество пациентов варьировало от 150 до 180, то с 2007 по 2013 год этот показатель не превышал 80 человек. В 2014 году было зарегистрировано 14 больных (13 взрослых и 1 ребенок).
Возбудителем брюшного тифа является Salmonella typhi – подвижная палочка со сложным антигенным строением. Это довольно устойчивая во внешней среде бактерия, которая сохраняется в течение многих месяцев в водоемах, почве, овощах и фруктах, а также в молочных продуктах (в них сальмонеллы могут длительное время размножаться). Бактерии можно убить 96-процентным этиловым спиртом или 3-процентным раствором хлорамина. Основной характеристикой сальмонелл является сложная антигенная структура. Она представлена соматическим и жгутиковым антигеном.
Сальмонеллы продуцируют и выделяют сильный эндотоксин, который и определяет клиническую картину заболевания.
К антигенной структуре сальмонелл относятся:
- О-соматический антиген, представлен липосахаридным, устойчивым к действию высоких температур комплексом;
- Н-жгутиковый антиген, быстро разрушающийся под действием высоких температур.
Бактерии брюшного тифа способны к L-трансформации, то есть могут переходить в хроническую форму. При этом процессе бактерии как бы засыпают, но сохраняют свои патогенные свойства. Через некоторое время, когда иммунные силы человека снижаются, они вновь активируются. Этим объясняется возможность длительного персистирования (нахождения) бактерий в организме.
Брюшной тиф относится к инфекциям с фекально-оральным механизмом передачи, что означает, что проникновение патогенных бактерий в организм происходит преимущественно через рот. Заражение может осуществляться пищевым или водным путем. В почве или воде сальмонеллы сохраняются длительное время, что и делает этот путь заражения наиболее частым. Контактный или бытовой путь заражения встречается исключительно редко, в основном у детей. Это может происходить при непосредственном контакте с источником инфекции (например, ребенок может взять в рот игрушку, которая была заражена сальмонеллами).
Попадая через ротовую полость в организм человека, сальмонеллы далее мигрируют в кишечник. Известно, что внедрение возбудителя происходит в подвздошной кишке, которая является отделом тонкого кишечника. Изначально бактерии начинают паразитировать в скоплениях лимфатической ткани подвздошной кишки. Потом вместе с током лимфы они проникают уже в мезентериальные лимфатические узлы. Здесь они также начинают интенсивно размножаться, а достигнув определенной концентрации, проникают в кровь. Находясь в лимфатических узлах, сальмонеллы не только растут и размножаются в них, но и запускают развитие воспалительного процесса. Период времени с момента попадания бактерий в организм и до их выхода в кровь называется периодом инкубации. После его окончания появляются первые симптомы заболевания. Известно, что для возникновения заболевания необходимо, чтобы в желудочно-кишечный тракт попало не менее 10 миллионов микробных клеток. В кишечном тракте их концентрация может достигнуть одного миллиарда.
Попадая в кровь, сальмонеллы приводят к развитию бактериемии. Бактериемией называется циркуляции в крови (которая в норме стерильна) бактерий. Этот процесс совпадает с появлением первых симптомов брюшного тифа и окончанием периода инкубации. Чем массивнее бактериемия, тем сильнее и выраженнее симптомы заболевания.
Патогенезом называется весь комплекс механизмов, необходимых для развития болезни. При брюшном тифе патогенез реализуется на нескольких этапах.
Этапами патогенеза брюшного тифа являются:
- проникновение сальмонелл в желудочно-кишечный тракт вместе с источником заражения (едой, водой);
- внедрение бактерий в слизистую подвздошной кишки;
- размножение сальмонелл в солитарных фолликулах и пейеровых бляшках, откуда они мигрируют в мезентериальные лимфатические узлы;
- развитие воспаления в мезентериальных лимфатических узлах и увеличение концентрации сальмонелл в них;
- выход бактерий в кровь и развитие бактериемии;
- распространение с током крови бактерий по всем органам и тканям;
- формирование очагов инфекции в селезенке, печени и других органах.
Важным моментом в патогенезе брюшного тифа является бактериемия. Она бывает первичной и вторичной. Первичная бактериемия – это, когда сальмонеллы впервые из лимфатических узлов попадают в кровь. Однако когда бактерии попадают в кровь, они гибнут вследствие ее бактерицидного действия. Погибая, они выделяют эндотоксин, который обладает нейротропным действием. Таким образом, часть бактерий, находящихся в кровеносном русле, постоянно погибает и выделяет эндотоксин. Чтобы продлить циркуляцию сальмонелл, из внутренних органов в кровь вновь начинают мигрировать бактерии. Процесс выхода сальмонелл в кровь уже из внутренних органов называется вторичной бактериемией.
Таким образом, развивается порочный круг – бактерии выходят в кровь, где они погибают и выделяют эндотоксин, а им на смену поступают новые сальмонеллы из внутренних органов и лимфатических узлов. В то же время, эндотоксин, обладая сильнейшим нейротропным эффектом, определяет клиническую картину брюшного тифа.
Эффектами эндотоксина сальмонелл являются:
- нейротоксическое действие с поражением центральной нервной системы и развитием токсической энцефалопатии;
- поражение нервных окончаний и вегетативных ганглий, что приводит к развитию язв на слизистой кишечника;
- кардиотоксическое действие, которое проявляется в дистрофических изменениях сердца, что в конечном итоге приводит к развитию токсического миокардита;
- нарушение тонуса периферических сосудов, приводящее к падению артериального давления и развитию коллапса;
- развитие инфекционно-токсического шока, что сопровождается нарушением водно-электролитного баланса;
- поражение почек и развитие синдрома «шоковая почка».
Все эти эффекты приводят к развитию многочисленных симптомов и обуславливают разнообразную клиническую картину.
Источником сальмонеллы тифа для здорового человека в большинстве случаев является бактерионоситель. Носителем называют того, кто практически оставаясь здоровым, не проявляя никаких признаков болезни выделяет в окружающую среду патогенные бактерии. Выделение может продолжаться от нескольких недель до нескольких десятков лет. Данный феномен может объясняться несколькими причинами. В первую очередь, это может быть бактерионоситель-реконвалесцент, то есть выздоравливающий после перенесенного заболевания человек. В период выздоровления бактерионосительство может быть как кратковременным, так и длительным. Кратковременное носительство наблюдается при дизентерии или при дифтерии (от 3 до 4 месяцев). Что касается брюшного тифа, то в данном случае носительство затягивается до 10 лет.
Отдельной категорией бактерионосительства являются иммунные носители. Это те лица, которые ранее были привиты.
Источником инфекции также могут быть больные с атипичными формами брюшного тифа. В этом случае заболевание протекает без классических симптомов и поэтому не диагностируется вовремя. Люди с такими формами брюшного тифа длительное время лечатся амбулаторно (то есть на дому) и остаются не изолированными от членов семьи. В этом случае, заражение может происходить при употреблении зараженной пищи, воды. Большую опасность представляют собой молочные продукты, так как в них бактерии могут не только длительное время сохраняться, но и размножаться.
Восприимчивость населения к брюшному тифу очень высока. В очагах, где регистрируется вспышка брюшного тифа, могут заболевать до 50 – 60 процентов от общего населения.

К периодам (этапам) заболевания брюшного тифа относятся:
- инкубационный период;
- начальный период;
- период разгара заболевания;
- период угасания основных симптомов;
- период выздоровления.
Инкубационный период – это период с момента проникновения сальмонелл в организм человека до момента, когда появляются первые симптомы. При брюшном тифе период инкубации, как правило, длится от 9 до 14 дней. Максимально он может затягиваться до 25 дней. За это время попавшие в организм сальмонеллы активно размножаются в слизистой подвздошной кишки и лимфатических узлах. В тот момент, когда бактерии выходят в кровь, инкубационный период заканчивается, и появляются первые признаки заболевания.
Длительность этого периода зависит от концентрации изначально попавших в организм микробов и от пути заражения. При пищевом заражении инкубационный период короткий — от 7 до 9 дней, а заболевание отличается высокой тяжестью. Водный путь заражения характеризуется более длительным периодом инкубации.
Период угасания основных симптомов начинается с момента снижения температуры, очищения языка, нормализации стула. Все проявления общей интоксикации – головная боль, слабость, разбитость – уходят. Температура тела начинает снижаться, но все еще не доходит до нормы.
Несмотря на редукцию симптомов, этот период болезни является очень опасным. Именно в этот момент болезнь может заново проявить себя, то есть возможен рецидив брюшного тифа. Поэтому в период угасания основных клинических симптомов пациент продолжает оставаться в стационаре под постоянным наблюдением.
Симптомами брюшного тифа являются:
- лихорадка;
- сыпь;
- кишечное кровотечение;
- поражение внутренних органов.
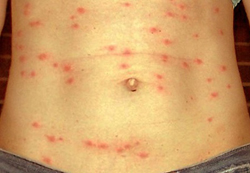
Специфическим проявлением брюшного тифа является сыпь. Она обусловлена нарушением проницаемости кровеносных сосудов и пропитыванием эпидермиса элементами крови. При брюшном тифе сыпь, как правило, розеолезная, а элементом такой сыпи является розеола. Розеола – это округлое красное пятнышко, размером от 1 до 5 миллиметров. Она не шелушится и не создает зуд, а потому не причиняет беспокойства пациенту. Однако, несмотря на это, сам период высыпания сопровождается резким поднятием температуры тела и ухудшением состояния пациента. Сознание пациента еще больше затуманивается, и он становится сонным, вялым, апатичным.
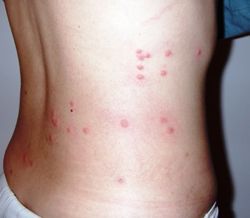
При брюшном тифе сыпь появляется на 8 – 9 день от начала заболевания. Она локализуется на верхних отделах живота и грудной клетки. Иногда элементы сыпи могут выступать над уровнем кожи и приобретать четкие границы. Чаще всего сыпь необильная и держится от 3 до 5 дней. Она может исчезнуть уже через один — два дня, но потом вновь появится. При тяжелом течении заболевания сыпь приобретает петехиально-геморрагический характер. Элементы сыпи в данном случае пропитываются кровью, что говорит о неблагоприятном прогнозе.
В редких случаях характерная для брюшного тифа сыпь может отсутствовать. Отсутствие сыпи на теле пациента не должно исключать диагноз брюшного тифа.
При брюшном тифе из-за специфического поражения сальмонеллами желудочно-кишечного тракта выявляются признаки энтерита. На начальных стадиях отмечается задержка стула, однако уже во время стадии развернутых клинических проявлений присутствует стул энтерического характера (то есть понос). У некоторых же больных остаются запоры.
Живот больного брюшным тифом вздут, при пальпации болезненный. В умеренных и тяжелых случаях развивается парез кишечника, для которого характерно полное отсутствие перистальтизма. При этом газы и кишечное содержимое скапливаются в просвете кишечника, делая живот напряженным и болезненным.
В результате специфического воздействия эндотоксина сальмонелл на нервные окончания в слизистой кишечника развиваются трофические и сосудистые изменения. Они, в свою очередь, приводят к нарушению питания слизистого слоя кишечника и развитию трофических язв. Трофические язвы – это те, которые развиваются вследствие нарушенного питания (трофики) слизистой оболочки. В своем развитии язвы проходят несколько этапов.
Этапами развития язв являются:
- первая неделя – увеличение лимфатических фолликулов слизистой кишечника;
- вторая неделя – некроз (омертвение) увеличенных образований;
- третья неделя – отторжение некротических (омертвевших) масс и формирование на их месте небольших углублений, то есть язв;
- четвертая неделя – стадия чистых язв;
- пятая неделя – стадия заживления язв.
Все эти стадии могут следовать одна за другой без развития последствий для слизистой оболочки кишечного тракта. Однако, при формировании обширных и глубоких язв течение брюшного тифа осложняется кишечным кровотечением. Происходит это вследствие перфорации (прободения) язвы слизистой. В этом случае целостность оболочек кишечника нарушается, а вместе с ними и тех кровеносных сосудов, которые в них заложены. Нарушение целостности кровеносных сосудов приводит к излитию крови в просвет кишечника, что и является причиной кишечного кровотечения.
Кишечное кровотечение при брюшном тифе, как правило, встречается на 3 – 4 недели от начала заболевания. Неотъемлемым симптомом перфорации кишечной язвы является боль. Пациент предъявляет жалобы на внезапно появившуюся боль острого характера.
Часто боли локализуются внизу животу справа, но могут быть и разлитыми. Болевой синдром сопровождается выраженным напряжением мышц живота, учащенным дыханием и падением артериального давления. Симптомы перфорации язвы ярко выражены при умеренных формах брюшного тифа. Объясняется это тем, что сознание пациента в этом случае не сильно затуманено, и болевая чувствительность сохраняется. Если же кишечное кровотечение начинается на фоне высокой температуры и затуманенного сознания пациента, то клиника его очень стертая.
При осмотре выявляется выраженное защитное напряжение мышц живота. Живот плотный болезненный, движения брюшной стенки во время акта дыхания еле заметны или вовсе отсутствуют. Появляются признаки раздражения брюшины, такие как симптом Щеткина-Блюмберга.
После того как бактерии брюшного тифа выходят в кровь, они разносятся с током крови по всему организму к различным органам и системам. Так, вместе с током крови они попадают в печень, селезенку, почки, сердце.
Поражение сердца
Эндотоксин сальмонелл приводит к дистрофическим изменениям в сердце с развитием токсического миокардита. Термин «миокардит» означает, что воспалительным процессом охвачен мышечный слой сердца. Это приводит к тому, что сердце перестает выполнять свои основные функции. В норме основной функцией сердца является «функция насоса», которая обеспечивает кровоснабжение по всему организму. Из-за поражения мышечного слоя сердце перестает эффективно сокращаться и качать кровь. Сокращения становятся слабыми, глухими, что объясняет брадикардию (редкие сердечные сокращения), артериальную гипотонию (снижение артериального давления). При обследовании пациента сердечные тоны глухие, слабые, артериальное давление низкое, пульс в пределах 50 ударов в минуту.
Следствием поражения сердца, является гипоксия или же кислородное голодание, нарушение водно-электролитного баланса, гиповолемия (уменьшение объема циркулирующей крови).
Поражение почек и легких
На фоне гиповолемии развивается синдром «шоковой почки» и «шокового легкого». Шоковая почка – это состояние, при котором нарушаются все функции почки — фильтрация, секреция и выделения. Диурез (суточный объем мочи) при этом осложнении резко снижается, вплоть до анурии. Вследствие нарушенной выделительной функции в организме начинают накапливаться продукты обмена – креатинин, мочевина. Это еще больше отягощает течение заболевания и обуславливает развитие инфекционно-токсического шока. Лечение шоковой почки должно быть экстренным и включать меры по восстановлению диуреза, выведению токсических продуктов обмена.
Еще одним следствием гиповолемии является шоковое легкое. При этом синдроме в альвеолах легких скапливается большое количество жидкости. Таким образом, легкие заполняются не воздухом, а водой, что лежит в основе отека легких. Пациенту становится трудно дышать, нарастает одышка.
Брюшной тиф часто путают с сыпным тифом, что является неверным. Сыпной тиф – это острое инфекционное заболевание, которое вызывается бактериями рода риккетсий. В отличие от брюшного тифа это заболевание не относится к кишечным инфекциям. Для сыпного тифа характерно преимущественное поражение нервной и сердечно-сосудистой системы. Передается данная инфекция, в основном через, вшей, чаще всего платяных и реже головных. Заражение происходит через укусы этих насекомых. Сами же вши заражаются от больных людей. Таким образом, платяные вши являются переносчиками заразы.
После того как вошь укусила больного человека, она может прожить от 30 до 45 дней. Укус вши является очень болезненным, из-за чего человек начинает болезненно расчесывать место укуса. Расчесывая укус, он втирает фекалии вши в кожу, посредством чего и происходит заражение. Далее риккетсии проникают в кровоток и разносятся кровью по всему организму. Мишенью для риккетсий являются эндотелиальные клетки, то есть структурные элементы сосудистой стенки. Развиваясь внутри сосудистой стенки, риккетсии разрушают ее, что приводит к деструкции кровеносных сосудов. Для сыпного тифа характерен феномен васкулита, то есть поражение эндотелиальной стенки сосудов. Это и обуславливает развитие в клинической картине заболевания таких симптомов как кровоизлияния в кожные покровы и в слизистые, увеличение селезенки, снижение артериального давления.
Еще одной отличительной особенностью сыпного тифа является поражение нервной системы. Сознание пациента спутанное, иногда могут развиваться признаки менингизма. Крайне тяжелым проявлением сыпного тифа является тифозный статус. Во время него у пациента отмечается психомоторное возбуждение, расстройства памяти, прогрессирует бессонница. Если же пациент засыпает, то ему сняться кошмарные сновидения. Иногда может развиваться бред, галлюцинации и другие психотические симптомы.
В эту категорию входят те последствия, которые характерны только для брюшного тифа. Наибольшим значением среди специфических последствий этого заболевания обладает инфекционно-токсический шок. Развивается такое состояние в разгар заболевания по причине массового поступления в кровь токсинов, которые выделяют брюшнотифозные бактерии. Эти токсины провоцируют спазм сосудов, в результате чего циркуляция крови нарушается.
Также токсины способствуют усиленному выбросу в кровь адреналина и других гормонов, которые усиливают сосудистый спазм. Кровь перестает выполнять свою транспортную функцию, что приводит к ишемии тканей (недостаточному кровоснабжению тканей) и к метаболическому ацидозу (повышенному содержанию в крови кислых продуктов). Все это становится причиной дегенеративных (разрушительных) изменений органов и тканей, отеков и других патологических состояний, которые могут привести к летальному исходу. Начинается инфекционно-токсический шок с увеличения температуры тела и развивается в несколько этапов.
Этапами инфекционно-токсического шока являются:
- Ранний. Сознание пациента сохраняется ясным, может наблюдаться тревога, двигательное беспокойство, отек лица и верхней половины туловища. Дыхание при этом учащенное, артериальное давление волнообразно повышается и снижается. У детей ранний этап обычно сопровождается рвотой, поносом, болями в животе (в верхней части).
- Выраженный. Тревожность и общее возбуждение первого этапа сменяется апатичным состоянием, двигательной заторможенностью. Кожные покровы пациента становятся бледными, холодными и влажными. Со временем возможно появление на коже кровоизлияний. Конечности приобретают синеватый оттенок. Температура и артериальное давление снижается, дыхание и пульс становятся слабыми. Резко уменьшается объем мочи. В этот период развиваются различные патологии со стороны почек, дыхательной системы.
- Декомпенсированный. Артериальное давление и температура тела продолжают падать. Пациента мучают судороги, возможна потеря сознания или кома. Кожа приобретает выраженный синий оттенок. Мочеиспускание отсутствует. Начинают проявляться симптомы дисфункции со стороны всех органов.
В эту группу входят заболевания, которые могут выступать в роли последствий не только брюшного тифа, но и других болезней. Брюшнотифозные бактерии кроме кишечника могут поражать и другие органы, провоцируя воспалительные процессы. Ситуация усложняется, когда к первичному воспалению присоединяется вторичная бактериальная инфекция.
К неспецифическим последствиям брюшного тифа относятся:
- со стороны дыхательной системы – пневмония (воспаление легочной ткани);
- со стороны сосудов – тромбофлебит (воспаление вен);
- со стороны сердца – миокардит (воспаление сердечной мышцы);
- со стороны почек – пиелит (воспаление в почечной лоханке), пиелонефрит (воспаление почечной ткани);
- со стороны нервной системы – периферический неврит (воспаление нервов), менингоэнцефалит (воспаление головного мозга и, в некоторых случаях, спинного мозга с последующим параличом);
- со стороны опорно-двигательного аппарата – артрит (воспаление суставов), хондрит (воспаление хрящевой ткани), периостит (воспаление надкостницы);
- со стороны мочеполовых органов – цистит (воспаление мочевого пузыря), простатит (воспаление простаты).
Основными симптомами, наличие которых вызывает подозрение на брюшной тиф, являются:
- сухость и бледность кожных покровов;
- повышенная температура;
- изменения языка – его увеличение, сухость и покрытие по центру налетом;
- появление красноватой сыпи на теле;
- диспепсические расстройства;
- проявления интоксикационного синдрома.
Когда у пациента наблюдаются подобные симптомы в течение 5 – 6 дней, необходимо сдать лабораторные анализы на брюшной тиф и пройти ряд диагностических исследований, посредством которых выявляется возбудитель заболевания.
Анализы на брюшной тиф назначаются как с целью выявления возбудителя болезни, так и для определения степени тяжести заболевания и контроля эффективности лечения.
К анализам, которые назначаются при диагностике брюшного тифа, относятся:
- общеклинические анализы;
- бактериологические анализы (посевы);
- серологические анализы.
Результаты общеклинических анализов указывают на присутствие воспалительного процесса в организме, на степень дегидратации и состояние организма больного в целом.
Бактериологические исследования помогают обнаружить самого возбудителя брюшного тифа в биологических жидкостях организма. К серологическим исследованиям прибегают с целью определения в организме человека антигенов возбудителя брюшного тифа. Серологические анализы особенно важны при диагностике бактерионосительства.
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Общеклинические анализы при брюшном тифе
Общеклинические анализы при брюшном тифе назначаются с момента обращения больного к врачу. Изменения в анализах не являются специфическими для данного заболевания, однако они помогают определить состояние организма больного в целом. Основными анализами являются гемограмма и общий анализ мочи.
Возможными изменениями клинического анализа крови при брюшном тифе являются:
- умеренное повышение лейкоцитов (белых клеток крови);
- лейкопения (уменьшение числа лейкоцитов);
- отсутствие эозинофилов (подвида лейкоцитов);
- умеренное повышение числа лимфоцитов (подвида безъядерных лейкоцитов);
- умеренное ускорение оседания эритроцитов.
Число лейкоцитов может быть повышенным только в первые дни заболевания. На протяжении последующей недели болезни их уровень резко падает. Лейкопения сохраняется на весь период выраженной клинической картины брюшного тифа.
Возможными изменениями в общем анализе мочи при брюшном тифе являются:
- присутствие белка;
- высокий уровень эритроцитов (красных клеток крови);
- высокий уровень цилиндров.
Ранняя специфическая диагностика брюшного тифа начинается с бактериологических исследований на основе посевов. В качестве материала для посева выступают различные биологические жидкости организма.
К биологическим жидкостям, которые используют для посева при брюшном тифе, относятся:
- кровь;
- моча;
- каловые массы;
- содержимое двенадцатиперстной кишки (желчь);
- грудное молоко.
Возбудителя брюшного тифа можно также обнаружить при бактериологическом исследовании розеол и костного мозга.
Для постановки диагноза забор биологических жидкостей должен проводиться до начала этиотропной терапии.
Посев крови
При ранней диагностике брюшного тифа чаще всего прибегают к посеву крови, в которой возбудитель легко обнаруживается даже в период инкубации. Лучше всего выполнять забор крови в период повышения температуры тела. В случае начала антибактериальной терапии кровь берется непосредственно перед тем как вводится следующая доза препарата. До 20 миллилитров крови засеваются на специальные жидкие питательные среды. Наиболее часто используемой средой для посева крови при брюшном тифе является среда Раппопорта, состоящая из бульона на основе желчи с добавлением глюкозы и специального красителя. Питательную среду с кровью помещают на 10 дней в инкубатор с температурой в 37 градусов Цельсия. Лаборанты проверяют посевы каждый день на наличие признаков роста бактериальных колоний – помутнение жидкости, изменение ее окраски. Если по окончании десяти дней рост отсутствует, результат анализа отрицательный. Если обнаруживаются признаки роста колоний, производят высевы на плотные среды в чашках Петри. Новые посевы вновь инкубируют при 37 градусах Цельсия в течение суток. В итоге на поверхности плотной среды разрастаются бактериальные колонии, которые подлежат идентификации при помощи ряда биохимических тестов. Параллельно с этим определяется также чувствительность бактерий к различным антибактериальным препаратам. Окончательные результаты гемокультуры получают через четверо суток.
Посев мочи
Исследование мочи на выявление возбудителя брюшного тифа можно проводить на протяжении всего периода болезни. Учитывая тот факт, что возбудитель выделяется с мочой непостоянно и кратковременно, посевы мочи следует повторять каждые 5 – 7 дней. Собранная моча должна быть доставлена в лабораторию для засева не позже двух часов с момента забора. Чем дольше хранится материал, тем больше шансов отмирания возбудителя или роста других бактерий. Урокультура получается тем же путем засева и инкубации, как и гемокультура.
Посев каловых масс
Посевы каловых масс для диагностики брюшного тифа выполняют, начиная со второй недели болезни. Забор испражнений производится при помощи стерильного шпателя, проволочной петли или ложечки. Для перевозки материала используется стерильный контейнер. В лаборатории готовится копрокультура путем посева кала на плотные питательные среды и инкубации при 37 градусах Цельсия в течение 18 – 24 часов.
Серологические анализы при диагностике брюшного тифа выявляют в крови больного особые антигены и антитела. Существует несколько основных антигенов, которые обнаруживаются при исследовании крови пациента.
Основными антигенами, которые обнаруживаются в крови больного при брюшном тифе, являются:
- О-антиген;
- Н-антиген;
- Vi-антиген.
О-антигены и Vi-антигены представлены частицами оболочек возбудителя, а Н-антигены являются структурными элементами жгутиков.
В качестве антител выступают особые белки, которые вырабатываются иммунной системой человека для нейтрализации антигенов возбудителя. Высокие уровни антител указывают на формирование стойкого иммунитета к возбудителю, что наблюдается в период выздоровления либо при бактерионосительстве. Антигены и антитела определяются в крови больного с помощью особых серологических реакций.
К реакциям серологического обследования на брюшной тиф относятся:
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Серологическую диагностику брюшного тифа проводят не раньше второй недели болезни.
Реакцией Видаля называется реакция прямой агглютинации (склеивания), которая позволяет определить присутствие О-антигена в сыворотке больного. Данная реакция широко применяется при диагностике брюшного тифа, однако она не является специфической, давая ложноположительные результаты за счет распознавания других видов сальмонелл. Для реакции Видаля необходимо 2 – 3 миллилитра венозной крови – обычно из локтевой вены. Кровь оставляют на некоторое время в пробирке до ее полного свертывания. Стерильным шприцем отсасывается образовавшаяся на поверхности сыворотка и помещается в другую пробирку. Реакция агглютинации состоит в поэтапном разведении сыворотки больного до соотношения 1 к 800 и добавлении специального диагностикума (антитела к искомым антигенам).
Этапами реакции Видаля являются:
- наполнение ряда пробирок по 1 миллилитру физиологического раствора;
- добавление 1 миллилитра сыворотки в первую пробирку и получение разведения 1 к 50;
- отсос пипеткой из первой пробирки 1 миллилитра и добавление его во вторую пробирку – получается разведение 1 к 100;
- повтор манипуляций до получения растворов в соотношении 1 к 800;
- добавление специального диагностикума в каждую пробирку;
- двухчасовая инкубация при 37 градусов Цельсия;
- последующее содержание пробирок при комнатной температуре в течение суток.
Реакция агглютинации проявляется в виде образования небольшого осадка на дне пробирки. Реакция Видаля является положительной, если агглютинация присутствует в пробирке с разведением 1 к 200 и более. Положительный результат может указывать не только на присутствие болезни, но и на возможное носительство. Для дифференциации этих состояний реакция повторяется через 5 – 6 дней. Если агглютинация появляется в пробирках с высокими титрами антител, это указывает на наличие болезни. У бактерионосителей титры антител не меняются при повторных исследованиях.
Реакция непрямой гемагглютинации
Реакция непрямой гемагглютинации является более специфической и чувствительной для диагностики брюшного тифа. С ее помощью определяются все три основных антигена возбудителя. В качестве диагностикума выступают эритроциты, сенсибилизированные к антигенам сальмонеллы. Методика выполнения реакции схожа с техникой реакции Видаля, однако разведения начинаются с 1 к 10. Гемагглютинация проявляется в виде образования осадка красного цвета на дне пробирки, похожего на перевернутый зонтик. Положительной считается реакция, при которой осадок образовался в пробирке с разведением 1 к 40 и более. При последующих анализах через 5 и 10 дней титры антител увеличиваются в 2 – 3 раза, особенно О-антител. Повышение титра Vi- и Н-антител наблюдается у больных в период выздоровления. Их уровень также может быть высок у носителей.
Реакции флюоресцирующих антител
С первых дней болезни возбудителя можно опознать при помощи реакций флюоресцирующих антител. Эти реакции заключаются в обнаружении антигенов возбудителя при помощи антител, отмеченных флюоресцирующими веществами. В биологический диагностический материал (кровь, кал, моча) добавляют «маркированные» антитела и изучают его при помощи специальных микроскопов. Когда антитело связывается с антигеном возбудителя, в микроскопе видно свечение. Предварительные результаты реакций готовы в течение одного часа, а окончательные – через 10 – 20 часов. Реакции флюоресцирующих антител достаточно специфичны и высокочувствительны, однако используются редко в диагностике брюшного тифа.
источник
Тифом называют такое заболевание, которое характеризуется сбоями в деятельности нервной системы, возникающими вследствие повышенной интоксикации и лихорадочного состояния. Тиф, фото которого показаны в статье, является довольно опасной патологией, так как часто влечет за собой неблагоприятные последствия.
Существует несколько разновидностей тифа, каждый из которых имеет своих возбудителей. Так сыпная форма вызывается бактериями риккетсиями. Они очень боятся тепловой обработки и дезинфицирующих средств. При воздействии кипятка они гибнут в течение нескольких секунд.
Брюшную форму вызывают бактерии Сальмонеллы, которые производят эндотоксин, являющийся вредным исключительно для человеческого организма. Данный возбудитель в отличие от многих других не может образовывать споры и капсулы. Однако, он очень устойчив к низким температурам, а вот высокую выдержать не может, при воздействии кипятка гибнет разу же.
Также боится дезинфекционных средств, погибая от них через нескольких минут. Благоприятной средой для этих бактерий является молочная продукция, они могут находиться в ней по несколько месяцев. Кроме того, они обитают в почвенной и водной среде примерно такое же время, а вот в проточной воде могут жить только несколько дней.
Возвратная форма вызывается микроорганизмами, относящимися к спирохетам рода Borrelia. Самым часто встречающимся возбудителем является бореллия Обермейера. Развиваются они в организме вшей или клещей, через которых и происходит заражение. Данные бактерии также убиваются кипячением и дезинфекцией. Эпидемическая форма вызывается риккетсией Провачека, которая поражает платяных вшей. Именно из-за них и можно заразиться тифом.
Брюшной тип патологии является кишечной инфекцией, которая поражает органы пищеварительной системы. Период инкубации продолжается около 10-14 дней. На начальной стадии пациент чувствует общее недомогание, слабость, разбитость, отмечает потерю аппетита, головной боли, плохой сон или его полное отсутствие.
Ежедневно повышается температура тела, в конце недели она достигает 39-40 °С. Также у больного обложен язык, имеется своеобразный запах из ротовой полости, наблюдается увеличение селезенки, боли, проблемы со стулом, газообразование, сухость кожного покрова.
С течением болезни пациент начинает бредить либо находится в прострации. Примерно через 9-12 дней после начала болезни возникает сыпь на теле, которая характеризуется мягкостью, небольшой возвышенностью над поверхностью покрова и розовой расцветкой. Также высыпания исчезают, когда на них надавливаешь рукой. Сыпь у ребенка проявляться также.
Отмечается сухость языка, наличие на нем серого налета, краснота только по краям и на кончике. Зачастую пациенты начинают болеть бронхитом либо воспалением легких. Самой неблагоприятной для человека является третья неделя заболевания, при которой могут образоваться кровотечения в кишечнике, развиться воспалительный процесс в брюшной полости и почках.
Когда течение патологии подходит к концу, постепенно температура тела пациента понижается, сознание становится ясным, появляется желание принимать пищу. Однако, необходимо еще месяц, что организм полностью восстановился. Есть небольшая вероятность, что болезнь может повториться.
Многих интересует вопрос: «Чешется тиф или нет?». Да, пациент может почувствовать такое проявление заболевания.
Данная разновидность тифа передается фекально-оральным путем. В большинстве случаев заражение происходит через воду. Есть риск, что бактерии перейдут к человеку при употреблении продуктов и в быту. Все люди обладают высокой восприимчивостью к этой патологии. Если человек уже болел тифом, то у него вырабатывается устойчивый иммунитет.
Главным лекарственным средством для лечения брюшной формы является Левомицетин, который направлен на уничтожение болезнетворных микроорганизмов. Употребляют его около 10-12 суток до тех пор, пока температура тела не придет в норму. Также врачи делают инъекции внутривенно, вводя в кровь 5%-ый раствор глюкозы и изотонический раствор хлорида натрия.
При тяжелом течении заболевания назначаются кортикостероиды, обычно выписывают медикамент Преднизолон. Во время терапии пациент должен соблюдать строгий постельный режим не меньше 7 дней.
Несмотря на то, что все люди прививаются от брюшного тифа, фото которого показаны ниже, очень важно придерживаться некоторых профилактических правил. Многие из них находятся под контролем органов здравоохранения. Особое внимание должно уделяться санитарии, так как возбудители могут располагаться в загрязненной воде, продуктах.
Кроме того, есть группы людей, которые могут быть носителями этой формы болезни. Они в обязательном порядке контролируются медицинскими работниками. Ведь от таких людей может распространиться возбудитель инфекции. К ним относятся сами врачи и другие сотрудники медицинских организаций, работники коммунальных служб, водонапорных станций и общепита.
Также врачи в целях профилактики осуществляют довольно продолжительное наблюдение за пациентом, который перенес тиф. Таких людей отпускают домой с больницы только тогда, когда будут проведены 5 исследований подряд, и все они покажут отрицательные результаты. Но и на этом не все, уже здоровый человек должен регулярно сдавать анализы на протяжении трех месяцев.
Когда данный срок истечет, пациенту понадобится пройти обследование только два раза в год. Те, кто перенес тиф, должны всегда внимательно контролировать свою температуру. Если она хоть немного поднимется, даже при развитии обычной простуды, необходимо немедленно обратиться к врачу и проверить, не повторилось ли заболевание снова. Такое вполне возможно, хоть и в редких случаях.
Сыпной тиф представляет собой инфекцию, период инкубации которой длится на протяжении 10—12 дней. Больной жалуется на озноб, стремительное увеличение температуры тела, которая может достигать 38,5-39 °С, сильные головные боли, отсутствие желания спать, отечность и покраснение кожного покрова лица.
Спустя 4-6 дней на коже начинает проявляться мелкая сыпь у взрослых, которая сохраняется в течение нескольких суток. В это время у больного наблюдается тяжелое состояние, при котором отмечается учащенность дыхания, обложенность языка, низкое кровяное давление, обмороки, бредовое состояние.
Если заболевание протекает благоприятно, то примерно через 10-12 дней пациент движется в сторону выздоровления. Восстановление занимает много времени, так как организму трудно избавиться от тяжелого поражения нервной и сердечно-сосудистой систем.
Довольно часто случается, что такой тиф вызывает негативные последствия для человека. Деятельность сердца нарушается, может возникнуть воспаление легких и околоушной железы, тромбофлебит, менингит, энцефалит.
Передается сыпная форма через вшей. Однако, человек не может заразиться от простого укуса этого существа. Проникновение возбудителей происходит, когда человек расчесывает место укуса. Ведь при этом в кожу втираются выделения, которые оставили эти организмы.
Пациенты в обязательном порядке кладутся в больницу. Врачи применяют для борьбы с патологией антибактериальные средства, относящиеся к группе Тетрациклина, Левомицетин, препараты для сердечнососудистой системы, лекарства для избавления от бессонницы, а также транквилизаторы.
Если человека мучает слишком сильная головная боль и высокая температура, то необходимо прикладывать холод на голову. Пациенты должны всегда находится под контролем медицинских работников, потому что у больного может неожиданно возникнуть бредовое или возбужденное состояние.
Его поведение может быть ненормальным, например, он может резко вскочить с постели, убежать и даже выпрыгнуть из окна. В некоторых случаях возможно развитие коллапса. Чаще всего такие проявления происходят в ночное время суток, поэтому так важно обеспечивать круглосуточное наблюдение персонала за такими больными.
Самыми главными профилактическими мерами являются такие, при которых осуществляется активная борьба с педикулезом, обрабатывается область распространения возбудителей, дезинфицируются жилые помещения и личные вещи зараженных людей.
Отдельное внимание уделяется тем, кто контактировал с больным человеком, проживает в регионах, имеющих неблагоприятную эпидемиологическую обстановку. Людям делают прививки, которые состоят из живых и мертвых возбудителей инфекции. Если высок риск заражения, то может быть проведена срочная профилактика с помощью антибактериальных препаратов, относящихся к группе Тетрациклина. Прием этих лекарств осуществляется примерно 10 дней.
Когда патогенные бактерии попадают в человеческий организм, они оседают в нервной ткани, селезенке и прочих внутренних органах. Инкубационный период составляет неделю. В это время пациент чувствует озноб, жар, температура достигает 39-40 °С. Также отмечаются боли в голове, пояснице, ногах, ухудшается общее состояние.
Наблюдается увеличение размера печени и селезенки. У человека возникают проблемы со сном, замечают сильное желание пить, но отсутствие аппетита, в некоторых случаях бывают носовые кровотечения. Также проявляется сыпь на руках, ногах и многих других частях тела.
Такие симптомы мучают больного примерно 6-8 дней, затем болезнь начинает утихать. Резкое спадает температура, интенсивно выделяется пот, улучшается общее самочувствие, уходит слабость, восстанавливается работоспособность, смягчаются болевые ощущения, возникает желание употреблять пищу.
Но спустя 7-14 дней патология повторяется, в общей сложности приступов может быть 5. Могут наблюдаться неблагоприятные последствия вследствие поражения тифом. Так, у женщин могут появиться маточные и прочие кровотечения, а также разрывы селезенки. После того, как человек перенесет данную патологию, у него вырабатывается иммунитет, который на некоторое время предостерегает от повторного проявления болезни.
Передается возвратная форма заболевания через укусы клещей, на месте которых возникает сначала папула, а спустя несколько дней и сам недуг. Высокий риск заражения присутствует у людей, которые проживают в эпидемиологических районах, а также имеют низкую восприимчивость к бактериям.
Больному необходимо соблюдать постельный режим и пить большое количество воды. Врачи назначают средства, которые понижают температуру тела, препараты, поддерживающие работу сердечнососудистой системы. Лечение проводится большими дозами Пенициллина и антибактериальными лекарствами, относящимися к классу Тетрациклина.
В целях предотвращения заболевания людям требуется обязательно придерживаться правил личной гигиены. Также не следует избегать регулярных медицинских обследований. Не стоит ходить в те места, в которых царит полная антисанитария, и есть вероятность, что водятся вредные для человеческого здоровья насекомых.
Перед тем, как решить съездить заграницу, необходимо предварительно узнать, нет ли там каких-либо эпидемий. Особое внимание уделяется странам Азии и Африки. Даже если неблагоприятной эпидемиологической обстановки нет, все равно нужно быть максимально осторожными.
Начало патологии характеризуется остротой. Через несколько дней после заражения температура тела достигает критического уровня. Пациент жалуется на то, что болит голова, нет желания спать, постоянно тошнит и рвет. В некоторых ситуациях могут проявляться нарушения психики и нервной системы, когда происходит затемнение сознания.
Кожный покров человека покрывается высыпаниями, деятельность сердца нарушается. Зачастую врачи наблюдают повышение давления, тахикардию, аритмию. Также селезенка и печень увеличиваются в размере. В симптоматику могут входить и проблемы с опорожнением мочевого пузыря, при которых моча выводится по каплям, сопровождаясь сильным болевым синдромом.
Локализируется сыпь на ногах, руках и на боках. Если заболевание протекает тяжело, то может проявиться сыпь на лице и шее. В некоторых случаях болезнь может вызвать развитие менингита. При своевременном лечении, тиф полностью исчезает в течение 14 дней после заражения.
Заражение человека происходит из-за укусов вшей, в организме которых находятся возбудители тифа. Подцепить эти существа можно в любом помещении, где не соблюдаются санитарные требования.
Для борьбы с этим видом тифа врачи назначают медицинские препараты, которые относятся к группе Тетрациклина. Они направлены на уничтожение бактерий. В случае непереносимости больного этих лекарств, то лечение проводится с помощью Левомицетина. При тяжелом течении патологии делаю инъекции Левомицетина, Сукцинат натрия.
Необходимо бороться со вшами, которые и являются переносчиками инфекции, а лучше всего проводит меры, предотвращающие их появление. Также людям нужно следить за своим здоровьем и проходить регулярное обследование организма.
Зараженные человек должен быть сразу изолирован, подвергнут тщательной санитарной обработке, дезинфекции предметов одежды. Также делается прививка, в которой содержатся мертвые возбудители. Благодаря ей заболеваемость стала довольно низкой.
Тиф, фото которого были представлены в настоящей статье, является достаточно опасным заболеванием, борьба с которым должна проводиться немедленно и только под внимательным контролем медицинских работников. В противном случае могут возникнуть осложнения, способные привести к летальному исходу.
источник
Острая циклически протекающая кишечная инфекция, вызываемая сальмонеллой, с фекально-оральным механизмом передачи, характеризующаяся высокой лихорадкой, выраженными симптомами интоксикации с развитием тифозного статуса, розеолезными высыпаниями на коже, гепатоспленомегалий и своеобразным поражением лимфатического аппарата тонкого кишечника. Из этой статьи вы узнаете почему появляется брюшной тиф у ребенка, симптомы брюшного тифа у детей, а также о том, как проводится лечение брюшного тифа у детей, и какие меры профилактики вы можете проводить чтобы оградить ребенка от заболевания.
Термин «тиф» (по-гречески: туман, дым) известен со времен Гиппократа (460-372 гг. до н. э.) и Цельсия (I век до нашей эры). Первое достоверное описание заболевания в России сделано в 1750 г. во время эпидемии «сумнительной болезни» в Новосеченской крепости. В 1804 г. И. П. Пятницкий подробно описал клиническую картину болезни.
Первые сведения о возбудителе представлены Т. Бровичем (1874г.) и Н.И.Соколовым (1876 г.) В 1880 г. немецкий гистолог К. Эберт обнаружил в трупах больных, погибших от тифа, идентичные бактерии и описал их. Г. Гаффки и Е. И. Баженов (1884 — 1885 гг.) выделили этот микроб в чистой культуре. Г. Гаффки доказал специфичность возбудителя, представил подробную характеристику его биохимических свойств. В 1887 г. А. И. Вильчур впервые получил гемокультуру бактерий тифа.
Подробное описание специфических патолого-анатомических изменений в кишечнике при брюшном тифе сделали исследователи Луи и Бретоно (1828 — 1830 гг.) Вопросами эпидемиологии и профилактики занимались Л. Тарасевич, Л. В. Громашевский, Г. Ф. Вогралик. Особенности болезни изучали Н. Ф. Филатов, А. А. Кисель, М. Г. Данилевич, Н. В. Дмитриева, X. А. Юнусова.
Возбудитель брюшного тифа
Возбудитель, вызывающий брюшной тиф у ребенка — Salmonella typhi — является представителем рода Salmonella, семейства Еп-terobacteriaceae.
Сальмонеллы представляют палочковидные образования длиной 1-3 мкм и шириной 0,5-0,8 мкм. Они не образуют спор, имеют 8-14 перитрихиально расположенных жгутиков, подвижные, окрашиваются всеми анилиновыми красителями, грамотрицательные. Брюшнотифозные бактерии хорошо растут на обычных питательных средах при рН 7,4-7,5 с добавлением желчи. Внешний вид колоний зависит как от питательной среды, так и антигенной структуры штамма. Типичные S-формы колоний имеют размер 1-2 мм в диаметре, круглые, тонкие, прозрачные, слегка просвечивающиеся или мутноватые. Изменение культуральных признаков характеризуется появлением, наряду с S-формами, колоний шероховатых R-, промежуточных О-форм, карликовых и L-форм.
Сальмонеллы брюшного тифа имеют сложную антигенную структуру. Различные серовары содержат характерный набор антигенных факторов, которые складываются из сочетания О- и Н-антигенов.
Таблица. Сокращенная схема антигенной структуры некоторых сальмонелл
О-антиген расположен на поверхности микробной клетки и представляет фосфолипидо-полисахаридный комплекс. Он термостабилен, не разрушается при кипячении в течение 2 часов, обеспечивает видовую специфичность и обозначается арабскими цифрами от 1 до 67. Жгутиковый Н-антиген термолабилен, имеет две фазы: первую (специфическую) и вторую (неспецифическую). Помимо дифазных сероваров имеются монофазные, у которых только одна фаза — первая или вторая. Первые фазы Н-антигенов обозначаются латинскими буквами от «а» до «z», вторые фазы — арабскими цифрами.
В соответствии с предложением Кауфмана и Уайта (1934 г.), все сальмонеллы по О-антигену разделены на серологические группы, а по Н-антигену — на серологические типы (табл.)
Свежевыделенные культуры S. typhi могут иметь поверхностный Vi-антиген. Он входит в состав О-антигена, термолабилен, при кипячении разрушается в течение 10 мин.
Брюшной тиф имеет поверхностные К-антигены, представляющие белково-полисаха-ридный комплекс. Предполагается, что К-антигены ответственны за способность сальмонелл к пенетрации в макрофаги с последующим размножением в них.
По чувствительности к типовым бактериофагам возбудители брюшного тифа подразделяют на 80 стабильных фаготипов. В России наиболее распространены фаготипы Аь Bi, F, Е.
Брюшнотифозные бактерии резистентны к различным воздействиям внешней среды. Они сохраняются на белье 14- , 80 дней, в испражнениях — 30 дней, выгребных ямах — 50 дней, водопроводной : воде — 4 мес, почве — 9 мес, кисломолочных продуктах — 3 мес, свежих овощах и фруктах — 10 дней. Брюшнотифозные бактерии выдерживают нагревание в водной среде до 50° С в течение 1 ч, при температуре +60° С погибают через 20-30 мин, при кипячении — мгновенно. Низкие температуры переносят хорошо и сохраняются во льду в течение 60 дней и более. Чувствительность S. typhi к различным дезинфицирующим веществам неодинакова: 3% раствор лизола и 5% раствор фенола убивают сальмонелл в течение 2-3 мин, а 0,4% осветленный раствор хлорной извести — 10 мин.
Эпидемиология брюшного тифа
Источником из-за которого возникает брюшной тиф у малыша, является только человек — больной или бактерионоситель. Наибольшую опасность представляют дети дошкольного возраста, больные атипичными формами заболевания и бактерионосители, особенно с длительным выделением возбудителя.
Механизм передачи: фекально-оральный. Основной путь передачи — контактно-бытовой; реже — пищевой и водный. Механическими переносчиками сальмонелл являются мухи.
Индекс восприимчивости при брюшном тифе составляет 0,4-0,5.
Заболеваемость. Из стран СНГ высокий показатель заболеваемости отмечается в Казахстане, Грузии и Армении. В мире наиболее неблагополучными являются Пакистан, Индия, страны Юго-Восточной Азии и Латинской Америки.
Возрастная структура. Наибольшая заболеваемость отмечается в возрасте 15-30 лет. Однако в некоторых регионах до 60-75% заболевших составляют дети школьного возраста.
Сезонность. Брюшной тиф характерен летне-осенний подъем заболеваемости.
Иммунитет — специфичный, продолжительный.
Летальность детей при брюшном тифе в настоящее время составляет 0,1-0,3%. Основная причина смерти — перфорация кишечника с развитием перитонита.
Заражение детей брюшным тифом
Входные ворота: в организм человека возбудители проникают через рот. В желудке часть микроорганизмов погибает, другая — попадает в тонкий кишечник и проникает в слизистую оболочку. В собственной пластинке слизистой оболочки сальмонеллы захватываются макрофагами, в которых S. typhi не только сохраняются, но и могут размножаться. С макрофагами возбудители попадают в лимфатические образования тонкой кишки (солитарные лимфатические фолликулы и пейеровы бляшки) и кровь.
В период нахождения S. typhi в лимфоидных образованиях тонкой кишки происходят иммуноморфологические сдвиги в виде гранулематозного воспаления с очаговой мононуклеарной инфильтрацией. Одновременно образуются секреторные антитела (IgA), обеспечивающие защиту переболевших брюшным тифом от повторного заболевания. Максимальный уровень продукции IgA достигается к 8-й нед. болезни.
Сальмонеллы из лимфатических образований тонкой кишки проникают в мезентериальные и забрюшинные лимфатические узлы, где происходит их интенсивное размножение. В ответ развиваются патоморфологические изменения с пролиферацией ткани и накоплением крупных «тифозных» клеток. Из лимфатических узлов через грудной проток возбудители попадают в кровь. Возникает бактериемия, которая совпадает с первыми клиническими признаками брюшного тифа.
При брюшном тифе бактериемия сочетается с эндотоксемией и циркуляцией антигенов сальмонелл (О9, Охг, Vi, H, К).
Действие эндотоксинового комплекса на макроорганизм определяется входящим в его состав липополисахаридом. Однако специфически реагируют на его воздействие только клетки, которые обладают рецепторами к эндотоксину (лиганд-рецепторное распознавание).
Эндотоксин непосредственно, а также через активацию простагландинов оказывает выраженное нейротропное действие с токсическим поражением нервных центров и развитием в них процессов торможения. Клинически это проявляется в своеобразной заторможенности больных брюшным тифом, затуманенное сознания, которые наиболее выражены при тяжелой форме болезни и получили название тифозного статуса «status typhosus». Токсическое поражение диэнцефальных структур ведет к нарушению циркадного ритма сна и бодрствования (бессонница ночью, сонливость днем), угнетению аппетита, трофическим изменениям в коже и ее придатках, возникновению вегетативных дисфункций. Эндотоксин действует и на симпатические нервные окончания чревных нервов, вегетативные ганглии, обусловливая трофические и сосудистые нарушения в слизистой оболочке и лимфатических образованиях тонкой кишки. В результате в кишечнике возникают язвы, развивается интестинальный синдром. Токсическое поражение ЦНС, солнечного сплетения и чревных нервов приводит к перераспределению крови, притоку ее к органам брюшной полости (pletora abdominalis), что способствует развитию циркуляторного коллапса, уменьшению массы циркулирующей крови и венозного притока к сердцу. Поражение миокарда эндотоксином вызывает миокардиодистрофию, а в более тяжелых случаях — токсический миокардит.
У детей раннего возраста могут развиваться упорная рвота и диарея, приводящие к обезвоживанию. Возможен коллапс вследствие гиповолемии.
В патогенезе ведущую роль играет не только эндотоксинемия, но и возбудитель. Циркулирующие в крови сальмонеллы захватываются клетками мононуклеарно-фагоцитарной системы (МФС). В зависимости от функционального состояния МФС, часть возбудителей погибает, выделяя эндотоксин. Другая часть размножается в клетках МФС и обусловливает различные очаговые поражения (менингиты, остеомиелиты, пиелиты, пневмонии). Во внутренних органах, в основном, ретикуло-эндотелиальной системе, развиваются брюшнотифозные гранулемы, отмечается увеличение печени, селезенки и лимфатических узлов. Этот период развития болезни носит название «паренхиматозной диффузии». Существенное значение в элиминации бактерий брюшного тифа из макроорганизма имеет усиление функций выделительных органов и систем (почки, печень, пищеварительные железы кишечника). Со 2-й нед. болезни бактерии, вызывающие брюшной тиф, вместе с желчью выделяются из печени в просвет кишечника. Часть микробов выводится с испражнениями во внешнюю среду, оставшиеся повторно внедряются в лимфоидные образования тонкой кишки.
Выделение возбудителя из организма может происходить с фекалиями, мочой, потом, слюной, молоком кормящей матери. С испражнениями выделяется 75-80% возбудителей, мочой — 20-25%.
Защитные реакции организма возникают с момента развития инфекционного процесса. На 4-5-й день болезни в крови можно обнаружить специфические антитела класса IgM, которые являются преобладающими до 2 — 3-й нед. заболевания. В то же время появляются антитела класса IgG, титр которых в последующем наратает, а титр антител IgM снижается. Быстрое переключение продукции IgM на IgG отражается на фагоцитозе. В присутствии IgM все стадии фагоцитоза, включая переваривание бактерий, протекают циклически, тогда как при наличии IgG завершающая фаза фагоцитоза нарушается. Окончательная элиминация возбудителя зависит от активности метаболизма макрофагов и его клеточного окружения, а определяемые при брюшном тифе антитела обусловливают нейтрализацию токсинов. Установлена тимуснезависимость Vi-антигена S. typhi: В-лимфоциты могут ответить продукцией антител на этот антиген без взаимодействия с Т-лимфоцитами. О-аи-тиген S. typhi, напротив, является тимус-зависимым, так как продукция О-антител по типу вторичного ответа требует кооперации Т- и В-лимфоцитов.
Для брюшного тифа характерна Т-лимфопения, в частности, снижено количество Т-хелперов и, в меньшей степени, Т-супрессоров.
Установлено, что взаимодействие S. typhi с макроорганизмом сопровождается формированием разнообразных штаммов возбудителя, различающихся степенью персистирующей активности и механизмами сохранения вида. Штаммы с выраженной персистирующей активностью (имеют адгезины, Vi-антиген, R-фактор) остаются тесно связанными с тканями макроорганизма, укрываясь на длительный период от его иммунных механизмов внутри клеток или в патологически измененных очагах. Под влиянием гуморальных факторов, по мере нарастания иммунитета в организме может происходить процесс трансформации возбудителя в L-форму, которая способна вызвать длительный неинфекционный процесс. Обратный процесс — реверсия L-форм в бактериальные — играет важную роль в возникновении рецидивов. Штаммы, утратившие механизмы персистенции, находятся в свободной циркуляции и активно участвуют в процессе бактериовыделения, обеспечивая периодическую смену хозяев.
Брюшно-тифозная инфекция может сопровождаться формированием бактерионосительства, которое проявляется в 2-х формах: первичное бактерионосительство, реализующееся при длительной персистенции возбудителя в гранулемах, и вторичное — возникающее при проникновении возбудителя в патологически измененные органы и ткани (желчный пузырь, костный мозг) на любом этапе инфекционного процесса, в том числе при рецидиве.
Патоморфология. При брюшном тифе выделяют пять периодов развития изменений в лимфоидной ткани кишечника.
- Первый период (1-я нед. болезни) в котором протекает брюшной тиф у малыша, характеризуется значительным набуханием лимфатических фолликулов и пейеровых бляшек. На разрезе они серо-розовые и напоминают мозг новорожденного ребенка, «стадия мозговидного набухания» или «стадия гиперплазии» лимфатических фолликулов и бляшек.
- Второй период (2-я нед.) сопровождается некрозом лимфатических образований («стадия некроза»). Гиперплазированные фолликулы и бляшки некротизируются и приобретают грязно-серый или желтовато-серый цвет вследствие пропитывания тканей желчными пигментами.
- В течение третьего периода (2- 3-я нед.) происходит отторжение некротических масс и образование язв («стадия изъязвления»). Отторжение происходит в центральных отделах некротизированных бляшек и фолликулов, образуются ладьевидной формы язвы, располагающиеся продольно. Края бляшек и фолликулов не подвергаются некрозу, а остаются в стадии гиперплазии; в дальнейшем они служат источником для регенерации лимфоидных образований. В этот период могут развиться кишечные кровотечения и перфорация кишечника.
- Четвертый период (3 — 4-я нед.) называют «стадией чистых язв». После отторжения некротизированных масс язвы характеризуются чистым дном, часто приобретают сетчатый (рубчатый) характер из-за просвечивания подлежащих мышц подслизистого слоя стенки кишки.
- В пятом периоде (5-6-я нед.) происходит заживление язв («стадия регенерации»). На месте бывших язв долгое время сохраняются серо-зеленые пигментированные рубчики.
Патоморфологические изменения при брюшном тифе у детей менее выражены, чем у взрослых, и не имеют некоторых типичных признаков. На 2-й нед. болезни происходят дистрофические, а не некротические изменения лимфоидного аппарата кишечника. В дальнейшем наблюдается инволюция или обратное развитие патологического процесса. Прободение кишечника, перитонит и кишечные кровотечения у детей встречаются редко. Наиболее частыми являются Неспецифические осложнения (пневмония, гнойный отит).
При типичной форме выделяют следующие периоды: инкубационный, начальный, разгара, угасания основных клинических симптомов и выздоровления.
Инкубационный период брюшного тифа
Инкубационный период составляет в среднем 9 — 14 дней (колеблется от 7 до 21 дня).
Нагольный период продолжается 6- 7 дней. В классических случаях заболевание начинается постепенно. Для заболевания характерно: общая слабость, недомогание, утомляемость, головная боль, снижение аппетита, возможно познабливание. Повышается температура тела, которая достигает максимума к 4 — 7-му дню. В дальнейшем нарастает интоксикация: усиливается головная боль, нарушается сон (сонливость днем, бессонница ночью). Стул обычно задержан, появляется метеоризм. Болезнь достигает полного развития к 7 — 8-му дню.
Начальный разгара брюшного тифа
Как начался брюшной тиф у ребенка, у него изменяются внешний вид и поведение. Отмечаются вялость, снижение активности, безучастное отношение к окружающим. Типичным симптомом является бледность кожи. Редко бывает гиперемия лица, особенно в ранние сроки болезни. Кожа сухая, горячая на ощупь. Часто наблюдается гиперемия слизистой оболочки зева, реже — боль в горле при глотании. Иногда увеличены и чувствительны заднешейные и подмышечные лимфатические узлы. У детей школьного возраста возможна относительная брадикардия, крайне редко — дикротия пульса. В отличие от взрослых, артериальное давление не понижается, а тоны сердца остаются ясными, иногда усиливаются. Часто определяется клиническая картина бронхита. Пневмония выявляется редко. Язык обычно сухой, обложен серовато-бурым налетом, утолщен (с отпечатками зубов), кончик и края свободны от налета. Живот умеренно вздут. У подростков возможно укорочение перкуторного звука в правой подвздошной области (симптом Падалки). При пальпации живота определяется чувствительность, урчание слепой кишки. В редких случаях с 3 — 4-го дня болезни отмечаются боли в животе (иногда очень интенсивные), симулирующие острый аппендицит. Увеличена печень, нередко и селезенка. В конце начального периода снижается диурез, моча становится концентрированной.
У детей младшего школьного возраста брюшной тиф может начинаться с симптомов острого гастроэнтерита или энтерита без выраженной интоксикации. В первые дни болезни появляются тошнота, рвота, разлитые боли в животе, отмечается жидкий стул без патологических примесей.
Период разгара брюшного тифа
Клиническая картина максимально выражена к 7 — 8-му дню болезни (сохраняется до 14 дней). В этот период отмечаются характерные признаки: выраженная лихорадка, поражение ЦНС, тифозный статус, розеолезная сыпь, увеличение печени и селезенки, а также изменения в периферической крови.
У больных брюшным тифом наблюдается фебрильная температура тела с небольшими колебаниями утром и вечером (выраженность обусловлена, главным образом, тяжестью болезни).
В динамике болезни усиливается интоксикация: отмечается резкая заторможенность больных, помрачение сознания (инфекционно-токсическая энцефалопатия — тифозный статус); сильная головная боль; ребенок невнятно говорит и громко бредит. Нарастает адинамия, отмечается сонливость днем и бессонница ночью, в крайне тяжелых случаях появляются менингеальные симптомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). Возможно появление энцефалического синдрома: галлюцинации, беспорядочные движения рук, тремор кистей, подергивание отдельных мышечных групп, нарушение акта глотания, иногда выявляют снижение кожных рефлексов, клонус стоп. Могут наблюдаться непроизвольные мочеиспускание и дефекация. Тифозная энцефалопатия со ступорозным затемнением сознания, делирием характерна для крайне тяжелых форм болезни, особенно в условиях жаркого климата.
Характерным симптомом брюшного тифа является розеолезная сыпь в виде розовых пятнышек диаметром 2-3 мм, исчезающих при надавливании или растягивании кожи, иногда приподнимающихся над ее уровнем (roseola elevata). Розеолы представляют аллергическую реакцию кожи в ответ на занос в лимфатические сосуды S. typhi. Розеолы появляются с 8 — 10-го дня болезни, периодически подсыпают новые элементы, однако общее их число невелико. Сыпь локализуется на животе, груди, редко спине, пояснице, конечностях. Если брюшной тиф у детей раннего возраста протекает в тяжелых формах, то возможна обильная и распространенная сыпь. Экзантема сохраняется от нескольких часов до 3 — 5 дней, затем розеолы бледнеют и исчезают бесследно или оставляют незначительную пигментацию. При тяжелых формах заболевания возможно геморрагическое пропитывание розеол, а также появление петехий. У больных с ДВС-синдромом отмечаются носовые кровотечения, кровоточивость из мест инъекций и десен. В ряде случаев наблюдается желтушное окрашивание кожи ладоней и стоп (симптом Филипповича).
Признаки брюшного тифа: усиливается сухость слизистых оболочек полости рта, языка. На слизистой оболочке губ отмечаются корочки, трещины; в зеве — умеренная гиперемия. Пульс у ребенка частый, слабого наполнения и напряжения. Возможно умеренное расширение границ относительной сердечной тупости, приглушенность тонов сердца. Артериальное давление снижается. У старших школьников возможны относительная брадикардия и дикротия пульса. Дыхание частое, поверхностное. В легких усиливаются явления бронхита, нередко развивается пневмония. Язык полностью покрывается грязно-серым или коричневым налетом, становится сухим. При этом края и кончик красного цвета с отпечатками зубов. Живот вздут, мягкий, отмечается болезненность в правой подвздошной области; усиливается урчание, сохраняется симптом Падалки. Выражена гепатоспленомегалия. Стул, как правило, задержан. Возможно развитие диареи (стул энтеритного характера, зеленого цвета, от 2-3 до 8-10 раз в сутки). Суточный диурез значительно снижается, моча насыщенная, с высоким удельным весом, часто отмечается протеинурия.
Период угасания брюшного тифа
В периоде угасания основных клинических проявлений (14 — 21-й день) температура тела литически снижается, а затем нормализуется. Иногда отмечается критическое снижение температуры тела. Уменьшаются явления общей интоксикации — исчезают головная боль, глухость сердечных тонов и явления бронхита; появляется аппетит, нормализуется артериальное давление, очищается язык, уменьшаются размеры печени и селезенки, восстанавливается диурез. Нередко наблюдается мелко- и крупнопластинчатое шелушение кожи, сохраняется симптом Филипповича, иногда отмечается выпадение волос.
Период реконвалесценции начинается после нормализации температуры тела и продолжается 2-3 нед. Сохраняются, как правило, повышенная утомляемость и сосудистая лабильность, ослабление памяти, возможна плаксивость, апатия и другие проявления постинфекционного астенического синдрома.
- Типичные.
- Атипичные:
- абортивная;
- стертая;
- бессимптомная (инаппарантная);
- особые формы (пневмотиф, менинготиф, нефротиф, колотиф);
- бактерионосительство.
- Легкая форма.
- Среднетяжелая форма.
- Тяжелая форма.
- выраженность синдрома токсикоза;
- выраженность местных изменений.
- Гладкое.
- Негладкое:
- с осложнениями;
- с обострениями и рецидивами;
- с наслоением вторичной инфекции;
- с обострением хронических заболеваний.
- Атипичные формы. Абортивная форма — типичные признаки заболевания подвергаются быстрому обратному развитию (в течение 2-7 дней).
- Стертая форма характеризуется кратковременной субфебрильной температурой тела, слабо выраженными симптомами интоксикации, отсутствием многих характерных признаков.
- Особые формы (пнев-мотиф, менинготиф. нефротиф, колотиф) протекают с преимущественным поражением отдельных органов. У детей встречаются крайне редко.
При бессимптомной форме клинические проявления брюшного тифа отсутствуют.
Бактерионосительство формируется у 4% детей, переболевших брюшным тифом, независимо от тяжести заболевания. Хроническое бактерионосительство может продолжаться несколько лет, иногда всю жизнь. При этом нередко формируется гипокинетическая дискинезия билиар-ной системы, холестаз; возможно развитие поздних рецидивов заболевания.
По тяжести выделяют легкие, среднетяжелые и тяжелые формы брюшного тифа.
- Легкая форма характеризуется повышением температуры тела до 38,5 «С общей продолжительностью 7 — 10 дней, умеренно выраженными симптомами интоксикации, незначительным увеличением печени и селезенки. Течение заболевания гладкое, рецидивы и осложнения крайне редки.
- Среднетяжелая форма характеризуется лихорадкой до 39,5° С в течение 2 — 4 нед. и отчетливо выраженными симптомами, свойственными брюшному тифу.
- Тяжелая форма протекает с развитием тифозного статуса, менингоэнцефаличе-ского и геморрагического синдромов (полостные кровотечения, экхимозы, кровоизлияния в надпочечники), тяжелыми поражениями сердечно-сосудистой системы (миокардит) и органов дыхания (бронхит, пневмония).
Течение (по характеру) может быть гладким и негладким — с осложнениями, обострениями и рецидивами. Обострение характеризуется усилением патологического процесса, нарастанием лихорадки и интоксикации, появлением новых розеол. Рецидивы болезни возникают при нормальной температуре тела и отсутствии интоксикации, чаще на 2 — 3-й нед. апирексии. Рецидивы развиваются преимущественно у детей 7-10 лет с сопутствующей патологией (глистная инвазия, гипотрофия), получающих глюкокортикоиды. Частота рецидивов составляет 5-15%.
Специфические: перфорация кишечника, кишечное кровотечение, инфекционно-токсический шок, миокардит.
Перфорация кишечника встречается у 1,5 — 2% больных детей. Она возникает с 11-го дня болезни, чаще на 3-й нед. Наиболее постоянными признаками перфорации и начальной стадии перитонита являются такие симптомы: боли в животе, рвота, вздутие живота, тахикардия, напряжение мышц передней брюшной стенки, отсутствие отхождения газов, учащение дыхания, повышение температуры тела. Симптом Щеткина-Блюмберга часто появляется только через 6 ч после перфорации. У большинства детей, у которых диагностирован брюшной тиф, при рентгенологическом исследовании брюшной полости выявляют наличие свободного газа, пневматоз кишечника, а также вторичные изменения, характерные для кишечной непроходимости, связанной с перитонитом. Иногда перфорации предшествует кишечное кровотечение.
Кишечное кровотечение возникает в те же сроки, что и перфорация кишечника. Его первыми симптомами являются транзиторное критическое снижение температуры тела и прояснение сознания. У некоторых больных при этом улучшается самочувствие, наступает эйфория. Затем ребенок бледнеет, заостряются черты лица, на лбу выступает холодный пот, появляются головокружение и жажда, учащается пульс, падает артериальное давление, возможно развитие коллапса. Через некоторое время появляется «дегтеобразный» стул. С целью своевременной диагностики кишечного кровотечения, начиная со 2-й нед. болезни, необходимо исследовать кал на скрытую кровь.
Особенности брюшного тифа у детей раннего возраста
Преобладают среднетяжелые и тяжелые формы заболевания. Отмечается закономерность: чем младше ребенок, тем тяжелее протекает заболевание. Характерно бурное начало болезни, раннее поражение ЦНС с симптомами менингита и менингоэнцефалита, быстрое развитие интоксикации. Чаще наблюдаются вялость, адинамия, нарушение сна, редко — беспокойство, раздражительность, судороги, бред. Отмечаются сухость слизистых оболочек, обложенность языка, жидкий обильный стул зеленого цвета до 10-15 раз в. сутки. У части детей наблюдается рвота, что в сочетании с энтеритом приводит к эксикозу, а в дальнейшем к дистрофии. Характерно вздутие живота, увеличение печени и селезенки. Часто наблюдается тахикардия, глухость сердечных тонов, систолический шум на верхушке сердца. Розеолезная сыпь при брюшном тифе встречается редко, отсутствует дикротия пульса, тифозный статус. Специфические осложнения развиваются редко.
Опорно-диагностические признаки брюшного тифа в нагольном периоде:
- характерный эпиданамнез;
- прогрессирующая лихорадка;
- нарастающая интоксикация (головная боль, бессонница, слабость, вялость, снижение аппетита, бледность кожи);
- симптом Падалки;
- увеличение печени, иногда — селезенки.
Опорно-диагностические признаки брюшного тифа в периоде разгара:
- характерный эпиданамнез;
- стойкая лихорадка;
- усиление симптомов интоксикации;
- развитие тифозного статуса;
- розеолезная сыпь на бледном фоне кожи;
- стул, как правило, задержан (возможна диарея);
- гепатоспленомегалия;
- симптом Филипповича;
- симптом Падалки.
Лабораторная диагностика брюшного тифа
Чтобы провести обследование на брюшной тиф ведущим способом является бактериологический метод. Материалом для исследования являются кровь, фекалии, моча, желчь, соскобы с розеол, цереброспинальная жидкость, пунктат костного мозга.
Метод гемокультуры является важнейшим. Наибольшая частота выделения возбудителя из крови наблюдается на 1-й и 2-й нед. болезни. Для исследования необходимо 10 мл венозной крови, а при легкой форме и со 2-й нед. заболевания объем крови увеличивают до 15-20 мл. У постели больного с соблюдением асептики кровь вносят во флакон с 10 — 20% желчным бульоном или средой Раппопорта в соотношении 1:10. Предварительный ответ получают на 3 — 4-й, а окончательный — на 10-й день исследования.
Метод копрокультуры применяют, начиная с 5-го дня болезни. Кал для исследования забирают сразу после дефекации. Посев проводят на висмут-сульфитный агар и дифференциально-диагностические среды — Плоскирева, Эндо, ЭМС (агар с эозином и метиленовым синим), среды обогащения — Мюллера, Кауфмана, магниевую, селенитовый бульон.
Посев мочи (метод уринокультуры) используют, как правило, параллельно с методом копрокультуры.
Посев желчи (метод биликультуры) имеет большое значение для выявления бактерионосителей. В ряде случаев используется для подтверждения диагноза заболевания.
Посев костного мозга (метод миелокультуры) может быть использован на любой стадии болезни.
Метод розеолокультуры у детей применяют редко.
Отрицательные результаты бактериологических исследований не являются основанием для исключения диагноза брюшного тифа.
Серологические методы, которыми диагностируют брюшной тиф (реакция Видаля — РА, РНГА) основаны на обнаружении специфических антител в сыворотке крови, которые появляются к 4-му дню болезни и достигают максимума на 3-4-й нед. болезни. Диагностический титр — 1: 200 и выше.
В настоящее время предложены новые высокочувствительные и специфичные иммунологические методы выявления антител и антигенов S. typhi: иммуноферментный анализ (ИФА), реакция встречного иммуноэлектрофореза (ВИЭФ), радиоиммунный анализ (РИА), реакция коагглютинации (РКА), реакция О-агрегатгемагтлютинации (О-АГА). Чувствительность этих методов составляет 90-95%. ИФА и РИА позволяют обнаружить специфические антитела классов IgA, IgM, IgG (IgM указывают на текущий патологический процесс, изолированное выявление IgG свидетельствует о вакцинальной их природе или о перенесенном ранее брюшном тифе); РКА выявляет в крови и моче любые монорецепторные антигены, включая Н (d).
При брюшном тифе наблюдаются характерные изменения в периферической крови: в первые 2-3 дня болезни количество лейкоцитов в норме или слегка повышено, в периоде разгара — лейкопения, нейтропения, сдвиг лейкоцитарной формулы до юных форм и миелоцитов, анэозинофилия, лимфоцитоз, повышенная СОЭ.
Дифференциальная диагностика брюшного тифа
Симптомы болезни необходимо дифференцировать от паратифов А и В, гриппа и других ОРВИ, бруцеллеза, милиарного туберкулеза.
- Клиническая картина паратифов А и В незначительно отличается от тифа. Однако при паратифах лицо больного часто гиперемировано, отмечаются конъюнктивит, насморк, герпетические высыпания на губах, характерны повторные ознобы, пот, энтероколитный характер стула. Розеолезная сыпь чаще бывает обильной и появляется в первые 2 — 3 дня болезни. Для дифференциальной диагностики решающее значение имеют бактериологические и серологические методы исследования.
- При гриппе характерны такие симптомы, как острое начало с быстрым подъемом температуры тела до 39 — 40° С (2 — 6 дней), головная боль с локализацией в лобно-височной области. Нередко отмечаются болезненность при движении глазных яблок и при надавливании, инъекция склер, гиперемия лица, иногда герпетические высыпания на губах или крыльях носа. У большинства детей, у которых брюшной тиф, выражены проявления трахеита, разлитая гиперемия слизистой оболочки зева, зернистость задней стенки глотки. В крови часто наблюдается лейкопения, лимфоцитоз. У больных гриппом не характерно увеличение селезенки и печени, отсутствуют изменения со стороны желудочно-кишечного тракта.
- В отличие от брюшного тифа, у больных острым бруцеллезом самочувствие и общее состояние часто остается удовлетворительным. Головная боль не характерна. У большинства детей отмечают такие симптомы: повторные ознобы, профузные поты, артралгии и боли в пояснично-крестцовой области, а иногда определяется полиаденит, позже — фиброзиты, бурситы, целлюлиты. Большую помощь в дифференциальной диагностике оказывает пидемиологический анамнез, постановка серологических реакций Райта и Хеддлсона, внутрикожная проба Бюрне.
- При милиарном туберкулезе отмечается увеличение селезенки, метеоризм, иногда на коже появляется розеолезная сыпь. В отличие от брюшного тифа, начало болезни чаще острое, начиная со 2-й нед. температура тела имеет значительные суточные колебания, появляются одышка, цианоз губ, выраженная потливость, тахикардия. У некоторых больных обнаруживают специфическое поражение глазного дна. В крови на фоне лейкопении определяют нейтрофилез, эозинофилию. Решающее значение в дифференциальной диагностике имеет рентгенографическое исследование органов грудной клетки; бактериологическое исследование крови, мочи, кала; постановка туберкулиновых проб.
Дети, у которых диагностирован брюшной тиф, подлежат обязательной госпитализации. Лечение комплексное: назначают охранительный режим и рациональное питание, используют этиотропные, патогенетические и симптоматические средства.
Режим в остром периоде болезни и в течение 7 дней нормальной температуры тела постельный, с 7 — 8-го дня апирексии разрешается сидеть, с 10 — 11-го дня — ходить (при отсутствии противопоказаний). При развитии осложнений показан строгий постельный режим. Необходимо соблюдение гигиены полости рта и кожи с Целью профилактики развития стоматита и пролежней.
Диета при лечении брюшного тифа
Пища полноценная, калорийная, механически и химически щадящая. Исключают продукты и блюда, усиливающие процессы гниения и брожения в кишечнике. При наличии зловонного стула ограничивают белковую пищу, при резком метеоризме — углеводную, при диарее исключают молоко. Детям грудного возраста дают сцеженное материнское молоко или адаптированные безлактозные смеси (на основе сои — «Алсой», «Нутрисоя», «Пулевасоя», «Фрисосой», на основе молока — «Изомил»). Обязательна витаминотерапия (B1, B2, PP. P, С в лечебных дозах). Соки промышленного изготовления не рекомендуются.
Этиотропная терапия при лечении брюшного тифа
Этиотропная терапия назначается всем больным вне зависимости от формы и тяжести заболевания. Выбор препаратов проводят с учетом чувствительности сальмонелл к антибиотикам. Основным препаратом для лечения больных брюшным тифом является левомицетин (хлорамфеникол), который назначают внутрь за 20-30 мин до еды в разовой дозе 10-15 мг/кг массы тела 4 раза в сутки (средняя суточная доза 50 мг/кг). После нормализации температуры тела суточная доза может быть снижена до 30 мг/кг. Детям раннего возраста препарат назначают парентерально (внутривенно, внутримышечно) в виде левомицетина сукцината.
Для лечения симптомов брюшного тифа у детей также используют аминопенициллины (амоксициллин, ампициллин), цефало-спорины III поколения (цефтриаксон, цефоперазон), доксициклин (вибрамицин), фуразолидон.
Курс этиотропной терапии продолжается до 10-го дня нормальной температуры тела. При лечении рецидивов назначают повторные курсы антибактериальной терапии.
Патогенетическая терапия включает дезинтоксикацию, коррекцию нарушений гомеостаза, восстановление водно-электролитного баланса и кислотно-основного равновесия, стимуляцию репаративных процессов, профилактику и лечение осложнений.
Препараты для лечения брюшного тифа у детей
При легких формах заболевания проводят оральную регидратацию, энтеросорбцию (смекта, энтеродез, полифепан, угольные сорбенты). При среднетяжелой форме терапия усиливается парентеральным введением изотонических глюкозо-солевых растворов (5% раствор глюкозы, раствор Рингера, «Лактасоль»), 5% раствора альбумина. Эффективно применение индометацина (метиндола), который снижает частоту возникновения миокардитов, кишечных кровотечений, рецидивов, улучшает гемостаз. Препарат назначают детям школьного возраста для лечения в течение 6 дней, даже при нормализации температуры тела, в среднесуточной дозе 1 — 1,5 мг/кг. Подросткам можно назначать натрия бензонал по 0,1 г внутрь 3 раза в день (препарат стимулирует микросомальные ферменты печени). В тяжелых случаях по жизненным показаниям применяют преднизолон коротким курсом.
Всем больным назначают антиоксиданты (токоферол, аскорутин), стимуляторы репаративных процессов (метилурацил, натрия нуклеинат), в периоде реконвалесценции — актовегин, адапто-гены.
Лекарства, которыми лечат брюшной тиф у ребенка
Для лечения хронического бактерионосительства используют амоксициллин, ампициллин в сочетании с вакцинацией. Большое значение имеет лечение сопутствующих хронических заболеваний.
Выписка реконвалесцентов брюшного тифа осуществляется после полного клинического выздоровления, нормализации лабораторных показателей, после 3-кратных отрицательных посевов кала и мочи и однократного посева желчи (у детей школьного возраста). Первое контрольное бактериологическое исследование проводят через 5 дней после установления нормальной температуры тела, последующие — с пятидневными интервалами. Дети, получавшие этиотропное лечение, могут быть выписаны из стационара не ранее 21-го дня нормальной температуры тела. В детские учреждения реконвалесценты допускаются после дополнительных 2-кратных отрицательных результатов бактериологического исследования.
Диспансерное наблюдение после лечения брюшного тифа
Все переболевшие брюшным тифом после выписки из больницы подлежать диспансерному наблюдению и лабораторному обследованию в течение 2 лет. Бактериологическое исследование кала и мочи проводят не позднее 10 дня после выписки из стационара 5-кратно с интервалом 1-2 дня, последующие 3 месяца — один раз в месяц, в дальнейшем — 1 раз в квартал трехкратно. При отрицательных результатах бактериологических исследований переболевшие брюшным тифом снимаются с учета.
Профилактика брюшного тифа у детей
Большое значение в том, чтобы не возник брюшной тиф у ребенка, имеют раннее выявление и изоляция больных и бактерионосителей S. typhi, а также лиц с подозрением на тиф. В очаге проводят текущую и заключительную дезинфекцию. За контактными устанавливают медицинское наблюдение в течение 21 дня с ежедневной термометрией, однократным бактериологическим исследованием кала и мочи. Лица, ранее переболевшие брюшным тифом, а также страдающие хроническими заболеваниями печени и желчевыводящих путей, дополнительно обследуются серологически.
Важнейшее значение имеют санитарный надзор за водоснабжением, предприятиями пищевой промышленности, торговлей пищевыми продуктами, сетью общественного питания; контроль за состоянием систем водоснабжения и канализации, обеззараживанием нечистот, а также борьба с мухами.
Специфическая профилактика проводится брюшнотифозным бактериофагом. По эпидемическим показаниям возможна активная иммунизация детей старше 7 лет брюшнотифозной спиртовой вакциной, обогащенной Vi-антигеном S. typhi. В настоящее время проходит испытания живая оральная брюшнотифозная вакцина; ведется разработка вакцин, содержащих Vi- и К-антигены.
Теперь вы знаете основные причины и симптомы брюшного тифа у детей, а также о том, как проводится лечение брюшного тифа у ребенка. Здоровья вашим детям!
источник