
- Санитарно-эпидемиологические правила СП 3.1.7.3465-17 «Профилактика чумы» (далее – СП 3.1.7.3465-17) утверждены Постановлением Главного государственного санитарного врача РФ от 29.03.2017 № 44 и действуют с 28.08.2017;
- Санитарно-эпидемиологические правила СП 3.1.1.3473-17 «Профилактика брюшного тифа и паратифов» (далее — СП 3.1.1.3473-17) утверждены Постановление Главного государственного санитарного врача РФ от 08.06.2017 № 84. Начало действия данных СП с 08.09.2017 .
СП 3.1.7.3465-17 устанавливает основные требования к комплексу организационных, санитарно-противоэпидемических (профилактических) мероприятий, направленных на предупреждение возникновения и распространения заболеваний чумой.
- требования к проведению санитарно-противоэпидемических (профилактических) мероприятий в природных очагах чумы;
- требования к проведению санитарно-противоэпидемических (профилактических) мероприятий вне природных очагов чумы;
- требования к проведению санитарно-противоэпидемических (профилактических) мероприятий в случае выявления больного чумой на территории РФ.
Также СП 3.1.7.3465-17 утвержден Перечень противочумных учреждений и закрепленных за ними субъектов РФ для оказания методической и практической помощи по вопросам профилактики чумы и других особо опасных инфекционных заболеваний (Приложение № 1 к СП 3.1.7.3465-17).
В свою очередь СП 3.1.1.3473-17 установлены требования к комплексу организационных, профилактических, санитарно-противоэпидемических мероприятий, проведение которых обеспечивает предупреждение возникновения и распространения случаев заболеваний брюшным тифом и паратифами среди населения РФ.
К числу мероприятий, в отношении которых СП 3.1.1.3473-17 содержат требования относятся, в частности, следующие:
- выявление случаев брюшного тифа и паратифов;
- лабораторная диагностика брюшного тифа и паратифов;
- противоэпидемические мероприятия при брюшном тифе и паратифах;
- дезинфекционные мероприятия при брюшном тифе и (или) паратифах;
- профилактические мероприятия.
В связи с вступлением в силу новых СП 3.1.1.3473-17 и СП 3.1.7.3465-17 утратившими силу признаны :
- Постановление Главного государственного санитарного врача РФ от 16.11.2006 № 31 «Об утверждении санитарно-эпидемиологических правил СП 3.1.1.2137-06 «Профилактика брюшного тифа и паратифов»;
- Постановление Главного государственного санитарного врача РФ от 23.03.2009 № 18 «О введении в действие санитарно-эпидемиологических правил СП 3.1.7.2492-09 «Профилактика чумы».
Помимо всего сказанного выше, изменения коснулись и « СП 3.1.7.2629-10 Профилактика сибирской язвы . Санитарно-эпидемиологические правила» (далее – СП 3.1.7.2629-10). Указанные санитарно-эпидемиологические требования изменены Постановлением Главного государственного санитарного врача РФ от 29.03.2017 № 45 и действуют в обновленной редакции с 26.08.2017 .
К числу изменений в СП 3.1.7.2629-10 относится, в частности дополнение Главы V СП 3.1.7.2629-10 (о лабораторной диагностике сибирской язвы) положением о том, что при поступлении больных сибирской язвой в медицинские организации работа клинико-диагностических лабораторий медицинских организаций проводится по утвержденному плану мероприятий лабораторий в условиях поступления больных с особо опасными инфекционными болезнями (далее – план перепрофилирования) в соответствии с требованиями санитарных правил по безопасности работ с микроорганизмами I — II групп патогенности (опасности) (установлены в Санитарных правилах СП 1.3.3118-13 «Безопасность работы с микроорганизмами I — II групп патогенности (опасности)», утв. Постановлением Главного государственного санитарного врача РФ от 28.11.2013 № 64).
Указанный план перепрофилирования должен содержать требования по безопасному отбору материала, перечень необходимого оборудования и его обеззараживания, требования по применению средств индивидуальной защиты, наличие и использование дезинфицирующих средств и должен быть утвержден главным врачом медицинской организации и согласован Главным государственным санитарным врачом административной территории субъекта РФ.
В завершение темы напомним, что граждане, индивидуальные предприниматели и юридические лица обязаны соблюдать санитарные правила (ч. 3 ст. 39 Федерального закона от 30.03.1999 №52-ФЗ «О санитарно-эпидемиологическом благополучии населения»).
За нарушение законодательства в области обеспечения санитарно- эпидемиологического благополучия населения , выразившееся в нарушении действующих санитарных правил и гигиенических нормативов, невыполнении санитарно-гигиенических и противоэпидемических мероприятий ст. 6.3 Кодекса РФ об административных правонарушениях установлена следующая ответственность: предупреждение или наложение административного штрафа на граждан в размере от 100 до 500 рублей; на должностных лиц — от 500 до 1 000 тысячи рублей; на лиц, осуществляющих предпринимательскую деятельность без образования юридического лица, — от 500 до 1 000 рублей или административное приостановление деятельности на срок до 90 суток; на юридических лиц — от 10 000 до 20 000 рублей или административное приостановление деятельности на срок до 90 суток.
Частью 1 статьи 236 Уголовного кодекса РФ установлена следующая уголовная ответственность за нарушение санитарно-эпидемиологических правил, повлекшее по неосторожности массовое заболевание или отравление людей : штраф в размере до 80 000 рублей или в размере заработной платы или иного дохода осужденного за период до 6 месяцев, либо лишение права занимать определенные должности или заниматься определенной деятельностью на срок до 3 лет, либо обязательные работы на срок до 360 часов, либо исправительные работы на срок до 1 года, либо ограничение свободы на срок до 1 года.
То же деяние, повлекшее по неосторожности смерть человека , наказывается обязательными работами на срок до 480 часов, либо исправительными работами на срок от 6 месяцев до 2 лет, либо принудительными работами на срок до 5 лет, либо лишением свободы на тот же срок.
источник
Профилактика брюшного тифа разделяется на специфическую (вакцина против брюшного тифа) и неспецифическую (заключающуюся в предупреждении инфицирования). Прививка от брюшного тифа не входит в список обязательных (вакцинация согласно национальному календарю профилактических прививок) и выполняется только при наличии эпидемических показаний.
Вакцинация населения, а также надзор за качеством питьевой воды, взятие под контроль приготовление, реализацию и хранение пищевых продуктов т.д. проводится согласно санитарно-эпидемическим правилам: СП 3.1.1.3473-17 профилактика брюшного тифа и паратифов.
Согласно этому документу осуществляется профилактика возникновения и распространения данного заболевания на территории страны.
Брюшной тиф (БТ) является строго антропонозной инфекцией, поэтому источником брюшнотифозных сальмонелл может быть только человек. Эпидемическую опасность представляют больные БТ и бактерионосители сальмонелл.
Бактерионосительство разделяется на три категории:
- острое – развивается после перенесенного в легкой степени БТ при условии, что клиническое выздоровление произошло раньше, чем организм успел очиститься от возбудителя. Острые бактерионосители могут выделять брюшнотифозные сальмонеллы в окружающую среду с каловыми массами и мочой около трех месяцев;
- хроническое – сопровождается выделением возбудителя БТ более трех месяцев. Хроническое носительство может длиться всю жизнь. Данный тип носителей представляет наибольшую эпидемическую опасность, так как возбудитель может выделяться непостоянно, приводя к ошибкам в диагностике;
- транзиторное, сопровождающееся однократным выявлением брюшнотифозных сальмонелл в анализе кала, при условии, что у пациента отсутствуют симптомы брюшного тифа и он ранее не болел им. В анализе желчи или мочи при транзиторном носительстве, возбудитель не выявляется никогда. Транзиторное носительство характерно для вакцинированных лиц (при попадании в их организм сальмонелл) или при условии заражения малыми дозами возбудителя, недостаточной для развития инфекционного процесса.
Неспецифическая профилактика включает в себя:
- осуществление государственного контроля за качеством водоснабжения, продуктов питания (в особенности мясные и молочные продукты);
- проведение сан.просветительных работ с населением (информированность населения о путях передачи брюшного тифа, правилах личной гигиены, первых симптомах болезни и т д.);
- контроль заболеваемости и оценку необходимости проведения вакцинации населения в районах с неблагоприятной эпидемической ситуацией;
- выполнение регулярных анализов воды в водоемах;
- обследование сотрудников пищевых предприятий;
- мониторинг за выполнением сан.профилактических мер и т.д.
Личная (индивидуальная) профилактика БТ заключается в соблюдении правил личной гигиены. Запрещено употреблять термически необработанные мясные и молочные продукты, пить не фильтрованную и некипяченую воду, употреблять в пищу немытые овощи и фрукты, принимать и готовить пищу грязными руками и т.д.
Следует отметить, что отмечается прямая связь с частотой встречаемости брюшного тифа и экономической ситуацией в районе. В развитых странах с высоким уровнем жизни данное заболевание практически не регистрируется, либо встречается в виде единичных вспышек.
В странах с низким уровнем жизни, санитарии и медицинского обслуживания населения (страны Африки, некоторые районы Индии и т.д.), часто отмечаются массовые вспышки брюшного тифа.
После изолирования больных в очаге проводят заключительную дезинфекцию. Все контактные лица обследуются на бактерионосительство и наблюдаются в течение 21 дня (максимальная длительность инкубационного периода для брюшного тифа).
Диспансерный учет в КИЗе (кабинет инфекционных заболеваний) по месту жительства – 3 месяца, в дальнейшем – 2 года на учете в санэпиднадзоре.
После получения допуска к работе, такие сотрудники пять лет состоят на учете в КИЗе, с проведением регулярных бактериологических обследований.
Показаниями к вакцинации от БТ являются:
- эпидемически неблагоприятная заболеваемость в районе (число больных брюшным тифом превышает 25 на 100 тысяч населения);
- выезд в районы с высоким уровнем заболеваемости БТ;
- наличие постоянных контактов с бактерионосителями.
Плановому вакцинированию подлежат лабораторные сотрудники, работающие с культурами брюшнотифозных сальмонелл, медицинский персонал кишечных инфекционных отделений, а также лица, занимающиеся утилизацией быт.отходов, ремонтом канализаций.
Вакцинация против брюшного тифа проводится в поликлинике по месту жительства. Пациент осматривается вначале терапевтом, затем инфекционистом. Прививка выполняется только при полном отсутствии противопоказаний.
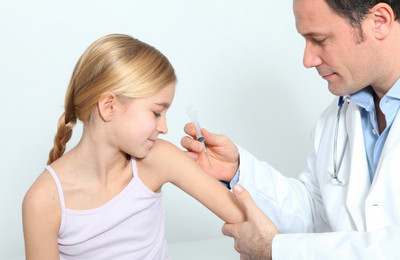
Детям старше трех лет вакцинация может проводиться вакциной Вианвак. Прививка также вводится подкожно (верхняя треть плеча). Первый раз – 0.5 миллилитров. Повторно (ревакцинация по показаниям – каждые три года) – также 0.5 миллилитров.
Противопоказаниями к вакцинации является наличие:
- патологий почек, печени, сердечно-сосудистой системы (миокардитов, гипертонии, ревматизма, сердечной недостаточности, пороков сердца и т.д.);
- эндокринных патологий;
- острых инфекционных болезней (прививка выполняется не ранее чем через 30 дней после полного выздоровления);
- БА (бронхиальная астма) и отягощенного аллергического анамнеза;
- аутоиммунных болезней;
- нарушений системы гемостаза и патологий костного мозга;
- онкологии;
- беременности.
В очагах, с целью профилактики показано трехкратное назначение средства с интервалом в три-четыре дня. Далее, при необходимости, профилактику с применением бактериофага назначают пациентам с высоким риском заражения. Длительность профилактики определяет врач – эпидемиолог. В среднем, она составляет не менее двадцати одного дня с того момента, когда был госпитализирован последний больной.
источник
Новый СанПиН по педикулезу 2016 года определяет правила, порядок профилактических мероприятий, алгоритм проведения обработки при педикулезе. В этом же документе перечисляются правила профилактики чесотки, брюшного типа, распространителями которого являются вши. СП по сыпному тифу и педикулезу и чесотке обязателен к выполнению по всей Российской Федерации.
Новость об изменении законодательства по профилактике вшивости мгновенно разнеслась по всей территории России. Распоряжение – немедленно ознакомиться, чтобы знать, как поступать в той или иной ситуации. Санитарные правила по педикулезу описывают действия, которые должны предпринимать медицинские работники для предотвращения эпидемии заболевания и профилактики:
- осмотры населения для профилактики проводятся по утвержденному, согласованному в вышестоящих органах плану;
- все дошкольные образовательные учреждения, детсады, детские дома, санатории, дома отдыха, стационарные организации, целью которых является обеспечение поддержания здоровья ребенка, обеспечиваются моющимися средствами, дезинсекционными, для личной гигиены;
- медпункты, другие организации, что занимаются лечением педикулеза, дезинсекцией помещений, вещей, обеспечивают специальным оборудованием, техникой, средствами;
СанПиН по педикулезу обязателен к выполнению, учитываются требования новой версии закона.
Возбудителями инфекции являются несколько видов вшей:
Паразиты питаются кровью человека, способны распространять брюшной тиф, представляют угрозу для всего общества. Основная симптоматика разных видов педикулеза схожа между собой, отличается только место локализации паразитов.
- Головные вши паразитируют на коже головы, живут в волосистой части, яйца цепляют за волоски ближе к корням, как выглядят вши и гниды, можно увидеть на фото.
- Платяные вши живут вне тела человека, строят гнезда в складках, швах одежды, постельных принадлежностей. Питаются около 4 раз за сутки, поэтому на теле человека бывают часто. Укусы бельевых вшей расположены на туловище, лице. Не обитают на голове, половых органах.
- Лобковые вши в большинстве случаев передаются при половом контакте. Поражают волосистую часть лобка, промежности. При сильном заражении паразиты встречаются на волосах живота, груди, в подмышечной впадине, на ресницах.
- сильный зуд, спровоцированный укусами вшей;
- изменение цвета кожного покрова, появление пятен, сыпи;
- расчесы на коже;
- язвочки, ранки, воспаленные царапины свидетельствуют о присоединении вторичной инфекции;
- огрубевшие участки эпидермиса;
- волосы, сбитые в колтуны от гноя, постоянного зуда.
Приказ по педикулезу обязывает медицинских работников проводить плановые осмотры, принимать меры по устранению вшивости.
Проводится в хорошо освещенном месте с элементарными инструментами. Требуется расческа либо гребень с частыми зубчиками, увеличительное стекло или лупа.
- Осмотр на педикулез в детском саду по СанПиН проводится каждый месяц. Медицинский работник осматривает тщательно каждого ребенка, либо проводит выборочный осмотр. Результаты обследования записывает в специальный журнал.
- Педикулез в школе – распространенное явление. Плановый осмотр проводится 4 раза в год. Такая же периодичность профилактического мероприятия в училищах. Обязательно медсестра осматривает учащихся перед новым учебным годом, после каникул.
- Дети, которые отправляются на отдых в оздоровительный лагерь, дома отдыха, осматриваются до отъезда на отсутствие паразитарных заболеваний.
- Больных осматривают на санпропускнике перед определением на стационарное лечение. Производят выезд по адресу, где должен проживать больной, в соответствии с законодательством на территории России.
- В организациях работники проходят плановый осмотр 1 раз в году.
Ответственность за проведение профилактических осмотров возлагается на медицинского работника. Результаты заносятся в специальную форму, ставится число.
Запрещается посещать детский садик, школу детям, у которых выявили педикулез. Сразу после обнаружения вшей ребенка изолируют. О ситуации оповещают воспитателя, классного руководителя, администрацию заведения. Информируют родителей.
Медицинский работник обязан проконсультировать родителей по поводу быстрого избавления от вшей. Лечение проводится за собственные средства. Посещать учебное учреждение разрешается после полного выздоровления, с предоставлением подтверждающей справки.
Если в классе, группе обнаруживается несколько зараженных детей, объявляют карантин. Максимальная продолжительность 30 дней. За это время проводится полная дезинсекция помещения, кроватей, мебели, постельных принадлежностей, профилактика повторного заражения. Продлевать действие карантина может СЭС.
Родители вправе написать жалобу в государственную санитарно-эпидемиологическую службу, если руководство учреждения, организации не реагирует на проблему должным образом.
Согласно новому СанПиН, лечение педикулеза, способы борьбы зависят от вида заболевания.
- На начальной стадии головного педикулеза избавиться от паразитов можно механическим путем. Вычесывают гниды из волос прядь за прядью специальным гребнем с длинными, частыми зубчиками.
- При бельевом педикулезе подлежат обязательной термической, химической обработке вещи, одежда, постельные принадлежности. Стирают при температуре свыше 60 градусов Цельсия полчаса, либо кипятят 5 минут. Проглаживают утюгом с паром, уделяя особое внимание складкам, швам, карманам.
- Лобковый педикулез устраняется легче всего. Сбривают волоски на лобке, в области паха, половых органов, анального отверстия. Обрабатывают дезинфицирующим средством. Вещи, нижнее белье, постельные принадлежности, полотенца стирают при высокой температуре.
Химический метод борьбы предусматривает использование препаратов с содержанием инсектицидов. Вещества нарушают работу нервной системы, провоцируют паралич, скорую смерть. Обрабатывать специальными педикулицидными препаратами разрешается голову, вещи, одежду, помещение.
Для борьбы с головным педикулезом используют шампунь, спрей, мазь, раствор, эмульсию, крем. Рекомендуют средства Нюда, Ниттифор, Пара Плюс, Никс, Паранит, эмульсию Бензилбензоата. Можно выбрать средство по собственному усмотрению с учетом возраста ребенка, индивидуальных особенностей организма.
При любом виде педикулеза обязательно проводится дезинсекция помещения с использованием химических инсектицидных средств.
Профилактика педикулеза заключается в проведении разъяснительной работы среди руководства организаций, педагогов, воспитателей. Родители обязаны следить за состоянием ребенка, проверять голову каждую неделю. В случае обнаружения педикулеза принять экстренные меры для излечения.Необходимо для профилактики:
- пользоваться своими предметами личной гигиены, полотенцами;
- запрещается обмениваться одеждой, расческами, головными уборами;
- обязательно мытье тела каждую неделю;
- гигиенические процедуры каждый вечер;
- смена постельных принадлежностей дважды в месяц;
- не допускается загрязнение на одежде в общественных местах, согласно законодательству;
- регулярная стрижка волос, опрятная, аккуратная прическа;
- уборка в доме для профилактики с использованием дезинфекционных средств с содержанием хлорки, либо с добавлением уксуса.
Элементарные правила гигиены, поведения в общественных местах уберегут от заражения, остановят вспышку болезни.
Инструкция о проведении профилактических мероприятий направляется в каждую организацию, учебное учреждение, на предприятие. Согласно постановлению, осмотреть для профилактики должны каждого нового работника, ребенка перед внедрением в коллектив.
источник
Больные подлежат полной и возможно ранней изоляции. Экстренное извещение в СЭС не позднее 12 часов с момента постановки диагноза. После госпитализации больного в очаге проводится заключительная дезинфекция. Все выделения больного и предметы обеззараживаются, а постельные принадлежности и белье отправляют в дезстанцию для камерной обработки.
За общавшимися с больным устанавливают медицинское наблюдение с ежедневной термометрией в течение 21 дня, проводят однократное исследование испражнений и сыворотки крови на бактерионосительство. Проживающие в очаге дети отстраняются от посещения детских учреждений, так же как и работники пищевых предприятий от работы до получения однократного отрицательного результата исследования на носительство. Лица, общавшиеся с больным в очагах, подвергаются фагированию брюшнотифозным бактериофагом трехкратно с интервалом в 3-4 дня, при этом первое назначение фага должно быть после забора у фагируемых материала для бактериологического исследования. Существенную роль в диагностике брюшного тифа оказывает
исследование крови на гемокультуру (реакция Видаля) и РНГА. Для выявления брюшнотифозной палочки в кале, моче и дуоденальном содержимом используют РИФ с мечеными сыворотками и О и ВИ-антигеном.
Изоляция больного прекращаетсяпосле исчезновения клинических симптомов и трехкратного исследования кала и мочи. Первое исследование проводят через 5 дней после установления нормальной температуры, последующие – с 5-дневным интервалом.
Выздоравливающих, получавших антибиотики, выписывают не ранее 21 дня нормальной температуры, а неполучавших антибиотики – на 14 день после установления нормальной температуры. Переболевшие после выписки подлежат диспансерному наблюдению в течение 2 месяцев с измерением температуры тела 1 раз в неделю в течение первого месяца и в последующем
– не реже одного раза в две недели.
Профилактика брюшного тифа предусматривает:
— приведение источников водоснабжения в соответствие с санитарными нормами и правилами:
— очистку и обеззараживание сточных вод перед их сбросом в водоемы:
— соблюдение санитарных норм при сборе, хранении, приготовлении и реализации:
— создание условий для выполнения правил личной гигиены в местах общественного питания, сосредоточения народа:
— санитарное просвещение населения, овладение работниками общественного питания и торговли пищевыми продуктами санитарным минимумом. Все вновь поступающие на работу на пищевые предприятия перед допуском к работе обследуются лабораторно ( сыворотка крови в РПГА и кал однократно.
Показания к иммунопрофилактике. Прививают против брюшного тифа следующие контингенты:
— население, проживающее на территории с высоким уровнем заболеваемости брюшным тифом:
— лица, занятые обслуживанием канализационных сооружений, оборудования, сетей:
— выезжающие в неблагополучные в отношении этой инфекции страны:
— контактные в эпидочагах по показаниям.:
— лица, работающие с живыми культурами возбудителей брюшного тифа.
( вакцина брюшнотифозная спиртовая сухая)
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Студент — человек, постоянно откладывающий неизбежность. 10196 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Государственная служба охраны труда и промышленной безопасности,
Зарегистрирован Министерством юстиции
Приднестровской Молдавской Республики 7 июля 2011 г.
В соответствии со статьей 38 Закона Приднестровской Молдавской от 3 июня 2008 года N 481-З-IV «О санитарно-эпидемиологическом благополучии населения» (САЗ 08-22), с изменением и дополнениями, внесенными Законом Приднестровской Молдавской Республики от 6 августа 2009 года N 838-ЗИД-IV (САЗ 09-32), в целях дальнейшего совершенствования санитарно-эпидемического обеспечения населения Приднестровской Молдавской Республики, приказываю:
1. Ввести в действие на территории Приднестровской Молдавской Республики санитарно-эпидемиологические правила и нормативы СанПиН МЗ и СЗ ПМР N 3.1.1.2137-11 «Профилактика брюшного тифа и паратифов» (прилагается).
2. Контроль за исполнением настоящего Приказа возложить на Главного государственного санитарного врача Приднестровской Молдавской Республики — Шинкарюк С.С.
3. Настоящий Приказ вступает в силу со дня официального опубликования.
г. Тирасполь 3 июня 2011 г.
здравоохранения и социальной защиты
Приднестровской Молдавской Республики
от 3 июня 2011 года N 287
САНИТАРНО — ЭПИДЕМИОЛОГИЧЕСКИЕ ПРАВИЛА И НОРМАТИВЫ
СанПиН МЗ и СЗ ПМР 3.1.1.2137-11
«Профилактика брюшного тифа и паратифов»
1. Настоящие санитарно-эпидемиологические правила и нормативы (далее — санитарные правила) разработаны в соответствии с Законом Приднестровской Молдавской Республики от 3 июня 2008 года N 481-3-IV «О санитарно-эпидемиологическом благополучии населения» (САЗ 08-22) с изменением и дополнениями, внесенными Законом Приднестровской Молдавской Республики от 6 августа 2009 года N 838-ЗИД-IV (САЗ 09-32) и устанавливают требования к комплексу организационных, лечебно-профилактических, санитарно-гигиенических и противоэпидемических мероприятий, проведение которых обеспечивает предупреждение распространения заболеваний брюшным тифом и паратифами.
2. Контроль за выполнением настоящих санитарных правил осуществляют органы государственной санитарно-эпидемиологической службы Приднестровской Молдавской Республики (далее — органы Госсанэпидслужбы).
3. Соблюдение настоящих санитарных правил является обязательным для организаций, индивидуальных предпринимателей и физических лиц.
4. Брюшной тиф и паратиф A являются антропонозными кишечными инфекциями, вызываемыми бактериями Salmonella typhi и paratyphi A. Паратифы B и C являются зооантропонозными кишечными инфекциями, вызываются бактериями Salmonella paratyphi B и C. Заболевания характеризуются лихорадкой, симптомами выраженной общей интоксикации, бактериемией, увеличением печени и селезенки, розеолезной сыпью на кожных покровах, энтеритом и своеобразными морфологическими изменениями лимфатического аппарата тонкого кишечника. Более характерен запор, нежели диарея. Изъязвление пейеровых бляшек подвздошной кишки примерно в 1 % случаев приводит к кишечному кровотечению и прободению кишечника с самыми неблагоприятными последствиями для больного. Источником инфекции при брюшном тифе и паратифах является человек (больной или бактерионоситель).
Механизм заражения брюшным тифом и паратифами фекально-оральный. Главный (массовый) путь передачи возбудителей инфекции водный. Пищевой и бытовой пути являются дополнительными. При подавлении активности водного пути эти пути передачи могут обеспечивать возникновение как спорадической заболеваемости (единичные случаи), так и локальных эпидемических вспышек в результате заражения, как правило, от хронических носителей возбудителя.
Высокая активность водного пути передачи, являющаяся следствием потребления населением недоброкачественной в эпидемическом отношении питьевой воды при неудовлетворительном или недостаточном канализовании территории, обусловливает возникновение острых и хронических водных вспышек/эпидемий и широкое распространение брюшного тифа.
Нейтрализация активности водного пути передачи приводит к закономерному снижению заболеваемости до спорадического уровня и даже к полному ее отсутствию на ряде территорий.
Инфекционная доза возбудителя брюшного тифа, вызывающая заболевание у 25 % искусственно зараженных взрослых добровольцев, составляет 10 000 или 100 000 микробных клеток. Эта доза содержится всего лишь в 0,001 — 0,01 г фекалий брюшнотифозного больного и хронического бактериовыделителя. Доза в 10 или 1000 микробных клеток заболеваний не вызывала. Меньшая вирулентность возбудителей паратифов A и B в достаточной мере объясняет незначительную роль водного пути в их передаче и в целом заметно меньшее распространение этих инфекций по сравнению с брюшным тифом.
В случае выделения S.paratyphi B у животных или из продуктов животного происхождения, подозреваемых в качестве источника или факторов передачи инфекции необходимо проводить их дифференциацию с S.Java, поскольку антигенная структура этих возбудителей идентична, что может привести к диагностическим ошибкам. Дифференциация проводится путем постановки дополнительной биохимической реакции.
Заболевания, вызванные S.Java, преимущественно протекают по типу пищевой токсикоинфекции (пищевого отравления). Для случаев, вызванных S.paratyphi B, характерны клинические признаки, аналогичные брюшному тифу.
У части переболевших формируется хроническое бактерионосительство, которое способствует возникновению новых случаев заражения. Хроническое брюшнотифозное бактерионосительство отмечается чаще у женщин, чем у мужчин, что должно учитываться в практической работе.
5. Условно носители подразделяются на следующие категории:
а) острые бактерионосители. К ним относятся лица, выделяющие бактерии до 3 месяцев после перенесенного заболевания. Острыми носителями становится большое число переболевших (до 20 %);
б) хронические бактерионосители. Лица, выделяющие возбудителя более 3-х месяцев после перенесенного заболевания и нередко (при брюшном тифе) на протяжении всей жизни. Они составляют не менее 3 % — 5 % среди переболевших. При паратифе B хроническое бактерионосительство формируется несколько чаще, чем при брюшном тифе, однако, оно менее продолжительное;
в) транзиторные бактерионосители. Такая форма носительства может возникать либо при попадании возбудителей брюшного тифа и паратифов в кишечник невосприимчивого к инфекции человека (вследствие перенесенной болезни, прививок и др.), либо при заражении малой, субинфекционной дозой возбудителя, который не проникает в кровь и внутренние органы и выделяется из кишечника лишь в течение нескольких дней. Обычно у транзиторных носителей возбудитель выделяется однократно. Наличие бактерий в дуоденальном содержимом (желчи) или моче исключает транзиторный характер носительства. В отличие от хронических эпидемическая роль транзиторных носителей незначительна.
Наблюдается также и так называемое перемежающееся носительство, когда выделение возбудителя у хронических носителей имеет дискретный характер (возбудитель выделяется не постоянно, а лишь время от времени), что, естественно, затрудняет их выявление.
Установление характера носительства и дифференциация хронического носительства от транзиторного проводится в условиях стационара.
6. Регистрация заболеваний брюшным тифом и паратифами, а также бактерионосителей возбудителей этих инфекций ведется раздельно.
7. При выявлении случая брюшного тифа или паратифов реализуется единый комплекс противоэпидемических мероприятий.
8. В целях предупреждения возникновения и распространения брюшного тифа и паратифов необходимо своевременно и в полном объеме проводить комплексные организационные, санитарно-гигиенические, профилактические, лечебно-диагностические и противоэпидемические мероприятия.
источник
| 1. Для работников пищевых отраслей промышленности, предприятий общественного питания и торговых предприятий продовольственных товаров, парфюмерно-косметической торговли, табачной торговли, аптек, автозаправок. | |
| Терапевт | 1 раз в год |
| Флюорография | 1 раз в год |
| Дерматовенеролог (включая кровь на сифилис и мазок на гонорею) | 1 раз в год |
| Исслед. на носительство микробов тифо-паратифозной дизентерийной групп | 1 раз при оформлении новой книжки или при переходе на другую работу |
| Я/г, Энтеро-биоз | 1 раз в год |
| Исслед. на брюшной тиф (кровь на РНГА) | 1 раз при оформлении новой книжки или при переходе на другую работу |
| Сан. минимум | 1 раз в 2 года* |
| Мазок из зева и носа на золотистый стафилококк | при поступлении на работу. 1 раз в год для работников крем-конд. пр-ва |
| Отоларинголог | 1 раз в год |
| Стоматолог | 1 раз в год |
| Психиатр | 1 раз в год |
| Психиатр-нарколог | 1 раз в год |
| Электрокардиограмма | 1 раз в год |
| Клинический анализ крови | 1 раз в год |
| Клинический анализ мочи | 1 раз в год |
| Анализ крови на холестирин | 1 раз в год |
| Анализ на содержание крови в глюкозе | 1 раз в год |
| Гинеколог (мазок на флору + цитологический мазок) | 1 раз в год |
* Для работников, связанных с производством, хранением, транспортировкой и реализацией мясо-молочной, кремово-кондитерской, мороженого, заморож. п/фабрикатов — сан.минимум проводится 1 раз в год.
| 2. Для работников сферы коммунального и бытового обслуживания (оздоровительные учреждения, прачечные, гостиницы, фитнес-центры, салоны красоты). | |
| Терапевт | 1 раз в год |
| Флюорография | 1 раз в год |
| Дерматовенеролог (включая кровь на сифилис, мазок на гонорею) | 1 раз в год |
| Я/г, Энтеро-биоз | 1 раз в год |
| Сан. минимум | 1 раз в 2 года |
| Отоларинголог | 1 раз в год |
| Стоматолог | 1 раз в год |
| Психиатр | 1 раз в год |
| Психиатр-нарколог | 1 раз в год |
| Электрокардиограмма | 1 раз в год |
| Клинический анализ крови | 1 раз в год |
| Клинический анализ мочи | 1 раз в год |
| Анализ крови на холестирин | 1 раз в год |
| Анализ на содержание крови в глюкозе | 1 раз в год |
| Гинеколог (мазок на флору + цитологический мазок) | 1 раз в год |
| 3. Для должностных лиц и работников организаций, деятельность которых связана воспитанием, обучением и питанием детей. | |
| Терапевт | 1 раз в год |
| Флюорография | 1 раз в год |
| Дерматовенеролог (включая кровь на силифис и мазок на гонорею) | 1 раз в год |
| Исслед. на носительство микробов тифо-паратифозной дизентерийной групп | 1 раз при оформлении новой книжки или при переходе на другую работу |
| Я/г, энтеро-биоз | 1 раз в год |
| Исслед. на брюшной тиф(кровь на РНГА) | 1 раз при оформлении новой книжки или при переходе на другую работу |
| Сан. минимум | 1 раз в 2 года* |
| Отоларинголог | 1 раз в год |
| Стоматолог | 1 раз в год |
| Психиатр | 1 раз в год |
| Психиатр-нарколог | 1 раз в год |
| Электрокардиограмма | 1 раз в год |
| Клинический анализ крови | 1 раз в год |
| Клинический анализ мочи | 1 раз в год |
| Анализ крови на холестирин | 1 раз в год |
| Анализ на содержание крови в глюкозе | 1 раз в год |
| Гинеколог (мазок на флору + цитологический мазок) | 1 раз в год |
* Для работников пищеблока детских дошкольных учреждений сан. минимум проводится 1 раз в год.
источник
Противоэпидемические мероприятия в очаге брюшного тифа
Согласно Санитарно-эпидемиологическим правилам «Профилактика брюшного тифа и паратифов. СП 3.1.1.2137-06»
Мероприятия в отношении источника брюшного тифа
1.Все больные брюшным тифом и паратифами подлежат обязательной госпитализации. Госпитализацию больных осуществляют в течение первых трех часов, в сельской местности — в течение 6 часов после получения экстренного извещения.
2.На территориях с эндемичной заболеваемостью тифопаратифами провизорной госпитализации подлежат лица с лихорадочным состоянием невыясненного происхождения, продолжающимся более трех дней, с обязательным исследованием крови на гемокультуру.
3. Учет и регистрация больных (носителей) осуществляется в установленном порядке. Информация о выявленном случае (подозрении) направляется из ЛПУ в учреждения, осуществляющие госсанэпиднадзор (по телефону в течение 2 ч с момента установления диагноза). В течение 12 ч передается экстренное извещение. Каждый случай болезни (носительства) фиксируется в журнале регистрации инфекционных заболеваний.
4. Выписка больного из стационара проводится после исчезновения клинических симптомов и отрицательного трехкратного исследования кала и мочи. Первое исследование проводят спустя 5 дней после установления нормальной температуры, последующие — с пятидневным интервалом.
Реконвалесцентов, получавших антибиотики, выписывают из стационара не ранее 21 дня, а лиц, не получавших антибиотики, — не ранее 14 дня после установления нормальной температуры
Противоэпидемические мероприятия в очаге в отношении контактных с больными или носителями
1.В квартирных очагах медицинскому наблюдению подлежат все лица, контактировавшие с больными тифопаратифами.
2.С целью раннего выявления новых заболеваний за всеми контактными устанавливается медицинское наблюдение (осмотр, опрос, термометрия) на протяжении 3 недель при брюшном тифе и 2 недель при паратифах.
3.Исследованию крови на гемокультуру подлежат все лица с лихорадочным состоянием невыясненного происхождения, наблюдающимся в течение 5 и более дней.
4. В первую очередь в очагах обследуются работники отдельных профессий, производств и организаций, представляющие собой наибольшую потенциальную эпидемическую опасность. Проводится однократное бактериологическое исследование фекалий и мочи, а также однократное серологическое исследование крови с постановкой РПГА с Ви-антигеном (для выявления состояния хронического брюшно-тифозного бактерионосительства)
5. Всем контактным в очаге проводится фагопрофилактика. Фагопрофилактика брюшного тифа осуществляется брюшно-тифозным бактериофагом, паратифов — бактериофагом сальмонеллезным групп ABCDE. Противопоказаний к применению бактериофагов не имеется. В очагах брюшного тифа и паратифов бактериофаг назначают трехкратно с интервалом в 3 — 4 дня.
6. Заключительную дезинфекцию в городах проводится не позже шести часов, в сельской местности — 12 часов после госпитализации больного.
7. Результаты медицинского наблюдения отражаются в амбулаторных картах, в историях развития ребенка (в специальных листах наблюдения за контактными в очаге)
Противоэпидемические мероприятия в очаге вирусного гепатита В
согласно Санитарно-эпидемиологическим правилам СП 3.1.1.2341-08
«Профилактика вирусного гепатита В»
Мероприятия в отношении источника
1.Больные с установленным диагнозом ОГВ, микст-гепатитами, а также больные ХГВ в период обострения подлежат госпитализации в инфекционные отделения.
2.Лица, перенесшие ОГВ, должны находиться под диспансерным наблюдением в течение 6 месяцев. Клинический осмотр, биохимические, иммунологические и вирусологические тесты проводят через 1, 3, 6 месяцев после выписки из стационара. При сохранении клинико-лабораторных признаков заболевания наблюдение за пациентом должно быть продолжено.
Противоэпидемические мероприятия в очаге вирусного гепатита А
Согласно Санитарно-эпидемиологическим правилам СП 3.1.2825-10 «Профилактика вирусного гепатита А»
Первичный осмотр и клинико-лабораторное обследование проводит медицинский работник (врач-инфекционист, врач-терапевт, фельдшер) лечебно-профилактической организации по месту проживания контактных лиц или месту работы (обучения, воспитания) в первые 5 дней после выявления больного и до введения вакцины против ОГА.
4.При выявлении больного ОГА медицинский работник лечебно-профилактической организации (врач, фельдшер, средний медицинский работник) организует проведение комплекса противоэпидемических мероприятий, включая текущую и заключительную дезинфекцию, направленных на предупреждение заражения окружающих.
Для заключительной и текущей дезинфекции в очагах ОГА используют зарегистрированные в установленном порядке дезинфицирующие средства, эффективные в отношении ВГА.
4.Все меры, направленные на ликвидацию очага, отражаются в карте эпидемиологического обследования и листе наблюдения за контактными лицами, последний вклеивается в амбулаторную карту больного ОГА. В этих же документах фиксируется окончание мероприятий в очаге и результаты наблюдения за контактными лицами.
4.При отсутствии клинических признаков заболевания, контактных лиц, ранее не привитых против гепатита А и не болевших этой инфекцией, вакцинируют по эпидемическим показаниям не позднее 5 дня с момента выявления больного ОГА.
Специфическая профилактика. Вакцинацию населения против ОГА проводят в соответствии с действующим календарем профилактических прививок по эпидемическим показаниям.В России зарегистрированы следyющие вакцины: хаврикс 1440(Глаксо Смит Кляйн, Бельгия); хаврикс 720 (детская доза) (ГлаксоСмит Кляйн, Бельгия); вакта (Мерк Шарп Доум, CIIIA); аваксим(Авентис Пастер, Франция).
Вакцинацию рекомендуется начинать с 12-месячного возраста.
После введения первой дозы вторую дозу вводят через 6-12 месяцев
В нашей стране разрешена к применению отечечественная вакцина против гепатита А — культуральная инактивированная очищенная
жидкая ГЕП-А-ин-ВАК, МП «Вектор», Новосибирск. Ее вводят по
схеме 0-l-6 месяцев с последующей ревакцинацией каждые 5 лет.
Эпидемическим показаниям
Сведения о выполненной прививке (дата введения, название препарата, доза, номер серии, контрольный номер, срок годности, характер реакции на прививку) вносят в установленные учетные формы медицинских документов и сертификат профилактических прививок.
Выписка больного дифтерией осуществляется после полного клинического выздоровления и 2-кратного бактериологического обследования на наличие возбудителя дифтерии с отрицательным результатом. Больного обследуют не ранее 3 дней после отмены антибиотиков с интервалом 1-2 дня.
За лицами, общавшимися с больным дифтерией, с подозрением на это заболевание, носителем токсигенных коринебактерии дифтерии устанавливается ежедневное медицинское наблюдение с осмотром ротоглотки, носа, кожи и термометрией в течение 7 дней от момента изоляции источника инфекции с регистрацией данных наблюдения в медицинской документации.
2.В течение первых 3 дней с момента изоляции больного организуется осмотр контактных лиц врачом-отоларингологом.
3.В течение 48 часов с момента установления диагноза дифтерии (или подозрения на это заболевание, или носительства токсигенных коринебактерии дифтерии) проводится бактериологическое обследование лиц, бывших с ними в контакте. В случае выявления токсигенных коринебактерии дифтерии у контактных лиц, бактериологическое обследование повторяют до прекращения выявления возбудителя дифтерии в этом очаге.
4.Текущая дезинфекция организуется медицинским работником и проводится в очаге инфекционного заболевания на дому членами семьи:
— до госпитализации больного,
— при лечении на дому до выздоровления,
— у бактерионосителей до полной санации.
Заключительная дезинфекция проводится после госпитализации больного или носителя из очага.
5. В очаге дифтерии необходимо проведение профилактических прививок. Профилактическим прививкам подлежат:
— не привитые против дифтерии лица;
— дети и подростки, у которых наступил срок очередной вакцинации или ревакцинации;
— взрослые лица, у которых согласно медицинской документации с момента последней прививки прошло 10 и более лет;
— лица, у которых при серологическом обследовании не обнаружены защитные титры дифтерийных антител (1:20 и более).
Специфическая профилактика дифтерии проводится в соответствии с национальным календарем профилактических прививок и инструкциями по применению медицинских иммунобиологических препаратов.
Противоэпидемические мероприятия в очаге брюшного тифа
Согласно Санитарно-эпидемиологическим правилам «Профилактика брюшного тифа и паратифов. СП 3.1.1.2137-06»
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
источник
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ МОСКОВСКОЙ ОБЛАСТИ
ЦЕНТР ГОСУДАРСТВЕННОГО САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКОГО
НАДЗОРА В МОСКОВСКОЙ ОБЛАСТИ
ОБ УСИЛЕНИИ МЕРОПРИЯТИЙ ПО ПРОФИЛАКТИКЕ БРЮШНОГО ТИФА
И МЕРАХ ПО ПРЕДУПРЕЖДЕНИЮ ЗАНОСА ВОЗБУДИТЕЛЯ БРЮШНОГО ТИФА
НА ТЕРРИТОРИЮ МОСКОВСКОЙ ОБЛАСТИ
Заболеваемость брюшным тифом на территории Московской области носит спорадический характер. Однако, в последние годы (2000-2003 г.г.), отмечен рост показателей заболеваемости с 0,05 до 0,13 на 100 тыс. населения. Впервые в 2002 году эти показатели в Московской области сравнялись с таковыми по Российской Федерации. Это, прежде всего, связано с выраженным влиянием на заболеваемость миграционных процессов. В основном все заболевшие брюшным тифом (Подольский, Коломенский, Дмитровский, Красногорский районы) прибыли на территорию области из неблагополучных территорий Таджикистана, Казахстана, Азербайджана, Северного Кавказа.
По информации Минздрава России в республиках Таджикистан и Киргизия сложилась крайне неблагополучная эпидемиологическая ситуация по брюшному тифу. Вспышка брюшного тифа (2000 случаев) среди населения Таджикистана связана с употреблением недоброкачественной питьевой воды. Заболевания населения приграничных с Таджикистаном областей Киргизии так же связаны с использованием воды.
Миграция населения не исключает возможности заноса возбудителя брюшного тифа на территорию Московской области, а также возникновение локальных вспышек этой инфекции.
В целях предупреждения заболеваний брюшным тифом среди жителей Московской области и в соответствии со ст. 30, 33, 51 Федерального закона «О санитарно-эпидемиологическом благополучии населения»,
1. Руководителям муниципальных органов управления здравоохранением, главным врачам ЦГСЭН в городах и районах Московской области:
1.1. Усилить контроль за неукоснительным выполнением требований приказа МЗ СССР N 139 от 2.03.89 г. «О мероприятиях по снижению заболеваемости брюшным тифом и паратифами в стране».
Приказ Минздрава СССР от 02.03.1989 N 139 не применяется на территории Российской Федерации в связи с изданием Приказа Минздрава РФ от 09.06.2003 N 242.
1.2. На заседании СПЭК рассмотреть вопрос о принятых мерах по недопущению возникновения и распространения заболеваний брюшным тифом.
1.3. Провести анализ заболеваемости населения брюшным тифом, оценить состояние работы по вакцинации контингентов риска, и организации лабораторной диагностики.
1.4. Разработать и утвердить в установленном порядке план мероприятий по профилактике заболеваемости брюшным тифом, а также организации противоэпидемических мероприятий в случае выявления этой инфекции. В план включить вопросы гигиенического воспитания и обучения населения.
1.5. Обеспечить эпидемиологическое расследование каждого случая заболевания брюшным тифом.
2. Руководителям муниципальных органов управления здравоохранением:
2.1. В срок до 1 февраля текущего года подготовить списки лиц, относящихся к группам риска и подлежащих вакцинации против брюшного тифа.
2.2. Ежегодно, до 1 февраля, составлять план проведения профилактических прививок и представлять его для согласования в территориальные ЦГСЭН.
2.3. Организовать проведение профилактических прививок против брюшного тифа в соответствии с разработанным планом, а также в случае осложнения эпидемиологической ситуации.
2.4. Обеспечить готовность ЛПУ к приему и лечению больных брюшным тифом. Организовать бесперебойную работу бактериологических лабораторий по лабораторной диагностике возбудителей брюшного тифа.
2.5. Предусмотреть выделение финансовых средств на приобретение вакцины и бактериофагов против брюшного тифа, как в плановом порядке, так и по эпидемическим показаниям.
З. Главным врачам ЦГСЭН в городах и районах Московской области:
3.1. Усилить контроль за эпидемиологически значимыми объектами, обратить особое внимание на рынки, места несанкционированной торговли продуктами питания и особенно, где торговля осуществляется лицами, прибывшими из неблагополучных по заболеваемости брюшным тифом территорий, места их проживания.
3.2. Усилить контроль за обеспечением населения доброкачественной питьевой водой, соответствия ее требованиям СанПиН 2.1.4.10.74-01 «Вода питьевая».
3.3. Усилить контроль за соблюдением правил эксплуатации и эффективностью работы сооружений биологической очистки, принимать необходимые меры по недопущению загрязнения водоемов, используемых для рекреации и хозяйственно-бытовых стоков в соответствии с СанПиН 2.1.980-00 «Гигиенические требования к охране поверхностных вод».
3.4. Организовать регистрацию, учет и лабораторное обследование (гемокультура) всех прибывших из неблагополучных по брюшному тифу республик (Таджикистан, Киргизия).
3.5. В случае выявления заболевших брюшным тифом организовать проведение комплекса санитарно-противоэпидемических и профилактических мероприятий, о чем немедленно информировать МЗ МО и ЦГСЭН в Московской области.
З.6. Взять под личный контроль проведение профилактических прививок против брюшного тифа категориям лиц, в соответствии с приказом МЗ СССР N 139 от 02.03.1989 г. «О мероприятиях по снижению заболеваемости брюшным тифом и паратифами в стране».
4. Контроль выполнения требований настоящего приказа возложить на заместителей министра здравоохранения Правительства Московской области Берташ С.А., Тамазян Г.В., первого заместителя главного государственного санитарного врача по Московской области Гавриленко О.Л.
источник
Сегодня, когда наука и техника двигается семимильными шагами вперед, появляются новые возможности в лечении и профилактике смертельных заболеваний. Вопрос о распространенности вшей в дошкольных учреждениях и школах до сих пор не снят с повестки дня. Был принят новый Санпин по педикулезу 2016 года.
В этом нормативном документе даны подробные указания, которые необходимы для обеспечения профилактики по борьбе с распространением болезней, вызванных паразитами. СП по сыпному тифу и педикулезу и чесотке обязательны к выполнению по всей территории Российской Федерации.
Исходя из СанПиН 3.2.3215-14 с поправками 15 и 16 годов, профилактика состоят из:
- осмотров населения, которые должны проводиться по утвержденному плану;
- предоставления всем дошкольным организациям (детсадам и детским домам, домам ребенка и стационарным организациям, которые берут на себя функцию обеспечить отдых и оздоровление детей) дополнительного комплекта постельного белья, средств личной гигиены, а также необходимых моющих и дезинфекционных средств;
- снабжения техническими приспособлениями для дезинфекции и дезинфицирующими средствами организаций, которые занимаются лечением и профилактикой больных людей, приемно-распределительных пунктов, учреждений систем социального обеспечения, тюремных изоляторов, домов ночного пребывания, мест временного содержания мигрантов, санитарных пропускников, прачечных и бань.
Профилактика педикулеза
Кровью человека могут питаться три вида вшей:
- головные вши, которые живут в основном в волосах на затылке, темени и висках;
- платяные вши, квартирующие в одежде, постельном белье, швах, складках и строчках;
- лобковые вши, живущие в волосяной части лобка, ресницах, усах, бровях и подмышечных впадинах.
Чтобы не спутать проявление аллергической реакции с укусами кровососущих насекомых, необходимо знать признаки, по которым эти два явления можно отличить друг от друга. Можно говорить о паразитах, если появились симптомы педикулеза:
- возник зуд и место укуса расчесывается до крови;
- загрубела кожа из-за действия слюны во время укусов вшей;
- изменился цвет кожи из-за мелких кровоизлияний и воспаления;
- волосы со следами гноя сбиваются в колтуны, кожный покров превращается в корку, под которой скапливается жидкость.
Признаки вшивости
Борьба с вшивостью ведется постоянно, так как это является не только эстетической проблемой. Эти паразиты представляют опасность для здоровья ребенка, потому, что могут быть переносчиками болезней: сыпной и возвратный тиф, а также окопная лихорадка. Поэтому профилактика необходима.
Санитарные правила по педикулезу предполагают периодические осмотры всех слоев населения на наличие паразитов. Проверке подлежат:
- дети, которые посещают детские садики и другие образовательные организации – ежемесячно;
- ученики школ и профтехучилищ – 4 раза в год;
- учащиеся школ-интернатов, дети, находящиеся в детских домах и домах ребенка – в соответствии с законодательством РФ;
- дети, уезжающие на оздоровление в летние лагеря – до отъезда;
- дети, проживающие в организациях, занимающихся оздоровлением – раз в неделю;
- больные, поступающие в стационарные отделения на лечение – во время поступления и далее каждую неделю;
- больные, приходящие на прием к врачу – при обращении в больнице;
- работники любых организаций – при проведении плановой диспансеризации и профилактических осмотров;
- остальные категории лиц, попадающие под действие санитарных норм.
Если во время осмотра в дошкольном учреждении выявлен ребенок с педикулезом, то его изолируют от остальных детей и отправляют на обработку. Посещение детского садика возобновляется только после полного выздоровления и при наличии справки от врача. Осмотр на педикулез в детском саду по Санпин проводится медицинским работником в соответствии с распоряжением Минздрава России. Все данные заносятся в журнал осмотра на педикулез.
Во время профилактических осмотров детей в школах должны соблюдаться все требования, предусмотренные нормативными документами. Педикулез в школе – вещь недопустимая, так как большое число детей разных возрастов общаются очень активно и это может быстро привести к массовому паразитарному заражению.
При обнаружении паразитов у школьника, ему, согласно Санпин по педикулезу, не разрешают посещать школу до полного излечения. Окончание профилактики, лечения педикулеза и полное выздоровление должно подтверждаться справкой от врача. Только после этого, ребенок может вернуться в школьный коллектив.
У моего ребенка в школе во время осмотра обнаружили педикулез. Пока нам не удалось вывести вшей у ребенка, его не допускали к занятиям. С этим я полностью согласна. Чувствую свою вину, что не заметила педикулез после того, когда ребенок вернулся из оздоровительного лагеря.
Приказ по педикулезу, разосланный по школам, представляет собой инструкцию, как должен поступать медицинский работник. Во время общения с родителями больного учащегося медработник обязан дать все необходимые рекомендации по профилактике и лечению:
- как нужно обрабатывать ребенка средствами от вшей в домашних условиях;
- каким образом правильно провести санитарную обработку квартиры, вещей и постельных принадлежностей в том месте, где проживает школьник.
Есть несколько методов, с помощью которых можно избавиться от вшей: механический, физический и химический. Форма борьбы с паразитами зависит от их вида.
Если заражение насекомыми не очень сильное, то можно механически вычесать вшей и гнид частым гребнем или обстричь (обрить) волосы. Волосы вместе с насекомыми и гнидами сжигаются.
Против бельевых вшей проводят термическую обработку: кипятят белье и проглаживают горячим утюгом. Если это невозможно, то вещи обрабатываются в специальных дезинфекционных камерах.
Химический метод предполагает применение специальных средств, направленных на профилактику и борьбу с паразитами. Эти препараты должны быть нетоксичными и относиться к классу 4 малоопасных веществ. Наиболее эффективны шампуни, спреи, мази.
Нас участь наличие педикулеза стороной не обошла. Вши у ребенка появились после посещения садика, новостью поделилась воспитательница. Что я только не делала: и вычесывала, и керосином пользовалась. Посоветовали купить средство Нюда. Может все в комплексе и помогло, но педикулез мы вылечили.
Профилактика педикулеза – это применение комплексных мер в борьбе с распространением этого заболевания. Первое, что необходимо сделать для выявления зараженных детей или взрослых – это внимательно осмотреть волосистую часть головы. При обнаружении паразитов необходимо немедленно начать лечение в соответствии с постановлением главного санитарного врача Российской Федерации. После выздоровления не стоит забывать о профилактике педикулеза.
Контактные лица тоже подвергаются обследованию и при отсутствии паразитов ставятся на учет на 1 месяц с обязательными осмотрами каждые десять дней.
При обнаружении лобковых вшей, зараженных отправляют в кожно-венерологический диспансер, расположенный на территории их проживания.
Для предупреждения неконтролируемого распространения паразитов, проводятся определенные гигиенические мероприятия. Эти меры сдерживают загрязнение насекомыми окружающего пространства и включают:
- обязательное и регулярное мытье тела;
- смена белья и постели каждые 7-10 дней;
- стрижка волос
- использование при уходе за волосами только своей личной расчески;
- стирка одежды, постельных принадлежностей
- регулярная уборка дома, всех помещений и прилегающих территорий;
- постоянное поддержание чистоты всех окружающих предметов обстановки.
В век огромных скоростей, сенсационных открытий в медицине, очень обидно сознавать тот факт, что проблема педикулеза все еще остается актуальной в школах, детских садах, больничных учреждениях, эмиграционных пунктах. Чтобы добиться успехов в профилактике болезней, вызванных паразитами, необходимо проводить массовые информационные мероприятия в дошкольных, школьных и профтехнических учебных заведениях.
Постоянно проверяю голову ребенку, приучила его пользоваться только своей личной расческой и никому ее не передавать и не брать у других детей. Пока, с такой проблемой, как вши не столкнулась
Необходимо рассказывать подрастающему поколению об опасности, которая кроется в таких, казалось бы, небольших и безобидных насекомых, как передаются вши. Печатать тематические брошюры, информационные листы, проводить обучающие мероприятия по профилактике, на которых наглядно показывать, как выглядят вши и как с ними можно и нужно бороться. Только такое широкое наступление по всем направлениям даст положительный и быстрый результат в борьбе с этим заболеванием, которое пришло к нам с начала двадцатого века и все еще не дает покоя в двадцать первом.
источник
