А. Наличие источника инфекции,
В. Осуществление механизма передачи,
С. Восприимчивость населения к данной инфекции,
- Кто более опасен для распространения инфекционного процесса?:
В. Больные средней степени тяжести,
С. Больные легкой степени тяжести,
- Тяжесть течения инфекционного процесса у заразившегося человека зависит от:
А. Дозы попавшего в организм возбудителя,
В. Вирулентности возбудителя,
С. Исходной резистентности организма,
А. Возбудитель находится в организме очень короткий срок,
В. Отсутствие патологических изменений,
С. Отсутствие иммунологического ответа,
- Сколько существует механизмов передачи возбудителей инфекции?:
- Кто является наиболее опасным в распространении инфекции брюшного тифа?
В. Больные с легким течением заболевания,
С. Больные атипичной формой,
- Сезонность при эпидемическом распространении брюшного тифа:
- Какие пути передачи возбудителя при брюшном тифе:
- Какие вспышки возможны при брюшном тифе?
- Какие пищевые продукты чаще всего являются причиной передачи при брюшном тифе?
D*. Молоко и молочные продукты.
- Необходимость госпитализации больного брюшным тифом:
А. По эпидемиологическим показаниям,
С. В зависимости от тяжести течения заболевания,
- Назовите возбудителя брюшного тифа:
- Под воздействием чего Salmonella typhi превращается в L-формы?
- К какой серологической группе сальмонелл относится возбудитель паратифа А?
- Какие из ферментов, имеющихся у возбудителя брюшного тифа, повышают его агрессивность?
- При какой температуре лучше сохраняется возбудитель брюшного тифа?
- На каких питательных средах растет Salmonella typhi?
А. Обычных с добавкой крахмала,
В. Обычных с добавкой белка,
С*. Обычных с добавкой желчи,
D. Обычных с добавкой куриного бульона.
- Оптимальная t◦ для роста Salmonella typhi:
- Инкубационный период при брюшном тифе:
- Типичные клинические проявления брюшного тифа в разгар болезни:
- Какие симптомы со стороны ССС характерны для средне тяжелого течения брюшного тифа?
В*. Относительна брадикардия,
D. Относительная тахикардия.
- Вследствие чего наблюдается сухость кожи при брюшном тифе?
D. Задержки калия в организме.
- Метеоризм и запоры у больных брюшным тифом возникают вследствие:
В. Повышения температуры тела,
- Назовите хирургические осложнения брюшного тифа:
А. Перфорация тонкой кишки,
- Основные симптомы брюшного тифа в разгар болезни:
С. Гепатолиенальный синдром,
- Антибактериальную терапию при брюшном тифе отменяют:
А. Сразу после нормализации температуры,
В. На 7-й день нормальной температуры,
С. На 2-й день нормальной температуры,
D*. Через 10 дней после нормализации температуры.
- Морфологические изменения в стенке кишечника при брюшном тифе локализуются в основном:
В*. Тонкой кишке по всей длине,
С. Дистальном отделе тонкой кишки,
D. Дистальном отделе толстой кишки.
- Status tiphosus патогенетично обусловлен:
D. Воспалением мозговых оболочек.
- Тахикардия при брюшном тифе вследствие:
А. Повышения температуры тела,
С*. Компенсаторная реакция при кровотечении,
- «Чертов крест» при брюшном тифе это:
А. Тахикардия с повышением температуры тела
В. Брадикардия с повышением температуры тела
С*. Снижение температуры тела и тахикардия.
- Симптомы перфорации кишечника при брюшном тифе:
В. Отсутствие дыхательной экскурсии стенки живота
D. Отсутствие печеночной тупости при перкуссии,
- Основные методы диагностики брюшного тифа:
D. РНГА с Vi —диагностикумом.
- При выписке реконвалисцента брюшного тифа необходимо провести обследования:
- Для экзантемы при брюшном тифе характерно:
А. Единичные элементы на животе
В. Имеет розеолезный характер
С. Появляется не раньше 7-8 дня болезни
- Укажите клинические проявления брюшного тифа:
- Симптомом, какого осложнения является «Чертов крест» при брюшном тифе?
D*. Увеличение лимфоузлов в илеоцекальной области
Е. Урчание и болезненность при пальпации илеоцекальной области.
- При перфорации кишечника у больного с брюшным тифом летальности можно избежать, если оперативное вмешательство будет проведено:
- Методы диагностики брюшнотифозного носительства:
С. РНГА с Vi — диагностикумом
- Материал для бактериологического исследования при подозрении на брюшной тиф:
- После перенесенного брюшного тифа вырабатывается иммунитет:
В. Нестойкий, не продолжительный
- Носовое кровотечение при брюшном тифе в результате:
- Выписка реконвалисцентов из стационара осуществляется:
- Биликультура при брюшном тифе назначается:
- Наиболее характерные изменения в гемограмме характерны для разгара брюшного тифа?
- Фунгинозный язык при брюшном тифе вследствии:
С*. Размножения гнилостной микрофлоры в ротовой полости + нарушение саливации,
- Какие прямые клинические признаки появляются при кишечном кровотечении?
D. Повышенная температура тела.
- Относительная брадикардия при брюшном тифе возникает вследствие: А. Повышения температуры тела
D*. Действия эндотоксина на блуждающий нерв.
- Реконвалисценты брюшного тифа подлежат диспансерному наблюдению на протяжении:
- Типичные изменения в гемограмме в разгар брюшного тифа:
- Больному с брюшным тифом необходимо назначить:
В*. Дезинтоксикационную терапию + Левомицетин
С. Реаферон + дезинтоксикационную терапию
- При объективном обследовании живота у больных с брюшным тифом выявляют:
В. Урчание в илеоцикальной области
- Непрямые признаки кишечного кровотечения при брюшном тифе:
С. Бледность кожных покровов
- Колебания t◦ тела у больных с брюшным тифом вследствие:
D*. Неравномерного поступления возбудителя в кровь.
- Препарат выбора в этиотропной терапии больных с брюшным тифом при наличии у них левомицетинрезистентного штамма Salmonella typhi:
- Возбудитель брюшного тифа относится к семейству Enterobacteriacea роду:
- Пациент госпитализирован в стационар в связи с лихорадкой неясного генеза. Подозревая диагноз «Брюшной тиф» для бактериологического исследования была взята кровь на 6й, 7й и 8й день лихорадки. Результаты от 6-го и 8-го дня — отрицательный, от 7-го дня — положительный. Подтвержден ли предполагаемый диагноз или необходимо провести дополнительные исследования?
А. Бактериологическое исследования кала, мочи и желчи
D. Кровь на стерильность до повторного положительного результата
- Посев крови для выделения возбудителя брюшного тифа проводят на среды:
В. Эндо, С. Висмут-сульфатный агар
- Какие клинические признаки характерны для брюшного тифа?:
А. Заторможенность больного, бледность кожных покровов, гипертермия, брадикардия, гипертония, энантема
В. Возбужденность больного, бледность кожных покровов, гипертермия, брадикардия, гипотония, энантема, гепатоспленомегалия, С. Заторможенность больного, гиперемия кожных покровов, гипотермия, тахикардия, гипотония, экзантема, гепатоспленомегалия, D*. Заторможенность больного, бледность кожных покровов, гипертермия, брадикардия, гипотония, экзантема, гепатоспленомегалия
Е. Возбужденность больного, бледность кожных покровов, гипертермия, тахикардия, гипертония, экзантема, гепатоспленомегалия
- У больного брюшным тифом на 4й день болезни взята кровь для общего клинического анализа. Что будет характерно для данной гемограммы?:
А. Лейкоцитоз со сдвигом влево, абсолютный лимфоцитоз, увеличение СОЭ
В. Лейкоцитоз со сдвигом влево, лимфопения, увеличение СОЭ
С. Лейкопения со сдвигом влево, гиперэозинофилия, абсолютный лимфоцитоз, увеличение СОЭ
D. Лейкопения со сдвигом влево, гиперэозинофилия, лимфопения, снижение СОЭ
Е*. Лейкопения со сдвигом влево, гипоэозинофилия, относительный лимфоцитоз, увеличение СОЭ.
- Возбудитель брюшного тифа может быть обнаружен в крови:
А. В первые 3 дня лихорадки
В*. На протяжении всего лихорадочного периода
С. Только в первый день лихорадки
D. С 1-го по 5й день лихорадки
Е. С 7-го по 14й день лихорадки.
- У больного брюшным тифом на 15й день болезни отмечено резкое снижение температуры тела с 39,7◦С до 36,9◦С, учащение пульса до 130 ударов в минуту, снижение артериального давления, появилась резкая слабость. Кожные покровы бледные. Реакция Грегерсена положительная. Какое осложнение возникло?:
Е. Инфекционно — токсический шок.
- Какой период патогенеза совпадает с первыми клиническими признаками брюшного тифа?:
А. Внедрение возбудителя в организм
D. Паренхиматозная диффузия
Е. Выделение возбудителя из организма.
- Инкубационный период при брюшном тифе составляет:
А. От нескольких часов до 2-3 дней
- Длительность инкубационного периода при брюшном тифе прежде всего зависит от:
А. Температура окружающей среды
С. Соблюдение санитарно-гигиенического режима
D*. Количества возбудителя попавшего в организм
Е. Не зависит от указанных факторов.
- Какая локализация характерна для сыпи при брюшном тифе?:
В*. Верхние отделы живота, боковые и передние отделы грудной клетки
С. Боковые поверхности туловища, сгибательные поверхности рук, реже — живот
D. Верхняя половина туловища, лицо, шея
Е. Нижние конечности, ягодицы.
- Какой патогенетический процесс лежит в основе развития симптома Падалки?:
А*. Увеличение мезентериальных лимфатических узлов
В. Проявление эндогенной каротинемии
С. Токсическое действие на n.vagus
- Что лежит в основе развития status typhosus при брюшном тифе?:
А. Нейротропное действие эндотоксина с развитием менингита
В. Поражение экзотоксином вещества головного мозга с развитием энцефалита
С. Поражение эндо- и экзотоксином ССС с развитием инфекционно — токсического шока
D*. Воздействие эндотоксина на нервные центры с развитием в них процесса торможения
Е. Воздействие эндотоксина на нервные центры с развитием в них процессов возбуждения.
- При постановке реакции Видаля диагностическим считается титр:
- Больной ребенок был госпитализирован в инфекционное отделение с диагнозом «Брюшной тиф». У одного из членов семьи, обследованных по контакту, при бактериологическом исследовании кала получен положительный результат (при отрицательном результате бактериологического исследования мочи и отсутствия клинических признаков заболевания). Какой метод диагностики необходимо использовать для разграничения хронического и транзиторного бактерионосительства?:
А. Бактериологическое исследование желчи
D. Бактерио-логическое исследование крови
- Какой метод НЕ используется для ранней диагностики брюшного тифа?:
А. Бактериологическое исследование крови
- Выписка из стационара больных, перенесших брюшной тиф, осуществляется при условии полного клинического выздоровления:
А. После 2-х кратного отрицательного посева кала и мочи, но не ранее 14-го дня нормальной температуры
В. После 2-х кратного отрицательного посева кала и мочи, но не ранее 21-го дня нормальной температуры
С. После однократного отрицательного посева кала, мочи и желчи, но не ранее 14-го дня нормальной температуры
D. После 3-х кратного отрицательного посева кала и мочи, но не ранее 14-го дня нормальной температуры
Е*. После 3-х кратного отрицательного посева кала, мочи и однократно — желчи, но не ранее 21-го дня нормальной температуры.
- Мероприятия с контактными по брюшному тифу включают:
А. Наблюдение с термометрией 7 дней, 1 бактериологический посев кала и мочи
В. Наблюдение с термометрией 14 дней, 1 бактериологи-ческий посев кала и мочи, реакция Видаля
С. Наблюдение с термометрией 21 день, 2-х кратный бактериологический посев крови и кала, реакция Видаля
D. Наблюдение с термометрией 14 дней, 2-х кратный бактериологический посев кала и мочи
Е*. Наблюдение с термометрией 21 день, 1 бактериологический посев кала и мочи.
- Возбудитель брюшного тифа может быть обнаружен в крови:
А. В Первые 3 дня лихорадки
В*. На протяжении всего лихорадочного периода
С. Только в первый день лихорадки
D. С 1-го по 5й день лихорадки
Е. С 7-го по 14й день лихорадки.
- Возбудитель брюшного тифа в неблагоприятных условиях способен образовывать:
- Источником брюшного тифа являются:
- Какой фактор патогенности является ведущим для возбудителей брюшного тифа и паратифов?
- В инкубационный период возбудитель брюшного тифа накапливается в:
В*. Мезентериальных лимфатических узлах
С. Бронхолегочных лимфатических узлах
- Какая лихорадка есть характерной для типичного течения брюшного тифа?
- Какой антибиотик НЕ применяют для лечения брюшного тифа и паратифов?:
- На какой день болезни можно обнаружить возбудителей брюшного тифа в крови больного?:
А. В течении 2-й недели лихорадки
В. В первые 3 дня лихорадки
С*. На протяжении всего лихорадочного периода
D. Только в 1-й день лихорадки.
- Какая ангина может быть проявлением брюшного тифа?:
- К не специфическим осложнениям брюшного тифа можно отнести:
- К специфическим осложнениям брюшного тифа можно отнести:
А. Инфекционно-токсический шок
- На какой день болезни появляется характерная сыпь при брюшном тифе?:
D. Через 2 недели от начала заболевания.
- Какой метод диагностики является наиболее достоверным для подтверждения диагноза «Брюшной тиф»?:
А. Бактериологическое исследование кала и мочи,
- Какому периоду патогенеза соответствуют первые признаки брюшного тифа?:
А. Внедрение возбудителя в организм
D. Паренхиматозная диффузия.
- Пациент госпитализирован с диагнозом «лихорадка неясного генеза». Для бактериологического исследования необходим забор крови на:
С. Стерильность и чувствительность к антибиотикам
- Кто является источником паратифа А?:
- Паратиф В чаще всего протекает в виде:
D*. Диспептического синдрома.
- Инкубационный период при паратифе В:
- Какой механизм передачи тифопаратифозных инфекций?:
- Salmonella paratyphi – А и Salmonella paratyphi – В имеют антигены:
- Паратиф А относится к группе:
- Паратиф В в типичных случаях начинается:
- Какой характер сыпи при паратифозных инфекциях?:
- Наилучшим для специфической диагностики тифо-паратифозных инфекций является посев:
1250. У хворого, 45 рокiв, впродовж 10 днiв температура 38,5—39,5 °С, ЧСС — 56 /хв. Блiдий, на шкiрi живо та 2 розеоли. Язик потовщений. Живiт :здутий, укорочений перкуторно звук в Iравi й здухВиннiй дiлянцi. Гепатоме галiя. у кровi: Л— З,0х10 п/я 8%, с/я 48 %, л — 36 %, м — 8 %, ШОЕ — 8 мм/год. Вiрогiдний дiагноз:А. СепсисВ. Висипний тиф*С. Черевний тифD. МалярiяЕ. Бруцельоз
1274. дiагноз “черевний тиф” було встановлено чолоВiку ВiКОМ 50 рокiв, який працюс слюсарем i мешкас в iзо льованiй квартирi з усiма зручностями. В сiм крiм нього, двое дорослих. Якi заходи проводяться щодо осiб, якi спiлкуВалисъ з хворим?А. Антибiотикопрофiлактика*В. Бактерiологiчне дослiдженняС. IзоляцiяD. Диспансерний наглядЕ. Вакцинацiя
1289. На консультацiю направлений хворий з дiагнозом “лихоманка неяс ного генезу”. Хворiс 8 днiв. Захворю вания розвивалося поступово, нарос тав головний бiль, безсоння, адинамiя. Температура 39,5 °С, блiдий, млявий. Пульс — 88/хв. Язик по центру обкла дений густим сiрим нальотом. Живiт роздутий, гурчить у правiй клубовiй областi. Печiнка i селезiнка збiльше нi на 2 см. Виоорожнення затриманi. Якой оайб iмовiрний дiагноз?
1477. у населеному пунктi зарес стровано кiлька випадкiв захворюван ня черевним тифом у осiб, що користу ються одним джерелом водопостачан ня (колодязем). Якi протиепiдемiчНi заходи можуть запобiгги виникненню захворюваностi в майбутньому?
А. Бактерiологiчне обстеження
*С. Санiтарний контроль за водо постачанням
Е. диспансерне спостереженвя
161. При профилактическом осмотре у гражданина Н. из крови выделена сальмонелла тифи. Ваш диагноз?: А) брюшной тиф, В) бациллоношение брюшнотифозной сальмонеллы, *С) транзиторное носительство, Д) локализованная форма сальмонеллеза, Е) ничего из перечисленного.
286. Больной 45 лет заболел постепенно с повышения температуры до 37°С, слабости, головной боли, к концу первой недели температура 39,9°С. Кожа бледная, дыхание везикулярное, единичные сухие хрипы. Пульс 54/мин., АД 100/60 мм рт. ст. Язык сухой, обложен в центре коричневым налетом. Живот вздут, безболезненный, печенка и селезенка увеличены. Запоры. Предположительный диагноз: *А – брюшной тиф, В – сыпной тиф, С – сепсис, D – иерсиниоз, Е – энтеровирусная инфекция.
1.1. У больного брюшным тифом на 18 день болезни ухудшилось общее состояние: внезапно появилась резкая слабость, бледность кожных покровов и слизистых оболочек, температура критически снизилась с 40°С до 36,3°С. Пульс участился до 140 в мин, холодный пот. Диагноз: А — миокардит, В — пневмония, С — рецидив брюшного тифа, D — перфорация кишечника, *Е — кишечное кровотечение
1.8. У больного в течение 10 дней температура 38°С, выражена бледность, адинамия, гепатоспленомегалия, на коже живота три розеолы. Диагноз: А – скарлатина, *В — брюшной тиф; С — сыпной тиф; D — менингококцемия; Е — корь.
1.99. К средствам этиотропной терапии брюшного тифа относятся; А — ацикловир; В — пенициллин; *С — левомицетин; D — интерферон; Е — контрикал.
1.102. У больного 30 лет, проживающего в отдельной квартире, диагностировано легкое течение брюшного тифа. Что следует предпринять: *А — госпитализировать больного в инфекционный стационар; В — изолировать больного на дому и назначить лечение; С — отправить экстренное извещение в СЭС; D — организовать проведение текущей дезинфекции; Е — провести заключительную дезинфекцию.
1.110. У больного брюшным тифом на 18 день болезни внезапно отмечено снижение температуры тела до 37,0°С, появилась жажда, учащение пульса, снижение артериального давления. Реакция Грегерсена положительна: А — инфекционно-токсический шок, В — анемия, *С — кровотечение, D — перфоративный перитонит, Е — присоединилась вторичная флора.
1.115. На какой день нормальной температуры больные с брюшным тифом могут быть выписаны из стационара: А — 5 день, В — 11 день, *С — 21 день, D — 28 день, Е — 35 день.
2.8. У высоколихорадящего больного выявляется относительная брадикардия с дикротией пульса в течение 9 дней. В крови: лейкопения, анэозинофилия, относительный лимфоцитоз. Предварительный диагноз: А — сыпной тиф; В — меиингококцемня; С — аденовирусная инфекция; *D — брюшной тиф, Е — вирусный гепатит.
2.14. Больной 23 лет жалуется на слабость, головную боль, отсутствие аппетита, лихорадку в течение 10 дней в пределах 39°С. Адинамичен. Лицо бледное, на коже грудной клетки единичные розеолы. Язык утолщен, обложен серым налетом. Положительный симптом Падалки, печень +2 см, селезенка +1 см: А — сепсис, В — сыпной тиф, *С — брюшной тиф, D — менингококкцемия, Е — лептоспироз.
2.102. У больного брюшным тифом на 21 день болезни ухудшилось состояние — усилился метеоризм, возникла нерезкая боль в животе. При пальпации в илеоцекальной области четко выражена болезненность, ригидность мышц живота. Чем вызвано ухудшение состояния больного: А — непроходимость кишечника, В — развился гепатит, С — кишечное кровотечение, *D — перфорация кишечника, Е — развился панкреатит.
2.107. У больного брюшным тифом на 21 сутки болезни появилась внезапная боль в животе, сопровождающаяся коллаптоидным состоянием, через час присоединилась рвота, упорная икота, вздутие и разлитая болезненность живота. Какое, осложнение развилось у больного: *А — перфорация; В — кишечное кровотечение; С — инфекционно-токсический шок; D — пневмония; Е — менингит.
2.148. Укорочение перкуторного звука в правой подвздошной области при брюшном тифе называется симптом: А — Розенберга, *В — Падалки, С — Киари-Авцына, D — поколачивания, Е — Воскресенского.
3.3. У больного брюшным тифом развилось кишечное кровотечение. Ваша тактика: А — дезннтоксикационная терапия; В — увеличение дозы антибиотиков; С — назначение кортикостероидов; D — гемостатическая терапия (хлористый кальций, аминокапроновая кислота), переливание крови; *Е — срочное оперативное вмешательство.
3.106. У больного 30 лет, проживающего в отдельной 2-х комнатной квартире, диагностирован брюшной тиф, легкое течение. Что следует предпринять: А — отправить экстренное извещение и изолировать больного на дому, *В — госпитализировать больного, С — организовать проведение текущей дезинфекции, D — назначить брюшнотифозный бактериофаг, Е — верно А, С, D.
1.24. Посев крови для выделения брюшнотифозной палочки проводят на среды: А — Плоскирева, В – Эндо, *С — 20% желчный бульон, D — 10% пептонную воду, Е — Хоттингера.
2.142. Посев крови для выделения брюшнотифозных бактерий можно осуществлять только: А — в первые 5 дней болезни, В — с 7 по 14 день, С — с 15 по 21 день, D — с первого по 21 день болезни, *Е — на протяжении всего лихорадочного периода.
3.31. Основным методом для подтверждения диагноза «брюшной тиф» является: А — биологический, В — микроскопический, С — бактериологический, *В — серологический, Е — аллергический.
3.110. У высоко лихорадящего больного проведены посевы крови на гемокультуру на 7, 8 и 9 день лихорадки. На 7 и 9 день — получены отрицательные результаты, на 8 — положительный. Диагноз брюшного тифа подтвержден или необходимы дополнительные исследования? *А — диагноз подтвержден, В — исследовать копрокультру, С — исследовать уринокультуру, D — РПГА с брюшнотифозным диагностикумом, Е — реакцию Видаля.
3.142. Для выявления бактерионосителей брюшного тифа используют методы: А — гемокультуры, В — РНГА с О антигеном, *С — РНГА с Vi-антигеном, D — миелокультуры, Е — розеолокультуры.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Брюшной тиф относится к заболеваниям, уровень распространенности которых во многом зависит от социально-экономических условий. Так, в прошлом вспышки этой болезни приходились на период войн, экономического кризиса и других социальных бедствий.
С учетом статистических данных Всемирной Организации Здравоохранения, все страны мира в зависимости от распространенности брюшного тифа условно делятся на несколько групп. В первую группу входит Канада, Бельгия, Швеция и другие страны с высоким уровнем экономического развития. В этих регионах на 100 000 человек приходится не больше 1 ежегодного случая этой инфекции. К последней группе относятся такие страны как Чили, Колумбия, Перу. Ежегодно в этих странах регистрируется более 30 случаев заболевания на 100 000 человек.
На территории Российской Федерации с 2007 года число случаев брюшного тифа значительно уменьшилось. Если с 2003 по 2006 год ежегодное количество пациентов варьировало от 150 до 180, то с 2007 по 2013 год этот показатель не превышал 80 человек. В 2014 году было зарегистрировано 14 больных (13 взрослых и 1 ребенок).
Возбудителем брюшного тифа является Salmonella typhi – подвижная палочка со сложным антигенным строением. Это довольно устойчивая во внешней среде бактерия, которая сохраняется в течение многих месяцев в водоемах, почве, овощах и фруктах, а также в молочных продуктах (в них сальмонеллы могут длительное время размножаться). Бактерии можно убить 96-процентным этиловым спиртом или 3-процентным раствором хлорамина. Основной характеристикой сальмонелл является сложная антигенная структура. Она представлена соматическим и жгутиковым антигеном.
Сальмонеллы продуцируют и выделяют сильный эндотоксин, который и определяет клиническую картину заболевания.
К антигенной структуре сальмонелл относятся:
- О-соматический антиген, представлен липосахаридным, устойчивым к действию высоких температур комплексом;
- Н-жгутиковый антиген, быстро разрушающийся под действием высоких температур.
Бактерии брюшного тифа способны к L-трансформации, то есть могут переходить в хроническую форму. При этом процессе бактерии как бы засыпают, но сохраняют свои патогенные свойства. Через некоторое время, когда иммунные силы человека снижаются, они вновь активируются. Этим объясняется возможность длительного персистирования (нахождения) бактерий в организме.
Брюшной тиф относится к инфекциям с фекально-оральным механизмом передачи, что означает, что проникновение патогенных бактерий в организм происходит преимущественно через рот. Заражение может осуществляться пищевым или водным путем. В почве или воде сальмонеллы сохраняются длительное время, что и делает этот путь заражения наиболее частым. Контактный или бытовой путь заражения встречается исключительно редко, в основном у детей. Это может происходить при непосредственном контакте с источником инфекции (например, ребенок может взять в рот игрушку, которая была заражена сальмонеллами).
Попадая через ротовую полость в организм человека, сальмонеллы далее мигрируют в кишечник. Известно, что внедрение возбудителя происходит в подвздошной кишке, которая является отделом тонкого кишечника. Изначально бактерии начинают паразитировать в скоплениях лимфатической ткани подвздошной кишки. Потом вместе с током лимфы они проникают уже в мезентериальные лимфатические узлы. Здесь они также начинают интенсивно размножаться, а достигнув определенной концентрации, проникают в кровь. Находясь в лимфатических узлах, сальмонеллы не только растут и размножаются в них, но и запускают развитие воспалительного процесса. Период времени с момента попадания бактерий в организм и до их выхода в кровь называется периодом инкубации. После его окончания появляются первые симптомы заболевания. Известно, что для возникновения заболевания необходимо, чтобы в желудочно-кишечный тракт попало не менее 10 миллионов микробных клеток. В кишечном тракте их концентрация может достигнуть одного миллиарда.
Попадая в кровь, сальмонеллы приводят к развитию бактериемии. Бактериемией называется циркуляции в крови (которая в норме стерильна) бактерий. Этот процесс совпадает с появлением первых симптомов брюшного тифа и окончанием периода инкубации. Чем массивнее бактериемия, тем сильнее и выраженнее симптомы заболевания.
Патогенезом называется весь комплекс механизмов, необходимых для развития болезни. При брюшном тифе патогенез реализуется на нескольких этапах.
Этапами патогенеза брюшного тифа являются:
- проникновение сальмонелл в желудочно-кишечный тракт вместе с источником заражения (едой, водой);
- внедрение бактерий в слизистую подвздошной кишки;
- размножение сальмонелл в солитарных фолликулах и пейеровых бляшках, откуда они мигрируют в мезентериальные лимфатические узлы;
- развитие воспаления в мезентериальных лимфатических узлах и увеличение концентрации сальмонелл в них;
- выход бактерий в кровь и развитие бактериемии;
- распространение с током крови бактерий по всем органам и тканям;
- формирование очагов инфекции в селезенке, печени и других органах.
Важным моментом в патогенезе брюшного тифа является бактериемия. Она бывает первичной и вторичной. Первичная бактериемия – это, когда сальмонеллы впервые из лимфатических узлов попадают в кровь. Однако когда бактерии попадают в кровь, они гибнут вследствие ее бактерицидного действия. Погибая, они выделяют эндотоксин, который обладает нейротропным действием. Таким образом, часть бактерий, находящихся в кровеносном русле, постоянно погибает и выделяет эндотоксин. Чтобы продлить циркуляцию сальмонелл, из внутренних органов в кровь вновь начинают мигрировать бактерии. Процесс выхода сальмонелл в кровь уже из внутренних органов называется вторичной бактериемией.
Таким образом, развивается порочный круг – бактерии выходят в кровь, где они погибают и выделяют эндотоксин, а им на смену поступают новые сальмонеллы из внутренних органов и лимфатических узлов. В то же время, эндотоксин, обладая сильнейшим нейротропным эффектом, определяет клиническую картину брюшного тифа.
Эффектами эндотоксина сальмонелл являются:
- нейротоксическое действие с поражением центральной нервной системы и развитием токсической энцефалопатии;
- поражение нервных окончаний и вегетативных ганглий, что приводит к развитию язв на слизистой кишечника;
- кардиотоксическое действие, которое проявляется в дистрофических изменениях сердца, что в конечном итоге приводит к развитию токсического миокардита;
- нарушение тонуса периферических сосудов, приводящее к падению артериального давления и развитию коллапса;
- развитие инфекционно-токсического шока, что сопровождается нарушением водно-электролитного баланса;
- поражение почек и развитие синдрома «шоковая почка».
Все эти эффекты приводят к развитию многочисленных симптомов и обуславливают разнообразную клиническую картину.
Источником сальмонеллы тифа для здорового человека в большинстве случаев является бактерионоситель. Носителем называют того, кто практически оставаясь здоровым, не проявляя никаких признаков болезни выделяет в окружающую среду патогенные бактерии. Выделение может продолжаться от нескольких недель до нескольких десятков лет. Данный феномен может объясняться несколькими причинами. В первую очередь, это может быть бактерионоситель-реконвалесцент, то есть выздоравливающий после перенесенного заболевания человек. В период выздоровления бактерионосительство может быть как кратковременным, так и длительным. Кратковременное носительство наблюдается при дизентерии или при дифтерии (от 3 до 4 месяцев). Что касается брюшного тифа, то в данном случае носительство затягивается до 10 лет.
Отдельной категорией бактерионосительства являются иммунные носители. Это те лица, которые ранее были привиты.
Источником инфекции также могут быть больные с атипичными формами брюшного тифа. В этом случае заболевание протекает без классических симптомов и поэтому не диагностируется вовремя. Люди с такими формами брюшного тифа длительное время лечатся амбулаторно (то есть на дому) и остаются не изолированными от членов семьи. В этом случае, заражение может происходить при употреблении зараженной пищи, воды. Большую опасность представляют собой молочные продукты, так как в них бактерии могут не только длительное время сохраняться, но и размножаться.
Восприимчивость населения к брюшному тифу очень высока. В очагах, где регистрируется вспышка брюшного тифа, могут заболевать до 50 – 60 процентов от общего населения.

К периодам (этапам) заболевания брюшного тифа относятся:
- инкубационный период;
- начальный период;
- период разгара заболевания;
- период угасания основных симптомов;
- период выздоровления.
Инкубационный период – это период с момента проникновения сальмонелл в организм человека до момента, когда появляются первые симптомы. При брюшном тифе период инкубации, как правило, длится от 9 до 14 дней. Максимально он может затягиваться до 25 дней. За это время попавшие в организм сальмонеллы активно размножаются в слизистой подвздошной кишки и лимфатических узлах. В тот момент, когда бактерии выходят в кровь, инкубационный период заканчивается, и появляются первые признаки заболевания.
Длительность этого периода зависит от концентрации изначально попавших в организм микробов и от пути заражения. При пищевом заражении инкубационный период короткий — от 7 до 9 дней, а заболевание отличается высокой тяжестью. Водный путь заражения характеризуется более длительным периодом инкубации.
Период угасания основных симптомов начинается с момента снижения температуры, очищения языка, нормализации стула. Все проявления общей интоксикации – головная боль, слабость, разбитость – уходят. Температура тела начинает снижаться, но все еще не доходит до нормы.
Несмотря на редукцию симптомов, этот период болезни является очень опасным. Именно в этот момент болезнь может заново проявить себя, то есть возможен рецидив брюшного тифа. Поэтому в период угасания основных клинических симптомов пациент продолжает оставаться в стационаре под постоянным наблюдением.
Симптомами брюшного тифа являются:
- лихорадка;
- сыпь;
- кишечное кровотечение;
- поражение внутренних органов.
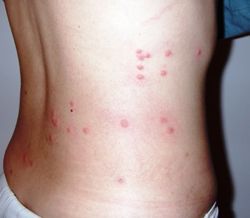
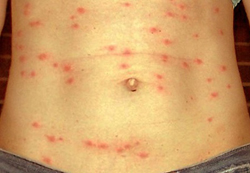
Специфическим проявлением брюшного тифа является сыпь. Она обусловлена нарушением проницаемости кровеносных сосудов и пропитыванием эпидермиса элементами крови. При брюшном тифе сыпь, как правило, розеолезная, а элементом такой сыпи является розеола. Розеола – это округлое красное пятнышко, размером от 1 до 5 миллиметров. Она не шелушится и не создает зуд, а потому не причиняет беспокойства пациенту. Однако, несмотря на это, сам период высыпания сопровождается резким поднятием температуры тела и ухудшением состояния пациента. Сознание пациента еще больше затуманивается, и он становится сонным, вялым, апатичным.
При брюшном тифе сыпь появляется на 8 – 9 день от начала заболевания. Она локализуется на верхних отделах живота и грудной клетки. Иногда элементы сыпи могут выступать над уровнем кожи и приобретать четкие границы. Чаще всего сыпь необильная и держится от 3 до 5 дней. Она может исчезнуть уже через один — два дня, но потом вновь появится. При тяжелом течении заболевания сыпь приобретает петехиально-геморрагический характер. Элементы сыпи в данном случае пропитываются кровью, что говорит о неблагоприятном прогнозе.
В редких случаях характерная для брюшного тифа сыпь может отсутствовать. Отсутствие сыпи на теле пациента не должно исключать диагноз брюшного тифа.
При брюшном тифе из-за специфического поражения сальмонеллами желудочно-кишечного тракта выявляются признаки энтерита. На начальных стадиях отмечается задержка стула, однако уже во время стадии развернутых клинических проявлений присутствует стул энтерического характера (то есть понос). У некоторых же больных остаются запоры.
Живот больного брюшным тифом вздут, при пальпации болезненный. В умеренных и тяжелых случаях развивается парез кишечника, для которого характерно полное отсутствие перистальтизма. При этом газы и кишечное содержимое скапливаются в просвете кишечника, делая живот напряженным и болезненным.
В результате специфического воздействия эндотоксина сальмонелл на нервные окончания в слизистой кишечника развиваются трофические и сосудистые изменения. Они, в свою очередь, приводят к нарушению питания слизистого слоя кишечника и развитию трофических язв. Трофические язвы – это те, которые развиваются вследствие нарушенного питания (трофики) слизистой оболочки. В своем развитии язвы проходят несколько этапов.
Этапами развития язв являются:
- первая неделя – увеличение лимфатических фолликулов слизистой кишечника;
- вторая неделя – некроз (омертвение) увеличенных образований;
- третья неделя – отторжение некротических (омертвевших) масс и формирование на их месте небольших углублений, то есть язв;
- четвертая неделя – стадия чистых язв;
- пятая неделя – стадия заживления язв.
Все эти стадии могут следовать одна за другой без развития последствий для слизистой оболочки кишечного тракта. Однако, при формировании обширных и глубоких язв течение брюшного тифа осложняется кишечным кровотечением. Происходит это вследствие перфорации (прободения) язвы слизистой. В этом случае целостность оболочек кишечника нарушается, а вместе с ними и тех кровеносных сосудов, которые в них заложены. Нарушение целостности кровеносных сосудов приводит к излитию крови в просвет кишечника, что и является причиной кишечного кровотечения.
Кишечное кровотечение при брюшном тифе, как правило, встречается на 3 – 4 недели от начала заболевания. Неотъемлемым симптомом перфорации кишечной язвы является боль. Пациент предъявляет жалобы на внезапно появившуюся боль острого характера.
Часто боли локализуются внизу животу справа, но могут быть и разлитыми. Болевой синдром сопровождается выраженным напряжением мышц живота, учащенным дыханием и падением артериального давления. Симптомы перфорации язвы ярко выражены при умеренных формах брюшного тифа. Объясняется это тем, что сознание пациента в этом случае не сильно затуманено, и болевая чувствительность сохраняется. Если же кишечное кровотечение начинается на фоне высокой температуры и затуманенного сознания пациента, то клиника его очень стертая.
При осмотре выявляется выраженное защитное напряжение мышц живота. Живот плотный болезненный, движения брюшной стенки во время акта дыхания еле заметны или вовсе отсутствуют. Появляются признаки раздражения брюшины, такие как симптом Щеткина-Блюмберга.
После того как бактерии брюшного тифа выходят в кровь, они разносятся с током крови по всему организму к различным органам и системам. Так, вместе с током крови они попадают в печень, селезенку, почки, сердце.
Поражение сердца
Эндотоксин сальмонелл приводит к дистрофическим изменениям в сердце с развитием токсического миокардита. Термин «миокардит» означает, что воспалительным процессом охвачен мышечный слой сердца. Это приводит к тому, что сердце перестает выполнять свои основные функции. В норме основной функцией сердца является «функция насоса», которая обеспечивает кровоснабжение по всему организму. Из-за поражения мышечного слоя сердце перестает эффективно сокращаться и качать кровь. Сокращения становятся слабыми, глухими, что объясняет брадикардию (редкие сердечные сокращения), артериальную гипотонию (снижение артериального давления). При обследовании пациента сердечные тоны глухие, слабые, артериальное давление низкое, пульс в пределах 50 ударов в минуту.
Следствием поражения сердца, является гипоксия или же кислородное голодание, нарушение водно-электролитного баланса, гиповолемия (уменьшение объема циркулирующей крови).
Поражение почек и легких
На фоне гиповолемии развивается синдром «шоковой почки» и «шокового легкого». Шоковая почка – это состояние, при котором нарушаются все функции почки — фильтрация, секреция и выделения. Диурез (суточный объем мочи) при этом осложнении резко снижается, вплоть до анурии. Вследствие нарушенной выделительной функции в организме начинают накапливаться продукты обмена – креатинин, мочевина. Это еще больше отягощает течение заболевания и обуславливает развитие инфекционно-токсического шока. Лечение шоковой почки должно быть экстренным и включать меры по восстановлению диуреза, выведению токсических продуктов обмена.
Еще одним следствием гиповолемии является шоковое легкое. При этом синдроме в альвеолах легких скапливается большое количество жидкости. Таким образом, легкие заполняются не воздухом, а водой, что лежит в основе отека легких. Пациенту становится трудно дышать, нарастает одышка.
Брюшной тиф часто путают с сыпным тифом, что является неверным. Сыпной тиф – это острое инфекционное заболевание, которое вызывается бактериями рода риккетсий. В отличие от брюшного тифа это заболевание не относится к кишечным инфекциям. Для сыпного тифа характерно преимущественное поражение нервной и сердечно-сосудистой системы. Передается данная инфекция, в основном через, вшей, чаще всего платяных и реже головных. Заражение происходит через укусы этих насекомых. Сами же вши заражаются от больных людей. Таким образом, платяные вши являются переносчиками заразы.
После того как вошь укусила больного человека, она может прожить от 30 до 45 дней. Укус вши является очень болезненным, из-за чего человек начинает болезненно расчесывать место укуса. Расчесывая укус, он втирает фекалии вши в кожу, посредством чего и происходит заражение. Далее риккетсии проникают в кровоток и разносятся кровью по всему организму. Мишенью для риккетсий являются эндотелиальные клетки, то есть структурные элементы сосудистой стенки. Развиваясь внутри сосудистой стенки, риккетсии разрушают ее, что приводит к деструкции кровеносных сосудов. Для сыпного тифа характерен феномен васкулита, то есть поражение эндотелиальной стенки сосудов. Это и обуславливает развитие в клинической картине заболевания таких симптомов как кровоизлияния в кожные покровы и в слизистые, увеличение селезенки, снижение артериального давления.
Еще одной отличительной особенностью сыпного тифа является поражение нервной системы. Сознание пациента спутанное, иногда могут развиваться признаки менингизма. Крайне тяжелым проявлением сыпного тифа является тифозный статус. Во время него у пациента отмечается психомоторное возбуждение, расстройства памяти, прогрессирует бессонница. Если же пациент засыпает, то ему сняться кошмарные сновидения. Иногда может развиваться бред, галлюцинации и другие психотические симптомы.
В эту категорию входят те последствия, которые характерны только для брюшного тифа. Наибольшим значением среди специфических последствий этого заболевания обладает инфекционно-токсический шок. Развивается такое состояние в разгар заболевания по причине массового поступления в кровь токсинов, которые выделяют брюшнотифозные бактерии. Эти токсины провоцируют спазм сосудов, в результате чего циркуляция крови нарушается.
Также токсины способствуют усиленному выбросу в кровь адреналина и других гормонов, которые усиливают сосудистый спазм. Кровь перестает выполнять свою транспортную функцию, что приводит к ишемии тканей (недостаточному кровоснабжению тканей) и к метаболическому ацидозу (повышенному содержанию в крови кислых продуктов). Все это становится причиной дегенеративных (разрушительных) изменений органов и тканей, отеков и других патологических состояний, которые могут привести к летальному исходу. Начинается инфекционно-токсический шок с увеличения температуры тела и развивается в несколько этапов.
Этапами инфекционно-токсического шока являются:
- Ранний. Сознание пациента сохраняется ясным, может наблюдаться тревога, двигательное беспокойство, отек лица и верхней половины туловища. Дыхание при этом учащенное, артериальное давление волнообразно повышается и снижается. У детей ранний этап обычно сопровождается рвотой, поносом, болями в животе (в верхней части).
- Выраженный. Тревожность и общее возбуждение первого этапа сменяется апатичным состоянием, двигательной заторможенностью. Кожные покровы пациента становятся бледными, холодными и влажными. Со временем возможно появление на коже кровоизлияний. Конечности приобретают синеватый оттенок. Температура и артериальное давление снижается, дыхание и пульс становятся слабыми. Резко уменьшается объем мочи. В этот период развиваются различные патологии со стороны почек, дыхательной системы.
- Декомпенсированный. Артериальное давление и температура тела продолжают падать. Пациента мучают судороги, возможна потеря сознания или кома. Кожа приобретает выраженный синий оттенок. Мочеиспускание отсутствует. Начинают проявляться симптомы дисфункции со стороны всех органов.
В эту группу входят заболевания, которые могут выступать в роли последствий не только брюшного тифа, но и других болезней. Брюшнотифозные бактерии кроме кишечника могут поражать и другие органы, провоцируя воспалительные процессы. Ситуация усложняется, когда к первичному воспалению присоединяется вторичная бактериальная инфекция.
К неспецифическим последствиям брюшного тифа относятся:
- со стороны дыхательной системы – пневмония (воспаление легочной ткани);
- со стороны сосудов – тромбофлебит (воспаление вен);
- со стороны сердца – миокардит (воспаление сердечной мышцы);
- со стороны почек – пиелит (воспаление в почечной лоханке), пиелонефрит (воспаление почечной ткани);
- со стороны нервной системы – периферический неврит (воспаление нервов), менингоэнцефалит (воспаление головного мозга и, в некоторых случаях, спинного мозга с последующим параличом);
- со стороны опорно-двигательного аппарата – артрит (воспаление суставов), хондрит (воспаление хрящевой ткани), периостит (воспаление надкостницы);
- со стороны мочеполовых органов – цистит (воспаление мочевого пузыря), простатит (воспаление простаты).
Основными симптомами, наличие которых вызывает подозрение на брюшной тиф, являются:
- сухость и бледность кожных покровов;
- повышенная температура;
- изменения языка – его увеличение, сухость и покрытие по центру налетом;
- появление красноватой сыпи на теле;
- диспепсические расстройства;
- проявления интоксикационного синдрома.
Когда у пациента наблюдаются подобные симптомы в течение 5 – 6 дней, необходимо сдать лабораторные анализы на брюшной тиф и пройти ряд диагностических исследований, посредством которых выявляется возбудитель заболевания.
Анализы на брюшной тиф назначаются как с целью выявления возбудителя болезни, так и для определения степени тяжести заболевания и контроля эффективности лечения.
К анализам, которые назначаются при диагностике брюшного тифа, относятся:
- общеклинические анализы;
- бактериологические анализы (посевы);
- серологические анализы.
Результаты общеклинических анализов указывают на присутствие воспалительного процесса в организме, на степень дегидратации и состояние организма больного в целом.
Бактериологические исследования помогают обнаружить самого возбудителя брюшного тифа в биологических жидкостях организма. К серологическим исследованиям прибегают с целью определения в организме человека антигенов возбудителя брюшного тифа. Серологические анализы особенно важны при диагностике бактерионосительства.
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Общеклинические анализы при брюшном тифе
Общеклинические анализы при брюшном тифе назначаются с момента обращения больного к врачу. Изменения в анализах не являются специфическими для данного заболевания, однако они помогают определить состояние организма больного в целом. Основными анализами являются гемограмма и общий анализ мочи.
Возможными изменениями клинического анализа крови при брюшном тифе являются:
- умеренное повышение лейкоцитов (белых клеток крови);
- лейкопения (уменьшение числа лейкоцитов);
- отсутствие эозинофилов (подвида лейкоцитов);
- умеренное повышение числа лимфоцитов (подвида безъядерных лейкоцитов);
- умеренное ускорение оседания эритроцитов.
Число лейкоцитов может быть повышенным только в первые дни заболевания. На протяжении последующей недели болезни их уровень резко падает. Лейкопения сохраняется на весь период выраженной клинической картины брюшного тифа.
Возможными изменениями в общем анализе мочи при брюшном тифе являются:
- присутствие белка;
- высокий уровень эритроцитов (красных клеток крови);
- высокий уровень цилиндров.
Ранняя специфическая диагностика брюшного тифа начинается с бактериологических исследований на основе посевов. В качестве материала для посева выступают различные биологические жидкости организма.
К биологическим жидкостям, которые используют для посева при брюшном тифе, относятся:
- кровь;
- моча;
- каловые массы;
- содержимое двенадцатиперстной кишки (желчь);
- грудное молоко.
Возбудителя брюшного тифа можно также обнаружить при бактериологическом исследовании розеол и костного мозга.
Для постановки диагноза забор биологических жидкостей должен проводиться до начала этиотропной терапии.
Посев крови
При ранней диагностике брюшного тифа чаще всего прибегают к посеву крови, в которой возбудитель легко обнаруживается даже в период инкубации. Лучше всего выполнять забор крови в период повышения температуры тела. В случае начала антибактериальной терапии кровь берется непосредственно перед тем как вводится следующая доза препарата. До 20 миллилитров крови засеваются на специальные жидкие питательные среды. Наиболее часто используемой средой для посева крови при брюшном тифе является среда Раппопорта, состоящая из бульона на основе желчи с добавлением глюкозы и специального красителя. Питательную среду с кровью помещают на 10 дней в инкубатор с температурой в 37 градусов Цельсия. Лаборанты проверяют посевы каждый день на наличие признаков роста бактериальных колоний – помутнение жидкости, изменение ее окраски. Если по окончании десяти дней рост отсутствует, результат анализа отрицательный. Если обнаруживаются признаки роста колоний, производят высевы на плотные среды в чашках Петри. Новые посевы вновь инкубируют при 37 градусах Цельсия в течение суток. В итоге на поверхности плотной среды разрастаются бактериальные колонии, которые подлежат идентификации при помощи ряда биохимических тестов. Параллельно с этим определяется также чувствительность бактерий к различным антибактериальным препаратам. Окончательные результаты гемокультуры получают через четверо суток.
Посев мочи
Исследование мочи на выявление возбудителя брюшного тифа можно проводить на протяжении всего периода болезни. Учитывая тот факт, что возбудитель выделяется с мочой непостоянно и кратковременно, посевы мочи следует повторять каждые 5 – 7 дней. Собранная моча должна быть доставлена в лабораторию для засева не позже двух часов с момента забора. Чем дольше хранится материал, тем больше шансов отмирания возбудителя или роста других бактерий. Урокультура получается тем же путем засева и инкубации, как и гемокультура.
Посев каловых масс
Посевы каловых масс для диагностики брюшного тифа выполняют, начиная со второй недели болезни. Забор испражнений производится при помощи стерильного шпателя, проволочной петли или ложечки. Для перевозки материала используется стерильный контейнер. В лаборатории готовится копрокультура путем посева кала на плотные питательные среды и инкубации при 37 градусах Цельсия в течение 18 – 24 часов.
Серологические анализы при диагностике брюшного тифа выявляют в крови больного особые антигены и антитела. Существует несколько основных антигенов, которые обнаруживаются при исследовании крови пациента.
Основными антигенами, которые обнаруживаются в крови больного при брюшном тифе, являются:
- О-антиген;
- Н-антиген;
- Vi-антиген.
О-антигены и Vi-антигены представлены частицами оболочек возбудителя, а Н-антигены являются структурными элементами жгутиков.
В качестве антител выступают особые белки, которые вырабатываются иммунной системой человека для нейтрализации антигенов возбудителя. Высокие уровни антител указывают на формирование стойкого иммунитета к возбудителю, что наблюдается в период выздоровления либо при бактерионосительстве. Антигены и антитела определяются в крови больного с помощью особых серологических реакций.
К реакциям серологического обследования на брюшной тиф относятся:
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Серологическую диагностику брюшного тифа проводят не раньше второй недели болезни.
Реакцией Видаля называется реакция прямой агглютинации (склеивания), которая позволяет определить присутствие О-антигена в сыворотке больного. Данная реакция широко применяется при диагностике брюшного тифа, однако она не является специфической, давая ложноположительные результаты за счет распознавания других видов сальмонелл. Для реакции Видаля необходимо 2 – 3 миллилитра венозной крови – обычно из локтевой вены. Кровь оставляют на некоторое время в пробирке до ее полного свертывания. Стерильным шприцем отсасывается образовавшаяся на поверхности сыворотка и помещается в другую пробирку. Реакция агглютинации состоит в поэтапном разведении сыворотки больного до соотношения 1 к 800 и добавлении специального диагностикума (антитела к искомым антигенам).
Этапами реакции Видаля являются:
- наполнение ряда пробирок по 1 миллилитру физиологического раствора;
- добавление 1 миллилитра сыворотки в первую пробирку и получение разведения 1 к 50;
- отсос пипеткой из первой пробирки 1 миллилитра и добавление его во вторую пробирку – получается разведение 1 к 100;
- повтор манипуляций до получения растворов в соотношении 1 к 800;
- добавление специального диагностикума в каждую пробирку;
- двухчасовая инкубация при 37 градусов Цельсия;
- последующее содержание пробирок при комнатной температуре в течение суток.
Реакция агглютинации проявляется в виде образования небольшого осадка на дне пробирки. Реакция Видаля является положительной, если агглютинация присутствует в пробирке с разведением 1 к 200 и более. Положительный результат может указывать не только на присутствие болезни, но и на возможное носительство. Для дифференциации этих состояний реакция повторяется через 5 – 6 дней. Если агглютинация появляется в пробирках с высокими титрами антител, это указывает на наличие болезни. У бактерионосителей титры антител не меняются при повторных исследованиях.
Реакция непрямой гемагглютинации
Реакция непрямой гемагглютинации является более специфической и чувствительной для диагностики брюшного тифа. С ее помощью определяются все три основных антигена возбудителя. В качестве диагностикума выступают эритроциты, сенсибилизированные к антигенам сальмонеллы. Методика выполнения реакции схожа с техникой реакции Видаля, однако разведения начинаются с 1 к 10. Гемагглютинация проявляется в виде образования осадка красного цвета на дне пробирки, похожего на перевернутый зонтик. Положительной считается реакция, при которой осадок образовался в пробирке с разведением 1 к 40 и более. При последующих анализах через 5 и 10 дней титры антител увеличиваются в 2 – 3 раза, особенно О-антител. Повышение титра Vi- и Н-антител наблюдается у больных в период выздоровления. Их уровень также может быть высок у носителей.
Реакции флюоресцирующих антител
С первых дней болезни возбудителя можно опознать при помощи реакций флюоресцирующих антител. Эти реакции заключаются в обнаружении антигенов возбудителя при помощи антител, отмеченных флюоресцирующими веществами. В биологический диагностический материал (кровь, кал, моча) добавляют «маркированные» антитела и изучают его при помощи специальных микроскопов. Когда антитело связывается с антигеном возбудителя, в микроскопе видно свечение. Предварительные результаты реакций готовы в течение одного часа, а окончательные – через 10 – 20 часов. Реакции флюоресцирующих антител достаточно специфичны и высокочувствительны, однако используются редко в диагностике брюшного тифа.
источник
ТЕСТОВЫЕ ЗАДАНИЯ ПО ИНФЕКЦИОННЫМ БОЛЕЗНЯМ ДЛЯ ИНТЕРНАТУРЫ НА 2013-2014 УЧЕБНЫЙ ГОД
Брюшной тиф (29 тестов)
1. Мужчина, 30 лет, диагноз: Брюшной тиф, тяжелое течение. Осложнение — кишечное кровотечение.
Определите три признака кишечного кровотечения:
a) учащение пульса, нарастание бледности кожных покровов, мелена+
b) снижение АД, нарастание метеоризма, дефанс мышц брюшной стенки
c) повышение АД, спутанность сознания, тахикардия
d) тахикардия, разлитые боли по всему животу, диарея с примесью крови
e) снижение АД, тахикардия, постоянная боль в левой подвздошной области
2. Мужчина, 23 года, обратился на 8-й день болезни с жалобами на повышение температуры тела, сильную головную боль, слабость, пояление сыпи. Участковый врач заподозрил: Брюшной тиф.
Определите вероятную локализацию сыпи при брюшном тифе:
3. Основной источник инфекции при спорадической заболеваемости брюшным тифом:
b) больные с лёгкими и атипичными формами заболевания
c) больные в инкубационном периоде болезни
d) больные в разгаре заболевания
e) реконвалесценты брюшного тифа
4. Женщина, 29 лет, поступила в инфекционную больницу на 6-й день болезни с диагнозом: Брюшной тиф.
Триада симптомов в правой подвздошной области при брюшном тифе:
a) спазм кишечника, болезненность его при пальпации, урчание «под рукой»+
b) урчание кишечника, болезненность при пальпации, укорочение перкуторного звука
c) болезненность при пальпации, мышечныйдефанс, симптомы раздражения брюшины
d) спазм сигмовидной кишки, болезненность при пальпации, урчание кишечника
e) болезненность при пальпации в околопупочной области, урчание «под рукой», гепатомегалия
5. Характеристика сыпи при брюшном тифе:
6. Характерный симптом поражения ЖКТ при брюшном тифе:
b) спазм сигмовидной кишки
c) болезненность в эпигастральной области
7. Симптомы, характерные для брюшного тифа:
b) петехиальная сыпь на туловище
c) брадикардия, гипотония, дикротия пульса+
8. Больной с брюшным тифом жалуется на « черный» цвет стула. Что произошло с больным:
d) острая кишечная непроходимость
e) инфекционно-токсический шок
9. Для верификации этиологического диагноза брюшного тифа необходимо:
c) рентгенологическое исследование
10. Выделите заболевание, с которым обычно дифференцируют брюшной тиф:
a) пищевая токсикоинфекция
d) геморрагические лихорадки
11. Характерный симптом брюшного тифа:
a) лихорадка постоянного типа +
b) желтушность кожных покровов
12. Характерный признак брюшного тифа:
b) отсутствие головной боли
c) появление сыпи в первые дни болезни
13. Мужчина, 30 лет, диагноз: Брюшной тиф, тяжелое течение. На 10-й день болезни, 4-й день гоcпитализации у больного появились вздутие и боли в животе, сухость во рту, отсутствие шумов перистальтики кишечника, неожиданное резкое падение температуры тела и тахикардия.
Определите специфическое осложнение при брюшном тифе:
c) острая дыхательная недостаточность
d) острая печеночная недостаточность
e) острая почечная недостаточность
14. Специфическое осложнение при брюшном тифе:
b) инфекционно-токсический шок+
d) острая печеночная недостаточность
e) острая почечная недостаточность
15. Мужчина, 23 года, обратился на 8-й день болезни с жалобами на повышение температуры тела, сильную головную боль, слабость, пояление сыпи. Участковый врач заподозрил: Брюшной тиф.
Какая экзантема характерна для брюшного тифа:
c) пятнисто-папулезная сыпь
16. Характерные патоморфологические изменения при брюшном тифе:
a) серозное воспаление в кишечнике
b) язвенно-некротический процесс в толстой кишке
c) язвенно-некротический процесс в тонкой кишке+
d) псевдомембранозный колит
e) нормальная слизистая кишечника
17. Ведущее звено патогенеза при брюшном тифе:
e) нахождение возбудителя в ЖКТ
18. Характерный тип лихорадки при брюшном тифе:
19. Классическая температурная кривая при брюшном тифе:
a) трапециевидная (Вундерлиха)+
20. Основные патоморфологические изменения при брюшном тифе локализуются в каком отделе ЖКТ:
d) поперечноободочной кишке
21. Для клиники брюшного тифа характерно:
b) геморрагический синдром
c) большая плотная селезенка
e) нормальная температура тела
22. Характерным симптомом брюшного тифа является:
e) лихорадка постоянного типа+
23. При брюшном тифе сыпь появляется на какой день болезни:
e) в течение всего лихорадочного периода
24. Для ранней лабораторной диагностики брюшного тифа применяют:
e) реакцию непрямой гемагглютинации
25. При каком инфекционном заболевании применяется бактериологический метод диагностики:
26.Чаще всего брюшным тифом болеют люди в возрасте:
27. Женщина, 45 лет, осмотрена участковым врачом на дому на 5-й день болезни. При осмотре: температура – 38,5 0 С, состояние средней тяжести, бледность кожных покровов, утолщение языка и отпечатки зубов по его краям. Живот вздут, болезненный в правой подвздошной области, урчание и притупление перкуторного звука, увеличены размеры печени и селезёнки, склонность к запорам.
О каком заболевании можно думать:
28. Механизм заражения брюшным тифом:
29. Какое осложнение характерно для брюшного тифа
источник