Брюшной тиф и паратифы А и В — это острые инфекционные заболевания, вызываемые сальмонеллами, которые оказывают свое патогенное действие благодаря наличию эндотоксина.
Возбудитель — salmonella typhi, аэробная, не образующая спор, хорошо подвижная (наличие жгутиков) грам-отрицательная палочка.
Особенности Salmonella typhi:
· Обладает нейротропным действием
· При распаде выделяет эндотоксин
О – встречается только у больных
V – Встречается только у выздоравливающих
Н – встречается у переболевших и привитых
Источник инфекции — больной человек и бактерионоситель.
Механизм передачи – фекально – оральный.
Путипередачи — водный (основной), пищевой, контактно — бытовой.
Факторы — передачи — вода, пища, предметы обихода, мухи.
Инкубационный период – 2 недели. Начинается постепенно, с повышения температуры, общей слабости, головной боли. Продромальный период 4-5 дней ( слабость, температура от 37 до 40).
В период основ проявлений:
· Постоянная лихорадка. Постепенно нарастает температура, которая к концу 1-й недели достигает 39—40° и держится на этом уровне 2—3 недели
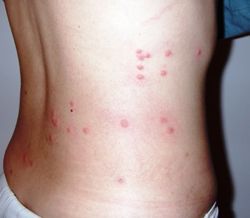
· Розеолёзная сыпь . На 8—10-й день болезни на коже груди и живота появляется розеолезная сыпь, обычно необильная ( рис), которая держится 4—5 дней, а иногда (в тяжелых случаях) — сыпь петехиальная. Свежие высыпания наблюдаются в течение всего лихорадочного периода.
· нарушение сознания
· снижение слуха
Результаты сестринского осмотра:
· Язык – густо обложен налётом с отпечатками зубов по краям
· Живот – вздут
· Стул – задержан, в тяжёлых случаях – понос- жидкие выделения, напоминающие гороховый суп
· Сердце – тоны приглушены, АД снижено.
· Нервная система – кошмарные сны, галлюцинации.
· Паратиф А.По развитию и клиническому течению несколько отличается от клиники брюшного тифа. При паратифозной А инфекции заболевание, начавшись остро, нередко сопровождается гиперемией лица, инъекцией сосудов склер, легким конъюнктивитом, насморком, кашлем, герпесом на губах и крыльях носа, реже носовым кровотечением. Повышение температуры сопровождается ознобом, а снижение — потливостью. Тифозный статус выражен только при очень тяжелом течении заболевания. Розеолезная сыпь, появляется в более ранние сроки заболевания и отличается полиморфностью.
· Паратиф В.Характеризуется выраженными желудочно-кишечными нарушениями. Заболевание нередко начинается остро, с выраженного озноба, мышечных болей, потливости в сочетании с острыми желудочно-кишечными нарушениями (понос, боли в животе, рвота); нередко отмечаются катаральные явления верхних дыхательных путей — гиперемия зева, сухой кашель, осиплый голос.. Высыпание розеолезной сыпи наблюдается в ранние сроки (на 3-5-й день), она нередко бывает обильной и полиморфной.
Особенности сестринского ухода:
1.Обеспечение строгого постельного режима и покоя в течение всего периода заболевания. Расширение режима проводят постепенно. Больному разрешается садиться на 9— 10-й день установления нормальной температуры и ходить с 14—15-го дня. Быстрое расширение режима, диеты может привести к кровотечению или перфорации кишечника и рецидиву заболевания.
2. Обеспечение тщательного ухода за кожей и слизистыми оболочками полости рта, так как у тяжелых больных нередко образуются пролежни и стоматит. Несколько раз в день проводится туалет полости рта: слизистые оболочки щек, зубы и язык протираются ватными тампонами, смоченными 2 % раствором борной кислоты или другим слабым антисептическим средством.
3.Контроль за кормлением больного теплой пищей 4—б раз в день небольшими порциями. Тяжелобольных кормит обязательно палатная сестра.
4.Проведение профилактики обезвоживания: чаще поить — за сутки вводится 1,5—2 л жидкости в виде чая, настоя шиповника, клюквенного морса.
5.Вызов врача при признаках инфекционно – токсического шока: резкий озноб, высокая лихорадка, психическое возбуждение, двигательное беспокойство больного, тенденция к повышению артериального давления, тахикардия, бледность кожных покровов.
6. Применение пузыря со льдом над областью живота и вызов врача при признаках кишечного кровотечения: бледность кожных покровов и слизистых оболочек, снижение температуры, учащение пульса, головокружение, резкая слабость, падение кровяного давления. В кале у больного часто обнаруживается примесь темной крови, или появляется дегтеобразный стул.
7. Ежедневное сестринское обследование, выявление проблем пациента и решение их путём выполнения независимых сестринских вмешательств.
Дата добавления: 2017-02-25 ; просмотров: 4425 | Нарушение авторских прав
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Брюшной тиф относится к заболеваниям, уровень распространенности которых во многом зависит от социально-экономических условий. Так, в прошлом вспышки этой болезни приходились на период войн, экономического кризиса и других социальных бедствий.
С учетом статистических данных Всемирной Организации Здравоохранения, все страны мира в зависимости от распространенности брюшного тифа условно делятся на несколько групп. В первую группу входит Канада, Бельгия, Швеция и другие страны с высоким уровнем экономического развития. В этих регионах на 100 000 человек приходится не больше 1 ежегодного случая этой инфекции. К последней группе относятся такие страны как Чили, Колумбия, Перу. Ежегодно в этих странах регистрируется более 30 случаев заболевания на 100 000 человек.
На территории Российской Федерации с 2007 года число случаев брюшного тифа значительно уменьшилось. Если с 2003 по 2006 год ежегодное количество пациентов варьировало от 150 до 180, то с 2007 по 2013 год этот показатель не превышал 80 человек. В 2014 году было зарегистрировано 14 больных (13 взрослых и 1 ребенок).
Возбудителем брюшного тифа является Salmonella typhi – подвижная палочка со сложным антигенным строением. Это довольно устойчивая во внешней среде бактерия, которая сохраняется в течение многих месяцев в водоемах, почве, овощах и фруктах, а также в молочных продуктах (в них сальмонеллы могут длительное время размножаться). Бактерии можно убить 96-процентным этиловым спиртом или 3-процентным раствором хлорамина. Основной характеристикой сальмонелл является сложная антигенная структура. Она представлена соматическим и жгутиковым антигеном.
Сальмонеллы продуцируют и выделяют сильный эндотоксин, который и определяет клиническую картину заболевания.
К антигенной структуре сальмонелл относятся:
- О-соматический антиген, представлен липосахаридным, устойчивым к действию высоких температур комплексом;
- Н-жгутиковый антиген, быстро разрушающийся под действием высоких температур.
Бактерии брюшного тифа способны к L-трансформации, то есть могут переходить в хроническую форму. При этом процессе бактерии как бы засыпают, но сохраняют свои патогенные свойства. Через некоторое время, когда иммунные силы человека снижаются, они вновь активируются. Этим объясняется возможность длительного персистирования (нахождения) бактерий в организме.
Брюшной тиф относится к инфекциям с фекально-оральным механизмом передачи, что означает, что проникновение патогенных бактерий в организм происходит преимущественно через рот. Заражение может осуществляться пищевым или водным путем. В почве или воде сальмонеллы сохраняются длительное время, что и делает этот путь заражения наиболее частым. Контактный или бытовой путь заражения встречается исключительно редко, в основном у детей. Это может происходить при непосредственном контакте с источником инфекции (например, ребенок может взять в рот игрушку, которая была заражена сальмонеллами).
Попадая через ротовую полость в организм человека, сальмонеллы далее мигрируют в кишечник. Известно, что внедрение возбудителя происходит в подвздошной кишке, которая является отделом тонкого кишечника. Изначально бактерии начинают паразитировать в скоплениях лимфатической ткани подвздошной кишки. Потом вместе с током лимфы они проникают уже в мезентериальные лимфатические узлы. Здесь они также начинают интенсивно размножаться, а достигнув определенной концентрации, проникают в кровь. Находясь в лимфатических узлах, сальмонеллы не только растут и размножаются в них, но и запускают развитие воспалительного процесса. Период времени с момента попадания бактерий в организм и до их выхода в кровь называется периодом инкубации. После его окончания появляются первые симптомы заболевания. Известно, что для возникновения заболевания необходимо, чтобы в желудочно-кишечный тракт попало не менее 10 миллионов микробных клеток. В кишечном тракте их концентрация может достигнуть одного миллиарда.
Попадая в кровь, сальмонеллы приводят к развитию бактериемии. Бактериемией называется циркуляции в крови (которая в норме стерильна) бактерий. Этот процесс совпадает с появлением первых симптомов брюшного тифа и окончанием периода инкубации. Чем массивнее бактериемия, тем сильнее и выраженнее симптомы заболевания.
Патогенезом называется весь комплекс механизмов, необходимых для развития болезни. При брюшном тифе патогенез реализуется на нескольких этапах.
Этапами патогенеза брюшного тифа являются:
- проникновение сальмонелл в желудочно-кишечный тракт вместе с источником заражения (едой, водой);
- внедрение бактерий в слизистую подвздошной кишки;
- размножение сальмонелл в солитарных фолликулах и пейеровых бляшках, откуда они мигрируют в мезентериальные лимфатические узлы;
- развитие воспаления в мезентериальных лимфатических узлах и увеличение концентрации сальмонелл в них;
- выход бактерий в кровь и развитие бактериемии;
- распространение с током крови бактерий по всем органам и тканям;
- формирование очагов инфекции в селезенке, печени и других органах.
Важным моментом в патогенезе брюшного тифа является бактериемия. Она бывает первичной и вторичной. Первичная бактериемия – это, когда сальмонеллы впервые из лимфатических узлов попадают в кровь. Однако когда бактерии попадают в кровь, они гибнут вследствие ее бактерицидного действия. Погибая, они выделяют эндотоксин, который обладает нейротропным действием. Таким образом, часть бактерий, находящихся в кровеносном русле, постоянно погибает и выделяет эндотоксин. Чтобы продлить циркуляцию сальмонелл, из внутренних органов в кровь вновь начинают мигрировать бактерии. Процесс выхода сальмонелл в кровь уже из внутренних органов называется вторичной бактериемией.
Таким образом, развивается порочный круг – бактерии выходят в кровь, где они погибают и выделяют эндотоксин, а им на смену поступают новые сальмонеллы из внутренних органов и лимфатических узлов. В то же время, эндотоксин, обладая сильнейшим нейротропным эффектом, определяет клиническую картину брюшного тифа.
Эффектами эндотоксина сальмонелл являются:
- нейротоксическое действие с поражением центральной нервной системы и развитием токсической энцефалопатии;
- поражение нервных окончаний и вегетативных ганглий, что приводит к развитию язв на слизистой кишечника;
- кардиотоксическое действие, которое проявляется в дистрофических изменениях сердца, что в конечном итоге приводит к развитию токсического миокардита;
- нарушение тонуса периферических сосудов, приводящее к падению артериального давления и развитию коллапса;
- развитие инфекционно-токсического шока, что сопровождается нарушением водно-электролитного баланса;
- поражение почек и развитие синдрома «шоковая почка».
Все эти эффекты приводят к развитию многочисленных симптомов и обуславливают разнообразную клиническую картину.
Источником сальмонеллы тифа для здорового человека в большинстве случаев является бактерионоситель. Носителем называют того, кто практически оставаясь здоровым, не проявляя никаких признаков болезни выделяет в окружающую среду патогенные бактерии. Выделение может продолжаться от нескольких недель до нескольких десятков лет. Данный феномен может объясняться несколькими причинами. В первую очередь, это может быть бактерионоситель-реконвалесцент, то есть выздоравливающий после перенесенного заболевания человек. В период выздоровления бактерионосительство может быть как кратковременным, так и длительным. Кратковременное носительство наблюдается при дизентерии или при дифтерии (от 3 до 4 месяцев). Что касается брюшного тифа, то в данном случае носительство затягивается до 10 лет.
Отдельной категорией бактерионосительства являются иммунные носители. Это те лица, которые ранее были привиты.
Источником инфекции также могут быть больные с атипичными формами брюшного тифа. В этом случае заболевание протекает без классических симптомов и поэтому не диагностируется вовремя. Люди с такими формами брюшного тифа длительное время лечатся амбулаторно (то есть на дому) и остаются не изолированными от членов семьи. В этом случае, заражение может происходить при употреблении зараженной пищи, воды. Большую опасность представляют собой молочные продукты, так как в них бактерии могут не только длительное время сохраняться, но и размножаться.
Восприимчивость населения к брюшному тифу очень высока. В очагах, где регистрируется вспышка брюшного тифа, могут заболевать до 50 – 60 процентов от общего населения.

К периодам (этапам) заболевания брюшного тифа относятся:
- инкубационный период;
- начальный период;
- период разгара заболевания;
- период угасания основных симптомов;
- период выздоровления.
Инкубационный период – это период с момента проникновения сальмонелл в организм человека до момента, когда появляются первые симптомы. При брюшном тифе период инкубации, как правило, длится от 9 до 14 дней. Максимально он может затягиваться до 25 дней. За это время попавшие в организм сальмонеллы активно размножаются в слизистой подвздошной кишки и лимфатических узлах. В тот момент, когда бактерии выходят в кровь, инкубационный период заканчивается, и появляются первые признаки заболевания.
Длительность этого периода зависит от концентрации изначально попавших в организм микробов и от пути заражения. При пищевом заражении инкубационный период короткий — от 7 до 9 дней, а заболевание отличается высокой тяжестью. Водный путь заражения характеризуется более длительным периодом инкубации.
Период угасания основных симптомов начинается с момента снижения температуры, очищения языка, нормализации стула. Все проявления общей интоксикации – головная боль, слабость, разбитость – уходят. Температура тела начинает снижаться, но все еще не доходит до нормы.
Несмотря на редукцию симптомов, этот период болезни является очень опасным. Именно в этот момент болезнь может заново проявить себя, то есть возможен рецидив брюшного тифа. Поэтому в период угасания основных клинических симптомов пациент продолжает оставаться в стационаре под постоянным наблюдением.
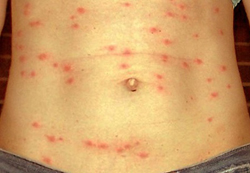
Симптомами брюшного тифа являются:
- лихорадка;
- сыпь;
- кишечное кровотечение;
- поражение внутренних органов.
Специфическим проявлением брюшного тифа является сыпь. Она обусловлена нарушением проницаемости кровеносных сосудов и пропитыванием эпидермиса элементами крови. При брюшном тифе сыпь, как правило, розеолезная, а элементом такой сыпи является розеола. Розеола – это округлое красное пятнышко, размером от 1 до 5 миллиметров. Она не шелушится и не создает зуд, а потому не причиняет беспокойства пациенту. Однако, несмотря на это, сам период высыпания сопровождается резким поднятием температуры тела и ухудшением состояния пациента. Сознание пациента еще больше затуманивается, и он становится сонным, вялым, апатичным.
При брюшном тифе сыпь появляется на 8 – 9 день от начала заболевания. Она локализуется на верхних отделах живота и грудной клетки. Иногда элементы сыпи могут выступать над уровнем кожи и приобретать четкие границы. Чаще всего сыпь необильная и держится от 3 до 5 дней. Она может исчезнуть уже через один — два дня, но потом вновь появится. При тяжелом течении заболевания сыпь приобретает петехиально-геморрагический характер. Элементы сыпи в данном случае пропитываются кровью, что говорит о неблагоприятном прогнозе.
В редких случаях характерная для брюшного тифа сыпь может отсутствовать. Отсутствие сыпи на теле пациента не должно исключать диагноз брюшного тифа.
При брюшном тифе из-за специфического поражения сальмонеллами желудочно-кишечного тракта выявляются признаки энтерита. На начальных стадиях отмечается задержка стула, однако уже во время стадии развернутых клинических проявлений присутствует стул энтерического характера (то есть понос). У некоторых же больных остаются запоры.
Живот больного брюшным тифом вздут, при пальпации болезненный. В умеренных и тяжелых случаях развивается парез кишечника, для которого характерно полное отсутствие перистальтизма. При этом газы и кишечное содержимое скапливаются в просвете кишечника, делая живот напряженным и болезненным.
В результате специфического воздействия эндотоксина сальмонелл на нервные окончания в слизистой кишечника развиваются трофические и сосудистые изменения. Они, в свою очередь, приводят к нарушению питания слизистого слоя кишечника и развитию трофических язв. Трофические язвы – это те, которые развиваются вследствие нарушенного питания (трофики) слизистой оболочки. В своем развитии язвы проходят несколько этапов.
Этапами развития язв являются:
- первая неделя – увеличение лимфатических фолликулов слизистой кишечника;
- вторая неделя – некроз (омертвение) увеличенных образований;
- третья неделя – отторжение некротических (омертвевших) масс и формирование на их месте небольших углублений, то есть язв;
- четвертая неделя – стадия чистых язв;
- пятая неделя – стадия заживления язв.
Все эти стадии могут следовать одна за другой без развития последствий для слизистой оболочки кишечного тракта. Однако, при формировании обширных и глубоких язв течение брюшного тифа осложняется кишечным кровотечением. Происходит это вследствие перфорации (прободения) язвы слизистой. В этом случае целостность оболочек кишечника нарушается, а вместе с ними и тех кровеносных сосудов, которые в них заложены. Нарушение целостности кровеносных сосудов приводит к излитию крови в просвет кишечника, что и является причиной кишечного кровотечения.
Кишечное кровотечение при брюшном тифе, как правило, встречается на 3 – 4 недели от начала заболевания. Неотъемлемым симптомом перфорации кишечной язвы является боль. Пациент предъявляет жалобы на внезапно появившуюся боль острого характера.
Часто боли локализуются внизу животу справа, но могут быть и разлитыми. Болевой синдром сопровождается выраженным напряжением мышц живота, учащенным дыханием и падением артериального давления. Симптомы перфорации язвы ярко выражены при умеренных формах брюшного тифа. Объясняется это тем, что сознание пациента в этом случае не сильно затуманено, и болевая чувствительность сохраняется. Если же кишечное кровотечение начинается на фоне высокой температуры и затуманенного сознания пациента, то клиника его очень стертая.
При осмотре выявляется выраженное защитное напряжение мышц живота. Живот плотный болезненный, движения брюшной стенки во время акта дыхания еле заметны или вовсе отсутствуют. Появляются признаки раздражения брюшины, такие как симптом Щеткина-Блюмберга.
После того как бактерии брюшного тифа выходят в кровь, они разносятся с током крови по всему организму к различным органам и системам. Так, вместе с током крови они попадают в печень, селезенку, почки, сердце.
Поражение сердца
Эндотоксин сальмонелл приводит к дистрофическим изменениям в сердце с развитием токсического миокардита. Термин «миокардит» означает, что воспалительным процессом охвачен мышечный слой сердца. Это приводит к тому, что сердце перестает выполнять свои основные функции. В норме основной функцией сердца является «функция насоса», которая обеспечивает кровоснабжение по всему организму. Из-за поражения мышечного слоя сердце перестает эффективно сокращаться и качать кровь. Сокращения становятся слабыми, глухими, что объясняет брадикардию (редкие сердечные сокращения), артериальную гипотонию (снижение артериального давления). При обследовании пациента сердечные тоны глухие, слабые, артериальное давление низкое, пульс в пределах 50 ударов в минуту.
Следствием поражения сердца, является гипоксия или же кислородное голодание, нарушение водно-электролитного баланса, гиповолемия (уменьшение объема циркулирующей крови).
Поражение почек и легких
На фоне гиповолемии развивается синдром «шоковой почки» и «шокового легкого». Шоковая почка – это состояние, при котором нарушаются все функции почки — фильтрация, секреция и выделения. Диурез (суточный объем мочи) при этом осложнении резко снижается, вплоть до анурии. Вследствие нарушенной выделительной функции в организме начинают накапливаться продукты обмена – креатинин, мочевина. Это еще больше отягощает течение заболевания и обуславливает развитие инфекционно-токсического шока. Лечение шоковой почки должно быть экстренным и включать меры по восстановлению диуреза, выведению токсических продуктов обмена.
Еще одним следствием гиповолемии является шоковое легкое. При этом синдроме в альвеолах легких скапливается большое количество жидкости. Таким образом, легкие заполняются не воздухом, а водой, что лежит в основе отека легких. Пациенту становится трудно дышать, нарастает одышка.
Брюшной тиф часто путают с сыпным тифом, что является неверным. Сыпной тиф – это острое инфекционное заболевание, которое вызывается бактериями рода риккетсий. В отличие от брюшного тифа это заболевание не относится к кишечным инфекциям. Для сыпного тифа характерно преимущественное поражение нервной и сердечно-сосудистой системы. Передается данная инфекция, в основном через, вшей, чаще всего платяных и реже головных. Заражение происходит через укусы этих насекомых. Сами же вши заражаются от больных людей. Таким образом, платяные вши являются переносчиками заразы.
После того как вошь укусила больного человека, она может прожить от 30 до 45 дней. Укус вши является очень болезненным, из-за чего человек начинает болезненно расчесывать место укуса. Расчесывая укус, он втирает фекалии вши в кожу, посредством чего и происходит заражение. Далее риккетсии проникают в кровоток и разносятся кровью по всему организму. Мишенью для риккетсий являются эндотелиальные клетки, то есть структурные элементы сосудистой стенки. Развиваясь внутри сосудистой стенки, риккетсии разрушают ее, что приводит к деструкции кровеносных сосудов. Для сыпного тифа характерен феномен васкулита, то есть поражение эндотелиальной стенки сосудов. Это и обуславливает развитие в клинической картине заболевания таких симптомов как кровоизлияния в кожные покровы и в слизистые, увеличение селезенки, снижение артериального давления.
Еще одной отличительной особенностью сыпного тифа является поражение нервной системы. Сознание пациента спутанное, иногда могут развиваться признаки менингизма. Крайне тяжелым проявлением сыпного тифа является тифозный статус. Во время него у пациента отмечается психомоторное возбуждение, расстройства памяти, прогрессирует бессонница. Если же пациент засыпает, то ему сняться кошмарные сновидения. Иногда может развиваться бред, галлюцинации и другие психотические симптомы.
В эту категорию входят те последствия, которые характерны только для брюшного тифа. Наибольшим значением среди специфических последствий этого заболевания обладает инфекционно-токсический шок. Развивается такое состояние в разгар заболевания по причине массового поступления в кровь токсинов, которые выделяют брюшнотифозные бактерии. Эти токсины провоцируют спазм сосудов, в результате чего циркуляция крови нарушается.
Также токсины способствуют усиленному выбросу в кровь адреналина и других гормонов, которые усиливают сосудистый спазм. Кровь перестает выполнять свою транспортную функцию, что приводит к ишемии тканей (недостаточному кровоснабжению тканей) и к метаболическому ацидозу (повышенному содержанию в крови кислых продуктов). Все это становится причиной дегенеративных (разрушительных) изменений органов и тканей, отеков и других патологических состояний, которые могут привести к летальному исходу. Начинается инфекционно-токсический шок с увеличения температуры тела и развивается в несколько этапов.
Этапами инфекционно-токсического шока являются:
- Ранний. Сознание пациента сохраняется ясным, может наблюдаться тревога, двигательное беспокойство, отек лица и верхней половины туловища. Дыхание при этом учащенное, артериальное давление волнообразно повышается и снижается. У детей ранний этап обычно сопровождается рвотой, поносом, болями в животе (в верхней части).
- Выраженный. Тревожность и общее возбуждение первого этапа сменяется апатичным состоянием, двигательной заторможенностью. Кожные покровы пациента становятся бледными, холодными и влажными. Со временем возможно появление на коже кровоизлияний. Конечности приобретают синеватый оттенок. Температура и артериальное давление снижается, дыхание и пульс становятся слабыми. Резко уменьшается объем мочи. В этот период развиваются различные патологии со стороны почек, дыхательной системы.
- Декомпенсированный. Артериальное давление и температура тела продолжают падать. Пациента мучают судороги, возможна потеря сознания или кома. Кожа приобретает выраженный синий оттенок. Мочеиспускание отсутствует. Начинают проявляться симптомы дисфункции со стороны всех органов.
В эту группу входят заболевания, которые могут выступать в роли последствий не только брюшного тифа, но и других болезней. Брюшнотифозные бактерии кроме кишечника могут поражать и другие органы, провоцируя воспалительные процессы. Ситуация усложняется, когда к первичному воспалению присоединяется вторичная бактериальная инфекция.
К неспецифическим последствиям брюшного тифа относятся:
- со стороны дыхательной системы – пневмония (воспаление легочной ткани);
- со стороны сосудов – тромбофлебит (воспаление вен);
- со стороны сердца – миокардит (воспаление сердечной мышцы);
- со стороны почек – пиелит (воспаление в почечной лоханке), пиелонефрит (воспаление почечной ткани);
- со стороны нервной системы – периферический неврит (воспаление нервов), менингоэнцефалит (воспаление головного мозга и, в некоторых случаях, спинного мозга с последующим параличом);
- со стороны опорно-двигательного аппарата – артрит (воспаление суставов), хондрит (воспаление хрящевой ткани), периостит (воспаление надкостницы);
- со стороны мочеполовых органов – цистит (воспаление мочевого пузыря), простатит (воспаление простаты).
Основными симптомами, наличие которых вызывает подозрение на брюшной тиф, являются:
- сухость и бледность кожных покровов;
- повышенная температура;
- изменения языка – его увеличение, сухость и покрытие по центру налетом;
- появление красноватой сыпи на теле;
- диспепсические расстройства;
- проявления интоксикационного синдрома.
Когда у пациента наблюдаются подобные симптомы в течение 5 – 6 дней, необходимо сдать лабораторные анализы на брюшной тиф и пройти ряд диагностических исследований, посредством которых выявляется возбудитель заболевания.
Анализы на брюшной тиф назначаются как с целью выявления возбудителя болезни, так и для определения степени тяжести заболевания и контроля эффективности лечения.
К анализам, которые назначаются при диагностике брюшного тифа, относятся:
- общеклинические анализы;
- бактериологические анализы (посевы);
- серологические анализы.
Результаты общеклинических анализов указывают на присутствие воспалительного процесса в организме, на степень дегидратации и состояние организма больного в целом.
Бактериологические исследования помогают обнаружить самого возбудителя брюшного тифа в биологических жидкостях организма. К серологическим исследованиям прибегают с целью определения в организме человека антигенов возбудителя брюшного тифа. Серологические анализы особенно важны при диагностике бактерионосительства.
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Общеклинические анализы при брюшном тифе
Общеклинические анализы при брюшном тифе назначаются с момента обращения больного к врачу. Изменения в анализах не являются специфическими для данного заболевания, однако они помогают определить состояние организма больного в целом. Основными анализами являются гемограмма и общий анализ мочи.
Возможными изменениями клинического анализа крови при брюшном тифе являются:
- умеренное повышение лейкоцитов (белых клеток крови);
- лейкопения (уменьшение числа лейкоцитов);
- отсутствие эозинофилов (подвида лейкоцитов);
- умеренное повышение числа лимфоцитов (подвида безъядерных лейкоцитов);
- умеренное ускорение оседания эритроцитов.
Число лейкоцитов может быть повышенным только в первые дни заболевания. На протяжении последующей недели болезни их уровень резко падает. Лейкопения сохраняется на весь период выраженной клинической картины брюшного тифа.
Возможными изменениями в общем анализе мочи при брюшном тифе являются:
- присутствие белка;
- высокий уровень эритроцитов (красных клеток крови);
- высокий уровень цилиндров.
Ранняя специфическая диагностика брюшного тифа начинается с бактериологических исследований на основе посевов. В качестве материала для посева выступают различные биологические жидкости организма.
К биологическим жидкостям, которые используют для посева при брюшном тифе, относятся:
- кровь;
- моча;
- каловые массы;
- содержимое двенадцатиперстной кишки (желчь);
- грудное молоко.
Возбудителя брюшного тифа можно также обнаружить при бактериологическом исследовании розеол и костного мозга.
Для постановки диагноза забор биологических жидкостей должен проводиться до начала этиотропной терапии.
Посев крови
При ранней диагностике брюшного тифа чаще всего прибегают к посеву крови, в которой возбудитель легко обнаруживается даже в период инкубации. Лучше всего выполнять забор крови в период повышения температуры тела. В случае начала антибактериальной терапии кровь берется непосредственно перед тем как вводится следующая доза препарата. До 20 миллилитров крови засеваются на специальные жидкие питательные среды. Наиболее часто используемой средой для посева крови при брюшном тифе является среда Раппопорта, состоящая из бульона на основе желчи с добавлением глюкозы и специального красителя. Питательную среду с кровью помещают на 10 дней в инкубатор с температурой в 37 градусов Цельсия. Лаборанты проверяют посевы каждый день на наличие признаков роста бактериальных колоний – помутнение жидкости, изменение ее окраски. Если по окончании десяти дней рост отсутствует, результат анализа отрицательный. Если обнаруживаются признаки роста колоний, производят высевы на плотные среды в чашках Петри. Новые посевы вновь инкубируют при 37 градусах Цельсия в течение суток. В итоге на поверхности плотной среды разрастаются бактериальные колонии, которые подлежат идентификации при помощи ряда биохимических тестов. Параллельно с этим определяется также чувствительность бактерий к различным антибактериальным препаратам. Окончательные результаты гемокультуры получают через четверо суток.
Посев мочи
Исследование мочи на выявление возбудителя брюшного тифа можно проводить на протяжении всего периода болезни. Учитывая тот факт, что возбудитель выделяется с мочой непостоянно и кратковременно, посевы мочи следует повторять каждые 5 – 7 дней. Собранная моча должна быть доставлена в лабораторию для засева не позже двух часов с момента забора. Чем дольше хранится материал, тем больше шансов отмирания возбудителя или роста других бактерий. Урокультура получается тем же путем засева и инкубации, как и гемокультура.
Посев каловых масс
Посевы каловых масс для диагностики брюшного тифа выполняют, начиная со второй недели болезни. Забор испражнений производится при помощи стерильного шпателя, проволочной петли или ложечки. Для перевозки материала используется стерильный контейнер. В лаборатории готовится копрокультура путем посева кала на плотные питательные среды и инкубации при 37 градусах Цельсия в течение 18 – 24 часов.
Серологические анализы при диагностике брюшного тифа выявляют в крови больного особые антигены и антитела. Существует несколько основных антигенов, которые обнаруживаются при исследовании крови пациента.
Основными антигенами, которые обнаруживаются в крови больного при брюшном тифе, являются:
- О-антиген;
- Н-антиген;
- Vi-антиген.
О-антигены и Vi-антигены представлены частицами оболочек возбудителя, а Н-антигены являются структурными элементами жгутиков.
В качестве антител выступают особые белки, которые вырабатываются иммунной системой человека для нейтрализации антигенов возбудителя. Высокие уровни антител указывают на формирование стойкого иммунитета к возбудителю, что наблюдается в период выздоровления либо при бактерионосительстве. Антигены и антитела определяются в крови больного с помощью особых серологических реакций.
К реакциям серологического обследования на брюшной тиф относятся:
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Серологическую диагностику брюшного тифа проводят не раньше второй недели болезни.
Реакцией Видаля называется реакция прямой агглютинации (склеивания), которая позволяет определить присутствие О-антигена в сыворотке больного. Данная реакция широко применяется при диагностике брюшного тифа, однако она не является специфической, давая ложноположительные результаты за счет распознавания других видов сальмонелл. Для реакции Видаля необходимо 2 – 3 миллилитра венозной крови – обычно из локтевой вены. Кровь оставляют на некоторое время в пробирке до ее полного свертывания. Стерильным шприцем отсасывается образовавшаяся на поверхности сыворотка и помещается в другую пробирку. Реакция агглютинации состоит в поэтапном разведении сыворотки больного до соотношения 1 к 800 и добавлении специального диагностикума (антитела к искомым антигенам).
Этапами реакции Видаля являются:
- наполнение ряда пробирок по 1 миллилитру физиологического раствора;
- добавление 1 миллилитра сыворотки в первую пробирку и получение разведения 1 к 50;
- отсос пипеткой из первой пробирки 1 миллилитра и добавление его во вторую пробирку – получается разведение 1 к 100;
- повтор манипуляций до получения растворов в соотношении 1 к 800;
- добавление специального диагностикума в каждую пробирку;
- двухчасовая инкубация при 37 градусов Цельсия;
- последующее содержание пробирок при комнатной температуре в течение суток.
Реакция агглютинации проявляется в виде образования небольшого осадка на дне пробирки. Реакция Видаля является положительной, если агглютинация присутствует в пробирке с разведением 1 к 200 и более. Положительный результат может указывать не только на присутствие болезни, но и на возможное носительство. Для дифференциации этих состояний реакция повторяется через 5 – 6 дней. Если агглютинация появляется в пробирках с высокими титрами антител, это указывает на наличие болезни. У бактерионосителей титры антител не меняются при повторных исследованиях.
Реакция непрямой гемагглютинации
Реакция непрямой гемагглютинации является более специфической и чувствительной для диагностики брюшного тифа. С ее помощью определяются все три основных антигена возбудителя. В качестве диагностикума выступают эритроциты, сенсибилизированные к антигенам сальмонеллы. Методика выполнения реакции схожа с техникой реакции Видаля, однако разведения начинаются с 1 к 10. Гемагглютинация проявляется в виде образования осадка красного цвета на дне пробирки, похожего на перевернутый зонтик. Положительной считается реакция, при которой осадок образовался в пробирке с разведением 1 к 40 и более. При последующих анализах через 5 и 10 дней титры антител увеличиваются в 2 – 3 раза, особенно О-антител. Повышение титра Vi- и Н-антител наблюдается у больных в период выздоровления. Их уровень также может быть высок у носителей.
Реакции флюоресцирующих антител
С первых дней болезни возбудителя можно опознать при помощи реакций флюоресцирующих антител. Эти реакции заключаются в обнаружении антигенов возбудителя при помощи антител, отмеченных флюоресцирующими веществами. В биологический диагностический материал (кровь, кал, моча) добавляют «маркированные» антитела и изучают его при помощи специальных микроскопов. Когда антитело связывается с антигеном возбудителя, в микроскопе видно свечение. Предварительные результаты реакций готовы в течение одного часа, а окончательные – через 10 – 20 часов. Реакции флюоресцирующих антител достаточно специфичны и высокочувствительны, однако используются редко в диагностике брюшного тифа.
источник
Все больные брюшным тифом и паратифами, а так же вновь выявленные здоровые носители, подлежат обязательной госпитализации. В больнице они размещаются в специальных отделениях или боксированных палатах инфекционного отделения. В виду возможности перекрёстного заражения нельзя помещать в одной палате больных брюшным тифом, паратифами А и Б. Всех больных с неясной лихорадкой, длящейся больные более трех дней, необходимо проконсультировать у враче – инфекциониста.
Лабораторная диагностика брюшного тифа и паратифов
Лейкопения, с относительным лимфомоноцитозом и эозинопенией.
Прямые методы.
Бактериологическое исследование.
На первой и второй неделе болезни возбудителя легче всего выделить из крови, с 3 – 4 недели – из испражнений и мочи, и в течение всего периода болезни – из дуоденального содержимого. Сальмонелл также можно выделить из костного мозга, гноя, экссудата, мокроты. Абсолютным показателем болезни является нахождение возбудителя в крови. Посев крови производят с первого дня болезни в количестве 10 мл в 100 мл 10-20% желчного бульона или среду Рапоппорта. Предварительный диагноз через 2 дня, окончательный – через 4 дня. Тщательное, правильно проведённое технически бактериологическое исследование позволяет обнаружить возбудителей у 80-90% больных.
Косвенные методы.
А. Серологическое исследование.
Позволяет подтвердить диагноз на 8-9 день болезни. Проводятся реакции Видаля, РНГА, СК с использованием эритроцитарных диагностикумов О, Н, и VI-антигенов. Диагностический титр 1:200 и выше. Часто променяют метод «парных сывороток» Перед проведением серологического исследования необходимо уточнить, не проводилась ли пациенту вакцинирование от брюшного тифа
Особенности ухода и противоэпидемический режим при брюшном тифе и паратифах
I Мотивация
II Цель ухода:
1.Обеспечение функционирования жизненно важных органов и систем;
2. Профилактика осложнений;
3. Своевременное решение проблем пациента;
4. Контроль соблюдения инфекционной безопасности:
3. Обеспечение контроля базисной терапией;
3. Обеспечение контроля базисной терапией;
III Прогнозируемые проблемы пациента:
Настоящие проблемы:
Потенциальные проблемы:
1. Опасность развития осложнений;
Независимые, взаимозависимые и зависимые сестринские вмешательства при брюшном тифе и паратифах должны быть направлены на все звенья патогенеза болезни и проводиться с учетом всех стадий болезни, побочных эффектов фармакотерапии, возможных осложнений с целью их предупреждения.
IV Независимые вмешательства:
5. Четкое и своевременное выполнение назначений врача;
6. Своевременный прием больными лекарственных препаратов;
7. Контроль побочных эффектов лекарственной терапии;
8. Контроль АД, ЧДД, пульса, массы тела и величины диуреза;
9. Подготовку к дополнительным исследованиям;
10. Оказание доврачебной помощи при осложнениях;
11. По показаниям проведение кислородотерапии;
12. Инфекционной безопасности:
Медсестра проводит беседы с больным и родственниками:
1. О значении соблюдения строгого постельного режима;
2. О значении диеты с ограничением жиров для профилактики осложнений.
Важнейшим при уходе и лечении больных является организация правильного ухода. В течение всего периода болезни обеспечивается строгий постельный режим и покой. Ежедневный туалет и физиологические оправления проводят только в постели.
Тщательного ухода требуют кожа и слизистые оболочки полости рта, т.к. у тяжелобольных могут образовываться пролежни и стоматиты. Несколько раз в день проводят туалет слизистой рта. Слизистые протирают ватным тампоном, смоченным антисептиком (2% раствором борной кислоты) и 2 раза в день чистят зубы. Сухие, потрескавшиеся губы и язык несколько раз в сутки смазывают несолёным сливочным маслом или вазелином. Кожу обтирают водой с добавлением спирта или одеколона (для дезинфекции и расширения сосудов кожи и улучшения кровоснабжения). Постель должна быть хорошо заправленной, бельё нужно менять как можно чаще.
Для предупреждения пролежней и застойных пневмоний необходимо периодически менять положение больного в постели, приподнимать его на подушках и следить за тем, чтобы пациент периодически делал дыхательную гимнастику. Сеанс – 8-10 дыхательных движений, проводят 6-8 сеансов в сутки. У тяжелобольных проводят массаж наиболее сдавливаемых мест и располагают их на паралоновых подушечках.
При выраженной головной боли на голову, для уменьшения отёка-набухания головного мозга, кладут холодный компресс или пузырь со льдом, которые меняют 2-3 раза в час.
Нужно тщательно следить за регулярным опорожнением кишечника и мочевого пузыря – в случаях задержки стула больному ежедневно или через день ставят очистительную клизму под небольшим давлением (слабительные противопоказаны из-за угрозы развития прободной язвы), при вздутии кишечника 2-3 раза в сутки вводят газоотводную трубку на 20-30 минут.
В процессе обслуживания больного нужно постоянно контролировать его состояние из-за угрозы развития опасных осложнений, которые потребуют изменения режима ухода и перевода больного в палату интенсивной терапии.
Развивается в результате массовой гибели бактерий в сосудистом русле, что приводит к высвобождению большого количества эндотоксина.
Шок начинается с сильной лихорадки с резким ознобом, психическим возбуждением, двигательным беспокойством, тахикардией и увеличением артериального давления. Кожные покровы становятся бледными. Затем по мере углубления шока, в течение нескольких часов возбуждение сменяется торможением, больной становится безучастным к окружающим, тахикардия нарастает, падает давление, появляется одышка, акроцианоз, дыхание становится поверхностным, пульс нитевидным, развивается олигоурия или анурия, может появиться понос и рвота. При тяжёлой форме течения шока может развиться ДВС-синдром, в виде кровотечений и кровоизлияний, что говорит об угрожающем для жизни состоянии. При первых признаках шока требуется смена режима ухода и нужна интенсивная терапия.
Кишечное кровотечение
Кровотечение развивается в результате язвенного процесса в тощей кишке и способствует этому нарушение строгого постельного режима, погрешность в диете и раннее усиление физической нагрузки. При кровотечении у больного появляется бледность кожных покровов и слизистых оболочек, снижается температура, усиливается пульс, падает давление, появляется головокружение и резкая слабость. Благодаря падению температуры и уменьшению отравления больному становится легче, что часто приводит в заблуждение медицинский персонал.
При кровотечении, которое длится несколько часов или суток в испражнениях удаётся обнаружить кровь или появляется дегтеобразный стул – «мелена». При подозрении на кишечное кровотечение необходимо уложить больного на спину, запретить двигаться, принимать пищу и воду. Над нижней частью живота подвешивают пузырь со льдом и немедленно вызывают дежурного врача (хирурга) для проведения коррекции лечения, а при необходимости оказывают неотложную помощь. Первые 12 часов больного не кормят и дают небольшое количество подсоленной воды, тёплого чая или фруктового сока. Затем можно дать кисель, желе или яйцо всмятку. Диету расширяют через 4-5 дней.
Перфорация кишечника
Самым тяжёлым и грозным осложнением является перфорация кишечника, влекущая за собой развитие перитонита. Единственным методом лечения этой формы осложнения является оперативное вмешательство, причём оно наиболее благоприятно, если больного прооперируют не позднее 2-4 часов от момента возникновения перфорации, поэтому роль медицинской сестры в диагностике перфорации кишечника имеет исключительное значение. Причины возникновения перфорации те же, что и приводящие к кровотечению. Сигналом перфорации является усиление или появление боли в животе. Если больные находятся в бессознательном состоянии, то перфорацию можно заподозрить на основании двигательного возбуждения, вздутия живота и рвоты (нужно помнить, что боли могут вообще отсутствовать).
Обычно ориентируются по следующим признакам:
· щажение мышц живота при вдохе;
· напряжение мышц брюшной стенки при пальпации;
· исчезновение печёночной тупости;
· отсутствие перистальтики кишечника:
При появлении хотя бы одного признака, больной должен быть немедленно проконсультирован хирургом, т.к. промедление оперативного вмешательства приводит к развитию перитонита и прогноз для больного становится очень неблагоприятным.
Инфекционный психоз
Острый инфекционный психоз развивается, как правило, у тяжелобольных в разгар болезни и связан с наличием большого количества токсина в крови. Одним из ранних признаков психоза является появление чувства тревоги, бессонница, двигательное и речевое возбуждение и субъективное чувство страха. У больных чаще развивается синдром делирия с угрожающими галлюцинациями, страхом за свою жизнь и двигательным возбуждением. Во время психоза больные могут вскакивать с постели, бежать от мнимых преследователей, выбрасываться из окна, прятаться. Поэтому желательно, чтобы больные брюшным тифом располагались в боксированных палатах, находящихся на первом этаже больницы. При первых признаках психоза больной должен быть фиксирован к койке и немедленно проконсультирован психиатром. До прихода психиатра, можно ввести успокаивающие смеси (Аминазин 2 мл + 1 мл Димедрол или Магнезии сульфат 10 мл в/м).
Ухаживающие за больным медицинские работники должны строго соблюдать режим инфекционной безопасности. Работать в халатах, тапочках, шапочках и резиновых перчатках. Желательно при себе иметь респиратор и защитный экран для глаз Текущая и заключительная дезинфекция проводится, как и при других кишечных инфекциях. Медицинская сестра после каждой манипуляции должна дезинфицировать руки, используя гигиенический уровень обработки.
источник
Авторы: Довнар Ю.Р., Самсон А.А., Шевченко В.П., Белорусская медицинская академия последипломного образования; Юровский Н.Н., Блатун Е.М., Минская городская инфекционная клиническая больница, Республика Беларусь
Брюшной тиф — острое инфекционное заболевание, характеризующееся лихорадкой, симптомами общей интоксикации, бактериемией, увеличением печени и селезенки, энтеритом и своеобразными изменениями лимфатического аппарата кишечника.
Возбудитель брюшного тифа S.typhi относится к семейству Enterobacteriaceae, роду Salmonella, виду Salmonella enteric и морфологически не отличается от других сальмонелл. Это грамотрицательная подвижная палочка.
Брюшнотифозные бактерии способны к L-трансформации. На фоне иммуносупрессии L-формы реверсируют в исходные формы бактерий, вызывающие обострения и рецедивы болезни.
S.typhi умеренно устойчивы во внешней среде. Так, в почве, воде могут сохраняться 1–5 месяцев, в испражнениях — до 25 дней, на белье — до 2 недель, на пищевых продуктах — от нескольких дней до недель. Особенно продолжительно бактерии сохраняются в молоке, мясном фарше, овощных салатах, где при температуре 18 °С они способны размножаться. При нагревании микроорганизм быстро погибает. Дезинфицирующие средства в обычных концентрациях убивают возбудителя в течение нескольких минут.
Единственный источник и резервуар инфекции — это человек. Источниками инфекции чаще всего являются хронические бактерионосители, которые выделяют сальмонеллы в течение продолжительного времени. Представляют опасность также лица с легкими и атипичными формами болезни, так как они не всегда своевременно изолируются.
Механизм передачи — фекально-оральный. Контактно-бытовой путь наблюдается редко, преимущественно среди детей. Водные вспышки возникают при загрязнении водоисточников. Опасность пищевых заражений в том, что в некоторых продуктах сальмонеллы брюшного тифа могут сохраняться и даже размножаться. Риск возникновения заболевания в этих случаях увеличивается вследствие большой инфицирующей дозы возбудителя.
Восприимчивость людей к брюшному тифу различна, несмотря на то что возбудитель обладает облигатной патогенностью и эволюционно приспособился к паразитированию в организме человека. Невосприимчивость обычно обусловлена наличием специфического иммунитета в результате перенесенного заболевания, бытовой иммунизации или вакцинации. Заболевание встречается во всех климатических зонах и частях света.
Условная схема патогенеза может быть представлена следующим образом: внедрение возбудителя в организм, развитие лимфаденита, бактериемия, интоксикация, паренхиматозная диффузия, выделение возбудителя из организма, формирование иммунитета и восстановление гомеостаза.
Инфицирующая доза микроорганизмов, попадающих в желудочно-кишечный тракт, составляет от 10 млн до 1 млрд микробных клеток. Внедрение микроорганизмов происходит в тонкой кишке, из просвета которой сальмонеллы проникают в солитарные фолликулы и пейеровы бляшки, вызывая лимфангит. Затем микробы попадают в мезентериальные лимфатические узлы, где они размножаются, и, прорвав лимфатический барьер, через грудной проток попадают в кровь. Возникает бактериемия, которая совпадает с первыми клиническими признаками болезни.
Циркулирующий в крови эндотоксин вызывает интоксикацию (нейротропное, кардиотропное действие) организма различной интенсивности. Защитные реакции организма развиваются с начала возникновения инфекционного процесса. Уже на 4–5-й день болезни в крови можно обнаружить антитела — IgM. Ко 2–3-й неделе заболевания специфический иммуногенез достигает наивысшего развития (преобладают О-антитела IgM). В это же время появляются IgG, титр которых в последующем нарастает, а IgM — снижается.
Циклическое течение брюшного тифа может проявляться пятью периодами патогенетических изменений в тонкой кишке, иногда поражается и толстая кишка. Первый период (1-я неделя болезни) характеризуется значительным набуханием групповых лимфатических узлов; второй (2-я неделя) сопровождается некрозом этих образований; третий период — отторжение некротических масс и формирование язв. Четвертый (3–4-я неделя) называют периодом чистых язв. В пятом периоде (5–6-я неделя) происходит заживление язв. При лечении антибиотиками патогенетические изменения кишечника могут развиваться уже на фоне нормализации температуры тела.
Традиционно считалось, что постинфекционный иммунитет является строго специфичным и сохраняется до 15–20 лет, однако в настоящее время имеются наблюдения повторных случаев заболевания через 1,5–2 года, что связывают с нарушением иммуногенеза в результате антибиотикотерапии.
Типичная форма. Инкубационный период составляет в среднем 9–14 дней (7–25 дней) и зависит от количества попавших в организм микробов.
В течении болезни выделяют четыре периода: начальный, разгара, угасания основных клинических проявлений, выздоровления.
В типичных случаях заболевание начинается постепенно, иногда даже трудно установить день начала болезни. У больных развиваются выраженная общая слабость, повышенная утомляемость, адинамия, умеренная головная боль, иногда могут быть небольшие ознобы. С каждым днем эти явления усиливаются, повышается температура тела, и к 4–7-м суткам они достигают максимума. Постепенно нарастает интоксикация, усиливаются головная боль и адинамия, снижается или вообще полностью исчезает аппетит, развивается инверсия сна (сонливость днем, бессонница ночью). В это время обычно отмечается задержка стула, метеоризм.
При обследовании пациентов в начальный период выявляются преимущественно симптомы интоксикации без отчетливых признаков органных поражений. Больные заторможены, малоподвижны. Лицо бледное, глаза закрыты. Кожа сухая, горячая. Отмечается относительная брадикардия, тоны сердца приглушены. Артериальное давление имеет тенденцию к понижению. Периферические лимфатические узлы обычно не увеличены. Аускультативно над легкими выслушивается жесткое дыхание, могут быть сухие рассеянные хрипы. Язык сухой, обложен серовато-бурым налетом. Живот умеренно вздут. Можно наблюдать положительный симптом Падалки (укорочение перкуторного звука в правой подвздошной области). При пальпации живота отмечается урчание слепой кишки. С 3–5-го дня болезни увеличивается селезенка, а к концу 1-й недели — печень.
Иногда брюшной тиф может начинаться по типу острого гастроэнтерита или энтерита без выраженной интоксикации. В таких случаях с первых дней заболевания отмечаются тошнота, рвота, жидкий стул без патологических примесей, боль в животе, после чего клиника заболевания приобретает характерную картину.
К 7–8-м суткам болезнь достигает своего разгара. Усиливаются интоксикация, заторможенность, нарушение сознания, температура тела достигает максимума. На коже появляется розеолезная экзантема. Элементов сыпи обычно немного, они локализуются на коже верхних отделов живота и нижних отделов грудной клетки. Розеолы мономорфные, с четкими границами, несколько возвышаются над уровнем кожи. Существуют от нескольких часов до 3–5 дней. На месте розеолы остается едва заметная пигментация. При тяжелых формах заболевания возможно наличие геморрагических элементов сыпи.
У больных сохраняется брадикардия, артериальное давление снижается. Тоны сердца глухие. В этот период может развиться специфический инфекционно-токсический миокардит. Кроме этого, на фоне бронхита — пневмония, которая обусловлена как самим возбудителем, так и присоединившейся вторичной флорой.
Язык сухой, с грязно-бурым налетом, отпечатками зубов. Края его и кончик свободны от налета. Живот значительно вздут, у некоторых больных стул задержан, но чаще — диарея (стул энтеритного характера). Живот болезненный при пальпации в илеоцекальной области, отмечается положительный симптом Падалки. Печень и селезенка всегда увеличены.
В период угасания температура тела литически снижается, затем нормализуется. Уменьшаются и исчезают интоксикация, головная боль. У больных появляется аппетит, очищается язык, уменьшаются размеры печени и селезенки.
Период реконвалесценции начинается после нормализации температуры тела и длится 2–3 недели.
Атипичная форма может протекать по типу абортивной, стертой или маскированной.
Абортивная форма характеризуется типичным для начального периода брюшного тифа течением, но, не достигнув своего полного развития, все симптомы заболевания регрессируют в срок от 5 до 7 дней, и наступает клиническое выздоровление.
При стертой форме («амбулаторный тиф») интоксикация выражена слабо, температура тела не превышает 38 °С, продолжительность ее обычно не больше недели. Изменения со стороны внутренних органов выражены слабо, экзантема отсутствует.
Маскированная форма характеризуется своеобразной клинической картиной заболевания, при которой отмечается резкое преобладание симптомов поражения какого-либо отдельного органа, что значительно затрудняет диагностику заболевания (пневмотиф, менинготиф, энцефалотиф, колотиф, нефротиф).
Бессимптомное течение брюшного тифа сопровождается бактериовыделением, не превышающим по длительности 3 месяцев. Выделяют субклинический и реконвалесцентный варианты.
Субклинический вариант характеризуется отсутствием признаков заболевания в период обследования и в предшествующие ему 3 месяца при наличии выделения брюшнотифозных бактерий с калом. Среди лиц с субклиническим вариантом выделяют транзиторное бактериовыделение при следующих условиях: наличие контакта, однократное обнаружение только копрокультуры возбудителя, отсутствие перенесенного брюшного тифа в анамнезе или другого лихорадочного заболевания в течение ближайших 3 месяцев, повторных отрицательных бактериологических исследований кала, мочи, крови, желчи, костного мозга и отсутствие сероконверсии при исследовании сыворотки крови в реакции непрямой гемагглютинации с сальмонеллезными антигенами в динамике. Пациент при этом должен быть ранее привитым против брюшного тифа.
Необходимым условием для реконвалесцентного варианта является выделение S.typhi после клинического выздоровления.
Хронический брюшной тиф (манифестное течение). Необходимым условием для постановки диагноза хронического брюшного тифа (манифестное течение) является наличие клиники заболевания, обычно в виде рецидивирующего течения, и сохраняющееся бактериовыделение S.typhi больше 3 месяцев после окончания острого периода болезни. Рецидивы болезни протекают под маской какой-либо очаговой патологии (хронического холецистита, пиелонефрита и т.д.). В эти периоды резко увеличивается бактериовыделение и эпидемиологическая опасность таких больных.
Хронический брюшной тиф (бессимптомное течение) может протекать в виде субклинического и реконвалесцентного вариантов. Субклинический вариант характеризуется выделением S.typhi с калом и/или мочой в промежуток времени больше 3 месяцев при отсутствии в этот период и предшествующие ему 3 месяца каких-либо признаков заболевания. При реконвалесцентном варианте наблюдается выделение S.typhi дольше 3 месяцев после клинического выздоровления.
К числу наиболее опасных осложнений брюшного тифа относятся инфекционно-токсический шок, перфорация кишечных язв, кишечное кровотечение. Нередко наблюдаются пневмония и миокардит, реже — холецистохолангит, тромбофлебит, менингит, паротит, артрит, пиелонефрит, инфекционный психоз, поражение периферических нервов.
После выписки из стационара переболевшие брюшным тифом должны наблюдаться в течение 2 лет с обязательным бактериологическим исследованием кала и мочи. Больные с хроническими формами брюшного тифа состоят на учете пожизненно.
Ведущим в специфической диагностике является выделение гемокультуры. Первый посев желательно осуществить до начала антибактериальной терапии. Для диагностики также используют серологические реакции, которые имеют меньшее значение, так как являются ретроспективными и, кроме этого, при современном течении заболевания на протяжении всей болезни могут оставаться отрицательными.
В настоящее время в клинической практике все большее значение придается специфическим иммунологическим методам выявления антител и антигенов брюшнотифозных микробов: иммуноферментный анализ, реакция встречного иммуноэлектрофореза, радиоиммунный анализ, реакция коагглютинации и другие.
Брюшной тиф необходимо дифференцировать прежде всего с острыми респираторными заболеваниями, пневмонией, малярией, лептоспирозом, сепсисом.
Больные брюшным тифом подлежат обязательной госпитализации. Сидеть больным разрешается с 7–8 го дня нормальной температуры, ходить — с 10–11-го дня. Необходимо следить за регулярным опорожнением кишечника. Рекомендована легкоусвояемая и щадящая желудочно-кишечный тракт пища (стол 4а). По мере выздоровления диету постепенно расширяют.
К этиотропным препаратам выбора относят фторхинолоны (ципрофлоксацин) и цефалоспорины 3-го поколения (цефтриаксон), препаратом резерва является хлорамфеникол. Антибиотики назначают до 10 го дня нормальной температуры. Для устранения интоксикации применяют инфузионную терапию. При перфорации кишечника проводят срочное хирургическое вмешательство. При кишечном кровотечении показан абсолютный покой, голод, заместительная и гемостатическая терапия.
Основные меры санитарной профилактики брюшного тифа сводятся к улучшению качества водоснабжения, канализации, контроля за приготовлением пищи, санитарной очистки населенных мест. По эпидемическим показаниям некоторым контингентам населения проводят вакцинацию.
За лицами, имевшими контакт с больными, устанавливается медицинское наблюдение с обязательной термометрией в течение 25 дней и бактериологическим исследованием кала и мочи. Дети дошкольных учреждений, работники пищевых предприятий и лица, к ним приравненные, до получения результатов бактериологического обследования не допускаются в коллектив.
Известно, что в настоящее время клиническая картина брюшного тифа значительно изменилась. Прежде всего это можно объяснить широким применением антибиотиков и внедрением профилактических прививок. Так, участились легкие формы заболевания, при которых явления общей интоксикации выражены слабо, симптомы классического течения смазаны или вообще отсутствуют. Сократился лихорадочный период до 5–7 дней, а иногда и до 2–3. Чаще отмечается острое начало заболевания, увеличение лимфатических узлов.
Традиционно считается, что для брюшного тифа характерен кратковременный (в первые 2–3 дня) умеренный лейкоцитоз, который сменяется лейкопенией со сдвигом лейкоцитарной формулы влево, ан- или гипоэозинофилией, относительным лимфоцитозом. В настоящее время почти у половины больных наблюдается нормоцитоз, в крови сохраняются эозинофилы.
В Республике Беларусь в 2004 г. зарегистрировано 5 пациентов с брюшным тифом, в 2005 г. — 4, в 2006 г. — 7, в 2007 г. — 2.
За период с 2001 по 2007 гг. на лечении по поводу брюшного тифа в Минской городской инфекционной клинической больнице находилось трое мужчин и одна женщина в возрасте от 30 до 43 лет. Один пациент поступил в стационар на 5-е сутки от начала заболевания; остальные — на 20, 21, 24-е соответственно. Больные были направлены из поликлиники с диагнозами: «малярия», «лихорадка неясной этиологии», «острый гастроэнтероколит».
Диагноз брюшного тифа был поставлен у двух больных по результатам бактериологического исследования крови, у двух — на основании бактериологического исследования кала.
При поступлении все пациенты предъявляли жалобы на слабость, головокружение, снижение аппетита. Жалобы на жидкий стул при поступлении были у одного.
При сборе эпиданамнеза установлено, что один из пациентов на протяжении 3 недель находился в Экваториальной Гвинее и заболел через 1 сутки после возвращения домой. Женщина на протяжении 3 недель была в г. Сухуми и заболела спустя 24 дня после возвращения. У двух больных поездок в другие страны и контактов с инфекционными больными не было.
На догоспитальном этапе все пациенты принимали жаропонижающие препараты, один — пенициллин. На фоне данной терапии не получено положительного эффекта, и больные были направлены в стационар.
При поступлении состояние всех больных расценено как средней степени тяжести, однако обращало на себя внимание наличие выраженного синдрома интоксикации. Температура тела при поступлении колебалась от 38,7 до 39,7 º С.
При поступлении у одного пациента болей в животе не было; у двух отмечалась умеренная болезненность при пальпации в околопупочной и правой подвздошной областях. У одного пациента боль в животе появилась с 27-го дня лихорадки.
Что касается характера стула, то следует отметить, что у одного больного стул жидкий с кровью до 15 раз в сутки наблюдался с 1-го дня болезни (длительность диареи составила 28 дней). У остальных пациентов жидкий стул появился на 3-и, 8-е, 30-е сутки от начала болезни и был не более 3–5 дней.
Двое больных поступали с выраженной иктеричностью кожных покровов. Сыпи ни у одного больного при поступлении и за время пребывания в стационаре не было.
В общем анализе крови фиксировали палочкоядерный нейтрофилез (от 29 до 55 % при поступлении) без лейкоцитоза. Показатели красной крови были в пределах нормы.
Обращает на себя внимание тот факт, что ни у одного из наблюдаемых пациентов не было сыпи, у всех температура тела имела одноволновой характер и ее длительность составила от 15 до 30 суток.
На сегодня брюшной тиф является одной из редких инфекций, и поэтому у врачей отсутствует настороженность при диагностике инфекции, что приводит к поздней постановке диагноза.
1. Белозеров Е.С. Брюшной тиф и паратифы. — Ленинград, 1978. — 286 с.
2. Инфекционные болезни и эпидемиология / В.И. Покровский, С.Г. Пак, Н.И. Брико, Б.К. Данилкин. — М.: ГЭОТАР-МЕД, 2003. — 816 с.
3. Маски инфекционных болезней / Ю.В. Лобзин, Ю.П. Финогеев, Ю.А. Винакмен и др. — СПб.: Фолиант, 2003. — 200 с.
4. Руководство по инфекционным болезням / Под ред. чл.-корр. РАМН, проф. Ю.В. Лобзина. — СПб.: Фолиант, 2000. — 936 с.
5. Шлоссберг Д., Шульман И.А. Дифференциальная диагностика инфекционных болезней: Пер. с англ. — М.: БИНОМ; СПб.: Невский Диалект, 1999. — 318 с.
источник