Больные, перенесшие острую дизентерию без бактериологического подтверждения, выписываются из стационара не ранее чем через 3 дня после нормализации стула и температуры. Больные, перенесшие острую дизентерию, подтвержденную бактериологически, выписываются при тех же условиях и обязательном однократном контрольном отрицательном бактериологическом исследовании кала, проведенном не ранее, чем через 2 дня после окончания этиотропного лечения.
Работники пищевых предприятий и лица, приравненные к ним, перенесшие острую дизентерию без бактериологического подтверждения, выписываются из стационара при соблюдении перечисленных условий и однократном бактериологическом исследовании кала с отрицательным результатом. Если у этих лиц диагноз был подтвержден бактериологически, необходимо двукратное бактериологическое исследование кала с интервалом 1—2 дня при тех же условиях.
Реконвалесценты дизентерии, не подлежащие диспансерному наблюдению, допускаются к работе на следующий день после выписки из стационара. Реконвалесценты, нуждающиеся в трудоустройстве, диетическом питании, а также подлежащие диспансерному наблюдению, выписываются с открытым больничным листом, который продлевается на 1 день для явки к врачу КИЗа.
Выписка из стационара лиц, переболевших сальмонеллезом, проводится после полного клинического выздоровления и отрицательного результата однократного бактериологического исследования кала, взятого через 2 дня после окончания этиотропного лечения; работников пищевых предприятий — после клинического выздоровления и двукратного отрицательного посева кала, взятого при тех же условиях с интервалом 1—2 дня. Если работники пищевых предприятий в период реконвалесценции остаются бактериовыделителями, их выписка из стационара проводится с разрешения СЭС, с учетом жилищно-бытовых условий и гигиенических навыков.
Лица, перенесшие острые формы болезни, независимо от профессии допускаются к работе сразу после выписки из стационара без дополнительного обследования. Реконвалесценты-бактериовыделители, относящиеся к декретированным группам населения, не допускаются к работе по специальности. Прочие контингенты, являющиеся бактериовыделителями, допускаются к работе сразу после выписки из стационара, но не допускаются к дежурству на пищеблоках и в столовых в течение 3 месяцев.
Работники пищевых и приравненных к ним объектов выписываются из стационара не ранее чем через 3 дня после клинического выздоровления, нормализации стула и температуры, двух отрицательных посевов кала, взятых через 2 дня после окончания этиотропного лечения с интервалом 1— 2 дня. Прочие контингента выписываются не ранее чем через 3 дня после нормализации стула и температуры с одним отрицательным посевом кала, взятым через 2 дня после окончания этиотропного лечения.
Все реконвалесценты допускаются к работе сразу после выписки из стационара без дополнительного обследования.
Работники пищевых и приравненных к ним объектов выписываются из стационара не ранее чем через 3 дня после клинического выздоровления, нормализации стула и температуры, однократного отрицательного посева кала, взятого через 2 дня после окончания этиотропного лечения. Прочие контингенты выписываются не ранее, чем через 3 дня после клинического выздоровления, нормализации стула и температуры.
Все реконвалесценты допускаются к работе сразу после выписки из стационара.
Выписывать переболевших из стационара рекомендуется не раньше, чем через 7—10 дней после исчезновения основных расстройств определяющих тяжесть состояния,— нарушение дыхания, дизартрия, дисфагия офтальмоплегия. При выписке больничный лист продлевается на 7—10 дней в зависимости от тяжести перенесенной болезни. Рациональное трудоустройство реконвалесцентов сроком на 2—3 месяца с освобождением от тяжелого физического труда, занятий спортом, командировок и работы, требующей напряжения зрения.
Исследование кала на наличие яиц гельминтов проводится всем лицам, обратившимся за медицинской помощью как в поликлиниках (1 раз в год), так и в стационарах (в первые 3—5 дней с момента госпитализации). О выявлении лиц, инвазированных гельминтами, сообщается в СЭС по месту жительства больных для проведения копрологического обследования всех проживающих вместе с больными и лечебно-профилактических мероприятий, направленных на ликвидацию очагов. В условиях стационара выявленным инвазированным лицам при отсутствии противопоказаний назначается лечение. Оно может осуществляться и в дневном гельминтологическом стационаре, а также на дому в зависимости от вида гельминтоза и характера дегельминтизации.
Сроки временной нетрудоспособности определяются основным заболеванием, на фоне которого выявлена инвазия. В поликлинике больничный лист выдается на 3—6 дней только лицам с длительным течением инвазии после стационарного лечения.
КИЗ организует работу по обнаружению гельминтозов среди населения, осуществляет учет и контроль за лечебно-профилактической работой по выявлению и оздоровлению инвазированных, диспансерному наблюдению за ними.
Исследования на гельминтозы проводятся в клинико-диагностических лабораториях лечебно-профилактических учреждений.
На работников ЦГЭ возлагается организация работы по обследованию населения на гельминтозы; методическое руководство; выборочный контроль качества лечебно-профилактической работы; обследование населения на гельминтозы в очагах по эпидемиологическим показаниям; исследование элементов внешней среды (почва, продукты, смывы и т. д.) с целью установления путей заражения.
Эффективность лечения переболевших аскаридозом определяется путем контрольного исследования фекалий после окончания лечения через 2 недели и 1 месяц, энтеробиозом — по результатам исследования перианального соскоба через 14 дней, трихоцефалезом — по отрицательному трехкратному копрологическому исследованию каждые 5 дней.
Инвазированные карликовым цепнем (гименолепидоз) после лечения наблюдаются на протяжении 6 месяцев с ежемесячным исследованием испражнений на яйца глистов, а в первые 2 месяца — через каждые 2 недели. Если в течение этого времени все анализы оказываются отрицательными, они снимаются с учета. При обнаружении яиц гельминта проводится повторное лечение, наблюдение продолжается до полного выздоровления.
Больные тениидозами после успешного лечения находятся на диспансерном учете не менее 4 месяцев, а больные дифиллоботриозом 6 месяцев. Контроль за эффективностью лечения следует проводить через 1 и 2 месяца. Анализы надо повторять еще через 3—5 дней. В конце срока наблюдения производится исследование испражнений. При наличии отрицательного результата, а также при отсутствии жалоб на отхождение члеников эти лица снимаются с учета.
Необходимо особо подчеркнуть, что дегельминтизация при дифиллоботриозе сочетается с патогенетической терапией, в частности с лечением анемии. Шестимесячное клиническое наблюдение после дегельминтизации осуществляется параллельно с ежемесячным лабораторным исследованием кала на яйца гельминтов и крови в случае дифиллоботриозной анемии, сочетающейся при этом инвазии с эссенциальной пернициозной анемией.
При анкилостомидозах через месяц после дегельминтизации нужно провести контрольное копрологическое исследование. Лица, не избавившиеся от паразитов за один (2—3-цикловой) курс лечения, лечатся повторно. За лицами с отрицательным результатом контрольного исследования устанавливается диспансерное наблюдение в течение 3 месяцев и ежемесячно проводится копрологическое исследование. Снятие с учета производится только после трех отрицательных анализов.
При описторхозе после лечения рекомендуется диспансерное наблюдение на протяжении 6 месяцев. Через 4—6 недель проводится трехкратное исследование испражнений, а также дуоденального содержимого на яйца глистов.
Переболевшие выписываются при отсутствии клинических проявлений трихинеллеза, изменений на ЭКГ, восстановлении количества лейкоцитов, нормализации показателей сиаловой кислоты и С-реактивного белка. Разрешается выписка реконвалесцентов с тупыми мышечными болями, небольшими астеническими явлениями, незначительным снижением зубца Т на ЭКГ. Наличие эозинофилии не является противопоказанием ни к выписке из стационара, ни к допуску к работе.
В зависимости от тяжести заболевания, вида терапии, имеющихся остаточных явлений и характера работы переболевшие выписываются или сразу на работу, или под наблюдение участкового врача (в этом случае выдается больничный лист на 6 дней с явкой в поликлинику).
Критерии выписки реконвалесцентов вирусных гепатитов — клиническое выздоровление и восстановление функциональных проб печени.
Допустимые остаточные явления при выписке:
- умеренное повышение активности АлАТ (в 2— 3 раза по сравнению с верхней границей нормы), тимоловой пробы при нормальных размерах печени и нормализации содержания билирубина сыворотки крови;
- некоторое увеличение размеров печени (1—2 см) при полном восстановлении ее функциональных проб;
- наличие повышенной утомляемости, незначительной иктеричности склер при нормализации размеров печени и восстановлении ее функций.
При выписке из стационара больные, перенесшие легкую форму вирусного гепатита А, освобождаются от работы на 7 дней, а вирусного гепатита В — на 9 дней. Реконвалесцентам после среднетяжелой и тяжелой форм острого гепатита больничный лист при выписке дается на 10 дней и не закрывается. Врач
КИЗа продлевает его переболевшим среднетяжелой формой гепатита А до 14 дней с момента выписки и гепатита В—до 16 дней, а после тяжелой формы гепатита А—до 21 дня и гепатита В—до 25 дней.
Методы диспансерного обследования реконвалесцентов: клинический (выявление жалоб, определение величины печени и селезенки и т. д.)- лабораторный с применением биохимических тестов (уровень билирубина, активность АлАТ, показатели сулемовой и тимоловой проб сыворотки крови), иммуносерологический (HBsAg, HBeAg и анти-HBs), молекулярно-генетический (ПЦР).
Всем больным гриппом показан постельный режим не менее чем на 3 дня. Необоснованно часто в период реконвалесценции больным назначают амбулаторный режим. Это способствует увеличению числа осложнений и обострению хронических заболеваний.
В связи с рекомендованным постельным режимом больным гриппом параклинические методы исследования (взятие мазков из носовой части глотки для вирусологической экспресс-диагностики, клинический анализ крови, электрокардиография) должны проводиться на дому, а при необходимости — и консультации узких специалистов.
Критериями выздоровления при гриппе являются: нормализация температуры тела не менее чем в течение 3 дней, отсутствие ветегативно- сосудистых расстройств, астении, патологических изменений со стороны сердечнососудистой системы, органов дыхания, восстановление показателей параклинических методов исследования.
При легкой форме гриппа продолжительность временной нетрудо-способности должна быть не менее 6 дней, при среднетяжелой — до 8 и тяжелой — не менее 10 дней. В случае присоединения различных осложнений временное освобождение больных от работы определяется характером осложнений и их тяжестью. При других ОРВИ в связи с более благоприятным их течением больничный лист выдается на 6—8 дней.
В соответствии с Положением об экспертизе трудоспособности на 6-й день заболевания все больные, имеющие больничный лист, должны быть проконсультированы заведующим отделением.
В ряде случаев после восстановления трудоспособности лицам, перенесшим грипп и ОРВИ, при наличии отрицательных производственных факторов на работе (сквозняки, переохлаждение, воздействие токсических веществ и др.) по заключению ВКК можно рекомендовать временно перевод на другую работу.
Реконвалесцент выписывается после окончания комплексного лечения и значительного уменьшения или исчезновения местных проявлений, несмотря на наличие остаточных признаков болезни (шелушение, пигментация, пастозность и застойная гиперемия кожи).
После выписки из стационара больничный лист продлевается на 7—10 дней. При локализации рожи на ногах реконвалесцент может приступить к работе только после полного исчезновения местных острых проявлений болезни.
Выписка реконвалесцентов из стационара после генерализованных форм заболевания (менингит, менингококцемия) производится при соблюдении следующих условий:
- Клиническое выздоровление, сроки наступления которого индивидуальны. В среднем пребывание больного в стационаре длится не менее 2,5—3 недель.
- Двукратное бактериологическое исследование слизи из носовой части глотки на менингококк с отрицательным результатом. Посевы делаются после клинического выздоровления не ранее чем через трое суток после окончания лечения антибиотиками с интервалом 1—2 дня.
Выписка из стационара перенесших назофарингит производится после однократного бактериологического обследования, проводимого не ранее чем через 3 дня после окончания санации. Больных назофарингитом, находящихся на дому, ежедневно должен посещать медицинский работник.
При выписке реконвалесцентов, перенесших генерализованную форму менингококковой инфекции, больничный лист продлевается на 7—10 дней в зависимости от тяжести болезни. В дальнейшем вопрос о допуске к работе решается невропатологом поликлиники в каждом случае индивидуально, с учетом тяжести перенесенного заболевания, наличия осложнений, остаточных явлений.
Лица, перенесшие локализованную форму болезни, допускаются к работе сразу после выписки из стационара.
Наблюдению у невропатолога подлежат лица, перенесшие генерализованную форму инфекции (менингит, менингоэнцефалит). Длительность наблюдения — 2—3 года с периодичностью осмотров 1 раз в 3 месяца в течение первого года, в последующем — 1 раз в полгода.
Длительность стационарного лечения при клещевом энцефалите колеблется в пределах 25—40 дней в зависимости от тяжести и формы заболевания. Выписка реконвалесцентов из стационара производится через 2—3 недели после нормализации температуры и при отсутствии менингеальных симптомов.
Больничный лист при выписке продлевается до 10 дней. Вопрос о допуске к работе в каждом конкретном случае решается невропатологом индивидуально. При очаговых формах сроки временной нетрудоспособности Удлиняются до восстановления нарушенных функций (2—4 месяца).
Диспансерное наблюдение осуществляется невропатологом в течение 1— 2 лет (до стойкого исчезновения всех остаточных явлений).
Сроки выписки реконвалесцентов зависят от тяжести перенесенной болезни, наличия остаточных явлений (протеинурия, анемия, астеновегетативный синдром) и осложнений со стороны органов зрения (ириты, иридоциклиты, помутнение стекловидного тела, потеря остроты зрения), почек (нефрозо-нефрит, хроническая почечная недостаточность), нервной системы (парезы лицевого и тройничного нервов, полиневрит). При наличии осложнении больной долечивается в соответствующем специализированном стационаре.
Больничный лист при выписке продлевается до 10 дней и по клиническим показаниям может быть продлен врачом КИЗа. Рациональное трудоустройство реконвалесцентов на 3—6 месяцев с освобождением от тяжелого физического труда, занятий спортом, командировок, работы, связанной с промышленными вредностями и в неблагоприятных метеоусловиях. Соблюдение режима питания, диеты на 2—3 месяца с исключением острой, соленой, жареной, жирной «ищи, алкоголя.
Выписка реконвалесцентов производится при клиническом выздоровлении и нормальных показателях крови, мочи не ранее 10-го дня после исчезновения проявлений болезни. Больничный лист при выписке из стационара после желтушной и генераличованной форм дается на 5 дней, после прочих форм — на 1—3 дня. В условиях поликлиники больничный лист реконвалесцентам после желтушной и генерализованной форм может быть продлен до 10 дней.
После желтушных форм диспансерное наблюдение длится до 3 месяцев с двукратным исследованием функциональных проб печени через 1 и 3 месяца, после других форм — 21 день (самое частое время возникновения рецидивов).
Реконвалесценты выписываются после окончания полного курса этиотропной терапии при наличии 2—3 отрицательных результатов исследований мазка или толстой капли крови на наличие малярийного плазмодия. При выписке из стационара больничный лист продлевается на один день для явки реконвалесцента в поликлинику.
После перенесенной малярии с вовлечением в патологический процесс печени реконвалесценты нуждаются в соблюдении диеты в течение 3—6 месяцев. Необходимо освобождение от тяжелого физического труда, а также исключение психического перенапряжения сроком на 6 месяцев.
- План обследования инфекционного больного включает перечень общеклинических исследований, специальных и дополнительных. План составляется после проведе …
«>План рационального обследования при конкретной инфекционной патологии — 17/08/2012 09:14
Инфекционно-токсический шок. Самой удобной признана клиническая классификация инфекционно-токсического шока, предложенная В. И. Покровским (1976) при …
- Общие принципы организации диспансерного наблюдения за переболевшими инфекционными болезнями, методы неспецифической профилактики на врачебном участке …
«>Организация диспансерного наблюдения за переболевшими инфекционными болезнями — общие принципы, определения, теория, практика, методики — 17/08/2012 09:05
Принципы и правила работы медсестры стационара, поликлиники, амбулатории в случае подозрения или постановки диагноза ООН, мероприятия по проведению об …
«>Работа медсестры стационара — принципы, правила и обязанности — 17/08/2012 09:01
Общие особенности ухода. При уходе за инфекционными больными необходимо учитывать выраженность и продолжительность общетоксических, характер системны …
источник
Попадание стафилококков в готовую пищу возможно при гнойничковых заболеваниях кожи и воспалительных заболеваниях носоглотки у работников пищеблока. Признаки заболевания при б о т у л и з м е обычно появляются через 12—36 ч. При этом отмечаются общее недомогание, слабость, головная боль, головокружение. Затем возникают характерные признаки этого заболевания: нервно-паралитические расстройства, проявляющиеся двоением в глазах и даже слепотой, затруднением глотания и речи, прогрессирующей слабостью мышц шея и конечностей. Часто бывают запоры. Продолжительность болезни различна. При отсутствия специфического лечения возможен смертельный исход уже на 2—3-й день. Причиной ботулизма чаще всего являются мясные и овощные консервы, а также грибы домашнего Приготовления при недостаточной тепловой обработке, колбасы длительного хранения, окорок, соленая я копченая красная рыба. Токсин ботулизма образуется при инфицировании этих продуктов палочкой ботулизма и последующей неправильной термической обработке или нарушении правил хранения продуктов. К пищевым отравлениям небактериального происхождения относятся отравления ядовитыми грибами, ядовитыми растениями (в том числе соланином, образующимся в длительно хранящемся картофеле, проросшем на свету), металлами, инсектофунгицидами (тиофос, гексахлоран и др.). В Советском Союзе разработана эффективная система мероприятий по профилактике пищевых отравлений. Эта система включает материалы законодательного характера, в которых указаны требования по заготовке, хранению я транспортировке пищевых продуктов, правила приготовления пищи и сроков ее реализации. Важное место в профилактике пищевых отравлений занимает выполнение требований санитарных правил для предприятий общественного питания, в том числе для кухни, столовой и буфетов больницы. Все помещения кухни, столовой, буфетов должны содержаться в образцовой чистоте. С этой целью ежедневно производится их тщательная уборка: подметание влажным способом и мытье полов, обметание пыли, протирка мебели, подоконников и пр.
Ботулизм — острое инфекционное заболевание, возникающее в результате употребления продуктов, содержащих токсин, вырабатываемый бактериями ботулизма, и характеризующееся параличом мускулатуры.
Источник возбудителя — почва, ил озер и морей, содержимое кишечника диких и домашних животных, птиц, рыб, моллюсков.
Причина ботулизма. Возбудитель — бактерия из рода клостридий, называемая палочкой ботулизма. Существует в двух формах — вегетативной и споровой.
Вегетативные формы существуют только в условиях отсутствия кислорода. Они размножаются и выделяют сильнейший природный токсин (яд) — смертельная доза которого для человека составляет около 0,3 микрограмм. Наилучшие температурные условия для их размножения и образования яда — 20-37С. Токсин разрушается при 15-минутном кипячении или выдерживании при температуре 80С в течение 30 мин. Устойчив в кислой среде, выдерживает высокие концентрации поваренной соли, не разрушается в продуктах, содержащих различные специи, в консервированных продуктах сохраняется годами.
Споры (форма жизнедеятельности бактерий в неблагоприятных условиях) длительное время сохраняются во внешней среде, устойчивы к замораживанию и высушиванию, выдерживают 18% раствор поваренной соли (в морской воде в среднем 3,5%), кипячение до 6 ч, полностью гибнут только при автоклавировании (при температуре 120 С в течение 30 мин).
Заражение происходит при употреблении пищевых продуктов животного и растительного происхождения, зараженных клостридиями ботулизма и хранившихся в условиях отсутствия (или недостатка) кислорода воздуха без достаточной термической обработки. Обычно это консервы или продукты длительного хранения (колбасы, ветчина, копченая, соленая и вяленая рыба) домашнего приготовления, где невозможно создать необходимый температурный режим для гибели спор возбудителя. При отсутствии кислорода они превращаются в вегетативные формы, образующие токсин, который накапливается в пищевом продукте, и газообразные продукты жизнедеятельности, вызывающие вздутие («бомбаж») банок. При этом органолептические свойства (вид, запах, вкус) продукта не изменяются.
Восприимчивость людей к ботулизму высокая.
Чаще всего заражение происходит при употреблении грибов домашнего консервирования, вяленой или копченой рыбы. Возникают семейные вспышки заболевания. Известны случаи смертельного заболевания не от употребления в пищу продукта с токсином, а только его накалывания вилкой и пользования ею в процессе приема незараженной пищи.
Больные умирают от паралича дыхания.
Перенесенное заболевание не оставляет стойкой невосприимчивости к нему.
Распознавание болезни. Предположение ботулизма подтверждается обнаружением ботулинического токсина в крови больного, рвотных массах или промывных водах желудка, а также в пищевых продуктах, явившихся источником заражения. Поэтому остатки подозреваемого продукта нужно сохранить до осмотра больного врачом.
Симптомы ботулизма
Инкубационный период — от нескольких часов до суток, реже до 2-3 дней и зависит от количества ботулотоксина, попавшего в организм человека.
Заболевание начинается, как правило, внезапно. У больного появляется сухость во рту и мышечная слабость, нарушается зрение. Беспокоит «туман», «сетка» перед глазами, плохо различаются близлежащие предметы. Больной не может читать, отмечает двоение предметов. Часто нарушается глотание. Появляется ощущение наличия инородного тела в глотке, першение, затруднение глотания пищи. В тяжелых случаях вода может выливаться через нос.
У больных изменяется высота и тембр голоса. Лицо маскообразное, зрачки расширены, дыхание поверхностное.
Неотложная помощь
При появлении нарушения зрения, особенно после употребления консервов или других продуктов необходимо срочно вызывать неотложную помощь, так как при ботулизме может произойти стремительное нарастание признаков заболевания с резким ухудшением состояния и гибелью больного в первые сутки болезни. Если подозреваемый продукт употребляли другие лица, следует выяснить, имеют ли они какие-либо проявления болезни.
Выздоровление больных при ботулизме, даже при своевременном обращении за медицинской помощью (при наличии первых признаков болезни) и рано начатом лечении, происходит медленно. Отдельные проявления заболевания могут сохраняться до нескольких месяцев.
Диспансеризация. При отсутствии осложнений больные ботулизмом после выписки из стационара наблюдаются 14 дней. В случае сохранения остаточных явлений поражения нервной системы, развития в остром периоде миокардита врачебное наблюдение за такими больными осуществляется всю жизнь до выздоровления (2 раза в год).
Предупреждение ботулизма
Проверка консервов перед употреблением, изъятие «бомбажных» банок. Прогревание до 100С в течение 30 мин, приготовленных в домашних условиях в банки грибов и овощных консервов, перед употреблением для разрушения ботулотоксина.
Продукты, послужившие причиной заражения, после отбора проб на лабораторное исследование, изымаются и уничтожаются. Белье, загрязненное выделениями больного, и столовая посуда, из которой употреблялись зараженные продукты, подвергается дезинфекции.
Лицам, употреблявшим вызвавший заболевание продукт, вводят противоботулинистическую сыворотку. За ними устанавливается медицинское наблюдение в течение 10 дней.
+ + + + + А знаете ли вы что :: + + + + + ПОЛОЖИТЕЛЬНАЯ ЛОГИКА , совокупность логических теорий, в которых изучаются способы рассуждений, не связанные с опровержениями; не содержит операции отрицания.
ПРОБКА (феллема) , наружный слой покровной ткани растений; возникает из феллогена. Оболочки клеток пробки пропитаны суберином (жироподобным веществом), непроницаемым для воды и газов. Наиболее развита на стволе и ветвях пробкового дуба. Используют в промышленности, медицине, в быту.
ПЛАСТИЧЕСКАЯ ХИРУРГИЯ , раздел хирургии, разрабатывающий методы восстановления органов или частей тела с частично или полностью утраченными (вследствие травмы, операции или пороков развития) формой и функцией или обезображенной поверхностью (после ожога, заболевания).
ПУЧЧИНИЯ (пукциния) , род порядка ржавчинных грибов. Ок. 1800 видов; паразиты растений, вызывают болезнь — ржавчину.
ПОТОЧНАЯ ЛИНИЯ , комплекс оборудования, взаимно связанного и работающего согласованно с заданным ритмом по единому технологическому процессу. Рабочие места размещаются в последовательности технологических операций. Поточная линия обеспечивает непрерывность процесса, позволяет его механизировать.
ПОДАЛИРИЙ , в греческой мифологии сын Асклепия, брат Махаона, врач в войске ахейцев под г. Троя.
Пациент жалуется на болезни, медицину которая не может ему помочь.
Врач разводит руками: Нельзя же вечно быть юным.
— Я не хочу вечно юным, я согласен быть вечно старым
источник
При соблюдении спец. условий: хорошее самочувствие и состояние больного, отсутствие желтухи, уменьшение печени до нормы или четко выражена тенденция к сокращению, нормализация билирубина, активности трансаминаз не больше высокой границы нормы. Диспансеризация: HAV, HEV- все переболевшие ч\з 10 дней- на прием к инфекционисту или в кабинет наблюдения или к гастроэнтерологу. Если показатели в норме, то больной взрослый с учета снимается. Если не изменилось, то снова ч\з 1 мес. У детей- 1раз ч\з 7-10 дн, 2раз ч\з 1 мес после выписки, 3раз ч\з 3 мес, 4 раз ч\з 6 мес и снимается с учета. Если показ не изменились, то наблюдение 1 раз в мес. При значительных и нарастающих показателях и обострении- госпитализция. HBV и HдельтаV.- наблюдается при стационаре, в котором находился на лечении. Наблюдение ч\з 10дней,1 мес, 3мес, 6 мес, 12 мес. Если показатели ухудшились, то больной наблюдается месяц, а при выраженных изменениях повторная госпитализация. Наблюдения-это жалобы на утомляемость, боли в животе, исслед-е кожи и слизистых на наличие желтухи и внепеченочных признаков, размеры и консистенция печени и селезенки, пузырные и панкреатич симптомы. Лабораторно- билирубин и его фракции, тимоловая проба, наличие HbsAg. Профилактика- HBV вакцинация у групп риска( мед работники, стеденты мед учреждений, больные повторно получающие гемотрансфузии и на гемодиализе,семейное окружение больного HBV, наркоманы. 1 или 2 схемы прививок с интервалом 1 мес, 3- через 6 мес. Ревакцинация ч\з 7 лет.+ Профилактика противоэпидемические мероприятия, личная гигиена. В виде активной иммунизации группам риска вакцины-“Heptavax B”, “Hevac B”. Иммунитет сох-ся 5-6 лет. Для пассивной иммунизации-донорский гипериммунный Ig против ГВ, оказывающий защиту при использовании не позднее 48ч после вероятного заражения. Раннее и активное выявление больных необходимо для предотвращения развития инфекции, ↓ кол-ва заболевших. Санитарно-гигиенич мероприятия— контроль за использованием донарской крови, одноразовыми инструментами, тщательная стерилизация препаратов многократного использования, использование перчаток при проведении парентеральных манипуляций.
тяж токсико-инфекционное заб-е, характ поражением ботулотоксиномнервной системы, преимущественно продолговатого и спинного мозга, протекающее с преобладанием офтальмоплегического и бульбарного синдромов.Этиология. Возбудитель ботулизма Сl botulinum относится к родуClostridium, семейству Bacillacea. анаэробная, подвижная вследствие наличия жгутиков, спорообразующая палочка размерами . Известно 7 типов возбудителя — А, В, С , D, E, F, G, различающихся по антигенной структуре выделяемого токсина. В России встречаются преимущественно типы А, В, Е. широко распространены в природе, обитают в почве. Ботулотоксин вырабатывается вегетативными формами. Споровые формы клостридий выдерживают температуру 6 °С в течение нескольких месяцев, 100 °С — в течение нескольких часов, 120 «С — в течение 30 мин.Вегетативные формы бактерий малоустойчивы во внешней среде, погибают при температуре 60 °С. Ботулотоксин — один из наиболее сильных природных ядов Представляет собой токсичный комплекс, состоящий из собственного нейротоксина, гемагглютинина и нетоксичного белка с неизученными биологическими свойствами. Разрушается при температуре 80°С в течение 30 мин, при температуре 100 °С — в течение
10 мин, хорошо нейтрализуется в щелочной среде. Эпидемиология. Ботулизм относят к сапрозоонозам. Основным резервуаром возбудителя ботулизма являются травоядные животные и реже холоднокровные (рыбы, моллюски, ракообразные), поглощающие споры С1. с водой и кормом. Плотоядные животные обычно резистентны к данному возбудителю. Человек заражается ботулизмом при употреблении в пищу инфицированных спорами продуктов. Чаще всего развитие ботулизма связано с употреблением продуктов домашнего консервирования — грибов, овощей, рыбы, мяса, сала и др. Патогенез. Вегетативные формы возбудителя и ботулотоксин попадают в организм человека при употреблении инфицированных пищевых продуктов. Действие токсина усиливается в желудке под влиянием протеолитических ферментов. Ботулотоксин, всосавшийся через слизистую оболочку желудка и кишечника в кровь, вызывает парез гладкой мускулатуры, сужение кровеносных сосудов с последующим их парезом и повышением ломкости капилляров. Особой чувствительностью к ботулотоксину обладают мотонейроны спинного и продолговатого мозга, что проявляется развитием бульбарного и паралитического синдромов. Резко угнетается парасимпатическая нервная система при практической интактности симпатической нервной системы. Ботулотоксин блокирует освобождение ацетилхолина в окончаниях холинергических нервов, что обусловливает развитие периферических параличей. В патогенезе ботулизма ведущую роль играет гипоксия. Развитие прогрессирующей острой дыхательной недостаточности обусловлено угнетением активности больших мотонейронов, иннервирующих дыхательную мускулатуру. Токсинемия вызывает угнетение ферментов пентозофосфатного шунта, ингибирование К-Na насоса и обусловливает развитие гемической гипоксии.
Клиническая картина. Инкуб период болезни колеблется от 2—12 ч до 7 сут, в среднем 18—24 ч. Основные синдромы при ботулизме: паралитический, гастроинтестинальный и интоксикационный. Начало болезни острое. Больных беспокоят боли в эпигастральной области, тошнота, рвота, понос. Рвота и понос непродолжительны, являются следствием токсинемии. Температура тела остается нормальной, редко бывает субфебрильной. Рано отмечается быстрая утомляемость, прогрессирующая мышечная слабость. Спустя 3—4 ч от начала болезни развиваются симптомы поражения ядер черепных нервов и паралитические нарушения иннервации различных органов, характеризующиеся симметричностью поражений. Первыми типичными признаками — сухость во рту и офтальмоплегические симптомы. Больные жалуются на ослабление зрения, «сетку» или «туман» перед глазами. Чтение затруднено или невозможно из-за пареза аккомодации и двоения. Отмечается мидриаз со снижением или отсутствием реакции на свет, ограничение движения глазных яблок вплоть до полной неподвижности (парез взора), опущение верхних век (птоз), стробизм (косоглазие), горизонтальный нистагм. Может быть легкая анизокория. Наряду с глазными симптомами рано появляются нарушения глотания и речи, обусловленные поражением ядер IX и XII пар черепных нервов. У больных отмечается осиплость голоса, невнятность, смазанность речи, носовой оттенок голоса, иногда афония. Вследствие пареза мышц глотки, надгортанника и мягкого неба у больных возникают затруднение глотания, поперхивание, жидкая пища выливается через нос. Ботулизм сопровождается функциональными расстройствами сердечно-сосудистой системы. Определяются смещение границ сердечной тупости влево и значительное приглушение тонов сердца с акцентом II тона на легочной артерии. Нарушения функций пищеварительной системы проявляются сухостью слизистых оболочек рта, мучительной жаждой, ощущениями распирания вследствие застоя содержимого в желудке, вздутием живота, запором, парезом кишечника. Вовлечение больших мотонейронов шейных и грудных отделов спинного мозга приводит к развитию парезов и параличей скелетных мышц. Вдох совершается с большим трудом, больной жалуется на чувство сдавления и сжатия в грудной клетке, принимает вынужденное положение, способствующее включению вспомогательной дыхательной мускулатуры. Исчезает кашлевой рефлекс. Расстройство и остановка дыхания являются одной из ведущих причин смерти при ботулизме. Развитие аспирационных пневмоний усугубляет дыхательную недостаточность. В терминальном периоде прогрессируют явления мионейроплегии — миастения, адинамия. Мышцы приобретают тестообразную консистенцию. Выздоровление наступает медленно, в течение 1—1,5 мес. Неврологическая симптоматика ликвидируется в обратной последовательности: сначала восстанавливается дыхание и глотание. Типичным осложнением ботулизма является аспирационная пневмония, вторичная инфекция, связанная с инвазивными методами лечения (интубация, ИВЛ, катетеризация мочевого пузыря и др.).
В гемограмме отмечается умеренный лейкоцитоз с нейтрофильным сдвигом влево.
Диагностика осуществляется на основании клинической картины, эпидемиологических данных и результатов лабораторных исследований. Лабораторная диагностика основывается на выявлении ботулотоксина и возбудителя ботулизма в материалах, взятых от больных (кровь, рвотные массы, промывные воды желудка, испражнения), а также в подозрительных пищевых продуктах. Кровь берут из вены в объеме 8—10 мл до введения лечебной сыворотки. Ботулотоксин выявляют в реакции нейтрализации (биологическая проба на мышах), возбудителя заболевания — путем посева на питательные среды (пепсин-пептон, среда Китта — Тароцци, бульон Хоттингера).
Лечение. Больные с подозрением на ботулизм подлежат обязательной госпитализации в инфекционный стационар. Всем больным проводят промывание желудка и назначают высокие сифонные клизмы с 5 % раствором гидрокарбоната натрия объемом до 10 л. Для нейтрализации свободно циркулирующего в крови ботулотоксина применяют лечебные моновалентные противоботулинические сыворотки, что наиболее эффективно на 1—3-и сутки болезни. В случае, когда тип токсина, вызвавшего заболевание, неизвестен, необходимо введение всех трех типов сыворотки (А, В, Е). Лечебные сыворотки вводят после специфической гипосенсибилизации. При тяжелых формах первые дозы сыворотки вводят внутривенно, в остальных случаях — внутримышечно. Дозы и частота введения лечебных сывороток определяются тяжестью заболевания и динамикой клинических симптомов. Для воздействия на вегетативные формы возбудителя показано использование левомицетина и препаратов тетрациклинового ряда. Дезинтоксикационные мероприятия включают введение кристаллоидов и коллоидов, диуретических средств; применяются сердечно-сосудистые средства, витамины. Важное место в терапии ботулизма занимает борьба с расстройствами дыхания и гипоксией. С этой целью используют гипербарическую оксигенацию. При нарастании асфиксии
вследствие паралитического закрытия верхних дыхательных путей делают трахеостомию, ИВЛ. Больным с расстройствами глотания обеспечивают зондовое питание. При атонии кишечника в восстановительном периоде применяют ацетилхолинэстеразныепрепараты (прозерин). Профилактика. Соблюдение сан-гиг правил при обработке, транспортировке, хранении и приготовлении пищевых продуктов исключает возможность накопления в них ботулотоксина. Необходим строгий контроль при стерилизации и хранении консервированных продуктов
40. Псевдотуберкулез.Этиология, эпидемиология, патогенез, клиника. Диагностика, лечение профилактика
Псевдотуберкулез.— о инф заб-е, харак токсико-аллергической и полиочаговой симптоматикой, протек с преимущ поражением ЖКТ и в немалой части случаев — с экзантемой. Этиология.Возб Yersinia Pseudotuberculosis относится к роду Yersinia, семейству Enterobacteriaceae. грамотрицательной палочки растет на обычных и на обедненных питательными веществами средах. Содержит соматический О- и жгутиковый Н-антигсны. При разрушении бактериальных клеток выделяется эндотоксин. У некоторых штаммов I и III сероваров обнаружена способностьк продукции экзотоксинов.Однимиз свойств возбудителя является способность расти при низких температурах. Могут быстро размножаться при температуре холодильника +4—8 «С. Они весьма устойчивы к повторному замораживанию и оттаиванию, способны длительно существовать в почве, воде, на различных пищевых продуктах, а в благоприятных условиях(при низких температурах и повышенной влажности) и размножаться. чувствителен к высыханию, воздействию солнечного света. При кипячении погибает через 10—30 с. Растворы дез веществ (хлорамин, гипохлорит кальция и др.) убивают его в течение нескольких минут.Эпидемиология. В ест условиях псевдотуберкулезом болеют многие виды млекопитающих и птиц. основным резервуаром возбудителя и источником заболевания для человека являются синантропные и дикие грызуны. Они инфицируют своими выделениями продукты питания и воду, где возбудитель не только сохраняется, но при низких температурах и размножается. Другим резервуаром является почва. Человек источником псевдотуберкулеза не является.Ведущий путь передачи инфекции — пищевой. К основным фак-торам передачи относятся овощные блюда (салаты из капусты и моркови, винегреты и др.) и молочные продукты, употребляемые в пищу без предварительной термической обработки. Второе место занимает водный путь передачи. Он обычно реализуется при употреблении воды из открытых водоемов. К псевдотуберкулезу восприимчивы взрослые и дети, но у последних он регистрируется чаще. Сезонный подъем заболеваемости наблюдается в весенние месяцы (март — май).Патогенез и патологоанатомическая картина. возбудитель попадает в организм человека через рот с инфицированными продуктами и водой. Преодолев защитный барьер желудка бактерии фиксируются в лимфатическом аппарате кишечника, вызывая развитие энтеральной фазы патогенеза псевдотуберкулеза. Патологоанатомические изменения в месте фиксации типа терминального илеита, аппендицита, По лимфатическим сосудам кишечника возбудитель достигает регионарных лимфатических узлов — наступает фаза лимфангита и регионарного лимфаденита. При этом часть микроорганизмов погибает, выделяя эндотоксин, что определяет развитие интоксикационного синдрома. В этой фазе инфекционный процесс, приобретая черты локализованной формы, может завершаться.При прорыве лимфатического барьера развиваются бактериемия, токсинемия и паренхиматозная диссеминация с локализацией возбудителя в клетках системы мононуклеарных фагоцитов. Все эти патогенетические факторы обусловливают возможность развития генерализованных форм заболевания и объясняют полиморфизм клинической картина псевдотуберкулеза. Значительная роль — сенсибилизации организма при длительном нахождении псевдотуберкулезных бактерий и их токсинов в крови и органах больного. Заключительным звеном патогенеза псевдотуберкулеза служит освобождение организма от возбудителя, ведущее к выздоровлению. Клиническая картина. Псевдотуберкулез отличается полиморфизмом клинических симптомов, выраженной цикличностью.Продолжительность инкубационного периода колеблется от 3 до 18 дней. Заболевание начинается остро без выраженного продрома. Температура тела повышается до 38—40 «С. Больные жалуются на слабость, недомогание, головную боль, мышечные и суставные боли, бессонницу, снижение или потерю аппетита. В начале заболевания наблюдаются насморк, першение, изредка боли в горле при глотании, небольшой кашель. На фоне симптомов интоксикации возникают тошнота, рвота, иногда расстройство стула, умеренные боли в области живота. При объективном обследовании кожа сухая и горячая, лицо одутловатое. Часто появляются симптомы «капюшона» (гиперемия лица и шеи), «перчаток» и «носков» (ограниченная гиперемия кистей и стоп). Наблюдаются гиперемия конъюнктивы, инъекция сосудов склер, нередко бледный носогубный треугольник. Зев диффузно гиперемирован и отечен, на слизистой оболочке имеется энантема. Язык обложен белым налетом. Продолж начального периода 1—5 дней. В разгар заболевания сохраняется высокая температура, более выраженными становятся симптомы интоксикации, возникают признаки поражения внутренних органов. Одним из кардинальных симптомов псевдотуберкулеза является экзантема. Она возникает на 1—6-й (чаще 2—4-й) день болезни. Сыпь точечная, напоминает скарлатинозную, цвет ее от бледно-розового до ярко-красного. Фон кожи обычно нормальный. Нередко наряду со скарлатиноподобными элементами наблюдаются более крупные розеолезные или мелкопятнистые высыпания, главным образом вокруг крупных суставов. Сыпь локализуется симметрично на боковых поверхностях туловища, в аксиллярных областях, на коже нижних и верхних конечностей, больше на сгибательной поверхности. Сгущение сыпи отмечается в естественных складках кожи и вокруг крупных суставов. Лицо, как правило, остается свободным от сыпи. В тяжелых случаях отдельные элементы или вся сыпь приобретают геморрагический характер. Сыпь держится 1—7 дней и исчезает бесследно.В период разгара у больных выявляется белый дермографизм, положительные симптомы Румпеля — Кончаловского — Лееде, Мозера, Пастия, усиливается гиперемия слизистых оболочек зева. Иногда на мягком небе определяется точечная энантема. Развивается микролимфополиаденит. У большинства больных отмечаются артралгии, а со 2-й недели у некоторой части из них развивается картина инфекционно-аллергического полиартрита. В ряде случаев в этот период возникает узловатая эритема. Нарушения деятельности сердечно-сосудистой системы проявляются тахикардией, реже — относительной брадикардией. Артериальное давление умеренно снижено. При аускультации
сердца отмечаются приглушение тонов, систолический шум на верхушке. Изменения функции пищеварительной системы характеризуются в этот период анорексией, тошнотой, иногда рвотой. Язык к 5-му дню болезни очищается от налета и становится «малиновым». При пальпации живота отмечаются болезненность и урчание в илеоцекальной области. Иногда могут прощупываться увеличенные и болезненные мезентериальные лимфатические узлы. Практически у всех больных определяется гепатоспленомегалия. В периферической крови — лейкоцитоз 10,0— 30,0- 109/л, нейтрофилез, палочкоядерный сдвиг, увеличение СОЭ до 20— 55 мм/ч, у части больных — эозинофилия. На высоте клинических проявлений развивается симптомокомплекс инфекционно-токсической почки: протеинурия, микрогематурия, цилиндрурия. Иногда наблюдается и лейкоцитурия. В особо тяжелых случаях у больных определяются явления менингизма, а иногда и симптомы серозного менингита. Период разгара редко продолжается более 5—7 дней. В период реконвалесценции температура тела снижается до нормальной, симптомы интоксикации исчезают, нормализуются функции внутренних органов. У значительной части больных со 2—3-й недели болезни появляется отрубевидное шелушение кожи на туловище, лице и шее и более грубое пластинчатое или листовидное — на ладонях и стопах. Общепринятой клинической классификации псевдотуберкулеза нет. Патогенетически обосновано выделение локализованной и генерализованной форм болезни. К локализованной форме относят интестинальную (гастроэнтерит, реже энтероколит), мезентериальный лимфаденит (мезаденит), терминальный илеит, гепатит. Генерализованная форма может протекать как остролихорадочное заболевание (скарлатиноподобная форма) или с формированием вторичных очагов — септицемия (псевдотуберкулезный сепсис). Выделяют следующие клинические формы: абдоминальную, скарлатиноподобную (экзантемную), артралгическую, желтушную, катаральную, смешанную. Тяжесть течения псевдотуберкулеза определяется выраженностью интоксикации и степенью вовлечения в патологический процесс внутренних органов. Выделяют легкие, среднетяжелые и тяжелые формы. Диагностика. Выявление у больных достаточно демонстративных клинических признаков, сочетание абдоминальных и внеабдоминальных симптомов, наличие данных эпиданамнеза позволяют заподозрить псевдотуберкулез. Лабораторные методы исследования — бактериологический и серологический. Основными материалами для бактериологического исследования служат кровь, фекалии и рвотные массы. При оперативных вмешательствах на бактериологическое исследование могут быть направлены удаленный червеобразный отросток и мезентериальные лимфатические узлы. Для диагностики катаральной формы берут смывы из зева. Пользуются методикой Петерсона и Кука (1963), основанной на способности бактерий расти при пониженной температуре в среде подращивания.
В серологической диагностике псевдотуберкулеза используют РА и РНГА. Исследуют парные сыворотки больных, взятые в начале и на 3-й неделе болезни. Диагностическим при постановке РА считается титр 1:200 и более. Минимальный диагностический титр для РНГА 1:100. Наиболее диагностически ценным является нарастание титра специфических антител сыворотки крови в динамике. В экспресс-диагностике псевдотуберкулеза для обнаружения антигена в крови, фекалиях, моче, слюне в первые дни заболевания могут быть использованы ИФА, НРИФ. В диагностике имеет также значение гистологическое исследование биоптатов лимфатических узлов и других органов.
Лечение. В комплексной терапии псевдотуберкулеза ведущая роль принадлежит этиотропным средствам. Левомицетин. Препарат назначают в среднетерапевтической дозе (2 г в сутки) в течение 2 нед. Высокой эффективностью обладают также тетрациклины, гентамицин, стрептомицин, рифампицин, бисептол. При тяжелых формах и особенно необходимости повторного курса лечения (при рецидивах) назначают цефалоспорины. В случае выраженной интоксикации применяют дезинтоксикационные средства (полиионные растворы, реополиглюкин, гемодез и др.). При тяжелом течении используют кортикостероиды. Всем больным с учетом аллергического компонента в патогенезе заболевания показаны антигистаминные средства. В связи с возможностью обострения и рецидивов при псевдотуберкулезе показано применение нестероидных анаболиков (пентоксил, метилурацил, калия оротат), поливитаминов и иммуномодуляторов (цитомединов). При выраженных артралгиях назначают нестероидные противовоспалительные препараты (индометацин, вольтарен, бруфен и др.). Особое место занимает хирургическое лечение больных псевдотуберкулезом. Больные с аппендицитом, мезаденитом или терминальным илеитом, сопровождающимися развитием симптомокомплекса острого живота, нуждаются в наблюдении хирурга, который и определяет показания к операции. До операции и после нее в полном объеме проводится этиотропная и патогенетическая терапия.
Профилактика. В системе профилактических мероприятий при псевдотуберкулезе большое значение имеет борьба с источником и резервуаром инфекции — грызунами. Мероприятия, направленные на пути распространения инфекции, включают постоянный санитарный надзор за питанием и водоснабжением, контроль за технологическим режимом обработки и хранения пищевых продуктов, особенно не подвергающихся термической обработке. Меры специфической профилактики, направленные на формирование невосприимчивых контингентов, не разработаны.
42. Кишечный иерсиниоз. Этиология, эпидемиология, клинические формы и отличия от псевдотуберкулеза, диагностика, лечение, профилактика.
Иерсиниоз — острое инфекционное заболевание, характеризующееся преимущественным поражением желудочно-кишечного тракта и выраженной токсико-аллергической симптоматикой Этиол. Возбудитель иерсиниоза относится к семейству кишеч-ных бактерий Enterobacteriaceae, роду jersinia. Иерсинии представляют собой грамотрицательные палочки размером (1,8—2,7) х (0,7—0,9) мкм.Они растут как на обычных, так и на обедненных питательными веществами средах. Биохимическая активность у возбудителя иерсиниоза выше, чем у псевдотуберкулезной бактерии, различают 5 его биохимических вариантов.Возбудитель иерсиниоза содержит О- и Н-антигены. Подобно возбудителям псевдотуберкулсза, иерсинии относятся к психрофилам. При температуре холодильника (+4—8 °С) они способны длительно сохраняться и размножаться на овощах, корнеплодах и других пищевых продуктах. При кипячении погибают через несколько секунд. Чувствительны к действию обычных дезинфектантов.Эпидемиол. Возбудитель иерсиниоза широко распространен в природе. Его обнаруживали в почве, воде, выделяли из организма многих видов животных. Однако основным резервуаром возбудителя в природе, очевидно, являются мелкие грызуны, которые, обсеме-няя различные объекты внешней среды, пищевые продукты, воду,способствуют распространению инфекции среди других животных. Резервуаром иерсинии служит также почва, что объясняется наличием у них свойств, типичных для сапрофитов. На этом основании заболевание может быть отнесено к сапрозоонозам.Основным источником инфекции для человека являются домашние животные, реже синантропные грызуны. Больной человек и бактериовыделитель как источники инфекции имеют несравненно меньшее значение.Основной путь распространения инфекции пищевой. Факторами передачи иерсинии чаще всего являются инфицированные мясные продукты, овощи, корнеплоды, молоко, вода.Заболевание встречается во всех возрастных группах, но чаще у детей первых лет жизни. Сезонный подъем заболеваемости отмечается в холодное время года с пиком в ноябре. В некоторых регионах наблюдается два сезонных подъема — осенью и весной. Иерсиниоз протекает в виде спорадических и групповых заболеваний. КлиникаПродолжительность инкубационного периода колеблется от 1 до 6 дней. Иерсиниоз характеризуется олиморфизмом клинических проявлений. Наиболее часто встечает поражения желудочно-кишечного тракта в сочетании с синдромом интоксикации — гастроэнтеритом, энтероколитом, гастроэнтероколитом. Заболевание начинается остро: возникает озноб, повышается температура тела до 38—39 °С. Больных беспокоят головная боль, слабость, миалгии и артралгии. Одновременно с интоксикационным синдромом возникают тошнота, у части больных— рвота, боли в животе, которые носят схваткообразный или постоянный характер. Боли локализуются в эпигастрии, вокруг пупка, в правой подвздошной области, иногда вправом подреберье. Стул жидкий, вязкий, с резким запахом. У некоторых больных при вовлечении в патологический процестолстой кишки в стуле обнаруживается примесь слизи, реже — крови. Частота стула от 2—3 до 15 раз в сутки.Продолжительность заболевания 2—15 сут. Наряду с добро-качественным течением встречаются тяжелые формы болезни с резко выраженной интоксикацией, обезвоживанием.Клинические проявления острого терминального илеита,мезаденита и аппендицита сколько-нибудь существенно неотличаются от течения соответствующих вариантов псевдотуберкулезной инфекции. Наряду с абдоминальными (желудочно-кишечными) проявлениями при иерсиниозе развивается токсико-аллергическая симптоматика.Язык, обложенный в первые дни болезни белым налетом,часто к 5—7-му дню очищается и становится «малиновым». При пальпации отмечаются болезненность и урчание в илеоцекальной области, с меньшим постоянством в эпи- и мезогастрии. Выявляются положительные симптомы Падалки, Штернберга. У больных с пониженным питанием можно прощупать увеличенные и болезненные мезентериальные лимфатические узлы. Обычно в патологический процесс вовлекаетсяпечень. Она увеличивается, становится доступной для пальпации к концу 1-й недели заболевания. У некоторых больных поражение паренхимы печени приводит к появлению иктеричности склер и кожи, гипербилирубинемии, уробилин- и билирубинурии, умеренно выраженной гипертрансаминаземии. Иногда возникает спленомегалия. Заболевание нередко сопровождается развитием симптомокомплекса «инфекционно-токсической почки». В некоторых случаях тяжелого течения болезни наблюдаются признаки серозного менингита.В периферической крови наблюдаются лейкоцитоз, нейтрофилез, палочкоядерный сдвиг, увеличение СОЭ, иногда —эозинофилия. На 2-й и 3-й неделе болезни появляются симптомы, свидетельствующие об иммуноаллергической перестройке в организме. В этот период нередко возникают уртикарные, макулезные, макулопапулезные высыпания с локализацией на туловище и конечностях, чаще в области крупных суставов; узловатая эритема. У части больных развивается инфекционно-ал-лергический полиартрит: в процесс вовлекаются 2—4 сустава,отмечаются отечность, покраснение, повышение температуры в области пораженных суставов. Общепринятой клинической классификации иерсиниоза нет. Выделяют локализованные и генерализованные формы. По наибольшей выраженности того или иного патологическогосиндрома различают гастроинтестинальную, абдоминальную (аппендикулярную) и генерализованную (вторично-очаговую,септическую) формы, бактериовыделение .По тяжести течения выделяют легкое, среднетяжелое и тяжелое течение, что определяется выраженностью интоксикационного синдрома и степенью вовлечения в патологический процесс внутренних органов. Чаще заболевание протекает в легкой и среднетяжелой формах.При всех формах манифестного течения иерсиниозной инфекции продолжительность заболевания обычно не превышает 1,5 мес. Однако иногда встречается затяжное течение болезни (1,5—3 мес) и в редких случаях — более 3—6 мес (хроническое). Наличие хронических заболеваний желудочно-кишечного тракта, соединительной ткани, этиологически связанныхс перенесенным иерсиниозом, расценивается как клиническаякартина последствий иерсиниоза (резидуальная фаза). Наиболее тяжелое течение и прогноз имеет септическаяформа иерсиниоза, развивающаяся при выраженной иммунодепрессии, чаще у пожилых людей и детей раннего возраста. Бактериовыделение характеризуется отсутствием клинических симптомов болезни при наличии выделения иерсинийиз испражнений. Бактериовыделение может быть как кратковременным (острым), так и длительным (хроническим) — в течение нескольких месяцев. Бактериовыделители иерсиний выявляются активно при обследовании работников пищевых предприятий и контактных — в очагах. От псевдотуберкулеза отличается отсуствием эритемы, боли при псевдотуберкулезе локализуются в правой подвздошной области, а при иерсиниозе чаще локализуются вокруг пупка; Прогноз. В большинстве случаев, за исключением септической формы, благоприятный. Д-ка..решающим в установлении окончательного диагноза являютсяспецифические методы диагностики — бактериологический и серологический .Основными материалами для бактериологического исследования служат испражнения, кровь, цереброспинальная жидкость, резецированные во время операции лимфатические узлы ичервеобразный отросток.Серологическая диагностика- РА и РНГА Диагностическим для РА считается титр 1:80 и выше, а для РНГА —1:160 и выше.Определенное значение в диагностике имеет также гистологическое исследование биоптатов лимфатических узлов и других органов. Леч. В качестве этиотропных средств применяют антибиотики, сульфаниламидные и химиопрепараты. В патогенетической терапии предусматривается назначение дезинтоксикационных и общеукрепляющих средств. По показаниям проводится оперативное лечение.Профилактика. . В системе профилактических мероприятий большое значение имеет борьба с источником и резервуаром инфекции — грызунами. Мероприятия, направленные на пути распространения инфекции, включают постоянный санитарный надзор за питанием и водоснабжением, контроль за технологическим режимом обработки и хранения пищевых продуктов, особенно не подвергающихся термической обработке. Меры специфической профилактики, направленные на формирование невосприимчивых контингентов, не разработаны.
43.Бруцеллез. Этиология, эпидемиология, патогенез, клиника, диагностика, лечение, профилактика.
Последнее изменение этой страницы: 2017-01-26; Нарушение авторского права страницы
источник
Лечение ботулизма основано на сути происходящего при попадании бактерий clostr >Ботулизм относится к тяжелым токсикоинфекциям с высоким риском развития жизнеугрожающих осложнений. Токсины, выделяемые бактерией, являются сильнейшим ядом, поэтому от них нужно избавить организм и одновременно нейтрализовать их действие.
Вывод токсинов осуществляется промыванием желудка через зонд раствором пищевой соды (5% раствором гидрокарбоната натрия объемом до 10 л.). Также промывают кишечник очистительными клизмами 5% раствором гидрокарбоната натрия.
Нейтрализация токсинов осуществляется с помощью противоботулинической сыворотки, в которой содержатся анатоксины типа А, С, Е в дозе 5000 МЕ, типа В – 2500 ME и типа F – 1500 ME. Причем сыворотка вводится всем людям, которые употребляли в пищу те продукты, которыми отравились выявленные пострадавшие.
В курс лечения может войти также искусственная вентиляция легких, если будет отмечена дыхательная недостаточность.
Инфицирование происходит при употреблении пищи, содержащей ботулотоксины. В редких случаях, отмечают развитие раневых форм заболевания, связанных с попаданием ботулотоксинов и бактерий на раневую поверхность.
Несмотря на то, что в кишечнике многих животных находятся споры клостридий ботулизма, заразиться от животных также нельзя.
Из ЖКТ споры активно выделяются в окружающую среду и длительное время сохраняются в почве. Однако, при употреблении немытых фруктов или овощей ботулизм также не развивается (возможно возникновение острой кишечной инфекции). Это связано с тем, что ботулизм вызывается ботулотоксином, продуцируемым вегетативными формами клостридий, а сами споры не способны продуцировать токсины.
Для перехода споровой формы в токсинопродуцирующую требуются бескислородные условия, создающиеся во время изготовления домашних солений, консерваций, маринадов и т.д.

Полностью обезопасить домашние продукты можно при помощи качественной термической обработки. Токсины ботулизма имеют полипептидную структуру и окончательно гибнут при обработке в течение 30-ти минут температурой свыше 80-ти градусов. При протушивании продуктов для консервации, их следует тщательно перемешивать, чтобы исключить недостаточную температурную обработку отдельных кусков пищи.
При кипячении вегетативные формы и токсины нейтрализуются в течение 10-15 минут. Следует отметить, что споровые формы бактерий при такой обработке сохраняются в продукте, поэтому при каждом следующем употреблении уже открытой консервы ее снова необходимо термически обрабатывать.
Распознать пищу, содержащую токсины по вкусу, цвету или запаху невозможно. Ботулотоксины абсолютно не изменяют вкусовых свойств продукта и не имеют запаха. В единичных случаях, от консервов, содержащих токсины и вегетативные формы ботулизма, может исходить слабый запах прогорклого масла.
Отличительной особенностью ботулотоксина является также гнездность распределения в твердых продуктах. То есть, если несколько человек употребляли один и тот же продукт, заболеет только тот, кто съел кусок, содержащий токсины и вегетативные формы. Остальные лица, употреблявшие этот же продукт, могут остаться абсолютно здоровыми, либо, при употреблении малого количества токсина, перенести заболевание в более легкой форме.
Наиболее распространенными причинами развития ботулизма является употребление домашних грибных, мясных, рыбных или овощных консерваций, солений, маринадов, колбас, тарани.
Однако, были зарегистрированы также случаи развития ботулизма после употребления:
- не до конца приготовленного в фольге картофеля,
- китовых консерв,
- чеснока в масле,
- меда (у малышей младше шести месяцев).
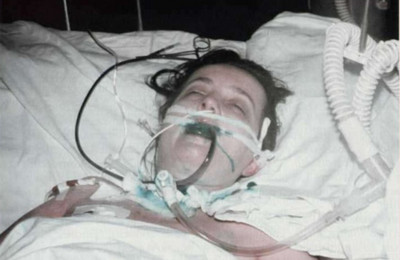
Первые проявления ботулизма могут напоминать картину пищевого отравления. Пациента начинают беспокоить схваткообразные боли в животе (как правило, в эпигастральной области), появляется сильная тошнота, рвота, вздутие живота. Может отмечаться диарея.
Единственное специфическое лечение ботулизма – это противотоксические сыворотки, применить которые могут только в условиях стационара.
В течение 1-3 часов после появления симптомов отравления присоединяются специфические симптомы болезни (зрительные нарушения, дисфагия, сухость во рту и т.д.). В некоторых случаях, зрительные расстройства (нечеткость зрения, пятна перед глазами, двоение и т.д.) служат первыми проявлениями заболевания.
Основными критериями, позволяющими заподозрить ботулизм, являются:
- употребление незадолго до появления симптомов заболевания домашних консерваций, грибов, тарани, маринадов и т.д.
- невысокая лихорадка или ее отсутствие;
- сильная, нарастающая слабость в мышцах, без болевого синдрома;
- жалобы на сильную сухость во рту;
- появление запоров;
- вздутый, напряженный живот;
- гнусавый голос;
- нарушение акта глотания;
- признаки ДН (дыхательная недостаточность);
- появление специфических зрительных расстройств.

Длительность исследования составляет четыре дня. За это время в живых остается только та мышь, которой была введена сыворотка, соответствующая типу токсина, вызвавшего болезнь.
Также выполняется бак.диагностика каловых масс, рвоты, содержимого ран и остатков употребляемой пищи, с целью выявления токсинов в исследуемом материале.
Все лечение направлено на:
- максимально быструю утилизацию токсинов из организма, предотвращения их дальнейшего образования и всасывания;
- связывание и нейтрализацию токсина в крови;
- лечение последствий воздействия ботулотоксина на центральную нервную систему;
- профилактику осложнений;
- дальнейшую реабилитацию пациентов.
При подозрении на ботулизм, пациенту:
- промывают желудок (эта процедура вначале осуществляется обычной кипяченой водой, а затем растворами двух или пятипроцентного Na гидрокарбоната, с целью максимально быстрого инактивирования токсинов). Промывание может выполняться один-два раза в сутки в течение четырех дней;
- ставят высокую очистительную щелочную клизму (щелочная среда хорошо нейтрализует токсины);
- дают сорбенты.
В дальнейшем, пациент транспортируется в инфекционное отделение для оказания специализированной помощи и проведения специфического лечения ботулизма.
Данный тип терапии включает в себя промывание желудка, постановку сифонных клизм и назначения диеты (стол №10).
В зависимости от состояния пациента, питание может проводиться:
- энтерально (при помощи назогастральных зондов, вводятся питательные смеси, обладающие высочайшей энергетической ценностью);
- парентерально (вводятся концентрированные растворы десяти или сорокапроцентной глюкозы, смеси аминокислот и жировые эмульсии).
Парентеральное питание в обязательном порядке должно дополняться энтеральным.

Единственный специфический метод лечения ботулизма – это введение антитоксических противоботулинических лошадиных сывороток. При известном типе токсина, пациенту вводят моновалентную сыворотку, действующую только на данный тип токсина.
В случаях, если тип токсина, вызвавшего заболевание не известен, пациенту вводят смесь сывороток (поливалентные сыворотки А, В, и Е).
Перед введением сыворотки проводится проба по Безредко, для исключения развития анафилактических реакций. Также проводится дополнительная десенсибилизация пациента.
Сыворотки вводятся в дозировках:
- десять тысяч МЕ анатоксна для токсинов А и Е;
- пять тысяч для токсина В.
Струйное введение сывороток без их предварительного разведения может применяться в исключительных случаях по жизненным показаниям, в случае, если капельное введение невозможно.
Для нормализации кислотности желудочного сока (снижение кислотности, с целью профилактики повреждения слизистых дыхательных путей при аспирации) используют препараты:
- ранитидина,
- фамотидина,
- омепразола,
- рабепразола и т.д.
Также целесообразно применение средств, нормализирующих перистальтику и моторную деятельность желудочно-кишечного тракта, препараты домперидона, метоклопрамида.
С учетом частого развития бактериальных осложнений, лечение ботулизма также включает назначение антибактериальных препаратов, обладающих широчайшим спектром противомикробного воздействия. Рекомендовано использование:
- цефуроксима;
- цефотаксима;
- цефтриаксона;
- цефтазидима;
- оксациллина;
- ампициллина;
- ингибиторозащищенных пенициллинов (амоксициллин+клавулановая кислота).
По показаниям, пациентам могут вводиться препараты иммуноглобулинов (эффективно использование октагама, пентаглобина).
При гипоксии эффективно проведение гипербарических оксигенаций.

Также показано проводить стимуляцию отхождения мокроты (выполняют вибрационные массажи), удалять застоявшуюся мокроту при помощи дренажей, проводить оксигенацию. При этом, используемая дыхательная смесь должна быть подогретой и увлажненной.
Дополнительно могут применяться препараты:
- витаминов группы В,
- витамины А и Е,
- аскорбиновая кислота,
- препараты с антиоксидантной активностью.
При необходимости проводится консультация хирургов (при постоянных болевых синдромах), неврологов (развитие парезов черепно-мозговых нервов, периферических полинейропатий), кардиологов (при возникновении поражений миокарда), реаниматологов (присоединение дыхательной недостаточности при тяжелом течении заболевания, а также развитие полиорганной недостаточности).
Наиболее эффективным методом профилактики заболевая является отказ от приема продуктов домашнего производства (консервы, маринады), не прошедших достаточную термическую обработку.
Особую опасность представляют мясные и рыбные консервы и тушенки, вяленая рыба, домашняя тарань, консервы из грибов и овощей, соления и маринады.
Для полного уничтожения в продуктах вегетативных форм и уже образовавшихся токсинов, перед употреблением продукт необходимо термически обработать. Для этого его нужно кипятить в течение десяти-пятнадцати минут или протушить в течении получаса, регулярно помешивая.
Такие пациенты в дальнейшеем подлежат медицинскому наблюдению в течение двенадцати суток.
В связи с высоким риском развития тяжелых жизнеугрожающих осложнений, прогноз при ботулизме всегда серьезный. Однако, при своевременной госпитализации и введении сыворотки прогноз благоприятный.
Неврологические расстройства при ботулизме временные и после перенесенного заболевания в течениеи от двух до шести месяцев наблюдается полное восстановление утраченных функций.
После выписки пациенту показано наблюдение у узких специалистов по месту жительства (офтальмолог, кардиолог, невролог) в течение шести месяцев.
В восстановительном периоде пациенту показано:
- полноценное питание (исключаются спиртные напитки, жирные, жареные, соленые, острые продукты);
- увеличенное употребление нежирной рыбы, овощей и фруктов;
- прием поливитаминных препаратов (в особенности комплексов, содержащих витамины группы В), адаптогенных средств, антиоксидантных комплексов, кардиотрофических средств (милдронат);
- обильный питьевой режим (эффективно употребление отвара шиповника, щелочных минеральных вод).
Также следует нормализировать режим сна и отдыха.
источник
