Кишечные инфекции: сальмонеллез, ботулизм, дизентерия.
Острые кишечные инфекционные болезни, возникающие в результате употребления в пищу продуктов, в которых размножились микроорганизмы и накопились их токсины; характеризуются внезапным началом, интоксикацией, гастроэнтеритом. Часто отмечается групповой характер заболевания.
Заболевание всегда связано с употреблением в пищу загрязненных продуктов, не прошедших термической обработки, либо готовой пищи, загрязненной после ее приготовления, хранившейся вне холодильника и не подвергавшейся повторной термической обработке.
Сальмонеллёзы — острые кишечные инфекции животных и человека, вызываемые сальмонеллами. Острое инфекционное зооантропонозное заболевание, вызываемое сальмонеллами и характеризующееся, в общем случае, развитием интоксикации и поражением желудочно-кишечного тракта.
Сальмонеллёзы у человека рассматривают как определённое заболевание (нозологическую форму), отличая его от брюшного тифа и паратифов. Основной источник инфекции — больные животные, но в отдельных случаях источником заражения может быть человек (больной или бактерионоситель). Заражение происходит через инфицированные пищевые продукты, как правило, животного происхождения, при вынужденном, неправильном убое животных, нарушении правил хранения и приготовления продуктов (соприкосновение готовой и сырой продукции, недостаточная термическая обработка продуктов перед употреблением и т. д.).
Сальмонеллёзы развиваются в тех случаях, когда в организм попадают накопившиеся в продуктах живые сальмонеллы.
Различают несколько клинических форм сальмонеллёза:
· Желудочно-кишечная форма. При желудочно-кишечной форме заболевание обычно начинается остро, обильной рвотой и поносом (стул водянистый, часто с зеленью, зловонный). Наблюдаются боли, урчание и вздутие живота, слабость, головная боль, головокружение, озноб, повышение температуры до 38—40°С, боли в мышцах и суставах, судороги мышц конечностей. Длительность заболевания обычно 3—8 суток.
· Тифоподобная форма. Такое же начало имеет тифоподобная форма, но для неё характерны лихорадка в течение 10—14 суток, увеличение печени и селезёнки, более выраженные симптомы общей интоксикации (головная боль, вялость), иногда появляется сыпь.
· Септическая форма. При септической форме после короткого начального периода развивается картина сепсиса.
Лечение. Промывание желудка и кишечника, обильное горячее сладкое питье; при более тяжёлом течении введение солевых растворов (борьба с обезвоживанием); спазмолитические средства; антибиотики.
Важное значение имеет диета: механически и химически щадящая пища (молоко исключается) — в первые дни болезни; исключение вредных для деятельности желудочно-кишечного тракта факторов (переедание, употребление алкоголя и продуктов, богатых грубой клетчаткой, консервов и копчёностей, острых, пряных и жирных блюд) в течение всего периода заболевания и не менее 1 месяца после выздоровления.
Ботулизм. Тяжелая инфекционная болезнь, вызываемая употреблением продуктов, зараженных палочками ботулизма. Характеризуется интоксикацией организма с преимущественным поражением центральной и вегетативной нервной системы. Известно шесть типов возбудителей ботулизма: А, В, С, D, Е, Г, которые широко распространены в природе. Местом их постоянного обитания является почва, где они длительное время могут находиться в виде спор. Из почвы, из кишечника сельскохозяйственных животных, а также некоторых пресноводных рыб, они попадают на различные пищевые продукты — овощи, плоды, зерно, мясо и т. д. Без доступа кислорода, например, при консервировании продуктов, бактерии ботулизма начинают размножаться и выделять токсин — сильнейший бактериальный яд. Он не разрушается кишечным соком, токсин типа Е даже усиливает свое действие. Обычно токсин накапливается в таких продуктах, как консервы, соленая рыба, колбаса, ветчина, грибы, приготовленные с нарушением технологии, особенно в домашних условиях. Возбудители ботулизма — строгие анаэробы — не «любят» кислорода. Анаэробные условия, обязательные для прорастания спор, могут возникнуть в твердокопченых колбасах (что и соответствует наименованию болезни, botulus — колбаса), плотных кусках крупной рыбы (особенно у головы), при хранении капусты под гнетом и др.
Инкубационный период длится от 2—3 часов до 5—7 дней и более, в среднем 12—36 часов. Чем короче инкубационный период, тем тяжелее протекает заболевание и чаще летальный исход.
Первоначальные признаки — общая слабость, незначительная головная боль. Рвота и понос бывают не всегда, чаще — упорные запоры, не поддающиеся действию клизмы и слабительных.
Главные диагностические признаки:
«анаэробный» пищевой анамнез уточняют с учетом продолжительности инкубационного периода (обычно не более суток). Следует учитывать нередко возникающую групповую заболеваемость;
признаки интоксикации при отсутствии лихорадки. В отличие от пищевых токсикоинфекций температура остается нормальной, реже повышается до субфебрильного уровня.
рвота и, особенно, понос также чаще отсутствуют или возникают только в первые часы болезни и быстро прекращаются;
парезы кишечника: вздутие живота, ослабление перистальтики, затруднение отхождения газов, запоры;
рано развивающийся парез глазодвигательных мышц. Больные не в состоянии разобрать не только обычный, но и крупный шрифт. Приближение или отдаление текста от глаз видимость не улучшает, расплывчатость и двоение предметов. Зрачки широкие, неравномерные, ограничен диапазон движения глазных яблок (парез взора);
парез мышц глотки, надгортанника, мягкого неба. Больные поперхиваются, жидкая пища легко попадает в нос;
отсутствие параличей мышц туловища и конечностей;
сухость во рту, расстройства саливации (выделения слюны), жажда;
развитие нейропаралитической дыхательной недостаточности (частое поверхностное дыхание, инспираторная одышка, серо-синий цвет кожи);
общий анализ крови диагностически не информативен;
дифференциальный диагноз проводится с бульбарной формой полиомиелита, острым нарушением мозгового кровообращения, отравлением атропиносодержащими медикаментами и растениями, метиловым спиртом, грибами, а также пищевыми отравлениями (токсикоинфекциями).
Первая помощь — солевое слабительное (например, сульфат магнезии), растительное масло для связывания токсинов, промывание желудка теплым 5% раствором гидрокарбоната натрия (питьевая сода). И самое главное — срочное введение противоботулинической сыворотки. Поэтому все больные подлежат немедленной госпитализации.
Дизентерия. Продолжает оставаться одной из наиболее широко распространенных кишечных инфекций. Вызывают заболевание бактерии рода шигелл. Источник инфекции — больной человек и бактерионоситель. Заражение происходит при загрязнении пищевых продуктов, воды, предметов непосредственно руками или мухами. Дизентерийные микробы локализуются главным образом в толстой кишке, вызывая ее воспаление, поверхностные эрозии и язвы. В прошлом наиболее важную роль в распространении инфекции играл контактно-бытовой путь, значение которого в связи с ростом санитарной культуры значительно уменьшилось. В настоящее время все большее значение приобретает пищевой путь передачи инфекции. Особенно в летне-осеннее время через загрязненные овощи, ягоды, снятые с огорода, удобряемого фекалиями человека. Следует обратить внимание на молоко, сметану, другие молочные продукты, которые довольно часто служат факторами передачи дизентерии.
Инкубационный период длится от 1 до 7 дней (чаще 2—3 дня). Заболевание начинается с повышения температуры, озноба, чувства жара, разбитости. Затем появляются боли в животе, вначале тупые, разлитые по всему животу, в дальнейшем они становятся более сильными, схваткообразными. По месту расположения — низ живота, чаще слева, реже справа. Боли обычно усиливаются перед дефекацией. Возникают также своеобразные тенезмы (тянущие боли в области прямой кишки во время дефекации и в течение 5—15 минут после нее), появляются ложные позывы на низ. При пальпации живота отмечаются спазм и болезненность толстой кишки, более выраженные в области сигмовидной кишки, которая прощупывается в виде толстого жгута. Стул учащен, испражнения вначале имеют каловый характер, затем в них появляется примесь слизи и крови. Длительность заболевания колеблется от 1—2 до 8—9 дней.
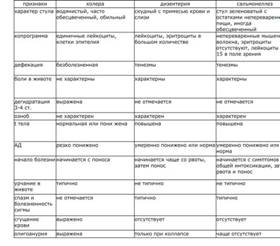
К определяющим симптомам относятся:
частый стул с примесью слизи и крови, сопровождающийся тенезмами и схваткообразными болями в животе (левой подвздошной области);
обезвоживание. При всех вариантах дизентерий потеря больших количеств жидкости — фактор, определяющий тяжесть течения болезни;
симптомокомплекс острого дистального колита (схваткообразные боли в животе, частые императивные позывы на низ, тенезмы, малые объемы испражнений с примесью слизи и прожилок крови, иногда «ректальные плевки», спазмированная болезненная сигмовидная кишка);
симтомокомплекс острого гастроэнтероколита (повторная многократная рвота, профузный понос, обильные водянистые испражнения без патологических примесей, признаки обезвоживания с последующим выявлением признаков колита);
симптомокомплекс острога гастроэнтерита (те же проявления, но без последующего выявления признаков колита);
воспалительные изменения крови (преимущественно при колитическом варианте болезни);
дифференциальный диагноз проводится с сальмонеллезом, иерсиниозом, неспецифическим язвенным колитом, острыми хирургическими заболеваниями брюшной полости (рак прямой кишки, острый аппендицит, острый тромбоз брыжеечных сосудов), при гастроэнтерической форме — с пищевыми токсикоинфекциями (отравлениями) разной этиологии.
источник
Острые кишечные инфекции, дизентерия и сальмонеллез, неотложная помощь, мероприятия в очагах дизентерии и сальмонеллеза.
Острые кишечные инфекции это группа заболеваний, вызываемых микроорганизмами и сопровождающихся поражением желудочно кишечного тракта и интоксикацией. Источником инфекции является больной или бактерионоситель (человек или животное). Он выделяет возбудителя в окружающую среду с калом, рвотными массами. Чаще всего острые кишечные инфекции связаны с нарушением правил личной гигиены, употреблением недоброкачественных пищи и воды.
Острые кишечные инфекции, дизентерия и сальмонеллез, неотложная помощь, мероприятия в очагах дизентерии и сальмонеллеза.
Дизентерия – инфекционно воспалительное поражение толстой кишки. Возбудителем заболевания являются кишечные шигеллы и амебы. Наиболее часто встречается дизентерия, вызванная шигеллами Флекснера, Зонне. Они попадают в окружающую среду с каловыми массами больного, распространяются через загрязненные руки, а также мухами.
Длительное время они могут существовать в продуктах питания, особенно в молоке, воде. Наиболее часто дизентерией болеют дети до 2 лет. При попадании в пищеварительный тракт возбудитель дизентерии частично погибает под воздействием соляной кислоты желудка. При внедрении в кишечник он вызывает кишечные воспаления, образование язв, а иногда и омертвение участка слизистой. В процессе жизнедеятельности и после гибели шигелл и амеб выделяются токсины, которые проникают в кровь и вызывают отравление организма (интоксикацию).
Скрытый период заболевания при бактериальной дизентерии длится 1-5 дней (в среднем 2-3 дня), при амебной дизентерии – от 1 недели до 3 месяцев. Первые признаки заболевания – слабость, головная боль, озноб, схваткообразные боли внизу живота, учащенный жидкий стул, рвота. К концу первых суток в каловых массах появляются слизь и примесь крови (прожилки или сгустки), в дальнейшем каловые массы представляют собой небольшое количество слизи с прожилками крови.
На второй день частота опорожнений кишечника может достигать 10–15 раз в сутки и более. Характерны тянущие боли при дефекации и ложные позывы к ней. Температура тела повышается до 38–39,5 градусов, аппетит значительно снижается, нарушается сон. Пульс становиться учащенным, а артериальное давление снижается. При правильном лечении наступает выздоровление. Возможно формирование хронической дизентерии. Наиболее частыми осложнениями дизентерии являются шок, сердечно сосудистая недостаточность, кишечные кровотечения.
Больной с расстройствами функций желудка и кишечника нуждается в особом уходе. При рвоте необходимо подставить емкость для сбора рвотных масс, придерживать голову пациента, следить за тем, чтобы содержимое желудка не попало в дыхательные пути. Частый жидкий стул вызывает раздражение в анальной области. В связи с этим нужен особый уход за промежностью – регулярные обмывания, смазывания вазелиновым или облепиховым маслом, детским кремом. Для устранения боли в животе нельзя использовать грелку и обезболивающие препараты. При сильных болях в животе врач после установления точного диагноза может назначить спазмолитики.
Рекомендуется обильное питье для восполнения потерянной со рвотой и жидким стулом жидкости. В первые дни заболевания необходимо протертое питание в небольшом объеме. При высокой температуре тела применяют жаропонижающие средства. Можно воспользоваться для снижения температуры тела пузырем со льдом. При очень частом стуле назначают вяжущие препараты. Больные дизентерией нуждаются в антибактериальном лечении. Им назначают по схеме тетрациклиновые препараты, хлорам феникол, сульфаниламиды, нитрофураны. При амебной дизентерии более эффективен метронидазол.
В зависимости от состояния пациента проводят симптоматическую терапию, внутривенные вливания лекарственных растворов при обезвоживании и кишечных кровотечениях. При тяжелой интоксикации и нарушении деятельности сердечно сосудистой системы используют лекарственные препараты, нормализующие работу сердца и артериальное давление. Для улучшения пищеварения назначают ферменты поджелудочной железы, применяют и витамины.
Больных с дизентерией обязательно госпитализируют в инфекционный стационар. В некоторых случаях допустимо лечение заболевания в легкой форме на дому. Все предметы ухода за больным и его выделения (рвотные массы, кал) дезинфицируют. Выписку больных из стационара проводят не ранее чем через 3 дня после исчезновения признаков заболевания и одного бактериологического исследования кала с отрицательным результатом. Баканализ кала проводят не ранее чем через 2 дня после окончания антибактериального лечения.
После выписки больного палату дезинфицируют. Для пациентов, работающих на предприятиях пищевой промышленности, проводится двукратное бактериологическое обследование с интервалом в 1–2 дня. Лица, перенесшие дизентерию в течении 3–6 месяцев, находятся на диспансерном учете и подлежат наблюдению. Все контактировавшие с больным дизентерией подвергаются медицинскому наблюдению в течение 7 дней (следят за частотой и характером стула, температурой тела). При обнаружении пациента в организованном коллективе все контактные лица проходят бактериологическое обследование.
Сальмонеллез относится к острым инфекционным кишечным заболеваниям. Он может протекать в различных формах, в том числе бессимптомных и септических. Чаще сальмонеллез по клиническим проявлениям соответствует гастроэнтероколиту, колиту. Заболевание вызывают сальмонеллы. Существует множество видов сальмонелл. Их источником чаще являются больные или носители (человек, птицы, домашние животные). Кишечные заражения, как правило, происходит при употреблении в пищу продуктов, содержащих сальмонеллы в большом количестве (при недостаточной термической обработке молока, мяса), или пользовании загрязненными бытовыми предметами.
Часто заболевание выявляется среди детей. Скрытый период сальмонеллеза от 6 часов до 3 суток (в среднем 12–24 часов). Сальмонеллез может различаться по степени тяжести. Наиболее часто встречается сальмонеллез в форме гастроэнтерита. Он начинается остро, с подъемами температуры тела до 38–39 градусов и выше. Больной жалуется на выраженную слабость, озноб, головную боль. Отмечаются боли в подложечной области и около пупка, тошнота и рвота. Стул становится частым и жидким. Признаки интоксикации организма проявляются наиболее ярко на 2–3-ий дни заболевания.
Если заболевание протекает в легкой форме, то температура тела не превышает 38 градусов, рвота происходит 1–2 раза, стул отмечается не более 5 раз в сутки. Через 1–3 дня консистенция кала приходит в норму. Общие потери жидкости организмом составляют не более 3 % от массы тела. Сальмонеллез средней тяжести сопровождается повышением температуры тела до 39 градусов. Лихорадка при этой форме заболевания более продолжительная – до 4 дней. Рвота повторяется несколько раз, стул – до 10 раз в сутки. У больного отмечается учащение пульса, снижение артериального давления. Дефицит жидкости в организме составляет до 6 % от массы тела.
При тяжелом сальмонеллезе температура тела до 5 дней и более держится на уровне 39 градусов и выше. Интоксикация организма выражена значительно. На протяжении нескольких дней отмечаются многократная рвота, стул чаще 10 раз в сутки (водянистый, со слизью, зловонный). Могут быть желтушность склер и кожи, увеличение печени и селезенки. Кожные покровы больного синюшные. Пульс учащенный, артериальное давление пониженное. При таком сальмонеллезе могут развиться острая почечная недостаточность, судороги. Дефицит жидкости в организме составляет 7–10 % от массы тела.
При тифоподобном течении сальмонеллез развивается за короткое время. Сначала появляются желудочно кишечные расстройства, затем лихорадка и признаки общей интоксикации организма. Через 1–2 дня рвота прекращается, стул нормализуется, но сохраняется высокая температура тела (1–3 недели), а признаки интоксикации усиливаются. Больные становятся заторможенными, безразличными к окружающей обстановке. Кожа у них бледная, возможно появление на ней герпетических пузырьков или бледно розовой сыпи на животе. Пульс редкий, сердечные тоны приглушены, артериальное давление пониженное. Печень и селезенка увеличены, живот вздут.
Самой тяжелой формой сальмонеллеза является септическая. Она начинается как тифоподобный сальмонеллез. Затем состояние больного значительно ухудшается, а температура тела в течение суток колеблется с большими размахами. Лихорадка сопровождается сильным ознобом, проливным потом. На фоне антибактериального лечения состояние пациента мало изменяется. В организме развиваются вторичные очаги инфекции (остеомиелит, артрит, лимфаденит и др). Заболевание протекает длительно и может привести к смертельному исходу.
При появлении тошноты и рвоты необходимо оказать пациенту соответствующую помощь – подставить емкость для сбора рвотных масс, придерживать голову при сильной рвоте, дать воды для полоскания ротовой полости. Желательно промыть желудок 2 % раствором пищевой соды или прохладной водой (2–3 л) до чистых промывных вод. В первые дни питание значительно ограничивается. Допустима только отварная протертая пища в небольшом количестве. Рекомендуется обильное питье – глюкозо солевые растворы (при интоксикации – 30–40 мл/кг массы тела в сутки, а при выраженном обезвоживании – 40–70 мл/кг массы тела в сутки).
При среднетяжелом и тяжелом сальмонеллезе лекарственные растворы вводят внутривенно в течение 2–3 дней. Обязательно антибактериальное лечение с учетом чувствительности микрофлоры к антибактериальным препаратам. Сальмонеллы устойчивы к некоторым антибиотикам. До проведения бактериологического анализа кала обычно применяют ампициллин или хлорамфеникол.
Для улучшения пищеварения назначают ферменты поджелудочной железы, а для восстановления нормальной микрофлоры в кишечнике – препараты с живыми бифидо и лактобактериями. Используют в лечении и фаги (препараты, содержащие вирусы, губительно воздействующие на сальмонеллы). При высокой температуре назначают жаропонижающие средства (ацетилсалициловую кислоту, парацетамол), используют пузырь со льдом. В тяжелых случаях применяют сердечно сосудистые препараты.
Больной сальмонеллезом нуждается в изоляции и стационарном лечении. Продукт, который предположительно был причиной инфицирования, отправляют на исследование в бактериологическую лабораторию. Если выявлен источник инфекции, например предприятие общественного питания, где произошел случай заражения сальмонеллезом, то пищеблок в нем подвергают дезинфекции. Все работники пищеблока проходят бактериологическое обследование. Контактные с больным лица подлежат медицинскому наблюдению в течение 7 дней (проводят контроль температуры тела, частоты и характера стула) и однократному бактериологическому обследованию. В очаге проводят дезинфекцию.
Все предметы ухода за больным дезинфицируют. После выписки больного из стационара в палате проводят заключительную дезинфекцию. Если пациент работает на предприятии пищевой промышленности, то после выздоровления он проходит трехкратное бактериологическое обследование в течение 15 дней. В течение 3 месяцев он находится на диспансерном учете и 1 раз в месяц проходит бактериологическое обследование. Дети, посещающие детские сады и школы, допускаются в коллектив только после трехкратного бактериологического обследования с отрицательными результатами. Затем еще 1 месяц наблюдаются врачом. В этот период их не допускают к дежурству в столовой, буфете и т. п.
По материалам книги «Быстрая помощь в экстренных ситуациях».
Кашин С.П.
источник
Холе́ра— острая кишечная инфекция, вызываемая бактериями видаVibrio cholerae. Характеризуется фекально-оральным механизмом заражения, поражением тонкого кишечника, водянистой диареей, рвотой, быстрейшей потерей организмом жидкости и электролитов с развитием различной степени обезвоживания вплоть до гиповолемического шока и смерти.
Распространяется, как правило, в форме эпидемий.
Предупреждение заноса инфекции из эндемических очагов
Соблюдение санитарно-гигиенических мер: обеззараживание воды, мытьё рук, термическая обработка пищи, обеззараживание мест общего пользования и т. д.
Раннее выявление, изоляция и лечение больных и вибрионосителей
Специфическая профилактика холерной вакциной и холероген-анатоксином. Холерная вакцина имеет короткий (3-6 мес.) период действия.
Дизентерия(или шигеллез) относится к группе острых кишечных инфекций – заболеваниям с фекально-оральным механизмом передачи, которые характеризуются симптомами общей интоксикации и диареей.
Возбудителем дизентерии является бактерии рода Shigella. Особенностью шигелл является их способность быстро приобретать устойчивость к антибактериальным препаратам. Все большее распространение получают бактерии, устойчивые к традиционному лечению. Кроме того, бактерии чрезвычайно устойчивы во внешней среде – при благоприятных условиях могут сохранять свои патогенные свойства до нескольких месяцев, в том числе в продуктах питания.
Механизм заражения при дизентерии – фекально-оральный, т.е. бактерия из кишечника больного человека попадает в желудочно-кишечный тракт здорового человека.
Существует несколько путей передачи возбудителя.
Это контактно-бытовой путь – через немытые руки при несоблюдении правил личной гигиены; пищевой – при попадании бактерий в продукты питания; а также водный – при употреблении инфицированной воды.
Кроме того, заражение возможно при купании в загрязненных водоемах.
Проявления острой дизентерии:
Лихорадка. Температура повышается до высоких цифр. У детей она может достигать 40-41ºС.
Понос. Вначале заболевания иногда наблюдается кратковременный водянистый понос, однако затем стул учащается до 10-30 раз в сутки и выделяется в небольшом количестве. В кале появляется примесь большого количества слизи, крови, иногда – гноя. Примесь крови в кале является отличительным признаком дизентерии среди всех острых кишечных инфекций и свидетельствует о поражении (изъязвлении) слизистой кишечника. Появление примеси крови в стуле служит поводом для немедленного обращения к врачу.
Схваткообразные боли в животе.
Тенезмы – мучительные позывы на дефекацию, а также болезненные ощущения в области ануса во время и после дефекации.
При гастроэнтероколитическом и гастроэнтерическом вариантах заболевания может возникать тошнота, рвота, обильный водянистый стул.
При легком течении заболевания самопроизвольное выздоровление наступает в пределах недели. В тяжелых случаях могут развиться серьезные осложнения, не исключен летальный исход.
Хроническая дизентерия диагностируется в том случае, если заболевание длится более 3 месяцев.
Предупреждение заражения шигеллами сводится к соблюдению правил личной и коммунальной гигиены:
Мытье рук перед едой и после туалета.
Дети младшего возраста наиболее подвержены острым кишечним инфекциям; родителям необходимо следить за поведениям ребенка, обучать правилам личной гигиены с самого раннего возраста.
Соблюдение правил хранения и приготовления продуктов питания.
При уходе за больным очень важна дезинфекция постельного белья и испражнений, необходимо мыть руки после контакта с больным.
Больные дети не должны посещать детский сад или школу до получения отрицательных результатов посева кала.
Работники предприятий общественного питания должны возвращаться на работу также только после получения отрицательного результата посева кала.
Сальмонеллёз– это группа острых инфекционных заболеваний, зооантрапонозной природы, вызываемая многочисленными бактериями рода сальмонелл и характеризующаяся преимущественным поражением желудочно-кишечного тракта, приводящим в дальнейшем к обезвоживанию, интоксикации и присоединением полиморфной клиники в дальнейшем.
Причины заражения сальмонеллезом
Источник – домашние и сельскохозяйственные животные (крупный рогатый скот, свиньи), домашние птицы (куры, гуси утки), кошки, птицы, рыбы, больные люди и бактерионосители. Пути передачи – алиментарный (через яйца, молочные и мясные продукты) и контактный и контактно-бытовой.
Различают несколько клинических форм сальмонеллёза
При желудочно-кишечной форме заболевание обычно начинается остро, обильной рвотой и поносом (стул водянистый, часто с зеленью, зловонный). Наблюдаются боли, урчание и вздутие живота, слабость, головная боль, головокружение, озноб, повышение температуры до 38—41°С, боли в мышцах и суставах, судороги мышц конечностей. Длительность заболевания обычно 3—8 суток.
Такое же начало имеет тифоподобная форма, но для неё характерны лихорадка в течение 10—14 суток, увеличение печени и селезёнки, более выраженные симптомы общей интоксикации (головная боль, вялость), иногда появляется сыпь.
При септической форме после короткого начального периода развивается картина сепсиса (заражение крови).
Ветеринарно-санитарный надзор за убоем скота и обработкой туш; выполнение санитарных правил приготовления, хранения и реализации пищевых продуктов; обследование поступающих на работу на предприятия общественного питания и торговли, детские учреждения. В профилактических целях необходимо хорошо проваривать мясо и яйца, соблюдать личную гигиену.
22. Детские инфекционные заболевания: корь, краснуха, ветреная оспа, коклюш, паротит (возбудитель, инкубационный период, основные клинические проявления, осложнения; значение вакцинации для профилактики детских инфекционных заболеваний)
Корь(лат.Morbilli) — острое инфекционное вирусное заболевание с высоким уровнем восприимчивости (индекс контагиозностиприближается к 100 %), которое характеризуется высокойтемпературой(до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей,конъюнктивитоми характерной пятнисто-папулезной сыпьюкожныхпокровов, общей интоксикацией.
Корь остаётся одной из основных причин смерти среди детей раннего возраста во всём мире. По оценкам, в 2011 году от кори умерло 158 тысяч человек, большинство из которых дети в возрасте до пяти лет.
Возбудителем кориявляется РНК-вирусродаморбилливирусов, семействапарамиксовирусов, имеющий сферическую форму и диаметр 120—230 нм. Вирус состоит из нуклеокапсида— спирали РНК плюс три белка и внешней оболочки, образованной матричными белками (поверхностными гликопротеинами) двух типов — один из них гемагглютинин, другой «гантелеобразный» белок.
Вирус малоустойчив во внешней среде, быстро погибает вне человеческого организма от воздействия различных химических и физических факторов (облучение, кипячение, обработка дезинфицирующими средствами).
Несмотря на нестойкость к воздействию внешней среды, известны случаи распространения вируса на значительные расстояния с потоком воздуха по вентиляционной системе — в холодное время года в одном отдельно взятом здании.
Путь передачи инфекции— воздушно-капельный, вирус выделяется во внешнюю среду в большом количестве больным человеком со слизью во время кашля, чихания и т. д.
Источник инфекции — больной корью в любой форме, который заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным.
Инкубационный период8—14 дней (редко до 17 дней). Острое начало —подъем температурыдо 38—40 °C, сухой кашель, насморк, светобоязнь, чихание, осиплость голоса, головнаяболь, отёк век и покраснение конъюнктивы, гиперемия зева и коревая энантема — красные пятна на твердом и мягком нёбе. На 2-й день болезни на слизистой щек у коренных зубов появляются мелкие белесые пятнышки, окруженные узкой красной каймой — пятна Бельского — Филатова — Коплика — патогномоничные для кори. Коревая сыпь (экзантема) появляется на 4—5-й день болезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день высыпания покрывают разгибательные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом ее характерное отличие от краснухи, сыпь при которой не сливается).
Обратное развитие элементов сыпи начинается с 4-го дня высыпаний: температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
При кори возможны осложнения, связанные с работой центральной нервной системы, дыхательной системы ижелудочно-кишечного тракта, среди них:ларингит,круп(стеноз гортани),трахеобронхит,отит, первичная кореваяпневмония, вторичная бактериальная пневмония, коревойэнцефалит,гепатит,лимфаденит, мезентериальный лимфаденит. Довольно редкое позднее осложнение — подострый склерозирующий панэнцефалит.
Краснуха— эпидемическое вирусное заболевание с инкубационным периодом около 15-24 дней. Это обычно неопасное заболевание, затрагивающее в основном детей, но оно может спровоцировать серьёзные врожденные пороки, если женщина заражается в начале беременности.
Причины заражения краснухой:
Источник вируса – больной человек, с остропротекающей инфекцией или даже субклинической формой заболевания, когда симптомов не видно. Также источником могут быть дети с врождённой краснухой (от матери, болевшей на момент беременности) – они могут являться источниками заражения на протяжении до 3 лет своей жизни (зарегистрированы случаи выделения вируса до 18 лет). Болеющий опасен за 5-7 дней до появления сыпи и в течении 7 дней после её исчезновения.
Пути заражения – воздушно-капельный (во время чихания, кашля, крике, разговоре, резком выдохе), трансплацентарный (заражение беременной женщины, с последующим заражением плода).
Благоприятными условиями для заражения служит скученность населения, т.е организованные коллективы, из этого следует вывод об изоляции больного.
После инкубационного периода2—3 недели появляется умеренная температура сголовной болью,фарингитом, шейнойаденопатией,конъюнктивитом. Высыпание появляется через 48 часов, сыпь макулезная (пятнистая) не зудящая, вначале на лице, потом спускается на все тело в течение нескольких часов, вначале сыпь морбилиформная (напоминаеткоревую), затемскарлатиноформная. Она преобладает на лице, в областипоясницыиягодиц, разгибательных поверхностях рук, ног. Сыпь держится 2—4, изредка 5—7 дней, затем исчезает без пигментации и шелушения. Нужно отметить, что довольно часты смягченные и асимптоматичные формы.
Общие мероприятия в очагах краснушной инфекции малоэффективны из-за наличия инаппарантных форм и выделения вируса задолго до появления первых симптомов. Но тем не менее, заболевший изолируется на 5-7 дней от момента появления сыпи, а контактировавшие с ним – на 21 день. Специфическая профилактика – это вакцинация.
Ве́тряная о́спа,ветря́нка— остроевирусное заболеваниесвоздушно-капельным путёмпередачи. Обычно характеризуетсялихорадочным состоянием, папуловезикулезнойсыпьюс доброкачественным течением. Вызывается вирусом семействаHerpesviridae — варицелла-зостер.
Ветряная оспа проявляется в виде генерализованной розеолезно-везикулезной сыпи. Сыпь при ветрянке не затрагивает росткового слоя эпидермиса и поэтому заживает бесследно, однако если сыпь расчесывать (повреждать ростковый слой), то на месте везикулы остается атрофический рубец.
Источник инфекции — больной человек, представляющий эпидемическую опасность с конца инкубационного периодаи до отпадения корочек. Возбудитель распространяется воздушно-капельным путём. Заболевают в основном дети в возрасте от 6 месяцев до 7 лет. Взрослые болеют ветряной оспой редко, поскольку обычно переносят её ещё в детском возрасте.
У лиц с тяжелым иммунодефицитом различной этиологии (в редком случае при ВИЧ-инфекции и у пациентов после пересадки органов; часто при акклиматизации, снижении иммунитета, вызванном сильным стрессом) возможно повторное заражение.
Инкубационный период ветрянки(от момента внедрения, до первых клинических проявлений) 11-23 дня. В этот период происходит проникновение возбудителя через слизистую верхних дыхательных путей, затем размножение и накопление этого вируса в эпителиальных клетках этих слизистых.
После максимального накопления возбудителя ветряной оспы он распространяется по лимфатическим и кровеносным сосудам, обуславливая возникновение следующих периодов – продромального или высыпаний.
Продромальный период ветрянки– (этого периода может и не быть) бывает только у небольшой части людей и длится 1 день. Характеризуется скарлатиноподобным высыпанием с сохранением в несколько часов и дальнейшим их исчезновением, подъёмом температуры до 37-38⁰С и интоксикацией. Чаще этот период является реакцией на вирусемию.
Период высыпаний– при ветряной оспе начинается остро (или сразу после продромального периода) и длится на протяжении 3-4 дней и боле. Чаще, временной границы между ними и нет вовсе. Также как и продромальный период, является реакцией на вирусемию и характеризуется следующими симптомами:
• увеличение регионарных лимфоузлов (может и не быть),
• лихорадка 37-39°С сохраняется на протяжении всего периода высыпания и, каждый новый толчок высыпаний сопровождается подъёмом температуры,
• сыпь при ветрянке появляется на 1 день начала интоксикации, с подсыпаниями в течении 5 дней – одни уже проходят, а другие только появляются.
• Период выздоровления длится в течении 3 недель от окончания высыпаний и характеризуется отпадением корок и становлением пожизненного иммунитета.
Осложнения ветрянки зачастую связаны с присоединением бактериальной микрофлоры, к тому же этому способствует иммунодепрессивная функция вируса ветрянки, в результате развиваются: гингивиты, стоматиты, гнойный паротит, конъюнктивиты, кератиты, отиты, сепсис, пневмонии, гломерулонефриты , энцефалит, миелит, нефрит, миокардит, кератит, синдром Рея, артриты, ларингит.
Коклюш – это инфекционное заболевание дыхательных путей, которое вызывается специфическими бактериями коклюшная палочка, палочка Борде-Жангу, характеризуется острым катаром дыхательных путей и приступами спазматического кашля.
Инкубационный период продолжается от 2 до 14 дней (чаще 5-7 дней). Катаральный период характеризуется общим недомоганием, небольшим кашлем, насморком, субфебрильной температурой. Постепенно кашель усиливается, дети становятся раздражительными, капризными. В конце 2-й недели болезни начинается период спазматического кашля. Приступы судорожного кашля начинаются внезапно, проявляются серией кашлевых толчков, затем следует глубокий свистящий вдох — реприз, за которым снова следует ряд коротких судорожных толчков. Число таких циклов во время приступа колеблется от 2 до 15. Приступ заканчивается выделением вязкой стекловидной мокроты, иногда в конце приступа отмечается рвота. Во время приступа ребенок возбужден, лицо приобретает синюшную окраску, вены шеи расширены, глаза наливаются кровью, язык высовывается изо рта, уздечка языка часто травмируется, может наступить остановка дыхания с развитием удушья. У детей раннего возраста репризы не выражены. В зависимости от тяжести заболевания число приступов может варьировать от 5 до 50 в сутки. Длительность приступов в среднем составляет 4 минуты. Период судорожного кашля длится 3-4 недели, затем приступы становятся реже и, наконец, исчезают, хотя «обычный» кашель продолжается еще в течение 2-3 недель (период разрешения). У взрослых заболевание протекает без приступов судорожного кашля, проявляется длительным бронхитом с упорным кашлем. Температура тела остается нормальной. Общее самочувствие удовлетворительное. Стертые формы коклюша могут наблюдаться у детей, которым проведены прививки.Осложнения. Наиболее частым осложнением является пневмония, обусловленная коклюшной палочкой или вторичной бактериальной инфекцией. Из других осложнений наблюдается острый ларингит (воспаление гортани) со стенозом гортани (ложный круп), бронхиолиты, носовые кровотечения, остановка дыхания, пупочная, паховая грыжа. Может также возникнуть энцефалопатия — невоспалительное изменение головного мозга, которое вследствие возникновения судорог может привести к смерти или оставить после себя стойкие повреждения: глухоту или эпилептические приступы. У взрослых осложнения бывают редко.
Паротит(лат.parotitis epidemica: свинка, заушница) — острое инфекционное заболевание, с негнойным поражением железистых органов (слюнные железы, поджелудочная железа, семенники) и ЦНС, вызванное парамиксовирусом. Наиболее часто болеют дети в возрасте от 3 до 15 лет. Заражение происходит воздушно-капельным путём (при кашле, чихании, разговоре) от больного человека, который заражен до 9-ти суток.
Инкубационный период от 11 до 23 дней (чаще 13-19 дней). У некоторых за 1-2 дня продромальные явления (разбитость, недомогания, боли в мышцах, головные боли, познабливания, нарушения сна и аппетита). С развитием воспалительных изменений слюнной железы интоксикации становятся более выраженными, отмечаются признаки поражения слюнных желез: сухость во рту, боли в области уха, усиливающиеся при жевании, разговоре.
После перенесенного заболевания у детей формируется стойкий пожизненный иммунитет.
Появление осложнений заболевания связаны с поражением тех или иных органов. Это могут быть: сахарный диабет, аспермия (отсутствие спермы) и другие. Очень опасно заболевание эпидемическим паротитом при беременности. В этом случае вирус может вызывать нарушение развития плода с появлением врожденных пороков развития и даже привести к прерыванию беременности, особенно на ранних сроках беременности.
Профилактические прививкипредставляют собой метод иммунизации человека против определенных инфекционных заболеваний, в ходе которого в организм вводятся различные частицы, способные привести к выработке устойчивой невосприимчивости к патологии. Все профилактические прививки предполагают введение вакцины, которая представляет собой иммунобиологический препарат. Вакцина представляет собой ослабленные цельные микробы – возбудители, части оболочек или генетического материала патогенных микроорганизмов, или же их токсины. Данные составляющие вакцины вызывают специфическую иммунную реакцию, в ходе которой вырабатываются антитела, направленные против возбудителя инфекционного заболевания. Впоследствии именно эти антитела и обеспечивают защиту от инфекции. Для детей профилактические прививки необходимы, чтобы обезопасить уязвимых малышей от опасных инфекционных заболеваний, которые могут окончиться смертельным исходом даже при лечении современными качественными препаратами.
источник
Ботулизм (ихтиизм, аллантиизм; англ. botulism, allantiasis, sausage-poisoning; франц. botulisme, allantiasis; нем. Botulismus Wurst-Vergiftung, Fleischvergtftung) — острая инфекционная болезнь из группы сапрозоонозов с фекально-оральным механизмом передачи, развивающаяся в результате употребления пищевых продуктов, в которых произошло накопление токсина возбудителя, блокирующего передачу нервных импульсов. Выделяют ботулизм пищевой, раневой и грудных детей, когда токсин образуется соответственно в ране и ЖКТ. Пищевой ботулизм
составляет более 99% всех случаев болезни.
Возбудитель ботулизма, Clostridium botulinum, грамположительная анаэробная подвижная палочка. В зависимости от антигенных свойств продуцируемого токсина выделяют восемь сероваров — А, В, С1, С2, D, Е, F и G На территории России болезнь вызывают серовары А, В и Е. В процессе жизнедеятельности возбудитель ботулизма продуцирует специфический нейротоксин Данный токсин — наиболее сильный из всех известных токсинов любого происхождения. Ботулотоксин, вырабатываемый разными сероварами возбудителя, обладает единым механизмом действия, различается по антигенным и физическим свойствам, молекулярной массе. Прогревание при температуре 80 °С в течение 30 мин вызывает гибель вегетативных форм возбудителя. Споры в отличие от вегетативной формы чрезвычайно устойчивы к различным физическим и химическим факторам: в частности, выдерживают кипячение в течение 4–5 ч, воздействие высоких концентраций различных дезинфицирующих средств. Они устойчивы к замораживанию и высушиванию, к ультрафиолетовому облучению. Ботулинический токсин в обычных условиях внешней среды сохраняется до 1 года, в консервированных продуктах — годами. Он устойчив в кислой среде, выдерживает высокие концентрации (до 18%) поваренной соли, не разрушается в продуктах, содержащих различные специи. Токсин сравнительно быстро инактивируется под влиянием щелочей, при кипячении полностью теряет свои токсические свойства в течение 10 мин. В ЖКТ токсин снижает свою токсичность, за исключением токсина Е, который, активируясь трипсином, усиливает её в 10 000 раз.
Эпидемиология
Споровые формы возбудителя можно обнаружить в пыли, воде и иле. Практически все пищевые продукты, загрязнённые почвой или содержимым кишечника животных, птиц, рыб, могут содержать споровые формы возбудителей ботулизма. Подавляющее число случаев ботулизма связано с употреблением консервов(грибы, бобы, овощи), рыбы и мяса домашнего приготовления. Если контаминируется твердофазный продукт (колбаса, копчёное мясо, рыба), то в нём возможно «гнёздное» образование токсина, поэтому заболевают не все лица, употреблявшие этот продукт. Значительно реже встречаются случаи заболевания в результате заражения лишь спорами возбудителей Cl. Botulinum: раневой ботулизм и ботулизм новорождённых. Иммунитет при ботулизме типоспецифический антибактериальный, выражен слабо, поэтому возможно повторное заболевание. Ботулизм распространён во всех странах, где практикуется домашнее консервирование.
Меры профилактики
Специфические: подозрительные продукты подлежат изъятию и лабораторному контролю, а употреблявшие их вместе с заболевшими лица — медицинскому наблюдению в течение 10–12 дней, внутримышечное введение им по 2000 ME антитоксических противоботулинических сывороток типов А, В и Е, назначение энтеросорбентов. Прививки проводят полианатоксином трёхкратно с интервалами 45 сут между первой и второй и 60 сут между второй и третьей прививками. Неспецифические: готовь норм, не жри что попало
При алиментарном заражении токсин попадает в организм вместе с пищей, содержащей также и вегетативные формы возбудителя. Н-цепь токсина связывается с синаптической мембраной нервно-мышечных холинергических синапсов, иннервирующих поперечно-полосатые мышцы, т.е. α-мотонейронами передних рогов спинного мозга и двигательных ядер черепных нервов, а также гладкую мускулатуру, которая иннервируется блуждающим нервом. Токсин, обладая протеазной активностью, расщепляет специфические синаптические белки: SNAP-25 (расщепляется токсинами сероваров А и Е) и синаптобревин (расщепляется токсином серовара В), что нарушает слияние синаптических пузырьков и синаптической мембраны, т.е. блокирует прохождение нервного импульса при нормальной продукции ацетилхолина и холинэстеразы. Блокада передачи импульсов приводит к миастении и паралитическому синдрому. Поражаются в первую очередь мышцы с высокой функциональной активностью: глазодвигательные, глотки и гортани, дыхательные. Действие токсина потенцируется аминогликозидами, антиполяризующими миорелаксантами, ионизирующей радиацией и повторным поступлением в организм новых доз токсина. Блокада мускулатуры, иннервируемой блуждающим нервом, вызывает парез кишечника, уменьшает продукцию слюны, желудочного сока. Дополнительными факторами патогенеза служат вентиляционная гипоксия, аспирация секрета ротоглотки, вторичная бактериальная инфекция.
Клиническая картина
Инкубационный период длится до суток, реже до 2–3 дней, в единичных случаях до 9–12 дней. При более коротком инкубационном периоде наблюдают, хотя и не всегда, более тяжёлое течение болезни.
Классификация
В клинической картине выделяют лёгкие, среднетяжёлые и тяжёлые формы болезни.
При лёгком течении у пациентов паралитический синдром ограничивается поражением глазодвигательных мышц; при среднетяжёлом распространяется на глоссофарингеальную мускулатуру.
Тяжёлое течение характеризуется ДН и тяжёлыми бульбарными нарушениями.
Начало болезни острое. Выделяют два варианта начала: первый — с картины гастроэнтерита с последующим, в течение нескольких часов, присоединением неврологической симптоматики и второй — вариант, при котором диспепсический синдром отсутствует и на первый план с самого начала выступает поражение ЦНС. В первом случае болезнь начинается со схваткообразных болей в эпигастрии, со рвоты, с диареи, повышения температуры тела. Эти явления длятся от нескольких часов до суток, затем выявляются симптомы поражения нервной системы. Диспепсичесий синдром связывают с сопутствующей анаэробной флорой (Cl. perfringens) и другими возбудителями ПТИ. Второй вариант начинается с резко выраженной миастении, головокружения, головной боли, лихорадки. Боли не характерны. Почти одновременно нарушается зрение вследствие пареза цилиарной мышцы. Одновременно: косоглазие, диплопия, нарушение конвергенции, мидриаз, анизокория, птоз. В тяжёлых случаях возможна офтальмоплегия: глазные яблоки неподвижны, зрачки широкие, не реагируют на свет. Через несколько часов появляются парезы глоточно-язычных мышц (IX, X, XII пары черепных нервов) с развитием афонии и дисфагии. Реже наблюдается двусторонний парез лицевого нерва. Несколько позже (а в наиболее тяжёлых случаях одновременно) появляется парез диафрагмы и вспомогательных дыхательных мышц. Затем появляется разорванность речи, чувство нехватки воздуха, цианоз губ, тахипноэ, поверхностное дыхание. Синдром поражения парасимпатической нервной: характеризуется сухостью кожных покровов, слизистых оболо-чек, сниженным слюноотделением, что выражается в соответствующих жалобах больных. Помимо этого, с поражением вегетативной нервной системы связано нарушение иннервации ЖКТ, вплоть до развития паралитической кишечной непроходимости и реже нарушений уродинамики в виде острой задержки мочи или непроизвольного постоянного мочевыделения. Для ботулизма, протекающего без осложнений, характерны ясность сознания, отсутствие менингеальных симптомов, лихорадочно-интоксикационного синдрома. Выздоровление наступает медленно — при тяжёлых формах обычно не ранее чем со второй недели болезни.
Диагностика
Диагноз ботулизма устанавливают на основании эпидемиологических данных (употребление консервов домашнего приготовления, групповые заболевания) и на всестороннем анализе клинической картины заболевания: характерная локализация и симметричность поражений нервной системы, отсутствие лихорадочно- интоксикационного, общемозгового и менингеального синдромов. Обнаружение ботулинического токсина в крови служит абсолютным подтверждением диагноза. Используют РН ботулотоксинов антитоксическими сыворотками путём биопробы на белых мышах. Для этого необходимо до введения лечебной антитоксической противоботулинической сыворотки взять у больного 15–30 мл венозной крови. Исследование позволяет уже в течение 8 ч определить наличие в ней ботулинического токсина и его тип. Аналогичные исследования проводят с промывными водами желудка или рвотными массами, испражнениями больного, остатками подозрительного продукта. Для выделения возбудителя ботулизма производят посевы содержимого желудка, испражнений, подозрительных продуктов на специальные питательные среды (Китта–Тароцци, казеиново-грибную, бульон Хоттингера и др.).
Режим постельный или полупостельный. Диета: стол № 10, зондовое или парентеральное питание в зависимости от состояния больного. Методика — инфузия в течение 16 ч. Предпочтительны питательные смеси с высокой энергетической плотностью (например, «Isocal HCN», «Osmolite HN»), при ДН — «Pulmocare». Объём белка в сутки определяют из расчёта 25 ккал/кг массы тела и 1,5 г/кг массы тела. При застойном отделяемом из желудка переходят на парентеральное питание с обязательным частичным энтеральным питанием из расчёта 2000–2500 ккал в сутки на взрослого больного. Парентеральное питание осуществляют концентрированными растворами глюкозы (10–40%), смесями аминокислот и жировыми эмульсиями. Медикаментозная терапияБольным вводят антитоксическую противоботулиническую сыворотку. Используют гетерологичные (лошадиные) антитоксические моновалентные сыворотки. При неизвестном типе токсина вводят смесь моновалентных сывороток или поливалентную сыворотку (10 тыс. МЕ анатоксина типов А и Е и 5 тыс. МЕ анатоксина типа Е). Независимо от тяжести течения внутривенно вводят одну лечебную дозу сыворотки, разведённую в 200 мл подогретого изотонического раствора натрия хлорида. Сыворотку вводят однократно. Перед введением сыворотки проводят пробу по Безредке с сывороткой, разведённой в 100 раз. Наличие аллергической реакции при постановке пробы служит относительным противопоказанием к введению лечебной дозы сыворотки. В этих случаях предварительную дозу преднизолона увеличивают до 240 мг. Перспективное средство специфической антитоксической терапии — человеческий противоботулинический иммуноглобулин. При тяжёлом течении ботулизма лечение прежде всего направлено на замещение или активацию временно утраченных функций организма. G Назначают препараты, уменьшающие кислотность желудочного сока: ранитидин, фамотидин, блокаторы протонного насоса (омепразол, эзомепразол, рабепразол). G Препараты, улучшающие моторную функцию ЖКТ (домперидон, метоклопрамид). G Нормализация кислотно-щелочного равновесия, уровня гемоглобина, объёма циркулирующей крови, сердечного выброса, температуры тела, электро- литного состава плазмы. Всем больным, чтобы подавить жизнедеятельность возбудителей ботулизма в ЖКТ и предупредить возможное образование токсина, назначают хлорамфеникол по 0,5 г четыре раза в сутки в течение 5 дней. Вместо хлорамфеникола можно применять ампициллин по 0,5–1 г четыре раза в сутки внутрь. В случаях раневого ботулизма проводят соответствующую хирургическую обработку раны, применяют повышенные дозы (до 12–16 млн ЕД/сут) пенициллина или других антибиотиков. Больных выписывают после клинического выздоровления.
Пищевые токсикоинфекции
ПТИ (пищевые бактериальные отравления; лат. toxicoinfectiones alimentariaе) —полиэтиологическая группа острых кишечных инфекций, возникающих после употребления в пищу продуктов, контаминированных условно патогенными бактериями, в которых произошло накопление микробной массы возбудителей и их токсинов. ЭтиологияПТИ объединяют большое количество этиологически различных, но патогенетически и клинически сходных болезней. Объединение ПТИ в отдельную нозологическую форму вызвано необходимостью унифицировать меры по борьбе с их распространением и эффективностью синдромального подхода к лечению. Наиболее часто регистрируют ПТИ, вызываемые следующими условно-патогенными микроорганизмами:семейство Enterobacteriaceae род Сitrobacter, Klebsiella, Enterobacter, Hafnia,Serratia, Proteus, Edwardsiella, Erwinia;семейство Micrococcaceae род Staphilococcus;семейство Bacillaceae род Clostridium, род Bacillus (в том числе вид B.сereus);·семейство Pseudomonaceae род Pseudomonas (в том числе вид Aeruginosa);·семейство Vibrionaceae род Vibrio, вид НАГ-вибрионы (неагглютинирующиевибрионы), V. parahaemoliticus.Большинство вышеперечисленных бактерий обитает в кишечнике практически здоровых людей и многих представителей животного мира. Возбудители устойчивы к действию физических и химических факторов окружающей среды; способны к размножению как в условиях живого организма, так и вне его, например в пищевых продуктах (в широком диапазоне температур).
ЭпидемиологияИсточниками возбудителей могут быть люди и животные (больные, носители), а также объекты окружающей среды (почва, вода), их относят к группе антропонозов (стафилококкоз, энтерококкоз) и сапронозов — водных и почвенных ( клостридиозы,псевдомоноз, клебсиеллёз,).Механизм передачи возбудителя — фекально-оральный; путь передачи —пищевой. Протей и клостридии способны к активному размножению в белковых продуктах (холодце, заливных блюдах), B. сereus — в овощных супах, мясных и рыбных изделиях. В молоке, картофельном пюре- энтерококков. Галофильные и парагемолитические вибрионы, выживающие в морском осадке, инфицируют многих морских рыб и моллюсков. Стафилококк попадает в кондитерские изделия, молочные продукты, мясные, овощные и рыбные блюда. Зоонозный источник стафилококка — животные, больные маститом. ПТИ — это болезни «грязной пищи».
ПатогенезДля возникновения болезни имеет значение:инфицирующая доза — не менее 105–106 микробных тел в 1 г субстрата;·вирулентность и токсигенность штаммов микроорганизмов. Основное значение имеет интоксикация бактериальными экзо- и эндотоксинами возбудителей, содержащимися в продукте. При разрушении бактерий в пищевых продуктах и ЖКТ происходит высвобождение эндотоксина, который, стимулируя продукцию цитокинов, активирует гипоталамический центр, способствует возникновению лихорадки, нарушению сосудистого тонуса, изменениям в системе микроциркуляции. Комплексное воздействие микроорганизмов и их токсинов приводит к возникновению местных (гастрит, гастроэнтерит) и общих (лихорадка, рвота и др.) признаков болезни. Имеет значение возбуждение хеморецепторной зоны и рвотного центра, расположенных в нижней части дна IV желудочка, импульсами с блуждающего и симпатического нервов. При продолжительной рвоте возможно развитие гипохлоремического алкалоза. Энтерит вызывают энтеротоксины, выделяемые следующими бактериями:Proteus, B. cereus, Klebsiella, Enterobacter, Aeromonas, Edwardsiella, Vibrio. Повышения активности аденилатциклазы происходит усиление синтеза цАМФ, усиливается выход изотонической, бедной белком жидкости в просвет тонкой кишки. Возникает профузная диарея, ведущая к нарушениям водно-электролитного баланса, изотонической дегидратации. В тяжёлых случаяхвозможно развитие дегидратационного (гиповолемического) шока. Колитический синдром появляется обычно при микст-инфекциях с участиемпатогенной флоры.В патогенезе стафилококковых пищевых отравлений имеет значение действиеэнтеротоксинов A, B, C1, C2, D и E.
Клиническая картинаИнкубационный период — от 2 ч до 1 сут; при ПТИ стафилококковой этиологии — до 30 мин. Острый период болезни — от 12 ч до 5 сут, после чего наступает период реконвалесценции. В клинической картине на первый план выступают общая интоксикация, обезвоживание и гастроинтестинальный синдром. Классификация ПТИ (Зубик Т.М., 2001)• По распространённости поражения: G гастритический вариант; G гастроэнтеритический вариант; G гастроэнтероколитический вариант. • По тяжести течения: G лёгкое; G среднетяжёлое; G тяжёлое.• По осложнениям: G неосложнённая; G осложнённая ПТИ.
Первые симптомы ПТИ — боль в животе, тошнота, рвота, озноб, повышение температуры тела, жидкий стул. О развитии острого гастрита свидетельствуют обложенный белым налётом язык; рвота (иногда неукротимая) съеденной накануне пищей, затем — слизью с примесью жёлчи; тяжесть и боль в эпигастральной области. Боль в животеможет носить разлитой характер, быть схваткообразной, реже — постоянной. О развитии энтерита свидетельствует диарея, возникающая у 95% больных. Испражнения обильные, водянистые, зловонные, светло-жёлтого или коричневого цвета; имеют вид болотной тины. Живот при пальпации мягкий, болезненный не только в эпигастральной области, но и в области пупка. Частота актов дефекации отражает тяжесть течения болезни. Признаки колита: мучительную схваткообразную боль в нижних отделах живота (чаще слева), примесь слизи, крови в испражнениях — обнаруживают у 5–6%больных. При гастроэнтероколитическом варианте наблюдают последовательное вовлечение в патологический процесс желудка, тонкой и толстой кишки. Лихорадка выражена у 60–70% больных. Она может быть субфебрильной; у части больных достигает 38–39 °С, иногда — 40 °С. Продолжительность лихорадки —от нескольких часов до 2–4 дней. Иногда (при стафилококковой интоксикации) наблюдают гипотермию. Изменения почек: возможно развитие преренальной ОПН с олигоанурией, азотемией, гиперкалиемией и метаболическим ацидозом. Стафилококковое пищевое отравление вызывают энтеротоксигенные штаммы патогенных стафилококков. Они устойчивы к воздействию факторовокружающей среды, переносят высокие концентрации соли и сахара, но погибаютпри нагревании до 80 °С. Энтеротоксины стафилококка выдерживают прогреваниедо 100 °С в течение 1–2 ч. По внешнему виду, вкусу и запаху продукты, контаминированные стафилококком, неотличимы от доброкачественных. Энтеротоксин влияет на парасимпатическую нервную систему, способствует значительному снижению АД, активирует моторику желудка и кишечника. Начало заболевания острое, бурное. Инкубационный период — от 30 мин до 4–6 ч.Интоксикация резко выражена, температура тела обычно повышена до 38–39 °С,но может быть нормальной или пониженной. Характерна интенсивная боль в животе, локализующаяся в эпигастральной области. Отмечают также слабость,головокружение, тошноту. У 50% больных наблюдают многократную рвоту (втечение 1–2 сут), диарею (на протяжении 1–3 сут). При тяжёлом течении возникает острейший гастроэнтерит (острый гастроэнтероколит). Характерны тахикардия, глухость тонов сердца, артериальная гипотензия, олигурия. У подавляющего большинства больных заболевание заканчивается выздоровлением, но возраста возможно развитие псевдомембранозного колита и стафилококкового сепсиса. Наиболее тяжёлоеосложнение — ИТШ. Пищевое отравление Клостридиоз протекает в виде острого гастроэнтероколита с признакамиинтоксикации и обезвоживания. Инкубационный период 2–24 ч. Заболевание начинается с интенсивных, колющих болей в животе. При лёгком и среднетяжёломтечении отмечают повышение температуры тела, многократную рвоту, жидкийстул (до 10–15 раз) с примесью слизи и крови, болезненность живота при пальпации. Продолжительность заболевания 2–5 сут. Возможны следующие варианты тяжёлого течения:·острейший гастроэнтероколит: выраженные признаки интоксикации; желтушность кожного покрова; рвота, диарея (более 20 раз в сутки), примесьслизи и крови в испражнениях; резкая болезненность живота при пальпации, увеличение печени и селезёнки; уменьшение количества эритроцитов исодержания гемоглобина, увеличение концентрации свободного билирубина; холероподобное течение — острейший гастроэнтероколит в сочетании с обезвоживаниемI–III степени;·развитие некротических процессов в тонкой кишке, перитонита на фоне острого гастроэнтероколита с характерным стулом типа мясных помоев. Цереоз у большинства больных протекает легко. В клинической картине преобладают симптомы гастроэнтерита. Клебсиеллёзу свойственно острое начало с повышением температуры тела (втечение 3 сут) и признаками интоксикации. В клинической картине доминируетострый гастроэнтероколит, реже — колит. Продолжительность диареи — до 3 сут.Преобладает среднетяжёлое течение болезни. Протеоз в большинстве случаев протекает лёгко. Инкубационный период —от 3 ч до 2 сут. Основные симптомы — слабость, интенсивная, нестерпимая больв животе, резкая болезненность и громкое урчание, зловонные испражнения. Возможны холероподобный и шигеллёзоподобный варианты течения болезни, ведущие к развитию ИТШ. Стрептококковой ПТИ свойственно лёгкое течение. Основные симптомы —диарея, боли в животе. Малоизученная группа ПТИ — аэромоноз, псевдомоноз, цитробактериоз. Основной симптом — гастроэнтерит различной степени тяжести.
Эшерихиозы (син. Escherichioses, коли-инфекция, коли-энтерит, диарея путеше- ственников) — группа бактериальных антропонозных инфекционных болезней, вызываемых патогенными (диареегенными) штаммами кишечной палочки, протекающих с симптомами общей интоксикации и поражением ЖКТ
ЭтиологияЭшерихии — подвижные грамотрицательные палочки, аэробы, относящиеся к виду Еscherichia coli, роду Escherichia, семейству Enterobacteriaceae. Растут на обычных питательных средах, выделяют бактерицидные вещества-колицины
. Эшерихии содержат соматические (О-Аг — 173 серотипа), капсульные (К-Аг — 80 серотипов) и жгутиковые (Н-Аг — 56 серотипов) антигены. Диареегенные кишечные палочки подразделяются на пять типов: ·энтеротоксигенные (ЭТКП, ETEC); ·энтеропатогенные (ЭПКП, EPEC); ·энтероинвазивные (ЭИКП, EIEC); ·энтерогеморрагические (ЭГКП, EHEC); ·энтероадгезивные (ЭАКП, EAEC)
Факторы патогенности ЭТКП (пили, или фимбриальные факторы) определяют склонность к адгезии и колонизации нижних отделов тонкой кишки, а также к токсинообразованию. Термолабильный и термостабильный энтеротоксины ответственны за повышенную экскрецию жидкости в просвет кишки. Патогенность ЭПКП обусловлена способностью к адгезии. ЭИКП способны, имея плазмиды, проникать в клетки кишечного эпителия и размножаться в них; ЭГКП выделяют цитотоксин, шигоподобные токсины 1-го и 2-го типов, содержат плазмиды, которые облегчают адгезию к энтероцитам. Сохраняют жизнеспособность в молоке до 34 дней, в детских питательных смесях — до 92 дней, на игрушках — до 3–5 мес. Хорошо переносят высушивание. Обладают способностью размножаться в пищевых продуктах, особенно в молоке. Быстро погибают при воздействии дезинфицирующих средств и при кипячении. У многих штаммов Е. cоli отмечают полирезистентность к антибиотикам
ЭпидемиологияОсновной источник эшерихиозов — больные со стёртыми формами заболевания, меньшую роль играют реконвалесценты и носители. По некоторым данным, источник возбудителя при энтеро- геморрагических эшерихиозах (О157) — крупный рогатый скот. Механизм передачи — фекально-оральный, который осуществляется пищевым, реже — водным и бытовым путём. По данным ВОЗ, для энтеротоксигенных и энтероинвазивных эшерихий характерен пищевой, а для энтеропатогенных — бытовой путь
Из пищевых продуктов чаще фактором передачи служат молочные изделия, готовые мясные продукты, напитки (квас, компот и др.)
ПатогенезЭшерихии проникают через рот, минуя желудочный барьер, и в зависимости от типовой принадлежности оказывают патогенное действие:
Энтеротоксигенные штаммы способны вырабатывать энтеротоксины и фактор колонизации, посредством которого осуществляются прикрепление к энтероцитам и колонизация тонкой кишки
Энтеротоксины — термолабильные или термостабильные белки, которые воздействуют на биохимические функции эпителия крипт, не вызывая видимых морфологических изменений. Энтеротоксины усиливают активность аденилат- циклазы и гуанилатциклазы. При их участии и в результате стимулирующего действия простагландинов увеличивается образование цАМФ, вследствие чего в про- свет кишки секретируется большое количество воды и электролитов, которые не успевают реабсорбироваться в толстой кишке, — развивается водянистая диарея с последующими нарушениями водно-электролитного баланса. Инфицирующая доза ЭТКП — 10×1010 микробных клеток
ЭИКП обладают свойством внедряться в клетки эпителия толстой кишки: Проникая в слизистую оболочку, они вызывают развитие воспалительной реакции и образование эрозий кишечной стенки. Из-за повреждения эпителия усиливается всасывание в кровь эндотоксинов. У больных в испражнениях появляются слизь, кровь и полиморфно-ядерные лейкоциты. Инфицирующая доза ЭИКП — 5×105 микробных клеток
Механизм патогенности ЭПКП изучен недостаточно. У штаммов (055, 086, 0 и др.) выявлен фактор адгезии к клеткам Нер-2, за счёт которого происходит колонизация тонкого кишечника. У других штаммов (018, 044, 0112 и др.) этот фактор не обнаружен. Инфицирующая доза ЭПКП — 10×1010 микробных клеток
ЭГКП выделяют цитотоксин (SLT — shiga-like toxin), который разрушает клетки эндотелия, выстилающего мелкие кровеносные сосуды кишечной стенки проксимальных отделов толстой кишки. Сгустки крови и фибрин препятствуют кровоснабжению кишки — в кале появляется кровь. Развивается ишемия кишечной стенки, вплоть до некроза. У некоторых больных наблюдают осложнения с ДВС, ИТШ и ОПН
ЭАКП способны к колонизации эпителия тонкой кишки. Вызванные ими заболевания взрослых и детей протекают длительно, но легко. Это связано с тем, что бактерии прочно закрепляются на поверхности эпителиальных клеток
Клиническая картина
Клинические проявления эшерихиозов зависят от типа возбудителя, возраста больного, иммунного статуса
Клиническая классификация эшерихиозов (Ющук Н.Д., Венгеров Ю.Я., 1999) • По этиологическим признакам: G энтеротоксигенные; G энтероинвазивные; G энтеропатогенные; G энтерогеморрагические; G энтероадгезивные
• По форме заболевания: G гастроэнтеритическая; G энтероколитическая; G гастроэнтероколитическая; G генерализованная (коли-сепсис, менингит, пиелонефрит, холецистит)
• По тяжести течения: G лёгкое; G средней тяжести; G тяжёлое
При эшерихиозе, вызванном энтеротоксигенными штаммами, инкубационный период — 16–72 ч, для него характерно холероподобное течение болезни, протекающее с поражением тонкой кишки без выраженного синдрома интоксикации («диарея путешественников»)
Заболевание начинается остро, больных беспокоят слабость, головокружение, Температура тела нормальная или субфебрильная. Появляются тошнота, повторная рвота, разлитые схваткообразные боли в животе. Стул частый (до 10–15 раз в сутки), жидкий, обильный, водянистый, нередко напоминающий рисовый отвар
Живот вздут, при пальпации определяют урчание, небольшую разлитую болезненность. Тяжесть течения определяется степенью дегидратации. Возможна молние- носная форма заболевания с быстрым развитием эксикоза. Длительность болезни 5–10 дней
Энтероинвазивные эшерихии вызывают дизентериеподобное заболевание, которое протекает с симптомами общей интоксикации и преимущественным поражением толстой кишки. Инкубационный период — 6–48 ч. Начало острое, с повышения температуры тела до 38–39 °С, озноба, слабости, головной боли, боли в мышцах, ухудшение аппетита. У части больных температура тела нормальная или субфебрильная. Через несколько часов присоединяются схваткообразные боли, преимущественно в нижней части живота, ложные позывы на дефекацию, тенезмы, жидкий стул, обычно калового характера, до 10 и более раз в сутки с примесью слизи и крови. При более тяжёлом течении заболевания стул в виде «ректального плевка». Сигма спазмированна, уплотнена и болезненна. При ректороманоскопии — катаральный, реже — катарально-геморрагический или катарально-эрозивный проктосигмоидит. Течение болезни доброкачественное Лихорадка длится 1–2, реже 3–4 дня, болезнь — 5–7 дней. Через 1–2 дня стул нормализуется. Спазм и болезненность толстой кишки сохраняются 5–7 дней Восстановление слизистой оболочки толстой кишки наступает к 7–10-му дню болезни
Энтеропатогенный эшерихиоз, вызываемый Е. cоli 2-го класса, регистрируют у взрослых и детей. Инкубационный период — 1–5 дней. Характерны острое начало заболевания (температура тела 38–38,5 °С, озноб, нечастая рвота, боли в животе, стул без патологических примесей, жидкий, до 5–8 раз в сутки), течение доброкачественное. У некоторых больных отмечают гипотонию, тахикардию
При эшерихиозе, вызванном энтерогеморрагическимиштаммами, заболевание проявляется синдромом общей интоксикации и поражением проксимального отдела толстой кишки. Инкубационный период 1–7 дней. Заболевание начинается остро: с болей в животе, тошноты, рвоты. Температура тела субфебрильная или нормальная, стул жидкий, до 4–5 раз в день, без примеси крови. Состояние больных ухудшается на 2–4-й день болезни, когда стул учащается, появляются примесь крови, тенезмы. При эндоскопическом исследовании выявляют катарально-геморрагический или фибринозно-язвенный колит. Более выраженные патоморфологические изменения обнаруживают в слепой кишке. Наиболее тяжело протекает заболевание, вызванное штаммом 0157:Н7. У 3–5% больных через 6–8 дней от начала заболевания развивается гемолитико-уремический синдром (синдром Гассера), который проявляется гемолитической анемией, тромбоцитопенией, прогрессирующей ОПН и токсической энцефалопатией (судороги, парезы, сопор, кома). Летальность в этих случаях может составлять 3–7%
Особенности эшерихиоза, вызванного энтероадгезивнымиштаммами, изучены мало. Заболевание регистрируют у пациентов с ослабленной иммунной системой Чаще выявляют внекишечные формы — поражение мочевыводящих (пиелонеф- рит, цистит) и желчевыводящих (холецистит, холангит) путей. Возможны септические формы (коли-сепсис, менингит)
Диагностикадиагноз подтверждают на основании бактериологического метода исследования. Материал (испражнения, рвотные массы, промывные воды желудка, кровь, моча, ликвор, жёлчь) следует брать в первые дни болезни до назначения больным этиотропной терапии. Посевы производят на среды Эндо, Левина, Плоскирева, а также на среду обогащения Мюллера
Используют иммунологические методы исследования РА, РНГА в парных сыворотках, но они не убедительны, так как возможны ложноположительные результаты из-за антигенного сходства с другими энтеробактериями. Эти методы используют для ретроспективной диагностики, особенно во время вспышки Перспективным методом диагностики служит ПЦР. Инструментальные методы исследования (ректороманоскопия, колоноскопия) при эшерихиозах малоинформативны. Диагноз эшерихиоза правомерен лишь при бактериологическом подтверждении
В остром периоде болезни больным рекомендуют щадящую терапию (стол № 4, при нормализации стула — № 2, в период реконвалесценции — № 13)
В лёгких случаях заболевания достаточно назначения оральной регидратацион- ной терапии (регидрон♠ и другие растворы, количество которых должно в 1,5 раза превышать потери воды с испражнениями)
Показаны ферменты (панзинорм-форте♠, мезим-форте♠), энтеросорбенты (полисорб♠, энтеросгель♠, энтеродез♠ в течение 1–3 дней). При лёгком течении болезни целесообразно использование кишечных антисептиков (интетрикс по две капсулы три раза в день, неоинтестопан после каждого акта дефекации по две таблетки, до 14 в сутки, энтерол по две капсулы два раза в день) в течение 5–7 дней. Лёгкие и стёртые формы эшерихиозов не требуют назначения этиотроп- ных препаратов
При лечении больных в условиях стационара показан постельный режим в первые 2–3 дня. Назначают этиотропную терапию. С этой целью при среднетяжё- лых формах используют один из следующих препаратов: ко-тримоксазол по две таблетки два раза в день или препараты фторхинолонового ряда (ципрофлоксацин по 500 мг два раза в сутки перорально, пефлоксацин по 400 мг два раза в сутки, офлоксацин по 200 мг два раза в сутки), длительность терапии 5–7 дней
В тяжёлых случаях фторхинолоны применяют вместе с цефалоспоринами 2-го (цефуроксим по 750 мг четыре раза в сутки внутривенно или внутримышечно; цефаклор по 750 мг три раза в сутки внутримышечно; цефтриаксон 1,0 г один раз в сутки внутривенно) и 3-го поколения (цефоперазон по 1,0 г два раза в сутки вну- тривенно или внутримышечно; цефтазидим по 2,0 г два раза в сутки внутривенно или внутримышечно)
При дегидратации II–III степени назначают регидратационную терапию вну- тривенно кристаллоидными растворами (хлосоль♠, ацесоль♠ и пр.), которую про- водят по общим правилам
При выраженных симптомах интоксикации используют коллоидные растворы (декстран и др.) в объёме 400–800 мл/сут
После приёма антибактериальных препаратов при продолжающейся диарее используют эубиотики для коррекции дисбактериозов (бифидумбактерин- форте♠, хилак-форте♠ и др.) в течение 7–10 дней. Больных выписывают после полного клинического выздоровления, нормализации стула и температуры тела, а также однократного бактериологического исследования кала, которое проводят не ранее чем через 2 дня после окончания лечения
Ротавирусная инфекция
Ротавирусная инфекция (ротавирусный гастроэнтерит) — острая инфекцион- ная болезнь, вызываемая ротавирусами, характеризующаяся симптомами общей интоксикации и поражением ЖКТ с развитием гастроэнтерита
ЭтиологияВозбудитель — представитель семейства Reoviridae, рода Rotavirus. Под электронным микроскопом вирусные частицы выглядят как колёса с широкой ступицей, короткими спицами и чётко очерченным тонким ободом. Вирион ротавируса диаметром 65–75 нм состоит из электронноплотного центра (сердцевины) и двух пептидных оболочек: наружного и внутреннего капсида. Сердцевина диаметром 38–40 нм содержит внутренние белки и генетический материал, представленный двухцепочечной РНК. Геном ротавирусов человека и животных состоит из 11 фрагментов, чем, вероятно, и обусловлено антигенное разнообразие ротавирусов. Репликация ротавирусов в организме человека происходит исключительно в эпителиальных клетках тонкой кишки
В составе ротавирусов обнаружено четыре основных антигена; главный из них — групповой антиген — белок внутреннего капсида. С учётом всех группоспецифических антигенов ротавирусы делят на семь групп: A, B, C, D, E, F, G. Большинство ротавирусов человека и животных относят к группе A, внутри которой выделяют подгруппы (I и II) и серотипы. Подгруппа II включает до 70–80% штаммов, выделяемых от больных. Ротавирусы устойчивы к воздействию факторов окружающей среды: в питьевой воде, открытых водоёмах и сточных водах они сохраняются до нескольких месяцев, на овощах — 25–30 дней, на хлопке, шерсти — до 15–45 дней. Ротавирусы не разрушаются при многократном замораживании, под действием дезинфицирующих растворов, эфира, хлороформа, ультразвука, но погибают при кипячении, обработке растворами с рН больше 10 либо меньше 2. Оптимальные условия существования вирусов: температура 4 °С и высокая (>90%) или низкая ( 25 мм рт.ст.). При воз- буждении, а также судорогах назначают диазепам, оксибат натрия, пиридоксин, магния сульфат. Если судороги купировать не удаётся, используют тиопентал натрия или гексобарбитал. Проводят также коррекцию водно-электролитных и метаболических нарушений, при этом наиболее опасна гипернатриемия, кото- рую корригируют путём замены натрийсодержащих препаратов (оксибат натрия, бензилпенициллин и др.). Важное значение имеют уход, полноценное энтерально-парентеральное пита- ние, профилактика внутрибольничной инфекции и трофических нарушений.
Ликвородиагностика
Дата добавления: 2018-08-06 ; просмотров: 93 ; ЗАКАЗАТЬ РАБОТУ
источник