Эндоскопия предоставляет превосходную возможность для забора материала с целью обнаружения в нём паразитов при подозрении на амёбиаз.
Может случиться так, что с помощью биопсии, проведённой на всякий случай при отсутствии убедительных данных за амёбиаз, устанавливается диагноз амёбного колита (Пример 14). Амёбы, как правило, находятся в окружении некротических тканей и экссудата. Несмотря на то, что имеется реальный шанс поставить диагноз с помощью биопсии, последняя имеет меньшее значение в диагностике амёбиаза, чем исследование фекалий [24] . Несмотря на множественные серийные срезы, трофозоиды обнаружены лишь в 50% биоптатов, взятых до начала лечения [41] . Гистологические признаки не имеют решающего значения в диагностике, за исключением обнаружения микроорганизмов (Рис. 6-22). Наиболее важной задачей эндоскопической биопсии является дифференциальная диагностика амёбомы и рака слепой кишки.
Существуют различные специфические серологические пробы для определения повышенной чувствительности организма, возникшей в ответ на инвазию амёб. Они включают: непрямую гемагглютинацию, реакцию связывания комплемента, иммунофлюоресценцию, латексную гемагглютинацию, иммуноэлектрофорез, контеркуррентный (противоточный) электрофорез и иммунодиффузионные тесты. Наиболее точной является реакция непрямой гемагглютинации при наличии 5% ложноположительных и 1% ложноотрицательных результатов [24] . Серологические пробы имеют свои ограничения в клинической диагностике. Как скрининг-методики для исключения вероятных инвазивных заболеваний толстой кишки серологические пробы не имеют большой ценности.
Дифференциальная диагностика
В плане диагностики амёбиаз часто представляет собой серьёзную проблему, так как имеет схожие проявлениями со многими другими колитами. В пределах спектра своих морфологических проявлений амёбиаз, с одной стороны, напоминает НЯК, а с другой — рак толстой кишки, если имеется амёбома. Наличие множественного сегментарного поражения при амёбиазе может симулировать прерывистое скачкообразное поражение толстой кишки при болезни Крона.
Важность дифференциальной диагностики амёбиаза и вышеупомянутых заболеваний заключается, во-первых, в том, что ошибочно назначенная стероидная терапия может отягчить течение амёбиаза. Во-вторых, прогноз хирургического лечения амёбомы неблагоприятный.
Язвенный колит
Амёбиаз во многом напоминает НЯК и зачастую проявляется в виде диффузного проктита или проктоколита, что делает невозможной эндоскопическую или рентгенологическую дифференцировку. При постановке предварительного диагноза амёбиаза наиболее ценным диагностическим пособием является исследование фекалий или биоптатов слизистой оболочки на предмет наличия трофозоидов Entameba histolytica . Известен так называемый постдизентерийный колит, характеризующийся наличием остаточного воспаления с периодическими обострениями атак амёбной дизентерии. Постдизентерийный колит возникает в результате перенесённой тяжёлой амёбной дизентерии, при этом тяжесть проявлений такого колита коррелирует со степенью и обширностью поражения при первичной инфекции. Иногда возникают трудности при дифференциальной диагностике постдизентерийного колита и НЯК.
Шигеллёз
На основании патоморфологических признаков зачастую невозможно отличить шигеллёз от диффузного типа амёбиаза (язвенный проктоколит Кардозо). Шигеллёз начинается остро, его продолжительность занимает определённый промежуток времени даже без лечения. Начало амёбиаза более постепенное, к тому же течение этого заболевания нередко затягивается (рецидивирующее и хроническое). В отношении дифференциальной диагностики наиболее важно исследование фекалий. болезнь Крона
При БК, как и при амёбиазе, могут иметь место сегментарный характер поражения и изолированные язвы. Наиболее характерными признаками БК являются продольные язвы, “булыжная мостовая”, утолщение кишечной стенки, стриктуры, синусы, свищи. Все эти признаки можно наблюдать при ирригоскопии в случае тяжёлой формы амёбиаза [2] . Поэтому дифференциальная диагностика БК и тяжёлой формы амёбиаза на основании лишь патоморфологических признаков представляется нелёгкой задачей. Терминальный отдел подвздошной кишки, часто вовлекаемый в патологический процесс при БК, при амёбиазе поражается редко. Биопсия из краёв язв облегчает постановку правильного диагноза, если в биоптатах обнаруживают трофозоиды Entameba histolytica или саркоидные грануломы.
Кишечный туберкулез
Слепая кишка поражается часто как при амёбиазе, так и при TBC . Коническая деформация слепой кишки, превращение ободочной кишки в ригидную трубку, воспалительные дивертикулы слепой кишки и недостаточность илеоцекального клапана — изменения характерные не только для TBC , но и для амёбиаза. Тем не менее, свойственное для TBC поражение подвздошной кишки и лёгких при амёбиазе встречается редко.
источник
Кишечный амебиаз следует дифференцировать с рядом инфекционных и неинфекционных гематодиарей:
неспецифический язвенный колит;
Амебома может симулировать опухоль кишечника, а выделение E. histolytica из испражнений затрудняет диагностику опухолей при сочетании с кишечным амебиазом.
Дифференциальный диагноз при поражении печени проводится с гнойным абсцессом, гепатомой, эхинококковой кистой (табл. 4).
Признак или характеристика
Соотношение по полу (муж/жен)
Гемокультура или культура бактерий из аспирата
Наличие в анамнезе болезней гепатобилиарной системы
Иммигрант или выезжавший в эндемичный район
Режимы терапии при различных клинических формах амебиаза приведены в таблице 5.
750 мг 3 раза в сутки, 10 суток, внутрь
650 мг 3 раза в сутки, 20 суток, внутрь
Дилоксанид-фуроат (Diloxanide furoate)
500 мг 3 раза в сутки, 10 суток, внутрь
25-30 мг/кг/сутки, в 3 приема, 7 суток, внутрь
Хлорохин основание (Chloroquine base)
- 250 мг 4 раза в сутки, 14 суток, внутрь
- 600 мг 1 раз в сутки, 2 суток, затем 300 мг 1 раз в сутки, 12 суток, внутрь
1-1,5 мг/кг/сутки, внутримышечно, 5 суток
1-1,5 мг/кг/сутки, внутримышечно, 5 суток
Хлорохин основание (Chloroquine base)
600 мг 1 раз в сутки, 2 суток, затем 300 мг 1 раз в сутки, 14-21 день (можно комбинировать с другими препаратами), внутрь
Побочные эффекты некоторых препаратов, применяемых для лечения амебиаза, приведены в таблице 6.
Тошнота, рвота, металлический привкус во рту, отеки
Головокружение, парестезии,
атаксия, стоматит
Тошнота, рвота, диарея, уртикарная сыпь
Сыпь, угри, незначительное
увеличение щитовидной железы, тошнота, кишечная колика
Атрофия зрительного нерва
Нефротоксичность, поражение 8-й пары черепно-мозговых нервов
Тошнота, рвота, диарея,
аритмии, боль в прекардиальной области, мышечная слабость
Парестезии, слабость, сердечная недостаточность, гипотензия
Тошнота, рвота, боль в животе, анорексия, головокружение,
головная боль, зуд, сыпь
Анемия, тромбоцитопения, лейкопения, ретинит, кератопатия
Должны быть пролечены все пациенты с активной кишечной формой амебиаза или с внекишечным амебиазом.
Лечение бессимптомных цистовыделителей проводится, если пациент относится к группе высокого риска возникновения осложнений при развитии заболевания (иммунокомпрометированные лица и лица пожилого возраста). Санация цистовыделителей в эндемичных районах экономически невыгодна. К сожалению, любой из курсов терапии имеет свои недостатки, и поэтому эффективность лечения необходимо контролировать исследованием испражнений.
Метронидазол является основным препаратом, так как обладает относительно низкой токсичностью, недорог и доступен широким слоям населения. К сожалению, он неэффективен для эрадикации просветных форм E. histolytica в 10-15 % случаев.
Дилоксанид-фуроат и иодохинол труднодоступны, йодохинол может вызывать неврит зрительных нервов.
Паромомицин и тетрациклины активны по отношению к просветной форме, однако строгие контрольные исследования не проводились. Тинидазол является наиболее активным против тканевых и просветных форм (1 г per os 2 раза в день в течение 3-5 дней), также как орнидазол (500 мг per os 2 раза в день в течение 5 дней).
Таким образом, метронидазол на современном этапе является препаратом выбора при лечении всех форм кишечного амебиаза.
Ни один из препаратов не используется при лечении беременных женщин. Необходимо учитывать потенциальный риск для плода в каждом конкретном случае.
Метронидазол в виде монотерапии или совместно с другими препаратами, действующими на просветные формы, является препаратом выбора для лечения всех форм внекишечного амебиаза.
Дигидроэметин обладает высокой токсичностью и редко применяется. Эметин еще более токсичен и его назначения следует избегать.
Хлорохин — препарат, который может сыграть определенную роль при комбинации с метронидазолом.
Лечение метронидазолом при множественных абсцессах печени продолжается под контролем УЗИ в течение 2-20 месяцев. При выздоровлении УЗИ-картина нормализуется (по данным некоторых наблюдений после успешной терапии спустя 6 месяцев только от 1/3 до 2/3 абсцессов печени исчезают).
Консервативная терапия успешна в подавляющем большинстве случаев амебных абсцессов печени, неблагоприятный прогноз характерен для пациентов, которые еще до начала терапии находились в тяжелом состоянии. Если на 3-4 сутки от начала консервативной терапии нет положительной динамики, то к терапии добавляют хлорохин или производят аспирацию содержимого абсцесса.
Хирургическое вмешательство должно быть в резерве для неотложной ситуации (прорыв абсцесса печени в полость перикарда или в брюшную полость). При возможности необходимо избегать аспирации или хирургического вмешательства, так как возрастает риск такого осложнения как вторичная инфекция в полости абсцесса и, поэтому лучшие результаты наблюдаются именно при консервативной химиотерапии.
источник
Амебиаз – антропонозная инфекционная болезнь с фекально-оральным механизмом передачи возбудителя, характеризующаяся язвенным поражением толстой кишки и внекишечными поражениями в виде абсцессов различных органов.
Этиология: Entamoeba histolytica, имеет 2 стадии жизненного цикла: 1) вегетативную (трофозоит) – просветную (питается кишечным содержимым, обнаруживается у носителей) и тканевую (внедряется в кишечную стенку, вызывая язвенное поражение); 2) стадию покоя (циста).
Эпидемиология: источник – здоровые носители и больные амебиазом, выделяющие цисты, механизм передачи – фекально-оральные (водный, алиментарный, контактно-бытовой через «грязные руки» пути передачи).
Патогенез: попадание цист в ЖКТ —> эксцистация в нижнем отделе тонкой кишки с выходом 4 амеб из каждой цисты (просветная форма) —> деление просветных форм в просвете толстой кишки —> разрушение ферментами кишечной стенки на фоне снижения реактивности организма —> внедрение амеб в кишечную стенку вплоть до мышечного и серозного слоя (тканевая форма) —> некроз слизистой кишки с формированием глубоких язв —> проникновение тканевых форм через стенку венул в крововоток —> гематогенный занос тканевых форм в различные органы с формированием абсцессов (печени, легких, мозга и др. органов)
Клиническая картина амебиаза:
— инкубационный период от 1-2 нед до нескольких месяцев
— начинается подостро, без ухудшения общего состояния, с появления жидкого калового характера стула без патологических примесей до 4-6 раз/сут, метеоризма; в течение 3-5 сут стул учащается, становится более обильным, появляется примесь прозрачной слизи, присоединяются постоянные или схваткообразные боли в подвздошных областях, больше справа; в разгаре болезни выражена общая слабость, анорексия, стул частый, до 20 раз/сут, содержит большое количество стекловидной слизи, пропитанной кровью («малиновое желе»)
— язык обложен, живот вздут, болезненный по ходу толстой кишки; слепая и сигмовидная кишка утолщены, уплотнены, болезненны при пальпации
— при колоноскопии: в начале болезни — очаговая гиперемия и отечность слизистой слепой и сигмовидной кишки, через 1-2 нед – язвы длиной до 2 см с подрытыми краями
— через 1-2 нед от начала болезни наблюдается спонтанная ремиссия, но в дальнейшем возникают обострения, болезнь принимает хроническое рецидивирующее течение с развитием синдрома мальабсорбции и кахексии
— возможно фульминантное течение кишечного амебиаза (у лиц с иммунодефицитом) с тотальным поражением толстого кишечника, глубокими язвами, осложняющимися перфорацией и перитонитом
а) амебный абсцесс печени – может развиваться на фоне кишечного амебиаза или самостоятельно; острое начало с высокой лихорадки, озноба, потливости, болей в правом подреберье различной интенсивности (от незначительных до трудно переносимых); печень увеличена, часто неравномерно, болезненна при пальпации, возможно напряжение мышц в правом подреберье, отставание правой половины грудной клетки в акте дыхания, плеврит и т.д.; в ОАК нейтрофильный лейкоцитоз, увеличение СОЭ; при прорыве абсцесса развивается перитонит, плеврит, редко перикардит, образуется кожный свищ
б) амебный гепатит – развивается на фоне кишечного амебиаза, печень увеличена, уплотнена, болезненна, но при УЗИ признаков абсцедирования печени не выявляют; при пункции печени признаки перипортального воспаления или микроасбцедирования
в) амебиаз кожи – в промежности, вокруг ануса, на ягодицах, реже на животе и др. участках кожи образуются глубокие малоболезненные язвы и участки некроза, длительно не заживающие, издающие зловонный запах
г) абсцессы легких, абсцессы мозга и др. (встречаются значительно реже других внекишечных поражений)
Осложнения: перфоративный перитонит, перфоративный плеврит, перфоративный перикардит, кишечное кровотечение и др. в зависимости от пораженного органа.
1) данные эпидемиологического анамнеза (пребывание в зонах распространения амебиаза, употребление некипяченной воды и др.), характерная клиническая картина (характер стула и его динамика при отсутствии симптомов интоксикации)
2) бактериоскопия мазков испражнений или биоптата пораженной кишки, взятого при колоноскопии (проводят сразу после взятия материала, выявление тканевых амеб – эритрофагов свидетельствует об остром процессе, выявление только просветных форм и цист свидетельствует о ремиссии и носительстве)
3) серологические исследования (РПГА, НРИФ, ИФА) – имеют вспомогательное значение
Принципы терапии амебиаза:
1. Госпитализация больных, назначение белковой щадящей диеты.
2. Этиотропная терапия: метронидазол / трихопол по 30 мг/кг/сут (600-800 мг 3 раза/сут) внутрь 5-10 сут, тинидазол / фасижин, орнидазол / тиберал, тетрациклин, доксициклин
3. Ферментные препараты: дигестал, панзинорм, фестал и др. (для купирования колитического синдрома)
4. При асбцессах печени, легких – пункция, эвакуация содержимого, промывание полости абсцесса и введение в нее антиамебных препаратов; при отсутствии эффекта от пункций – хирургическое вскрытие и дренирование абсцесса
Балантидиаз – зоонозная инфекционная болезнь с фекально-оральным механизмом передачи возбудителя, характеризующаяся язвенным поражением толстой кишки, колитическим синдромом и склонностью к хронизации.
Этиология: Balantidium coli – крупная подвижная инфузория, 2 стадии жизненного цикла: вегетативная форма (паразитирует в толстой кишке) и цисты
Эпидемиология: источник – свиньи, реже больные люди и носители, механизм заражения – фекально-оральный (через пищевые продукты, воду и продукты обихода, загрязненные фекалиями)
Патогенез: попадание цист в ЖКТ —> эксцистация —> внедрение вегетативных форм в слизистую толстой кишки —> образование очагов некроза слизистой, а в последующем и язв; заражение чаще приводит к развитию бессимптомной инвазии, чем к клинически выраженному поражению
Клиническая картина балантидиаза:
— инкубационный период 5-30 дней
— острое начало с резких болей в животе, частого стула со слизью, иногда с примесью крови, общей интоксикации (лихорадка, озноб, головная боль)
— объективно язык сухой, обложенный, живот вздут, печень увеличена, болезненность при пальпации толстой кишки
— при ректороманоскопии: язвенный проктосигмоидит
— общая интоксикация стихает в течение нескольких дней, диарея может быть до 2 мес., возможна хронизация болезни
Диагностика: обнаружение инфузорий в мазках свежевзятых испражнений или биоптата, полученного при ректороманоскопии
Лечение: метронидазол, тетрациклин или ампициллин в стандартных дозах внутрь.
источник
В отличие от кишечного амебиаза, бактериальная дизентерия характеризуется коротким инкубационным периодом, острым началом, высокой температурой, частым кровянистым стулом и общей интоксикацией. При ректороманоскопии обнаруживаются поверхностные изъязвления. В эндемичных очагах амебиаза у больных нередко сочетаются амебная и бактериальная дизентерия, что значительно осложняет течение каждого из этих заболеваний. Характерные симптомы обеих инфекций как бы смешиваются. В таких случаях удается поставить диагноз только после тщательных бактериологических и протозоологических исследований
Чума: этиология, эпидемиология, патогенез, патанатомия.
Чума (pestis) – острое природно очаговое трансмиссивное заболевание, вызываемое Y. pestis, характеризуется лихорадкой, тяжелой интоксикацией, серозно геморрагическим воспалением в лимфатических узлах, легких и других органах, а также сепсисом. Является особо опасной карантинной (конвенционной) инфекцией, на которую распространяются «Международные медико санитарные правила».Этиология. Возбудитель чумы yersinia pestis относится к роду yersinia семейству Еnterobacteriасеае и представляет собой неподвижную овоидную короткую палочку размером 1,5–0,7 мкм; характерно биполярное окрашивание. Она обладает выраженным полиморфизмом (нитевидные, шарообразные, колбовидные формы), спор и жгутиков не имеет, образует нежную капсулу, грамотрицательна, растет на простых питательных средах при оптимальной температуре 28 °С и рН 7,2. Для ускорения роста колоний добавляют стимуляторы – гемолизированную кровь, сульфит натрия.
Y. pestis содержит термостабильный соматический, термолабильный капсульный и около 30 других антигенов. Факторы патогенности – экзо– и эндотоксины. Иерсинии продуцируют ферменты агрессии – гиалуронидазу, коагулазу, гемолизин, фибринолизин и др.
С понижением температуры увеличиваются сроки выживания бактерий. При температуре –22 °С бактерии сохраняют свою жизнеспособность в течение 4 мес. При 50–70 °С микроб гибнет через 30 мин, при 100 °С – через 1 мин. Обычные дезинфектанты в рабочих концентрациях (сулема 1:1000, 3–5 % раствор лизола, 3 % карболовая кислота, 10 % раствор известкового молока) и антибиотики (стрептомицин, левомицетин, тетрациклины) оказывают губительное действие на Y. pestis.
Эпидемиология. Различают природные, первичные («дикая чума») и синантропные (антропургические) очаги чумы («городская», «портовая», «корабельная», «крысиная»).
Циркуляция возбудителей в природных очагах происходит между дикими животными и кровососущими членистоногими (блохами, клещами). Человек, попадая в природный очаг, может подвергнуться заболеванию через укусы кровососущих членистоногих – переносчиков возбудителя, при непосредственном контакте с кровью инфицированных промысловых животных.
Основная роль в хранении Y. pestis принадлежит сусликам, суркам, песчанкам, хомякам, полевкам, крысам и морским свинкам. У грызунов, впадающих в спячку в холодное время года, чума протекает в хронической форме; они остаются источником латентной инфекции в межэпидемический период.
Синантропные очаги чумы являются вторичными. В них источниками и хранителями возбудителя служат домовые виды крыс и мышей. Из крыс основное эпидемическое значение принадлежит трем подвидам: серой крысе, или пасюку (Rattus norvegiens), черной крысе (Rattus rattus) и александрийской, или египетской, крысе (Rattus alexandrinus).
В населенных пунктах во время чумных эпизоотии среди грызунов установлена зараженность некоторых видов домашних животных: кошек, верблюдов и др.
В обоих типах очагов чумы специфическими переносчиками возбудителя служат блохи.
Заражение человека чумой происходит несколькими путями: трансмиссивным – через укусы инфицированных блох, контактным –при снятии шкурок инфицированных промысловых грызунов и разделке мяса зараженных верблюдов; алиментарным – при употреблении в пищу продуктов, обсемененных бактериями; аэрогенным – от больных легочной формой чумы.
Восприимчивость людей к чуме высокая. В развитии эпидемии чумы можно выделить три этапа. Первый этап характеризуется передачей возбудителя по схеме: грызун – блоха – грызун. На втором этапе в эпидемическую цепь оказывается включенным человек (легочная форма чумы). Третий этап характеризуется аэрогенным путем заражения от человека к человеку, инфекция получает распространение как антропоноз.
В настоящее время заболеваемость людей чумой относительно низкая. Активные очаги сохраняются в Юго Восточной Азии, Африке и Америке.
Патогенезипатологоанатомическаякартина. Патогенез (и клиническая форма) чумы в значительной мере определяется механизмом передачи инфекции. Первичный аффект в месте внедрения, как правило, отсутствует. С током лимфы чумные бактерии заносятся в ближайшие регионарные лимфатические узлы, где происходит их размножение. Возбудители фагоцитируются нейтрофилами и мононуклеарными клетками. Но фагоцитоз оказывается незавершенным, что затрудняет запуск иммунного процесса. В лимфатических узлах развивается серозно геморрагическое воспаление с образованием бубона. Утрата лимфатическим узлом барьерной функции приводит к генерализации процесса. Бактерии гематогенно разносятся в другие лимфатические узлы, внутренние органы, вызывая воспаление (вторичные бубоны и гематогенные очаги). Размножение иерсинии во вторичных очагах инфекции приводит к возникновению септических форм чумы, для которых характерны развитие инфекционно токсического шока и образование септикопиемических очагов в различных внутренних органах. Гематогенный занос чумных бактерий в легочную ткань приводит к развитию вторичной чумной пневмонии с образованием обильного серозно геморрагического экссудата, содержащею огромное количество иерсинии.
Септическая форма чумы сопровождается экхимозами и кровоизлияниями в кожу, слизистые и серозные оболочки, стенки крупных и средних сосудов. Типичны тяжелые дистрофические изменения сердца, печени, селезенки, почек и других внутренних органов.
Дата добавления: 2018-04-15 ; просмотров: 471 ; ЗАКАЗАТЬ РАБОТУ
источник
ЛЕКЦИЯ № 11. Амебиаз. Балантидиаз. Этиология, эпидемиология, клиника, диагностика, лечение
Амебиаз – это протозойное заболевание, характеризующееся язвенным поражением толстого кишечника, с образованием абс-цессов в печени, легких и других органах и склонностью к затяжному и хроническому течению.
Этиология. Возбудитель – дизентерийная амеба, которая может находиться в трех формах. Цисты высокоустойчивы к факторам внешней среды, во влажных фекалиях и воде они жизне-способны до 1 месяца, в затемненной и увлажненной почве они живут до 8 дней. Губительное воздействие оказывает высокая тем-пература, низкую температуру переносят до нескольких месяцев. Мгновенно действует высушивание. Большая вегетативная форма (тканевая форма, эритрофаг) фагоцитирует эритроциты и определяется только в организме больного. Просветная форма и стадия цисты могут обнаруживаться и у носителей.
Эпидемиология. Путь передачи инфекции – алиментарный, фекально-оральный, водный, а также контактно-бытовой. Цисты амеб распространяются мухами, тараканами.
Патогенез. Человек заражается при попадании цист в пищеварительную систему. В толстом отделе кишечника циста трансформируется в просветную форму, при этом возникает носительство. Клинические проявления проявляются только при переходе просветной формы в тканевую. Образование язв в слизистой оболочке кишки является следствием размножения тканевой формы в стенке кишечника. При этом сначала возникают небольшие абс-цессы в подслизистом слое, которые затем прорываются в просвет кишки. Гематогенным путем дизентерийная амеба может достиг-нуть печени, реже – других органов, и вызвать в них образование специфических абсцессов. При рубцевании язв может происходить сужение кишечника.
Клиника. Период инкубации длится от 1 недели до 3 месяцев. Заболевание начинается остро. Симптомы проявляются в виде слабости, головной боли, умеренной болезненности живота, появления жидкого стула с наличием стекловидной слизи и крови, субфебрилитета. После окончания острого периода может наступить длительная ремиссия, затем болезнь возобновляется и принимает хроническое течение. Без назначения этиотропного антипаразитарного лечения заболевание может возникать в течение 10 и более лет в виде рецидивирующих или непрерывных форм. При этом возникают боли в животе, жидкий стул, чередующийся с запором, иногда возможно наличие крови в стуле. При длительном течении болезни развивается астеническое состояние, снижение массы тела, гипохромная анемия.
Диагностика проводится на основании эпидемиологических данных и данных клинического обследования больных. При ректороманоскопии обнаруживаются язвы до 10 мм в диаметре, глубокие, с подрытыми краями. Дно язв покрыто гноевидным налетом. Язвы окружены венчиком гиперемированной слизистой оболочки. Проводятся биопсия слизистой оболочки кишечника, УЗИ печени, лапароскопия. Основным и решающим в диагнозе служит обнаружение вегетативной формы амебы в испражнениях, содержимом абсцесса, материале со дна язв. Исследование нужно проводить не позднее 20 мин после дефекации или взятия материала. К осложнениям амебиаза относятся перитонит вследствие перфорации кишечника, амебомы, кишечного кровотечения. Абс-цесс печени (внекишечное осложнение) может развиться как во время острого периода, так и по истечении длительного времени, когда уже нет выраженных поражений кишечника. Острое течение абсцесса проявляется лихорадкой гектического типа, ознобом, болью в правом подреберье. С помощью рентгена выявляется высокое стояние диафрагмы (или локальное ее выпячивание). Даже незначительные абсцессы можно выявить при сканировании печени. Слабовыраженная интоксикация и лихорадка наблюдаются при хроническом абсцессе. Возможность прорывания амебного абсцесса в окружающие органы может привести к образованию поддиафрагмального абсцесса, перитониту, гнойному плевриту. Лабораторным путем диагноз подтверждают при обнаружении в испражнениях большой вегетативной формы амебы с фагоцитированными эритроцитами. Имеются серологические методы диагностики. Амебиаз необходимо дифференцировать с дизентерией, балантидиазом, неспецифическим язвенным колитом, новообразованиями толстого кишечника.
Лечение. Назначают 2%-ный раствор эметина гидрохлорида по 1,5—2 мл в/м 2 раза в день в течение 5—7 дней. Через неделю цикл повторяют. В промежутках между циклами зметина назна-чают хингамин (делагил) по 0,25 г 3 раза в день, хиниофон по 0,5 г 3 раза в день. Наиболее эффективным и нетоксичным препаратом для лечения больных как с кишечными, так и внекишечными проявлениями амебиаза считают метронидазол (трихопол, флагил). Назначают его по 0,5—0,75 г 3 раза в день в течение 5—7 дней. Антибактериальную терапию назначают как вспомогательное средство с целью изменить микробный биоценоз в кишечнике. При амебных абсцессах печени препарат назначают более длительно – до рассасывания абсцесса (по результатам сканирования печени). При больших абсцессах печени используют хирургические методы лечения.
Прогноз при кишечном амебиазе благоприятный. Возможны резидуальные явления в виде сужения кишечника. При амебном абсцессе печени или мозга возможен летальный исход, однако современная терапия сделала прогноз более благоприятным.
Профилактика. Изоляция, госпитализация и лечение больных. Носители амеб не допускаются к работе в системе общест-венного питания. Общие меры профилактики такие же, как при дизентерии.
Балантидиаз – это протозойное заболевание, характеризующееся язвенным поражением толстой кишки и симптомами общей интоксикации, тяжелым течением и высокой летальностью при поздно начатой терапии.
Этиология. Возбудитель – балантидия – относится к классу инфузорий, встречается в вегетативной форме и в виде цист, устой-чивых во внешней среде. Естественными носителями балантидий являются свиньи.
Эпидемиология. Путь передачи – фекально-оральный. Резервуаром возбудителей являются свиньи.
Патогенез. Инфицирование происходит при попадании балантидий в пищеварительный тракт человека, преимущественно в тонкий кишечник, где они находятся достаточно долго, не вызывая клинической картины болезни. У части инфицированных балантидии попадают в органы и ткани. При этом там образуются язвы, очаги некроза, кровоизлияния. Язвы имеют неправильную форму, края утолщены и изрезаны. Дно их неровное, с гнойно-кровянистым налетом. Может происходить прободение язв и не исключено развитие перитонита.
Клиника. Период инкубации продолжается 1—3 недели. Острые формы болезни характеризуются лихорадкой, симптомами общей интоксикации и признаками поражения кишечника (болью в животе, поносом, метеоризмом, возможны тенезмы). Испражнения характеризуются примесью слизи и крови. Характерны спазм и болезненность толстого кишечника, увеличение печени. При тяжелом течении наблюдаются общая интоксикация, высокая лихорадка, стул до 20 раз в сутки с примесью слизи и крови с запахом гнили. Больные быстро теряют вес, иногда появляются симптомы раздражения брюшины. Хронический балантидиаз протекает со слабо выраженными симптомами интоксикации, температура тела нормальная, стул – до 2—3 раз в сутки, жидкий, со слизью, иногда с примесью крови. При пальпации обнаруживают болезненность преимущественно слепой и восходящей кишки.
Диагностика проводится на основании эпидемиологических данных и данных клинического обследования больных. При ректороманоскопии выявляются очаговый инфильтративно-язвенный процесс или обширные язвенные поражения. Подтверждением диагноза служит обнаружение паразитов в испражнениях, биоптатах края язв, в мазках язвенного содержимого.
Лечение. Этиотропные препараты применяют в виде 2—3 5-невных циклов. Назначают мономицин по 0,15 г 4 раза в сутки, окситетрациклин по 0,4 г 4 раза в сутки, метронидазол по 0,5 г 3 раза в сутки. Интервал между циклами – 5 дней.
Прогноз при современной терапии благоприятный. Без применения антипаразитарной терапии летальность достигала 10—12%.
Профилактика. Соблюдение гигиенических мер при уходе за свиньями. Выявление и лечение больных балантидиазом людей. Общие меры профилактики те же, что и при дизентерии.
источник
Самая простая и надёжная диагностика амебиаза кишечного — микроскопическое исследование фекалий для выявления вегетативных форм (трофозоитов) и цист. Трофозоиты лучше выявлять у больных при диарее, а цисты — в оформленном стуле. При первичной микроскопии исследуют нативные препараты из свежих проб фекалий с физиологическим раствором. Для идентификации трофозоитов амёб нативные препараты окрашивают раствором Люголя или буферным метиленовым синим. Для идентификации цист нативные препараты, приготовленные из свежих или обработанных консервантом проб фекалий, окрашивают йодом. Выявление амёб более эффективно при немедленном исследовании фекалий после назначения слабительного. В практике используют также методы обогащения, в частности эфирформалиновое осаждение. Однако методом обогащения можно выявить только цисты, так как трофозоиты деформируются. Обнаружение только цист амёб не подтверждает наличия инвазивного амёбиаза. В последние годы разработан чувствительный и специфичный метод ПЦР, позволяющий относительно просто и быстро идентифицировать в фекалиях одновременно Е. histolytica и Е. dispar.
При клинических данных, указывающих на возможное поражение кишечника, рекомендуют проводить ректо- или колоноскопию с получением биопсийного материала. Этими методами можно выявить язвы в кишечнике, амебомы, стриктуры и другие патологические изменения. Характерная черта изменений при амёбиазе — очаговый, а не диффузный тип поражения. Диагностика амёбиаза внекишечного, в частности абсцесса печени, проводится с помощью УЗИ и КТ, которые позволяют определять локализацию, размеры, число абсцессов, а также контролировать результаты лечения. Рентгенологическое исследование позволяет выявить высокое стояние купола диафрагмы, наличие выпота в плевральную полость, абсцессы в лёгких. При необходимости аспирируют содержимое абсцесса печени, однако вероятность выявления амёб в некротических массах невелика, так как они обычно расположены по периферии области поражения.
Специфические противоамёбные антитела с помощью серологических методов (ИФА, НРИФ) обнаруживают у 75-80% больных инвазивным кишечным амёбиазом и у 96-100% — при внекишечных поражениях; даже у бессимптомных носителей Е. histolytica положительные результаты могут достигать 10%. Эти тесты особенно полезны для диагностики внекишечного амёбиаза. поскольку в этих случаях в фекалиях инвазивные стадии Е. histolytica, как правило, отсутствуют. В эндемических очагах серологическая диагностика амебиаза рекомендуется для всех больных с подозрением на амёбиаз, которым планируют назначить глюкокортикоиды.

Консультация хирурга при необходимости дифференциальной диагностики с хирургическими заболеваниями или подозрении на хирургические осложнения, при абсцессе печени; консультация пульмонолога — при абсцессе лёгкого.
Клинические, эпидемиологические, режим во время обострений полупостельный, стол № 2, 4.
Дифференциальная диагностика амебиаза проводится с балантидиазом, шигеллёзом, кампилобактериозом, язвенным колитом, в тропических странах — с некоторыми гельминтозами, протекающими с проявлениями гемоколита (кишечный шистосомоз, трихоцефалёз и др.).

источник
ЛЕКЦИЯ № 11. Амебиаз. Балантидиаз. Этиология, эпидемиология, клиника, диагностика, лечение
Амебиаз – это протозойное заболевание, характеризующееся язвенным поражением толстого кишечника, с образованием абс-цессов в печени, легких и других органах и склонностью к затяжному и хроническому течению.
Этиология. Возбудитель – дизентерийная амеба, которая может находиться в трех формах. Цисты высокоустойчивы к факторам внешней среды, во влажных фекалиях и воде они жизне-способны до 1 месяца, в затемненной и увлажненной почве они живут до 8 дней. Губительное воздействие оказывает высокая тем-пература, низкую температуру переносят до нескольких месяцев. Мгновенно действует высушивание. Большая вегетативная форма (тканевая форма, эритрофаг) фагоцитирует эритроциты и определяется только в организме больного. Просветная форма и стадия цисты могут обнаруживаться и у носителей.
Эпидемиология. Путь передачи инфекции – алиментарный, фекально-оральный, водный, а также контактно-бытовой. Цисты амеб распространяются мухами, тараканами.
Патогенез. Человек заражается при попадании цист в пищеварительную систему. В толстом отделе кишечника циста трансформируется в просветную форму, при этом возникает носительство. Клинические проявления проявляются только при переходе просветной формы в тканевую. Образование язв в слизистой оболочке кишки является следствием размножения тканевой формы в стенке кишечника. При этом сначала возникают небольшие абс-цессы в подслизистом слое, которые затем прорываются в просвет кишки. Гематогенным путем дизентерийная амеба может достиг-нуть печени, реже – других органов, и вызвать в них образование специфических абсцессов. При рубцевании язв может происходить сужение кишечника.
Клиника. Период инкубации длится от 1 недели до 3 месяцев. Заболевание начинается остро. Симптомы проявляются в виде слабости, головной боли, умеренной болезненности живота, появления жидкого стула с наличием стекловидной слизи и крови, субфебрилитета. После окончания острого периода может наступить длительная ремиссия, затем болезнь возобновляется и принимает хроническое течение. Без назначения этиотропного антипаразитарного лечения заболевание может возникать в течение 10 и более лет в виде рецидивирующих или непрерывных форм. При этом возникают боли в животе, жидкий стул, чередующийся с запором, иногда возможно наличие крови в стуле. При длительном течении болезни развивается астеническое состояние, снижение массы тела, гипохромная анемия.
Диагностика проводится на основании эпидемиологических данных и данных клинического обследования больных. При ректороманоскопии обнаруживаются язвы до 10 мм в диаметре, глубокие, с подрытыми краями. Дно язв покрыто гноевидным налетом. Язвы окружены венчиком гиперемированной слизистой оболочки. Проводятся биопсия слизистой оболочки кишечника, УЗИ печени, лапароскопия. Основным и решающим в диагнозе служит обнаружение вегетативной формы амебы в испражнениях, содержимом абсцесса, материале со дна язв. Исследование нужно проводить не позднее 20 мин после дефекации или взятия материала. К осложнениям амебиаза относятся перитонит вследствие перфорации кишечника, амебомы, кишечного кровотечения. Абс-цесс печени (внекишечное осложнение) может развиться как во время острого периода, так и по истечении длительного времени, когда уже нет выраженных поражений кишечника. Острое течение абсцесса проявляется лихорадкой гектического типа, ознобом, болью в правом подреберье. С помощью рентгена выявляется высокое стояние диафрагмы (или локальное ее выпячивание). Даже незначительные абсцессы можно выявить при сканировании печени. Слабовыраженная интоксикация и лихорадка наблюдаются при хроническом абсцессе. Возможность прорывания амебного абсцесса в окружающие органы может привести к образованию поддиафрагмального абсцесса, перитониту, гнойному плевриту. Лабораторным путем диагноз подтверждают при обнаружении в испражнениях большой вегетативной формы амебы с фагоцитированными эритроцитами. Имеются серологические методы диагностики. Амебиаз необходимо дифференцировать с дизентерией, балантидиазом, неспецифическим язвенным колитом, новообразованиями толстого кишечника.
Лечение. Назначают 2%-ный раствор эметина гидрохлорида по 1,5—2 мл в/м 2 раза в день в течение 5—7 дней. Через неделю цикл повторяют. В промежутках между циклами зметина назна-чают хингамин (делагил) по 0,25 г 3 раза в день, хиниофон по 0,5 г 3 раза в день. Наиболее эффективным и нетоксичным препаратом для лечения больных как с кишечными, так и внекишечными проявлениями амебиаза считают метронидазол (трихопол, флагил). Назначают его по 0,5—0,75 г 3 раза в день в течение 5—7 дней. Антибактериальную терапию назначают как вспомогательное средство с целью изменить микробный биоценоз в кишечнике. При амебных абсцессах печени препарат назначают более длительно – до рассасывания абсцесса (по результатам сканирования печени). При больших абсцессах печени используют хирургические методы лечения.
Прогноз при кишечном амебиазе благоприятный. Возможны резидуальные явления в виде сужения кишечника. При амебном абсцессе печени или мозга возможен летальный исход, однако современная терапия сделала прогноз более благоприятным.
Профилактика. Изоляция, госпитализация и лечение больных. Носители амеб не допускаются к работе в системе общест-венного питания. Общие меры профилактики такие же, как при дизентерии.
источник
В клинической практике часто встречаются кишечные протозоозы – лямблиоз, амебиаз, балантидиаз.
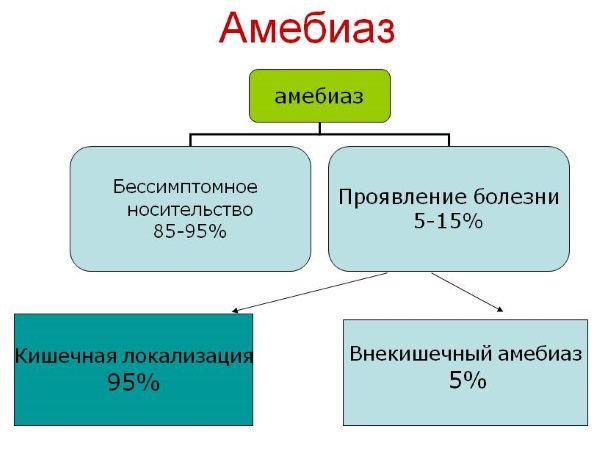
Амебиаз – протозойная антропонозная инфекция кишечника. Заболевание развивается в результате инвазии одноклеточным паразитом амебой (Entamoeba histolytica). Источник инфекции при этом антропонозе человек, выделяющий цисты. Инфицирование происходит в результате заглатывания цист с продуктами питания, водой, через предметы быта, немытые руки, загрязненные амебными цистами. Восприимчивость к инвазии высокая. В 10% случаев носительства развивается клинический амебиаз кишечной или внекишечной формы. Болезнь имеет повсеместное распространение, чаще встречается в тропических и субтропических странах.
Наиболее часто амебиаз проявляется в кишечной форме – дизентерийный колит. Имеет острую и хроническую варианты течения, в зависимости от степени выраженности клинической картины может протекать в легкой, среднетяжелой и тяжелой форме. Инкубационный период от 10-14 дней до нескольких месяцев.
Основным клиническим признаком является обильный каловый стул до 3-4 раз в сутки в начальном периоде болезни, в разгар болезни стул до 10-20 раз в сутки с потерей калового характера и наличием крови и слизи в фекалиях (вид «малинового желе»). Характерны боли в животе, тенезмы, симптомы интоксикации, возможно повышение температуры до субфебрильных цифр. Острый период может длиться около 1-1,5 месяцев, затем наступает ремиссия от 1-2недель до нескольких месяцев и, при отсутствии специфического лечения, происходит хронизация инфекции. Длительное хроническое течение кишечной формы амебиаза приводит к истощению больных, их астенизации, развитию гипохромной анемии, в запущенных случаях развивается кахексия.
Кишечная форма амебиаза требует проведения дифференциальной диагностики с неспецифическим язвенным колитов и опухолями толстого кишечника.
Диагноз устанавливается на основании обнаружения вегетативной формы амебы в испражнениях или отделяемом взятом из кишечной язвы при ректороманоскопии.
Лямблиоз – протозойная инфекция, возбудителем является жгутиковое простейшее Lamblia intestinalis. Источником инвазии является только человек, инфицированный лямблиями. Механизмы передачи инфекции – фекально-оральный, пути передачи – водный, контактно-бытовой, пищевой. В литературе описан половой путь передачи при гомосексуальных контактах.
Лямблии, попадая в организм человека, локализуются в тонком кишечнике, где происходит эксцистирование цист в трофозоиты. Трофозоиты начинают делиться, и происходит быстрая колонизация слизистой кишечника лямблиями. В результате прикрепления трофозоитов к эпителию кишечной стенки блокируется пристеночное пищеварение, пища не переваривается и, как результат, происходит усиленное размножение гнилостных бактерий и дрожжевых микроорганизмов. В результате этого резко меняется микробный пейзаж кишечника в сторону усиленного роста патогенной микрофлоры. Вместе с тем в просвете кишечника накапливаются продукты жизнедеятельности и распада лямблий, что вызывает сенсибилизацию организма человека.
Клинически лямблиоз проявляется болями в правом подреберье и эпигастрии, горечью во рту, неустойчивым стулом, тошнотой. Реже беспокоят боли в мезогастральной области, снижение аппетита. У большинства больных лямблиозом появляется желтоватый налет на языке.
При лямблиозе часто наблюдаются своеобразные дерматологические изменения:
- бледность кожи, при парадоксально высоком уровне гемоглобина в крови;
- иктеричность кожных покровов с неравномерной их окраской (разноцветная кожа);
- фолликулярный точечный кератоз;
- сухость и шелушение красной каймы губ, хейлит, заеды.
Лямблиозная инфекция кишечника приводит к астенизации, нарушениям со стороны сердечнососудистой системы (экстарсистолия, гипертензия артериальная).
В ряде случаев лямблиоз протекает с преобладанием аллергического компонента воспаления в виде выраженного кожного зуда, упорных блефаритов, крапивницы, эозинофильных легочных инфильтратов.
Учитывая полиморфизм клинической картины и отсутствие специфических симптомов при лямблиозной инфекции, для установления диагноза необходимо проведение лабораторного исследования фекалий и дуоденального содержимого. Обнаружение трофозоитов лямблий в дуоденальном содержимом и/или цист в оформленных фекалиях, а в жидких испражнениях обеих форм простейшего подтверждает диагноз.
Возможно иммунологическое подтверждение диагноза.
Балантидиаз
Балантидиаз – протозойное паразитарное заболевание. Возбудителем инфекции является паразитическая инфузория – самый крупный представитель среди простейших, способных паразитировать у человека. Источник инфекции свиньи, которые являются природным резервуаром балантидиаза. Животные постоянно с фекалиями выделяют балантидий. Механизмы передачи инфекции – фекально-оральный, пути передачи инфекции водный и контактно-бытовой. Простейшие при заглатывании их человеком попадают в толстый кишечник, основное место их обитания, размножаются и проникают в стенку кишечника, где вызывают образование язв.
Клинически протекает в виде язвенного колита с симптомами интоксикации. Часто сопровождается функциональными расстройствами печени. Может протекать в острой и в хронической форме. При отсутствии специфического лечения прогрессирует интоксикация организма, развивается обезвоживание, прогрессивно снижается масса тела. Диагноз устанавливается на основании обнаружения возбудителя в фекалиях больного.
источник
Возбудитель заболевания — Balantidium coli — относится к инфузориям и является наиболее крупным простейшим, встречающимся в кишечнике человека. Установлена принадлежность возбудителя к роду Balantidia и отряду Trichostomatida. Известны вегетативные формы баланти-дий и цисты. В естественных условиях источником заражения людей являются свиньи, которые представляют резервуар инвазии в природе. Для свиньи балантидии обычные комменсалы.
Балантидиаз может протекать в трех клинических вариантах: 1) острый колит; 2) хронический колит с рецидивирующим течением; 3) носительство. При первом клиническом варианте заболевание начинается остро: появляются боли в области живота, метеоризм, водянистый стул без примесей. К концу 1-й недели в стуле появляется примесь крови и слизи. Как правило, лихорадка отсутствует. Отчетливо выражена болезненность в области сигмовидной кишки при пальпации. При ректороманоскопии — катарально-геморрагический и язвенный проктосигмоидит.
Поражение слизистой оболочки толстой кишки чаще носит очаговый характер.
Диагноз балантидиаза становится правомерным при нахождении в испражнениях вегетативных форм балантидии или цист. В большинстве случаев прогноз хороший, однако бывают осложнения (перфорация язв кишки и генерализация инвазии).
Амебиаз — протозойная инвазия, обусловленная дизентерийной амебой Entamoeba histolytica. Возбудитель относится к семейству Entamoebidae, классу Sarcodine и типу простейших. Различают две стадии существования амеб — вегетативную и цистную. Наибольшая восприимчивость у беременных в III триместре и у лиц, получающих иммунодепрессанты. Для амебиаза характерна спорадическая заболеваемость. Носительство в 20 раз превосходит уровень заболеваемости.
Согласно рекомендации ВОЗ (1970), различают три клинические формы манифестного амебиаза: 1) кишечную; 2) внекишечную; 3) кожную. Наиболее распространенная форма — кишечный амебиаз. Инкубационный период последнего от 1 нед до 3 мес.
Заболевание начинается остро или, чаще, постепенно. Появляется боль в области живота, как правило, разлитого характера. Основной симптом — жидкий каловый стул 5—10 раз в сутки с примесью большого количества вязкой слизи и крови. Затем стул учащается до 15—20 раз в сутки. Нередко больного беспокоят ложные позывы к дефекации — тенезмы. Температура тела в большинстве случаев нормальная, изредка (при тяжелом течении) может повышаться до 38—38,5 °С.
Язык обложен, живот вздут, болезненный по ходу слепой и сигмовидной кишки. При остром течении болезни ее продолжительность составляет 4—6 нед. Без специфического лечения симптоматика постепенно стихает, наступает ремиссия, которая может продолжаться от нескольких недель до нескольких месяцев, а затем возможен возврат всех или большинства клинических проявлений болезни. Зачастую течение болезни принимает непрерывный или рецидивирующий характер.
При ректороманоскопии или колоноскопии выявляются очаговая гиперемия слизистой оболочки толстой кишки и язвы с приподнятыми краями.
Осложнения при амебиазе — перфорация стенки кишки с последующим развитием перитонита, кишечные кровотечения, выпадение слизистой оболочки прямой кишки, стриктура кишки, периколит, амебома. Внекишечные осложнения — кахексия, анемия, амебный гепатит, абсцесс печени, легких и мозга.
При исследованиях периферической крови выявляются анемия, небольшой лейкоцитоз с эозинофилией, лимфо- и моноцитоз, увеличенная СОЭ. Решающим для диагноза является обнаружение в испражнениях большой вегетативной формы амебы и тканей — при соскобе со дна язв слизистой оболочки кишки. Выявление просветных форм и цист амеб в кале нельзя считать основанием для постановки окончательного диагноза. Для исследования используют только свежевыделенный кал не позднее 10—15 мин после дефекации, применяя метод изучения нативных препаратов кала и окрашенных мазков. Иммунологические методы исследования крови включают РИГА, ИФМ и ВИЭФ. Эти методы достаточно доказательны.
Дифференциальный диагноз проводится с дизентерией, кампилобактериозом, раком толстой кишки, неспецифическим язвенным колитом и болезнью Крона.
источник
Амебиаз — протозойное заболевание, проявляющееся в инвазивной кишечной форме язвенным поражением толстой кишки, во внекишечной форме — поражением различных органов и систем преимущественно абсцедирующего характера.
Возбудитель — Entamoeba histolytica — существует в виде большой вегетативной, просветной формы и цист. Различают патогенные и непатогенные штаммы. В последнее время непатогенные штаммы отнесены к виду Ent. dispar, к сожалению, морфологически они неотличимы от патогенных. Заражение человека — пероральное.
При кишечной форме патологический процесс развивается в слепой, восходящей и поперечно-ободочной кишках, при более тяжелом течении может приобретать характер панколита. Морфологически он выражается в цитолизе эпителия, некрозе тканей и образовании язв.
Внекишечная форма амебиаза проявляется абсцессами или язвенными поражениями различных органов и систем.
Источники инфекции — больные или носители амебных цист. Заражение происходит при попадании цист в желудочно-кишечный тракт с загрязненной водой, пищевыми продуктами, а также через загрязненные руки.
Кишечный амебиаз в 90% случаев протекает в латентной форме, которая клинически может проявляться лишь дискомфортом в животе и слабо выраженной диареей. При выраженной клинической симптоматике в начальном периоде заболевания самочувствие больного остается удовлетворительным на фоне умеренных проявлений диареи. Однако в дальнейшем появляется субфебрилитет. Боли в животе вначале локализуются в его правой половине, стул становится стекловидным, с примесью крови. Заболевание приобретает хроническое течение — либо рецидивирующее, либо непрерывное. В период ремиссии больные чувствуют, себя удовлетворительно. Для длительного течения заболевания характерно прогрессирующее снижение массы тела.
При внекишечном амебиазе образуются абсцессы в печени, легких, головном мозге и других органах; кроме того, возможны воспалительно-язвенные поражения органов мочеполовой системы и кожи.
Амебиаз дифференцируют с шигеллезами, новообразованиями толстого кишечника, неспецифическим язвенным колитом, псевдомембранозным колитом, кампилобактериозом, иерсиниозами, болезнью Крона.
Лабораторная диагностика амебиаза основана на обнаружении в испражнениях, взятых ex tempore, вегетативных форм амеб. В последнее время приобрели значение серологические исследования (реакция непрямой гемагглютинации — РНГА)* выявляющие заболевание в 85% случаев.
Лечение амебиаза амбулаторное, в тяжелых случаях — стационарное. Назначение диеты — избирательное, в зависимости от переносимости. Необходимо поддержание электролитного баланса. При неинвазивной инфекции назначают дийодогидроксихин (иодохинол) по 0,65 г 3 раза в день в течение 20 дней, при инвазивных формах показан метронидазол (флагил, трихопол) по 0,75 г 3 раза в день в течение 5—10 дней с последующим 20-дневным курсом дийодогидроксихина для предотвращения кишечного носи-тельства.
Альтернативная терапия: при неинвазивных формах заболевания — метронидазол, при инвазивных — дегидроэметин или хлорохин (менее эффективен).
Для усиления действия традиционной медицины полезным станет применение натурального средства очищения организма от паразитов Биоклинзинг Комплекс. Он позволяет удалять и мягко выводить любые формы вредных микроорганизмов и паразитов. Активные компоненты проводят очищение организма от паразитов как половозрелых, так и яиц.
Растительный препарат Биоклинзинг Комплекс оказывает антисептическое и противовоспалительное воздействие, может быть использован в качестве профилактического средства при скрытых и неустановленных паразитных заболеваниях.
источник
ЛЕКЦИЯ № 11. Амебиаз. Балантидиаз. Этиология, эпидемиология, клиника, диагностика, лечение
Амебиаз – это протозойное заболевание, характеризующееся язвенным поражением толстого кишечника, с образованием абс-цессов в печени, легких и других органах и склонностью к затяжному и хроническому течению.
Этиология. Возбудитель – дизентерийная амеба, которая может находиться в трех формах. Цисты высокоустойчивы к факторам внешней среды, во влажных фекалиях и воде они жизне-способны до 1 месяца, в затемненной и увлажненной почве они живут до 8 дней. Губительное воздействие оказывает высокая тем-пература, низкую температуру переносят до нескольких месяцев. Мгновенно действует высушивание. Большая вегетативная форма (тканевая форма, эритрофаг) фагоцитирует эритроциты и определяется только в организме больного. Просветная форма и стадия цисты могут обнаруживаться и у носителей.
Эпидемиология. Путь передачи инфекции – алиментарный, фекально-оральный, водный, а также контактно-бытовой. Цисты амеб распространяются мухами, тараканами.
Патогенез. Человек заражается при попадании цист в пищеварительную систему. В толстом отделе кишечника циста трансформируется в просветную форму, при этом возникает носительство. Клинические проявления проявляются только при переходе просветной формы в тканевую. Образование язв в слизистой оболочке кишки является следствием размножения тканевой формы в стенке кишечника. При этом сначала возникают небольшие абс-цессы в подслизистом слое, которые затем прорываются в просвет кишки. Гематогенным путем дизентерийная амеба может достиг-нуть печени, реже – других органов, и вызвать в них образование специфических абсцессов. При рубцевании язв может происходить сужение кишечника.
Клиника. Период инкубации длится от 1 недели до 3 месяцев. Заболевание начинается остро. Симптомы проявляются в виде слабости, головной боли, умеренной болезненности живота, появления жидкого стула с наличием стекловидной слизи и крови, субфебрилитета. После окончания острого периода может наступить длительная ремиссия, затем болезнь возобновляется и принимает хроническое течение. Без назначения этиотропного антипаразитарного лечения заболевание может возникать в течение 10 и более лет в виде рецидивирующих или непрерывных форм. При этом возникают боли в животе, жидкий стул, чередующийся с запором, иногда возможно наличие крови в стуле. При длительном течении болезни развивается астеническое состояние, снижение массы тела, гипохромная анемия.
Диагностика проводится на основании эпидемиологических данных и данных клинического обследования больных. При ректороманоскопии обнаруживаются язвы до 10 мм в диаметре, глубокие, с подрытыми краями. Дно язв покрыто гноевидным налетом. Язвы окружены венчиком гиперемированной слизистой оболочки. Проводятся биопсия слизистой оболочки кишечника, УЗИ печени, лапароскопия. Основным и решающим в диагнозе служит обнаружение вегетативной формы амебы в испражнениях, содержимом абсцесса, материале со дна язв. Исследование нужно проводить не позднее 20 мин после дефекации или взятия материала. К осложнениям амебиаза относятся перитонит вследствие перфорации кишечника, амебомы, кишечного кровотечения. Абс-цесс печени (внекишечное осложнение) может развиться как во время острого периода, так и по истечении длительного времени, когда уже нет выраженных поражений кишечника. Острое течение абсцесса проявляется лихорадкой гектического типа, ознобом, болью в правом подреберье. С помощью рентгена выявляется высокое стояние диафрагмы (или локальное ее выпячивание). Даже незначительные абсцессы можно выявить при сканировании печени. Слабовыраженная интоксикация и лихорадка наблюдаются при хроническом абсцессе. Возможность прорывания амебного абсцесса в окружающие органы может привести к образованию поддиафрагмального абсцесса, перитониту, гнойному плевриту. Лабораторным путем диагноз подтверждают при обнаружении в испражнениях большой вегетативной формы амебы с фагоцитированными эритроцитами. Имеются серологические методы диагностики. Амебиаз необходимо дифференцировать с дизентерией, балантидиазом, неспецифическим язвенным колитом, новообразованиями толстого кишечника.
Лечение. Назначают 2%-ный раствор эметина гидрохлорида по 1,5—2 мл в/м 2 раза в день в течение 5—7 дней. Через неделю цикл повторяют. В промежутках между циклами зметина назна-чают хингамин (делагил) по 0,25 г 3 раза в день, хиниофон по 0,5 г 3 раза в день. Наиболее эффективным и нетоксичным препаратом для лечения больных как с кишечными, так и внекишечными проявлениями амебиаза считают метронидазол (трихопол, флагил). Назначают его по 0,5—0,75 г 3 раза в день в течение 5—7 дней. Антибактериальную терапию назначают как вспомогательное средство с целью изменить микробный биоценоз в кишечнике. При амебных абсцессах печени препарат назначают более длительно – до рассасывания абсцесса (по результатам сканирования печени). При больших абсцессах печени используют хирургические методы лечения.
Прогноз при кишечном амебиазе благоприятный. Возможны резидуальные явления в виде сужения кишечника. При амебном абсцессе печени или мозга возможен летальный исход, однако современная терапия сделала прогноз более благоприятным.
Профилактика. Изоляция, госпитализация и лечение больных. Носители амеб не допускаются к работе в системе общест-венного питания. Общие меры профилактики такие же, как при дизентерии.
источник
Амебиаз в настоящее время в нашей стране является очень редким заболеванием; встречается в виде отдельных случаев в республиках Средней Азии и Закавказья. Может быть смешан как с острой, так и с хронической формой бактериальной дизентерии. Характеризуется затяжным безлихорадочным течением, симптомами правостороннего колита и типичными особенностями стула (испражнения в виде малинового желе).
При ректороманоскопии обнаруживаются язвы с нависающими краями.
При исследовании крови нередко выявляется эозинофилия. Микроскопическим исследованием кала выявляется наличие возбудителя — Entamoeba histolytica, открытого в 1876 г. петербургским ученым Ф. А. Лешем. Тяжелые последствия может иметь ошибочное установление диагноза дизентерии при кишечной инвагинации у детей раннего возраста.
Инвагинация начинается внезапно при нормальной температуре, сопровождается резким беспокойством ребенка, приступообразными болями, тенезмами.
Стул состоит из одной слизи и крови без каловых масс; газы не отходят. Живот обычно мягкий; пальпацией удается определить колбасовидную опухоль.
При пальцевом исследовании прямой кишки иногда определяется наличие инвагината. Диагностике может помочь обзорная рентгенография брюшной полости.
При дифференциальной диагностике с любым заболеванием необходимо учитывать данные эпидемиологического анамнеза. Окончательный точный диагноз устанавливают с помощью лабораторных методов.
«Детские инфекционные болезни»,
С.Д. Носов
Для установления правильного диагноза дизентерии необходимо внимательное комплексное обследование. Учет эпидемиологического анамнеза может оказать существенную помощь в распознавании дизентерии. Важнейшую роль в распознавании дизентерии играют различные дополнительные методы исследования. Бактериологическое исследование испражнений в случае положительного результата имеет решающее значение. Однако высеваемость дизентерийных микробов даже у заведомо больных дизентерией колеблется в различных лабораториях и в разных…
Высеваемость повышается при условии забора материала в ранней стадии болезни, лучше до начала лечения антибиотиками и сульфаниламидами и при многократном повторении исследования. Реакция агглютинации с сыворотками больных имеет известное диагностическое значение. На 1-й неделе реакция агглютинации у большинства больных отрицательная или выпадает в очень низких титрах; высокие титры наблюдаются обычно лишь на 2 — 3-й…
Заслуживает внимания кожная аллергическая проба по Д. А. Цуверкалову. В качестве аллергена используется гидролизат дизентерийных бактерий («дизентерии»), который вводят внутрикожно в количестве 0,1 мл на внутренней поверхности предплечья. Реакция учитывается через 24 ч; при положительном результате появляются гиперемия и инфильтрат размером не менее 1 * 1 см. Реакция выявляется в первые дни болезни, частота ее…
Дизентерия проявляет клиническое сходство со многими кишечными заболеваниями. Распознавание нередко затрудняется при смешанной инфекции (сочетание с колиинфекцией, сальмонеллезом). Легко протекающую дизентерию у детей в возрасте до 1 года следует дифференцировать от простой диспепсии. Она развивается при перекорме или нарушении других правил кормления, протекает без повышения температуры; стул до 4 — 6 раз в сутки, жидкий,…
Исход дизентерии зависит от ряда факторов и прежде всего от состояния защитных сил организма. Первостепенное значение имеет возраст больного. Летальность относительно наиболее высока у детей раннего возраста. Течение болезни отягчается расстройством питания, авитаминозом, сопутствующими заболеваниями (острые и хронические болезни, рахит и др.), наличием гельминтозов, а также других бактериальных кишечных инфекций и присоединением осложнений (пневмонии, отит…
источник