Амебиаз — это протозойная инвазия человека (заражение простейшими организмами — амёбами) , сопровождающаяся поражением толстой кишки и способная к генерализации.
Амебиаз — болезнь, вызываемая патогенными штаммами Entamoeba histolytica, имеющими широкое распространение в мире, преимущественно в странах тропического и субтропического климата. Характерный для этих районов низкий уровень санитарии обусловливает высокий уровень заболеваемости амебиазом. В настоящее время амебиаз представляет собой одну из крупнейших медицинских и социальных проблем населения развивающихся стран и является одной из наиболее частых причин смерти при паразитарных болезнях кишечника. После малярии данная инфекция занимает второе место в мире по частоте летальных исходов при паразитарных заболеваниях. Около 480 млн. людей в мире являются носителями Е.histolytica, у 48 млн. из них развивается колит и внекишечные абсцессы и у 40 тыс. — 100 тыс. заболевших наступает летальный исход. Миграция, ухудшение экономического положения ряда развивающихся стран, низкий уровень санитарии способствуют распространению амебиаза и соответственно повышению уровня заболеваемости.
Возбудитель амебиаза — гистолитическая, или дизентерийная, амеба — Entamoeba histolityca (Losch, 1875; Schaudinn, 1903). Обитает в толстой кишке. Кроме патогенной Е. histolytica, в толстом кишечнике человека выявляются и непатогенные амебы: Entamoeba dispar, Entamoeba hartmanni, Entamoeba coli, Endolimax nana, lodamoeba biletschlii, Dientamoeba fragilis. Возбудитель относится к царству Animalia, подцарству Protozoa, типу Sarcomas tigophora, подтипу Sarcodina.
В жизненном цикле гистолитической амебы существуют вегетативная (трофозоит), и цистная стадии). В отличие от других видов амеб у дизентерийной амебы выделяют четыре формы вегетативной стадии: тканевую, Е. histolytica forma magna, просветную — Е. histolytica forma minuta, и предцистную.
Тканевая форма имеет размеры 20 — 25 мкм. В цитоплазме различают два слоя — эктоплазму и эндоплазму. В свежем препарате эндоплазма гомогенная, включений не содержит. В нативном препарате хорошо определяется способ движения с помощью эктоплазматических псевдоподий, возникающих в виде быстрых толчков. Тканевая форма амебы обнаруживается только при остром амебиазе непосредственно в пораженной ткани, в испражнениях редко.
Е. histolytica forma magna (эритрофаг) способна фагоцитировать эритроциты, выделять ферменты, проникать в слизистую и подслизистую оболочки кишки, вызывать некроз и появление язв. Размеры большой вегетативной формы — 20 — 40 мкм, при движении вытягиваются до 60 — 80 мкм, цитоплазма также делится на светлую эктоплазму, свободную от включений, и мелкозернистую эндоплазму, в которой расположено малозаметное ядро. В нативных мазках тканевая форма активно подвижна. Движение осуществляется относительно быстрым, внезапным выбрасыванием светлых прозрачных эктоплазматических псевдоподий. В образовавшуюся псевдоподию вихреобразно переливается эндоплазма с заключенными в ней эритроцитами. Псевдоподия сглаживается и исчезает. Затем на этом же или в другом месте поверхности клетки образуется новая псевдоподия, повторяется переливание цитоплазмы и амеба перемещается в определенном направлении. Иногда образуются сразу две псевдоподии. Одна из них постепенно увеличивается, а вторая исчезает. Одновременно встречаются отдельные малоподвижные особи. При охлаждении препарата подвижность амеб сначала замедляется, затем тело их округляется и они все становятся неподвижными. Заглоченные эритроциты в нативных мазках расположены в эндоплазме и имеют желтоватый оттенок. На окрашенных железным гематоксилином препаратах эктоплазма светлая, прозрачная, а эндоплазма — однотонная, мелкозернистая, более темного цвета. Ядро имеет нежную оболочку с мелкими зернами периферического хроматина и центрально расположенной точечной кариосомой. В эндоплазме находятся окрашенные в черный цвет эритроциты, размеры которых и интенсивность окраски зависят от стадии их переваривания. Большую вегетативную форму обнаруживают в фекалиях при остром амебиазе.
Просветная форма — комменсал, обитает в просвете толстой кишки, питается детритом и бактериями. Ее выявляют у лиц, перенесших острую форму кишечного амебиаза, при хроническом рецидивирующем амебиазе, а также при бессимптомном выделении амеб. Просветная форма отличается от тканевой вялым движением. Ее размер — от 15 до 25 мкм. В нативных мазках у просветной формы деление на экто- и эндоплазму не наблюдается. Структура ядра такая же, как у тканевой формы.
Предцистная стадия (предциста) — переходная форма гистолитической амебы от просветной к цисте. Ее размер 10 — 18 мкм. Деление на экто- и эндоплазму малозаметное. Заглоченных бактерий, эритроцитов и других клеточных элементов не содержит. Все формы вегетативной стадии Е. histolytica быстро погибают во внешней среде.
Цисты являются покоящейся стадией развития гистолитической амебы, обеспечивающей сохранение вида во внешней среде. На неокрашенных препаратах цисты округлые, бесцветные образования с двухконтурной оболочкой, диаметром от 10 до 15 мкм (в среднем 12 мкм). Зрелые цисты содержат 4 ядра. На окрашенных железным гематоксилином препаратах цитоплазма серого цвета. В ней определяются от 1 до 4 ядер с серповидно расположенными на внутренней оболочке зернами хроматина и центрально расположенной точечной кариосомой. В цитоплазме незрелых цист четко контурируется гликогеновая вакуоль в виде светлого пятна и палочковидные с закругленными концами хро-матоидные тела черного цвета, размеры и количество которых у отдельных цист может быть различным. Хроматоидные включения обнаруживаются у 10 — 50% цист гистолитической амебы. Цисты обнаруживаются в испражнениях у реконвалесцентов и у цистоносителей.
С помощью метода изоэнзимного анализа внутри вида Е. histolytica выявлены патогенные и непатогенные штаммы дизентерийной амебы. Скорость перемещения патогенных штаммов гистолитической амебы более высокая, чем непатогенных. Трофозоиты и цисты непатогенных амеб отличаются от аналогичных стадий гистолитической амебы размерами, формой, количеством, структурой ядер, характером движения и включений и др. Трофозоиты непатогенных амеб питаются бактериями, грибами, остатками клеток, эритроцитов не фагоцитируют. Знание морфологических признаков непатогенных амеб является необходимым для дифференциально-диагностического определения вида этих простейших. Размеры трофозоитов непатогенных амеб следующие: Е. coli — 30 — 45 мкм, Jod. btitschlii — 5 — 20 мкм, End. nana -5-12 мкм; цист соответственно — 14-20 мкм, 6-16 мкм, 5-9 мкм. Данными молекулярно-биологических исследований установлено, что непатогенная Е. dispar по морфологии является двойником Е. histolytica, различить их можно лишь путем анализа ДНК (С. D. Huston et all., 1999).
Эпидемиология.
Амебиаз — антропоноз протозойной этиологии. Источником инфекции при амебиазе является человек, выделяющий с фекалиями цисты Е. histolytica. Механизм передачи фекально-оральный. Интенсивность выделения цист за сутки колеблется от 3 тыс. до 3888 тыс. в 1 г фекалий и в среднем составляет 580 тыс. Один хронический клинически здоровый носитель может ежедневно выделять с испражнениями десятки миллионов цист.
Вегетативные формы гистолитической амебы сохраняют жизнеспособность в кале не более 15 — 30 мин. Цистные формы обладают значительной стойкостью во внешней среде, их выживаемость зависит от температуры и относительной влажности воздуха. В фекалиях при температуре +10. + 20°С они остаются живыми от 3 до 30 суток, а при -1. -21°С — от 17 до 111 суток. В воде естественных водоемов они выживают 9-60 суток при температуре 10 — 30°С, в водопроводной воде — до 30 суток, в сточной воде — до 130 дней; на поверхности почвы при температуре от +10. + 50°С — 2 — 11 суток, в глубоких слоях — до 1 мес. На кожных покровах рук цисты сохраняют жизнеспособность до 5 мин. В подногтевых пространствах — 46 — 60 мин., в кишечнике комнатных мух — до 48 ч, в молоке и молочных продуктах при комнатной температуре — до 15 сут. При температуре +2. +6°С и относительной влажности воздуха 80 — 100 % цисты Е. histolytica выживают на объектах из стекла, металлов, полимеров и других материалов 11-25 суток, а при температуре +18. + 27°С и относительной влажности воздуха 40 — 65 % — не более 7 часов.
Учитывая значительную интенсивность выделения цист при амебиазе, длительные сроки их выживания на объектах внешней среды и пищевых продуктах, факторами передачи амебиаза могут быть почва, сточные воды, вода открытых водоемов, предметы бытовой и производственной обстановки, фрукты, овощи, пищевые продукты, руки, загрязненные цистами дизентерийной амебы.
Распространенность.
Естественная восприимчивость людей к амебиазу высокая, в том числе и к реинфекции. Около 480 млн людей в мире являются носителями Е. histolytica, из них у 48 млн. (10%) развиваются кишечный амебиаз и его внекишечные формы, у 40 000 — 100 000 заболевших наступает летальный исход (J. A. Walsh). Болезнь распространена повсеместно с преобладанием заболеваемости в развивающихся странах субтропической и тропической зон, главным образом в населенных пунктах с низким уровнем коммунального и санитарного благоустройства. В странах умеренного климата для амебиаза характерна спорадическая заболеваемость, хотя описаны водные вспышки амебиаза, вспышки в учреждениях закрытого типа (среди заключенных колоний строгого режима). Ухудшению эпидемиологической ситуации по амебиазу в странах с умеренным климатом способствуют завоз инвазии из эндемичных зон (мигрантами, туристами, беженцами, бизнесменами и другими группами населения).
Число бессимптомных выделителей гистолической амебы во много раз превышает число больных и в отдельных странах достигает 40%. Заболевают преимущественно лица старше 5 лет.
В Украине дизентерийные амебы паразитируют у 3,4% ВИЧ-отрицательных обследованных взрослых и 1,7% детей. Зараженность Е. histolytica ВИЧ-положительных пациентов в среднем составила 8%, в том числе наркотически зависимых лиц — 5%, лиц, инфицированных ВИЧ половым путем,- 9%, больных с первичными проявлениями ВИЧ-инфекции — 8%, с клиническим СПИДом — 11% (от числа больных соответствующей группы). Заболеваемость характеризуется весенне-летней сезонностью.
Патогенез амебиаза обусловлен биологическими свойствами паразита и восприимчивостью организма человека к возбудителю. Заглоченные цисты под влиянием кишечных ферментов эксцистируются в нижних отделах тонкой кишки, из освободившейся амебы после ее деления образуется 8 одноядерных амеб — трофозоитов, которые опускаются к месту своего паразитирования — в верхние отделы толстой кишки. Отсюда по мере продвижения по кишечнику трофозоиты превращаются в одно- четырехъядерные цисты, которые выделяются с фекалиями.
Для амебиаза характерно отсутствие синхронности в развитии язв. На слизистой оболочке одновременно могут быть мелкие эрозии, небольшие язвы, обширные поражения до нескольких сантиметров в диаметре («цветущие язвы»), заживающие язвы и рубцы после их заживления. При неосложненном течении амебиаза слизистая между язвами сохраняет обычный вид.
При хроническом кишечном амебиазе на фоне множественных глубоких язв с фибринозным налетом обнаруживаются псевдополипы. Чаще всего язвы локализуются в слепой кишке, восходящей части толстой кишки, сигмовидной и прямой кишках. При тяжелом течении болезни может поражаться весь толстый кишечник, включая червеобразный отросток.
Следствием длительного воспалительного процесса в толстом кишечнике является развитие псевдополипоза, мегаколон и специфической воспалительной гранулемы — амебомы, которая может достигать значительных размеров. Прямое распространение амеб из кишечника на кожу перианальной области ведет к изъязвлению кожи в этой области.
Кишечные язвы могут проникать до серозной оболочки и быть причиной развития периколита или перфорации толстой кишки. Поражение крупных сосудов приводит к появлению профузного кишечного кровотечения. Проникновение трофозоитов в эрозированные участки сосудов толстого кишечника сопровождается генерализацией инвазивного процесса и занесением амеб в печень, легкие, реже в головной мозг, другие органы с образованием амебных абсцессов. Чаще абсцессы локализуются в правой доле печени. Они могут вскрываться в желчные пути, брюшную и плевральную полости.
Развитие амебиаза контролируется иммунной системой человека. Паразитирование гистолитических амеб сопровождается выработкой специфических антител. Секреторный противоамебный IgA обнаруживается при инвазионном амебиазе в слюне у больных, грудном молоке у женщин. У пациентов с абсцесом печени выявляются высокие титры сывороточных антител уже на 17-й день болезни. Угнетение клеточного иммунитета (например, при назначении кортикостероидов) приводит к утяжелению амебного процесса и его генерализации.
Приобретенный иммунитет при амебиазе является нестойким и нестерильным. Он не защищает от рецидивов и реинвазии.
Согласно классификации ВОЗ выделяют бессимптомный и манифестный амебиаз, в том числе кишечный (амебная дизентерия и дизентерийный амебный колит) и внекишечный (печеночный: острый негнойный и абсцесс печени; легочный и другие внекишечные поражения).
Амебная дизентерия (дизентерийный колит) — основная и наиболее частая клиническая форма болезни — может протекать остро и хронически, в тяжелой, среднетяжелой и легкой формах. Инкубационный период — от 1 — 2 недель до 3 — 4 месяцев и более. Основными клиническими признаками заболевания является учащенный стул: в начальном периоде до 4 — 6 раз в сутки обильный каловый со слизью, затем до 10 — 20 раз в сутки с кровью и слизью с потерей калового характера. Испражнения приобретают вид «малинового желе». Болезнь, как правило, развивается постепенно, без явлений общей интоксикации, температура тела нормальная или субфебрильная. При тяжелом течении инвазии могут отмечаться высокая температура и тянущие или схваткоообразные боли в нижней части живота, усиливающиеся во время дефекации. Появляются мучительные тенезмы.
При тяжелом течении колита нарастают признаки интоксикации, что проявляется повышением температуры (обычно неправильного характера), снижением аппетита, появлением тошноты, иногда рвоты. Живот в острый период мягкий, болезненный по ходу толстой кишки.
При эндоскопии (ректороманоскопия, фиброколоноскопия) воспалительные изменения в области прямой и сигмовидной кишок обнаруживаются в начальном периоде у 42% больных. На 2 — 3-й день от начала заболевания на фоне нормальной слизистой оболочки отмечаются участки гиперемии (диаметром 2-5 мм), несколько возвышающиеся над уровнем неизмененных отделов кишки. С 4 — 5-го дня болезни на месте этих участков гиперемии выявляются мелкие узелки и язвы (до 5 мм в диаметре), из которых при надавливании выделяются творожистые массы желтоватого цвета. Вокруг язв небольшая зона гиперемии. С 6-го по 14-й день болезни обнаруживаются язвы размером до 20 мм с подрытыми краями и заполненные некротическими массами. Таким образом, типичные для амебиаза изменения слизистой оболочки кишки формируются в течение первых 2-х недель болезни. При быстро прогрессирующем течении подобные изменения обнаруживаются уже на 6 — 8-й день болезни.
Острый процесс длится не более 4-6 нед., затем наступает ремиссия продолжительностью от нескольких недель до 1 и более месяцев. После ремиссии болезнь возобновляется и приобретает хроническую форму, которая без специфического лечения может длиться годами.
Хронический процесс протекает в виде рецидивирующей или непрерывной форм. При рецидивирующей форме обострения сменяются ремиссиями, во время которых больные отмечают лишь небольшие диспепсические явления (нерезко выраженный метеоризм, урчание в животе, боли без определенной локализации). При обострении самочувствие больных существенно не нарушается, температура тела остается нормальной. В это время отмечаются выраженные боли в правой половине живота, в илеоцекальной области (нередко ошибочно диагностируется аппендицит), расстройство стула. При непрерывном течении хронического амебиаза периоды ремиссии отсутствуют. Заболевание протекает то с усилением всех проявлений (боли в животе, понос, чередующийся с запорами, стул с примесью крови, иногда повышается температура тела), то с их ослаблением. При длительном течении хронической формы кишечного амебиаза наступает истощение больных, снижается работоспособность, развивается астенический синдром, гипохромная анемия, часто увеличивается печень, отмечаются эозинофилия, моноцитоз, в запущенных случаях — кахексия. При хроническом течении кишечного амебиаза развивается астенический синдром, витаминная, белково-энергетическая недостаточность. Больные жалуются на отсутствие аппетита, неприятный вкус во рту, слабость. При осмотре — черты лица заострены, больной бледен, язык обложен белым или серым налетом, живот обычно втянут, при пальпации безболезненный или слабоболезненный в подвздошной области. У многих больных выражены симптомы сердечно-сосудистой патологии: приглушенность тонов сердца, тахикардия, лабильность пульса. При ректороманоскопии обнаруживаются язвы, полипы, кисты, амебомы.
Осложнениями кишечного амебиаза являются: перфорация стенки толстого кишечника, развитие гнойного перитонита, кровотечение, аппендицит, стриктуры толстой кишки, амебома, мегаколон и др. Наиболее тяжелым осложнением являются перфорация и гангрена толстой кишки, летальность при которых среди неоперированных больных составляет 100%.
У детей кишечный амебиаз часто начинается с явлений выраженной интоксикации: повышения температуры до 38 — 39°С, сонливости, тошноты, рвоты. Отмечаются жидкие или кашицеобразные испражнения с примесью большого количества слизи, частота стула до 10-15 раз в день, возможна дегидратация.
Внекишечный амебиаз возникает как осложнение кишечного в результате гематогенного или прямого занесения амеб из кишок. Чаще всего он проявляется в виде амебного гепатита или абсцесса печени, протекающих остро, подостро или хронически. Поражения печени могут возникнуть в период развития острого амебного колита или спустя несколько месяцев и даже лет после заражения. Острый амебный гепатит чаще формируется на фоне кишечного амебиаза. При нем печень увеличена, уплотнена, умеренно болезненна; температура субфебрильная. Возможно развитие гепатомегалии.
При амебных абсцессах наблюдается увеличение печени, болезненность в месте локализации, высокая температура (до 39°С) ремиттирующего, гектического или постоянного типа с ознобом и обильное потоотделение ночью. Единичные или множественные абсцессы образуются чаще в правой доле печени. При крупных абсцессах возможно развитие желтухи, что является плохим прогностическим признаком. При вовлечении в патологический процесс диафрагмы выявляется высокое стояние ее купола, ограничение подвижности. Возможно развитие ателектазов.
В 10 — 20% отмечается длительное скрытое или нетипичное течение абсцесса (например, только лихорадка, псевдохолецистит, желтуха) с возможным последующим прорывом его, что может вести к развитию перитонита и поражению органов грудной полости. В гемограмме при амебном абсцессе печени обнаруживается нейтрофильный лейкоцитоз (15-50-109/л) со сдвигом влево. СОЭ ускорена.
При амебном абсцессе печени указания на перенесенный ранее кишечный амебиаз выявляются только у 30 — 40% пациентов, амебы в фекалиях обнаруживаются менее, чем у 20% больных.
Плевролегочный амебиаз является следствием прорыва абсцесса печени через диафрагму в легкие, реже — за счет гематогенного распространения амеб. Проявляется развитием эмпиемы плевры, абсцессов в легких и печеночно-бронхиальной фистулы. Характерны боль в груди, кашель, одышка, гной и кровь в мокроте, озноб, лихорадка, лейкоцитоз.
Церебральный амебиаз имеет гематогенное происхождение. Единичные или множественные абсцессы могут находиться в любом участке мозга, но чаще в левом полушарии. Начало обычно острое, течение молниеносное с летальным исходом. Прижизненно диагностируется редко.
Амебный перикардит обычно развивается за счет прорыва абсцесса печени из левой доли через диафрагму в перикард, что может вести к тампонаде сердца и летальному исходу.
Амебиаз кожи развивается как вторичный процесс у ослабленных и истощенных больных. Эрозии и язвы локализуются преимущественно в перианальной области, промежности, ягодицах.
Описаны случаи мочеполового амебиаза, который развивается за счет прямого попадания возбудителей через изъязвленную поверхность слизистой прямой кишки в гениталии, в большинстве описанных случаев предполагалась опухоль шейки матки. У гомосексуалистов возможны поражения в виде бородавчатых изъязвлений в области гениталий и заднего прохода.
Диагноз амебиаза устанавливают на основании данных эпидемиологического анамнеза, клинической картины заболевания и результатов лабораторного исследования.
Решающими для диагноза являются результаты паразитологического исследования. Паразитологический диагноз амебиаза ставят при обнаружении в исследуемом материале тканевой и большой вегетативной формы, трофозоитов-эритрофагов. Материалом для исследования могут служить: фекалии, ректальные мазки, отобранные при ректороманоскопии, биопсийный материал язвенных поражений, аспират содержимого абсцесса печени, причем тканевые формы локализуются в основном в наружных стенках абсцесса, а не в некротических массах, расположенных в центре.
С первого дня болезни проводят микроскопию нативных мазков из свежевыделенного кала в физиологическом растворе и мазков, окрашенных раствором Люголя. При остром и подостром течении заболевания ищут вегетативную тканевую форму амебы, а у реконвалесцентов и бессимптомных носителей — малую просветную форму и цисту. Можно готовить также постоянные препараты, окрашенные гематоксилином по Гейденгайну. Выявление только просветных форм и цист амеб в кале недостаточно для окончательного диагноза.
Для повышения эффективности паразитологических исследований применяют многократное (до 3-6 раз) исследование свежевыделенных фекалий (не позднее 10-15 минут после дефекации) и других биологических субстратов, сбор материала в консервирующие жидкости для длительного хранения препарата, методы обогащения.
При наличии клинических признаков кишечного амебиаза и отрицательных результатах паразитологических исследований применяют серологические реакции, основанные на выявлении специфических противоамебных антител. Используется РИФ, РСК, ИФА, реакции торможения гемагглютинации и нейтрализации с парными сыворотками (нарастание титра антител в 4 и более раз). Серологические тесты положительны у 75% больных с кишечным амебиазом и 95% пациентов с внекишечным амебиазом.
Для постановки диагноза внекишечного амебиаза, кроме иммуннологического, проводится комплексное инструментальное обследование: УЗИ, рентгенологическое исследование, компьютерная томография и другие методы, которые позволяют определить локализацию, размеры и число абсцессов, а также контролировать результаты лечения.
Из современных методов иследования используется выявление антигенов дизентерийных амеб в фекалиях и другом материале с помощью моноклональных антител; определение паразитарной ДНК методом ПЦР.
В целом все препараты, используемые для лечения амебиаза можно разделить на 2 группы: «контактные» или «просветные» (воздействующие на кишечные просветные формы) и системные тканевые амебоциды.
Для лечения неинвазивного амебиаза (бессимптомных «носителей») используют просветные амебоциды. Просветные амебоциды также рекомендуется назначать после завершения лечения тканевыми амебоцидами для элиминации амеб, оставшихся в кишечнике, с целью профилактики рецидивов. В частности имеются наблюдения о развитии амебных абсцессов печени у лиц с кишечным амебиазом, получивших только тканевые амебоциды без последующего назначения просветных амебоцидов. В частности описан рецидив амебного абсцесса печени у больного через 17 лет после успешно излеченного впервые выявленного абсцесса печени.
В условиях, когда невозможно предотвратить повторное заражение, применение просветных амебоцидов нецелесообразно. В этих ситуациях рекомендуется назначать просветные амебоциды только по эпидемиологическим показаниям, например лицам, чья профессиональная деятельность может способствовать заражению других лиц, в частности сотрудникам предприятий питания.
Просветные амебоциды
Этофамид (Китнос®)
Клефамид
Дилоксанид фуроат
Паромомицин
Для лечения инвазивного амебиаза применяют системные тканевые амебоциды. Препаратами выбора из этой группы являются 5-нитроимидазолы, которые используют как для лечения кишечного амебиаза, так и абсцессов любой локализации.
Системные тканевые амебоциды
5 — нитроимидазолы:
Метронидазол (Трихопол®, Флагил®)
Тинидазол (Тиниба®, Фасижин®)
Орнидазол (Тиберал®)
Секнидазол
Помимо препаратов из группы 5-нитроимидазолов для лечения инвазивного амебиаза и прежде всего амебных абсцессов печени рекомендуется использовать Дегидроэметин дигидрохлорид (в РФ не зарегистрирован) и Хлорохин.
Схемы лечения амебиаза
Кишечный амебиаз:
Метронидазол — внутрь 30 мг/кг/сутки в 3 приема в течение 8-10 дней
или
Тинидазол — до 12 лет — 50 мг/кг/сутки (макс. 2г) в 1 прием в течение 3 дней;
старше 12 лет — 2 г/сутки в 1 прием в течение 3 дней
или
Орнидазол — до 12 лет — 40 мг/кг/сутки (макс. 2 г) в 2 приема в течение 3 дней;
старше 12 лет — 2 г/сутки в 2 приема в течение 3 дней
или
Секнидазол — до 12 лет — 30 мг/кг/сутки (макс. 2 г) в 1 прием в течение 3 дней;
старше 12 лет — 2 г/сутки в 1 прием в течение 3 дней
Амебный абсцесс:
Метронидазол — 30 мг/кг/сутки в 3 приема в течение 8-10 дней
или
Тинидазол — до 12 лет — 50 мг/кг/сутки (макс. 2 г) в 1 прием в течение 5-10 дней;
старше 12 лет — 2 г/сутки в 1 прием в течение 5-10 дней
или
Орнидазол — до 12 лет — 40 мг/кг/сутки (макс. 2 г) в 2 приема в течение 5-10 дней;
старше 12 лет -2 г/сутки в 2 приема в течение 5-10 дней
или
Секнидазол — до 12 лет — 30 мг/кг/сутки (макс. 2 г) в 1 прием в течение 3 дней;
старше 12 лет — 2 г/сутки в 1 прием в течение 3 дней
Альтернативная схема лечения амебного абсцесса:
Дегидроэметин дигидрохлорид — 1 мг/кг/сутки в/м (не более 60 мг) в течение 4-6 дней
+
Одновременно или сразу же после завершения курса дегидроэметина при амебных абсцессах печени рекомендуется хлорохин — 600 мг основания в сутки в течение 2 дней, затем по 300 мг основания в сутки в течение 2-3 недель
После завершения курса 5-нитроимидазолов или дегидроэметина с целью элиминации оставшихся в кишечнике амеб применяют просветные амебоциды:
Этофамид — 20 мг/кг/сутки в 2 приема в течение 5-7 дней
или
Паромомицин -1000 мг/сутки в 2 приема в течение 5-10 дней
В клинически выраженных случаях при соответствующем эпидемиологическом анамнезе, когда в фекалиях обнаруживают большое число непатогенных видов амеб, также рекомендуется проводить лечение амебоцидами, так как в этих случаях высокая вероятность сопутствующей инфекции Е.histolytica.
Неоднородность патологического процесса и клинических проявлений при амебиазе в разных географических регионах, наличие штаммов, Резистентных к стандартным схемам химиотерапии 5-нитроимидазолами, требуют варьирования схем лечения с учетом опыта, накопленного в конкретном районе.
После успешной химиотерапии абсцесса печени остаточные полости обычно исчезают в течение 2-4 месяцев, однако возможна персистенция полостей до 1 года.
Тяжелым больным с амебной дизентерией, вследствие возможной перфорации кишечника и развития перитонита рекомендуется дополнительно назначать антибактериальные препараты, активные в отношении кишечной микрофлоры.
Аспирация (или чрескожное дренирование) рекомендуется при больших размерах абсцесса (более 6 см), локализации абсцесса в левой доле печени или высоко в правой доле печени, сильной боли в животе и напряжении брюшной стенки вследствие возможной угрозы разрыва абсцесса, а также при отсутствии эффекта от химиотерапии в течение 48 часов от ее начала. Аспирация рекомендуется также при абсцессах неясной этиологии. При невозможности закрытого дренажа, разрыве абсцесса и развитии перитонита проводится открытое оперативное лечение.
При назначении кортикостероидов у больных амебиазом могут развиться тяжелые осложнения, вплоть до развития токсического мегаколона. В связи с этим при необходимости лечения кортикостероидами жителей эндемичных зон, у которых высок риск инфицирования Е.histolytica необходимо предварительное обследование на амебиаз. При сомнительных результатах целесообразно превентивное назначение амебоцидов с последующим назначением кортикостероидов.
В настоящее время амебиаз является практически полностью излечиваемым заболеванием при условии ранней диагностики и адекватной терапии.
Мероприятия по профилактике амебиаза направлены на выявление зараженных гистолитической амебой среди групп риска, их санацию или лечение, а также на разрыв механизма передачи.
Группами риска по заражению амебиазом являются больные с патологией желудочно-кишечного тракта, жители неканализованных населенных пунктов, работники пищевых предприятий и торговли пищевыми продуктами, парников, теплиц, очистных и канализационных сооружений, лица, вернувшиеся из эндемичных по амебиазу стран, гомосексуалисты.
Лица, поступающие на работу на пищевые и приравненные к ним предприятия (детские учреждения, санатории, водопроводные сооружения и др.) подлежат копрологическому (на яйца гельминтов и кишечные простейшие) обследованию. При выявлении дизентерийной амебы их подвергают санации. Среди групп риска проводятся плановые протозоологичекие исследования 1 раз в год паразитологическими лабораториями территориальных санитарно-эпидемиологических станций. Больным с острыми и хроническими заболеваниями кишечника протозоологическое обследование проводят клинико-диагностические лаборатории соответствующего лечебно-профилактического учреждения.
Диспансерное наблюдение за переболевшими проводится в течение 12 мес. Медицинское наблюдение и лабораторное обследование проводят раз в квартал, а также при появлении дисфункций кишечника. Инвазированные дизентерийной амебой работники пищевых и приравненных к ним учреждений находятся на диспансерном учете до полной санации от возбудителя амебиаза.
Мероприятия, направленные на разрыв механизма передачи, включают охрану объектов внешней среды от загрязнения инвазионным материалом путем канализования населенных мест, обеспечения населения доброкачественной питьевой водой и пищевыми продуктами, обеззараживания предметов, подвергшихся загрязнению выделениями больного в условиях лечебно-профилактических и других учреждений, с помощью химических средств и кипячения. Важное место в профилактике амебиаза принадлежит санитарно-просветительной работе. Сохранить в соцсетях:
источник
Амебиаз — протозойная инфекционная болезнь, характеризующаяся язвенным поражением толстой кишки, склонностью к образованию абсцессов в различных органах и хроническому течению.
Амебиаз — протозойная инфекционная болезнь, характеризующаяся язвенным поражением толстой кишки, склонностью к образованию абсцессов в различных органах и хроническому течению.
Амебиаз распространен преимущественно в странах тропического и субтропического климата. По данным ВОЗ, около 10% мировой популяции людей инфицировано амебами. Ежегодная заболеваемость амебиазом составляет 50 млн случаев, летальность — 0,2%. Наиболее распространена инфекция в Индии, в Южной и Западной Африке (Нигерия, Гана и др.), в Корее и Китае, в Южной и Центральной Америке. Широкому распространению амебиаза в этих странах способствуют низкий уровень санитарных условий и невысокий социально-экономический статус. Заболеваемость амебиазом в виде спорадических случаев регистрируется в Средней Азии. В связи со значительным увеличением зарубежного туризма, притоком мигрантов из стран дальнего и ближнего зарубежья в последние годы возросло число случаев амебиаза среди граждан России. Риск заболевания амебиазом выше в Закавказье и Нижнем Поволжье.
Клиника амебной дизентерии была описана еще в трудах древнегреческого целителя Гиппократа. В последующем, в средние века, Авиценна в своем «Каноне» приводит клиническую характеристику заболевания, сопровождающегося кровавым поносом и язвенным поражением толстого кишечника.
Возбудителя болезни (дизентерийную амебу) впервые обнаружил Ф. А. Леш в 1875 г. в Петербурге в кале больного, длительное время страдавшего кровавым поносом, назвав ее Amoeba coli. Ф. А. Леш описал морфологию вегетативной стадии амебы с фагоцитированными эритроцитами и изменения в кишечнике при амебиазе. Кроме того, Ф. А. Лешем были предложены методы лабораторной диагностики амебной дизентерии, актуальные и в настоящее время.
В 1883 г. Р. Кох в Египте, проводя патологоанатомическое исследование больных, впервые обнаружил амеб в гистологических срезах тканей кишечных язв и стенках абсцесса печени. В 1891 г. Каунсильмен и Леффлер выделили заболевание в самостоятельную нозологическую форму под названием амебной дизентерии. В настоящее время оно сохраняется для обозначения амебного поражения кишечника, а под названием «амебиаз» подразумевается поражение любого органа Entamoeba histolytica. Ф. Шаудин в 1903 г., изучив морфологию и биологию амеб, обитающих в кишечнике, дифференцировал их и назвал патогенную амебу Entamoeba histolytica, а непатогенную — Entamoeba coli.
В 1912 г. в практику лечения амебиаза был введен солянокислый эметин, отличающийся высокой амебоцидной активностью.
Учитывая отcутствие патологических изменений в кишечнике во многих случаях паразитирования E. histolytica, Э. Брумпт в 1925 г. разделил E. histolytica на два самостоятельных вида: патогенный (E. dysenteria) и непатогенный (E. dispar).
Большинство видов амеб, обитающих в кишечнике человека, не являются патогенными (Entamoeba dispar, Entamoeba hartmanni, Entamoeba coli, Endolimax nana, Iodamoeba butschlii и Blastocystis hominis), только Е. histolytica может вызывать инвазивные инфекции у человека.
Возбудитель амебиаза — E. histolytica относится к царству Protista, типу Amoebozoa, классу Archamoebae, семейству Entamoebidae, роду Entamoeba.
Жизненый цикл Е. histolytica включает две стадии: вегетативную (трофозоит) и стадию покоя (циста).
Цисты обеспечивают сохранение вида во внешней среде. Они обнаруживаются в испражнениях реконвалесцентов и цистоносителей.
Попав в нижние отделы тонкой кишки, цисты эксцистируются, давая поколение трофозоитов, размножающихся активных паразитов, которые мигрируют в другие отделы кишки.
Выделяют четыре формы вегетативной стадии возбудителя (трофозоитов): тканевую, Е. histolytica forma magna (эритрофаг), просветную — Е. histolytica forma minuta, предцистную. В просвете толстой кишки обитает просветная форма, питается детритом и бактериями, не причиняя вреда хозяину. Просветная форма Е. histolytica имеет округлую или овальную форму, размер 20 мкм, подвижная, в ее вакуолях содержатся бактерии. Она никогда не фагоцитирует эритроциты. Ее выявляют у лиц, перенесших острую форму кишечного амебиаза, у больных хроническим амебиазом в период ремиссии, а также у носителей.
Заболевание развивается лишь при переходе просветной формы в тканевую. Тканевые формы амеб обнаруживаются только при остром амебиазе непосредственно в пораженной ткани, в испражнениях редко. Их размеры достигают 30–40 мкм и более. Трофозоиты, внедряясь в слизистую и подслизистую оболочки толстого кишечника, приобретают при этом способность фагоцитировать эритроциты, превращаясь в эритрофаг, вызывают некроз и появление язв.
Предциста является переходной формой Е. histolytica от просветной к цисте. Ее размер 10–18 мкм. Заглоченных бактерий, эритроцитов и других клеточных элементов не содержит.
Все формы вегетативной стадии Е. histolytica быстро погибают во внешней среде.
Источником возбудителя инфекции является человек, выделяющий с фекалиями цисты амеб. Механизм передачи фекально-оральный. Пути передачи — водный, алиментарный, контактно-бытовой. Факторами передачи амебиаза могут быть пищевые продукты, почва, вода, предметы обихода. Возможна передача амеб половым путем среди гомосексуалистов. Степень пораженности населения зависит от условий быта, водоснабжения, санитарного состояния населенных пунктов. Болезнь распространена в зонах с жарким и сухим климатом и носит преимущественно спорадический характер.
Цисты Е. histolytica, попавшие в желудок с водой или пищей, поступают в кишечник без существенных изменений. В тонком кишечнике оболочка цисты растворяется, из освободившейся амебы после ее деления образуется 8 одноядерных амеб — трофозоитов, которые опускаются к месту своего паразитирования — в верхние отделы толстой кишки, где продолжают размножаться и где формируется просветная форма амеб, которые живут в просвете толстой кишки, питаясь бактериями, грибами, детритом. В этом случае развитие инвазии может протекать по типу бессимптомного носительства. Под воздействием ряда факторов (иммунодефицитное состояние, дисбиоз толстой кишки, голодание, стресс и др.), просветные формы дизентерийной амебы могут превращаться в тканевые формы паразитов. Под воздействием цитолизинов и протеолитических ферментов амеб происходит повреждение слизистой оболочки, где возбудитель интенсивно размножается, образуется первичный очаг в виде микроабсцесса, который вскрывается в полость кишки с образованием язвы. Язвы имеют неровные подрытые края, дно покрыто некротическими массами темно-серой окраски, располагаются группами или поодиночке, часто в поперечном направлении. Они могут сливаться между собой, образуя обширные, до нескольких сантиметров, поражения. На слизистой кишечника отсутствует синхронность в степени развития язв, т. е. можно одновременно обнаружить мелкие эрозии, «цветущие язвы», заживающие язвы и рубцы после заживших язв. Чаще язвенный процесс развивается в слепой и восходящей частях толстой кишки, реже в сигмовидной и прямой кишках. Возможно поражение всей толстой кишки. При хроническом амебиазе в стенке кишки скапливается большая масса грануляционной ткани в форме опухолевидного образования — амебомы.
В результате проникновения амебы в брыжеечные сосуды происходит занос паразита в другие органы, где развиваются абсцессы. Наиболее часто абсцессы формируются в печени, реже в легких, головном мозге, почках, поджелудочной железе.
Приобретенный иммунитет при амебиазе является нестойким и нестерильным, не защищает от рецидивов и реинфекции.
В зависимости от клинических проявлений выделяют следующие формы амебиаза:
а) кишечный амебиаз — острый и хронический;
б) внекишечный:
• амебный абсцесс печени;
• амебный абсцесс легких;
• амебный абсцесс мозга;
• мочеполовой амебиаз;
• кожный амебиаз.
Кишечный амебиаз, или амебная дизентерия, — основная и наиболее часто встречающаяся форма инфекции. Инкубационный период длится от 1–2 недель до нескольких месяцев. Начало болезни может быть острым или с продромальными явлениями, в виде недомогания, головной боли, понижения аппетита. Основным симптомом заболевания является расстройство стула. Вначале стул каловый, обильный, со слизью, 5–6 раз в сутки, через 4–7 дней он теряет каловый характер, представляет собой стекловидную слизь с примесью крови, приобретая вид «малинового желе». В острой фазе болезни возможны постоянные схваткообразные боли в животе. Возможны варианты преимущественного поражения разных отделов толстой кишки. Нередко наблюдается биполярный цекосигмоидный вариант. В случаях поражения прямой кишки появляются мучительные тенезмы. При амебном тифлите возможно поражение червеобразного отростка, что проявляется симптомами аппендицита.
Температура тела нормальная или незначительно повышена. Интоксикация не выражена. Живот вздут, при пальпации мягкий, болезненный по ходу толстого кишечника.
При колоноскопии обнаруживают отечность, очаги гиперемии 5–15 мм в диаметре, на складках слизистой оболочки появляются мелкие приподнятые узелки, на месте которых через 1–2 недели формируются язвы с отечными, подрытыми краями и дном с некротическими массами. Язвы окружены пояском гиперемии, слизистая оболочка вне зон поражения мало изменена.
Острые проявления кишечного амебиаза сохраняются обычно 4–6 недель. Затем состояние больных улучшается, наступает ремиссия (от нескольких недель до нескольких месяцев). При отсутствии лечения болезнь приобретает хронический характер с рецидивирующим или непрерывным течением. Длительность хронического амебиаза без специфического лечения возможна десятилетиями. Развиваются астения, анемия, похудание, вплоть до кахексии. В периферической крови наблюдаются признаки анемии, эозинофилия, моноцитоз, лимфоцитоз, увеличение СОЭ.
У ослабленных лиц, на фоне лечения глюкокортикостероидами, у беременных, у детей до двух лет наблюдается молниеносная кишечная форма амебиаза, для которой характерны обширные изъявления толстой кишки, кровотечения, перфорация, перитонит, токсический синдром.
В редких случаях у больных обнаруживают амебому — специфическую воспалительную гранулему, локализующуюся чаще в слепой и восходящей кишках. При пальпации живота ощущается как опухолевидное образование. При эндоскопии может ошибочно расцениваться как рак или саркома. Исчезает после специфической терапии.
При кишечном амебиазе могут развиться осложнения: перфорация кишечной язвы, перитонит, кишечное кровотечение, отслойка слизистой оболочки и ее гангрена, специфический аппендицит, стриктура кишки, выпадение прямой кишки, присоединение вторичной инфекции.
Из внекишечных форм амебиаза наиболее часто встречается амебный абсцесс печени. Он может развиться при остром кишечном амебиазе или спустя несколько месяцев. Однако указания на кишечный амебиаз в анамнезе имеются лишь у 30–40% больных, а амебы в фекалиях обнаруживаются в 20% случаев. Одиночные абсцессы локализуются в задней правой доле печени и в верхних отделах. Начало заболевания острое с повышения температуры тела до 39 °С и выше, интоксикации. Лихорадка ремиттирующего, гектического, постоянного или неправильного характера, сопровождается ознобами и обильным потоотделением, болями в правом подреберье. Кожные покровы приобретают землистый оттенок, черты лица заострены. Печень увеличена, болезненна в зоне повреждения. Боли усиливаются при кашле, сотрясении и перемене положения тела. Однако при глубоком расположении абсцесса боли могут отсутствовать. Иногда развивается желтуха. Продолжительность симптомов не более 10 дней. В таких случаях быстро развиваются осложнения амебного абсцесса печени: прорыв в брюшную полость с развитием перитонита или в сердечную сумку с развитием перикардита. Летальность при таком течении болезни без специфического лечения достигает 25% и выше.
Амебиаз легких развивается при гематогенном заносе амеб в легкие или при прорыве абсцесса печени в плевральную полость. Характерным для них является — лихорадка, озноб, боль в грудной клетке, кашель, кровохарканье. Рентгенологически определяется полость в пораженном легком. Абсцессы легких нередко приводят к гнойному плевриту, эмпиеме, пневмотораксу, печеночно-легочным свищам.
При возникновении амебных абсцессов в головном мозге у больных отмечают развитие очаговых и общемозговых симптомов. Неврологическая симптоматика зависит от локализации абсцессов и степени поражения мозговых центров. Прижизненная диагностика затруднена.
Описаны амебные абсцессы селезенки, почек, женских половых органов.
У истощенных и ослабленных больных встречается кожный амебиаз, который проявляется эрозиями и язвами, малоболезненными на коже перианальной области, промежности, ягодиц, живота.
Наиболее надежным методом диагностики кишечного амебиаза является ректороманоскопия с немедленной микроскопией ректального мазка. Промежуток времени от момента выделения фекалий до исследования не должен превышать 15–20 мин. В первую очередь исследованию подлежат неоформленные фекалии со слизью и кровью, так как именно в них находятся вегетативные формы амеб. Исследуемый материал помещают в чистую сухую посуду, стерилизованную только кипячением, так как вегетативные формы амеб весьма чувствительны к химическим веществам (дезсредствам).
Более точным методом диагностики является колоноскопия с биопсией язвенных поражений, где обнаруживаются гематофаги амеб.
Учитывая, что не всегда удается обнаружить амеб в кале, используются серологические методы диагностики: реакция непрямой гемагглютинации, реакция иммунофлуоресценции, иммуноферментный анализ и др.
В случаях внекишечного амебиаза необходимо комплексное инструментальное обследование (рентгенологические, ультразвуковые методы исследования, сканирование, томография) с учетом специфической локализации абсцесса, обусловленного гистолитической амебой.
Препараты, используемые для лечения амебиаза, можно разделить на две группы:
1. Просветные амебоциды: Этофамид, Клефамид, Дилоксанида фуроат, Паромомицин (упомянутые препараты в России не зарегистрированы).
Препараты этой группы используют для лечения бессимптомных носителей, а также после завершения лечения тканевыми амебоцидами с целью профилактики рецидивов.
2. Системные тканевые амебоциды (5-нитромидазолы): метронидазол, тинидазол, орнидазол, секнидазол.
Тканевые амебоциды применяют для лечения кишечного амебиаза и абсцессов любой локализации.
Хорошую переносимость продемонстрировали дилоксанида фуроат и паромомицин, которые практически не всасываются в кровь.
Применение антибиотиков показано в случае непереносимости метронидазола и при развитии перфорации кишечника с перитонитом.
Сочетания препаратов, дозы, курсы терапии зависят от формы и тяжести амебиаза.
Препаратом выбора для этиотропной терапии является метронидазол (Флагил), назначаемый по 750 мг × 3 раза в сутки внутрь, курс 10 дней.
При непереносимости метронидазола:
- тетрациклин по 250 мг × 4 раза в день, 10 дней;
- эритромицин внутрь по 500 мг × 4 раза в день, 10 дней.
При нетяжелой форме кишечного амебиаза и амебоносительстве рекомендуется:
- дилоксанида фуроат внутрь по 500 мг 4 раза в день, 10 дней;
- парамомицин внутрь по 30 мг/кг 3 раза в день, курс 10 дней;
- тинидазол (Фазижин) по 0,6 2 раза в день, 5 дней;
- орнидазол (Тиберал) по 500 мг 2 раза в день, 5–10 дней.
При амебном абсцессе печени: метронидазол по 750 мг 3 раза в день, 10 дней, или по 500 мг в/в 4 раза в день, курс 10 дней, или по 2,4 г в день внутрь, 1–2 дня. Одновременно антибиотики широкого спектра действия в течение 10 дней.
Хирургическое лечение проводится при угрозе прорыва абсцесса или при неэффективности консервативной терапии.
В комплекс лечения колитического синдрома включают Энтероседив по 2 таблетки 3 раза в день, 10 дней.
Основным подходом к профилактике амебиаза является улучшение жилищных условий и водоснабжения, повышение безопасности пищевых продуктов, раннее выявление и лечение больных и цистоносителей, санитарное просвещение.
Так как цисты E. histolytica чрезвычайно устойчивы к химическим дезинфицирующим средствам, в том числе к препаратам хлора, и могут выживать при разных уровнях pH и осмотического давления, следует употреблять кипяченную воду. В эндемичных регионах, в связи с возможной контаминацией цистами дизентерийной амебы пищевых продуктов, в частности, фруктов и овощей, лучше употреблять в пищу только термически обработанные продукты и фрукты с сохранившей целостность оболочкой.
- Ющук Н. Д., Венгеров Ю. Я. Лекции по инфекционным болезням. 3-е изд., перераб. и доп. М.: ОАО «Издательство медицина», 2007. 1032 с.
- Ющук Н. Д., Островский Н. Н., Мартынов Ю. В., Матвеева С. М., Огиенко О. Л. Инфекционные и паразитарные болезни в схемах и таблицах. М.: ФГОУ «ВУНЦ Росздрава», 2008. 444 с.
- Лысенко А. Я., Владимова М. Г., Кондрашин А. В., Майори Дж. Клиническая паразитология. ВОЗ Женева, 2002. 734 с.
- Лысенко А. Я., Горбунова Ю. П., Авдюхина Т. И., Константинова Т. И. Лабораторная диагностика кишечных протозоозов. Уч. пособие. М., 2007. 43 с.
- Бронштейн А. М., Малышев Н. А., Лучшев В. И. Амебиаз: клиника, диагностика, лечение. Методическое пособие. М.
Н. Х. Сафиуллина, кандидат медицинских наук
Н. Д. Ющук, доктор медицинских наук, профессор, академик РАМН
Г. К. Аликеева, кандидат медицинских наук
Е. В. Кухтевич, кандидат медицинских наук
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Заразиться амебиазом человек может только от другого человека, уже переболевшего, и являющегося клинически здоровым носителем цист. Амебиаз, как и многие другие кишечные инфекции, можно назвать «болезнью грязных рук».
Если носитель цист не придерживается правил личной гигиены, цисты с его фекалиями могут попадать в сточные воды, в почву, в воду открытых водоемов, а оттуда — на выращиваемые в частных хозяйствах овощи и фрукты. Если после посещения туалета носитель цист не вымыл тщательно руки, он может переносить цисты на бытовые предметы, на продукты питания; наконец, он может заразить другого человека просто при рукопожатии. Не вымыв руки перед приемом пищи, употребляя немытые овощи и фрукты, здоровый человек заносит цисты себе в рот, откуда они распространяются далее по желудочно-кишечному тракту.
Такой способ передачи инфекции называется фекально-оральным.
Достигнув толстого кишечника, цисты превращаются в активную форму дизентерийной амебы. Но заболевание амебиазом развивается при этом не всегда. Амебы могут просто жить в толстом кишечнике, питаясь его содержимым, и не причиняя вреда здоровью человека, который, однако, начинает выделять во внешнюю среду цисты амеб со своими фекалиями. Это называется бессимптомным носительством.
Если же амебные цисты попали в организм человека с ослабленным иммунитетом, с нарушенной микрофлорой кишечника; человека голодающего, испытывающего частые стрессы, активные формы амебы начинают вести себя агрессивно. Они прикрепляются к стенке кишечника, становясь тканевыми паразитами. Кишечная стенка начинает разрушаться: на ней появляются сначала поры, затем – язвы диаметром до 10 и более мм. Из этих язв в кровь больного всасываются ядовитые продукты, образующиеся в результате жизнедеятельности амеб, и их распада.
Язвы располагаются, чаще всего, в таких отделах толстого кишечника, как прямая, сигмовидная и слепая кишка. В тяжелых случаях может быть затронут весь толстый кишечник, и даже аппендикс (червеобразный отросток).
Глубина язв может быть значительной; они могут даже разъедать толстую кишку насквозь, вызывая ее перфорацию (прободение). В результате содержимое кишечника попадает в брюшную полость; развивается тяжелое осложнение – перитонит, т.е. воспаление брюшины.
Если в месте возникновения язвы проходит крупный кровеносный сосуд, возникает другая опасность для здоровья и жизни больного – массивное кишечное кровотечение. Кроме того, амебы в своей активной форме, попав в кровь, разносятся с ее течением по всему организму. Проникновение их в печень, головной мозг, легкие, вызывает развитие в этих органах амебных абсцессов – крупных гнойников. Наиболее часто амебные абсцессы образуются в правой доле печени. Позднее обнаружение таких гнойников смертельно опасно для больного.
I. Бессимптомный амебиаз.
II. Манифестный амебиаз (с клиническими симптомами):
1. Кишечный (амебная дизентерия, или амебный дизентерийный колит):
- острый;
- хронический.
2. Внекишечный:
- печеночный:
- острый амебный гепатит;
- абсцесс печени.
- легочный;
- церебральный;
- мочеполовой.
3. Кожный (эта форма встречается чаще других внекишечных разновидностей амебиаза, и выделена в самостоятельную группу).
Отечественная медицина считает внекишечную и кожную формы осложнениями кишечного амебиаза.
Кишечный амебиаз, как уже упоминалось, своими симптомами напоминает дизентерию. Заболевание начинается исподволь, продолжительность скрытого (инкубационного) периода – от одной недели до четырех месяцев. Затем начинают проявляться симптомы.
Основные клинические симптомы кишечного амебиаза:
- Учащенный стул (от 4-6 раз в сутки вначале, до 10-20 раз в сутки в разгаре заболевания). Постепенно в испражнениях появляются примеси слизи и крови, и в запущенных случаях стул имеет вид «малинового желе», т.е. состоит из слизи, окрашенной кровью.
- Температура тела в начальной стадии заболевания — нормальная или слегка повышенная, затем появляется лихорадка (до 38,5 о и выше).
- Боли в животе (в его нижней части), носящие схваткообразный или тянущий характер. Во время дефекации боли усиливаются.
- Болезненные тенезмы, т.е. ложные позывы к дефекации, заканчивающиеся выделением совершенно незначительного количества кала.
В случае тяжелого течения заболевания, у пациента возникают такие симптомы, как снижение аппетита, рвота, тошнота.
Острый кишечный амебиаз продолжается 4-6 недель, и при своевременно начатом лечении заканчивается полным выздоровлением. Если же лечение не проводилось, или было рано прервано — признаки болезни, тем не менее, исчезают. Наступает период ремиссии, благополучия. Продолжительность этого периода может измеряться неделями, и даже месяцами. Затем амебиаз возобновляется уже в хронической форме, которая при отсутствии лечения может тянуться несколько лет.
Хронический кишечный амебиаз проявляется следующими симптомами:
- ощущение неприятного вкуса во рту, аппетит снижается до полного исчезновения — в результате развивается истощение больного;
- быстрая утомляемость, общая слабость;
- увеличение печени;
- развитие анемии (снижение гемоглобина крови), сопровождающееся побледнением кожи;
- могут отмечаться слабовыраженные боли «под ложечкой»;
- появляются признаки поражения сердечно-сосудистой системы (учащенное сердцебиение, неритмичный пульс).
Течение кишечного амебиаза может сопровождаться возникновением осложнений:
- прободение стенки кишечника;
- внутреннее кровотечение;
- перитонит;
- аппендицит;
- развитие амебомы (опухоли кишечника, вызванной деятельностью амеб);
- гангрена толстой кишки.
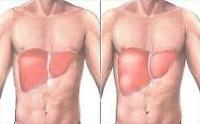
Острый амебный гепатит характеризуется увеличением и уплотнением печени. Температура тела не превышает 38 о .
При развитии амебного абсцесса печени, температура больного повышается до 39 градусов и выше. Печень увеличена, резко болезненна в месте локализации нагноения. Кожа больного может принять желтушную окраску, что характерно для крупных абсцессов, и является плохим признаком.
Легочный (или плевролегочный) амебиаз развивается в случае, когда абсцесс печени прорывается в легкие (через диафрагму). Реже причиной данного заболевания может стать занос амеб в легкие с током крови. Возникают абсцессы в легких, развивается гнойный плеврит (воспаление плевры, оболочки легких). У пациента появляется боль в груди, кашель с отхаркиванием мокроты, содержащей кровь и гной, одышка, лихорадка с ознобом.
Церебральный амебиаз возникает при заносе амеб с током крови в головной мозг, после чего возникает один или несколько абсцессов мозга. Течение данного заболевания — молниеносное, летальный исход развивается раньше, чем бывает установлен диагноз.
Мочеполовой амебиаз развивается при попадании возбудителя в мочеполовую систему через язвы, образовавшиеся в прямой кишке. Характеризуется признаками воспаления мочевыводящих путей и половых органов.
Амебиаз кожи развивается, как осложнение кишечного амебиаза у больных с пониженным иммунитетом.
В процесс вовлекаются, в основном, участки кожи на ягодицах, в промежности, вокруг заднепроходного отверстия, т.е. там, куда могут попасть амебы из испражнений больного. На коже в этих местах появляются глубокие, но почти безболезненные язвы и эрозии с почерневшими краями, источающие неприятный запах. Между отдельными язвами могут существовать соединяющие их ходы.
Если амебиаз протекает в легкой форме, больного лечат на дому. Больных с тяжелым течением заболевания направляют на лечение в больницу, в инфекционный стационар.
Лечение амебиаза является в основном медикаментозным.
Наиболее эффективные и часто применяемые при лечении амебиаза лекарственные препараты:
- трихопол (метронидазол, флагил);
- фазижин (тинидазол).
Кроме этих лекарств, используют и препараты других групп:
- на амеб, пребывающих в просвете кишечника, воздействуют интестопан, энтеросептол, хиниофон (ятрен), мексаформ и др.;
- на амеб, внедрившихся в стенку кишечника, в печень и другие органы, влияют такие препараты, как амбильгар, эметина гидрохлорид, дегидроэметин;
- косвенным образом на амеб, находящихся в кишечной стенке и в просвете кишечника, действуют антибиотики тетрациклинового ряда.
Сочетание лекарственных препаратов, их дозировку и длительность курса лечения определяет врач, в зависимости от формы заболевания и степени тяжести течения.
При наличии у больного амебных абсцессов внутренних органов, необходимо хирургическое вмешательство в сочетании с применением противоамебных препаратов.
При кожном амебиазе, кроме приема лекарств внутрь, назначают местное лечение – мазь с ятреном.

Настой плодов боярышника или облепихи (китайский рецепт)
100г сухих плодов боярышника или облепихи заваривают двумя стаканами кипящей воды, и после охлаждения выпивают в течение дня.
Настойка чеснока
К 100 мл водки добавляют 40 г измельченного чеснока, настаивают в течение двух недель в темноте, процеживают. Принимают трижды в день, с кефиром или молоком, по 10-15 капель. Пищу можно принимать полчаса спустя.
Настой плодов черемухи
10 г сухих ягод черемухи настаивают, залив 200 мл кипятка. Принимают по 100 мл трижды в день. К еде приступают полчаса спустя.
Применяются также водные настои щавеля конского, плодов тмина, корневища кровохлебки, травы пастушьей сумки, травы гусиной лапчатки, листьев подорожника и др.
Профилактика амебиаза имеет три направления:
1. Выявление и лечение среди групп риска лиц, являющихся носителями амебных цист.
2. Санитарная охрана внешней среды (с целью разрыва механизма передачи инфекции).
3. Санитарно-просветительная работа.
В группу риска по заражению амебиазом входят следующие лица:
- люди, страдающие хроническими болезнями кишечника;
- жители населенных пунктов, в которых нет канализации;
- лица, вернувшиеся из поездок в страны с тропическим и субтропическим климатом, где амебиаз распространен очень широко (первое место среди таких стран делят Индия и Мексика);
- работники торговли продуктами питания и пищевых предприятий;
- работники канализационных и очистных сооружений, теплиц, парников;
- гомосексуалисты.
Перечисленные лица обследуются на носительство амебных цист ежегодно (один раз в год). Обследование проводят сотрудники местных санитарно-эпидемиологических станций.
Больные хроническими заболеваниями желудочно-кишечного тракта обследуются в поликлиниках или больницах.
Обследованию на яйца глист и кишечные простейшие (в том числе амебы) подлежат также лица, устраивающиеся на работу в детские учреждения, на пищевые предприятия, в санатории, водоочистные сооружения и др. При выявлении в анализе кала амебных цист, такие люди не принимаются на работу до полного излечения.
За переболевшими амебиазом в течение года проводится диспансерное наблюдение.
Для разрыва механизма передачи инфекции осуществляется санитарный надзор за состоянием источников водоснабжения, канализации (в населенных пунктах, лишенных канализации – за состоянием туалетов и выгребных ям). Цель санитарного надзора – предупреждение загрязнения внешней среды фекалиями.
Санитарно-просветительная работа проводится с целью обучения народных масс правилам личной гигиены.
При кишечном амебиазе прогноз благоприятный: своевременная диагностика и правильно подобранное лечение обеспечивают больному полное выздоровление через несколько месяцев.
Значительно более серьезен прогноз при внекишечных формах амебиаза, особенно если абсцессы печени и других органов обнаружены поздно. Без лечения, или при поздно начатом лечении, возможен летальный исход (смерть больного).
Если вы заподозрили у себя заболевание амебиаз – немедленно проконсультируйтесь с инфекционистом или паразитологом.
источник