Насколько это опасно, к какому врачу обратиться, какие обследования пройти.
Выделение любых кокков в мокроте (выделенной через рот) после курса антибиотиков не имеет самостоятельного значения. Разные кокки живут у всех нас во рту и при выделении мокроты непременно в последнюю попадают.
Необходимо обратиться к терапевту. Терапевт определит необходимый спектр обследований (рентген легких, общие анализы крови, мочи, мокроты).
В каком разделе можно проконсультироваться у пульманолога? Консультацию пульмонолога можно получить здесь.
Большое спасибо за ответы.
Сегодня получили более подробный результат анализа мокроты — 1streptococci 10^6 KOE/мл S. viridans
Получен рост сопутствующей флоры.
Микроскопическая картина:
Эпителиальные клетки в скудном количестве.
Лейкоциты — единичные в препарате.
Микрофлора — лактоморфотипы в умеренном количестве,
грам(+) кокки и грам(+) палочки в скудном количестве.
Будьте добры, скажите есть ли о чем беспокоиться?
Спасибо.
Добрый день. Спасибо вам всем за внимание.
Получила результат крови клинический, МРТ и КТ.
В крови никаких отклонений, все в пределах нормы (лейкоциты 6,5, СОЭ 12), МРТ — одна из послеоперационных полостей увеличилась и уплотнилась (что и пугает), КТ звучит так «Диффузно уплотнен интерстиций, Левое легкое уменьшено в объеме за счет выраженных фиброзных изменений в S10, где визуализируется обширные зоны консолидации легочной ткани с формированием тракционных бронхоэктазов. В S10 слева субплеврально имеется мягкотканый узел размером 6мм. Прослеживаются просветы бронхов до сегментарных разветвлений, стенки их уплотнены, просветы цилиндрически расширены, содержат слизь. Жидкости в плевральных полостях не определяется. Структуры средостения и корней легких дифференцированы. Признаков лимфоаденопатии не выявлено, визуализируется единичный лимфатический узел бифуркационной группы размером до 8мм. Кальциноз коронарный артерий.
ЗАКЛЮЧЕНИЕ: Ограниченный фиброз S10 справа.
В прошлом году заключение такое – диффузный интерстициальный фиброз. Ограниченный фиброз 10 сегмента правого легкого, 6, 10 сегментов левого легкого с наличием тракционных и цилиндрических бронхоэктазов. Очаговые образования обоих легких.
О чем это все.
Стоит ли все это внимания, если показатели крови нормальные? Почему тогда абсцессы активизировались? Разве на крови не должно как-то отразиться?
В анализе мокроты больше ничего нет, переписала полностью. Он назывался «посев флоры и АЧ», может быть другой сдать? Какой?
А что такое трахеостома? Таких словов еще в нашем присутствии еще никто не говорил.
Посоветуйте пожалуйста что делать дальше.
Чьи мы больные – пульмонолога, нейрохирурга или еще кого…
Участковые врачи нас боятся и не знают как с нами быть… Спрашивают — а что вам сказали в больнице или еще где…
Спасибо.
может так получится
и местами снимки поменялись — последний — легкие
🙂
еще одна ссылка
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
КТ звучит так «Диффузно уплотнен интерстиций, Левое легкое уменьшено в объеме за счет выраженных фиброзных изменений в S10, где визуализируется обширные зоны консолидации легочной ткани с формированием тракционных бронхоэктазов. В S10 слева субплеврально имеется мягкотканый узел размером 6мм. Прослеживаются просветы бронхов до сегментарных разветвлений, стенки их уплотнены, просветы цилиндрически расширены, содержат слизь. Жидкости в плевральных полостях не определяется. Структуры средостения и корней легких дифференцированы. Признаков лимфоаденопатии не выявлено, визуализируется единичный лимфатический узел бифуркационной группы размером до 8мм. Кальциноз коронарный артерий.
ЗАКЛЮЧЕНИЕ: Ограниченный фиброз S10 справа.
Так и есть. К сожалению, качество выложенных снимков оставляет желать лучшего. Но — что имеем.
Стоит ли все это внимания, если показатели крови нормальные? Почему тогда абсцессы активизировались? Разве на крови не должно как-то отразиться?
Какие абсцессы активизировались? В лёгких их нет. Обострение бронхоэктазии, возможно, вялотекущее.
В анализе мокроты больше ничего нет, переписала полностью. Он назывался «посев флоры и АЧ», может быть другой сдать? Какой?
Вообще-стрептококк не является характерной флорой, «обитающей» в бронхоэктазах. Выявленный у Вашего мужа-скорее всего из носоглотки. Можно попытаться еще раз сдать мокроту, такой же анализ, но с определением чувствительности к антибиотикам. Только после хорошей санации полости рта (почистить зубы, язык, прополоскать рот и горло) и откашлять мокроту из глубоких отделов легких (не носоглоточную слизь!). Вот тогда, если будут показания, можно будет провести лечение. И ещё хотелось бы увидеть результат другого исследования мокроты -общий анализ (лейкоциты,эритроциты и др. клетки) и на кислотоустойчивые бактерии. Потому что в предыдущем исследовании уж очень не вяжутся «единичные лейкоциты», отсутствие эритроцитов с цветом мокроты и количеством микроба (10 в 6 ).
Посоветуйте пожалуйста что делать дальше.
Антигрипповакцинация.
Рассмотреть возможность вакцинации антипневмококковой вакциной «Пневмо-23».
Санация носоглотки и полости рта при необходимости.
Полноценное питание (белок, витамины), прогулки. Да, и измерьте всё-таки температуру, если будете прививаться, т.к. прививка проводится только вне обострения.Чьи мы больные – пульмонолога, нейрохирурга
Думаю, наблюдаться неплохо было бы у обоих.
Участковые врачи нас боятся
Ещё бы.
и не знают как с нами быть…
См выше. И не отчаиваться! ВЫЗДОРАВЛИВАЙТЕ!
Добрый день. Большое спасибо за подробный ответ.
Если разрешите еще раз побеспокою Вас.
Еще раз раз хочу объяснить причину беспокойства.
У мужа активизировался один из абсцессов головного мозга.
Очаг (в смысле откуда в мозг попала эта «зараза») определен не был изначально. Говорили, что из-за гайморита мало вероятно.
Поэтому обследуем легкие.
Правильно ли я Вас поняла:
1.Из-за легких можно не беспокоится? Я не сомневаюсь, что описали снимок верно, но не понимаю есть ли причина для беспокойства? И надо ли беспокоится по поводу лимфоузла, этого раньше не писали.
2. Сдать анализ мокроты общий, на чувствительность к антибиотикам, на кислоустойчивые бактерии?
(предыдущий анализ мокроты был только посев, клинический — крови)
Если показатель стрептоккока только в носоглотке, не из легких, то это не должно волновать?
3. А вакцинация при наличии этих самых кокков, да еще при активации абсцессов — это не опасно?
Еще раз большое спасибо за внимание.
Надеемся на ответы и сейчас.
источник
Версия: Справочник заболеваний MedElement
Бронхит острый — диффузное острое воспаление трахеобронхиального дерева (слизистой оболочки бронхов).
Острый бронхит, вызванный Streptococcus pneumoniae, выделен в отдельную подрубрику как одна из форм пневмококковой инфекции, которая представляет актуальную проблему для практического здравоохранения во всех странах мира. Данная инфекция, по мнению экспертов ВОЗ, входит в число наиболее часто возникающих бактериальных инфекций у человека.
Острый пеневмококковый бронхит является одной из неинвазивных форм пневмококковой инфекции дыхательных путей, при которой поражаются преимущественно бронхи.
В 1926 году пневмококку было присвоено название Diplococcus pneumonia (по виду после окрашивания в мазках мокроты по Граму), а в 1974 году его переименовали в Streptococcus pneumonia, поскольку он обладал способностью образовывать цепочки в жидких средах. В настоящее время различают более 90 серотипов, но заболевание вызывают лишь около 25.
На основании комплекса морфологических, биохимических и молекулярно-биологических свойств пневмококки включены в род Streptococcus семейства Streptococcaceae. Пневмококки растут в виде диплококков, но могут образовывать короткие цепочки. Они представляют собой овальные или ланцетоподобные клетки размером 0,5-1,2 мкм; грампозитивные, но окрашиваются слабо и могут выглядеть как грамнегативные; неподвижные, спор не образуют.
Инфекция в основном передается воздушно-капельным путем, иногда контактным. Отмечены случаи внутриутробного заражения плода от инфицированной матери.
Пик заболеваемости спорадического характера приходится на осенне-зимний период. Мужчины болеют в 2 раза чаще, чем женщины.
Наблюдается рост устойчивости возбудителей, выделенных от больных с инвазивными инфекциями, к антибиотикам (пенициллину, цефалоспоринам III поколения, макролидам, тетрациклинам, хинолонам и рифампицину). Проблема устойчивости пневмококков в настоящее время приобрела глобальные масштабы. Популяции устойчивых к антибиотикам пневмококков в разных регионах мира поликлональны и имеют разное распространение. Подобные процессы в первую очередь связаны с интенсификацией экономических, туристических, политических и культурных связей между государствами.
Особое значение имеют:
— возраст (младше 2 и старше 64 лет);
— скученность и длительные тесные контакты в коллективе (воинские казармы, детские учреждения);
— иммунодефицит.
Недостаточно доказанные факторы риска:
— серповидноклеточная анемия;
— состояние после операции спленэктомии Спленэктомия — хирургическая операция: удаление селезенки
.
Инкубационный период чаще всего составляет 1-3 дня.
Особенностью острого пневмококкового бронхита является сочетание с другими неинвазивными формами пневмококковой инфекции (синусит, конъюктивит, средний отит) и возможным дальнейшим развитием инвазивных форм пневмококковой инфекци (пневмония, менингит, сепсис).
Клиника острого пневмококкового бронхита (см. также подрубрику «Острый бронхит» — J20):
— кашель, чаще сухой, с слизистой или слизисто-гнойной мокротой длительностью до 2-3 недель;
— лихорадка длительностью менее 5 дней с температурой, как правило, не выше 38 о С;
— сухие (возможно — влажные мелкопузырчатые) хрипы, которые выслушиваются при аускультации Аускультация — метод физикальной диагностики в медицине, заключающийся в выслушивании звуков, образующихся в процессе функционирования органов.
над всей поверхностью легких;
— самоликвидация признаков (спонтанное самоизлечение) в течение 3 недель.
При появлении признаков, не соответствующих клинике острого бронхита, а также при затяжном течении с неадекватным откликом на проводимую терапию, следует рассмотреть вопрос о смене диагноза и об увеличении объема обследования.
2. Проводятся физикальное обследование и аускультация.
3. При рентгенографии органов грудной клетки, как правило, выявляется усиление легочного рисунка и нечеткость корней легких. В случае присоединения бронхоспастического компонента появляются признаки «острого вздутия легких»: повышение прозрачности легочных полей, опущение купола диафрагмы.
Рентгенологическое исследование не показано если:
— острый кашель и выделение мокроты указывают на острый бронхит;
— ЧСС ЧСС — частота сердечных сокращений
о С (100,4 F).
Общий анализ крови
Характерен нейтрофилез с умеренным сдвигом влево, незначительное повышение СОЭ . Лейкоцитоз свыше 15х10 9 и СOЭ свыше 30 мм/час являются тревожными признаками.
Идентификация возбудителя
1. Анализ мокроты. Выявляется большое количество клеток слущенного эпителия, макрофаги, единичные эритроциты в начальной стадии. Мокрота становится слизисто-гнойной, содержит большое количество нейтрофилов и возбудителя (описание пневмококка см. раздел «Этиология и патогенез»).
2. Выделение пневмококка из мокроты — золотой стандарт микробиологической диагностики пневмококковой инфекции. Идентификация возбудителя проводится по характерному росту на средах с кровью (наличие альфа-гемолиза вокруг колоний), положительных тестов с оптохином и желчными кислотами. Скорость получения результатов и чувствительность бактериологического метода являются сравнительно невысокими .
3. Серологический метод идентификации пневмококков — реакция набухания капсулы микробной клетки при ее взаимодействии со специфической сывороткой, содержащей поликлональные антикапсулярные антитела (тест Нейльфида).
Рутинное, обязательное типирование возбудителя показано при затяжном, тяжелом, рецидивирующем течении острого бронхита. При неосложненном и нетяжелом течении острого бронхита типирование возбудителя не рекомендуется.
Получить консультацию по медтуризму
Получить консультацию по медтуризму
Этиотропная терапия (антибиотики)
Антибактериальная терапия не показана при лабораторно не подтвержденном возбудителе. Антибактериальная терапия традиционно назначается пациентам из группы риска, а также ее целесообразность может быть рассмотрена для детей с одним или несколькими из следующих признаков:
— постоянная температура выше 38 о С более 3 дней (в т.ч. на фоне жаропонижающих препаратов);
— одышка: у детей 0-2 месяцев — 60 дыханий и более в 1 минуту; у детей 3-12 месяцев — 50 и более; у детей 1-3 лет — 40 и более при отсутствии признаков бронхиальной обструкции;
— втяжение уступчивых мест грудной клетки или кряхтящее дыхание при отсутствии бронхиальной обструкции;
— выраженный токсикоз;
— лейкоцитоз: более 12 000 в 1 мкл, сдвиг формулы влево, СОЭ больше 20 мм/ч.
Перечень антибактериальных препаратов для лечения
1. Пенициллины. По понятным причинам, эмпирическое назначение в качестве антибиотиков первого ряда бензилпенициллина, феноксиметилпенициллина и ампициллина, как правило, уже не рассматривается. Изучение чувствительности пневмококков в РФ показало, что устойчивыми к антибиотикам пенициллинового ряда являются 10-24% штаммов, циркулирующих среди населения, при этом уровень устойчивости выше в детских коллективах.
Из препаратов пенициллинового ряда значение сохранили амоксициллин и амоксициллин/клавуланат: взрослые — 2-3 г/сутки, дети — 50 мг/кг/сутки (при подозрении на наличие устойчивости пневмококков доза может быть поднята до 100 мг/кг/сут.).
2. Цефалоспрорины 2-3 поколений (например, цефуроксим) также являются препаратами первого выбора. Устойчивые к этим препаратам штаммы пневмококков требуют назначения ванкомицина.
3. Макролиды. В отношении пневмококков более активны 16-членные препараты (джозамицин, мидекамицин, спирамицин), которые применяют при аллергии к бета-лактамным антибиотикам.
При лечении инфекций, вызванных пневмококками с промежуточной и высокой устойчивостью к пенициллину, монотерапия макролидами не всегда эффективна. Существенное ограничение для использования макролидов — значительное повышение устойчивости к ним пневмококков в ряде стран.
4. Фторхинолоны III-IV поколений (левофлоксацин, моксифлоксацин, спарфлоксацин) активны в отношении пневмококков, устойчивых к пенициллину, макролидам и ранним фторхинолонам (превышают активность ципрофлоксацина и офлоксацина в 2-4 раза). К ним редко формируется устойчивость. В детском возрасте, однако, фторхинолоны не разрешены из-за опасности поражения суставов.
Пневмококки высоко устойчивы к тетрациклину и ко-тримоксазолу.
Симптоматическая терапия
В период лихорадки показан постельный режим, обильное теплое питье (до 2,5 л в сутки), минеральная вода. Если лихорадка плохо переносится назначается прием НПВС или парацетамола.
При сухом надсадном кашле применяют противокашлевые средства. Более безопасным является назначение ненаркотических противокашлевых препаратов центрального (например, тусупрекс по 0,01-0,02 г 3-4 раза в сутки) и периферического (например, либексин по 0,1-0,2 г 3-4 раза в сутки) действия.
Эффективными средствами для улучшения отхождения мокроты выступают настой термопсиса (0,8 г на 200 мл по 1 столовой ложке 6-8 раз в сутки); мукалтин по 2-4 таблетки 3-4 раза в сутки; 3% раствор йодида калия (по 1 столовой ложке 6 раз в день).
При вязкой мокроте назначают муколитики — бромгексин (по 8 мг 3-4 раза в день в течение 7 дней), амброксол (по 30 мг 3 раза в сутки в течение 7 дней) и другие.
Осуществляются ингаляции с помощью парового или карманного ингалятора, длительность составляет 5 мин 3-4 раза в день в течение 3-5 дней. При снятии бронхоспазма применяются ингаляционные бета-адреномиметики (сальбутамол) или холиноблокаторы (атровент).
Не назначаются рутинно антигистаминные препараты.
Основные направления профилактики:
— снижение заболеваемости пневмококковой инфекцией;
— предупреждение генерализованных форм заболевания;
— снижение показателей инвалидности и смертности среди детей раннего возраста и взрослых.
Неспецифическая профилактика: соблюдение правил личной гигиены и ведение здорового образа жизни.
Вакцинация — наиболее эффективное профилактическое мероприятие. Согласно позиции ВОЗ «… вакцинация — единственный способ существенно повлиять на заболеваемость пневмококковой инфекцией. Повышение уровня антибиотикорезистентности особенно подчеркивает важность иммунопрофилактики».
В настоящее время сертифицированы полисахаридная и конъюгированная вакцины (принципиально отличаются по составу и тактике применения):
1. Полисахаридная вакцина Пневмо 23 (Pneumo 23) во многих странах рекомендуется для вакцинации людей в возрасте 65 лет и старше, а также лиц в возрасте от 2 до 64 лет с повышенным риском приобретения пневмококковых инфекций.
2. В отличие от полисахаридных вакцин, конъюгированная полисахаридная вакцина Превенар (Prevenar, PCV7) вызывает Т-зависимый иммунный ответ у детей младше 2 лет. Вакцина зарегистрирована в более чем 90 странах. ВОЗ рекомендует включение вакцинации PCV7 в национальный календарь прививок в странах, в которых смертность среди детей в возрасте до 5 лет составляет 50 на 1000 новорожденных или где более 50 000 детей умирают ежегодно.
Важные направления профилактики — адекватное лечение острых респираторных инфекций и тактика реабилитации посттравматических состояний и отравлений.
Санация носоглоточного носительства пневмококков с помощью литических ферментов бактериофагов S. pneumoniae — перспективное направление профилактики. Подобные бактериофаг-ассоциированные ферменты лизировали 15 наиболее распространенных серотипов пневмококков, включая штаммы, устойчивые к пенициллину, но не оказывали неблагоприятное воздействие на нормофлору ротоглотки.
Мероприятия в очаге
В очаге организуются дезинфекционные мероприятия, аналогичные мероприятиям при других острых бактериальных респираторных инфекциях. Эпидемиологическое расследование в очаге пневмококковой инфекции направлено на выявление источников возбудителя инфекции и определение круга лиц, подвергшихся риску заражения.
Направляются на лечение и наблюдение в лечебно-профилактические учреждения по месту жительства или госпитализируются в стационары (по клиническим показаниям) контактные лица с клиническими проявлениями локальной гнойно-септической инфекции (бронхит, отит, синусит и другие).
Проведение профилактических прививок рекомендуется лицам, отнесенным к группам риска. Детям и взрослым рекомендуется вакцинация пневмококковыми вакцинами в соответствии с инструкцией по их применению.
В течение 10 дней с момента изоляции больного пневмококковой инфекцией в детских дошкольных учреждениях и домах ребенка (в группах детей младше 5 лет) не рекомендуется прием новых или временно отсутствовавших детей, а также перевод детей и персонала в другие группы.
источник
Бактерия, которая безопасна в повседневной жизни, при определенных условиях может привести к серьезным последствиям. Распространение стрептококка нередко заканчивается возникновением пневмонии и других заболеваний. Важно знать, как развивается инфекция, какие имеет симптомы, чем можно остановить ее прогрессирование.
Человеческий организм содержит огромное количество условно-патогенных бактерий, которые являются частью естественной микрофлоры, участвуют в деятельности органов и систем. В их число входит Streptococcus pneumoniae – пневмококк, грамположительный анаэробный микроорганизм, относящийся к альфа-гемолитической группе. Стрептококк обладает такими особенностями:
- имеет форму шара диаметром 1 микрон;
- существует парно, в жидкой среде образует цепочки;
- присутствует в почве, воздухе, на растениях, в теле человека, животных;
- предпочитает теплую, влажную среду.
Стрептококк пневмонии не проявляет себя, пока человек здоров. Когда под действием всевозможных причин происходит снижение иммунитета, микроорганизм активно размножается. Если концентрация бактерий достигает 10 в пятой степени, начинается поражение организма. Это может привести к таким последствиям:
- возникновению осложнений респираторных инфекций;
- поражению тканей легких – развитию пневмококковой пневмонии;
- появлению заболеваний носоглотки;
- образованию гнойных патологий.
Для стрептококка, вызывающего развитие пневмонии, благоприятна влажная, теплая среда, поэтому сезонное заболевание чаще возникает весной и осенью. Источником заражения становится носитель стрептококковой инфекции. Распространение возбудителя происходит несколькими путями:
- Воздушно-капельным – вдыханием бактерий, которые попали в воздух при чихании, кашле носителя инфекции.
- Контактно-бытовым – через грязные руки, использованием совместно с больным посуды, вещей, употреблением продуктов, зараженных пневмококками.
Возможен нисходящий путь инфицирования – стрептококк пневмония в носу может при дыхании попасть в легкие и спровоцировать воспалительный процесс. Нередко заражение происходит через кровь, лимфу из других больных органов. Инфицирование может произойти и у новорожденного:
- при прохождении через родовые пути;
- от больной матери через кровь или околоплодные воды;
- в случае нарушения правил гигиены в роддоме.
В группе риска по возможному инфицированию стрептококком находятся ослабленные лица, часто болеющие простудами. Провоцирующими факторами развития инфекции могут быть:
- длительный прием лекарственных препаратов, особенно антибиотиков;
- антисанитарные условия проживания;
- нарушение функций иммунной системы;
- удаление миндалин;
- переохлаждение организма;
- наличие хронических заболеваний;
- плохое питание;
- травмы миндалин, горла;
- употребление алкоголя;
- курение;
- коклюш;
- частые ангины;
- ветряная оспа;
- сахарный диабет;
- корь.
Бактерии Streptococcus pneumoniae могут существовать без доступа воздуха. Попадая в организм, они проникают в кровь и разносятся по всему телу. В зоне поражения часто находятся дыхательные пути. Нередко развиваются такие патологии:
- Поражение нижних дыхательных путей провоцирует бронхит, пневмонию.
- В случае воздействия стафилококка на носоглотку атрофируются лимфатические узлы, возникают ларингит, фарингит, тонзиллит, ангина.
- При воспалении слизистых оболочек носа диагностируется ринит, синусит.
Когда вирус попадает в плевральную полость, он вызывает экссудацию (скопление жидкости), развитие плеврита. Распространение микроорганизмов может привести к некрозу слизистых оболочек бронхов, трахеи, легких. Стрептококковая инфекция вызывает такие патологии:
- отит – воспаление среднего уха;
- остеомиелит – поражение костного мозга, костей;
- ларингит – воспалительный процесс слизистых гортани;
- фарингит – заболевание глотки;
- бронхит – поражение слизистых оболочек бронхов;
- синусит – нагноение в пазухах носа.
Микроорганизмы, попадая в кровь, выделяют токсины, которые вызывают интоксикацию организма. У пациента могут наблюдаться повышение температуры тела, тошнота, слабость, вялость. При поражении стрептококком верхних дыхательных путей возможно появление таких симптомов:
- увеличения размеров, болезненность подчелюстных узлов;
- ощущения сдавливания горла;
- чередования озноба с лихорадкой;
- боли при глотании;
- воспаления миндалин, появление на них гнойного налета;
- геморрагии – кровоизлияний в различных частях тела;
- выделений из носа;
- затрудненного дыхания.
Появление воспаления легких провоцируют несколько видов микроорганизмов: пептострептококки, бета-гемолитические типы стрептококков, пневмококки. Бактерии поражают ткани, происходит заполнение альвеол жидкостью, гноем. Инфицирование легких развивается стремительно и приводит к появлению таких симптомов:
- затрудненного дыхания;
- хрипов при прослушивании фонендоскопом;
- втяжения нижней части грудной клетки;
- повышения температуры тела;
- учащения сердцебиения;
- болей в груди;
- аритмии;
- одышки;
- тошноты.
В зоне риска по инфицированию находятся дети, пожилые, ослабленные люди. При развитии пневмонии, которую вызвал стрептококк, пациент может пожаловаться на появление разных признаков инфицирования:
- сильного кашля с кровохарканьем;
- отхождения мокроты с гноем;
- наличия стрептококков в крови при анализах;
- лихорадочного состояния;
- снижения работоспособности;
- апноэ (временной остановке дыхания во сне);
- озноба;
- усталости;
- болевых ощущений в боку со стороны пораженного легкого;
- дыхательной недостаточности;
- приступов удушья;
- потери памяти, сознания.
Большую опасность пневмония, вызванная стрептококком, представляет для новорожденных детей. Нередко заболевание заканчивается летальным исходом. У грудничка могут наблюдаться такие симптомы:
- температура тела выше 40 градусов;
- цианоз (посинение носогубного треугольника, слизистых, кожных покровов);
- медленное заживление раны пупка;
- хриплое, влажное дыхание;
- похудение на 200 грамм в сутки;
- отсутствие первого крика;
- частые срыгивания;
- нарушение сосания, глотания;
- увеличение частоты дыхания;
- отсутствие рефлексов;
- отеки ног;
- рвота.
Если вовремя не провести лечение антибактериальными средствами, возможно развитие серьезных последствий. Распространение стрептококка способно вызвать нарушение дыхания, кислородное голодание, сердечную недостаточность. Не исключено развитие патологий:
- острого гломерулонефрита (аутоиммунного заболевания почек);
- абсцесса легкого (гнойного поражения тканей);
- хронического лимфаденита (воспаления лимфоузлов).
Инфекционное заболевание должно быть вылечено полностью. В противном случае инфекция, распространяясь с кровотоком, может спровоцировать такие осложнения:
- эмпиему плевры – скопление в ней гноя;
- некроз мягких тканей;
- поражения оболочек сердца – перикардит, миокардит, воспаление клапанов – эндокардит;
- сепсис – заражение крови;
- менингит – воспаления мозговых оболочек;
- анемию;
- перитонит;
- при тяжелом течении недуга возможет летальный исход.
Заболевания, вызывные стрептококком, развиваются стремительно. Задача врача – собрать анамнез, выяснить симптомы и возможные причины инфекции. Во время осмотра пациента он выполняет такие диагностические мероприятия:
- Проводит прослушивание фонендоскопом области легких для определения свиста, хрипов, границ их распространения.
- Выполняет перкуссию – простукивание зоны поражения. При инфицировании обнаруживается ослабление звучания.
Информативным способом диагностики пневмонии является рентгенография. На снимке легких видны затемнения – очаги воспалительного процесса. Можно наблюдать изменения уровня плевральной жидкости. Важную роль играет проведение общего анализа крови. В случае развития стрептококковой пневмонии возможны такие изменения показателей:
- повышение СОЭ (скорости оседания эритроцитов);
- снижение гемоглобина;
- нейтрофильный лейкоцитоз со сдвигом влево лейкоцитарной формулы;
- тромбоцитопения (уменьшение количества тромбоцитов).
Для установления диагноза пневмония выполняются лабораторные исследования, которые включают:
- Бактериологический посев на раствор глюкозы. Биоматериал для исследования – мазок из глотки, слизь, кровь из вены. Метод выявляет разновидность бактерии, ее чувствительность к антибиотикам, концентрацию микроорганизмов.
- Анализ крови АСЛ-О. Это маркер инфекции, вызванной стрептококками группы А. Он определяет в плазме крови антитела, которые вырабатываются при наличии Streptococcus pneumoniae.
- Плевральная пункция – выявляет характер поражения плевры.
Врачи определяются с тактикой терапии после проведения диагностических мероприятий, выявления возбудителя заболевания. Стрептококковая инфекция, поражающая систему дыхания, требует комплексного подхода к лечению. Схема терапии включает такие мероприятия:
- Обязательное соблюдение постельного режима, особенно в случае высокой температуры тела.
- Обильное питье для выведения токсинов.
- При заболеваниях горла – переход на мягкую пищу.
- Прием витаминов, минералов в виде препаратов, продуктов питания.
- Ингаляции с лекарственными средствами.
- Физиопроцедуры.
Методика лечения инфекций, вызванных стрептококком пневмонии, подразумевает использование медикаментозных средств. Врачи назначают пациентам:
- Антибактериальные препараты для уничтожения возбудителя.
- Мочегонные средства с целью выведения токсинов.
- Жаропонижающие – для уменьшения высокой температуры тела.
- Антисептики – для полоскания горла, промывания носа.
- Пробиотики, чтобы восстановить микрофлору кишечника.
- Антигистаминные препараты – для устранения симптомов аллергии.
Инфекционное воспаление, которое вызывает стрептококк пневмонии, требует антибактериальной терапии с первых дней лечения. Streptococcus pneumoniae проявляет активность к антибиотикам группы пенициллинов таким как Амоксиклав, Ампициллин, Амоксициллин. В случае непереносимости этих препаратов или при отсутствии результатов лечения назначают антибактериальные средства таких групп:
- макролиды – Азитромицин, Кларитромицин;
- цефалоспорины – Цифралекс, Цефалексин;
- сульфаниламиды – Сульфадимезин, Сульфадиметоксин.
Лечение инфекций, которые вызвал стрептококк пневмонии, требует применения лекарств:
- При развитии аллергических реакций – антигистаминные средства Лоратадин, Зодак, Супрастин.
- Для восстановления микрофлоры кишечника после приема антибиотиков – Бифидумбактерин, Ацепол, Линекс.
- Для устранения возбудителя пневмонии – препарат Бактериофаг стрептококковый.
- С целью дезинтоксикации организма, выведения токсинов с мочой – диуретики Фуросемид, Лазикс, Гипотиазид.
При лечении заболеваний верхних дыхательных путей, врачи назначают такие медикаментозные средства:
- Иммунал, Имудон – иммуностимуляторы, поддерживающие защитные силы организма.
- Ибупрофен, Парацетамол – снижают высокую температуру тела.
- Фурацилин, Диоксидин – растворы для полоскания, когда диагностирован стрептококк пневмония в горле.
- Эуфиллин, Солутан – улучшают дыхание, отхождение мокроты во время проведения ингаляций.
После снятия симптомов интоксикации, снижения температуры, для лечения пневмонии, вызванной стрептококком, назначают физиолечение. Процедуры помогают снять воспалительные процессы, активизировать кровообращение, облегчить дыхание. К популярным физиотерапевтическим методикам относятся:
- Ингаляции – разжижают мокроту, улучшают дренаж бронхов, вентиляцию легких, уменьшают кашель, облегчают дыхание.
- Электрофорез с лекарственными препаратами – повышает сопротивляемость организма, ликвидирует одышку, производит противовоспалительное действие.
Стрептококковая пневмония лечится с помощью физиотерапевтических процедур, когда заболевание выходит из острой стадии развития. В этот период врачи назначают пациентам такие методы лечения:
- Индуктотермию – воздействие магнитного поля высокой частоты. Во время сеанса происходит ускорение обменных процессов, лимфообращения, уменьшение воспаления.
- Массаж грудной клетки – активизирует дренажную функцию дыхательной системы.
- Микроволновую терапию (СВЧ) – лечение электромагнитным полем устраняет воспалительный процесс.
Для улучшения состояния пациента при инфицировании, для облегчения дыхания врачи рекомендуют такие процедуры:
- УВЧ-терапию – воздействие электрического поля ускоряет процессы рассасывания, усиливает кровообращение.
- Иглоукалывание – активизирует обмен веществ, повышает иммунитет.
- Лечебную физкультуру – занятия стимулируют отхождение мокроты, улучшают кровообращение.
Наибольшую опасность пневмония представляет в детском возрасте. Чтобы предотвратить инфицирование стрептококком, необходимо соблюдать несложные правила. Профилактика заболевания включает такие мероприятия:
- Прививки детей от двух лет вакцинами Пневмо 23, Превенар 13, Пневмовакс 23, Превенар.
- Закаливание контрастным душем.
- Пешие прогулки на природе.
- Активные занятия на свежем воздухе.
- Обучение ребенка правилам личной гигиены.
- Избегание в период эпидемии мест большого скопления народа.
- Исключение переохлаждений.
- Занятия спортом.
- Прием витаминов.
Чтобы не допустить развития стрептококковой пневмонии, врачи рекомендуют повышать защитные силы организма. Для профилактики заболевания требуется:
- Нормализовать питание, включив в рацион продукты богатые микроэлементами, витаминами.
- Отказаться от курения.
- Чаще бывать на природе.
- Повысить физическую активность.
- Соблюдать правила гигиены.
- Избегать контактов с заболевшими людьми.
- Своевременно обрабатывать раны, ссадины дезрастворами.
- Пролечить воспалительные процессы в организме.
- Нормализовать режим труда и отдыха.
- Избегать стрессовых ситуаций.
источник
Мокрота (sputum) — патологический секрет, образующийся при поражении трахеи, бронхиального дерева и легочной ткани. Ее выделение наблюдается не только при заболеваниях органов дыхания, но и сердечно-сосудистой системы. Общий анализ мокроты включает в себя макроскопическое, химическое, микроскопическое и бактериоскопическое определение ее свойств.
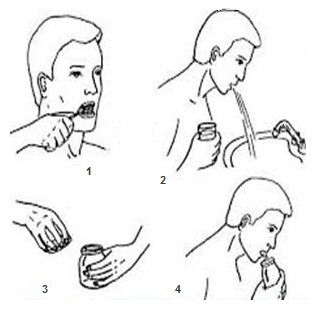
Увеличение количества мокроты может расцениваться как признак ухудшения состояния больного, если оно зависит от обострения, например нагноительного процесса; в других случаях, когда увеличение количества мокроты связано с улучшением дренирования полости, оно расценивается как положительный симптом. Уменьшение количества мокроты может являться следствием стихания воспалительного процесса или, в других случаях, результатом нарушения дренирования гнойной полости, часто сопровождаясь при этом ухудшением состояния больного.
Слизистая мокрота выделяется при острых бронхитах, хронических бронхитах, бронхиальной астме, при пневмониях, бронхоэктатической болезни, раке легкого. Слизисто-гнойная мокрота выделяется при хронических бронхитах, пневмониях, бронхоэктатической болезни, абсцессе легкого, при нагноившемся эхинококке легкого, актиномикозе легких, при раке легкого, сопровождающемся нагноением. Чисто гнойная мокрота обнаруживается при абсцессе легкого, нагноившемся эхинококке легкого, прорыве эмпиемы плевры в бронх, бронхоэктатической болезни.
Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. Появление кровавой мокроты может быть при раке легкого, бронхоэктатической болезни, абсцессе легкого, при синдроме средней доли, инфаркте легкого, при травме легкого, актиномикозе и сифилисе. Кровохарканье и даже примесь крови к мокроте встречаются в 12—52% инфарктов легких. Примесь крови в мокроте определяется при опухолях легкого, при инфаркте легкого, при крупозной и очаговой пневмониях, силикозе легких, при застойных явлениях в легких, сердечной астме и отеке легких. Серозная мокрота выделяется при отеке легких.
Слизистая и серозная мокрота бесцветна или беловата. Присоединение гнойного компонента к мокроте придает ей зеленоватый оттенок, что характерно для абсцесса легкого, гангрены легкого, бронхоэктатической болезни, актиномикоза легкого.
Мокрота ржавого или коричневого цвета, указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин) и встречается при крупозной пневмонии, при туберкулезе легких с творожистым распадом, застое крови в легких, отеке легких, при легочной форме сибирской язвы, инфаркте легкого.
Грязно-зеленый или желто-зеленый цвет может иметь мокрота, отделяющаяся при различных патологических процессах в легких, сочетающихся с наличием у больных желтухи. Желто-канареечный цвет имеет иногда мокрота при эозинофильных пневмониях. Мокрота цвета охры отмечается при сидерозе легкого. Черноватая или сероватая мокрота бывает при примеси угольной пыли. При отеке легких серозная мокрота, выделяющаяся нередко в большом количестве, бывает равномерно окрашенной в слабо-розовый цвет, что обусловлено примесью эритроцитов. Вид такой мокроты иногда сравнивают с жидким клюквенным морсом. Могут окрашивать мокроту некоторые лекарственные вещества. Так, например, антибиотик рифампицин окрашивает ее в красный цвет.
Гнилостный (трупный) запах мокрота приобретает при гангрене и абсцессе легкого, бронхоэктатической болезни, гнилостном бронхите, раке легкого, осложнившимся некрозом.
Примесь к мокроте только что принятой пищи отмечается при сообщении пищевода с трахеей или бронхом, что может возникать при раке пищевода.
При прорыве эхинококка легкого в бронх в мокроте могут быть обнаружены крючья или редко сколекс эхинококка. Очень редко в мокроте можно обнаружить зрелых аскарид, которые заползают в дыхательные пути у ослабленных больных, и личинок аскарид, попадающих в дыхательные пути при миграции их в легкие. Яйца легочной двуустки появляются в мокроте при разрыве кисты, образующейся в легком при паразитировании легочной двуустки. При гангрене и абсцессе легкого в мокроте могут обнаруживаться кусочки некротизированной ткани легкого. При опухоли легкого с мокротой иногда выделяются кусочки опухолевой ткани.
Фибринозные свертки, состоящие из слизи и фибрина, встречаются при фибринозном бронхите, при туберкулезе, пневмониях.
Рисовидные тельца (чечевицы) или линзы Коха состоят из детрита, эластических волокон и МБТ и встречаются в мокроте при туберкулезе.
Пробки Дитриха, состоящие из продуктов распада бактерий и легочной ткани, кристаллов жирных кислот, встречаются при гнилостном бронхите и гангрене легкого. При хронических тонзиллитах из миндалин могут выделяться пробки, напоминающие по внешнему виду пробки Дитриха. Пробки из миндалин могут выделяться и при отсутствии мокроты.
Свежевыделенная мокрота имеет щелочную или нейтральную реакцию. Разложившаяся мокрота приобретает кислую реакцию.
Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
Желчные пигменты могут обнаруживаться в мокроте при заболеваниях дыхательных путей и легких, сочетающихся с желтухой, при сообщении между печенью и легким (при прорыве абсцесса печени в легкое). Помимо этих состояний, желчные пигменты могут быть обнаружены при пневмониях, что связано с внутрилегочным распадом эритроцитов и последующими превращениями гемоглобина.
Встречающиеся в мокроте клетки плоского эпителия диагностического значения не имеют. Клетки цилиндрического эпителия (как единичные, так и в виде скоплений) могут быть обнаружены при бронхиальной астме, бронхите, бронхогенном раке легкого. Вместе с тем появление клеток цилиндрического эпителия в мокроте может быть обусловлено и примесью слизи из носоглотки.
Альвеолярные макрофаги — клетки ретикулоэндотелия. Макрофаги, содержащие в протоплазме фагоцитированные частицы (так называемые пылевые клетки), встречаются в мокроте людей, находящихся в длительном контакте с пылью. Макрофаги, содержащие в протоплазме гемосидерин (продукт распада гемоглобина), называют «клетками сердечных пороков». «Клетки сердечных пороков» встречаются в мокроте при застое в легких, митральном стенозе, инфаркте легкого.
Лейкоциты в небольшом количестве встречаются в любой мокроте. Большое количество нейтрофилов отмечается в слизисто-гнойной и особенно в гнойной мокроте. Эозинофилами богата мокрота при бронхиальной астме, эозинофильной пневмонии, гельминтозах легких, инфаркте легкого, туберкулезе и раке легкого. Лимфоциты встречаются в большом количестве при коклюше. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких.
Обнаружение единичных эритроцитов в мокроте диагностического значения не имеет. Появление большого количества эритроцитов в мокроте отмечается при состояниях, сопровождающихся кровохарканьем и легочным кровотечением. При наличии свежей крови в мокроте определяются неизмененные эритроциты, если же с мокротой отходит кровь, задержавшаяся в дыхательных путях в течение длительного времени, то обнаруживают выщелоченные эритроциты.
Эластические волокна появляются в результате распада легочной ткани при туберкулезе, абсцессе, гангрене легкого, раке легкого. При гангрене легкого эластические волокна обнаруживают не всегда, так как под действием ферментов, находящихся в мокроте, они могут растворяться. Спирали Куршмана — особые трубчатые тела, обнаруживаемые при микроскопическом исследовании, а иногда видимые невооруженным глазом. Обычно спирали Куршманна определяются при бронхиальной астме, туберкулезе легких и пневмонии. Кристаллы Шарко—Лейдена обнаруживаются в мокроте, богатой эозинофилами при бронхиальной астме, эозинофильной пневмонии.
Вскрытие петрифицированного туберкулезного очага в просвет бронха может сопровождаться одновременным обнаружением в мокроте обызвествленных эластических волокон, кристаллов ХС, МБТ и аморфной извести (так называемая тетрада Эрлиха) — 100%.
Исследование мокроты на микобактерии туберкулеза (МБТ) производится в специально окрашенном мазке. Установлено, что обычное исследование окрашенного мазка на МБТ дает положительный результат только при содержании МБТ не менее 50 000 в 1 мл мокроты. По количеству обнаруженных МБТ судить о тяжести процесса нельзя.
При бактериоскопии мокроты больных с неспецифическими заболеваниями легких могут быть обнаружены:
- при пневмониях — пневмококки, диплококки Френкеля, бактерии Фридлендера, стрептококки, стафилококки — 100%;
- при гангрене легкого — веретенообразная палочка в сочетании со спирохетой Венсана — 80%;
- дрожжеподобные грибы, для выяснения вида которых необходим посев мокроты — 70%;
- при актиномикозе — друзы актиномицета — 100%.
Объем трахеобронхиального секрета в норме колеблется от 10 до 100 мл/сут. Все это количество здоровый человек обычно проглатывает, того не замечая. В норме количество лейкоцитов в мокроте небольшое. В норме исследование окрашенного мазка на МБТ дает отрицательный результат.
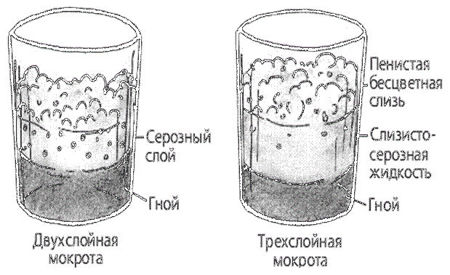
При абсцессе легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизисто-гнойной, чисто гнойной, кровавой. Запах мокроты — гнилостный (трупный). Наличие гноя придает мокроте зеленоватый оттенок. При стоянии гнойная мокрота обычно разделяется на 2 слоя. При прорыве абсцесса печени в легкое из-за сообщения между печенью и легким в мокроте могут обнаруживаться желчные пигменты. В результате распада легочной ткани при абсцессе в мокроте появляются эластические волокна.
При бронхоэктатической болезни выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизистой, слизисто-гнойной, чисто гнойной, кровавой. Наличие гноя придает мокроте зеленоватый оттенок. Запах мокроты — гнилостный (трупный). При стоянии гнойная мокрота обычно разделяется на 2 слоя.
При гангрене легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Наличие гноя придает мокроте зеленоватый оттенок. Запах мокроты — гнилостный (трупный). Гнилостная мокрота часто разделяется на 3 слоя (верхний — пенистый, средний — серозный, нижний — гнойный). В мокроте могут встречаться пробки Дитриха, состоящие из продуктов распада бактерий и легочной ткани, кристаллов жирных кислот; эластические волокна, появляющиеся в результате распада легочной ткани. При гангрене легкого эластические волокна обнаруживают не всегда, так как под действием ферментов, находящихся в мокроте, они могут растворяться. При бактериоскопии мокроты могут быть обнаружены веретенообразная палочка в сочетании со спирохетой Венсана (80%).
При прорыве эмпиемы плевры в бронх мокрота чисто гнойная.
При абсцессе легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизисто-гнойной, чисто гнойной, кровавой. Запах мокроты — гнилостный (трупный). Наличие гноя придает мокроте зеленоватый оттенок. При стоянии гнойная мокрота обычно разделяется на 2 слоя. При прорыве абсцесса печени в легкое из-за сообщения между печенью и легким в мокроте могут обнаруживаться желчные пигменты. В результате распада легочной ткани при абсцессе в мокроте появляются эластические волокна.
При раке легкого выделяющаяся мокрота слизистая, кровавая. Слизисто-гнойная мокрота выделяется при раке легкого, сопровождающимся нагноением. При раке легкого, осложнившимся некрозом, мокрота приобретает гнилостный (трупный) запах. При бронхогенном раке легкого могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений). При раке легкого в мовроте могут быть обнаружены эозинофилы, опухолевые клетки, эластические волокна.
При сообщении пищевода с трахеей или бронхом, что может возникать при раке пищевода, в мокроте отмечается примесь только что принятой пищи.
В начале приступа бронхиальной астмы отделяется небольшое количество мокроты, в конце приступа ее количество увеличивается. Мокрота при бронхиальной астме слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений), эозинофилы, спирали Куршманна, кристаллы Шарко—Лейдена.
При острых бронхитах отделяется небольшое количество мокроты. Мокрота — слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений).
При хронических тонзиллитах из миндалин могут выделяться пробки, напоминающие по внешнему виду пробки Дитриха. Пробки из миндалин могут выделяться и при отсутствии мокроты.
При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, может выделяться много мокроты. Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. При туберкулезе легких с творожистым распадом мокрота ржавого или коричневого цвета. В мокроте могут обнаруживаться фибринозные свертки, состоящие из слизи и фибрина; рисовидные тельца (чечевицы, линзы Коха); эозинофилы; эластические волокна; спирали Куршманна. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких. Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
При силикозе легких в мокроте определяется примесь крови.
При коклюше в мокроте в большом количестве встречаются лимфоциты.
При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, может выделяться много мокроты. Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. При туберкулезе легких с творожистым распадом мокрота ржавого или коричневого цвета. В мокроте могут обнаруживаться фибринозные свертки, состоящие из слизи и фибрина; рисовидные тельца (чечевицы, линзы Коха); эозинофилы; эластические волокна; спирали Куршманна. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких. Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
При острых бронхитах мокрота слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений).
При легочной форме сибирской язвы мокрота может быть ржавой или коричневого цвета, что указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин).
При пневмониях отделяется небольшое количество мокроты. По характеру она может быть слизистой, слизисто-гнойной. Примесь крови в мокроте определяется при крупозной и очаговой пневмониях. Мокрота ржавого или коричневого цвета, указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин) и встречается при крупозной пневмонии. Желто-канареечный цвет имеет иногда мокрота при эозинофильных пневмониях. В мокроте могут быть обнаружены фибринозные свертки, состоящие из слизи и фибрина; желчные пигменты, что связано с внутрилегочным распадом эритроцитов и последующими превращениями гемоглобина; эозинофилы (при эозинофильной пневмонии); спирали Куршманна; кристаллы Шарко—Лейдена (при эозинофильной пневмонии); пневмококки, диплококки Френкеля, бактерии Фридлендера, стрептококки, стафилококки (100%).
Отмечается много свежих эритроцитов, сидерофагов, гемосидерина.
источник
Стрептококки являются анаэробными паразитами не только человека, но и животных. Местом обитания и размножения стрептококковой инфекции являются органы дыхания, желудочно-кишечного тракта и мочеполовой системы мужчин и женщин, может находиться на коже. Преобладающее же количество бактерий стрептококк обычно оседает в носу, ротовой полости, горле и толстом кишечнике, иногда встречается в уретре мужского органа и влагалище женщины.
В природе, данный вид бактерий также существует в земле, на поверхности растений, грибов.
Стрептококковая инфекция является условно-патогенной микрофлорой, — она практически всегда присутствует в организме человека и не несет в себе какую-либо опасность, поскольку ее количество и пребывание в человеке контролирует иммунная система. Однако, как только человеку стоит ослабеть (стрессы, переохлаждение организма, гиповитаминоз и т.д.), бактерии сразу же начинают активно размножаться, выделять в организм большое количество продуктов своей жизнедеятельности, отравляя его, и провоцировать развитие различных заболеваний, как написано выше, преимущественно – дыхательной, пищеварительной и мочеполовой систем. И потому, основным превентивным действием против развития стрептококковой инфекции в организме, и связанных с ней заболеваний, является укрепление и поддержание нормального функционирования иммунитета. Однако не следует считать все виды стрептококков патогенными, — некоторые из них являются полезными бактериями, например — Streptococcus thermophilus, которые применяются при производстве кисло-молочной продукции – йогуртов, сметаны, моцареллы и других.
Основные способы заражения стрептококковой инфекцией – воздушно-капельный и контактно-бытовой путь.
-
Абсцесс, флегмоны;
- Бронхит;
- Васкулит;
- Гломерулонефрит;
- Импетиго;
- Лимфаденит;
- Менингит;
- Остеомиелит;
- Острый тонзиллит (ангина);
- Пародонтит;
- Пневмония;
- Ревматизм;
- Рожистое воспаление (рожа);
- Сепсис;
- Скарлатина;
- Стрептодермия;
- Фарингит;
- Хейлит, заеды;
- Эндокардит;
- Заболевания мочеполовой системы.
Кроме того, стрептококковая инфекция может стать вторичной инфекцией, присоединяясь, например к стафилококковой, энтерококковой и другим видам инфекции.
Наиболее часто, заболеваниями стрептококковой этиологии болеют дети, люди преклонного возраста, а также офисные работники.
Давайте немного рассмотрим краткую характеристику бактерий – стрептококк.
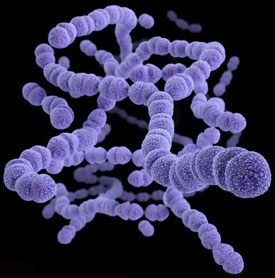
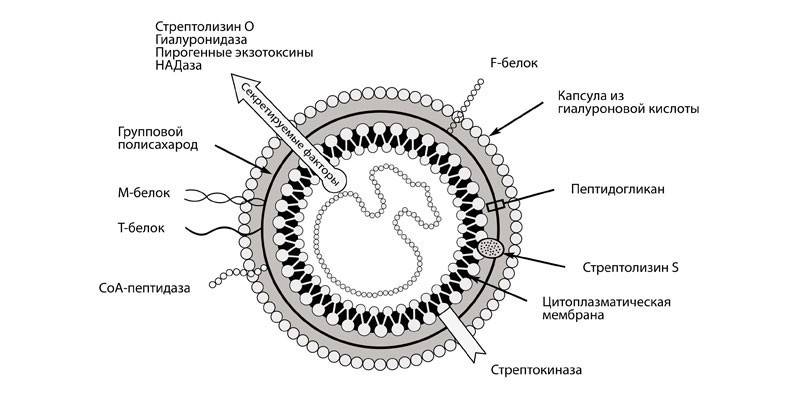
Стрептококк представляет собой типичные клетки, диаметр которых составляет менее 1 мкм, располагающиеся попарно или цепочками, образуя вытянутую палочку с утолщениями и утончениями, по форме напоминающую бусинки, нанизанные на цепочку. Из-за этой формы они и получили свое название. Стрептококковые клетки образуют капсулу, и способны легко превратиться в L-форму. Бактерии неподвижны, за исключением штаммов группы D. Активное размножение происходит при контакте с частичками крови, асцитической жидкости или углеводами. Благоприятная температура для нормальной жизнедеятельности инфекции +37°С, кислотно-щелочный баланс (рН) – 7,2-7,4. Живут стрептококки преимущественно колониями, образуя как бы сероватый налет. Перерабатывают (ферментируют) углеводы, образовывая кислоту, расщепляют аргинин и серин (аминокислоты), в питательной среде синтезируют внеклеточно такие вещества, как — стрептокиназа, стрептодорназа, стрептолизины, бактериоцины и лейкоцидин. Некоторые представители стрептококковой инфекции – группы В и D образовывают красные и желтые пигменты.
Стрептококковая инфекция включает в себя около 100 видов бактерий, наиболее популярными из которых являются – пневмококки и гемолитические стрептококки.
Бактерии стрептококки погибают при:
— их обработке растворами антисептиков и дезинфектантов;
— пастеризации;
— воздействии антибактериальных средств – тетрациклинов, аминогликозидов, пенициллинов (не применяется при инвазивной стрептококковой инфекции).
Условия, при которых человек начинает заболевать стрептококковыми болезнями, обычно состоят из двух частей – контакт с данной инфекцией и ослабленный иммунитет. Однако ,человек может серьезно заболеть и при обычном контакте с данным видом бактерий.
Воздушно-капельный путь. Риск заражения стрептококковой инфекцией обычно возрастает в период простудных заболеваний, когда концентрация различной инфекции (вирусы, бактерии, грибок и другие) в воздухе, преимущественно в закрытых помещениях существенно возрастает. Пребывание в офисах, общественном транспорте, выступлениях и других местах с большим скоплением людей, особенно в период ОРЗ-болезней, является основным способом заражения данными бактериями. Чиханье и кашель – это основные сигналы, которые предупреждают, что из этого помещения лучше удалиться, или хотя бы тщательно его проветривать.
Воздушно-пылевой путь. Пыль обычно состоит из мелких частичек тканей, бумаги, слущенной кожи, шерсти животных, пыльцы растений и различных представителей инфекции – вирусов, грибков, бактерий. Пребывание в запыленных помещениях, еще один фактор, повышающий риск попадание в организм стрептококковой инфекции.
Контактно-бытовой путь. Заражение происходит при совместном, вместе с болеющим человеком, использовании посуды, предметов личной гигиены, полотенца, постельного белья, кухонных принадлежностей. Риск заболевания повышается при травмировании слизистой оболочки носовой или ротовой полости, а также поверхности кожи. Очень часто, на работе, люде заражаются через использование одной чашки на несколько человек, или же питье воды из горла, из одной бутылки.
Половой путь. Инфицирование происходит при интимной близости с человеком, который болеет стрептококками, или же просто является их носителем. Данный вид бактерий имеет свойство жить и активно размножаться в органах мочеполовой системы мужчин (в уретре) и женщин (во влагалище).
Фекально-оральный (алиментарный) путь. Инфицирование стрептококками происходит при несоблюдении правил личной гигиены, например, при употреблении пищи немытыми руками.
Медицинский путь. Заражение человека происходит, в основном при его осмотре, хирургическом или стоматологическом вмешательстве не продезинфицированными медицинскими инструментами.
Наличие хронических болезней. Если у человека присутствуют хронические заболевания, это обычно свидетельствует об ослабленном иммунитете. Чтобы не усложнять течение болезней, и стрептококковая инфекция не присоединилась к уже имеющимся болезням, обратите должное внимание и сделайте акцент на их лечение.
Наиболее распространенными заболеваниями и патологическими состояниями, при которых стрептококк часто атакует больного, являются: переохлаждение организма, ОРВИ, грипп, ОРЗ, тонзиллит, туберкулез, сахарный диабет, ВИЧ-инфекция, заболевания эндокринной и других систем организма, травмирование слизистых оболочек ротовой и носовой полости, горла, органов мочеполовой системы.
- Вредные привычки: употребление алкоголя, курение, наркотики;
- Отсутствие здорового сна, стрессы, хроническая усталость;
- Употребление пищи, преимущественно малополезного характера;
- Малоподвижный образ жизни;
- Недостаточность в организме витаминов и микроэлементов (гиповитаминозы);
- Злоупотребление некоторыми лекарственными препаратами, например – антибиотиками, сосудосуживающими препаратами;
- Посещение салонов красоты сомнительного характера, особенно процедур маникюра, педикюра, пирсинга, набивке татуировки;
- Работа в загрязненных помещениях, например, на предприятиях химической или строительной промышленностей, особенно без средств защиты дыхательных путей.
Клиническая картина (симптомы) стрептококка весьма разнообразна, и зависит от локализации (органа), который поражает данный род бактерий, штамма инфекции, состояния здоровья и иммунной системы, возраста человека.
- Боль в горле, изменение тембра голоса;
- Образование налета, часто гнойного характера на миндалинах больного;
- Увеличение лимфатических узлов;
- Общая слабость, недомогание, боль в мышцах и суставах;
- Повышенная и высокая температура тела, от 37,5 до 39 °С;
- Озноб;
- Покраснение кожи, а также зуд и появление на ней пузырьков или бляшек;
- Боль в животе, отсутствие аппетита, тошнота, рвота, диарея, холецистит;
- Чувство болезненности и зуда в органах мочеполовой системы, выделения из них;
- Синуситы – ринит (насморк), этмоидит, гайморит, сфеноидит и фронтит;
- Затрудненное дыхание, кашель, чиханье, одышка;
- Нарушение чувства обоняния;
- Болезни дыхательных путей: ангина, ларингит, фарингит, трахеит, бронхит и пневмония (воспаление легких);
- Головные боли, головокружения, нарушение сознания;
- Бессонница;
- Обезвоживание организма;
- Нарушение нормального функционирования некоторых органов и тканей, которые стали очагом оседания бактерии.
- Гломерулонефрит;
- Менингит;
- Воспаление сердечной мышцы — миокардит, эндокардит, перикардит;
- Васкулит;
- Гнойный отит;
- Потеря голоса;
- Абсцесс легких;
- Ревматизм;
- Ревматоидный артрит;
- Пульпит;
- Тяжелые формы аллергии;
- Хронический лимфаденит;
- Рожа;
- Сепсис.

Для удобства, данный род бактерий, в зависимости от типа гемолиза эритроцитов, выделили в 3 основные группы (классификация Брауна):
- Альфа-стрептококки (α), или зеленящие стрептококки — вызывают неполный гемолиз;
- Бета-стрептококки (β) — вызывают полный гемолиз, и являются наиболее патогенными бактериями;
- Гамма-стрептококки (γ) – являются негемолитическими бактериями, т.е. они не вызывают гемолиза.
Классификация Лансфилда (Lancefield), в зависимости от строения карбогидрата C клеточной стенки бактерии, также выделяет 12 серотипов β-стрептококков: А, В, С . до U.
Streptococcus pneumoniae (Пневмококк). Является основным возбудителем таких болезней, как – пневмония (воспаление легких), менингит, бронхит, ларингит, средний отит, ринит, остеомилит, септический артрит, перитонит, эндокардит, сепсис и другие. Место оседания – дыхательные пути человека.
Streptococcus thermophilus (Стрептококк термофильный). Синонимы: Streptococcus salivarius thermophilus, Streptococcus salivarius subsp. thermophilus. Является полезной бактерией. Используется для приготовления полезных молочных продуктов – йогуртов, сметаны, ряженки, различных сыров (например – моцареллы), используется в БАДах.
Streptococcus mutans (Стрептококк мутанс). Способствует развитию таких заболеваний, как – кариес зубов. Развитие кариеса из-за данной вида бактерии происходит из-за ее свойства переводить сахарозу, глюкозу, фруктозу и лактозу в молочную кислоту, благодаря которой происходит постепенной разрушение зубной эмали. Streptococcus mutans имеет также свойство прилипать к зубной эмали, поэтому тщательная чистка зубов и полоскание ротовой полости специальными средствами являются профилактической мерой против данного вида инфекции.
Streptococcus salivarius (Слюнной стрептококк). Обычно обитает в ротовой полости и верхних дыхательных путях человека – в носу, в горле. Как и предыдущий тип, Streptococcus salivarius способен ферментировать сахарозу в молочную кислоту, однако не имеет такой же патогенности, как первый. В современном мире, некоторые штаммы слюнного стрептококка используют в качестве пробиотика. Его используют для производства специальных сосательных леденцов, способных предохранять полость рта с более опасными типами стрептококков. Замечено, что присутствие в полости рта слюнного стрептококка способствует снижению риска заразиться ангиной, фарингитом и другими инфекционными болезнями верхних дыхательных путей.
Streptococcus sanguis (ранее — Streptococcus sanguis). Является обычным обитателем зубного налета, однако имеет интересное свойство – он предотвращает прилипание к зубам streptococcus mutans, косвенно способствующего развитию кариеса.
Streptococcus mitis (ранее — Streptococcus mitior). Обычно оседают в верхних дыхательных путях – носовой и ротовой полости, горле. Этот вид бактерии является одним из возбудителей такого заболевания сердца, как — инфекционный эндокардит.
Бета-гемолитические стрептококки обычно несут в себе наибольшую опасность для здоровья человека. Это связано с их способность разрушать эритроциты (красные кровяные тельца). При этом во время своей жизнедеятельности, бета-стрептококки выделяют большое количество различных токсинов (ядов), распространение по организму которых приводит к различным сложным, а иногда и смертельно-опасным болезням и патологическим состояниям. Рассмотрим их более подробно.
Яды, вырабатываемые жизнедеятельностью бета-стрептококков в организме:
Стрептолизин – нарушает целостность клеток крови и сердца;
Лейкоцидин – фермент, разрушающий лейкоциты (иммунные клетки крови);
Скарлатинозный эритрогенин – способствует расширению капилляров, что приводит к кожной сыпи при болезни скарлатина;
Стрептокиназа, гиалуронидаза, протеиназа и амилаза – ферменты, которые способствуют распространению стрептококковой инфекции по всему организму, а также пожиранию здоровых тканей;
Некротоксин и летальный токсин – яды, которые способствуют омертвлению тканей.
Все вышеприведенные вещества, разносятся по организму через кровь.
Кроме того, попадая бактерий в организм, иммунитет начинает вырабатывать по отношению к ним антитела. Опасным положением является, когда антитела не могут признать измененные клетки и ткани организма, тогда они начинают их атаковать, поражая, фактически свой же организм. Таким образом, развиваются аутоиммунные заболевания.
Серогруппа A (GAS): Streptococcus pyogenes (ранее — Streptococcus haemolyticus), Streptococcus agalactiae anginosus, S. dysgalactiae subsp. Еquisimilis. Эта группа стрептококков обычно способствует развитию большого количества болезней по всему организму — ангины, фарингита, пиодермии, скарлатины, вагинита, цистита, цервицита, эндометрита и других.
Серогруппа B (GBS): Streptococcus agalactiae. Эта группа стрептококков обычно оседает в кишечнике и мочеполовой системе. Способствуют развитие различных инфекционных заболеваний новорожденных детей и рожениц – эндометрита, менингита, сепсиса, неврологические расстройства и другие.
Серогруппа С (GCS): Streptococcus equi (мытный стрептококк), Streptococcus zooepidemicus. Являются патогенной микрофлорой, инфицирующей животных, и вызывающей заболевание именно у животных.
Серогруппа D (GDS): Streptococcus faecalis, Streptococcus faecies. Способствуют развитию септических процессов. Данные виды бактерий были переведены в другое семейство — энтерококки (лат. Enterococcus).
Все виды бактерий, входящие в род – Стрептококки (Streptococcus): S. acidominimus, S. agalactiae, S. alactolyticus, S. anginosus, S. anthracis, S. australis, S. caballi, S. canis, S. castoreus, S. constellatus, S. criae, S. criceti, S. cristatus, S. danieliae, S. dentapri, S. dentasini, S. dentirousetti, S. dentisani, S. dentisuis, S. devriesei, S. didelphis, S. downei, S. dysgalactiae, S. entericus, S. equi, S. equinus, S. ferus, S. fryi, S. gallinaceus, S. gallolyticus, S. gordonii, S. halichoeri, S. henryi, S. hongkongensis, S. hyointestinalis, S. hyovaginalis, S. ictaluri, S. infantarius, S. infantis, S. iniae, S. intermedius, S. lactarius, S. loxodontisalivarius, S. lutetiensis, S. macacae, S. macedonicus, S. marimammalium, S. massiliensis, S. merionis, S. milleri, S. minor, S. mitis, S. mutans, S. oligofermentans, S. oralis, S. oriloxodontae, S. orisasini, S. orisratti, S. orisuis, S. ovis, S. parasanguinis, S. parauberis, S. pasteuri, S. pasteurianus, S. peroris, S. phocae, S. pluranimalium, S. plurextorum, S. pneumoniae, S. porci, S. porcinus, S. porcorum, S. pseudopneumoniae, S. pseudoporcinus, S. pyogenes, S. ratti, S. rubneri, S. rupicaprae, S. salivarius, S. saliviloxodontae, S. sanguinis, S. sciuri, S. seminale, S. sinensis, S. sobrinus, S. suis, S. thermophilus, S. thoraltensis, S. tigurinus, S. troglodytae, S. troglodytidis, S. uberis, S. urinalis, S. ursoris, S. vestibularis, S. viridans.
Анализ на стрептококк обычно берется из следующих материалов: мазки, взятые из ротоглотки (при заболеваниях верхних дыхательных путей), влагалища или уретры (при заболеваниях мочеполовой системы), мокрота из носа, соскобы поверхности кожи (при рожистых заболеваниях), а также крови и мочи.
Таким образом, выделяют следующие анализы и методы обследования организма при стрептококковой инфекции:
Кроме того, необходимо дифференциальная диагностика, чтобы отличить стрептококковую инфекцию от: дифтерии, инфекционного мононуклеоза, краснухи, кори, дерматитов, экземы и других видов инфекции – стафилококка, трихомонады, герднереллы, кандиды, хламидии, уреаплазмы, микоплазмы и т.д.

1. Антибактериальная терапия;
2. Укрепление иммунной системы;
3. Восстановление нормальной микрофлоры кишечника, которая обычно нарушается при применении антибактериальных препаратов;
4. Детоксикация организма;
5. Антигистаминные препараты – назначаются детям, при аллергии на антибиотики;
6. Симптоматическая терапия;
7. При одновременном заболевании и другими болезнями, производится и их лечение.
Начало лечения – обязательное посещение врача, который с помощью диагностики выявит тип возбудителя и эффективное против него средство. Применение антибиотиков широко спектра действия может усугубить течение болезни.
Лечение стрептококковой инфекции может проводиться разными специалистами – в зависимости от формы инфекции – терапевт, педиатр, дерматолог, гинеколог, хирург, уролог, пульмонолог и др.
Важно! Перед применением антибиотиков обязательно проконсультируйтесь с лечащим врачом.
Антибиотики против стрептококков для внутреннего применения: «Азитромицин», «Амоксициллин», «Ампициллин», «Аугментин», «Бензилпенициллин», «Ванкомицин», «Джозамицин», «Доксициклин», «Кларитомицин», «Левофлоксацин», «Мидекамицин», «Рокситромицин», «Спирамицин», «Феноксиметилпенициллин», «Цефиксим», «Цефтазидим», «Цефтриаксон», «Цефотаксим», «Цефуроксим», «Эритромицин».
Курс антибактериальной терапии назначается индивидуально, лечащим врачом. Обычно он составляет 5-10 дней.
Антибиотики против стрептококков для местного применения: «Биопарокс», «Гексорал», «Дихлорбензоловый спирт», «Ингалипт», «Тонзилгон Н», «Хлоргексидин», «Цетилпиридин».
Важно! Для лечения стрептококков широко применяют антибактериальные препараты пенициллинового ряда. Если на пенициллины появились аллергические реакции, применяют макролиды. Антибиотики тетрациклинового ряда против стрептококковой инфекции считаются малоэффективными.
Для укрепления и стимулирования работы иммунной системы, при инфекционных заболеваниях часто назначают – иммунностимуляторы: «Иммунал», «ИРС-19», «Имудон», «Имунорикс», «Лизобакт».
Природным иммуностимулятором является аскорбиновая кислота (витамин С), большое количество которого присутствует в таких продуктах, как – шиповник, лимон и другие цитрусовые, киви, клюква, облепиха, смородина, петрушка, калина.
При применении антибактериальных препаратов, микрофлора, необходимая для нормального функционирования пищеварительной системы обычно угнетается. Для ее восстановления, в последнее время все чаще назначается прием пробиотиков: «Аципол», «Бифидумабактерин», «Бифиформ», «Линекс».
Как и писалось в статье, стрептококковая инфекция отравляет организм различными ядами и ферментами, которые являются продуктами их жизнедеятельности. Эти вещества усложняют течение болезни, а также вызывают немалое количество малоприятных симптомов.
Для выведения из организма продуктов жизнедеятельности бактерий необходимо пить много жидкости (около 3 литров в сутки) и полоскать носо- и ротоглотку (раствором фурациллина, слабо-соляным раствором).
Среди препаратов для выведения из организма токсинов можно выделить: «Атоксил», «Альбумин», «Энтеросгель».
Применение антибактериальных препаратов маленькими детьми иногда сопровождается аллергическими реакциями. Чтобы эти реакции не переросли в осложнения, назначается применение антигистаминных препаратов: «Кларитин», «Супрастин», «Цетрин».
Для облегчения симптоматики при инфекционных заболеваниях, назначают различные препараты.
При тошноте и рвоте: «Мотилиум», «Пипольфен», «Церукал».
При высокой температуре тела: прохладные компрессы на лоб, шею, запястья, подмышки. Среди препаратов можно выделить — «Парацетамол», «Ибупрофен».
При заложенности носа – сосудосуживающие препараты: «Нокспрей», «Фармазолин».

Абрикос. Для лечения стрептококковой инфекции хорошо зарекомендовали себя абрикосы – абрикосовую мякоть нужно употреблять 2 раза в день, утром и вечером, натощак. При кожных поражениях, кожу также можно натирать абрикосовой мякотью.
Черная смородина. Ягоды черной смородины не только содержат высокую дозу витамина С, но и являются природным антибиотиков. Чтобы использовать данные ягоды в качестве лечебного средства, нужно после каждого приема пищи съедать их по 1 стакану.
Хлорофиллипт. В качестве спиртового и масляного раствора можно использовать для лечения заболеваний ЛОР-органов. Спиртовой раствор применяется в качестве полоскания носовой полости и горла, масляным раствором закапывают нос и смазывают миндалины. Курс лечения 4-10 дней.
Шиповник. Залейте жменьку шиповника 500 воды, доведите средство до кипения, прокипятите около 5 минут и отставьте на несколько часов для настаивания. Приготовленный отвар пейте по 150 мл, два раза в день. Замечено повышение эффективности при одновременном применении этого средства с употреблением абрикосового пюре.
Лук и чеснок. Данные продукты являются природными антибиотиками против различной инфекции. Для использования лука и чеснока в качестве лечебного средства, не нужно готовить что-нибудь особенного, их нужно просто употреблять вместе с другой пищей, хотя бы пару раз в день.
Череда. Тщательно измельчите и залейте 400 мл кипятка 20 г. сухой череды, накройте емкость и оставьте для настаивания. Когда средство остынет, хорошо его процедите и принимайте по 100 мл, 4 раза в день.

— Соблюдайте правила личной гигиены – чаще мойте руки, чистите зубы, пищу кушайте только мытыми руками;
— Делайте в дома влажную уборку, не менее 2 раз в неделю;
— Старайтесь больше двигаться, займитесь спортом, закаляйтесь;
— Не оставляйте на самотек возможные очаги инфекции – воспаленные миндалины, кариес зубов, аденоиды, конъюнктивиты, фурункулы, воспалительные процессы в мочеполовой системе и т.д.;
— Чаще проветривайте помещение;
— Избегайте мест большого скопления людей, особенно в закрытых помещениях и в сезон респираторных заболеваний;
— Если дома есть больной, выделите ему для личного пользования столовые приборы, предметы личной гигиены, полотенце и постельное белье;
— Не используйте на работе одну посуду на нескольких человек, а также не пейте воду из горла, одновременно с несколькими людьми;
— Старайтесь питаться продуктами, богатыми витаминами и микроэлементами;
— Если в жилом помещении есть кондиционер, воздухоочиститель или пылесос, не забывайте чистить их фильтры, и кстати, листья некоторых цветов также являются природными воздухоочистителями, поэтому не забывайте их тоже ополаскивать водой;
— Старайтесь не посещать салоны красоты, солярии, татту-салоны, стоматологические и другие клиники сомнительного характера, где могут не придерживаться необходимых санитарных норм при своей деятельности.
источник


 Абсцесс, флегмоны;
Абсцесс, флегмоны;

