Современные методы лечения, которые вам могут предложить в стоматологических клиниках, позволяют успешно лечить периодонтит любой формы, в том числе – гранулематозный, с сохранением зубов. Но не все врачи оказывают квалифицированную помощь.
Иногда, вместо длительного лечения, предлагают удалить зуб с последующим дорогостоящим протезированием. Или пломбируют каналы без предварительного лечения, что приводит к осложнениям и дополнительным проблемам.
Поэтому, чтобы избежать подобных осложнений, вам будет полезно знать о том, как возникает и развивается периодонтит, в каких формах проявляется, как его необходимо лечить правильно, чтобы сохранить больной зуб.
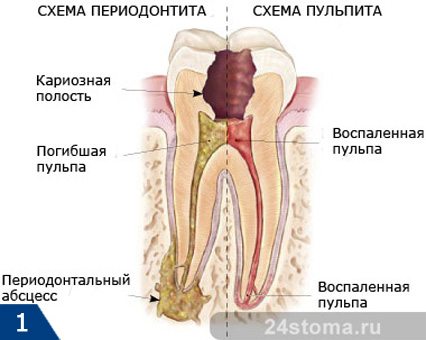
Хронический периодонтит – это развитие периодонтального абсцесса в области верхушки корня (апекса). Происходит постепенное разрушение костной ткани с образованием, как наиболее частые случаи, гранулирующих или гранулематозных форм периодонтита.
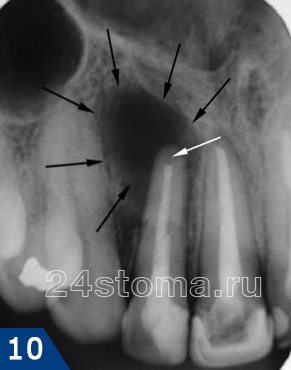
На рентгеновских снимках это выглядит как затемнение у верхушки корня зуба, или вокруг корня в запущенных случаях. Гранулемы или киста (гранулематозные формы), представляют собой гнойный мешочек, прикрепленный к верхушке зуба. На снимке зуба моей знакомой – классический случай развития периодонтита вследствие не квалифицированного первого пломбирования зубного канала.
Симптомы хронического периодонтита.
Это заболевание коварно тем, что может протекать бессимптомно, за счет естественных путей оттока в полости зуба, в течение нескольких лет. И обнаружится или случайно, как в случае с моей знакомой, или, достигнув критической стадии, например, во время болезни или стресса, когда иммунная система ослаблена. Тогда оно проявляется кровоточивостью десен, болью при взаимодействии с пищей или ноющей, неприятным запахом, отечностью десен.
При отсутствии лечения, хронический периодонтит переходит в острый. Под воздействием токсинов и патогенной микрофлоры, начинают образовываться грануляции. В этом случае, основные симптомы – это повышенная температура, гнойные выделения, острая боль.
Причины появления периодонтита.
Этому заболеванию подвержены как живые зубы, так и мертвые, у которых были удалены нервы. Основных причин его развития – 4.
— на первом месте – инфекционное поражение периодонта
— на втором – реакция на агрессивные медикаментозные средства, которые используются как для лечения зубов, так и пломбирования.
— на третьем – аллергические реакции, которые индивидуально проявляет организм на химическое или физическое воздействие во время лечения или протезирования, на бесконтрольное применение медикаментозных препаратов во время лечения других заболеваний.
— на четвертом – последствия травм, в том числе – в случае не правильно установленной коронки или тогда, когда ее размеры не соответствуют необходимым.
В зоне потенциального риска, в большинстве случаев, кариозные зубы и зубы под коронками или мостами. Если своевременно не лечить даже начинающийся кариес, то со временем это приведет к развитию пульпита, и необходимости удалять нервы. Из инфицированной пульпы патогенные микроорганизмы попадают на верхушку зуба.
Зубы, подготовленные для протезирования, как правило, депульпированные. И не всегда коронки и мосты сделаны качественно. Инфекция, беспрепятственно попадающая в ткани и на верхушку зуба, со временем приводит к развитию гранулематозных форм периодонтита – гранулемам и кисте. Образуется гнойный мешочек. Размер гранулем – 0,5 см, киста может быть от 1 см до 3-5 в запущенных случаях.
Еще одна причина – некачественное пломбирование канала, когда пломбировочный материал не заполняет корень зуба полностью, и не доходит до верхушки корня. В этом случае инфекция развивается внутри канала.
Именно такой случай – у Вероники. Подробнее о реальном случае с моей знакомой в статье о квалифицированном пломбировании каналов. Боль именно в этом, больном зубе, ее не беспокоила. Если бы не необходимость сделать панорамный снимок из-за боли в другом зубе, то о процессе разрушения она не узнала бы еще некоторое время. Возможно, даже в течение года. Но очаг поражения был бы более обширным.
На первом снимке верхнего коллажа четко видно, где заканчивается граница пломбировочного материала, и развивающийся периодонтальный абсцесс (гранулемы) в виде темного треугольника у разрушенной верхушки корня.
На втором снимке – канал после пломбирования Форедентом. Пломбировочный материал заполнил канал полностью и доходит до верхушки зуба. Но пломбирование сделано с нарушением правил лечения.
И сейчас у знакомой – опухшие десны и перспектива терпеть ноющую боль в течение нескольких месяцев. На снимке четко видно очаг не вылеченного периодонтита – темный овал вокруг апекса – верхушки корня.
О токсичности Форедента я уже писала в предыдущей статье о пломбировании каналов. Но есть несколько дополнительных фактов.
Состав был создан в 1912 году, и его длительное время применяли для пломбирования зубных каналов в СССР, когда не было современных альтернативных способов и материалов.
Каналы, запломбированные Форедентом, вызывают мелкую дрожь у всех стоматологов. Особенно – у западных. Такие зубы даже получили во всем мире неофициальное название «Russian red» – «Русский красный». Потому что зуб, со временем, приобретает розовую или розово-коричневую окраску. Поэтому его применение особенно не рекомендуется при пломбировании каналов фронтальных зубов
Сложность при повторном лечении таких зубов в том, что застывший через 7 дней состав, очень трудно удалить из зубного канала в случае повторного периодонтита. Он застывает так, что образуется стеклоподобная масса, по которой просто скользят стоматологические инструменты.
Именно в таких каналах часто ломается кончик инструмента. И повезет, если его удается извлечь. Если нет – зуб неизбежно удаляют. Иногда, когда на рентгенограмме отчетливо виден обломок инструмента в области верхушки корня зуба, могут ампутировать часть корня.
Никто из стоматологов не дает гарантии в том, что чистка канала пройдет без возможных осложнений. Даже в случае применения не ручного метода, а эндомотора. Но его применение противопоказано при малейшем искривлении канала.
Так что, перед пломбированием, поинтересуйтесь, за 2-5 дней, пока, после удаления пульпы, будете ходить с лекарством и временной пломбой, каким способом и каким материалом пломбирует каналы ваш стоматолог. И найдите информацию в Интернете.
Если вам так же не повезло, и вы попали в руки доктора, который берет за свои услуги значительные суммы, но экономит на качественных, современных, материалах и инструментах, то не теряйте времени – это позволит вам выйти из ситуации с наименьшими потерями.
И в том случае, если ваш стоматолог откажется вскрывать каналы, запломбированные этим токсичным материалом, то остается только начать процесс очищения организма от токсинов, и надеяться на то, что даже этот материал, без предварительно лечения периодонтита, позволит «затянуться» пораженным тканям.
Необходимо с первого дня начать полоскания – о них подробно написано в предыдущей статье и зубных каналах. Это позволит быстрее вывести токсичные компоненты пломбировочного материала. Со временем, они частично выведутся через кровь, почки, печень и кишечник.
Но необходимо, дополнительно, укрепить иммунитет и регулярно проводит профилактическое, мягкое и комплексное очищение организма травами. А так же периодически очищать кровь.
Если через 3-4 месяца локальный снимок покажет, что периодонтит не только не вылечен, но и прогрессирует, придется решиться на повторную чистку каналов. Если она пройдет без осложнений, появится возможность провести правильное лечение и пломбирование современными методами.
Во-первых , необходимо пройти предварительный осмотр и сделать панорамный снимок, если есть вероятность поражения нескольких зубов, или прицельный – если боль проявляется в одном зубе.
После этого стоматолог может определить один или несколько источников воспаления, объяснить вам, в каком состоянии находятся зубы и десны, какое комплексное лечение необходимо провести, при необходимости. Или на какой стадии развития периодонтита находится больной зуб.
Во-вторых , после поставленного диагноза, проводится депульпирование зуба – удаление воспаленной или некротизированной пульпы в том случае, если зуб – живой. Или удаление пломбы и пломбировочного материала, если каналы были запломбированы раньше.
В-третьих , измеряется длина каналов и проводится инструментальная обработка – очищение каналов и их расширение для последующего качественного пломбирования. Обязательно проводится медикаментозная обработка каналов антисептиками.
В конце первого посещения стоматолога, после такой подготовки, в каналы вводится на несколько дней сильный антисептик, например, препарат «Крезофен». Устанавливается временная пломба. Через 2-3 дня каналы промываются антисептиками, например, хлоргексидином или гипохлоритом натрия.
Затем в каналы вводятся лекарственные препараты длительного действия. Обычно, для лечения всех форм периодонтита, используют пасты (временные пломбировочные материалы) на основе гидроксида кальция – «Калосепт» или «Metapex».
Они обладают не только противовоспалительными и антисептическими свойствами, но и способствуют регенерации костной ткани.
Лекарственный препарат фиксируется временной пломбой. Чаще всего – на 2 – 3 недели. В индивидуальных случаях – на 2 – 3 месяца.
Если после введения лекарственного препарата появилась сильная боль и отек десен, то необходимо срочно его удалить из канала. И попробовать ввести другой препарат.
Если реакция – аналогичная, то профессиональные стоматологи рекомендуют оставить каналы зуб открытыми, и проводить лечение полосканиями антисептическими растворами, солевыми и содовыми. С одновременным приемом антибиотика и антисептического геля. Например, «Метрогил Дента» или «Холисал». Затем, через 5 – 10 дней, сделать контрольный снимок.
Для того, чтобы пища не попадала в открытые каналы и не произошло дополнительного инфицирования, на время приема пищи, закрывайте открытый зуб ватными шариками. И все время лечения постарайтесь продержаться на полужидкой пище – кашах, пюре, супах и мясе, измельченных в блендере.
Вам так же могут быть назначены физиопроцедуры, улучшающие состояние десен и способные ускорить процесс лечения.
В-четвертых , все манипуляции с зубом должны контролироваться локальными рентгеновскими снимками, чтобы фиксировать процесс в динамике.
В-пятых, только после лечения гранулем или кисты, проводится пломбирование постоянной пломбой, современными и качественными методами и препаратами. Наиболее популярный метод – пломбирование зубных каналов гуттаперчей.
Есть несколько способов применения этого материала. Наиболее качественный результат дает пломбирование силером с гуттаперчевыми штифтами с использованием методики латеральной конденсации. Затем ставится пломба.
При появлении болей и опухания десен, назначаются те же препараты, что и при лечении осложнений после пломбирования каналов (подробнее – в той же статье о каналах) — антибиотики, полоскание раствором «Хлоргексидин», антисептические гели, антигистаминные препараты, противовоспалительные травы, полоскание солевым или содовым растворами.
При правильном лечении и пломбировании каналов после него, в норме, зуб и десны могут болеть в течение 3-5 дней, как реакция медикаментозное и механическое воздействие. Но боль не должна быть острой и пульсирующей.
Если она носит такой характер, а опухшая десна болит, образовалось уплотнение, повысилась температура, то это может быть следствием или не завершенного лечения, или аллергической реакцией организма, или проблема – в не качественном пломбировании каналов. Так может проявляться обострение хронического периодонтита.
Необходимо срочно обратиться к стоматологу и сделать контрольный рентгеновский снимок. Он поможет определить наличие или отсутствие воспалительного процесса, и дальнейшие действия.
Если не лечить периодонтит.
Грануляционная ткань развивается быстрыми темпами, поражая здоровые ткани зуба. Острый периодонтит сам заставит вас обратиться к врачу в ближайшее время.
Хронический периодонтит опасен тем, что может перейти в гранулирующие или гранулематозные формы, с образованием гранулем или кисты.
Все о чайном грибе – применение и уход
Настой чайного гриба очень полезен для вашего здоровья, но применять его необходимо правильно – есть противопоказания, определенный курс и оптимальная концентрация. Читать далее
Медикаментозное лечение цистита – три метода
Эффективное и правильное лечение цистита антибиотиками. Комплексное обследование, позволит избежать осложнений. Читать далее.
Как помочь себе при головной боли.
Какие причины вызывают головную боль, ее разновидности, способы уменьшить и устранить болевые ощущения без помощи лекарств. Читать далее
Страницы сайта в социальных сетях — подпишитесь, чтобы узнавать о новых статьях
источник
Если на верхушках корней есть какие-либо периапикальные изменения (киста, гранулема), — это не повод удалять зуб. В нашей клинике проводят лечение таких зубов без хирургического вмешательства с получением положительного гарантированного результата.
Суть лечения периодонтита заключается в удаление инфекции из системы корневых каналов зуба. Тем самым мы убираем причину периапикальных изменений — гранулем, кист.
Периодонтит — заболевание, которое возникает вследствии кариеса. Глубокий кариес переходит в пульпит. Если не лечить пульпит, то он перейдет в периодонтит, т.е. инфекция выйдет за верхушку корня зуба.
Периодонтит инфекционный
Как раз возникает в тех случаях, когда вовремя не лечили кариес или пульпит.
Травматический периодонтит
Возникает в результате полученной травмы, когда повреждается сосудисто-нервный пучок, который питает зуб и вследствии этого возникают периапикальные изменения. В этом случае зуб будет выглядеть внешне здоровым, человек ничего не будет чувствовать.
Периапикальные изменения внутри зуба могут быть фиброзными, гранулирующими, гранулемотозными и выражаться в виде корневой кисты.
Кисты, в свою очередь, делятся на гранулемы (от 5 до 8 мм), и на корневые кисты — более 8 мм.
Периодонтит бывает острый и хронический.
Существует несколько факторов, которые приводят к образованию кисты.
Первый — механическая травма. Это может быть какой-либо внешний удар, которые приводит к повреждению сосудисто-нервного пучка, в простонародье — нерва, и, соответственно, его надрыву, нарушению питания зуба и образованию перепикальных изменений за зубом, т.е. кисты. Такой зуб может быть абсолютно не поражен кариесом, он будет целый, контактный, но на нем будет периодонтит за счет механического повреждения.
Второй фактор — кариозные полости, которые со временем начинают углубляться, доходят до нерва. Пульпа или нерв умирают и воспаление из корня переходят за верхушку и образуется киста.
Третий фактор — это первично неправильное проведенное лечение, т.е. когда-то удаляли нерв из зуба, плохо запломбировали каналы, не на всю длину, не удалили полностью нерв, плохо продезинфицировали каналы. Как следствие, остаточная инфекция вызвала воспаление за верхушкой корня и образование кисты.
Четвертый фактор — проникновение инфекции через парадонт зуба. Это, как правило, возникает у пациентов с заболеванием парадонта, т.е. с парадонтитом и как сопутствующая патология возникает образование кисты. Т.е. воспаление проникает не через нерв, а через парадонтальную связку.
Киста может перекидываться на здоровые рядом стоящие зубы. Это гнойный соединительно-тканный мешочек, который образуется на том месте, где была раньше здоровая кость. Соответственно, чем больше эта киста разрастается, тем больше она поражает костную ткань, которая будет иметь в дальнейшем большой дефект. В такую кость будет сложно установить имплантат без каких-либо костно-пластических предварительных операций. Это что касается нижней челюсти.
Если на верхней челюсти боковые зубы 5, 6, 7, 8 будут поражены периодонтитом, то киста может в дальнейшем прорастать в пазухи и инфекция будет передаваться в верхнечелюстные пазухи, гайморовы пазухи. Как следствие, будет возникать адентогенный гайморит.
Кисты могут нагнаиваться и будет возникать т.н. флюс — поднадкостничный абсцесс, что приведет к различным разрезам. Более осложненное течение этого флюса может передаться в какое-либо пространство, которое имеется под языком, под челюстью и тогда возникает флегмона либо абсцесс этой области, что может привести к наружному разрезу, образованию рубцов и нарушению эстетики лица. При ослабленном иммунитете процесс может перерасти в заражение крови — сепсис, который дальше распространяется в органы средостения, что приводит к медиастениту и как самое серьезное осложнение — проникновение инфекции в кавернозный синус головного мозга, что приводит к летальному исходу. Такие осложнения крайне редки и как правило возникают у людей с отягощенным соматическим статусом — у алкоголиков, наркоманов, например, у пожилых заброшенных людей.
Есть метод объективного обследования и дополнительные методы: рентген-диагностика, электродонтометрия — это такой тест, при котором можно определить выживаемость пульпы. При периодонтите пульпа мертва. Соответственно, показания электродонтометрии будут очень высокие, что будет свидетельствовать о мертвом нерве.
Изначально любая киста лечится терапевтически. Т.е. даже, если планируется резекция верхушки корня — РВК, ее нельзя делать не пролечив канал, если есть к нему доступ. Бывает, что лечению препятствуют вкладки, коронки или мосты. После того, как канал будет вылечен, врач принимает решение либо о дальнейшем терапевтическом лечении, либо об РВК — резекции верхушки корня.
Если киста имеет размер до 1 см, то врач пробует терапевтическое лечение. В случае отсутствия положительного течения через 6-9 месяцев и отсутствия заживления кисты, проводится РВК.
Если киста очень больших размеров — от 1 до 3 см, то терапевтическое лечение проводится совместно с операцией РВК.
Что такое вообще воспаление за верхушкой корня? С точки зрения медицины — это аллергическая реакция замедленного типа на бактерии, которые находятся в корневых каналах. Убрав бактерии, т.е. воспаление, киста должна рассосаться. Бывают такие огромные кисты, что вероятность их рассасывания очень низкая. Для того, чтобы предотвратить распространение инфекции проводят РВК.
Как правило, первично, в любом случае, приступают к терапии, а хирургическое вмешательство — это уже крайняя мера.
Самая главная профилактика — вовремя ходить к стоматологу и лечить кариесы. Не запускать заболевание, а стараться вылечить его на самой ранней стадии. Еще лучше — не допускать образования кариеса, вовремя проводить домашнюю и профессиональную гигиену зубов.
Не допускать травматизма — еще одна профилактика периодонтита.
- Изолировав зуб с помощью роббердама (коффердама) мы создаем доступ к корневым каналам зуба , производим инструментальную обработку с помощью ручных и машинных инструментов, проводим антисептическую обработку раствором гипохлорита натрия.
- После обработки мы проводим постоянное или временное пломбирование корневых каналов, в зависимости от клинической ситуации, кальций содержащими препаратами для создания щелочной среды в системе корневых каналов. Во второе посещение, если не планируется ортопедическое лечение, мы устанавливаем постоянную пломбу. Если же до этого проводилась временная пломбировка корневых каналов, то мы пломбируем корневые каналы и устанавливаем постоянную пломбу.
При сильном разрушении зуба и невозможности установки пломбы проводится восстановление зуба с помощью ортопедических конструкций. Сроки заживлении кисты на зубе при адекватном эндодонтическом лечении от 3-х до 12-ти месяцев. При этом существует незначительный процент, когда консервативное эндодонтическое лечение зубов с периапикальными изменениями не дает положительного результата. Тогда необходимо прибегнуть к апикальной хирургии с ретроградным доступом (то есть к операции РВК – резекции верхушки корня или механическому удалению кисты). Об этом можно почитать в разделе «Хирургия«.
В нашей клинике мы проводим удаления зубов по строгим показаниям, когда нет возможности сохранения зуба. Наличие кист, гранулем и других воспалительных очагов не является показанием к удалению зуба.
Пример лечения периодонтита в нашей клинике
Пациентка Н. обратилась в клинику жалобами на припухлость десны в области верхней челюсти слева, на боли при накусывании на зуб. После проведения компьютерной томографии на 25 зубе выявлен воспалительный очаг деструкции размером около 8мм (кистогранулёма), также на снимке отмечается наличие воспалительного инфильтрата в верхнечелюстной (гайморовой) пазухе.
На снимке очаги воспаления отмечены стрелками.
До обращения в нашу клинику пациентка обращалась в несколько клиник, где ей было предложено удаление зуба. Наши врачи не нашли показаний для удаления зуба, было проведено его эндолечение, через 4 месяца был проведено повторное томографическое исследование, на котором отмечается полное заживление очага воспаления на верхушке корня 25 зуба, отсутствие воспалительного инфильтрата в верхнечелюстной (гайморовой) пазухе.
Если Вам сказали в другой клинике, что зуб не подлежит сохранению, обратитесь на консультацию к врачу в нашу клинику.
источник
Пародонтальный абсцесс — это довольно распространенное заболевание в области пародонтологии.
Любой абсцесс — это гнойник, расположенный в мягких тканях, который лечится только хирургическим путем. Поэтому при первых признаках появления опухоли лучше сразу показаться стоматологу.
Если затянуть с визитом к врачу, инфекция может проникнуть глубоко внутрь корня и поразить костную структуру челюсти.
Наибольшую опасность возникновение патологического процесса представляет для женщин в период гестации, или в детском возрасте из-за не до конца сформировавшегося иммунитета.
Для ослабленного организма даже легкая инфекция может закончиться заражением всего организма.
Пародонтальный или периодонтальный абсцесс – это гнойное новообразование, которое возникает на фоне развития деструктивных процессов в тканях десны.
Согласно международной классификации 10-го пересмотра (МКБ-10) болезнь проходит под кодом К05.2, который включен в группу «Острый пародонтит».
Заболевание различается по форме, степени тяжести и месту локализации.
Чтобы определить развитие абсцесса в ротовой полости нужно знать его симптомы, иметь представление, что спровоцировало проблему и как это лечится.
Эффективность лечения напрямую зависит от стадии развития гнойного воспаления. Чем раньше вы отреагируете на его появление, тем легче и быстрее избавитесь от проблемы.
В норме, в микрофлоре полости рта постоянно обитает масса бактерий и микробов, которые содействуют бесперебойной работе функций организма.
Однако под воздействием провоцирующих факторов, колония патогенных микроорганизмов начинает активно размножаться.
Проникая в пародонтальные карманы десны, вредоносные бактерии вызывают воспалительные процессы слизистой, вплоть до образования гнойного нарыва.
Причины, провоцирующие образование абсцесса в мягких тканях пародонта, бывают двух типов — экзогенные (внешние) и эндогенные (внутренние).
- Воспаление десны на фоне стоматологических заболеваний (гингивита, пародонтита, пародонтоза, периодонтита).
- Механические повреждения — травмы, химические и термические ожоги слизистой оболочки.
- Ошибки врачей — неправильно подобранный или установленный протез, брекет-система, нависающие пломбы, нарушение прикуса.
- Часто нарыв появляется на фоне сложного удаления зуба, особенно 8-го моляра.
- Попадание инородного тела в десневой карман (частицы пищи, зубной осколок и т. д.).
- Переохлаждение или перегрев организма.
- Склонность к частым инфекционным заболеваниям.
- Хронические болезни зубов, например, запущенный кариес, средняя или тяжелая стадия пародонтита.
- Нарушения на фоне гормонального сбоя или обмена веществ.
- Дисфункции эндокринной системы, иммунодефицитное состояние любой этиологии.
- Глубокое расположение зубных отложений.
- Недостаточный отток гнойного экссудата.
- Бруксизм — скрежет зубов во сне, вызывающий расшатывание зубов.
По скорости развития, интенсивности болевого синдрома и выраженности симптоматики различают два вида парадонтального абсцесса.
- симптомы выражены и очевидны;
- отмечается резкое усиление болевых и прочих ощущений;
- в десневых карманах образуются гнойные очаги;
- появляются признаки интоксикации.
- абсцесс быстро прогрессирует, в течение короткого срока происходит сильное ухудшение самочувствия человека.
Хронический (или холодный) абсцесс:
- клиническая картина стертая;
- болевой синдром и геморрагия (кровоточивость) слизистой проявляется периодически;
- отмечается возможность спонтанного обострения.
По месту локализации абсцесс может располагаться в следующих зонах:
- на верхушке корневого канала;
- в средней части корня;
- в области пришеечного участка дентина.
При этом воспаление может охватить один зуб, несколько соседних участков или разные зоны челюстной области.
Острый периодонтальный абсцесс даже в начальной стадии имеет яркую клиническую картину, которая выражается следующими симптомами:
- появление небольшого шарика (капсулы) в мягких тканях;
- отечная, гиперемированная десна;
- сильные болевые ощущения, особенно при жевании, пальпации или перкуссии;
- образование парадонтальных карманов, наполненных гнойным экссудатом.
При прогрессировании абсцесса клиника усиливается:
- заметнообнажаются зубные корни, при этом просматривается гнойник;
- появляется гиперестезия (чувствительность на внешние раздражители);
- боль становится нестерпимой;
- при нажатии на пораженное место может выделяться гной, пошатываться зуб.
- рост опухоли может привести к изменению контура челюстей;
- отмечается увеличение лимфоузлов.
А также при развитии воспаления появляются признаки интоксикации и общего недомогания:
- может подскочить температура тела;
- наблюдаются наплывы тошноты, иногда вызывающие рвоту;
- мучительные пульсирующие боли в голове со стороны пораженного участка;
- расстройство сна, потеря аппетита.
При выбухании нарыва может произойти разрыв капсулы с гноем, после чего последует некоторое облегчение.
Однако это не означает, что нужно отменить визит к врачу. Внутри полости может остаться инфекция, которая послужит фактором для рецидива.
Даже при первичном осмотре стоматолог-терапевт может диагностировать развитие пародонтального абсцесса.
Назначение забора крови на увеличение уровня лейкоцитов и анализ ПЦР (полимеразная цепная реакция) на наличие инфекции — подтвердит предварительный диагноз.
Чтобы точно определить глубину, степень тяжести, причину возникновения и возможных осложнений необходимо проведение полноценной диагностики дополнительными методами.
Инструментальное обследование включает следующие процедуры:
- рентген пораженного участка;
- цитологическое исследование гнойного инфильтрата;
- УЗИ, КТ, МРТ — для определения точного места расположения и размеров абсцесса.
Важно дифференцировать новообразование от других воспалительных процессов или заболеваний (периодонтит, нагноение челюстной кисты, остеомиелит) со схожими признаками.
При появлении признаков пародонтального абсцесса больному требуется срочная квалифицированная помощь.
В домашних условиях невозможно справиться с проблемой такого рода. Самолечением можно спровоцировать ухудшение своего состояния и массу серьезных осложнений.
Однако допускаются доврачебные меры, которые помогут на время снять интенсивность болевого синдрома:
- прополоскать рот антисептическими средствами — эффективно применение раствора фурацилина, мирамистина или хлоргексидина;
- аналогичное действие окажет полоскание отварами лекарственных растений (зверобой, ромашка, шалфей);
- приложить наружный холодный компресс с больной стороны, хорошо поможет лед, обернутый в ткань или тонкое полотенце;
- попробуйте аккуратно почистить зубы, чтобы очистить ротовую полость от пищевых частиц;
- можно принять обезболивающие — безрецептурные анальгетики (кетопрофен, нимесулид, ибупрофен).
Категорически запрещается по личной инициативе:
- принимать антибиотики или НВПС (нестероидные противовоспалительные средства);
- прокалывать нарыв или выдавливать гной;
- прогревать место воспаления.
Схема и стратегия лечения зависит от степени тяжести и повреждения зубных коронок на пораженном участке.
Периодонтальный абсцесс начальной стадии начинают лечить предварительными терапевтическими методами:
- профессиональная очистка зубов от налета, камня, отложений;
- при наличии запущенных кариозных очагов проводится соответствующее лечение;
- санация ротовой полости с помощью ирригатора антисептическими растворами для свободного выхода гноя;
- назначение препаратов (антибиотики, НВПС, противопротозойные).
Если методы не оказывают эффективного воздействия, хирург-стоматолог проводит периостомию — вскрытие пародонтального абсцесса.
Оперативный метод включает следующие процедуры:
- делают анестезирующую блокаду больного участка;
- вскрывают нарыв — делают надрез капсулы с гноем;
- проводят кюретаж лунки — выскабливание гнойного экссудата, удаление глубоких поддесневых отложений, резекция пораженных тканей;
- дренирование полости для полного выведения остатков гноя;
- санация раны и слизистой антисептиками;
- для устранения карманов формируют лоскут из мягких тканей надкостницы, который имплантируют на место резекции ткани;
- в завершение накладывают шов.
Для защиты открытой раны, комфорта больного и фиксации лоскута в определенном положении, в течение 7-10 дней после операции применяют пародонтологические повязки на основе оксида цинка.
Гигиенист обучает пациента правильному уходу за полостью рта. При этом поясняет, по каким параметрам рекомендуется выбирать пасты с лечебным эффектом, зубную щетку и прочие принадлежности.
Для стабилизации восстановительного процесса и регенерации тканей в послеоперационный период врачи назначают следующие препараты и процедуры:
- прием таблетированных или в виде инъекций антибиотиков (амоксиклав, сумамед, линкомицин, амоксициллин);
- наружные аппликации или втирания (метрогилдента, асепта, холисал);
- полоскания антисептическими препаратами;
- витаминотерапия (группы В, комплекс С, А, Е, РР), микроэлементы — магний, кальций, селен, железо;
- физиотерапия — ультра- и электрофорез, ультразвуковое и лазерное излучение, магнитотерапия;
- применение народных средств — лекарственные травы для приготовления рецептов для втираний и ротовых ванночек (алоэ, хлорофилл, кора дуба и т. д.);
- гомеопатическая терапия — в качестве противовоспалительной терапии применяют аконит, апис, меркуриус, нукс вомика.
Несмотря на эффективность народных методов и гомеопатии все средства должны быть одобрены врачом.
- воздержание от переедания, курения, алкоголя;
- не злоупотреблять седативными или успокоительными препаратами;
- сильнодействующие анальгетики принимать в крайнем случае;
- исключить из рациона твердое, кислое, острое, сладкое;
- с аккуратностью проводить полоскания и чистку зубов.
При первых признаках дискомфорта или ухудшения состояния (сильная боль, отек, температура) незамедлительно показаться лечащему врачу.
Запущенный периодонтальный абсцесс, самолечение или игнорирование проблемы может закончиться тяжелыми последствиями.
Таблица наиболее распространенных осложнений:
| Название | Основные симптомы | Прогноз врача |
| Свищевой ход | Отек, гиперемия, образование белого или красного пятна с четкими границами, выделение гноя | Удаление зуба в 50% |
| Утрата зуба | Расшатывание коронки 2-3 степени, обнажение корня на 1/3 | Протезирование |
| Абсцесс головного мозга | Устойчиво-высокая температура, сильная цефалгия, заложенность носа, спутанность сознания, раскоординация | Кома, инвалидизация, летальный исход |
| Синусит | Заложенность и гноетечение из носа, боли в области лица | Удаление зуба |
| Ангина Людвига | Инфицирование дыхательных путей, удушье, синюшность лица | При отсутствии лечения возможен летальный исход |
Для предотвращения появления или рецидива воспалительного процесса необходимо систематизировать выполнение рекомендаций врача.
Профилактика пародонтального абсцесса:
- Строгое соблюдение правил гигиены — чистка зубов пастой с лечебным эффектом утром и вечером не менее 3-5 минут + применение ополаскивателя, хороший пример — Listerine «Сильные зубы здоровые десны» или Splat «Лечебные травы».
- Использовать зубную щетку, жесткость которой позволяет эффективно очищать пространства между зубов.
- После каждого приема пищи применять флосс (зубную нить) или ершик, дополнительно проводить полоскание рта, после грубой пиши повторно чистить зубы.
- Старайтесь избегать травмирования слизистой, даже легких проколов или царапин.
- При первых признаках дискомфорта, боли или изменений в тканях ротовой полости сразу покажитесь врачу.
- Раз в полгода проходите плановый осмотр в кабинете стоматолога.
- Сбалансированный рацион с включением максимального количества полезных продуктов и витаминов — это залог здоровья ваших зубов.
источник
Некоторые болезни полости рта могут развиваться годами и не нести особого вреда организму. Но бывают случаи, когда без квалифицированной медицинской помощи не обойтись. Один из примеров подобного недуга – абсцесс зуба. Эта болезнь может проявиться за короткое время и доставить множество «непередаваемых ощущений» своему владельцу. Для того, чтобы подробно узнать о причинах и симптомах заболевания, как его лечат и об основах профилактики – читайте сегодняшний материал.
Абсцесс зуба – это воспаление пульпы и тканей пародонта, характеризующееся наличием гнойного мешочка, расположенного в периодонте или связочном аппарате. То есть базируется он у верхушек корней зуба. Может перетекать в хроническую форму.
При отсутствии лечения инфекция поражает кости челюсти, мышцы шеи и лица. Тяжелые случаи, особенно без врачебного вмешательства, способны привести к смерти из-за интоксикации. Чтобы минимизировать последствия и ускорить процесс выздоровления нужно обязательно обратиться к врачу. Далее в статье расскажем, как распознать признаки абсцесса и что делать дальше.
Важно! Многие пациенты путают абсцесс и флюс (официальное название «одонтогенный периостит»). Эти воспаления имеют схожие симптомы и несут опасность для здоровья, но абсцесс затрагивает более глубокие ткани.
Основным фактором возникновения воспаления являются болезнетворные микроорганизмы, которые в процессе жизнедеятельности продуцируют гной. Микробы способны попадать в ткани полости рта и через зубы и десны, и через другие органы – с током крови.
Причины, которые провоцируют появление болезни:
- кариес, микротрещины и сколы эмали: бактерии попадают в пульпу через коронку, а дальше выходят за границы зуба,
- плохая гигиена полости рта: скопление бактериального налета камня многократно увеличивает вероятность воспаления в десневых карманах,
- болезни и травмы десен: гингивит, пародонтит, пародонтоз,
- некачественное лечение и неграмотное введение анестезии: недолеченные каналы и несоблюдение правил антисептики ведет к инфицированию тканей,
- хронические болезни ЛОР-органов,
- вирусные и бактериальные заболевания организма: ОРВИ, гайморит, ангина и т.д. ослабляют иммунитет. Также сюда можно отнести новообразования и диабет.
Эксперты различают несколько видов воспаления – острый, умеренный и хронический. Их симптомы отличны друг от друга только тяжестью проявления. Самая ярко выраженная форма – это острый абсцесс, а наиболее слабые симптомы присутствуют при хроническом.
Возникновение следующих симптомов должно быть стимулом для скорейшего обращения в клинику:
- появление гнойного мешочка или язвы над зубом,
- отечность, гиперемия десны, уплотнение мягких тканей, асимметрия лица,
- реакция на холодную и горячую пищу, напитки,
- резкая или ноющая боль в зубе,
- температура тела повышена, плохое самочувствие и головная боль,
- увеличение лимфоузлов на шее,
- вкус горечи, неприятный запах из полости рта.
Нужно знать! Постепенно симптомы абсцесса становятся слабее, а гнойник может прорваться – человек почувствует себя лучше. Но это не значит, что болезнь прошла. Напротив, это сигнал о некротических изменениях в верхушках корней (омертвение) и риск обширного распространения инфекции.
Помимо классификации воспаления по тяжести проявления симптомов (о ней говорилось выше), стоматологи выделяют разновидности абсцесса по месту возникновения – это десневой, периодонтальный и периапикальный. Остановимся на них подробнее.
Капсула с гнойным содержимым локализована в мягких тканях десны. Воспалительный процесс не затрагивает связочный аппарат и губчатое вещество кости челюсти. Болезнь может начаться резко – место десневого абсцесса сопровождает отек, покраснение и болезненная реакция. Требуется помощь стоматолога-хирурга. А если больной затягивает с лечением, то из язвочки начитает подтекать гнойный экссудат.
Иногда скол старой пломбы или некачественная чистка зубных каналов ведет к занесению инфекции в пульпу – где и начинается воспаление. Затем процесс перетекает в глубинные ткани, возможно инфицирование кости и окружающих мягких тканей. Пациент может чувствовать ноющую или острую боль. Эта разновидность получила название периапикальный абсцесс, то есть тот, что локализуется около верхушки зуба.
Для периодонтального типа характерно появление очага воспаления в глубине тканей пародонтального кармана. Начальная стадия процесса протекает вяло, но со временем инфекция распространяется на корни зуба, провоцируя некроз верхушек. Связочный аппарат ослабевает, следовательно, зуб начинает расшатываться. По мере разрастания воспаления у пациента усиливаются болевые ощущения и отечность в проблемном месте.
Из пародонтального кармана вытекает гнойное содержимое, которое может инфицировать соседние зубы (если они повреждены), а также попасть в ЖКТ. Больной чувствует общее недомогание. Поднимается температура и болит голова. В отличие от предыдущего воспаление начинается с десен, а не проникает через зуб.
Для постановки диагноза в большинстве случаев специалисту достаточно визуального осмотра и сбора анамнеза. Ведь основные симптомы – гнойник и отек, ярко выражены. Однако для грамотной оценки локализации и объема очага воспаления, степени его распространения по мягким тканям (особенно при длительном и вялотекущем абсцессе) стоматологу понадобится изучить результаты рентген-диагностики, цитологии (оценка состояния клеток воспаленной области), общего анализа крови.
Важно! Перед посещением врача нельзя принимать аспирин и лекарства для снятия боли – это может привести к неверной постановке диагноза. Также запрещается любое прогревание больного места – тепло расширяет сосуды и возникает риск распространения инфекции с током крови.
Выбор протокола лечения осуществляется после оценки состояния больного и определения вида абсцесса. Стоит помнить, что любое воспаление в полости рта – это серьезный повод отказаться от лечения в домашних условиях и обязательно записаться на прием к стоматологу.
Терапия применяется при легких и средних формах воспаления. Стоматолог очищает каналы и пульпу, а гнойное содержимое выводится через верхушки корней. Затем устанавливается пломбирующий материал, зуб закрывается коронкой. Но на этом лечение не закончено. Врач назначает препараты для уменьшения отека и нейтрализации болезнетворных микроорганизмов. Читайте далее – расскажем о самых популярных лекарствах.
Бывает, что терапия не приносит должного результата из-за обширности поражения. В этом случае хирург установит специальный дренаж на десну. Такая мера необходима, чтобы вывести весь гной. Процедура удаления зуба применяется в случае сильного некроза корней и большого поражения пульпы инфекцией.
При десневом типе воспаления хирург делает вскрытие абсцесса путем надреза слизистой, и очищает полость. На несколько дней опять же может быть установлен дренаж.
Острая форма воспаления, сопровождающаяся сильной отечностью – это 100%-ный случай, когда срочно требуется помощь хирурга. Ведь гнойник может прорваться не в полость рта, которую легко очистить, а внутрь тела. Таким образом, гной может попасть к сонной артерии, трахее или в мозг – заражая эти жизненно важные органы. А при попадании в кровеносную систему возможна смерть из-за сепсиса.
«В прошлом году начала опухать щека – я думал, что какая-то мошка на даче укусила. А на следующий день появилась жесткая шишка на этом месте, во рту тоже одна сторона припухла и покраснела. Полоскал все выходные содой, но не помогало. Зато температура скакнула и болеть стало. Записался к доктору. Оказалось, что у меня абсцесс, и зуб нужно удалять и все вычищать. Врач сказал, что еще пара дней и в стационар бы угодил».
Сергей П., отзыв со стоматологического форума
После похода в стоматологию лечение не заканчивается – ведь для полного выздоровления необходимо избавиться от болезнетворных микроорганизмов. Для этого пациенту назначается курс антибиотиков, а иногда комплекс. Обычно при воспалениях в полости рта принимают метронидазол, амоксициллин, азитромицин и их аналоги.
Для снятия отека прописывают антигистаминные средства – «Супрастин», «Лоратадин», препараты на основе цетиризина.
Справиться с болью помогут нестероидные противовоспалительные препараты – «Кеторол», «Ибупрофен», «Найз».
Первые 12 часов к щеке прикладывают холодный компресс. Часто назначают полоскания – раствором фурацилина или соды и соли.
Средства народной медицины, антибиотики и фитотерапия ни в коей мере не должны применяться как самовольно назначенное средство для лечения абсцесса. И если пациент думает: «вот, щеку раздуло, наверное, у меня флюс, буду содой полоскать» – то такое самолечение может привести к угрожающим жизни состояниям. Стоматолог поможет определиться, что выбрать из средств народной медицины, и как часто делать процедуры.
Популярные средства для полоскания – отвар и настой шалфея, эвкалипта, ромашки, прополис. Помогают компресс и примочки из алоэ или кашицы из сырого картофеля.
Абсцесс зуба мудрости появляется чаще всего вследствие неграмотного удаления восьмерки. Причиной этому служит недостаточная квалификация хирурга или его небрежное отношение к операции. Важно извлечь все корни и не занести инфекцию в мягкие или костные ткани. В большинстве случаев для предупреждения воспаления назначаются антибактериальные препараты. Чаще всего пациенты боятся осложнений после экстракции ретинированных и дистопированных зубов мудрости и стремятся найти опытного стоматолога для этой операции.
Промедление с лечением может спровоцировать серьезные осложнения, некоторые из них способны привести к инвалидности или летальному исходу. Среди основных – это утеря зуба, флегмона челюстно-лицевой области, менингит, пневмония, сепсис, свищ в полости рта.
Особенную опасность представляет гнойное воспаление молочного зуба. Дети не всегда обращают внимание на слабую боль во рту. Поэтому, зачастую, стоматиты и гингивиты в младшем возрасте диагностируются поздно. Терапия и хирургическое лечение воспаления зачастую осложняются страхом маленького пациента перед болью – и, как следствие невозможность тщательно провести манипуляции.
Родителям следует внимательно относиться к жалобам своего ребенка на боль. Ведь для формирования правильного прикуса важно вовремя лечить стоматологические заболевания.
Основной постулат профилактических мер базируется на качественной гигиене полости рта и полноценном питании, сбалансированном согласно возрасту человека. Своевременное лечение кариеса, пульпита и болезней десен способно уберечь не только от абсцесса, но и от других серьезных заболеваний.
Выбор квалифицированного стоматолога и клиники, отвечающей всем требованиям санитарии, также важен. Не зря эксперты советуют осуществлять профессиональную гигиену полости рта не реже 1-2 раз в год, чтобы не допустить распространения бактериального зубного налета в пародонтальный карман, то есть под десны.
источник
Из этой статьи Вы узнаете:
- как лечить периодонтит – этапы, видео,
- когда нужен разрез десны при периодонтите,
- периодонтит – цена лечения на 2019 год.
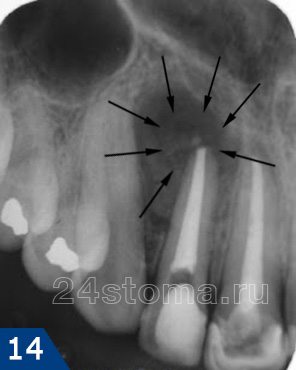
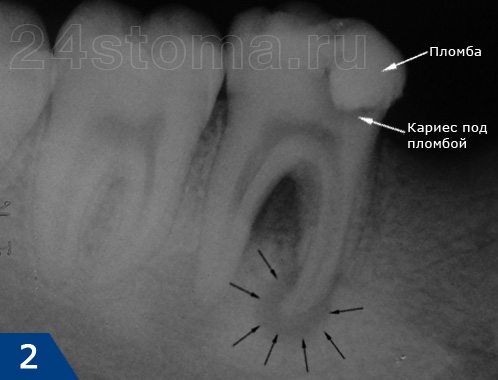
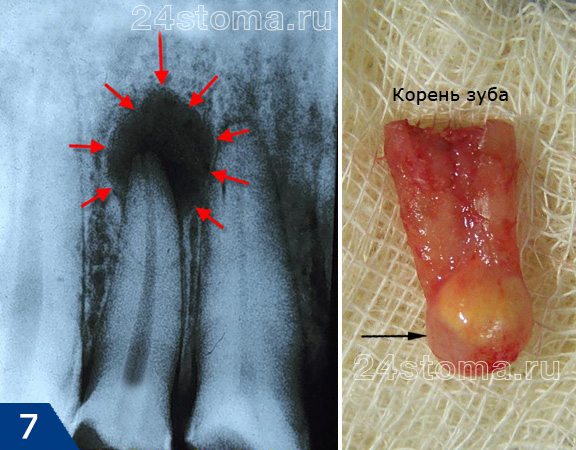
В статье, посвященной симптомам периодонтита, мы уже говорили, что это заболевание характеризуется образованием на верхушке корня больного зуба – очага воспаления (периодонтального абсцесса, см.рис.1-3). Существует несколько разных форм периодонтитов, которые отличаются друг от друга симптоматикой и типом воспаления у верхушки корня зуба.
Например, острая форма периодонтита отмечается только гнойной инфильтрацией кости в области верхушек корней зуба (без ее разрушения) и выраженным болевым синдромом. А для хронической формы периодонтита характерно образование на верхушках корней так называемых «гнойных мешочков» (рис.2-3) и почти полное отсутствие симптомов воспаления.
Тактика лечения периодонтита будет зависеть от 2-х факторов. Во-первых – от причины его возникновения (например, периодонтит может быть либо следствием не вылеченного пульпита зуба, либо следствием некачественного пломбирования корневых каналов). А во-вторых – от того, какая форма периодонтита у вашего зуба –
- острая форма периодонтита,
- хроническая форма периодонтита,
- обострение хронической формы периодонтита.
На лечение периодонтита – цена указана на 2019 год, исходя из анализа прейскурантов стоматологических клиник эконом-класса и клиник среднего ценового сегмента. Стоимость лечения хронического периодонтита будет зависеть прежде всего от количества корневых каналов в зубе (рис.4).
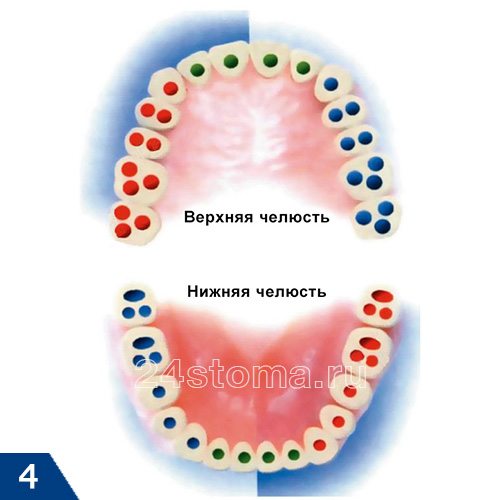
- 1-канальный периодонтит – от 5500 до 8000 руб.
- 2-х канальный периодонтит – от 6500 до 9000 руб.
- 3-х канальный периодонтит – цена от 7500 до 10000 руб.
В эту стоимость входит –
анестезия, снятие старой пломбы, все манипуляции в корневых каналах, включая их механическую и медикаментозную обработку, а также их пломбирование методом латеральной конденсации холодной гуттаперчи. Обратите внимание, что в стоимость входит установка только временной пломбы.
В эту стоимость не входит –
постоянная пломба, снятие старой искусственной коронки. Если зуб вам ранее уже лечили, и требуется распломбировать некачественно запломбированные корневые каналы, а также удалить из канала анкерный штифт, то в этом случае стоимость увеличится еще примерно на 2000-4500 рублей (в зависимости от сложности распломбировки каналов и удаления штифта).
Воспаление у верхушки корня зуба при хроническом периодонтите может быть разным, что влияет на выбор лечебных манипуляций врачом-стоматологом. Хроническая форма периодонтита подразделяется на 3 подтипа –
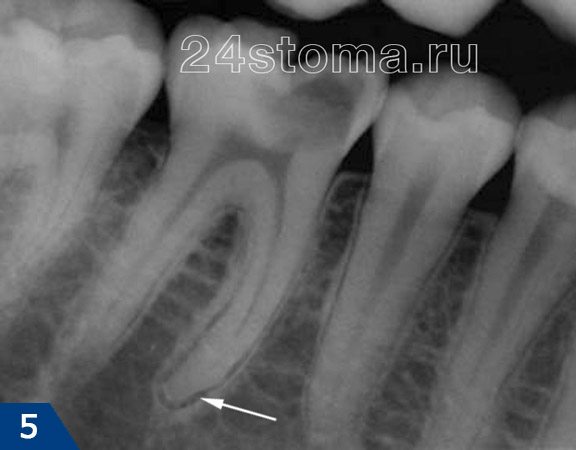
- фиброзная форма хронического периодонтита (рис.5),
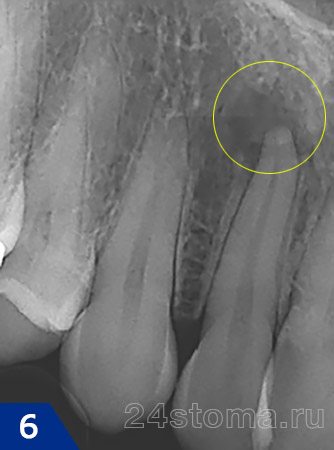
- гранулирующая форма (рис.6),
- гранулематозная форма (рис.2,3,7), к которой относят –
→ апикальные гранулемы и
→ радикулярные кисты.
Лечение хронического фиброзного периодонтита проводится обычно в 2 посещения. Это связано с тем, что при данной форме периодонтита у верхушки корня зуба нет значимых воспалительных изменений и поэтому можно запломбировать корневые каналы на постоянной основе уже во 2-ое посещение (в 1-ое посещение проводится механическая обработка каналов и их антисептическая обработка).
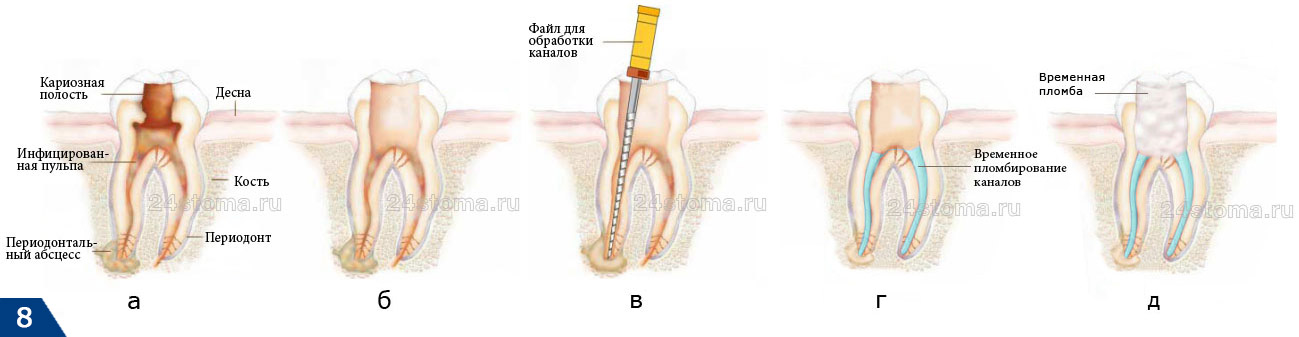
Лечение хронического гранулирующего периодонтита, а также лечение хронического гранулематозного периодонтита занимает несколько месяцев и требует обычно не меньше 4-х посещений стоматолога. Так как эти формы периодонтита встречаются гораздо чаще – мы рассмотрим подробный алгоритм лечения именно таких форм.
- Диагностический рентгеновский снимок.
- Местная анестезия.
- Высверливание всех пораженных кариесом тканей, а также создания доступа к устьям корневых каналов (рис.5б).
- Удаление некротизированной пульпы (если зуб не был ранее лечен), либо распломбировка ранее некачественно запломбированных корневых каналов.
- Определение длины корневых каналов.
- Механическая обработка корневых каналов (рис.5в) –
необходима для их расширения и последующего качественного пломбирования до верхушки корня. Параллельно проводится антисептическая обработка каналов. - В каналах оставляют антисептик –
после механической обработки корневых каналов и их промывания растворами антисептиков – в каналах до следующего посещения оставляются ватные турунды, пропитанные сильным антисептиком, например, «крезофеном». - Наложение временной пломбы.
- Назначения врача –
медикаментозное лечение периодонтита может включать антигистаминные препараты и нестероидные противовоспалительные средства. Выбор препаратов делается в зависимости от клинической симптоматики. Антибиотики при хроническом воспалении обычно не назначаются.
При отсутствии жалоб пациента на боли, припухлость десны проводятся следующие мероприятия:
- Удаление временной пломбы и лекарства из корневых каналов.
- Промывание каналов антисептиками.
- Временное пломбирование корневых каналов (рис.5г) –
корневые каналы пломбируются временным пломбировочным материалом на основе гидроксида кальция, например, препаратами «Калосепт» или «Metapex». Гидроксид кальция оказывает не только выраженное антисептическое действие на инфекцию в корневых каналах, но и стимулирует восстановление костной ткани в очаге воспаления у верхушки корня. Временно пломбирование осуществляется сроком на 2-3 месяца. - Наложение временной пломбы (рис.5д) .
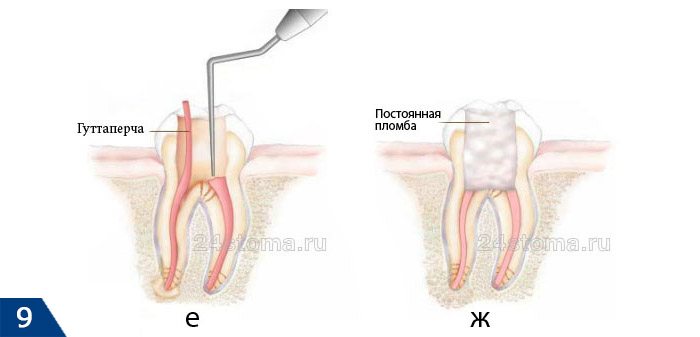
- Контрольный рентгеновский снимок –
снимок покажет насколько были эффективными лечебные мероприятия. При положительной динамике, которая будет заключаться в уменьшении размеров разрушения костной ткани у верхушки корня зуба – доктор принимает решение о постоянном пломбировании корневых каналов. - Антисептическая обработка каналов –
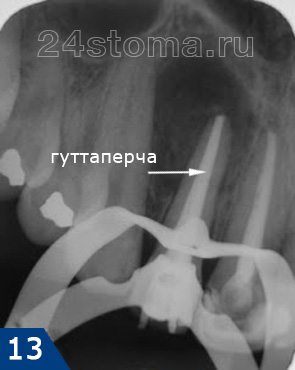
сначала из каналов убирается временный пломбировочный материал, после чего корневые каналы промывают растворами антисептиков. - Постоянное пломбирование каналов (рис.9е) –
корневые каналы пломбируются до верхушки корня гуттаперчей.
- Контрольный рентгеновский снимок –
обязательно нужно проконтролировать, что каждый корневой канал запломбирован именно до верхушки корня зуба. Иначе периодонтит появится снова.
Постоянная пломба ставится в четвертое посещение.
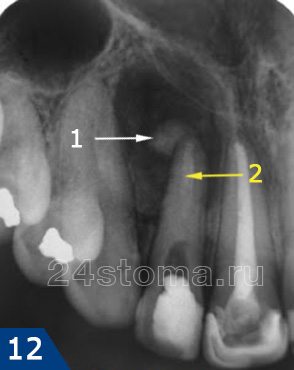
У верхушки корня бокового верхнего резца (вследствие некачественного пломбирования каналов) возникла киста размерами около 1,2 см. На исходном рентгеновском снимке участок недопломбировки корневого канала указан белой стрелкой, киста ограничена черными стрелками. Полное описание снимков открывается при нажатии на них.
Выводы : сравните первый и последний снимки. За два месяца лечения достигнуто резкое уменьшение кисты в размерах. После постоянного пломбирования корневого канала гуттаперчей будет наблюдаться и последующее постепенное уменьшение размеров кисты.
Эти формы периодонтита характеризуются выраженными симптомами: сильной ноющей или стреляющей болью, которая усиливается при накусывании на больной зуб, а также рано или поздно возникает отек и припухлость десны, и иногда – мягких тканей лица. Такие симптомы требуют прежде всего оказания первой помощи, которая позволит дать отток гною и уменьшить боль, отек, температуру …
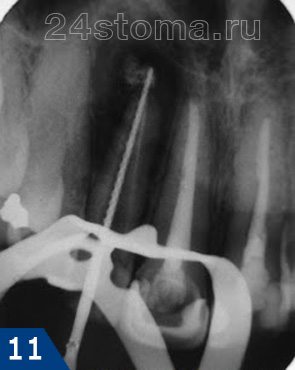
Неотложная помощь будет заключаться прежде всего во вскрытии зуба, цель которого – в создании оттока гноя от верхушек корней зуба через корневые каналы (видео 1). Но часто этого бывает недостаточно, например, в ситуациях, когда на десне уже есть выраженная припухлость или есть отек мягких тканей лица – в этом случае нужно делать разрез десны при периодонтите (видео 2).
Важно : пациент должен будет ходить с открытым зубом/корневыми каналами – примерно 2-4 дня (на усмотрение врача), после чего будет должен прийти к врачу на повторный прием. Очень важно, чтобы все это время пациент закрывал открытый зуб во время еды (при помощи плотного ватного шарика). После еды его сразу нужно убрать. Это важно, т.к. если пищевые остатки забьются в корневые каналы, то нарушится отток гноя через каналы и будет новая вспышка воспаления.
Стоимость неотложной помощи (вскрытие зуба + разрез) обойдутся в частной клинике порядка 1500-2500 рублей. А в поликлинике по месту жительства, при наличии полиса и паспорта, бесплатно.
Назначения врача после первого посещения –
- Антибиотики при периодонтите –
это самое главное назначение, тут необъходим антибиотик широкого спектра действия, например, «Ципрофлоксацин» (Ципролет) или «Аугментин» (это Амоксициллин + клавулановая кислота). Имейте в виду, что традиционно назначаемые стоматологами капсулы Линкомицина 0,25 – тут не подходят, т.к. этот антибиотик имеет узкий спектр противомикробной активности. - Антисептические полоскания раствором Хлоргексидина.
- Сильный анальгетик для снятия боли.
- Антигистаминный препарат, например, «Супрастин».
Сначала корневые каналы многократно промываются антисептическими растворами, после чего в каждый корневой канал закладываются турунды с антисептическим средством, например, Крезофеном. На зуб ставится временная пломба. Пациента предупреждают, что если зуб заболит, то он должен сразу же обратиться к врачу.
Если боли стихли и отсутствует гнойное отделяемое в корневых каналах, то дальнейшее лечение зависит от формы периодонтита. При «острой форме периодонтита» корневые каналы могут быть сразу запломбированы гуттаперчей на постоянной основе, а в уже четвертое по счету посещение такому пациенту поставят постоянную пломбу на зуб.
Если же у пациента было «обострение хронической формы периодонтита», то после снятия острых симптомов дальнейшее лечение проводится, исходя из формы хронического периодонтита данного зуба. Это означает, что корневые каналы пломбируются временным лечебным материалом на основе гидроокиси кальция, который позволит ликвидировать очаги хронического воспаления у верхушек корней зубов и восстановить в них костную ткань.
Такое временное пломбирование проводится на срок до 2-3 месяцев (срок зависит от размера очага). Такое консервативное лечение гранулем и кист позволяет в большинстве случаев избежать хирургического вмешательства. Однако при кистах очень большого размера (более 1,5 см) – консервативного лечения недостаточно, и в таком случае обычно проводится удаление кисты хирургическим путем.
Часто можно встретить людей, которые не любят ходить к врачам и стараются любые заболевания лечить полосканиями и антибиотиками. Лечение периодонтита антибиотиками могло бы быть успешным при условии, если бы источник инфекции при периодонтите располагался также у верхушки корня, как и сам очаг воспаления. Однако, источник инфекции при периодонтите расположен в корневых каналах, которые невозможно стерилизовать при помощи приема антибиотиков, либо любых других препаратов.
Это можно сделать только путем качественного пломбирования корневых каналов. Поэтому, если вас периодонтит – лечение в домашних условиях просто бессмысленно, а прием антибиотиков только ухудшит ваша здоровье. Надеемся, что наша статья на тему: Лечение периодонтита этапы цена – оказалась Вам полезной!
Автор: стоматолог Каменских К.В., стаж 19 лет.
источник
Пародонтальный абсцесс – ограниченный очаг гнойного воспаления в тканях пародонта. Пациенты жалуются на интенсивный болевой синдром, появление припухлости в области определенных зубов. При пародонтальном абсцессе наблюдается патологическая подвижность зубов. Ухудшается общее состояние, повышается температура. Постановка диагноза основывается на данных анамнеза заболевания, результатах клинического, рентгенологического и лабораторного методов исследования. Лечение пародонтального абсцесса направлено на дренирование и санацию гнойного очага, стабилизацию высоты кости, предотвращение развития осложнений, достижение стойкой ремиссии.
Пародонтальный абсцесс – осложнение, возникающее при обострении воспалительно-деструктивного процесса в тканях пародонта, характеризуется ограниченным скоплением гнойного экссудата. Образованию пародонтальных абсцессов способствуют глубокие патологические карманы, твердые поддесневые отложения. В превалирующем большинстве случаев возникают острые пародонтальные абсцессы. Холодные (хронические) пародонтальные абсцессы образуются крайне редко. Частые рецидивы обострений хронического пародонтита наблюдаются у 30% пародонтологических пациентов. Страдают в равной степени, как мужчины, так и женщины. Пик заболеваемости приходится на осенне-весенний период.
Полость рта является одной из наиболее сложных по составу микроорганизмов экосистемой организма человека. Бактериальный профиль микрофлоры определяется рядом экзогенных и эндогенных факторов. Частые инфекционные заболевания, болезни эндокринной системы, иммунодефицитные состояния снижают резистентность, что создает благоприятные условия для проявления условно-патогенными бактериями своих вирулентных свойств.
К местным факторам, способствующим развитию пародонтального абсцесса, относят сохранившуюся циркулярную связку зуба, глубоко расположенные зубные отложения, недостаточный отток гнойного экссудата. Пародонтальный абсцесс образуется при обострении хронического пародонтита средней или тяжелой степени. Основная роль в развитии пародонтального абсцесса принадлежит активизации пародонтопатогенных микроорганизмов: Porphyromonas gingivalis, Treponema denticola, Prevotella intermedia, Bacteroides forsythus.
Вследствие повреждения зубо-эпителиального прикрепления нарушается микроциркуляция, снижается оксигенация тканей пародонта, что ведёт к кратковременному спазму с более продолжительной вазодилатацией. Локальная гипоксия становится причиной возникновения местного ацидоза, метаболических расстройств на молекулярном и клеточном уровне, что в итоге способствует накоплению продуктов перекисного окисления липидов и свободных радикалов. Наряду с дистрофическими изменениями и периваскулярным отеком при пародонтальном абсцессе наблюдается выраженная инфильтрация тканей пародонта полиморфноядерными лейкоцитами. Одновременно происходит остеокластическое рассасывание и деструкция альвеолярной кости и корня зуба с циклическим или беспорядочным течением процесса.
По характеру течения пародонтальные абсцессы разделяют на 2 категории:
- Острые пародонтальные абсцессы. Характеризуются выраженной клиникой, резким нарастанием болевого синдрома. В полости рта выявляют глубокие пародонтальные карманы, патологическую подвижность зубов. Формирование острых пародонтальных абсцессов сопровождается температурной реакцией, недомоганием.
- Хронические (холодные пародонтальные абсцессы). Протекают со стертой симптоматикой. Пациентов беспокоит кровоточивость, болезненность десен. При осмотре выявляют отечную цианотичную слизистую, корни зубов оголены, пародонтальные карманы заполнены гнойным отделяемым, грануляциями. Хронические пародонтальные абсцессы имеют тенденцию обостряться с переходом в острые формы.
По локализации патологического очага в стоматологии различают пародонтальные абсцессы, сформировавшиеся в апикальной части корней зубов, посредине корня и в пришеечном участке.
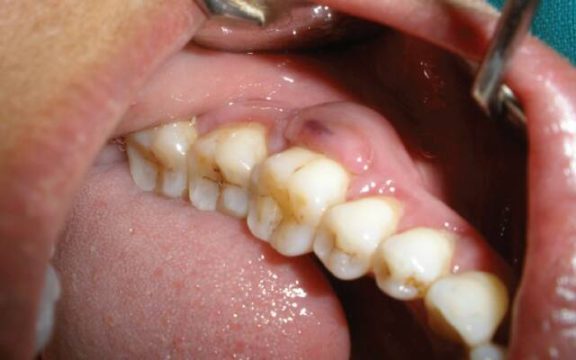
При образовании пародонтального абсцесса пациенты жалуются на появление выраженной самопроизвольной боли. В полости рта выявляют болезненную припухлость в участке альвеолярной части десны. Слизистая отечная, гиперемированная. При осмотре диагностируют пародонтальные карманы, заполненные грануляциями. При пародонтальных абсцессах отмечается патологическая подвижность зубов 2-3 степени, что ведет к нарушению жевательной функции, развитию травматической окклюзии. Корни зубов оголены.
Пародонтальный абсцесс может быть выявлен в участке двух зубов. При тяжелой степени обострившегося хронического генерализованного пародонтита диагностируют множественные пародонтальные абсцессы. Открывание рта не нарушено. Регионарные лимфатические узлы увеличены, болезненны. При самопроизвольном вскрытии пародонтального абсцесса вблизи десневого края образуется свищ, через который происходит эвакуация гнойного экссудата. При появлении пародонтального абсцесса развиваются признаки интоксикации, повышается температура, ухудшается общее состояние. Пациенты жалуются на головную боль, недомогание.
Диагностика пародонтального абсцесса включает сбор анамнеза, клинический осмотр, дентальную рентгенографию, а также дополнительные лабораторные и инструментальные методики исследования. При осмотре стоматолог-терапевт или пародонтолог выявляет наличие болезненного выбухания десны в участке определенных зубов на фоне отечной, гиперемированной слизистой. Зубо-эпителиальное соединение при пародонтальном абсцессе нарушено, переходная складка сглажена. Зубы подвижны (2-3 степень). Горизонтальная перкуссия положительная. При пародонтальном абсцессе глубина пародонтальных карманов варьирует от 3 мм до 6 мм и выше, содержимое представлено грануляционной тканью, гнойным отделяемым. Также отмечается смещение зубов, что ведет к развитию травматической окклюзии.
Рентгенографически при пародонтальном абсцессе выявляют расширение периодонтальной щели, деструкцию кортикальной пластинки с неравномерной вертикальной резорбцией губчатого вещества межзубных перегородок, формированием внутриальвеолярных карманов и диффузным остеопорозом сохранившегося губчатого вещества. Индекс гигиены апроксимальных поверхностей зубов при формировании пародонтального абсцесса неудовлетворительный. Папиллярно-маргинально-альвеолярный индекс (PMA) превышает 50%, что свидетельствует о выраженном воспалительном процессе, в который вовлечены межзубные сосочки, маргинальный край и альвеолярная часть десны. Индекс кровоточивости десневой борозды (SBI) при развитии пародонтального абсцесса резко превышает норму.
В анализе крови у пациентов с пародонтальным абсцессом появляются изменения, характерны для неспецифического воспалительного процесса. Наблюдается повышение лейкоцитов, рост СОЭ, сдвиг лейкоцитарной формулы влево. С помощью молекулярно-генетического исследования (количественной ПЦР) удается выявить качественный и количественный состав анаэробной микрофлоры пародонтального кармана. Результаты анализа говорят о превалировании при пародонтальном абсцессе среди других пародонтопатогенов таких бактерий, как Porphyromonas gingivalis, Prevotella intermedia, Bacteroides forsythus, относительное содержание которых в общей бактериальной массе устойчиво увеличивается более чем в 100 раз.
С помощью цитологического исследования наряду с разнообразием микрофлоры выявляют большое количество разрушенных нейтрофильных гранулоцитов. Явления фагоцитоза при формировании пародонтального абсцесса не выражены. Исследование слюны методом хемилюминесценции подтверждает активизацию процессов перекисного окисления липидов, что свидетельствует об обострении воспаления. Пародонтальный абсцесс необходимо дифференцировать с острым периодонтитом или обострением хронического периодонтита, нагноением челюстной кисты, периоститом, остеомиелитом. Необходима консультация стоматолога-хирурга.
Лечение пародонтального абсцесса начинают с устранения острого воспаления. Для создания адекватного оттока гнойного экссудата проводят промывание патологического очага антисептическими растворами под давлением. При отсутствии положительной динамики пародонтальный абсцесс вскрывают полулунным или точечным разрезом (линия разреза проходит в участке максимального выпячивания слизистой). После купирования острого периода проводят кюретаж пародонтальных карманов. Иссекают грануляции, патологически измененный цемент, эпителиальные тяжи, сглаживают поверхность корня. Формируют слизисто-надкостничный лоскут, производят его репозицию, накладывают швы. Хирургическое вмешательство при пародонтальном абсцессе осуществляется под постоянным орошением операционного поля веществами, обладающими противомикробной активностью. Пародонтологическую повязку применяют в течение 10 дней.
Пациентам, у которых выявлен пародонтальный абсцесс, проводят удаление зубных отложений, лечение кариеса и его осложнений. Показаны полоскания полости рта антисептиками из групп детергентов, окислителей, производных нитрофурана и имидазола. В комплексной терапии пародонтального абсцесса широко используют и антимикробные препараты, иммобилизированные на биополимерных матрицах, что способствует пролонгированию терапевтического эффекта. Общее этиотропное лечение пациентов с пародонтальным абсцессом включает антибиотикотерапию, назначение противовоспалительных, антипротозойных средств. Наиболее эффективными в отношении анаэробных бактерий при пародонтальном абсцессе являются линкозамиды, макролиды. Применение фторхинолонов в стадии обострения способствует ускорению сроков лечения пародонтального абсцесса и удлинению стойкой ремиссии. Высокой эффективностью обладает метод антибактериальной фотодинамической терапии с применением лазера.
При своевременном обращении и комплексном лечении патологический процесс удается купировать. Однако поскольку пародонтит сопровождается необратимой деструкцией костной ткани, риск повторного обострения, сопровождающегося формированием пародонтального абсцесса, достаточно высок.
источник

 корневые каналы пломбируются до верхушки корня гуттаперчей.
корневые каналы пломбируются до верхушки корня гуттаперчей.