Обезболивание — наркоз (внутривенный или ингаляционный), местная инфильтрационная анестезия в сочетании с проводниковой у круглого отверстия (foramen rotundum) по М.М.Вайсблату.
При локализации гнойно-воспалительного процесса в верхнем отделе глазницы:
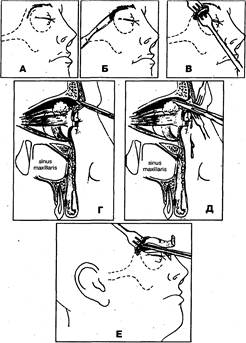
Рис. 30. Основные этапы операции вскрытия абсцесса (флегмоны) верхнего отдела глазницы (Г, Д — схема сагиттального сечения)
— отслойка нижнего края раны от надкостницы с обнажением верхненаружного (рис. 30, В) или верхневнутреннего края орбиты;
— рассечение скальпелем глазничной перегородки (septum orbitale) в месте прикрепления ее к верхнему краю орбиты на протяжении 0,7-1,0 см (рис. 30, Г);
— вскрытие абсцесса (флегмоны) путем расслоения клетчатки верхнего отдела глазницы с помощью кровоостанавливающего зажима, который вводят через разрез в глазничной перегородке и продвигают между глазным яблоком верхней и стенкой глазницы к центру гнойно-воспалительного очага (рис. 30, Д);
— введение через операционную рану ленточного резинового или полиэтиленового дренажа в клетчаточное пространство .верхнего отдела глазницы к центру гнойно-воспалительного очага (рис. 30, Е);
— наложение асептической повязки с гипертоническим раствором, антисептиками.
При локализации гнойно-воспалительного процесса в нижнем отделе глазницы:
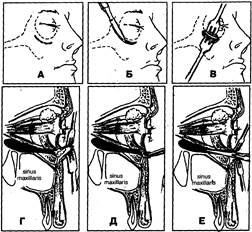
Рис. 31. Основные этапы операции вскрытия абсцесса (флегмоны) нижнего отдела глазницы (Г, Д, Е — схемы сагиттального сечения глазницы)
— отслойка верхнего края раны от надкостницы с обнажением нижненаружного (рис. 31, В, Г) или нижневнутреннего края орбиты;
— вскрытие абсцесса (флегмоны) путем расслоения клетчатки нижнего отдела глазницы с помощью кровоостанавливающего зажима, который вводят через разрез в глазничной перегородке и продвигают между глазным яблоком и дном глазницы к центру гнойно-воспалительного очага (рис. 31, Е);
— введение через операционную рану ленточного резинового или полиэтиленового дренажа в клетчаточное пространство нижнего отдела глазницы к центру гнойно-воспалительного очага (рис. 31, Ж);
— наложение асептической ватно-марлевой повязки с гипертоническим раствором, антисептиками.
При распространении инфекционно-воспалительного процесса на клетчатку верхнего и нижнего отделов глазницы вскрытие флегмоны осуществляют из двух оперативных доступов.
Обезболивание — наркоз (внутривенный или ингаляционный), местная инфильтрационная анестезия в сочетании с проводниковой у круглого отверстия (foramen rotundum) по М.М.Вайсблату.
Первым этапом производят вскрытие и дренирование гнойно-воспалительного очага в клетчатке верхнего отдела глазницы:
— разрез кожи и подкожной клетчатки в области верхненаружного или верх-
невнутреннего края орбиты (в зависимости от локализации воспалительно-
го инфильтрата) вдоль нижнего края брови длиной около 2 см (рис. 30, А,
Б). Гемостаз;
— отслойка нижнего края раны от надкостницы с обнажением верхненаруж-
ного (рис. 30, в) или верхневнутреннего края орбиты;
— рассечение скальпелем глазничной перегородки (septum orbitale) в месте при-
крепления ее к верхнему краю орбиты на протяжении 0,7-1,0 см (рис. 30, Г);
— вскрытие абсцесса (флегмоны) путем расслоения клетчатки верхнего отдела
глазницы с помощью кровоостанавливающего зажима, который вводят че-
рез разрез в глазничной перегородке и продвигают между глазным яблоком
и верхней стенкой глазницы к центру гнойно-воспалительного очага
(рис. 30, Д);
— введение через операционную рану ленточного резинового или полиэтиле-
нового дренажа в клетчаточное пространство верхнего отдела глазницы
к центру гнойно-воспалительного очага (рис. 30, Е);
— наложение асептической повязки с гипертоническим раствором, антисеп-
тиками.
Вторым этапом производят вскрытие и дренирование гнойно-воспалительного очага в клетчатке нижнего отдела глазницы наружным подглазничным доступом (рис. 31) или доступом через верхнечелюстную пазуху. Показанием для использования второго доступа является наличие у больного с флегмоной глазницы клинико-рентгенологических признаков острого гнойного или обострившегося хронического гайморита.
Методика операции вскрытия флегмоны глазницы доступом через верхнечелюстную пазуху (рис. 32, А)
— обезболивание — наркоз (внутривенный или ингаляционный), местная инфильтрациохная анестезия в сочетании с проводниковой анестезией у круглого отверстия (foramen rotundum) по Вайсблату;
— разрез слизистой оболочки и надкостницы альвеолярного отростка верхней челюсти проводят от клыка до второго моляра на 3-4 мм ниже переходной складки;
— отслойка распатором верхнего края раны вместе с надкостницей от передней поверхности верхней челюсти до подглазничного отверстия (foramen infraorbitale);
— вскрытие верхнечелюстной пазухи путем удаления части ее передней стенки с помощью бормашины (рис. 32, Б) или долота и костных кусачек;

Рис. 32. Основные схемы операции вскрытия флегмоны глазницы доступом через верхнечелюстную пазуху (схема сагиттального сечения через глазницу и верхнечелюстную пазуху)
— удаление острой кюретажной ложкой заднего отдела верхней стенки верхнечелюстной пазухи (дна глазницы) с целью вскрытия и дренирования гнойно-воспалительного очага в клетчатке нижнего отдела глазницы (рис. 32, В). Эвакуация гноя;
— создание соустья между нижним носовым ходом и верхнечелюстной пазухой путем резекции участка стенки носовой полости с помощью долота и кюретажной ложки (рис. 32, Г) для лучшего дренирования гнойно-воспалительного очага в глазнице и пазухе;
— сближение краев операционной раны слизистой оболочки альвеолярного отростка верхней челюсти швами.
Дата добавления: 2016-06-05 ; просмотров: 2047 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
Границы области рта (губ): верхняя — горизонтальная линия, проведенная через основание кожной перегородки носа, нижняя — горизонтальная линия, соответствующая уровню надподбородочной складки, с боков — носогубные складки. К области рта относятся мягкие ткани, окружающие ротовое отверстие — область губ.
Послойная структура. Кожа тонкая, содержит большое количество сальных желез. Слизистая оболочка губ отграничена от кожи красной каймой. В подслизистой клетчатке губ имеются многочисленные слизистые железы. В толще губ заложены мимические мышцы (mm. orbicularis oris, quadratus labii superioris, inferioris, risorius, а также волокна mm. zygomaticus, caninus). В мягких тканях губ имеется обильная сеть кровеносных сосудов (ветви лицевых, подглазничных, подбородочных артерий и вен). Поверхностные вены области губ широко анастомозируют не только друг с другом, но соединяются также, с крыловидным сплетением посредством v. anastomotica и с пещеристой пазухой твердой мозговой оболочки через w. ophthalmicae inferior et superior. Мышцы иннервируются ветвями лицевого нерва. Чувствительная иннервация обеспечивается второй и третьей ветвями тройничного нерва.
Основные источники и пути проникновения инфекции
Гнойно-воспалительные процессы кожи губ (фолликулит, фурункул, карбункул), инфицированные раны, нагноившиеся гематомы губ.
Характерные местные признаки абсцесса, флегмоны области губ
Жалобы на боль в зоне локализации гнойно-воспалительного процесса, усиливающуюся при движении губ.
Объективно. Для гнойно-воспалительных процессов этой локализации (особенно верхней губы) характерно увеличение объема губы как за счет воспалительного инфильтрата, так и коллатерального отека, часто распространяющегося на подглазничную область, нижнее веко. При локализации гнойно-воспалительного очага в подкожно-жировой клетчатке кожа над ним резко напряжена, гиперемирована, а при локализации в подслизистом клетчаточном слое — характерные местные признаки воспаления ярче выражены на внутренней поверхности губ, обращенной в сторону полости рта.
Пути дальнейшего распространения инфекции
Подглазничная, щечная области. При развитии тромбофлебита v. angularis, анастомозирующей с бассейном v. ophthalmica, возможно распространение инфекции на клетчатку глазницы, пещеристый синус (sinus cavernosus), оболочки головного мозга, головной мозг.
Методика операции вскрытия абсцесса, флегмоны губ
1
2. При гнойно-воспалительном процессе в подкожно-жировой клетчатке губ место и направление разреза кожи выбирают с учетом локализации гнойного очага и ожидаемого эстетического эффекта после заживления операционной раны.
Рис. 26. Место и направление разрезов кожи при вскрытии абсцесса, флегмоны губ
3. Рекомендуемые разрезы кожи для вскрытия абсцесса, флегмоны губ изображены на рис. 26. При гнойно-воспалительных процессах в подслизистом клетчаточном слое используют оперативный доступ ео стороны внутренней поверхности губ, обращенной в полость рта. Разрез слизистой оболочки проводят вертикально (при абсцессе) или горизонтально, параллельно волокнам круговой мышцы рта (при флегмоне) через вершину воспалительного инфильтрата. При карбункуле губ (особенно верхней) проводят крестообразный разрез кожи с иссечением явно некротизированных участков кожи и подлежащих тканей.
4. После проведения разреза кожи (слизистой оболочки), расслаивая кровоостанавливающим зажимом подлежащие ткани, продвигаются к центру инфекционно-воспалительного очага, вскрывают его и эвакуируют гной.
5. Гемостаз путем перевязки или диатермокоагуляции кровоточащих сосудов в ране.
6. Введение в рану ленточного дренажа из перчаточной резины или полиэтиленовой пленки.
7. Наложение асептической повязки (при вскрытии абсцесса, флегмоны доступом со стороны кожных покровов) с гипертоническим раствором, антисептиками.
источник
Глава 06 Клиническая картина, методика операции вскрытия абсцессов и флегмон головы. Глава 06 Клиническая картина, методика операции вскрытия абсцесс. Клиническая картина, методика операции вскрытия абсцессов и флегмон головы Свод мозгового отдела головы
| Название | Клиническая картина, методика операции вскрытия абсцессов и флегмон головы Свод мозгового отдела головы |
| Анкор | Глава 06 Клиническая картина, методика операции вскрытия абсцессов и флегмон головы.doc |
| Дата | 23.09.2017 |
| Размер | 2,57 Mb. |
| Формат файла | |
| Имя файла | Глава 06 Клиническая картина, методика операции вскрытия абсцесс |
| Тип | Глава #25671 |
| страница | 6 из 22 |
| Каталог |
| Границы области рта (губ): верхняя — горизонтальная линия, проведенная через основание кожной перегородки носа, нижняя — горизонтальная линия, соответствующая уровню надподбородочной складки, с боков — носогубные складки. К области рта относятся мягкие ткани, окружающие ротовое отверстие — область губ. Послойная структура. Кожа тонкая, содержит большое количество сальных желез. Слизистая оболочка губ отграничена от кожи красной каймой. В подслизистой клетчатке губ имеются многочисленные слизистые железы. В толще губ заложены мимические мышцы (mm. orbicularis oris, quadratus labii superioris, inferioris, risorius, а также волокна mm. zygomaticus, caninus). В мягких тканях губ имеется обильная сеть кровеносных сосудов (ветви лицевых, подглазничных, подбородочных артерий и вен). Поверхностные вены области губ широко анастомозируют не только друг с другом, но соединяются также, с крыловидным сплетением посредством v. anastomotica и с пещеристой пазухой твердой мозговой оболочки через w. ophthalmicae inferior et superior. Мышцы иннервируются ветвями лицевого нерва. Чувствительная иннервация обеспечивается второй и третьей ветвями тройничного нерва. Гнойно-воспалительные процессы кожи губ (фолликулит, фурункул, карбункул), инфицированные раны, нагноившиеся гематомы губ. Характерные местные признаки абсцесса, флегмоны области губ Жалобы на боль в зоне локализации гнойно-воспалительного процесса, усиливающуюся при движении губ. Объективно. Для гнойно-воспалительных процессов этой локализации (особенно верхней губы) характерно увеличение объема губы как за счет воспалительного инфильтрата, так и коллатерального отека, часто распространяющегося на подглазничную область, нижнее веко. При локализации гнойно-воспалительного очага в подкожно-жировой клетчатке кожа над ним резко напряжена, гиперемирована, а при локализации в подслизистом клетчаточном слое — характерные местные признаки воспаления ярче выражены на внутренней поверхности губ, обращенной в сторону полости рта. Пути дальнейшего распространения инфекции Подглазничная, щечная области. При развитии тромбофлебита v. angularis, анастомозирующей с бассейном v. ophthalmica, возможно распространение инфекции на клетчатку глазницы, пещеристый синус (sinus cavernosus), оболочки головного мозга, головной мозг. Методика операции вскрытия абсцесса, флегмоны губ 1. Обезболивание — местная инфильтрационная анестезия на фоне премедикации, наркоз (внутривенный). 2 . При гнойно-воспалительном процессе в подкожно-жировой клетчатке губ место и направление разреза кожи выбирают с учетом локализации гнойного очага и ожидаемого эстетического эффекта после заживления операционной раны. 4. После проведения разреза кожи (слизистой оболочки), расслаивая кровоостанавливающим зажимом подлежащие ткани, продвигаются к центру инфекционно-воспалительного очага, вскрывают его и эвакуируют гной. 5. Гемостаз путем перевязки или диатермокоагуляции кровоточащих сосудов в ране. 6. Введение в рану ленточного дренажа из перчаточной резины или полиэтиленовой пленки. 7. Наложение асептической повязки (при вскрытии абсцесса, флегмоны доступом со стороны кожных покровов) с гипертоническим раствором, антисептиками. 6.2.4. Абсцесс, флегмона области носа (regie nasi) Границы области. Верхняя — горизонтальная линия, соединяющая медиальные концы бровей, нижняя — горизонтальная линия, проведенная через основание кожной перегородки носа, с боков — носощечная и носогубная складки. Различают наружную область и полость носа. Наружная область носа (regio nasi externa). Кожа наружной области тонкая, на спинке носа подвижная, на крыльях — богата сальными железами. Подкожная клетчатка выражена слабо. Под кожей находятся мимические мышцы: m. nasalis (по боковой поверхности вблизи крыльев), m. depressor septi nasi (у носовой перегородки над верхней губой). По спинке носа распространяются ветви a. dorsalis nasi (конечная ветвь глазной артерии), а по боковой поверхности проходят ветви а. angularis (конечная ветвь лицевой артерии). Венозный отток осуществляется по одноименным венам. Чувствительная иннервация обеспечивается из первой и второй ветви тройничного нерва (n. infratrochlearis, ethmoidalis anterior, infraorbitalis). Мимические мышцы интернируются лицевым нервом. Костную основу наружного носа составляют носовые кости, дополняемые боковыми хрящами спинки и крыльев носа. Срединное положение занимает хрящ носовой перегородки. Основные источники и пути проникновения инфекции Инфекционно-воспалительные процессы (фолликулит, фурункул), инфицированные раны кожного покрова и слизистой оболочки носа; вторичное поражение в результате распространения гнойно-воспалительного процесса из смежных областей (верхней губы, подглазничной области, области век). Характерные местные признаки абсцесса наружного носа Жалобы на боль в зоне локализации гнойно-воспалительного очага пульсирующего характера, затрудненное прохождение воздуха через соответствующую половину носа. Объективно. При локализации гнойно-воспалительного процесса в подкожной клетчатке имеется асимметрия наружного носа за счет припухлости инфильтрированных тканей. Кожа гиперемирована, напряжена, пальпация вызывает боль. При локализации гнойно-воспалительного процесса в подслизистом слое клетчатки передняя риноскопия (с использованием носового зеркала) выявляет сужение просвета носового хода воспалительным инфильтратом, затрудняющее прохождение воздуха. Слизистая оболочка над инфильтратом гиперемирована. Пути дальнейшего распространения инфекции Смежные анатомические области (область век, глазницы, лобная, подглазничная области, верхняя губа, полость носа), кости основания черепа, твердая мозговая оболочка и ее синусы. Методика операции вскрытия абсцесса, флегмоны наружного носа При локализации гнойно-воспалительного очага в подкожной клетчатке: 1. Обезболивание — местная инфильтрационная анестезия на фоне премедикации или наркоз (внутривенный). 2. Направление кожного разреза, проводимого через центр воспалительного инфильтрата на всем его протяжении, выбирают с учетом ожидаемого косметического эффекта, ориентируясь на естественные складки кожи (рис. 27). Рис. 27. Место и направление разрезов кожи при вскрытии абсцесса, флегмоны наружного носа 3. Раздвигая края раны кровоостанавливающим зажимом, вскрывают гнойный очаг и эвакуируют гной. 4. В рану вводят ленточный дренаж из перчаточной резины или полиэтиленовой пленки. 5. Наложение асептической повязки с гипертоническим раствором, антисептиками. При локализации гнойно-воспалительного очага в подслизистом слое клетчатки: 1. Обезболивание — местная инфильтрационная анестезия в сочетании с аппликационной анестезией 1-2%-м раствором дикаина. 2. Разрез слизистой оболочки носа вдоль нижней границы воспалительного инфильтрата. 3. Разведение краев раны кровоостанавливающим зажимом «москит» с расслойкой тканей до вскрытия гнойно-воспалительного очага и эвакуации гноя. 4. Так как дренаж в ране не удерживается, с целью улучшения условий для оттока экссудата можно иссечь участок слизистой оболочки по краю раны шириной в 3-4 мм. 6.2.5. Абсцесс, флегмона области подбородка (regie mentalis) Границы области. Верхняя — подбородочно-губная складка, нижняя – край тела нижней челюсти, боковые — вертикальные линии, проведенные вниз от углов рта. Послойная структура. Кожа тонкая, у мужчин имеет волосяной покров, содержит потовые и сальные железы. Подкожная клетчатка умеренно выражена. Под кожей располагаются подбородочные мышцы (mm. mentales). Чувствительная иннервация осуществляется ветвями подбородочного нерва (n. mentalis), который является продолжением нижнего луночкового нерва (n. alveolaris inferior). Место выхода последнего из канала нижней челюсти — for. mentale — проецируется на середине расстояния между альвеолярным и нижним краями тела нижней челюсти на вертикальной линии, проведенной от лунки второго премоляра (иначе — на середине расстояния между средней линией подбородка и передним краем жевательной мышцы). Мимические подбородочные мышцы иннервируются из краевой ветви лицевого нерва (ramus marginalis n. facialis). Кровоснабжение области происходит из a. mentalis и нижнегубных ветвей a. facialis. Основные источники и пути проникновения инфекции Очаги одонтогенной инфекции в области нижних 43 42 41 31 32 33 зубов, гнойно- Характерные местные признаки абсцесса, флегмоны области подбородка Жалобы на боль в области подбородка пульсирующего характера. Объективно: припухлость тканей подбородочной области, гиперемия кожных покровов. При пальпации определяется инфильтрат, давление на который вызывает боль, может определяться флюктуация. Пути дальнейшего распространения инфекции Возможно распространение инфекционно-воспалительного процесса по протяжению на смежные анатомические области: на подподбородочную, щечную области, на нижнюю губу. Методика вскрытия абсцесса, флегмоны в области подбородка 1. Обезболивание — местная инфильтрационная анестезия в сочетании с двусторонней проводниковой анестезией у подбородочного отверстия (foramen mentale) на фоне премедикации. 2. Разрез кожи проводят с учетом локализации гнойно-воспалительного очага и ожидаемого эстетического эффекта: дугообразные разрезы, окаймляющие подбородок; вертикальный разрез по средней линии (рис. 28). 3. По линии разреза кожи рассекают подлежащие ткани — подкожножировую клетчатку, содержащую фиброзные и мышечные цолокна (m. mentalis). Гемостаз. 5. В рану вводят ленточный дренаж из перчаточной резины или полиэтиленовой пленки. 6. Асептическая повязка с гипертоническим раствором, антисептиками. 6.3. Глубокие области переднего (срединного) отдела лица 6.3.1. Абсцесс, флегмона области глазницы (regie orbitalis) Г раницы. Область ограничена костными стенками, замыкающими полость глазницы с ее содержимым. Вход в полость глазницы закрыт плотной фасцией, так называемой глазничной перегородкой (septum orbitale). Эта фасциальная пластинка прикрепляется к надкостнице костей, ограничивающих вход в глазницу, и к хрящам век. Таким образом, глазничная перегородка разделяет область глазницы на два отдела — поверхностный или область век (regie palpebralis) и глубокий или собственно область глазницы (regio orbitalis), в котором расположены глазное яблоко, мышцы, сосуды, нервы и жировая клетчатка (рис. 29). Внутренняя стенка (paries medialis) граничит с клиновидной пазухой (sinus sphenoidalis) и клетками решетчатого лабиринта (cellulae ethmoidales). Она очень тонкая, нередко имеет дефекты и отверстия для прохождения сосудов и нервов, что обусловливает возможность распространения гнойно-воспалительного процесса с придаточных пазух носа на клетчатку глазницы. В заднем отделе глазницы между костями имеются верхне- и нижнеглазничные щели (fissura orbitalis superior et inferior). Первая из них сообщает полость глазницы со средней черепной ямкой (fossa cranii media) и содержит ряд сосудов и нервов: vv. ophthalmicae, n. oculomotorius, n. ophthalmicus, n. trochlearis, n. abducens. Зрительный нерв проникает в глазницу через зрительный канал (canalis opticus) вместе с глазной артерией (a. ophthalmica) — ветвью внутренней сонной артерии (а. carotis interna). Нижнеглазничная щель соединяет глазницу с крылонебной (fossa pterygopalatina) Передний отдел полости глазницы занимает глазное яблоко. Позади него имеется обильное скопление жировой клетчатки, окутывающей проходящие здесь сосуды и нервы. Глазное яблоко отделено от клетчатки плотной соединительнотканной капсулой (capsula bulbi). В полости глазницы расположены 7 мышц, одна из которых (m. levator palpebrae sup.) прикрепляется к верхнему веку. Остальные (4 прямых и 2 косых) прикрепляются к белочной оболочке глаза и обеспечивают его движения (рис. 29). Основные источники и пути проникновения инфекции Очаги одонтогенной инфекции в области 15 14 13 23 24 25 зубов, при тромбофлебите угловой вены (v. angularis). Вторичное поражение в результате распространения инфекционно-воспалительного процесса из верхнечелюстной пазухи, решетчатой кости, подвисочной, крылонебной ямок, подглазничной области, век. Характерные местные признаки абсцесса, флегмоны глазницы Жалобы на сильную боль в области глаза, головную боль, нарушение зрения. Объективно. Отек век и конъюнктивы глазного яблока (хемоз), экзофтальм. Глазная щель сужена, движения глазного яблока ограничены. Давление на глазное яблоко (через веки) вызывает боль. Зрение снижено вплоть до полной потери. Пути дальнейшего распространения инфекции Венозные синусы твердой мозговой оболочки, оболочки головного мозга, головной мозг, подвисочная, крылонебная ямки, кости основания черепа. Методика операции вскрытия абсцесса, флегмоны глазницы Обезболивание — наркоз (внутривенный или ингаляционный), местная инфильтрационная анестезия в сочетании с проводниковой у круглого отверстия (foramen rotundum) по М.М.Вайсблату. При локализации гнойно-воспалительного процесса в верхнем отделе глазницы: — разрез кожи и подкожной клетчатки в области верхненаружного или верхневнутреннего края орбиты (в зависимости от локализации воспалительного инфильтрата) проводят вдоль нижнего края брови длиной около 2 см (рис. 30, А, Б). Гемостаз; — рассечение скальпелем глазничной перегородки (septum orbitale) в месте прикрепления ее к верхнему краю орбиты на протяжении 0,7-1,0 см (рис. 30, Г); — вскрытие абсцесса (флегмоны) путем расслоения клетчатки верхнего отдела глазницы с помощью кровоостанавливающего зажима, который вводят через разрез в глазничной перегородке и продвигают между глазным яблоком верхней и стенкой глазницы к центру гнойно-воспалительного очага (рис. 30, Д); — введение через операционную рану ленточного резинового или полиэтиленового дренажа в клетчаточное пространство .верхнего отдела глазницы к центру гнойно-воспалительного очага (рис. 30, Е); — наложение асептической повязки с гипертоническим раствором, антисептиками. источник Флегмоны и абсцессы челюстно-лицевой области – это один из самых частых диагнозов в хирургической стоматологии. В последнее десятилетие отмечается рост заболеваемости именно этими недугами, которые протекают в тяжелой форме и иногда заканчиваются опасными для жизни состояниями (сепсис, медиастенит и тромбоз сосудов головы). Абсцессы и флегмоны челюстно-лицевой области представляют собой ограниченный или разлитой гнойный процесс. Они, преимущественно, локализируются в одной или в нескольких анатомических областях. При этом для флегмоны более характерно бурное течение. По статистике абсцесс встречается в четыре раза чаще, чем разлитое воспалительно-гнойное поражение. Абсцесс и флегмона челюстно-лицевой области делятся на несколько категорий в зависимости от расположения патологического процесса, клинической картины и источника инфекции. Хирурги-стоматологи выделяют следующие формы флегмон и абсцессов:
В клинической практике врачи-стоматологи часто используют деление на одонтогенные и неодонтогенные патологии. По принципу локализации отека специалисты идентифицируют следующие заболевания:
По тяжести клинического течения гнойные поражения бывают:
Большинство гнойных поражений челюстно-лицевой области носят одонтогенный характер. Это означает, что заболевание формируется из-за распространения инфекции из воспаленного корня или пародонта. В таких случаях стрептококки и стафилококки из первичного очага через лимфатические сосуды проникают в глубокие слои мягких тканей лица. Огромное значение в развитии гнойного процесса имеет состояние иммунитета. Снижение защитных способностей организма является мощным предрасполагающим фактором нагноения тканей. На начальных стадиях абсцессы, флегмоны, прилежащие к нижней челюсти, проявляются уплотнением и прогрессирующим отеком мягких тканей лица. Кожные покровы над гнойным очагом часто гиперемированы. Ключевым симптомом нагноения служит флюктуация – ощущение наличия жидкости в замкнутом пространстве. Течение флегмон сопровождаются общей интоксикацией, при которой пациент предъявляет следующие жалобы:
Абсцессы, как правило, не вызывают подобной симптоматики вследствие ограниченности патологического процесса. Абсцесс, флегмона челюстно-лицевой области у детей характеризируется острым и тяжелым течением заболевания. Разлитое гнойное поражение мягких тканей формируется в результате несовершенства детской иммунной системы. Установление диагноза при острых одонтогенных инфекциях включает проведение следующих мероприятий:
Каждый врач, приступая к лечению одонтогенного процесса в челюстно-лицевой области, руководствуется в своих действиях следующими принципами:
Хирургическое лечение при флегмоне ЧЛО проводится в специализированном стационаре, где имеется все необходимое оборудование, инструментарий, квалифицированные врачи и другой медицинский персонал, операционные, палата интенсивной терапии. В стационаре можно качественно провести саму операцию и организовать грамотное ведение пациента после операции, его комплексное лечение. Операцию проводят под местной или общей анестезией. Выбор вида анестезии определяется:
Все оперативные вмешательства при этой патологии условно можно разделить на две большие группы: при флегмоне нижней челюсти или при флегмоне верхней челюсти, однако более удобно описывать флегмону соответствующей зоны, на которые принято делить данную область. В зависимости от особенностей расположения очага, наличия подкожной клетчатки, иннервации и кровоснабжения даже разрезы в ходе операций по поводу вскрытия будут своеобразны, везде по определенной линии. Протяженность разрезов кожи и слизистой оболочки при вскрытии воспалительного очага определяется его размерами. Слизистую, кожу и подлежащие ткани, вплоть до фасции, разрезают скальпелем или электроскальпелем, далее ткани расслаивают, обращаясь с ними максимально щадяще. При гнилостно-некротических поражениях приходится проводить иссечение погибших тканей, то есть некрэктомию. Затем организуется дренирование раны одним из возможных для этого способов:
Если нет необходимости в пребывании в палате интенсивной терапии, после операции пациента переводят в обычную палату. В дальнейшем больному делают перевязки, минимум один раз в сутки или по мере необходимости, строго руководствуясь инструкциями врача. Очищение раны после операции происходит одновременно с процессом ее грануляции. По мере стихания в связи с этим острых явлений пациенты начинают кушать, спать. Облегчаются боли, температура снижается до субфебрильной, прекращается отделяемое из раны. Как раз в этот период больному для ускорения и улучшения заживления раны накладывают первично-отсроченные и вторичные швы. Пациента выписывают из стационара после нормализации температуры тела, показателей крови, возможно более полного восстановления основных функций ЧЛ области. Даются все необходимые рекомендации на последующие этапы лечения, назначают комплекс ЛФК на дом. Для лечения пациентов с флегмонами ЧЛО используются следующие основные средства:
В условиях современности ограничением к использованию того или иного препарата зачастую является в том числе и его цена, поэтому так важно обратиться за специализированной помощью, а не выбирать себе лекарства в аптеке по собственному разумению. Врач в стационаре подберет необходимые лекарства чтобы вылечить, а не временно приостановить болезнь. Самолечение в случае гнойного воспаления может иметь самые плачевные последствия, вплоть до развития септического заражения крови. Особо хочется отметить такой метод, как введение стафилококкового анатоксина, который является достаточно эффективным и имеет многие преимущества. Так как основное число больных с флегмонами — экстренное, им вводят анатоксин как средство экспресс-иммунизации троекратно: в день поступления, на 3-й день, а также на 6-7-й день в возрастающей дозе — 0,3 мл, затем 0,8 мл и 1 мл соответственно. Физиотерапевтическое лечение назначается пациенту на нескольких этапах лечения, а именно:
Гнойные поражения челюстно-лицевой области могут осложняться такими патологиями:
Прогноз одонтогенных абсцессов и флегмон, как правило, благоприятный. Позитивный результат лечения наблюдается при своевременном указании полноценной хирургической помощи. В таких случаях пациент подлежит госпитализации в специализированный медицинский стационар. Летальные исходы при гнойном поражении мягких тканей челюстно-лицевой области связаны с поздней обращаемостью больного и системным угнетением его иммунитета. Профилактика заболевания достигается такими способами:
Каждый человек должен помнить, что цена профилактики намного ниже стоимости лечения. А в некоторых случаях санация ротовой полости может предупредить развитие тяжелых осложнений, которые сопровождаются высокой смертностью пациентов. источник
Абсцесс на губе — крайне опасное состояние, так как вероятность его распространения по клетчаточным пространствам крайне высок. Вследствие интенсивного кровоснабжения лица распространение гнойного процесса на подглазничную и щечную область происходит крайне быстро. Полезная информация по теме: Возбудителем гнойного воспаления и формирования абсцесса на губе являются патогенные микроорганизмы. Источниками их обитания являются так называемые стрепто- и стафилодермии. Иными словами, предрасполагающим состоянием является:
Первичный этап диагностики – это осмотр пациента и тщательный сбор анамнеза. Больных, как правило, беспокоит боль, усиление которой наблюдается при:
При осмотре нижней половины лица выявляется:
При сформировавшемся абсцессе на поверхности кожи или слизистой очерчено место наибольшего истончения тканей. Гнойные массы могут расплавлять структуры кожи или слизистой оболочки, вызывая самостоятельное вскрытие гнойной полости. В последующем такая рана плохо заживает, постоянно увлажняется серозно-гнойным отделяемым. После заживления такой раневой поверхности остаётся косметический дефект с формированием рубца. Полезная информация по теме: При локализации абсцесса в области лица, а точнее на верхней или нижней губе лечение должно проводиться специалистом хирургического профиля. Сформированный абсцесс подлежит вскрытию с последующим дренирование гнойных полостей. Лечением абсцессов вышеуказанной локализации занимается челюстно-лицевой хирург. После осмотра и подготовки пациента выполняется хирургическое вмешательство. Операция проводится с соблюдением всех правил асептики и антисептики. Методика выполнения разрезов зависит:
Вскрытие абсцесса требует местной анестезии, что обеспечивает безболезненность проведения процедуры. Записаться на приём к хирургу частного медицинского центра можно, позвонив в справочную «Ваш доктор». Приём по предварительной записи или экстренный приём у хирурга частного медицинского центра будет состоять из двух частей: консультация и оказание неотложной медицинской помощи. После выполнения вскрытия и наложения дренажей врач назначает время контрольного приёма и дату снятия швов. Полезная информация по теме: источник Флегмоны, абсцессы век бывают вторичными — источником инфицирования клетчатки служат гнойные заболевания сальных желез, кожи, инфицированные раны, нагноившиеся гематомы. Возможно проникновение микрофлоры из смежных областей (подглазничной, лобной, скуловой). Точно так же при абсцессе, флегмоне век возможно распространение воспаления в подглазничную, лобную, скуловую области, решетчатую кость. Больных беспокоят умеренно выраженная боль, сужение или закрытие глазной щели и вследствие этого нарушение зрения. Флегмону, абсцесс всегда сопровождают выраженный отек и слипание век, сужение или закрытие глазной щели. Кожа гиперемирована, отмечается выраженный конъюнктивит с гнойным отделяемым. Пальпаторно определяют болезненный инфильтрат. Для вскрытия абсцесса разрез проводят строго над инфильтратом, затем ткани расслаивают тупым путем с помощью кровоостанавливающего зажима. Гной удаляют, рану дренируют резиновым выпускником. Абсцесс, флегмона клетчатки подглазничной области — результат вторичного инфицирования. В клетчатке проходят угловые артерия и вена (которые анастомозируют с глазной артерией и веной), а также ветви лицевого нерва, иннервирующие мимическую мускулатуру. Источником инфицирования клетчатки этой зоны является одонтогенная инфекция, воспалительное поражение верхних 2, 3, 4, 5-х зубов, инфицирование раны подглазничной области, гнойные процессы, локализованные в клетчатке щечной области и носа. Из клетчатки подглазничной области возможно распространение микрофлоры в полость черепа при контактном восходящем тромбофлебите v. angularis через ее анастомозы с глазной веной с развитием тромбоза пещеристого синуса в дальнейшем. Боль локализована в подглазничной области, отмечают отек и слипание век. Лицо асимметрично, подглазничная область и веки отечны, носогубная складка сглажена, кожа, слизистая оболочка преддверия рта гиперемированы. Поверхностные абсцессы и флегмоны подглазничной области вскрывают разрезом, проведенным у нижнего края гнойника выше носогубной складки. Рассекают кожу, подкожную клетчатку, поверхностную фасцию и инструментом тупо вскрывают гнойник, расположенный над глазничной частью круговой мышцы глаза. Поверхностный абсцесс, расположенный в верхнем отделе подглазничной области, сразу же над краем глазницы вскрывают разрезом, проведенным по нижнему краю глазницы. Рассекают кожу, подкожную клетчатку и вскрывают гнойник, тупо расслаивая ткани. Полость обследуют, если есть гнойные затеки, которые распространяются книзу, проводят дополнительный разрез в нижнем отделе подглазничной области. Полость промывают и дренируют. Источником инфицирования тканей в этой области служат гнойничковые заболевания кожи — фолликулит, фурункул, карбункул, а также инфицированные раны, нагноившаяся гематома. Распространение инфекции при флегмоне губ возможно в прилежащую подглазничную или щечную область, а по ходу v. angularis далее ophtalonica в клетчаточное пространство глазницы, пещеристый синус, оболочки мозга, мозг. Больных беспокоит боль в области локализации флегмоны, абсцесса, которая усиливается при разговоре, жевании, мимических движениях губ. Воспалительный процесс сопровождается выраженным отеком губы, особенно верхней, сглаженностью носогубной складки, отек распространяется на глазничную область и нижнее веко. Кожа гиперемирована, напряжена, пальпация инфильтрата болезненна. Если воспалительный процесс локализован ближе к слизистой оболочке губ, то она отечна, гиперемирована, уплотнена. Хирургический доступ к абсцессу определяется локализацией: при расположении абсцесса под кожей разрез делают с учетом анатомических особенностей, расположения гнойного очага и ожидаемого косметического эффекта. Гнойник в подслизистом слое вскрывают со стороны слизистой оболочки губ, разрез проводят через вершину инфильтрата. По рассечении кожи и слизистой оболочки вскрывают гнойник и тупым путем расслаивают мягкие ткани с помощью кровоостанавливающего зажима. Рану дренируют ленточным дренажем из перчаточной резины. источник Версия: Справочник заболеваний MedElement Гнойные отграниченные воспаления толщи губ: 1. Целлюлит — острое разлитое гнойное воспаление подкожной жировой клетчатки (флегмона). Характеризуется значительным распространением воспалительного процесса. 3. Фистула (свищ) — канал, соединяющий между собой или внешней средой полые органы или опухоль с поверхностью или какой-либо полостью тела. Обычно имеет вид узкого канала, выстланного эпителием. 1. В целом в подрубрику К13.0 включены следующие клинические понятия: — «Заеда (угловой и другие хейлиты) вследствие дефицита рибофлавина» (E53.0) 2. Отдельные авторы в перечне воспалительных процессов мягких тканей указывают отдельно серозное воспаление. Иногда в литературе трактуют его как целлюлит. 3. Аденофлегмона (разновидность флегмоны) — это разлитое гнойное воспаление клетчатки, возникающее в результате распространения инфекции по протяжению из пораженного лимфатического узла. 4. Распространенная флегмона с вовлечением соседних областей кодируется в другой рубрике. Абсцесс и флегмона, возникают вследствие повреждения или воспаления тканей губы при присоединении инфекционного агента. Травма губ может быть непреднамеренной, самоиндуцированной (например, пирсинг) или ятрогенной. Механизм травмы может быть обусловлен следующими видами воздействия: Свищ губы может возникнуть: Абсцесс, флегмона Свищ губы Мукоцеле (киста). Киста обнаруживается наиболее часто на нижней губе и крайне редко на нижней. Диагноз изолированного абсцесса губы не представляет сложности. В качестве диагностической процедуры может быть использована диагностическая пункция тонкой иглой. Диагноз поддерживают: источник Глава 6 Клиническая картина, методика операции вскрытия абсцессов и флегмон головы Свод мозгового отдела головы Абсцесс, флегмона среднего отдела свода (лобно-теменно-затылочной области — regio fronto-parieto-occipitalis) Топографическая анатомия Границы лобно-теменно-затылочной области. Передняя — верхний край глазницы, задняя — затылочный бугор и верхняя височная линия (linea nuchae superior), боковые — верхняя височная линия (linea temporalis superior). Рис. 15. Артерии лица и свода мозгового отдела головы: 1 — a. supraoibitalis, 2 — r. frontalis a. temporalis superfic, 3 — a. temporalis superficialis, 4 — a. transversa faciei, 5 — a. zygomaticooibitalis, 6 — a. angularis, 7 — a. labialis superior, 8 — a. labialis inferior, 9 — a. facialis, 10 — a. submentalis, 11 — a. occipitalis Особенностями сосудов области является обилие анастомозов между соседними бассейнами, соединение вен посредством эмиссариев с синусами твердой мозговой оболочки, а также неспадаемость сосудов, благодаря тесной связи их адвентиции с соединительно-тканными перемычками подкожной клетчатки. Апоневротический шлем (galea aponeurotica) представляет собой сухожильное растяжение лобных и затылочных мышц. Под ним находится слой рыхлой подапоневротической клетчатки, отделяющей шлем от надкостницы костей свода черепа. Под надкостницей расположен еще один слой рыхлой клетчатки, которая отсутствует только на линиях межкостных швов, где надкостница прочно фиксирована. Кости свода черепа состоят из наружной и внутренней компактных пластинок, между которыми находится губчатый слой (diploe). Таким образом, в лобно-теменно-затылочной области имеется три слоя клетчатки, где могут развиваться гнойно-воспалительные процессы. Подапоневротическая клетчатка не имеет четких границ, в боковых отделах она продолжается в клетчатку височных областей. Лишь спереди (по верхнеглазничному краю) и сзади (по lin. nuchae superior) подапоневротическое клетчаточное пространство ограничивается линиями прикрепления лобных и затылочных мышц. Поднадкостничная клетчатка имеет четкие границы по линиям межкостных швов. Основные источники и пути проникновения инфекции Гнойно-воспалительные заболевания кожи (фолликулит, фурункул, карбункул), инфицированные раны, гематомы лобно-теменно-затылочной области, флегмона смежных областей (височной области, век). Характерные местные признаки абсцесса, флегмоны лобно-теменно-затылочной области Жалобы на боль пульсирующего характера в зоне локализации гнойно-воспалительного процесса. Интенсивность боли тем выше, чем глубже располагается гнойный очаг. Объективно: припухлость в зоне локализации гнойного очага за счет воспалительной инфильтрации тканей, выраженность которой тем меньше, чем глубже располагается очаг воспаления. Из-за волосяного покрова гиперемия кожи над очагом гнойного воспаления в теменной и затылочной областях выражена слабо, вто время как при абсцессе, флегмоне лобной области этот симптом бывает выражен достаточно ярко. Пальпация зоны воспаления вызывает боль, может определяться флюктуация. Пути дальнейшего распространения инфекции Смежные анатомические области (височная область, область век), кости свода черепа, синусы твердой мозговой оболочки. Топографическая анатомия Границы области. Нижняя — скуловая дуга (arcus zygomaticus) и подвисочный гребень височной кости (crista mfratemporalis); верхняя, передняя и задняя — соответствуют дугообразной линии прикрепления височной мышцы (Hh. temporalis superior). Послойная структура. Кожа тонкая, подвижная, частично покрыта полосами. Подкожная клетчатка рыхлая, умеренно выраженная. На 1-2 см кпереди от ушной раковины в клетчатке проходит a. temporalis superficialis в сопровождении одноименной вены и п. auriculotemporalis. Над передней третью скуловой дуги к лобной мышце поднимается г. frontalis, а к круговой мышце глаза — r. zygomaticus лицевого нерва. Височный апоневроз (fascia temporalis) состоит из двух листков, которые расходятся над скуловой дугой и прикрепляются к наружной и внутренней поверхности последней, образуя замкнутое межапоневротическое клетчаточное пространство. Между глубоким листком височного апоневроза и наружной поверхностью височной мышцы располагается подапоневротическое клетчаточное пространство. Сверху, спереди и сзади это пространство ограничено прикреплением височного апоневроза к лобной, теменной и височной костям. По направлению книзу клетчатка продолжается вдоль височной мышцы вплоть до прикрепления последней к венечному отростку нижней челюсти. Позади скуловой дуги она смыкается с подмассетериальной клетчаткой и далее — с жировым скоплением щеки (corpus adiposum Bicnat). Рис. 17. Направление разрезов кожи в лобной области при вскрытии абсцессов, флегмон (по ходу естественных кожных складок) Таким образом, в височной области возможны следующие локализации гной но-воспалительного процесса: в подкожной клетчатке, в межапоневрртическом, подапоневротическом, подмышечном клетчаточных пространствах. Топографическая анатомия Границы области соответствуют границам орбиты. На границе век с лобной областью располагается полоска кожи с густым ростом волос — бровь (supercilium). Между свободным краем верхнего и нижнего века находится глазная щель (rima palpebrarum). Медиальный угол глазной щели закруглен и образует слезное озеро (lacus lacrimalis). На передней грани свободного края век в несколько рядов располагаются жесткие волоски —.ресницы (cilia). Послойная структура. Кожа тонкая, подвижная по отношению к подлежащим анатомическим структурам — мышце (m. orbicularis oculi), так называемому хрящу век (tarsus). В толще tarsus, являющегося плотной соединительно-тканной пластинкой, расположены сальные железы (glandulae tarsales), выводные протоки которых открываются в области свободного края век. Изнутри веки покрыты конъюнктивой (conjunctiva), плотно связанной с tarsus которая вблизи края глазницы переходит на глазное яблоко. Кровоснабжение осуществляется в основном из системы a. ophthalmica, ветви которой образуют на поверхности хрящей век артериальные дуги (arcus palpebralis superior et inferior). Отток венозной крови происходит в систему v. facialis, v. temporalis superflcialis, v. v. ophthalmicae. Топографическая анатомия Границы подглазничной области: верхняя — нижний край глазницы (margo infraorbitalis), нижняя — альвеолярный отросток верхней челюсти (processus alveolaris maxillae), внутренняя — край грушевидного отверстия (apertura piriformis), наружная — скулочелюстной шов (sutura zygomatico-maxillaris). Таким образом, положение этой области приблизительно соответствует «собачьей ямке» (fossa canina) верхней челюсти и передней стенке верхнечелюстного синуса (гайморовой пазухи). Послойная структура. В подкожной клетчатке вблизи внутреннего угла глаза проходят конечные ветви лицевой артерии и вены (a. et v. angularis), анастомозирующие с ветвями глазной артерии и вены (a. et v. ophthalmica). В клетчатке находятся также волокна мимических мышц — скуловой (m. zygomaticus), щечной (т. buccinator) и мышцы, поднимающей угол рта (m. levator anguli oris). На 0,5-1,0 см ниже края глазницы располагается выходное отверстие подглазничного канала (foramen infraorbitale), через которое проходит чувствительный подглазничный нерв (n. infraorbitalis) и одноименные вена и артерия. Иннервация мимических мышц обеспечивается ветвями лицевого нерва (n. facialis). Топографическая анатомия Границы области рта (губ): верхняя — горизонтальная линия, проведенная через основание кожной перегородки носа, нижняя — горизонтальная линия, соответствующая уровню надподбородочной складки, с боков — носогубные складки. К области рта относятся мягкие ткани, окружающие ротовое отверстие — область губ. Послойная структура. Кожа тонкая, содержит большое количество сальных желез. Слизистая оболочка губ отграничена от кожи красной каймой. В подслизистой клетчатке губ имеются многочисленные слизистые железы. В толще губ заложены мимические мышцы (mm. orbicularis oris, quadratus labii superioris, inferioris, risorius, а также волокна mm. zygomaticus, caninus). В мягких тканях губ имеется обильная сеть кровеносных сосудов (ветви лицевых, подглазничных, подбородочных артерий и вен). Поверхностные вены области губ широко анастомозируют не только друг с другом, но соединяются также, с крыловидным сплетением посредством v. anastomotica и с пещеристой пазухой твердой мозговой оболочки через w. ophthalmicae inferior et superior. Мышцы иннервируются ветвями лицевого нерва. Чувствительная иннервация обеспечивается второй и третьей ветвями тройничного нерва. Топографическая анатомия Границы области. Верхняя — горизонтальная линия, соединяющая медиальные концы бровей, нижняя — горизонтальная линия, проведенная через основание кожной перегородки носа, с боков — носощечная и носогубная складки. Различают наружную область и полость носа. Наружная область носа (regio nasi externa). Кожа наружной области тонкая, на спинке носа подвижная, на крыльях — богата сальными железами. Подкожная клетчатка выражена слабо. Под кожей находятся мимические мышцы: m. nasalis (по боковой поверхности вблизи крыльев), m. depressor septi nasi (у носовой перегородки над верхней губой). По спинке носа распространяются ветви a. dorsalis nasi (конечная ветвь глазной артерии), а по боковой поверхности проходят ветви а. angularis (конечная ветвь лицевой артерии). Венозный отток осуществляется по одноименным венам. Чувствительная иннервация обеспечивается из первой и второй ветви тройничного нерва (n. infratrochlearis, ethmoidalis anterior, infraorbitalis). Мимические мышцы интернируются лицевым нервом. Костную основу наружного носа составляют носовые кости, дополняемые боковыми хрящами спинки и крыльев носа. Срединное положение занимает хрящ носовой перегородки. Топографическяя анатомия Границы области. Верхняя — подбородочно-губная складка, нижняя – край тела нижней челюсти, боковые — вертикальные линии, проведенные вниз от углов рта. Послойная структура. Кожа тонкая, у мужчин имеет волосяной покров, содержит потовые и сальные железы. Подкожная клетчатка умеренно выражена. Под кожей располагаются подбородочные мышцы (mm. mentales). Чувствительная иннервация осуществляется ветвями подбородочного нерва (n. mentalis), который является продолжением нижнего луночкового нерва (n. alveolaris inferior). Место выхода последнего из канала нижней челюсти — for. mentale — проецируется на середине расстояния между альвеолярным и нижним краями тела нижней челюсти на вертикальной линии, проведенной от лунки второго премоляра (иначе — на середине расстояния между средней линией подбородка и передним краем жевательной мышцы). Мимические подбородочные мышцы иннервируются из краевой ветви лицевого нерва (ramus marginalis n. facialis). Кровоснабжение области происходит из a. mentalis и нижнегубных ветвей a. facialis. Топографическая анатомия Рис. 29. Глазница — regio orbitalis (схема сагиттального сечения): 1 — bulbus oculi, 2 — septum orbitale, 3 — palpebra superior, 4 — palpebra inferior, 5 — fossa crania anterior, 6 — sinus maxillaris, 7 — canalis infraorbitalis, 8 — glandula lacrimalis, 9 — m. rectus superior, 10 — m. rectus inferior, 11 — m. rectus lateralis, 12 — m. obliquus inferior Верхняя стенка глазницы (paries superior) граничит с передней черепной ямкой (fossa cranii anterior) и лобной воздухоносной пазухой (sinus frontalis), нижняя (paries inferior) — с верхнечелюстной (Гайморовой) пазухой (sinus maxillaris). На нижней стенке имеется отверстие подглазничного канала (canalis infraorbitalis), а на наружной стенке — отверстие скуловисочного канала. Внутренняя стенка (paries medialis) граничит с клиновидной пазухой (sinus sphenoidalis) и клетками решетчатого лабиринта (cellulae ethmoidales). Она очень тонкая, нередко имеет дефекты и отверстия для прохождения сосудов и нервов, что обусловливает возможность распространения гнойно-воспалительного процесса с придаточных пазух носа на клетчатку глазницы. В заднем отделе глазницы между костями имеются верхне- и нижнеглазничные щели (fissura orbitalis superior et inferior). Первая из них сообщает полость глазницы со средней черепной ямкой (fossa cranii media) и содержит ряд сосудов и нервов: vv. ophthalmicae, n. oculomotorius, n. ophthalmicus, n. trochlearis, n. abducens. Зрительный нерв проникает в глазницу через зрительный канал (canalis opticus) вместе с глазной артерией (a. ophthalmica) — ветвью внутренней сонной артерии (а. carotis interna). Нижнеглазничная щель соединяет глазницу с крылонебной (fossa pterygopalatina) Передний отдел полости глазницы занимает глазное яблоко. Позади него имеется обильное скопление жировой клетчатки, окутывающей проходящие здесь сосуды и нервы. Глазное яблоко отделено от клетчатки плотной соединительнотканной капсулой (capsula bulbi). В полости глазницы расположены 7 мышц, одна из которых (m. levator palpebrae sup.) прикрепляется к верхнему веку. Остальные (4 прямых и 2 косых) прикрепляются к белочной оболочке глаза и обеспечивают его движения (рис. 29). Топографическая анатомия Границы. Полость носа вверху граничит с передней черепной ямкой, внизу — с твердым небом, с боков — с медиальной стенкой глазницы и верхнечелюстной (гайморовой) пазухой. По срединной плоскости полость носа разделена носовой перегородкой на две половины. Спереди полость носа открывается грушевидным отверстием (apertura piriformis), сзади — сообщается с глоткой посредством хоан. Костную основу стенок полости носа составляют: сверху — внутренняя поверхность носовых костей, носовая часть лобной кости, lamina cribrosa решетчатой кости и тело клиновидной кости; снизу — верхняя поверхность твердого неба (горизонтальная пластинка небной кости). Латеральная стенка полости образована носовой костью, лобным отростком и носовой поверхностью верхней челюсти, слезной костью, лабиринтами решетчатой кости, перпендикулярной пластинкой небной кости, медиальной пластинкой крыловидного отростка. От боковой стенки полости носа отходят три носовых раковины — верхняя, средняя и нижняя, между которыми проходят три носовых хода. В верхний ход (между верхней и средней раковинами) открываются задние и средние ячейки решетчатой кости. У заднего конца верхней раковины находится клиновидно-небное отверстие (foramen sphenopalatinum), ведущее в крылонебную ямку (fossa pterygopalatina), а над верхним краем раковины — отверстие воздухоносной пазухи клиновидной кости. В средний носовой ход открываются лобная и верхнечелюстная пазухи, а также передние ячейки решетчатой кости. В нижний ход (между нижней раковиной и твердым небом) открывается слезно-носовой канал. Костную основу перегородки носа образуют сошник (vomer) и перпендикулярная пластинка решетчатой кости. Полость носа, так же как и стенки придаточных пазух (верхнечелюстной, лобной, клиновидной, решетчатой), выстлана слизистой оболочкой, обильно снабжаемой сосудами и нервами. Артерии являются ветвями глазной (аа. ethmoidales anterior et posterior), челюстной (a. sphenopalatina) и лицевой (аа. septi hasi) артерий. Вены носовой полости составляют притоки лицевой, челюстной и глазных вен. Они анастомозируют с венами носоглотки, глазницы и синусами твердой мозговой оболочки. Нервы слизистой оболочки носа являются ветвями обонятельного (n. olphactorius) и тройничного нерва (первой и второй ветвей). Топографическая анатомия Полость рта делится альвеолярными краями челюстей и зубными рядами на два отдела: преддверие и собственно полость рта. Преддверие спереди и с боков ограничено, соответственно, слизистой оболочкой губ и щек. На уровне 2-3 верхних моляров в преддверие рта на слизистой оболочке щеки открывается выводной проток околоушной слюнной железы. Верхней стенкой полости рта является твердое и мягкое нёбо, нижней — дно полости рта, основу которого составляет m. mylohyoideus (диафрагма дна полости рта). Оно имеет сложное строение и включает в себя несколько анатомических областей: подъязычную область (regio sublingualis dext. et sin.), поднижнечелюстную область (regio submandibularis dext. et sin.), подподбородочную область (regio submentalis). Co стороны нижней поверхности дно полости рта покрыто кожей и топографически относится к верхнему отделу шеи (regio suprahyoidea). На слизистой оболочке дна полости рта под языком по обе стороны от уздечки находятся подъязычные сосочки (carunculae sublinguales), где открываются выводные протоки подчелюстной и подъязычной слюнных желез. Альвеолярный отросток верхней челюсти и альвеолярная часть нижней челюсти вместе с зубами образуют границу между преддверием и собственно полостью рта. К анатомическим структурам полости рта, наиболее часто поражаемым гнойно-воспалительными процессами с развитием флегмоны, абсцесса, относятся: твердое нёбо, мягкое нёбо, надкостница челюстей, область языка. Топографическая анатомия Рис. 33. Костная основа твердого нёба (palatum durum): 1 — for. incisivum, 2 — for. palatinum majus, 3 — а. palatina Кровоснабжение твердого нёба осуществляется большой и малой нёбными артериями (аа. palatinae major et minor). Большая нёбная артерия вместе с одноименным нервом выходит из большого нёбного отверстия (foramen palatinum majus), проекция которого находится на 1-1,5 см медиальнее десневого края третьего моляра (рис. 33). Малое нёбное отверстие (место выхода одноименной артерии) находится непосредственно позади большого небного отверстия. Передний участок твердого нёба получает кровоснабжение из резцовой артерии (a. incisiva), которая является ветвью задней артерии перегородки носа. Вместе с резцовой артерией через одноименное отверстие к слизистой оболочке твердого нёба подходит носонебный нерв (n. nasopalatinus). Топографическая анатомия Мягкое нёбо образует заднюю и частично верхнюю стенки полости рта. Мягкое нёбо состоит из фиброзной пластинки (нёбного апоневроза) с прикрепляющимися к ней мышцами и слизистой оболочки, покрывающей их сверху и снизу. Рис. 35. Мышцы мягкого нёба (схема М.Г. Привеса с соавт.): 1 — m. palatoglossus, 2 — т. palatopharyngcus, 3 — т. uvulae, 4 — т. tensor veil palatial, 5 — т. levator veil palatini Мышечный слой мягкого нёба образуют: m. tensor veli palatini, m. levator veli palatini, m. palatoglossus, m. uvulae (рис. 35). Кровоснабжение осуществляется ветвями большой и малой нёбных артерий, ветвями артерий носовой полости, иннервация — ветвями глоточного нервного сплетения. К m. tensor veli palatini подходит веточка от нижнечелюстной ветви тройничного нерва. Абсцесс, флегмона языка Топографическая анатомия В языке принято различать тело (corpus linguae) и корень (radix linguae). Тело языка, представленное мышечным массивом, разделено по средней линии фиброзной перегородкой (septum linguae). Кровоснабжение осуществляется из язычной артерии (a. lingualis), которая располагается продольно на нижней поверхности языка. Отходящие от нее ветви входят в толщу языка, образуя сеть с петлями, вытянутыми соответственно ходу мышечных пучков. В продольном направлении располагается- одноименная вена, язычный (n. lingualis) и подъязычный нервы (n. hypoglossus). Корень языка обеспечивает его фиксацию к нижней челюсти и подъязычной кости (os hyoideum) за счет следующих мышц: подбородочно-язычной (m. genioglossus), подъязычной (m. hyoglossus). Границы клетчаточного пространства корня языка: верхняя — слизистая оболочка так называемого челюстно-язычного желобка (на уровне больших коренных зубов); нижняя — подбородочно-язычная мышца (m. genioglossus); наружная — подъязычно-язычная мышца (m. hyoglossus); задняя — сообщается с подъязычным пространством. Топографическая анатомия Границы подъязычной области. Верхняя — слизистая оболочка полости рта, нижняя — верхняя поверхность челюстно-подъязычной мышцы (m. mylohyoideus), боковая и передняя — внутренняя поверхность тела нижней челюсти, внутренняя — подбородочно-язычная мышца (m. genioglossus). По направлению кзади клетчатка подъязычного пространства непосредственно продолжается в клетчатку так называемого челюстно-язычного желобка и корня языка. В подъязычном пространстве располагается подъязычная слюнная железа (glandula sublingualis), язычный нерв (n. lingualis), 1-2 лимфатических узла, ветви язычной артерии, одноименной вены и вартонов проток (ductus submandibularls), в месте прохождения которого через челюстно-подъязычную мышцу подъязычное клетчаточное пространство сообщается с поднижнечелюстным клетчаточным пространством. Топографическая анатомия Границы челюстно-язычного желобка: верхняя — слизистая оболочка дна полости рта, нижняя — задний отдел челюстно-подъязычной мышцы (m. mylohyoideus), наружная — внутренняя поверхность тела нижней челюсти на уровне моляров, внутренняя — боковая поверхность корня языка, задняя — основание передней небной дужки (arcus palatoglossus), передняя граница практически отсутствует, так как клетчатка челюстно-язычного желобка непосредственно связана с, клетчаткой подъязычного пространства. В пределах этого анатомического образования располагается язычный нерв (n. lingualis) и одноименные артерия и вена. Топографическая анатомия Альвеолярный отросток верхней челюсти и альвеолярный край нижней челюсти, образующие вместе с зубами границу между преддверием и собственно полостью рта, покрыты слизистой оболочкой десен (gingivae). Слизистая оболочка десен неподвижна и нерастяжима, так как здесь отсутствует подслизистый слой. Она плотно сращена с надкостницей альвеолярных отростков челюстей. Слизистая оболочка края десны заходит в лунку зуба, образуя десневой карман. В местах перехода слизистой оболочки с десны на губы и щеки образуются своды преддверия рта (fornix superior et inferior). Топографическая анатомия Границы области. Скуловая область соответствует расположению скуловой кости (os zygomaticum), края которой являются границами области (рис. 43): верхняя — нижненаружный край глазницы (выше и кзади располагается передненижний отдел височной области, выше и кпереди — глазница), нижняя — нижний край скуловой кости и ее височного отростка (ниже располагается щечная область), передняя — скулочелюстной шов (кпереди располагается подглазничная область), задняя граница соответствует височноскуловому шву (кзади располагается околоушно-жевательная область). Рис. 43. Скуловая область и смежные с ней области: 1 — скуловая область, 2 — височная область, 3 — область глазницы, 4 — подглазничная область, 5 — щечная область, 6 — околоушно-жевательная область Кровоснабжение осуществляется скулоглазничной артерией (a. zygomatocoorbitalis), отходящей от поперечной артерии лица. Топографическая анатомия Рис. 52. Околоушно-жевательная область (regio parotideomasseterica) 1 — os zygomaticum, 2 — m. masseter, 3 — glandula parotidea, 4 — ductus parotideus, 5 — processus mastoideus, 6 — nervus facialis Границы околоушно-жевательной области (рис. 52): передняя — передний край жевательной мышцы (m. masseter), задняя — линия, проведенная от сосцевидного отростка (processus mastoideus) к углу нижней челюсти, верхняя — скуловая дуга (arcus zygomaticus) и часть височной кости с наружным слуховым проходом, нижняя — нижний край тела нижней челюсти, наружная — кожа, внутренняя — ветвь нижней челюсти, шиловидный отросток с начинающимися от него мышцами: шилоподъязычная мышца (m. stylohyoideus), заднее брюшко двубрюшной мышцы (venter posterior m. digastrici). Рис. 53. Послойная струм ура околоушно-жевательной области (схема горизонтального сечения): 1— кожа с подкожной клетчаткой, 2А — fascia parotidea, 2Б — fascia masseterica, 3 — gl. parotis, 4 — ramus mandibulae, 5 — m. masseter, 6 — m. sternocleidomastoideus Послойная структура (рис. 53). Под кожей имеется хорошо выраженная рыхлая клетчатка, в которой проходят многочисленные ветви лицевого нерва, направляющиеся к мимическим мышцам. Направление основных групп ветвей нерва приблизительно соответствует радиусам, проведенным от основания мочки уха к углу рта, наружному углу глаза. Поверхностно располагаются также ветви поперечной артерии лица (a. transversa faciei из a. temporalis) с соответствующими венами, а также их анастомозы с ветвями лицевой (a. facialis) и щечной артерии (a. buccalis). Следующий слой — собственная фасция околоушно-жевательной области (f. parotideomasseterica), образующая влагалище для околоушной слюнной железы и жевательной мышцы. Характерно, что поверхностный листок фасции (по наружной поверхности железы) сравнительно плотный. Края фасции фиксированы к костным выступам — скуловой дуге, нижнему краю и углу нижней челюсти. Под околоушно-жевательной фасцией располагается жевательная мышца и околоушная слюнная железа, выводной проток которой прилежит к наружной поверхности указанной выше мышцы. Большая часть железы, заключенная в фасциальную капсулу, находится в так называемой позадичелюстной ямке (fossa retromandibularis), стенками которой являются: спереди — ветвь нижней челюсти с крыловидными мышцами, сзади — сосцевидный отросток с грудино-ключично-сосцевидной мышцей (m. sternocleidomastoideus), сверху — часть височной кости с наружным слуховым проходом, снизу — шилоподъязычная мышца и заднее брюшко двубрюшной мышцы, изнутри — шиловидный отросток с начинающимися от него мышцами. В пределах позадичелюстной ямки глубокий листок фасциальной капсулы околоушной слюнной железы (у задневнутренней поверхности железы) имеет отверстие, через которое проходит глоточный отросток железы. Таким образом, имеется непосредственное сообщение клетчатки, окружающей железу, с окологлоточным клетчаточным пространством. В толще околоушной слюнной железы проходит наружная сонная артерия, которая делится здесь на конечные ветви — a. temporalis superficialis, идущую в сопровождении n. auriculotemporalis, и a. maxillaris. С задневнутренней стороны в толщу железы входит лицевой нерв, который ближе к передней поверхности железы образует сплетение (plexus parotideus). Внутри капсулы железы, как правило, располагаются лимфатические узлы. Кпереди от околоушной железы f. parotideomasseterica вновь расщепляется и образует влагалище для жевательной мышцы. Поверх наружного листка фасции жевательной мышцы проходят в радиальном направлении ветви лицевого нерва. Соответственно линии, проведенной от основания мочки уха к крылу носа по наружной поверхности жевательной мышцы, проецируется выводной проток околоушной железы, который, огибая передний край мышцы, направляется в преддверие полости рта. Между внутренней поверхностью жевательной мышцы и наружной поверхностью ветви нижней челюсти имеется поджевательное (субмассетериальное) клетчаточное пространство. Таким образом, в околоушно-жевательной области существует несколько клетчаточных пространств, в которых могут локализоваться гнойно-воспалительные процессы (рис. 54). Абсцесс, флегмона подкожной клетчатки околоушно-жевательной области (regio Топографическая анатомия Границы подвисочной ямки (рис. 65, А): — верхняя — нижний отдел височной поверхности большого крыла клиновидной кости (fades temporalis ossis sphenoidalis), расположенный ниже подвисочного гребня (crista infratemporalis), — передняя — бугор верхней челюсти (tuber maxillae), а также височная поверхность скуловой кости (fades temporalis ossis zygomaticum), — внутренняя — латеральная пластинка крыловидного отростка (lamina lateralis ossis sphenoidalis), — наружная — внутренняя поверхность ветви нижней челюсти (ramus mandibulae) и сухожилие височной мышцы, — задняя — шиловидный отросток (processus styloideus) височной кости с прикрепляющимися к нему мышцами (mm. stylohyoideus, styloglossus, stylopharyngeus), — снизу подвисочная ямка замыкается тонким листком щечноглоточной фасции (fascia buccopharyngea), а позади нее сообщается с клетчаткой крыловидно-челюстного пространства. Кроме того, через fissura orbitalis inferior подвисочная ямка сообщается с глазницей, а через fissura pterygomaxillaris — с крыловидно-небной ямкой. Топографическая анатомия Рис. 67. Крыловидно-челюстное пространство (А — схема фронтального сечения, Б — схема горизонтального сечения) и возможные пути дальнейшего распространения гнойно-воспалительного процесса: 1 — spatium pterygomandibulare, 2 — ramus mandibulae, 3 — m. pterygoideus’tnedialis, 4 — m. pterygoideus lateralis, 5 — m. masseter, 6 — spatium parapharyngeum, 7 — fossa infratemporalis, 8 — regio submandibularis, 9 — regio buccalis, 10 — fassa retromandibularis По направлению кверху крыловидно-челюстное пространство непосредственно соединяется с межкрыловидным промежутком (между наружной и внутренней крыловидными мышцами), а затем продолжается в височно-крыловидный промежуток, находящийся между наружной поверхностью латеральной крыловидной мышцы и конечным отделом височной мышцы (у места прикрепления ее к венечному отростку нижней челюсти). Вдоль внутренней поверхности височной мышцы височно-крыловидный промежуток сообщается с глубоким (подмышечным) пространством височной области, с подвисочным клетчаточным пространством. По направлению кпереди клетчатка крыловидно-челюстного пространства соприкасается с жировым комком щеки (corpus adiposum buccae), отделяясь от последнего сравнительно тонкой фасциальной пластинкой. Таким образом, крыловидно-челюстное пространство не имеет замкнутых границ в задневерхнем и переднем отделах. Через височно-крыловидный и межкрыловидный промежутки проходят верхнечелюстная артерия (a. maxillaris), и ее ветви (в частности, нижняя альвеолярная артерия — a. alveolaris inferior, которая проходит в нижнюю челюсть через canalis mandibulae), ветви нижнечелюстного нерва (n. alveolaris inferior и n. lingualis) и многочисленные вены, из которых формируется крыловидное венозное сплетение (plexus pterygoideus). Топографическая анатомия Окологлоточное или парафарингеальное пространство (spatium peripharyngeum) располагается сзади и сбоку от глотки. В нем различают боковой отдел — spatium lateropharyngeum (его называют собственно парафарингеальным или окологлоточным) и задний отдел — spatium retropharyngeum (его называют ретрофарингеальным или позади глоточным пространством). Границу между ними образует соединительно-тканный листок, натянутый между предпозвоночной фасцией и собственной фасцией глотки — aponeurosis pharyngopraevertebralis. Рис. 70. Окологлоточное пространство (А — схема фронтального сечения, Б — схема горизонтального сечения) и возможные пути дальнейшего распространения гнойно-воспалительного процесса: 1 — spatium parapharyngeum, 2 — spatium retropharyngeum, 3 — pharynx, 4 — m. pterygoideus medialis, 5 — ramus mandibulae, 6 — tonsilla palatina, 7 — tonsilla pharyngealis, 8 — a. carotis intema, 9 — v. jugularis; interna, 10 — regio sublingualis, 11 — tegio submandibularis, 12 — spatium pterygomandibulare Собственно парафарингеальное пространство имеет следующие границы (рис. 70): внутренняя — стенка глотки с покрывающей ее фасцией, мышцы, поднимающие и натягивающие мягкое нёбо; наружная — глубокий листок капсулы околоушной слюнной железы и медиальная крыловидная мышца (m. pterygoideus medialis); верхняя — основание черепа; нижняя — m. hyoglossus; передняя — межкрыловидная, щечно-глоточная фасция и латеральная крыловидная мышца (m. pterygoideus lateralis); задняя — глоточно-предпоззоночный апоневроз. К парафарингеальному пространству медиально примыкает нёбная миндалина, латерально — глоточный отросток околоушной слюнной железы (в промежутке между внутренней крыловидной мышцей и шиловидным отростком). На этом участке наблюдается истончение, а иногда и дефект капсулы околоушной железы. Последнее изменение этой страницы: 2016-06-07; Нарушение авторского права страницы источник |





 Абсцесс на губе — это формирование гнойного процесса, развивающееся в результате проникновения в ткани данной области патогенных возбудителей. Стартовым механизмом формирования абсцесса является травматизация слизистой губ со стороны ротовой полости или повреждение кожных покровов на лице. Ещё одна причина образования глубоких абсцессов – множественная гнойничковая сыпь на лице.
Абсцесс на губе — это формирование гнойного процесса, развивающееся в результате проникновения в ткани данной области патогенных возбудителей. Стартовым механизмом формирования абсцесса является травматизация слизистой губ со стороны ротовой полости или повреждение кожных покровов на лице. Ещё одна причина образования глубоких абсцессов – множественная гнойничковая сыпь на лице. В лечении абсцесса на губе лучше отдать предпочтение врачам частной клиники. Выполнение операции возможно в амбулаторных условиях при развертывании малой операционной. При вызове хирурга на дом вскрытие абсцесса не проводится, так как это может быть чревато септическими осложнениями.
В лечении абсцесса на губе лучше отдать предпочтение врачам частной клиники. Выполнение операции возможно в амбулаторных условиях при развертывании малой операционной. При вызове хирурга на дом вскрытие абсцесса не проводится, так как это может быть чревато септическими осложнениями.

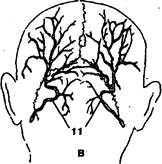 Послойная структура. Кожа плотная, в теменной и затылочной областях покрыта волосами, содержит много сальных желез. Соединительно-тканными перемычками она прочно соединена с сухожильным растяжением лобных и затылочных мышц (galea aponeurotica). Подкожная клетчатка указанными перемычками разделена на отдельные ячейки, содержит значительное количество потовых желез. В ней проходят поверхностные сосуды и нервы, имеющие, в основном, радиальное направление от основания черепа к темени: аа., w. et nn. supraorbitalis, frontalis, auricularis posterior, a. et v. temporalis superficialis с n.auriculotemporalis, a. et v. occipitalis, nn. occipitales major et minor (рис. 15).
Послойная структура. Кожа плотная, в теменной и затылочной областях покрыта волосами, содержит много сальных желез. Соединительно-тканными перемычками она прочно соединена с сухожильным растяжением лобных и затылочных мышц (galea aponeurotica). Подкожная клетчатка указанными перемычками разделена на отдельные ячейки, содержит значительное количество потовых желез. В ней проходят поверхностные сосуды и нервы, имеющие, в основном, радиальное направление от основания черепа к темени: аа., w. et nn. supraorbitalis, frontalis, auricularis posterior, a. et v. temporalis superficialis с n.auriculotemporalis, a. et v. occipitalis, nn. occipitales major et minor (рис. 15). Височная мышца (m. temporalis) выполняет височную ямку. Она начинается от всей поверхности височной ямки на протяжении от верхней до нижней височных линий. Веерообразно идущие мышечные волокна образуют мощное сухожилие, прикрепляющееся к венечному отростку нижней челюсти. В толще мышцы (иногда между мышцей и надкостницей височной кости) проходят ветви глубокой височной артерии (a. temporalis profunda). Между внутренней поверхностью мышцы и надкостницей чешуи височной кости расположено подмышечное клетчаточное пространство височной кости. Находящаяся здесь клетчатка непосредственно сообщается с височнокрыловидным и подвисочным клетчаточными пространствами.
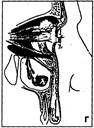
Височная мышца (m. temporalis) выполняет височную ямку. Она начинается от всей поверхности височной ямки на протяжении от верхней до нижней височных линий. Веерообразно идущие мышечные волокна образуют мощное сухожилие, прикрепляющееся к венечному отростку нижней челюсти. В толще мышцы (иногда между мышцей и надкостницей височной кости) проходят ветви глубокой височной артерии (a. temporalis profunda). Между внутренней поверхностью мышцы и надкостницей чешуи височной кости расположено подмышечное клетчаточное пространство височной кости. Находящаяся здесь клетчатка непосредственно сообщается с височнокрыловидным и подвисочным клетчаточными пространствами.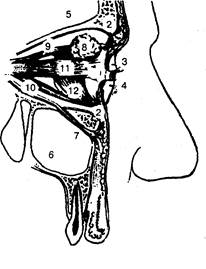 Границы. Область ограничена костными стенками, замыкающими полость глазницы с ее содержимым. Вход в полость глазницы закрыт плотной фасцией, так называемой глазничной перегородкой (septum orbitale). Эта фасциальная пластинка прикрепляется к надкостнице костей, ограничивающих вход в глазницу, и к хрящам век. Таким образом, глазничная перегородка разделяет область глазницы на два отдела — поверхностный или область век (regie palpebralis) и глубокий или собственно область глазницы (regio orbitalis), в котором расположены глазное яблоко, мышцы, сосуды, нервы и жировая клетчатка (рис. 29).
Границы. Область ограничена костными стенками, замыкающими полость глазницы с ее содержимым. Вход в полость глазницы закрыт плотной фасцией, так называемой глазничной перегородкой (septum orbitale). Эта фасциальная пластинка прикрепляется к надкостнице костей, ограничивающих вход в глазницу, и к хрящам век. Таким образом, глазничная перегородка разделяет область глазницы на два отдела — поверхностный или область век (regie palpebralis) и глубокий или собственно область глазницы (regio orbitalis), в котором расположены глазное яблоко, мышцы, сосуды, нервы и жировая клетчатка (рис. 29). Твердое нёбо образовано небными отростками верхнечелюстных костей и горизонтальными пластинками небных костей. Слизистая оболочка, выстилающая костную основу твердого нёба со стороны полости рта, вблизи зубного ряда и по линии нёбного шва, прочно срастается с надкостницей. Подслизистая клетчатка в этих участках полностью отсутствует. На остальном протяжении твердого нёба слой подслизистой клетчатки выражен слабо за исключением участка по линии перехода альвеолярного отростка верхней челюсти в небный отросток.
Твердое нёбо образовано небными отростками верхнечелюстных костей и горизонтальными пластинками небных костей. Слизистая оболочка, выстилающая костную основу твердого нёба со стороны полости рта, вблизи зубного ряда и по линии нёбного шва, прочно срастается с надкостницей. Подслизистая клетчатка в этих участках полностью отсутствует. На остальном протяжении твердого нёба слой подслизистой клетчатки выражен слабо за исключением участка по линии перехода альвеолярного отростка верхней челюсти в небный отросток. Передний край нёбного апоневроза является непосредственным продолжением заднего края костной основы твердого нёба. Задний край мягкого нёба завершается язычком (uvula), латеральное которого с каждой стороны имеется по паре нёбных дужек. Передняя дужка (arcus palatoglossus) направляется к боковой поверхности заднего отдела языка. Задняя дужка (arcus palatopharyngeus) идет к боковой стенке глотки. Между дужками находится миндаликовая ямка (пазуха), в которой располагается нёбная миндалина (tonsilla palatina).
Передний край нёбного апоневроза является непосредственным продолжением заднего края костной основы твердого нёба. Задний край мягкого нёба завершается язычком (uvula), латеральное которого с каждой стороны имеется по паре нёбных дужек. Передняя дужка (arcus palatoglossus) направляется к боковой поверхности заднего отдела языка. Задняя дужка (arcus palatopharyngeus) идет к боковой стенке глотки. Между дужками находится миндаликовая ямка (пазуха), в которой располагается нёбная миндалина (tonsilla palatina). Учитывая топографо-анатомические особенности языка, принято различать абсцессы, флегмоны тела и корня языка.
Учитывая топографо-анатомические особенности языка, принято различать абсцессы, флегмоны тела и корня языка. В подкожной клетчатке скуловой области прослеживаются начальные волокна скуловой мышцы (m. zygomaticus). Чувствительная иннервация обеспечивается ветвями n. zygomaticus (от второй ветви тройничного нерва), двигательная — одноименными ветвями лицевого нерва.
В подкожной клетчатке скуловой области прослеживаются начальные волокна скуловой мышцы (m. zygomaticus). Чувствительная иннервация обеспечивается ветвями n. zygomaticus (от второй ветви тройничного нерва), двигательная — одноименными ветвями лицевого нерва. Рис. 54. Возможная локализация гнойно-воспалительного процесса в околоушно-жевательной области: А — в подкожножировой клетчатке, Б — в подфасциальном клетчаточном пространстве, В — в подмышечном клетчаточном пространстве, Г — в клетчатке позадичелюстной ямки, Д — в нескольких клетчаточных пространствах
Рис. 54. Возможная локализация гнойно-воспалительного процесса в околоушно-жевательной области: А — в подкожножировой клетчатке, Б — в подфасциальном клетчаточном пространстве, В — в подмышечном клетчаточном пространстве, Г — в клетчатке позадичелюстной ямки, Д — в нескольких клетчаточных пространствах Рис. 65. Границы подвисочной ямки (А) и возможные пути распространения инфекционного процесса (Б): А: 1 — ala major ossis sphenoidalis, 2 — crista infratemporalis, 3 — lamina lateralis processus pterygoidei, 4 — tuber maxillae, 5 — os zygomaticum; Б: 1 — клетчаточные пространства височной области (regio temporalis), 2 — околоушно-жевательная область (regio parotideomasseterica), 3 — крьшовидно-челюсткое пространство (spatium pterygomandibularae), 4 — клиновидная кость (os sphenoidale), 5 — оболочки головного мозга (meninges) и головной мозг
Рис. 65. Границы подвисочной ямки (А) и возможные пути распространения инфекционного процесса (Б): А: 1 — ala major ossis sphenoidalis, 2 — crista infratemporalis, 3 — lamina lateralis processus pterygoidei, 4 — tuber maxillae, 5 — os zygomaticum; Б: 1 — клетчаточные пространства височной области (regio temporalis), 2 — околоушно-жевательная область (regio parotideomasseterica), 3 — крьшовидно-челюсткое пространство (spatium pterygomandibularae), 4 — клиновидная кость (os sphenoidale), 5 — оболочки головного мозга (meninges) и головной мозг Границы. Крыловидно-челюстное пространство расположено между внутренней поверхностью ветви нижней челюсти и крыловидными мышцами (рис. 67). Оно имеет следующие границы: верхняя — латеральная крыловидная мышца (m. pterygoideus lateralis) и межкрыловидная фасция, нижняя — верхняя линия прикрепления сухожилия внутренней крыловидной мышцы к ветви нижней челюсти (m. pterygoideus medialis), наружная — внутренняя поверхность ветви нижней челюсти (ramus mandibulae), внутренняя — задняя и наружная поверхность медиальной крыловидной мышцы, передняя — щечно-глоточный шов (raphe buccopharyngea).
Границы. Крыловидно-челюстное пространство расположено между внутренней поверхностью ветви нижней челюсти и крыловидными мышцами (рис. 67). Оно имеет следующие границы: верхняя — латеральная крыловидная мышца (m. pterygoideus lateralis) и межкрыловидная фасция, нижняя — верхняя линия прикрепления сухожилия внутренней крыловидной мышцы к ветви нижней челюсти (m. pterygoideus medialis), наружная — внутренняя поверхность ветви нижней челюсти (ramus mandibulae), внутренняя — задняя и наружная поверхность медиальной крыловидной мышцы, передняя — щечно-глоточный шов (raphe buccopharyngea).