При профилактической флюорографии полостные изменения в легких выявляются редко. Прежде всего следует исключить туберкулез легких. Поэтому клинико-рентгенологическое исследование таких больных должно проводиться только в противотуберкулезном учреждении. Деструктивные изменения, протекающие с выраженной клинической симптоматикой и выявляемые при диагностической флюорографии, чаще обусловлены абсцедирующей пневмонией или нагноившейся кистой. Полостная форма рака длительное время может иметь инапперцептное течение, поэтому нередко выявляется при проверочной флюорографии и диагностируется в противотуберкулезном учреждении. Воздушные неосложненные кисты имеют характерную рентгенологическую картину и легко распознаются уже в флюорографическом кабинете. Совершенно своеобразная картина наблюдается, когда в пре-формированной легочной полости поселяется гриб — чаще всего Aspergillus fumigatus. Образуется так называемая аспергиллема (мицетома). Непросто иногда бывает отличить от туберкулезной каверны и участок бул-лезной эмфиземы. Реже ошибаются врачи, принимая за внутрилегочную полость диафрагмальную грыжу.
Абсцесс легкого. Абцесс — Это полость, заполненная гноем и отграниченная от окружающих тканей пиогенной мембраной. В легочной ткани абцесс развивается как осложнение пневмонии, реже — в результате заноса инфекции лимфогематогенным путем или с инородным телом. Острым называют быстро развивающийся абсцесс, сопровождающийся резко выраженными местными воспалительными изменениями и нарушением общего состояния. В первой фазе — расплавления легочной ткани и формирования полости — .клиническая картина соответствует острой пневмонии с фебрильной температурой, обильными потами, высокой СОЭ (до 40—60 мм/ч) и лейкоцитозом со сдвигом лейкоцитарной формулы влево. У большинства больных наблюдается кашель с мокротой. Во второй фазе прорыв абсцесса в бронх сопровождается отделением зловонной гнойной мокроты, после чего температура снижается.
Медленно протекающий абсцесс при маловыраженных общих и местных симптомах гнойного воспаления и с давностью заболевания свыше 3 мес считается хроническим. Именно хронический абсцесс труднее всего дифференцировать от инфильтративного туберкулеза в фазе распада и полостной формы рака. При этих заболеваниях сходны возрастно-половая структура (чаще всего болеют мужчины в возрасте старше 40 лет), локализация и форма поражения (солитарное затемнение в верхней доле, несколько чаще справа). Уровень жидкости, характерный для острого абсцесса, при хроническом встречается значительно реже, почти с той же частотой, как в раковой или туберкулезной полости. Чем больше и неравномерней толщина стенок полости, тем больше вероятность абсцесса или рака и меньше — туберкулеза.
Наши наблюдения не совпадают с данными тех авторов, которые считают, что при абсцессе чаще, чем при туберкулезе, удается контрастировать полость при подведении к ней катетера во время бронхографии. С помощью управляемого катетера конструкции А. А. Криштафович’а нам, как правило, удается ввести контрастное вещество в полость при любом из двух анализируемых заболеваний. Мы пользуемся этим для получения промывной жидкости непосредственно из полости с дальнейшим цитологическим и бактериологическим ее исследованием. Это методика высоко информативна, но требует от рентгенолога определенного навыка. Проводимые таким методом бронхографии или, точнее, трансбронхиальные кавер-нографии показали, что туберкулезная каверна, так же как и абсцесс, может дренироваться сразу несколькими деформированными бронхами. Внутренние и наружные стенки абсцесса на томограммах могут представляться и ровными, и неровными. Секвестры в абсцессах могут выглядеть так же. как казеоз в каверне. Поэтому при стойком отсутствии бацилловыделения больным с полостью в легком следует провести пробную интенсивную неспецифическую терапию. При отсутствии эффекта от нее применяют инвазивные методы диагностики — трансбронхиальные и трансторакальные. Исключив рак, следует приступать к интенсивной противотуберкулезной терапии.
Большую помощь в дифференциальной диагностике деструктивного туберкулеза, полостного рака и хронического абсцесса может оказать ретроспективное изучение флюорограмм. Для полостной формы рака на флюоро-грамме, произведенной примерно за год до выявления заболевания, характерными являются те же изменения, что и при обычном периферическом раке: маленькое округлое образование или неравномерной толщины полоски. На месте туберкулезной полости можно обнаружить группу очагов или инфильтрату на месте абсцесса — неизмененную легочную ткань или умеренный локальный фиброз. И, наконец, на месте нагноившейся воздушной кисты — тонкостенную кольцевидную тень.
Полостная форма периферического рака. Каверна как первое проявление периферического рака легкого наблюдается примерно у 2—3 % больных, хотя участки деструкции в опухолевых узлах встречаются значительно чаще — у 10—12 % больных. Описывают распад и в центрально расположенных опухолевых узлах, но о частоте таких явлений в литературе сведений нет. Некоторые авторы вообще отрицают подобную возможность. Причиной развития участков деструкции в опухоли и раковой каверны является центральный ишемический некроз опухолевой ткани, который сводит к нулю результаты пункционной биопсии, если игла попадает не в край, а в центр округлого образования. Появление и величина участка деструкции в опухоли не зависят ни от ее размеров, ни от длительности существования. Чаще распад наблюдают при плоскоклеточном и недифференцированном раке. Обследование больного с раковой каверной в легком, как правило, проводится в противотуберкулезном диспансере, потому что при выявлении полости в легком прежде» всего следует исключить туберкулез, так же как при выявлении округлого образования, долевого и сегментарного затемнения или увеличения одного из корней легких прежде всего необходимо исключить рак. Дифференциальная диагностика проводится в стационаре, особенно при отсутствии клинических признаков абсцесса или выделения с мокротой микобактерий туберкулеза. Среди части врачей распространено ошибочное мнение, что раковая каверна в легком — это признак осложненного, инкура-бельного течения опухолевого процесса. На самом деле раковая каверна при плоскоклеточной форме опухоли является таким же показанием к срочному хирургическому лечению, как и любая периферическая карцинома без признаков отдаленного метастазирования. Поэтому промедление при проведении дифференциальной диагностики может роковым образом сказаться на судьбе больного.
Клинические и лабораторные признаки раковой каверны те же, что и при других формах периферического рака легкого. Это, прежде всего, мужской пол, возраст старше 40 лет, неосознанное, не заметное для больного начало заболевания, прогрессирование изменений в легких по данным ретроспективного изучения флюорограмм и в период между выявлением патологических изменений и госпитализацией больного, отрицательные проба Манту с 2ТЕ и серологические реакции с туберкулезным антигеном, стойкое повышение уровня фибриногена в сыворотке крови. Очень важными являются результаты рентгенологического исследования. Чем шире и неравномерней стенка полости, тем более вероятна злокачественная природа процесса. Выделяют 3 варианта рентгенологических проявлений полостной формы рака легкого. Первый, наиболее известный в клинической практике,— периферическая опухоль с распадом. Обычно это крупное образование, неправильной округлой формы с частично резкими, а на отдельных участках — нерезкими, бугристыми или лучистыми контурами. При отторжении участков некроза опухолевой ткани через дренирующий бронх образуется полость, внутренние контуры которой имеют неровные бухтообразные очертания с бугристыми выступами. Форма полости может длительно сохраняться несмотря на заметное увеличение размеров округлого образования. Жидкость в такой полости мы ни разу не наблюдали. Второй, более редкий, вариант полостного рака встречается при значительном разрушении центральной части опухоли. При этом на рентгенограмме на фоне практически неизмененной легочной ткани определяется полость с резкими наружными и внутренними контурами. Контур внутренней стенки обычно волнистый. Нередко наблюдается жидкость в полости. Характерным признаком для полостной формы рака считается стабильно существующее секвестрообразное утолщение на одном участке внутренней стенки, в то время как при туберкулезе и абсцессе такие утолщения весьма изменчивы в течение нескольких дней. Третий вариант — рост раковой опухоли из стенки туберкулезной каверны, остаточной полости абсцесса или воздушной кисты легкого был известен уже в конце 19 в., но до сих пор встречается редко. Диагноз устанавливают на основании быстрого утолщения одной из стенок полости и прогрессирующего роста секвестроподобного образования внутренней стенки, постепенно заполняющего полость. При этом отмечаются клинические симптомы — кашель, кровохарканье, субфебрильная температура, увеличение СОЭ.
При центральном раке иногда наблюдаются нагноения полости в зоне нарушения вентиляции. Эти полости никогда не имеют признаков, свойственных полостной форме прнферического рака. Применение неспецифической антибактериальной терапии в этих случаях приводит к частичному рассасыванию воспалительных изменений и закрытию полости, что может стать причиной диагностической ошибки. Следует отметить, что при полостной форме рака обнаружение у больного в легких следов перенесенного туберкулеза нередко приводит к неоправданно длительной противотуберкулезной терапии. В этих случаях пробный курс специфического лечения должен быть интенсивным, но кратковременным — не более 2—3 нед.
При полостной форме рака дренирующий бронх, как правило, заполнен отторгающимися некротическими массами. Поэтому при бронхографии обнаруживают культю бронха, такую же, как при обычном периферическом раке без заметных деформаций остальных бронхиальных ветвей, в то время как при туберкулезе и длительно существующем абсцессе наблюдаются признаки деформирующего бронхита различной степени выраженности вплоть до мелких бронхоэктазов. Ввести контрастное вещество в раковую каверну обычно не удается. При аспирационной биопсии иногда в смывах находят раковые клетки, но более надежным диагностическим методом является пункционная трансбронхиальная или трансторакальная биопсия стенки полости под контролем рентгенотелевидения.
Кисты легких. Кистой называется патологическая полость в органе стенка которой образована фиброзной тканью и изнутри выстлана эпителием или эндотелием. Если стенка полости не выстлана эпителием, то такую кисту называют ложной. Кисты легких непаразитарного происхождения возникают в связи с пороками развития органов дыхания, а также на почве деструктивных туберкулезных и неспецифических воспалительных процессов и травм От туберкулезной каверны (кавернозного туберкулеза) обычно приходится дифференцировать одиночные кисты, как ложные постпневмонические и посттуберкулезные, так и истинные — преимущественно врожденные. Необходимость в дифференциальной диагностике чаще всего возникает после нагноения кисты, вызванного воспалительным процессом в легком или бронхах. До этого солитарные кисты, за исключением гигантских, ничем себя не проявляют ни клинически, ни рентгенологически, и только при ретроспективном изучении флюорограмм, в особенности при их фотоувеличении, можно на месте получившей рентгенологическое отображение полости обнаружить тонколинейную овальную или полуовальную тень. В остальном рентгенологические и клинические проявления нагноившейся кисты мало чем отличаются от картины абсцесса легкого. Отличать кисту от абсцесса и туберкулезной каверны необходимо для правильного выбора метода лечения и определения показаний и сроков для хирургического вмешательства. Рассчитывать на полное исчезновение кисты без операции не приходится, так как киста обладает хорошо выраженной стенкой. В то же время периодические воспаления и нагноения кисты ведут к развитию пневмосклероза и бронхоэктазов в окружающей легочной ткани. Рентгенологические признаки неосложненной воздушной кисты хорошо известны. Это — тонкостенная полость с ровными резкими внутренними и наружными контурами, расположенная среди неизмененной легочной ткани. Ложные кисты также проявляются в виде тонкостенных полостей, но форма их чаще бывает неправильной, с множественными выступами и карманами, иногда перегородками внутри. Стенки полости имеют неравномерную толщину, внутренние их контуры ровные, а наружные — неровные. В окружающей ткани наблюдаются фиброзные изменения.
Ампулированные бронхоэктазы. Это колбовидные расширения бронха на ограниченном участке. Если ширина их свыше 0,5 см, то на томограмме ампулированные бронхоэктазы могут выглядеть, как изолированные полости
В случаях когда такая полость расположена среди туберкулезных очагов, отличить ее от специфической каверны не просто. Решающим диагностическим приемом в этих случаях является томобронхография, на которой получают отображение бронх и его ампулярное расширение на том же срезе, что и «полость» на обычной томограмме.
От воздушных кист при кистозной дисплазии легкого и бронхоэктазов приходится дифференцировать буллезную эмфизему. При этом во многих случаях отличить полости дегенеративно-дистрофического происхождения друг от друга и выделить среди них у больного туберкулезом специфическую каверну практически невозможно. В этих случаях окончательно разрешить все сомнения может только бактериовыделение либо гистологическое исследование резецированного препарата легкого.
Одиночные или множественные полости в легких встречаются при гра-нулематозе Вегенера. В этих случаях правильный диагноз устанавливают на основании сочетанного поражения ушей, носа, горла, почек, легких и подтверждают биопсией.
Аспергиллема (аспергиллезная мицетома) — это плотное сплетение мицелия (биссус) плесневого гриба, поселившегося в преформированной легочной полости — воздушной кисте, очищенной туберкулезной каверне или ложной кисте. Главной особенностью аспергиллемы является прослойка воздуха между биссусом и стенкой полости. Биссус иногда частично прикреплен к стенке полости, а иногда свободно лежит в ней, перемещаясь при изменении положения тела. Это перемещение удается зафиксировать томогра-фически. Иногда грибы из рода Aspergillus поселяются в жидкости, заполняющей ретенционную кисту, но такое образование аспергиллемой не называют. Аспергиллема — в настоящее время нередкое заболевание. О ее существовании нужно помнить, знать ее характерную рентгенологическую картину и своевременно решать вопрос о необходимости хирургического лечения больного, особенно при клинических проявлениях заболевания — кровохарканьи, похудании, повышенной температуре тела.
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник
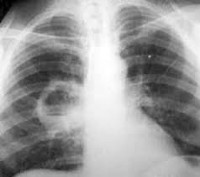
Абсцесс легкого на рентгенограмме проявляется локальным нагноением и образованием полости, отграниченной от окружающей ткани. Центральная часть кольцевидной тени содержит гной.
Обнаружить абсцесс легкого можно при рентгенографии в прямой и боковой проекциях по следующим признакам:
- синдром круглой тени;
- нечеткие контуры (воспалительные);
- средняя интенсивность;
- однородное содержимое (гнойник);
- увеличенные лимфатические узлы в корне на стороне поражения;
- полость распада в центре просветления;
- толстые стенки: внутри неравномерные из пристеночных секвестров (отграниченных гнойных очагов);
- уровень жидкости внутри кольца.
Рентгенограмма легких на разных стадиях абсцесса показывает несколько отличную картину.
Схема. Течение абсцесса (Розенштраух, Рыбакова, Виннер) с образованием рубца (г) и ложной кисты (д)
Рентгенодиагностика абсцедирования на ранних стадиях:
- На ранних стадиях полость абсцедирования небольшая (1-4 см).
- Вокруг кольцевидной тени наблюдаются перифокальные воспалительные очаги.
- Деформация легочного рисунка.
- Нарастающий в динамике уровень жидкости.
Несколько позже внутренняя стенка кольцевидной тени уплотняется и становится более гладкой.
Как определить на снимке абсцесс в стадии дренирования (прорыва гнойника в бронх):
- стенка полости утончается;
- в центральной части наблюдается просветление с горизонтальным уровнем жидкости;
- некротизированные ткани (секвестры) выше уровня;
- внешняя часть капсулы становится менее четкой за счет гнойного воспаления.
Рентген-признаки ложной кисты (очистившийся абсцесс):
- тонкие стенки капсулы;
- внутри нет уровня жидкости;
- постепенно стенки полости зарастают соединительной тканью, поэтому ложная киста некоторое время сохраняет размеры, а затем превращается в рубец.
Таким образом, при благоприятном течении гнойная полость легкого проходит 3 стадии: острую, хроническую и ложную кисту (рубцевание). Острая фаза продолжается около 3 месяцев, хроническая – 1-1,5 месяца.
Данный синдром на рентгенограмме при деструктивном разрушении легочной паренхимы пиогенными (гноеродными) бактериями приводит к следующим осложнениям:
- Образование каверн.
- Фиброзно-кавернозные полости.
- Гнойное расплавление легкого (эмпиема).
- Повторное рецидивирование.
Сложности при рентгенодиагностике патологии возникают, если абсцесс формируется при туберкулезе. Врач-рентгенолог периодически по направлению фтизиатра пересматривает снимки таких пациентов. Затруднения при интерпретации рентгеновской картины у него возникают при отсутствии воспалительных очагов вокруг кольцевидной тени. На помощь приходит бактериологическое исследование мокроты, которое позволяет определить активность микобактерий туберкулеза.
Большое значение при рентгенодиагностике имеет отличие воспалительных абсцессов и каверн от раковых аналогов. Это можно сделать по следующим признакам:
- при периферическом раке нет завершенных контуров кольцевидной тени;
- раковая полость имеет толстые бугристые стенки и лучистость наружных контуров;
- воспалительная деструкция легких сопровождается уровнем жидкости и перифокальными очагами.
Рентгеновское обследование органов грудной клетки в прямой и боковой проекциях не является единственным методом рентгенодиагностики патологии.
Томографическое исследование помогает увидеть крупные бронхи и исключить ретростенотическую деструкцию, которая является последствием внутрибронхиальной опухоли. Существуют рентген-признаки раковых абсцессов:
- близкое расположение образования к корню;
- уменьшение сегмента или доли легкого;
- несоответствие рентген-картины клиническим симптомам.
При подозрении на раковую природу патологической тени необходимо выполнить бронхоскопию и бронхографию для изучения внутреннего просвета бронха, где локализована опухоль. Бронхография также позволяет дифференцировать ложные кисты от фиброзно-кавернозного туберкулеза. Истинная ложная киста контрастируется через несколько деформированных бронхов.
Подводим итог: рентгенограмма абсцесса легкого является показательной. На ней четко прослеживаются все стадии протекания гнойной деструкции легочной ткани. Она также используется врачами для отслеживания динамики лечения заболевания.
Обзорной рентгенографии органов грудной клетки недостаточно при дифференцировке причин синдрома кольцевидной тени. Исследование всегда дополняется томографией, чтобы исключить раковую природу деструкции. При необходимости выполняется бронхоскопия и бронхография.
источник
Кавернозную форму туберкулеза легких необходимо отличать от полости абсцесса. Детальная оценка клинико-рентгенологической симптоматики болезни дает возможность в большинстве наблюдений поставить правильный диагноз. Так, для абсцесса легкого клинически характерно более острое начало с высокой, неправильного типа лихорадкой, ознобами и потами, напоминающее картину септического заболевания. Отхаркивание гнойной мокроты, иногда с запахом, выраженный лейкоцитоз (20 * 10 /л и более), сдвиг лейкоцитарной формулы влево, резко увеличенная СОЭ свидетельствует об абсцедировании.
В мокроте при абсцессе находят, наряду с эластическими волокнами, альвеолярного строения кристаллы гематоидина, холестерина и иглы жирных кислот, микобактерии не обнаруживают. Реакции на туберкулин отрицательные. Туберкулиновые реакции у больных кавернозным туберкулезом обычно положительные или гиперергические, отклонения от нормы со стороны крови менее выражены, а в мокроте довольно часто находят микобактерии туберкулеза.
В отличие от туберкулезной каверны стенка абсцесса широкая, однородная с размытым наружным контуром. «Дорожка» к корню выражена меньше.
Тени корней с обеих сторон изменены по типу реактивного аденита (размер их увеличен, структурные элементы не дифференцированы, контуры размыты). В окружающей ткани — гиперемия, которая при острых абсцессах может носить диффузный характер. Жидкое содержимое в полости отмечают чаще и в большем объеме, чем это свойственно туберкулезной каверне.
Абсцессу свойственна также динамичность процесса. Туберкулезная каверна отличается относительной стабильностью, сроки ее инволюции длительны. В стенке полости выявляют включения очагов, которые определяются также и в окружающей ткани.
Признаков реактивного аденита не документируют.
При дифференциальной диагностике необходимо учитывать анамнестические данные. Абсцесс легких часто возникает на почве пневмонии, травмы грудной клетки, поражений ребер, позвоночника, после удаления миндалин и др.
«Туберкулёз у детей и подростков», Е.Н. Янченко
Изменения в протеинограмме у больных малыми формами инфильтративного туберкулеза определяют не всегда. Удается выявить снижение уровня альбуминов и повышение содержания глобулинов, главным образом за счет а1-, а2, реже — γ-фракций, особенно при применении туберкулино-протеиновой пробы Рабухина — Иоффе. Решающее диагностическое значение имеет обнаружение в мокроте (промывных водах бронхов) микобактерии туберкулеза. Требуются упорные поиски возбудителя с…
Кавернозный туберкулез легких — это промежуточный этап течения деструктивного туберкулеза. По инструкции к классификации туберкулеза кавернозные формы туберкулеза легких в большинстве случаев бывают односторонними, ограниченной протяженности, без выраженной перифокальной воспалительной реакции и без выраженного фиброза и цирроза. Кавернозные формы диагностируют в тех случаях, когда в результате проведенного курса антибактериального лечения в течение 6 … 8…
Среднедолевые поражения характеризуются постоянным кашлем, симптомами интоксикации, болями в соответствующей половине грудной клетки. В морфологической картине преобладают явления цирроза в сочетании с цилиндрическими бронхоэктазиями, характерен переход процесса на соседние сегменты (чаще нижнедолевые). При нижнедолевых процессах клиническая картина богата симптомами нагноения. Почти у всех больных наблюдают кашель с мокротой, дефицит массы тела от 8 до 12…
Округлый туберкулезный инфильтрат При неблагоприятном варианте тканевой реакции «дорожка» более выражена. Рентгенологически туберкулезный инфильтрат неоднороден по структуре. В окружающей ткани обычно видны туберкулезные очаги разной степени активности и продуктивно-рубцовые изменения межуточной ткани в виде «островков» мелкой сетки или размытых линейных тенеобразований. Тень корня легкого при туберкулезных инфильтратах может быть не изменена. Чаще при аденогенных процессах…
Кавернозный туберкулез у детей старшего возраста встречается в единичных случаях, у подростков и юношей — несколько чаще. У 1/3 кавернозный туберкулез развивается на фоне очагов вторичной инфекции. У половины заболевших кавернозная форма является результатом прогрессирующего течения инфильтративного или очагового туберкулеза. У части подростков исходную форму туберкулеза установить не удается. При активных очагах инфекции наблюдают, как…
источник
Абсцесс легкого — гнойно-деструктивная наполненная гноем полость, окруженная участком воспалительной перифокальной инфильтрации легочной ткани.
Абсцесс легкого — заболевание полиэтиологическое. Острые легочно-плевральные нагноения возникают в результате полимикробного инфицирования аэробно-анаэробными ассоциациями микроорганизмов. Среди них преобладают пневмококк, неспорообразующие анаэробные микроорганизмы (бактероиды, пептококк и др.), золотистый стафилококк, грамотрицательная аэробная палочковая микрофлора (протей, реже кишечная палочка и др.).
Стафилококк, пневмококк встречаются в ассоциации с клебсиеллой, энтеробактером, серрацией, бактероидами. При абсцессах легкого отмечается высокая бактериальная обсемененность (1,0 х 10 4 — 1,0 х 10 6 микробных тел в 1 мл).
К развитию острых абсцессов или гангрены легкого приводят заболевания следующих групп:
• крупозная или вирусная пневмония. Это наиболее частая, если не основная причина образования абсцессов легкого;
• аспирация инородных тел, опухоли или рубцы, суживающие просвет бронха и нарушающие тем самым его дренажную функцию с условиями для развития микрофлоры, проникающей из бронхов;
• септикопиемии, тромбофлебит, другие гнойные заболевания, которые могут привести к поражению легких гематогенным или лимфогенным путем с развитием пневмонического очага;
• травматические повреждения (открытые и закрытые) легочной ткани с первичным или вторичным инфицированием.
Эмболические абсцессы легкого чаще бывают множественными и локализуются в периферических отделах обоих легких. Асептические инфаркты легких абсцедируют крайне редко.
При острых гнойных поражениях легких инфицирование происходит наиболее часто аэрогенным путем. Это трансбронхиальное попадание микроорганизмов с развитием пневмонии, когда инфекционный агент перемешается в направлении респираторных отделов с потоком воздуха. Редко встречается аспирационный путь инфицирования, а гематогенно-эмболическое инфицирование наблюдается крайне редко.
Процесс абсцедирования в легком может протекать по-разному. И.С. Колесников, М.И. Лыткин (1988) выделяют три возможных варианта (типа) развития деструктивного процесса в легком.
Абсцедирование 1-го типа развивается на фоне обычной благоприятной динамики воспалительного процесса в легком через 1,5-3 нед от начала пневмонии. После улучшения состояния больного вновь повышается температура тела, увеличиваются боли в груди, ухудшается общее состояние с проявлениями нарастающей интоксикации. Это все заканчивается выделением гнойной мокроты.
Абсцедирование 2-го типа обычно происходит в течение 3-4 нед от начала пневмонии и клинически проявляется как затянувшаяся пневмония при безуспешности лечения. Сохраняются постоянно высокая температура тела на протяжении всего периода болезни, выраженная интоксикация, потом появляется гнойная мокрота, количество которой увеличивается.
Абсцедирование этих типов приводит к постпневмоническим абсцессам.
Абсцедирование 3-го типа приводит к аспирационным абсцессам. В этих случаях деструкция в легком начинается с первых дней, а абсцесс формируется через 5-10 дней от начала болезни.
Деструктивные заболевания легких часто поражают социально неустроенных людей, многие из которых страдают алкоголизмом. В последние годы обращает на себя внимание увеличение числа больных молодого возраста, употребляющих наркотики. Больные поступают в больницу, как правило, поздно, до госпитализации лечение либо не проводится, либо проводится неадекватно.
Заболевание возникает преимущественно у мужчин (80-85 %), наиболее часто в возрасте 20-50 лет (80-90 %). Чаще поражается правое легкое. Абсцесс может локализоваться в различных отделах легких, но наиболее часто встречается в верхней доле правого легкого. Клинические проявления абсцесса развиваются на фоне предшествующего патологического процесса в легком. Чаще всего это крупозная, гриппозная пневмония или ателектаз легочной ткани. Семиотика острого абсцесса определяется многими факторами, но в первую очередь фазой развития процесса, общим состоянием организма, вирулентностью флоры.
Формирование абсцесса сопровождается гнойной инфильтрацией и расплавлением легочной ткани, когда сообщения полости гнойника с просветом бронхов еще нет. В этой фазе клиническая картина абсцесса легкого весьма сходна с клинической картиной тяжелой пневмонии. Абсцесс легкого сопровождается общим тяжелым состоянием, болями при дыхании на пораженной стороне грудной клетки, высокой температурой тела, кашлем, притуплением перкуторного звука и бронхиальным, а иногда ослабленным дыханием над абсцессом; лейкоцитоз нарастает до 16-30 х 109/л, отмечается выраженный сдвиг лейкоцитарной формулы влево.
При рентгенологическом исследовании видна ограниченная тень различной интенсивности и величины.
Описанные явления нарастают в течение 4-10 дней, затем обычно гнойник прорывается в бронх и начинается вторая фаза острого абсцесса с кашлем и выделением обильной (до 200—800 мл/сут) зловонной гнойной мокроты, содержащей множество лейкоцитов, эритроцитов, бактерий и эластических волокон, а также тканевой детрит. При преобладании некроза в полости абсцесса мокрота бывает особенно зловонной, нередко с примесью крови. При отстаивании мокрота делится на три слоя: нижний из гноя и распавшихся тканей, средний из желтоватой прозрачной жидкости и верхний из пенистой жидкости.
Количество отделяемой мокроты при абсцессе легкого не соответствует размеру полости гнойника. При малых абсцессах мокроты может быть много и, наоборот, при большой полости гнойника количество мокроты может быть незначительным. Количество отделяемой мокроты зависит от сопутствующего бронхита, от распространенности пневмонических изменений, проходимости дренирующих бронхов.
Диагностика абсцесса легкого представляет трудности в ранней фазе развития до прорыва в бронх. Нередко абсцесс смешивают с очаговой пневмонией и другими заболеваниями. Наиболее постоянные симптомы: кашель с мокротой, боли в груди, усиливающиеся по мере вовлечения плевры в воспалительный процесс, высокая температура, постоянная или с большими колебаниями и проливными потами. В крови высокий лейкоцитоз с нейтрофилезом, повышенная СОЭ.
Данные перкуссии, аускультации и рентгенологического исследования хотя и не патогномоничны для острого абсцесса легкого, в ряде случаев позволяют предположить диагноз до вскрытия абсцесса в бронх или плевральную полость. КГ, выполненная в эту фазу развития абсцесса, часто разрешает диагностические сомнения, так как выявленная неоднородная структура воспалительного инфильтрата с участками разной плотности указывает на начинающийся процесс деструкции в легком.
После вскрытия абсцесса в бронх его диагностика значительно облегчается: диагноз устанавливают на основании отхождения обильной мокроты, чему предшествовал тяжелый воспалительный процесс в легком. Физикальные методы обследования обычно подтверждают диагноз абсцесса легкого. Большую роль в уточнении характера и локализации процесса играют рентгенологическое исследование, КТ, позволяющие точно определить полость в легком с газом и жидкостью.
Основной метод диагностики гнойных заболеваний легких — рентгенологический, установление очага деструкции в легком при этом играет основную, но не исчерпывающую роль. Важное значение имеют топическая диагностика — определение локализации патологического процесса в легком, состояние легочной ткани.
Рентгенологические изменения при абсцессе легкого бывают различными. Наиболее частый вариант (до 70 % наблюдений) — это одиночная полость в легком с жидкостью и воспалительной инфильтрацией легочной ткани вокруг. Полость чаще округлой формы с четкими контурами внутренних стенок, но возможны и неправильная форма и неровные контуры стенок.
В 10—14 % случаев острого абсцесса определяется массивное затемнение легочной ткани, обусловленное воспалительным процессом без признаков распада инфильтрата. Также изменения бывают при затянувшейся пневмонии с выраженным гнойным пневмонитом, поражением интерстициальной ткани и нарушением дренажной функции бронхов, выраженным региональным лимфаденитом в корне легкого.
В подобных случаях КТ позволяет выявить полости деструкции легочной ткани в зоне воспалительной инфильтрации. В клиническом плане такие изменения соответствуют длительному, хроническому воспалительному процессу в легком. В сомнительных случаях КТ увеличивает диагностические возможности рентгенологического исследования.
Все эти методы не дают четкой информации о состоянии бронхиального дерева исследуемого легкого. Отсутствие каких-либо изменений легочного рисунка при рентгенологическом исследовании и КТ служит основанием для отказа от бронхографии. При «закрытых» (не сообщающихся с бронхом) абсцессах разрешить сомнения в отношении наличия деструкции легочной ткани в зоне воспалительной инфильтрации помогает КТ.
Контрастирование бронхов (бронхография) позволяет определить состояние бронхов, но метод малоэффективен для выявления гнойников в легком, так как полости абсцессов не заполняются контрастным веществом из-за отечности слизистой оболочки дренирующих бронхов, а также из-за заполнения гнойника гноем, тканевым детритом.
Переход острого абсцесса легкого в хронический характеризуется не только временным фактором, но и определенными морфологическими изменениями в самом абсцессе, окружающей легочной ткани и прилежащих бронхах, сосудах.
Рентгенологическая семиотика длительных как одиночных, так и множественных абсцессов включает в себя тени неравномерной интенсивности и различной распространенности. Окружающая полость абсцесса легочная ткань имеет среднее уплотнение с резко деформированным легочным рисунком и соединительнотканными тяжами.
Состояние лимфатических узлов при неспецифическом лимфадените выявляют при рентгенологическом исследовании. Определяют расширение тени корня легкого, смазанность его структуры. Томография, КТ позволяют дифференцировать такие изменения и определить увеличение лимфатических бронхопульмональных узлов. Подобные изменения регионарных лимфатических узлов являются постоянным признаком абсцесса легкого.
Подобная картина не играет существенной диагностической роли, но изменения в узлах в процессе лечения оценивают как показатель эффективности проводимой терапии. Уменьшение размера, исчезновение узлов — благоприятный прогностический критерий. Лимфатические узлы остаются увеличенными еще в течение 1—2 мес после рубцевания абсцесса.
Бронхоскопия позволяет оценить состояние бронхов, определить дренирующий бронх, взять материал для бактериологического исследования, провести санацию абсцесса или катетеризировать дренирующий бронх.
Современные методы исследования (КТ, бронхоскопия) практически исключают необходимость диагностической пункции, так как риск развития осложнений, в частности, гнойного плеврита, значительно превышает диагностическую ценность метода.
Абсцесс легкого в 30 % случаев осложняется эмпиемой плевры или пиопневмотораксом. В этих случаях выполняют торакоскопию, которая часто выявляет бронхоплевральные свищи и позволяет определить их локализацию и размеры, сделать биопсию плевры или легкого для уточнения этиологии заболевания. Плевроабсцессография отражает состояние полости эмпиемы.
Для верификации возбудителя, установления бактериологического диагноза используют посевы бронхиальных смывов и пунктата из зоны деструкции легкого. Среди выделенной флоры преобладают пневмококк, стафилококк, протей (1 х 10 4 — 1 х 10 6 микробных тел в 1 мл) в ассоциации с клебсиеллой, энтеробактером, серрацией, бактероидами, в ряде случаев выявляют кишечную палочку. К результатам микробиологического исследования откашливаемой мокроты необходимо относиться критически ввиду ее смешивания с содержимым ротовой полости.
Острые абсцессы легкого необходимо дифференцировать с кавернозным туберкулезом, актиномикозом, эхинококкозом, нагноением кисты легкого, междолевым осумкованным плевритом, очаговой пневмонией, а также вторичными абсцессами при опухолях легкого. Кавернозный туберкулез обычно исключают при выяснении анамнеза заболевания, отсутствии туберкулезных микобактерий и характерных рентгенологических и КТ изменений в легких за пределами полости, содержащей жидкость.
При актиномикозе в мокроте находят возбудителя друз. Однако обнаружить их нелегко, в связи с чем требуются повторные тщательные исследования. При актиномикозе в процесс вовлекаются соседние органы, стенка трудной клетки.
При нагноившихся паразитарных (эхинококк) и врожденных кистах легких состояние больного не бывает таким тяжелым, как при остром абсцессе, не отмечается предшествующего воспаления легкого; при рентгенологическом исследовании определяются ровные, круглые, четкие контуры тени без перифокального воспаления. Обнаружение в мокроте хитиновой оболочки, дочерних пузырей и крючьев делает диагноз бесспорным.
Особенно трудна дифференциальная диагностика абсцесса при междолевых плевритах, вскрывшихся в бронх, и при других осумкованных плевритах. В таких случаях большую пользу оказывает КТ, позволяющая уточнить истинную природу заболевания.
Дифференцировать абсцесс легкого приходится с распадающимся периферическим раком легкого. Следует отметить, что по виду полости распада при рентгенологическом исследовании дифференцировать абсцесс и рак легкого не всегда представляется возможным. Стенка полости при раке толще, гнойной мокроты нет, но есть кровохарканье. В дифференциальной диагностике распадающегося периферического рака и абсцесса легкого важнее не вид полости и состояние ее внутренних стенок, а наружные очертания затемнения в легких и клинические проявления болезни.
Полость при распаде опухоли, по данным рентгенографии, КТ содержит мало жидкости, но это учитывают лишь при бугристости окружающих полость ткани и толстой стенке полости распада. Играют роль выявляемые при раке отводящие «дорожки», связывающие опухоль с корнем легкого, как раковую имплантацию по пути лимфооттока.
В дифференциальной диагностике абсцесса легкого и туберкулеза с каверной играет роль микробиологическое исследование.
Абсцесс легкого приходится дифференцировать также с аспергиллезом. Распад аспергиломы приводит к образованию полости. Мицелий гриба в мокроте, промывных водах при бронхоскопии, содержимом полости распада позволяет уточнить диагноз аспергиллеза легких.
В дифференциальной диагностике абсцесса легкого учитывают данные комплексного обследования больных: анамнез, клинические проявления, течение болезни, данные инструментальны и лабораторных исследований. Определенную роль играют результаты бактериологического исследования. Исследуют также биоптаты, полученные при бронхоскопии, торакоскопии, транспариетальной пункции. Цитологическому исследованию подвергают промывные воды и мазки-отпечатки, полученные при бронхоскопии.
При острых гнойно-деструктивных заболеваниях легких показана активная комплексная консервативная терапия. Показания к хирургическому лечению возникают при безуспешности консервативной терапии, переходе заболевания в хроническую форму, развитие осложнений (прорыв абсцесса в плевральную полость, средостение с развитием эмпиемы плевры или пиопневмоторакса, гнойного медиастинита, образование бронхиальных свищей, легочное кровотечение).
Комплексная интенсивная терапия включает:
• оптимальное дренирование и санацию полости распада в легком;
• антибактериальную терапию, подбор антибиотиков с учетом чувствительности к ним выделенной микрофлоры;
• коррекцию волемических, электролитных нарушений, устранение гипо- и диспротеинемии;
• дезинтоксикационную терапию: форсированный диурез, плазмаферез, непрямое электрохимическое;
• окисление крови с помощью гипохлорита натрия, УФО крови, гемофильтрацию;
• иммунотерапию;
• калорийное сбалансированное питание, по показаниям — парентеральное питание и инфузию компонентов крови;
• симптоматическое лечение.
Рациональная антибиотикотерапия наряду с активным местным лечением (бронхоскопическая аспирация, санация и т.п.) — основа эффективной консервативной терапии и предоперационной подготовки больных гнойными заболеваниями легких. Применение протеолитических ферментов, обладающих некролитическими и противовоспалительными свойствами, улучшило результаты консервативного лечения и предоперационной подготовки больных гнойными заболеваниями легких. Растворение густого содержимого бронхов и полостей и противоотечное действие энзимотерапии способствуют восстановлению дренажной функции бронхов, нарушение которой играет ведущую роль в патогенезе легочных нагноений.
Таким образом, сочетание антиибиотико- и энзимотерапии представляет собой удачное объединение этиотропного и патогенетического лечения.
Для восстановления проходимости дренирующих абсцесс бронхов осуществляется комплексная бронхологическая санация, ведущая роль в которой принадлежит бронхоскопии. С учетом данных предварительного рентгенологического исследования бронхоскопия позволяет выполнить катетеризацию дренирующего гнойный очаг бронха, промыть его и ввести антисептики, протеолитические ферменты, антибиотики.
При необходимости лечебные бронхоскопии повторяют, что позволяет в большинстве случаев добиться положительного эффекта Для улучшения отхождения мокроты используют протеолитические ферменты, отхаркивающие средства, муколитики. Протеиназы дают протеолитический эффект — разжижают мокроту и лизируют некротические ткани. Протеиназы оказывают противовоспалительное действие и влияют на дренажную функцию бронхов.
При остром абсцессе легкого эндобронхиальное применение ферментов и антисептиков (наряду с общей антибиотикотерапией) быстро устраняет гнойную интоксикацию. Курс комплексных бронхологических санаций, как правило, приводит к полному клиническому выздоровлению с рубцеванием абсцесса. Энзимотерапия дает выраженный эффект и при гигантских гнойниках легкого, когда мало надежды на излечение без хирургического вмешательства.
Одним из компонентов комплексной бронхологической санации является ингаляционное введение лекарственных препаратов. В ингаляциях вводят муколитики, антисептические препараты, протеолитические ферменты и др. Ингаляционная терапия обладает рядом ценных свойств, но играет только вспомогательную роль при консервативном лечении и подготовке к операции больных гнойными заболеваниями легких.
Основными преимуществами эндотрахеальных вливаний лекарственных препаратов являются простота и отсутствие необходимости рентгенологического контроля. Для правильного введения препарата нужно точно знать локализацию гнойного процесса и тщательно соблюдать соответствующие положения грудной клетки. При эндотрахеальном введении лекарственных препаратов, к сожалению, не удается точно доставлять препараты в дренирующий бронх, но при этом препараты распределяются по всей слизистой оболочке бронхов, что важно при диффузном бронхите.
Ингаляции, эндобронхиальные вливания протеолитических ферментов, муколитиков, антисептиков — простые методы санации, но по своей эффективности, скорости достижения результата они уступает лечебной бронхоскопии. Бронхоскопия — основной метод бронхологической санации.
Санационные бронхоскопии выполняют под местной анестезией. Лечебная бронхоскопия с аспирацией содержимого бронхиального дерева, его промыванием и введением лекарственных веществ широко применяется в хирургической клинике и входит в состав комплексной бронхологической санации.
Современные бронхоскопии позволяют выполнять трансназальное введение фиброскопа и производить непрерывное промывание бронхов с инстилляцией лекарственного вещества через один канал и аспирацией через другой. Анестезию производят аэрозольным препаратом 10 % лидокаина.
У больных, выделяющих гнойную мокроту, аспирацию содержимого бронхов производят уже в ходе диагностической эндоскопии, чтобы обеспечить условия для осмотра. Следующим этапом санации является удаление фибринозных наложений и гнойных пробок из устьев бронхов.
Следующий этап бронхоскопической санации — промывание бронхов раствором ферментов. Положение стола изменяют на противоположное дренажному. В бронх, дренирующий гнойные полости, вводят специальную трубку и вливают 25—30 мг химопсина или трипсина, химотрипсина, рибонуклеазы или 1 дозу террилитина на 4—10 мл стерильного изотонического раствора хлорида натрия.
Число промываний зависит от распространенности гнойного процесса и общего состояния больного. Лечебная бронхоскопия должна быть максимально эффективной, а риск, связанный с гипоксемией и гиперкапнией во время повторных эндобронхиальных манипуляций, — минимальным. У тяжело больных лечебную бронхоскопию следует проводить под контролем оксигемографии или оксигемометрии.
Санационные бронхоскопии с катетеризацией абсцесса через сегментарный бронх показаны при неэффективности обычных санационных бронхоскопий. Их проводят под рентгеновским, компьютерно-томографическим контролем.
Дренирование абсцесса при бронхоскопии в определенной мере заменяет обычные бронхоскопические санации.
В ряде случаев выполнить бронхоскопическую санацию не удается (отсутствие бронхоскопа, технические трудности, категорический отказ больного). Это служит показанием к санации бронхиального дерева через микротрахеостому.
Особую тактику применяют у наиболее тяжело больных с декомпенсацией внешнего дыхания, выраженной легочно-сердечной недостаточностью, когда тяжелая одышка и гипоксемия в состоянии покоя являются препятствием для эндотрахеального введения лекарственных веществ. Этим больным противопоказана бронхоскопия, у некоторых из них одна только ингаляция аэрозоля вызывает усиление одышки и цианоз.
В подобной ситуации наряду с парентеральным введением антибиотиков, дезинтоксикационной терапией и т.д. местную ферментную и антибактериальную терапию осуществляют путем транспариетальной пункции абсцесса с аспирацией гноя, промыванием полости раствором антисептика и последующим введением протеолитических ферментов. Благодаря этому обычно уменьшается гнойная интоксикация, улучшается общее состояние больного, частично компенсируются внешнее дыхание и гемодинамические нарушения, что позволяет постепенно перейти к комплексной бронхологической санации.
Пункции острых абсцессов производят при полной непроходимости дренирующего бронха («блокированный абсцесс») или недостаточной эвакуации гноя по нему в случае неэффективной бронхоскопической санации. Точку для пункции намечают под рентгеновским контролем или во время УЗИ, которое визуализирует положение иглы непосредственно во время пункции.
Путем транспариетальной пункции в полость гнойника можно вводить ферментные препараты: химопсин, трипсин, химотрипсин, рибонуклеазу, террилитин. В качестве антисептиков используют растворы гипохлорита натрия, диоксидина, фурагина калия, хлоргексидина.
Транспариетальные пункции, аспирация гноя и введение лекарственных препаратов повторяют ежедневно в течение 3-4 дней. Если улучшается состояние больного, переходят к бронхологической санации. Неэффективность пункционного метода при комплексном лечении служит показанием к наружному дренированию абсцесса. Противопоказанием к введению протеолитических ферментов пункционным методом служит обильное кровохарканье или легочное кровотечение.
Транспариетальное дренирование абсцесса или полости распада при гангрене легкого проводят при недостаточном или полностью нарушенном бронхиальном дренаже, когда бронхоскопическая санация не дает должного эффекта.
Дренирование производят под местной инфильтрационной анестезией под многоосевым рентгенологическим контролем. В связи с инвазивностью дренирование выполняют в рентген-операционной. Возможно попадание гноя или крови (при повреждении легочного сосуда) в бронхиальное дерево, поэтому необходимо предусмотреть оборудование для экстренной бронхоскопии или интубации трахеи.
Микродренирование применяется при абсцессах легких диаметром до 5—8 см с недостаточным или полностью нарушенным бронхиальным дренажем. Дренаж вводят по леске, проведенной через просвет пункционной иглы, и фиксируют его швом к коже. Дренирование при абсцессах легких диаметром более 8 см и гангрене легкого с полостью распада осуществляют с использованием троакара или специальной иглы.
Дренирование с помощью троакара применяют при крупных поверхностно расположенных внутрилегочных гнойных полостях. Дренажную трубку проводят через гильзу троакара.
Дренирование длинной пункционной иглой диаметром 2 мм, на которую надета дренажная трубка, применяют при глубоко расположенных внутрилегочных гнойниках.
После дренирования гнойной полости ее содержимое полностью эвакуируют. Полость промывают раствором антисептика и протеолитических ферментов. Свободный конец дренажа можно оставить открытым под толстой ватно-марлевой повязкой или соединить с трубкой, опушенной под раствор асептической жидкости по Бюлау— Петрову. Применение постоянной вакуум-аспирации зависит от размера гнойной полости. Разрежение при вакуум-аспирации не должно превышать 50 мм вод. ст., чтобы не спровоцировать аррозивное кровотечение.
Гнойную полость промывают через дренаж 3-4 раза в сутки. Количество одномоментно вводимого через дренаж раствора зависит от размеров полости, но при первых промываниях не более 20—30 мл.
Дренаж можно удалить после нормализации температуры тела, прекращения отделения гнойной мокроты и гноя через дренаж. При рентгенологическом исследовании следует убедиться в исчезновении воспалительной инфильтрации вокруг полости, в уменьшении ее размеров и в отсутствии в полости горизонтального уровня жидкости.
Осложнениями пункции и дренирования абсцессов легких являются кровохарканье, пневмоторакс и флегмона стенки грудной клетки, но они наблюдаются редко.
Сочетание лечебной фибробронхоскопии с пункциями или дренированием абсцесса легких создает оптимальные условия для удаления гнойного содержимого и купирования воспаления, а в результате для рубцевания абсцесса. Двойной вариант санации эффективен при секвестре в полости деструкции в легком: санацию выполняют через дренажную трубку при транспариетальном дренировании полости абсцесса и через дренирующий бронх.
Для больных с острыми деструкциями легких, поступивших в торакальное хирургическое отделение, трудно подобрать антибиотики, так как большинство из них получали массивную антибактериальную терапию в терапевтических отделениях или амбулаторно. До выделения верификации и возбудителя проводят эмпирическую антимикробную терапию препаратами широкого спектра действия.
В дальнейшем подбор антибиотиков зависит от чувствительности возбудителей. При тяжелом течении заболевания рекомендуют внутривенное введение антибиотиков, а для создания максимальной концентрации в очаге воспаления возможна катетеризация бронхиальных артерий с последующей региональной антибиотикотерапией.
Важное место в комплексном лечении занимает дезинтоксикационная терапия, которую проводят по общим правилам для больных с тяжелыми гнойными заболеваниями. Эффективность терапии значительно выше, если сеансу плазмафереза, гемофильтрации, непрямого электрохимического окисления крови предшествуют дренирование гнойного очага, удаление гноя, некрэктомия. Плазмаферез имеет явные преимущества перед другими методами, но его применение не всегда возможно по экономическим соображениям.
Иммунотерапию проводят с учетом иммунокорригирующего действия препаратов — гипериммунная специфическая плазма, гамма-глобулины, пентаглобин, габриглобин.
Вариант комплексной консервативной терапии, санации острого абсцесса легкого зависит от дренажной функции бронхов. Можно выделить больных с хорошим, недостаточным бронхиальным дренажем и с полностью нарушенным бронхиальным дренажем.
Показаниями для операции служат неэффективность консервативной терапии и малоинвазивных хирургических манипуляций и развитие осложнений. Комплексная терапия до и после операции позволяет выполнять как резекционные операции, так и разработанный в нашей клинике оригинальный вариант торакоабсцессостомии с последующими некрсеквестрэктомиями и санациями полости распада с применением различных методов химической и физической некрэктомии и использованием видеоскопических технологий. Торакоабсцессостома является основной операцией при гангренозных абсцессах.
При успешном лечении острых абсцессов легкого с применением комплексной терапии гнойник замещается рубцом, полностью исчезают клинические симптомы, а при рентгенологическом исследовании на месте полости абсцесса определяют фиброзные ткани. Если удалось полностью ликвидировать клинические проявления, но при рентгенологическом исследовании определяют небольшие тонкостенные полости в легком, результат лечения считают удовлетворительным (клиническое выздоровление).
Этих больных выписывают из стационара под амбулаторное наблюдение. Оставшиеся полости закрываются самостоятльно через 1—3 мес. Хорошие и удовлетворительные результаты мы наблюдали у 86 % больных, процесс перешел в хроническую форму в 7,8 % случаев.
В хирургическом лечении нуждаются 13,3 % больных.
Показания к оперативному лечению острых абсцессов легких: неэффективность комплекса консервативных и малоинвазивных хирургических методов лечения в течение 6—8 нед, развитие осложнений (легочное кровотечение, рецидивирующее кровохарканье, стойкие бронхоплевральные свищи), переход в хронический абсцесс.
Прогноз при острых абсцессах легких, если своевременно начато комплексное консервативное лечение, для большинства больных (до 90 %) благоприятен. У остальных больных успешное лечение возможно с использованием хирургических методов.
Профилактика острых абсцессов легких тесно связана с предупреждением пневмонии (крупозной, гриппозной), а также со своевременным и адекватным лечением пневмонии.
источник