В 20% случаев причиной обращения к проктологу является гнойный парапроктит. Он представляет собой воспалительный процесс в области прямой кишки, сопровождающийся подкожными абсцессами, гнойными выделениями, болезненными ощущениями. Болезнь представляет угрозу организму, при ней нередко появляются свищи. Если появился парапроктит: лечение должно быть своевременным. Разберемся подробнее, какие средства и методы используют для устранения такой патологии.
Парапроктит представляет собой опухоль – гнойный абсцесс, который вследствие различных факторов возникает на области параректальной клетчатки или расположенных вокруг прямой кишки других тканей (смотрите на фото: a — подкожный, b – ишиоректальный, c – пельвиоректальный, d – подслизистый).
Заболевание может протекать в острой и хронической форме. Острым парапроктитом называют болезнь, которая диагностируется врачом впервые. Хронический парапроктит является рецидивом острого парапроктита.
При острой форме болезни пациент может почувствовать облегчение в момент вскрытия гнойного абсцесса – в данном случае из заднего прохода будут наблюдаться неприятные выделения (гной, сукровица). Однако это влечет за собой осложнение – возникновение отверстия (свища), которое требует оперативного вмешательства.
Знание причин и условий появления парапроктита поможет избежать лечения и получить своевременную помощь. Главный фактор, вызывающий гнойный парапроктит – инфекция. Возбудители, которые способствуют инфекционному заражению тканей заднего прохода – анаэробная флора, кишечная палочка и др. В основном инфицирование тканей наступает из-за запоров и геморроя, сопровождающихся появлением трещин на стенках прямой кишки или ранок. Через них инфекция и попадает внутрь организма.
Очагом инфекционного заражения может стать слизистая оболочка анальной железы, которая имеет крипты – углубления, воспаляющиеся вследствие воздействия возбудителей. Позже инфекция переходит на саму железу и на подкожную клетчатку. Повлечь за собой парапроктит также могут послеоперационные или случайные травмы ануса, проктит, диабет.
Подробнее о парапроктите, причинах его возникновения и оперативных мерах лечения болезни смотрите в видео:
Гнойный парапроктит появляется резко и требует немедленного лечения. При обнаружении у себя патологических симптомов, обратитесь к врачу-проктологу, который поможет справиться с болезнью. Признаки парапроктита:
- Интоксикация – высокая температура, общая слабость, головная боль, снижение аппетита, ломота в мышцах.
- Стул становится твердым, вызывая запоры. У пациента наблюдаются многочисленные безрезультатные позывы к дефекации и боли во время нее .
- Мочеиспускательный процесс сопровождается болями.
- Больной испытывает острые болезненные ощущения внизу живота, около ануса, в малом тазу.
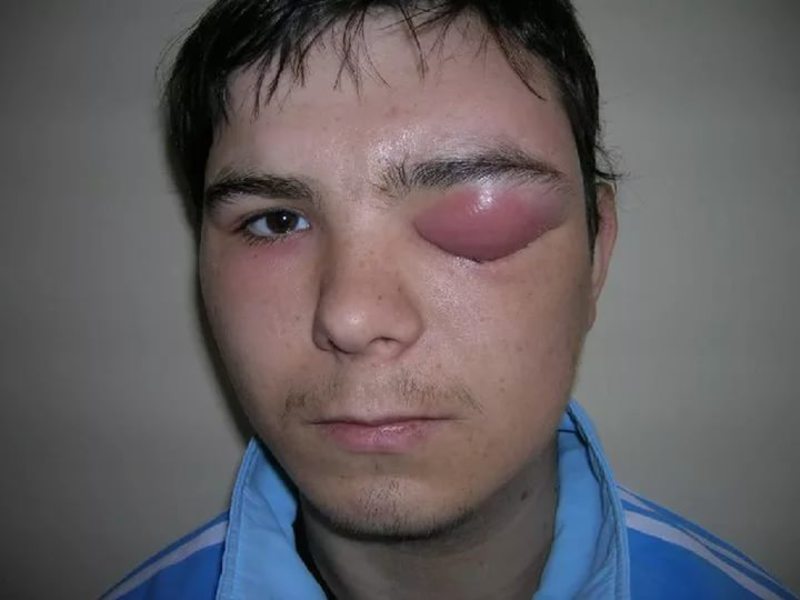
Локализация воспалений влияет на симптоматику парапроктита. Например, подкожный парапроктит характеризуется покраснением, болью при сидении, отеками, уплотнениями в области ануса.
Другие виды диагностировать сложнее, так как процесс проходит глубже, в подкожных тканях. Из-за общих признаков интоксикации пациент воспринимает свое состояние как гриппозное, начинает лечиться своими силами, что влечет ухудшение состояния и осложнения. При появлении общей симптоматики, важно обратиться к врачу, который поставит диагноз, назначит лечение, проведет необходимое хирургическое вмешательство.
Парапроктит имеет разные клинические формы. В зависимости от них течение заболевания будет отличаться по симптоматике, лечению, тяжести. Выделяют острый, хронический, гнойный, подкожный и ишиоректальный парапроктит.
Острая форма парапроктита начинается неожиданно, имеет ярко-выраженные проявления, отличается только локализацией очага инфекции и видом возбудителя. Тяжесть заболевания зависит от иммунитета пациента. Присутствуют все общие симптомы, но лечение подбирается индивидуально.
Хроническая форма болезни сопровождается формированием патологического прохода, который начинается в прямой кишке, заканчивается на коже области ануса. Свищ образуется после разрыва гнойника в подкожной параректальной клетчатке, но в основном гной «пробивает» себе путь наружу, образуя внешнее отверстие. Если канал хорошо дренируется, жидкость выходит, больные не испытывают сильных болезненных ощущений, но периоды ремиссий обязательно сменяются обострениями.
Этот вид парапроктита требует оперативного лечения – рассечения или иссечения образовавшегося свища.
При парапроктите формируется полость, заполненная гноем. Пациент испытывает дискомфорт в области анального прохода, присутствуют интоксикация, припухлости, покраснения анальных зон. Состояние требует немедленного лечения, чтобы предупредить появление свища, однако неправильные хирургические мероприятия наоборот только поспособствуют его образованию.
Подкожный гнойный парапроктит характеризуется локализацией гнойника рядом с анальным отверстием, под кожей промежности. Диагностика проходит просто, благодаря проявлениям на коже – отекам, выпуклости места, где локализуется абсцесс, покраснению.
Ишиоректальный вид парапроктита диагностируется тяжелее из-за того, что абсцесс находится на уровне глубокого слоя подкожной параректальной клетчатки. Во время болезни люди самостоятельно прибегают к неправильному лечению, принимая симптомы парапроктита за респираторную инфекцию.
Детский парапроктит – явление редкое, но не имеет особых различий с болезнью взрослых. Его появлению способствует нарушенная микрофлора кишечника ребенка, инфекционное заражение, которое, как правило, происходит при внешних обстоятельствах – ранках или раздражениях кожи. В основном болезнетворный процесс вызывается возбудителями стафилококками.
Хирургическое вмешательство – эффективный способ лечения, помогающий избавиться от парапроктита. При этом хирург вскрывает гнойное воспаление, проводит дренирование участка, устраняет очаг инфекции. Такую процедуру нельзя проводить под местной анестезией, поэтому в основном используется общий наркоз или эпидуральное обезболивание (лекарства вводят в эпидуральный отдел позвоночника). Если после операции не происходит деформация стенок, и свищ не появляется – пациент полностью выздоравливает.
Сам по себе свищ (фистула) возникает во время хронической формы парапроктита. Поэтому лечение проводится, когда у больного наступает период ремиссии и болезненные ощущения его не беспокоят. Однако длительный ремиссионный период хронической формы может помешать провести операцию – свищевой ход может «затянуться». После лечения больному необходимо соблюдать профилактические мероприятия.
Антибиотики (метронидазол, амикацин, гентамицин и др.) не являются обязательной частью лечения – чаще назначаются антибактериальные средства. Есть случаи, когда их необходимо использовать:
- Момент после операции, когда проведен окончательный анализ состояния больного.
- После иссечения свища при хронической форме болезни.
- Когда у больного остается повышенная температура тела.
Поддерживающая терапия с помощью свечей (антибактериальных, заживляющих, с антибиотиками) применяется в лечении, когда:
- Больной проходит послеоперационный период, для профилактики.
- Для облегчения симптомов, если не представляется возможным проведение операции.
- Во время лечения хронического гнойного парапроктита у детей, которым не исполнился год.
- Наличие геморроя, трещин (свечи помогут заживлению микро-ран).
Народные средства помогут справиться с тяжелыми симптомами, поспособствуют заживлению, однако нужно помнить, что при лечении гнойного парапроктита всегда необходимо хирургическое вмешательство. Полезные народные средства лечения, применяющиеся для ослабления симптомов, легко приготовить дома:
- Микроклизмы. Их применение требует выполнения техники безопасности – использовать нужно груши с резиновым наконечником, смазанным маслом. Вводить наконечник следует осторожно, чтобы не вызвать дополнительное раздражение. Перед микроклизмой, как правило, ставят обычную клизму, чтобы вещества лучше действовали. В качестве наполнителя подойдет настойка календулы, мед, разбавленный на 100 мл воды (выполнять курсом – две недели).
- Мумие. Десять таблеток средства необходимо растворить в стакане воды, процедить. Наполнить таз пятью литрами теплой воды, добавить смесь, принимать ванну 15 минут.
- Барсучий жир. Тампоны с жиром на ночь вводятся в анальное отверстие.
- Рябина. Выдавить на день полстакана сока из ягод, принимать 3 раза перед едой. Компресс из выжатых свежих ягод прикладывать к анусу.
- Зверобой поможет от гнойного парапроктита. Необходимо вскипятить воду, засыпать 3 столовые ложки зверобоя, варить 15 минут. Затем настой процедить, а горячую траву положить на тряпку или целлофан и сесть на нее сверху пораженным участком. Сидеть, пока не остынет. После такого лечения гной начнет выходить самостоятельно.
Простые профилактические меры дадут возможность избежать появления парапроктита, необходимо внимательно отнестись к болезням, вызывающим его – геморрою, диабету, колиту, запорам. Нужно:
- принимать витамины, чтобы укрепить иммунитет;
- избегать местного и общего переохлаждения;
- соблюдать диету, употреблять продукты, не вызывающие запоры, не раздражающие слизистую прямой кишки;
- не пренебрегать интимной гигиеной.
В видео ниже показано, как лечить хронический парапроктит оперативным методом иссечения образовавшегося свища:
Парапроктит – заболевание, которое может вызвать серьезные осложнения. Отнеситесь внимательно к появившимся симптомам болезни. При их наличии сразу обратитесь к врачу.
Если у вас есть опыт лечения парапроктита, оставьте комментарий внизу страницы.
источник
Абсцесс яичка — урологическая патология, гнойное осложнение воспаления в яичке (орхита). Заболевание представляет собой капсулированный очаг в тканях мужской половой железы. Встречается редко, при своевременном обращении мужчины с диагнозом орхита к урологу и правильно подобранной терапии, как правило, до гнойных осложнений не доходит.
Изолированно заболевание практически не встречается. К провоцирующим факторам относят:
Воспалительные заболевания мужской половой сферы — главная причина абсцесса яичка.
воспалительные заболевания мужской половой сферы (простатит, простатоцистит, эпидидимит, орхит, везикулит, уретрит);
Так как заболевание носит гнойно-воспалительный характер, для него характерны все классические признаки воспаления:
Выраженная боль и увеличение размеров мошонки указывают на воспалительный процесс.
Выраженная, интенсивная боль в соответствующей половине мошонки, увеличение ее размеров, преимущественно на стороне патологии. При двустороннем процессе мошонка может увеличиться в 1,5-2 раза равномерно;
Дополнительно может проявляться клиника основного заболевания:
- Острый воспалительный процесс в простате (и в мочевом пузыре) проявит себя болями внизу живота, промежности, дизурическими расстройствами (рези при учащенном мочеиспускании, ощущение неполного опорожнения мочевого пузыря);
- При везикулите типично появление примеси крови в сперме;
- Для уретрита характерны боли, рези в мочеиспускательном канале при акте мочеиспускания и после, выделения. В зависимости от микробной флоры могут быть от прозрачных до желтоватых гнойных;
- При опухоли картина сходна с орхитом, обращают внимание на данные анамнеза, при распаде визуализируются некротические ткани ссукровично-гнойным отделяемым, с неприятным запахом;
- Клиника туберкулеза яичка сходна с клиникой орхита, при сборе анамнеза обращают внимание на рецидивирующий характер заболевания;
- Абсцесс кожи мошонки проявится изменениями кожного покрова мошонки, осумкованностью. При самостоятельном прорыве видны гнойно-кровяные выделения. Распространился ли процесс далее на яичко, будет ясно после ультразвуковой диагностики.
Постановка диагноза существенной сложности не представляет. Как правило, предварительный диагноз ясен уже после предварительного осмотра.
Дифференциальную диагностику проводят с орхитом (воспаление яичка), нагноившейся атеромой кожи мошонки, запущенной опухолью яичка, туберкулезом яичка. Пальпация органов мошонки значительно затруднена из-за выраженности болевого синдрома и общего отека.
Для диагностики проводится УЗИ органов малого таза.
общий анализ крови, общий анализ мочи;
Для уточнения диагноза проводят УЗИ органов малого таза (мошонки, предстательной железы, мочевого пузыря).
При подозрении на распространение патологического процесса показано проведение магнитно-резонансной томографии, которая поможет уточнить локализацию начального очага и пути распространения инфекции.
Лечение абсцесса яичка оперативное, основано на принципах общей гнойной хирургии.
У молодых пациентов, при возможности, выполняется вскрытие и дренирование гнойного очага, у возрастных мужчин чаще выполняется оперативное пособие в виде орхиэктомии (удаления пораженного яичка), так как слишком высок риск распространения патологического процесса.
Медикаментозное лечение абсцесса яичка заключается, главным образом, в приеме антибиотиков.
Антибактериальные препараты при абсцессе яичка. Назначается антибактериальный препарат широкого спектра действия. Через некоторое время, при слабой положительной динамике, в схему включают второй антибиотик, с учетом полученных результатов посева на чувствительность к антибактериальной терапии. В первые сутки после оперативного лечения по поводу абсцесса яичка, предпочтительней внутривенный путь введения антибактериального препарата.
При органоуносящей операции возможно изменение гормонального фона мужчины, но, как правило, функцию по продуцированию мужских половых гормонов берет на себя оставшееся яичко.
Если в анамнезе имелись заболевания оставшегося единственным яичка, возможно развитие вторичного бесплодия.
При органосохраняющей операции (вскрытие и дренирование абсцесса) возможна хронизация процесса.
Прогноз для жизни при неспецифическом абсцессе яичка или придатка яичка благоприятный. При специфическом (опухоль, туберкулез) в каждом случае рассматривается индивидуально.
Использование презервативов при случайных половых связях, регулярное прохождение урологического осмотра, бережное отношение к мужскому здоровью помогут никогда не столкнуться с данной серьезной урологической патологией.
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
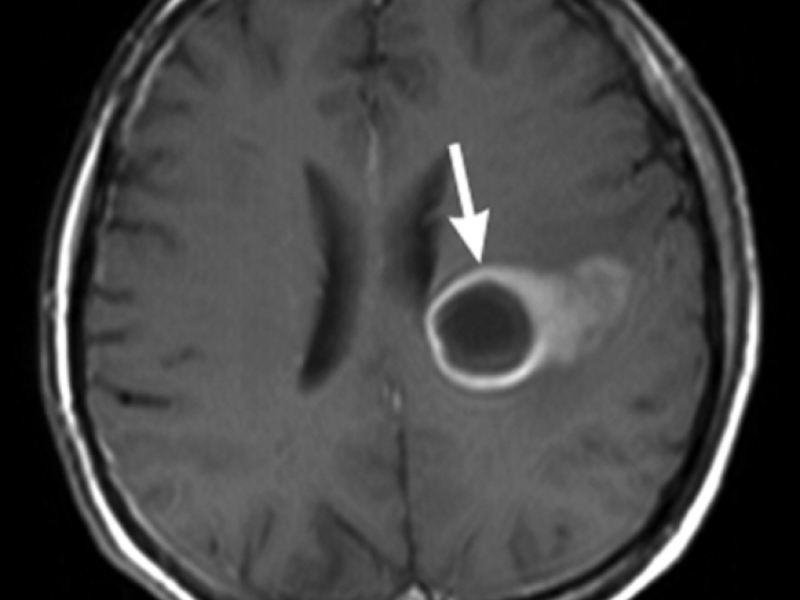
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
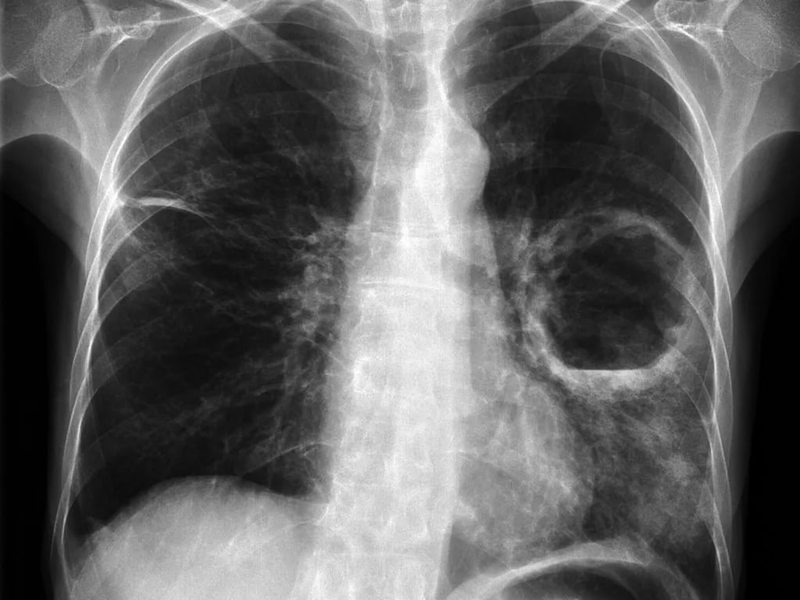
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Абсцесс яичка: фото – такой запрос может выдать пациентам довольно устрашающую картину. Абсцесс яичка принято считать опасным заболеванием, так как при нем может возникнуть полная атрофия яичка и как следствие, работа мужской репродуктивной системы окажется явно нарушенной и тогда под вопросом будет возможность мужчины иметь собственных детей.
Абсцесс яичка: код по МКБ – какой он? Данная всемирно известна классификация патологий развития и заболеваний присваивает абсцессу яичка или придатка яичка код 45.0 и относит его в одну категорию с орхитом и эпидидимитом. Абсцесс мошонки: МКБ-10 – это сходное состояние, которое выделяется в ту же категорию согласно классификации.
Абсцесс мошонки: причина появления такого состояния не одна. Существуют местные факторы, которые являются предрасполагающими к появлению абсцесса мошонки. Они представлены недостаточной толщиной эпидермиса, излишнюю влажность кожных покровов данного органа, излишнее количество сальных и потовых желез, а также рыхлость структуры подкожной клетчатки. Ввиду того, что мошонка расположена в непосредственной близости с уретрой и задним проходом, на нее постоянно попадает огромное количество микроорганизмов, способных привести к абсцессу. Существуют также некоторые особенности снабжения мошонки кровью и лимфой, ввиду чего может замедляться отток жидкости от нее и развиваться сильный отек. Кроме того абсцесс может развиться по причине того, что мужчина не соблюдает элементарные правила гигиены (но это чаще относится к социально неблагополучному населению) и имеет сниженный иммунитет. В данном случае речь идет о протекании у него сахарного диабета, нарушений функционирования щитовидной железы, ожирения, СПИДа, приверженности к наркомании и алкоголизму.
Иногда причиной появления абсцесса принято считать гнойничковые поражения мошонки, в числе которых есть фурункулы. К абсцессу также может привести сильное травмирование яичка, например резаные и колотые его ранения и появление инфекционного процесса после проведения оперативного вмешательства, скажем, по поводу крипторхизма или паховой грыжи.
Медицинская практика также указывает на случаи возникновения абсцесса при протекании у мужчины болезни Крона. В случае с маленькими детьми абсцесс яичка или мошонки может возникать из-за распространения инфекции по незарощенному отростку брюшины.
При наличии такого диагноза пациента нужно срочно госпитализировать в больницу. На начальной стадии нужна противовоспалительная и антибактериальная терапия. Когда гнойник достаточно созреет, его вскрывают и полость мошонки подвергается дренированию. Если яичко было подвержено интенсивной деструкции, доктора решают провести его удаление, так как оно более нежизнеспособно.
Прогноз после такого вмешательства как правило благоприятный. Однако может произойти образование свищей в промежности в качестве осложнения. После перенесенного абсцесса мошонки мужчина может в будущем столкнуться с неправильным функционированием яичек или придатка яичка, что, в свою очередь, может угрожать ему бесплодием.
Лечение такой патологии, как абсцесс яичка, чаще является оперативным, а не консервативным. Причем если поражение не было слишком широким, хирурги вскроют гнойный очаг и дренируют полость органа. 
Абсцесс яичка у мужчин – это не единственная патология гнойной природы, затрагивающая мужские половые органы. Абсцесс также может затронуть и придаток мужского яичка.
Данная патология часто является серьезнейшим осложнением долго протекающего гнойного эпидидимита. При таком диагнозе пациент будет чувствовать сильную боль и сможет заметить покраснение и отек мошонки со стороны ее поражения. При этом налицо будут клинические проявления общей интоксикации организма пациента, такие как тошнота, увеличение телесной температуры, слабость, озноб, боли в мышцах и суставах.
Для того, чтобы диагностировать данное состояние, необходимо провести первичный осмотр и пальпировать мужские половые органы. Если это будет необходимым, пациента направят на прохождение ультразвукового исследования, которое позволит узнать больше о протекании этой патологии. Иногда может стать необходимым проведение пункции. Дифференциальная диагностика должна проводиться с целью отличить абсцесс придатка яичка от инфаркта яичка и опухолей различного происхождения.
источник
Абсцесс предстательной железы — далеко зашедшая форма простатита, он нередко сочетается с воспалительным поражением заднего отдела мочеиспускательного канала, семенного холмика (семенной бугорок) и семенных пузырьков. Осложнениями острого простатита являются абсцесс предстательной железы, парапростатит и тромбофлебит глубоких вен таза (Лопаткин Н.А. и др., 1978).
Острый простатит вызывают разнообразные инфекционные возбудители, среди которых наибольшее значение имеют эшерихия коли, стафилококк, стрептококк, трихомонада, гонококк, реже — микобактерии туберкулеза.
Проникновение микроорганизмов в выводные протоки долек железы вызывает лишь катаральное воспаление — катаральный простатит. Если микроорганизмы проникают не только в протоки, но и в дольки железы, проходимость протоков нарушается, в паренхиме железы образуются множественные мелкие гнойники, это фолликулярный простатит. При особо вирулентной инфекции или запоздалом и недостаточно энергичном лечении отдельные гнойнички, расплавляя строму и паренхиму железы, сливаются между собой, формируя один или несколько абсцессов.
При гематогенной инфекции воспалительный процесс развивается во многих дольках железы, а при переходе воспаления на паренхиматозную ткань отдельные очаги расплавляются, разрушая перегородки и образуя мелкие абсцессы. При их слиянии возникает большой абсцесс, пронизанный соединительнотканными перегородками. Поражение железы становится тотальным, она заполняется гноем. Абсцесс может поражать всю железу или быть ограниченным. Чаще он располагается в боковых долях железы — ближе к мочеиспускательному каналу или прямой кишке. При переходе воспаления с предстательной железы на парапростатическую клетчатку возникает парапростатит.
Гнойники могут прорываться из предстательной железы в мочеиспускательный канал, прямую кишку, вперед — в лобково-простати-ческое и предпузырное пространство, в седалищно-прямокишечную ямку и даже через брюшинно-промежностную фасцию в околопрямокишечную клетчатку.
В начальных стадиях процесса при катаральном поражении протоков долек железы больной обычно жалуется на учащенное и болезненное мочеиспускание. Последние порции мочи мутноваты, содержат сероватые включения типа коротких нитей, которые при исследовании под микроскопом оказываются состоящими из гноя. При пальпации через прямую кишку предстательная железа не увеличена и не изменена, слегка болезненна. Общее состояние больного не нарушается. Температура тела нормальная. Картина крови без отклонений от нормы.
При фолликулярном простатите появляются постоянные боли в промежности и заднем проходе. Мочеиспускание учащается, становится болезненным. В моче на глаз заметна примесь гноя. При исследовании предстательная железа равномерно слегка увеличена, болезненна; при осторожной и тщательной пальпации в паренхиме железы можно обнаружить отдельные мелкие уплотнения. Появляются общие симптомы воспаления: субфебрильная температура тела, нарушения сна, небольшой лейкоцитоз.
Абсцесс предстательной железы сопровождается резко выраженными общими и местными симптомами. Температура тела повышается до 40 °С, нередко возникает озноб. Резко ухудшается общее состояние, появляется бессонница. В крови нарастают лейкоцитоз (до 12,0—16,0 х 109/л), нейтрофилез. Отмечаются сильные боли в области промежности, заднего прохода, особенно при мочеиспускании и дефекации. Мочеиспускание учащено, затруднено и очень болезненно, иногда бывает задержка мочи. Исследование предстательной железы через прямую кишку позволяет установить ее значительное увеличение, болезненность и напряжение.
В зависимости от локализации и распространенности процесса увеличивается либо вся железа, либо ее половина. При гнойном расплавлении значительных участков железы, прилегающих к прямой кишке, можно отметить выраженное размягчение и флюктуацию. При вовлечении в воспалительный процесс парапростатической клетчатки, в случае прорыва в нее гнойника предстательной железы, границы простаты не определяются, контуры сглажены. Важную информацию дает УЗИ.
Парапростатическая флегмона сначала развивается как абсцесс предстательной железы, затем как парапроктит. Состояние больного тяжелое. Больной ощущает «инородное тело в заднем проходе». Сильная пульсирующая боль локализуется в прямой кишке. Мочеиспускание и дефекация болезненны, возникают тенезмы.
Стенка кишки, соприкасающаяся непосредственно с абсцессом, истончена. Во время дефекации может произойти прорыв гнойника в прямую кишку. При мочеиспускании или дефекации, а также при катетеризации или ректальном исследовании пальцем возможен прорыв гнойника в мочеиспускательный канал. Опорожнение в мочеиспускательный канал — частый исход нелеченого абсцесса предстательной железы.
Опорожнение гнойника приводит к быстрому улучшению состояния больного, но подобные «самоизлечения» в ряде случаев приводят к образованию ректальных или уретральных свищей.
На основании диагноз абсцесса предстательной железы устанавливают по описанной симптоматике, в сомнительных случаях показана пункция подозрительных участков железы на присутствие гноя.
В тяжелых случаях абсцесс предстательной железы приходится дифференцировать с малярией, тифом, тазовым тромбофлебитом и др. Лихорадка неясного происхождения, особенно при дизурии у мужчин, должна наводить на мысль об остром простатите и его осложнениях. Диагноз уточняют с помощью УЗИ.
Лечение абсцесса предстательной железы оперативное. Абсцесс нужно вскрыть как можно раньше через промежностный доступ или через прямую кишку. Предпочтение отдают промежностному доступу. Больного укладывают на спину с согнутыми и приведенными к животу ногами, как для промежностного камнесечения.
Абсцесс предстательной железы можно вскрыть по Вильмсу после пункции гнойника. Пункцию лучше производить под контролем УЗИ или КТ, гнойник вскрывают по игле. После рассечения кожи, подкожной жировой клетчатки, фасции зажимом Бильрота проникают к гнойнику и вскрывают его. Пальцем разделяют перемычки. Положение инструмента контролируют пальцем, введенным в прямую кишку. Через разрез вводят дренажную трубку для оттока гноя и санации полости гнойника после операции.
Промежностный доступ предусматривает поперечный разрез промежности. В мочеиспускательный канал вводят катетер, чтобы ориентироваться во время операции в положении мочеиспускательного канала и не поранить его. Дугообразный разрез от одного седалищного бугра до другого производят на 2 см кпереди от заднего прохода. Рассекают кожу, подкожную жировую клетчатку, фасцию, обнажают луковичную часть мочеиспускательного канала, пальцем или тупым инструментом проникают в клетчатку между поперечными мышцами промежности и луковицей полового члена спереди и прямой кишкой и запирательной мышцей — сзади. Затем оттягивают луковичную часть мочеиспускательного канала и поперечные мышцы кпереди, а прямую кишку и сфинктер кзади и пересекают сухожильный центр как можно ближе к луковице полового члена.
Тупо отделяют прямую кишку от мочеиспускательного канала, пересекают по средней линии прямокишечно-уретральной мышцы. Оттягивая луковичную часть мочеиспускательного канала кпереди, прямую кишку — кзади, обнажают и осматривают заднюю поверхность предстательной железы. Пальпаторно определяют положение катетера в мочеиспускательном канале, пунктируют иглой гнойник и по игле вскрывают абсцесс.
Если в воспалительный процесс вовлечена прямая кишка, ее стенка истончена, слизистая оболочка некротизирована, прибегают к вскрытию гнойника через стенку кишки. Зеркалами раскрывают прямую кишку, определяют место наибольших изменений слизистой оболочки (отек, гиперемия, некроз, участок наибольшего размягчения), которые, как правило, соответствуют вовлечению в воспалительный процесс слизистой оболочки кишки. Под контролем пальца пунктируют гнойник сбоку от средней линии и при получении гноя остроконечным скальпелем, лезвие которого зажато изогнутым инструментом, вскрывают гнойник.
Острие лезвия следует направить латерально от средней линии во избежание повреждения мочеиспускательного канала. Отверстие расширяют корнцангом, вводят палец и разрушают перемычки, соединяя отдельные гнойники в единую полость, после чего промывают ее раствором антисептиков и вводят дренаж на 1-2 дня. Создание хорошего оттока гноя обычно приводит к быстрому улучшению состояния больного и ликвидации процесса.
Если произошло самопроизвольное вскрытие гнойника в просвет кишки и гнойник плохо опорожняется, перфорационное отверстие в стенке прямой кишки расширяют через ее просвет.
Послеоперационное лечение включает сначала ежедневные перевязки, затем их проводят через 1-2 дня; санации полости гнойника растворами антисептиков (хлоргексидин, калиевая соль фурагина, диоксидин и др.). Общие мероприятия определяются общим состоянием больного. Больным обеспечивают постельный режим, покой, следят за регулярным действием кишечника, назначают теплые клизмы. Общая антибактериальная терапия включает антибиотики (полусинтетические пенициллины, аминогликозиды, цефалоспорины, фторхинолоны).
источник
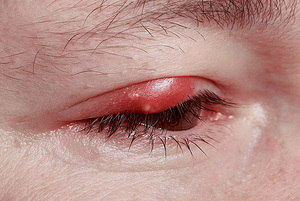
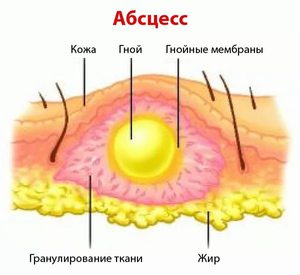
Возбудителями заболевания являются разные патогенные бактерии, которые попадают в организм. Причинами могут являться:
- травматическое повреждение тканей внутренних органов, слизистых оболочек или кожного покрова;
- попадание гноеродных патогенных организмов во время несоблюдения правил антисептики и асептики при врачебных манипуляциях;
- не в полном объеме или несвоевременно выполненное лечение воспалительного заболевания (к примеру, пневмонии или ангины).
Как правило, возбудителем гнойных процессов, которые приводят к нарыву, является смешанная микрофлора, когда преобладают стафилококки и стрептококки, куда могут присоединяться легионелла (анаэробы), кишечная палочка, клостридии, бактероиды, токсоплазма, микоплазма, менингококки или простейшие грибки (аспергиллус, кандида). В некоторых случаях, вследствие жизнедеятельности возбудителей развивается абсцесс, который отличается атипичным прохождением.
Глубина и площадь процесса воспаления зависит от локализации и размера гнойника. На характер гноя, который образуется в защитной капсуле (консистенция, цвет, запах) влияет разновидность инфекционного возбудителя. Клинические общие признаки нарывов типичны для всех воспалительных гнойных процессов:
-
слабость;
- увеличение температуры тела (от высокой до субфебрильной – в тяжелых случаях до 40 градусов);
- анализ крови показывает увеличение СОЭ и лейкоцитоз (уровень их выраженности обусловлен тяжестью воспалительного процесса);
- снижение аппетита;
- головная боль.
С учетом локализации может быть несколько видов абсцессов, и у каждого существуют свои признаки.
Как правило, выражается скоплением гноя на небольшом участке, без общих или местных проявлений воспаления (покраснение кожи, боль, высокая температура тела), что свойственно обычному абсцессу. Обычно данный вид гнойников чаще всего наблюдается во время костно-суставного туберкулеза или актиномикоза.
Это скопление под диафрагмой гнойной жидкости. Появляется в органах брюшной полости как осложнение острых процессов воспаления (аппендицит, холецистит, прободная язва желудка или кишечника, панкреатит) либо травм органов полости брюха, которые сопровождаются перитонитом.
Воспалительный процесс, который локализуется в околоминдаликовой клетчатке. Как правило, он случается в результате осложнения стрептококкового фарингита или ангины. В этом случае располагающим фактором является табакокурение. Его характерные симптомы:
-
лихорадка;
- местное покраснение;
- при глотании – боль в горле;
- увеличение в размерах воспаленного участка;
- изо рта выходит неприятный запах;
- увеличение лимфоузлов;
- в редких случаях тризм.
Осложнения заболевания:
- некроз тканей;
- ангина Людвига;
- медиастинит;
- инфекционно-токсический шок;
- появление сепсиса.
Появляется вследствие нагноения клетчатки лимфатических узлов и заглоточного пространства. Болезнетворные организмы попадают в эту часть из носовой полости, носоглотки, слуховой трубы и среднего уха по лимфатическим путям. Данный вид заболевания может быть осложнением скарлатины, гриппа, кори, а также появится при ранениях слизистой глотки инородным предметом или твердой пищей.
- поперхивание;
- резкая боль во время глотания;
- нарушение дыхания носом;
- появление гнусавости;
- попадание в нос пищи.
Когда гной переходит на нижние отделы глотки, то может появиться одышка, которая сопровождается хрипением. Зачастую наблюдается припухлость возле переднего края грудинно-ключично-сосцевидной мышцы.
Основными осложнениями абсцесса являются: острая отечность входа в гортань либо прорыв абсцесса с удушьем (по причине прохождения гноя в гортань), гной может проходить в полость груди и вызвать гнойный медиастинит или передавливание трахеи.
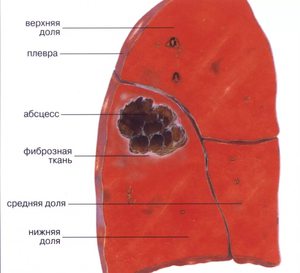
Множественные очаги вероятны во время инфицирования с потоком крови, что, как правило, случается у инъекционных наркоманов. Признаки острого абсцесса отличаются такими симптомами:
- кашель (основной признак);
- повышенная температура, которую невозможно сбить при помощи жаропонижающих препаратов;
- выраженная интоксикация;
- озноб;
- тошнота.
Кашель навязчивый до дренирования полости, возможны прожилки крови, отделяемая гнойная скудная и мокрота. С кашлем выделяется после дренирования гнойная обильная мокрота с неприятным запахом, которая может быть с примесью небольшого количества крови.
Если не лечить острый абсцесс на протяжении двух месяцев, то он характеризуется субфебрилитетом, истощением организма, утомляемостью. Признаки наличия абсцесса легкого заметно отличаются с учетом того, дренирована ли полость или нет. Помимо этого, важна и продолжительность течения болезни.
Данный абсцесс может проявиться такими осложнениями: прорыв гноя в плевральную полость, заполнение его и появление тяжелого воспалительного процесса – эмпиемы плевры. В данном случае прогноз болезни ухудшается.
Когда абсцесс легких появился около крупного сосуда, то вероятно разрушение его стенки и возникновение кровотечения, которое может быть опасно для жизни.
В случае, когда гной переходит по легким после дренирования полости, может появиться тяжелая пневмония, результатом которой является респираторный дистресс-синдром, который приводит к летальному исходу.
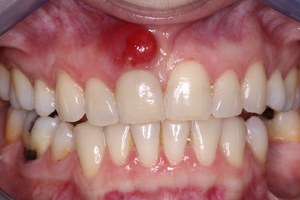
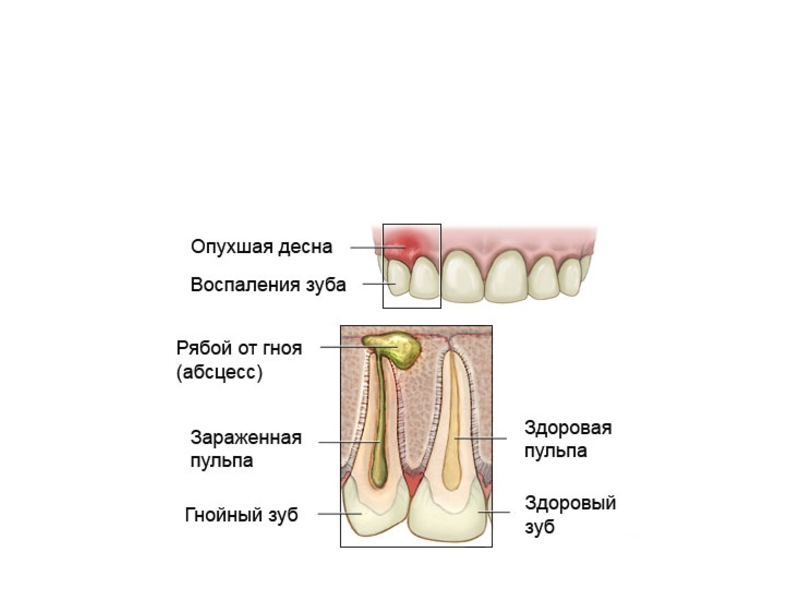
При надавливании на нее, можно из-под десневого края увидеть выделение гнойного содержимого. Хронический же абсцесс выражается свищевым ходом около проекции корня зуба. Периодически из десны выходит гнойный экссудат. Как правило, данный вид нагноения проходит без симптомов. При осмотре видны открытый свищевой ход, гиперемия десны и отечность.
Данное заболевание локализуется между зубом и десной или возле корня зуба. Причиной этого абсцесса может являться травма зуба, гингивит или запущенный кариес. От зубного корня воспалительный процесс может перейти на костную ткань. Проявлениями заболевания являются: увеличение шейных лимфатических узлов, пульсирующая сильная боль, отечность участка челюсти, увеличение температуры.
При установлении этого диагноза необходима срочная помощь стоматолога, которая заключается в ликвидации очага воспаления. Стараются по возможности сохранить зуб, не допустив осложнения. Естественно, на запущенных этапах зуб удаляют. Прописываются обезболивающие препараты и антибиотики. Посещение стоматолога и соблюдение гигиены ротовой полости исключают риск появления болезни.
Данное заболевание может быть ложным и истинным. Истинное заболевание появляется чаще всего из-за гонококков, в результате гнойного расплавления окружающей клетчатки непосредственно железы и ее тканей. Ложный же абсцесс появляется при образовании кисты или воспалении протока бартолиновой железы. Данное заболевание отличается выраженной болью, которая усиливается в сидячем положении, при дефекации, ходьбе. Обезболивающие средства приносят только временное облегчение.
Диагностирование признаков абсцесса, помимо лабораторного обследования крови и тщательного сбора анамнеза, также подразумевает:
- компьютерную томографию и рентгенографию (при гнойнике в легких);
- диагностическую пункцию и фарингоскопию (при заглоточном абсцессе);
- компьютерную томографию и УЗИ во время подозрения на абсцесс печени.
Помимо этого, необходимо исследовать на микрофлору гнойное содержимое, чтобы выявить чувствительность к лекарственным средствам и выбрать необходимые антибиотики.
Порядок действий следующий:
-
Вскрытие абсцесса.
- Дренаж полости, чтобы организовать постоянный выход гнойного содержимого.
- Терапия антибиотиками. Антибиотики прописываются с учетом от тяжести прохождения заболевания, локализации абсцесса и чувствительности микроорганизмов к препаратам. Не редко прибегают к комбинированному лечению. К примеру, лечение абсцесса, который развился в легком, подразумевает введение доз антибиотиков, существенно превышающих обычные терапевтические нормы.
- Дезинтоксикационная терапия.
- Использование обезболивающих средств.
- Удаление абсцесса с помощью хирургического вмешательства. Надо знать, что, например, нагноение печени оперируется в редких случаях, но вот операция во время абсцесса мозга — это основной способ лечения.
Чтобы исключить появление острого нарыва, можно использовать некоторые народные средства:
- Отвар эвкалиптовых листьев. 3 ст. л. на 250 мл воды, принимать теплым по четверти стакана трижды в сутки после приема пищи.
- Настойку эвкалиптовых листьев на 70% спирте в соотношении 1:5 принимать по 20 капель трижды в сутки после приема пищи.
- Отвар полевого хвоща (5 ст. л. на 250 мл воды) пить по 1/3 стакана трижды в сутки через час после приема пищи.
- Отвар соцветий песчаного тмина (4 ст. л. на 250 мл воды) принимать теплым по 1/2 стакана дважды в сутки за 25 минут до приема пищи.
Профилактика гнойников состоит в своевременном лечении любой воспалительной болезни, даже, вроде бы, такой неопасной, как фурункул. Так как при этом вероятно распространение инфекции по лимфатическим путям и кровотоку в иные органы. Затем абсцедирование развивается, преобразуясь в нарыв легких, печени, мозга и т.д.
Очень важно своевременно побороть любые воспалительные болезни внутренних органов, чтобы не допустить хирургического вмешательства. Для предупреждения появления различных нарывов в обязательном порядке необходима профилактика иммунодефицита.
источник
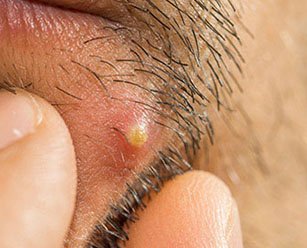
Попытки терапии абсцесса кожи на своих начальных стадиях могут быть произведены в домашних условиях. Но это возможно в том случае, если гнойная полость расположена не на лице или шее. При такой локализации, а также при нарушении общего состояния человека или наличии таких заболеваний, как сахарный диабет или различные виды иммунодефицитов, лечение проводится в хирургическом стационаре.
Чтобы представить себе процессы, которые приводят к заболеванию, рассмотрим строение кожи.
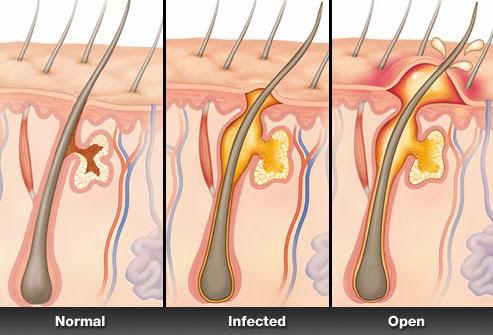
Покровная ткань человека – двухслойный орган. Сверху расположен эпидермис – ряд клеток, которые защищают от микробов, термических и химических повреждений. Нижний пласт – дерма.
В нижнем слое дермы, на границе кожи и подкожной клетчатки, лежат волосяные фолликулы, образованные соединительной тканью и кровеносными капиллярами. Они дают начало волосяным корням, которые проходят через дерму и эпидермис, выступая наружу в виде волосяных стержней. В месте, где корень переходит в стержень, в область между наружной и средней волосяными оболочками впадает 2-3 сальные железы. Рядом с местом выхода волоса на поверхность открывается устье потовой железы. Вся эта железистая ткань работает над образованием на поверхности кожи защитной пленки.
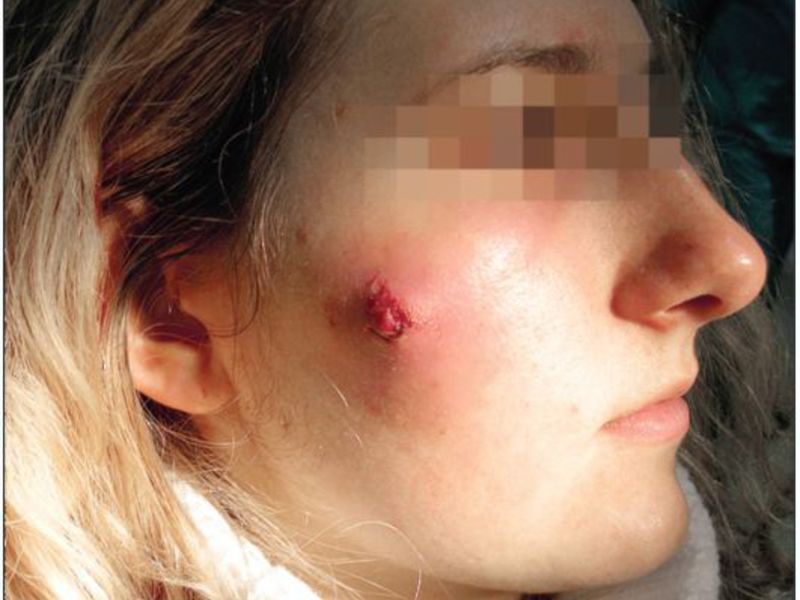
В свете этих знаний, абсцесс кожи – что это? Это гнойное воспаление, развивающееся сразу в большом объеме тканей, которое затрагивает и фолликул, и сальные железы, и близлежащую потовую железу. Подобный процесс развивается поэтапно:
p, blockquote 7,0,0,0,0 —>
- В места, где нарушена целостность кожи, попадает бактериальная флора. Вокруг этого места формируется очаг воспаления, сопровождающийся отеком и покраснением, в результате вокруг фолликула возникает возвышенность.
- В инфицированную область увеличивается приток лимфы и тканевой жидкости. Эти жидкости пытаются очистить очаг от инфекции.
- Активируется иммунная система, которая старается одновременно и убить бактерии, и отграничить очаг воспаления от здоровых тканей. В результате образуется гной – смесь лейкоцитов и других иммунных клеток, погибших бактерий, белков.
- Увеличиваясь в объеме, это содержимое повышает внутритканевое давление, и, когда оно достигает критической величины, гнойник прорывается. На этой стадии могут развиваться осложнения, связанные с попаданием чужеродных белков и инфекции в кровь.
- После вскрытия абсцесса остается кратер, который постепенно затягивается. Если гнойное воспаление проникло в слои, лежащие ниже кожи, в результате заживления образуется шрам.
Абсцесс кожи развивается в результате попадания в кожные ткани патогенных микроорганизмов. Происходит это вследствие травмы, трения или сильного загрязнения кожи. Особенно часто такая ситуация у мужчин происходит при бритье лица, подмышечных областей. У женщин причиной заноса в кожу инфекции является также бритье ног, а также удаление волос или частое трение при совершении гигиенических мероприятий в области гениталий. Вызывать патологию могут нагноившиеся гематомы, кисты. Часто кожные абсцессы появляются на месте выполненных не по правилам внутрикожных (реже), подкожных (чаще) инъекций.
Увеличивают вероятность проникновения инфекции в кожу местные и системные факторы. К местным относятся:
p, blockquote 10,0,0,0,0 —>
- повышенное потоотделение (гипергидроз);
- гиперактивность сальных желез (это характерно для состояний, сопровождающихся повышением содержания мужских половых гормонов в крови);
- врастание волос;
- попадание под кожу инородного предмета.
Системные факторы риска – в основном те, которые вызывают снижение иммунитета:
p, blockquote 11,0,0,0,0 —>
- длительное лечение стероидными гормонами (дексаметазоном, преднизолоном, например, при красной волчанке или ревматоидном артрите);
- сахарный диабет;
- после химиотерапии;
- на фоне проведений сеансов гемодиализа при хронической почечной недостаточности;
- при ВИЧ-инфекции;
- несбалансированное питание;
- переохлаждение;
- болезнь Крона и неспецифический язвенный колит.
Той инфекцией, которая является действительной причиной кожного абсцесса, является та флора, которая находится в воздухе, на коже человека, в секрете потовых или сальных желез, выделениях влагалища или оставшихся на коже частичках физиологических отправлений. Чаще всего это – золотистый стафилококк. Он является самым опасным микробом: склонен быстро распространяться в кровь, а из нее – во внутренние органы, вызывая появление в них абсцессов. Также абсцесс может вызывать:
p, blockquote 12,0,0,0,0 —>
- стрептококк;
- семейство протеев;
- кишечная палочка;
- чаще всего – сочетание стафилококковой, стрептококковой флоры и кишечной палочки.
В своем развитии заболевание проходит несколько стадий, которые отличаются по своим внешним проявлениям.
На первой стадии в месте травмы, укола или бывшей гематомы появляется покраснение, плотное и болезненное. Вначале оно маленькое, но постепенно увеличивается в размерах, достигая даже 3 см. В средине данного инфильтрата (уплотнения) всегда находится волос.
Через 3-4 дня центр уплотнения размягчается и на его месте появляется желтый или белый гнойничок, покраснение вокруг которого уже не распространяется, но все также горячо на ощупь и болезненно. На этой стадии может происходить ухудшение состояния: повышаться температура (иногда – до 40°C), снижаться аппетит, появляться слабость.
Чаще всего абсцесс самопроизвольно вскрывается, из него выделяются гнойные массы. Это сопровождается улучшением состояния как тканей в месте образования (они теряют болезненность), так и снижением температуры, исчезновением симптомов интоксикации. Если на этой стадии развились осложнения, то даже после самопроизвольного вскрытия гнойной полости улучшения не наступает.
Когда произошло отторжение гноя, оставшаяся на этом месте рана заживает. Если воспаление затронуло только кожные слои, после заживления остается небольшое светлое или темное пятно, которое вскоре исчезает. В случае разрушения более глубоких слоев, или если абсцесс был расположен на месте над костью, вследствие заживления остается рубец.
Абсцесс кожи лица возникает очень часто. Это – наиболее частая локализация гнойника, так как кожа лица наиболее богата сальными железами. Чаще всего абсцессы появляются на губе, носу, в области слухового прохода. Расположенные в области носогубного треугольника, они опасны распространением инфекции в полость черепа. Как и абсцесс кожи головы, так и его лицевая локализация часто сопровождается появлением головной боли, повышением температуры, общим недомоганием. Здесь подобные симптомы, в отличие от абсцессов другой локализации, не всегда означают развитие осложнений, но все же требуют проведения осмотра.
Местные симптомы абсцесса кожи на ноге соответствуют описанным выше. В дополнение к ним, часто развивается воспаление лимфоузлов и лимфатических сосудов, по которым от очага инфекции оттекает лимфа.
То, что обнаруженное человеком образование на коже – это кожный абсцесс, хирург, терапевт или дерматолог могут сказать уже при первичном осмотре. Но для назначения правильного лечения врачу нужно будет вскрыть образование и произвести посев его содержимого на различные питательные среды с целью определения возбудителя и его чувствительности к антибиотикам. Просто выполнить пункцию (прокол) гнойника с целью посева нецелесообразно – так можно разнести инфекцию в нижележащие ткани.
При общем нарушении состояния: повышении температуры, появлении кашля, снижении аппетита или уменьшении количества мочи проводится диагностика (ультразвуковая, рентгенологическая и лабораторная) состояния почек, печени, легких.
Зачастую лечение абсцесса кожи возможно в домашних условиях. Для этого рекомендуется вначале провести пробу с препаратом «Димексид», разведя его в четыре раза с кипяченой водой и нанеся на кожу внутренней стороны предплечья. Если через 15 минут там нет видимого покраснения, волдыря или зуда, этот препарат можно использовать для лечения гнойного процесса. Для этого:
p, blockquote 26,0,0,0,0 —>
- Разведите «Димексид» («Диметилсульфоксид») в 3-4 раза кипяченой водой.
- Намочите раствором (он будет горячим) стерильную марлю.
- Приложите марлю к гнойнику, сверху накройте полиэтиленом.
- Зафиксируйте компресс бинтом или марлевой повязкой.
Для улучшения эффекта, и при отсутствии аллергии на антибиотики, можно присыпать марлю «Пенициллином», «Цефтриаксоном», «Гентамицином» или «Ампициллином» до того, как наложить целлофан.
Можно проделать подобные же манипуляции с:
а) солевым раствором: 1 ч.л. соли на стакан кипяченой воды;
в) свежим тертым сырым картофелем;
г) натертым хозяйственным мылом, которое смешивается с 2 частями теплого молока, кипятится в течение 1,5 часов на маленьком огне до консистенции сметаны. После охлаждения его можно применять.
Подобные компрессы, кроме того, что с печеной кожурой лука, используются в течение целого дня, со сменой состава на новый каждые 3-4 часа. Лук прикладывается на 1 час 3 раза в сутки.
Внимание! Компрессы не должны быть теплыми!
Лечение абсцесса кожи врачом-хирургом проводится в случаях, если:
p, blockquote 36,0,0,0,0 —>
- кожный абсцесс появился у больного сахарным диабетом;
- гнойник появился на лице, особенно в области носогубного треугольника;
- фурункул не проходит в течение 3 суток или появилась тенденция к его увеличению;
- повысилась температура тела;
- гнойник не вскрывается;
- появились новые кожные абсцессы;
- локализация гнойника – на позвоночнике, в области ягодиц или вокруг ануса.
В этих ситуациях врач прибегает к вскрытию абсцесса скальпелем, под местной анестезией. Полость абсцесса промывается от гноя антисептиками, но потом не ушивается для профилактики повторного нагноения, а туда вводится кусочек стерильной перчатки, по которой гной будет выходить наружу. После такой небольшой операции назначаются антибиотики в таблетках.
p, blockquote 37,0,0,0,0 —> p, blockquote 38,0,0,0,1 —>
источник
 слабость;
слабость;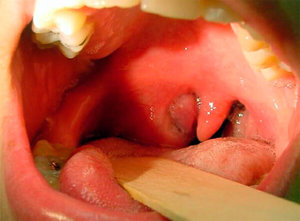 лихорадка;
лихорадка;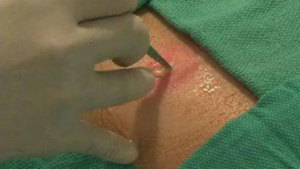 Вскрытие абсцесса.
Вскрытие абсцесса.