Когда в организм проникают вредоносные бактерии, тот отвечает универсальной защитной реакцией — воспалением. При определенных обстоятельствах воспаление способно приобрести гнойный характер. Образуется гной — густая жидкость, в которой содержится много белка, погибших лейкоцитов и микробные клетки. Если в одном месте скапливается достаточно много гноя, возникает абсцесс, или, выражаясь простыми словами, гнойник.
Абсцессы могут появляться в любой части тела, даже в костях. Чаще всего они образуются под кожей, в области подмышки, паха, половых органов, ануса, в других местах. Встречаются гнойники под слизистой оболочкой (например, на десне, если долго не лечить кариозный зуб, или заглоточный абсцесс — воспаление жировой клетчатки позади глотки), во внутренних органах: в печени, селезенке, почках, легких и др.
Чаще всего врачам-хирургам приходится сталкиваться с подкожными абсцессами. Об их лечении мы и поговорим ниже.
В принципе, если гнойник меньше 1 см в диаметре и не доставляет особого беспокойства, с ним можно попробовать справиться самостоятельно. Помогают согревающие компрессы по 30 минут 4 раза в день.
Ни в коем случае нельзя пытаться «выдавить» абсцесс. Надавливая на полость с гноем, вы создаете в ней повышенное напряжение, это способствует распространению инфекции. Нельзя протыкать гнойник иголкой. Острый кончик иглы может повредить находящуюся под гноем здоровую ткань или кровеносный сосуд. Зловредные микробы не преминут воспользоваться такой возможностью и бросятся на освоение новых «территорий».
Если у вас на коже появилось нечто напоминающее гнойник, с визитом к хирургу лучше не медлить. Особенно если:
- абсцесс очень большой или их несколько;
- вы плохо себя чувствуете, температура тела повысилась до 38°C и больше;
- на коже появилась язва;
- от абсцесса «пошла» красная линия по коже — это говорит о том, что инфекция распространилась на лимфатический сосуд, и развился лимфангит.
Еще древнегреческий врач Гиппократ любил говаривать: «где гнойник — там разрез». С тех пор в принципах лечения абсцессов мало что изменилось.
Почему гнойник нужно обязательно вскрывать? Организм человека устроен очень мудро, обычно он сам избавляется от всего лишнего. Если где-то скопился гной, это говорит о том, что естественные механизмы оказались неэффективны. Организм не знает, как вывести его наружу. При этом полость с гноем становится похожа на бомбу замедленного действия. Болезнетворные микробы могут распространиться за пределы абсцесса, иногда это приводит к тяжелым осложнениям, вплоть до сепсиса.
Лучшее решение в подобной ситуации — выпустить гной через разрез. Как правило, после этого быстро наступает улучшение, начинается процесс заживления.
После вскрытия абсцесса хирург может назначить антибиотики, но они бывают нужны не всем пациентам.
Операцию обычно проводят под местной анестезией. Вы практически не почувствуете боли. Врач сделает разрез и очистит рану от гноя — при помощи специального отсоса, или вручную, вооружившись марлевой салфеткой.
Когда рана будет очищена, хирург введет в нее палец или хирургический зажим, чтобы проверить, не остались ли еще карманы, заполненные гноем. Иногда внутри абсцесса есть перегородки, которые делят его на две, три или больше «комнат». Все перегородки нужно разрушить и выпустить весь гной.
Рану промывают антисептическим раствором. Но ушивать её не торопятся. Под швами может снова скопиться гной. Полость нужно оставить открытой, чтобы она лучше очистилась и быстрее зажила. Для оттока лишней жидкости в ней оставляют дренаж — полоску из латекса, один конец которой выпускают наружу. Впоследствии проводят перевязки с растворами антисептиков, заживляющими и антибактериальными мазями.
источник
Наверное, немногие могут похвастаться знанием медицинских терминов, за исключением врачей. Для большинства людей слово «абсцесс» практически ничего не означает. Поэтому нужно детальнее разобраться, что из себя представляет патология, почему развивается, какими признаками характеризуется и чем лечится.
Под абсцессом понимают острое воспаление тканей с их гнойным расплавлением и формированием полости. Это локальная инфекция, отграниченная от здоровых участков своеобразной капсулой. И возникает она в результате размножения в тканях болезнетворных микроорганизмов. Возбудителями абсцесса становятся представители смешанной флоры:
- Стафилококки.
- Стрептококки.
- Пневмококки.
- Эшерихия.
- Гемофильная палочка.
- Бактероиды.
- Клостридии.
- Синегнойная палочка и др.
Микробы попадают в будущий очаг воспаления различными путями – воздушно-капельным, при повреждении кожных покровов, по межтканевым промежуткам, с током крови (гематогенно) и лимфы (лимфогенно). Все это происходит на фоне снижения активности факторов местной и общей защиты организма. Бактерии размножаются и реализуют свою патогенность, повреждая здоровые клетки. В ответ на чужеродную инвазию активируются фагоцитоз и лимфоцитарные реакции (включая выработку антител).
При этом вырабатываются специальные медиаторы (простагландины, лейкотриены) и цитокины, которые способствуют развитию воспалительного процесса. Очаг отграничивается от здоровых тканей клеточным валом из фибробластов, лимфоцитов и макрофагов. А внутри него происходит уничтожение бактерий. Гной как раз и представляет собой смесь погибших микробов, лейкоцитов и тканевого детрита (некротизированных кусочков). После очищения нарыва полость заполняется грануляциями и заживает.
Причинами абсцесса становятся представители бактериальной флоры, которые инициируют воспалительный ответ с образованием гноя.
Гнойный абсцесс – это общее понятие. Он может возникать в различных органах и участках тела. Воспалительные очаги способны появиться практически в любой системе:
- Респираторной (глотка, легкие).
- Пищеварительной (печень, поджелудочная железа, брюшная полость).
- Выделительной (почки).
- Нервной (головной мозг).
- Мягких тканях (кожа и подкожная клетчатка, мышцы).
Это основные разновидности абсцессов, исходя из локализации патологического процесса. Но есть и другая классификация. По своему характеру гнойники делятся на «горячие» и «холодные». Первые сопровождаются типичными признаками воспаления, а вторые протекают стерто. Причиной холодных абсцессов (натечников) чаще всего становится туберкулез (костно-суставной) или актиномикоз. Следует сказать, что в практике врача встречаются абсцессы не только острые, но и хронические.
Клиническая картина абсцессов складывается из местных и общих признаков. Первые отражают интенсивность локального воспаления и включают следующие признаки:
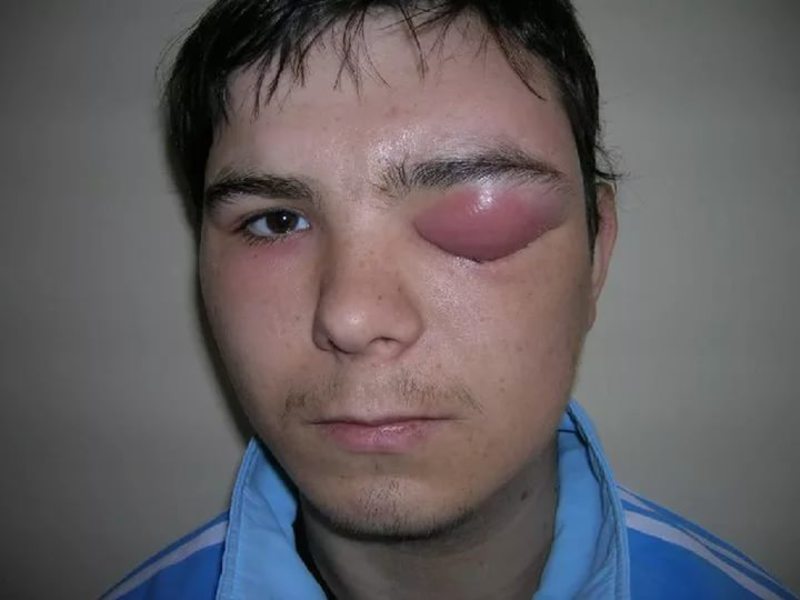
Сначала на месте будущего абсцесса образуется болезненное уплотнение, кожа над которым (или слизистая оболочка) резко краснеет и отекает. Функция пораженного органа неизбежно нарушается. Через определенное время (от пары дней до двух недель) гнойник созревает. Это сопровождается появлением размягчения в его центре (флюктуация). Близлежащие лимфатические узлы увеличены и нередко болезненны.
Общие симптомы абсцесса связаны с влиянием бактериальных токсинов и провоспалительных медиаторов на организм. В результате отмечаются лихорадка, недомогание, головные боли, снижение аппетита. Гнойники во внутренних органах сопровождаются более тяжелым состоянием пациента и нарушениями со стороны смежных систем. Если абсцесс самопроизвольно вскрывается с эвакуацией гноя наружу, то самочувствие улучшается. А вот гнойники в паренхиматозных органах, прорвавшие в полости организма, сопровождаются новыми опасными осложнениями: перитонитом, эмпиемой плевры, сепсисом.
Отдельного рассмотрения заслуживают абсцессы в ЛОР-практике, как одни из наиболее распространенных. Они бывают паратонзиллярными, заглоточными и окологлоточными. Каждый из них имеет свои особенности в клинической картине, которые стоит рассмотреть подробнее.
Гнойное воспаление клетчатки около небных миндалин носит название паратонзиллита, который в большинстве случаев протекает с абсцедированием. Инфекция склонна переходить на окружающие ткани при ангинах (лакунарной или фолликулярной). Чаще всего процесс имеет односторонний характер. В клинической картине характерно повышение температуры до 40 градусов и другие симптомы интоксикации. Общее состояние, по сравнению с ангиной, утяжеляется.
Из местных признаков усиливаются боли в горле, которые локализуются с одной стороны, отдают в ухо и зубы. Пациенты не могут глотать пищу, даже повороты головой болезненны (из-за отека и воспаления глоточных и шейных мышц). Жевательная мускулатура спазмирована (тризм), поэтому открывание рта также ограничено. Речь становится невнятной, а голос гнусавым (признак пареза небной занавески). Примерно на 5 сутки от начала паратонзиллита абсцесс вскрывается с отхождением гноя, однако может и распространиться далее – на клетчатку горла.
При осмотре над верхним полюсом небной миндалины (чаще всего) определяется резкое шаровидное выбухание, которое смещает окружающие ткани. Язычок и дужки отечны, красные. В месте наибольшего выпячивания вскоре образуется размягчение и желтое просветление – свидетельство гнойного расплавления и созревания абсцесса.
Паратонзиллярный абсцесс – одно из острых осложнений ангин, которое усугубляет течение ЛОР-патологии.
Тяжелым и опасным заболеванием является абсцесс в окологлоточной клетчатке (парафарингеальный). Он является осложнением паратонзиллита, синуситов, одонтогенных процессов, травм глотки. У такого абсцесса локальные симптомы схожи с вышеизложенными, т. е. можно ожидать следующих проявлений:
- Односторонние боли, нарастающие при глотании.
- Тризм жевательных мышц.
- Вынужденное положение головы (наклонена на бок).
- Увеличение и болезненность лимфоузлов.
Лихорадка также достигает высоких цифр, общее состояние тяжелое. Есть высокая вероятность развития тромбофлебита, кровотечения, распространения инфекции в средостение (медиастинит). Во время осмотра можно заметить покраснение и отечность боковой стенки глотки, которые переходят на мягкое небо и язычок.
Если воспалительный процесс локализуется в ретрофарингеальном пространстве, то он называется заглоточным. От таких гнойников страдают в основном дети до 4 лет, у которых клетчатка позади горла имеет рыхлую структуру и богата лимфоидной тканью. Инфекция заносится через глоточные фолликулы при фарингитах, ангинах или травмах. У заглоточного абсцесса симптомы развиваются остро – повышается температура, возникают боли в горле. Ребенок становится капризным, отказывается от еды, плохо спит.
В зависимости от локализации гнойника, может появиться гнусавость, охриплость голоса и даже затруднение дыхания с приступами удушья. Осматривая глотку, можно увидеть выраженную красную припухлость, нередко с флюктуацией в центре. Лимфоузлы при пальпации резко болезненны. Ребенок держит голову в вынужденном положении, наклонив в сторону абсцесса.
Учитывая достаточно характерную клиническую картину абсцессов, поставить диагноз несложно. Но он должен подкрепляться дополнительными исследованиями. Среди них стоит отметить:
- Общий анализ крови (лейкоцитоз, ускорение СОЭ).
- Анализ гнойного отделяемого (цитология, посев, антибиотикочувствительность).
- Фарингоскопия.
При гнойниках иной локализации необходимо проведение рентгенографии (грудной клетки, брюшной полости, костей и суставов), УЗИ (внутренних органов, мягких тканей), томографии (компьютерной или магнитно-резонансной), аспирационной биопсии. Таким пациентам для постановки окончательного диагноза не обойтись без консультации смежных специалистов.
Диагностика при абсцессах глотки не представляет затруднений. А вот гнойники иной локализации требуют более широкого обследования.
Тактика лечения при абсцессах в практике ЛОР-врача преследует несколько целей: устранение причины (возбудителя), удаление гнойного очага и стимуляция заживления тканей. Это осуществляется консервативными и оперативными методами.
На стадии инфильтрации, когда гнойник еще зреет, центральное место в лечении занимает медикаментозная терапия. Препараты могут воздействовать как на микробную флору, так и на процессы, сопровождающие ее развитие в тканях. Поэтому пациентам назначают комплекс лекарств:
- Антибиотики (пенициллины, цефалоспорины, макролиды).
- Нестероидные противовоспалительные (нимесулид, ибупрофен).
- Дезинтоксикационные (Реосорбилакт, Гемодез).
- Антигистаминные (Тавегил, Супрастин).
В качестве местных препаратов назначают антисептические растворы для полоскания (хлоргексидин, фурацилин). Но одних консервативных мер при абсцессах глотки недостаточно.
Созревший гнойник, в котором сформировалась полость, заполненная гноем, является безусловным показанием для хирургического вмешательства. Без него устранить патологический очаг будет проблематично. Ждать, пока он прорвет самостоятельно, не только нецелесообразно, но и опасно.
При абсцессе гнойный экссудат извлекают, рассекая ткани в области наибольшего выбухания, следя за тем, чтобы отделяемое не проникло вглубь. Полость очищается путем промывания антисептиками. Все это осуществляют под местной анестезией, а в дальнейшем продолжают начатую ранее терапию (особенно антибактериальную и противовоспалительную).
Абсцессы, включая гнойники в глотке – это крайне опасные состояния, которые при несвоевременном выявлении могут сопровождаться серьезными осложнениями. Поэтому при первых же симптомах следует обращаться за медицинской помощью. А врач, проведя осмотр и ознакомившись с результатами обследования, назначит адекватное лечение, которое избавит пациента от гнойной патологии.
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
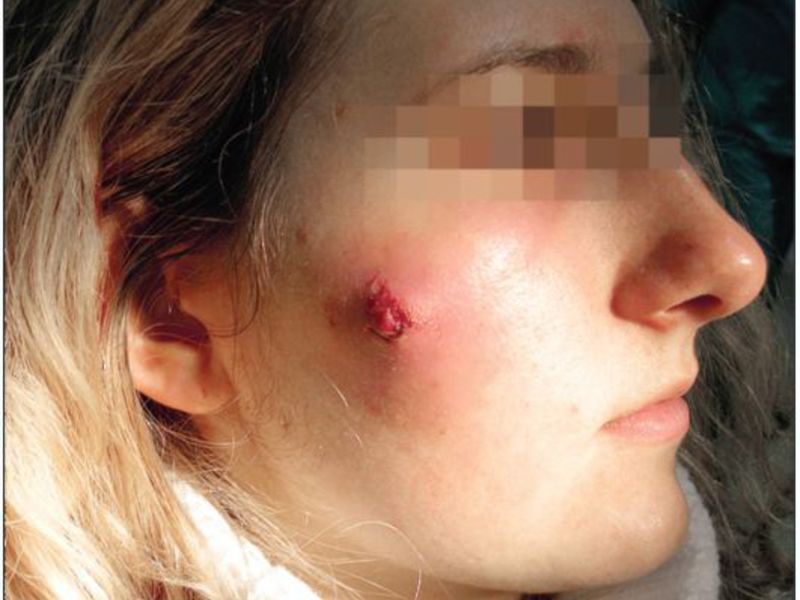
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
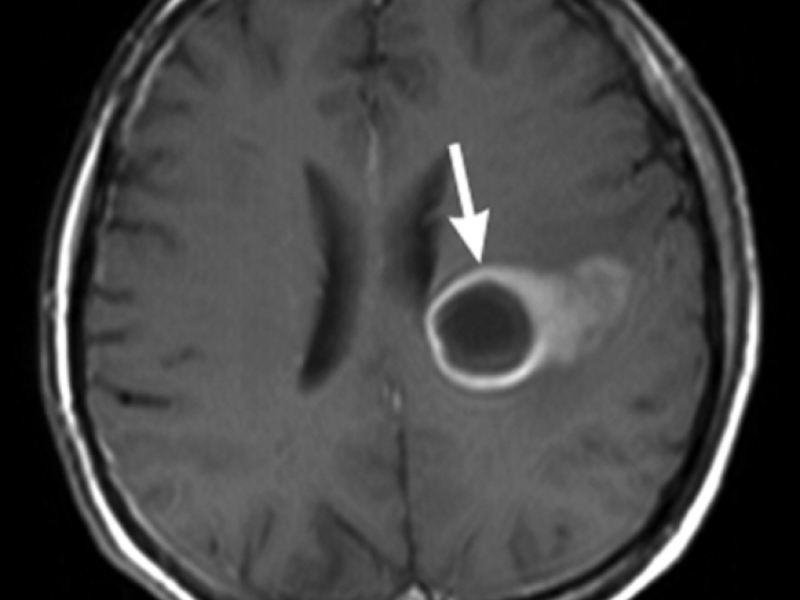
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
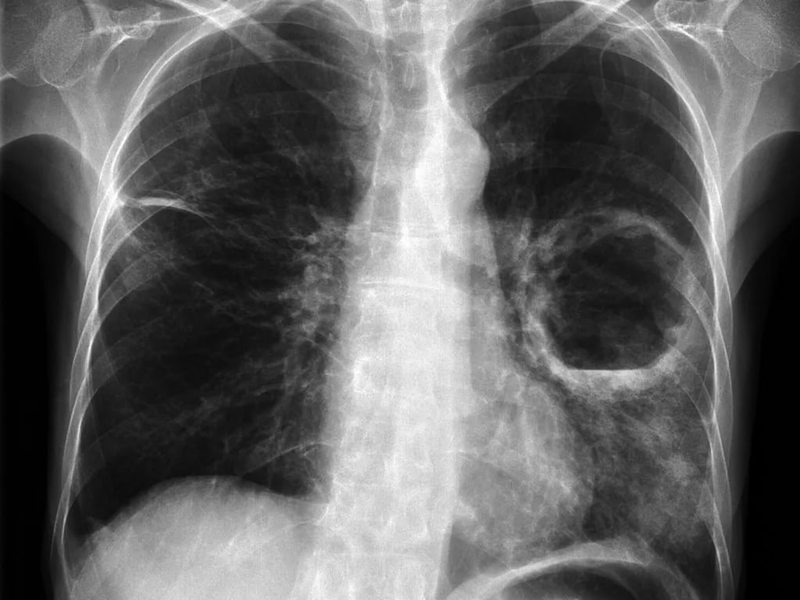
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
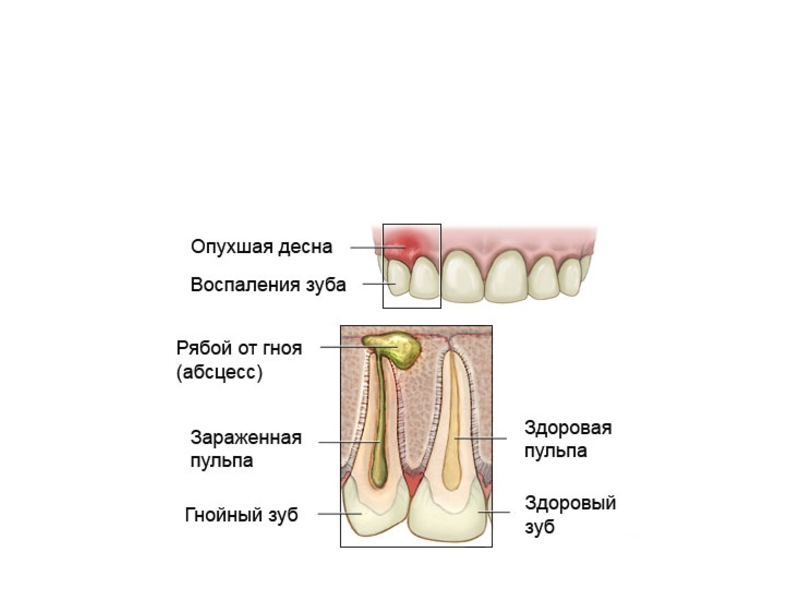
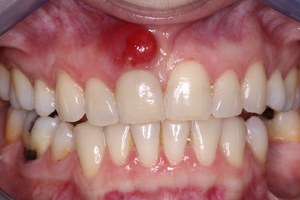
Пародонтальный (периодонтальный) абсцесс – или, говоря проще, абсцесс десны – это формирование в периодонтальной ткани полости, наполненной гнойным содержимым. Очаг воспаления локализуется в области рядом с зубом и имеет вид небольшого образования внутри десны. Абсцесс всегда очень болезненный и доставляет большую степень дискомфорта больному.

По статистическим данным, частота обнаружения абсцесса десны обратно пропорциональна качеству жизни пациентов и соблюдению гигиены ротовой полости. У мужского населения абсцесс протекает более тяжело, нежели у женщин.
Точной информации по количеству заболеваний абсцессом десны на 100 тыс. населения нет.

Основной причиной абсцесса становятся бактерии, которые проникают в пародонтальный карман. Попасть туда микробы могут при наличии определенных факторов.
- реакции воспаления внутри десны и в области маргинального пародонта (например, пародонтит, гингивит);
- травматическое повреждение десны во время лечения зубов, во время еды, во время чистки зубов и пр.;
- прободение зубной стенки при удалении нерва;
- повреждение, связанное с нарушением прикуса;
- стрессовая привычка скрежетать зубами.
- болезни эндокринной системы;
- слабый иммунитет;
- стрессы для организма – например, переохлаждение или перегрев.

Наиболее часто воспалительная реакция внутри десны вызывается стафилококковым возбудителем. Реже встречаются его сочетания с другими микробами.
Возбудитель может попасть в ткани извне, либо с током крови или лимфы из других частей организма. Например, наиболее часто наблюдаются проникновения инфекции при стоматите, гингивите, при травмах слизистой, после инъекций анестетиков и пр.
Формирование непосредственно абсцесса начинается с того, что в месте воспалительного процесса появляются протеолитические энзимы. Они расплавляют отмирающие ткани и остаточные элементы разложения клеток, что приводит к образованию гнойного содержимого.
Далее формируется грануляция в виде оболочки, которая локализует гнойник. Если стенки гнойника все же разрываются, то развивается разлитая воспалительная реакция.
Если процесс изменяет свое течение из острого на хроническое, то может образоваться отверстие в тканях – свищ, который в результате процесса пролиферации подвергается рубцеванию.

Абсцесс десны трудно перепутать с каким-либо другим заболеванием, из-за характерных особенностей клинической картины. Так, первые признаки абсцесса обнаруживаются уже на начальном этапе развития воспалительного процесса:
- возникает острая болезненность при прикосновении к воспаленному участку;
- жевать и принимать пищу становится невыносимо;
- визуально можно рассмотреть небольшую припухлость в виде шарика внутри десны.
С прогрессированием процесса симптомы изменяются:
- зуб рядом с абсцессом может пошатываться при прикосновении;
- из абсцесса начинает выделяться гнойное содержимое;
- абсцесс увеличивается в размерах до такой степени, что у больного изменяются контуры лица.
С ростом абсцесса десны пациент чувствует себя все хуже, появляется боль в голове, тошнота, поднимается температура, возникает бессонница и пропадает аппетит.
Иногда гнойный абсцесс десны вскрывается сам по себе, и сразу же после этого больной чувствует внезапное облегчение. Многие ошибочно считают, что после этого поход к врачу можно отменять, так как болезнь отступает. Это не так: остатки гноя, которые не вышли наружу из полости, а остались в тканях, могут спровоцировать рецидив абсцесса десны, а также преобразование острого течения воспалительного процесса в хроническое. Если такое случится, то лечение будет более долгим и сложным, вплоть до оперативного вмешательства.
- Стадия инфильтрации характеризуется появлением плотного участка десны, на котором присутствуют признаки воспалительного процесса (покраснение, отечность, болезненность).
- Стадия абсцедирования характеризуется появлением на месте уплотнения (инфильтрата) полости с гнойным содержимым.

Абсцессы десны могут протекать в следующих вариантах:
- в виде холодного абсцесса (без признаков воспалительного процесса, в том числе без покраснения десны и без повышения температуры);
- в виде постинъекционного абсцесса (появление гнойника после инъекции в десну).
Кроме этого, различают абсцесс поверхностный и глубокий, в зависимости от глубины его расположения.
Осложнения при абсцессе десны появляются в таких ситуациях:
- если абсцесс не лечить, либо лечить неправильно;
- при оперативном вскрытии абсцесса десны.
Если абсцесс не лечить должным образом, то инфекционный процесс может распространиться на соседние ткани. Кроме этого, могут расшатываться и даже выпадать здоровые зубы.
Более тяжелым состоянием – осложнением абсцесса – является флегмонозное воспаление, представляющее собой патологический процесс с поражением всех близко расположенных здоровых тканей. Флегмона лечится достаточно тяжело, лечение проводится только в стационаре.
Осложнения при оперативном вскрытии абсцесса могут возникать при больших размерах воспалительного очага, либо при слабом иммунитете пациента. В данном случае абсцесс может осложниться кровотечением и повторным развитием воспалительной реакции.

В подавляющем большинстве случаев врачу удается поставить диагноз сразу же после осмотра пациента. Дополнительные диагностические процедуры могут понадобиться для уточнения тяжести, глубины, причины абсцесса, а также для оценки вероятности развития осложнений.
Осмотр ротовой полости пациента может сопровождаться пальпацией ближайших лимфоузлов, оценкой мышечного напряжения челюстно-лицевой области. Также врач пальпирует десну, определяет болезненную зону, проверяет её на наличие кровоточивости и гнойных выделений. С помощью инструментов проверяется подвижность и шаткость зубов.
Анализы крови помогут доктору подтвердить наличие воспалительного процесса: обычно обнаруживается сдвиг формулы влево, повышение уровня лейкоцитов и ускорение СОЭ.
Для уточнения расположения и размеров абсцесса десны назначается инструментальная диагностика:
- рентгенограмма пораженной челюсти;
- ультразвуковое исследование;
- компьютерная томография;
- магнитно-резонансная томография.

Дифференциальная диагностика проводится с гингивитом (воспалением десны без нарушения десенно-зубного соединения), пародонтитом (воспалением пародонта с нарастающей его деструкцией), пародонтозом (дистрофическим поражением пародонта), пародонтомами (эпулисом, фиброматозом и пр.).
Схема лечения абсцесса десны определяется врачом в зависимости от:
- степени тяжести воспалительного процесса;
- степени повреждения зубов в области абсцесса;
- проводимого ранее лечения.
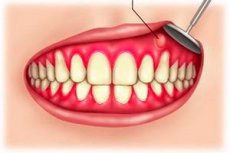
Стандартное лечение заключается в оперативном вскрытии воспаленного очага с выведением гнойного содержимого из полости. При этом саму полость аккуратно вычищают и промывают раствором антисептика.
Для скорейшего восстановления врач назначит лекарства и физиотерапевтические процедуры, а также даст советы относительно последующего ухода за болезненной зоной десны.
Вскрытие абсцесса десны заключается в надрезе уплотненного участка (капсулы), устранении гнойного содержимого и мертвых тканей, установке дренажа для остаточного выведения гноя, а также в промывании полости капсулы антисептическими жидкостями. Вскрытие проводят под местным обезболиванием: именно по этой причине не рекомендуется перед процедурой принимать какие-либо сильные обезболивающие средства.
Лекарства назначаются с учетом резистентности микроорганизмов, тяжести воспалительного процесса и других индивидуальных факторов. Какие препараты предпочтительнее – решает доктор в каждом конкретном случае. Однако наиболее востребованными могут стать следующие медикаменты:
- Метрогил Дента наносят небольшим слоем на область пораженной десны 2-3 раза в сутки, на протяжении недели. После того, как гель будет нанесен, нельзя кушать и пить примерно около получаса. При случайном проглатывании геля возможно появление тошноты, головокружения и головной боли.
- Асепта гель на основе прополиса используют аналогично предыдущему препарату. Иногда данное средство может вызывать аллергическую реакцию.
- Холисал – стоматологический гель – используют местно в качестве обезболивающего средства, до 3-х раз в сутки. Полосочка геля длиною в 10 мм втирается мягкими движениями в пораженный участок слизистой. Нанесение геля иногда может сопровождаться ощущением жжения, которое проходит самостоятельно и не требует отмены лечения.
- Камистад гель на основе ромашки используют для втирания в десну три раза в день. Препарат может вызвать аллергию, поэтому впервые его использовать следует с осторожностью.
Антибиотики при абсцессе десны могут назначаться в таблетках или в виде инъекций:
- Гликозамиды.
- Фторхинолоновые антибиотики.
- Антибиотики пенициллиновой группы.
Чаще всего доктор останавливает выбор на таких антибиотиках:
- амоксиклав – принимают по 1 таб. каждые 8-12 часов, на протяжении 5-14 суток;
- сумамед – употребляют внутрь по 500 мг в сутки, на протяжении 3-х дней;
- аугментин – принимают на протяжении 1-2 недель, по 1 таблетке трижды в сутки;
- амоксициллин – вводят инъекционно внутримышечно по 1 г дважды в сутки;
- линкомицин – принимают по 0,5 г до 4-х раз в сутки, либо в виде внутримышечных инъекций по 0,6 г до 2-х раз в сутки;
- кларитромицин – для внутреннего приема дозировка составляет от 0,25 до 1 г дважды в сутки;
- канамицин – вводят в виде инъекций или принимают внутрь, по 0,5-1 г;
- азитромицин – принимают внутрь от 0,25 до 1 г ежедневно на протяжении 3-5 суток.
Перечисленные препараты считаются достаточно эффективными, однако все они обладают целым списком побочных проявлений. По этой причине их самостоятельное применение может быть опасным для здоровья организма. Только врач может с точностью определить среднесуточную дозу, с учетом возраста, веса пациента, а также тяжести абсцесса десны.
Для того чтобы снять воспаление при абсцессе десны, доктор обязательно назначит серьезные медикаменты – это могут быть антибиотики, антисептические и противовоспалительные средства, анальгетики и т. п. Лечебную схему можно расширить, прибавив к ней витаминные комплексы – таким образом заживление раны пойдет значительно быстрее и качественнее.
Однозначную пользу при абсцессе десны принесут:
- витамины группы B;
- аскорбиновая кислота, витамины A, E, PP;
- дополнительные микроэлементы в виде кальция, магния, железа и селена.
Дозы и конкретные препараты подбираются индивидуально, так как врачом учитывается тяжесть абсцесса, его размеры, наличие осложнений, а также возраст и общее состояние здоровья пациента. В неосложненных случаях возможно получение витаминов и других полезных веществ без приема комплексных препаратов, за счет расширения рациона питания. В таком случае в ежедневное меню обязательно включают растительные компоненты, масла, молочную продукцию.
Физиотерапевтические процедуры применяются с целью обезболить и устранить воспалительный процесс в десне, стимулировать восстановление тканей и укрепить местный иммунитет.
При абсцессе десны можно использовать такие процедуры:
- ультразвуковое облучение;
- УЗ-терапия;
- ультрафонофорез;
- лазерное лечение;
- магнитотерапия.
Часто врачи отдают предпочтение не местным физиотерапевтическим воздействиям, а общим процедурам, для укрепления иммунной защиты и улучшения иммунного ответа организма на внедрение инфекции. Например, если абсцесс десны развивается повторно, то рекомендуется провести общее ультрафиолетовое облучение, с повторным облучением через полгода. Также при рецидивирующем течении будет полезным электрофорез с магнием, УЗ-терапия.
За короткий срок убавить активность воспаления может магнитотерапия. Помимо этого, данная процедура потенцирует эффективность лекарственных средств, которые используют аппликационным методом.
Народное лечение ни в коем случае не должно стать заменой традиционной врачебной помощи. Однако в качестве первой помощи, или после хирургического вскрытия наряду с обычными медикаментами, народные рецепты могут оказаться кстати.
- Растворяем в 200 мл теплой воды 1 ч. л. пищевой соды, перемешиваем и используем для полоскания рта каждые 1-1,5 ч, а также после каждого употребления еды.
- Готовим 10-минутный отвар из коры дуба (1 ст. л. коры на 250 мл воды), остужаем до теплого состояния и применяем для полоскания рта – не меньше 5 раз в сутки.
- Срезаем нижний лист растения алоэ, промываем его и выдавливаем сок. Используем этот сок, закапывая его по нескольку капель на очаг воспаления на десне (трижды в сутки).
- Покупаем в аптеке масляный экстракт хлорофиллипта. Смазываем им пораженный участок десны, либо прикладываем к абсцессу ватку, смоченную экстрактом, на 15-20 минут, по нескольку раз в сутки.
Кроме этого, можно применять различные травяные рецепты на основе лекарственных растений.

- Одну чайную ложку спиртовой настойки ноготков разведем в 250 мл воды. Полученный раствор используем для полоскания рта до 5 раз в сутки.
- Запариваем 1 ст. л. шалфея в 250 мл кипятка, настаиваем на протяжении 50-60 минут, фильтруем и применяем для полосканий.
- Срываем несколько листьев подорожника, промываем и тщательно пережевываем. Глотать жмых не нужно, важно чтобы сок растения попал на рану – пожевав 5-10 минут, его можно выплюнуть.
- Завариваем черный крепкий чай с добавлением 1 ч. л. травы зверобоя – такой травяной комбинированный чай обладает «дубильными» способностями и хорошо успокаивает воспаленные десны. Напиток используем для полоскания, хотя принимать его внутрь тоже не менее полезно.
Предложенные рецепты действительно очень эффективны. Однако не стоит надеяться, что абсцесс пройдет самостоятельно, без какого-либо лечения. Поэтому в любом случае при абсцессе десны консультация врача должна быть обязательной.
Гомеопатические средства можно применять лишь тогда, когда абсцесс десны был вскрыт и врач назначил противовоспалительное лечение. В этом случае гомеопатия поможет ускорить выздоровление и заживление тканей.
Использовать гомеопатические средства вместо традиционного лечения не следует.
- Аконит в разведении 6 поможет успокоить воспалительный процесс, устранить покраснение и онемение десны.
- Апис в разведении 6 снимет боль в десне, уменьшит опухоль.
- Белладонна 6 поможет справиться с воспалением, сухостью слизистой, а также устранит вязкий налет на поверхности языка и неба.
- Меркуриус солубилис в разведении 12 снимет отек, устранит неприятный привкус и запах изо рта, остановит кровотечение из десен.
- Нукс вомика в разведении 6 восстанавливает ткани после гнойного воспалительного процесса, убирает налет на слизистой и уменьшает отечность.
При выборе гомеопатических средств нужно обращать внимание на выраженность их противовоспалительного действия. Дозировку перечисленных препаратов врач-гомеопат назначает индивидуально, учитывая особенности протекания болезни у конкретного пациента.
Для того чтобы свести возможность развития абсцесса к минимуму, необходимо обратить внимание на следующие рекомендации:
- Питание человека должно соответствовать всем нормам и потребностям организма. Так, рацион должен содержать достаточное количество аскорбиновой кислоты и кальция – для укрепления десен и зубов. Такие вещества можно найти в зелени, молочной продукции, морской рыбе, фруктах и орехах.
- Нежелательно злоупотреблять алкоголем, курить. Здоровый образ жизни – это залог хорошего состояния кожи и слизистых.
- Регулярно и ежедневно необходимо следить за гигиеной зубов и слизистой ротовой полости. Важно использовать не только зубную щетку дважды в день, но и зубную нить – для очищения межзубных щелей.
Кроме этого, следует регулярно посещать стоматолога, даже если проблем с зубами нет: это делается для профилактики, чтобы предотвратить воспалительные процессы, на которые сам пациент не может обратить внимание.

Абсцесс десны можно успешно вылечить, своевременно обратившись к доктору. Если к врачу не обращаться, понадеявшись на то, что гной самостоятельно выходит из воспалительного очага, то можно «заработать» ряд осложнений, что значительно ухудшает дальнейший прогноз заболевания.

источник
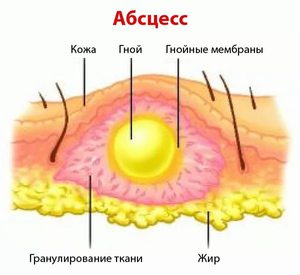
Возбудителями заболевания являются разные патогенные бактерии, которые попадают в организм. Причинами могут являться:
- травматическое повреждение тканей внутренних органов, слизистых оболочек или кожного покрова;
- попадание гноеродных патогенных организмов во время несоблюдения правил антисептики и асептики при врачебных манипуляциях;
- не в полном объеме или несвоевременно выполненное лечение воспалительного заболевания (к примеру, пневмонии или ангины).
Как правило, возбудителем гнойных процессов, которые приводят к нарыву, является смешанная микрофлора, когда преобладают стафилококки и стрептококки, куда могут присоединяться легионелла (анаэробы), кишечная палочка, клостридии, бактероиды, токсоплазма, микоплазма, менингококки или простейшие грибки (аспергиллус, кандида). В некоторых случаях, вследствие жизнедеятельности возбудителей развивается абсцесс, который отличается атипичным прохождением.
Глубина и площадь процесса воспаления зависит от локализации и размера гнойника. На характер гноя, который образуется в защитной капсуле (консистенция, цвет, запах) влияет разновидность инфекционного возбудителя. Клинические общие признаки нарывов типичны для всех воспалительных гнойных процессов:
-
слабость;
- увеличение температуры тела (от высокой до субфебрильной – в тяжелых случаях до 40 градусов);
- анализ крови показывает увеличение СОЭ и лейкоцитоз (уровень их выраженности обусловлен тяжестью воспалительного процесса);
- снижение аппетита;
- головная боль.
С учетом локализации может быть несколько видов абсцессов, и у каждого существуют свои признаки.
Как правило, выражается скоплением гноя на небольшом участке, без общих или местных проявлений воспаления (покраснение кожи, боль, высокая температура тела), что свойственно обычному абсцессу. Обычно данный вид гнойников чаще всего наблюдается во время костно-суставного туберкулеза или актиномикоза.
Это скопление под диафрагмой гнойной жидкости. Появляется в органах брюшной полости как осложнение острых процессов воспаления (аппендицит, холецистит, прободная язва желудка или кишечника, панкреатит) либо травм органов полости брюха, которые сопровождаются перитонитом.
Воспалительный процесс, который локализуется в околоминдаликовой клетчатке. Как правило, он случается в результате осложнения стрептококкового фарингита или ангины. В этом случае располагающим фактором является табакокурение. Его характерные симптомы:
-
лихорадка;
- местное покраснение;
- при глотании – боль в горле;
- увеличение в размерах воспаленного участка;
- изо рта выходит неприятный запах;
- увеличение лимфоузлов;
- в редких случаях тризм.
Осложнения заболевания:
- некроз тканей;
- ангина Людвига;
- медиастинит;
- инфекционно-токсический шок;
- появление сепсиса.
Появляется вследствие нагноения клетчатки лимфатических узлов и заглоточного пространства. Болезнетворные организмы попадают в эту часть из носовой полости, носоглотки, слуховой трубы и среднего уха по лимфатическим путям. Данный вид заболевания может быть осложнением скарлатины, гриппа, кори, а также появится при ранениях слизистой глотки инородным предметом или твердой пищей.
- поперхивание;
- резкая боль во время глотания;
- нарушение дыхания носом;
- появление гнусавости;
- попадание в нос пищи.
Когда гной переходит на нижние отделы глотки, то может появиться одышка, которая сопровождается хрипением. Зачастую наблюдается припухлость возле переднего края грудинно-ключично-сосцевидной мышцы.
Основными осложнениями абсцесса являются: острая отечность входа в гортань либо прорыв абсцесса с удушьем (по причине прохождения гноя в гортань), гной может проходить в полость груди и вызвать гнойный медиастинит или передавливание трахеи.
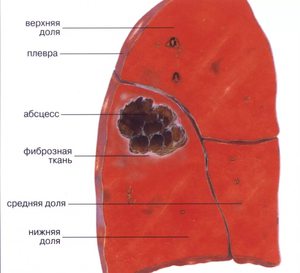
Множественные очаги вероятны во время инфицирования с потоком крови, что, как правило, случается у инъекционных наркоманов. Признаки острого абсцесса отличаются такими симптомами:
- кашель (основной признак);
- повышенная температура, которую невозможно сбить при помощи жаропонижающих препаратов;
- выраженная интоксикация;
- озноб;
- тошнота.
Кашель навязчивый до дренирования полости, возможны прожилки крови, отделяемая гнойная скудная и мокрота. С кашлем выделяется после дренирования гнойная обильная мокрота с неприятным запахом, которая может быть с примесью небольшого количества крови.
Если не лечить острый абсцесс на протяжении двух месяцев, то он характеризуется субфебрилитетом, истощением организма, утомляемостью. Признаки наличия абсцесса легкого заметно отличаются с учетом того, дренирована ли полость или нет. Помимо этого, важна и продолжительность течения болезни.
Данный абсцесс может проявиться такими осложнениями: прорыв гноя в плевральную полость, заполнение его и появление тяжелого воспалительного процесса – эмпиемы плевры. В данном случае прогноз болезни ухудшается.
Когда абсцесс легких появился около крупного сосуда, то вероятно разрушение его стенки и возникновение кровотечения, которое может быть опасно для жизни.
В случае, когда гной переходит по легким после дренирования полости, может появиться тяжелая пневмония, результатом которой является респираторный дистресс-синдром, который приводит к летальному исходу.
При надавливании на нее, можно из-под десневого края увидеть выделение гнойного содержимого. Хронический же абсцесс выражается свищевым ходом около проекции корня зуба. Периодически из десны выходит гнойный экссудат. Как правило, данный вид нагноения проходит без симптомов. При осмотре видны открытый свищевой ход, гиперемия десны и отечность.
Данное заболевание локализуется между зубом и десной или возле корня зуба. Причиной этого абсцесса может являться травма зуба, гингивит или запущенный кариес. От зубного корня воспалительный процесс может перейти на костную ткань. Проявлениями заболевания являются: увеличение шейных лимфатических узлов, пульсирующая сильная боль, отечность участка челюсти, увеличение температуры.
При установлении этого диагноза необходима срочная помощь стоматолога, которая заключается в ликвидации очага воспаления. Стараются по возможности сохранить зуб, не допустив осложнения. Естественно, на запущенных этапах зуб удаляют. Прописываются обезболивающие препараты и антибиотики. Посещение стоматолога и соблюдение гигиены ротовой полости исключают риск появления болезни.
Данное заболевание может быть ложным и истинным. Истинное заболевание появляется чаще всего из-за гонококков, в результате гнойного расплавления окружающей клетчатки непосредственно железы и ее тканей. Ложный же абсцесс появляется при образовании кисты или воспалении протока бартолиновой железы. Данное заболевание отличается выраженной болью, которая усиливается в сидячем положении, при дефекации, ходьбе. Обезболивающие средства приносят только временное облегчение.
Диагностирование признаков абсцесса, помимо лабораторного обследования крови и тщательного сбора анамнеза, также подразумевает:
- компьютерную томографию и рентгенографию (при гнойнике в легких);
- диагностическую пункцию и фарингоскопию (при заглоточном абсцессе);
- компьютерную томографию и УЗИ во время подозрения на абсцесс печени.
Помимо этого, необходимо исследовать на микрофлору гнойное содержимое, чтобы выявить чувствительность к лекарственным средствам и выбрать необходимые антибиотики.
Порядок действий следующий:
-
Вскрытие абсцесса.
- Дренаж полости, чтобы организовать постоянный выход гнойного содержимого.
- Терапия антибиотиками. Антибиотики прописываются с учетом от тяжести прохождения заболевания, локализации абсцесса и чувствительности микроорганизмов к препаратам. Не редко прибегают к комбинированному лечению. К примеру, лечение абсцесса, который развился в легком, подразумевает введение доз антибиотиков, существенно превышающих обычные терапевтические нормы.
- Дезинтоксикационная терапия.
- Использование обезболивающих средств.
- Удаление абсцесса с помощью хирургического вмешательства. Надо знать, что, например, нагноение печени оперируется в редких случаях, но вот операция во время абсцесса мозга — это основной способ лечения.
Чтобы исключить появление острого нарыва, можно использовать некоторые народные средства:
- Отвар эвкалиптовых листьев. 3 ст. л. на 250 мл воды, принимать теплым по четверти стакана трижды в сутки после приема пищи.
- Настойку эвкалиптовых листьев на 70% спирте в соотношении 1:5 принимать по 20 капель трижды в сутки после приема пищи.
- Отвар полевого хвоща (5 ст. л. на 250 мл воды) пить по 1/3 стакана трижды в сутки через час после приема пищи.
- Отвар соцветий песчаного тмина (4 ст. л. на 250 мл воды) принимать теплым по 1/2 стакана дважды в сутки за 25 минут до приема пищи.
Профилактика гнойников состоит в своевременном лечении любой воспалительной болезни, даже, вроде бы, такой неопасной, как фурункул. Так как при этом вероятно распространение инфекции по лимфатическим путям и кровотоку в иные органы. Затем абсцедирование развивается, преобразуясь в нарыв легких, печени, мозга и т.д.
Очень важно своевременно побороть любые воспалительные болезни внутренних органов, чтобы не допустить хирургического вмешательства. Для предупреждения появления различных нарывов в обязательном порядке необходима профилактика иммунодефицита.
источник
Мало кто ни разу в жизни не сталкивался с появлением на теле гнойной раны или фурункула. Послужить этому могла не только травма чем-то нестерильным, а даже банальное бритье, неосторожное задевание кутикулы возле ногтя или любые микротравмы. В повышенной группе риска пребывают люди с нарушенным обменом веществ, пониженным иммунитетом и излишней жирностью кожи. При серьезных случаях обязательна помощь врача-хирурга, но иногда выйти гною из раны можно и в домашних условиях.
Если реакции слишком сильные, прекратите листья капусты и смажьте места оливковым маслом холодного отжима, миндальным маслом, а когда воспаление уменьшится, нанесите лист капусты. Как использовать его снаружи Для применения, действуйте следующим образом: предпочтительно листья с поверхности капусты, те, которые более интенсивно окрашены в зеленый цвет и подвергаются воздействию солнца, то есть те, которые мы обычно выбрасываем. Тщательно промойте их холодной водой, протрите их чистой хлопчатобумажной тканью, наденьте на очень чистый пол, потяните большие ребра ножом, затем слегка сложите листья с обеих сторон стеклом или стаканом.
Самолечение допустимо лишь в очень безобидных случаях. Если рана или фурункул увеличиваются, гной в них находится глубоко, проблема сопровождается постоянным повышением температуры, то обязательно нужно обратится к врачу. Необходимо хирургическое вскрытие и установление дренажа (приспособления, что не дает ране полностью затягиваться, способствую оттоку гноя). Если затянуть с этим, ожидая, когда гной выйдет наружу, то в итоге можно получить даже заражение крови. Это уже чревато плохими последствиями.
Положите кусочек штрафа на пораженное место, затем положите листья, а затем снова хорошо, и соедините место не очень плотно. Следует проявлять осторожность, чтобы не проскользнуть повязку, в зависимости от того, где сделано заявление. Листья должны быть свежими, и когда мы берем больше рынка, мы храним их в полиэтиленовом пакете в холодильнике. На следующий день мы обнаружим, что листья очень тонкие, как будто они тают, и, в зависимости от тяжести заболевания, иногда даже с первого применения, наносят беловатый слой или впитывают повязку гнойной жидкостью.
В ране, в которую попала инфекция, через определенный промежуток времени начинает образовываться гной, что является защитной реакцией организма. Посторонние тела и микроорганизмы, такие как древесные частицы, стружка металлов, тканевые волокна и т.д. организм воспринимает как чужеродную субстанцию, которую нужно обезвредить. С этой целью к поврежденному участку увеличивается приток крови, которая содержит в себе значительное число белых кровяных клеток – лейкоцитов. Вместе с этим активируется местный иммунитет, и к ране прибывает множество иммунных клеток – макрофагов. Макрофаги пожирают инородные тела, обезвреживают их с помощью специальных ферментов, но впоследствии гибнут сами. Таким образом происходит процесс нагноения.
При нанесении открытых ран или подавляющих варикозных язвах рекомендуется размягчать листья, погружая их в течение одной-двух минут в горячую воду. Некоторые терапевты также рекомендуют использовать листья красной капусты. Лучшие результаты — применение листьев ночью. Если пациент холоден, желательно нагреть листья капусты перед нанесением, помещая их на крышку горшка с горячей водой в течение нескольких минут. А в случае болезненных состояний катапульты капустных листьев быстро помогают больным.
На первых этапах при неглубоких ранах гной можно вытянуть дома. Но в тяжелых случаях необходимо обратится к врачу.
В первую очередь гнойные раны нужно промывать и очищать. Для этого используются лечебные ванночки и примочки. Делают их из множества видов растений таких как:
Пилонидная болезнь объединяет ряд заболеваний, которые имеют общее воспаление верхней части межцепи. Обычно это вызвано «зарытыми» волосами на коже, которые организм считает чужими и безуспешно пытается их устранить. Волосяная линия образует «подбородком» под кожей — пинонидную кисту, которая может быть заражена, — пилонидный абсцесс или перерывы, общающиеся с кожей через отверстие, которое течет полностью через столп — фистулу. Единственным лекарством от исцеления является хирургическая процедура, которая включает в себя извлечение волос и окружающих мертвых тканей, иногда до уровня кости.
- подорожник;
- свекла;
- репчатый лук;
- ольха;
- листья сирени;
- лопух;
- выжимки и сок редьки;
- донник лекарственный;
- морковь;
- листья черники;
- шалфей;
- ромашка.
Для получения отвара необходимо взять одну столовую ложку измельченного растительного сырья, добавить один литр кипяченной воды и варить на водяной бане в течении 15 минут на небольшом огне. После остывания поместить место с раной в ванночку на полчаса. Повторять процедуру ежедневно по 2-3 раза.
«Пилонидальный чист» или «Пилонидный абсцесс»? Пилонидная болезнь объединяет болезни, которые разделяют воспаление верхней части межпозвоночного траншеи, образованного фолликулами на этом уровне. Пряжа волос растет подкожно и, будучи предметом тела, вызывает реакцию на отторжение. С течением времени под кожей образуется полость, содержащая мертвые клетки, волосы, выделения — пинонидальная киста. Когда пинонидальная киста заражена и заполнена гноем, мы говорим о пилонидальном абсцессе. Пилонидный абсцесс может сломаться, частично эвакуироваться.
После очищения и обеззараживания проводятся процедуры для создания оттока гноя из раны. Вытянуть гной из раны помогут следующие народные средства.
Чесночно-мыльный компресс. Вытянуть гной из закрытой раны поможет чесночно-мыльный компресс. Чтобы его приготовить головка чеснока запекается в духовке. Далее она измельчается и смешивается с мелко натертым хозяйственным мылом. Из этой смеси формируется лепешка, прикладывается к ране и фиксируется бинтом. Через четыре часа повязку необходимо поменять. Спустя некоторое время гной выступит наружу.
Новообразованное отверстие будет постоянно вызывать гнойные выделения — мы имеем дело с пинонидным синусом, пинонидным фистулом или с крестцово-цитрусовой свищей. Правда ли, что пилонидная болезнь не встречается у женщин? Пилониальная болезнь чаще встречается у мужчин из-за характерной потери волос. Это также происходит у женщин, особенно у тех, кто полны и ухаживают. Похоже, что важную роль в возникновении болезни подушки вызывает местный микротравматизм и тот факт, что пот и вывихнутые клетки со спины гравитационно собираются в интерфазу.
Разрезанная луковица. Разрезанная на две части головка репчатого лука прикладывается к ране и фиксируется бинтом на 4 часа.
Лист алое. Лист разрезается вдоль и стороной мякоти прикладывается к месту нагноения. Закрепляется бинтом или пластырем и оставляется на ночь. Эффект будет виден уже через 2-3 дня.
Свекольный и картофельный компрессы. Свеклу или картофель мелко натирают на терке и образовавшуюся кашицу наносят на рану. Менять компресс необходимо каждые два-три часа.
Это происходит чаще у тех, кто сидит долго в кресле. Как проявляется пилонидная болезнь? Пилонистая киста появляется в виде куска в верхней части мешающего канава, умеренно чувствительного к пальпации. Когда он превращается в пинонидный абсцесс, опухоль внезапно увеличивается в размерах, становясь очень болезненным, с тегументом над помидорами. Симптоматология частично улучшается в случае спонтанного разряда. Пилонидальная фистула включает в себя постоянную эвакуацию часто пахучих секретов через кожную дыру на некотором расстоянии от фактического сбора — она может оказаться в забытых заболеваниях до стороны ягодицы, анального отверстия и т.д.
Для эффективного вытягивания гноя из ран используются высокоосмолярные мази. В аптечных сетях их довольно большой ассортимент и широкий ценовой диапазон. Если рана неглубокая и не вызывает опасений, то достаточно обратится к фармацевту и он подберет мазь для конкретного случая.
Самое распространённое применение для вытягивания гноя из ран получили мазь Вишневского и ихтиоловая мазь. Они довольно эффективны, доступны по цене и не уступают по функциональному действию своим более дорогостоящим аналогам.
Лечение заболеваний подушек. Хирургическая процедура — единственное лечебное лечение пилонного заболевания. Лечение антибиотиками полезно, поскольку он не гарантирует окончательного исцеления. Для форм без острой инфекции применяется радикальное удаление шовным путем на примам. Это имеет преимущество быстрого заживления с минимальным дискомфортом для пациента. Для небольшого пинонидального абсцесса или начала антибактериальная комбинированная терапия может быть назначена после ограничения воспалительных явлений радикальной хирургией.
Мазь Вишневского имеет в своем составе три основных компонента: касторовое масло, ксероформ и деготь. Каждый компонент имеет свои специфические свойства, что определяет широкий спектр применения этой мази. Ксероформ хорошо подсушивает раны. Касторовое масло способствует заживлению ран и оказывает противовоспалительное действие. Деготь считается хорошим натуральным антисептиком
При больших абсцессах подушечки или септическом состоянии срочно требуется разрез для эвакуации содержимого, за которым следует полость оставшейся полости с дезинфицирующими растворами. Мешки постепенно отступают, чтобы позволить полости исцелять от глубины до поверхности. При периодических повязках и повязках заживление происходит через 3-4 недели, но процесс может занять несколько месяцев. Следует сказать, что заболевание повторяется часто, независимо от выбранной хирургической техники.
С какой анестезией болезнь подушки? В случае радикальных вмешательств наиболее подходящей является спинальная анестезия, которая обеспечивает аналгезию, необходимую для тщательного изучения поражения. Таким образом, хирург может урезать все пораженные ткани до костей. Местная анестезия также может использоваться, особенно для быстрой эвакуации сложного пинонидного абсцесса.
Благодаря большому количеству лечебных свойств, мазь Вишневского применяется во многих ситуациях, поэтому очень желательным является ее присутствие в домашней аптечке.
Способ применения при нагноении раны. При обнаружении нагноения необходимо взять сложенный в несколько слоев кусочек медицинской марли и нанести на нее мазь Вишневского. Приложить эту повязку на пораженный участок и зафиксировать бинтом. Спустя 12 часов снять, удалить остатки мази салфеткой, область вокруг раны обработать спиртом и положить новую повязку с мазью.
Исследования и клиническая практика. Сегодня, как и прежде, инфекция раны остается актуальной проблемой в системе здравоохранения. Важно раннее диагностировать и начать эффективное лечение, чтобы избежать серьезных последствий, использования антибиотиков и связанной с ними устойчивости микроорганизмов и увеличения затрат на лечение. Не менее важно предотвращать раневую инфекцию.
Какими бы ни были раны, у них обычно есть микробы, которые, в частности, бактерии, размножаются, проникают и повреждают окружающие ткани и обычно ухудшают заживление. Бактерии могут инфицировать рану, но не вызывать клинических симптомов. Они могут колонизировать, потому что они размножаются в ране, но они не повреждают окружающие ткани, они могут заразить: расти, заживать раны, повредить окружающие ткани, развить местную инфекцию, а если они распространяются на окружающие ткани и весь организм, они являются системной инфекцией.
Ихтиоловая мазь является хорошим антисептическим средством. Она, как и мазь Вишневского, отличается хорошим соотношением «цена/качество». В своем составе ихтиоловая мазь содержит значительное количество серы, что определяет ее очищающие и смягчающие свойства. Она незаменима при гнойных процессах, так как эффективно вытягивает гной из закрытых ран. Мазь наносится на марлевую салфетку, прикладывается к ране и оставляется на ночь. Единственным противопоказанием к использованию является индивидуальная непереносимость.
Местная инфекция характеризуется всеми известными признаками воспаления: боль, тепло, покраснение, отечность и функциональное ухудшение. Это лучше всего видно при острых ранах, и хронические раны часто заражаются, их исцеление прерывается, хотя мы обычно не видим признаков явного воспаления. Поэтому иногда этот процесс называется секретной инфекцией. Каким бы ни было название процесса, вызывающего бактерии, вызывающие проблемы с заживлением раны, необходимо принять меры для предотвращения развития их повреждения и улучшения процесса заживления.
Левосин мазь также относится к недорогим средствам для вытягивания гноя из ран, которые врачи рекомендуют использовать в домашних условиях. Она является комбинированным препаратом, который имеет противомикробные, противовоспалительные и некролитические свойства.
Мазь наносится на стерильные салфетки и прикладывается к ране. Перевязки с мазью делают каждый день до заживления раны.
Инфекция диагностируется на основании клинических признаков воспаления, исходя из общего состояния пациента, ткани вокруг раны, самой раны и факторов риска заражения. Все эти действия помогают раннее диагностировать раневую инфекцию и своевременно начинать лечение. Факторы риска заражения.
Все факторы, которые нарушают иммунитет пациента или нарушают циркуляцию тканей, например. Сопутствующие заболевания: сахарный диабет, иммуносупрессивный статус и плохая тканевая перфузия из-за болезней анемии, сердечно-сосудистой или респираторной системы, почечной недостаточности, прогрессирования злокачественных опухолей или недоедания; принимая некоторые лекарства: кортикостероиды, иммунодепрессанты цитотоксические препараты; психосоциальные факторы: стационарное лечение, уход за больными и уход за ними, низкая гигиена персонала, нездоровый образ жизни. Некоторые особенности самой раны или плохой гигиены.
Также используются другие мази, вытягивающие гной из закрытой раны:
- Тетрациклиновая;
- Гентамициновая;
- Метилурациловая;
- Солкосерил;
- Левонорсин;
- Актовегин.
Большинство этих мазей по вполне доступной цене. Конечно, если все пройдет хорошо, то почти весь тюбик останется целым и нескоро пригодится. Но лучше, чтобы так и было.
Каждый врач должен проявлять бдительность при оценке возможности инфицирования раны у пациентов с диабетом, аутоиммунных заболеваний, которые находятся в состоянии постоянной гипоксии с проблемами микроциркуляции и перфузии в ткани, получающей иммунодепрессанты, с статусом иммунодефицита, не связанным с лекарственным средством.
До тех пор здоровые люди были инфицированы острыми травматическими поражениями, ожогами или хирургическими ранами, признаки инфекции обычно хорошо видны. К сожалению, при ранении пациента с хронической раной или пациентов с ослабленным иммунитетом инфекцию определить непросто, потому что ее локальные и системные признаки не являются специфическими, четко видимыми и узнаваемыми. Такие пациенты могут жаловаться на генерализованное заболевание, отсутствие аппетита и сахарный диабет могут влиять на гликемический контроль.
Гнойные раны независимо от места расположения сопровождаются, как местными, так и общими проявлениями.
Клиническая картина в области поражения:
- при любом прикосновении ощущается сильная боль, а при дальнейшем течении болезни болевой синдром присутствует постоянно;
- повышена местная температура;
- цвет кожных покровов может варьироваться от красного до синевато-фиолетового и бурого;
- в серединой части раны присутствует желтое или беловатое пятно, свидетельствующее о скоплении гноя.
Важно помнить, что тактика лечения зависит от степени и тяжести раневой инфекции, поэтому важно распознавать симптомы локализованной, распространяющейся и уже распространенной инфекции, которая может быть очень разнообразной. Кроме того, очень важно, чтобы врач своевременно распознал наиболее распространенные раны в своей практике, такие как признаки инфекции.
При лечении инфицированной раны важно восстановить нормальное взаимодействие между хозяином и инфицированным микроорганизмом, улучшить реакцию хозяина и уменьшить количество микроорганизмов. Важное значение имеет улучшение реакции хозяина. Максимально скорректировать лечение заболеваний, связанных с: гликемический контроль у пациентов с сахарным диабетом, для улучшения тканевой перфузии, оксигенации; устранить, насколько возможно, факторов риска инфицирования; улучшения рациона питания пациента и обеспечить адекватную гидратацию; ищите другие возможные очаги инфекции и лечить их должным образом. Сокращение микроорганизмы, которые могут инфицировать хирургические раны, тем более важно своевременно и адекватной гигиены раны и инфекции профилактика, которая состоит из дезинфекции рук и антисептической другие меры.
- вялость, апатия, упадок сил, из-за попадания токсинов в кровоток;
- повышение общей температуры тела;
- головная боль;
- нарушения сна;
- озноб.
Симптомы общей интоксикации обычно проявляются тогда, когда воспаление перешло в более серьезную фазу развития. В этом случае необходим комплексный подбор препаратов, как для местного использования, так и для приема внутрь.
Такой сложный выбор может сделать только доктор:

Независимо от причины возникновения, лечение гнойных ран сводится к удалению гноя, дезинфекции и последующему применению антибактериальных и ранозаживляющих средств.
В первую очередь, применяются мази. И возникает вопрос: какая мазь лучше вытягивает гной из раны?
К самостоятельному лечению можно прибегнуть только в тех случаях, когда:
- область поражения невелика;
- не наблюдаются симптомы общей интоксикации;
- есть заметное улучшение в течении 2 дней применения выбранных препаратов.
В остальных случаях лучше воспользоваться медицинской помощью. Чаще всего в условиях стационара назначаются местные противовоспалительные средства с одновременным оперативным вмешательством.
Операция представляет из себя прокол или надрез в месте локализации нагноения. При этом будет удален уже имеющийся гной и установлен специальный дренаж для беспрепятственного выхода вновь образовавшейся жидкости (лимфы, гноя и т.д.).
После уменьшения воспалительного процесса полость обеззараживают специальными препаратами. В некоторых случаях может понадобиться наложение швов.

Этот препарат с многолетней историей использования, показан при гнойных и некротических ранах. Входящие в его состав березовый деготь, касторовое масло и ксероформ успешно борются с воспалением, имеют противомикробное действие, ускоряют “созревание” и выход гноя, а также способствуют регенерации клеток кожи.
- Для обработки раны ватно-марлевую повязку, пропитанную препаратом, довольно плотно фиксируют на месте воспаления.
- Смена повязки происходит 3-5 раз в сутки.
- Наиболее эффективно применение этой мази в самом начале болезни.
- фурункулах;
- гнойных образованиях на пальцах;
- ожогах;
- обморожениях.
Так как в его состав входит и антибиотик, то помимо эффекта “вытягивания гноя”, эта мазь еще и напрямую борется с возбудителями инфекции.
Для ее использования необходим ватный тампон, который пропитывается мазью и накладывается на рану на 12-15 часов.
Длительность терапии зависит от темпов отхождения гноя.
Левомеколь успешно применяется:
- как мазь вытягивающая гной из закрытой раны;
- фурункулах;
- небольших жировиках.
Это препарат на основе серных соединений. Именно они помогают вывести весь гной на поверхность, освободив воспаленную полость для противомикробной обработки.
Компрессы и примочки с этой мазью необходимо менять каждые 1,5-2,5 часа.
Назначают этот препарат практически на всех этапах лечения, но лучшего результата можно добиться, используя ее на самых начальных стадиях.
Синтомициновая мазь имеет жирную консистенцию из-за присутствия касторового масла, что препятствует ороговению кожи и позволяет выходить скопившемуся гною.
А присутствие антибиотика быстро уменьшает площадь и интенсивность воспаления.
Действенность таких препаратов связана со способностью гепарина расширять просвет сосудов, что значительно повышает кровоснабжение раны, уменьшает процесс воспаления, ускоряет вывод токсинов и гноя.

- Тетрациклиновая мазь. Применяется, если гнойный процесс вызван штаммами стафилококка.
- Офлокаин. Содержит антибиотик широкого действия офлоксацин.
- Актовегин. Способствует ускорению обменных процессов в клетках, позволяет сократить время заживления, повышает уровень местного иммунитета.
- Цинковая мазь. Используется на завершающих стадиях лечения в качестве заживляющего средства.
Все средства вполне доступны по цене и эффективны при лечении, а некоторые из них даже не имеют заграничных аналогов.

Фурункулы образуются только на тех участках тела, где есть волосяные луковицы. Ни в коем случае фурункул нельзя травмировать (прокалывать, давить и т.д.) — это приведет к распространению воспалительного процесса на соседние участки кожи.
До выхода гноя и стержня, фурункул обрабатывается мазями, вытягивающими гной:
Возможно использование мазей с содержанием антибиотиков:
При каждой смене повязки, пораженная область обеззараживается перекисью водорода или спиртом.
Это небольшое подкожное уплотнение, в составе которого нет гноя, а присутствуют только жировые клетки. Но при лечении маленьких жировиков успешно используют Ихтиоловую мазь и мазь Вишневского.
Если улучшений не наблюдается или есть увеличение размера жировика, лучше обратиться к онкологу.
Когда пластинка ногтя врезается в кожу, возникает небольшая ранка, при инфицировании которой возможно нагноение.
В этом случае наложение мазей лучше перенести на ночное время, после принятия теплых ванночек для ног с использованием соды, соли и отваров растений:
Любые травмы кожных покровов приводят к появлению гнойного очага. Они доставляют дискомфорт и сильную боль, а также приводят к негативным последствиям. Пациентам важно использовать мази, которые быстро вытянут гной на поверхность.
Известный и действенный препарат, вытягивающий гной – это мазь Вишневского. Она поможет людям, у которых диагностировано гнойное образование. В составе содержатся преимущественно натуральные компоненты, которые доказали свою эффективность при борьбе с воспалительными процессами.
Мазь обладает противомикробным действием, а также значительно ускоряет выход гноя из раны. При регулярном использовании улучшается регенерация клеток дермы.
Существует несколько правил использования мази:
- Первым делом нужно тщательно обработать рану антисептиком.
- Берется ватно-марлевая повязка с препаратом, которая надежно фиксируется на месте воспалительного очага.
- Менять повязку необходимо около пяти раз в течение всего дня.
- Важно применять препарат при первых признаках воспалительного процесса.
Она показана при фурункулах, ожоге, обморожении, а также гнойниках на пальцах рук и ног. Врачи советуют пациентам использовать препарат «Левомеколь», который производится на основе антибактериального вещества. Она не только вытягивает секрет из закрытой раны, но также и борется с различными возбудителями и инфекциями.
Накладывать на рану нужно тампон из ваты, который тщательно пропитывается мазью, на 10 часов. Общая длительность лечения зависит от быстроты отхождения гноя из образования.
Левомеколь назначается пациентам, которые столкнулись со следующими проблемами:
- гнойные закрытые раны и образования;
- фурункулы;
- небольшие жировики.
Ихтиолка (ихтиоловая мазь) производится на основе серы. Этот компонент поможет за короткий промежуток времени вытянуть весь гной на поверхность кожи. При этом освобождается полость воспалительного процесса, чтобы пациенты или врачи смогли выполнить противомикробную обработку. Ихтиоловая мазь предназначена для компрессов и примочек. Повязки меняются регулярно через каждые три часа. Представленный препарат назначается на любом этапе лечения.
В зависимости от клинической картины и проблемы специалисты могут порекомендовать своим пациентам препараты на основе синтомицина или гепарина. Они препятствуют образованию ороговевших участков, чтобы гной быстрее выходит наружу.
Мази, которые вытягивают гной, можно приготовить и в домашних условиях. Для этих целей отлично подходит ольха, репчатый лук, свекла, а также лопух, сок редьки, морковь и многие другие. Чтобы приготовить целебный отвар необходимо измельчить растительное сырье, добавить воду и кипятить его на водяной бане на маленьком огне.
Когда смесь остынет, необходимо делать компрессы или обрабатывать рану. Процедура повторяется ежедневно по несколько раз в день.
Вытянуть гной из раны помогут следующие средства, приготовленные в домашних условиях:
- Мыльно-чесночный компресс. Головка чеснока запекается в духовом шкафу, измельчается и смешивается с хозяйственным мылом в равных пропорциях. Из полученной смеси формируется круглая лепешка, которая прикладывается к ране и надежно фиксируется бинтом. Повязку нужно регулярно менять и обновлять.
- Разрезанная луковица. Она прикладывается к ране на четыре часа.
- Листья алоэ. К очагу воспаления прикладывается мякоть разрезанного листа. Повязка фиксируется бинтом или при помощи пластыря. Такую процедуру необходимо проделывать каждый день перед сном.
- Картофельные компрессы и свекольный сок. Свекла или картофель натираются на мелкой терке. Полученную кашицу нужно регулярно прикладывать на место нагноения и менять каждые три часа.
Чтобы предотвратить нагноение раны, важно использовать средства для дезинфекции и заживления трещин или порезов.
В аптеке можно приобрести следующие лекарственные препараты:
- Солкосерил. Это средство помогает ускорить регенерацию мягких тканей дермы, улучшает рост и созревание новых молодых клеток, а также используется в качестве профилактики образования экссудата. Мазь отлично справляется с ожогами и пролежнями.
- Пантенол. При ожогах, ранах, ссадинах, послеоперационных швах и трещинах необходимо по несколько раз в день наносить это средство, которое трансформируется в пантотеновую кислоту. Это вещество принимает участие в различных регенерационных процессах. Благодаря активному веществу декспантенолу активизируются процессы образования клеток, помогающие заживить раны.
- Дерматикс. Это средство показывает отличные результаты при своевременном и правильном лечении келоидных, а также гипертрофических рубцов. Мазь наносится на послеоперационные швы, рваные раны и прочие трещины. В состав входят средства органического и неорганического соединения кремния.
Если не использовать мази для вытягивания гноя, то можно столкнуться с различными серьезными проблемами и осложнениями.
- Лимфангит. Это воспалительный процесс, который локализуется в лимфатических сосудах. Образование проявляется в виде полос красноватого оттенка.
- Лимфаденит. Патология поражает лимфатические узлы, которые становятся большими и болезненными.
- Тромбофлебит. Пациенты сталкиваются с воспалительными процессами в венах. У человека появляются болезненные красные тяжи.
Контактное распространение гноя способствует образованию гнойного затека, периостита, гнойного артрита, флегмоны и различных абсцессов. Наиболее тяжелое осложнение – это сепсис. Если на протяжении длительного времени рана не заживает, то проблема приобретает хроническую форму.
Гнойные раны повреждают верхний слой дермы и подлежащие ткани. При этом пациенты отмечают у себя образование сильной отечности, нагноение и некроз ткани. Закрытые раны важно лечить специальными мазями, которые помогут вытянуть образовавшийся секрет на поверхность. Перед лечением важно обратиться к врачу и проконсультироваться.
Специалист поможет определить причину образования нагноения. Бывают случаи, когда гнойные закрытые раны перерастают в хроническую форму. После комплексного обследования и изучения анамнеза пациента врач назначит правильное лечение. Проблема каждого пациента рассматривается в индивидуальном порядке в зависимости от клинической картины.
источник
 слабость;
слабость;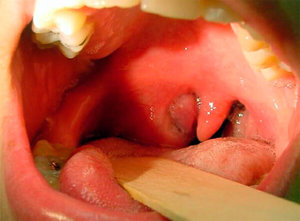 лихорадка;
лихорадка;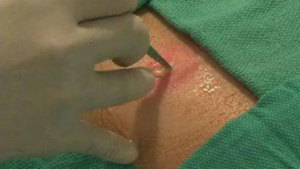 Вскрытие абсцесса.
Вскрытие абсцесса.