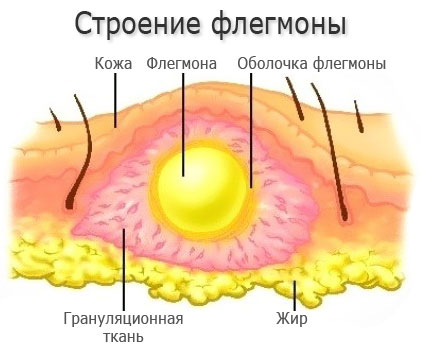
Чем флегмона отличается от абсцесса?
Флегмону нередко путают с абсцессом. Оба эти процесса являются гнойно-воспалительными. Но, если абсцесс имеет четкие границы, то флегмона таковых не имеет и является разлитым воспалением, локализующимся в заполненном клетчаткой пространстве. Вследствие этих особенностей флегмоны могут распространяться на соседние, смежные с ними ткани и органы.
Причины возникновения флегмоны
Причиной развития флегмоны являются проникновение в ткани патогенных микроорганизмов и их размножение там. Чаще всего возбудителями становятся стафилококки, кишечная палочка, клостридии, стрептококки и другие бактерии. Одни из них проникают в организм через различные дефекты кожных покровов (порезы, царапины, место укола инъекционной иглой, операционный разрез и пр.), другие попадают в клетчатку, «путешествуя» по лимфатическим или кровеносным сосудам, третьи — при вскрытии абсцесса какого-либо органа в окружающее пространство. Развитием флегмоны может осложниться фурункул или карбункул, если не заниматься его лечением.
Факторы, повышающие риск развития этого заболевания
Развитию флегмонозного воспаления способствуют несостоятельная иммунная защита организма, алкоголизм, наличие хронических заболеваний, истощение и некоторые другие факторы. Но, к примеру, клостридии могут стать причиной появления флегмоны даже у вполне здорового человека. Это объясняется тем, что эти бактерии растворяют защитную оболочку, образованием которой организм пытается отграничить гнойный процесс.
Если говорить об анатомическом расположении флегмон, то они бывают подкожными, забрюшинными, межмышечными. Если патологический процесс развивается в грудной клетке, то говорят о флегмоне клетчатки средостения, если вокруг почки — о паранефрите, вокруг прямой кишки — о парапроктите. Бывают флегмоны стоп и кистей.
По глубине распространения гнойного воспаления флегмоны делятся на поверхностные, расположенные не глубже мышечного слоя, и глубокие, проникающие в мышцы и между них к внутренним органам.
Клиническая картина поверхностных и глубоких флегмон
При поверхностной флегмоне отмечаются отек тканей и покраснение кожи, под которой определяется болезненное уплотнение. Сразу реагируют ближайшие лимфоузлы: они становятся болезненными, увеличиваются в размерах. Повышается температура тела, кожа над очагом воспаления становится горячей. Больного знобит, он жалуется на слабость, сухость во рту, постоянную жажду.
При глубоких флегмонах в клинической картине преобладают симптомы общей интоксикации организма: температура (иногда выше 40°C), озноб, проливной пот, непреодолимая слабость. На интоксикацию реагируют все органы и системы: учащается, а затем урежается сердцебиение, снижается давление, может нарушаться ритм сердца, появляются одышка, тошнота, рвота, резко уменьшается количество выделяемой мочи. Признаками глубокой флегмоны являются асимметрия обычно симметричных участков тела, нарушение функций расположенного рядом органа.
Самым грозным осложнением флегмоны является сепсис. Могут развиваться тромбофлебиты, артерииты, гнойные воспаления близлежащих органов (менингит, медиастинит и пр.).
Как врач ставит диагноз флегмоны?
Диагностика поверхностных флегмон не составляет труда. А глубокие флегмоны выявляются чаще случайно при проведении обследования пациента, обратившегося к врачу по поводу беспричинной лихорадки и других описанных выше симптомов интоксикации. Флегмона может быть обнаружена при проведении УЗИ, рентгенографии, КТ, МРТ. Для уточнения диагноза выполняется диагностическая пункция с дальнейшим исследованием полученного материала.
Лечение флегмон осуществляется только в условиях хирургического стационара. Гнойный очаг вскрывается, содержимое его удаляется посредством многократного промывания дезинфицирующими растворами, устанавливается дренаж. Медикаментозная терапия подразумевает обязательное назначение антибиотиков, иммуномодуляторов.
Профилактика развития флегмонозного воспаления заключается в раннем обращении за медицинской помощью при малейших признаках местного воспаления.
Информация размещена на сайте только для ознакомления. Обязательно необходима консультация со специалистом.
Если вы нашли ошибку в тексте, некорректный отзыв или неправильную информацию в описании, то просим вас сообщать об этом администратору сайта.
Отзывы размещенные на данном сайте являются личным мнением лиц их написавших. Не занимайтесь самолечением!
источник
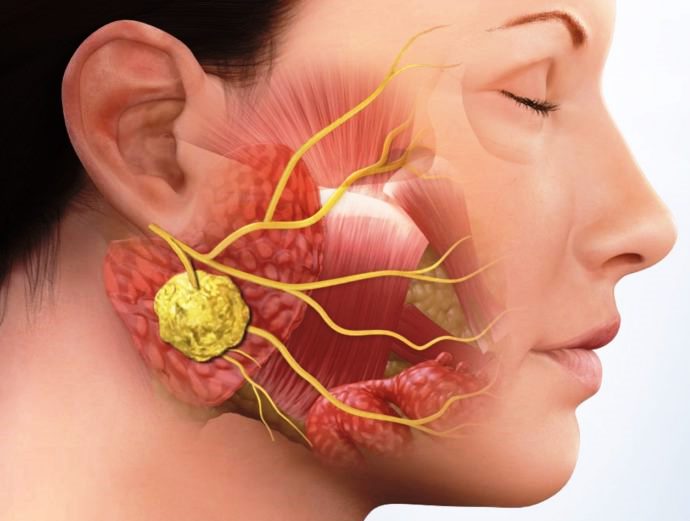
Челюстно-лицевая флегмона – это разлитой воспалительный процесс в подкожной и подслизистой клетчатке, сопровождающийся гнойным расплавлением тканей. От абсцесса флегмона отличается тенденцией к прогрессированию и распространению по тканям вдоль кровеносных сосудов шеи, глотки, пищевода и средостения. Как правило, флегмона характеризуется более тяжелым, чем абсцесс, течением и большим риском осложнений вплоть до летального исхода.
Подавляющее большинство флегмон (более 90%) носит одонтогенный характер, то есть возникает из-за вовремя не вылеченного, разрушенного кариесом или периодонтитом зуба. Возбудители воспаления – стафилококки, стрептококки, анаэробные и гнилостные микроорганизмы – проникают из пораженного корня зуба в ткани околочелюстной области из-за особенностей оттока лимфы и венозной крови. Еще одно отличие флегмоны от абсцесса – она развивается на фоне значительного снижения иммунитета, в то время как абсцесс способен образоваться у пациента с нормальными защитными реакциями организма.
Флегмона челюстно-лицевой области – опасное состояние, требующее серьезного хирургического вмешательства. Тяжесть состояния пациента определяется степенью запущенности процесса и обшей интоксикации организма. Кроме того, в области челюсти у человека сосредоточены нервные окончания, поэтому разлитой гнойный воспалительный процесс приносит человеку нестерпимую боль и физические страдания. Нарушаются жизненно важные функции – глотание, жевание, говорение, дыхание. А большое количество венозных сплетений благоприятствует быстрому распространению процесса и его переходу на жизненно важные органы и системы. Самые тяжелые осложнения данного заболевания:
- флебит;
- тромбофлебит;
- медиастенит,
- абсцессы внутренних органов;
- менингит;
- менингоэнцефалит;
- сепсис.
Особенно тяжело флегмона протекает у детей или в том случае, если она вызвана анаэробными микроорганизмами.
Флегмона околочелюстной области, в отличие от абсцесса, развивается стремительно и характеризуется выраженной интоксикацией. Ее основные клинические проявления:
- инфильтрат на пораженном участке лица или шеи;
- гиперемия, отечность, болезненность кожи в очаге воспаления;
- высокая температура тела;
- учащенный пульс;
- сильная боль при жевании, глотании, разговоре;
- спазм мышц, отвечающих за открывание и закрывание рта (тризм);
- повышенное слюноотделение;
- слабость;
- озноб;
- бледность кожных покровов;
- потеря аппетита;
- нарушения сна;
- увеличение регионарных лимфоузлов;
- ассиметрия лица.
Околочелюстная флегмона, фото которой способны испугать впечатлительных людей, всегда сопровождается повышенным количеством лейкоцитов и нейтрофилов к крови, сдвигом лейкоцитарной формулы влево и повышенным значением СОЭ. Диагностический признак флегмоны в сыворотке крови – С-реактивный белок. В моче также появляются белок и лейкоциты.
Несмотря на всю тяжесть заболевания, в целом при своевременно начатом лечении околочелюстная флегмона имеет благоприятный прогноз. Лечение проводится только в условиях стационара, однако на начальной стадии нередко все ограничивается использованием консервативных методов – антибиотикотерапии, назначением общеукрепляющих средств, витаминов, специальной диеты. Но если же процесс уже запущен и наблюдается распространение инфекции, показано комплексное хирургическое лечение, которое включает в себя следующие пункты:
- вскрытие очага воспаления под общей анестезией;
- очищение раны от гноя;
- установка дренажей для оттока содержимого раны;
- ежедневная обработка бактерицидными растворами;
- мощная антибиотикотерапия – зачастую назначается комплекс из нескольких препаратов;
- детоксикация организма;
- использование жаропонижающих, обезболивающих препаратов;
- назначение имунномодулирующих, общеукрепляющих средств, витаминов;
- физиолечение – УФО, УВЧ, магнитотерапия и др.
В случае успешного лечения и отсутствия осложнений выздоровление пациента наступает в среднем через 14-21 день.
Основа профилактики гнойных процессов в области челюсти – своевременное лечение кариеса, стоматита, гингивита и других воспалительных заболеваний зубов, десен и полости рта. Не менее важна поддержка иммунитета, сбалансированное питание и здоровый образ жизни.
При подозрении на воспаление в челюстно-лицевой области срочно обратитесь к врачу. Специалисты компании «Имплантмастер» поставят правильный диагноз и назначат лечение.
источник
Гнойные патологии кожи и жирового слоя клетчатки чаще (до 90% историй болезни) вызываются инфицированием стафилококком. О том, в чем разница между фурункулом и карбункулом, каковы отличия последнего от гидраденита, абсцесса кожи, и флегмоны, расскажем вам сегодня.
Основные факторы, способствующие развитию патологий:
- уменьшение местной сопротивляемости тканей внедрению патогенов;
- снижение иммунитета;
- переохлаждение, распространение микробной флоры с кровью из мест воспалений.
Чаще больные сталкиваются с такими видами нагноений, как фурункул, карбункул, абсцесс, флегмона, возникающие на различной глубине, в разных видах тканей. Грамотная диагностика и дифференциация (отличие) гнойных патологий способствует быстрому назначению правильной схемы терапии.
Нередко появляются трудности при диагностировании гидраденита, который путают с назревающим карбункулом. Поэтому следует различать карбункул от фурункула, абсцесса, флегмоны и гидраденита.
Про удаление карбункула и его особенности смотрите в данном видео:
Давайте для начала разбремся, как отличить фурункул от карбункула.
Фурункулом называют острое нагноение, возникающее вокруг сальной железы луковицы волоса, возбудителем которого является самый вредоносный золотистый стафилококк. Фурункулы появляются лишь на участках роста волос. Внешне фурункул выглядит как крупный плотный гнойник, красный и болезненный. Если фурункул большой, воспаленная ткань вокруг него горячая на ощупь.
Причины фурункулов — внедрение болезнетворных микробов в места повреждений – эрозии, ссадины, трещинки на фоне:
- несоблюдения гигиены, загрязнения кожи;
- снижения местной защитной реакции кожи и общей сопротивляемости;
- дефицита витаминов, переохлаждения;
- сахарного диабета, аутоиммунных болезней (красная волчанка, ревматоидный артрит, герпесные инфекции, гепатиты).
Как выглядит фурункул и карбункул (фото)
Карбункул — это объединение на ограниченном участке нескольких фурункулов, сливающихся вокруг смежных волосяных фолликулов и формируют общий инфильтрат с некрозом клеток кожи и жировой клетчатки.
Карбункул обычно разрастается со втягиванием в процесс соседние фолликулы и распространением нагноения вглубь. Воспаление возникает на лице, голове, шее, ягодицах, в подмышках.
За 4 – 5 суток образуется темно-красное выпуклое уплотнение около 7 – 10 см, крайне болезненное при ощупывании. После формирования областей некроза воспалительный очаг приобретает темный сине-багровый цвет. На уплотнении появляются мелкие отверстия, похожие на «сито», из которых истекает гной с сукровицей и элементами мертвых клеток.
После излития основного объема гноя сначала образуются отдельные язвенные углубления с зеленовато-желтым некротическим стержнем, затем они сливаются, формируя крупное изъязвление с неровными краями, уходящее в толщу клетчатки.
Выздоровление длится до 4 недель, поскольку отторжение здоровой тканью стержня, заполнение раны новой соединительной тканью и рубцевание происходит достаточно медленно.
| Наименование | Описание симптомов |
|---|---|
| Типичные общие и локальные (местные) | Проявления острого гнойного воспаления с интоксикацией (отравлением) ядами, которые выделяют гноеродные микробы: резкая общая слабость; аномальная утомляемость, потеря аппетита; бледность кожи и слизистых; приступообразная рвота. |
| Специфические симптомы почечного воспаления | тупые, тянущие боли в пояснице; потрясающие ознобы на фоне лихорадки (до 40 – 41C); обильный холодный пот, стекающий каплями; олигоурия (выраженное уменьшение объема мочи); снижение артериального давления. |
| Локальные (проявляются не всегда) | защитное напряжение мышц при надавливании на брюшину и поясницу; выраженная болезненность при легком постукивании поясницы в области почки (симптом Пастернацкого); заметное увеличение и болезненность органа при прощупывании. |
| Абдоминальные | Проявления, симулирующие совокупность симптомов «острого живота»: резкие боли в желудке и животе (разлитые и локализованные); тошнота и частая рвота; задержка газов, запор; напряжение брюшины при попытке пальпации (прощупывание); А также: болезненность и отечность тканей поясницы в области расположения почки (поздний симптом); высокий уровень лейкоцитов: 10 – 20×109/л, но при возникновении карбункула в первый раз — на раннем этапе болезни моча, как правило, стерильная; пиурия средней степени (появление гноя в моче). |
| Гастроинтестинальные | Признаки, симулирующие развитие дизентерии: спазматические и тупые боли в области желудка и живота; частый стул с болью и раздражением области ануса, ложные позывы; тошнота, рвотные приступы; наличие в кале крови, слизи. |
| Клиника сердечно-сосудистых патологий | тахикардия или, наоборот, брадикардия (снижение частоты сокращений миокарда); понижение или повышение кровяного давления; симптомы острого расстройства кровоснабжения тканей сердечной мышцы; недостаточность функции правого желудочка; нарушение в проводимости миокарда; отеки конечностей. |
| Нейропсихоморфная симптоматика | У пациентов с почечным карбункулом реальная клиническая картина «стирается», а доминируют признаки психоневрологических расстройств: чрезмерная активность, возбуждение; бессонница, бред, возможны галлюцинации; аномальное возбуждение подкорковых слоев мозга в сопровождении тонических (длительный спазм мышц) и клонических (цикличный спазм) судорог; симптомы нарушения функций стволов центральной нервной системы В этом сложном случае только анализ опытного специалиста-диагностика позволяет установить истинное происхождение неврологических признаков, вызываемых тяжелой интоксикацией при нагноении в почке. |
| Гепатопатические и нефропатические | Наблюдают случаи, когда местные признаки карбункула выражены слабо, состав мочи практически не изменен, а на первом плане оказываются симптомы серьезного поражения печени: остро развивающаяся желтуха с выраженным пожелтением кожи, слизистых, склер; тупые тянущие боли в правом подреберье; увеличение органа и болезненность при ощупывании; тошнота с позывами на рвоту; признаки острых нарушений функции печени и почек. Такие симптомы наблюдают у людей пожилых, ослабленных, чаще с наличием множественных карбункулов в почке, а также и при их локализации в обеих почках. |
| Стертые симптомы | Наблюдают отсутствие: болей и гипертермии (повышения температуры); изменений в картине крови или изменения, не свойственные острым нагноениям; изменений в составе мочи. Доминируют общие симптомы невыявленных расстройств в работе организма и предшествующих заболеваний. Нетипичная симптоматика часто обусловливает постановку неверного диагноза и лечебной тактики. |
| Легочные | Иногда развивается тромбоэмболия сосудов мозга и легких — закупорка просвета сосуда сгустком патогенных бактерий. При неправильном диагностировании пациент погибает, а карбункул почки выявляют только на вскрытии. |
- А также дополнительные антибиотики, действующие на золотистый стафилококк: Миноциклин, Ципрофлоксацин, Ванкомицин (в тяжелых случаях – внутривенно).
- Если медикаментозное лечение малоэффективно, проводят операцию под общим наркозом, при которой полностью иссекаются мертвые ткани, пропитанные гноем. Далее – гемостаз, дренаж и лечение по схеме терапии гнойных ран.
Абсцессы возникают не только в подкожной клетчатке, но в мышечной и костной ткани, внутренних органах и полостях между ними, нередко — при проникновении в ткани инородного объекта, колотых ранах, неправильно выполненных инъекциях.
Абсцесс — это воспаление со скоплением гноя на ограниченном участке, которое сопровождается гибелью клеток и гнойным расплавлением (разрушением) тканей. Особенностью абсцесса является образование так называемой пиогенной гранулемы из молодых клеток и интенсивно разросшихся капилляров, которая окружает гнойный очаг и ограничивает его от здоровых участков.
Сначала появляется болезненный и твердый узел с заметным покраснением. Через 4 – 7 дней (острая форма) или недель (вялотекущая форма) клетки гибнут, ткани разрушаются, а в середине абсцесса образуется капсула с гноем и элементами погибших клеток. На этом этапе при ощупывании зоны гнойника наблюдается флюктуация (ощущение движения ткани над гнойником).
Далее — по краям очага формируется красно-розовая пиогенная оболочка. Не осложненный абсцесс обычно разрывается с излитием наружу или в анатомические полости густого желтоватого гноя с кисло-сладким запахом. В гное содержатся живые лейкоциты, но микробы в нем полностью уничтожены. Рубцевание полости проходит за 5 – 7 дней, если отток гноя из капсулы не затруднен.
Если отток гноя нарушен, то, после истечения его основного объема образуется узкий канал – свищ, соединяющий гнойную капсулу с местом, куда имеется выход для излития гноя.
источник
Тимофеев 1-3 том / том 1 / 09. ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ МЯГКИХ ТКАНЕЙ / 9.4. АБСЦЕССЫ И ФЛЕГМОНЫ
В клинике челюстно- лицевой хирургии абсцессы и флегмоны челюстно- лицевой области и шеи, по частоте своего возникновения, занимают одно из первых мест. В последние годы число больных с этой патологией значительно увеличилось, усугубилась тяжесть течения процесса, что нередко приводит к таким грозным осложнениям, как медиастинит, сепсис, тромбоз вен лица и синусов головного мозга (Н.А. Груздев, 1978;М.И. Кузин и соавт., 1981, Ю.И. Вернадский, 1985; А.Г. Шаргородский,1985; A.M. Солнцев, А.А. Тимофеев, 1989, А.А. Тимофеев, 1988, 1995).
За последние 20 лет число больных с абсцессами и флегмонами, по данным клиники,, возросло на 16%. Соотношение абсцессов (под которыми понимают полость, заполненную гноем и отграниченную от окружающих тканей пиогенной мембраной) и флегмон (острым четко не отграниченным гнойным воспалением клетчатки) составляет 4:1. Разделяю мнение М.М. Соловьева (1979) о необходимости выделения еще одной формы воспалительного процесса мягких тканей — так называемых целлюлитов, то есть серозного воспаления мягких тканей. Это заболевание мы называем воспалительным инфильтратом.
Издавна делаются попытки классифицировать гнойно- воспалительные процессы по их локализации (А.И. Евдокимов, 1958), по характеру изменений в кости (Н.А. Груздев, 1978; И.Н. Муковозов, 1982) и в зависимости от источника инфекции (Ю.И. Вернадский, 1970,1985).
Рис. 9.4.1. Схема располо-жения абсцессов и флег-мон: поднижнечелюстной (1), подбородочной (2), подъязычной(З), областей, поверхностного (4) и глу-бокого (5) пространства околоушно-жевательной и щечной (6) области, под-височной ямки (7) и височ-ной области (8,9,10,11).
С точки зрения практической стоматологии за основу классификации гнойно- воспалительных процессов целесообразно принять схему А.И. Евдокимова (1958), которая построена по топографо-анатомическому принципу (рис. 9.4.1). Согласно этой схеме, абсцессы и флегмоны челюстно- лицевой области и шеи делятся на:
1) абсцессы и флегмоны, располагающиеся около верхней челюсти (подглазнич-ная, скуловая и орбитальная области, височная, подвисочная и крылонёбная ямка, твердого и мягкого нёба);
2) абсцессы и флегмоны, располагающиеся около нижней челюсти (подбородоч-ной, щечной и поднижнечелюстной областей, крыловидно- нижнечелюстного, окологлоточного и субмассетериального пространства, области околоушной слюнной железы и позадичелюстной ямки);
3) абсцессы и флегмоны дна полости рта (верхнего и нижнего отделов);
4) абсцессы и флегмоны языка и шеи.
С точки зрения анатомо- топографической локализации одонтогенных абсцессов и флегмон Г.А. Васильев и Т.Г. Робустова (1981) условно делят их на 2 группы.
I. Околочелюстные абсцессы и флегмоны:
1) тканей, прилегающих к нижней челюсти; 2) тканей, прилегающих к верхней челюсти. Каждая из этих групп делится на:
• поверхностные ( а- подглазничная, щечная; б- подчелюстная, подподбородочная, околоушно-жевательная области);
• глубокие ( а- подвисочная, крылонёбная ямки; б- крыловидно-челюстное и окологлоточное пространства, подъязычная область, дно полости рта).
II. Абсцессы и флегмоны соседних с околочелюстными тканями областей, куда гнойный процесс распространяется по протяжению (скуловая, височная области, глазница, позади-челюстная область, шея), абсцессы и флегмоны языка.
Н.А. Груздев (1978) считает обоснованным употребление термина «остеофлегмона», относя его к флегмоне, сопутствующей остеомиелиту; термин «аденофлегмона» обозначает флегмону, осложнившую гнойный лимфаденит, который может быть не связан с заболеванием зубов, под «одонтогенной флегмоной» понимают флегмону, которая развилась на почве периодонтита и периостита, при этом виде воспаления изменения в кости носят обратимый характер.
И.Н. Муковозов (1982) указывает на целесообразность разделения всех гнойных процессов челюстно- лицевой области на абсцессы и флегмоны, а последних, в свою очередь, — на остеофлегмоны, аденофлегмоны и одонтогенные флегмоны.
В зависимости от источника инфекции гнойно- воспалительные процессы челюстно-лицевой области и шеи Ю.И. Вернадский (1985) разделяет на 8 групп: одонтогенные — причиной их возникновения являются гангренозные зубы и их корни; интраоссальные — возникают вследствие периоститов, остеомиелитов, затрудненного про-резывания зубов мудрости, гайморитов, кист и др.; гингивальные — их развитие связано с наличием пародонтита, гингивита; мукостоматогенные — обусловлены наличием стома-титов, глосситов; саливаторные — возникают в результате сиалодохитов, сиалоаденитов; тонзиллярно-глоточные; риногенные и отогенные.
Четкое разделение нагноительных процессов по своему происхождению представляется важным, так как позволяет избежать не только тактических ошибок, но и нерационального лечения.
По моему мнению, все абсцессы и флегмоны челюстно- лицевой области и шеи достаточно разделить в зависимости от источника их возникновения на две группы: одонтогенные и неодонтогенные. При одонтогенном пути проникновения инфекции основной причиной служат заболевания твердых тканей зуба, пародонта и костной ткани. При неодонтогенных гнойно-воспалительных процессах начало заболевания связано с механической травмой, инфицированием тканей во время проведения анестезии, тонзиллитом, отитом, ринитом и др.
По тяжести течения болезни больных с флегмонами условно делят на три группы: 1-я группа (легкая) — больные с флегмонами, локализованными в одной анатомической области; 2-я (средней тяжести) — больные с флегмонами, локализованными в двух и более анатомических областях; 3-я — тяжелобольные с флегмонами мягких тканей дна полости рта, половины лица, а также сочетание флегмоны височной области с подвисочной и околонёбной ямками.
Клинически при возникновении абсцессов наблюдается уплотнение тканей, которое сопровождается появлением припухлости лица и шеи. Над областью гнойника нередко появляется гиперемия кожи. Если гнойный процесс расположен в глубоких участках челюстно- лицевой области (крылочелюстное и окологлоточное пространства, крылонёбная и подвисочная ямка и др.), то воспалительные изменения со стороны кожных покровов отсутствуют.
Важным признаком абсцесса является симптом флюктуации, или зыбления. Он возникает в результате наличия гноя, заключенного в полость с эластичными стенками, которые передают толчок от одной стенки по всем направлениям. Этот симптом отсутствует при локализации абсцесса на большой глубине, особенно под слоем мышц. Боль, сильная в начале развития гнойника, по мере распространения инфильтрата постепенно уменьшается.
При ограниченном гнойном воспалении мягких тканей челюстно- лицевой области и шеи клинические симптомы интоксикации выражены обычно умеренно, а при вяло развивающемся процессе они могут отсутствовать. Это является особенностью абсцесса как гнойного процесса, отграниченного от окружающих тканей пиогенной мембраной — внутренней стенкой гнойника, выстланной грануляционной тканью. Пиогенная оболочка отграничивает гнойно- некротический процесс и продуцирует экссудат. Способность окружающих мягких тканей создавать грануляционный вал является проявлением нормальной защитной реакции организма, направленной на изолирование гнойного воспаления, а также является проявлением неспецифической реактивности, которая определяется нормальным состоянием физиологических систем здорового организма.
Одонтогенные абсцессы чаще локализуются в подглазничной, щечной, скуловой, околоушной, подбородочной и поднижнечелюстной областях, крыловидно- нижнечелюстном пространстве, крылонёбной ямке, челюстно- язычном желобке й реже в других участках околочелюстных мягких тканей. В отличие от абсцесса, при флегмоне происходит разлитое распространение воспалительного процесса. Одонтогенные флегмоны характеризуются такими же местными и общими симптомами, какие наблюдаются и при одонтогенных абсцессах, только в более выраженной степени. К местным признакам относятся: обширная припухлость мягких тканей, гиперемия кожных покровов и разлитой, плотный, болезненный инфильтрат. В дальнейшем появляется флюктуация. Самопроизвольная боль усиливается, наблюдается повышение местной температуры, которая регистрируется на термограммах или с помощью контактного термометра. Нарушается функция глотания, жевания и речи, а в некоторых случаях и дыхания. Выраженность местных симптомов зависит от остроты воспалительного процесса и локализации гнойного очага.
А.А. Максименко и П.Ю. Столяренко (1976) указывают на нарушение функции внешнего дыхания у больных гнойно- воспалительными заболеваниями мягких тканей, степень которого зависит от локализации и распространения воспалительного процесса. Так, при локализации гнойника в подбородочной, подглазничной и скуловой областях нарушенная функция внешнего дыхания восстанавливается через 1-2 суток после вскрытия гнойного очага; подвисочной и крылонёбной ямках, височной области — 5 суток; крылочелюстном пространстве и поднижнечелюстной области — через 5-7 суток.
В.А. Ольшевский и соавт. (1982) отметили изменение кровообращения мягких тканей у больных острыми одонтогенными процессами в зоне патологического очага: снижение скорости кровотока, ухудшение венозного оттока. Через сутки после операции вскрытия гнойника венозный застой увеличивается в результате усиливающегося отёка тканей. Улучшение всех реографических показателей происходит на 7-е сутки после операции.
Одонтогенные абсцессы и флегмоны часто сопровождаются выраженной интоксикацией организма: высокая температура тела (до 39-40(С), лейкоцитоз, нейтрофильный сдвиг влево, эозинопения (анэозинофилия), высокие цифры СОЭ (до 55 мм/час) и др. Согласно данным И.А. Быковой и соавт. (1987), анемия при гнойно- воспалительных процессах лица и шеи, более чем у половины больных не связана с дефицитом железа сыворотки крови. Снижение числа эритроцитов и концентрации гемоглобина обусловлено угнетением скорости эритропоэза в условиях интоксикации.
При аденофлегмоне развитие воспалительного процесса происходит более медленно и характеризуется нарастанием инфильтрации тканей и образованием гнойного экссудата. Если возникновению воспалительного процесса предшествует предварительная микробная сенсибилизация организма больного к стафилококку, стрептококку, кишечной палочке и другим микроорганизмам, то развитие аденофлегмоны происходит быстро и характеризуется агрессивностью течения (А.А. Тимофеев, А.Н. Лихота,1986), что усложняет проведение дифференциальной диагностики аденофлегмоны с одонтогенной флегмоной.
Дифференциальная диагностика отграниченных и разлитых воспалительных процессов в ранней стадии воспаления представляет довольно трудную задачу, так как в начальный период своего развития абсцесс и флегмона имеют наибольшее сходство по клиническим симптомам и лабораторным показателям крови. Мы применяем следующий способ дифференциальной диагностики абсцессов и флегмон: вначале одновременно берем каплю крови из пальца, центра воспалительного инфильтрата и на его границах, затем определяем в каждой пробе количество лейкоцитов, содержащихся в 1 мкл крови, а также готовим мазки для подсчета формулы крови, которые окрашиваем по Романовскому-Гимзе, и на определение ЩФ лейкоцитов (для выявления активности ЩФ лейкоцитов). При одновременном увеличении числа нейтрофильных гранулоцитов (более чем в 2,2 раза) и показателя активности щелочной фосфатазы лейкоцитов (на 30 условных единиц) как в центре воспалительного очага, так и на его границах (на фоне местного лейкоцитоза),по сравнению с пробой крови, взятой из пальца, устанавливаем диагноз разлитого воспалительного процесса и его распространенность в мягких тканях (авт. свид. N412012 от 1986), что дает возможность уточнить диагноз и своевременно назначить адекватное лечение (А.А. Тимофеев, 1983).
Симптоматика неодонтогенных абсцессов и флегмон челюстно- лицевой области практически не отличается от клинических проявлений этих процессов одонтогенного происхождения, что затрудняет дифференциальную диагностику. Большую роль в установлении правильного диагноза играет тщательно собранный анамнез. В первую очередь необходимо выяснить, не предшествовало ли воспалительному процессу заболевание зубов и тщательно осмотреть полость рта для выявления состояния зубов и наличия различных одонтогенных очагов инфекции (патологические зубодесневые карманы, свищи на альвеолярном отростке, перикоронит, болезненное утолщение альвеолярного отростка, инфильтрат по переходной складке, пародонтит и др.). Особое внимание необходимо уделить рентгенологическому исследованию челюстей, проводимому для определения патологических изменений в кости, связанных с заболеванием зубов. Следует проводить дифференциальную диагностику абсцессов и флегмон одонтогенного происхождения с фурункулами и карбункулами лица, рожистым воспалением, острыми воспалительными заболеваниями слюнных желез, нагноившимися кистами мягких тканей.
При фурункуле развивается острое гнойно- некротическое воспаление волосяного фолликула и окружающей соединительной ткани. Карбункул является разлитым гнойно- некротическим воспалением кожи и подкожной жировой клетчатки, исходящим из нескольких волосяных фолликулов и сальных желез. Следовательно, основным отличием фурункулов и карбункулов от одонтогенных флегмон является отсутствие одонтогенных очагов и наличие гнойно-некротических стержней.
При рожистом воспалении лица воспалительный процесс захватывает только слои кожи, а связи с одонтогенным источником нет. На коже лица появляется участок выраженной гиперемии с четкими границами, который возвышается над уровнем здоровой кожи. Своими очертаниями рожистое воспаление напоминает рисунки «языков пламени», могут поражаться симметричные участки кожи лица.
Симптомами, которые отличают одонтогенную флегмону от калькулезных и некалькулезных сиалоаденитов, являются: выделение при сиалоадените из протоков желез гноя, при наличии слюнного камня в протоке больших слюнных желез его можно определить пальпаторно, рентгенография мягких тканей дна полости рта вприкус позволяет выявить слюнные камни в поднижнечелюстной железе.
Отличие нагноившихся кист мягких тканей от одонтогенных флегмон заключается в том, что при нагноившихся кистах из анамнеза можно установить, что воспалительному процессу предшествовало появление образования мягко- эластической консистенции. При пункции кисты можно получить жидкое содержимое. В полости рта одонтогенный источник воспаления не обнаруживается.
В литературе имеются сведения о том, что наряду с давно признанными аэробными и факультативными возбудителями абсцессов и флегмон челюстно- лицевой области, такими как стафилококк, стрептококк, грамотрицательные бактерии и другие микроорганизмы, все чаще в роли этиологического фактора возникновения этих заболеваний выступают анаэробные неклостридиальные микробы — бактероиды, вейлонеллы, пептококки и др.
По мнению А. Г. Тышко и соавторов (1984), бактероидная инфекция заслуживает особого внимания клиницистов не только из-за высокого удельного веса в патологии человека, но и ввиду многообразия клинических проявлений, обусловленных локализацией процесса, видовым составом возбудителей и состоянием организма больного.
На основании проведения нами микробиологических исследований установлено, что из одонтогенных очагов наиболее часто высевались монокультуры золотистого (47,6%) и эпидермального (33,3%) стафилококков, реже — стрептококк (19,1%).
Микроорганизмы, которые высеяны из гнойных очагов у больных одонтогенными абсцессами были представлены как аэробной (94,5%), так и анаэробной (5,5%) микрофлорой. Монокультуры бактерий встречались чаще (в 92,7%), чем их ассоциации (в 7,3%), Среди аэробов наиболее часто встречались золотистый (52,9%) и эпидермальный (19,7%) стафилококки, реже — стрептококк (11,8%), кишечная (5,9%) и синегнойная (5,9%) палочки, протей (3,8%). Грамотрицательные анаэробы (вейлонеллы, бактероиды) и грамположительные анаэробы (эубактерии) находились только в ассоциативных связях с аэробными микробами.
У больных одонтогенными флегмонами в гнойных очагах обнаружены не только аэробы (в 78,8%), но и анаэробы (21,2%). Микроорганизмы были как в монокультуре — 67,5% (аэробы — 56,7%, анаэробы — 8,8%), так и в ассоциациях — 32,5% (аэробов — 20,0%, анаэробов -2,5%, аэробов и анаэробов — 10,0%). Аэробы представлены золотистым и эпидермальным стафилококками, кишечной палочкой, гемолитическим стрептококком, энтерококком, протеем и диплококком. Среди анаэробов встречались грамотрицательные (бактероиды, вейлонеллы) и грамположительные (пептострептококки, эубактерии). В монокультуре высевали золотистый и эпидермальный стафилококки, вейлонеллы, пептострептококки и эубактерии.
Таким образом, у больных с ограниченными одонтогенными гнойно- воспалительными процессами мягких тканей в гнойных очагах наиболее часто были обнаружены монокультуры аэробных микроорганизмов, которые представлены, в основном, грамположительной микрофлорой (золотистый и эпидермальный стафилококки, стрептококки) и редко — грамотрицательными микроорганизмами (кишечной и синегнойной палочками, протеем). Анаэробы, при ограниченных гнойно- воспалительных процессах мягких тканей, всегда находились в ассоциациях с аэробами. Больные, у которых из гнойных очагов высеяны ассоциации аэробных и анаэробных микроорганизмов, отличались особой тяжестью течения заболевания, выраженностью общей и местной клинической симптоматики. При разлитых гнойных процессах мягких тканей, которые располагались в одной анатомической области (чаще аденофлегмоны) выявлены монокультуры микроорганизмов, а у больных флегмонами, занимавших две и более анатомических областей (дна полости рта, половины лица) — монокультуры анаэробов, ассоциации только анаэробов, ассоциации различных видов аэробов, а также анаэробных и аэробных микробов.
Определение антибиотикочувствительности показало, что монокультуры стафилококков, высеянных у больных ограниченными одонтогенными гнойно- воспалительными заболеваниями мягких тканей проявляют чувствительность к большинству из исследуемых антибиотиков. В группе препаратов пенициллина они были устойчивы к калиевой и натриевой соли пенициллина и имели чувствительность к полусинтетическим пенициллинам (метициллину, ампициллину, оксациллину, карбенициллину), а также к противостафилококковым антибиотикам резерва (эритромицин, олеандомицин, линкомицин, ристомицин). Проявляли малую чувствительность к аминогликозидным антибиотикам (гентамицин, неомицин, мономицин, канамицин).
Стафилококки в ассоциации с аэробами мало изменяли свою антибиотикочувствительность, а с анаэробами — были чувствительны только к аминогликозидным препаратам.
У больных гнойно- воспалительными процессами мягких тканей монокультуры стафилококков проявляли чувствительность к аминогликозидным препаратам.
У больных разлитыми гнойно- воспалительными процессами мягких тканей монокультуры стафилококков проявляли чувствительность к аминогликозидным препаратам и в меньшей степени — к полусинтетическим пенициллинам и противостафилококковым антибиотикам резерва. В ассоциациях с аэробами антибиотикочувствительность стафилококков значительно снижалась, а с анаэробами — стафилококки были устойчивы ко всем антибиотикам, что не зависело от их ассоциативных связей.
Небольшую устойчивость к антибиотикам проявили грамотрицательные аэробные микроорганизмы (кишечная и синегнойная палочки, энтерококки, протей) и их ассоциации, которые имели чувствительность к аминогликозидным препаратам и редко — к антибиотикам широкого спектра действия.
Рассматривая вопросы патогенеза острых одонтогенных воспалительных заболеваний мягких тканей, мы попытались выяснить где же образуется гной, который мы обнаруживали в околочелюстных мягких тканях. В литературе существует различное мнение. Принципиальная возможность механического распространения гноя из лунки зуба в костномозговое пространство нижней челюсти и околочелюстные мягкие ткани подтверждались экспериментальными исследованиями А.Н. Василенко (1966). Однако этим механизмом трудно объяснить, почему в большинстве случаев признаки острого воспалительного процесса в околочелюстных мягких тканях появляются почти одновременно с признаками острого воспалительного процесса в пародонте. ГА. Васильев (1973) считает, что инфекционный процесс распространяется от одонтогенного очага в мягкие ткани по лимфатическим сосудам. По мнению же М.М. Соловьева и И. Худоярова (1979), формирование гнойника в мягких тканях вокруг челюсти связано не с прорывом гноя под надкостницу через костный дефект, а с образованием в патологическом, очаге «собственного» гноя под влиянием микроорганизмов, бактериальных токсинов и продуктов тканевого распада, проникших сюда вдоль сосудов, проходящих в каналах компактного вещества кости.
Для выяснения механизма образования гноя нами изучен морфологический его состав у больных данной патологией. Цитологическими исследованиями состава гнойного экссудата установлено, что при гнойных лимфаденитах и аденофлегмонах он состоит из дегенеративно измененных сегментоядерных нейтрофилов, лимфоцитов, моноцитов, макрофагов, единичных эозинофилов, базофилов и плазматических клеток. Значительное число типичных и атипичных форм лимфоцитов (до 20-26 шт. на 100 подсчитанных клеток в мазке) указывает на то, что гнойник происходит из лимфатического узла. У больных одонтогенными абсцессами в гнойном содержимом встречаются дегенеративно измененные сегментоядерные нейтрофилы, моноциты, макрофаги, а также единичные клетки лимфатического ряда, эозинофилы, плазматические клетки. Гнойный экссудат больных одонтогенными флегмонами был представлен почти одними дегенеративно измененными сегментоядерными нейтрофилами. В мазке находили единичные моноциты, макрофаги и лимфоциты. Отмечена закономерность, что чем тяжелее протекал флегмонозный процесс, тем меньше сопутствующих дегенеративно измененных сегментоядерных нейтрофильных клеток мы встречали (вплоть до их полного отсутствия).
Таким образом выяснено, что гнойный экссудат больных острыми одонтогенными гнойно- воспалительными процессами мягких тканей представлен только клетками крови. Костно-мозговых клеток, в отличие от Е.К. Зеленцовой (1948), в гнойном содержимом мы не обнаружили. Этот факт, по моему мнению, подтверждает правильное предположение М.М. Соловьева и И. Худоярова (1979) о том, что при острых одонтогенных воспалительных процессах в околочелюстных мягких тканях формируется «собственный» гной и его образование не связано с механическим «прорывом» (распространением) из лунки зуба в костно-мозговое пространство нижней челюсти и околочелюстные мягкие ткани.
Отмечено, что наличие в ране смешанной инфекции благоприятствует развитию анаэробных бактерий, так как аэробы, поглощая кислород, способствуют развитию анаэробов (И. Г. Руфанов, 1948; М.И. Кузин и соавт., 1981; В.И. Стручков и соавт., 1984).
Клиническая картина заболеваний, вызванных анаэробной инфекцией, отличается особой тяжестью и отсутствием положительной динамики процесса даже при достаточном дренировании воспалительного очага. Она характеризуется быстрым нарастанием симптомов интоксикации, у больных появляются тахикардия, расстройства микроциркуляции. К общим проявлениям инфекции, вызванной аспорогенными анаэробами, относится субиктеричность склер и желтушность кожных покровов, анемия, значительный лейкоцитоз и высокое СОЭ. Признаками участия в инфекционном процессе анаэробов можно считать неприятный запах экссудата, обилие некротизированных тканей в гнойных очагах, грязно- серый цвет гнойного содержимого с наличием в нем капелек жира (А.В. Столбовой, В.И. Кочеровец, 1981). Размножение бактероидов может сопровождаться выделением газов, которые способствуют более легкому проникновению бактерий за пределы воспалительного очага. Увеличение давления в тканях патологического очага еще больше нарушает кровообращение, способствуя гипоксии и развитию анаэробных микроорганизмов. После проведенной операции из раны отделяется небольшое количество зловонного ихорозного гноя. Мышцы имеют вид вареного мяса. При участии в гнойно- воспалительном процессе бактероидов вида меланиногеникус отделяемое ран часто имеет темный или бурый оттенок. Обычно применяемые для лечения антибактериальные препараты малоэффективны.
Опасным проявлением анаэробной инфекции является септический шок, который обусловливает крайне высокую (50-70%) летальность (Ю.Г. Шапошников, 1984). Отмечается развитие септических флеботромбозов не только вблизи очага инфекции, но и в отдаленных местах — в легких, мозге, печени, суставах и других областях.
По клинической картине не всегда удается отличить инфекцию, вызванную анаэробной микрофлорой, от гнилостной аэробной инфекции, вызванной кишечной палочкой, протеем и другими микроорганизмами (Е.А. Решетников, 1984). Во всех случаях тяжелого течения острого воспалительного процесса необходимо взять кусочек некротизированных тканей для бактериоскопического и бактериологического исследования.
С.Н. Ефуни и соавторы (1981) считают, что производить забор отделяемого и тканей, чаще мышц, из очага поражения следует на предметные стекла. Затем стекла нужно высушивать над пламенем горелки, охладить и в течение минуты окрасить мазки метиленовым синим. После их промывания и повторного высушивания автор рекомендует производить микроскопию препарата. Наличие небольшого количества «грубых» палочек, расположенных среди мышечных фрагментированных волокон, является подтверждением участия анаэробных микроорганизмов в воспалительном процессе. Забор гнойного содержимого для выявления анаэробов производят в специальные транспортные среды (А.Г. Тышко и соавт., 1984).
Автором изучено состояние местной и общей неспецифической резистентности организма больных данной патологией. Выявлено, что при острых одонтогенных лимфаденитах имеется некоторое снижение только уровня лизоцима в смешанной слюне на фоне неизмененной общей неспецифической резистентности, а также секреции смешанной слюны, больших и малых слюнных желез. Абсцедирование лимфатических узлов происходит при дальнейшем снижении содержания лизоцима в смешанной слюне и уже в крови, а также секреции смешанной слюны. Одонтогенные абсцессы развиваются при еще большем снижении как местного иммунитета — лизоцима смешанной слюны, так и общей неспецифической резистентности — лизоцима крови, а также снижении количества и секреторной функции малых слюнных желез, секреции смешанной слюны. Одонтогенные флегмоны наблюдались у больных при значительном снижении уровня лизоцима смешанной слюны и крови, дальнейшем понижении секреции смешанной слюны и больших слюнных желез, а также количества и функции малых слюнных желез.
источник
Воспаление мягких тканей – самая распространенная причина обращений пациентов к специалистам общей хирургии. Флегмона является одним из таких заболеваний, в ходе которого в подкожно-жировой клетчатке сначала развиваются воспалительные явления, а в дальнейшем происходит интенсивное образование гнойных масс.
Особенность флегмоны – отсутствие четких границ. Ее возбудители весьма устойчивы к антителам организма, а потому размножаются достаточно быстро, вовлекая в патологический процесс близлежащие анатомические структуры.
Рассматриваемый недуг имеет гнойно-воспалительную природу, а центром его локализации является подкожно-жировая клетчатка, либо клетчаточные пространства.
Особенность флегмоны — в том, что она не ограничивается одним участком, данная болезнь прогрессирует, распространяясь на соседние ткани. Это все может привести к развитию сепсиса.
- Наличие инфекционного агента на слизистой оболочке или коже.
- Травмирование слизистой либо кожных покровов.
- Плохие защитные реакции организма на фоне инфицирования организма, дефицита витаминов, переохлаждения и пр. При плохом иммунитете флегмона распространяется достаточно быстро.
От типа патогенной микрофлоры будет зависеть характер воспалительного явления в подкожно-жировой клетчатке:
- Если возбудителями являются пиогенные микроорганизмы (стрептококки, менингококки, гонококки и пр.), говорят о гнойном поражении.
- При проникновении в ткани гнилостной инфекции (вульгарного протея, гнилостного стрептококка, кишечной палочки) в патологических участках фиксируются некротические процессы с гнойным расплавлением.
- Облигатные анаэробы (пептококки, бактероиды, клостридии) провоцируют наиболее тяжелое течение флегмоны. Воспаление при подобной ситуации зачастую развивается достаточно интенсивно, охватывая новые участки мягких тканей, которые со временем отмирают.
Существует также вероятность заражения от отдаленных участков организма через кровь, либо лимфу.
- Абсцесс представляет собой капсулу, благодаря которой, гнойные массы не распространяются на близлежащие ткани и органы. Патологическим участком в случае появления фурункула служит волосяной фолликул – именно здесь развиваются воспалительный явления. Флегмона же ничем не ограничена, чем представляет большую опасность.
- При абсцессе формируется стержень – гнойная головка, тогда как флегмона – разлитое состояние, при пальпации которой невозможно выявить четкие границы. Фурункул имеет мягкую текстуру и четкие контуры. Сам по себе, он не опасен для человека — однако, в определенных случаях, он может трансформироваться во флегмону, и это требует быстрого и адекватного реагирования со стороны врачей.
- Фурункул и абсцесс зачастую устраняют посредством консервативных мероприятий. При диагностировании флегмоны, как правило, требуется хирургическое вмешательство.
- Первичная. Источником является патогенная микрофлора, что проникла в клетчатку извне.
- Вторичная. Причина появления флегмоны – осложнение инфекционного заболевания: тонзиллита, фурункулеза, кариеса и пр.
- Поверхностные. В патологический процесс вовлечена подкожная клетчатка до фасции.
- Глубокие. Воспалительные явления фиксируются в глубоких клетчатых пространствах. Ярким примером глубокой флегмоны является парапроктит и паранефрит. В первом случае воспаляется околопрямокишечная клетчатка, во втором – околопочечная.
- Подкожная. Источником размножения болезнетворных микроорганизмов служит подкожная жировая клетчатка.
- Подслизистая. Поражаются стенки полых органов: желудка, кишечника, аппендикса, желчного пузыря и пр.
- Подфасциальная.
- Межмышечная. Воспалительные явления фиксируются в мышечных тканях.
- Забрюшинная. Центром патологического процесса выступает забрюшинное пространство. Для выявления подобного недуга требуется общее обследование брюшины.
Гонококковая, стафилококковая, стрептококковая и пр. флегмоны.
- Серозная. Характерна для начальной стадии развития патологии. С течением времени она может трансформироваться в гнойную — либо гнилостную — формы. Особенностями серозной флегмоны является накапливание экссудата в пораженно зоне, а также проникновение лейкоцитов в жировую клетчатку.
- Гнойная. В результате патологической жизнедеятельности болезнетворных агентов образуется гнойная жидкость желто-зеленого цвета. Кожа сверху покрывается язвами и эрозиями с налетом. Могут также появляться полости и свищи. При слабых защитных реакциях организма воспаление быстро переходит на близлежащие ткани: кости, мышцы, сухожилия, что приводит к их разрушению. Заболевания, которые лечит гнойная хирургия — когда необходимо обращаться к гнойному хирургу?
- Гнилостная. На указанном этапе происходит деструкция тканей, что сопровождается образованием газов. Как было указанно выше гнилостная флегмона – следствие функционирования анаэробных микроорганизмов, которые в процессе своей жизнедеятельности выделяют неприятные запахи. Раневая поверхность в связи с этим также является зловонной. Патологические ткани имеют зеленый либо коричневый окрас. Попытки их удаления безрезультатны – они превращаются в полужидкую кашеобразную массу.
- Некротическая. Характеризуется появлением некротических участков, которые в дальнейшем отторгаются, и на их месте формируется раневая поверхность, отграниченная от здоровых тканей лейкоцитарным валом. Таким образом, воспаление становится локальным, и зона очагов начинает абсцессировать. Такие абсцессы вскрываются самопроизвольно — либо дренируются.
- Анаэробная. Воспалительный процесс склонен к молниеносному распространению. Пораженные ткани продуцируют пузырьки газа, источают неприятный запах и имеют темно-серый окрас. При их прощупывании отмечается мягкий хруст.
Все описанные выше формы флегмоны протекают остро. Воспалительный процесс имеет тенденцию к быстрому распространению на близлежащие анатомические структуры, а организм в целом испытывает тяжелую интоксикацию.
Хроническая форма флегмоны развивается при неспособности вредоносных микроорганизмов быстро заражать организм, и при хороших защитных реакциях организма. Кожа при таких флегмонах над местом поражения синеет, а созданный инфильтрат имеет плотную консистенцию.
- Воспалительные процессы в организме: кариес, тонзиллит, стоматит, остеомиелит, гнойный артрит, пиелонефрит и пр.
- Осложнение локальных воспалительных явлений: фурункула, абсцесса, карбункула и т.п.
- Попадание в мягкие ткани химических веществ: бензина, керосина.
- Травмирование кожного покрова вследствие:
— Проникающего ранения.
— Пореза.
— Ожога.
— Укуса насекомых, животных, укола косточками рыбы при приготовлении пищи.
— Перфорации органов жкт.
— Неправильного алгоритма введения лекарственных препаратов, игнорирования правил антисептики на момент осуществления инъекции.
— Занесения инфекции при хирургическом порезе.
Риск получения флегмоны возрастает при снижении защитных реакций организма.
- Переохлаждение.
- Злоупотребление алкоголем и/или наркотиками.
- Иммунодефицитные состояния: СПИД, ВИЧ.
- Недуги, имеющие хроническую природу. В первую очередь это касается сахарного диабета.
- Болезни кровеносной системы.
- Онкозаболевания.
- Туберкулез.
Симптоматическая картина данной патологии будет определяться местом ее локализации, а также формой.
При хроническом течении жалобы со стороны пациентов, как правило, отсутствуют, пока гнойные массы не созреют полностью.
На острых стадиях болезнь проявляет себя ярко выраженно: инкубационный период продолжается не более 24 часов, нарастают симптомы воспаления, а также начинается сильная интоксикация.
- Значительное повышение температуры тела (до 40 С и выше). В связи с этим больной жалуется на ломоту в теле, головную боль, озноб упадок сил. В некоторых случаях возможна потеря сознания.
- Бледно-желтый цвет слизистых оболочек.
- Полная/частичная потеря аппетита.
- Увеличение лимфоузлов.
- Постоянная жажда.
Местная симптоматика характеризуется покраснением, отечностью и болезненностью патологического участка.
При поражении органов отмечается их неспособность полноценно справляться со своими функциями.
Флегмона способна образовываться практически в любом участке тела.
- Шея. Воспаление способно распространяться достаточно быстро из-за большого количества лимфоузлов в указанной зоне. Кроме того, между шейными фасциями расположены заполненные рыхлой клетчаткой полости. Больным с такой флегмоной проблематично жевать и зевать. Если болезнетворные организмы поражают также сосудисто-нервный пучок, пациенты стараются удерживать голову в одном положении, – любые повороты причиняют сильную боль. При запущенных состояниях может развиться гнойный менингит.
- Органы средостения. Больной жалуется на боль в загрудинной области, которая иррадиирует в шею, спину, желудок. С целью купирования болевых ощущений пациенты принимают сидячее положение, опираясь руками на диван и наклоняя голову вперед. Вены в районе шеи увеличиваются, артериальное давление снижается, а сердцебиение учащается. Не исключено появление одышки.
- Забрюшинное пространство. В патологический процесс может вовлекаться клетчатка, окружающая почки, кишечник, подвздошную ямку. На этапе формирования флегмоны отмечается повышение температуры тела и слабость. После созревания гнойных масс боли настолько сильные, что человек теряет способность нормально перемещаться. Чтобы облегчить свое состояние он наклоняется в сторону пораженного участка. Если нарушается функция подвздошно-поясничной ямки, таз становится перекошенным, сгибать тазобедренный сустав становится сложно, а сам он развернут кнаружи. Из-за этого длина ноги визуально укорачивается. Помимо всего прочего, присутствует сильная боль в пояснично-крестовой зоне, которая распространяется на пах и переднюю поверхность бедра.
- Глазница. На практике встречается крайне редко, однако может стать причиной полной потери зрительных функций пораженным глазом. Флегмона глазницы сопровождается болью в глазах, головной болью, а в некоторых случаях тошнотой.
- Слезный мешок. Патологический участок становится болезненным и сильно опухает. Пациенту сложно открыть больной глаз. Как и предыдущая патология, флегмона слезного мешка – редкое явление.
- Прямая кишка. При образовании флегмоны в клетчатке, что устилает прямую кишку, говорят о таком заболевании, как парапроктит. Он может проявлять себя по-разному, в зависимости от вовлеченных в патологических процесс тканей. При наиболее сложных случаях наблюдаются следующие симптомы:
— Сильная боль в области промежности, которая «отдает» в ягодицы, поясницу.
— Частые позывы к мочеиспусканию.
— Задержка стула.
При первых признаках воспаления, и при подозрении на наличие указанной патологии, нужно немедленно обращаться к доктору. Самолечение в подобных ситуациях неуместно, и может привести к плачевному исходу.
Изначально следует записаться на прием к терапевту: данный специалист, после сбора анамнеза и первичного осмотра, определит — куда дальше направить пациента.
- Хирург-стоматолог. Он занимается лечением флегмон, что расположены в области лица и нижней челюсти.
- Хирург. Помогает устранить флегмоны, локализующиеся на конечностях и туловище.
- Травматолог. К нему обращаются в том случае, если флегмона стала следствием перелома костей, либо травмирования мягких тканей.

источник