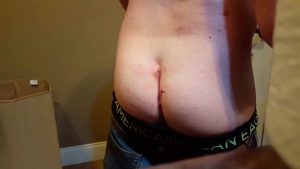
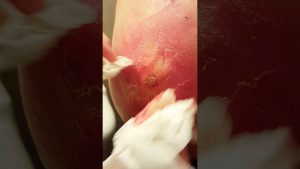
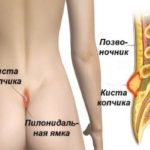
Абсцесс копчика – это скопление гнойной массы в области нижнего отдела позвоночника. Из-за множественных нервных окончаний воспалительный процесс в этой области приносит сильную боль. Обычно от нарыва страдают мужчины в возрасте 20 – 35 лет. В группу риска входят люди со сниженным иммунитетом.
Нагноение на копчике у мужчин встречается намного чаще, чем у женщин.
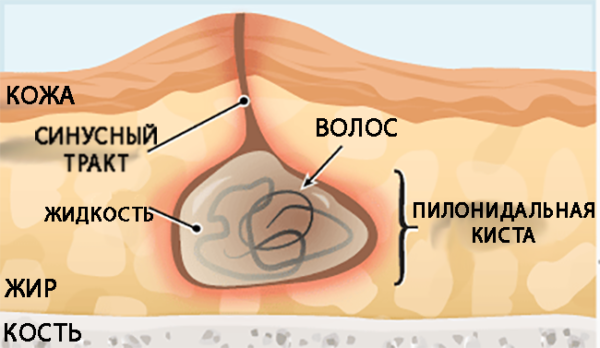
Абсцесс возникает по причине нагноения кисты или копчикового хода. Киста обычно формируется при внутриутробном развитии. На начальном этапе беременности у эмбриона появляется небольшой хвостик. Позже он исчезает, перерождается в эпителиальный канал, который может быть открытым, закрытым, иметь одно или несколько отверстий. Поверхность трубки имеет сальные железы, производящие выделения. При закрытом типе канала содержимое скапливается в просвете, имеет тенденцию к нагноению. Иногда в трубке копчика прорастают волосы, которые выходят наружу через отверстие на коже.
Обильное выделение из сальных желез, рост волос на теле наблюдается в период полового созревания. Интенсивней это происходит у мужчин, что объясняет разницу с женщинами в частоте появления абсцессов.
В редких случаях причина воспаления в области копчика — травмы тканей с проникновением возбудителя.
В международной классификации заболеваний такой гнойник состоит как пилонидальная киста с абсцессом.
Нагноившаяся копчиковая киста по МКБ-10 имеет код L05.0, относится к инфекциям кожи, подкожной клетчатки.
Абсцесс канала копчика — не менее распространенное заболевание, чем парапроктит. В обоих вариантах нарыв не связан с патологическим нагноением прямой кишки.
Патология при условии врожденной кисты начинает развиваться у взрослых.
Киста в области копчика никак не проявляется. Иногда человека может беспокоить незначительный зуд, легкий дискомфорт. Симптомы возникают при начале воспалительного процесса, образовании гнойной массы.
Основные признаки абсцесса копчика:
- Ощущение инородного предмета внизу спины. Шишка мешает нормально ходить, сковывает движения.
- Покраснение кожи в области между ягодицами. Кожа становится отечной.
- Меняется размер воспаленной кисты. Прощупывается крупное, твердое уплотнение на копчике.
- Болезненность в крестце во время сидения или движения.
- Повешение местной или общей температуры, головная боль, слабость. Кожа над очагом абсцесса горячая, болезненная, красная.
- Без лечения на копчике формируется фурункул с одной или несколькими головками некротических стержней для выведения гноя наружу. Выделяется кровь, экссудат, лимфатическая жидкость. Присутствует неприятный запах, из-за которого появляется физический и психологический дискомфорт.
После появления свища состояние человека улучшается. При вскрытии абсцесса гной высвобождается, но киста остается. Воспалительный процесс затихает до следующего обострения, которое может появиться через несколько месяцев или лет.
До следующего обострения абсцесса человек будет страдать от тупой, ноющей боли, выделений экссудата из копчика.
Приступать к терапии можно только после диагностического исследования. В него входит осмотр копчика, аппаратные процедуры, лабораторные анализы.
Самолечение или попытки вскрыть абсцесс в домашних условиях могут спровоцировать разрыв гнойника, распространение его содержимого по организму.
Лечение гнойника проходит комплексно, направлено на устранение нарыва, очищение полости раны, борьбу с возбудителем инфекции. Своевременная терапия абсцесса у копчика позволяет избежать осложнений, последствий.
Лечение абсцесса у копчика консервативными методами заключается в медикаментозной терапии, дополненной вспомогательными процедурами.
Основную роль в терапии играет прием антибиотиков. Препараты помогают устранить источник продуцирования гнойной массы – бактерии.
Для воздействия на большинство микроорганизмов назначают при абсцессе медикаменты широкого спектра:
Антибиотикотерапия актуальна в пероральном и местном применении.
Противовоспалительные средства для наружного или внутреннего применения помогают избавиться от отека, болезненности копчика, устранить гипертермический синдром. Популярны Ибупрофен, Парацетамол, Индометацин, Диклофенак.
После вскрытия абсцесса требуется использование антисептиков, которые предотвратят распространение бактериального возбудителя или присоединения вторичной инфекции — спирт, перекись водорода, раствор перманганата калия, Фурацилин, Хлоргексидин. Можно использовать ранозаживляющие мази или кремы.
Иногда больному назначают сеансы ультрафиолетового облучения, которые помогают ускорить заживление кожи.
Хирургическое вмешательство – основной способ избавиться от абсцесса в копчике с гарантией отсутствия рецидива.
Операцию проводят исключительно в отсутствие острого воспалительного процесса. Хирург делает продольный разрез на инфильтратной области ближе к середине (к основному эпителиальному ходу). Другие типы разрезов (иногда используются при сильной воспалительной инфильтрации тканей) усложняют последующие оперативные действия из-за возникновения дополнительных ходов, полостей, рубцов.
Хирургическая операция предполагает удаление всего канала копчика. Производится овальное устранение лоскута до надкостницы со всеми отверстиями кожи в проблемной зоне.
Если пациент обратился в период острого развития абсцесса (инфильтративную стадию), операцию проводят в 2 этапа. Первый подразумевает вскрытие образования, откачку гноя, санацию, обработку противомикробными препаратами. Внедряется дренаж для оттока излишков гнойных масс, лимфатической жидкости, продукта сальных желез. Второй этап хирургии проводится через 5 – 7 дней после первого, включает иссечение копчикового хода.
Несмотря на простоту операции, риск осложнений составляет 40%. Высокий показатель связан с несоответствием применяемой техники для данного вида заболевания копчика, особенностями конкретного абсцесса.
Домашняя терапия возможна только после диагностического исследования, лечения по рекомендации врача. Народные рецепты используют при абсцессе для обработки раневой поверхности с целью уменьшения отека, восстановления поврежденного участка кожи.
Антисептическую обработку раны можно проводить отваром ромашки, тысячелистника, календулы, дубовой коры. Для ускорения заживления прикладывают компресс из сока листьев сирени. Чтобы снять воспаление, применяют сок листа конского щавеля в форме компресса. Терапевтическими свойствами обладает алоэ, листья которого прикладывают к участку с абсцессом, закрепляют пластырем.
К домашнему лечению относится перевязка послеоперационной раны на копчике с использованием антисептиков, ранозаживляющих мазей по назначению доктора.
При вскрытии абсцесса или нерадикальном удалении могут возникнуть осложнения, болезнь переходит в хроническую форму.
Если удаление сделать вовремя, полностью очистить рану, риск рецидива исключается после заживления поверхности.
Основная опасность, которую несет нарыв на копчике — риск его самопроизвольного вскрытия внутрь. Чтобы абсцесс мог лопнуть, достаточно прижать его одеждой или неправильно повернуться. Образуется флегмона, патогенные микроорганизмы распространяются на здоровые ткани, страдает кишечник.Есть вероятность возникновения сепсиса — распространения бактерий по кровотоку ко всем жизненно важным органам.
Абсцесс у копчика – опасное заболевание, требующее обращения к доктору и радикальных лечебных мероприятий. Не стоит откладывать посещение врача при обнаружении симптомов патологии. Чем раньше начать терапию, тем меньше вероятность развития осложнений.
источник
1. Что такое эпителиальный копчиковый ход (киста копчика, дермоидная киста копчика, дермоидная фистула копчика, пилонидальный синус/ киста копчика, пилонидальная болезнь, эпителиальные погружения крестцово-копчиковой области).
Эпителиальный копчиковый ход (ЭКХ) относится к воспалительным заболеваниям кожи и подкожной клетчатки межъягодичной складки и крестцово-копчиковой области.
Эпителиальный копчиковый ход (в русскоязычной литературе наиболее употребимо сокращение ЭКХ, хотя в зарубежных источниках значительно чаще пользуются термином «пилонидальная киста») представляет собой канал шириной несколько миллиметров (или полость), выстланный кожей. Это канал располагается в области между ягодиц, выше наружного отверстия заднего прохода (прямой кишки), он идет от кожи вглубь и слепо заканчивается в мягких тканях.
Открывается, такой свищевой ход обычно на коже одним или несколькими точеными отверстиями и, иногда, содержит пучок волос. Отверстия эти могут длительное время быть незамеченными, так как часто не имеют никаких неприятных симптомов и только в случае развития воспаления привлекают внимание.
Важно! При наличии в межъягодичной складке безболезненных отверстий без каких- либо дополнительных симптомов, заболевание называют бессимптомным ЭКХ (рис 1). Данная форма ЭКХ не нуждается в хирургическом лечении и требует лишь тщательного соблюдения элементарных правил гигиены самим пациентом и периодических осмотров проктологом.
Рисунок 1. Бессимптомное течение ЭКХ.
(стрелкой указано первичное отверстие без признаков воспаления).
При развитии воспалительной реакции, чему обычно предшествует закупорка наружного отверстия, эпителиальный копчиковый ход сначала проявляется болезненным уплотнением на коже в области межъягодичной складки (важно знать, что иногда, особенно при длительном отсутствии адекватного лечения, свищевые ходы могут приобретать причудливые формы и появляться за пределами указанной области (рис. 2).
Рисунок 2. Редкая форма ЭКХ с наличием множественных свищей в перианальной области.
(стрелками указаны множественные вторичные свищевые отверстия, образовавшиеся в результате длительно существующей хронической формы заболевания).
Важно! Возникновение подобной формы возможно при несвоевременном и/или неадекватном хирургическом лечении.
При отсутствии адекватного лечения болезненные ощущения нарастают и уплотнение превращается в полноценный абсцесс (гнойник). Далее обычно существует три варианта развития заболевания:
- гнойник продолжает увеличиваться и заставляет обратиться к врачам в экстренном порядке
- гнойник самостоятельно спонтанно дренируется в имеющийся свищевой ход, что проявляется истечением гноя в области межъягодичной складки. При этом болезненные ощущения и температура тела постепенно снижаются и пациент может расценить это, как излечение, и в дальнейшем не обратиться к врачу.
- кожа над гнойником разрушается острым воспалительным процессом и абсцесс самопроизвольно «прорывается» наружу. После опорожнения гнойного очага болезненные ощущения резко снижаются, температура тела нормализуется.
В последних двух случаях значительное облегчение состояния приводит многих пациентов к мысли об отсутствии необходимости дальнейшего лечения. Однако несмотря на то, что в большинстве случаев кожная рана со временем заживает, сама причина воспалительного процесса – гнойная полость с элементами внедрившегося волоса – сохраняется в мягких тканях, и создаются предпосылки для нового скопления гнойного отделяемого и процесс повторяется.
Важно! При любом из вариантов течения заболевания необходимо, как можно раньше, обратиться к проктологу для оценки необходимости дальнейшего лечения и исключения более серьезных заболеваний данной области.
Долгое время механизм заболевания оставался загадкой для врачей, однако в 50-х годах прошлого столетия было найдено объяснение почему развивается данное заболевание, и оно до сих пор удивляет как молодых врачей, так и пациентов. Межьягодичная складка имеет несколько особенностей: она предрасположена к потливости, большую часть времени сдавлена нижним бельем и верхней одеждой, труднодосягаема для самостоятельного осмотра. При ходьбе между сведёнными ягодицами возникает своеобразный «насосный» эффект. Волос, попавший в межьягодичную складку, под действием этого эффекта внедряется в толщу кожного покрова, затем в подкожную клетчатку, где и образуется инфицированная полость (рис. 3Плохая предрасполагает к развитию местного воспалительного процесса в межъягодичной складке, что облегчает возможность внедрения волос в толщу кожного покрова.
а)
в)
Рисунок 3. Механизм образования ЭКХ.
а. Схема движения ягодиц при ходьбе с формированием эффекта вакуумного насоса;
б. Фотография начального этапа внедрения волоса в кожу межьягодичной складки.
в. Схема развития воспалительного процесса (стрелкой указан абсцесс)
Примерно в половине случаев заболевание длительное время протекает бессимптомно. Единственным проявлением может быть наличие одного или нескольких отверстий или ямочек на коже межъягодичной складки, из которого иногда виден пучок волос.
Важно! Отсутствие других симптомов часто является причиной позднего выявления заболевания, или выявления его, как случайной находки, при осмотрах по поводу других проблем.
В просвет кожного канала, сформированного ранее внедрением волоса, попадают микроорганизмы с поверхности кожи или из области заднего прохода, что неизбежно приводит к развитию хронического, рецидивирующего (повторяющегося) воспаления и формированию абсцесса.
- При воспалении ЭКХ наиболее часто возникают следующие симптомы:
- Боли в области крестца и копчика;
- Покраснение и уплотнение кожи в области межьягодичной складки или чуть с боку от нее;
- Кровянистые или гнойные выделения из отверстий эпителиального копчикового хода;
- Повышение температуры тела;
- Появление дополнительных (вторичных) отверстий вдоль или рядом с межъягодичной складкой;
- Выделения из дополнительно образовавшихся отверстий;
- Общая слабость;
- Невозможность вести обычную физическую и трудовую активность(рис.4).
Рисунок 4. Абсцесс эпителиального копчикового хода
(стрелками указаны первичные отверстия, расположенные в межъягодичной складке. Область предполагаемого абсцесса ограничена оранжевой линией).
Заболевание в 4 раза чаще возникает у мужчин, чем женщин. ЭКХ относится к группе не часто встречающихся болезней и выявляется лишь у 26 из 100.000 человек. В основном, болеют молодые люди трудоспособного возраста от 15 до 30 лет. По статистике, чаще всего ЭКХ встречается у арабов и кавказских народов, реже у афроамериканцев.
Факторами риска развития ЭКХ являются:
- избыточное оволосение
- избыточная масса тела
- недостаточное внимание к гигиене области копчика
- сидячий образ жизни
- ношение тесной и узкой одежды (штанов, юбок)
Еще одной формой заболевания является рецидив (повторное развитие) эпителиального копчикового хода, который возникает через некоторое время (от 1 года и более) после ранее перенесенного радикального хирургического лечения эпителиального копчикового хода.
Важно! В группе риска возникновения рецидива ЭКХ находятся как пациенты, которым ранее было выполнено оперативное вмешательство в недостаточном объеме, так и пациенты, у которых развилось нарушение процесса заживления послеоперационной раны.
В случае возникновения рецидива ЭКХ показано повторное хирургическое лечение, которое в свою очередь становится более сложным, в связи с развитием рубцового процесса в зоне вмешательства, увеличивается срок госпитализации, ухудшается косметический эффект.
Диагноз эпителиальный копчиковый ход устанавливается после сопоставления данных, полученных от пациента и его осмотра с результатами инструментальных методов обследования. Вам необходимо будет подробно рассказать специалисту о том, когда появились первые жалобы, какие Вы замечали изменения в этой области до момента обращения, вспомнить были ли эпизоды нагноения и самопроизвольного вскрытия ЭКХ. Врач обязательно проведет осмотр межъягодичной складки и прилежащей ягодичной области. В некоторых случаях, при распространенном процессе или нетипичном течении заболевания может понадобиться пальцевое исследование прямой кишки. Отнеситесь с пониманием к этому простому исследованию, ведь нам важно, чтобы диагноз был установлен правильно.
Инструментальные исследования оказывают большую помощь врачам в установке диагноза и определении степени распространенности процесса, особенно это касается абсцедирующего течения ЭКХ и рецидивных форм заболевания.
К инструментальным методам относятся:
1. УЗИ мягких тканей крестцово-копчиковой области. Этот метод диагностики позволяет оценить размеры, распространенность процесса, наличие связи между гнойными полостями, выявить глубоко расположенные абсцессы, определение которых при помощи осмотра и ощупывания этой области невозможно. УЗИ позволяет хирургу заранее определится с объемом оперативного вмешательства, спланировать методику закрытия кожного дефекта после удаления ЭКХ (рис.5).
Рисунок 5. УЗ-картина эпителиального копчикового хода в проекции межъягодичной складки
(при УЗ-исследовании мягких тканей, непосредственно под кожей, в толще подкожно-жировой клетчатки
определяется неоднородное образование размерами 25х32 мм с ровными четкими контурами с
включениями).
2. Фистулография — введение в сформировавшийся ход контрастного вещества и выполнение рентгеновского исследования. Этот метод позволяет определить направление гнойных ходов, связь их с первичным ходом и позволяет хирургу также более детально спланировать операцию.
В некоторых сложных случаях могут понадобиться дополнительные обследования:
- Аноскопия — осмотр анального канала с помощью аноскопа — специального оптического прибора для безболезненного осмотра самого конечного отдела пищеварительного тракта. Данное исследование позволяет визуально оценить слизистую оболочку прямой кишки и анального канала. Аноскопия в большинстве случаев необходима для проведения дифференциальной диагностики ЭКХ с заболеваниями анального канала и прямой кишки.
- МРТ(магнитно-резонансная томография) органов малого таза – исследование, позволяющее получить детальное изображение интересующей области в различных проекциях, в частности малого таза и области крестца. Этот метод более дорогостоящий по сравнению с УЗИ, но позволяет точно поставить диагноз в сложных случаях ЭКХ, при рецидивах заболевания, наличии сочетанных заболеваний.
Дополнительные исследования помогут специалистам отличить сложные прямокишечные свищи от новообразований крестца и мягких тканей крестцово-копчиковой области, нарушений эмбрионального развития, в случае, если ультразвукового исследования будет недостаточно для установления диагноза (рис.6).
Рисунок 6. МРТ- изображение осложненного эпителиального копчикового хода.
(на МРТ в боковой проекции определяется изменение подкожно-жирового слоя на уровне крестца и копчика с образованием полости).
Некоторые другие заболевания могут иметь сходные с ЭКХ проявления, что требует проведения дифференциальной диагностики.
Фурункул представляет собой воспаление мягких тканей вокруг волосяного фолликула. Сначала появляется уплотнение и покраснение ткани вокруг волоса. Затем формируется стержень белого цвета, вокруг которого сохраняется зона гиперемии. Абсцесс ЭКХ может быть похож на фурункул, однако отличительной особенностью будет являться наличие первичных отверстий в межъягодичной складке (рис.7).
Рисунок 7. ЭКХ с формирующимся абсцессом ( стрелкой указано первичное отверстие. Зона формирующегося абсцесса ограничена оранжевой линией).
Наружное свищевое отверстие чаще всего расположено на коже рядом с анусом (на перианальной коже). При наличии внутреннего свищевого отверстия, которое располагается в анальном канале, его можно определить с помощью пальцевого исследования прямой кишки или при фистулографии. При ЭКХ отсутствует связь хода с прямой кишкой, что подтверждается зондированием и или при МРТ-исследовании, а при наружном осмотре заметны первичные отверстия копчикового хода.
Пресакральные тератомы могут иметь так называемый эмбриональный ход, открывающийся на коже вблизи заднепроходного отверстия в виде эпителизированной воронки. Пресакральные тератомы располагаются между задней стенкой прямой кишки и передней поверхностью крестца, что можно установить при пальцевом исследовании. В то же время эпителиальный копчиковый ход располагается под кожей на задней поверхности крестца и копчика. Окончательным методом, позволяющим точно поставить диагноз в таких случаях должна быть МРТ.
Простая инфицированная рана в интересующей области может возникнуть, если у пациента была травма крестцово-копчиковой области, операция по поводу свища прямой кишки или иссечение эпителиального копчикового хода. В этой ситуации также принципиальное значение имеет наличие первичных отверстий ЭКХ, данные о течении заболевания, наличие информации о каких-либо вмешательствах в указанной области.
Определяющим фактором в выборе способа лечения ЭКХ является форма заболевания. Случайно выявленная бессимптомная форма заболевания не требует сиюминутного срочного оперативного лечения. С целью профилактики развития острого воспаления пилонидальной кисты при бессимптомной форме заболевания необходимо проводить ежедневные гигиенические мероприятия, избегать травматических воздействий на область ЭКХ и ношения тесной и узкой одежды, удалить волосы (с помощью периодического бритья или эпиляции) в области межьягодичной борозды и ягодиц. Тем не менее, такие профилактические мероприятия не гарантируют отсутствие развития осложнений ЭКХ.
На начальных стадиях формирования абсцесса ЭКХ (стадия инфильтрации) когда только начинают появляться первые симптомы (нарастающая болезненность в области крестца и копчика, отек тканей в области межъягодичной складки, незначительное повышение температуры) возможно остановить воспалительный процесс применением антибиотиков и удалением внедрившегося пучка волос.
Важно! Даже если симптомы не носят выраженного характера и развиваются медленно, необходимо в кратчайшие сроки проконсультироваться у специалиста для исключения более опасных заболеваний и правильного планирования лечения!
Проведение лечения следует доверять только опытному специалисту, так как не всегда бывает просто найти грань между абсцессом (это состояние требует обязательного хирургического лечения!) и так называемым инфильтратом, когда хирургическое лечение неэффективно. Иногда визуального осмотра и пальпации бывает недостаточно для определения стадии воспалительного процесса. Тогда на помощь специалисту приходит ультразвуковое исследование мягких тканей, которое позволяет определить дальнейшую тактику лечения.
Важно! Во всех более тяжелых случаях, при других формах заболевания, показано хирургическое лечение.
При возникновении острого абсцесса ЭКХ показано срочное хирургическое лечение, которое направлено в первую очередь на эвакуацию гноя и скорейшее облегчение состояния пациента.
Основным радикальным методом лечения ЭКХ – то есть методом, направленным на полное удаление источника воспалительного процесса, является хирургический. В зависимости от распространенности заболевания выполняют различные виды оперативных вмешательств. Существует более 50 различных методик для лечения ЭКХ. Такое большое количество возможных способов хирургического лечения связано с тем, что в настоящее время отсутствует оптимальный способ, который можно было бы назвать «золотым стандартом» лечения для всех пациентов с экх. В каждом случае выбор техники оперативного вмешательства должен быть индивидуален: должны учитываться несколько факторов — клиническая картина заболевания, стадия заболевания и обширность поражения, возможность временного ограничения физической активности в послеоперационном периоде.
Важно! После некоторых операций будет необходимо строго избегать сидения в течение 2-3 недель для правильного заживления раны. Это необходимо учитывать при согласовании метода хирургического лечения с врачом. Врач всегда может предложить несколько альтернативных методик.
Выбрать лучший способ поможет сделать специалист, который владеет и использует в своей практике несколько наиболее эффективных методик.
В случае развития острого абсцесса ЭКХ в большинстве случаев потребуется последовательное выполнение двух операций. Лечение гнойного очага ЭКХ следует проводить в специализированном колопроктологическом стационаре. Его основная цель обеспечить полноценную эвакуацию гнойного содержимого, купировать воспалительные явления в окружающих мягких тканях, предотвратить дальнейшее распространение гнойного процесса.
Важно! Даже такой простой этап, как вскрытие абсцесса ЭКХ, может значительно усложнить второе (основное) хирургическое вмешательство при несоблюдении простых правил.
Разрез должен быть небольших размеров и располагаться как можно ближе к средней линии (межъягодичной складке). Во время второй операции рубец от ранее выполненного разреза необходимо будет удалить единым блоком с основным объемом ткани ЭКХ. Чем больше будет первичный рубец, тем больше тканей нужно будет удалить при второй операции. В тоже время, не следует делать слишком маленький разрез, так как залогом успешного выздоровления является адекватное дренирование гнойно-воспалительного очага (рис.8).
Рисунок 8. Этапы хирургического лечения абсцесса ЭКХ
а) местная анестезия
б) разрез над местом наибольшей флюктуации и эвакуация гнойного отделяемого со взятием материала на определение микроорганизма, вызвавшего воспаление.
Правильно выполненное вскрытие абсцесса приводит к исчезновению боли, температуры и улучшению самочувствия. Однако окончательно воспалительные процессы (изменения в окружающих тканях) после первого этапа оперативного вмешательства (вскрытия и дренирования абсцесса ЭКХ) стихают обычно в течение 1-2 недель.
После успешного проведения первого этапа хирургического лечения, который будет сопровождаться уменьшением проявлений острого воспаления и, по сути, являться «симптоматической операцией», не менее важным является проведение второго этапа — радикальной операции, направленной на полное удаление пилонидальной кисты с пораженным участком кожи и подкожной жировой клетчатки и последующим пластическим этапом для достижения хорошего косметического результата.
Важно! При остром воспалении именно двухэтапное лечение является наиболее эффективным и быстро приводит к восстановлению трудоспособности. Несмотря на улучшения состояния после вскрытия и дренирования абсцесса ЭКХ, крайне необходимо провести вторую радикальную операцию, поскольку каждое последующее воспаление будет вовлекать в процесс все больше количество неизмененных тканей!
При незначительных размерах гнойного очага и высоком уровне профессионализма хирурга иногда возможно одноэтапное радикальное лечение острого ЭКХ.
Длительно существующие воспалительные изменения приводят к стойкому болевому синдрому и длительным срокам нетрудоспособности, нарушению качества жизни, возникновению осложнений и рецидивов после второго этапа хирургического лечения, усложняют выполнение радикальной операции. Оптимально выполнять вторую (радикальную) операцию спустя 3-4 недели после вскрытия и дренирования абсцесса ЭКХ.
В настоящее время существует большое количество различных радикальных операций для удаления ЭКХ, каждая из которых имеет свои преимущества и недостатки.
Все виды оперативных вмешательств можно разделить на 2 большие группы
- малоинвазивные методики
- радикальное хирургическое лечение с ушиванием раны наглухо.
К малоинвазивным методикам относится, например, синсуэктомия и лазерная деструкция ЭКХ. Преимуществом данных методик является то, что после их выполнения не наступает значительного ограничения физической активности, возможен возврат к трудовой деятельности в тот же день после выполненного оперативного вмешательства. Недостатком является: возможность выполнения только при небольших размерах ЭКХ (выбор объема и возможности выполнения определяет врач после выполненного УЗИ).
а) Синусэктомия
В случае наличия у пациента только первичных ходов, а так же при отсутствии затеков и дополнительных ходов или ответвлений, согласно дополнительным методам обследования возможно проведение малоинвазивной операции – синусэктомии. Эта операция подразумевает собой очень экономное иссечение эпителиальных ходов с помощью скальпеля с оставление кожных мостиков между первичными ходами. Это позволяет максимально быстро вернуться к работе, получив отличный косметический результат (рис.9).
a)
а) вид послеоперационной раны после синсуэктомии
б) внешний вид послеоперационного рубца после через 3 недели после синусэктомии
б) Лазерная абляция ЭКХ (диодный лазер)
Суть операции состоит в обработке первичных ходов ЭКХ при помощи лазера. Это позволяет разрушить ходы ЭКХ и предотвратить развитие осложнений этого заболевания. Для операции используется лазер с определенной длиной волны в непрерывном режиме. В ходы ЭКХ луч лазера доставляется с помощью светодиода (рис.10). Мощность лазера может составлять от 1,5 до 3 Вт. Общая длительность работы составляет от 5 до 25 минут и зависит от стадии болезни, длины копчикового хода. Благодаря способности концентрировать своё действие только на поражённых тканях, процедура является малоинвазивной, сопровождается минимальным болевым синдромом. Помимо этого, лазер обладает коагулирующим свойством, тем самым он позволяет минимизировать возможность возникновения кровотечения из затронутых сосудов.
Рисунок 10. Лазерная абляция ходов ЭКХ.
- Радикальное хирургическое иссечение с ушиванием раны наглухо.
Такая операция, пожалуй, самая распространенная в России, предполагает более обширное иссечение эпителиального синуса/хода с пластикой дефекта местными тканями. Существует множество мнений о том, насколько эта операция эффективна и безопасна. В руках опытного хирурга, как правило, вероятность рецидива при данном виде вмешательства не превышает 3-5% и легко переносится пациентами. Основным отрицательным моментом данной технологии является необходимость ограничить подвижность и исключить сидение после операции на период от нескольких дней о нескольких недель.
Вид оперативного вмешательства окончательно определяется после осмотра и получения результатов УЗИ мягких тканей крестцово-копчиковой области и, в случае необходимости, дополнительных методов обследования.
В нашей клинике разработана авторская методика (патент), предполагающая создание фасциально-мышечных лоскутов для закрытия послеоперационной раны. Суть методики заключается в перемещении собственных мягких тканей и создании прочного фасциального каркаса (фасция – прочная оболочка, покрывающая мышцы нашего организма) в области вмешательства, что снижает подвижность краев раны, ускоряя заживление. Именно натяжение и чрезмерная нагрузка на послеоперационную рану — основной фактор неудовлетворительных результатов лечения. Эта методика позволяет добиться максимально быстрого восстановления больного при минимальных разрезах кожи, низкой частоты осложнений и хорошего косметического результата, так как послеоперационный рубец располагается в межъягодичной складке и остается практически незаметным после операции(рис.11).
а) первичные отверстия ЭКХ, расположенные в межъягодичной складке
б) вид раны после иссечения ЭКХ с последующим выполнением пластики кожно-фасциальными лоскутами (наложены единичные узловые швы на рану. Послеоперационный рубец расположен в межъягодичной борозде, что обеспечивает хороший косметический эффект).
в) вид послеоперационного рубца через 3 недели после операции.
2. Операция по иссечению ЭКХ с пластикой по Каридакису
В 1976 году армейский хирург G.E.Karydakis предложил технику операции для радикального лечения эпителиального копчикового хода. Суть операции заключалась в том, что радикальное иссечение всех пораженных тканей происходит из разреза, несколько смещенного от срединной линии, расположенного рядом с межъягодичной бороздой. Операция сопровождается небольшим процентом рецидивов и послеоперационных осложнений. Однако ее недостатком является наличие послеоперационного рубца вне ягодичной борозды, что обеспечивает худший косметический дефект (рис.12).
Рисунок 12. Схема выполнения операции по иссечению ЭКХ с пластикой по Каридакису
3. Операция по иссечению ЭКХ с пластикой по Баском
Американский хирург Джон Баском предложил два вида операции при различных стадиях заболевания: при наличии острого воспаления ЭКХ — Bascom I и для радиального лечения заболевания — Bascom II. Радикальная операция, предложенная автором одна из наиболее спорных в лечении ЭКХ. Методика предполагает удаление только незначительных участков кожи (с сохранением подкожной клетчатки), содержащей первичные отверстия ЭКХ. Иссечение же крупной пилонидальной кисты при ее наличии выполняется из разреза, выполненного в стороне от срединной складки.
Рисунок 13. Схема операции по иссечению ЭКХ с пластикой по Баском.
4. Марсупилизация
Еще одной, ранее популярн, методикой хирургического лечения ЭКХ является метод марсупилизации, который предполагает иссечение свищевого хода единым блоком с кожей и подкожно-жировой клетчаткой с последующим подшиванием кожных краев ко дну раны. Однако, в настоящее время данная методика практически не используется в связи с длительным реабилитационным периодом и неудовлетворительными косметическими результатами (рис14).
Основной проблемой заживления раны после иссечения ЭКХ является наличие широкого дефекта мягких тканей. Подкожная клетчатка в области крестца плотно фиксирована к подлежащему апоневрозу и фасциям, поэтому при закрытии дефекта оставшимися мягкими тканями создается натяжение, что сопровождается в послеоперационном периоде высоким риском расхождения краев раны, длительным заживлением.
Проблема закрытия образовавшегося дефекта местными тканями с пластикой кожными лоскутами особенно важна при хронических и рецидивирующих формах заболевания.
Существуют различные формы и виды кожно-подкожных лоскутов (Z, V-Y- образных, Limberg-flap) для закрытия дефекта, возникшего после удаления ЭКХ. Возможность и необходимость применения того или иного вида пластики определяет врач на основании данных осмотра, особенностей операции, объема удаленных тканей, желания пациента.
Рисунок 14. Варианты закрытия послеоперационного раневого дефекта после иссечения ЭКХ
а) пластика по Лимбергу
б) Z-образная пластика.
Подводя итог обзора хирургических методов лечения следует сказать, что выбор вида операции неомненно является прерогативой хирурга, однако сегодня это решение принимается совместно с пациентом..При обсуждении плана оперативного вмешательства (объема оперативного вмешательства) конкретно в Вашем случае, хирург должен предложить Вам различные современные инструменты( приспособления), необходимые при операции, рассказав при этом преимущества и недостаки их использования. Если в разговоре с Вами хирург не пытается обсудить разные подходы к лечению конкретно Вашего ЭКХ, а предлагает безальтернативный метод, то это зачастую свидетельствует о том, что в его арсенале нет места другим методикам.
В такой ситуации Вы вправе обратиться к другому врачу за «вторым» мнением. Необходимо особенно тщательно подходить к выбору как хирурга, так и учреждения для хирургического лечения в случае, когда имеется места сложный или рецидивный ЭКХ, когда лечение часто сопряжено в обширным иссечением тканей в области крестца.
Накануне вечером перед госпитализацией в стационар для хирургического лечения необходимо выполнить бритье крестцово-копчиковой и, в случае необходимости, ягодичной области. Возможен вариант выполнения лазерной (александритовым или диодным лазером) или фотоэпиляции за несколько дней до госпитализации. Однако, последние два метода малоэффективны для удаления светлых волос. Еще одним методом удаления волос является электроэпиляция, она отличается большей болезненностью, но подходит для всех типов волос. Эффект после процедур, возможно, будет достигнут не сразу, поэтому лучше их выполнять заранее — за 14 дней до операции. Бритье, как альтернатива эпиляции, займет у Вас меньше времени и средств, но в тоже время возможны повреждения кожи, которые могут стать источником инфекции. Другой специальной подготовки к операции не требуется, достаточно будет отказаться от приема пищи и жидкостей за 8 часов до операции.
Период времени, требующийся для полного восстановления после операции как правило не больше 3 недель, однако в редких случаях может достигать 1 – 3 месяца. Продолжительность периода нетрудоспособности редко превышает 21 день, а применение современных хирургических технологий позволяет перевести оперированного пациента на амбулаторный режим долечивания уже на 1-2 сутки после операции. Вам нужно быть готовым в тому, что после операции в области послеоперационной раны на несколько дней будет установлен дренаж для активного удаления, отделяемого из раны в течение нескольких дней. В стационаре, а затем на амбулаторном этапе Вам будут выполняется перевязки для контроля заживления раны. Лечащий врач и медицинский персонал подробно расскажет, какого режима труда и отдыха следует придерживаться в ближайшем послеоперационном периоде. В редких случаях на несколько дней будут назначены антибактериальные препараты. Также может потребоваться контроль заживления раны с помощью ультразвукового исследования.
Несмотря на радикальность проводимых операций, всегда остается риск развития рецидива заболевания. Для снижения этого риска рекомендуется:
- соблюдение правил личной гигиены и особенностей ухода за послеоперационной раной, которые будут озвучены медицинским персоналом;
- бритье крестцово-копчиковой области в течение 3 месяцев после операции;
- ограничение сидения в течение 2 недель и интенсивных физических нагрузок в течение 2 месяцев после операции.
- своевременные визиты к лечащему врачу в ранние послеоперационные сроки
источник
Запишись на прием по телефону +7 (495) 604-10-10 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Клиника «Столица» гарантирует полную конфиденциальность Вашего обращения.
Эпителиальный копчиковый ход является врожденным заболеванием кожи крестцово-копчиковой области. Этой патологией страдает 3-5 процентов населения, преимущественно молодого возраста от 15 до 30 лет.
Манифестация симптомов в более зрелом возрасте встречается крайне редко. Заболевание хорошо поддается лечению средствами современной хирургической проктологии, и при рационально выстроенной тактике лечения не вызывает осложнений, дефект полностью устраняется.
Поскольку эпителиальный копчиковый ход связан с аномалиями развития во внутриутробном периоде, профилактика заболевания может не приносить ожидаемые результаты. Неэффективно консервативное лечение, которое пациент может проводить самостоятельно до обращения к профильному специалисту. В этом случае назначают иссечение копчикового хода.
В холодном периоде заболевание протекает почти бессимптомно, поэтому люди узнают о нем и обращаются к врачу только при развитии воспаления. Наиболее частыми причинами, провоцирующими развитие нагноения эпителиального копчикового хода, являются микротравмы и загрязнение кожи крестцово — копчиковой области, а также переохлаждение, которые приводят к развитию гидроаденита потовых желез крестцово — копчиковой области. При развитии нагноения эпителиального копчикового хода появляются общие симптомы воспаления: повышенная температура, ознобы, слабость, а местно — боли и припухлость крестцово-копчиковой области. При объективном обследовании определяется болезненный инфильтрат и гиперемия кожи крестцово-копчиковой области и первичные эпителиальные копчиковые ходы, которые располагаются в межъягодичной складке по средней линии, и могут располагаться как в зоне инфильтрата, так и за его пределами. Необходимо помнить, что благодаря особенностям анатомического строения крестцово-копчиковой области флюктуация не является обязательным признаком абсцедирования эпителиального копчикового хода. Для дифференциальной диагностики с острым парапроктитом больным необходимо провести пальцевое исследование прямой кишки.
Различают 4 типа эпителиальных копчиковых ходов в стадии абсцедирования:
- — эпителиальный копчиковый ход с абсцессом до 1,5 см в диаметре, расположенным в проекции наружного отверстия первичного хода.
- — эпителиальный копчиковый ход с абсцессом более 1,5 см в диаметре, расположенным в поперечном направлении или вторичным свищем локализованном не по средней линии.
- — эпителиальный копчиковый ход с абсцессом или вторичным свищем, расположенным вдоль линии эпителиального хода в межъягодичной складке.
- — эпителиальный копчиковый ход, осложненный флегмоной крестцово-копчиковой области или множественными вторичными свищами.
Данное разделение имеет клиническое значение и позволяет выбрать оптимальный метод хирургического вмешательства.
Закупорка первичных отверстий копчикового хода сопровождается застоем его наполнения, это, в свою очередь приводит к распространению инфекционного и воспалительного процесса. Под давлением содержимого структуры хода расширяются, эпителиальная внутренняя поверхность повреждается гноем, после чего инфекция выходит в более глубокие структуры хода. Объемный гнойник, как правило, изливается через кожу. После этого образуется вторичное отверстие копчикового хода.
ЭПХ развивается во внутриутробном периоде. Во время роста плода может происходить сбой созревания структур копчика, в результате чего под кожей в районе ягодичной складки формируется ход, покрытый изнутри эпителиальной тканью. Такой дефект — нередкое явление. В западных медицинских кругах его нередко называют волосяной кистой: по одной из версий, развитие патологии связано с врастанием волосяного фолликула в кожу. Патология успешно поддается лечению, в том числе, на доклинических стадиях. В этом случае, она случайно может быть выявлена, например, при томографическом исследовании.
Эпителиальный копчиковый ход может проявлять себя в неосложненной или осложненной форме, протекающей с острым или хроническим воспалительным процессом.
В первые годы жизни ребенка аномалия развития может никак себя не проявлять, не доставлять дискомфорта и каких бы то ни было болезненных ощущений. Патология может заявить о себе во время пубертатного периода, когда у подростка происходит активный рост волос и обновление тканей. В проблемном участке пациент может ощущать зуд, ощущение нарыва, увеличившуюся влажность межъягодичной складки.
Закупорка хода провоцирует застой содержимого и активное распространение воспалительного процесса. Дополнительными факторами-провокаторами патологии становятся: несоблюдение правил личной гигиены, повышенное оволосение, травмы, ношение синтетического белья, препятствующего поступлению кислорода к болезненной области.
Пациенты испытывают болевые ощущение в районе копчика, чувство нарыва, могут замечать сукровичные или гнойные выделения. Нередко они не могут понять причину происходящего, подозревая у себя наличие травмы.
В этом случае своевременное обращение к врачу способно быстро решить проблему: удаление копчикового хода полностью убирает симптоматику. Если обращения к специалисту не последовало, то чаще всего гнойный абсцесс вскрывается под кожу. Болевые ощущения при этом облегчаются, однако источник инфекции остается, что грозит перехода воспалительного процесса в хроническую стадию.
В копчиковом ходе образуется гнойный свищ, заболевания протекает с периодами обострения и ремиссии, зона воспаления увеличивается, что нередко приводит к интоксикации всего организма пациента.
Патология не сложна в диагностике, обычно она выявляется при физикальном осмотре на приеме у проктолога. Специалист обнаруживает первичные отверстия в межъягодичной складке, характерные особенности которых и позволяют ему поставить диагноз “эпителиальный копчиковый ход”. В случае выявление абсцессов проктолог ставит диагноз “осложненный эпителиальный копчиковый ход”.
Дифференциальная диагностика. В некоторых случаях эпителиальный копчиковый ход необходимо дифференцировать от диагноза “свищ прямой кишки”. Как правило, разграничение не составляет труда для специалиста. При зондировании и пальцевом исследовании свищ прямой кишки идет не в направлении копчика, а к толстой кишке.
Эпидермоидная киста может давать симптоматику эпителиального копчикового хода, однако в большинстве случаев она безболезненна и никогда не образует отверстий.
Радикальная терапия эпителиального копчикового хода предполагает иссечение эпителиального копчикового хода. Структура удаляется полностью, что исключает какие бы то ни было дальнейшие проявления патологического процесса.
Операция может быть проведена под местным или общим наркозом. Решающим фактором выбора тактики хирургического вмешательства становится распространенность и масштаб патологического процесса, а также наличие сопутствующих патологий, возраст больного и его психологическое состояние.
Наименее травматичная операция – иссечение копчикового хода лазером.
Послеоперационная терапия, как и при любом другом хирургическом вмешательстве, предполагает проведение курса применения антибиотиков широкого спектра действий — во избежание осложнений в связи с дополнительной травматизацией болезненной области.
Кроме того, применяют средства физиотерапии для скорейшего заживления прооперированного участка: инфракрасную терапию, ультразвуковую терапию и другие аппаратные методики, способствующие активизации местного иммунитета и регенерации тканей.
Дополнительные профилактические меры предполагают удаление волос вокруг раны.
Если после операции произошел рецидив воспалительного процесса, это может свидетельствовать о неполном удалении инфицированных участков. Данные статистики свидетельствуют о том, что риск рецидива ниже, если пациент проводит операцию не в хирургических отделениях широкого профиля, а в специализированных стационарах проктологических отделений, специалисты которых осведомлены обо всех нюансах лечения нагноения копчикового хода и обладают навыками предупреждения возможных осложнений и рецидивов.
Если Вам понравился материал, поделитесь им с друзьями!
источник
Статистически, довольно-таки много людей являются обладателями эпителиальной кисты копчика. Причем мужчины в этом списке составляют большинство. Киста копчика — это врождённая патология кожи, которая развивается в эмбриональном периоде, и локализуется в межъягодичной складке.
Несмотря на название, киста копчика не имеет прямой связи с крестцом и копчиком. Длительное время пациент не догадывается о своей проблеме. Единственной особенностью может быть усиленное потение, и различные выделения.
Рис.1 Киста копчика — это врождённая патология кожи, которая локализуется в межъягодичной складке
Как уже было сказано выше, причиной кисты копчика является процесс аномального эмбрионального развития. Киста — это полость, в которую попадают частицы кожи и волоски. После накопления содержимое кисты начинает «выходить» наружу, что требует усиленного гигиенического режима в этой области. Если гигиена не соблюдается надлежащим образом, то может произойти закупорка протока, и начаться воспаление.
Если в области копчика возникает сильное жжение и пульсирующая боль, то можно смело говорить о начинающемся воспаление кисты копчика. Зачастую, все эти неприятные ощущения сопровождаются очень высокой температурой и требуют немедленного обращения за врачебной помощью. При осмотре врач наблюдает характерную клиническую картину, а именно:
- покраснение кожного покрова;
- выделение гноя;
- сильную отечность и гиперемию.
В большинстве таких случаев диагностируется у пациентов воспаленная киста копчика, при которой антибиотики врачом назначаются незамедлительно, чтобы снять острый процесс.
Рис.2 Киста копчика, воспалительный процесс, требующий назначения антибиотиков
Бывают ситуации, когда пациент, не зная о существовании у себя такой проблемы, как киста копчика, случайно травмирует крестцовую область. На месте травмы может образоваться абсцесс, который вскрывается хирургически с обязательным использованием антибиотиков и противовоспалительных препаратов.
В таком остром состоянии пациент может только лежать и стоять. Обычно его отправляют на больничный. Если же такой возможности не имеется, то необходимо, для облегчения боли, приобрести специальную ортопедическую подушку для сидения.
Рис. 3 Лазерное иссечение кисты копчика на фоне лечения антибиотиками дает превосходные результаты
Консервативное лечение кисты копчика с использованием антибиотиков, осуществляется при воспалительном процессе и нагноении.
Однако избавиться от проблемы навсегда поможет только хирургическое вмешательство. Сама по себе операция не является сложной, и проводится под местной анестезией.
Единственным минусом традиционной операции является длительный реабилитационный период, в течение которого пациент не может быть трудоспособным. Но если операция выполнена профессиональным хирургом-проктологом с помощью лазера, то проблема исчезает навсегда в день обращения.
источник
Эпителиальный копчиковый ход является врожденной патологией, которая характеризуется узким каналом, расположенным в мягких тканях в районе крестца. Преимущественно копчиковый ход – мужское заболевание, оно в три раза чаще диагностируется у сильной половины человечества. Основной возраст пациентов, в котором отмечается копчиковый ход, составляет 15-26 лет. Согласно статистическим данным, от ЭКХ (эпителиального копчикового хода) страдают преимущественно народы с повышенным оволосением. Развитие патологии характеризуется появлением болезненных ощущений в крестцовой области, выделениями и покраснением.
Копчиковый ход по своей сути врожденный дефект, при котором отмечается наличие узкой трубчатой полости, расположенной в тканях крестца. В некоторых случаях копчиковый ход носит следующие названия:
- пилонидальный синус;
- дермоидная киста;
- копчиковый свищ.
Для первичного эпителиального хода характерно появление одного или нескольких маленьких отверстий в районе межъягодичной складки, заканчивающихся в подкожной клетчатке. Время от времени через кожные отверстия выходят эпителиальные выделения. Но также ввиду недостаточной гигиены или по ряду других причин внутрь может попадать инфекция. При отсутствии инфицирования наличие патологии никоим образом не влияет на здоровую жизнедеятельность организма. Пациенты обращаются к проктологу лишь в случае воспаления эпителиального копчикового хода.
В результате закупорки отверстий копчикового хода наблюдаются застойные явления содержимого канала, по этой причине происходит размножение микроорганизмов, что чревато развитием гнойного воспаления. При расширении эпителиального хода под воздействием гнойного инфильтрата происходит выход инфекции в подкожную жировую прослойку. Именно по этим симптомам больные впервые обнаруживают у себя эпителиальный копчиковый ход. Наличие крупного гнойника чревато формированием вторичного отверстия копчикового хода.
Важно! Эпителиальный копчиковый ход является врожденной патологией. Однако при соблюдении гигиенических требований и отсутствии травм в крестцовой области можно о нем даже не догадываться на протяжении жизни.
Формирование эпителиального копчикового хода происходит во время эмбрионального созревания плода. В результате сбоя в развитии тканей, в районе ягодичной складки образуется остаточный ход, покрытый изнутри эпителиальными клетками. Данный дефект развития не является серьезной патологией, однако встречается достаточно часто. Одной из причин развития эпителиального копчикового хода, по мнению некоторых специалистов, считается неправильное врастание волос (внутрь кожи). По этой причине патологию иногда называют волосяной кистой.
Как и для каждого заболевания, для копчикового хода характерно классическое течение:
- неосложненная форма, протекающая без жалоб и воспалительных симптомов;
- острая форма, при которой отмечается наличие воспалительного процесса;
- хроническая форма, с сопутствующими гнойниковыми образованиями.
Стадии воспаления копчикового хода
| Стадии | Форма | Симптомы |
|---|---|---|
| Инфильтративная | Острая и хроническая, характерна для ранних стадий заболевания. | Отсутствие гнойников, появление болезненных ощущений и дискомфорта. |
| Абсцедирующая | Хроническая с рецидивирующими абсцессами. | Формирование гнойников. |
| Гнойный свищ | Хроническое воспаление. | Патологические выделения и гнойники носят постоянный характер. |
Эпителиальный копчиковый ход в раннем возрасте себя никак не проявляет. Лишь с началом пубертатного периода, который сопровождается ростом волосяного покрова, проявляются первые симптомы врожденной патологии. Отмечаются ощущения жжения, зуда, а также выделения из копчикового хода. Появление выделений связано с работой потовых и сальных желез. Ввиду того, что эпителиальный копчиковый ход располагается непосредственно в межъягодичной складке, где отмечается повышенная влажность, кожные железы закупоривают ход. Это приводит к застойным явлениям и инфицированию хода.
Факторы, способствующие развитию воспалительного процесса:
- повышенная степень оволосения участков в области первичных отверстий копчикового хода;
Воспаление копчикового хода начинается с появлением болезненных ощущений в крестцовом отделе, в некоторых случаях боль сопровождается гнойными или сукровичными выделениями.
- болезненные ощущения в области копчика, особенно во время сидения;
Важно! Своевременное обращение за квалифицированной врачебной помощью к проктологу позволит произвести необходимые лечебные процедуры, что не допустит рецидивов в будущем.
Если вы хотите более подробно узнать, как лечить копчиковую кисту, а также рассмотреть причины возникновения и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Отсутствие грамотного лечения приводит к образованию гнойников и их спонтанному выходу на кожные покровы. Безусловно, болезненные ощущение при этом уходят, однако очаг инфекции полностью не ликвидируется. Вследствие этого заболевание приобретает хроническое течение с периодами ремиссии и рецидивирующими нагноениями. Формирование гнойного свища приводит к увеличению инфицированной зоны, что чревато общей интоксикацией организма.
Диагностирование эпителиального копчикового хода не представляет особых сложностей для проктолога. Первичные отверстия по средней линии в области межъягодичной складки – это основной патогномоничный признак. Воспаление в области копчика, появление свищей в месте абсцесса в совокупности с первичными отверстиями не оставляют сомнений в правильной постановке диагноза «осложненный эпителиальный копчиковый ход».
В большинстве случаев воспаление эпителиального копчикового хода лечится оперативным путем. В зависимости от стадии заболевания и наличия острых гнойных осложнений лечение проводится в один или два этапа. Оперативное лечение копчикового хода подразумевает иссечение кожно-жирового участка, на котором расположены ходы. В самом начале операции ходы специально прокрашиваются для того, чтобы минимизировать риск оставить незамеченным какое-либо отверстие. Эта мера позволяет избежать рецидива заболевания. Впоследствии рана зашивается наглухо либо кожные края подшиваются ко дну, это обеспечивает хорошее дренирование и эпителизацию раны.
При осложненном течении воспаления копчикового хода операция проводится в один или в два этапа. Наглухо зашивать рану не рекомендуется. При распространения инфильтрата на большую поверхность рекомендовано противовоспалительное лечение и лишь затем оперативное вмешательство. Двухэтапное лечение подразумевает вскрытие абсцесса (первый этап), затем проводится радикальное иссечение копчикового хода (второй этап). Подобный метод лечения отличается щадящим иссечением кожи и возможностью максимального соединения краев раны.
В целях профилактики рецидива заболевания очень важно соблюдение определенных мер.
- Обязательное оперативное удаление всех элементов копчикового хода.
- Обязательная защита раны в послеоперационном периоде от попадания инфекции и частичек волос.
- Тщательное и постоянное удаление волос в межъягодичной зоне на протяжении 3-4 месяцев после проведения операции.
- Проведение рыхлой тампонады для предотвращения «слипания» поверхностей раны.
Если вы хотите более подробно узнать, как лечить кисту на копчике у женщин, а также рассмотреть симптомы и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Радикальное лечение эпителиального копчикового хода, независимо от стадии заболевания, всегда благоприятный. У пациентов отмечается излечение заболевания.
Важно! Первые месяцы после оперативного лечения запрещается носить слишком узкую одежду, брюки с толстыми швами и одежду из грубой ткани. Это позволит избежать травматизации образовавшегося после операции рубца. Тщательное соблюдение гигиены, регулярная смена нижнего белья и отказ от синтетических тканей являются основной профилактикой осложнений.
Оперативное лечение эпителиального копчикового хода в специализированных отделениях больницы (проктология) практически не дают осложнений. Тогда как операции, проведенные в общехирургических стационарах, в 30-40% случаев сопровождаются всевозможными осложнениями. Ввиду того, что патология носит врожденный характер, невозможно говорить о каких-либо методах профилактики. Однако соблюдение гигиенических норм и требований, отсутствие травм и активный способ жизни способны минимизировать риск воспаления эпителиального копчикового хода.
Если патология все же дала о себе знать, следует немедленно обращаться к опытному проктологу для проведения незамедлительного лечения. В противном случае воспаление копчикового хода перейдет в хроническую форму.
Выбирайте среди лучших клиник и записывайтесь на приём
источник